Similar presentations:
Медицинская реабилитация. Ревматоидный артрит
1. Медицинская реабилитация Ревматоидный артрит (РА)
*Выполнила: Трясцына.А.Е 305-Ф группа
2.
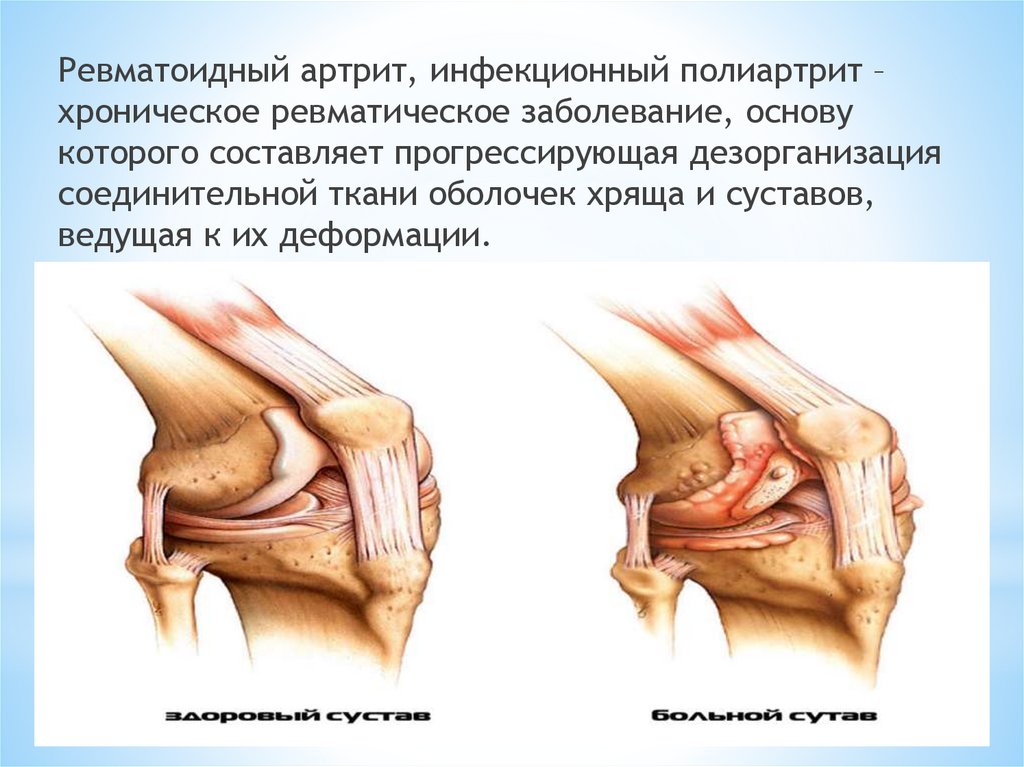
Ревматоидный артрит, инфекционный полиартрит –хроническое ревматическое заболевание, основу
которого составляет прогрессирующая дезорганизация
соединительной ткани оболочек хряща и суставов,
ведущая к их деформации.
3. Этиология
Выделяют 3 основных фактора:* Генетическая предрасположенность.
* Инфекционный фактор:
- парамиксовирусы, гепатовирусы, герпесвирусы,
ретровирусы.
* Пусковой фактор
- переохлаждение, интоксикации, мутагенные
медикаменты, стрессы.
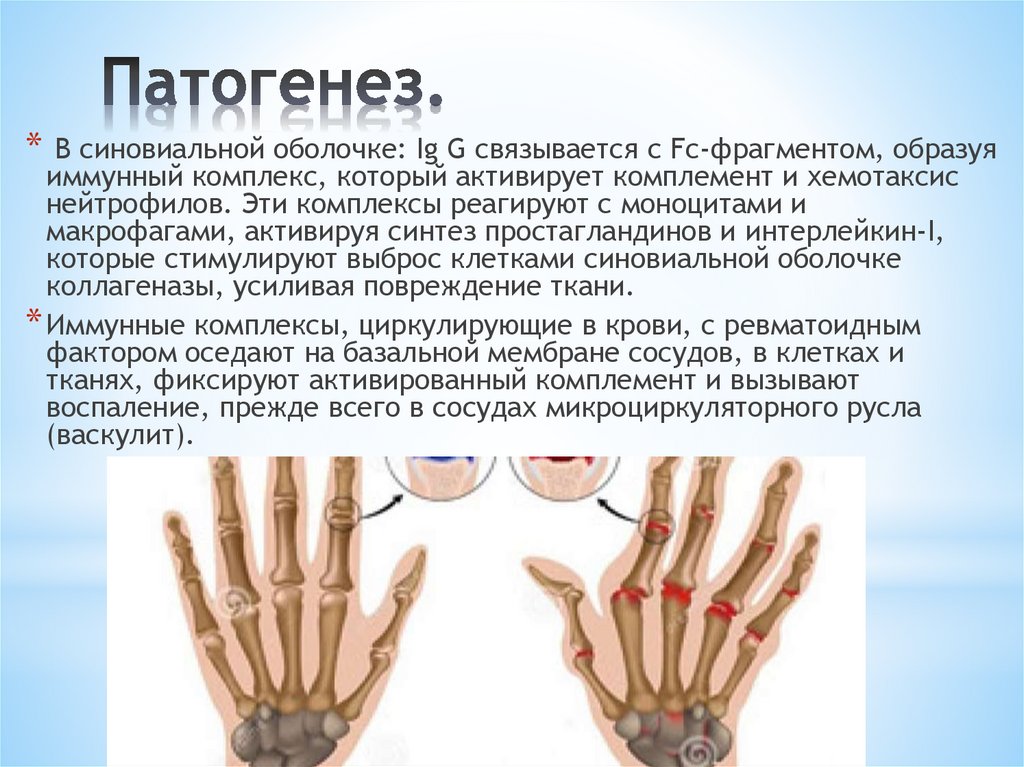
4. Патогенез.
* В синовиальной оболочке: Ig G связывается с Fc-фрагментом, образуяиммунный комплекс, который активирует комплемент и хемотаксис
нейтрофилов. Эти комплексы реагируют с моноцитами и
макрофагами, активируя синтез простагландинов и интерлейкин-I,
которые стимулируют выброс клетками синовиальной оболочке
коллагеназы, усиливая повреждение ткани.
* Иммунные комплексы, циркулирующие в крови, с ревматоидным
фактором оседают на базальной мембране сосудов, в клетках и
тканях, фиксируют активированный комплемент и вызывают
воспаление, прежде всего в сосудах микроциркуляторного русла
(васкулит).
5.
Клиника:Ревматоидный артрит прогрессирует в трёх стадиях:
1. В первой стадии происходит периартикулярный отек
синовиальных сумок, вызывающий боль, местное
повышение температуры и припухлость вокруг суставов.
2. Вторая стадия — это стремительное деление клеток,
которое приводит к уплотнению синовиальной оболочки.
3. В третьей стадии воспалённые клетки
высвобождают фермент, который поражает кости и хрящи,
что часто приводит к деформации задетых суставов,
увеличению боли и потере двигательных функций.
6. Осложнения ревматоидного артрита
Амилоидоз почек возможен при длительном течении ревматоидного артрита. Проявляетсяотёками, повышением артериального давления, большим количеством белка в анализах
мочи. Т. е. за сутки теряется 3-20 г белка. Диагноз может быть подтверждён биопсией
почки.
Остеонекроз — омертвение участка кости, вызванное нарушением кровоснабжения.
Появляется сильная боль в поражённом суставе, ограничение объёма движений в нём. Для
подтверждения диагноза необходимо сделать рентгенографию, компьютерную томографию
сустава.
Вторичный остеоартроз — появление болей в суставе, хруст при движении в нём, может
быть отёчность. Для подтверждения диагноза надо сделать рентген сустава.
Туннельные синдромы — неврологическое заболевание, проявляющиеся длительной болью
и онемением пальцев кисти. Причиной заболевания является сдавление срединного нерва
между костями, поперечной кистевой связкой и сухожилиями мышц запястья.
Кардиоваскулярные проявления — для пациентов с ревматоидным артритом характерно
раннее развитие атеросклероза. Поэтому возможно возникновения инсульта и инфаркта
Медикаментозные ятрогении (токсические и аллергические) — это патологические
состояния, вызванные медицинским вмешательством. Т. е. под влиянием медицинских
воздействий могут возникнуть новые заболевания у пациента, либо осложнение, либо
ухудшение уже имеющегося заболевания.
Также к осложнениям относятся рак желудочно-кишечного тракта, остеопороз, синдром
Сикки, синдром Фелти, лимфома и др.
7. Диагностика ревматоидного артрита
Лабораторные исследования, рекомендуемые для обследованияпациентов с подозрением на ревматоидный артрит:
* Общий анализ крови с подсчётом количества тромбоцитов.
* Биохимический анализ крови (общий белок, альбумин,
глобулиновые фракции, общий билирубин, мочевина, креатинин,
электролиты, кальций, холестерин, липидный спектр крови, Среактивный белок, ревматоидный фактор).
* Исследование уровня антител к циклическому
цитруллинированному пептиду (АЦЦП).
* Общий анализ мочи, определение белка в моче.
* Исследование сывороточных иммуноглобулинов
8.
Ранняя диагностика подразумевает исследование уровня АЦЦП:* АЦЦП — обязательно выполняется для ранней диагностики
ревматоидного артрита, т. к. является более чувствительным и
специфичным серологическим маркером раннего ревматоидного
артрита, чем ревматоидный фактор (РФ). (РФ — белки, которые
вырабатываются иммунной системой человека и атакуют собственные
клетки, ошибочно воспринимая их как чужеродные.)
* АЦЦП выявляются у 40-50 % больных ревматоидным артритом с
отрицательным РФ.
* АЦЦП "+" является показанием к началу антиревматической терапии на
ранней стадии (менее шести месяцев), что позволяет эффективно
затормозить прогрессирующее поражение суставов.
* АЦЦП "+" значимо для дифференциальной диагностики и
прогнозирования течения ревматоидного артрита.
9.
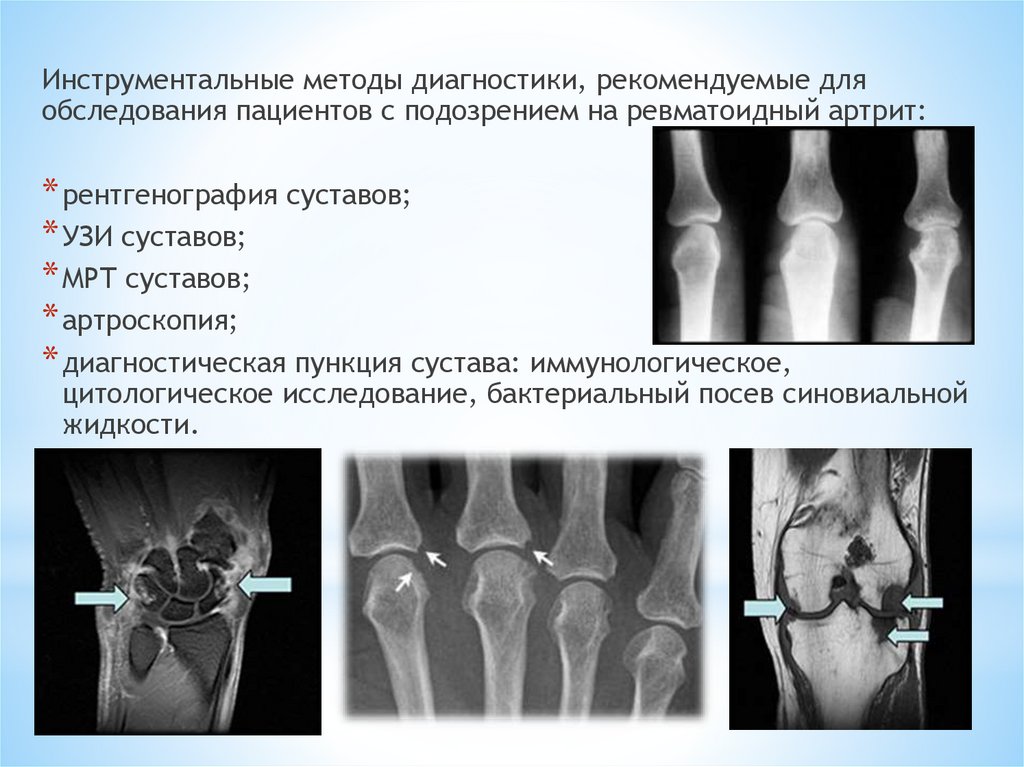
Инструментальные методы диагностики, рекомендуемые дляобследования пациентов с подозрением на ревматоидный артрит:
* рентгенография суставов;
* УЗИ суставов;
* МРТ суставов;
* артроскопия;
* диагностическая пункция сустава: иммунологическое,
цитологическое исследование, бактериальный посев синовиальной
жидкости.
10. Лечение ревматоидного артрита
Цели: уменьшение или устранение симптомов артрита и внесуставныхпроявлений, контроль над воспалительной активностью,
предотвращение прогрессирования костно-суставной деструкции,
сохранение и существенное улучшение качества жизни, увеличение
продолжительности жизни до среднего уровня в популяции
Общие рекомендации:
1. Исключение стрессов.
2. Исключение чрезмерного облучения солнечной радиацией.
Интенсивное солнце тоже провоцирует развитие ревматических
заболеваний.
3. Активное лечение сопутствующих инфекций, при необходимости
вакцинация.
4. Профилактика атеросклероза: употребление пищи с малым
содержанием жира, холестерина и высоким содержанием
полиненасыщенных жирных кислот, отказ от курения, контроль
массы тела, физические упражнения, приём фолиевой кислоты.
5. Профилактика остеопороза: пища с высоким содержанием
кальция, приём витамина Д, возможно назначение бисфосфонатов.
11. Медикаментозное лечение
Базисная терапия ревматоидного артритаБПВП — базисные противовоспалительные препараты (синонимы: базисные препараты, болезньмодифицирующие антиревматические препараты, медленно действующие препараты) — главный
компонент лечения РА, при отсутствии противопоказаний они должны быть назначены каждому
пациенту с этим диагнозом. Особенно важно назначение БПВП сразу после установления диагноза
на ранней стадии, когда имеется ограниченный период времени (несколько месяцев) для
достижения наилучших отдалённых результатов — так называемое "терапевтическое окно" [9][10].
Биологическая терапия РА
Введение ГИБП (генно-инженерных биологических препаратов) стало главным прорывом в
лечении ревматических заболеваний. ГИПБ представляют собой искусственные антитела (белки из
группы иммуноглобулинов). С появлением биологических препаратов появилась возможность
достичь длительной и стойкой ремиссии у больных с ревматоидным артритом. В настоящее время
ГИБП разделены на группы по их механизму действия:
Симптоматическая терапия
НПВП — нестероидные противовоспалительные препараты. Их особенность — быстрое наступление
терапевтического эффекта, активное подавление боли и воспаления (диклофенак, "Нимесил",
"Найз", "Аркоксия" и др.)
ГКС — глюкокортикостероиды. Применяются в следующих случаях:
при максимальной активности воспалительного процесса;
при интенсивных болях, не купирующихся НПВП;
при генерализованном артрите с экссудативными проявлениями;
при системных проявлениях РА;
как компонент bridge-терапии ("Метипред", преднизолон, "Полькортолон")
Локальная терапия ГКС — внутрисуставно и периартикулярно: бетаметазона дипропионатдипроспан; триамцинолона ацетонид ("Кеналог"); гидрокортизон ацетат
12.
Физические методы леченияПротивовоспалительные методы:
1. Ультразвуковая терапия (УЗТ)
2. Низкочастотная магнитотерапия
3. Низкоинтенсивная лазеротерапия
4. Сантиметроволновая терапия (СМВ)
13.
Ультразвуковая терапия (УЗТ)Переартикулярное воздействие сочетают с воздействием на
соответствующие паравертебральные рефлексогенные зоны.
Импульсный или непрерывный режим. Интенсивностиь воздействия
0,2-0,8 Вт/см., время воздействия 5 минут на каждую область,
продолжительность процедуры до 15 минут.
Сантиметроволновая терапия:
СМВ – терапию применяют в качестве дополнительного метода
лечения при наличии реактивного синовита местно на суставы.
Воздействуют с зазором 2-4 см на сустав. Доза воздействия (20-40 Вт)
продолжительность 7-10 мин на одну зону (в день не более чем на 2
поля), ежедневно. Курс 10-15 процедур.
14.
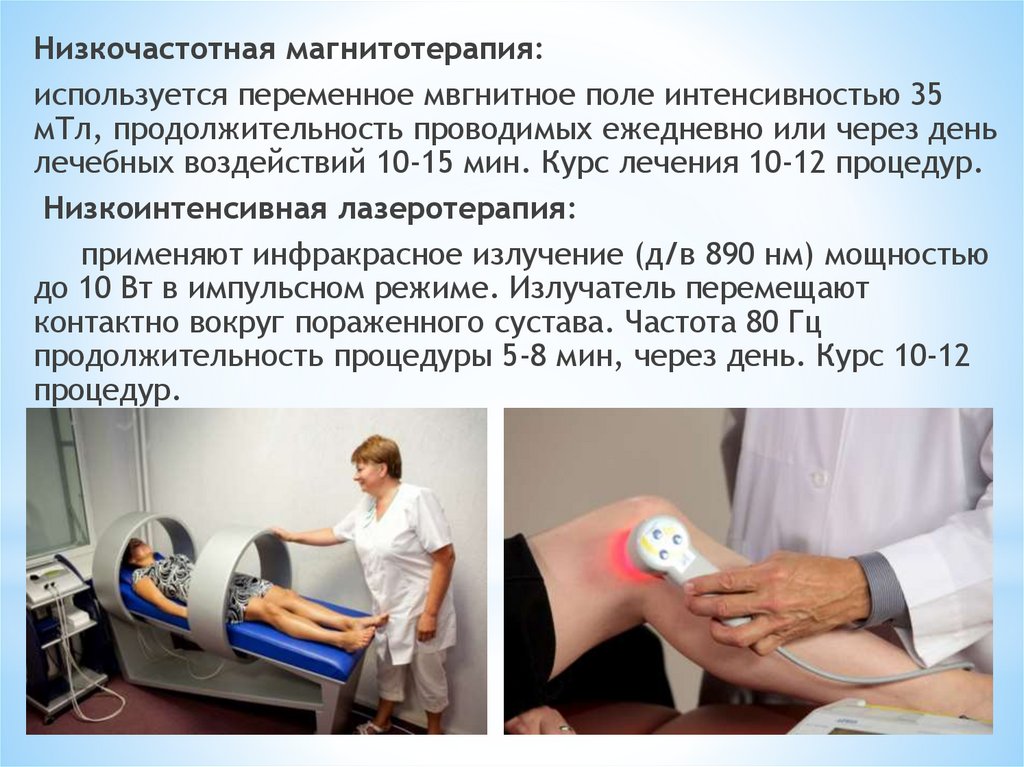
Низкочастотная магнитотерапия:используется переменное мвгнитное поле интенсивностью 35
мТл, продолжительность проводимых ежедневно или через день
лечебных воздействий 10-15 мин. Курс лечения 10-12 процедур.
Низкоинтенсивная лазеротерапия:
применяют инфракрасное излучение (д/в 890 нм) мощностью
до 10 Вт в импульсном режиме. Излучатель перемещают
контактно вокруг пораженного сустава. Частота 80 Гц
продолжительность процедуры 5-8 мин, через день. Курс 10-12
процедур.
15.
Реабилитация при ревматоидном артрите (РА) — это сложный,многокомпонентный и непрерывный процесс, который длится всю
жизнь. Его главная цель — не вылечить болезнь (так как РА пока
неизлечим), а добиться стойкой ремиссии, сохранить функцию
суставов, максимально продлить качество жизни и
трудоспособность человека.
Общие принципы реабилитации при РА:
· Индивидуальность: Программа всегда составляется персонально
с учетом стадии болезни, активности воспаления, степени
поражения суставов, возраста и сопутствующих заболеваний.
· Комплексность: Используются все доступные методы:
медикаменты, ЛФК, физиотерапия, ортезирование, диета,
психологическая помощь.
· Непрерывность: Реабилитация не прекращается даже в стадии
ремиссии.
· Постепенность: Нагрузки увеличиваются очень плавно, чтобы не
спровоцировать обострение.
· Безопасность: Все упражнения и процедуры выполняются без
боли.
16.
Этап 1: Острый период (Фаза высокой активности воспаления)Цели:
· Уменьшить боль и воспаление.
· Снять мышечный спазм.
· Улучшить крово- и лимфообращение в пораженных областях.
· Предупредить формирование контрактур (ограничения движений) и
деформаций.
Методы и тактика:
1. Медикаментозная терапия (назначается ревматологом):
· Нестероидные противовоспалительные препараты (НПВП): для быстрого
купирования боли и воспаления (диклофенак, нимесулид, мелоксикам).
· Глюкокортикостероиды (ГКС): короткие курсы или пульс-терапия для
подавления сильного воспаления (преднизолон, метилпреднизолон).
· Базисные противовоспалительные препараты (БПВП): являются основой лечения,
так как влияют на механизм болезни (метотрексат, лефлуномид, сульфасалазин).
Их эффект развивается недели.
· Генно-инженерные биологические препараты (ГИБП): применяются при
неэффективности БПВП (инфликсимаб, ритуксимаб, тоцилизумаб и др.).
17.
2. Ортопедический режим и ортезирование:· Покой: Ограничение нагрузки на воспаленные суставы. Однако полная
обездвиженность вредна — она приводит к атрофии мышц и тугоподвижности.
· Ортезы (шины, бандажи): Используются для иммобилизации сустава в
физиологическом положении, особенно на ночь. Это предотвращает развитие
деформаций (например, подвывихов в суставах кистей).
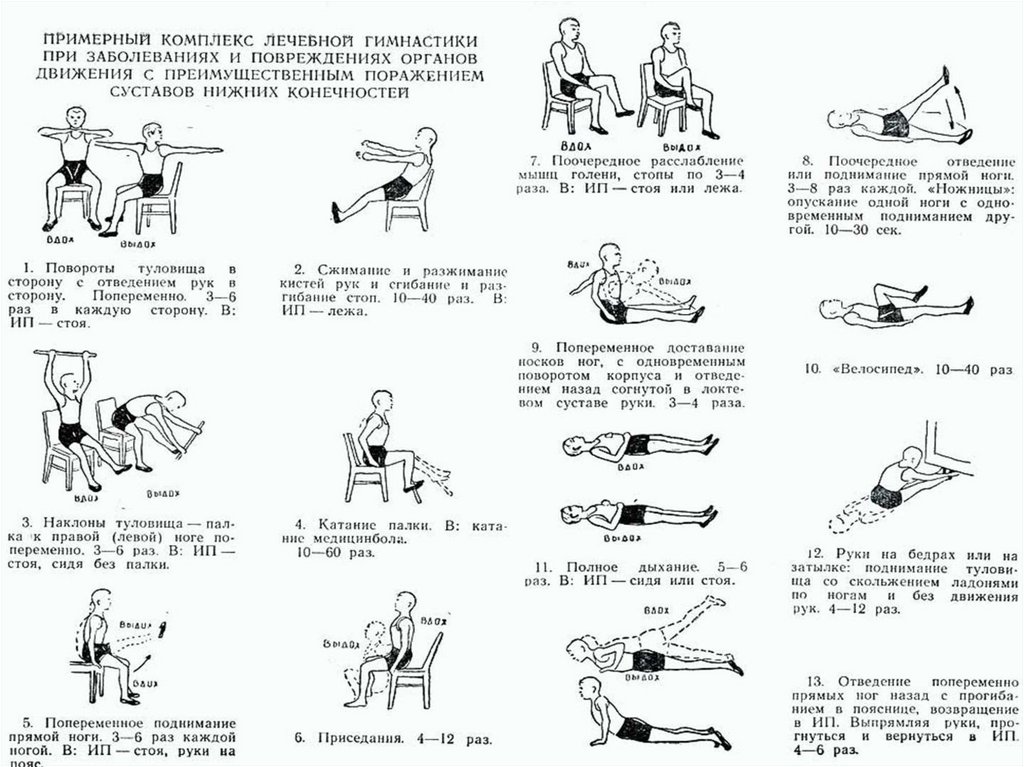
3. Лечебная физкультура (ЛФК):
· Выполняется только лежа.
· Пассивные движения: инструктор или сам пациент здоровой рукой осторожно,
без боли, сгибает и разгибает пораженный сустав.
· Изометрические упражнения: Напряжение мышц без движения в суставе.
Например, напрячь мышцы бедра, не двигая ногой. Это поддерживает тонус
мышц, не нагружая сустав.
· Дыхательная гимнастика: для профилактики застойных явлений в легких.
4. Физиотерапия:
· Назначается с большой осторожностью, только после консультации с
физиотерапевтом.
· Криотерапия (лечение холодом): местная или общая. Эффективно снимает боль
и воспаление.
· Электрофорез с противовоспалительными препаратами (гидрокортизон,
диклофенак).
· Магнитотерапия: низкоинтенсивная для уменьшения отека и боли.
· Лазеротерапия.
Противопоказаны: согревающие процедуры, интенсивный массаж, активная
гимнастика.
18.
Этап 2: Подострый период (Стихание обострения)Цели:
· Восстановить полный объем движений в суставах.
· Укрепить мышцы, окружающие сустав.
· Повысить общую выносливость организма.
· Обучить пациента навыкам самообслуживания.
Методы и тактика:
1. Лечебная физкультура (ЛФК): (Это ключевой метод на данном этапе)
· Активные движения во всех суставах, но с исключением осевой нагрузки (например, не стоя, а
сидя или лежа).
· Упражнения в бассейне (аквааэробика): Идеальный вариант. Вода снижает нагрузку на суставы,
позволяет выполнять движения с меньшей болью.
· Механотерапия: занятия на специальных аппаратах для разработки суставов (например, для
коленей или плеч).
· Постепенное включение упражнений с малым сопротивлением (резиновые ленты, эспандеры).
2. Физиотерапия:
· Расширяется спектр процедур.
· Фонофорез/электрофорез с лекарствами.
· Лечебный массаж: щадящий, расслабляющий мышцы.
· Грязелечение, парафино- и озокеритолечение: применяются вне фазы активного воспаления.
3. Эрготерапия:
· Обучение пациента, как выполнять повседневные действия (одевание, приготовление пищи,
уборка) с минимальной нагрузкой на суставы.
· Использование специальных приспособлений: широкие ручки для столовых приборов, кистей,
подъемники для унитаза, поручни в ванной.
19.
Этап 3: Период ремиссии (Стабилизация)Цели:
· Закрепить достигнутые результаты.
· Поддержать и увеличить мышечную силу и выносливость.
· Адаптировать пациента к бытовым и профессиональным нагрузкам.
· Профилактика обострений и прогрессирования болезни.
Методы и тактика:
1. Лечебная физкультура (ЛФК):
· Интенсивные силовые тренировки для всех групп мышц.
· Упражнения на растяжку для повышения гибкости.
· Аэробные нагрузки низкой интенсивности: ходьба (желательно по ровной поверхности),
скандинавская ходьба, велотренажер, плавание. 3-5 раз в неделю по 30-45 минут.
· Йога, пилатес (под руководством инструктора, знающего о вашем диагнозе).
2. Физиотерапия и санаторно-курортное лечение:
· В период стойкой ремиссии highly recommended.
· Курорты с сероводородными, радоновыми, йодобромными водами, грязями (Мацеста, Пятигорск,
Евпатория, Саки).
· Регулярные курсы поддерживающей физиотерапии.
3. Диета и образ жизни:
· Питание: Средиземноморская диета. Упор на овощи, фрукты, рыбу (омега-3 жирные кислоты),
оливковое масло, цельнозерновые. Ограничение красного мяса, сахара, обработанных продуктов.
· Контроль веса: Каждый лишний килограмм — это нагрузка на суставы.
· Отказ от курения: Курение — доказанный фактор риска развития и прогрессирования РА.
· Психологическая поддержка: Важно справляться со стрессом, который может провоцировать
обострения. Поможет работа с психологом, группы поддержки.
20.
Этап 4: Профилактика и самоконтроль (Пожизненный этап)Цели:
· Не допустить новых обострений.
· Максимально долго сохранять функциональную независимость.
Что делает пациент:
· Ежедневно выполняет комплекс ЛФК, подобранный врачом.
· Следит за питанием и весом.
· Принимает назначенную базисную терапию, даже если ничего не болит.
Это главное условие поддержания ремиссии.
· Регулярно проходит осмотры у ревматолога и обследования.
· Использует эргономичные приспособления в быту.
· Избегает провоцирующих факторов (переохлаждение, инфекции,
чрезмерные физические нагрузки).
Важные предупреждения:
1. "Через боль" — неприемлемо! Боль — сигнал к прекращению
упражнения или уменьшению амплитуды.
2. Не занимайтесь самолечением. Народные методы и "согревающие"
компрессы в острую фазу могут сильно навредить.
3. Доверяйте только специалистам: ревматологу, врачу-физиотерапевту,
инструктору ЛФК, эрготерапевту.
21. Диспансеризация
РевматологЭто ваш основной и самый важный специалист. Он назначает
базисную терапию, контролирует активность болезни и
корректирует лечение.
· При стабильной ремиссии (отсутствие симптомов): 1 раз в 6-12
месяцев.
· При низкой активности болезни (минимальные проявления): 1 раз
в 3-6 месяцев.
· При нестабильном течении или смене терапии: 1 раз в 1-3
месяца, или по мере необходимости.
Второй по важности врач: Терапевт или Врач общей практики
(семейный врач)
Он оценивает общее состояние здоровья, работу всех систем
организма и координирует лечение сопутствующих заболеваний.
· 1 раз в 6-12 месяцев, даже если ничего не беспокоит.
22.
Специалисты, которых нужно посещать регулярно или по показаниям:Это "второй эшелон" врачей, визиты к которым планируются в зависимости от конкретных симптомов и рекомендаций
ревматолога.
1. Офтальмолог (окулист)
· Зачем: Некоторые формы РА (например, синдром Шегрена) вызывают сухость и воспаление глаз. Также некоторые
препараты (например, гидроксихлорохин) требуют регулярной проверки зрения и глазного дна.
· Как часто: 1 раз в 6-12 месяцев, или согласно рекомендациям ревматолога.
2. Ортопед/Травматолог
· Зачем: Для оценки состояния суставов, пораженных болезнью, и решения вопросов о необходимости ортопедической
коррекции (стельки, шины), внутрисуставных инъекций или, в далеко зашедших случаях, эндопротезирования суставов.
· Как часто: По показаниям, при появлении стойких болей, деформаций или ограничения функции в конкретном суставе.
3. Физиотерапевт/Врач ЛФК
· Зачем: Не для "прогреваний" (при РА многие тепловые процедуры противопоказаны в активную фазу!), а для составления
и коррекции индивидуального комплекса лечебной гимнастики. Это ключ к поддержанию подвижности и силы мышц.
· Как часто: Курсами 1-2 раза в год, или для обучения новым упражнениям.
4. Стоматолог/Пародонтолог
· Зачем: Хронические воспалительные заболевания десен (пародонтит) могут негативно влиять на течение РА.
Необходима санация полости рта.
· Как часто: 1-2 раза в год для профессиональной гигиены и осмотра.
5. Кардиолог
· Зачем: Для углубленной оценки сердечно-сосудистого риска, особенно при длительном стаже болезни, наличии
факторов риска (курение, высокий холестерин).
· Как часто: 1 раз в 1-2 года, или по направлению терапевта/ревматолога.
6. Эндокринолог
· Зачем: Длительный прием глюкокортикоидов (преднизолон и др.) может провоцировать развитие остеопороза и
сахарного диабета. При необходимости эндокринолог назначит лечение.
· Как часто: По показаниям.
7. Гастроэнтеролог
· Зачем: Многие препараты для лечения РА (НПВП - нестероидные противовоспалительные) могут вызывать проблемы с
желудком.
· Как часто: При появлении болей в животе, изжоги и других симптомов.
23.
24.
Санатории1. Самоцвет/Сильная медицинская база; уникальные сапропелевые
грязи озера Молтаево; SPA-услуги.
2. Обуховский/Многопрофильное лечебное учреждение; новейшее
диагностическое оборудование; собственный источник
минеральной воды "Обуховская"; крытый бассейн.
3. Нижние Серги/ Многопрофильная медицинская база;
расположен в живописном сосновом бору; собственный источник
минеральной воды "Нижнесергинская"; SPA.
4. Маян/Комплексное лечение; квалифицированный персонал;
расположен рядом с лесом; крытый бассейн и SPA.
5. У Трёх Пещер/Экологически чистый район; разнообразные
медицинские процедуры; расположен рядом с Каменск-Уральским;
крытый бассейн и SPA.
6. Уральские Зори/Чистый воздух, удаленность от города;
использует лечебные грязи озера Молтаево; крытый бассейн и SPA.


















 medicine
medicine