Similar presentations:
Неинфекционные и инфекционные заболевания кожи и пупка
1. Неинфекционные и инфекционные заболевания кожи и пупка
НЕИНФЕКЦИОННЫЕ ИИНФЕКЦИОННЫЕ
ЗАБОЛЕВАНИЯ КОЖИ И
ПУПКА
ПРЕПОДАВАТЕЛЬ: АЗНАБАЕВА МАРИЯ АЛЕКСАНДРОВНА
2.
3.
4.
5.
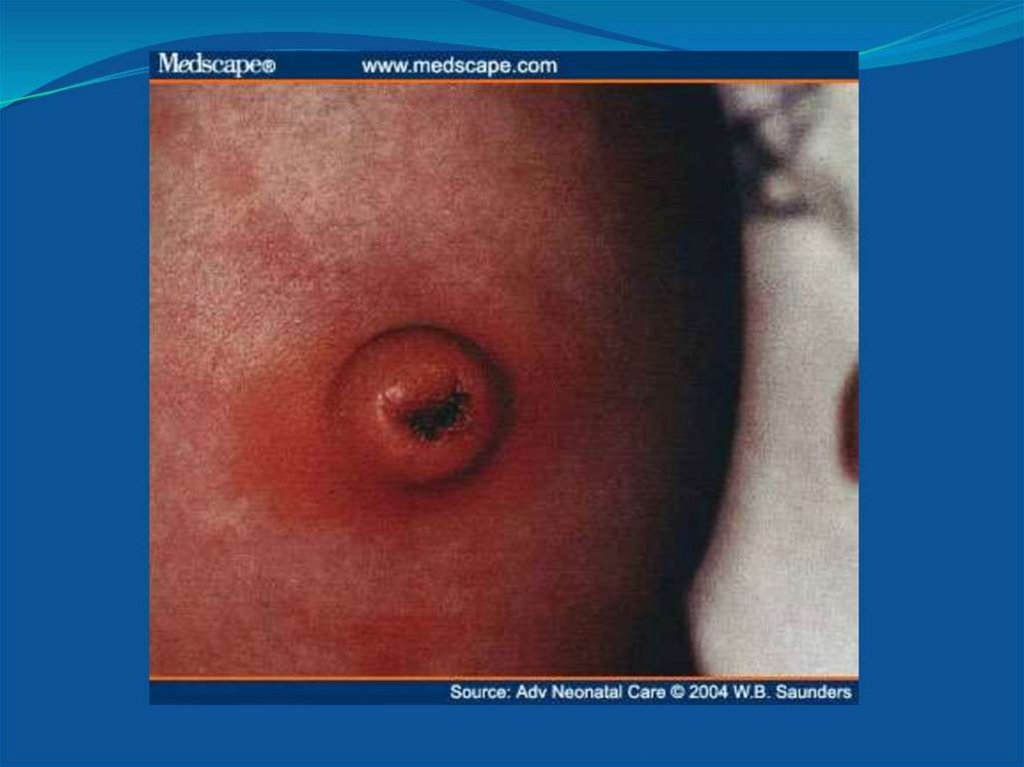
6. Омфалит
ОМФАЛИТ• Это воспаление кожи и подкожной клетчатки в
области пупка.
• Классификация:
-Катаральный омфалит
-Флегмонозный омфалит
-Некротический омфалит
Осложнения: флегмона брюшной стенки, перитонит,
сепсис.
7.
8.
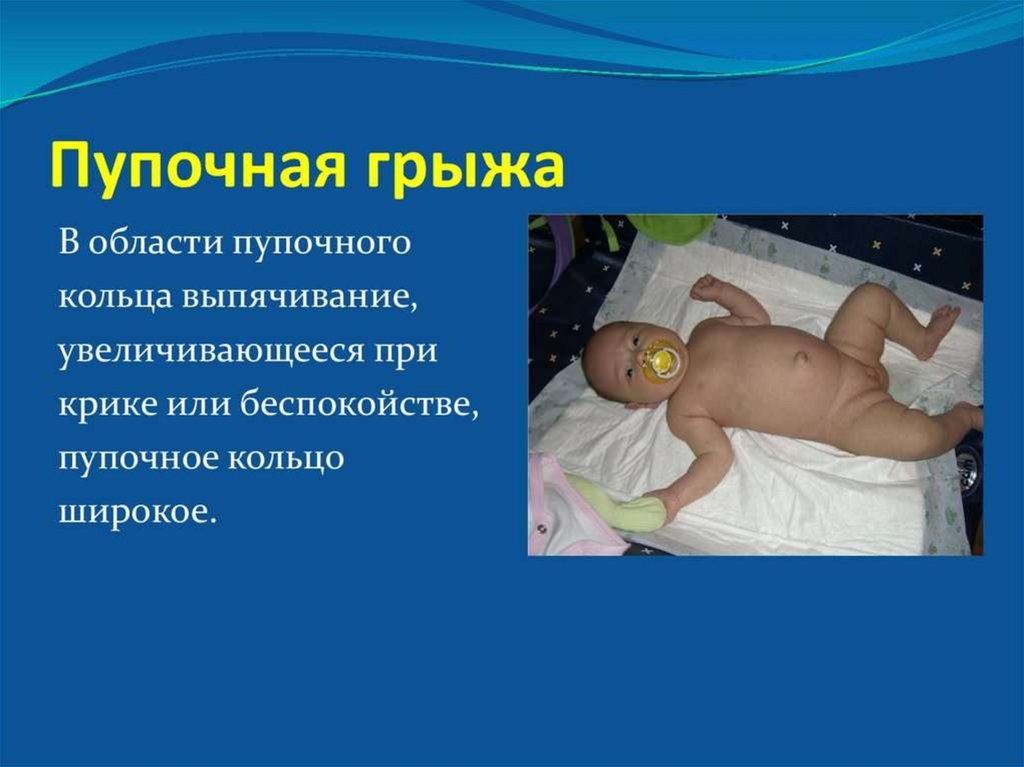
9. Катаральный омфалит- отек и гиперемия пупочного кольца, серозно-гнойное отделяемое
КАТАРАЛЬНЫЙ ОМФАЛИТ- ОТЕК И ГИПЕРЕМИЯПУПОЧНОГО КОЛЬЦА, СЕРОЗНО-ГНОЙНОЕ
ОТДЕЛЯЕМОЕ
10. Флегмонозный омфалит
ФЛЕГМОНОЗНЫЙ ОМФАЛИТ• Распространение гиперемии и отека на ткани брюшной стенки
• Отделяемое –гнойное
• Утолщение пупочных сосудов
• Состояние больного ухудшается, лихорадка, снижение аппетита
11.
12.
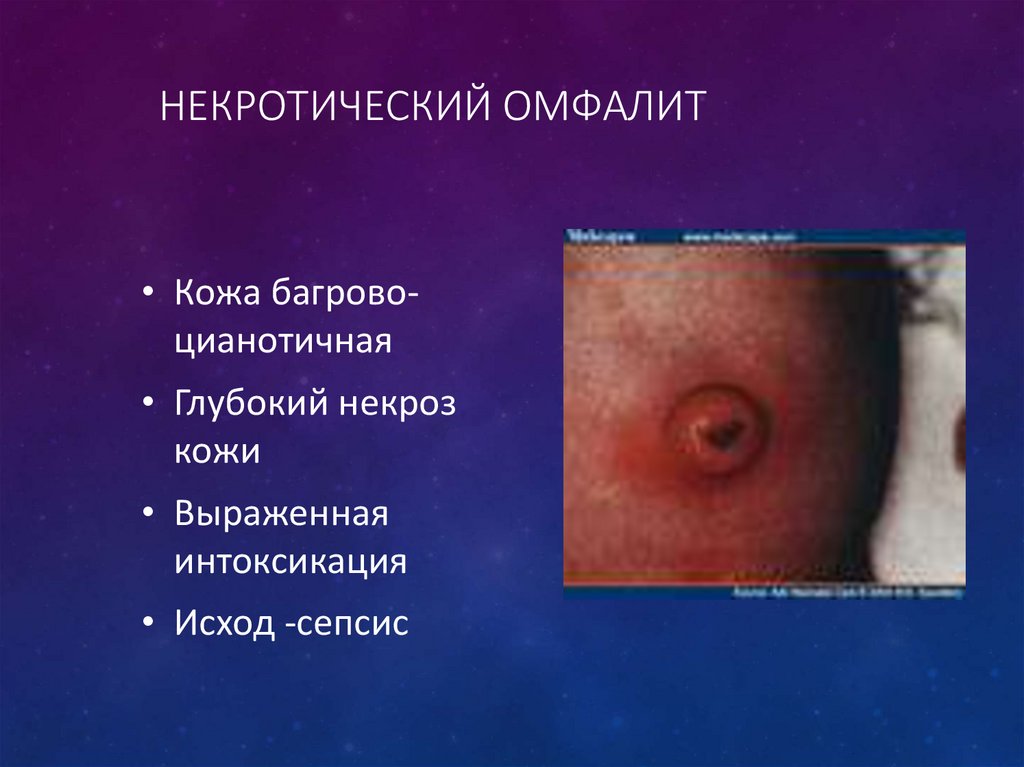
13. Некротический омфалит
НЕКРОТИЧЕСКИЙ ОМФАЛИТ• Кожа багровоцианотичная
• Глубокий некроз
кожи
• Выраженная
интоксикация
• Исход -сепсис
14. Лечение:
ЛЕЧЕНИЕ:• Клинические проявления:·
• Кожа вокруг пупка гиперемирована, отечная, отмечается расширение венозной
сети на передней брюшной стенке.· Пупочная ранка представляет собой язву,
покрытую фибринозным налетом, при надавливании из пупка выделяется
гнойное содержимое.· Пупочная область постепенно начинает выбухать над
поверхностью живота, т.к. в воспалительный процесс постепенно вовлекаются
глубжележащие ткани.
• · Пупочные сосуды воспалены (утолщаются и прощупываются в виде жгутов).
• · Состояние ребенка тяжелое, выражены симптомы интоксикации, он вялый,
плохо сосет грудь, срыгивает, повышается То тела до фебрильных цифр,
отсутствует прибавка в массе тела.
• При этой форме омфалита состояние ребенка всегда расценивается, как тяжелое,
т.к. возможно метастазирование гнойных очагов и развитие сепсиса.
15.
1. Клинические проявления:·2. Кожа вокруг пупка гиперемирована, отечная, отмечается расширение венозной
сети на передней брюшной стенке.· Пупочная ранка представляет собой язву,
покрытую фибринозным налетом, при надавливании из пупка выделяется
гнойное содержимое.· Пупочная область постепенно начинает выбухать над
поверхностью живота, т.к. в воспалительный процесс постепенно вовлекаются
глубжележащие ткани.
3. · Пупочные сосуды воспалены (утолщаются и прощупываются в виде жгутов).
4. · Состояние ребенка тяжелое, выражены симптомы интоксикации, он вялый,
плохо сосет грудь, срыгивает, повышается То тела до фебрильных цифр,
отсутствует прибавка в массе тела.
5. При этой форме омфалита состояние ребенка всегда расценивается, как тяжелое,
т.к. возможно метастазирование гнойных очагов и развитие сепсиса.
16.
17. Заболевания кожи небактериального характера
ЗАБОЛЕВАНИЯ КОЖИ НЕБАКТЕРИАЛЬНОГОХАРАКТЕРА
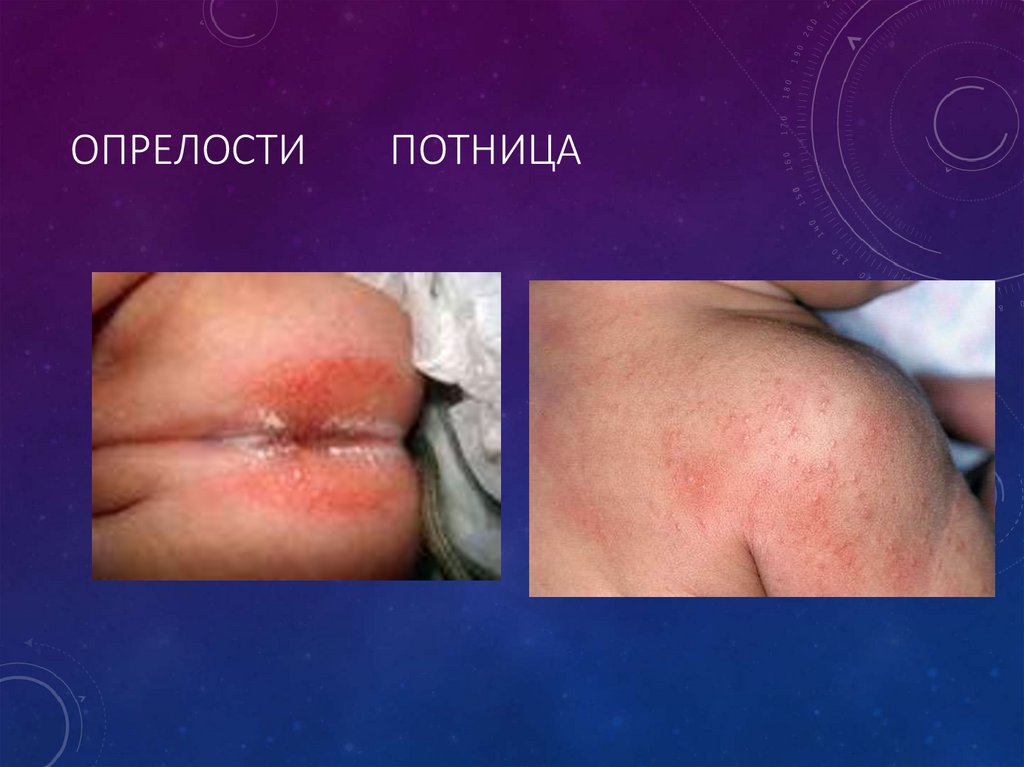
• Опрелости
• Потница
• Склерема
• Склередема
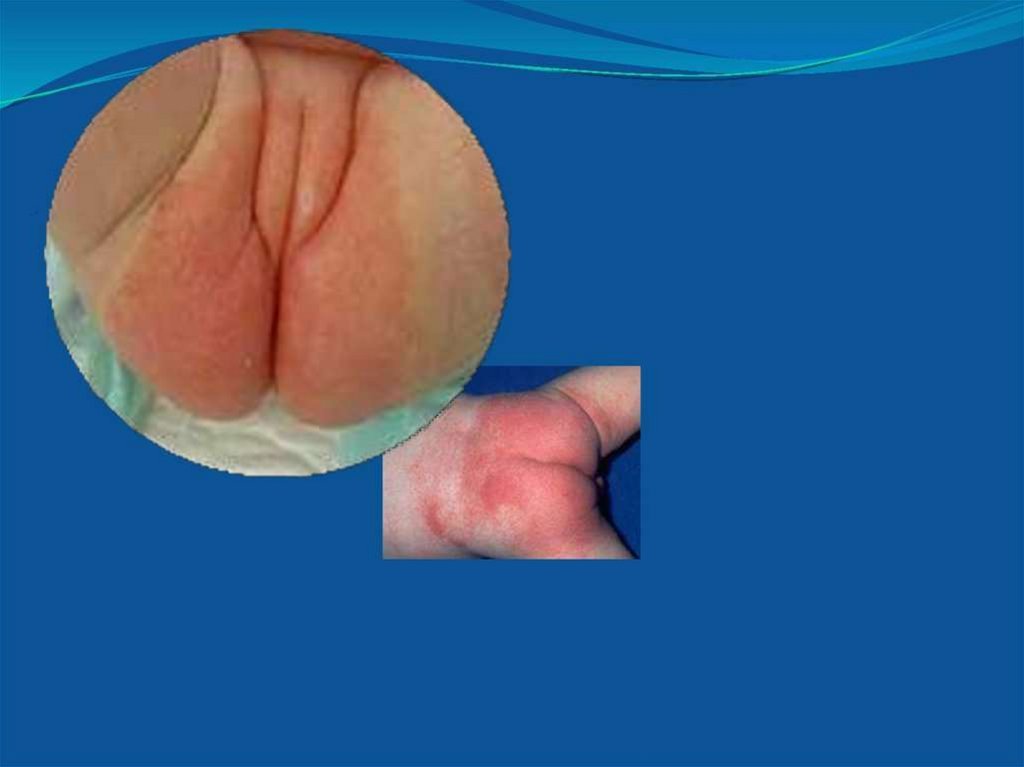
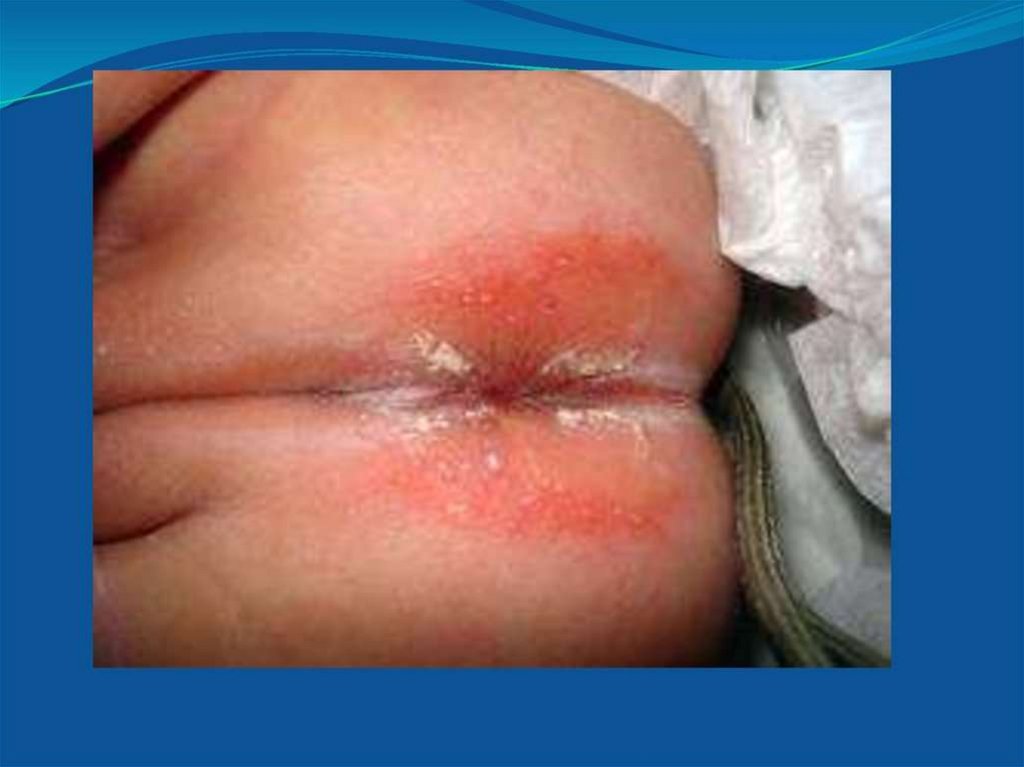
18. Опрелости
ОПРЕЛОСТИ• Причины: дефекты ухода, особенно при склонности к
аллергическим реакциям
• Клиника:
-I ст. -покраснение кожи;
-II ст.-яркая краснота, эрозии;
-III ст. –сливные мокнущие эрозии
• Лечение: воздушные ванны,наблюдение
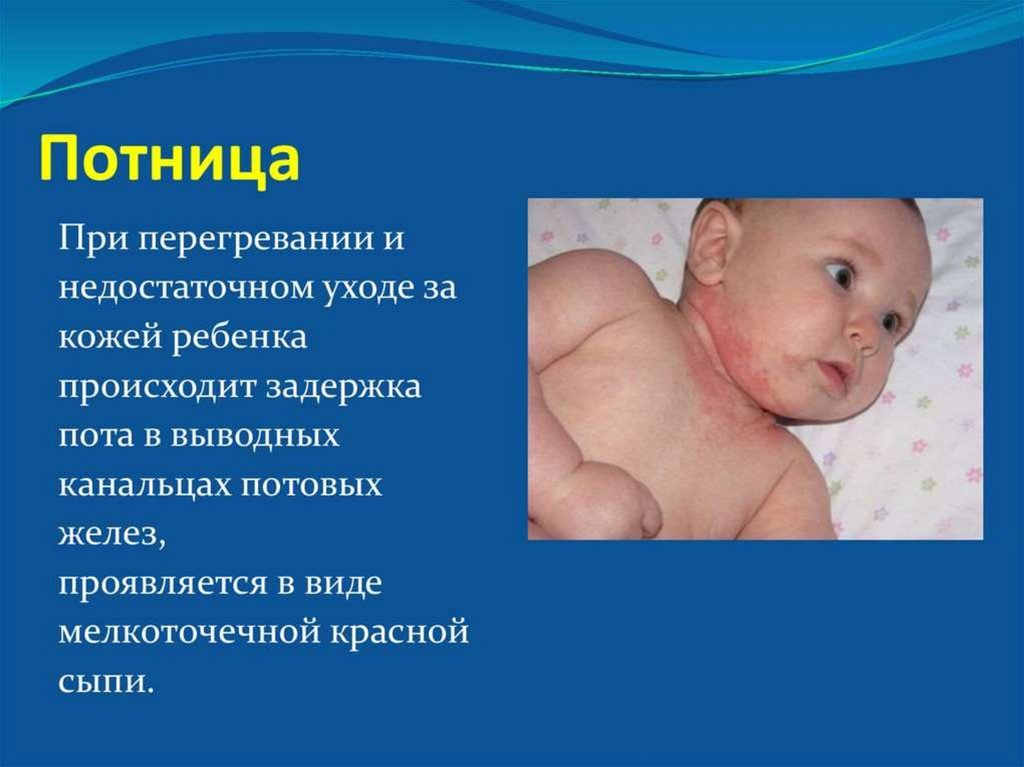
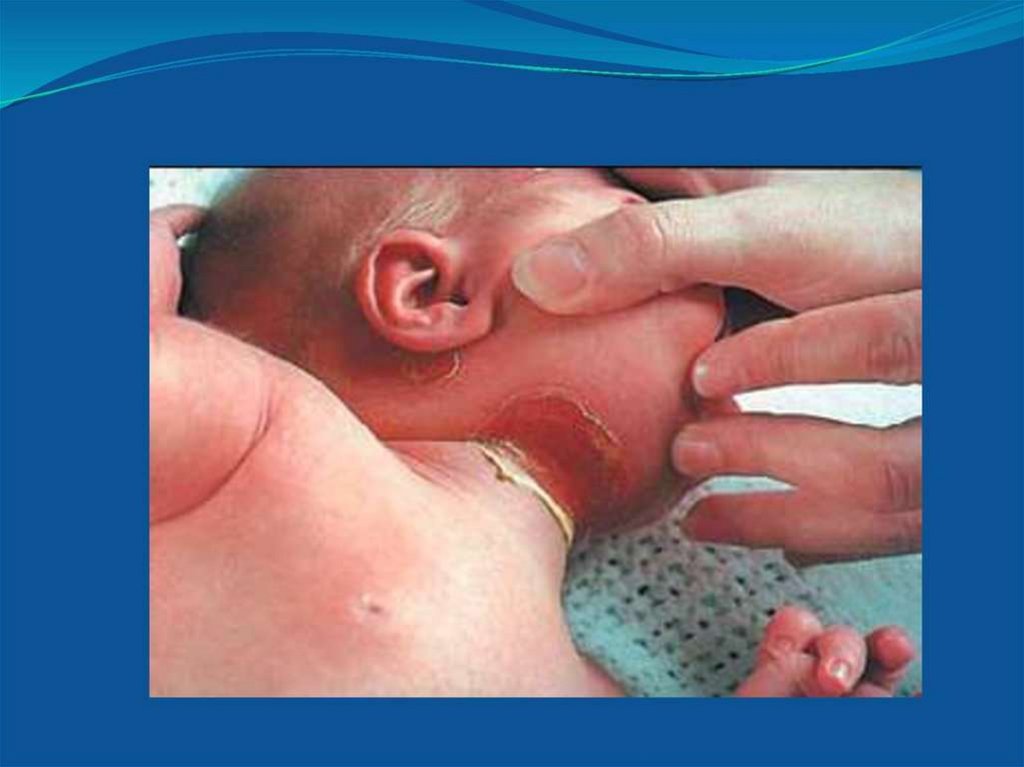
19. Потница
ПОТНИЦА• Потница — это раздражение кожи, которое появляется
и развивается в связи с повышенным потоотделением
при перегреве.
• Потница у новорожденных проявляется в виде розовых
и красных высыпаний на коже (в первую очередь в
области шеи, подмышек и паховых и ягодичных
областях), которые также могут сопровождаться
появлением пузырьков с прозрачным содержимым,
которые быстро высыхают и превращаются в корочку.
• Лечение: аналогично лечению опрелости
20. Опрелости Потница
ОПРЕЛОСТИПОТНИЦА
21.
22.
23.
24.
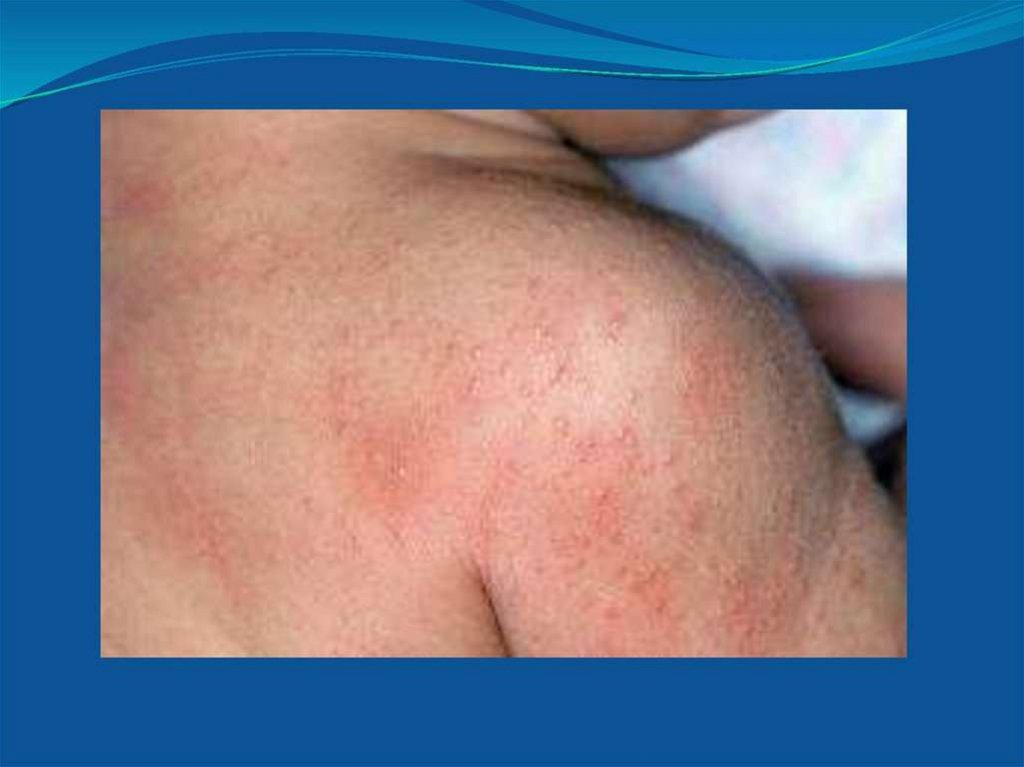
• Потница. Представляет собой красную мелкоточечнуюсыпь на туловище, шее, внутренних поверхностях
конечностей. Появляется в связи с задержкой пота в
выводных канальцах потовых желез при перегревании
ребенка или недостаточном гигиеническом уходе за
кожей. Общее состояние ребенка не нарушается, То тела
нормальная. Элементы сыпи могут инфицироваться с
развитием пиодермий.
• Лечение заключается в устранении перегревания
ребенка, проведении гигиенических ванн ежедневно
25.
26.
27.
28.
29.
30.
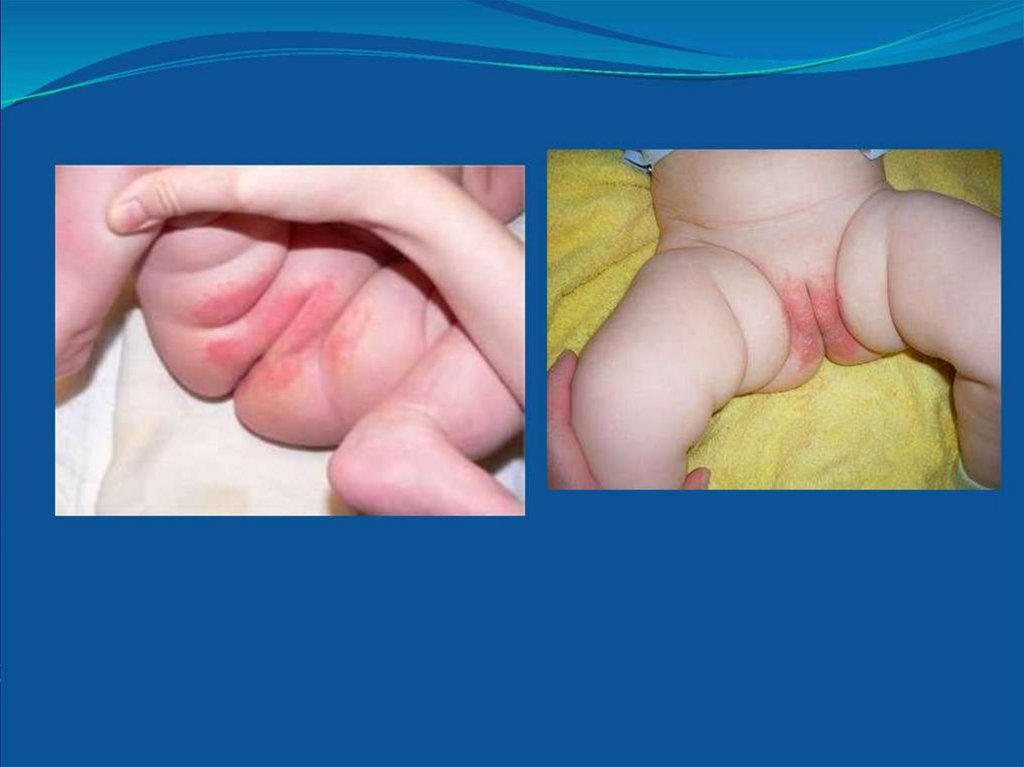
Пеленочный дерматит (опрелости) – распространенное заболевание детейв возрасте до 2-х лет, характеризующееся островоспалительными
высыпаниями на коже в области ношения подгузника мультифакториальное
заболевание. Основными этиологическими факторами его развития
являются трение подгузника, мацерация (размягчение верхних слоев
эпидермиса в результате мокнутия), в следствии воздействие на кожу мочи,
ферментов кала, изменение рН кожи в щелочную сторону, контакт кожи с
очищающими гигиеническими средствами, присоединение вторичной
грибковой инфекции (Candida albicans).
• Различают три степени опрелости:
• I. Умеренное покраснение кожи
• II. Яркая краснота с большими эрозиями.
• III. Яркая краснота и мокнутие в результате слившихся эрозий
31.
Лечение• воздушные ванны
• наружные средства в форме крема или пасты, содержащие оксид цинка и/или
вазелин, создающие барьер, позволяющий уменьшить контакт кожи с мочой и
калом.
очищение кожи, являющееся неотъемлемой частью профилактики и лечения
пеленочного дерматита.
• своевременная смена подгузника, являющаяся одним из основных и важнейших
факторов в лечении пеленочного дерматита. Необходимо менять подгузник через
каждые 1–3 часа в течение дня
• При отсутствии положительного эффекта от проводимого немедикаментозного
лечения проводят медикаментозную терапию. Чаще всего медикаментозное
лечение требуется в случае пеленочного дерматита, осложненного вторичной
грибковой и/или бактериальной инфекциями.
32.
Лечение пеленочного дерматита осложненного С. albicans :• антимикотические препараты:
• клотримазол 1% крем 2 раза в сутки в течение 14 дней
• нистатин мазь 2 раза в сутки в течение 14 дней
• натамицин 2% крем 2 раза в сутки в течение 14 дней
• лечение пеленочного дерматита, осложненного стафилококковой или
стрептококковой инфекцией
• мупироцин 2% мазь 2-3 раза в сутки в течение 7–10 дней.
• лечение пеленочного дерматита на фоне диареи рекомендуется назначение
наружно декспантенола 5% крем в сочетании с цинковой мазью в течение 7 дней.
33.
Наиболее часто возбудителями являются:• · Стафилококки
• · Стрептококки группы В
• · Кишечная палочка
• · Синегнойная палочка
• · Протей
• · Клебсиелла
34. Склередема
СКЛЕРЕДЕМА• патологическое состояние новорожденных,
характеризующееся своеобразным отеком кожи и
подкожной клетчатки с легким их уплотнением.
Наблюдается у недоношенных и ослабленных детей
обычно в первые 3—4 дня жизни.
• Клиника: появляется отек, кожа бледнеет, затем
становится холодной на ощупь и плотной; после
надавливания пальцем на измененный участок кожи
остается углубление, которое медленно исчезает. Чаще
поражаются бедра, голени, стопы, лобковая область и
наружные половые органы
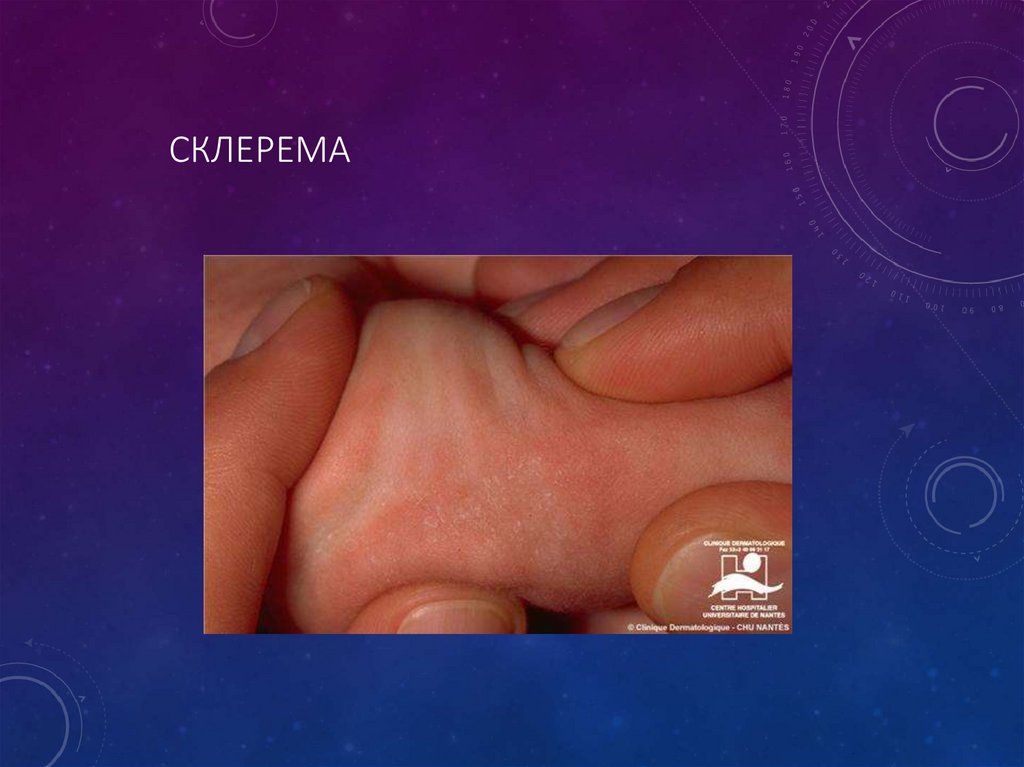
35. Склерема
СКЛЕРЕМА• Патологическое состояние новорожденных, характеризующееся
диффузным уплотнением кожи и подкожной клетчатки.
Развивается главным образом у недоношенных и ослабленных
новорожденных. Предрасполагающими факторами являются
резкое охлаждение, истощение, обезвоживание
• Клиника: На коже голеней или лица, затем на бедрах, ягодицах
появляются участки восковидной бледности или красноватоцианотичного оттенка. Пораженная кожа напряжена, сухая,
холодная, не собирается в складку, на месте надавливания ямок
не остается, лицо маскообразное. Состояние ребенка тяжелое,
температура тела снижена до 36—35°, отмечаются вялость,
сонливость, отсутствие аппетита, брадикардия и брадипноэ.
36. Склерема
СКЛЕРЕМА37.
38. Пиодермии
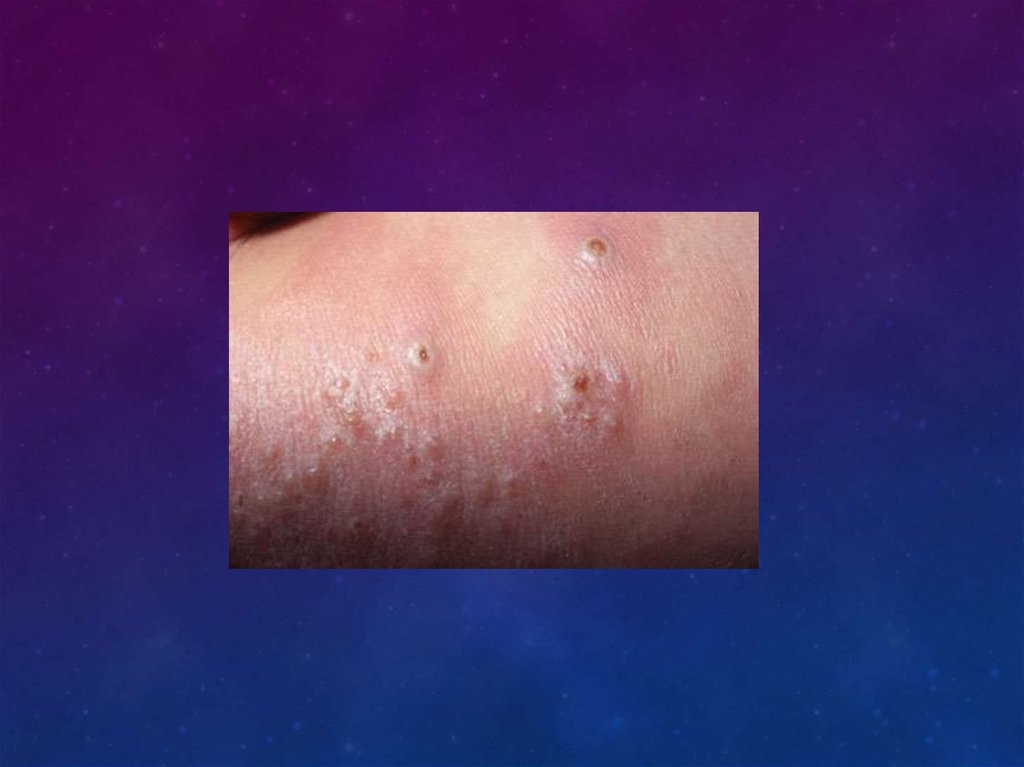
ПИОДЕРМИИ• Везикулопустулез– гнойничковая сыпь, развивающаяся обычно на
фоне потницы, дерматита. Заболевание вызывают различные
штаммы стафилококка.
Характеризуется появлением на коже
туловища, в складках, на коже затылка и волосистой части головы
множества мелких поверхностных пузырьков величиной 1—2 мм,
окруженных небольшим воспалительным ободком. Пузырьки
наполнены вначале прозрачным, а затем мутным содержимым.
Кожа вокруг пузырьков обычного цвета. Через 2—3 дня пузырек
лопается, а на его месте образуется поверхностная эрозия, а затем
корочка. Общее состояние не нарушено, температура чаще
нормальная, реже субфебрильная.
39.
40. Пузырчатка новорожденных
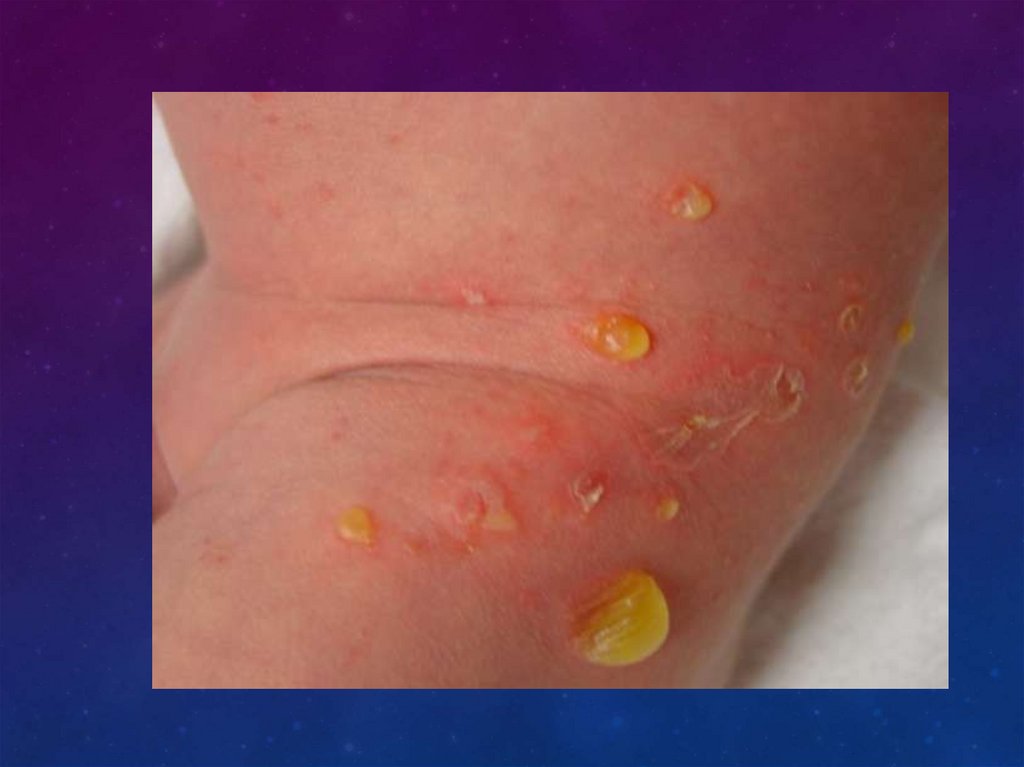
ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ• Заболевание чаще начинается с повышения температуры, в
первые дни жизни новорожденного или спустя 7-10 дней. На коже
живота,груди,конечностей в течение несколько часов образуются
мелкие пузырьки размером с горошину или вишню, с тонкой,
напряженной покрышкой и прозрачным серозно-желтоватым
содержимым. Затем содержимое мутнеет, становится гнойным. Со
временем пузыри увеличиваются, распространяются по всему
телу, покрышка их лопается, обнажая ярко-красные, влажные,
зудящие эрозированные поверхности с остатками эпидермиса по
периферии. Отделяемое эрозий подсыхает в серозно-гнойные
корки.
• Без осложнений болезнь длится 3-5 нед.
• Возможны осложнения: отиты, пневмония, флегмона, сепсис.
41.
42. Псевдофурункулез
ПСЕВДОФУРУНКУЛЕЗ• Это воспаление выводных протоков потовых желез.
• Типичная локализация: кожа задней поверхности головы, шеи, спины.
• Клиника: возникновение пустул, а впоследствии узлов синюшнобагрового цвета, с флюктуацией в центре очага.
43.
44. Мастит новорожденных
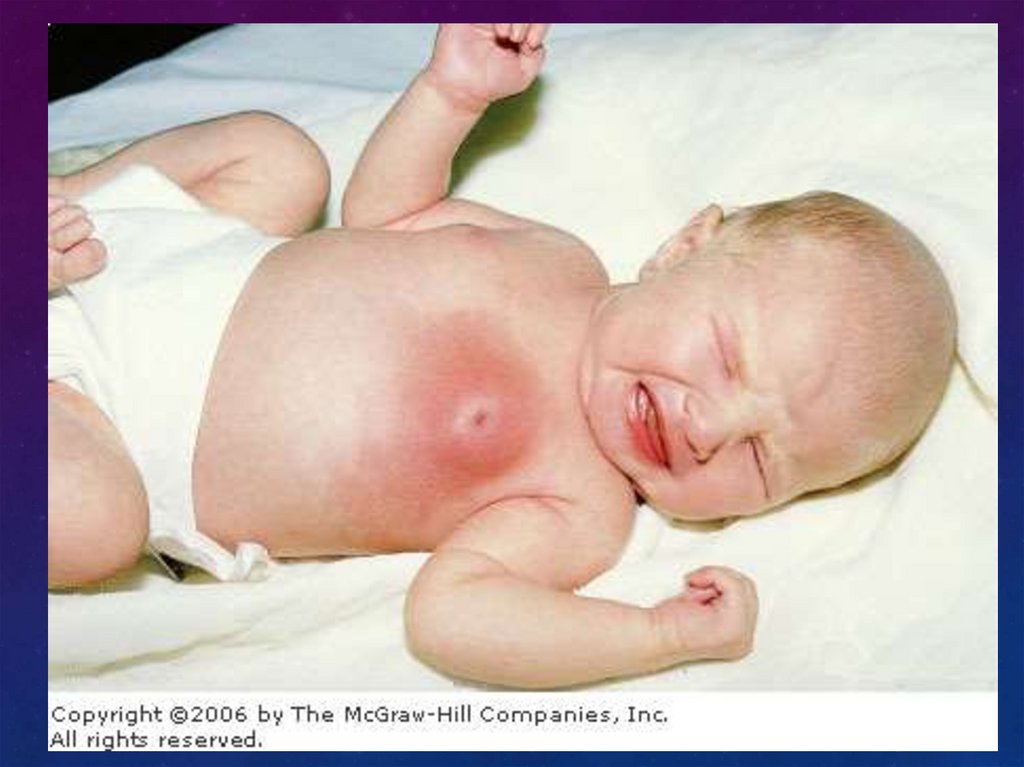
МАСТИТ НОВОРОЖДЕННЫХ• Возникает на фоне физиологического нагрубания мол.желез.
• Чаще -одностороннее поражение.
• Гиперемия, отек, флюктуация, выделение гноя.
• Осложнение: флегмона.
45.
46. Сепсис новорожденных
СЕПСИС НОВОРОЖДЕННЫХ• (sepsis neonatorum). Сепсис новорожденных тяжелое общее инфекционное заболевание,
возникающее вследствие недостаточности
местного и общего иммунитета организма при
наличии очага воспаления.
• Возбудители: чаще условно-патогенная
кишечная флора (кишечная палочка, протей,
клебсиелла, энтеробактер), а также
синегнойная палочка, стрептококки группы В,
эпидермальный стафилококк.
47. Факторы риска
ФАКТОРЫ РИСКА• Недоношенность и низкая масса тела.
• Разрыв околоплодных оболочек. и длительный (более 24 ч)
безводный период.
• Лихорадка у матери до и особенно после родов.
• Инфекция мочевыводящих путей и половых органов и другие
осложнения в акушерском анамнезе.
• Изменения амниотической жидкости. Мекониальные, зловонные,
мутные околоплодные воды.
• Реанимация новорожденного в родильном зале.
• Многоплодная беременность.
• Инвазивные процедуры. Инвазивный мониторинг, искусственная
вентиляция лёгких или парентеральное питание.
48. Патогенез сепсиса
ПАТОГЕНЕЗ СЕПСИСА• Входными воротами инфекции наиболее часто является пупочная
ранка, но могут быть кожа, слизистые оболочки, органы дыхания и
пищеварения. В месте внедрения инфекции возникает первичный
очаг воспаления (омфалит, везикулопустулез, абсцессы, отит),
поражаются близлежащие сосуды и окружающие ткани.
• При ослаблении защитных факторов микроорганизмы быстро
размножаются, часть бактерий и продуктов их жизнедеятельности
попадает в кровь - возникают массивная бактериемия, токсемия,
образуются гнойные метастазы.
• Воздействие микробов и их токсинов, извращение нервной
регуляции приводят к поражению и дисфункции всех органов и
систем. Развиваются дистрофия, анемия. Возможен летальный
исход.
49. Клиника сепсиса
КЛИНИКА СЕПСИСА• По клиническому течению и патоморфологической картине различают
две формы сепсиса новорожденных - септикопиемию и септицемию.
50. Септикопиемия
СЕПТИКОПИЕМИЯ• Септикопиемия характеризуется наличием очагов гнойного
воспаления (первичных и метастатических) в виде омфалита,
пустулеза, абсцессов, пневмонии, менингита, остеомиелита,
парапроктита, гнойного отита и др., а также симптомами
интоксикации, анемией и гипотрофией.
• Общее состояние ребенка нарушается; появляются вялость,
срыгивания, рвота, диарея, снижается аппетит,
бледность,температура субфебрильная, периодически возможна
гипертермия. Отмечаются тахикардия, приглушение тонов сердца,
гепатоспленомегалия.
• Течение волнообразное, 1,5-2 мес.и более.
51. Септицемия
СЕПТИЦЕМИЯ• Септицемия - форма сепсиса без явных гнойных очагов,
чаще наблюдается у недоношенных . Отмечаются
бледно-землистый цвет кожных покровов, отеки,
геморрагический синдром, мышечная гипотония,
угнетение рефлексов, глухость сердечных тонов,
одышка, вздутие живота, возможна динамическая
кишечная непроходимость. Всегда имеют место
значительная потеря массы тела, обезвоживание,
прогрессирующая дистрофия. Течение заболевания
тяжелое, иногда оно развивается катастрофически
быстро.
52. Диагностика сепсиса
ДИАГНОСТИКА СЕПСИСА• В начале заболевания диагноз поставить трудно, особенно при
септицемии, так как четких клинических критериев этой формы
сепсиса нет. В этих случаях он основывается на тяжести общего
состояния и имеющихся указаниях о возможности инфицирования
ребенка.
• Для подтверждения диагноза используют данные клинического
анализа крови крови(лейкоцитоз, сдвиг формулы влево, анемия),
мочи(лейкоцитурия и бактериурия) , кала, биохимического
анализа крови (гипо- и диспротеинемия, результаты
бактериологического исследования крови,кала,мочи,гноя из
пиемических очагов.





































 medicine
medicine








