Similar presentations:
Лекция 3. Профилактика туберкулеза. Лечение туберкулеза
1.
L/O/G/OЛекция 3
Профилактика туберкулеза
Лечение туберкулеза
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ФГБОУ ВО ДонГМУ Минздрава России
Доцент кафедры фтизиатрии и пульмонологии Гуренко Елена Григорьевна
2. План лекции
Социальная профилактикаСанитарная профилактика
Специфическая
профилактика:
вакцинация, ревакцинация
химиопрофилактика:
первичная, вторичная
Лечение туберкулеза
3. Цель
Принципы профилактики туберкулезаСанитарная профилактика
Инфекционный контроль
Вакцинация и ревакцианция БЦЖ
Химиопрофилактика
Группы диспансерного наблюдения
Цели и принципы лечения туберкулеза
Характеристика противотуберкулезных препаратов
Стандартные схемы лечения
Особенности лечения МРТБ
Методы патогенетической терапии туберкулеза
Хирургические и коллапсохирургические методы лечения
Мониторинг и критерии оценки эффективности лечения
4.
Каждый год на Землемиллионы людей погибают от
туберкулеза, несмотря на то, что
для лечения больных уже в
течение нескольких десятилетий
существуют эффективные
лекарства. Чтобы привлечь
внимание к тому, что на большей
части нашей планеты туберкулез
продолжает оставаться «убийцей
№ 1» среди всех инфекционных
заболеваний.
Ежегодно 24 марта проводится
Всемирный день борьбы с туберкулезом
5.
Основными факторами развитияболезни являются:
Состояние
защитных сил
организма
(ослабление
иммунитета).
Контакт с больным
активной формой
туберкулеза,
выделяющим
микобактерии
туберкулеза
(большое значение
имеет
длительность
и периодичность
контактов);
6.
Факторы, способствующиеослаблению иммунной системы:
неблагоприятные социальные и
экологические условия жизни
неполноценное питание
алкоголизм, курение, наркомания
применение гормональных препаратов
стрессы
наличие сопутствующих заболеваний
(сахарного диабета, хронических
заболеваний легких и др.)
ВИЧ - инфекция
Контактные
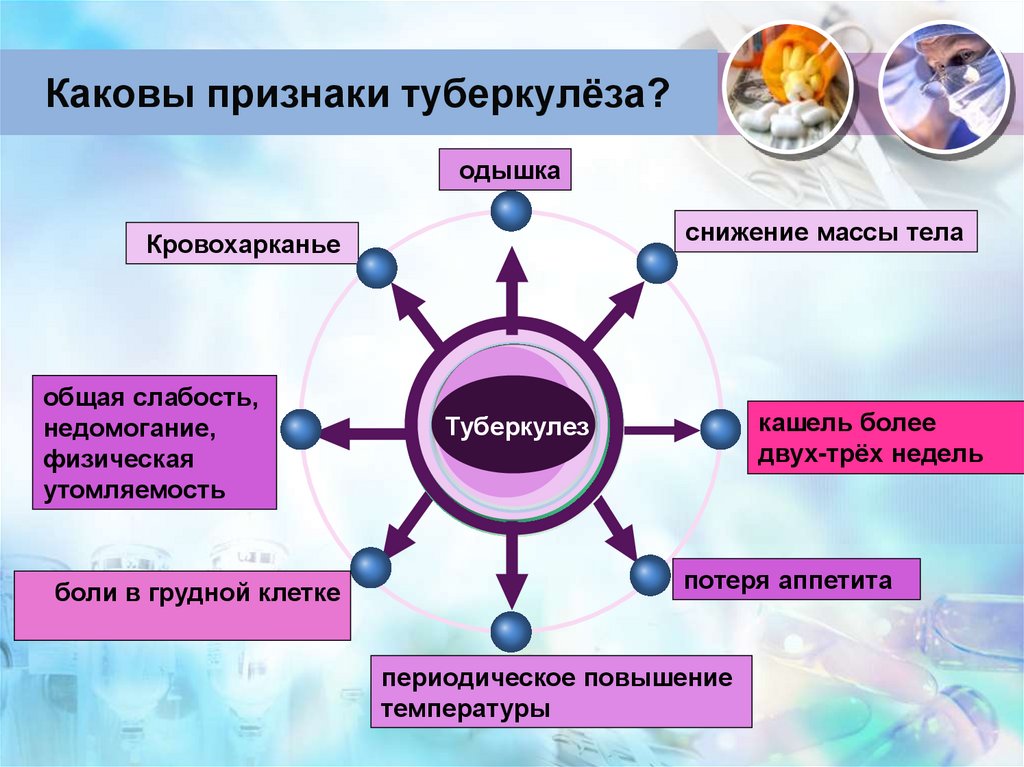
7. Каковы признаки туберкулёза?
одышкаснижение массы тела
Кровохарканье
общая слабость,
недомогание,
физическая
утомляемость
боли в грудной клетке
кашель более
двух-трёх недель
Туберкулез
потеря аппетита
периодическое повышение
температуры
8.
Меры профилактики туберкулезаЗдоровый образ жизни:
правильное питание (достаточное употребление в пищу
мяса, молочных продуктов, овощей и фруктов)
регулярная физическая активность
полноценный отдых
отказ от курения, алкоголя, наркотиков
Соблюдение правил личной гигиены
мытье рук, посуды с использованием моющих средств и
проточной воды
влажная уборка и проветривание жилых помещений.
Обязательная термическая обработка мяса и молока
Пользование индивидуальными гигиеническими
средствами и посуды
Обязательная вакцинация БЦЖ при рождении и
ревакцинация в 6-7 лет
Своевременная диагностика туберкулеза и завершение
полного курса лечения
9. Основные направления диспансера:
Профилактика туберкулеза:анализ эпидемиологической ситуации по
туберкулезу
госпитализация бактериовыделителей
оздоровление очагов туберкулезной
инфекции
химиопрофилактика
санитарно – просветительная робота
предупреждение заболеваемости
туберкулеза среди работников, занятых
в животноводстве и птицеводстве
планирование мероприятий по борьбе с
туберкулезом по принципу
территориальности в районе
обслуживания
10. Основные направления диспансера:
Лечение больных туберкулезом:Организация комплексного лечения в стационаре
контролируемая химиотерапия в амбулаторных условиях
санаторно-курортное лечение
проведение экспертизы трудоспособности
Диспансеризация:
учет
своевременное обследование и лечение диспансерных
контингентов
определение группы диспансерного наблюдения и снятие
с диспансерного учета
Квалификация
Повышение квалификации врачей и среднего
медицинского персонала диспансера и других лечебнопрофилактических учреждений по вопросам
профилактики, диагностики и лечения больных
туберкулезом
11. Диспансеризации подлежат:
Больные с активнымтуберкулезным процессом
Больные с неактивными
остаточными посттуберкулезными изменениями
Больные с активным
туберкулезным процессом,
которым необходимо
непрерывное лечение
12. Профилактика туберкулеза
Профилактика (стоять на страже,предотвращать) - это проведение
медицинских, санитарно-технических,
гигиенических и социально-экономических
мероприятий, направленных на
предотвращение возникновения и
распространения случаев туберкулеза.
Виды профилактики:
социальная профилактика
санитарная профилактика
специфическая профилактика
вакцинация и ревакцинация вакциной
БЦЖ
химиопрофилактика (первичная,
вторичная)
13. Социальная профилактика
Организация борьбы с туберкулезом являетсягосударственной задачей и охватывает
мероприятия, направленные на повышение
жизненного уровня населения и снижения
заболеваемости туберкулезом.
Для успешной организации
противотуберкулезных мероприятий необходимо
участие:
органов государственной и местной власти,
членов общественных организаций
медицинских работников разных специальностей
ЛПУ
работников СЭС
В организации борьбы с туберкулезом важная роль
отводится противотуберкулезным диспансерам
14. Санитарная профилактика
САНИТАРНАЯ ПРОФИЛАКТИКАОздоровление очагов туберкулезной
инфекции
Санитарный и ветеринарный надзор
Санитарно-просветительная работа
Раннее выявление, изоляция и лечение
впервые выявленных больных туберкулезом и
с рецидивом
Важным разделом санитарной профилактики
есть допуск к работе лиц больных
туберкулезом
Есть целый ряд профессий, при которых
больные активным туберкулезом не могут
допускаться к работе по эпидемиологических
показателям
15. Санитарная профилактика
САНИТАРНАЯ ПРОФИЛАКТИКАЧто является зараженным окружением?
жилье, в котором проживает больной с активной
формой туберкулеза, выделяющий МБТ
закрытые места длительного скопления больных,
выделяющих МБТ
отделения туберкулезных больниц
лаборатории, работающие с мокротой
пункты сбора мокроты
ингалятории
секционные залы
операционные
бронхологические кабинеты
рентгенологические кабинеты
16. Основные принципы борьбы с туберкулёзом
Каждый (заразный) больнойдолжен быть выявлен и
отправлен на лечение, чтобы
стать (не заразным)
Каждый (не заразный)
больной также должен быть
выявлен и отправлен на
лечение, пока он не стал
(заразным)
Неинфицированные лица не
должны стать
инфицированными
17. Характеристика бактериовыделения
Массивное – возбудитель находятв мокроте методом простой
бактериоскопии или методом
посева (более 20 колоний)
Скудное – микобактерии
туберкулеза выявляют только
бактериологическим методом (не
более 20 колоний)
Формальное (условное) –
бактериовыделение прекратилось,
но больного еще не сняли с
эпидемиологического учета
18. Инфекционный контроль
Предупреждение передачиинфекции заражения здоровых лиц
суперинфекцией больных
туберкулезом
Назокомиальное
(внутрибольничное) заражение
Основной задачей является снизить
риск распространения инфекции
среди персонала и пациентов
19. Опасность инфицирования
ОПАСНОСТЬ ИНФИЦИРОВАНИЯЗависит от:
массивности бактериовыделения
продолжительности контакта
близости контакта и объема
помещения, в котором происходит
контакт
концентрации инфекционного аэрозоля
в воздухе
состояния защитных сил организма
особенно опасен длительный контакт в
пределах небольшого замкнутого
пространства, при отсутствии
достаточной вентиляции
20. Уровни инфекционного контроля
Административныйконтроль
Инженерный
контроль
Индивидуальная
респираторная
защита
21. Административный контроль
АДМИНИСТРАТИВНЫЙ КОНТРОЛЬпредставляет собой ряд мероприятий и правил,
направленных на уменьшение опасности
инфицирования медицинских работников и
пациентов
направлен на:
предотвращение распространения инфекции из
«загрязненных» помещений в «чистые зоны»
контроль за состоянием воздуха закрытых
помещений, направленный на снижение
концентрации инфекционного аэрозоля в
воздухе
индивидуальная защита органов дыхания
медицинскими работниками
соблюдение личной гигиены больными
22. Административный контроль
АДМИНИСТРАТИВНЫЙ КОНТРОЛЬЧеткое выполнение профессиональных
обязанностей
Обучение больных туберкулезом
Предоставление информации о
механизмах передачи инфекции
больным туберкулезом
Разделение потоков и профильности
больных
Распределение потоков больных
необходимо осуществлять, начиная с
поликлинического отделения и в
отделениях в зависимости от спектра
лекарственной резистентности
23. Контроль за состоянием воздуха закрытых помещений
КОНТРОЛЬ ЗА СОСТОЯНИЕМ ВОЗДУХАЗАКРЫТЫХ ПОМЕЩЕНИЙ
Используют:
бактерицидные лампы с ультрафиолетовым излучением
фильтрацию воздуха в целях удаления
инфекционных аэрозольных частиц
Вентиляцию:
Естественная вентиляция
Механическая вентиляция (установка
системы очистки воздуха на входе и
выходе)
Смешанная вентиляция
Местная вентиляция (локально
обеспечивает уменьшение концентрации
инфекционного аэрозоля в воздухе
рабочей зоны (рабочего места)
24. Местная вытяжная вентиляция
Захват источника инфекции:Внешние вытяжные шкафы
Защищающие вытяжные
колпаки
РЕСПИРАТОРЫ
25. Специализированные отделения для больных с ТБ и МЛУ ТБ
Изоляция подозреваемых илиизвестных случаев МЛУ ТБ для
сведения к минимуму риска для
других больных
Проведение инженерных
мероприятий защиты окружающей
среды для сокращения числа
жизнеспособных МБТ в воздухе
специализированных отделений
Проведение программы личной
защиты органов дыхания для
персонала, работающего в
специализированном отделении
26. Лаборатория
Вентилируемые шкафыШкаф биологической
безопасности (BSC)
Ламинарный шкаф
27. Комнатные очистители воздуха
28. Санитарно-просветительная работа
САНИТАРНО-ПРОСВЕТИТЕЛЬНАЯРАБОТА
Это массовая пропаганда знаний среди
населения:
Информации о ранних признаках туберкулеза
Здоровом образе жизни
Правилах личной и общественной гигиены
Путях заражения туберкулезом
Своевременной диагностике туберкулеза
Эффективности противотуберкулезной
вакцинации и ревакцинации
Своевременных профилактических осмотрах
(флюорографическое обследование)
Формы и методы санитарнопросветительной работы:
Конференции для больных
Газеты, радио телевидение
29. Санитарная профилактика
Оздоровление очагов туберкулезнойинфекции, санитарный и
ветеринарный надзор, санитарнопросветительная работа, выявление,
изоляция и лечение впервые
выявленных больных туберкулезом
Санитарная профилактика
направлена на источник инфекции, на
здоровых людей, которые проживают
с больными
Санитарная профилактика в основном
проводится в очаге туберкулезной
инфекции
30. Первоочередные мероприятия, проводимые в очаге туберкулезной инфекции
Госпитализация больного и проведениепоточной и заключительной дезинфекции
(силами СЭС).
Изоляция детей от бактериовыделителей,
вакцинация новорожденных или ревакцинация
неинфицированных детей вакциной БЦЖ
Регулярное обследование людей, которые
находятся в контакте и проведение им
химиотерапии
Санитарно - гигиеническое воспитание больных
и членов его семьи и улучшение жилищнобытовых условий
Интенсивное лечение больного в стационаре с
последующей контролируемой химиотерапией
на амбулаторном этапе
31. Дезинфекция
ПоточнаяПроводится постоянно во время пребывания бактериовыделителя в
очаге
Обеззараживания мокроты и загрязненных предметов
Наличие двух карманных контейнеров, заполненных 5% раствором
хлорамина
В противотуберкулезных лечебных учреждениях дезинфекцию
контейнеров и мокроты проводят при помощи специальных аппаратов,
спецодежде и респираторах
Следить за вентиляцией и широким применением бактерицидных ламп
Уборку необходимо проводить с применением 5 % раствора хлорамина
Заключительная дезинфекция
Проводится в квартире после госпитализации больного.
Осуществляют ее работники санитарно-эпидемических станций
Ультрафиолетовое облучение
Ветеринарный контроль. Животных, зараженных туберкулезом
уничтожают
Проведение неспецифической профилактики, направленной на
укрепление организма человека, улучшение жилищных условий,
питания и отдыха
32.
Группы диспансерного наблюдения (ГДН) у врача-фтизиатраГДН
(РФ)
0
«Д» - Контингент
Срок ДН
Лица с подозрением на ТБ, в т.ч.:
Лица с клиническими признаками вероятного заболевания ТБ, До 4х недель
при наличии которых требуются дополнительные обследования
ВИЧ-инф. лица, нуждающиеся в проведении «пробной» ХТ ТБ с
целью исключения (подтверждения) диагноза активного ТБ
Больные ТБ, по факту получающие лечение по любому режиму ХТ ТБ в т.ч.:
М (+) или К (+) в мокроте или в другом биологическом материале В течение всего
курса ХТ ТБ до
I
М (-/0) и/или К (-/0), но ПЦР (+)
установления
М (-/0) и/или К (-/0) и/или ПЦР (-/0), а диагноз ТБ установлен на
исхода лечения
основании клинико-рентгенологических методов обследования
«эфф. курс ХТ»
М(-/0) и/или К(-/0) и/или ПЦР(-/0), а диагноз ТБ установлен на (т.е., лечение
основании гистологических методов обследования
завершено или
излечен)
К(+) и/или ПЦР(+) с уст. Рез1+ (кроме HR/R)
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и Рез2(-) – больные МЛУ
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и Рез2+(Q+Bdq/Lzd) –
больные (пре)ШЛУ
ВИЧ-инфицированные
33.
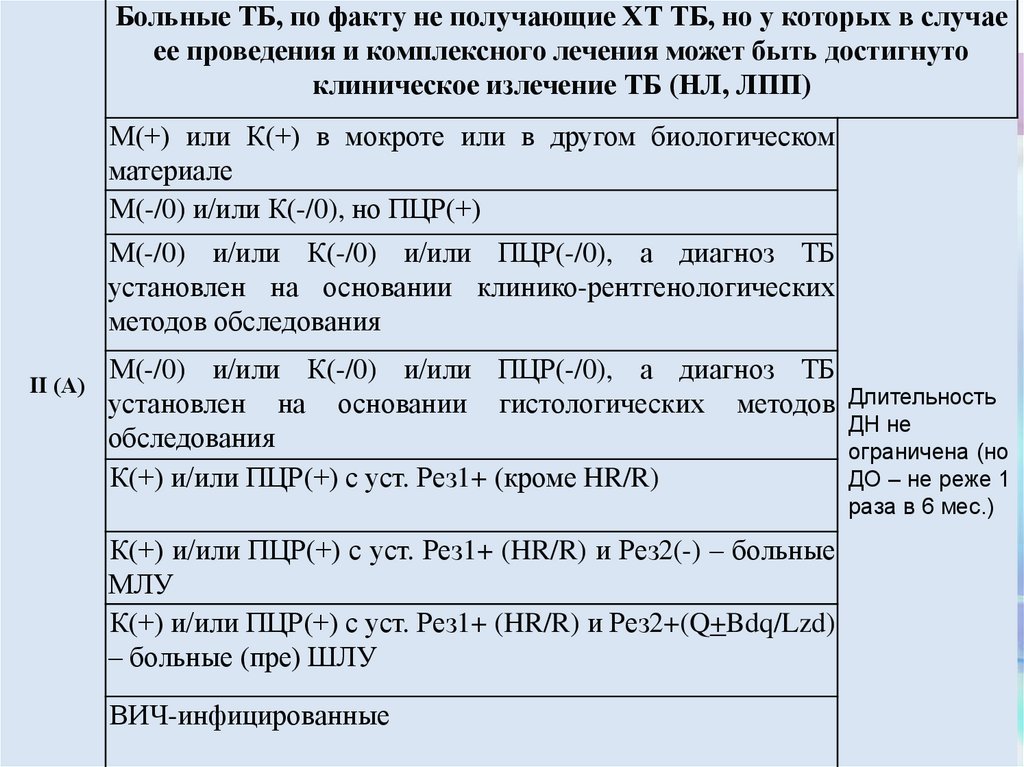
Больные ТБ, по факту не получающие ХТ ТБ, но у которых в случаеее проведения и комплексного лечения может быть достигнуто
клиническое излечение ТБ (НЛ, ЛПП)
М(+) или К(+) в мокроте или в другом биологическом
материале
М(-/0) и/или К(-/0), но ПЦР(+)
М(-/0) и/или К(-/0) и/или ПЦР(-/0), а диагноз ТБ
установлен на основании клинико-рентгенологических
методов обследования
II (А)
М(-/0) и/или К(-/0) и/или ПЦР(-/0), а диагноз ТБ
установлен на основании гистологических методов Длительность
ДН не
обследования
ограничена (но
К(+) и/или ПЦР(+) с уст. Рез1+ (кроме HR/R)
ДО – не реже 1
раза в 6 мес.)
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и Рез2(-) – больные
МЛУ
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и Рез2+(Q+Bdq/Lzd)
– больные (пре) ШЛУ
ВИЧ-инфицированные
34.
Больные ТБ, у которых не проводится курс ХТ ТБ, т.к. их излечениене может быть достигнуто (т.е. «паллиатив»), в т.ч.:
М(+) или К(+) в мокроте или в другом биологическом
материале
М(-/0) и/или К(-/0), но ПЦР(+)
М(-/0) и/или К(-/0) и/или ПЦР(-/0), а диагноз ТБ
установлен на основании клинико-рентгенологических
методов обследования
II (Б)
М(-/0) и/или К(-/0) и/или ПЦР(-/0), а диагноз ТБ
установлен на основании гистологических методов
обследования
К(+) и/или ПЦР(+) с уст. Рез1+ (кроме HR/R)
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и Рез2(-) –
больные МЛУ
К(+) и/или ПЦР(+) с уст. Рез1+ (HR/R) и
Рез2+(Q+Bdq/Lzd) – больные (пре)ШЛУ
ВИЧ-инфицированные
Длительность ДН
не ограничена (но
ДО – не реже 1
раза в 6 мес.)
35.
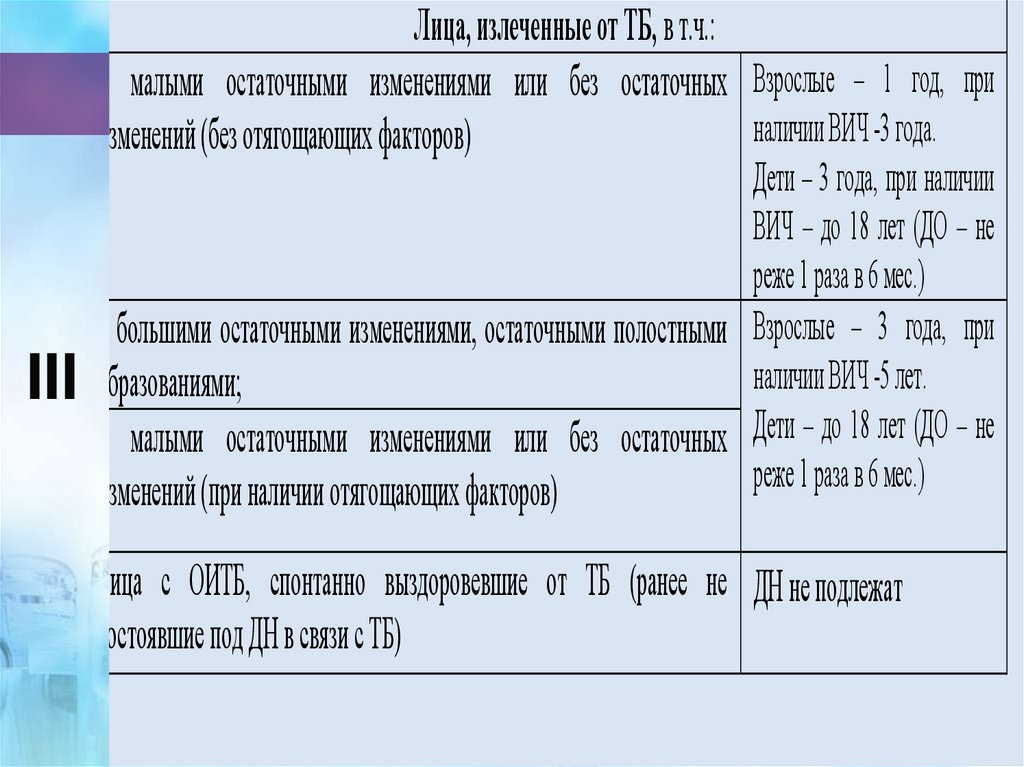
Лица, излеченные от ТБ, в т.ч.:с малыми остаточными изменениями или без остаточных Взрослые – 1 год, при
наличии ВИЧ -3 года.
изменений (без отягощающих факторов)
Дети – 3 года, при наличии
ВИЧ – до 18 лет (ДО – не
реже 1 раза в 6 мес.)
III с большими остаточными изменениями, остаточными полостными Взрослые – 3 года, при
наличии ВИЧ -5 лет.
III образованиями;
с малыми остаточными изменениями или без остаточных Дети – до 18 лет (ДО – не
реже 1 раза в 6 мес.)
изменений (при наличии отягощающих факторов)
лица с ОИТБ, спонтанно выздоровевшие от ТБ (ранее не ДН не подлежат
состоявшие под ДН в связи с ТБ)
36.
Лица, находящиеся или находившиеся в контакте с больным ТБ, в т.ч.:IV (А) Лица, находящиеся или находившиеся в Если контакт был
МБТ(+) – срок ДН для
контакте с больным ТБ (по м/ж, работы или
контактировавшего
учебы, месту отбывания наказания, либо в месте
удлиняется на 1 год
содержания под стражей)
после излечения. При
наличии ВИЧ, на 2 года
после лечения, с умершим от ТБ: взрослые –
2 года; дети – 5 лет
Работники
специализированных
Определяется сроком
противотуберкулезных учреждений здравоохраработы в условиях
нения (медицинских организаций) или специапрофессионального
лизированных противотуберкулезных подраздеконтакта + 1 год после
лений других учреждений здравоохранения
его прекращения (ДН –
(медицинских организаций), находящиеся или
не реже 1 раза в 6
находившиеся в профессиональном контакте с
месяцев)
источником ТБ
IV (В) Лица, находящиеся или находившиеся в 1 год, при наличии ВИЧ
контакте с больным ТБ сельскохозяйственным – 3 года (ДН не реже 1
IV
(Б)
37.
VДети, больные БЦЖ-ассоциированным ТБ (вызванным заражением
МБТ вакцинного штамма вакцины для профилактики ТБ), в т.ч.:
Дети, больные БЦЖ-ассоциированным ТБ
(вызванным заражением МБТ вакцинного До 18 лет (ДН – не
штамма вакцины для профилактики ТБ) с реже 1 раза в 7
генерализованными поражениями (в виде дней, после оконперсистирующей
и чания основного
V (А) генерализованной,
диссеминированной инфекции, вкл. поражение курса лечения – не
костно-суставной системы, гнойно-казеозные реже 1 раза в 12
лимфадениты с поражением 2х и более групп мес.)
ЛУ)
Дети, больные БЦЖ-ассоциированным ТБ
(вызванным заражением МБТ вакцинного
штамма вакцины для профилактики ТБ) с
локальными поражениями (лимфаденит, в т.ч.
1 год
V (Б) гнойно-казеозный,
одной
группы
ЛУ,
лимфадениты без свища, холодный абсцесс,
язва, инфильтрат > 1 см, растущий
38.
Дети с подозрением на ТБ,установленным
на
основании
Дети из групп медицинского и
иммунодиагностики (р. Манту и/или
социального риска – 2 года.
Диаскин-тест и/или др. методом) с
VI (А)
Дети,
имеющие
стойко
измененной чувствительностью к
положительные пробы или с
аллергенам туберкулезным (вираж,
их нарастанием – 3 года
гиперергия)
Дети, перенесшие ТБ с впервые Дети с малыми ОИТБ без
выявленными ОИТБ
отягощающих факторов – 1
год. Дети с малыми ОИТБ с
VI (Б)
отягощающими
факторами
или с большими ОИТБ из
групп риска – до прекращения действия
отягощающих
факторов.
При
сочетании с ВИЧ-инф. – до 18
лет
39. Специфическая профилактика
Проведение вакцинации(БЦЖ, БЦЖ-М)
Проведение ревакцинации
(БЦЖ)
Проведение
химиопрофилактики
40.
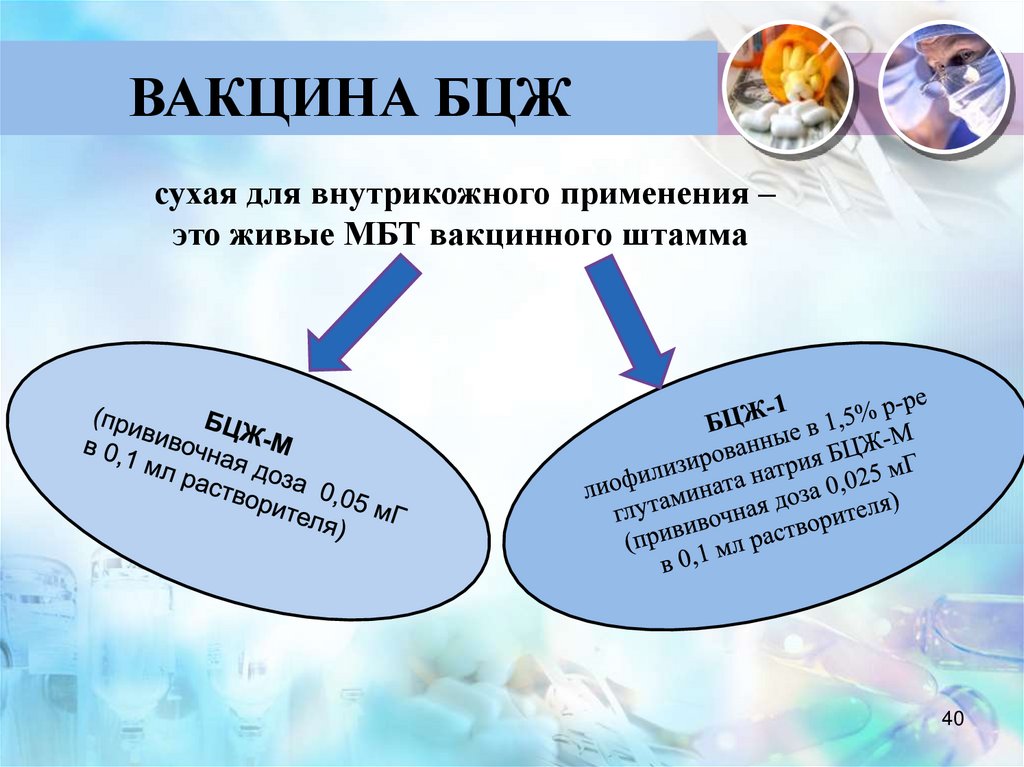
ВАКЦИНА БЦЖсухая для внутрикожного применения –
это живые МБТ вакцинного штамма
40
41. ВАКЦИНА БЦЖ
БЦЖ – сухая вакцина для внутрикожноговведения
Это живые штаммы микобактерий вакцинного
штамма БЦЖ-1, лиофильно высушены в 1,5%
растворе глютамината натрия
Для щадящей специфической профилактике
туберкулеза применяют вакцину БЦЖ-М
(половинная доза вакцины БЦЖ)
Вакцина выпускается в ампулах, запаянных
под вакуумом, и содержит 1,0 мг сухого
вещества вакцины БЦЖ-1 или 0,5 мг вакцины
БЦЖ-М
В 1 мг содержится 8 млн. микробных тел (0,05
мг – 400 тыс.)
42. ВАКЦИНАЦИЯ БЦЖ
Показания к вакцинацииПервичную вакцинацию проводят
здоровым доношенным
новорожденным детям на 3-5 день
жизни (проводят утром, непосредственно в палате, после осмотра
неонатолога)
Вакцину вводят внутрикожно в дозе
0,05 мг и БЦЖ-М – 0,025 мг в 0,1 мл
раствора на границе верхней и
средней трети наружной
поверхности левого плеча
43. Противопоказания к вакцинации
Недоношенность (масса тела прирождении менее 2000 г)
Внутриутробная инфекция
Родовые травмы с неврологической
симптоматикой
Острые заболевания
Гнойно-септические заболевания.
Гемолитическая болезнь
новорожденных
Генерализованные кожные поражения
Генерализованная инфекция БЦЖ,
выявленная у других детей в семье
44. Показания к вакцинации БЦЖ-М
Вакцинация недоношенных с массойтела при рождении до 2000г
Вакцинация детей, которые имели
противопоказания при рождении
Проводится через 1- 6 мес. при снятии
противопоказаний в детской поликлинике
(детям в возрасте 3 месяцев и старше
предварительно проводят пробу Манту с
2 ТЕ ППД-Л)
Вакцинация детей, которые проживают
на загрязненных радионуклидами
территориях (III-IV зона)
45. Ревакцинация БЦЖ
Ревакцинацию проводят в 7лет детям с отрицательной
реакцией Манту с 2 ТЕ ППД-Л.
Интервал между проведением
пробы Манту с 2 ТЕ ППД-Л и
ревакцинацией должен быть
не менее 3 дней и не более 2
недель
46. Противопоказания к ревакцинации
Инфицированные или перенесшие туберкулездети
Положительная реакция Манту с 2 ТЕ ППД-Л.
Осложнения на введение вакцины при
рождении
Аллергические заболевания в стадии
обострения
Острые заболевания в период
реконвалесценции
Хронические заболевания в стадии обострения.
Злокачественные заболевания крови и
новообразования
Иммунодефицитное состояние, длительный
прием иммунодепрессантов
ВИЧ-инфицированные, СПИД
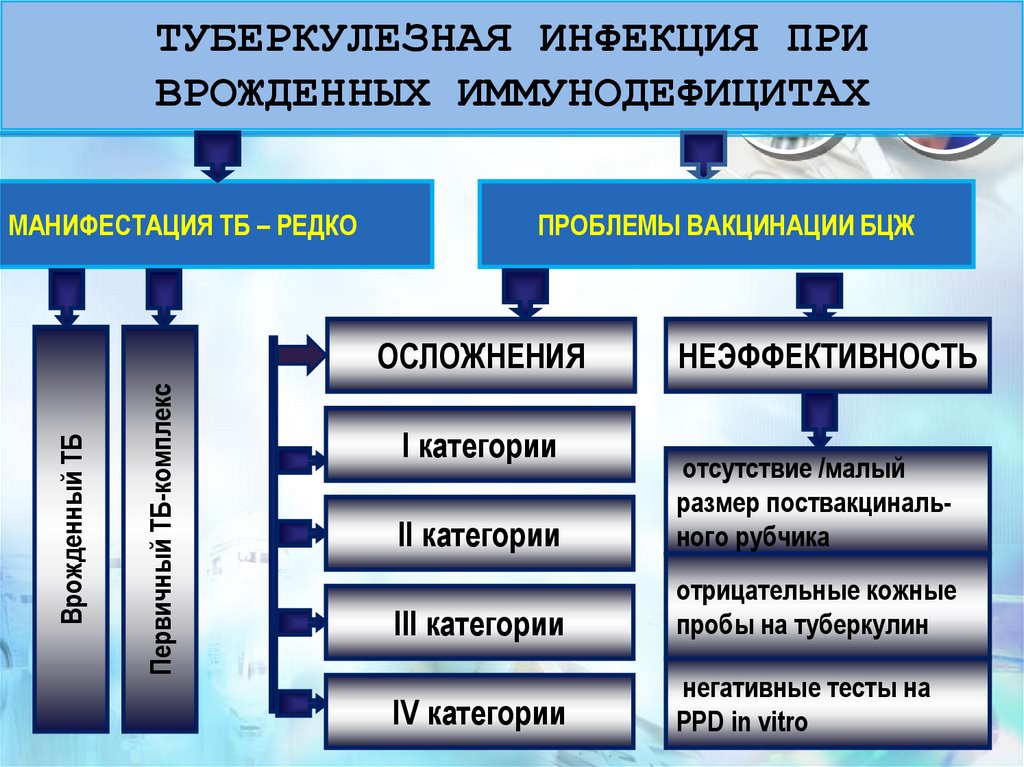
47. ТУБЕРКУЛЕЗНАЯ ИНФЕКЦИЯ ПРИ ВРОЖДЕННЫХ ИММУНОДЕФИЦИТАХ
МАНИФЕСТАЦИЯ ТБ – РЕДКОПРОБЛЕМЫ ВАКЦИНАЦИИ БЦЖ
Первичный ТБ-комплекс
Врожденный ТБ
ОСЛОЖНЕНИЯ
І категории
НЕЭФФЕКТИВНОСТЬ
ІІ категории
отсутствие /малый
размер поствакцинального рубчика
ІІІ категории
отрицательные кожные
пробы на туберкулин
ІV категории
негативные тесты на
PPD in vitro
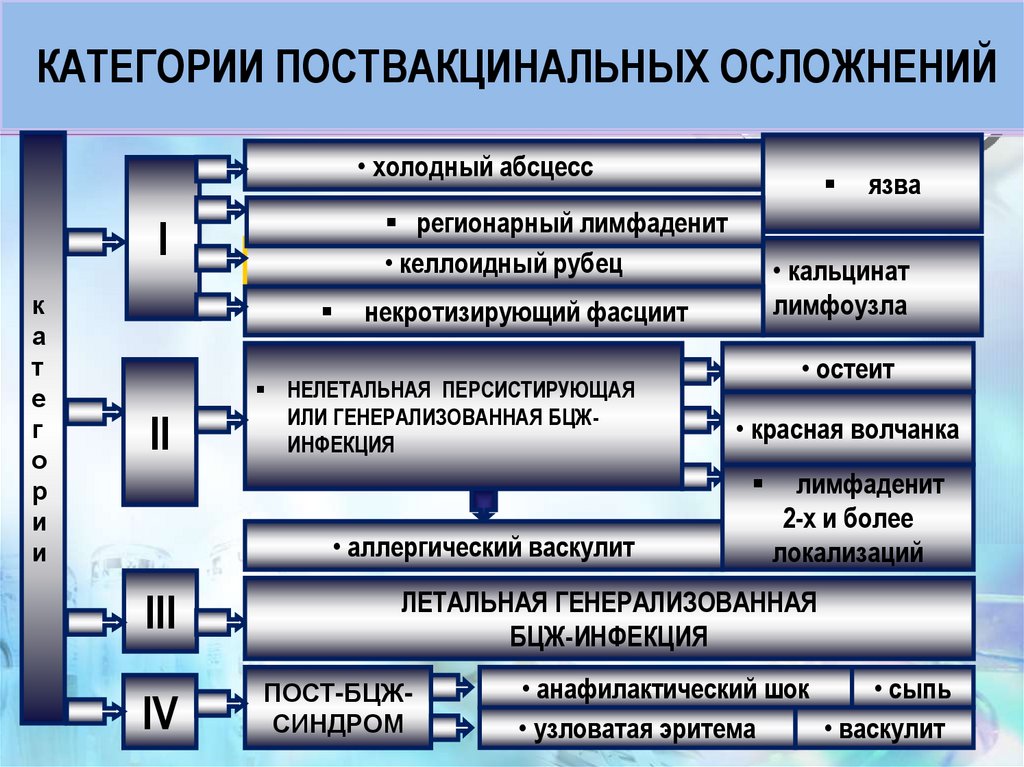
48. КАТЕГОРИИ ПОСТВАКЦИНАЛЬНЫХ ОСЛОЖНЕНИЙ
• холодный абсцессрегионарный лимфаденит
• келлоидный рубец
I
к
а
т
е
г
о
р
и
и
II
• кальцинат
лимфоузла
некротизирующий фасциит
НЕЛЕТАЛЬНАЯ ПЕРСИСТИРУЮЩАЯ
ИЛИ ГЕНЕРАЛИЗОВАННАЯ БЦЖИНФЕКЦИЯ
• остеит
• красная волчанка
• аллергический васкулит
III
IV
язва
лимфаденит
2-х и более
локализаций
ЛЕТАЛЬНАЯ ГЕНЕРАЛИЗОВАННАЯ
БЦЖ-ИНФЕКЦИЯ
ПОСТ-БЦЖСИНДРОМ
• анафилактический шок
• сыпь
• узловатая эритема
• васкулит
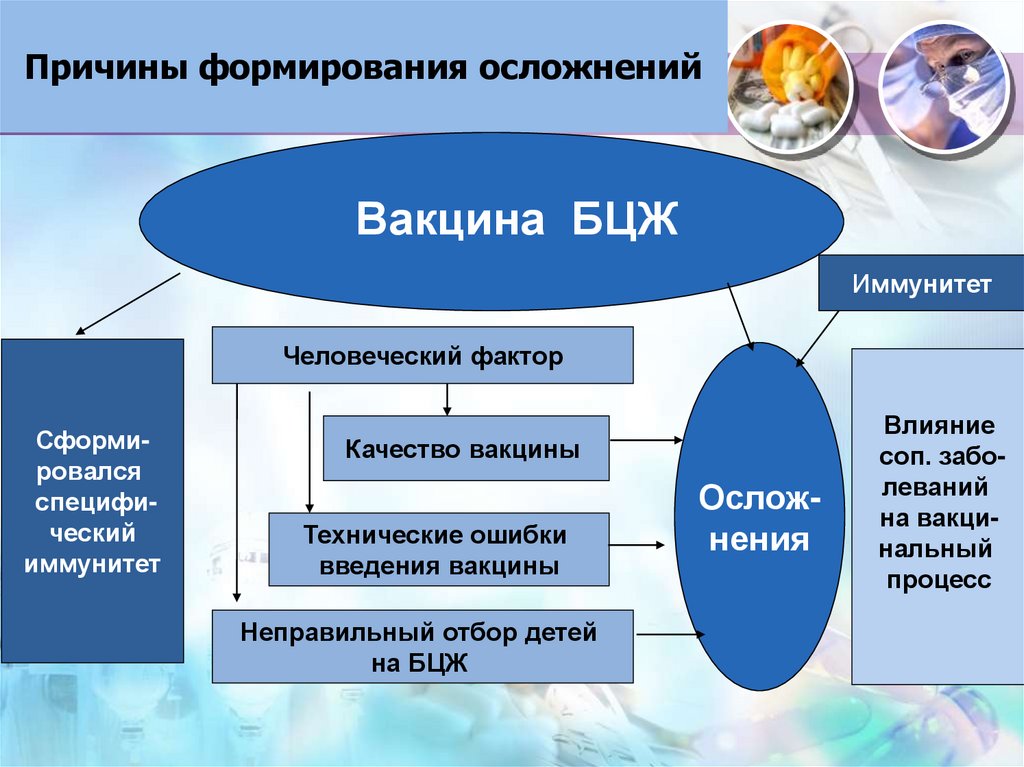
49. Причины формирования осложнений
Вакцина БЦЖИммунитет
Человеческий фактор
Сформировался
специфический
иммунитет
Качество вакцины
Технические ошибки
введения вакцины
Неправильный отбор детей
на БЦЖ
Осложнения
Влияние
соп. заболеваний
на вакцинальный
процесс
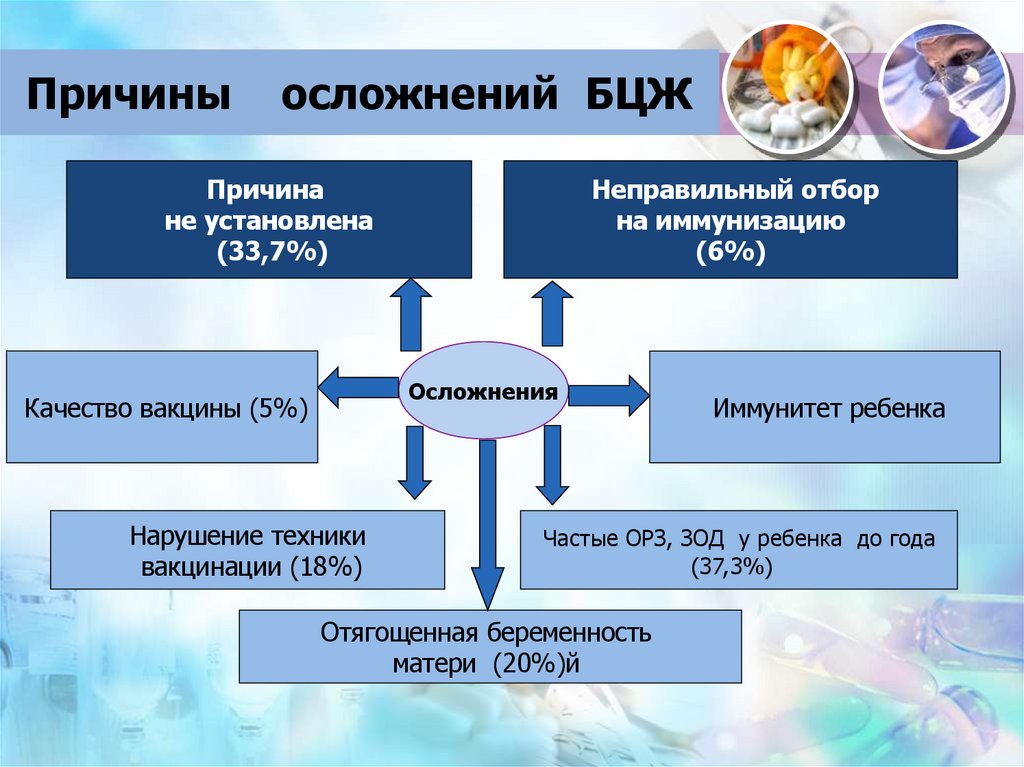
50. Причины осложнений БЦЖ
Причинане установлена
(33,7%)
Неправильный отбор
на иммунизацию
(6%)
Осложнения
Качество вакцины (5%)
Нарушение техники
вакцинации (18%)
Иммунитет ребенка
Частые ОРЗ, ЗОД у ребенка до года
(37,3%)
Отягощенная беременность
матери (20%)й
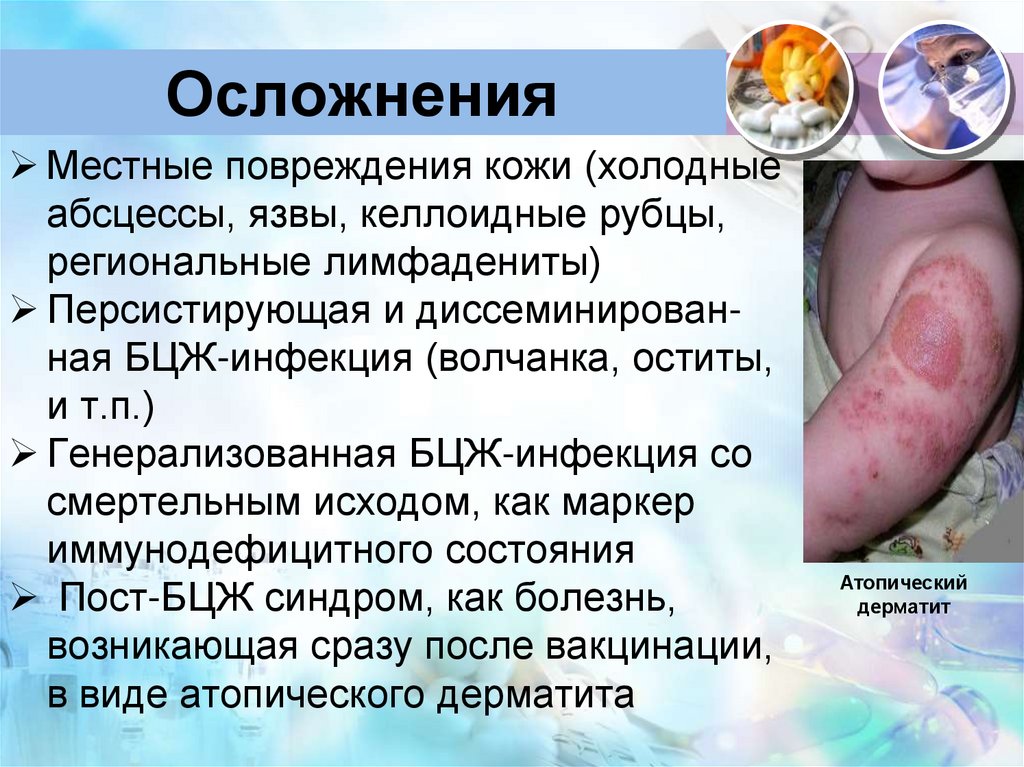
51. Осложнения
Местные повреждения кожи (холодныеабсцессы, язвы, келлоидные рубцы,
региональные лимфадениты)
Персистирующая и диссеминированная БЦЖ-инфекция (волчанка, оститы,
и т.п.)
Генерализованная БЦЖ-инфекция со
смертельным исходом, как маркер
иммунодефицитного состояния
Пост-БЦЖ синдром, как болезнь,
возникающая сразу после вакцинации,
в виде атопического дерматита
Атопический
дерматит
52. Осложнения
Подкожный холодный абсцессвозникает при нарушении техники
введения вакцины при попадании под
кожу через 1-8 месяцев
Лечение: повязки с гидрокортизоновой
мазью, эвакуация шприцем казеозных
масс и введение 5 % раствора салюзида
Поверхностная язва возникает через 34 недели
Лечение - присыпки с изониазидом или
рифампицином. В случае неэффективности - удаление вместе с капсулой
53. Осложнения
Поствакцинный лимфаденит возникаетчерез 2-3 месяца. Лечение: эвакуация
шприцем казеозных масс и введение 5%
раствора салюзида, примочки с рифампицином. В случае неэффективности удаление вместе с капсулой
Келлоидные рубцы возникают в месте
введения. Лечение: обкалывание 0,5%
гидрокортизоновой эмульсией,
рассасывающая терапия (пирогенал,
лидаза). Хирургическое лечение не
применяется, так как после удаления
возможно повторное развитие келоида,
часто большего размера
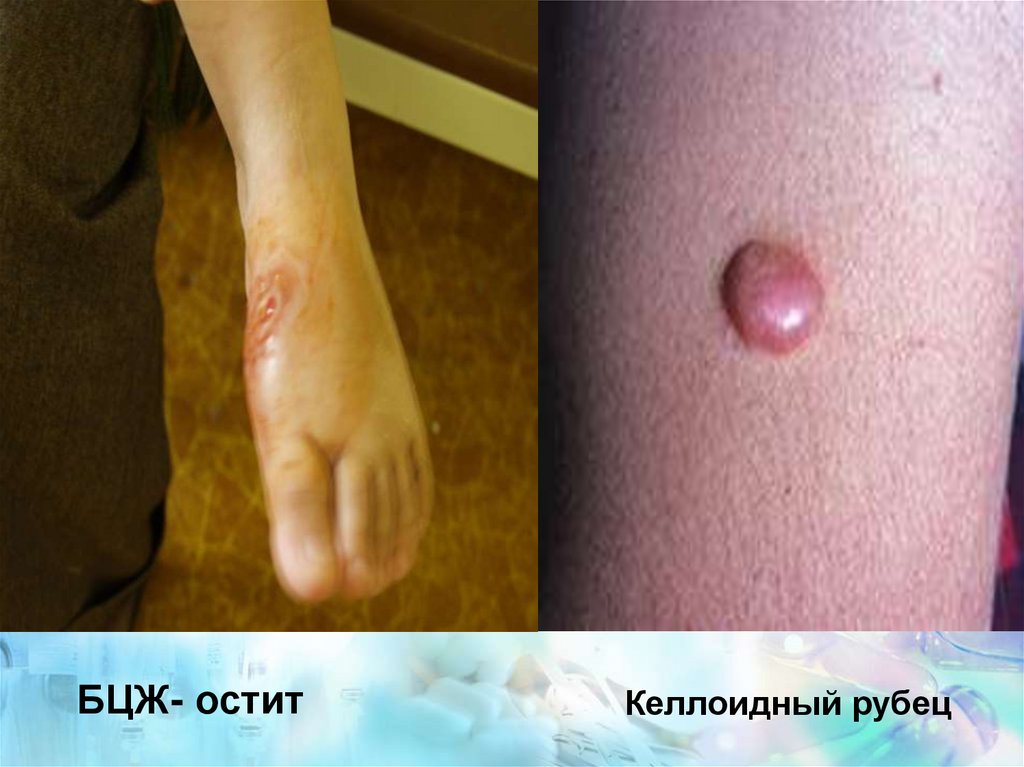
54.
БЦЖ- оститКеллоидный рубец
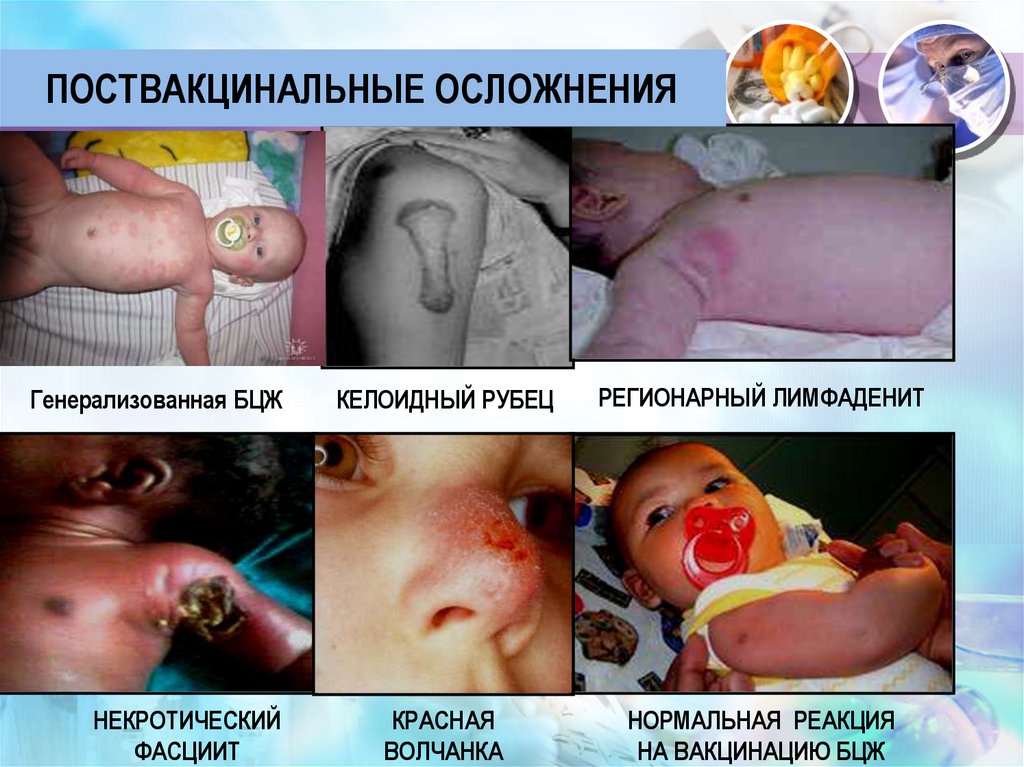
55.
ПОСТВАКЦИНАЛЬНЫЕ ОСЛОЖНЕНИЯГенерализованная БЦЖ
НЕКРОТИЧЕСКИЙ
ФАСЦИИТ
КЕЛОИДНЫЙ РУБЕЦ
РЕГИОНАРНЫЙ ЛИМФАДЕНИТ
КРАСНАЯ
ВОЛЧАНКА
НОРМАЛЬНАЯ РЕАКЦИЯ
НА ВАКЦИНАЦИЮ БЦЖ
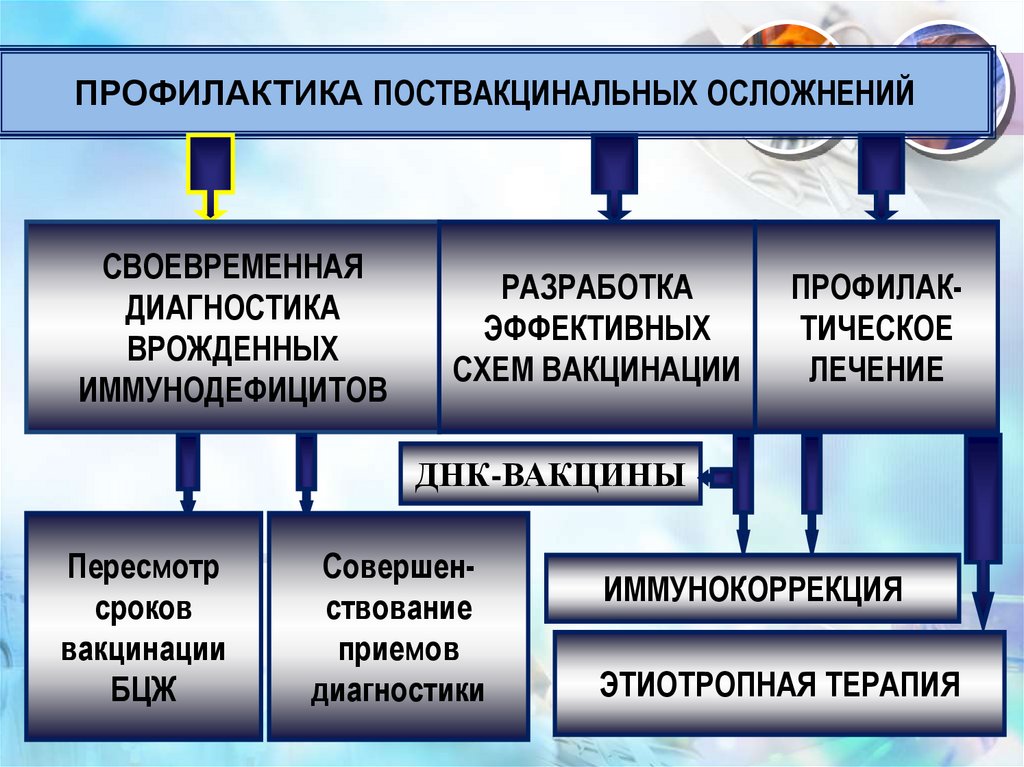
56.
ПРОФИЛАКТИКА ПОСТВАКЦИНАЛЬНЫХ ОСЛОЖНЕНИЙСВОЕВРЕМЕННАЯ
ДИАГНОСТИКА
ВРОЖДЕННЫХ
ИММУНОДЕФИЦИТОВ
РАЗРАБОТКА
ЭФФЕКТИВНЫХ
СХЕМ ВАКЦИНАЦИИ
ПРОФИЛАКТИЧЕСКОЕ
ЛЕЧЕНИЕ
ДНК-ВАКЦИНЫ
Пересмотр
сроков
вакцинации
БЦЖ
Совершенствование
приемов
диагностики
ИММУНОКОРРЕКЦИЯ
ЭТИОТРОПНАЯ ТЕРАПИЯ
57. Химиопрофилактика
Цели и задачи:Повышения резистентности
организма против туберкулезной инфекции здоровым лицам,
которые имеют повышенный
риск заболевания
Предупреждения обострения
или рецидива заболевания
58. Режимы химиопрофилактики ТБ:
Режим6H или 9Н ежедневно (монотерапия
изониазидом)
4R ежедневно (монотерапия
рифампицином)
3HR ежедневно
3HRр (рифапентин) 1 раз в неделю (12 доз)
Дозировка
5-10 мг/кг в день
10 мг/кг в день
изониазид 5-10 мг/кг в день,
рифампицин 10 мг/кг в день
(10-20мг)
Независимо от веса
Изониазид 900 мг/сутки
1HRp(рифапентин) ежедневно (28 доз)
Рифапентин 900 мг/сутки
Независимо от веса
Изониазид 300 мг/сутки
Рифапентин 600 мг/сутки
6Lfx ежедневно (для лиц из контактов с
< 46 кг, 750 мг/сутки
59. Первичная химиопрофилактика
Проводится неинфицированным лицам изочагов туберкулезной инфекции
Предупреждение заражения, инфицирования
микобактериями туберкулеза и заболевания
туберкулезом
Применяется:
детям, и взрослым здоровым лицам из семейных
контактов с бактериовыделителем или с больным
активной формой туберкулеза. Применяется
Изониазид (10 мг/кг) 6 мес
новорожденным, вакцинированным вакциной
БЦЖ, которые родились от больных матерей,
несвоевременно выявленных – также
применяется изониазид (10 мг/кг) 6 мес
60. Вторичная химиопрофилактика
Проводится с целью предупреждения заболевания:У впервые инфицированных (дети с виражем
туберкулиновых реакций)
У детей и подростков с гиперергической реакцией
Манту с 2ТЕ ППД-Л
У инфицированных лиц, контактных с бактериовыделителем или больных с активной формой
туберкулеза
Рецидива туберкулеза
У лиц, которые переболели туберкулезом и имеют:
Сопутствующие заболевания
Большие остаточные изменения
Сопутствующие отягощающие состояния
ВИЧ - инфицированные с гиперергической реакцией
на туберкулин
61. Химиопрофилактика детей с ВИЧ/СПИДом
Показания для проведения химиопрофилактики средиВИЧ/СПИД:
«Вираж» туберкулиновой пробы
Гиперергическая реакция на туберкулин
Увеличение папулы более чем на 6 мм за год
Большие остаточные изменения после спонтанно или
клинически излеченного туберкулеза
Контакт с больным активной формой туберкулеза в течении
последнего года
Установление диагноза СПИД с количеством лимфоцитов
меньше чем 1200 или клеток СД-4 менее 200 в 1 куб. мм,
независимо от результатов туберкулиновой пробы
Химиопрофилактику больным СПИДом назначать независимо
от результатом туберкулиновой пробы
ВИЧ-инфицированным и больным СПИДом химиопрофилактику
проводят по следующим схемам (Н+Е; H+Z ) ежедневно или 5
раз в неделю в течение 3-х месяцев в году
62.
ЛЕЧЕНИЕЛечение – главное звено в борьбе с туберкулезом, основным
методом которой является антимикобактериальная терапия
Лечение необходимо начинать сразу после установления
диагноза туберкулеза
Излечить больных туберкулезом с максимально возможным
обновлением состояния организма и функции пораженного
органа
Восстановить трудоспособность, качество жизни и социальное положение
У части больных невозможно вылечить туберкулез, поскольку существует граница лечения, которая является различной
для каждой категории больных туберкулезом
Главная цель лечения является стойкое прекращение бактериовыделения, заживление туберкулезных каверн в
пораженных органах и ликвидация клинических признаков
заболевания
63. Эффективность противотуберкулезных препаратов
Наиболее эффективные препараты:Синтетический препарат изониазид –
гидразид изоникотиновой кислоты
Антибиотик рифампицин
Препараты умеренной эффективности:
Антибиотики: стрептомицин, канамицин,
флоримицин, циклосерин
Синтетические препараты: этамбутол,
этионамид, протионамид, пиразинамид
(тизамид)
Наименее эффективные препараты:
Синтетические препараты: ПАСК, тибон
(тиоацетазон)
64. Механизм действия противотуберкулезных препаратов
Бактерицидное (изониазид, рифампицин, пиразинамид, стрептомицин,канамицин, флоримицин, циклосерин,
этионамид, протионамид,
фторхинолоны)
Стерилизирующее (рифампицин)
Тормозит развитие лекарственной
устойчивости (изониазид, рифампицин, этамбутол, этионамид,
протионамид)
65.
Монорезистентность – устойчивость к одному препаратуПолирезистентность – устойчивость к нескольким препаратам, за
исключением изониазид+рифампицин
МЛУ: устойчивость к «изониазид
+рифампицин», фторхинолонам и к
одному из инъекционных препаратов
ШЛУ, преШЛУ:
66. Противотуберкулезные препараты делят на две линии:
ПТП 1-го ряда – для чувствительного(условно чувствительного) туберкулеза
Являются самыми эффективными,
хорошо переносятся. Назначают до
получения результатов
индивидуального ТЛЧ
Изониазид (Н)
Рифампицин (R)
Пиразинами (Z)
Этамбутол (Е)
67. Классификация противотуберкулезных препаратов
ПТП 2-го ряда:бедаквилин (Bdq)
линезолид (Lzd)
клофазимин (Cfz)
циклосерин (Cs)
этионамид (Et)
протионамид (Pt)
деламанид (Dlm)
амикацин (Am)
левофлоксацин (Lfx)
моксифлоксацин(Mfx)
ПАСК (Pas)
стрептомицин (S)
канамицин (Km)
капреомицин(Cm)
мепенем/циластатин
(Imp/Cln)
меропенем (Mpm)
клавулановая к-та (Clv)
68. ПТП
Условно разделяют на:«Селективные» –
предназначены для лечения
только туберкулеза
«Перепрофилированные»
– препараты с широким
спектром действия
69. Классификация ПТП 2-й линии по группам (ВОЗ, 2019)
Группа А высокоэффективные:Левофлоксацин (Lfx)
Моксифлоксацин (Mfx)
Бедаквилин (Bdq)
Линезолид (Lzd)
Группа В эффективные:
Клофазимин (Cfz)
Циклосерин (Cs)
Группа С альтернативные:
Этамбутол (E)
Деламанид (Dlm)
Пиразинамид (Z)
Имипенем/циластатин (Imp/Cln)
Меропенем (Mpm/Clv)
Амикацин (Am)
Стрептомици н(S)
Этионамид (Et)
ПАСК(PAS)
Канамицин (Km)
Капреомицин (Cm)
70. 1 режим лечения
Используется только для впервые выявленныхбольных с нераспространенными процессами (при
поражении не > 2х сегментов легких и при отсутствии
выраженной деструкции)
2HRZE/4НR Обязательное условие – вероятная или подтвержденная чувствительность к Н и R (при изначальном
ВДТБ или
2HRZS/4HR отсутствии бактериовыделения – режим продолжается, если есть положительная клинико-рентгенологическая динамика после стандартной ИФ (60 доз))
Общий курс – не < 180 доз, в т.ч.:
ИФ – не < 60 доз, ПФ – не < 120 доз.
Критерии завершения ИФ:
М(-) дважды с интервалом в 1 день в конце ИФ;
положительная KРД
ИФ может быть продлена до 90 доз (по решению ВКК)
по показателям КРД или в ожидании результатов ТЛЧ.
71.
ЛПП3HRZS/5HRZ
Тубменингит, 3 HR(Rb)ZE(S)/12HR(Rb)
костноили
суставной и 12 H R(Rb)Z
генерализованный ТБ
ТБ/ВИЧ
лизованных формах ТБ, а также для
лечения всех повторных случаев ТБ
Вероятная или подтвержденная
чувствительность к Н и R (при
изначальном отсутствии бактериовыделения – режим продолжается,
если есть положительная КРД после
стандартной ИФ (90 доз)).
3 HR(Rb)ZE(S)/6HR(Rb)RptZ Общий курс – не < 240 доз, в т.ч.:
ИФ – не < 90 доз, ПФ – не < 150 доз.
Мониторинг лечения:
М – е/мес. (ИФ) и не реже 1 раза в 2
мес. (ПФ), внепланово – по
клиническим показаниям;
К – е/мес. (ИФ) и не реже 1 раза в 2
мес. (ПФ), внепланово – по
клиническим показаниям;
72.
2-й Режим (ТБ с подтвержденной устойчивостью к Н, но ссохраненной чувствительностью к R):
ВДТБ
РТБ, НЛ,
ЛПП
6 RZE + Lfx
Используется для всех случаев ТБ с подтвержденной
(до начала лечения) чувствительностью к R и
устойчивостью к Н
Общий курс – не < 180 доз (по схеме с Lfx) без деления
на ИФ и ПФ
Возможно продление общего курса в следующих
случаях:
- если сохраняется М(+) и/или К(+) после 90 доз;
- при М(-) и К(-) – при отсутствии положительной КРД
после 90 доз;
- при распространенных деструктивных процессах.
Мониторинг лечения:
М – е/месячно, внепланово – по клиническим
показаниям;
К – е/месячно, внепланово – по клиническим
показаниям;
ТЛЧ (1) – не ранее, чем после 90 доз курсового
лечения (при сохранении бактериовыделения), и во
всех случаях появления (возобновления)
бактериовыделения или негативных показателях КРД
73. 3-й Режим (МЛУ обычный, без устойчивости ко фторхинолонам, Bdq и Lzd):
Используется только при однократноБазовый режим:
МЛУ ТБ
подтвержденной чувствительности ко
(выявлен> 6 Lfx (Mfx, Sfx) Bdq Lzd Cs (Tzd) ИФ всей группе фторхинолонов, а также к
ный
Bdq и Lzd
+
впервые в > 12 Lfx (Mfx, Sfx) Lzd Cs (Tzd) ПФ
Общий курс – не < 18 мес. (540 доз), но
может быть продлен
жизни)
6 Lfx (Mfx, Sfx) Bdq Lzd Cs (Tzd) ИФ
+
6 Lfx (Mfx, Sfx) Lzd Cs (Tzd) ПФ
ИФ – не < 6 мес. (180 доз)
ПФ – не < 12 мес. (360 доз)
Критерии завершения ИФ:
К(-) – дважды негативный при
положительной КРД
Критерии завершения ПФ:
К(-) – 4 последовательных негативных
результата в конце фазы при положительной КРД
Мониторинг лечения:
М – е/месячно, внепланово – по
клиническим показаниям;
К – е/месячно, внепланово – по
клиническим показаниям
74. 4-й Режим (преШЛУ ТБ, т.е. МЛУ с подтвержденной устойчивостью ко фторхинолонам при сохранении чувствительности к Bdq и Lzd):
преШЛУТБИФ 6 Bdq Lzd Cs (Tzd) Dlm Используется для лечения больных МЛУ с
(+ 2 доп. ПТП*)
подтвержденной устойчивостью ко всей группе
+
фторхинолонов (или к 1(2) из них), но с
ИФ > 2 Lzd Cs (Tzd) (+ 2
сохраненной чувствительностью к Bdq и Lzd.
доп. ПТП*)
Общий курс – не < 20 мес. (600 доз), но может
+
быть продлен по решению
ПФ > 12 Lzd Cs (Tzd) (+
ИФ – не < 8 мес. (240 доз)
1(2) доп. ПТП*)
ПФ – не < 12 мес. (360 доз)
Выбор дополнительных
Критерии завершения ИФ:
эффективных ПТП
К(-) – дважды последовательно негативный
производится в следующей результат (с интервалом 1 месяц в конце фазы)
последовательности с
при положительной КРД.
учетом не только ТЛЧ, но и Критерии завершения ПФ:
рекомендованной ВОЗ
К(-) – 4 последовательных негативных результата
приоритетности для
в конце фазы при положительной КРД.
включения в схему Q
Мониторинг лечения:
(любой фторхинолон), E, Z, М – е/месячно (внепланово – по клиническим
Am (Cm), Mrp, Eto (Pt), PAS, показаниям);
PHZ (Перхлозон), Km (по
К – е/месячно (внепланово – по клиническим
результатам ТЛЧ)
показаниям);
75. 5-й Режим (ШЛУ ТБ, т.е. МЛУ с подтвержденной устойчивостью ко фторхинолонам + к Bdq и/или Lzd):
5-й Режим (ШЛУ ТБ, т.е. МЛУ с подтвержденнойустойчивостью ко фторхинолонам + к Bdq и/или Lzd):
ШЛУ ТБ
ИФ 6 Bdq (Lzd) Cs (Tzd) Dlm
(+ 2(3) доп.ПТП*)
+
ИФ > 2 Lzd Cs (Tzd) (+ 2(3)
доп. ПТП*)
+
ПФ > 12 Lzd Cs (Tzd)(+ 1(2)
доп. ПТП*)
Выбор дополнительных
эффективных ПТП
производится в следующей
последовательности с учетом
не только ТЛЧ, но и
рекомендованной ВОЗ
приоритетности для
включения в схему Q (любой
фторхинолон), E, Z, Am (Cm),
Mrp, Eto (Pt), PAS, PHZ
(Перхлозон), Km (по
результатам ТЛЧ)
Используется для лечения больных МЛУ с
подтвержденной устойчивостью ко всей группе
фторхинолонов (или к 1(2) из них) и с
подтвержденной устойчивостью к Bdq или Lzd, или к
ним обоим
Общий курс – не < 20 мес. (600 доз)
ИФ – не < 8 мес. (240 доз)
ПФ – не < 12 мес. (360 доз)
Критерии перевода в ПФ:
К(-) – 4 последовательных негативных результата (с
интервалом 1 месяц) в конце ИФ при положительной
КРД.
Критерии завершения ПФ:
К(-) – 4 последовательных негативных результата (с
интервалом 1 месяц) в конце фазы при положительной
КРД
Мониторинг лечения:
М – е/месячно (внепланово – по клиническим
показаниям);
К – е/месячно (внепланово – по клиническим
показаниям)
76. Результаты лечения больных ТБ, МРТБ
Чувствительный ТБМРТБ/РРТБ
Вылечен
Лечение завершено
Неудача лечения
Умер
Лечение прервано
Переведен
Излечение (бактериологическое/или клиническое)
Лечение завершено
Неудача лечения
Летальный исход (от ТБ
без ВИЧ и от ТБ/ВИЧ)
Лечение прервано/отрыв
Лечение приостановлено
по медицинским причинам
76
77. Причины приостановки лечения
недоступность полного комплекта ПТП для Режима4 (временно, с последующим восстановлением)
тяжелое состояние больного (ВИЧ-инфекция с
глубокой иммунносупрессией)
некурабельность побочных реакций на ПТП, если
невозможно произвести их адекватную замену (в
рамках их перечня, предназначенного для Режима
4 (длинного)
отсутствие у больного приверженности к длительному лечению (высокий риск расширения спектра
лекарственной устойчивости, подтвержденного
ХРТБ консилиумом)
78. Патогенетическое лечение
Интенсивная фазаПротивовоспалительные препараты (бутадион,
реопирин, ибупрофен, контрикал, гордокс)
Десенсибилизирующие препараты
Антиоксиданты (натрия тиосульфат и токоферол
ацетат)
Токсико-аллергические (контрикал, гордокс)
Глюкокортикостероиды
Гепатопротекторы
Поддерживающая фаза
Стимулирующие препараты, направленные на
формирование фиброзных образований
Препараты, стимулирующие репаративные
процессы
Иммуностимуляторы
79. Показания к применению глюкокортикостероидов
Выраженный экссудативныйхарактер воспаления (экссудативный плеврит, распространённые
процессы в легких), чрезмерное
формирование соединительной
ткани
Тяжёлые формы туберкулёза:
казеозная пневмония, диссеминированный туберкулез
Туберкулёзный менингит - для
ускорения рассасывания экссудата
Туберкулёз бронха - препятствуют
развитию стеноза бронха
Туберкулёз серозных оболочек
80. Хирургическое лечение
Показания к применению:Бактериовыделение, которое
сохраняется, несмотря на проводимую
химиотерапию
Медикаментозно-резистентные формы
туберкулеза
Периодическое кровохарканье, которое
возникает из каверны или бронхоэктазов
после излечения туберкулеза
Синдром сдавления медиастинальными
лимфатическими узлами
Туберкулезная эмпиема
Округлые образования в легких
Большие остаточные изменения после
основного курса лечения
81. КОЛАПСОХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ
Искусственный пневмоторакссвежие или относительно свежие
(не более года) деструктивные
формы туберкулеза
первичная или приобретенная
резистентность микобактерий
туберкулеза
непереносимость противотуберкулезных препаратов
экстренные показания (легочное
кровотечение)
82. Коллапсотерапия
Показания:лекарственно устойчивый туберкулез
инфильтративный туберкулез
ограниченный диссеминированный туберкулез в
фазе распада
наличие сахарного диабета
Искусственный пневмоторакс :
при легочных кровотечениях, которые не
поддаются другим методам лечения
неуточненным остается вопрос об использовании
коллапсотерапии при казеозной пневмонии (при
казеозной пневмонии показано оперативное
вмешательство)
Противопоказания:
заболевания ССС
Рентгенограмма больного
нарушения кровообращения
после выполнения ПП
тяжелые нервные заболевания
хронические заболевания органов дыхания
83. Пневмоперитонеум
Введение газа в брюшную полостьОказывает многообразное влияние на легочный
процесс за счет ограничения движения диафрагмы,
уменьшает объем и расслабляет эластическое
напряжение легкого
Усиливает действие химиопрепаратов, увеличивает
частоту закрытия полостей с эластичными стенками
(особенно в средних и нижних отделах)
Ускоряет рассасывание обширных инфильтративных
процессах
Показания:
локализация процесса в нижних долях легких
при распространенных диссеминированных и
фиброзно- кавернозных процессах
при кровохарканьях, кровотечениях
Противопоказания:
Заболевания ССС
воспалительные процессы в брюшной полости
язвенная болезнь
грыжи белой линии живота и паховые грыжи
Наложение ИП
84. Диагностические операции
ДИАГНОСТИЧЕСКИЕ ОПЕРАЦИИДиссеминация неясной
этиологии
Округлая тень в легком
Плеврит неясной
этиологии
Гиперплазия внутригрудных лимфатических
узлов неясной этиологии
85.
Хирургическое лечение неприменимо больным с
распространенными формами
МРТБ
Разработан метод лечения
МРТБ путем применения
эндобронхиального обратного
клапана
Метод обеспечивает создание
лечебной гиповентиляции в
пораженном участке легкого с
сохранением дренажной
функции блокированного
бронха и полости
86. КЛАПАННАЯ БРОНХОБЛОКАЦИЯ
Инвазивный метод, направленныйна достижение коллапса
пораженной части легкого путем
введения обратного
эндобронхиального клапана
Инфильтративный ТБ
Фиброзно-кавернозный ТБ
Химиорезистентный ТБ (в первую
очередь, МРТБ)
Остропрогрессирующие формы ТБ
Рецидивы ТБ
Стойкое бактериовыделение
Плохая переносимость ПТП
Клапанные бронхоблокаторы
87.
Клапанная бронхоблокацияРазмер клапана зависит от локализации
туберкулезного процесса и диаметра
дренирующего бронха, куда он
устанавливается (долевой, сегментарный, субсегментарный)
Клапан должен превышать диаметр
просвета бронха в 1,2-1,5 раза
Обратного поступления воздуха в
пораженные участки легкого не
происходит, тем самым, достигая
постепенного состояния лечебной
гиповентиляции и ателектаза легочной
ткани
Установка клапанного
бронхоблокатора
88. Оценка эффективности лечения
Ликвидация клиническихпроявлений болезни
Конверсия мазка мокроты
(прекращение бактериовыделения,
абациллирование больного)
Заживление полостей распада
Стойкое заживление
специфических изменений в
пораженном органе
89. Выводы
Эффективное лечение являетсяодним из главных методов борьбы с
туберкулезом
Противотуберкулезная химиотерапия
проводится под контролем медицинского персонала от 6 до 20 месяцев в
зависимости от категории
Основным критерием эффективности
лечения является прекращение
бактериовыделения и клиникорентгенологическая стабилизация
процесса









































































 medicine
medicine








