Similar presentations:
Лекция №10. Основы анестезиологии, местная и общая анестезия
1. ФГБОУ ВО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого» Минздрава России
Фармацевтический колледжТема: Лекция №10.
Основы анестезиологии, местная и общая
анестезия.
Преподаватель
Бодров Ю.И. 2017
2. План лекций
• Понятие о местной и общей анестезии.• История развития местной и общей анестезии.
• Виды и методы местной анестезии.
• Виды и методы общей анестезии.
• Теории наркоза.
• Препараты, использующиеся для местной и
общей анестезии.
• Подготовка пациента к местной общей анестезии.
• Стадии эфирного наркоза.
• Показания и противопоказания к проведению
местной и общей анестезии.
• Осложнения местной и общей анестезии.
3. Понятие о местной и общей анестезии.
• Местная анестезия - Наука, изучающая методызащиты организма от воздействия оперативной
травмы, с помощью воздействия на периферические
структуры нервной системы. При этом нервные
волокна, проводящие болевые (ноцицептивные)
импульсы, могут быть блокированы непосредственно
в области операции.
4. Понятие о местной и общей анестезии.
• Анестезия общая (синоним общее обезболивание)• Состояние, характеризующееся потерей сознания,
подавлением рефлекторных функций и реакций на
внешние раздражители. Термин «общая анестезия»
более полно, чем термин «наркоз», отражает суть того
состояния, которое должно быть достигнуто для
безопасного выполнения хирургической операции.
При этом главным является устранение реакции на
болевые раздражители.
5. История возникновения местной анестезии
• Усилия в этом направлении люди началипредпринимать в очень в очень далеком прошлом.
История медицины свидетельствует об
использовании некоторых обезболивающих средств в
Древнем Египте, Древней Индии, Древнем Китае,
странах Ближнего Востока. Основу применявшихся
тогда обезболивающих средств составляли настои и
отвары растений, среди которых важное место
занимали мак, мандрагора, дурман, индийская
конопля. В Средние века некоторые хирурги, чтобы
уменьшить боль, прибегали к физическим методам
воздействия, таким как охлаждение тканей, сдавление
сонной артерии, сосудисто-нервного пучка.
6.
• Развитие местного обезболивания подтолкнуловведение в медицинскую практику шприца (Вуд,
Правец, 1845) и открытие местноанестезирующего
свойства кокаина. В 1905 г. Эйнгор, изучил
химическую структуру кокаина и синтезировал
новокаин. В 1923 – 1928 гг. А. В. Вишневский создал
оригинальный метод местного обезболивания
новокаином, который приобрел широкое
распространение в России и за рубежом. Быстро
накапливающийся опыт показал, что под местным
обезболивание можно выполнять не только небольшие,
но и средние по объему и сложности операции,
включая почти все вмешательства на органах брюшной
полости.
7.
• Основным методом местной анестезии в нашейстране стало инфильтрационное обезболивание.
Метод разработанный А. В. Вишневский, основан на
введении большого количества 0,25% раствора
новокаина, в замкнутые фациальные пространства.
8. История возникновения общей анестезии
• В20-30-х годах преобладающим методом, в хирургиЗападной Европы и США при операциях среднего и
большого объема отдавали предпочтение общей
анестезии, для проведения которой привлекался
специально подготовленный медицинский персонал.
16 октября 1846 года. В этот день в главной больнице
Массачусетса зубной врач William P. Morton серным
эфиром усыпил молодого человека, которому хирург
John C. Warren проводил операцию по поводу
субмандибулярной сосудистой опухоли. В ходе
операции больной был без сознания, не реагировал на
боль, а после окончания вмешательства начал
просыпаться. Тогда-то Warren и произнес свою
знаменитую фразу: Джентльмены, это не трюк!
9.
Организационно анестезиологическая служба началапланомерно и интенсивно развиваться с середины 50х годов. Развитию анестезиологии, как отрасли
здравоохранения, способствовало ряд очень важных
научно-практических работ, по теории общей
анестезии, по применению ганглиоблокаторов,
миорелоксантов, гипотермии под общей редакцией А.
А. Бунатяна., Т. М. Дарбиняна., Н. И. Пирогова., П. Г.
Югнера., Н. Лабори., и т. д.
• Положительный опыт участия анестезиологов в
оказании реанимационной помощи был на столько
убедительным, что Министерство здравоохранения 19
августа 1969 г. издало приказ № 605 «Об улучшении
анестезиолого-реанимационной службы в стране», в
соответствии, с которым анестезиологические
отделения были преобразованы в отделения
анестезиологии и реанимации, а анестезиологи стали
анестезиологами-реаниматологами.
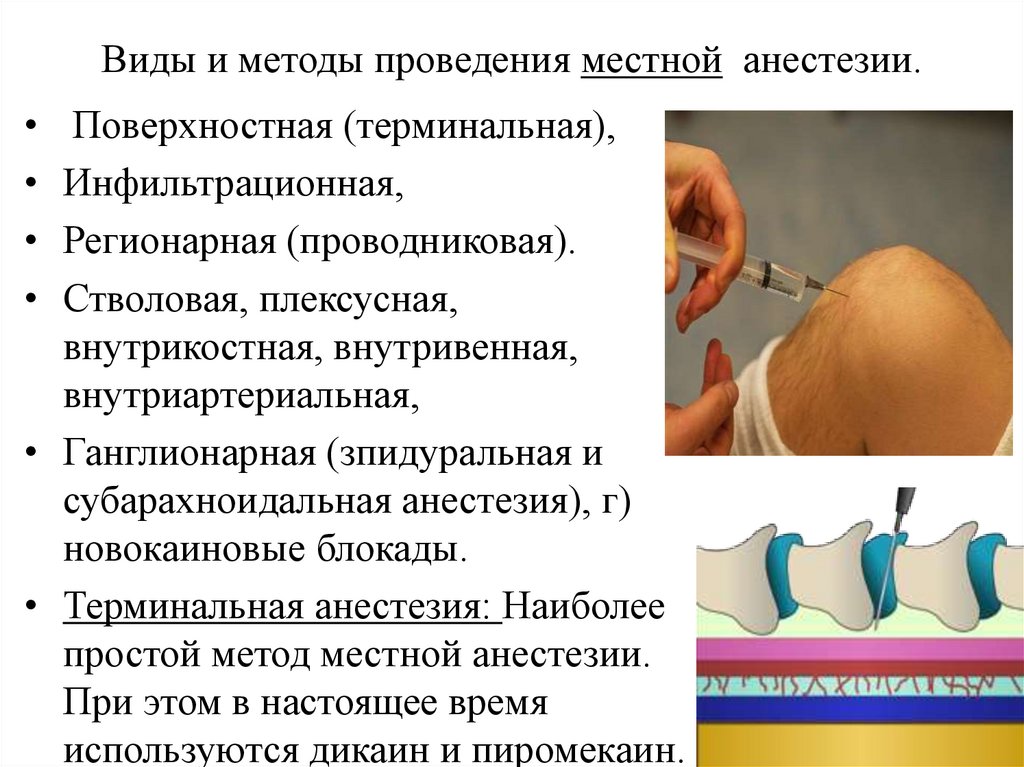
10. Виды и методы проведения местной анестезии.
• Поверхностная (терминальная),• Инфильтрационная,
• Регионарная (проводниковая).
• Стволовая, плексусная,
внутрикостная, внутривенная,
внутриартериальная,
• Ганглионарная (зпидуральная и
субарахноидальная анестезия), г)
новокаиновые блокады.
• Терминальная анестезия: Наиболее
простой метод местной анестезии.
При этом в настоящее время
используются дикаин и пиромекаин.
11.
• Предназначены для некоторых операций наслизистых оболочках и проведение некоторых
диагностических процедур, например, в
офтальмологии, оториноларингологии, при
исследовании ЖКТ. Раствор анестетика наносят на
слизистые путем смазывания, закапывания, и
распыления. Эффективные препараты амидной
группы (лидокаин, тримекаин), 5% 10% растворы.
• Местная инфильтрационная анестезия.
• Метод инфильтрационной анестезии, способом
ползучего инфильтрата, с использованием 0,25%
раствора новокаина или тримекаина, получил
широкое распространение в хирургической практике,
последние 60-70 лет.
• Этот способ был разработан в начале XX века.
12.
• Особенностью его является то, что после анестезиикожи и подкожно жировой клетчатки анестетик
вводят в большом количестве в соответствующие
фасциальные пространства в области операции.
Формируют тугой инфильтрат, Низкая концентрация,
вытекания в рану, практически исключает опасность
интоксикации,
• Следует отметить, что инфильтрационная анестезия
должна применяться в гнойной хирургии крайне
осторожно (по строгим показаниям) в виду
нарушений норм асептики! а в онкологической
практике, норм абластики!
• Использование низко концентрированных растворов
анестетика применяют 0,25%-0,5% растворы
новокаина или лидокаина.
13.
Метод тугого инфильтрата.• Для доступа анестетика ко всем рецепторам,
необходимо инфильтрировать ткани, – образуя
ползучий инфильтрат по ходу предстоящего разреза,
таким образом, болезненным является только первое
введение. Послойность, когда кожа под воздействием
анестетика становится похожа на «лимонную
корочку», затем препарат вводят в подкожно-жировую
клетчатку, фасцию, мышцы и т. д. Введение раствора
приводит к разделению анатомических образований,
что облегчает выделение различных сосудов, нервов и
т. п, принцип гидравлической препаровки.
Проводниковая анестезия или (региональная)
• Проводниковой называют региональную, плексусную,
эпидуральную и спинномозговую анестезию,
достигаемую путем подведения местного анестетика к
нервному сплетению. Региональная анестезия
технически труднее инфильтрационной анестезии.
14.
• Она требует точного знания анатомотопографического расположения нервногопроводника и хороших практических навыков.
Особенностью проводниковой анестезии является
постепенное начало ее действия (в отличие от
инфильтрационной), при этом в первую очередь
достигается анестезия проксимальных отделов, а
затем дистальных, что связано с особенностью
строения нервных волокон.
Основные анестетики для проводниковой анестезии:
новокаин, лидокаин, тримекаин, бупивокаин.
Используются небольшие их объемы, достаточно
высокие концентрации (для новокаина и лидокаина
тримекаин – 1-2% растворы, для бупивокаина 0,50,75%). Максимальная однократная доза для данных
анестетиков с добавлением адреналина (1:200 000 и
не более, во избежание некроза ткани) – 1000 мг, без
15.
Эпидуральная и спинномозговая анестезия• Преимущество этого вида анестезии в заключается в
обеспечении хорошей релаксации мышц, а также в
возможности продления обезболивания в
послеоперационном периоде. Наиболее сложными
моментами являются пункция и катетеризация
эпидурального пространства, нужно иметь ввиду, что
оно очень узкое (в грудном отделе 2-3 мм, в поясничном
до 5 мм) и заполнено не только жировой клетчаткой, но
и венозными сплетениями. В данном случае анестетик
распространяется одинаково, краниально и
проксимально при этом блокируются все виды
чувствительности, а также симпатические волокна.
• Опасным осложнением эпидуральной анестезии
является незамеченный прокол твердой мозговой
оболочки с субдуральным введением дозы анестетика,
это влечет за собой угрожающие жизни нарушения
кровообращения и дыхания. Другим опасным
осложнением является гнойный эпидурит.
16.
Наибольшее распространение получили такие видыанестезии как:
• Анестезия по Оберсту – Лукашевичу (операции на
пальцах), по Усольцевой (при операции на кисти).
• Блокада плечевого сплетения при операциях на
верхней конечности (блокада по Куленкампфу.
• Блокада бедренного, седалищного и запирательного
нервов при операциях на нижней конечности.
• Шейная вагосимпатическая блокада. Проникающие
ранения грудной клетки, плевропульмональный шок.
• Межреберная блокада. Переломы ребер, особенно
множественные.
• Паравертебральная блокада. Травма позвоночника.
• Паранефральная блокада. Заболевания, травмы почек.
• Тазовая блокада (по Школьникову-Селиванову).
Перелом костей Таза.
17.
Общая анестезия (синоним общее обезболивание)• состояние, вызываемое с помощью
фармакологических средств и характеризующееся
потерей сознания, подавлением рефлекторных
функций и реакций на внешние раздражители, что
позволяет выполнять оперативные вмешательства без
опасных последствий для организма и с полной
амнезией периода операции.
18. Теории наркоза.
Коагуляционная теория: (Кюн, 1864 г.).• Это свойство диэтилового эфира вызывать
свертывание внутриклеточного белка в структуре
клетки с образованием зернистости в протоплазме.
Липоидная теория: (Герман, 1866 г.).
• Основана на липоидотропности нервных клеток, при
этом создается барьер для обмена веществ в клетке.
Теория поверхностного натяжения: (Траубе, 1904-1913 г.
• Анестетики жирного ряда снижают поверхностное
натяжение на границе между оболочкой и жидкостью.
19.
Адсорбционная теория: Ловье, 1912 г.).• Свойства анестетиков повышать
проницаемость клеточных мембран.
Теорию водных кристаллов.
• Анестетик препятствует распространению
катионов через мембрану клетки.
Мембранная (Хобер, 1907; Винтерштейн,).
• Наркотическое состояние связано с
нарушением проницаемости мембран нервных
клеток для метаболитов, это приводит
торможению постсинаптического потенциала.
20. Виды и методы общей анестезии.
Ингаляционный (при вдыхании через лицевую маску),(эндотрахиальный с применением мышечных
релаксантов);
Неингаляционный - внутривенный (через
внутривенный катетер);
• Комбинированный.
• Под общей анестезией следует подразумевать
целенаправленные мероприятия медикаментозного
или аппаратного воздействия, направленные на
предупреждение или ослабление тех или иных общих
патофизиологических реакций, вызываемых
операционной травмой или хирургическим
заболеванием.
21.
Масочный или ингаляционный вид общей анестезии– наиболее распространенный вид анестезии. Она
достигается введением в организм газообразных
наркотических веществ. Собственно, ингаляционным
можно назвать только тот метод, когда больной
вдыхает средства при сохранении спонтанного
(самостоятельного) дыхания. Поступление
ингаляционных анестетиков в кровь их
распределение в тканях зависит от состояния легких и
от кровообращения в целом. При этом принято
различать две фазы легочную и циркуляторную.
Значение имеет свойство анестетика растворяться в
крови. От растворимости зависят время введения в
анестезию и скорость пробуждения. Как видно из
статистических данных, самый низкий коэффициент
растворимости у циклопропана и закиси азота,
поэтому они в минимальном количестве поглощаются
кровью и быстро дают наркотический эффект,
пробуждение также наступает быстро.
22.
Анестетики с высоким коэффициентомрастворимости (метоксифлюран, диэтиловый
эфир, хлороформ и др.) медленно насыщают ткани
организма и поэтому вызывают продолжительную
индукцию с увеличением периода пробуждения.
• Особенности техники масочной общей анестезии
и клиническое течение во многом определяются
фармакодинамикой применяемых средств.
Ингаляционные анестетики в зависимости от
физического состояния разделяют на две группы
– жидкие и газообразные.
• В эту группу входят эфир, хлороформ, фторотан,
метоксифлуран, этран, трихлорэтилен.
23.
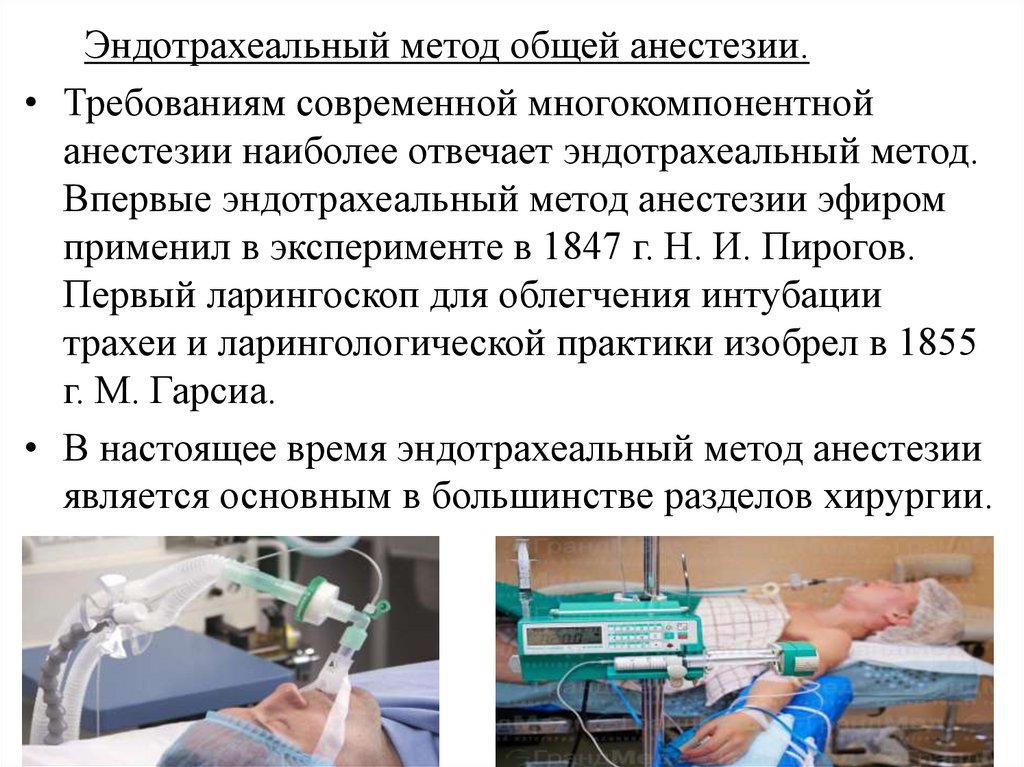
Эндотрахеальный метод общей анестезии.• Требованиям современной многокомпонентной
анестезии наиболее отвечает эндотрахеальный метод.
Впервые эндотрахеальный метод анестезии эфиром
применил в эксперименте в 1847 г. Н. И. Пирогов.
Первый ларингоскоп для облегчения интубации
трахеи и ларингологической практики изобрел в 1855
г. М. Гарсиа.
• В настоящее время эндотрахеальный метод анестезии
является основным в большинстве разделов хирургии.
24.
• Широкое распространение эндотрахеальной общейанестезии связано со следующими ее
преимуществами:
• Обеспечение свободной проходимости дыхательных
путей независимо от операционного положения
больного;
• Возможностью систематической аспирации
слизистого отделяемого бронхов и патологического
секрета из дыхательных путей;
• Надежной изоляцией желудочно-кишечного тракта
больного от дыхательных путей, что предупреждает в
ходе анестезии и операции аспирацию с развитием
тяжелых повреждений дыхательных путей
агрессивным желудочным содержимым (синдром
Мендельсона).
25.
• Оптимальными условиями для проведения ИВЛ,является уменьшение мертвого пространства, что
обеспечивает при стабильной гемодинамике
адекватный газообмен, транспорт кислорода и его
утилизацию органами и тканями больного.
• Применение мышечных релаксантов, позволяет
оперировать больного в условиях полного
обездвиживания и поверхностной анестезии, что в
большинстве случаев исключает токсический эффект
некоторых анестетиков.
• К недостаткам эндотрахеального метода можно
отнести его относительную сложность.
• Мышечные релаксанты (курареподобные вещества).
• Применяют, для расслабления мускулатуры при
наркозе, что позволяет уменьшить дозу анестетика и
глубину анестезии, для проведения ИВЛ, для снятия
судорожного состояния (гипертонуса) и пр.
26.
• Следует помнить о том, что введениемиорелоксантов обязательно ведет к
прекращению работы дыхательной мускулатуры и
прекращению самостоятельного (спонтанного)
дыхания, что требует проведения ИВЛ!!!
• Исследования физиологии нервно-мышечной
проводимости и фармакологии нервно-мышечных
блокаторов в последнее десятилетие показали, что
воздействие идет двумя путями (блокада концевой
пластинки холинорецепторов вследствие
связывания их мышечными релаксантами
деполяризующего действия Франсуа Ж. И др.,
1984), релаксантами однофазного действия
(тубокурарин, панкуроний и др.).
27.
• Применение миорелоксантов двухфазного действия(происходит стойкая антидеполяризация потенциала
клеточных мембран двигательного нерва, препарат
дитилин и листенон, миорелаксин и др.). Препараты
обладают длительным действием (до 30-40 мин).
Антагонистом этой группы является прозерин.
Неингаляционные (внутривенные) методы общей
анестезии.
• Традиционно под другими способами принято
понимать внутривенный (наиболее
аспространенный), а также ректальный, в, и
пероральный, внутримышечный.
28.
• Успешно применяют в настоящее время немедикаментозные электростимуляционные методы
анестезии – центральная электростимуляционная
анестезия, электроиглоанальгезия (регионарная),
атаралгезия, центральная анальгезия,
нейролептанальгезия. Эта тенденция обусловлена как
практическими соображениями (снижение
токсичности наркоза для больных и персонала
операционных), так и важной теоритической
предпосылкой – достижением эффективной и
безопасной для больного общей анестезии путем
сочетанного применения различных ее компонентов с
избирательным действием.
29.
• Есть основание предполагать, что в ближайшие годыперечисленные группы средств пополнятся новыми
препаратами. Среди существующих средств,
барбитураты наиболее прочно сохраняют свое место
в практической анестезиологии, классическими
представителями являются – тиопентал-натрия
(пентотал), гексенал (натрия эвипан), используют
для вводной и общей анестезии, эндоскопических
исследований.
Небарбитуратовый анестетик ультракороткого
действия (Пропанидид, сомбревин, применяется
с1964 г.). Натрия оксибутерат (ГОМК), используется
внутривенно, внутримышечно, ректально, внутрь, в
моноанестезии в терапевтической практике.
30.
• В 60 годы началось клиническое применениекетамина (кеталар, кетанест, кетажект, калипсол,
Cl-581), который обладает большой терапевтической
широтой действия ничтожной токсичностью. С 70
годов синтезирован препарат кратковременной
анестезии (этомидат, гипномидат), основное
действие длится 2-3 мин., препарат является
средством гипнотического действия, выключает
сознание, практически не влияет на болевую
чувствительность.
Пероральный и ректальный метод анестезии.
• В основном используются препараты (натрия
оксибутерата, диазепам, мидозалам, кетамин), все
эти препараты нашли свое применение в детской
хирургической практике.
Электромедикаментозная анестезия. (ЭА). Термин
введен в 1952 г.
31.
• Действие на ЦНС электрического тока, и ряданейротропных медикаментозных средств для
выключения сознания, нейровегетативной
стабилизации, повышения анальгетического
эффекта. Большой вклад в разработку проблемы
(ЭА) внесли исследования М. И, Кузина и соавт.
(1966, 1985), В. И. Сачкова с соавт. (1966, 1986), Т.
М. Дорбиняна и соавт. (1980). Для обеспечения
ЭА ЦНС используют аппараты импульсного (ЭС4Т, «Электронаркон-1» и НИЭП-1, «Электросон1»). Показано особенно в тех случаях, когда у
больного имеются серьезные нарушения со
стороны печени и почек или тяжелая
интоксикация, связанная с гнойным процессом
(перитонит, большая ожоговая поверхность).
• Электроакупунктурная анестезия (ЭАПА) –
представляет собой электрический метод
воздействия на определенные биологически
активные корпоральные и аурикулярные точки.
32. Препараты, использующиеся для местной и общей анестезии.
Местные анестетики делят на две группы:• сложные эфиры аминокислот с аминоспиртами.
• амиды ксилидинового рода.
Сложные эфиры аминокислот с аминоспиртами.
• Кокаин. Используется для терминальной анестезии.
Передозировка возывает опасные осложнения со
стороны ЦНС.
Дикаин. Токсичный препарат, в настоящее время
вытеснен препаратами второй группы.
Новокаин. Широко используемых для
инфильтрационной и проводниковой анестезии.
33.
Амиды ксилидинового ряда:Лидокаин (ксилокаин, ксикаин). Обладает выраженным
эффектом, превосходит новокаин по токсичности.
• Используется для инфильтрационной, проводниковой,
перидуральной и спинномозговой анестезии.
Тримекаин. Менее сильный, чем лидокаин, с теми же
областями применения.
Пиромекаин. Применяется для терминальной анестезии,
превосходит кокаин, и дикаин.
Маркаин (бупивакаин). Распространенный современный
препарат, сильнее лидокаина, дает длительный
эффект. Область применения та же.
34. Препараты, использующиеся в общей анестезии.
Эфир (диэтиловый эфир) - относится к алифатическомуряду. Бесцветная, прозрачная жидкость с точкой
кипения 35ºС.
Хлороформ (трихлорметан) – бесцветная прозрачная
жидкость со сладковатым запахом. Температура
кипения 59-62º С.
Фторотан (галотан, флюотан, наркотан) – сильный
галогенсодержащий анестетик,в 4-5 раз сильнее эфира
и в 50 раз сильнее закиси азота. прозрачная,
бесцветная жидкость со сладковатым запахом.
Температура кипения 50,2º С.
35.
Пентран, (ингалан) – галогенсодержащий анестетик –бесцветная, летучая жидкость, смесь (4 об. %) с
воздухом при температуре 60º С воспламеняется.
Этран (энфлюран) – фторированный эфир – дает
мощный наркотический эффект.
Трихлорэтилен (трилен, ротилан) наркотическая
мощность в 5-10 раз выше, чем у эфира.
Закись азота – наименее токсичный общий анестетик.
Представляет бесцветный газ, не воспламеняется.
Циклопропан (триметилен) – бесцветный горючий газ,
обладает мощным наркотическим эффектом, в7-10
раз сильнее закиси азота, выделяется из организма
через легкие.
36. Подготовка пациента к местной общей анестезии
• а) оценка общего состояния, б) выявлениеособенностей анамнеза, связанных с анестезией, в)
оценка клинических и лабораторных данных, г)
определение степени риска операции и наркоза (выбор
метода анестезии), д) определение характера
необходимой премедикации.
• Больной, которому предстоит плановое или
экстренное оперативное вмешательство, подлежит
осмотру анестезиологом-реаниматологом для
определения его физического и психического
состояния, оценки степени риска анестезии и
проведения необходимой преднаркозной подготовки и
психотерапевтической беседы.
37.
Премедикация. Введение медикаментозных средствперед операцией, с целью снижения частоты интра и
послеоперационных осложнений и необходима для
решения нескольких задач: снижение эмоционального
возбуждения; нейровегетативная стабилизация;
создание оптимальных условий для действия
анестетиков; профилактика аллергических реакций
на средства, используемые при анестезии;
уменьшение секреции желез.
Основные препараты - для премедикации, используют:
• Снотворные средства (барбитураты: этаминал натрий,
фенобарбитал, радедорм, нозепам, тозепам).
• Транквилизаторы (диазепам, феназепам). Эти
препараты оказывают снотворное, противосудорожное,
38.
• гипнотическое и амнезическое действие,устраняет тревогу и потенцируют действие
анестетиков, повышают порог болевой
чувствительности.
Нейролептики (аминазин, дроперидол).
Антигистаминные средства (димедрол, супрастин,
тавегил).
Наркотические анальгетики (промедол, морфин,
омнопон). Устраняют боль, оказывают седативный
и снотворный эффект, потенцируют действие
анестетиков.
Холинолитические средства (атропин, метацин).
Препараты блокируют вагусные рефлексы,
тормозят секрецию желез.
39. Стадии эфирного наркоза.
• В нашей стране используют классификацию И. С.Жоровым предложенную в (1959). пробуждения.
Первая стадия – начинается с вдыхания паров эфира и
продолжается в среднем 3-8 мин, после чего наступает
потеря сознания. Характерно постепенное затемнение
сознания, речь становится бессвязной, состояние
полудремотным. Кожа гиперемирована, зрачки
несколько расширены, реагируют на свет. Дыхание и
пульс учащены, артериальное давление несколько
повышено, болевая чувствительность ослаблена, что
позволяет в это время выполнять кратковременные
оперативные вмешательства (рауш-наркоз).
40.
Вторая – стадия возбуждения – сразу же после потерисознания и продолжается 1-5 мин, зависит от
индивидуальных особенностей больного и
квалификации анестезиолога. Клиника: речевое и
двигательное возбуждение. Кожа гиперемирована,
зрачки расширены, реакция сохраняется, отмечаются
непроизвольные плавательные движения глазных
яблок. Дыхание учащено, аритмично, артериальное
давление повышено.
Третья стадия – хирургическая (стадия «наркозного
сна») – наступает через 12-20 мин, происходит
углубление торможения в коре головного мозга и
подкорковых структурах.
41.
Клинически: отмечается потеря всех видовчувствительности, расслабление мышц, угнетение
рефлексов, урежение дыхания. Пульс замедляется,
артериальное давление несколько снижается.
Зрачок расширяется, но (сохраняется живая
реакция на свет).
Четвертая стадия – пробуждения – наступает после
отключения эфира постепенно
восстанавливаются рефлексы, тонус мышц,
чувствительность, сознание в обратном порядке.
• Углубление наркоза до 3 уровня на длительное
время недопустимо!!!
42. Показания и противопоказания к проведению местной и общей анестезии.
Абсолютным противопоказанием! к проведениюпроводниковой и плексусной анестезии считается
наличие загрязнения тканей в зоне блокады, тяжелые
гиповолемические состояния, аллергические реакции
на анестетик.
Показана: когда имеются противопоказания ко всем
видам общей анестезии.
Абсолютных противопоказаний к проведению общей
анестезии нет. При определении показаний следует
учитывать характер и объем предполагаемого
вмешательства.
43.
Общая анестезия показана:• Большинству больных, оперируемых на органах
брюшной полости.
• Больным, подвергшимся внутригрудным
вмешательствам, сопровождающимся одно- или
двусторонним операционным пневмотораксом.
• При оперативных вмешательствах, при которых
затруднен контроль свободной проходимости
дыхательных путей из-за положения на
операционном столе (положение Фовлера,
Тренделенбурга, Оверхолта и др.).
• При противопоказании к проведению местной
анастезии (аллергия и многое другое).
44. Осложнения местной и общей анестезии.
• Не существует полностью безопасных методованестезии, и местная - не является исключением.
Многие из осложнений (особенно тяжёлых,
наблюдаемых при выполнении центральных
блокад) относятся к периоду освоения и
внедрения (МА) в клиническую практику. Эти
осложнения были связаны с недостаточной
технической оснащённостью, недостаточной
квалификацией врачей хирургов, использованием
токсичных анестетиков. Тем не менее, риск
осложнений существует. Остановимся на
наиболее значимых из них.
45.
Артериальная гипотензия снижение артериальногодавления больше, чем на 30%) встречается у 9 %
оперированных.
Развитие тотальной спинальной блокады. Возникает
вследствие непреднамеренной и незамеченной
пункции твёрдой мозговой оболочки при (ЭА).
Послеоперационные неврологические осложнения
(лигаментоз асептический менингит, слипчивый
арахноидит, синдром «конского хвоста»,
межостистый) встречаются редко (в 0,003%).
Инфекционный менингит и гнойный эпидурит.
Обусловлены инфицированием субарахноидального
или эпидурального пространства чаще при их
катетеризации и требуют массивной
антибактериальной терапии.
46. Осложнения местной и общей анестезии.
• При проведении современной комбинированнойанестезии, осложнения встречаются крайне редко,
преимущественно в первые 15 мин наркоза
(период индукции), во время пробуждения
больного и в посленаркозном периоде, являясь в
большинстве случаев результатом ошибок
анестезиолога. Различают респираторные,
сердечно-сосудистые и неврологические
осложнения.
Респираторные: апноэ, бронхиолоспазм,
ларингоспазм, неадекватное восстановление
самостоятельного дыхания, рекураризация.
47.
Неврологические: повышение внутричерепногодавления и т.д. Бронхиолоспазм (тотальный или
частичный) может возникать у лиц с хронической
легочной патологией (опухоли, бронхиальная астма) и
склонных к аллергическим реакциям.
Сердечно-сосудистые: включают аритмии, брадикардию,
остановку сердца. Брадикардия при раздражении
блуждающего нерва во время операций, введением
ваготонических веществ (прозерина — для
восстановления самостоятельного дыхания).
Остановка сердца может наступить при сильном
раздражении рефлексогенных зон, вследствие
массивной кровопотери, гипоксии, гиперкапнии,
гиперкалиемии.
48. Контрольные вопросы для закрепления:
• виды и методы проведения местной и общей анестезии.• препараты, использующиеся для местной и общей
анестезии.
• подготовка пациента к местной общей анестезии.
• стадии эфирного наркоза.
• Ответы на вопросы письменно, своими словами, отправить на
сайт преподавателю.
49. Литература
• СанПин 2.1.3.2630-10 "Санитарноэпидемиологические требования корганизациям, осуществляющим
медицинскую деятельность».
• Сестринское дело в хирургии
[Электронный ресурс] : учеб. пособие для
мед. училищ и колледжей / В. Г. Стецюк. 4-е изд., испр. и доп. - М. : ГЭОТАР-Медиа,
2014.













































 medicine
medicine








