Similar presentations:
Лучевые методы диагностики. Синдром воспаления. Синдром уплотнения легочной ткани (пневмонии)
1. ЛУЧЕВЫЕ МЕТОДЫ ДИАГНОСТИКИ. СИНДРОМ ВОСПАЛЕНИЯ. СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ (ПНЕВМОНИИ). СИНДРОМ ПОЛОСТИ В ЛЕГКОМ (АБСЦЕСС ЛЕГКОГО Б
ЛУЧЕВЫЕ МЕТОДЫ ДИАГНОСТИКИ.СИНДРОМ ВОСПАЛЕНИЯ.
СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ
ТКАНИ (ПНЕВМОНИИ). СИНДРОМ
ПОЛОСТИ В ЛЕГКОМ (АБСЦЕСС ЛЕГКОГО
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ).
Максикова Татьяна Михайловна, к.м.н.,
ассистент кафедры пропедевтики
внутренних болезней
2. ЛУЧЕВАЯ ДИАГНОСТИКА
Лучевая диагностика — это группа неинвазивных диагностических методов,направленных на визуализацию структуры и распознавание патологии
внутренних органов и систем.
Выделяют следующие основные методы лучевой диагностики:
Рентгенодиагностику
Компьютерную томографию (КТ)
УЗИ
Магнитно-резонансную томографию (МРТ)
Сцинтиграфию
3.
ФИЗИЧЕСКИЕ ОСНОВЫ РЕНТГЕНДИАГНОСТИКИИсточником излучения рентгеновских лучей является
рентгеновская трубка.
Излучение представляет собой поток квантов
(фотонов), возникающих при торможении быстрых
электронов или при перестройке внутренних оболочек
атомов и занимает область электромагнитного спектра
между гамма – и ультрафиолетовым излучениями.
Излучение обладает высокой проникающей
способностью.
При прохождении через тело человека пучок
рентгеновского излучения ослабляется, связано
это с тем, что в разных тканях и органах излучение
поглощается с неодинаковой силою ввиду их
разной толщины, плотности и химического
состава.
1) Излучение сильнее всего поглощается в костной ткани.
2) Почти вдвое слабее оно задерживается в паренхиматозных органах, мышцах, жидких
средах организма.
3) Еще меньше поглощается оно в жировой клетчатке.
4) Весьма мало рентгеновское излучение задерживается в газах (воздух в легких и
желудке, газ в кишечнике).
Вывод: чем сильнее поглощает исследуемый орган излучение, тем интенсивнее тень,
которую оно отбрасывает на рентгеновский флуоресцентный экран и наоборот.
4. СТАНДАРТНАЯ РЕНТГЕНОДИАГНОСТИКА
ОСОБЕН-НОСТИ
МЕТОДА
МЕТОДЫ
ПОЛИПРОЕКЦИОННАЯ
РЕНТГЕНОГРАФИЯ
РЕНТГЕНОСКОПИЯ
ЛИНЕЙНАЯ ТОМОГРАФИЯ
Метод исследования, при
котором органы и ткани
проецируются при помощи
рентгеновских лучей на
специальную плёнку или
бумагу.
Метод рентгенологического
исследования, при котором
рентгеновские лучи
попадают на электроннооптический преобразователь усилителя рентгеновского изображения, а
потом сразу – на монитор
Метод рентгенологического исследования, с помощью
которого можно
производить снимок
слоя, лежащего на
определённой глубине
исследуемого объекта.
1)широкая доступность и
легкость проведения;
2)не требуется подготовка;
3)низкая стоимость;
4)низкая зависимость от
оператора
1)исследование в реальном
режиме времени;
2)многопроекционное
исследование;
3)интраоперационное
исследование
1) получение четкого
изображения
необходимого слоя;
2) низкая цена
Недостатки
1)статичность изображения;
2)> высокая доза излучения;
3)информативность ниже из-за
наслоения структур;
4) проблемы при исследовании
органов со схожей плотностью
1)относительно высокая
доза облучения;
2)низкое пространственное
разрешение
Относительно малая
информативность
(особенно о состоянии
окружающих тканей)
Устранение
недостатков
1)применение цифровых
технологий;
2)применение контрастных
веществ
Применение
цифровых
технологий:
1) полнокадровый метод;
2) сканирующий метод
Повышение доступности
более эффективных
методов визуализации
Определение
Преимущества
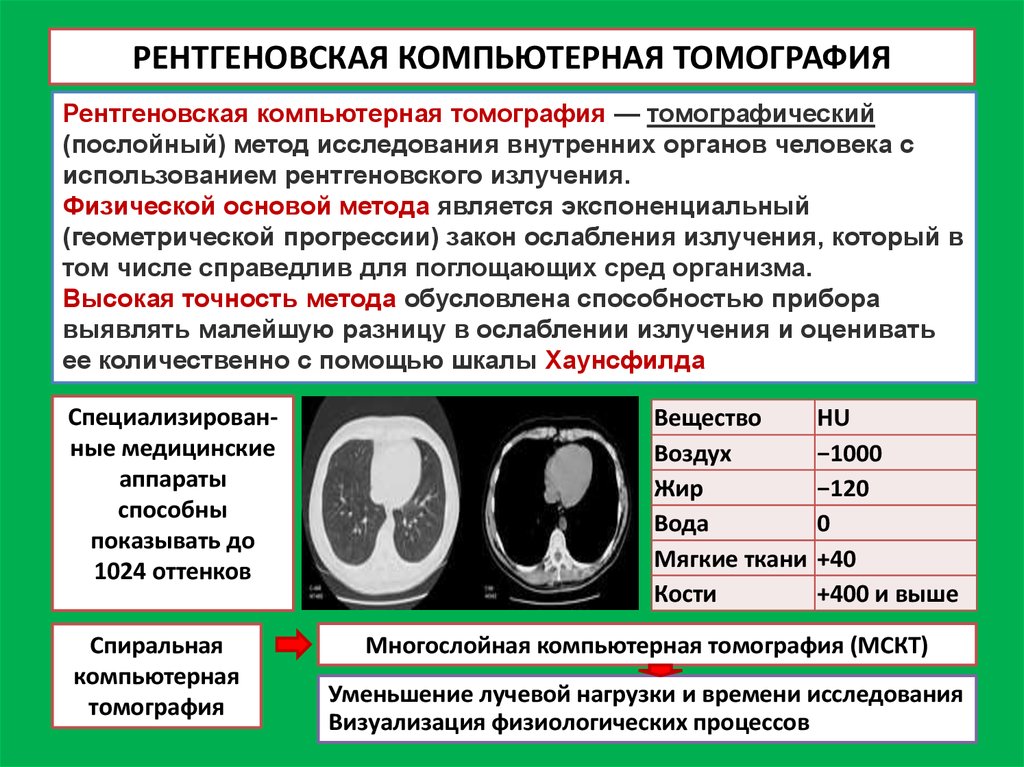
5. РЕНТГЕНОВСКАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Рентгеновская компьютерная томография — томографический(послойный) метод исследования внутренних органов человека с
использованием рентгеновского излучения.
Физической основой метода является экспоненциальный
(геометрической прогрессии) закон ослабления излучения, который в
том числе справедлив для поглощающих сред организма.
Высокая точность метода обусловлена способностью прибора
выявлять малейшую разницу в ослаблении излучения и оценивать
ее количественно с помощью шкалы Хаунсфилда
Специализированные медицинские
аппараты
способны
показывать до
1024 оттенков
Спиральная
компьютерная
томография
Вещество
Воздух
Жир
Вода
Мягкие ткани
Кости
HU
−1000
−120
0
+40
+400 и выше
Многослойная компьютерная томография (МСКТ)
Уменьшение лучевой нагрузки и времени исследования
Визуализация физиологических процессов
6. МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
Томографический метод исследования внутреннихорганов и тканей с использованием физического
явления ядерного магнитного резонанса.
Физические основы метода
В тканях организма много водорода, протоны
которого ведут себя как диполи (магнитная стрелка)
при появлении внешнего магнитного поля.
Радиочастотное
поле
Часть протонов поменяют свой магнитный
момент на противоположный, а потом
вернутся в исходное положение, излучая
собственные слабые электромагнитные волны,
которые после усиления фиксирует прибор.
Интенсивность сигнала определяется
количеством протонов в тканях, их движением
и энергетическими характеристиками
Преимущество МРТ перед КТ
состоит в более высокой
разрешающей способности,
большей контрастности
изображений, МРТ
позволяет составить более
чёткое представление об
объёме и неравномерности
распространения
патологических процессов,
особенно в мягких тканях.
7. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
Ультразвуковое исследование (УЗИ) —неинвазивное исследование организма
человека с помощью ультразвуковых волн.
ФИЗИЧЕСКИЕ ОСНОВЫ
Ультразвук вырабатывается в акустическом
преобразователе.
Достигнув границы двух сред с различным
акустическим сопротивлением, пучок
ультразвуковых волн претерпевает
существенные изменения: одна его часть
продолжает распространяться в новой
среде, в той или иной степени поглощаясь
ею, другая — отражается.
Ткани организма обладают различным
акустическим сопротивлением, величина
которого зависит от их плотности и скорости
распространения звуковых волн. Чем выше
эти параметры, тем больше акустическое
сопротивление. Так как на границе перехода
ультразвука из воздуха на кожу происходит
отражение 99,99 % колебаний.
В системах медицинской УЗД
используют частоты от 2 до 10 МГц.
Разрешающая способность
современных ультразвуковых
аппаратов достигает 1-3 мм.
Преимущества метода
доступный;
нет лучевой нагрузки;
относительно недорогой;
технически прост.
Недостатки:
сложность выделения сигнала;
зависимость результата от
опыта врача
8. РАДИОНУКЛИДНАЯ ДИАГНОСТИКА
Определение: современный методов лучевойдиагностики для оценки функционального состояния
различных органов и систем организма с помощью
диагностических радиофармпрепаратов, меченных
радионуклидами
Физические основы метода:
После введения фармпрепарат специфически накапливается в органах и тканях,
вызывая гамма-излучение, которое регистрируется детектором гамма-камеры и после
компьютерной обработки полученная информация преобразуется в функциональное
изображение исследуемого органа. Пространственно-временная картина
распределения радиофармпрепарата дает представление о форме, размерах и
положении органа, а также о наличии в нем патологических очагов.
Преимущества:
Отражение патологическии на молекулярном уровне (не дублируют УЗИ, КТ, МРТ).
Ранняя диагностика, так как функциональные изменения опережают анатомические.
Возможность динамического наблюдения.
Безопасность: благодаря короткому периоду полураспада радионуклидов, небольшой
энергии гамма-излучения и быстрому выведению радиофармпрепаратов из организма
пациент получает небольшую лучевую нагрузку, которая не выше лучевой нагрузки,
получаемой при обычных рентгенологических исследованиях.
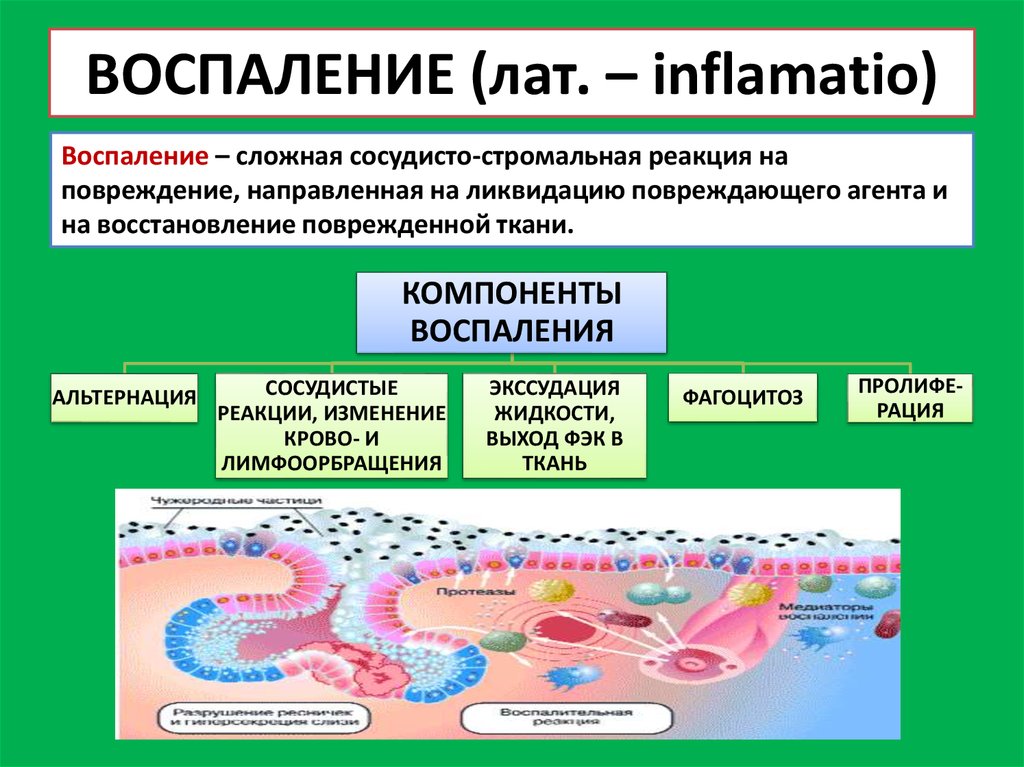
9. ВОСПАЛЕНИЕ (лат. – inflamatio)
Воспаление – сложная сосудисто-стромальная реакция наповреждение, направленная на ликвидацию повреждающего агента и
на восстановление поврежденной ткани.
КОМПОНЕНТЫ
ВОСПАЛЕНИЯ
АЛЬТЕРНАЦИЯ
СОСУДИСТЫЕ
РЕАКЦИИ, ИЗМЕНЕНИЕ
КРОВО- И
ЛИМФООРБРАЩЕНИЯ
ЭКССУДАЦИЯ
ЖИДКОСТИ,
ВЫХОД ФЭК В
ТКАНЬ
ФАГОЦИТОЗ
ПРОЛИФЕРАЦИЯ
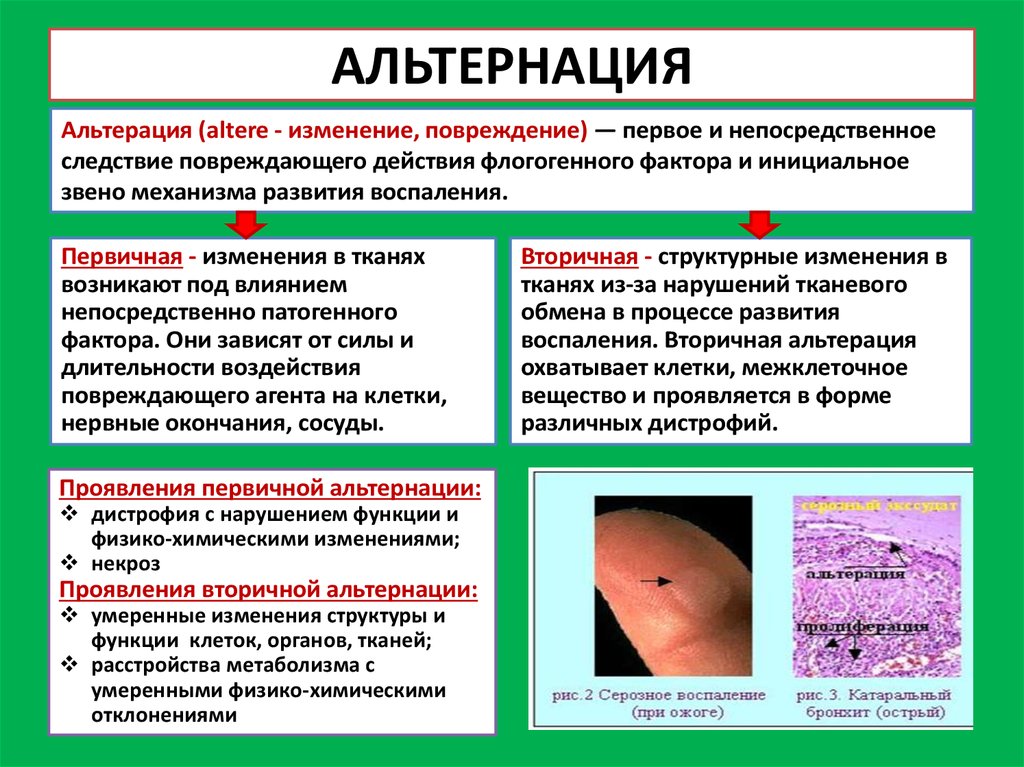
10. АЛЬТЕРНАЦИЯ
Альтерация (altere - изменение, повреждение) — первое и непосредственноеследствие повреждающего действия флогогенного фактора и инициальное
звено механизма развития воспаления.
Первичная - изменения в тканях
возникают под влиянием
непосредственно патогенного
фактора. Они зависят от силы и
длительности воздействия
повреждающего агента на клетки,
нервные окончания, сосуды.
Проявления первичной альтернации:
дистрофия с нарушением функции и
физико-химическими изменениями;
некроз
Проявления вторичной альтернации:
умеренные изменения структуры и
функции клеток, органов, тканей;
расстройства метаболизма с
умеренными физико-химическими
отклонениями
Вторичная - структурные изменения в
тканях из-за нарушений тканевого
обмена в процессе развития
воспаления. Вторичная альтерация
охватывает клетки, межклеточное
вещество и проявляется в форме
различных дистрофий.
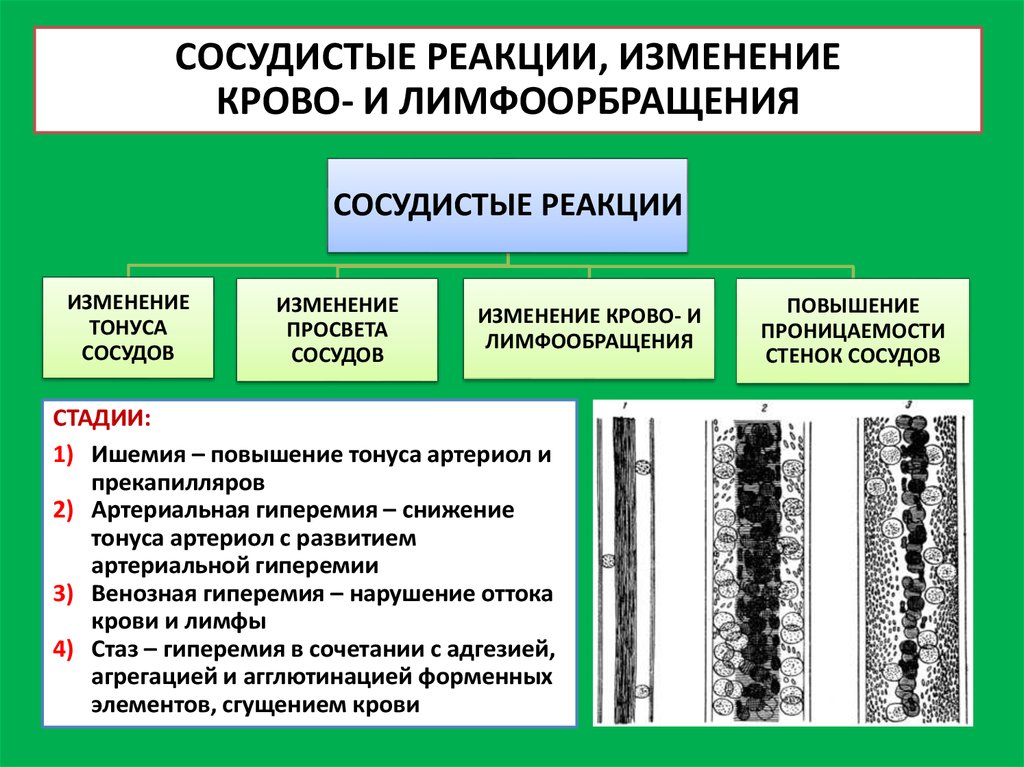
11. СОСУДИСТЫЕ РЕАКЦИИ, ИЗМЕНЕНИЕ КРОВО- И ЛИМФООРБРАЩЕНИЯ
СОСУДИСТЫЕ РЕАКЦИИИЗМЕНЕНИЕ
ТОНУСА
СОСУДОВ
ИЗМЕНЕНИЕ
ПРОСВЕТА
СОСУДОВ
ИЗМЕНЕНИЕ КРОВО- И
ЛИМФООБРАЩЕНИЯ
СТАДИИ:
1) Ишемия – повышение тонуса артериол и
прекапилляров
2) Артериальная гиперемия – снижение
тонуса артериол с развитием
артериальной гиперемии
3) Венозная гиперемия – нарушение оттока
крови и лимфы
4) Стаз – гиперемия в сочетании с адгезией,
агрегацией и агглютинацией форменных
элементов, сгущением крови
ПОВЫШЕНИЕ
ПРОНИЦАЕМОСТИ
СТЕНОК СОСУДОВ
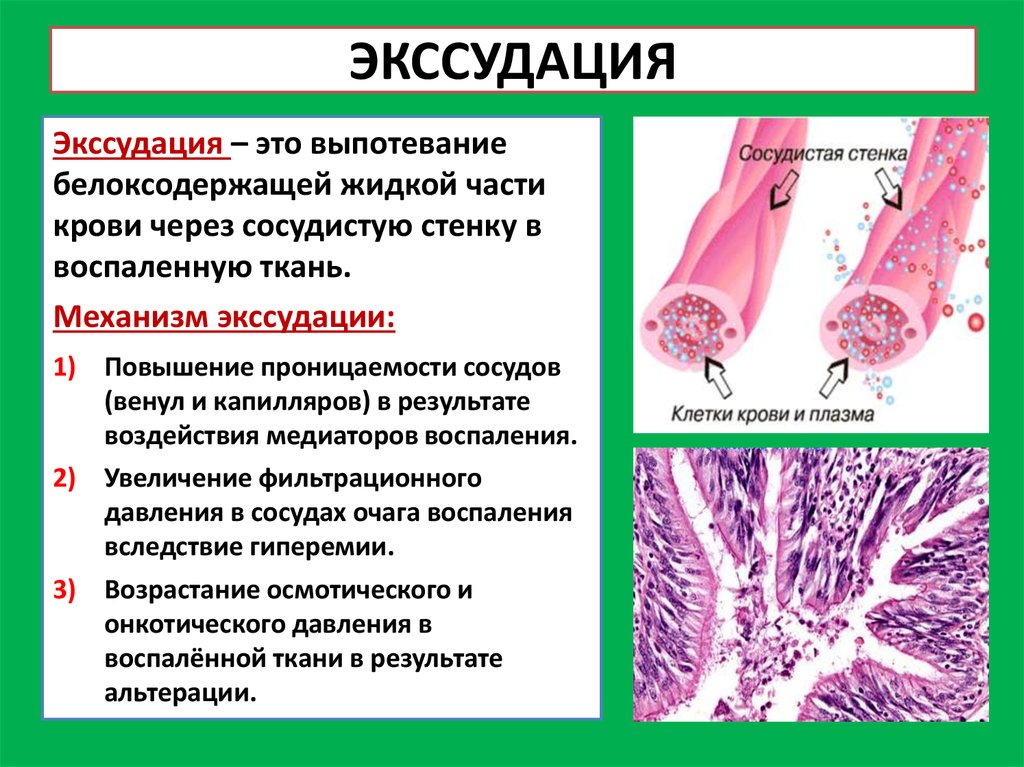
12. ЭКССУДАЦИЯ
Экссудация – это выпотеваниебелоксодержащей жидкой части
крови через сосудистую стенку в
воспаленную ткань.
Механизм экссудации:
1) Повышение проницаемости сосудов
(венул и капилляров) в результате
воздействия медиаторов воспаления.
2) Увеличение фильтрационного
давления в сосудах очага воспаления
вследствие гиперемии.
3) Возрастание осмотического и
онкотического давления в
воспалённой ткани в результате
альтерации.
13. ФАГОЦИТОЗ
Фагоцитоз — процесс, при котором специально предназначенные дляэтого клетки крови и тканей организма захватывают и переваривают
твёрдые частицы. Осуществляется двумя разновидностями клеток:
циркулирующими в крови зернистыми лейкоцитами (гранулоцитами) и
тканевыми макрофагами.
ПРОДВИЖЕНИЕ ПСЕВДОПОДИЙ
ФАГОЦИТА В СТОРОНУ
БАКТЕРИИ
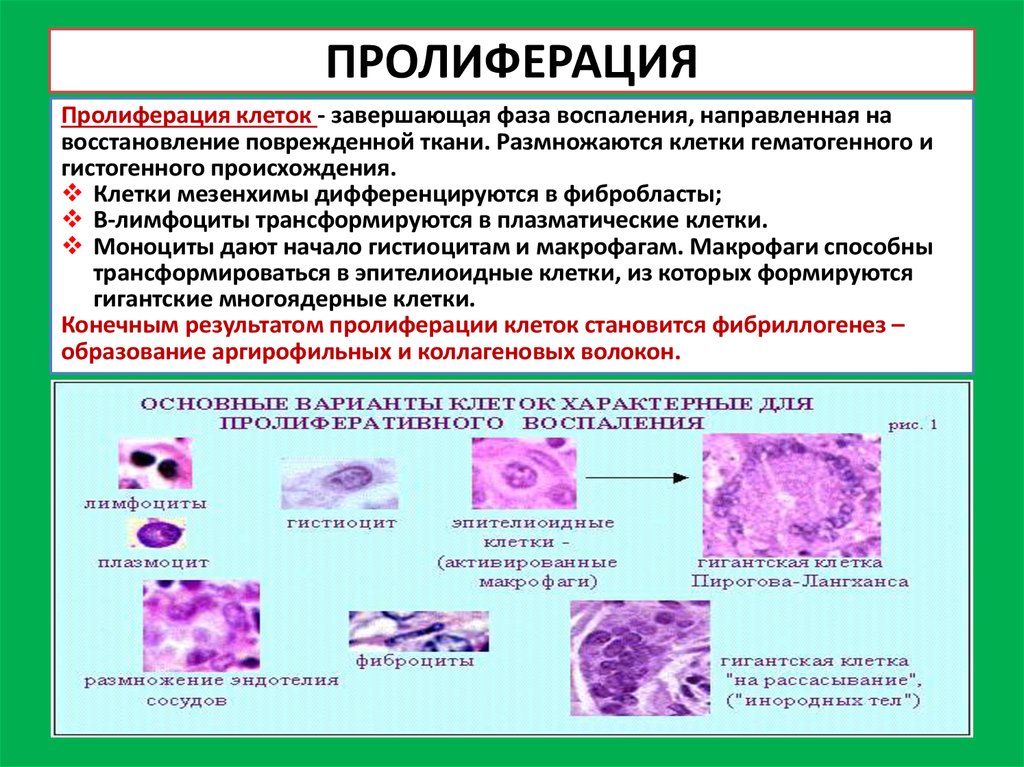
14. ПРОЛИФЕРАЦИЯ
Пролиферация клеток - завершающая фаза воспаления, направленная навосстановление поврежденной ткани. Размножаются клетки гематогенного и
гистогенного происхождения.
Клетки мезенхимы дифференцируются в фибробласты;
В-лимфоциты трансформируются в плазматические клетки.
Моноциты дают начало гистиоцитам и макрофагам. Макрофаги способны
трансформироваться в эпителиоидные клетки, из которых формируются
гигантские многоядерные клетки.
Конечным результатом пролиферации клеток становится фибриллогенез –
образование аргирофильных и коллагеновых волокон.
15. КЛАССИФИКАЦИЯ ВОСПАЛЕНИЯ
Экссудативное воспаление1) серозное воспаление
2) фибринозное воспаление
крупозное
дифтеритическое
3) гнойное воспаление
абсцесс
флегмона
4) гнилостное воспаление
5) геморрагическое воспаление
6) катаральное воспаление
Острое (несколько
минут, часов):
1) серозный;
2) слизистый;
3) гнойный.
Продуктивное
(пролиферативное) воспаление
1) межуточное
(интерстициальное)
воспаление
2) гранулематозное воспаление
3) пролиферативное
воспаление с образованием
полипов и остроконечных
кондилом.
Подострое (несколько
дней или недель):
1) серозно-гнойный;
2) серознофибринозный;
3) фибринозно-гнойный.
1)
2)
3)
4)
5)
Хроническое (более
нескольких недель):
слизистый;
слизисто-гнойный;
гнойный;
атрофический;
гипертрофический.
16. КЛИНИЧЕСКАЯ ОЦЕНКА ВОСПАЛЕНИЯ У БОЛЬНОГО
Для решения задач клиническогообследования при синдроме воспаления
необходимо уточнить:
1) Причины развития воспаления
(асептическое или инфекционное).
2) Локализацию очага воспаления.
3) Распространенность (чем более
местно протекает воспаление, тем
благоприятнее его исход).
4) Интенсивность (нормо-, гипо,
гиперэргическое).
5) Качества (классическое,
некротическое, экссудативное,
пролиферативное).
6) Реактивность организма (был ли
человек здоров перед данным
воспалительным процессом).
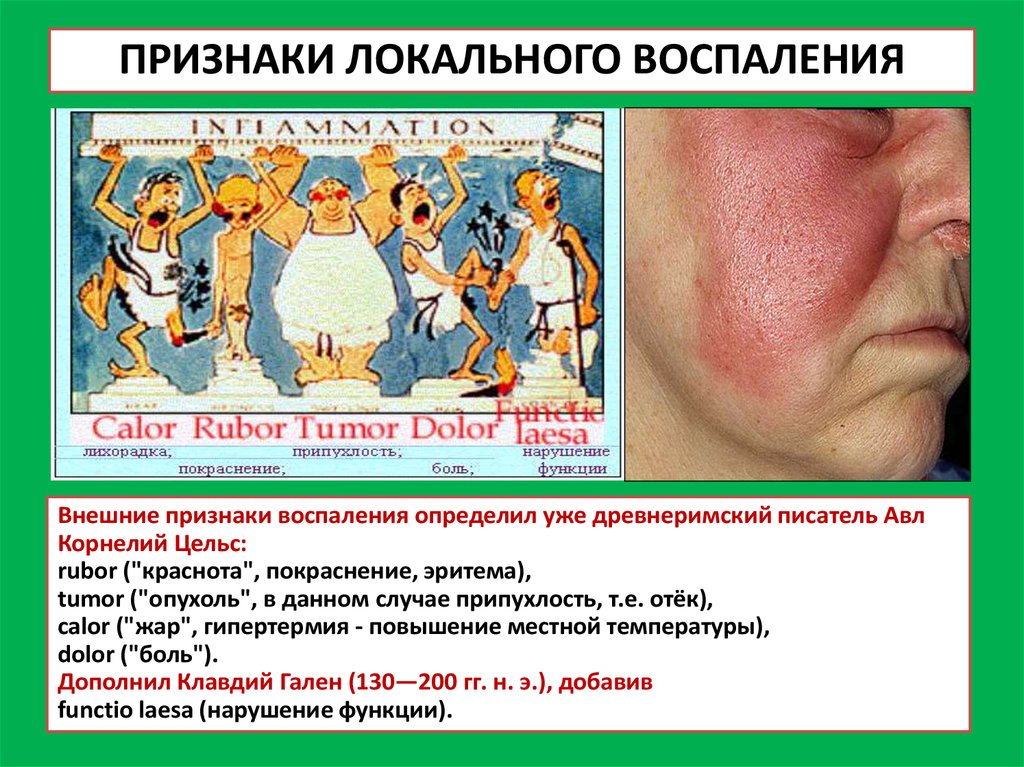
17. ПРИЗНАКИ ЛОКАЛЬНОГО ВОСПАЛЕНИЯ
Внешние признаки воспаления определил уже древнеримский писатель АвлКорнелий Цельс:
rubor ("краснота", покраснение, эритема),
tumor ("опухоль", в данном случае припухлость, т.е. отёк),
calor ("жар", гипертермия - повышение местной температуры),
dolor ("боль").
Дополнил Клавдий Гален (130—200 гг. н. э.), добавив
functio laesa (нарушение функции).
18. СИНДРОМ СИСТЕМНОГО ВОСПАЛИТЕЛЬНОГО ОТВЕТА (SIRS)
SIRS - общая воспалительная реакция организма в ответ на тяжелоепоражение, вне зависимости от локализации очага. Процесс идет при участии
медиаторов воспаления с вовлечением практически всех систем организма.
Диагноз синдрома системной воспалительной реакции организма правомочен
в случае наличия как минимум двух следующих критериев:
1. Температура тела ≥ 38 °C (фебрильная температура) или ≤ 36 °C
(гипотермия)
2. Частота сердечных сокращений ≥ 90/min (тахикардия)
3. Тахипное: частота дыхания ≥ 20/мин или гипервентиляция с содержанием
диоксида углерода в крови ≤ 32 мм.рт.ст
4. Лейкоцитоз (≥ 12000/μl) или лейкопения (≤ 4000/μl) или смещение
лейкоцитарной формулы влево (более 10% незрелых форм нейтрофилов).
Стадии:
I. Локальная продукция цитокинов в ответ на травму, инфекцию и др.
II. Выброс малого количества цитокинов в системный кровоток.
III. Генерализация воспалительной реакции – деструктивный эффект
цитокинов и медиаторов воспаления с развитием полиорганной
дисфункции.
19. СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ - ОПРЕДЕЛЕНИЕ
СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ ОПРЕДЕЛЕНИЕВключает все заболевания дыхательной системы, при
которых происходит уменьшение воздушности доли или
участка легкого за счет уплотнения легочной ткани
(воспалительный экссудат, ателектаз, полость, заполненная жидким или плотным содержимым).
1.
2.
3.
4.
5.
Этиология
Инфекционные процессы:
(пневмонии, tbs).
Инфаркт легкого
Ателектаз
(обтурационный,
компрессионный) и
гиповентиляция.
Опухоль легкого.
ХСН.
Механизм
Уплотнение ткани легкого
Уплотнение стенки бронха
при условии его
проходимости
Уменьшение рассеивания
колебаний бронхов
Улучшение проводимости
звуков к грудной стенке
20. ПНЕВМОНИЯ
ОПРЕДЕЛЕНИЕПневмония – острое воспаление лёгких, возникает самостоятельно или
является осложнением ряда заболеваний, объединяет в группу разные
по этиологии и патогенезу воспалительные процессы, которые
поражают бронхиолы, альвеолы и другие структурные элементы
лёгких.
Пневмония – это типичный вариант синдрома уплотнения лёгочной
ткани!!!
ЭПИДЕМИОЛОГИЯ
Число взрослых больных пневмонией в год в 5 ведущих европейских
странах превышает 3 млн. случаев, в США эта цифра составляет 5 млн.,
причем 1,2 млн. нуждается в госпитализации, из них 60 тыс. умирает.
В России заболеваемость пневмонией взрослых в 2006-2010 гг. варьировала
от 344,0 до 403,4 на 100 тыс. населения, общее число больных пневмонией
ежегодно составляет 1,5 млн., каждый год от пневмонии погибает более 40
тысяч человек, при этом наиболее высокая смертность регистрируется у
мужчин трудоспособного возраста.
Внебольничные пневмонии: классификация, патогенез, этиология, эпидемиология, лабораторная
диагностика на современном этапе. Аналитический обзор. Москва, 2013. – 65с.
21. КЛАССИФИКАЦИЯ ПНЕВМОНИЙ (рекомендации Европейского Общества пульмонологов и Американского Торакального общества врачей )
ПО ФОРМЕ:1) Внебольничная (первичная, домашняя).
2) Госпитальная - вторичная, нозокомиальная (развивается через 48-72 часа после
поступления больного в стационар и которая не существовала и не находилась в фазе
инкубационного периода до момента поступления) + аспирационная (развившаяся
не ранее чем через 48 часов от момента интубации и начала проведения ИВЛ, при
отсутствии признаков легочной инфекции на момент интубации).
3) Атипичная (микоплазма, хламидия, легионелла).
4) Пневмония у больных с иммунодефицитными состояниями.
ПО РАСПРОСТРАНЕННОСТИ И ХАРАКТЕРУ ПОРАЖЕНИЯ ЛЕГОЧНОЙ ТКАНИ:
1)
2)
3)
4)
Очаговая (бронхопневмония)
Долевая (чаще пневмококковая)
Сегментарная (полисегментарная)
Интерстициальная
ПО ОСЛОЖНЕНИЯМ:
1)Неосложненная
2)Осложненная (выпотной плеврит, деструкция легких, ИТШ, перикардит, эмпиема плевры)
ПО ТЕЧЕНИЮ:
1) Остротекущая (до 4 недель)
2) Затяжная (более 4-х недель)
22. ВОЗБУДИТЕЛИ ПНЕВМОНИИ
ПневмонияВозбудитель
внебольничная
Пневмококк (30-50%), гемофильная
палочка (10-20%), реже грамотрицательная флора,
микоплазма
госпитальная
стафилококк, синегнойная палочка
аспирационная
атипичная
у больных с
иммунодефицитами
грамотрицательная флора и/или
анаэробы
микоплазма, легионелла, хламидии
оппортунистическая флора и
простейшие (пневмоцистные
пневмонии . при ВИЧ-инфекции)
23.
ОЧАГОВАЯ И КРУПОЗНАЯ ПНЕВМОНИЯ: ДИАГНОСТИКА НАДОГОСПИТАЛЬНОМ ЭТАПЕ
Лихорадка
Одышка
Кашель (с мокротой)
Боль в грудной клетке
Влажные хрипы
Признаки уплотнения
легочной ткани (укорочение
перкуторного звука,
бронхиальное дыхание,
ослабление везикулярного
дыхания)
NB! При очаговой пневмонии из-за меньшего объема
поражения легочной ткани клиника – более скудная!!!
24. АЛГОРИТМ ДИАГНОСТИКИ
СИМПТОМЫВновь появившийся или усилившийся кашель
Одышка
Боль в грудной клетке, связанная с дыханием
Наличие мокроты (слизисто-гнойной или гнойной)
Лихорадка (более 38 С)
Менее 3-х
симптомов
Пневмония
маловероятна
Нет ни
одного
симптома
3 и более симптомов
Оценить физикальные симптомы
Влажные хрипы, при аускультации легких
Признаки уплотнения легочной ткани
(бронхиальное дыхание; укорочение
перкуторного звука; ослабление везикулярного
дыхания на ограниченном участке)
Наличие хотя бы одного симптома
свидетельствует о пневмонии
25. КРУПОЗНАЯ (ДОЛЕВАЯ) ПНЕВМОНИЯ)
МЕТОДЫI СТАДИЯ
(ПРИЛИВА)
II СТАДИЯ
(ОПЕЧЕНЕНИЯ,
ГЕПАТИЗАЦИИ)
ЖАЛОБЫ
ОЗНОБ, ВЫСОКАЯ ТЕМПЕРАТУРА ТЕЛА.
КАШЕЛЬ ВНАЧАЛЕ СУХОЙ, ЗАТЕМ
НЕБОЛЬШОЕ КОЛИЧЕСТВО ВЯЗКОЙ,
РЖАВОЙ МОКРОТЫ. БОЛИ В
ПОРАЖЁННОЙ ПОЛОВИНЕ ГРУДНОЙ
КЛЕТКИ, ОДЫШКА.
БОЛИ В ГРУДНОЙ КЛЕТКЕ,
СУХОЙ КАШЕЛЬ,
ОДЫШКА, ПОВЫШЕНИЕ
ТЕМПЕРАТУРЫ.
КАШЕЛЬ С ОТДЕЛЕНИЕМ
ГНОЙНОЙ МОКРОТЫ.
ОСМОТР
ПОРАЖЁННАЯ ПОЛОВИНА ГРУДНОЙ
КЛЕТКИ ОТСТАЁТ В АКТЕ ДЫХАНИЯ.
ПОРАЖЁННАЯ ПОЛОВИНА
ГРУДНОЙ КЛЕТКИ ОТСТАЁТ
В АКТЕ ДЫХАНИЯ.
СОХРАНЯЕТСЯ НЕБОЛЬШОЕ
ОТСТАВАНИЕ ПОРАЖЁННОЙ
ПОЛОВИНЫ ГРУДНОЙ КЛЕТКИ В
АКТЕ ДЫХАНИЯ.
ПАЛЬПАЦИЯ
ГОЛОСОВОЕ ДРОЖАНИЕ НЕСКОЛЬКО
УСИЛЕНО. ИНОГДА ПАЛЬПИРУЕТСЯ
ШУМ ТРЕНИЯ ПЛЕВРЫ.
ГОЛОСОВОЕ
УСИЛЕНО.
ГОЛОСОВОЕ
ДРОЖАНИЕ
НЕСКОЛЬКО УСИЛЕНО.
ПЕРКУССИЯ
ПРИТУПЛЁННО-ТИМПАНИЧЕСКИЙ
ПЕРКУТОРНЫЙ ЗВУК.
ТУПОЙ
ЗВУК.
АУСКУЛЬТАЦИЯ
ОСЛАБЛЕННОЕ ВЕЗИКУЛЯРНОЕ
ДЫХАНИЕ ИЛИ ЖЁСТКОЕ ДЫХАНИЕ.
НАЧАЛЬНАЯ КРЕПИТАЦИЯ
(CREPITATIO INDUX), ВОЗМОЖНО
ВЫСЛУШАТЬ ШУМ ТРЕНИЯ ПЛЕВРЫ.
БРОНХОФОНИЯ НЕСКОЛЬКО
УСИЛЕНА
БРОНХИАЛЬНОЕ
ДЫХАНИЕ.
КРЕПИТАЦИЯ ИСЧЕЗАЕТ,
ШУМ ТРЕНИЯ ПЛЕВРЫ
ОБЫЧНО СОХРАНЯЕТСЯ.
БРОНХОФОНИЯ
УСИЛЕНА.
ДРОЖАНИЕ
ПЕРКУТОРНЫЙ
III СТАДИЯ
(РАЗРЕШЕНИЯ)
ПРИТУПЛЁННОТИМПАНИЧЕСКИЙ
ПЕРКУТОРНЫЙ ЗВУК.
БРОНХО-ВЕЗИКУЛЯРНОЕ
ДЫХАНИЕ.
КРЕПИТАЦИЯ РАЗРЕШЕНИЯ
(CREPITATIO REDUX), ВЛАЖНЫЕ
ХРИПЫ (ОБЫЧНО ЗВУЧНЫЕ).
БРОНХОФОНИЯ НЕСКОЛЬКО
УСИЛЕНА.
26.
ОСНОВНЫЕ ПРИЗНАКИТЕМПЕРАТУРА, °С
ЧИСЛО ДЫХАНИЙ
ЧСС
АД
ЛЕГКАЯ
ДО 38
ДО 25 В МИН
ДО 90 В МИНУТУ
В ПРЕДЕЛАХ
НОРМЫ
СТЕПЕНЬ ТЯЖЕСТИ
СРЕДНЯЯ
ТЯЖЕЛАЯ
38-39
ВЫШЕ 39
25-30 В МИН
ВЫШЕ 30 В МИН
90-100 В МИНУТУ
ВЫШЕ 100 В МИНУТУ
ТЕНДЕНЦИЯ К
САД< 90 ММ.РТ.СТ. ИЛИ ДАД
ГИПОТОНИИ САД< 100
≤ 60 ММ.РТ.СТ.
ММ.РТ.СТ.
ОТСУТСТВУЕТ ИЛИ
УМЕРЕННО ВЫРАЖЕНА
СЛАБАЯ
ОБЫЧНО
ЦИАНОЗ
УМЕРЕННО ВЫРАЖЕН
ОТСУТСТВУЕТ
МОГУТ БЫТЬ(ПЛЕВРИТ С
НАЛИЧИЕ И ХАРАКТЕР
ОБЫЧНО
НЕБОЛЬШИМ
ОСЛОЖНЕНИЙ
ОТСУТСТВУЮТ
КОЛИЧЕСТВОМ
ЖИДКОСТИ)
ИНТОКСИКАЦИЯ
ПЕРИФЕРИЧЕСКАЯ
КРОВЬ
НЕКОТОРЫЕ
БИОХИМИЧЕСКИЕ
ПОКАЗАТЕЛИ КРОВИ
ОСЛОЖНЕНИЯ
ДЕКОМПЕНСАЦИЯ
СОПУТ. ЗАБОЛЕВАНИЙ
РЕЗКО ВЫРАЖЕНА
ЧАСТО ВЫРАЖЕН
ЧАСТО (ЭМПИЕМА,
АБСЦЕДИРОВАНИЕ, ИТШ)
ЛЕЙКОЦИТОЗ, ТОКСИЧЕСКАЯ
УМЕРЕННЫЙ
ЗЕРНИСТОСТЬ
ЛЕЙКОЦИТОЗ
НЕЙТРОФИЛОВ, АНЕМИЯ.
ВОЗМОЖНАЯ ЛЕЙКОПЕНИЯ
ФИБРИНОГЕН ВЫШЕ10 Г/Л,
СРБ++,
ФИБРИНОГЕН НИЖЕ 35
АЛЬБУМИН НИЖЕ 35 Г/Л,
ФИБРИНОГЕН ДО
Г/Л, СРБ+++
МОЧЕВИНА ВЫШЕ 7
5 Г/Л
МКМОЛЬ/Л, СРБ+++
ПЛЕВРИТ С НЕБОЛЬШИМ
ЭМПИЕМА ПЛЕВРЫ,
НЕТ
КОЛИЧЕСТВОМ
АБСЦЕДИРОВАНИЕ, ШОК,
ЖИДКОСТИ
ТОКСИЧЕСКИЙ ОТЕК ЛЕГКИХ
ЛЕЙКОЦИТОЗ СО
СДВИГОМ ВЛЕВО ДО
ЮНЫХ ФОРМ
НЕТ
ЛЕГКОЙ СТЕПЕНИ
ВЫРАЖЕННАЯ
27. РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ ЛЕГКИХ
Методика описания рентгенологических изменений в легкихПри описании рентгенологических изменений в легких удобно
использовать последовательный порядок характеристик и их описание.
1. Положение (локализация процесса). Указать: распределение по
долям и сегментам.
2. Число, количество теней. Указать: тени единичные или
множественные.
3. Форма. Указать: округлые, овальные, полигональные, линейные,
неправильные.
4. Размер, величина тени. Указать: мелкие, средние, крупные.
5. Интенсивность. Указать: слабая, средняя, большая (резкая).
6. Рисунок (пятнистый или линейный) и структура тени (однородная или
неоднородная).
7. Контуры. Указать: четкие и нечеткие (размытые).
8. Смещаемость. Указать: отклонение расположения структур легких от
их нормального расположения.
9. Состояние окружающей легочной ткани.
28.
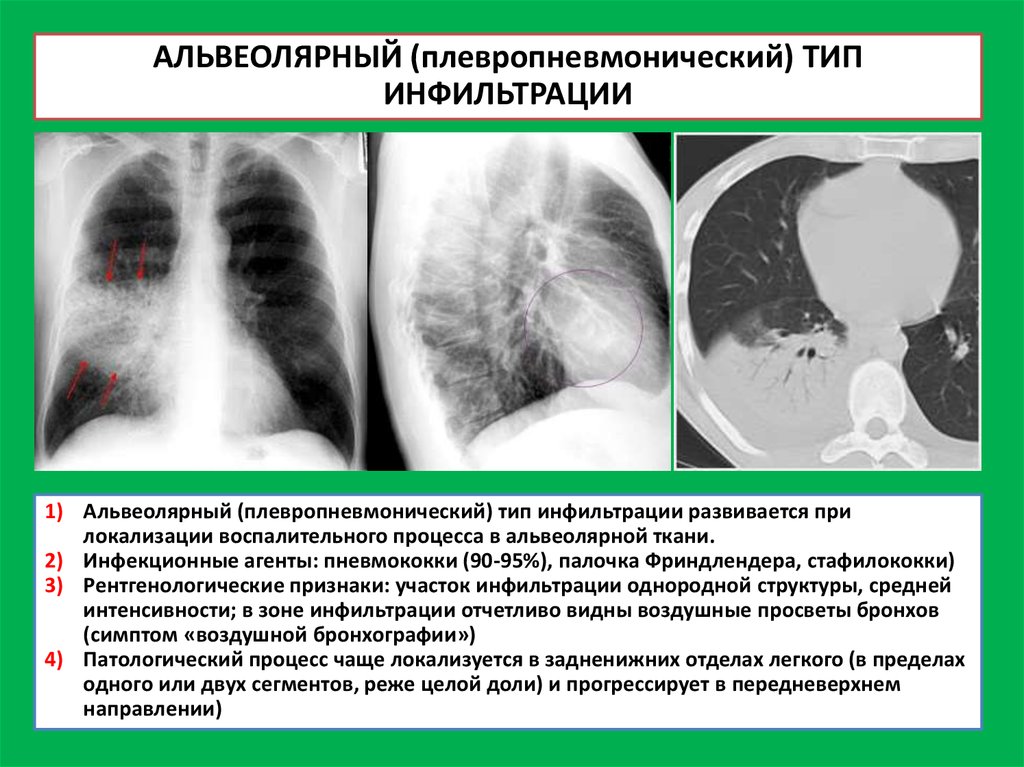
АЛЬВЕОЛЯРНЫЙ (плевропневмонический) ТИПИНФИЛЬТРАЦИИ
1) Альвеолярный (плевропневмонический) тип инфильтрации развивается при
локализации воспалительного процесса в альвеолярной ткани.
2) Инфекционные агенты: пневмококки (90-95%), палочка Фриндлендера, стафилококки)
3) Рентгенологические признаки: участок инфильтрации однородной структуры, средней
интенсивности; в зоне инфильтрации отчетливо видны воздушные просветы бронхов
(симптом «воздушной бронхографии»)
4) Патологический процесс чаще локализуется в задненижних отделах легкого (в пределах
одного или двух сегментов, реже целой доли) и прогрессирует в передневерхнем
направлении)
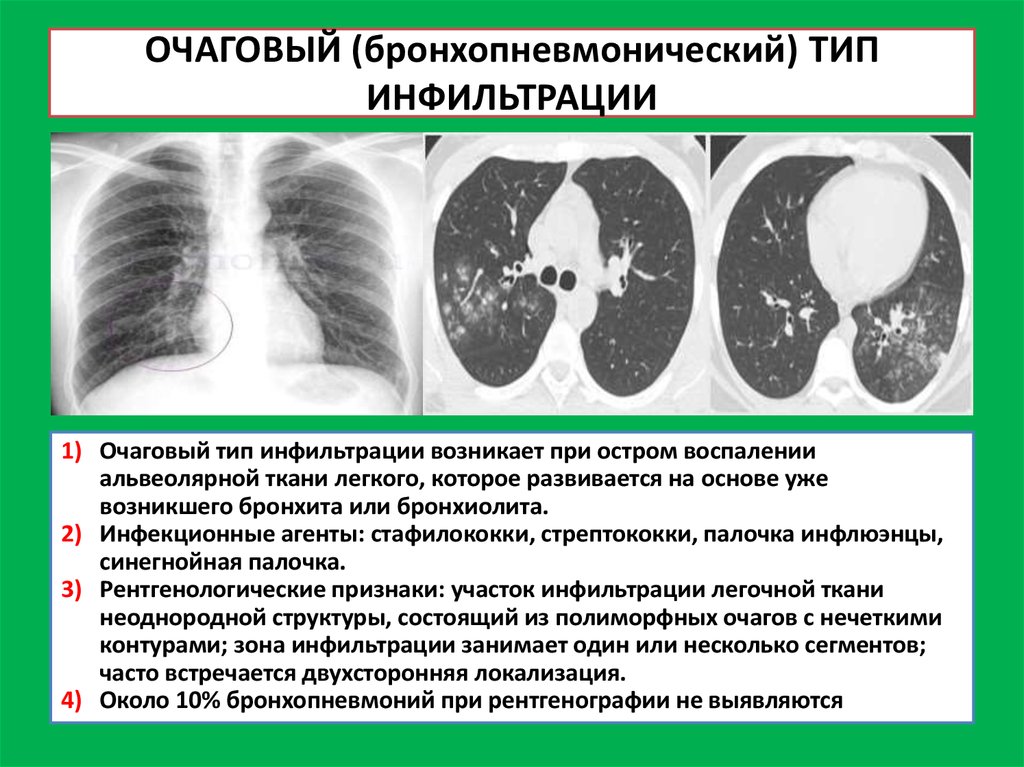
29. ОЧАГОВЫЙ (бронхопневмонический) ТИП ИНФИЛЬТРАЦИИ
1) Очаговый тип инфильтрации возникает при остром воспаленииальвеолярной ткани легкого, которое развивается на основе уже
возникшего бронхита или бронхиолита.
2) Инфекционные агенты: стафилококки, стрептококки, палочка инфлюэнцы,
синегнойная палочка.
3) Рентгенологические признаки: участок инфильтрации легочной ткани
неоднородной структуры, состоящий из полиморфных очагов с нечеткими
контурами; зона инфильтрации занимает один или несколько сегментов;
часто встречается двухсторонняя локализация.
4) Около 10% бронхопневмоний при рентгенографии не выявляются
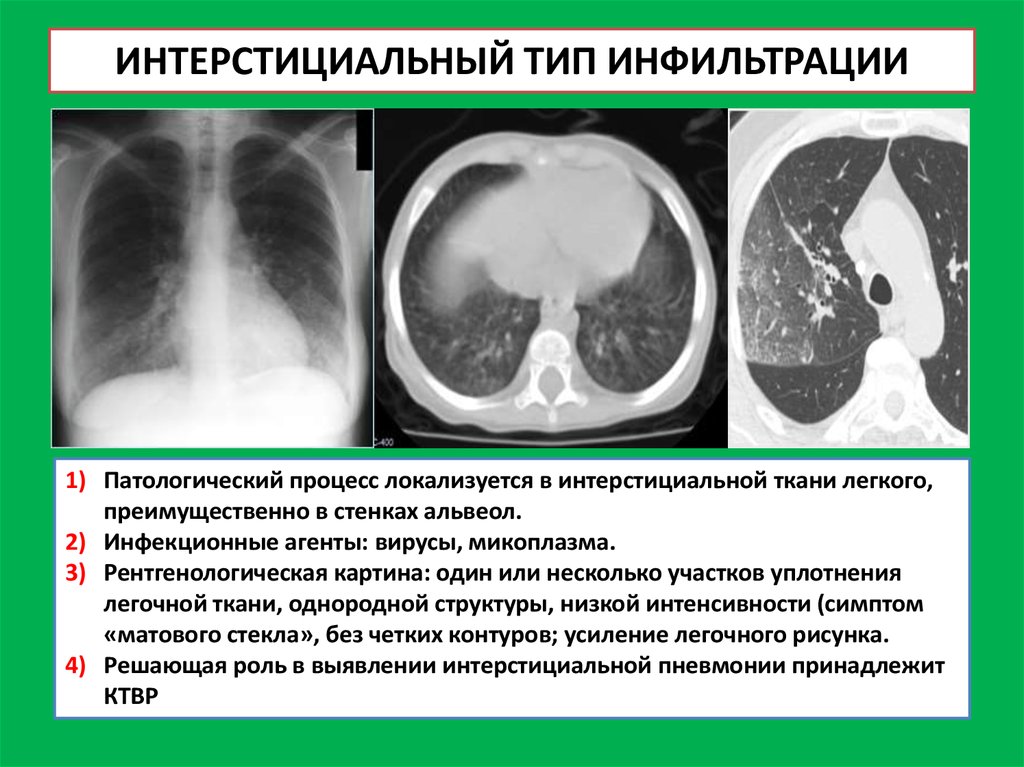
30. ИНТЕРСТИЦИАЛЬНЫЙ ТИП ИНФИЛЬТРАЦИИ
1) Патологический процесс локализуется в интерстициальной ткани легкого,преимущественно в стенках альвеол.
2) Инфекционные агенты: вирусы, микоплазма.
3) Рентгенологическая картина: один или несколько участков уплотнения
легочной ткани, однородной структуры, низкой интенсивности (симптом
«матового стекла», без четких контуров; усиление легочного рисунка.
4) Решающая роль в выявлении интерстициальной пневмонии принадлежит
КТВР
31. ОГРАНИЧЕНИЯ СТАНДАРТНОЙ РЕНТГЕНОГРАФИИ ПРИ ДИАГНОСТИКЕ ПНЕВМОНИЙ
1) суммационный эффект; плоскостная суммация нормальныханатомических структур грудной полости и патологических
участков
2) суммация множественных патологических образований,
затрудняющих оценку каждого из них
3) наличие, так называемых "немых зон" - участков легочной
ткани, прикрытых срединной тенью, позвоночным столбом,
куполами диафрагмы
4) предел разрешающих возможностей метода не позволяет
визуализировать мелкоочаговые изменения, поражения с
небольшой степенью уплотнения легочной ткани
5) невозможность дифференциации патологических участков
жидкостной плотности от солидных образований
32.
ПАЦИЕНТ, 32ГОДАЖАЛОБЫ НА ПОВЫШЕНИЕ
ТЕМПЕРАТУРЫ, КАШЕЛЬ С
МОКРОТОЙ.
НА СЕРИИ КОМПЬЮТЕРНЫХ
ТОМОГРАММ ПОЛУЧЕНЫ
СЛЕДУЮЩИЕ ДАННЫЕ: В СРЕДНЕЙ
ДОЛЕ ПРАВОГО ЛЕГКОГО
ОПРЕДЕЛЯЕТСЯ ИНФИЛЬТРАЦИЯ
ЛЕГОЧНОЙ ТКАНИ С НЕЧЕТКИМИ,
НЕРОВНЫМИ КОНТУРАМИ, НА
ФОНЕ КОТОРОЙ
ПРОСЛЕЖИВАЮТСЯ БРОНХИ.
В НИЖНИХ ОТДЕЛАХ ОБОИХ
ЛЕГКИХ ОПРЕДЕЛЯЮТСЯ
РАСШИРЕННЫЕ ПРОСВЕТЫ
БРОНХОВ, КОТОРЫЕ НЕ ИМЕЮТ
НОРМАЛЬНОГО УМЕНЬШЕНИЯ
ДИАМЕТРА БЛИЖЕ К ПЕРИФЕРИИ.
ЗАКЛЮЧЕНИЕ:
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ,
ПНЕВМОНИЯ В СРЕДНЕЙ ДОЛЕ
ПРАВОГО ЛЕГКОГО.
33. ПРИНЦИПЫ ЛЕЧЕНИЯ
Лечебные мероприятия, проводимые больным Пневмонией ( Пн ), включают:I. Лечебный режим и рациональное питание.
II. II. Лекарственную терапию: 1) этиотропную, 2) патогенетическую, 3)
симптоматическую.
III. Физиотерапевтическое воздействие.
IV. Диспансерное наблюдение.
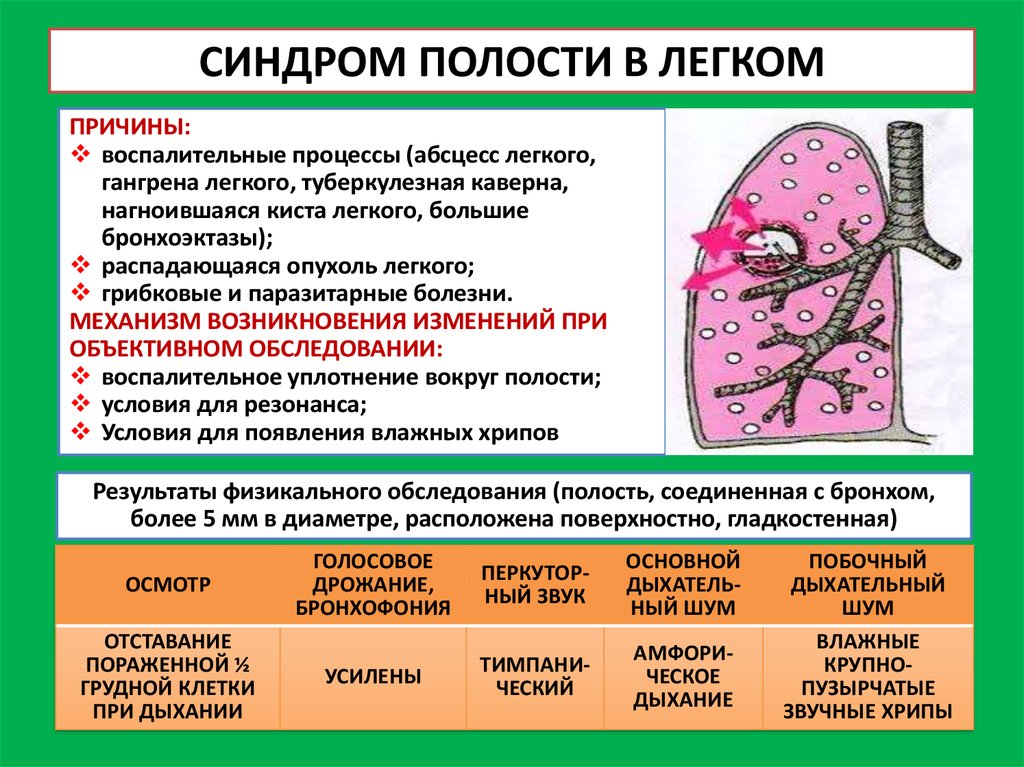
34. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ
ПРИЧИНЫ:воспалительные процессы (абсцесс легкого,
гангрена легкого, туберкулезная каверна,
нагноившаяся киста легкого, большие
бронхоэктазы);
распадающаяся опухоль легкого;
грибковые и паразитарные болезни.
МЕХАНИЗМ ВОЗНИКНОВЕНИЯ ИЗМЕНЕНИЙ ПРИ
ОБЪЕКТИВНОМ ОБСЛЕДОВАНИИ:
воспалительное уплотнение вокруг полости;
условия для резонанса;
Условия для появления влажных хрипов
Результаты физикального обследования (полость, соединенная с бронхом,
более 5 мм в диаметре, расположена поверхностно, гладкостенная)
ОСМОТР
ОТСТАВАНИЕ
ПОРАЖЕННОЙ ½
ГРУДНОЙ КЛЕТКИ
ПРИ ДЫХАНИИ
ГОЛОСОВОЕ
ДРОЖАНИЕ,
БРОНХОФОНИЯ
ПЕРКУТОРНЫЙ ЗВУК
ОСНОВНОЙ
ДЫХАТЕЛЬНЫЙ ШУМ
УСИЛЕНЫ
ТИМПАНИЧЕСКИЙ
АМФОРИЧЕСКОЕ
ДЫХАНИЕ
ПОБОЧНЫЙ
ДЫХАТЕЛЬНЫЙ
ШУМ
ВЛАЖНЫЕ
КРУПНОПУЗЫРЧАТЫЕ
ЗВУЧНЫЕ ХРИПЫ
35. АБСЦЕСС ЛЕГКОГО
АБСЦЕСС ЛЁГКОГО - более или менее ограниченная полость, образующаяся врезультате гнойного расплавления лёгочной ткани.
ЭТИОЛОГИЯ
Аспирационная пневмония
Гнойные пневмонии с деструкцией лёгкого, вызванные стафилококком или
стрептококком
Инфаркт лёгкого
Септикопиемия
Септические эмболы, попадающие гематогенным путём из очагов воспаления
Лимфогенное инфицирование
Распад раковой опухоли в лёгком
ФАКТОРЫ РИСКА
Алкоголизм
Употребление наркотиков
Лёгочные новообразования
Иммунодефицитные состояния
Сахарный диабет
Инородные тела дыхательных путей
Желудочно-пищеводный рефлюкс
Синусит
Операции на желудке и пищеводе.
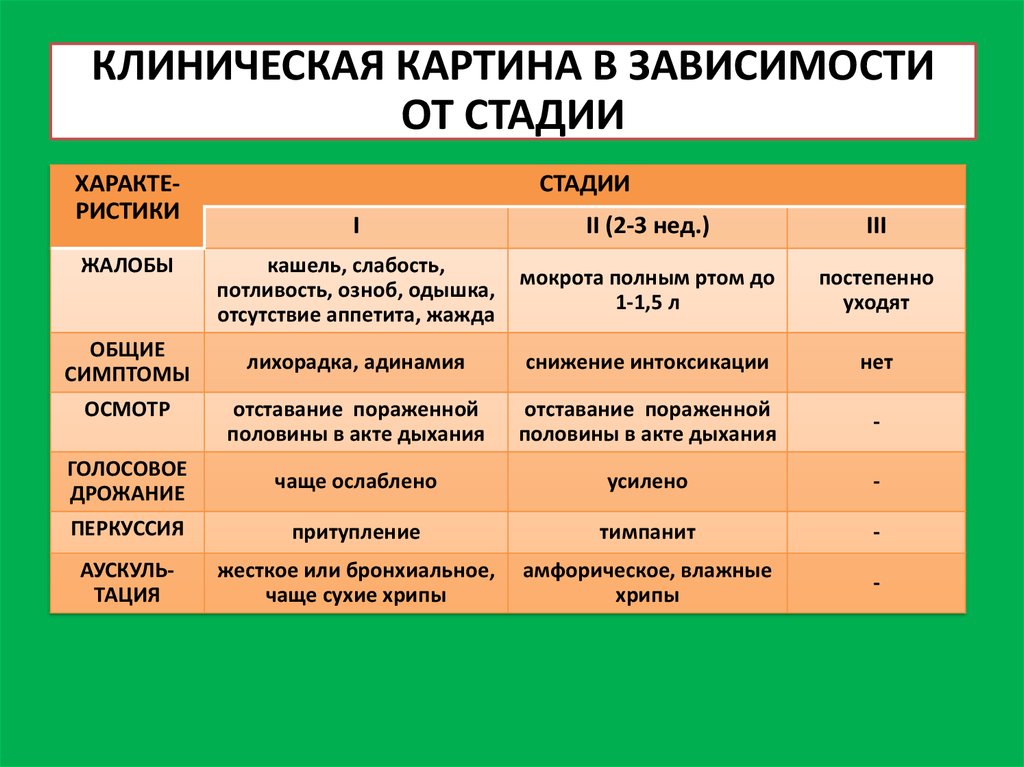
36. КЛИНИЧЕСКАЯ КАРТИНА В ЗАВИСИМОСТИ ОТ СТАДИИ
ХАРАКТЕРИСТИКИСТАДИИ
I
II (2-3 нед.)
III
кашель, слабость,
потливость, озноб, одышка,
отсутствие аппетита, жажда
мокрота полным ртом до
1-1,5 л
постепенно
уходят
лихорадка, адинамия
снижение интоксикации
нет
отставание пораженной
половины в акте дыхания
отставание пораженной
половины в акте дыхания
-
ГОЛОСОВОЕ
ДРОЖАНИЕ
чаще ослаблено
усилено
-
ПЕРКУССИЯ
притупление
тимпанит
-
АУСКУЛЬТАЦИЯ
жесткое или бронхиальное,
чаще сухие хрипы
амфорическое, влажные
хрипы
-
ЖАЛОБЫ
ОБЩИЕ
СИМПТОМЫ
ОСМОТР
37. ПРОГРАММА ОБСЛЕДОВАНИЯ ПРИ ПОДОЗРЕНИИ НА АБСЦЕСС ЛЕГКОГО
Общий анализ крови, мочи, кала.Общеклиническое исследование мокроты.
Бактериоскопия и посев мокроты.
Биохимический анализ крови.
Рентгеноскопия и рентгенография легких.
Спирография.
Фибробронхоскопия.
Принципы лечения
Консервативное:
госпитализация;
полноценное питание;
антибактериальная
терапия
Хирургическое – при
появлении осложнений
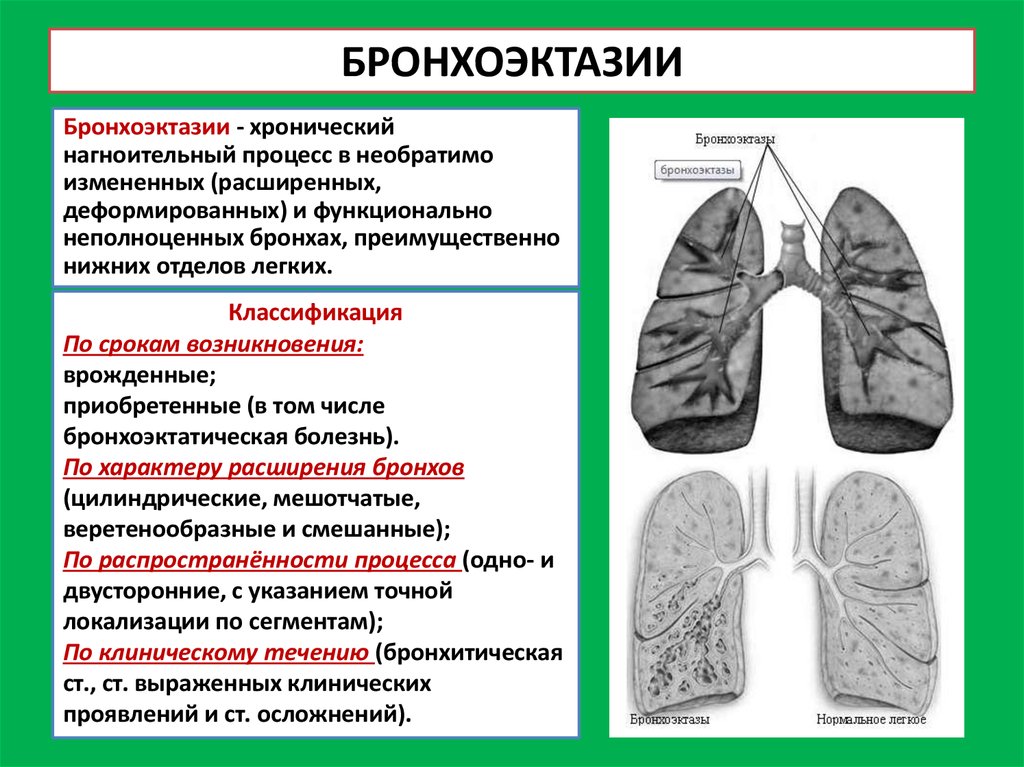
38. БРОНХОЭКТАЗИИ
Бронхоэктазии - хроническийнагноительный процесс в необратимо
измененных (расширенных,
деформированных) и функционально
неполноценных бронхах, преимущественно
нижних отделов легких.
Классификация
По срокам возникновения:
врожденные;
приобретенные (в том числе
бронхоэктатическая болезнь).
По характеру расширения бронхов
(цилиндрические, мешотчатые,
веретенообразные и смешанные);
По распространённости процесса (одно- и
двусторонние, с указанием точной
локализации по сегментам);
По клиническому течению (бронхитическая
ст., ст. выраженных клинических
проявлений и ст. осложнений).
39. ПРОЯВЛЕНИЯ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
СИМПТОМЫ И ТЕЧЕНИЕПри обострении, чаще в весенне-осенний период, больные жалуются на кашель
с гнойной мокротой, отходящей после ночного сна и в «дренажном
положении», при котором мокрота лучше оттекает из поражённых бронхов;
общее недомогание, повышение температуры тела. Может появиться
кровохарканье, лёгочное кровотечение. Одышка при физической нагрузке,
цианоз. Над лёгкими выслушиваются разнокалиберные влажные хрипы,
уменьшающиеся после откашливания.
ДИАГНОСТИКА
Рентгенологическое обследование показывает
грубый пневмосклероз, уменьшение объёма
поражённой доли лёгкого. Помогают диагнозу
бронхография, бронхоскопия.
ПРИНЦИПЫ ЛЕЧЕНИЯ:
Консервативное — включает в себя
антибиотики, бронхолитики и средства,
разжижающие мокроту, лечебную
физкультуру, массаж, санацию бронхиального
дерева.
Хирургическое




















 medicine
medicine