Similar presentations:
Коагулопатии в акушерской практике
1. Коагулопатии в акушерской практике
Кафедра анестезиологии-реаниматологии итрансфузиологии ФПК и ППС Кубанского
государственного медицинского университета
Коагулопатии в
акушерской практике
2.
3.
При разработке клинических рекомендаций использовалисьматериалы ведущих мировых организаций
World Health Organization, American Academy of Family Physicians, Royal
College of Obstetricians and Gynaecologists (RCOG), International
Federation of Obstetrics and Gynecology (FIGO), Collège National des
Gynécologues et Obstétriciens Français, American College of Obstetricians
and Gynecologists (ACOG), Cochrane Reviews, рекомендации World
Federation of Societies of Anaesthesiologists, American Society of
Anesthesiologists, American Society of Regional Anesthesia and Pain
Medicine, Association of Women's Health, Obstetric and Neonatal Nurses,
Société française d’anesthésie et de reanimation, Association of Anaesthetists
of Great Britain and Ireland, European Society of Anaesthesiology, European
Society for Regional Anaesthesia, Society for Obstetric Anesthesia and
Perinatology, Obstetric Anaesthetists' Association (OAA),
European
Resuscitation
Council,
материалы
форумов
«Мать
и
дитя»,
«Репродуктивный потенциал России», стандарты оказания медицинской
помощи по данной проблеме, утвержденные МЗ РФ,
4.
Основные тесты экспресс-оценки состояния системыгемостаза при оказании неотложной помощи
5.
6.
ТЭГ7.
Проспективные
исследования
продемонстрировали
превосходство по времени и
качеству ТЭГ- мониторинга по
сравнению с определением ПТВ и
АЧТВ.
Трансфузионный
алгоритм,
включающий
ТЭГ-мониторинг
коагуляции эффективно снижает
кровопотерю
и
переливание
аллогеных препаратов крови,
повышает
безопасность
и
экономическую
эффективность
гемостатической
терапии
в
кардиохирургии.
• Рекомендуется применение трансфузионных алгоритмов,
основанных на мониторинге коагуляции с помощью ТЭГ для
гемостазиологической коррекции. 1C.
8.
9. Экспресс-лаборатория отделения анестезиологии и реанимации №3 ККБ №2 г. Краснодара…
10.
Основные приобретенные нарушениягемостаза в акушерской практике:
Гемодилюционная коагулопатия
(коагулопатия при массивной
кровопотери)
ДВС-синдром
11.
12.
13.
14.
Уровеньфибриногена
J Am Coll Surg. 2013 Feb;216(2):290-7. doi: 10.1016/j.jamcollsurg.2012.10.017. Epub 2012 Dec
2.
Impact of fibrinogen levels on outcomes after acute injury in patients requiring a massive
transfusion.
Inaba K1, Karamanos E, Lustenberger T, Schöchl H, Shulman I, Nelson J, Rhee P, Talving P, Lam
L, Demetriades D.
Author information
Abstract
BACKGROUND:
For critically injured patients requiring a massive transfusion, the optimal plasma fibrinogen
level is unknown. The purpose of this study was to examine the impact of the fibrinogen level
on mortality. We hypothesized that decreasing fibrinogen levels are associated with worse
outcomes.
STUDY DESIGN:
All patients undergoing a massive transfusion from January 2000 through December 2011
were retrospectively identified. Those with a fibrinogen level measured on admission to the
surgical ICU were analyzed according to their fibrinogen level (normal [≥180 mg/dL], abnormal
[≥101 to <180 mg/dL], and critical [≤100 mg/dL]). Primary outcome was death. Multivariate
analysis evaluated the impact of fibrinogen on survival.
RESULTS:
There were 260 patients who met inclusion criteria. Ninety-two patients had normal admission
fibrinogen levels, 114 had abnormal levels, and 54 patients had critical levels. Patients with a
critical fibrinogen level had significantly higher mortality at 24 hours compared with patients
with abnormal (31.5% vs 5.3%; adj. p < 0.001) and normal fibrinogen levels (31.5% vs 4.3%;
adjusted p < 0.001). Patients with a critical fibrinogen level had significantly higher in-hospital
mortality compared with patients with abnormal (51.9% vs 25.4%; adjusted p = 0.013) and
normal fibrinogen levels (51.9% vs 18.5%; adjusted p < 0.001). A critical fibrinogen level was
the most important independent predictor of mortality (p = 0.012).
CONCLUSIONS:
For patients undergoing a massive transfusion after injury, as the fibrinogen level increased, a
stepwise improvement in survival was noted. A fibrinogen level ≤100 mg/dL was a strong
independent risk factor for death. The impact of an aggressive fibrinogen replacement strategy
using readily available products warrants further prospective evaluation.
Copyright © 2013 American College of Surgeons. Published by Elsevier Inc. All rights reserved.
15.
Рекомендуется лечениеконцентратом
фибриногена, если
имеется длительное
кровотечение и
подозревается снижение
уровня или функции
фибриногена. 1C.
Рекомендуемые триггеры
для трансфузии
фибриногена: снижение
плазменной концентрации
ниже 1,5-2,0 г/л или
признаки функционального
дефицита по данным ТЭГ.
2C.
16.
rFVIIaРекомендуется применение rFVIIa в качестве второй линии гемостатической
терапии наряду с внутренней тампонадой матки, перевязкой тазовых сосудов.
Нет доказательств для рутинного использованя rFVIIa при тяжелых акушерских
кровотечениях.
17.
….3% - частота тромбоэмболических осложнений18.
Применение рекомбинантногофактора VII возможно только
при кровотечениях, которые
не могут быть остановлены
хирургическими
(ангиохирургическими)
методами или комплексной
гемостазкорригирующей
терапией. 2C.
Необходимо
серьезное
обоснование для применения
рекомбинантного
ф. VII.
Оптимальная
доза
90-120мкг/кг,
она
может
быть
использована
повторно.
Гипофибриногенемия,
тромбоцитопения, гипотермия,
ацидоз
и
активация
фибринолиза должны быть
устранены
до
введения
рекомбинантного фактора VII.
19.
Транексамоваякислота
20.
Транексамоваякислота
уменьшила
кровопотерю и
потребность в
гемотрансфузии
21.
Мы рекомендуемприменение
транексамовой кислоты
(20-25 мг/кг). 1A.
Рекомендуемая доза - 25
мг/кг; она может быть
введена повторно или
применяться в виде
пролонгированной
инфузии ( 1 -2 мг/кг/ч).
22.
Исследование BART (Blood conservationusing Antifibrinolics in a Randomized Trial
Несмотря на умеренное снижение риска массивных
послеоперационных кровотечений при использовании
апротинина по сравнению с аналогами лизина, у реципиентов
апротинина отмечалась значимо более низкая выживаемость
в течение 30 дней после операции по сравнению с группами ТК
(p<0,05) и АКК (p<0,06).
Через 30 дней риск смертности от любых причин составил:
в группе апротинина 6% по сравнению с группой ТК – 3,9% и
группой АКК – 4,0%. Повышенная частота летальных исходов
при использовании апротинина привела к преждевременному
прекращению исследования BART.
«Выраженная последовательная отрицательная
тенденция смертности, ассоциирующаяся с
апротинином, не допускает его применения в
кардиохирургии высокого риска» (FDA).
Rahman Z., Hoque R., Ali A., Rahman M., Rahman M.S., 2011
23.
ГипотермияМета – анализ
обнаружил, что даже
умеренная гипотермия
(на 10C ниже нормы)
повышает
кровопотерю на 16% и
относительный риск
трансфузии на 22% у
хирургических
пациентов.
24.
Мы рекомендуемпериоперационное
поддержание
нормотермии, так
как это снижает
кровопотерю и
потребность в
трансфузии. 1B.
25.
ГипокальцемияКонцентрация Ca2+ более
важна, чем концентрация
фибриногена, уровень
тромбоцитов и наличие
ацидоза в
прогнозировании
летальности. Важнейшие
факторы риска тяжелой
гипокальциемии - ацидоз
и трансфузия СЗП. Время
свертывания цельной
крови удлиняется в разы
при тяжелой
гипокальциемии.
26.
Мы предлагаемприменять Ca2+
во время
массивной
трансфузии для
сохранения
нормокальцимии.
2B.
27.
ПрепаратСвежезамороженная
плазма
Доза
15-20 мл/кг массы тела
Криопреципитат
1 доза на 10 кг массы тела
Тромбоцитарная масса
1 доза на 10 кг массы тела
Тромбоконцентрат
Концентрат
протромбинового
комплекса
1 -2 дозы
При остром кровотечении 50
МЕ/кг, при отсутствии
эффекта в течении 20 минут
ввести повторно в той же дозе.
Рекомбинантный
активированный
фактор VII
90-110 мкг/кг, при
необходимости повторяется
каждые 3 ч
Транексамовая кислота
15 мг/кг внутривенно с
последующей постоянной
инфузией до остановки
кровотечения
Дозы препаратов
для обеспечения
консервативного
гемостаза при
острых
нарушениях в
системе
гемостаза
28.
Что такое ДВС?ДВС является наиболее документированной
и при этом наиболее нестуктурированной проблемой
в клинической гемостазиологии
Определения
Клинический синдром, характеризующийся внутрисосудистой активацией
коагуляции различной этиологии с отложением фибрина в зоне
микроциркуляции и органной недостаточностью.
Серьезное медицинское состояние, которое развивается, когда нарушается
нормальный баланс между кровотечением и свертыванием. Чрезмерное
кровотечение и свертывание крови повреждает органы, а также приводит к
анемии или смерти [Gale Encyclopedia of Medicine. 2008 The Gale Group, Inc.]
Геморрагическое нарушение, наступающее после неконтролируемой
активации факторов свертывания крови и фибринолитических ферментов в
мелких кровеносных сосудах, что приводит к некрозу тканей и кровотечению.
Также называется коагулопатией потребления [The American Heritage® Medical
Dictionary Copyright © 2007, 2004 by Houghton Mifflin Company].
29.
30.
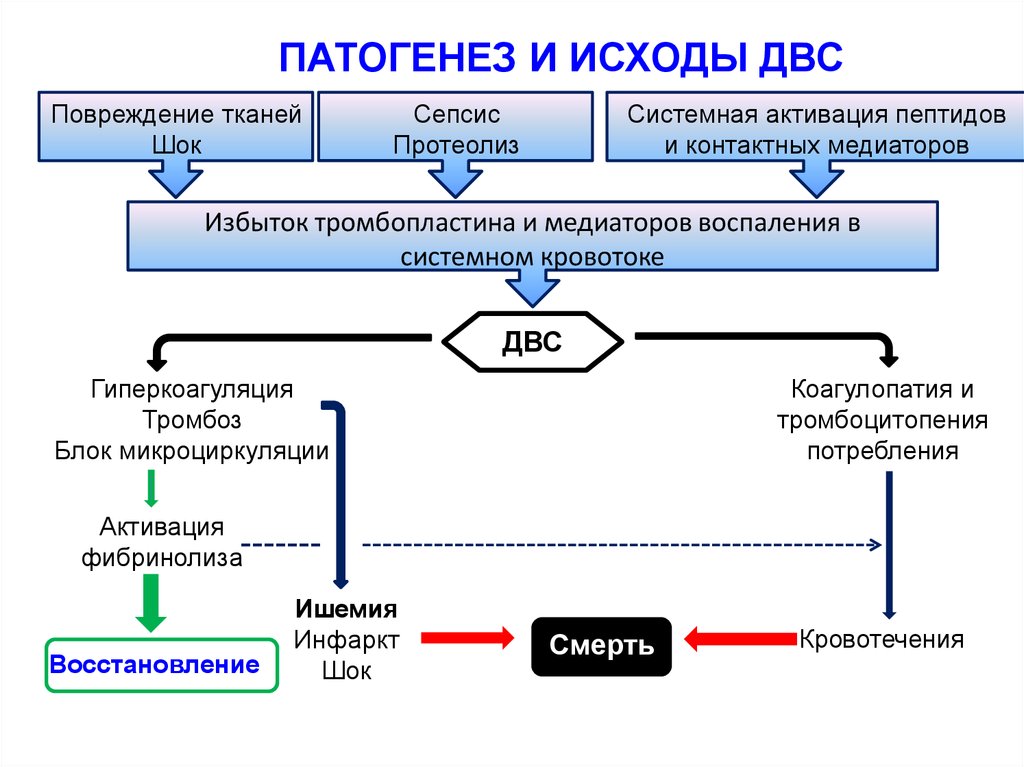
ПАТОГЕНЕЗ И ИСХОДЫ ДВСПовреждение тканей
Шок
Сепсис
Протеолиз
Системная активация пептидов
и контактных медиаторов
Избыток тромбопластина и медиаторов воспаления в
системном кровотоке
ДВС
Гиперкоагуляция
Тромбоз
Блок микроциркуляции
Коагулопатия и
тромбоцитопения
потребления
Активация
фибринолиза
Восстановление
Ишемия
Инфаркт
Шок
Смерть
Кровотечения
31.
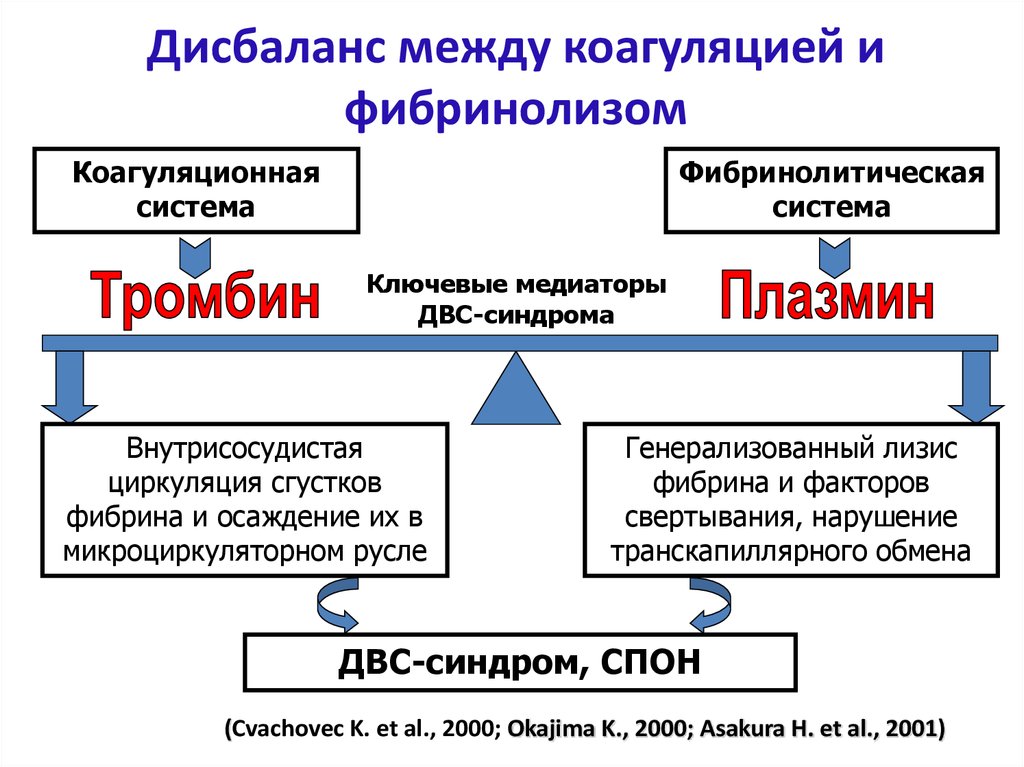
32. Дисбаланс между коагуляцией и фибринолизом
Коагуляционнаясистема
Фибринолитическая
система
Ключевые медиаторы
ДВС-синдрома
Внутрисосудистая
циркуляция сгустков
фибрина и осаждение их в
микроциркуляторном русле
Генерализованный лизис
фибрина и факторов
свертывания, нарушение
транскапиллярного обмена
ДВС-синдром, СПОН
(Cvachovec K. et al., 2000; Okajima K., 2000; Asakura H. et al., 2001)
33.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ДВСЗолотого стандарта для диагностики ДВС-синдрома не
существует.
Ни один тест сам по себе не способен точно диагностировать
ДВС.
Динамическое наблюдение (мониторинг) является
краеугольным камнем в диагностике ДВС и ДВС-синдрома.
Wada H., et al. Guidance for diagnosis and treatment of disseminated intravascular coagulation from harmonization
of the recommendations from three guidelines. Journal of Thrombosis and Haemostasis, 11: 761-767, 2013.
Мы должны понимать, что ДВС - это «нормальная»
патофизиологическая реакция подобно воспалению.
«ДВС как процесс» требует оценки степени, глубины и
активности процесса. Это – задача лабораторной диагностики.
«ДВС-синдром» как диагноз основывается на сочетании
клинических и лабораторных признаков.
«ДВС-синдром как диагноз» требует медицинского
вмешательства. Это клиническая область.
34.
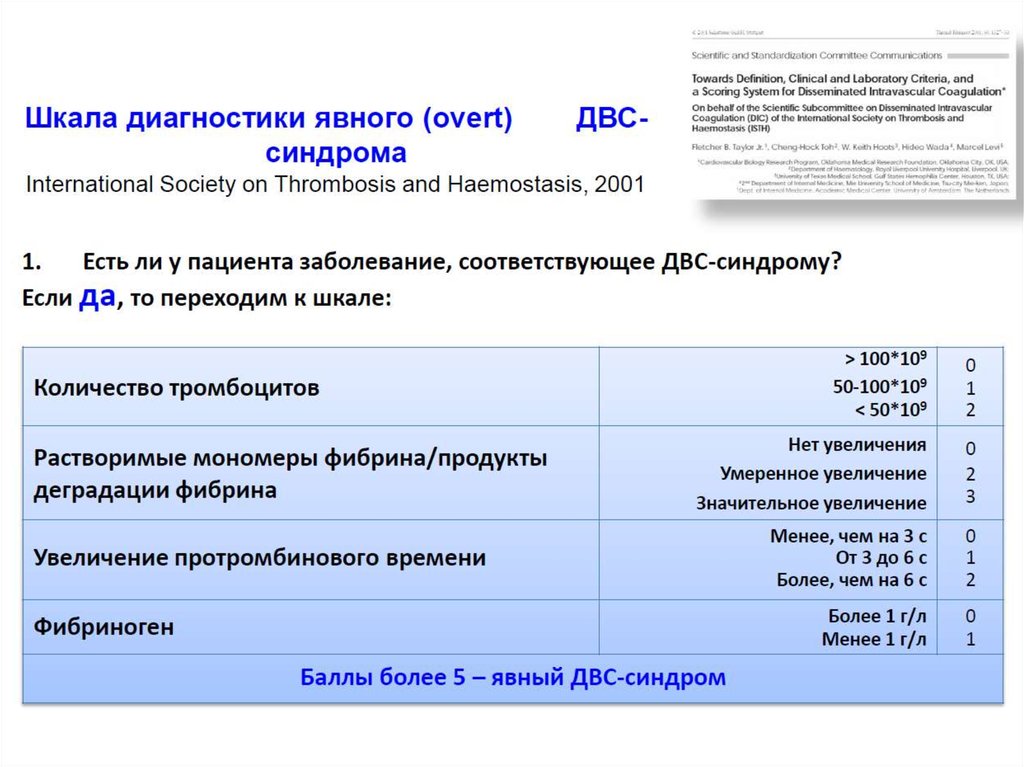
35. Шкалы диагностики ДВС-синдрома
36.
37.
38.
39. Диагностика ДВС-синдрома
Тромбоэластографическое отображениеХарактеристика состояния
Тромбоэластографическое
отображение
Активация коагуляции, т.е.
коагуляционный вариант ДВСсиндрома
Гиперкоагуляция
на
фоне
угнетения
фибринолиза
и
формирования плотного сгустка
Активация фибринолиза, т.е.
фибринолитический вариант
ДВС-синдрома
Активация фибринолиза на
фоне
гипокоагуляции
и
формирования рыхлого сгустка
40.
ШКАЛА ДВС-СИНДРОМА В АКУШЕРСТВЕ41.
ДВС.Коррекция.
42.
ДВС.Коррекция.
43.
Краеугольным камнем лечения ДВСявляется лечение основного
заболевания
44.
1. Тромбоконцентрат рекомендуется при активномкровотечении и количестве тромбоцитов < 50; или при
высоком риске кровотечения и количестве тромбоцитов<
20
2. СЗП рекомендуется при активном кровотечении и у
пациентов, нуждающихся в инвазивных процедурах с ↑
PT / PTT ( > 1,5 от нормы)
3. Концентрат фибриногена (или криопреципитат)
рекомендуется при активном кровотечении и
фибриногене < 1,5 г/л
4. Концентрат протромбинового комплекса рекомендуется
при активном кровотечении (альтернатива СЗП)
45.
1. Терапевтическиедозы
гепарина
следует
рассматривать при преобладании тромбоза; НМГ
предпочтительнее НФГ
2. Профилактическое дозы гепарина рекомендуются у
критических пациентов без кровотечения
46.
Веедение антитромбина , рекомбинантноготромбомодулина ( rhTM ) или активированного протеина
С (АРС ) может быть рассмотрено у пациентов с ДВС
47.
1. Пациентамс
ДВС
как
правило
не
назначают
антифибринолитические препараты
2. Пациентам с ДВС , которые имеют кровотечение и
маркеры гиперфибринолиза (при таких состояниях
как
лейкемия
или
травмы)
антифибринолитические препараты
рекомендуются












































 medicine
medicine








