Similar presentations:
Лептоспіроз
1.
ЛептоспірозПідготувала: Руленкова В.Є.
2.
ВизначенняЛептоспіроз – гостре інфекційне захворювання із групи зоонозів, що
характеризується гарячкою, загальною інтоксикацією, ураженням нирок,
печінки, серцево-судинної та нервової системи.
2
3.
ЕтіологіяЗбудник: Leptospira interrogans
Морфологія: ДНК, РНК-вмісні Гр – аеробні рухливі
спіралевидні бактерії
Фарбування: метод імпрегнації сріблом – чорний колір
Рухливість: ротаційні, штопороподібні, прямолінійні рухи.
Серовари: grippothyhosa, icterohaemorrhagica, pomona, canicola
Фактори патогенності: екзотоксин та ендотоксин, білки
зовнішньої мембрани(антифагоцитарна активність),
глікопротеїни(цитотоксичні власт.), гемолізини
Культивування: анаеробні умови на поживних середовищах,
що збагачені кролячою сироваткою при температурі 25-30 С та
рН 7,2-7,4, ростуть дуже повільно(1-3 міс)
Стійкість: у природних водоймах із нейтральною і
слаболужною реакцією – 2-4 тижні, стерильна вода – 200 днів,
вологий грунт – 3-9 місяців, харчові продукти == від кількох год
до 30 днів.
3
4.
ЕпідеміологіяДжерело та резервуар: дикі та свіські
тварини(сірі полівки, щури, їжаки, ВРХ,
свині, вівці, кози, коні, собаки)
Механізм передачі: контактний
Шляхи передачі: водний(пиття,
купання), аліментарний(через ушкоджену
СО рота), раньовий(сеча хворий тварин на
ушкоджену шкіру)
Групи ризику: ветеринари, фермери,
мисливці, працівники м’ясокомбінатів,
рибалки, робітники очисних споруд та
каналізації
Поширеність: повсюдно, окрім
Антарктиди
Імунітет: стійкий типоспецифічний, іноді
– повторні випадки іншим штамом.
4
5.
ПатогенезФАЗА 1 (= інкубаційному періоду та триває 6-14 днів) – потрапляння в організм та розмноження (через
шкірні покриви чи СО не викликаючи запалення в місцях вхідних воріт.
Кров (первинна лептоспіремія) та дисемінація в органи і тканини
(частіше це нирки, печінка, легені, селезінка і тд.)
ФАЗА 2 ( відповідає початковому періоду захворювання) – вторинна лептоспіремія, масивне
потрапляння збудників у кров і генералізація інфекції, поява та накопичення токсинів та токсичних
метаболітів лептоспір. Характеризується раптовим та значним підвищенням температури тіла хворого.
В цей період можливе проникнення збудника через ГЕБ з розвитком менінгіту
5
6.
ПатогенезФАЗА 3 (відповідає періоду розпалу- кінець першого тижня – 3 тиж.)
максимальний розвиток токсимії, значні поліорганні порушення. Внаслідок пошкодження
ендотелію капілярів та підвищення їх проникності закономірно розвивається генералізований
капіляротоксикоз, який супроводжується виникненням геморагічного синдрому. Розвиток
інтерстиціального нефриту , у тяжких випадках розвивається ГНН.
ФАЗА 4 (відповідає періоду згасання клінічних проявів – 3-4 тиждень)
формування нестирильного імунітету
ФАЗА 5 (відповідає періоду реконвалісценції та триває від 4-8 тижнів до 6 місяців від початку хвороби)
характеризується формуванням стерильного серовар-специфічного імунітету.
6
7.
КласифікаціяЗгідно клініко-патогенетичної класифікації В.І. Покровського
та співавт. (1979), лептоспіроз
слід класифікувати за:
- клінічними формами – жовтянична, безжовтянична;
- провідному синдрому – ренальний,
гепаторенальний, менінгеальний, геморагічний;
- за течією – без рецидивів, з рецидивами; без
ускладнень; з ускладненнями;(ІТШ, ГНН, ДВСсиндром,менінгіт, пневмонія, міокардит,
ірит, іридоцикліт, помутніння
склоподібного тіла, паротит,
отит, гінгівіт та ін.)
- за ступеню тяжкості: легка, середнього ступеня
тяжкості та тяжка.
7
8.
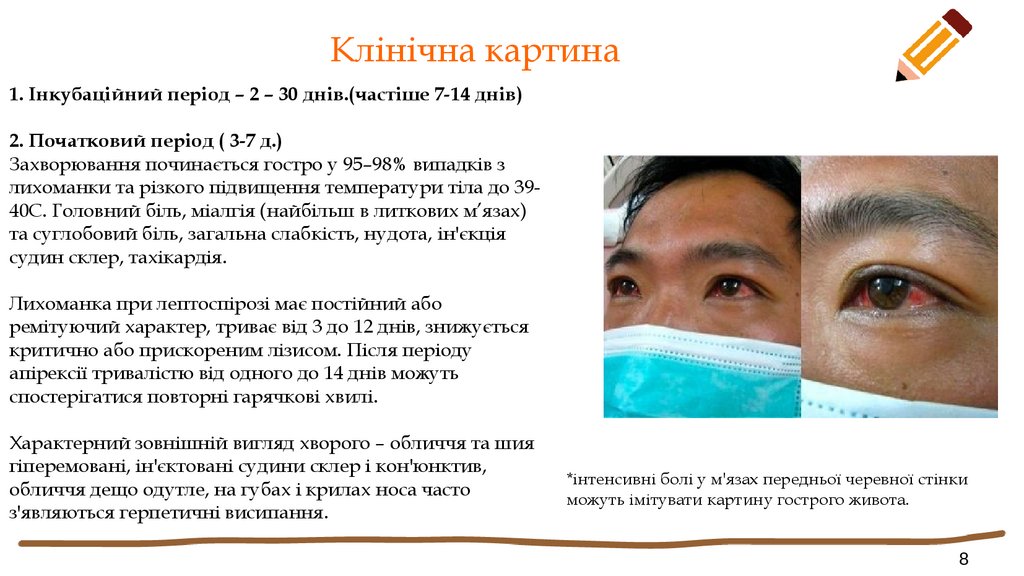
Клінічна картина1. Інкубаційний період – 2 – 30 днів.(частіше 7-14 днів)
2. Початковий період ( 3-7 д.)
Захворювання починається гостро у 95–98% випадків з
лихоманки та різкого підвищення температури тіла до 3940С. Головний біль, міалгія (найбільш в литкових м’язах)
та суглобовий біль, загальна слабкість, нудота, ін'єкція
судин склер, тахікардія.
Лихоманка при лептоспірозі має постійний або
ремітуючий характер, триває від 3 до 12 днів, знижується
критично або прискореним лізисом. Після періоду
апірексії тривалістю від одного до 14 днів можуть
спостерігатися повторні гарячкові хвилі.
Характерний зовнішній вигляд хворого – обличчя та шия
гіперемовані, ін'єктовані судини склер і кон'юнктив,
обличчя дещо одутле, на губах і крилах носа часто
з'являються герпетичні висипання.
*інтенсивні болі у м'язах передньої черевної стінки
можуть імітувати картину гострого живота.
8
9.
Клінічна картинаУ початковому періоді можна виявити перші клінічні ознаки
ураження нирок. Типова болючість при поколочуванні
поперекової ділянки, зниження добового діурезу; зміна
загального аналізу сечі. Характерною «тріадою» вважають
протеїнурію, циліндрурію, мікрогематурію.
У перші дні лептоспірозу можуть незначно збільшуватися
периферичні лімфатичні вузли. Катаральні явища майже
відсутні (нежить та кашель у 2-5% хворих)
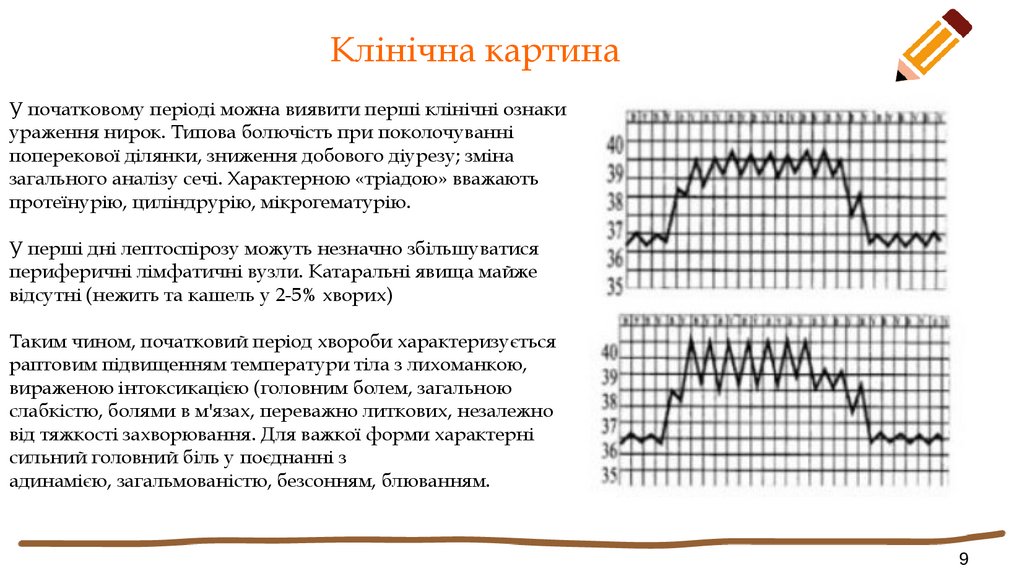
Таким чином, початковий період хвороби характеризується
раптовим підвищенням температури тіла з лихоманкою,
вираженою інтоксикацією (головним болем, загальною
слабкістю, болями в м'язах, переважно литкових, незалежно
від тяжкості захворювання. Для важкої форми характерні
сильний головний біль у поєднанні з
адинамією, загальмованістю, безсонням, блюванням.
9
10.
Клінічна картина3. Період розпалу
У цей період, з 3-7 дня хвороби, виявляються симптоми ураження серцево-судинної системи, печінки,
нирок, легень, центральної нервової системи, ознаки генералізованого капіляротоксикозу.
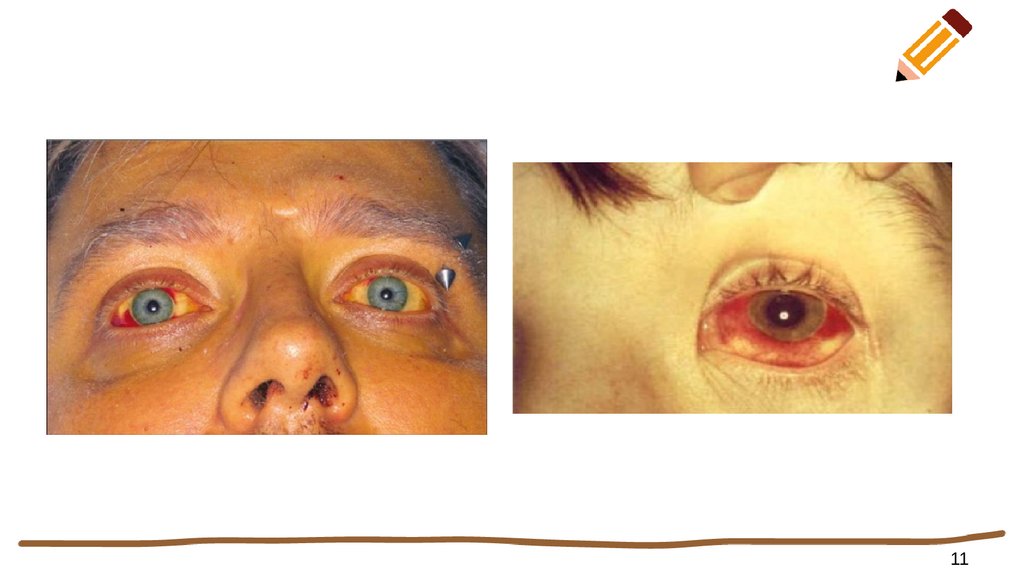
Найбільш значущим клінічним синдромом ураження печінки при лептоспірозі є жовтяниця. Саме поява
жовтяниці у багатьох випадках дозволяє лікарям запідозрити у хворих лептоспіроз. За цією ознакою
виділяють дві основні клінічні форми перебігу захворювання: жовтяничну та безжовтяничну.
Жовтяниця в більшості випадків з'являється на 4-6-й день хвороби. При тяжкій формі
лептоспірозу жовтяниця може з'явитися вже на 2-3-й день. Ступінь жовтяниці варіює в широких межах. В
одних випадках вона може обмежуватися легким забарвленням склер, видимих слизових оболонок, шкіри,
що зникає протягом одного тижня; в інших випадках відзначається стійка яскрава жовтяниця з жовточервоним відтінком. Можливий незначний свербіж шкіри. Сеча у хворих стає темною. Повне
знебарвлення калу спостерігається рідко, але гіпохолія має місце у більшості хворих.
Ураження печінки при лептоспірозі проявляється її збільшенням з 3-11-го дня хвороби (виступає з-під
краю реберної дуги на 2-3 см, іноді і більше), а також болючістю при пальпації. Гепатомегалія реєструється
у 40-100% хворих на лептоспіроз.
Одночасне збільшення селезінки (гепатолієнальний синдром) відзначається у 5–60%.випадків.
10
11.
1112.
Клінічна картинаПри лептоспірозі в період розпалу захворювання ураження нирок є закономірним та клінічно реєструється у
50–100% випадків. У легких випадках
захворювання може спостерігатися лише відхилення в аналізах сечі, у тяжких – розвиток ГНН, часто вже з 3-4го дня хвороби, у поєднанні з ІТШ.
Олігурія може змінитись анурією, вміст сечовини в крові підвищується до 49,9–90,7 ммоль/л, рівень
креатиніну - до 1432-1945 мкмоль/л. За відсутності адекватної терапії може розвинутися уремічний синдром
із летальним наслідком. Особливістю ГНН при лептоспірозі є відсутність набряків та артеріальної гіпертензії.
Характерна для олігоануричній стадії ГНН гіперкаліємія виявляється в поодиноких випадках.
ГНН спостерігається частіше при жовтяничній формі лептоспірозу, особливо викликаного
L.icterohaemorrhagiae, і може поєднуватися з гострою печінковою недостатністю.
При сприятливому перебігу лептоспірозу в міру одужання хворих оліго- та анурія змінюється поліурією з
гіпостенурією та поступовим відновленням протягом 2–4 тижнів концентраційної функції нирок.
12
13.
Клінічна картинаЗміни серцево-судинної системи у більшості хворих на лептоспіроз у
розпал захворювання обумовлені вираженою інтоксикацією та характеризуються
значною приглушеністю серцевих тонів, тахікардією, зниженням артеріального
тиску. Рідше спостерігається брадикардія, екстрасистолія, миготлива аритмія.
Міокардит (інфекційно-токсичний) реєструється у 10–12% хворих, переважно при
тяжкій формі захворювання. Можливий розвиток ендокардиту та перикардиту.
Ураження легень при лептоспірозі в розпал захворювання, за даними різних авторів, трапляється у 3–62%
випадків. Найчастіше реєструється гострий бронхіт та осередкова пневмонія.
Можуть розвинутися і бути причиною смерті геморагічна пневмонія або геморагічний набряк легень.
Тяжко протікає гостра дихальна недостатність, як правило, розвивається на тлі ІТШ, і в даний час
розцінюється як респіраторний дистресс синдром дорослих (РДСД), який проявляється різкою задишкою,
появою кров'янистого мокротиння, гіпоксемією, рефрактерною до інгаляції кисню, двосторонніми
інфільтративними змінами в легенях, що виявляються при рентгенологічному дослідженні.
13
14.
Клінічна картинаУраження центральної нервової системи (ЦНС) при
лептоспірозі, пов'язане з тяжкою інтоксикацією, у
вигляді головного болю, запаморочення, безсоння,
адинамії, рідше - марення і галюцинацій, може
виявлятися вже в початковий період захворювання та
посилюється у період розпалу.
У період розпалу захворювання у 2-40% хворих
розвивається менінгеальний синдром. У цьому
випадку найчастіше має місце серозний менінгіт,
рідше гнійний менінгіт, енцефаліт. При тяжкій
формі лептоспірозу може розвинутися токсична
енцефалопатія та набряк-набухання головного
мозку.
14
15.
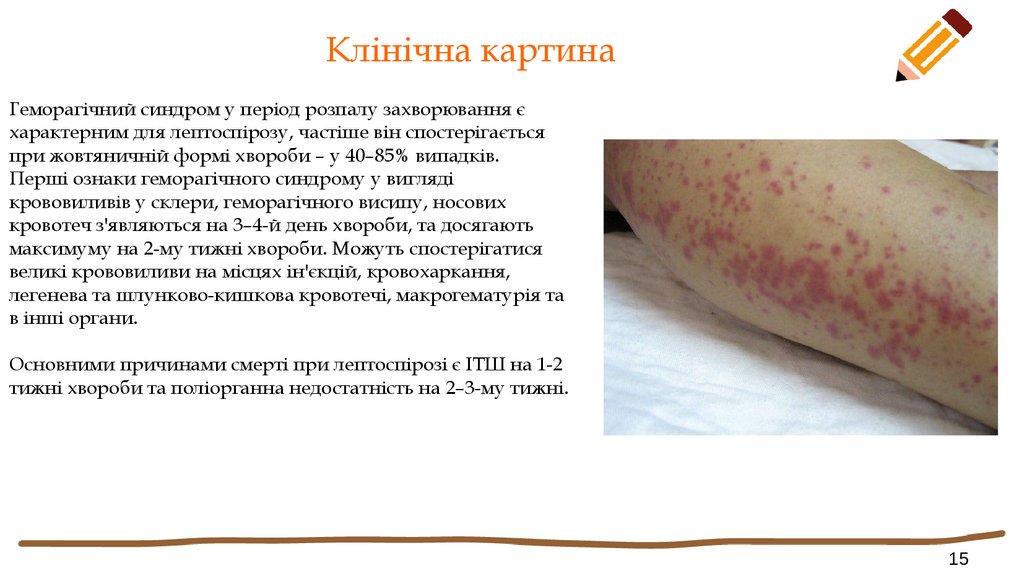
Клінічна картинаГеморагічний синдром у період розпалу захворювання є
характерним для лептоспірозу, частіше він спостерігається
при жовтяничній формі хвороби – у 40–85% випадків.
Перші ознаки геморагічного синдрому у вигляді
крововиливів у склери, геморагічного висипу, носових
кровотеч з'являються на 3–4-й день хвороби, та досягають
максимуму на 2-му тижні хвороби. Можуть спостерігатися
великі крововиливи на місцях ін'єкцій, кровохаркання,
легенева та шлунково-кишкова кровотечі, макрогематурія та
в інші органи.
Основними причинами смерті при лептоспірозі є ІТШ на 1-2
тижні хвороби та поліорганна недостатність на 2–3-му тижні.
15
16.
Клінічна картина4. Період реконвалесценції.
При сприятливому перебігу лептоспірозу, починаючи з 2-го
(при легкій формі захворювання) – 4 тижня, настає поступове одужання хворих.
Поліпшується їхнє самопочуття, зникають головні, м'язові болі, жовтяниця,
геморагічні прояви, відновлюється діурез. Тривалість захворювання здебільшого становить 4–6 тижнів.
Після усунення основних проявів захворювання тривалий час можуть зберігатися астеновегетативний
синдром, загальна м'язова слабкість. Терміни одужання значно збільшуються (затяжна течія) при розвитку
рецидиву хвороби. Частота рецидивів при лептоспірозі становить 20-60%. Виникає
другий напад лихоманки, і знову повторюються всі симптоми захворювання, але, як правило,
у легшій формі. Тривалість рецидиву зазвичай 1-6 днів. Рецидивів може бути декілька.
16
17.
Диференційна діагностика17
18.
Диференційна діагностика18
19.
Діагностика1. Клінічна(скарги, анамнез хвороби, епід.анамнез,
анамнез життя, фізикальне обстеження)
2. Лабораторна діагностика (ЗАК, ЗАС, БХ крові,
коагулограма, метод прямої мікроскопії в темному
полі, РМА, ІФА (IgM після 5 дня хвороби) , ПЛР
3. Інструментальна (при менінгіті – люмбальна
пункція) , РГ ОГК, УЗД ОЧП, ЕКГ
19
20.
Діагностика. ЗАК20
21.
Діагностика. ЗАС* жовчні пігменти при жовтяничній
формі
21
22.
Діагностика. Біохімія крові22
23.
Діагностика. Коагулограма23
24.
Лікування1. Етіотропне лікування
Бензилпеніциліну натрієва сіль
призначається внутрішньом'язово в дозі від 6 до 12
млн ОД на добу протягом 5-10 днів, до 3-5-го дня
нормальної температури. У випадках
лептоспірозного менінгіту дозу препарату
збільшують до 24 млн ОД/добу і вводять одночасно
внутрішньом'язово та внутрішньовенно.
Цефалоспорини І-ІІІ поколінь
(цефазолін,цефтазидим, цефтріаксон)
Ефективне використання людської плазми з високим
титром протилептоспірозних антитіл (1:80–1:320) по
200 мл щодня протягом 3 днів та алогенного
імуноглобуліну.
24
25.
Лікування2. Патогенетичне
При легкій та середньотяжкій формі лептоспірозу
призначаються НПЗЗ, антигістамінні препарати,
полівітаміни, ентеросорбенти.
Як інфузійні середовища (ІС) при лептоспірозі
використовуються кристалоїдні
розчини: базисні, що забезпечують фізіологічну
потребу у воді та електролітах
(5-10 % розчин глюкози, фізіологічний розчин,
регулятори водно-сольового та кислотно-основного
стану. (обсяг її розраховують, виходячи з
добової потреби організму у питній воді – 30-40
мл/кг маси тіла. В умовах ГНН цей
розрахунковий показник слід зменшити вдвічі)
25
26.
Алгоритм лікування важкого хворого налептоспіроз у відділення реанімації та
інтенсивної терапії
1. Підключити хворого до монітора спостереження.
2. Катетеризувати центральну вену (бажано багатопросвітним катетером).
Катетеризацію центральної вени не слід проводити на фоні клініки ДВЗ (активні
кровотечі). Катетеризація периферичної вени можлива лише у разі відсутності
ІТШ.
3. Катетеризувати сечовий міхур. Встановити назогастральний зонд (для обліку
патологічних втрат при блюванні).
4. Налагодити респіраторну підтримку шляхом інсуфляції зволоженого О2 2-6 л/хв.
для підтримки SaO2 не нижче 90%. За відсутності ефекту – переведення на ШВЛ
5. Вазопресорна підтримка. Перфузія дофаміну (допаміну) з початковою дозою 1
мкг/кг∙хв зі збільшенням дози до досягнення САТ не менше ніж 90 мм. рт. Ст
6. Інфузійна терапія.
А) Трансфузія одногрупної СЗП зі швидкістю 25 мл/годину, тобто 600 мл/добу.
Б) Паралельна інфузія Sol. NaCl 0,9% - 500,0 мл + Sol.NaHCO3 4% 100,0мл
швидкістю 25 мл/год (або 600 мл/добу)
26
27.
Алгоритм лікування важкого хворого налептоспіроз у відділення реанімації та
інтенсивної терапії
7. Антибактеріальна терапія: Бензилпеніциліну натрієва сіль по 1 млн. од. × 6 раз на добу або
цефтріаксон 2 г на добу.
8. Глюкокортикостероїдна терапія (по преднізолону – 3-5 мг/кг/добу)
9. Профілактика стрес-виразок: омепразол 40 мг внутрішньовенно одноразово на добу.
27
28.
Основні показники ГНН1. Олігурія або анурія
2. Азотемія: підвищення сечовини, креатиніну в крові,
3. Електролітні порушення (гіперкалемія, гіпонатріємія),
4. Нудота, блювання, загальна інтоксикація,
5. Зміни в сечі: протеїнурія, гематурія, лейкоцитурія, циліндрурія.
28
29.
Гостра ниркова недостатність. ТактикаПри ізольованій ГНН у міру розвитку уремії та ступеня її компенсації методами замісної терапії, вплив
метаболічних порушень, пов'язаних із нирковою недостатністю, зростає за рахунок порушень кислотнолужного стану (метаболічний ацидоз), гіпергідратації з розвитком синдрому вологої легені та набряку
мозку.
Лікування ГНН умовно можна розділити на два етапи: консервативної та замісної терапії. Етап
консервативної терапії включає профілактику ГНН (терапія шоку, корекція
онкотичного тиску, адекватні дозування допаміну, відмова від введення діуретиків,
нефротоксичних препаратів та розчинів, що містять полівінілпіролідон, раннє призначення
кортикостероїдів). Повний обсяг інтенсивної терапії повинен здійснюватися доти, доки
показник креатиніну не знизиться до 0,2 ммоль/л, сечовини – до 20 ммоль/л (за відсутності
грубих порушень КОС та осмолярності)
Розвиток уремії, що проявляється зниженням клубочкової фільтрації до 40 мл/хв/1,73м2, зростанням
рівня сечовини плазми >20 ммоль/л, креатиніну >0,2 ммоль/л,
некоригованими порушеннями КОС та/або осмолярності плазми є показанням для
переведення хворих до спеціалізованих відділень (центрів) для проведення замісного
етапу терапії (гемодіаліз, ультрафільтрацію, гемофільтрацію,
гемодіафільтрацію, мембранний плазмаферез)
29
30.
Профілактика лептоспірозуНеспецифічна:
- охорона джерел
водопостачання і продуктів
харчування
- охорона водойм від
забруднення виділень
хворих тварин
- не вживати воду з водойм
- вакцинувати домашніх
тварин
Специфічна:
- вакцинація за
епід.показаннями
інактивованою
полівалентною
лептоспірозною рідкою
вакциною 2 рази з
інтервалом 7-10 днів
- ревакцинація через рік
30
























 medicine
medicine








