Similar presentations:
Раздел 1.2. Базовая (первичная) сердечно-легочная реанимация. Лекция №4. Остановка кровообращения
1. МДК.03.01. Раздел 1.2. Базовая (первичная) сердечно-легочная реанимация Лекция №4 Тема лекции. Остановка кровообращения.
2. План лекции
• Определение ОК. Основные понятия.• Исторический обзор
• Причины и признаки остановки кровообращения
• Виды остановки кровообращения
• Обоснование важности ранних реанимационных
мероприятий
• Предупреждение развития остановки кровообращения
3.
Осваиваемые компетенции (ФГОС):ОК.1-ОК.13
ПК 3.1. Проводить диагностику неотложных состояний.
ПК 3.2. Определять тактику ведения пациента.
ПК 3.3. Выполнять лечебные вмешательства по оказанию
медицинской помощи на догоспитальном этапе.
ПК 3.4. Проводить контроль эффективности проводимых
мероприятий.
ПК 3.5. Осуществлять контроль состояния пациента.
ПК 3.6. Определять показания к госпитализации и проводить
транспортировку пациента в стационар.
ПК 3.7. Оформлять медицинскую документацию.
ПК 3.8. Организовывать и оказывать неотложную
медицинскую помощь пострадавшим в чрезвычайных
ситуациях.
4. Планируемые результаты реализации программы воспитания в процессе освоения профессионального модуля
• ЛР 1 - Чувство патриотизма• ЛР 3 - Уважение к Закону
• ЛР 2 - Чувство гражданственности
• ЛР 4 - Уважение к труду и человеку труда
• ЛР 6 - Уважение к старшему поколению
• ЛР 7 - Чувство взаимного уважения
• ЛР 9 - Бережное отношение к собственному
здоровью
• ЛР 10 - Бережное отношение к природе
5. Трудовые действия Профстандарт «Фельдшер»:
- Оценка состояния, требующего оказания медицинской помощи в-
-
-
экстренной форме.
Распознавание состояний, представляющих угрозу жизни, включая
состояние клинической смерти (остановка жизненно важных
функций организма человека (кровообращения и (или) дыхания),
состояния при осложнениях беременности, угрожающих жизни
женщины, требующих оказания медицинской помощи в
экстренной форме.
Оказание медицинской помощи в экстренной форме при
состояниях, представляющих угрозу жизни, в том числе
клинической смерти (остановка жизненно важных функций
организма человека (кровообращения и (или) дыхания), состояниях
при осложнениях беременности.
Проведение мероприятий базовой сердечно- легочной реанимации.
Применение лекарственных препаратов и медицинских изделий
при оказании медицинской помощи в экстренной форме.
6. Остановка кровообращения
• Остановка кровообращения (ОК) - это внезапное прекращение сердечной деятельности.• Остановка кровообращения является непосредственной причиной внезапной
сердечной смерти вследствие кардиальных причин в течение 1 ч от развития
симптомов у человека; возможной на фоне уже имеющихся заболеваний
сердца.
• В России от внезапной сердечной смерти ежегодно умирает 250000 человек
• В Европе от ОК умирает 350000-700000 человек/год, у 25- 30% из них ОК
происходит по механизму фибрилляции желудочков
• В США у 350000 человек ежегодно развивается ОК и очевидцы начинают
сердечно-легочную реанимацию-(СЛР)
• У значительно большего числа людей ОК развивается без свидетелей,
поэтому они не получают своевременной помощи. Только 25-56% больных с
ОК доживают до выписки из стационара
7. Владимир Александрович НЕГОВСКИЙ
1909 - 2003 г.крупнейший патофизиолог,
создатель реаниматологии,
родоначальник школы
отечественных реаниматологов,
создатель первого в мире Научноисследовательского института
общей реаниматологии (НИИОР
РАМН)
8.
Клиническая смертьобратимый этап умирания, переходное состояние от
жизни к смерти
Признаки прекращения жизнедеятельности:
Отсутствие сознания
Отсутствие пульсации на магистральных артериях
Отсутствие самостоятельного дыхания
а также:
Расширение зрачков (через 1мин)
Арефлексия
Выраженная бледность, цианоз кожных покровов
9. ПЕТЕР САФАР
1924 — 2003 г.Основатель
сердечно-лёгочной
реанимации.
10.
ВОК – внезапная остановкакровообращения это
–
критическое состояние, при
котором отсутствует
эффективное кровообращение.
11. Причины остановки кровообращения
• 1. Непроходимость дыхательных путей:• •депрессия центральной нервной системы;
• •кровь;
• •рвотные массы;
• •инородное тело;
• •повреждение лица и горла;
• •воспаление надгортанника;
• •отек горла (напр., на фоне воспалительных изменений);
• •спазм гортани (ларингоспазм);
• •спазм бронхов;
• •гиперсекреция в бронхиальном дереве
• 2. Нарушение дыхания
• 3. Нарушения кровобращения
12. По патогенезу выделяют три варианта ОК:
• • Фибрилляция желудочков• 2. Электромеханическая диссоциация
• 3. Асистолия
12
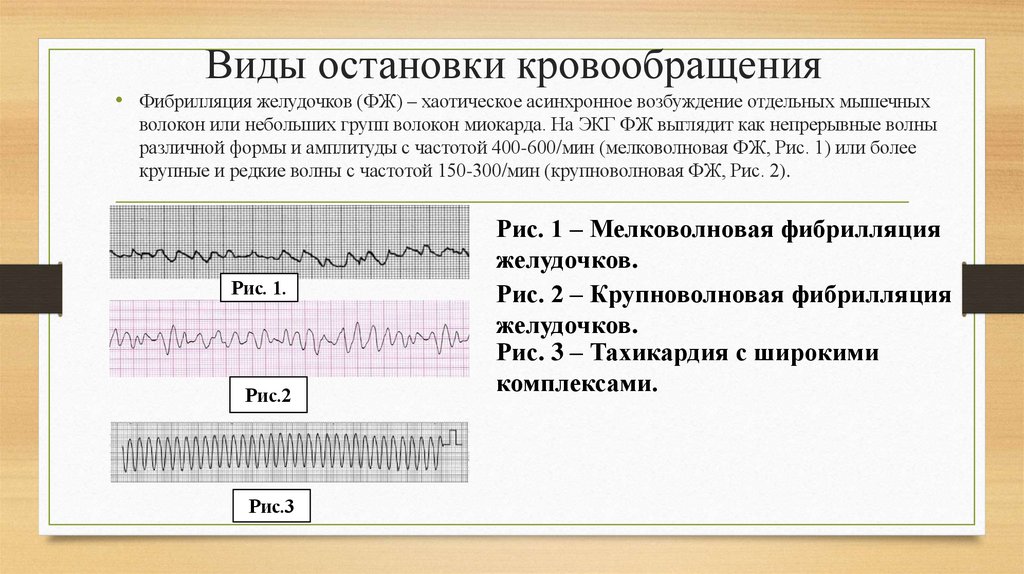
13. Виды остановки кровообращения
• Фибрилляция желудочков (ФЖ) – хаотическое асинхронное возбуждение отдельных мышечныхволокон или небольших групп волокон миокарда. На ЭКГ ФЖ выглядит как непрерывные волны
различной формы и амплитуды с частотой 400-600/мин (мелковолновая ФЖ, Рис. 1) или более
крупные и редкие волны с частотой 150-300/мин (крупноволновая ФЖ, Рис. 2).
Рис. 1.
Рис.2
Рис.3
Рис. 1 – Мелковолновая фибрилляция
желудочков.
Рис. 2 – Крупноволновая фибрилляция
желудочков.
Рис. 3 – Тахикардия с широкими
комплексами.
14. Остановка сердца кардиогенной природы
• ИБС (инфаркт миокарда)• нарушения ритма и проводимости
(желудочковая тахикардия, фибрилляция
желудочков, полная АV блокада, и др.)
• повреждение и тампонада миокарда (ушиб,
ранение)
15. Остановка сердца некардиогенной природы
поражение электротоком
анафилактический шок
ОНМК
ЧМТ
ТЭЛА
напряженный пневмоторакс
гипоксия
острые отравления
передозировка лек.средств
утопление
повешение
переохлаждение и др.
16.
По этиологии выделяют два варианта ОК:(причины остановки кровообращения)
• Первичная - развивается вследствие патологических процессов в
миокарде (острая ишемия, инфаркт миокарда, кардиомиопатии,
врожденные и при обретенные нарушения проводимости, стеноз
аорты, расслоение аневризмы аорты, миокардиты, поражение
электрическим током)
• Вторичная - развивается вследствие экстракардиальных причин
(тяжелая дыхательная, циркуляторная, гемическая или тканевая
гипоксия вследствие асфиксии, утопления, массивной кровопотери;
гипогликемия, гипотермия, тяжелый ацидоз, гипо-/гиперкалиемия,
интоксикация, тампонада сердца, напряженный пневмоторакс,
тромбоэмболия легочной артерии, травма).
16
17. Виды остановки кровообращения
Ритмы, требующие дефибрилляции1. Фибрилляция желудочков (ФЖ)
2. Желудочковая тахикардия без пульса (ЖТ без PS)
Ритмы, не требующие дефибрилляции
3. Электро-механическая диссоциация
4. Асистолия
17
18. Фибрилляция желудочков (ФЖ)
Фибрилляция желудочков (ФЖ) - хаотическое асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон состановкой сердца и прекращением кровообращения. На ЭКГ ФЖ
выглядит как непрерывные волны различной формы и амплитуды с
частотой 400-600/мин
Фибрилляция развивается в результате проведения импульса с
множественных эктопических очагов миокарда, проявляющееся также
на ЭКГ отсутствием изолинии, полной хаотичностью, деформацией
желудочковых комплексов, наличием f-волн различной высоты, формы
и ширины
в 70-80% случаев у взрослых
18
19. Причины фибрилляции желудочков
•острый коронарный синдром•изменения в сердце при повышении АД
•клапанные пороки сердца
•лекарства (напр., антиаритмические, трициклические, антидепрессанты,
дигоксин)
•врожденные пороки сердца, напр., синдром врожденного удлинения
интервала ОТ
•ацидоз
•электролитные нарушения (напр., уровня калия, магния или кальция)
•гипотермия
•повреждение током
19
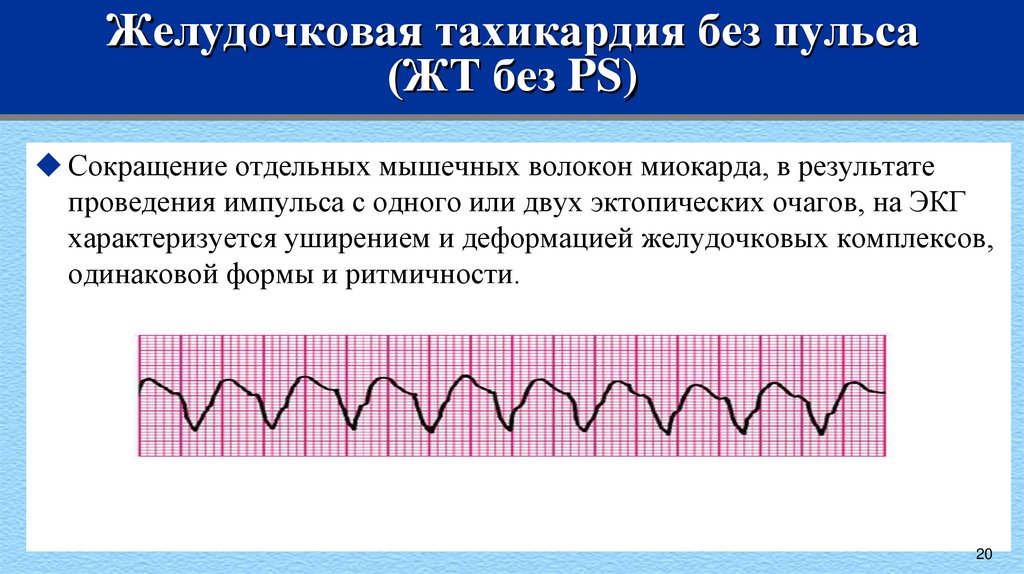
20. Желудочковая тахикардия без пульса (ЖТ без PS)
Сокращение отдельных мышечных волокон миокарда, в результатепроведения импульса с одного или двух эктопических очагов, на ЭКГ
характеризуется уширением и деформацией желудочковых комплексов,
одинаковой формы и ритмичности.
20
21. Электро-механическая диссоциация или «ритм без пульса» (ЭМД)
Причины:1.
2.
3.
4.
5.
6.
7.
8.
9.
Гиповолемия
Гипоксия
Гипотермия
Инфаркт миокарда
ТЭЛА
Тампонада сердечной сорочки
Напряженный пневмоторакс
Ацидоз
Передозировка β-блокаторов, антагонистов Са, сердечных гликозидов
Встречается в 7-8 % случаев
21
22.
Внезапная остановка сердца – это не только механическаяостановка сердца, но и такой характер сердечной
деятельности, при котором не обеспечивается минимально
необходимый уровень кровообращения в организме, что
требует реанимационных мероприятий – т.н.
электромеханическая диссоциация. Суть электромеханической
диссоциации заключается в отсутствии сокращений сердца при
сохранении его электрической активности.
Электрическая активность сердца без пульса – наличие электрической
активности миокарда, которая может быть зарегистрирована на ЭКГ,
при отсутствии клинических признаков адекватной перфузии (ясного
сознания, наличия спонтанного дыхания и пульса на магистральных
артериях).
23. Асистолия
Причины:1. Гиповолемия
2. Гипоксия
3. Гипотермия/Гипертермия
4. Гипокалиемия/Гиперкалиемия
5. Гипогликемия/Гипергликемия
6. Инфаркт миокарда
7. ТЭЛА
8. Тампонада перикарда
9. Напряженный пневмоторакс
10. Травма (ушиб) сердца
11. Передозировка β-блокаторов, антагонистов Са, сердечных гликозидов
Встречается в 70 % случаев у детей
23
24. Причины развития беспульсовой электрической активности
суммируют в виде мнемонического правила 4Г/4Т (англ. 4H/4T):Гипоксия (дыхательная, hypoxia)
Гиповолемия (hypovolemia)
Гипо-/гиперкалиемия, метаболические причины (hypo/hyperkalimea)
Гипотермия (hypothermia)
Тромбоз (тромбоэмболия легочной артерии, thrombosis),
Тампонада сердца (cardiac tamponade)
Напряженный пневмоторакс (tension pneumothorax)
Токсины (toxins).
24
25. Признаки остановки кровообращения и время их клинические проявления
ПризнакиВремя появления
Отсутствие сознания
10 секунд после остановки сердца
Отсутствие пульса на сонной артерии
Одновременно с остановкой сердца
Отсутствие дыхания
Сразу после остановки сердца
дыхание становится агональным, а
через 20-30 секунд останавливается
ЭКГ-признаки
Одновременно с остановкой сердца
Отсутствие сердечных тонов
Одновременно с остановкой сердца
Расширение зрачков
Через 30-60 секунд после остановки
сердца
Судороги
Одновременно с потерей сознания или
позже
25
26. Клинические проявления остановки сердца.
1.Отсутствие пульса на центральныхартериях (сонной или бедренной).
2.Утрата сознания и развитие судорожного
синдрома (через 10–20 с.).
3.Остановка дыхания (через 15–30 с.).
4.Двухсторонний мидриаз (через 60–90 с.).
27. Цель
Полный алгоритм Сердечно-Лёгочной Реанимации с учетом современныхмеждународных изменений 2005 года (Международное сообщество не удовлетворено результатами
СЛР «истинная» выживаемость при смерти на догоспитальном этапе – 6,4% - пересмотр международных
алгоритмов 2000года)
Resuscitation 2006 (Норвегия) – первый анализ нового алгоритма
Европейский конгресс кардиологов (Австрия 2007) – новые аспекты,
перспективы
Всемирный конгресс кардиологов (Аргентина 2008) - пути повышения
эффективности
Обзор рекомендаций Американской кардиологической ассоциации по СЛР и
неотложной помощи при сердечно-сосудистых заболеваниях от 2010 года
(Даллас 2010)
Американская ассоциация сердца (AHA) 2015 год– пересмотр алгоритма
Американская ассоциация сердца (AHA) 2020 год– последний пересмотр
алгоритма
27
28.
2829. Стадии реанимации
1. Элементарное поддержание жизни: ABCD• A – проверка и обеспечение проходимости ДП
• B – искусственное дыхание
• C – непрямой (закрытый) массаж сердца
• D – дефибрилляция при ФЖ и ЖТ
2. Дальнейшее поддержание жизни:
• ЭКГ диагностика ритма
• ИВЛ (инвазивные устройства)
• В/в введение препаратов и инструментальных манипуляций
Препаратом выбора является АДРЕНАЛИН!
3. Длительное поддержание жизни (интенсивная терапия) – диагностика и лечение
постреанимационных изменений
29
30. Мероприятия при ВОК
1. РАННЕЕ РАСПОЗНАВАНИЕ ВОК И ВЫЗОВПОМОЩИ
2. НЕМЕДЛЕННОЕ НАЧАЛО КОМПРЕССИЙ
ГРУДНОЙ КЛЕТКИ
3. НЕМЕДЛЕННАЯ ДЕФИБРИЛЛЯЦИЯ
4. СОВОКУПНОСТЬ МЕРОПРИЯТИЙ В
ПОСТРЕАНИМАЦИОННОМ ПЕРИОДЕ
30
31. Этапы сердечно-легочной реанимации Начальный (базовый) этап Basic life support
Предназначен для неспециалистов и оказавшихся надогоспитальном этапе специалистов здравоохранения
С-circulation – компрессия грудной клетки
• Необходимо сразу
жевызвать на
помощьи
начать
компрессию
грудной клетки
• Руки должны быть расположены на геометрическом центре
грудной клетки, пальцы скрещены, локти разогнуты
32.
33. Автоматические устройства для сердечно-легочной реанимации Квалифицированный (продвинутый) уровень реанимации (Advanced life
support)34. Этапы сердечно-легочной реанимации Квалифицированный (продвинутый) уровень реанимации (Advanced life support)
Обеспечивает действия специалистов и подразумеваетвозможность диф. диагностики и диф. лечения обратимых причин
D – drug (лекарственная терапия)
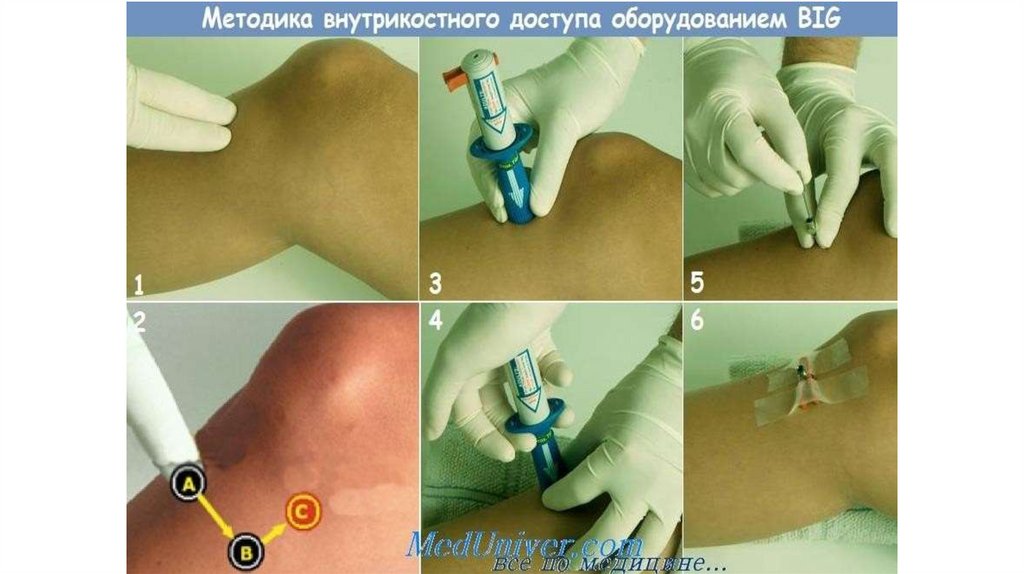
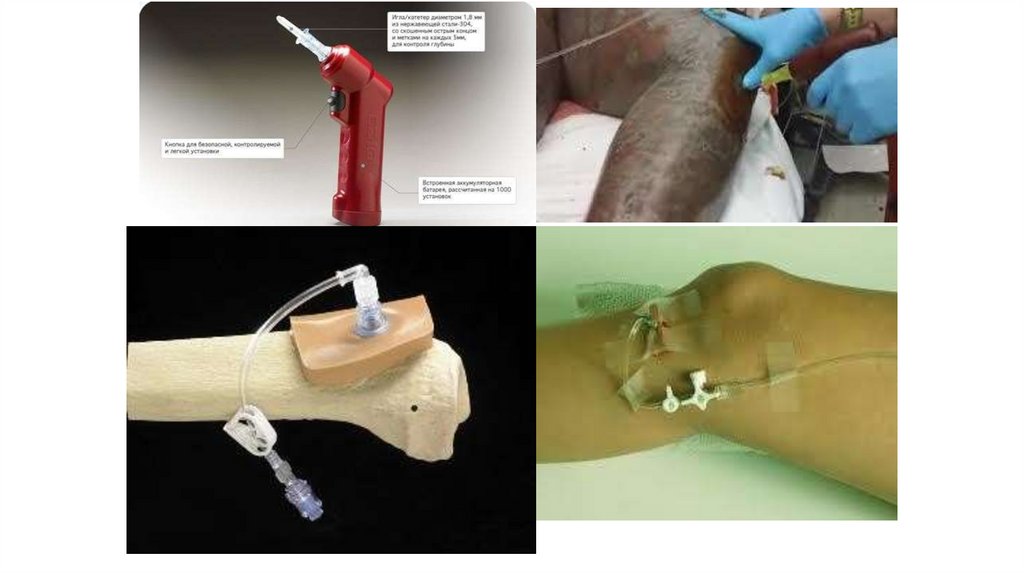
Пути введения: внутривенный,
внутрикостный (шейка плеча, бугристость большеберцовой кости, реже (у де
пяточную кость или грудину
NB ! Введение препаратов в эндотрахеальную трубку (интратрахеальное введение) призна
неэффективным !
35.
36.
37. Иглы для внутрикостной пункции/инфузии
38. Противопоказания для использования.
• Инфекция в месте введения• Ожог в месте введения
• Ипсилатеральный перелом конечности
• Osteogenesis imperfecta («несовершенный
остеогенез»)
• Остеопения
• Остеопороз
• Предыдущие попытки в другом участке
одной кости
• Невозможность установления ориентиров
39.
«Высокие»и
«возрастающие»
дозы эпинефрина
НЕ РЕКОМЕНДУЮТСЯ
ни AHA, ни ECR!
Стандарт:
по 1 мг каждые 3-5 мин
40. Антиаритмик №1 для ФЖ и ЖТ
Амиодарон:- начальный болюс 300 мг,
- вторая доза 150 мг:
- 150 мг за 10 мин,
- потом 360 мг за 6 ч,
- затем 540 мг за 18 ч
Максимальная суточная доза
2000-2200 мг!
Лидокаин – если нет амиодарона 100 мл (11,5 мг/кг) при необходимости повторная
доза 50 мг.
41. Гидрокарбонат натрия NaHCO3: при остановке сердечной деятельности в результате ацидоза, гиперкалиемии, передозировке
трициклическимиантидепрессантами
1ммоль/кг
под контолем рН!
Рутинное применение натрия гидрокарбоната при СЛР
не рекомендовано!!!
42. Хлористый кальций, глюконат кальция
ТОЛЬКОпри гипокальциемии
гиперкалиемии
передозировке блокаторов кальциевых
каналов!
10мл – 10% CaCl
20 мл – 10% Са глюконат
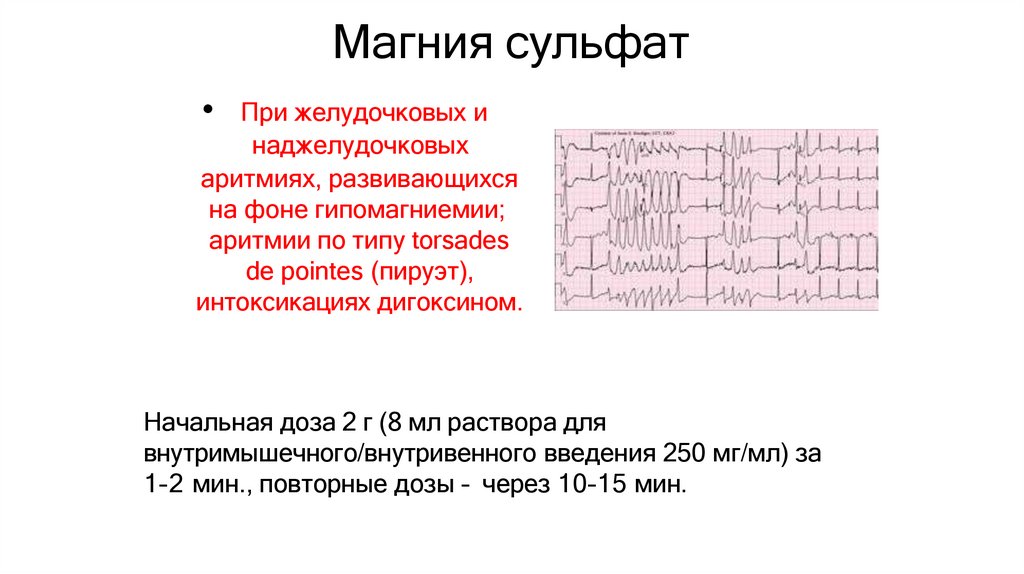
43. Магния сульфат
При желудочковых и
наджелудочковых
аритмиях, развивающихся
на фоне гипомагниемии;
аритмии по типу torsades
de pointes (пируэт),
интоксикациях дигоксином.
Начальная доза 2 г (8 мл раствора для
внутримышечного/внутривенного введения 250 мг/мл) за
1–2 мин., повторные дозы – через 10–15 мин.
44.
АТРОПИНExcluded for Болюс 0,5 мг,
asystole!
максимум 3 мг
45.
Этапы сердечно-легочной реанимацииКвалифицированный (продвинутый) уровень
реанимации (Advanced life support)
• Е –ECG (электрокардиография)
• F – fibrillation (дефибриляция)
46.
47. Выбор силы разряда.
• Взрослые монополяр – 360 Дж.• Взрослые биполяр –150-200 Дж.
• Дети – 4 Дж/кг старт, max 8 Дж/кг!
(ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ БЕЛАРУСЬ 17 августа 2023 г. № 118 Об
утверждении клинического протокола «Оказание экстренной и
неотложной медицинской помощи пациентам детского
возраста»)
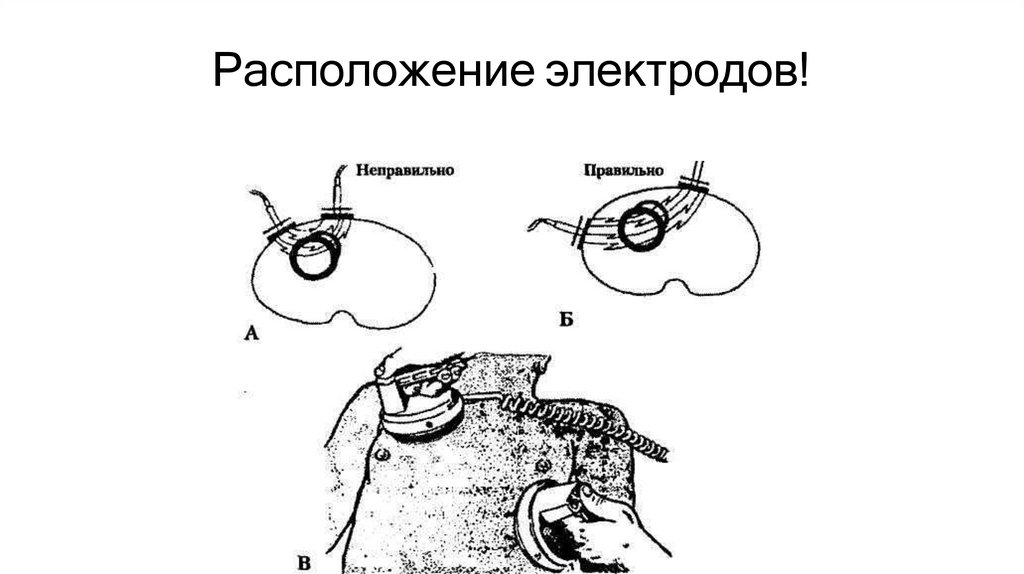
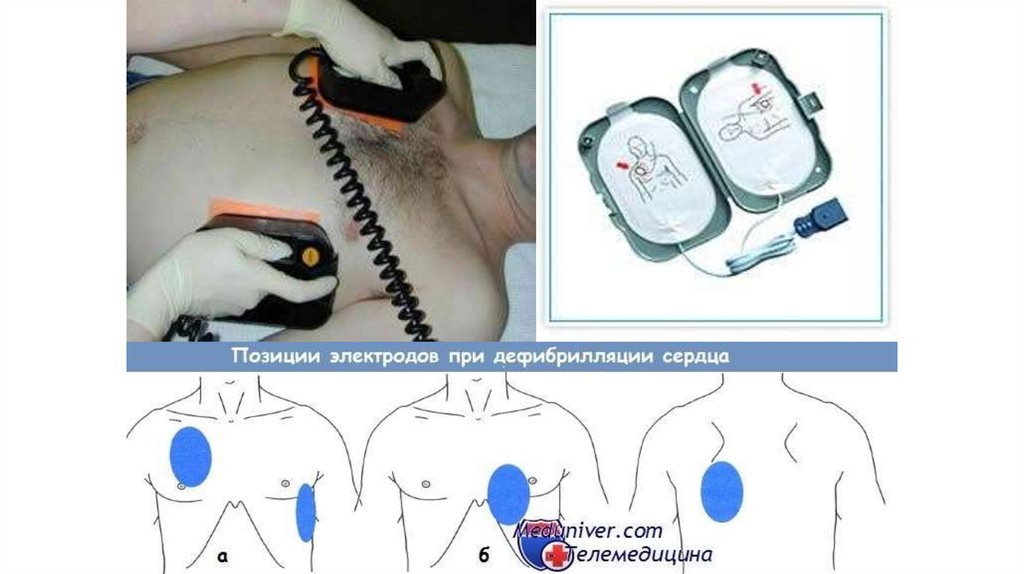
48. Расположение электродов!
49.
50.
В 2021–2022 гг. профильной комиссией Минздрава России по направлению «Первая помощь» были приняты решения о целесообразности и нецелесообразности включенияотдельных мероприятий и особенностей их выполнения в перечень мероприятий по оказанию первой помощи, утвержденный приказом Минздравсоцразвития России от 4 мая
2012 г. № 477н.
1. Согласно протоколам № 5 от 24.06.2021 г., № 6 от 08.10.2021 г., № 8 от 07.10.2022 г. профильная комиссия Минздрава России по направлению «Первая помощь» не
рекомендует для оказания первой помощи следующие мероприятия:
1.1 Определение признаков жизни у пострадавшего путём проверки реакции зрачков на свет (протокол № 5 от 24.06.2021 г.).
1.2 Проведение обязательной очистки ротовой полости и дыхательных путей перед началом сердечно-легочной реанимации, в том числе удаление жидкости из дыхательных путей
при утоплении, путем укладывания пострадавшего животом на колено участника оказания первой помощи (протокол № 5 от 24.06.2021 г.).
1.3 Поддержание проходимости дыхательных путей путем прикалывания языка булавкой к воротнику, щеке и др. (протокол № 5 от 24.06.2021 г.).
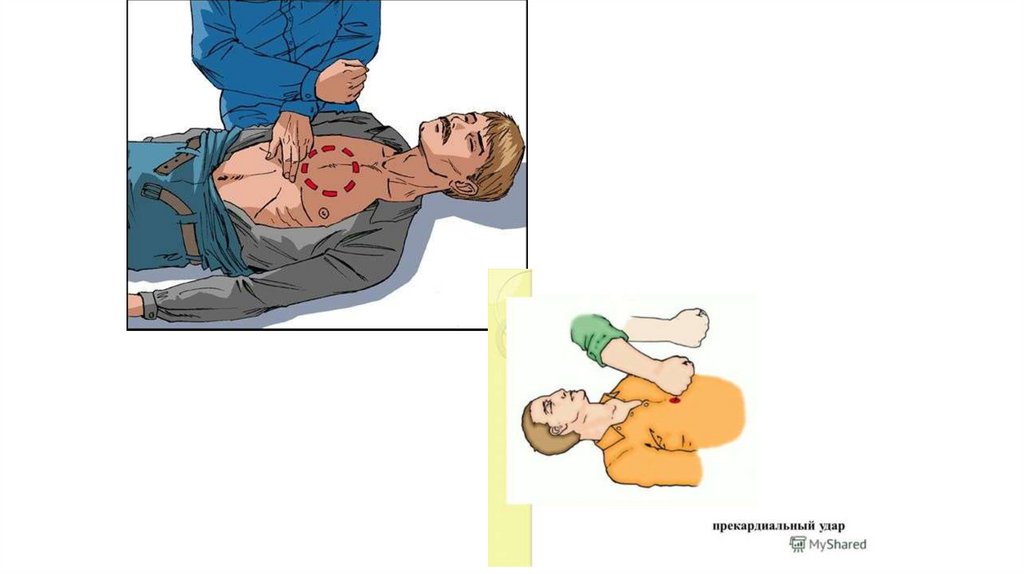
1.4 Применение прекардиального удара (протокол № 5 от 24.06.2021 г.).
1.5 Обязательное применение спинального щита при проведении сердечно-легочной реанимации (протокол № 5 от 24.06.2021 г.).
1.7 Использование валиков под шею или спину для поддержания проходимости дыхательных путей при проведении сердечно-легочной реанимации (протокол № 5
от 24.06.2021 г.).
1.8 Придание пострадавшему положения на животе для сохранения проходимости дыхательных путей (протокол № 5 от 24.06.2021 г.).
1.9. Воздействие на болевые точки для проверки сознания (протокол № 6 от 08.10.2021 г.).
1.10 Использование медицинской маски в качестве защитного барьера при проведении искусственного дыхания выполнения во время сердечно-легочной реанимации в ходе
оказания первой помощи, а также в ходе обучения ее оказанию (протокол № 8 от 07.10.2022 г.).
1.11 Использование валика под плечи для обеспечения проходимости дыхательных путей (протокол № 8 от 07.10.2022 г.).
1.12 Подъем ног пострадавшего при проведении сердечно-легочной реанимации (протокол № 8 от 07.10.2022 г.).
1.13 Массовое обучение выполнению абдоминальных толчков пострадавшему, лежащему на спине, с полным нарушением проходимости дыхательных путей инородным телом. При
этом данному приему возможно обучать отдельные категории участников оказания первой помощи (протокол № 8 от 07.10.2022 г.).
1.14 Подъем ног пострадавшего при потере сознания с сохранённым дыханием. Такого пострадавшего рекомендуется укладывать в устойчивое боковое положение вне зависимости
от причины потери сознания (протокол № 8 от 07.10.2022 г.).
2. Согласно протоколам № 5 от 24.06.2021 г., № 6 от 08.10.2021 г., № 8 от 07.10.2022 г. профильная комиссия Минздрава России по направлению «Первая помощь» рекомендует как
целесообразные следующие особенности выполнения мероприятий по оказанию первой помощи, входящих в перечень, утвержденный приказом Минздравсоцразвития России
от 4 мая 2012 г. № 477н:
2.1. Выполнение мероприятий по проведению сердечно-легочной реанимации на ровной твердой поверхности (протокол № 5 от 24.06.2021 г.).
2.2. Применение следующих параметров давления руками на грудину пострадавшего: область надавливания на середине грудной клетки, частота надавливаний 100–120/мин,
глубина надавливаний не менее 5 см и не более 6 см, равные временные промежутки компрессии и декомпрессии грудной клетки, минимальные перерывы для проведения вдохов
искусственного дыхания (протокол № 5 от 24.06.2021 г.).
2.3. Использование следующего положения рук при открытии дыхательных путей: одна рука на лбу, вторая на подбородке пострадавшего (протокол № 5 от 24.06.2021 г.).
2.4. Для сохранения проходимости дыхательных путей необходимо придание пострадавшему устойчивого бокового положения. Пострадавший может быть уложен как на левый,
так и на правый бок (протокол № 5 от 24.06.2021 г.).
2.5. Использование средств обратной связи при давлении руками на грудину пострадавшего при проведении сердечно-легочной реанимации (протокол № 6 от 08.10.2021 г.).
2.6. Использование алгоритма сердечно-легочной реанимации (протокол № 6 от 08.10.2021 г.).
51.
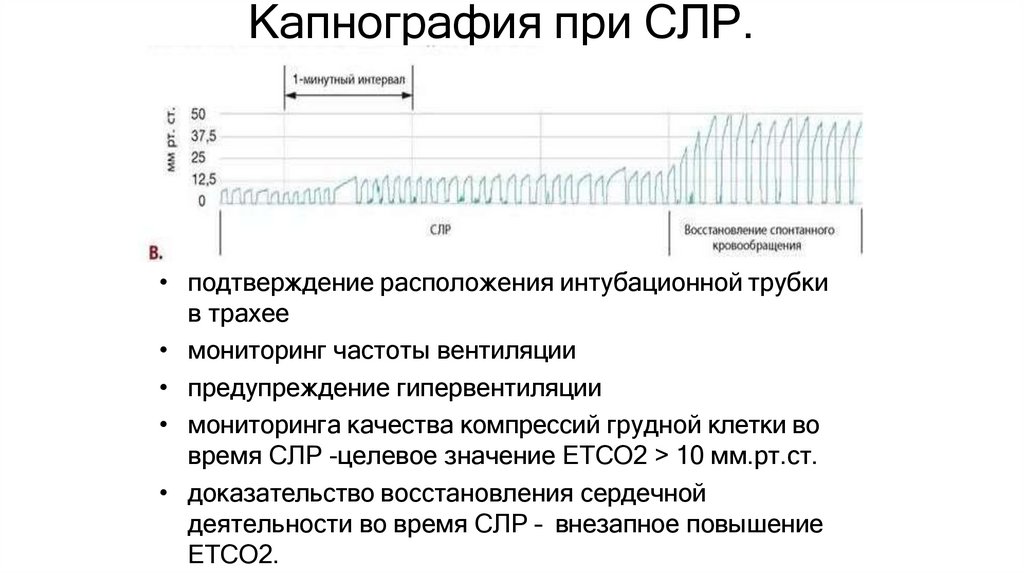
52. Капнография при СЛР.
• подтверждение расположения интубационной трубкив трахее
• мониторинг частоты вентиляции
• предупреждение гипервентиляции
• мониторинга качества компрессий грудной клетки во
время СЛР -целевое значение ETCO2 > 10 мм.рт.ст.
• доказательство восстановления сердечной
деятельности во время СЛР – внезапное повышение
ETCO2.
53.
«Обратимые причины»остановки кровообращения:
• 4 (или 5?) “Г”:
• Гипоксия
• Гиповолемия
• Гипо/гипер-K+
• Гипотермия
• Избыток H+
(ацидоз)
4 (или 5?) “T”:
Тампонада сердца
ПневмоТоракс
ТЭЛА
Коронарный Тромбоз
Токсическое действие
54. Протокол «прямая на ЭКГ»:
Проверь питание усилителя!Проверь всю цепь «пациент-монитор»!
Проверь настройку канала ЭКГ!
Подтверди асистолию в 2х отведениях!
55.
Атавизмы и «вечные» ошибки СЛР:- внутрисердечное введение
- открытый массаж сердца
- высокие дозы адреналина
- передозировка NaHCO3
- ЭИТ при асистолии
- СЛР по схеме «всё подряд»
56.
Публикация новых и пересмотренныхлечебных рекомендаций не означает, что
существующие подходы небезопасны или
неэффективны.
57. Победа будет за нами!
58. Возрастные категории при СЛР
• Новорожденные (28 дней)• Грудные дети (до года)
• Дети (от года до начала полового созревания (молочные
железы у девочек, волосы в подмышечных впадинах у
мальчиков)
• Взрослые (от начала полового созревания и старше)
58
59. Рекомендации 2015
• Эффективность СЛР (Сердечно Лёгочная Реанимация) в большейстепени зависит от правильности техники BLS (Basic Life
Support) и ранней дефибрилляции, чем от набора медикаментов
и их использования!
Главное требование –
«ИДЕАЛЬНАЯ» техника BLS!
59
60. Запомни !
• При отсутствии абсолютных признаков биологическойсмерти во всех случаях выставляется диагноз
• «КЛИНИЧЕСКАЯ СМЕРТЬ»
• ФЗ №323 Об основах охраны здоровья
• граждан в Российской Федерации
• Постановление Правительства РФ от 20 сентября 2012 г. № 950 "Об
утверждении Правил определения момента смерти человека, в том
числе критериев и процедуры установления смерти человека, Правил
прекращения реанимационных мероприятий и формы протокола
установления смерти человека"
61. Счёт на минуты
• при остановке сердца,повреждение мозга
происходит менее, чем
через 5 минут
• Начинайте BLS как
можно раньше
62. Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий
Приказ МЗ РФ № 950 от 20.09.2012 г.Показания:
• Наличие признаков клинической смерти
Прекращение реанимации:
• Констатация смерти человека на основании смерти головного мозга
• Неэффективность СЛР в течение 30 минут
Противопоказания:
1. Наличие признаков биологической смерти
2. Опасность для реаниматолога
3. Травма несовместимая с жизнью
4. Наличие достоверно установленных хронических или онкологических
заболеваний в стадию декомпенсации
62
63. Рефлексия.
1Мне было скучно, потому что я все
это знаю!!
2
На лекции было интересно, потому что я
понял как важно вовремя и правильно
оказывать реанимационную помощь!!!?






















































 medicine
medicine