Similar presentations:
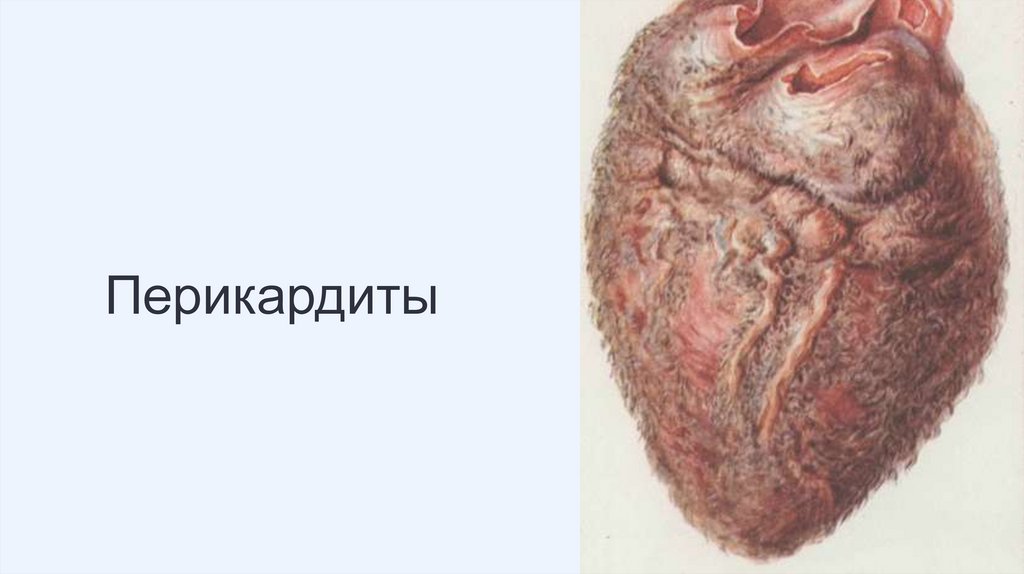
Перикардиты. Миокардиты. Эндокардиты
1.
Перикардиты. Миокардиты.Эндокардиты
Садовой Валерий Иванович
2025г.
2.
Перикардиты3.
Перикардит – инфекционное илиасептическое воспаление серозного
слоя перикарда
4.
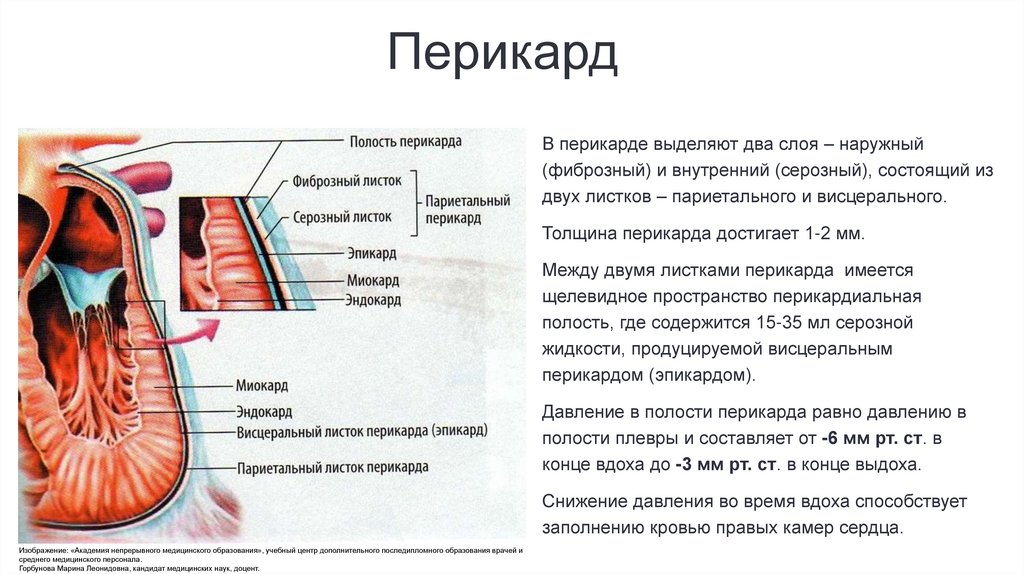
ПерикардВ перикарде выделяют два слоя – наружный
(фиброзный) и внутренний (серозный), состоящий из
двух листков – париетального и висцерального.
Толщина перикарда достигает 1-2 мм.
Между двумя листками перикарда имеется
щелевидное пространство перикардиальная
полость, где содержится 15-35 мл серозной
жидкости, продуцируемой висцеральным
перикардом (эпикардом).
Давление в полости перикарда равно давлению в
полости плевры и составляет от -6 мм рт. ст. в
конце вдоха до -3 мм рт. ст. в конце выдоха.
Снижение давления во время вдоха способствует
заполнению кровью правых камер сердца.
Изображение: «Академия непрерывного медицинского образования», учебный центр дополнительного последипломного образования врачей и
среднего медицинского персонала.
Горбунова Марина Леонидовна, кандидат медицинских наук, доцент.
5.
Классификация перикардитовКлиническая классификация перикардитов (Министерство здравоохранения Российской федерации.
Клинические рекомендации «Перикардиты». 2022. 145с.):
1. По течению:
• острый перикардит (максимально до 4–6 недель);
• подострый перикардит (перикардит длительностью более 4–6 недель, но менее 3 месяцев без ремиссии);
• хронический перикардит (более 3 месяцев);
• рецидивирующий перикардит (перикардит, возникающий после разрешения первого эпизода острого
перикардита и наличия бессимптомного периода не менее 4–6 недель):
- интермиттирующий или перемежающийся (с бессимптомными периодами
без применения терапии более 6 недель);
- непрерывно-рецидивирующий (прекращение или снижение интенсивности
противовоспалительной терапии приводит к возникновению рецидива менее чем за 6 недель).
6.
Классификация перикардитов2. По наличию или отсутствию выпота:
• сухой (фибринозный);
• экссудативный/экссудативно-констриктивный:
3. По характеру выпота:
• транссудат (гидроперикард);
• экссудат: серозный, геморрагический, гнойный и гнилостный (пиоперикард), хилезный (хилоперикард);
4. По степени выпота (объем выпота или ЭхоКГ-измерение в конце диастолы):
• небольшой выпот (50–100 мл или <10 мм);
• умеренный выпот (100–500 мл или 10–20 мм);
• выраженный выпот (>500 мл или >20 мм).
5. По наличию гемодинамических нарушений:
• тампонада сердца;
• перикардиальная констрикция (констриктивный (сдавливающий) перикардит или «панцирное сердце»).
7.
Классификация перикардитовКлинико-морфологичекая классификация перикардитов (Внутренние болезни. Сердечно-сосудистая
система. Г.Е. Ройтберг, А.В. Струтынский (2021)):
1. Острые перикардиты:
• Катаральный.
• Сухой, или фибринозный.
• Выпотной, или экссудативный (серозный, серозно-фибринозный, гнойный, геморрагический):
- без тампонады сердца;
- с тампонадой сердца.
2. Подострые перикардиты:
• Выпотной, или экссудативный;
• Слипчивый, или адгезивный;
• Сдавливающий, или констриктивный:
- без тампонады сердца;
- с тампонадой сердца.
8.
Классификация перикардитов3. Хронические перикардиты:
• Выпотной, или экссудативный;
• Слипчивый, или адгезивный;
• Сдавливающий, или констриктивный;
• Сдавливающий с обызвествлением («панцирное сердце»).
- без тампонады сердца;
- с тампонадой сердца.
9.
Этиология перикардитовИнфекционные перикардиты
Неинфекционные перикардиты
Вирусная инфекция (вирусы Коксаки, ЕСНО,
гриппа, герпеса, аденовирус и др.);
Аллергические заболевания (сывороточная болезнь,
лекарственная аллергия и др.);
Бактериальная инфекция (пневмококки,
стафилококки, менингококки, стрептококки,
микобактерии туберкулеза, хламидии,
сальмонеллы и др.);
Диффузные заболевания соединительной ткани (СКВ,
ревматоидный артрит, системная склеродермия, ревматизм и
др.);
Инфаркт миокарда (эпистенокардитический перикардит и
перикардит при постинфарктном синдроме Дресслера)
Заболевания с выраженным нарушением обмена веществ
(гипотиреоз, уремия, подагра, амилоидоз и др.);
Травма грудной клетки;
Ионизирующая радиация, рентгенотерапия;
Злокачественные опухоли (метастатическое поражение,
первичные опухоли перикарда);
Гемобластозы;
Геморрагические диатезы.
Грибковая инфекция;
Риккетсии и др.
10.
Механизмы развития перикардитов01
02
Поступление инфекционных возбудителей в
полость перикарда по кровеносным и
лимфатическим сосудам (вирусные и
бактериальные инфекции);
Развитие иммунного гиперэргического
воспаления в ответ на эндо- и экзогенные
антигены бактериального и тканевого
происхождения (системные заболевания
соединительной ткани, механическая травма,
вирусная инфекция);
03
04
Распространение воспалительного
процесса с прилегающих органов
(туберкулез, пневмония);
Воздействие токсических веществ,
поступающих в кровь и вызывающих
асептическое воспаление (уремия);
11.
Особенности патогенеза перикардитаассоциированы со следующими
синдромами:
Синдром воспаления
перикарда
Синдром экссудата в полости
перикарда
Боли в грудной клетке, лихорадка, слабость.
Приводит к диастолической дисфункции и, в
ряде случаев, к тампонаде сердца.
Синдром утолщения, уплотнения и
кальцификации перикарда
Сопровождается сужением полости перикарда и развитием стойкой диастолической, а
затем и систолической дисфункции миокарда. Характеризует проявления констриктивного
перикардита и «отдаленные» симптомы, возникающие в ряде случаев при стихании
клиники острого перикардита.
12.
Сухой(фибринозный)
перикардит
13.
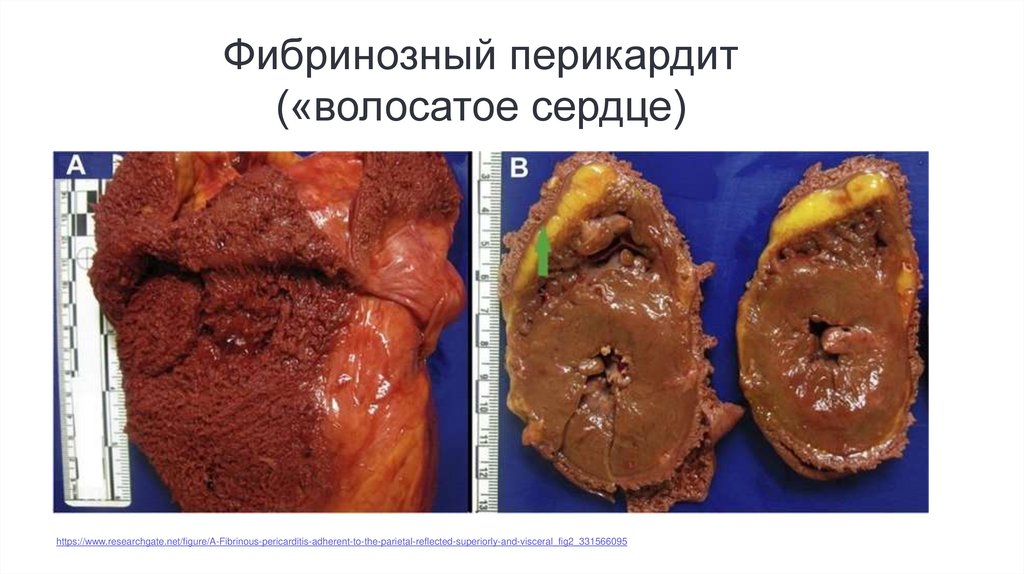
Фибринозный перикардит(«волосатое сердце)
https://www.researchgate.net/figure/A-Fibrinous-pericarditis-adherent-to-the-parietal-reflected-superiorly-and-visceral_fig2_331566095
14.
Клиническая картина сухого перикардита1
Болевой синдром!
3
Шум трения перикарда
2
Интоксикационный синдром
4
Симптомы основного
заболевания
15.
Клиническая картина сухого перикардитаЖалобы
Познабливание, недомогание, боли и
тяжесть в скелетных мышцах;
Боли в области сердца: постоянный,
длительный и однообразный характер
боли; связь с положением тела (боли
усиливаются в положении лежа на спине и
ослабевают в вертикальном положении);
связь с дыханием и кашлем (усиление при
глубоком вдохе и кашле); отсутствие
купирующего эффекта нитроглицерина.
!При туберкулезных, уремических и
опухолевых перикардитах боли в области
сердца могут отсутствовать совсем или быть
слабо выраженными.
Осмотр, пальпация и
перкуссия сердца
Повышение температуры тела.
При осмотре, пальпации и перкуссии
сердца никаких специфических
признаков сухого перикардита обычно
выявить не удается.
В редких случаях, при более
распространенном и выраженном
воспалении листков перикарда,
пальпаторно над областью сердечной
тупости можно ощутить слабое
низкочастотное дрожание своеобразный эквивалент шума
трения перикарда.
Аускультация
При сухом перикардите тоны сердца не изменены.
Основным аускультативным признаком
заболевания является шум трения перикарда.
Шум выслушивается исключительно в зоне
абсолютной тупости сердца и никуда не
проводится.
Шум непостоянен и может меняться в течение
суток у одного и того же больного.
Шум трения перикарда усиливается: в
вертикальном и наклоненном вперед
положении пациента; при максимальном
выдохе; при надавливании фонендоскопом на
грудную стенку.
16.
Шум тренияперикарда
Шумы трения часто описывают как скрип или
царапанье.
Этот шум трения является чаще всего
трехфазным с мягким систолическим
компонентом и двумя более громкими
компонентами в быстрой последовательности во
время ранней диастолы.
17.
Диагностика фибринозного перикардитаЛабораторная диагностика
ЭХО-КГ
Лейкоцитоз, повышение СОЭ, уровня СРБ.
В большинстве случаев специфических признаков
обнаружить не удается.
Повышение КФК-МВ и тропонинов I, T при вовлечении
миокарда.
Возможно утолщение листков перикарда, иногда
небольшое их расхождение, и появление небольшого
количества экссудата между ними.
Рентгенография органов
грудной клетки, КТ, МРТ
ЭКГ
4 стадии изменений ЭКГ.
С целью диагностики пациентам в случаях подозрения
на осумкованный перикардиальный выпот, утолщения
перикарда, образования перикарда или патологию
грудной клетки проводят КТ или МРТ органов грудной
клетки.
Необходимо уточнить этиологию перикардита!
18.
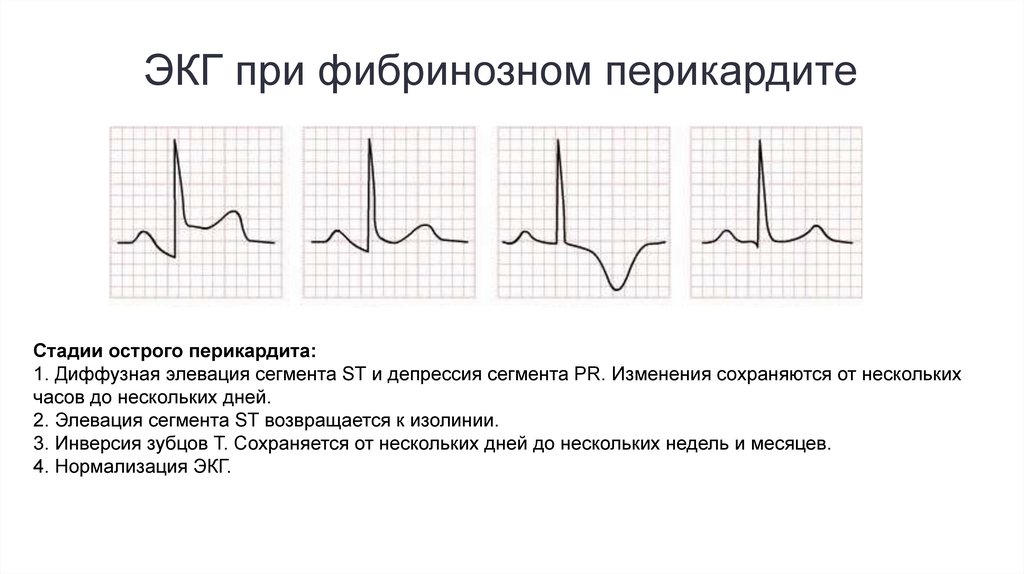
ЭКГ при фибринозном перикардитеСтадии острого перикардита:
1. Диффузная элевация сегмента ST и депрессия сегмента PR. Изменения сохраняются от нескольких
часов до нескольких дней.
2. Элевация сегмента ST возвращается к изолинии.
3. Инверсия зубцов Т. Сохраняется от нескольких дней до нескольких недель и месяцев.
4. Нормализация ЭКГ.
19.
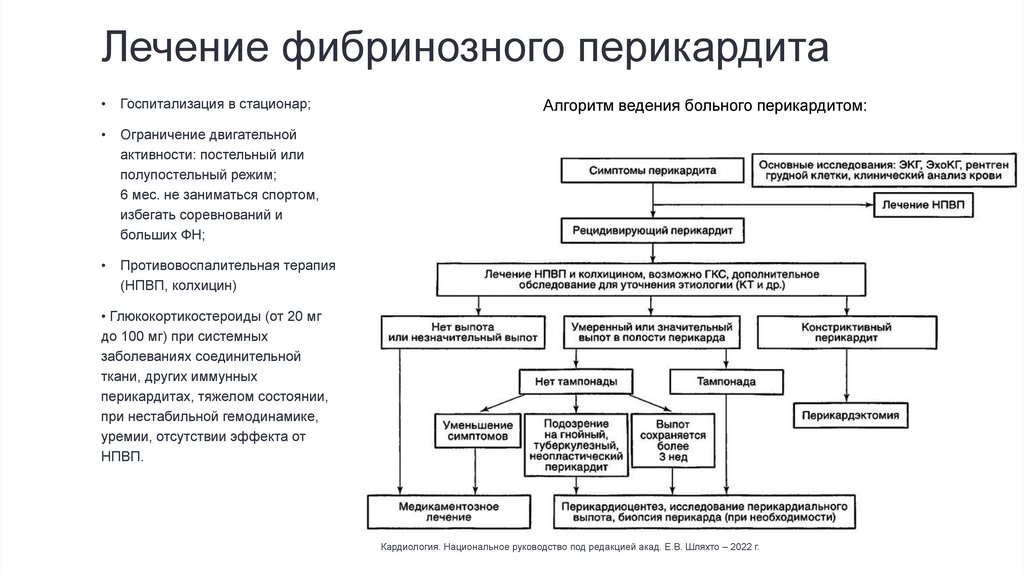
Лечение фибринозного перикардитаГоспитализация в стационар;
Ограничение двигательной
активности: постельный или
полупостельный режим;
6 мес. не заниматься спортом,
избегать соревнований и
больших ФН;
Противовоспалительная терапия
(НПВП, колхицин)
Алгоритм ведения больного перикардитом:
• Глюкокортикостероиды (от 20 мг
до 100 мг) при системных
заболеваниях соединительной
ткани, других иммунных
перикардитах, тяжелом состоянии,
при нестабильной гемодинамике,
уремии, отсутствии эффекта от
НПВП.
Кардиология. Национальное руководство под редакцией акад. Е.В. Шляхто – 2022 г.
20.
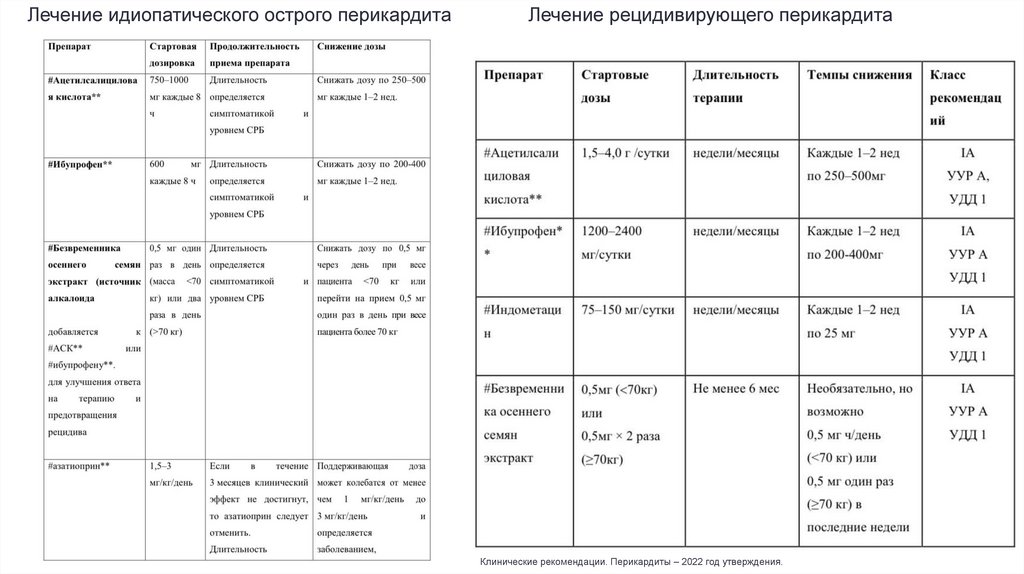
Лечение идиопатического острого перикардитаЛечение рецидивирующего перикардита
Клинические рекомендации. Перикардиты – 2022 год утверждения.
21.
Дифференциальнаядиагностика острого
перикардита и
инфаркта миокарда
Кардиология. Национальное руководство под редакцией акад. Е.В. Шляхто – 2022 г.
22.
Экссудативныйперикардит
23.
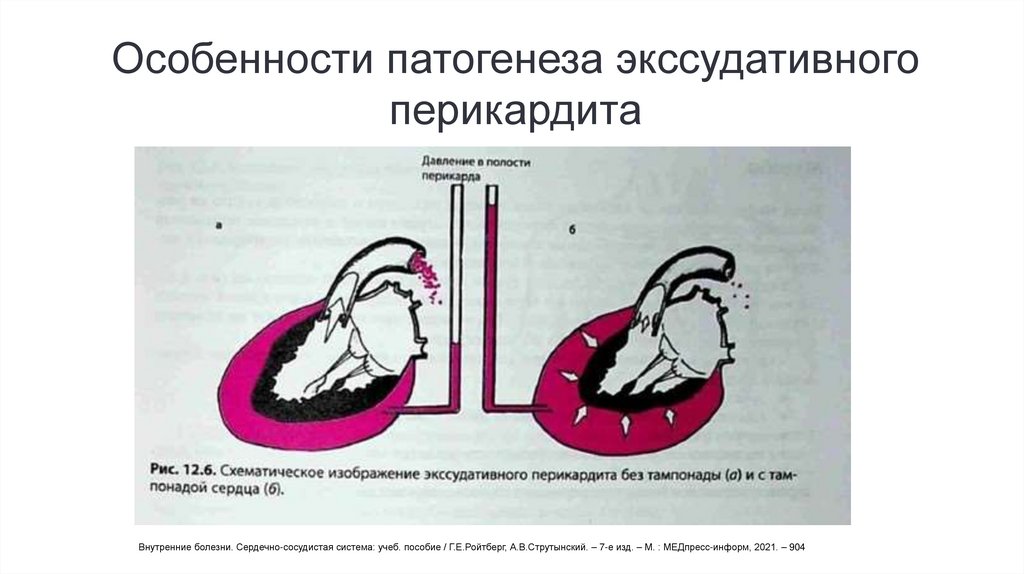
Особенности патогенеза экссудативногоперикардита
Экссудативный перикардит
характеризуется распространенным
воспалением листков перикарда, в связи
с чем нарушается всасывание
образующегося экссудата, и в полости
перикарда накапливается большое
количество воспалительной жидкости;
При медленном накоплении выпота в полости
перикарда и небольшом объеме воспалительной жидкости существенных
гемодинамических сдвигов может не
происходить, тогда как быстрое накопление
экссудата и значительный его объем могут
приводить к развитию тампонады сердца. Для
тампонады сердца не характерен застой крови в
малом круге кровообращения.
Формирование выпотного перикардита в
большинстве случаев проходит стадию
сухого перикардита. Исключение:
туберкулезная, аллергическая,
опухолевая и некоторые другие формы
воспаления.
При тампонаде сердца
• уменьшается диастолическое наполнение правых
отделов сердца;
• происходит застой крови в венах большого круга
кровообращения;
• гиповолемия малого круга кровообращения;
• уменьшение преднагрузки на ЛЖ и снижение его
ударного объема;
• нарушение перфузии периферических тканей и
органов.
24.
Особенности патогенеза экссудативногоперикардита
Внутренние болезни. Сердечно-сосудистая система: учеб. пособие / Г.Е.Ройтберг, А.В.Струтынский. – 7-е изд. – М. : МЕДпресс-информ, 2021. – 904
25.
Клиническая картина выпотного перикардитаЖалобы
Аускультация
При больших объемах перикардиального
выпота больные занимают вынужденное
сидячее положение в постели. Это связано с
тем, что в горизонтальном положении
больного происходит резкое сдавление
экссудатом устья верхней полой вены.
В стадию сухого перикардита над областью
абсолютной тупости сердца может выслушиваться
шум трения перикарда, но по мере накопления в
полости перикарда экссудата шум трения
перикарда исчезает из-за отсутствия контакта
между перикардиальными листками.
При осмотре грудной клетки можно заметить
выбухание передней грудной стенки в
прекардиальной области, а также легкую
Иногда могут появиться симптомы,
отечность кожи и подкожной клетчатки в
связанные со сдавлением органов: трахеи области сердца. Верхушечный толчок
(«лающий» кашель); пищевода (дисфагия); ослаблен или не пальпируется совсем.
легких (одышка); возвратного гортанного
Границы сердца расширены во все стороны,
нерва (осиплость голоса) и т.п.
над всей поверхностью сердца определяется
тупой перкуторный звук.
При небольшом или умеренном количестве
экссудата у больного можно иногда выслушать
непостоянный шум трения перикарда, слышимый
только при определенном положении тела
больного и быстро исчезающий при его
изменении. Шум, например, улавливается иногда
только при запрокидывании головы назад
(симптом Герке) или во время глубокого вдоха
(симптом Потена).
На лихорадку, ознобы, симптомы
интоксикации;
В стадию сухого перикардита могут
отмечаться боли в области сердца,
характерные для сухого перикардита. По
мере накопления экссудата и расхождения
листков перикарда боли уменьшаются и
исчезают;
Осмотр, пальпация и
перкуссия сердца
26.
Объективные признаки накопленияжидкости в перикарде
• Расширение границ сердечной тупости;
• Изменение границ сердечной тупости при перемене положения;
• Совпадение границ абсолютной и относительной сердечной тупости;
• Расположение верхушечного толчка кнутри от наружной границы сердечной тупости;
• Глухие тоны сердца;
• Исчезновение шума трения перикарда (если он был ранее);
• Высокое центральное венозное давление;
• Симптомы тампонады сердца;
• На ЭКГ - снижение вольтажа QRS;
• Rg - Шарообразная тень сердца или тень в виде «графина»;
• ЭХО-кардиография (расхождение листков перикарда).
27.
Диагностика экссудативного перикардитаЛабораторная диагностика
Лейкоцитоз, повышение СОЭ, уровня СРБ.
Повышение КФК-МВ и тропонинов I, T при вовлечении
миокарда.
Диагностика ХБП, туберкулёза, СКВ и других
системных заболеваний соединительной ткани,
ревматоидного артрита, ОРЛ, гипотиреоза,
злокачественных новообразований, которые могут
привести к скоплению жидкости в перикарде.
ЭКГ, ЭХО-КГ
4 стадии изменений ЭКГ. Признаки тампонады на ЭКГ.
При наличии патологического выпота в полости
перикарда, превышающего нормальный объем
серозной жидкости (около 30-50 мл), на Эхо-КГ
обнаруживают резделение листков перикарда с
образованием эхонегативного пространства за задней
стенкой ЛЖ.
Рентгенография органов
грудной клетки, КТ, МРТ
С целью диагностики пациентам в случаях подозрения
на осумкованный перикардиальный выпот, утолщения
перикарда, образования перикарда или патологию
грудной клетки проводят КТ или МРТ органов грудной
клетки.
Перикардиоцентез и лабораторное
исследование полученной
жидкости; перикардиоскопия;
биопсия перикарда.
Показания для перикардиоцентеза и биопсии
перикарда:
тампонада сердца; подозрение на гнойный,
опухолевый или туберкулезный перикардит; большой
выпот или сохранение симптомов после 3 недель
лекарственной терапии.
28.
Диагностика тампонады сердца• Жалобы больных, обусловленные низким сердечным выбросом: слабость, невозможность
выполнения физической нагрузки, стойкая тахикардия, нарастание одышки,
головокружение и др;
• Данные осмотра: характерное вынужденное положение тела, бледность кожных покровов,
асцит, гепатомегалия, периферические отеки;
• Парадоксальный пульс - снижение систолического АД на вдохе более чем на 10-12 мм
рт.ст.;
• Триада Бека: гипотензия, глухие тоны сердца, увеличение венозного давления
(выраженное набухание шейных вен и уменьшение их пульсации).
29.
Диагностика тампонады сердца• На рентгенограмме: увеличение тени сердца, отсутствие венозного застоя в
легких;
• На ЭКГ: низкий вольтаж комплексов QRS, электрическая альтернация P, QRS, T
(комплексы QRS имеют различную форму даже в пределах одного отведения);
электромеханическая диссоциация;
• На ЭХО-КГ: Коллапс передней стенки ПЖ в диастолу, коллапс ПП, реже коллапс
ЛП, еще реже - ЛЖ, «качающееся сердце»; меняющийся от фаз дыхания
митральный и трикуспидальный кровоток
30.
Для уточнения этиологии перикардитаследует соблюдать этапность
1. Выполнять физикальное обследование, а также ЭКГ; рентгенограмму органов
грудной клетки, при необходимости KT; ЭХО-КГ; клинический анализ крови
(количество лейкоцитов, СОЭ); биохимический анализ крови (креатинин,
мочевая кислота, СРБ); маркеры повреждения миокарда (тропонин, КФК);
антитела к двуспиральной ДНК, ревматоидный фактор (при тампонаде сердца
или сохранении симптомов более недели).
2. Перикардиоцентез по показаниям;
3. Перикардиоскопия, биопсия перикарда по показаниям.
31.
Лечение экссудативного перикардита1
Лечение основного заболевания
3
Симптоматическое лечение:
Коррекция сердечной недостаточности (диуретики,
ограничение потребления
поваренной соли).
2
Противовоспалительная терапия:
НПВС;
Колхицин;
ГКС;
Введение в полость перикарда ГКС,
противоопухолевых препаратов;
склерозирующая терапия.
4
ПОКАЗАНИЯ К ПУНКЦИИ ПОЛОСТИ
ПЕРИКАРДА
(ПЕРИКАРДИОЦЕНТЕЗУ)
• Диагностическая цель: экссудативный
перикардит неясной этиологии; исследование
перикардиальной жидкости; перикардиоскопия;
биопсия перикарда, эпикарда.
• Лечебная цель при тампонаде сердца, гнойном
Перикардите, опухолевом перикардите.
32.
Констриктивныйперикардит
33.
Констриктивный (сдавливающий) перикардит (от лат.constrictio - сдавление) характеризуется утолщением листков
перикарда, облитерацией его полости, нередко
кальцификацией перикарда, что приводит к сдавлению
сердца и нарушению диастолического наполнения камер
сердца.
34.
Диагностика констриктивногоперикардита
1. Клиническая картина: слабость; утомляемость; снижение Адс; одышка;
тахикадия; периферические отеки, гепатомегалия, асцит; снижение веса;
высокое венозное давление (v. jugularis); симптом Куссмауля - набухание
шейных вен на вдохе; «малое, тихое, чистое сердце»; ранний 3 тон; гипотензия;
низкое пульсовое давление;
2. ЭКГ может быть нормальная; возможен низкий вольтаж QRS, диффузные
изменения Т, фибрилляция предсердий;
3. Рентгенограмма, КТ, МРТ - кальцификация перикарда;
4. ЭХО-КГ: нарушение диастолического расслабления желудочков,
кальцификация перикарда, утолщение перикарда.
35.
Диагностика констриктивногоперикардита
1. Клиническая картина: слабость; утомляемость; снижение систолического АД;
одышка; тахикардия; периферические отеки, гепатомегалия, асцит; снижение
веса; высокое венозное давление (v. jugularis); симптом Куссмауля - набухание
шейных вен на вдохе; «малое, тихое, чистое сердце» - нет застоя в легких, нет
шумов в сердце, сердце не увеличено, тоны могут быть ослаблены;
протодиастолический перикардиальный тон (возникающий после аортального
компонента II тона);
2. ЭКГ может быть нормальная; возможен низкий вольтаж QRS, диффузные
изменения Т, фибрилляция предсердий и др.;
3. Рентгенограмма, КТ, МРТ - кальцификация перикарда;
4. ЭХО-КГ: нарушение диастолического расслабления желудочков,
кальцификация перикарда, утолщение перикарда.
36.
Лечение констриктивного перикардитаЕдинственным радикальным способом лечения констриктивного перикардита
является субтотальная перикардэктомия - резекция перикарда. Сначала резекцию
перикарда производят в области левого, а затем - правого желудочка. Обратная
последовательность может привести к развитию отека легких.
Во время подготовки к операции назначают диуретики, ограничивают потребление
соли, обеспечивают соблюдение постельного режима.
В большинстве случаев (около 90%) в течение 3-4 мес. после операции наступает
улучшение состояния больных, хотя операционная летальность достигает 10%.
После операции продолжают лечение диуретиками, ингибиторами АПФ.
При туберкулезном или гнойном констриктивном перикардите после операции
показано длительное лечение антибиотиками или противотуберкулезными
препаратами.
37.
Миокардиты38.
Этиология миокардитовИнфекционные перикардиты
Неинфекционные перикардиты
Вирусы: Коксаки типа В, аденовирусы,
цитомегаловирусы, гриппа, кори, краснухи,
инфекционного мононуклеоза, гепатита В и С,
ветряной оспы, полиомиелита, арбовирусы, СПИДа
и др.;
Лекарственные средства (в том числе антибиотики,
сульфаниламиды и др.), сыворотки;
Системные заболевания соединительной ткани, васкулиты;
Бронхиальная астма, синдром Лайелла;
Бактерии: стрептококки (в том числе при
скарлатине), дифтерии, стафилококки, пневмококки,
менингококки, гонококки, сальмонеллы и др.;
Ожоги;
Трансплантации органов;
Иммунопатологические реакции, развивающиеся в ответ на
перенесенную в прошлом инфекцию, признаки которой в
момент возникновения миокардита отсутствуют);
Токсико-аллергические: алкоголь; наркотики; тиреотоксикоз;
уремия и др.
Спирохеты: лептоспироз, болезнь Лайма,
возвратный тиф, сифилис;
Грибы: кандидоз, актиномикоз, аспергиллез,
кокцидиомикоз и др.;
Простейшие: токсоплазмоз, трипаносомоз,
шистозоматоз и др.;
Паразиты: трихинеллез и др.;
Риккетсии: лихорадка Q сыпной тиф и др
39.
Патогенез миокардита1
Прямое цитолитическое
действие этиологических
факторов
3
Например инфекционных агентов,
внедряющихся в сердечную мышцу.
2
Повреждение кардиомиоцитов и
других клеток циркулирующими
токсинами при системной
инфекции
Дифтерийный, скарлатинозный
миокардиты
Неспецифическое повреждение клеток
вследствие распространенных системных
иммунопатологических реакций
При системных заболеваниях соединительной ткани,
лекарственной или сывороточной болезни миокард
повреждается по механизму антиен-антитело
4
Специфическое повреждение
кардиомиоцитов факторами клеточного и
гуморального иммунитета, которые вырабатываются в
ответ на относительно кратковременное внедрение
возбудителя (вирусы Коксаки В, гриппа) или
реактивированы первичной инфекцией, длительное
время персистировавшей в различных органах
(цитомегаловирус, вирусы гепатита и др.).
40.
Патогенез миокардитаВоздействие любого этиологического фактора и сопровождающего его
иммунопатологического процесса на миокард приводит к глубоким нарушениям
структуры кардиомиоцитов, интерстициальной ткани, микроциркуляторного
сосудистого русла и к развитию в сердечной мышце воспалительного инфильтрата,
состоящего из лимфоцитов, нейтрофилов, эозинофилов, макрофагов и других
клеток.
Наблюдается полнокровие сосудов микроциркуляторного русла, спазм артериол,
парез капилляров и вен, эритроцитарные стазы и фибриновые микротромбы.
Нарушается сосудистая проницаемость и развивается отек стромы.
Характерно повреждение и некроз кардиомиоцитов, замещение их фиброзной
тканью.
.
41.
Классификация миокардитов1. Этиологическая
Вирусный
Бактериальный
Паразитарный
Грибковый
Аллергический и т.д.
2. По распространенности процесса
Очаговый
Диффузный
3. Варианты течения
Молниеносный (фульминантный) миокардит
Острый миокардит
Хронический активный миокардит
Хронический персистирующий миокардит
Гигантоклеточный миокардит
Эозинофильный миокардит
42.
Клиническая картина миокардитаОсмотр, пальпация и
перкуссия сердца
Жалобы
Боли в области сердца. Боли локализуются в
области верхушки сердца и слева от грудины,
носят давящий, ноющий, колющий характер.
Боли продолжительные, почти постоянные, не
связаны с физической нагрузкой и не
купируются нитроглицерином;
Одышка при ФН и в покое является первым
субъективным признаком развивающейся ЛЖ
СН. Одышка может усиливаться в
горизонтальном положении больного;
Приступы удушья;
Тахикардия, перебои в работе сердца;
Отеки нижних конечностей;
Лихорадка.
Аускультация
Повышение температуры тела.
Положение ортопноэ, тахипноэ,
акроцианоз, застойные влажные
хрипы в легких, небольшие отеки
нижних конечностей;
Изменение I и II тонов. В легких случаях незначительное ослабление I и II тонов сердца. В
тяжелых случаях миокардита - выраженная
глухость тонов;
Протодиастолический ритм галопа часто
выслушивается в тяжелых случаях заболевания.
Свидетельствует о снижении сократительной
способности миокарда ЛЖ;
Нарушения ритма сердца;
Систолический шум при миокардитах из-за
поражения папиллярных мышц или расширения
фиброзного кольца митрального клапана;
Диастолический шум иногда также может
выслушиваться при выраженной дилатации ЛЖ.
У больных с умеренной степенью
тяжести и тяжелым миокардитом
выявляется смещение
верхушечного толчка и левой
границы относительной тупости
сердца влево. Верхушечный толчок
иногда ослаблен.
Реже можно наблюдать смещение
верхней границы сердца и
исчезновение «талии» сердца.
43.
Диагностика миокардита• Лабораторная: тропонин Т, I, повышение МВ-КФК, повышение СОЭ, лейкоцитоз,
эозинофилия, повышение С-реактивного белка, повышение α2, γ – глобулинов,
повышение иммуноглобулинов М, G, А, ЦИК, антимиокардиальные антитела;
• Бактериологическое исследование, четырехкратное увеличение титров антител в
течение 4-х недель при бактериальных инфекциях;
• ПЦР для выявления вирусов и бактерий в миокарде;
• Обследование для исключения/диагностики системного заболевания
соединительной ткани;
• Диагностика ВИЧ, гепатита В, С;
• Диагностика боррелиоза;
• ЭКГ, суточное мониторирование ЭКГ: стойкая синусовая тахикардия;
изоэлектричные или отрицательные зубцы Т; депрессия (реже - элевация)
сегмента ST; патологический зубец Q; нарушения ритма; нарушения
проводимости;
• Рентгенография: норма; увеличенная тень сердца; признаки венозного застоя в
легких.
44.
Диагностика миокардитаЭКО-КГ:
• Исключение другой патологии сердца, приводящей к ХСН;
• ФВ ЛЖ (систолическая дисфункция ЛЖ или нормальная ФВ);
• Увеличенные размеры сердца или нормальные;
• Зоны гипо- и акинезии ЛЖ;
• Увеличение толщины стенок ЛЖ (отек);
• Спонтанное контрастирование или тромбы в полостях сердца;
• Относительная митральная недостаточность
• Выпот в полость перикарда (сопутствующий перикардит).
МРТ сердца с контрастированием. Выявляет очаги воспаления: проницаемость
клеточных мембран, отёк, фиброз;
45.
Диагностика миокардитаЭндомиокардиальная биопсия - «золотой» стандарт диагностики (3-6 биоптатов).
Показания:
• Симптомы СН, длящиеся менее 2 недель у пациентов с нормальным или
дилатированным ЛЖ – IB;
• Симптомы СН в течение от 2 недель до 3 месяцев с дилатацией ЛЖ, новыми
желудочковыми нарушениями ритма, AV-блокадой II-III степени, отсутствием
эффекта от стендартной терапии – IB;
• Симптомы СН длительностью > 3 месяцев в сочетании с дилатацией ЛЖ, новыми
желудочковыми нарушениями ритма, AV-блокадой II-III степени при отсутствии
эффекта от стандартной терапии – IIaC;
• Симптомы СН при ДКМП, ассоциированной с аллергическими реакциями или
эозинофилией – IIaC;
• Симптомы СН с указанием в анамнезе на антрациклиновую кардиомиопатию – IIaC;
• СН с рестриктивной кардиомиопатией неясного генеза – IIaC;
• Подозрение на опухоль сердца (кроме миксомы) – IIaC;
• Кардиомиопатия неизвестного генеза у детей – IIaC;
• Подозрение на аритмогенную дисплазию правого желудочка – IIbB;
• Желудочковые аритмии неясного генеза – IIbB;
46.
Лечение миокардитаОграничение двигательного режима;
Ингибиторы АПФ или АРА;
Бета-адреноблокаторы;
Диуретики;
Антагонисты минералокортикоидных рецепторов;
Иммуносупрессивная терапия – ГКС после исключения инфекционной природы
заболевания. При гигантоклеточном миокардите, саркоидозе, аутоиммунном
миокардите, эозинофильном или токсическом миокардите с ХСН и/или с
аритмиями, вирус-негативном лимфоцитарном миокардите при отсутствии
эффекта от др. терапии и при отсутствии противопоказаний;
• Антибиотики при доказанной бактериальной инфекции
• НПВС не показаны при миокардите, только при сочетании миокардита с
перикардитом;
• Лечение нарушений ритма и проводимости.
47.
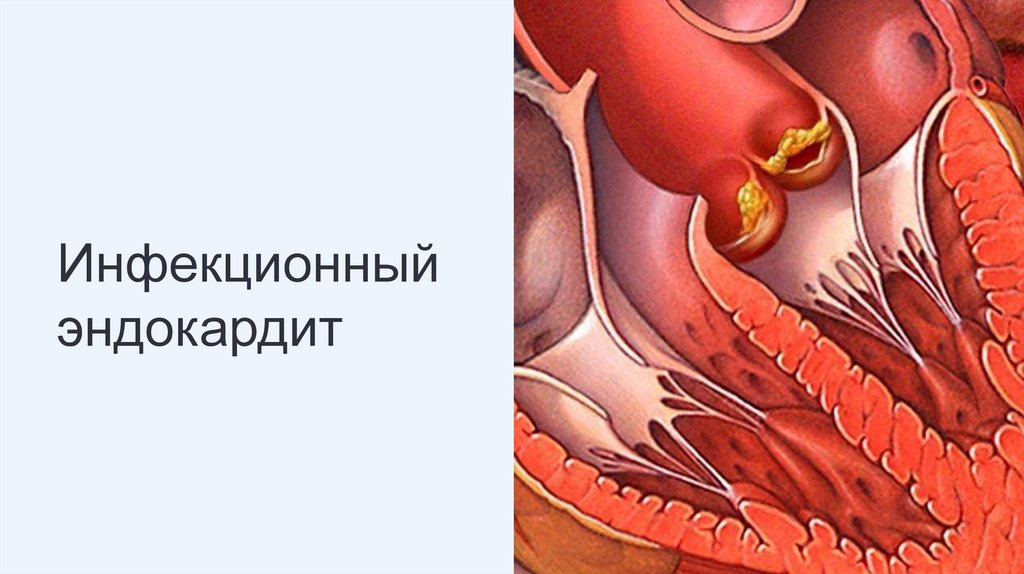
Инфекционныйэндокардит
48.
Инфекционный эндокардит – это микробная инфекциявнутрисердечных структур (клапанов сердца и пристеночного
эндокарда), крупных грудных сосудов или сердечных
инородных тел, которая сопровождается бактериемией,
деструкцией клапанов, эмболическим,
тромбогеморрагическим, иммунокомплексным поражением
внутренних органов.
49.
Инфекционный эндокардит – это микробная инфекциявнутрисердечных структур (клапанов сердца и пристеночного
эндокарда), крупных грудных сосудов или сердечных
инородных тел, которая сопровождается бактериемией,
деструкцией клапанов, эмболическим,
тромбогеморрагическим, иммунокомплексным поражением
внутренних органов.
50.
Этиология эндокардита• Типичными возбудителями инфекционного эндокардита являются Streptococcus viridans, Staphylococcus aureus,
Streptococcus bovis, Enterococci и бактерии из группы HACEK (Haemophilus, Actinobacillus, Cardiobacterium, Eikenella и
Kingella).
• Инфицирование нативных клапанов эпидермальным стафилококком, кишечными палочками и грибами встречается крайне
редко. Среди редко встречающихся возбудителей эндокардита описаны сальмонеллы, дифтероиды, гемофилюс, листерия и
некоторые другие.
• Для развития инфекционного эндокардита необходимо соблюдение 3 основных условий:
повреждение эндокарда, бактериемия и ослабление иммунной резистентности организма.
• Возникновению инфекционного эндокардита способствуют такие факторы как: наличие врожденных или приобретенных
пороков сердца у пациента; протезирование клапанов в анамнезе пациента; наркомания с введением инъекционных
наркотиков; наличие иммуносупрессивных состояний у пациента (СД, ВИЧ, трансплантация органов, длительный прием
ГКС, цитостатиков, онкологические заболевнаия).
51.
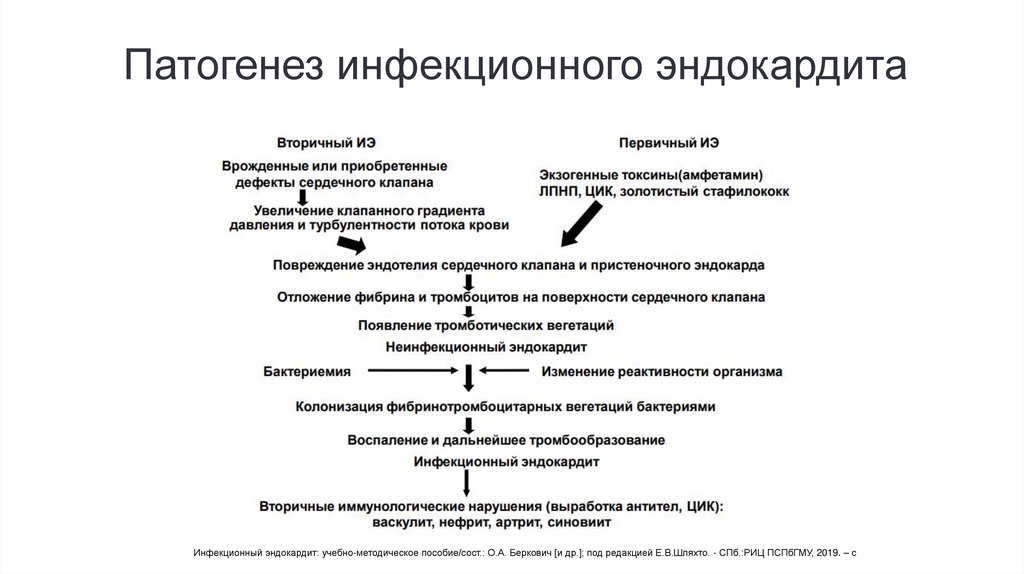
Патогенез инфекционного эндокардитаИнфекционный эндокардит: учебно-методическое пособие/сост.: О.А. Беркович [и др.]; под редакцией Е.В.Шляхто. - СПб.:РИЦ ПСПбГМУ, 2019. – с
52.
Классификация инфекционныхэндокардитов
1. По стороне поражения сердца выделяют ИЭ левых и правых отделов сердца;
2. По предшествующему состоянию клапана выделяют первичный ИЭ (развивается на интактных
клапанах) и вторичный ИЭ (возникает на уже поврежденных видоизмененных различными
процессами клапанах);
3. По характеру течения (определяется клиническими проявлениями и зависит от предшествующего
состояния клапана, вида возбудителя и состояния иммунного ответа организма пациента) - острый
ИЭ и подострый ИЭ;
4. По наличию ИЭ в анамнезе выделяют рецидивирующий (повторный эпизод ИЭ, вызванный тем же
микроорганизмом менее чем через 6 месяцев после первичного инфицирования) и повторный ИЭ
(повторный эпизод ИЭ, вызванный другим возбудителем или тем же возбудителем, но через 6
месяцев и более после первичного инфицирования);
5. ИЭ классифицируют по пораженному участку эндокарда: ИЭ нативного аортального клапана; ИЭ
нативного митрального клапана; ИЭ нативного трикуспидального клапана; ИЭ нативного клапана
легочной артерии; ИЭ нескольких клапанов; ИЭ пристеночного эндокарда; ИЭ
механического/биологического протеза клапана; ИЭ электрода; ИЭ заплаты межпредсердной или
межжелудочковой перегородки; ИЭ сосудистого протеза (гомографта/аллографта)
6. По форме приобретения выделяют: ИЭ, ассоциированный с оказанием медицинской помощи;
нозокомиальный ИЭ (развитие симптомов через 48 часов после госпитализации); внебольничный ИЭ
и ИЭ, ассоциированный с внутривенным введением наркотических препаратов (ИЭ у активного
внутривенного наркомана без других источников инфицирования).
Клинические рекомендации. Инфекционный эндокардит и инфекция внутрисердечных устройств – 2021 год утверждения
53.
Клиническая картина эндокардитаЖалобы
Субфебрильная температура, а через
несколько недель – лихорадка
ремиттирующего типа, познабливание и
потливость;
Слабость, недомогание, утомляемость,
снижение аппетита;
Одышка при небольшой физической
нагрузке или в покое;
Боли в области сердца длительные,
умеренной интенсивности; в более редких
случаях боли приобретают острый
характер и напоминают приступ
стенокардии;
Стойкая синусовая тахикардия, не
зависящая от степени повышения
температуры тела.
Позже может появляться клиническая
картина левожелудочковой
недостаточности.
Другие жалобы
Другие жалобы: отеки под
глазами, кровь в моче, головные
боли, боли в поясничной области,
нарушения мочеиспускания
(симптомы гломерулонефрита
или инфаркта почки);
головокружения, тошнота, рвота,
общемозговые и очаговые
неврологические симптомы
(цереброваскулит или
тромбоэмболия мозговых сосудов
с развитием ишемического
инсульта); резкие боли в левом
подреберье (инфаркт селезенки);
высыпания на коже по типу
геморрагического васкулита;
клинические проявления
инфарктной пневмонии;
внезапная потеря зрения; боли в
суставах и др.
Осмотр
Бледность кожных покровов с серовато-желтым оттенком (цвет
«кофе с молоком»); похудание;
Изменения концевых фаланг пальцев в виде «барабанных
палочек» и ногтей по типу «часовых стекол»;
Периферические симптомы, обусловленные васкулитом или
эмболией;
Признаки сердечной недостаточности: ортопноэ, цианоз,
влажные застойные хрипы в легких, отеки на ногах, набухание
шейных вен, гепатомегалия и др.
Нарушения сознания, параличи, парезы и другие общемозговые
и очаговые невролоические симптомы - признаки
церебральных осложнений;
Признаки ТЭЛА - одышка, удушье, боль за грудиной, цианоз и
др.;
Признаки тромбоэмболии и септического поражения селезенки спленомегалия, болезненность в левом подреберье;
Объективные признаки острого асимметричного артрита мелких
суставов кистей рук, стол.
54.
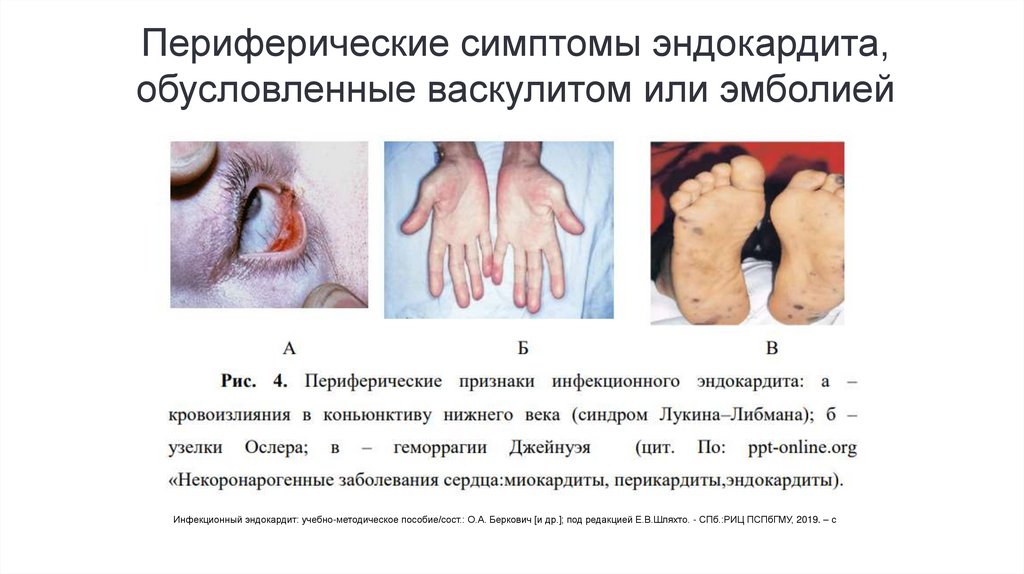
Периферические симптомы эндокардита,обусловленные васкулитом или эмболией
• Петехиальные геморрагические высыпания на коже;
• Иногда петехиальные геморрагии локализуются на переходной складке
коньюнктивы нижнего века - пятна Лукина или на слизистых оболочках полости
рта;
• Пятна Рота - аналогичные пятнам Лукина мелкие кровоизлияния в сетчатку глаза,
в центре также имеющие зону побледнения, которые выявляются при
специальном исследовании глазного дна;
• Линейные геморрагии под ногтями;
• Узелки Ослера - болезненные красноватые напряженные образования размером
с горошину, располагающиеся в коже и подкожной клетчатке на ладонях, пальцах,
подошвах;
• Положительная проба Румпеля-Лееде-Кончаловского (манжеточная проба) ,
которая свидетельствует о повышенной ломкости микрососудов.
55.
Периферические симптомы эндокардита,обусловленные васкулитом или эмболией
Инфекционный эндокардит: учебно-методическое пособие/сост.: О.А. Беркович [и др.]; под редакцией Е.В.Шляхто. - СПб.:РИЦ ПСПбГМУ, 2019. – с
56.
Пальпация, перкуссия, аускультация сердцаДля ИЭ характерны сердечные проявления, обусловленные формированием порока сердца,
миокардитом и (иногда) поражением коронарных сосудов (эмболии, васкулит);
При остром течении инфекционного эндокардита, внезапном разрыве сухожильных нитей
митрального или трикуспидального клапанов развивается острая левожелудочковая или
правожелудочковая недостаточность;
Данные пальпации и перкуссии сердца определяются локализацией инфекционного поражения
(аортальный, митральный, трикуспидальный клапаны), а также наличием сопутствующей патологии,
на фоне которой развился инфекционный эндокардит;
В большинстве случаев наблюдаются признаки расширения ЛЖ и его гипертрофии: смещение влево
верхушечного толчка и левой границы относительной тупости сердца, разлитой и усиленный
верхушечный толчок;
Аускультативные признаки формирующегося порока сердца обычно начинают проявляться через 2-3
мес. лихорадочного периода;
При поражении аортального клапана постепенно начинают ослабевать і и II тоны сердца. Во II
межреберье справа от грудины, а также в точке Боткина появляется тихий диастолический шум,
начинающийся сразу за II тоном. Шум имеет характер decrescendo и проводится на верхушку сердца;
При поражении митрального клапана происходит постепенное ослабление I тона сердца и появляется
грубый систолический шум на верхушке, проводящийся в левую подмышечную область;
Поражение трехстворчатого клапана характеризуется появлением систолического шума
трикуспилальной недостаточности, максимум которого локализуется в V межреберье слева от
грудины;
Нередко обнаруживают симптом Риверо-Корвалло - систолический шум у основания мечевидного
отростка усиливается при задержке дыхания во время вдоха.
57.
Диагностика эндокардита• Лабораторная: повышение С-реактивного белка, СОЭ, лейкоцитоз, анемия и
микрогематурия, положительный прокальцитониновый тест. Однако эти признаки
неспецифичны и не включены в диагностические критерии заболевания;
• Всем пациентам с ИЭ рекомендовано выполнять трехкратное
микробиологическое (культуральное) исследование венозной крови на
стерильность для идентификации возбудителя и определения чувствительности
микроорганизмов к антимикробным химиотерапевтическим препаратам;
• ЭХО-КГ: вегетации; абсцессы; новая недостаточность протезированного клапана;
• ЧПЭХОКГ. При нормальной трансторакальной ЭХОКГ и сохраняющемся
подозрении на ИЭ рекомендуется проведение чреспищеводной ЭХОКГ. В случае
подозрения на ИЭ у больных с протезированным клапаном или
внутрисердечными имплантированными устройствами необходимо начинать
сразу с ЧПЭХОКГ;
• МСКТ может быть использована для обнаружения абсцессов/псевдоаневризм с
диагностической ценностью одинаковой в сравнении с ЧПЭХОКГ;
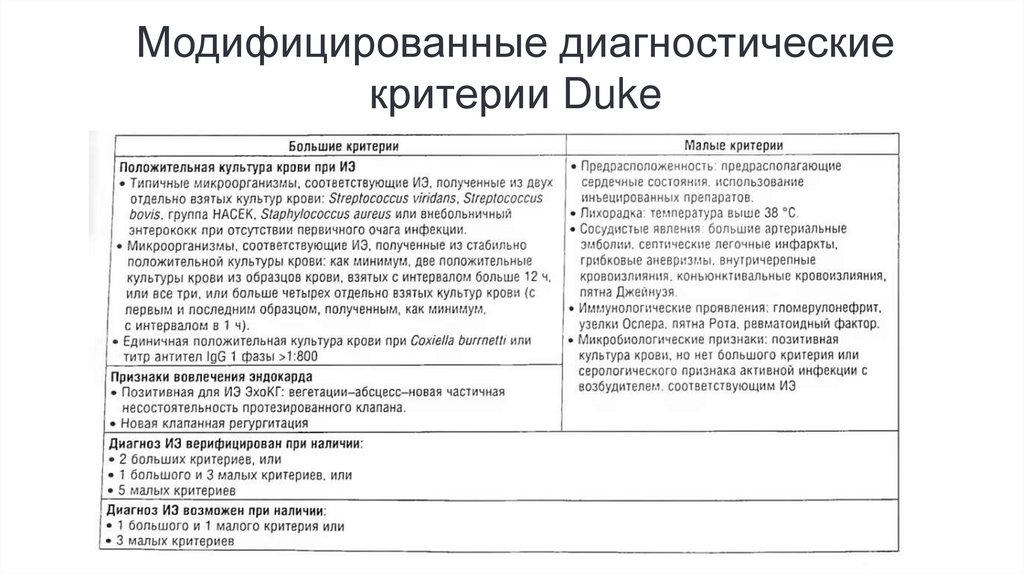
• Модифицированные диагностические критерии Duke.
58.
Модифицированные диагностическиекритерии Duke
59.
Лечение эндокардита1. Лечение должно проводиться в стационаре;
2. Лечение должно быть этиотропным, т.е. направленным на конкретного возбудителя;
3. Для лечения следует применять только антибактериальные препараты, обладающие бактерицидным
действием;
4. Терапия ИЭ должна быть непрерывной и продолжительной: при стрептококковой инфекции – не менее
4-х недель; при стафилококковой – не менее 6 недель; при грамотрицательной флоре – не менее 8
недель;
5. Лечение должно предусматривать создание высокой концентрации антибиотиков в сосудистом русле и
вегетациях, поэтому предпочтительно внутривенное капельное введение антибиотиков;
6. К критериям прекращения лечения антибиотиками относится совокупность факторов: нормализация
температуры тела; нормализация лабораторных показателей (отсутствие лейкоцитоза, нейтрофилеза,
анемии, отчетливая тенденция к снижению СОЭ); отрицательные результаты бактериального
исследования крови; исчезновение клинических проявлений активности заболевания;
7. При нарастании признаков иммунопатологических реакций (гломерулонефрит, артриты, миокардит,
васкулит) целесообразно применение препаратов, контролирующих иммунное воспаление:
глюкокортикоидов (преднизолон не более 15-20 мг в сутки), гипериммунной плазмы, иммуноглобулина
человека, плазмафереза и др., а также антиагрегантов;
8. При неэффективности консервативного лечения в течение 4-х недель и/или наличия ряда осложнений
показано своевременное хирургическое лечение: санация полостей сердца, а, при необходимости,
коррекция поражения клапанов: пластика или протезирование;
9. Успешное лечение ИЭ основано на эрадикации возбудитеелй антимикробными препаратами. Хирургия
помогает решить эту задачу путём удаления инфицированного материала, в т.ч. путём вскрытия и
санации абсцессов.
60.
Список литературы:1. Кардиология. Национальное руководство под редакцией акад. Е.В. Шляхто – 2022 г.;
2. Внутренние болезни. Сердечно-сосудистая система: учеб. пособие / Г.Е.Ройтберг, А.В.Струтынский. –
7-е изд. – М. : МЕДпресс-информ, 2021. – 904;
3. Клинические рекомендации. Перикардиты – 2022 год утверждения;
4. Клинические рекомендации. Миокардиты – 2020 год утверждения
5. Клинические рекомендации. Инфекционный эндокардит и инфекция внутрисердечных устройств –
2021 год утверждения;
6. Перикардит. Авторы: Баранова Е.И., Беляева О.Д., Беркович О.А., Волкова Е.В – 33с.;
7. Инфекционный эндокардит: учебно-методическое пособие/сост.: О.А. Беркович [и др.]; под редакцией
Е.В.Шляхто. - СПб.:РИЦ ПСПбГМУ – 2019 – 50с.;
8. Рекомендации ESC по диагностике и ведению пациентов с заболеваниями перикарда;
9. Шум трения перикарда. Запись предоставлена врачом Джулом Константом (Jules Constant, MD) для
справочника MSD. https://www.msdmanuals.com/ru;
10.Привес М.Г., Лысенков Н.К., Бушкович В.И. Анатомия человека. – Ленинград: Медицина, 1968. – 815 с.;
11.Анатомия человека. В двух томах. Т. 1/Под ред. М.Р. Сапина. — 5-е издание, перераб. и дол. - М.:
Медицина, 2001. - 640 с.: ил.
















































 medicine
medicine








