Similar presentations:
Недоношенный ребенок. Особенности выхаживания
1.
НЕДОНОШЕННЫЙ РЕБЕНОКОсобенности выхаживания
Доцент кафедры детской хирургии и педиатрии ИНО,
к.м.н. Кислюк Галина Ивановна
КГМУ
2.
Группировка новорожденных в зависимостиот массы тела при рождении
Недоношенные, дети с НМТ
(1501-2500 г)
Глубоконедоношенные - с очень низкой массой
(1000-1500 г)
Экстремально недоношенные –
с экстремально низкой массой (500-999 г)
3.
Методическое письмо МЗ и СР РФ от 16 декабря 2011 г. № 15-0/10/211336 “Интенсивная терапия и принципы выхаживания детей сэкстремально низкой и очень низкой массой тела при рождении”
Приказ МЗ и СР России от 09.02.2012 N 101н (ред. от 18.03.2013) Об
утверждении перечня закупаемого за счет субсидий из федерального
бюджета федеральными государственными бюджетными учреждениями,
находящимися в ведении Министерства здравоохранения Российской
Федерации, оборудования, необходимого для выхаживания
новорожденных с низкой и экстремально низкой массой тела
Клинические рекомендации по оказанию медицинской помощи детям,
родившимся в сроках гестации 22–27 недель, РАСПМ,2016 г
Насколько актуальна проблема
глубоконедоношенных детей, рожденных с
ЭНМТ и ОНМТ в Курском регионе?
4.
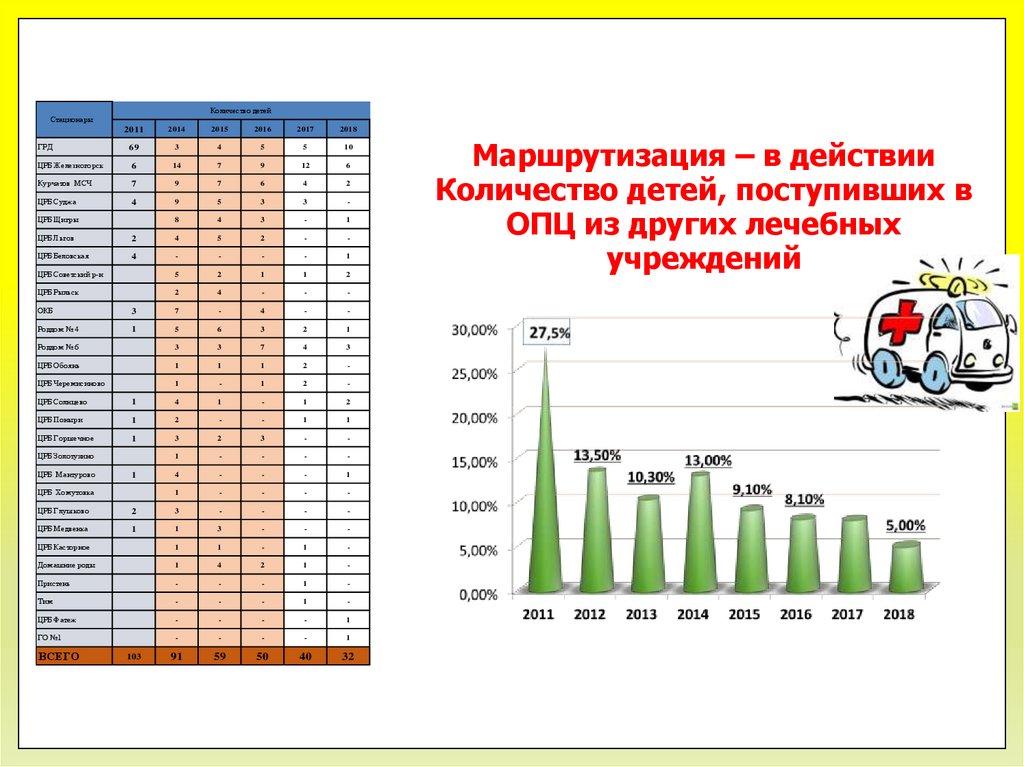
Количество детейСтационары
2011
2014
2015
2016
2017
2018
ГРД
69
3
4
5
5
10
ЦРБ Железногорск
6
14
7
9
12
6
Курчатов МСЧ
7
9
7
6
4
2
ЦРБ Суджа
4
9
5
3
3
-
8
4
3
-
1
ЦРБ Щигры
ЦРБ Льгов
2
4
5
2
-
-
ЦРБ Беловская
4
-
-
-
-
1
5
2
1
1
2
-
ЦРБ Советский р-н
ЦРБ Рыльск
2
4
-
-
ОКБ
3
7
-
4
-
-
Роддом № 4
1
5
6
3
2
1
Роддом № 6
3
3
7
4
3
ЦРБ Обоянь
1
1
1
2
-
ЦРБ Черемисиново
1
-
1
2
-
ЦРБ Солнцево
1
4
1
-
1
2
ЦРБ Поныри
1
2
-
-
1
1
ЦРБ Горшечное
1
3
2
3
-
-
1
-
-
-
-
4
-
-
-
1
ЦРБ Золотухино
ЦРБ Мантурово
1
ЦРБ Хомутовка
1
-
-
-
-
ЦРБ Глушково
2
3
-
-
-
-
ЦРБ Медвенка
1
1
3
-
-
-
ЦРБ Касторное
1
1
-
1
-
Домашние роды
1
4
2
1
-
Пристень
-
-
-
1
-
Тим
-
-
-
1
-
ЦРБ Фатеж
-
-
-
-
1
ГО №1
ВСЕГО
103
-
-
-
-
1
91
59
50
40
32
Маршрутизация – в действии
Количество детей, поступивших в
ОПЦ из других лечебных
учреждений
5.
Рубрики, отражающие расстройства,связанные с длительностью
беременности и ростом плода
(МКБ10,1993):
• Р05 — замедленный рост и
недостаточность питания
плода
• Р07 — расстройства,
связанные с укороченным
сроком беременности и с
низким весом при рождении
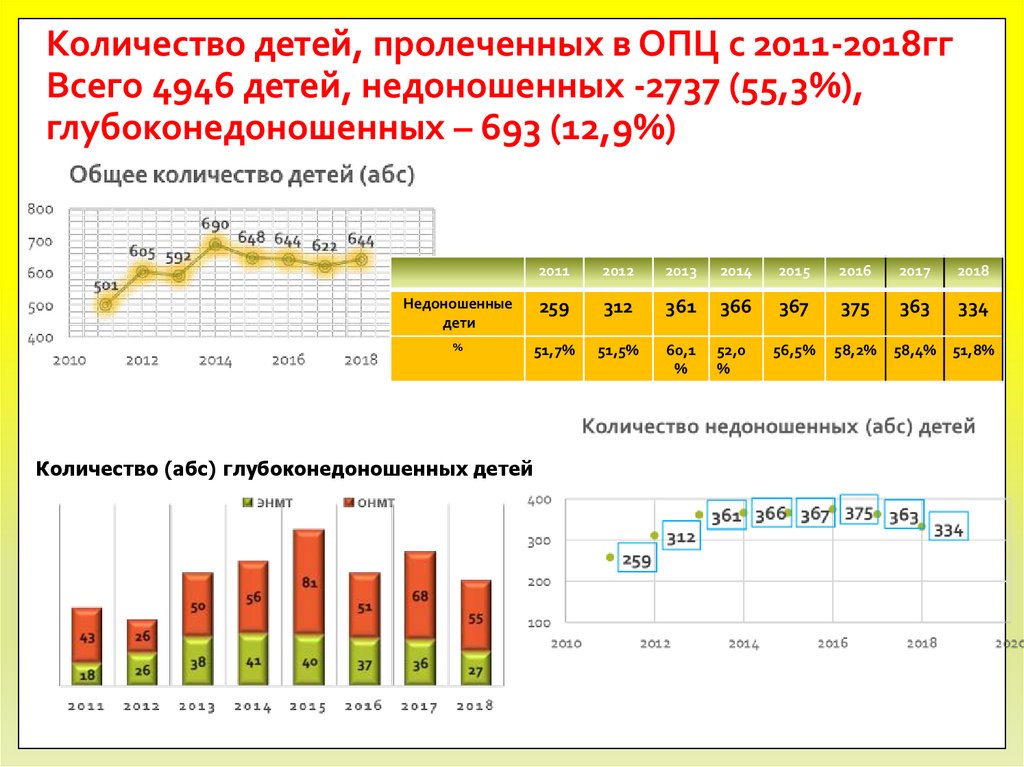
6. Количество детей, пролеченных в ОПЦ с 2011-2018гг Всего 4946 детей, недоношенных -2737 (55,3%), глубоконедоношенных – 693
(12,9%)2011
2012
2013
2014
2015
2016
2017
2018
Недоношенные
дети
259
312
361
366
367
375
363
334
%
51,7%
51,5%
60,1
%
52,0
%
56,5%
58,2%
58,4%
51,8%
Количество (абс) глубоконедоношенных детей
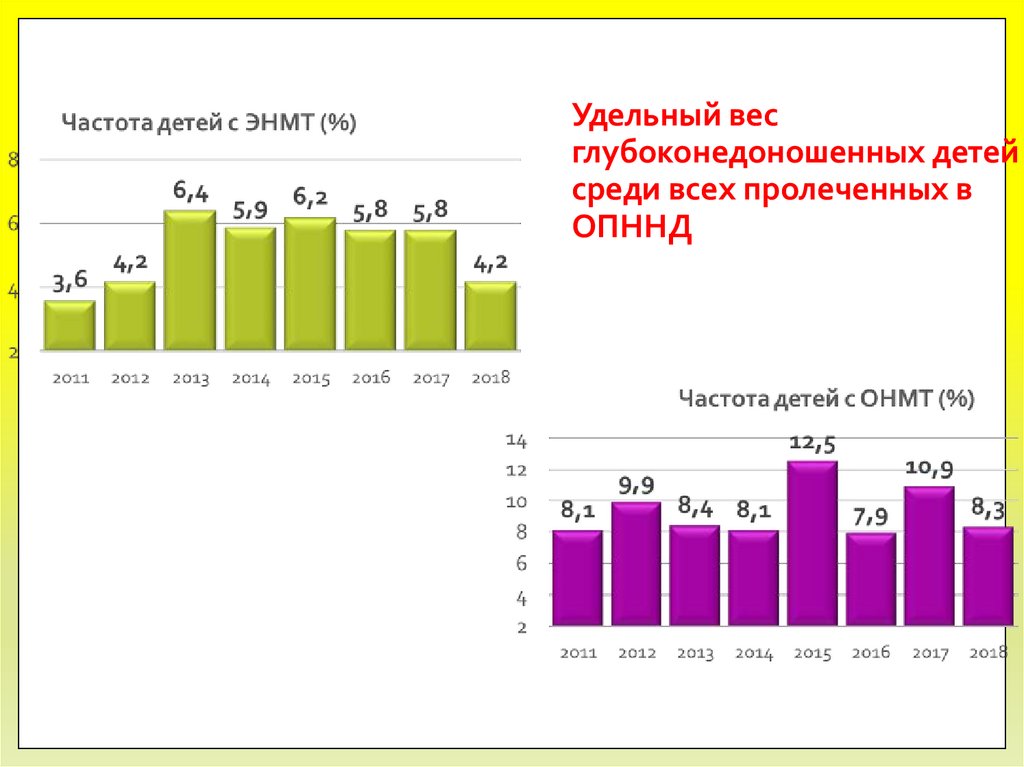
7. Удельный вес глубоконедоношенных детей среди всех пролеченных в ОПННД
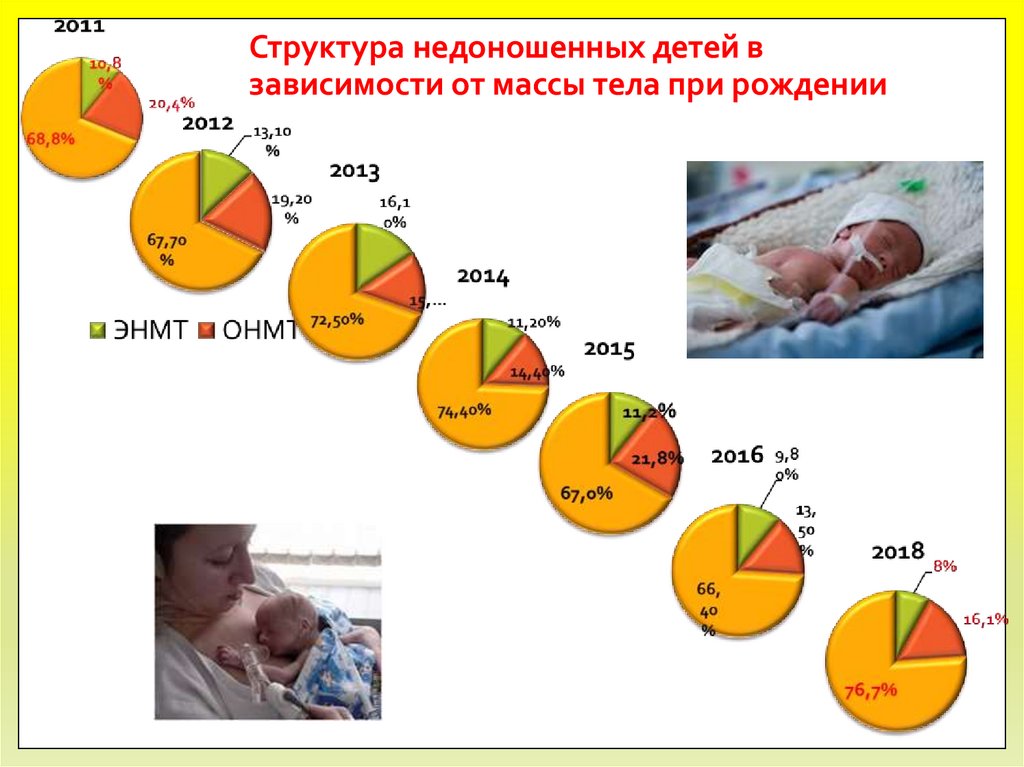
8. Структура недоношенных детей в зависимости от массы тела при рождении
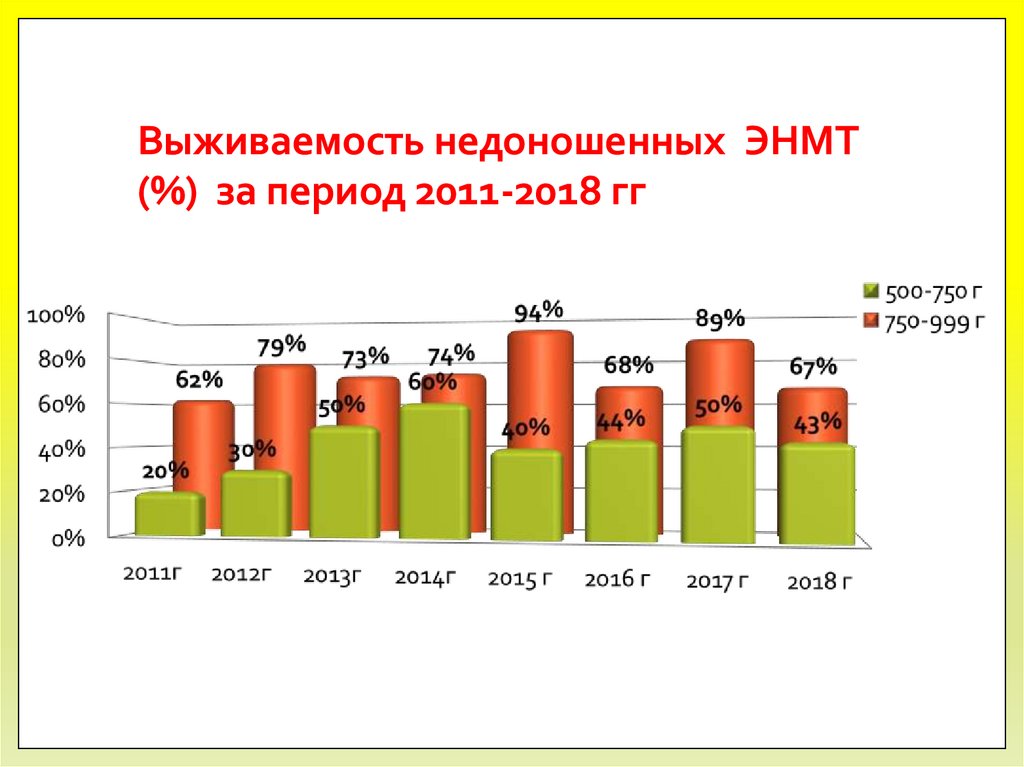
9. Выживаемость недоношенных ЭНМТ (%) за период 2011-2018 гг
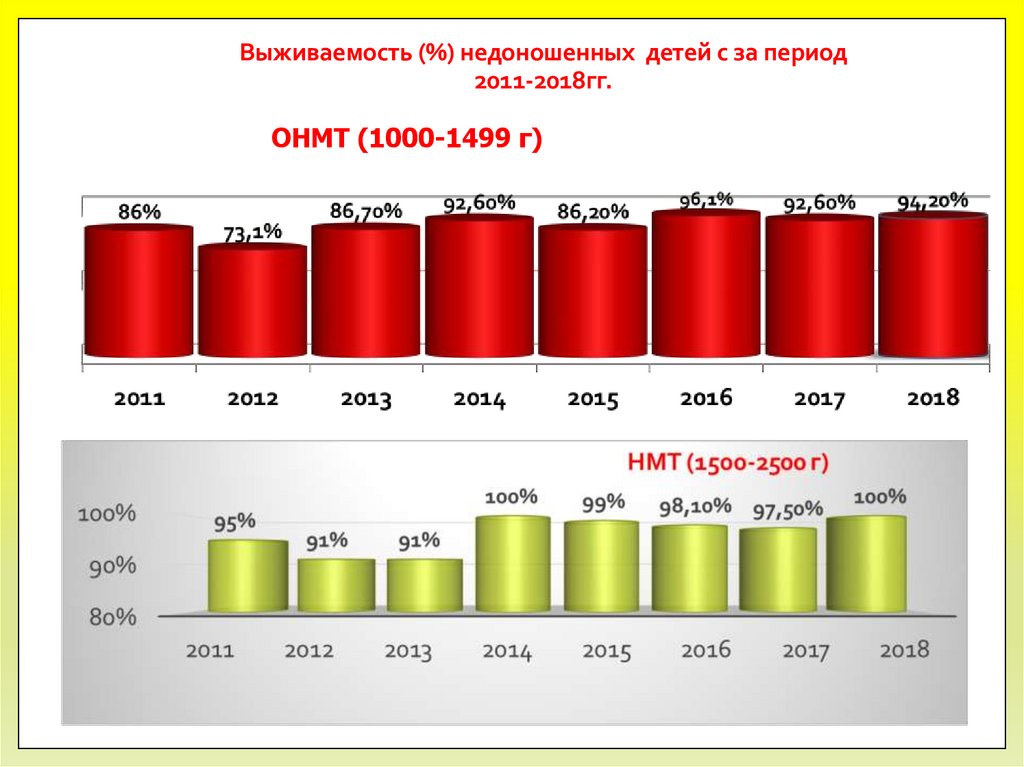
10. Выживаемость (%) недоношенных детей с за период 2011-2018гг.
ОНМТ (1000-1499 г)11.
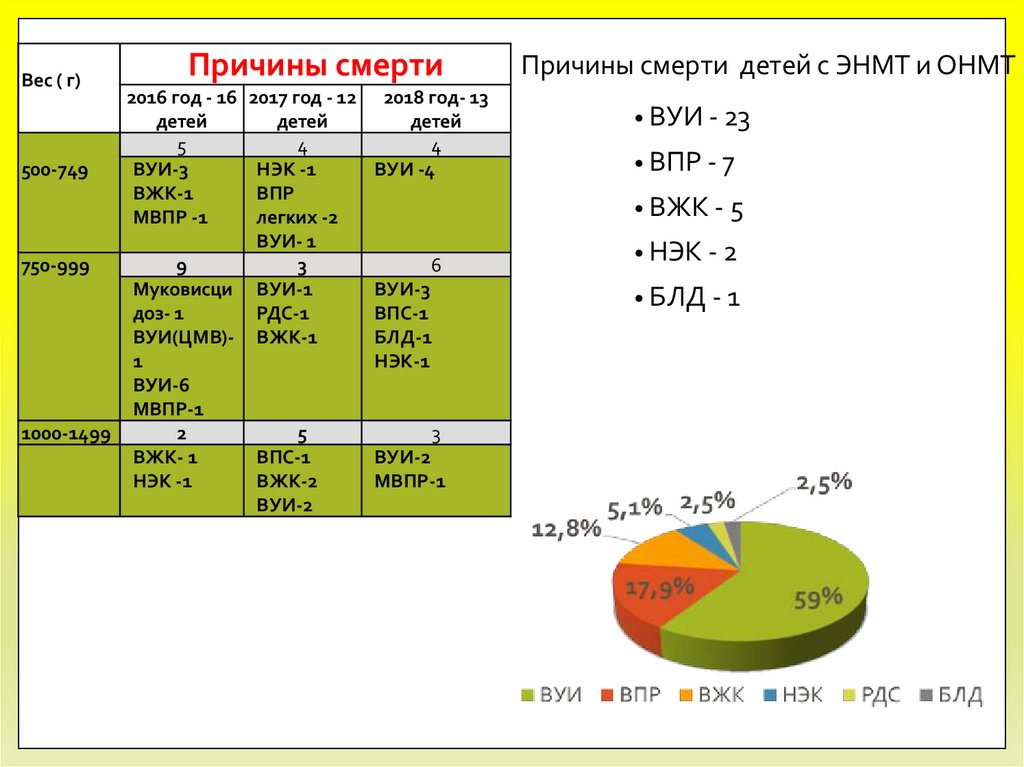
Вес ( г)Причины смерти
2016 год - 16 2017 год - 12
детей
детей
5
4
500-749
ВУИ-3
НЭК -1
ВЖК-1
ВПР
МВПР -1
легких -2
ВУИ- 1
750-999
9
3
Муковисци ВУИ-1
доз- 1
РДС-1
ВУИ(ЦМВ)- ВЖК-1
1
ВУИ-6
МВПР-1
1000-1499
2
5
ВЖК- 1
ВПС-1
НЭК -1
ВЖК-2
ВУИ-2
2018 год- 13
детей
4
ВУИ -4
Причины смерти детей с ЭНМТ и ОНМТ
• ВУИ - 23
• ВПР - 7
• ВЖК - 5
6
ВУИ-3
ВПС-1
БЛД-1
НЭК-1
3
ВУИ-2
МВПР-1
• НЭК - 2
• БЛД - 1
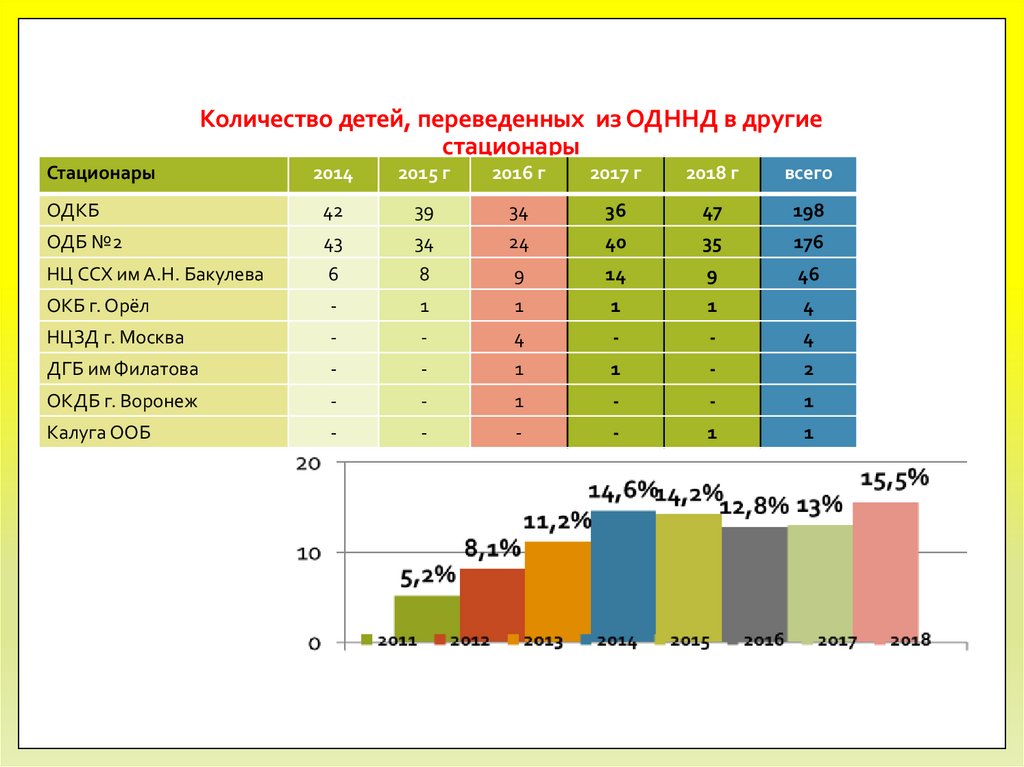
12. Количество детей, переведенных из ОДННД в другие стационары
Стационары2014
2015 г
2016 г
2017 г
2018 г
всего
ОДКБ
42
39
34
36
47
198
ОДБ №2
43
34
24
40
35
176
НЦ ССХ им А.Н. Бакулева
6
8
9
14
9
46
ОКБ г. Орёл
-
1
1
1
1
4
НЦЗД г. Москва
-
-
4
-
-
4
ДГБ им Филатова
-
-
1
1
-
2
ОКДБ г. Воронеж
-
-
1
-
-
1
Калуга ООБ
-
-
-
-
1
1
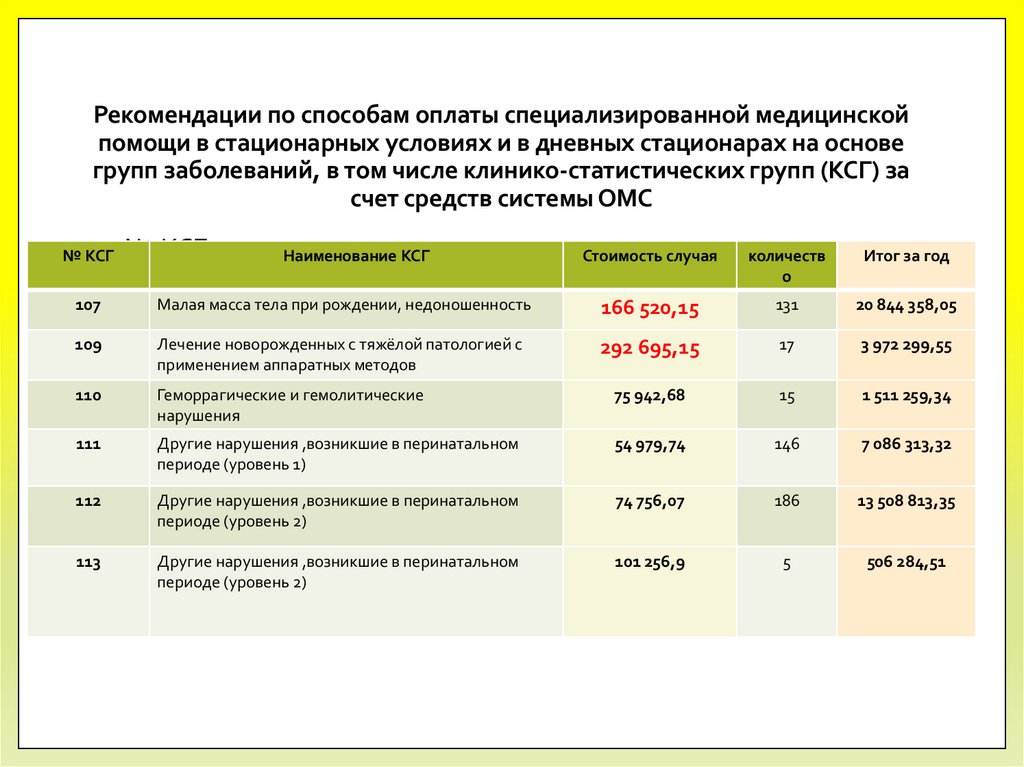
13. Рекомендации по способам оплаты специализированной медицинской помощи в стационарных условиях и в дневных стационарах на основе
групп заболеваний, в том числе клинико-статистических групп (КСГ) засчет средств системы ОМС
№ КСГ
№ КСГ
Наименование КСГ
Стоимость случая
количеств
о
Итог за год
107
Малая масса тела при рождении, недоношенность
166 520,15
131
20 844 358,05
109
Лечение новорожденных с тяжёлой патологией с
применением аппаратных методов
292 695,15
17
3 972 299,55
110
Геморрагические и гемолитические
нарушения
75 942,68
15
1 511 259,34
111
Другие нарушения ,возникшие в перинатальном
периоде (уровень 1)
54 979,74
146
7 086 313,32
112
Другие нарушения ,возникшие в перинатальном
периоде (уровень 2)
74 756,07
186
13 508 813,35
113
Другие нарушения ,возникшие в перинатальном
периоде (уровень 2)
101 256,9
5
506 284,51
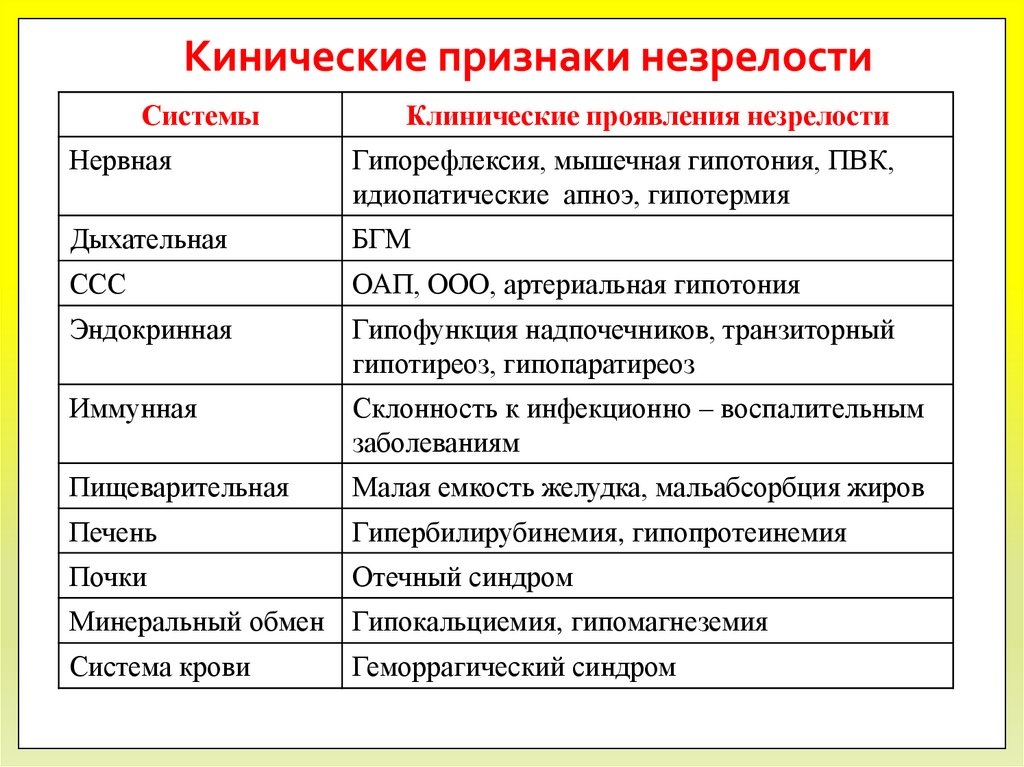
14. Кинические признаки незрелости
СистемыКлинические проявления незрелости
Нервная
Гипорефлексия, мышечная гипотония, ПВК,
идиопатические апноэ, гипотермия
Дыхательная
БГМ
ССС
ОАП, ООО, артериальная гипотония
Эндокринная
Гипофункция надпочечников, транзиторный
гипотиреоз, гипопаратиреоз
Иммунная
Склонность к инфекционно – воспалительным
заболеваниям
Пищеварительная
Малая емкость желудка, мальабсорбция жиров
Печень
Гипербилирубинемия, гипопротеинемия
Почки
Отечный синдром
Минеральный обмен Гипокальциемия, гипомагнеземия
Система крови
Геморрагический синдром
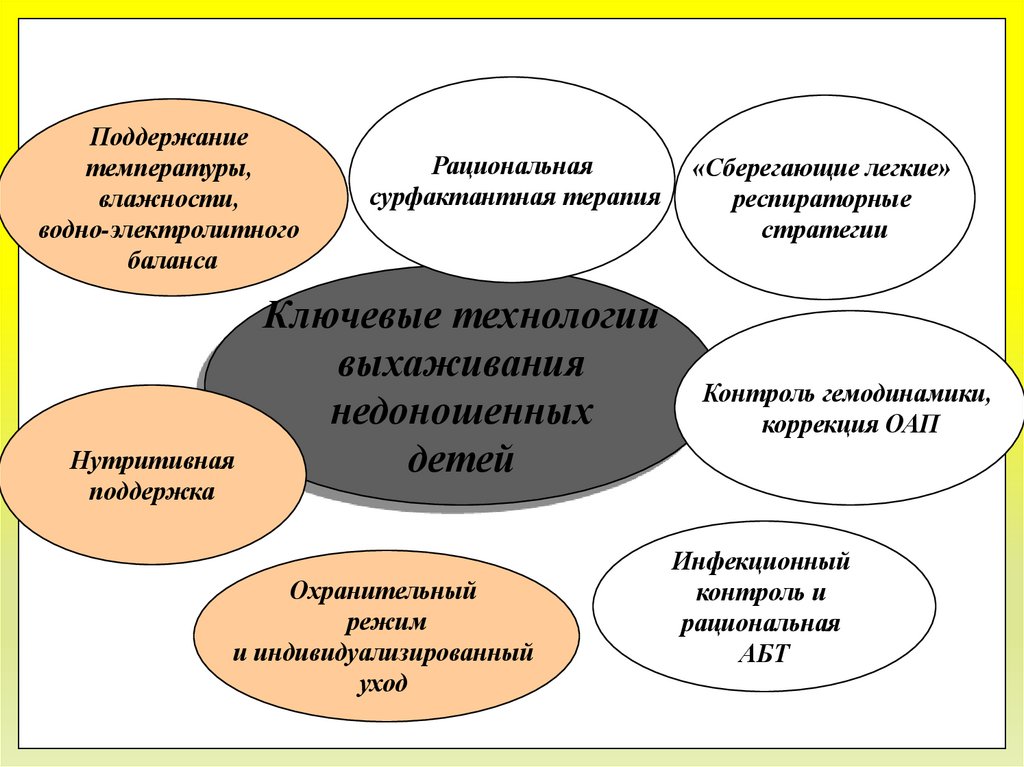
15.
Поддержаниетемпературы,
влажности,
водно-электролитного
баланса
Нутритивная
поддержка
Рациональная
сурфактантная терапия
Ключевые технологии
выхаживания
недоношенных
детей
Охранительный
режим
и индивидуализированный
уход
«Сберегающие легкие»
респираторные
стратегии
Контроль гемодинамики,
коррекция ОАП
Инфекционный
контроль и
рациональная
АБТ
16.
В генезе патофизиологическихмеханизмов возникновения
«особых» болезней
недоношенных детей большое
значение имеют ятрогенные
влияния сложившейся
практики лечения и питания
недоношенных детей.
17. В процессе адаптации к внеутробному существованию важную роль играет рационально организованное питание с первых часов жизни
ребенка. Адекватное,полноценное питание - важный фактор,
позволяющий «программировать»
состояние здоровья в дальнейшем
18.
Основная цель питанияДостичь внутриутробного роста 15 20 г/кг/сут
Не допустить превышение
физиологических возможностей
незрелого организма
«Пусть пища станет твоим лекарством, а
лекарство – пищей»
Гиппократ
19.
Физиологические особенностинедоношенных детей
Более высокие нутритивные потребности недоношенных детей по
сравнению с доношенными
Незрелость ЖКТ
малый объем желудка
снижение глотательного и сосательного рефлексов, тонуса
сфинктеров желудка и пищевода
сниженная активность липаз и дисахаридаз (особенно лактазы)
низкая концентрация желчных кислот
гипокинетический тип моторики
Высокая степень абсорбции и ретенции белка, пониженная –
углеводов и жиров (прямая зависимость от гестационного возраста)
Повышенная проницаемость кишечной стенки
20.
Основные подходы к организациипитания недоношенных детей
Парентеральное питание
Парентеральное питание +
минимальное энтеральное питание
Энтеральное питание методом
длительной инфузии
Полное энтеральное питание
21.
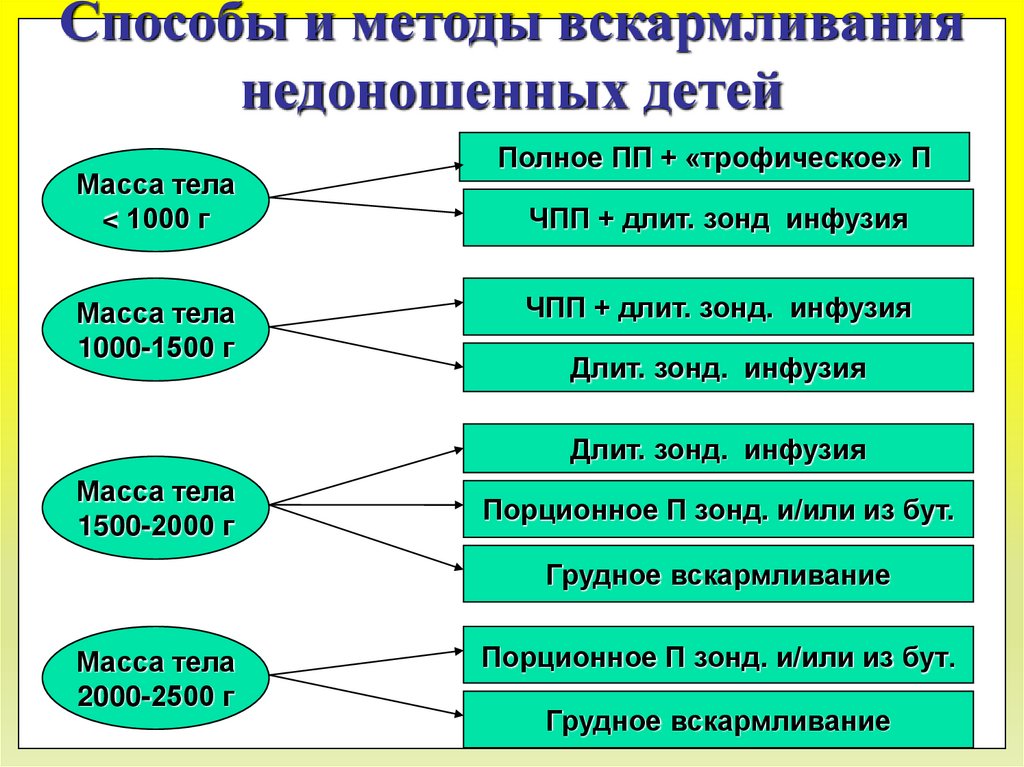
Способы и методы вскармливаниянедоношенных детей
Масса тела
< 1000 г
Масса тела
1000-1500 г
Полное ПП + «трофическое» П
ЧПП + длит. зонд инфузия
ЧПП + длит. зонд. инфузия
Длит. зонд. инфузия
Длит. зонд. инфузия
Масса тела
1500-2000 г
Порционное П зонд. и/или из бут.
Грудное вскармливание
Масса тела
2000-2500 г
Порционное П зонд. и/или из бут.
Грудное вскармливание
22.
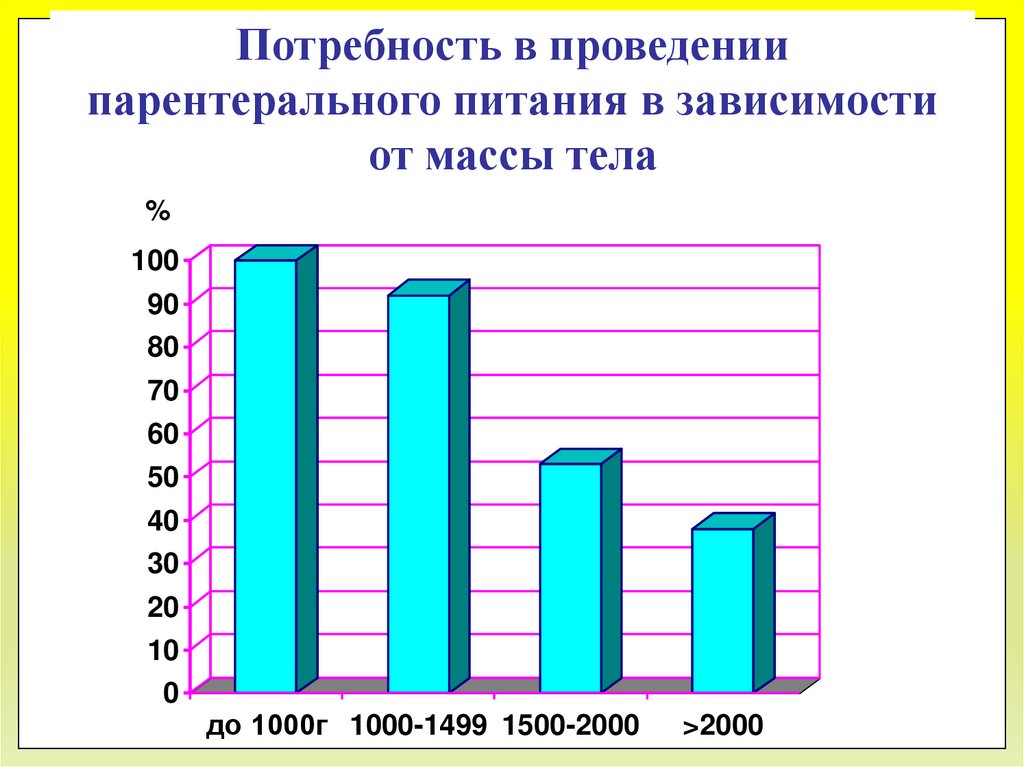
Потребность в проведениипарентерального питания в зависимости
от массы тела
%
100
90
80
70
60
50
40
30
20
10
0
до 1000г 1000-1499 1500-2000
>2000
23. В каждом лечебном учреждении должен быть протокол энтерального и парентерального питания
Для начала ПП параметры вентиляциине должны быть «жесткими», т.е.
МАР>5,
РIP<20
см.вод.ст.,
гемодинамика
стабильная,
но
инотропная поддержка не должна
превышать 10 мкг/кг/мин по дофамину
Начало ПП с первых часов жизни.
С
первых
суток
–
назначение
аминокислот,
жировых
эмульсий,
микроэлементов и витаминов (жиро- и
водорастворимых)
24. жидкость
Объем жидкости рассчитывается с учетом:•
баланса жидкости,
•
диуреза
•
динамики массы тела
•
уровня натрия.
Уровень натрия должен поддерживаться на
уровне 135–145 ммоль/л.
25. ЖИДКОСТЬ
• Объем жидкости у детей с ЭНМТ долженрассчитываться таким образом, чтобы суточная
потеря массы не превышала 4%, а потеря массы за
первые 7 дней жизни составляла приблизительно
15%.
Ориентировочное увеличение суточного объема
жидкости:
• Доношенные новорожденные и новорожденные с
весом более 1500 г – 15–20 мл/кг/сут
• Недоношенные новорожденные с весом менее
1500 г – 20–40 мл/кг/сут
26.
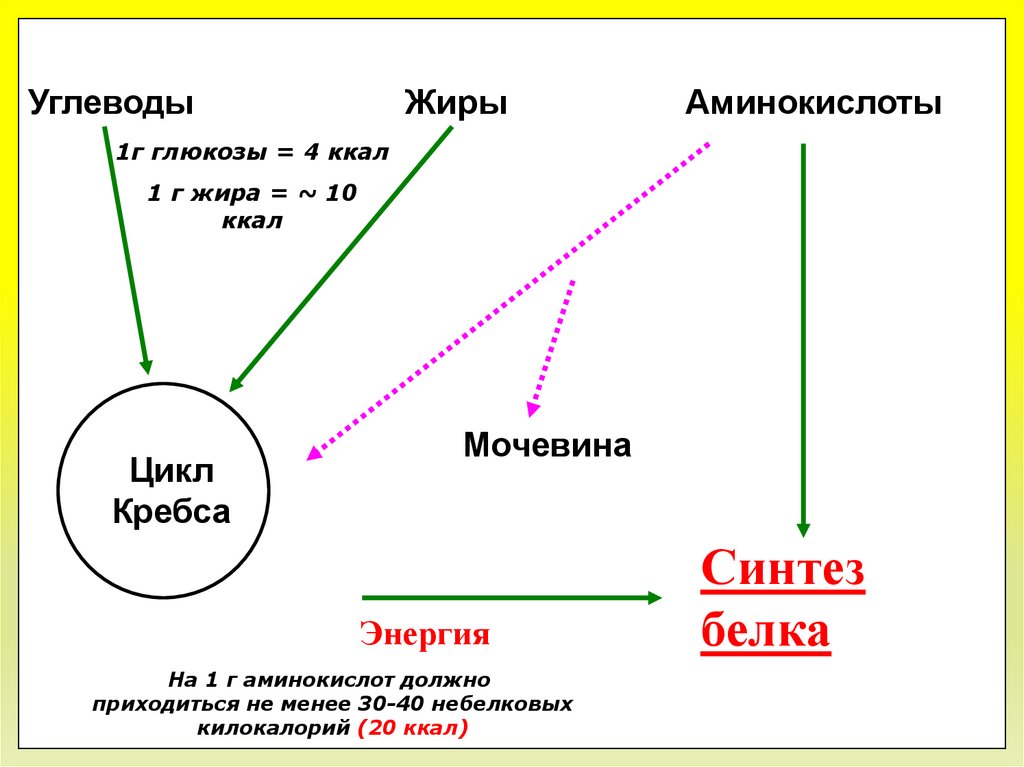
УглеводыЖиры
Аминокислоты
1г глюкозы = 4 ккал
1 г жира = ~ 10
ккал
Цикл
Кребса
Мочевина
Энергия
На 1 г аминокислот должно
приходиться не менее 30-40 небелковых
килокалорий (20 ккал)
Синтез
белка
27. Аминокислоты
• Полная доза - 3,5 - 4 г/кг3,5-4
• Начальная доза зависит от
возможности обеспечить
поступление энергии (30 ккал/г) и
обычно составляет 1,5- 2 г/кг
min 20
(С-П: 3- 3,5 с первых суток детям с
ОНМТ и ЭНМТ)
• Вводятся в смеси с глюкозой и
электролитами
• Контроль – рН, мочевина
не >8 ммоль/л
28. Важно помнить, что снижение уровня мочевины менее 1,8 ммоль/л может свидетельствовать о недостаточной нагрузке белком Высокий
ВАЖНО ПОМНИТЬ, ЧТО СНИЖЕНИЕУРОВНЯ МОЧЕВИНЫ МЕНЕЕ 1,8 ММОЛЬ/Л
МОЖЕТ СВИДЕТЕЛЬСТВОВАТЬ О
НЕДОСТАТОЧНОЙ НАГРУЗКЕ БЕЛКОМ
ВЫСОКИЙ УРОВЕНЬ МОЧЕВИНЫ НЕ
МОЖЕТ ОЦЕНИВАТЬСЯ КАК ПЕРЕГРУЗКА
ПРЕПАРАТАМИ БЕЛКА.
29. БЕЛКИ, ОГРАНИЧЕНИЯ
• При развитии у ребенка клиники почечнойнедостаточности и повышении уровня
креатинина выше 160 мкмоль/л следует
снизить дотацию белка на 0.5 г/кг/сут.
30.
Препараты альбумина, свежезамороженнойплазмы и других компонентов крови не
являются Препараты
препаратами
для парентерального
альбумина,
питания. свежезамороженной плазмы и
других компонентов крови не
являются препаратами для
парентерального питания.
В случае использования
препаратов,
В случае использования препаратов,
предназначенных
предназначенных
для введения
для введения
новорожденному, метаболический
новорожденному,
метаболический ацидоз
ацидоз является крайне редким
осложнением
является крайне
редким осложнением
Метаболический ацидоз не является
противопоказанием к применению
аминокислот.
Метаболический
ацидоз не является
противопоказанием к применению
аминокислот.
31. Жиры
20% р-р предпочтительнее для ОНМТ и ЭНМТ
Полная доза - 2,5-4г/кг
Метаболизируются в мышечной и жировой ткани
Начальная доза 0,5 г/кг
Вводятся отдельно через тройник на протяжении всех
суток. В редких случаях возможно медленное струйное
дробное введение (VLBW в первые дни жизни)
Контроль – прозрачность плазмы, ТГ (2,26 ммоль /л)
32. Жиры
Инфузия жировой эмульсии должна проводится
равномерно и постоянно в течение суток
Системы с жировыми эмульсиями следует защищать от
света и фототерапии
Необходимо использовать фильтр для жировых эмульсий
Не следует добавлять раствор гепарина в жировую
эмульсию
33. Жиры
При персистирующей легочной гипертензии дотация
жировых эмульсий не должна превышать 2 г/кг/сут.
У пациентов с тяжелой идиопатической
тромбоцитопенией должна быть исследована
сывороточная концентрация триглицеридов и снижена
доза парентеральных липидов.
При наличии гипербилирубинемии, требующей
проведения фототерапии, следует избегать высоких
доз липидов (> 2г/кг/сут).
Некоторые препараты (например, амфотерицини
стероиды) приводят к повышенной концентрации
триглицеридов.
34. Углеводы
Полная доза – 12-14 г/кг (до 18 г/кг )
Начальная доза 4-5 г/кг (6-7 мг/кг/мин). Ежедневное
увеличение при переносимости на 2 мг/кг/мин до 1012 мг/кг/мин.
детям с ЭНМТ – с 4-5 мг/кг/мин.
Вводятся в смеси с аминокислотами (раннее
назначение аминокислот стимулирует утилизацию
глюкозы!)
Контроль – глюкоза плазмы, мочи
35.
36. МОНИТОРИНГ
Одновременно с началом парентерального питанияОбщий анализ крови
При длительном парентеральном еженедельно
выполнять общий анализ крови и определять
Концентрацию глюкозы в крови
Концентрацию глюкозы в крови
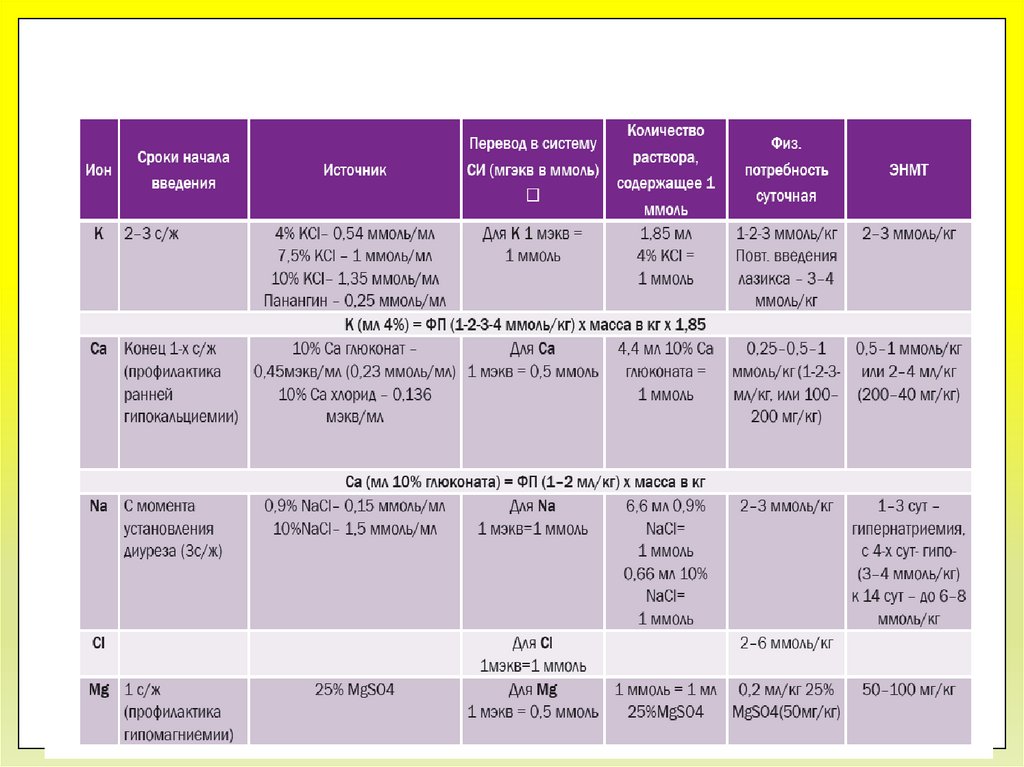
Электролиты (K, Na, Ca)
Электролиты (K, Na, Ca)
Содержание общего/прямого билирубина,
трансаминаз в сыворотке крови
Содержание общего/прямого билирубина,
трансаминаз в сыворотке крови
Содержание триглицеридов в плазме
Содержание триглицеридов в плазме
Уровень креатинина и мочевины в плазме
Во время парентерального питания необходимо
ежедневно Определять
Динамику массы тел
Темп диуреза
Концентрацию глюкозы в крови
Электролиты (K, Na, Ca)
Содержание общего/прямого билирубина,
трансаминаз в сыворотке крови
Содержание триглицеридов в плазме
37. ОСЛОЖНЕНИЯ
•Инфекционные осложнения•Экстравазация растовора
•Выпот в плевральную полость \ перикард
•Остеопения
•Электролитные нарушения
•Флебит
38. ТЕХНОЛОГИЯ ПРИГОТОВЛЕНИЯ РАСТВОРОВ
• Специальное помещение• Ламинарный шкаф
• Строгое соблюдение правил асептики и
антисептики
• Использование волюметрических по помп
• Шприцевые дозаторы только тогда, когда объем
введения не превышает объем шприца
• Использование трехходовых краников и
заглушек
• Закрытые системы для приготовления
39. Прекращение парентерального питания
При достижении объемаэнтерального питания 120 – 140
мл/кг, парентеральное питание
может быть прекращено.
40. Регламентирующие документы ?
СанПин 2.1.3.2630-103.5.4. В случае необходимости отсроченного
кормления новорожденного сцеженным
молоком (отделение реанимации и т.п.),
собранное грудное молоко
подвергают пастеризации.
Молоко разливают в стерильные бутылочки
по 30-50 мл (по 100 мл для перинатального
центра) для индивидуального
использования, закрывают и пастеризуют в
водяной бане (не более 5-7 минут от начала
закипания воды), уровень воды в которой
должен быть не ниже уровня молока в
бутылочках. Бутылочки с молоком после
пастеризации охлаждают до комнатной
температуры и раздают для кормления
детей или хранят в специальном
холодильнике не более 12 часов.
41.
Трофическое питаниеПитание м.б. трофическим и полным энтеральным
Трофическое питание направлено на кишечник, а не на
ребенка в целом
Цель – предотвращение атрофии слизистой и развитие
моторики кишечника; повышение ферментативной
активности
Способствует:
- быстрому достижению полного энтерального питания
- развитию нормальной микрофлоры
- выработке инсулина и усвоению глюкозы
42.
Минимальное энтеральноепитание E.Ziegler, 1998
Начало - в первые 12 - 48 часов
Малый начальный объем (с 10 мл/кг/д)
Медленное увеличение объема (не более чем
на 1 мл/кг/час)
Капельное введение более благоприятно, чем
болюсное, если объем ЭП более 20мл/кг/сут
Предпочтение отдается молозиву, грудному
молоку
43. Общие правила успешного вскармливания
• Голова ребенка д.б. «приподнята», для избеганиярефлюкса
• Опорожнение желудка лучше если ребенок лежит на
животе, или на правом боку
• Остаточный объем проверяется каждые 3 часа, если
ребенок кормится через 3 часа, каждые 4 часа, если
ребенок кормится через 2 часа:
- остаток вернуть, продолжить кормление
• 21-40% -осмотр ребенка, пропустить 2 кормления
• Повторный остаток 21-40% или более 40% - не кормить912 часов
• 0-20%
44. Энтеральное питание: рекомендации для новорожденных массой <750 грамм
Энтеральное питание: рекомендации дляноворожденных массой <750 грамм
• Начальный объем – 0,5мл болюсно каждые 4 часа, продолжить в
течение 48-72 часа
• Прибавлять по 0,5 мл на кормление каждые 24 часа
• После 4 суток хорошей переносимости питания интервал - 3
часа, темп прибавки - +1 мл на кормление до объема 150
мл/кг/сут
• Перейти на капельное введение через инфузионный насос при
объеме >20 мл/кг/сут
• Добавить фортификатор по достижении объема 20 мл/кг/сут
(реально 70-80 мл/кг/сут с 12-14 суток)
45. Энтеральное питание: рекомендации для новорожденных массой >750грамм
Энтеральное питание: рекомендациидля новорожденных массой >750грамм
• Начальный объем – 1-2 мл болюсно каждые 4 часа,
продолжить в течение 24-48 часов, далее через 3 часа
• Прибавлять по 1 мл на кормление каждые сутки до
максимального объема 150 мл/кг/сут
• Перейти на капельное введение через инфузионный насос
при объеме >20 мл/кг/сут
• Добавить фортификатор по достижении объема 20
мл/кг/сут
46.
Какими же свойствамидолжен обладать
продукт питания
недоношенного ребенка?
47.
Потребление белкаИзбыток и недостаток белка в рационе нарушают рост и развитие детей
Недостаточное потребление белка:
распад собственных белков
снижение иммунитета
снижение АО защиты
нарушения транспорта микронутриентов
снижение выработки инсулина
Последствия избыточного поступления белка:
повышение уровня мочевины
метаболический ацидоз
высокая нагрузка на почки
Сахарный диабет 2 типа
Ожирение, акселерация
Риск развития раковых заболеваний
48.
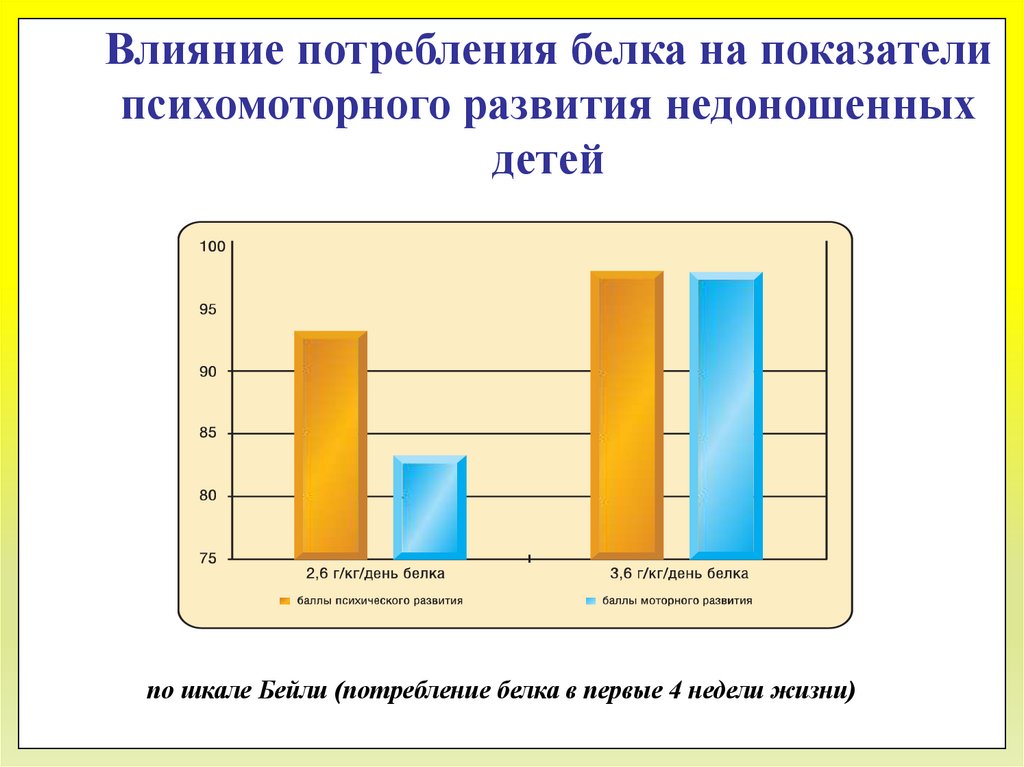
Влияние потребления белка на показателипсихомоторного развития недоношенных
детей
по шкале Бейли (потребление белка в первые 4 недели жизни)
49.
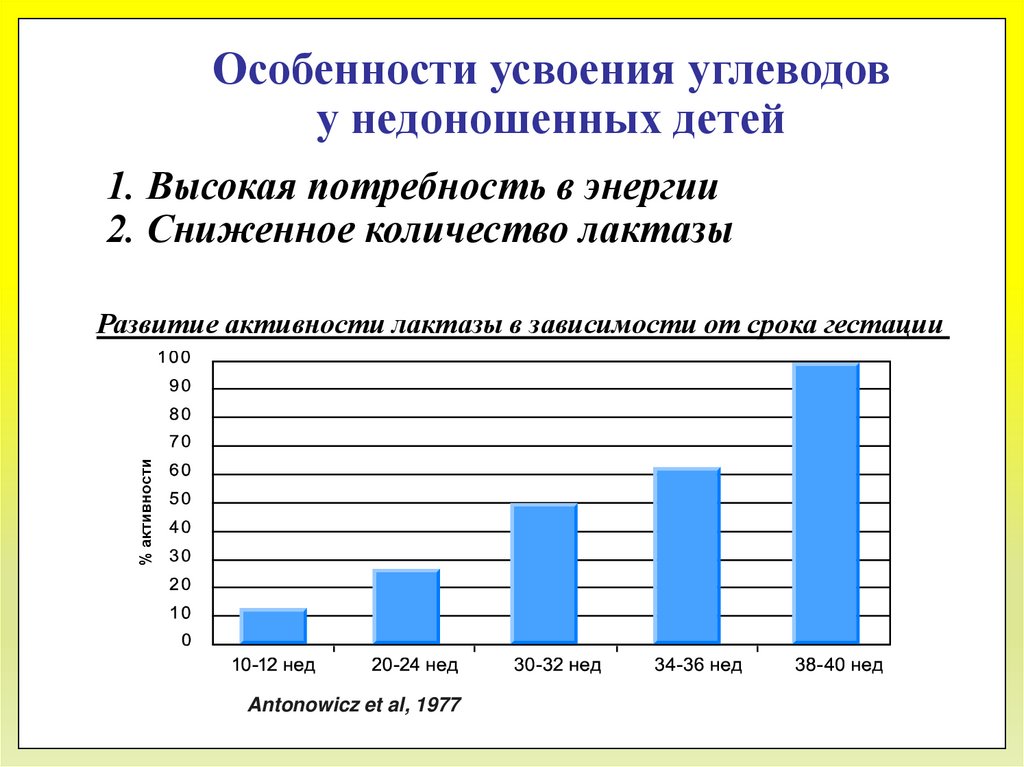
Особенности усвоения углеводову недоношенных детей
1. Высокая потребность в энергии
2. Сниженное количество лактазы
% активности
Развитие активности лактазы в зависимости от срока гестации
Antonowicz et al, 1977
50.
Особенности усвоения углеводову недоношенных детей
1. Высокая потребность в энергии
2. Сниженное количество лактазы
% активности
Развитие активности лактазы в зависимости от срока гестации
Antonowicz et al, 1977
51.
ДПНЖК – важные компоненты питаниянедоношенных детей, необходимые для
оптимального развития мозга и органа зрения
Способствуют становлению адекватного
иммунного ответа:
— входят в состав мембран
иммунокомпетентных клеток
Обеспечивают оптимальное развитие мозга и
сетчатки глаза:
— входят в состав фосфолипидов мозга (25—30 %),
— входят в состав мембран светочувствительных
клеток сетчатки (50%)
Потребность в ДПНЖК у недоношенных повышенная,
т.к. основной этап их накопления происходит в III
триместре беременности в печени и жировой ткани плода
52.
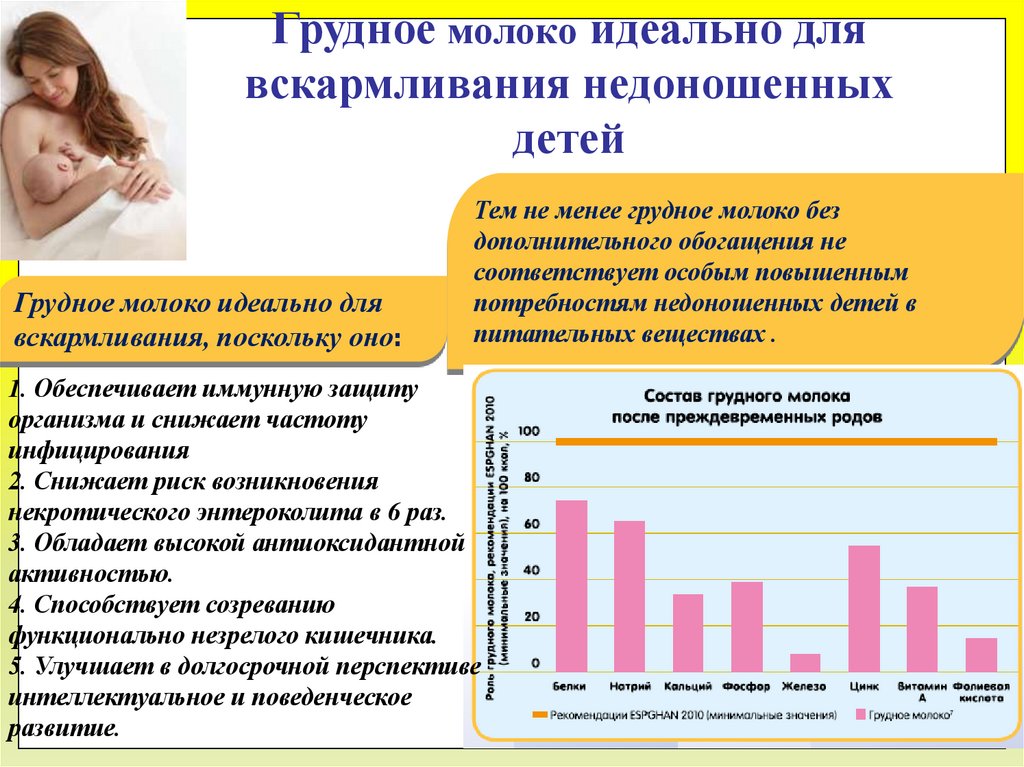
Грудное молоко идеально длявскармливания недоношенных
детей
Грудное молоко идеально для
вскармливания, поскольку оно:
Тем не менее грудное молоко без
дополнительного обогащения не
соответствует особым повышенным
потребностям недоношенных детей в
питательных веществах .
1. Обеспечивает иммунную защиту
организма и снижает частоту
инфицирования
2. Снижает риск возникновения
некротического энтероколита в 6 раз.
3. Обладает высокой антиоксидантной
активностью.
4. Способствует созреванию
функционально незрелого кишечника.
5. Улучшает в долгосрочной перспективе
интеллектуальное и поведенческое
развитие.
53.
Особенности усвоения жиров унедоношенных детей
1. Высокая потребность в энергии и жире
2. Снижение активности панкреатической липазы
3. Недостаточная внешнесекреторная функция
печени
ограничение утилизации насыщенных жиров
При отсутствии грудного молока обогащение смесей
жирами, имеющими короткую углеродную цепь
жирных кислот
54.
Необходимость обогащения нативногоматеринского молока
Optimal feeding of LBW infants,Technical review, WHO, 2006
Дети < 32 недель гестации (масса тела < 1500 г)
Необходимо обогащение молока макро- и микронутриентами
Дети 32 - 36 недель гестации (масса тела 1500 - 2000 г)
Необходимо обогащение молока микронутриентами
Доношенные дети (масса тела < 2000 г)
Может быть необходимо обогащение молока некоторыми
микронутриентами
55. PreNAN FM 85 разработан для обеспечения большего соответствия особым потребностям в питании недоношенных младенцев
Обогатитель грудного молока поможет сохранить основные преимуществаестественного вскармливания и в то же время обеспечить высокие
потребности недоношенного ребенка в пищевых веществах
Уровень содержания витаминов и минералов
соответствует рекомендациям ESPGHAN 2010
Источник высококачественных белков:
- Повышает содержание белка в грудном молоке на 1 г/100
мл
- Содержит легко усваиваемые гипоаллергенные пептиды
Аминокислотный состав близок к составу грудного молока
Увеличивает энергетическую ценность грудного молока до
85 ккал/100 мл, 90% углеводов присутствуют в виде легко
всасываемого мальтодекстрина
55
56.
Pre NAN FM 85Преимущества:
расфасовка на 20 мл молока
отсутствие лактозы
полный гидролиз
57. Опыт шведских ОРИТН (перевод)
• Относитесь к матери с особой чуткостью и симпатией, уважайте еематеринскую роль, поддерживайте ее, ориентируясь на ее желание
и потребности
• Обеспечивайте в ОРИТН помощь, ориентированную на семью
• Поощряйте пребывание с ребенком и матери, и отца, как основного
помощника матери в уходе за ребенком
58. Помощь, ориентированная на семью
59.
Очень важно донести дородителей необходимость,
или даже их личную
«выгоду», вскармливания
недоношенного ребёнка
грудным молоком.
60.
PreNAN – современная смесь длявскармливания недоношенных
детей
Оптимальный белковый состав
Обогащена ДПНЖК (DHA, ARA)
Содержит комбинированный
углеводный компонент (65%
лактозы + 35% мальтодекстрина)
61.
Смеси выбора при веденииглубоко недоношенных детей
Alfare - Смесь на основе высокогидролизованного
сывороточного белка, обогащенного
альфа- лактальбумином
Pre NAN - Специализированная смесь для
недоношенных детей
NAN Гипоаллергенный 1- Гипоаллергенная смесь на
основе умеренно гидролизованного белка,
обогащенного альфа-лактоальбумином
62.
Как долго кормитьспециализированной смесью?
Длительность
применения смеси для недоношенных
выписки», либо фортификатора четко не определена
«после
Применение по показаниям может пролонгироваться до 6-12 мес
жизни
Наиболее
часто используемый критерий - достижение 25-го
перцентиля по показателям физического развития для своего ПКВ
При
длительном применении специализированной смеси у
недоношенных детей к возрасту 1 года отмечались более высокие
показатели физического развития и минерализации костной ткани.
63. Как долго кормить специализированной смесью?
Основные заболеваниянедоношенных детей:
БЛД
НЭК
Анемии недоношенных
ГИ и ГГ поражения ЦНС (ПВЛ)
Ретинопатии недоношенных
Остеопения недоношенных/рахит
64. Основные заболевания недоношенных детей:
Остеопения недоношенных/рахитМетаболическая болезнь костей недоношенных, возникает, когда
постнатальная минерализация костей значительно снижена. Термин
используется для выделения этих детей с рождения для специфической
профилактики.
Возникает чаще у недоношенных < 28 недель
• Длительное полное парентеральное питание (полное отсутствие
фосфатов)
• Необогащенное грудное молоко
• Энтеральное питание гидролизатами
• Терапия фуросемидом
• Диабет у матери
• ЗВУР
Рахит – это дефицит вит. Д
Остеопения – дефицит Са и Р
65. Основные заболевания недоношенных детей:
Группа здоровья недоношенного новорожденногоустанавливается в зависимости:
• от гестационного возраста,
• состояния ребенка,
• перинатального анамнеза.
Дети с НМТ недоношенностью 36-34 недели –
2Б группа здоровья.
Дети с 23-33 недель гестации, с ОНМТ И ЭНМТ –
3 группа здоровья.
66.
Все недоношенные дети относятся к группериска:
• по перинатальному поражению ЦНС
• внутриутробному инфицированию
• трофическим нарушениям
• врожденным порокам развития органов и систем
• синдрому внезапной смерти
• тугоухости
• ретинопатии
• анемии
• рахиту
67.
Критерии выписки недоношенного ребенкаиз стационара:
• масса 2300 г
• удовлетворительное самочувствие
• нормальные лабораторные показатели
• наличие сосательного и глотательного
рефлексов
• ребенок удерживает температуру тела
• отсутствие кислородной зависимости
• стойкие прибавки массы
Врач- педиатр должен посетить недоношенного
ребенка день выписки на педиатрический участок
68.
Температура воздуха в комнате должна быть23-25°С
Купание здорового недоношенного ребенка
возможно
с 2-х недельного возраста через день или
ежедневно до 1 года.
• Температура воды 37-38°С
• к 2 месяцам 36-37°С
• Продолжительность ванны 5-7 минут
• Не применять мочалки при мытье тела ребенка!
• Белье перед пеленанием ребенка должно быть
согрето грелкой
69.
Уход за кожей и придатками• обтирание ребенка промокательными движениями
• Использование гипоаллергенных
масел после купания
• Умывание теплой кипяченой водой каждое утро
• Обработка глаз ватными тампонами, смоченными
в кипяченой воде для каждого глаза, от
наружного угла к внутреннему.
• Обработка носа ватными фитильками должна
проводиться ежедневно и по мере необходимости
• Ногти подстригать ножничками с закругленными
кончиками, обработанными спиртовым
раствором, предназначенными только для
ребенка, после купания
70.
• Ребенок не должен длительно находиться в одномположении, необходимо перекладывать его с одного
на другой бок через час.
• Выкладывания на живот перед кормлением снижают
частоту срыгивания, повышают оксигенацию крови.
• Массаж живота (проводимый матерью) должен
начинаться с 1 месяца. Он включает только
поглаживание по часовой стрелке.
• Растирание, разминание, пассивные движения
начинают проводить после 2-3 месяцев детям,
родившимся с массой более 2 кг, а при массе 1,5 кг при
рождении – после 5-6 месяцев.
• С 7-8 месяцев массаж и гимнастика проводятся по
тем же комплексам, что и доношенным детям
71.
• Прогулки летом и сон на воздухе сразу послевыписки из стационара, начиная с 20-30 минут и
увеличивая до 2-3 часов - 2-3 раза в день.
• Весной и в осенне-зимний период выносить ребенка
на улицу можно при массе тела 2500-3000 г,
• продолжительность первой прогулки – 10-15 минут
при температуре воздуха не ниже +10 °С.
• Позже прогулки ежедневно, с увеличением
длительности до 1-2 часов в день, при температуре
до -10 °С.
72.
Соблюдение санитарно-эпидемиологическогорежима:
• проветривание помещения 3 раза в день,
• влажная уборка 2 раза в день.
• ежедневная смена одежды матерью
• ограничение посещений родственниками.
• Строгая изоляция ребенка от заболевших членов
семьи.
73.
Медицинское наблюдение проводится на домуврачом и мед. сестрой в первые 3-4 месяца и в
периоды вспышек ОРЗ
• После выписки - осмотр зав. отделения на дому,
дальше по показаниям
• Осмотр узкими специалистами только на дому в
этот период
• Забор анализов на дому
• Выделяют весы для контроля на дом
74.
1.2.
3.
4.
5.
При определении способа кормления и
назначении объема и состава питания
необходимо:
Учитывать индивидуальные особенности
незрелого ребенка.
Его сниженную толерантность к пище
Повышенную потребность в энергетических
субстратах.
Кормить недоношенных детей надо по часам,
в отличие от доношенного ребенка.
Прикладывания к груди осуществляются
через 2,5 – 3 часа.
75.
Суточная потребность в ингредиентах зависитот вида вскармливания.
При естественном вскармливании в 1-м полугодии
• Белков 4,0 – 4,5 г/кг,
• жиров, 6,5 - 7 г/кг
• Углеводов 12 - 14 г/ кг
во 2-м полугодии:
• белков 3 - 3,5 г/кг
• жиров 5,5 - 6 г/кг.
При смешанном и искусственном вскармливании
потребность в белках составляет 3 - 3,5 г/кг в
первом полугодии; 3,5 - 4 г/кг- во втором
• калорийность повышается на 10 - 15 ккал/кг от
показателей при естественном вскармливании.
76.
• использование в питании недоношенных детейженского молока не создает нагрузки на незрелый
организм, но не всегда может обеспечить темпы
роста.
• «усилители» грудного молока, позволяют
сохранить основные преимущества естественного
вскармливания и обеспечить высокие потребности
недоношенного ребенка в пищевых ингредиентах.
• белково-минеральные («Пре-Семп», Семпер,
Швейцария)
• белково-витаминно-минеральные («S-26-SMA»,
Вайет Ледерли, США)
• внесение их в свежее сцеженное или
пастеризованное молоко позволяет устранить
дефицит пищевых веществ.
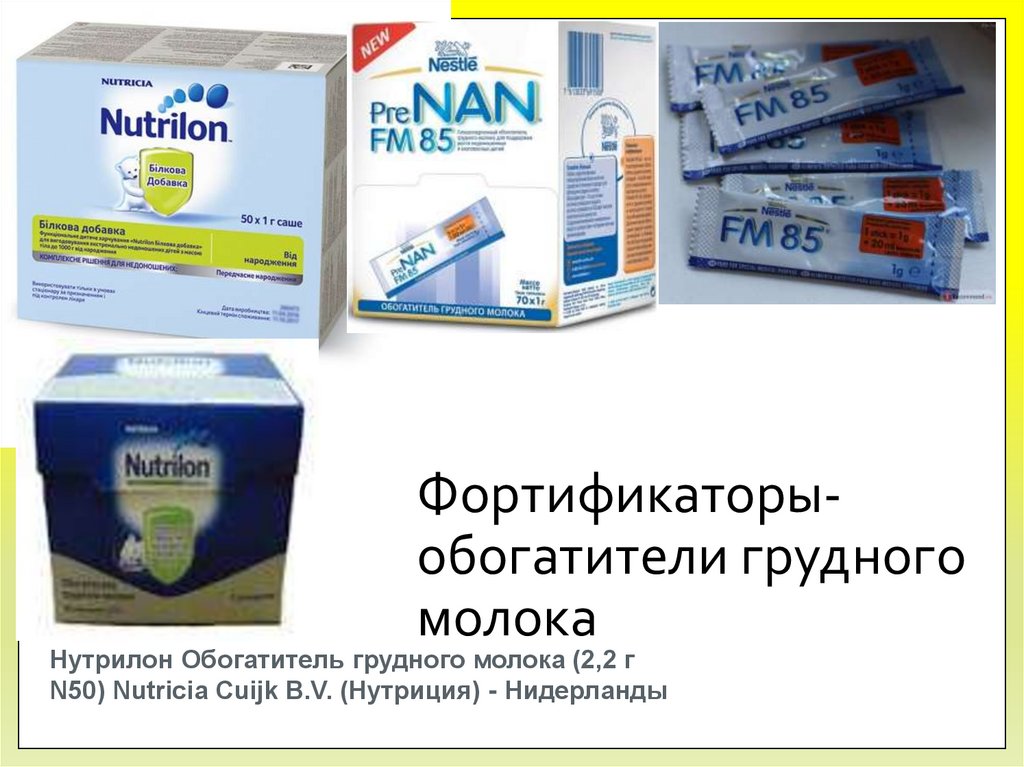
77.
Фортификаторыобогатители грудногомолока
Нутрилон Обогатитель грудного молока (2,2 г
N50) Nutricia Cuijk B.V. (Нутриция) - Нидерланды
78. Фортификаторы- обогатители грудного молока
79.
• Другой способ обогащения грудного молока,добавление смесей для недоношенных детей:
Нутрилон-преО -пре1, Симилак СК или Симлак НС
• высоко или низко гидролизированных смесей:
(«Алфаре», Nestle, Швейцария, «НАН
гипоаллергенный» Nestle, Швейцария, «Нутрилак
СЦТ» Нутритек, Россия):
80.
Nutrilon «Преждевременный уход» —содержит 3,3 г/100 ккал (2,6 г/100 мл)
белка,
81.
Введение прикормов недоношенным детям:• Каши вводятся раньше, чем овощное пюре с 4,5
месяцев. Каши промышленного производства
экологически чистые, легче усваиваются.
Начинают введение прикорма с безглютеновых и
безмолочных каш.
• В состав каш не должны входить какие-либо
добавки (фруктовые, сахар и т. д.)
• В каши, в дальнейшем, добавляют растительное, а
затем сливочное масло.
• Второй прикорм вводится в виде овощного пюре с
добавлением растительного масла в 5-6 месяцев.
82.
2. мясное пюре назначается с 5-6 мес 2-3 раз в неделю по 10-30грамм (свинина и говядина). Увеличивая до 50 гр. к 1 году.
3. желток вводится в рацион раньше (с 4-5 мес. вместе с кашей).
При непереносимости желтка куриного яйца его можно
заменить перепелиным.
4. соки и фруктовые пюре дают позже, чем доношенным детям.
(с 6-7 мес с фруктовых пюре промышленного производства, а
затем добавляют соки к 7-8 мес)
5. творог назначается после 5-6 месяцев увеличивая
количество до 50 гр.
Кефир вводят с 8-9 месяцев и заменяют одно кормление в
течение дня.
6. мясной бульон и протертый суп на мясном бульоне
недоношенным детям вводят в возрасте 1 года и старше.
Правильное питание– залог успешного выхаживания
недоношенного ребенка на первом году жизни.
83.
Нарушения пищеваренияУ 80% недоношенных детей на 1 году жизни
длительная диарея и /или запоры, колики
обусловлены непереносимостью пищевых продуктов
или их компонентов.
У детей первых месяцев жизни – непереносимость
- лактозы
- белков коровьего молока,
У детей второго полугодия жизни - непереносимость
глютена (целиакия)
84. Нарушения пищеварения
Жалобы:• срыгивания, рвоты
• колики, метеоризм
• патологический характер стула (частота, объем,
консистенция стула, наличие воды, слизи, крови,
специфического запаха, жира);
• изменение аппетита (повышение или понижение)
Данные клинического осмотра:
• оценка кожных покровов (наличие атопического
дерматита)
• определение тургора тканей
• степень нарушения нутритивного статуса
• наличие или отсутствие симптомов обезвоживания.
85. Жалобы:
Лабораторные исследования:• Копрология (наличие большого количества крахмала,
клетчатки, рН кала < 5,5
• Кал на дисбактериоз
• Анализ кала на углеводы (норма 0 – 0,25%)
существенное отклонение – более 1%.
«золотой стандарт» диагностики лактазной
недостаточности - определение активности
ферментов дисахаридаз полостного и пристеночного
пищеварения в биоптатах слизистой оболочки тощей
кишки и смывах слизистых наложений.
86. Лабораторные исследования:
Лактазная недостаточность сочетается с дисбиозомкишечника
• синбиотики с состав которых не входит лактоза
(«йогулакт», «примадофилус» по ½ капсулы 1 раз в
день в течение 3-4 недель.
• курс витаминов, микроэлементов, которые быстро
теряются с учащенным стулом (Кальций Д3 Никомед,
Кальцинова, вибовит, витамин А, Е, К).
• После 6-7 месяцев у недоношенного ребенка
транзиторная лактазная недостаточность проходит
без последствий.
• При первичной лактазной недостаточности
непереносимось молочных продуктов может
сохраняться на всю жизнь.
87.
Диета и лечение лактазной недостаточностиПри естественном вскармливании сохранение материнского молока в
питании ребенка до 6 мес при
удовлетворительном состоянии и
хорошем физическом развитии) с
добавлением в каждое кормление
фермента лактазы (Лактаза энзим,
Лактаза бэби, Лактозар) перед
кормлением
• Препарат лактаза беби назначается в
дозе по ½ - 1 капсуле на прием. Вводить в
сцеженную первую порцию молока,
растворить фермент и оставить для
ферментации на 15 минут. Затем дать
ребенку с ложечки данное молоко с
ферментом, а далее докормить из груди.
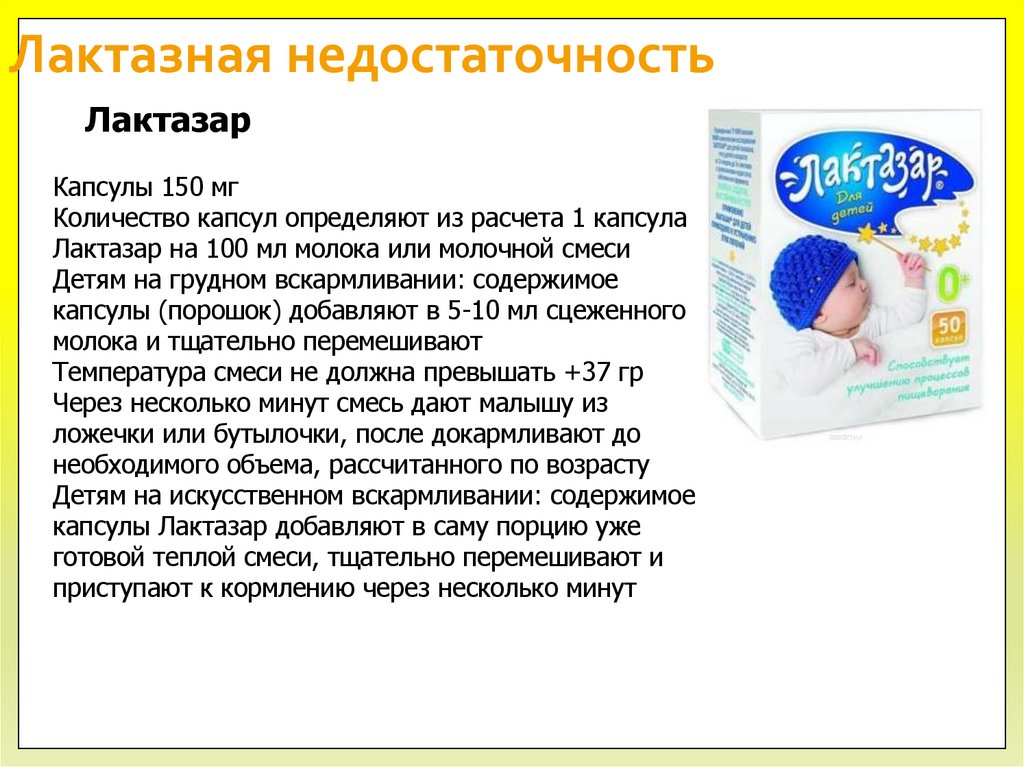
88. Диета и лечение лактазной недостаточности
Лактазная недостаточностьЛактазар
Капсулы 150 мг
Количество капсул определяют из расчета 1 капсула
Лактазар на 100 мл молока или молочной смеси
Детям на грудном вскармливании: содержимое
капсулы (порошок) добавляют в 5-10 мл сцеженного
молока и тщательно перемешивают
Температура смеси не должна превышать +37 гр
Через несколько минут смесь дают малышу из
ложечки или бутылочки, после докармливают до
необходимого объема, рассчитанного по возрасту
Детям на искусственном вскармливании: содержимое
капсулы Лактазар добавляют в саму порцию уже
готовой теплой смеси, тщательно перемешивают и
приступают к кормлению через несколько минут
89. Лактазная недостаточность
• Лактазная недостаточность• Курс лечения 3-4 недели, при тяжелом течении заболевания-
до нескольких месяцев
• Постепенная отмена лактазы проводится под контролем
состояния ребенка, убирая один прием каждые 4 дня
• При тяжелом течении лактазной недостаточности проводится
частичная замена (1/3-1/2 объема) грудного молока
безлактозной смесью:
• НАН, НУТРИЛОН безлактозный
• Нутрилак НЛ (низколактозный)
• Галлия Лактофидус (смесь с лактазной активностью).
• Лучше применять низколактозные смеси, чтобы не
тормозилось развитие собственных ферментных систем.
90.
Принципы коррекции диетотерапиипри пищевой аллергии
• При естественном вскармливании - строгая диета
матери (исключение облигатных аллергенов).
• В качестве докорма использование смесей на основе
гидролизатов молочного белка с низкой или высокой
степенью гидролиза
• Примерами смесей могут быть: низкая степень
гидролиза – «НАН, Нутрилон-ГА»
• Высокая степень гидролиза – «Алфаре», «Нутрилон
Пепти аллергия, Нутрилон- Пепти Гастро»
• Аминокислотные смеси- Нутрилон аминокислоты,
Неокейт
91. Принципы коррекции диетотерапии при пищевой аллергии
Лекарственная терапия пищевойаллергии
• Кромогликат натрия (Налкром) - 1 капсула (20 мг/кг)
в сутки 3-4 раза в день за 15 мин. до еды
• Полисорб – 1/3 пакетика 3 раза в день 10 дней
• Симетикон («Саб симплекс», «Эспумизан») при
каждом кормлении
• Синбиотики- 1 месяц.
• Антигистаминные препараты второго поколения
92.
• Дисбиоз кишечника - микроэкологическиенарушения желудочно-кишечного тракта
довольно часто встречается у недоношенных
детей.
Характеризуется:
• изменением качественного и/или
количественного состава нормофлоры
определенного биотопа (кожа, желудочнокишечный тракт, мочевыделительная система)
• транслокацией различных представителей флоры
в несвойственные биотопы
• метаболическими и иммунными нарушениями
• частыми генерализованными инфекциями,
непрерывно рецидивирующими, осложненными.
93.
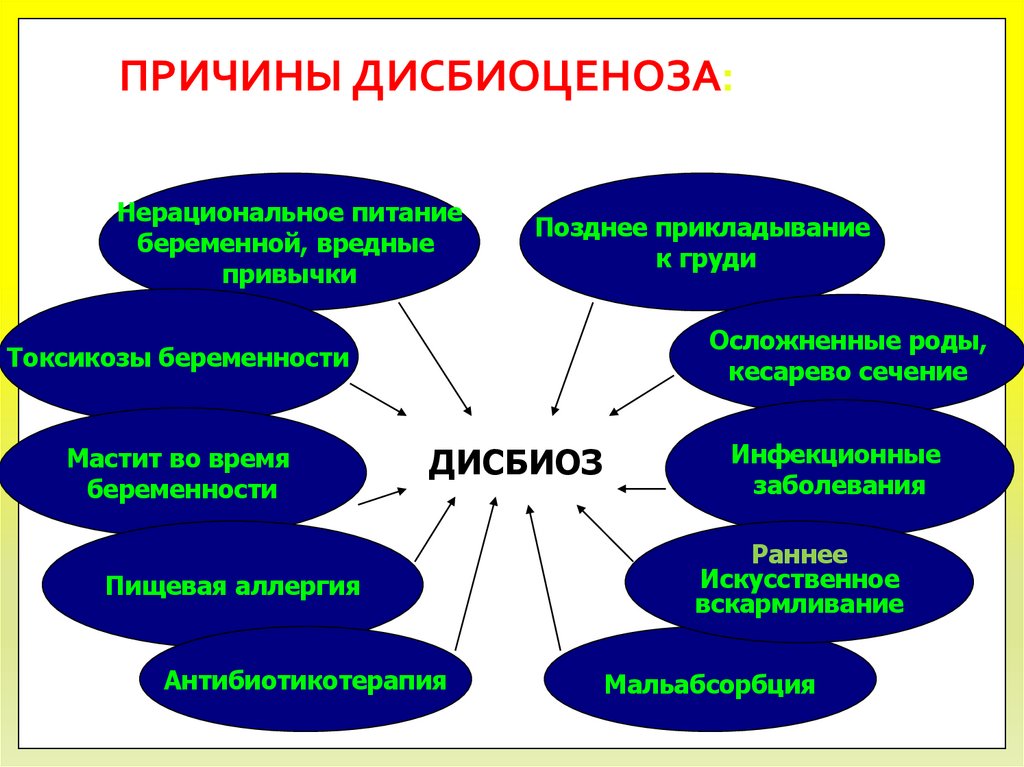
ПРИЧИНЫ ДИСБИОЦЕНОЗА:Нерациональное питание
беременной, вредные
привычки
Позднее прикладывание
к груди
Осложненные роды,
кесарево сечение
Токсикозы беременности
Мастит во время
беременности
ДИСБИОЗ
Пищевая аллергия
Антибиотикотерапия
Инфекционные
заболевания
Раннее
Искусственное
вскармливание
Мальабсорбция
94. ПРИЧИНЫ ДИСБИОЦЕНОЗА:
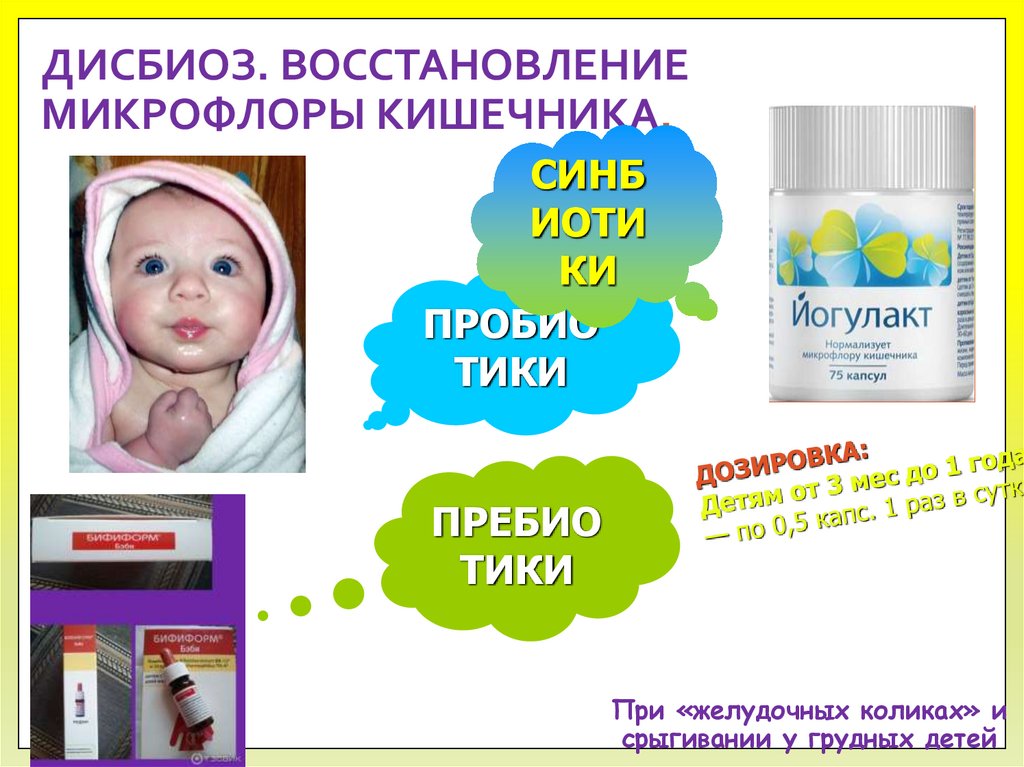
ДИСБИОЗ. ВОССТАНОВЛЕНИЕМИКРОФЛОРЫ КИШЕЧНИКА.
СИНБ
ИОТИ
КИ
ПРОБИО
ТИКИ
ПРЕБИО
ТИКИ
При «желудочных коликах» и
срыгивании у грудных детей
95. ДИСБИОЗ. ВОССТАНОВЛЕНИЕ МИКРОФЛОРЫ КИШЕЧНИКА.
•Ранняя анемия недоношенных проходитспонтанно к 3-6 мес жизни. Считается
целесообразным лечение ранней анемии
эритропоэтином.
• Поздняя анемия недоношенных имеет
железодефицитный характер и формируется в
возрасте 4-6 месяцев.
• Основное внимание должно уделяться её
профилактике.
• Профилактические дозы препаратов железа для
недоношенных детей назначаются на срок от 2 мес до
12–18 мес:
• при массе тела менее 1000 г — 4 мг/(кг/сут);
• при массе тела от 1000–1500 г — 3 мг/(кг/сут);
• при массе тела от 1500–3000 г — 2 мг/(кг/сут).
96.
• Поздняя анемия новорожденных требует назначениялечебных доз препарата.
• Лечебная доза препарата трёхвалентного железа
составляет 3-6 мг/(кг/сут), в зависимости от степени
тяжести.
• При лёгкой степени назначают 3 мг/(кг/сут),
• При средней — 4–5 мг/(кг/сут),
• При тяжёлой — 6 мг/(кг/сут).
• Длительность приёма препарата — до нормализации
гемоглобина (в среднем 1–2 мес.). Далее препарат
принимают в половинной дозе.
Длительность приёма препарата для создания депо:
• анемия лёгкой степени — 1,5–2 мес
• анемия средней степени — 2 мес
• анемия тяжёлой степени — 3 мес
97.
Рахит у недоношенных детей• 80% недоношенных детей имеют проявления
рахита.
Факторы риска возникновения рахита:
• высокие темпы роста и оссификации костной ткани
• острые и хронические заболевания
• неадекватное вскармливание
• нарушение всасывания веществ и их метаболизма
• назначение ряда лекарственных препаратов
98.
Постнатальная неспецифическаяпрофилактика рахита:
• Организация правильного питания новорождённого
• При отсутствии грудного молока - смеси для
недоношенных
• Специфическая профилактика рахита у детей с НМТ
проводят с 7-10 дня жизни по 500–1000 МЕ в сутки в
первые 2 года, кроме летних месяцев.
• У детей с ЭНМТ и ОНМТ- после установления
энтерального питания назначают 1000–1500 МЕ
ежедневно в течение первого года жизни, на втором
году — по 500 МЕ, исключая летние месяцы.
• после 3-4 недель -препараты кальция и
фосфора.
99.
Особенное внимание следует уделить физическомуразвитию ребёнка, закаливанию.
• Помимо прогулок на свежем воздухе и водных
процедур применяют лечебную гимнастику и массаж
с соблюдением принципов:
• систематичности
• регулярности
• длительности
• постепенного равномерного увеличения нагрузки.
• Назначение комплекса массажа и гимнастики идет с
задержкой на несколько эпикризных сроков по
сравнению со здоровыми сверстниками в
зависимости от степени недоношенности.
100.
Ретинопатия недоношенных• Частота РН зависит от срока гестации:
• До 28 недель-70%
• до 30 недель- 41,9%
• 34 - 35 неделях - 13,5% .
• осмотр офтальмологом в роддоме и в возрасте старше 4 -
6 недель
• Дети с МТР до 1500 г и менее
• недоношенные, находившимся на интенсивной терапии
или искусственной вентиляции легких
• далее повторяют осмотр окулистом каждые 2 недели.
• Применение крио- и лазеротерапии своевременно
позволяет предотвратить прогрессирование болезни и
сохранить зрение.
• Все дети с ретинопатией осматриваются после стихания
процесса офтальмологом в возрасте: 6 мес., 1 года, а
затем ежегодно.
101. Ретинопатия недоношенных
Перинатальные поражения ЦНСу недоношенных детей
• встречаются чаще, чем у доношенных.
• Тяжелые поражения ЦНС наблюдаются при
внутриутробных инфекциях, стремительных родах с
дородовым излитием околоплодных вод, что приводит
к нарушению мозгового кровообращения, в том числе
и к кровоизлияниям в мозг.
• После рождения большую роль в возникновении
поражений ЦНС играет постнатальная гипоксия,
обусловленная поражением легких, а также
обменными нарушениями в раннем неонатальном
периоде (гипербилирубинемия, гипогликемия,
гипонатриемия, гипомагниемия и др.).
102. Перинатальные поражения ЦНС у недоношенных детей
Неврологическая патологияВегетативная дисфункция
2. Задержка ПМР
3. Синдром ликвородинамических
нарушений
4. Резидуальная недостаточность ЦНС
5. Синдром мышечной дистонии
6. Синдром мышечно-рефлекторной
возбудимости
7. Цереброваскулярные нарушения
8. Минимальная мозговая дисфункция
9. ДЦП
10. Эпилепсия
11. Органическое поражения ЦНС
1.
103. Неврологическая патология
Для детей с ОНМТ и ЭНМТхарактерна дыхательная недостаточность (аритмичное
поверхностное дыхание), сохраняющееся до 2-3 месяцев
• До 1,5 - 2 месяцев жизни выражен синдром “отдачи тепла“,
мраморный рисунок кожи, цианоз, быстрое охлаждение, а
также отечный синдром.
• Дети вялые, двигательные реакции снижены.
• Реакция сосредоточения и начального прослеживания
начинают формироваться при удовлетворительной прибавке
веса и отсутствии соматических заболеваний с 1,5-2 месяцев
жизни.
• Характерна мышечная гипотония до 2-4 недель, которая
затем сменяется повышенным тонусом в сгибателях
конечностей.
• Безусловные рефлексы из группы спинальных автоматизмов
(рефлексы опоры, автоматической походки, ползания и др.)
начинают проявляться с 1-2 мес.
104.
При экстремальной недоношенностиобъективно оценить неврологический
статус до 1,5-2 мес. трудно, так как
ведущим синдромом у них является
общая вялость, характерная и для
синдрома угнетения ЦНС
105.
Выделяют 3 варианта течения синдромаповышенной нервно-рефлекторной
возбудимости:
• клиника острого периода не отличается от клиники у
доношенных детей.
• В восстановильном периоде:
1. постепенно уменьшается и исчезает к 6-12 месяцам
2. формируется астеноневротический синдром после
года
3. трансформируется в судорожный синдром.
106.
Гипертензионно - гидроцефальный синдром.Течение :
1. Благоприятное - вначале исчезают симптомы
внутричерепной гипертензии, в дальнейшем
купируется гидроцефальный синдром
2. Неблагоприятное течение исход в:
- ДЦП
- Гидроцефальный
- Судорожный синдромы
В динамике характерна нарастающая гипертензия
при нейросонографифии и сохраняется
клиническая картина.
107.
Синдром угнетения ЦНС- характерен для недоношенных детей с ОНМТ и ЭНМТ
• свидетельствует не только о неврологическом, но и
соматическом неблагополучии.
• характерен для ВЖК кровоизлияний, билирубиновой
энцефалопатии при конъюгационной желтухе
Исход- трансформация к концу первого полугодия:
• в синдром повышенной нервно-рефлекторной
возбудимости,
• гипертензионно-гидроцефальный синдром,
• синдром двигательных нарушений,
• судорожный синдром.
108.
Судорожный синдромв восстановительном периоде, после 4-6 мес.
• приступы апноэ,
• резкое покраснение или цианоз лица,
• мраморный рисунок кожи,
• симптом Арлекина,
• усиление потоотделения,
• срыгивания,
• кивательные движения головы или сгибание
туловища вперед или назад.
Это прогностически неблагоприятные симптомы.
Впервые могут выявляться при интеркуррентных
заболеваниях, свидетельствуя о необратимых
изменениях, в ЦНС.
109.
Реабилитация детей с перинатальнымипоражениями ЦНС
• Охранительный режим
• Медикаментозное лечение циклами в зависимости от
синдрома (ноотропные средства, дегидратационная терапия,
витамины группы В, препараты, сосудистые препараты)
• Массаж
• Плавание
• Физиотерапия играет ведущую роль в лечении больных с
перинатальной спинальной патологией
• Показан электрофорез с 0,5–1% раствором эуфиллина и 0,5–
1% раствором никотиновой кислоты, приводящий к
значительному увеличению вертебробазилярного кровотока.
• Кинезотерапия
• Музыкотерапия
• Ароматерапия
• Сухая иммерсия
110. Реабилитация детей с перинатальными поражениями ЦНС
Реабилитация недоношенных детейСухая иммерсия
• стабилизация неврологической симптоматики, гемодинамики
• повышение активности клеточного метаболизма, гомеостаза
• Применяется в условиях стационара и амбулаторно (на дому)
Показания:
• перинатальные поражения ЦНС (синдром гипервозбудимости,
угнетения, синдром мышечного гипертонуса),
недоношенность.
• Противопоказания: тяжелое состояние ребенка, острый
период травмы и инфекционных заболеваний,
распространенные кожные заболевания.
• Процедура проводится через 1 ч после кормления или за 1 ч
до кормления ребенка.
• Продолжительность сухой иммерсии: 1 сеанс – 10-15 мин;
последующие - 30-40 мин.
• Длительность курса - 5 процедур 1 раз в день ежедневно
111.
Музыкотерапия• метод эмоционального и
• психосенсорного воздействия
ключевые раздражители:
Темп
Ритм
Динамика
Модуляции в различные тональности
• «живой» голос (пение кормящей матери, отца,
прародителей ребенка и медицинского персонала
• записи со звуконосителей
• Пение полезно не только для ребенка, у кормящих
матерей, которые регулярно напевают колыбельные,
достоверно увеличивается лактация.
112.
Методика проведения музыкотерапии• Источник звука - на расстоянии около 1 м.
• Громкость соответствует уровню средней разговорной речи.
• Длительность сеанса музыкотерапии - 5 - 15 мин
• В день - не более трех процедур.
• Курс подобранной музыки - 7—10 дней, затем- подбор новой мелодии
• Музыкотерапия на минимальной громкости - во время сна
• во время кормления- способствует усилению пищевой доминанты.
Детям с синдромом возбуждения прослушивать подобранную музыку
сразу или через 20 — 30 мин после кормления. исполнение колыбельных и
спокойных песен 2- 3 раза в день по 5-10 мин после кормления для
возбудимых детей
Вялым детям — за 5 - 10 мин до начала кормления перед
кормлением.
Противопоказания: тяжелое состояние ребенка, острая фаза
инфекционно-воспалительного процесса, интоксикация,
судорожный синдром.
113.
Ароматерапия —занимает промежуточное место
между медикаментозными и не
медикаментозными
способами реабилитации
•Показания — синдром повышенной
возбудимости у детей с перинатальной
энцефалопатией
•Противопоказания: индивидуальная
непереносимость эфирных масел, тяжелые
формы ранних атопического дерматита
• Начало курса- достижение массы тела 2000 г,
возраста старше 2 недель
114. Ароматерапия —
Методика проведенияароматерапии
• Ароматизация вдыхаемого воздуха достигается
путем помещения в кроватку полоски
фильтровальной бумаги, на которую
непосредственно перед процедурой наносят 1
каплю эфирного масла
• Фильтровальная бумага (источник аромата),
располагается на расстоянии около 30 — 40 см от
лица ребенка.
• Продолжительность сеанса- 3 до 5 мин
• Кратность сеансов - 5-7 раз в день.
• Сеансы проводятся через 1 ч после кормления
ребенка
• Продолжительность курса - 7 дней
115.
Физиотерапевтические методы вкомплексной реабилитации
маловесных детей
• электрофорез с магнезией на воротниковую зону
• синусоидальные модулированные токи
• теплолечение (парафинозокеритовые, грязевые
аппликации)
• низкочастотное переменное магнитное поле на курс №
7 -10 процедур ежедневно
Светотерапия- лампа «Биоптрон» излучает линейно
поляризованный полихроматический (белый) свет с
длиной волны от 400 до 2000 нм (от видимого до низко
интенсивного инфракрасного.
Световые волны не имеют ультрафиолетовой состава.
116.
Под влиянием поляризованного светаусиливается энергетическая активность
клеточной мембраны, увеличивается
поглощение кислорода тканью и образование
АТФ в клетках.
Светотерапия:
• имеет широкий спектр лечебного воздействия
• сочетается с другими методами лечения
• не имеет противопоказаний
• иммуностимулирующее действие света
• высокая эффективность при лечении
эрозивных и папулезных поражений кожи, поверхностных,
глубоких некрозах, катаральных и гнойных омфалитах.
Продолжительность сеансов - 2 мин
курс лечения - 4 раза в день
в течение недели.
117.
Сроки реабилитацииВ зависимости от степени тяжести и
выраженности клинических проявлений
поражения ЦНС.
• Лёгкая степень — до 2 лет.
• Средняя степень — до 3 лет.
• Тяжёлая степень — до 18 лет.
118. Сроки реабилитации
Иммунопрофилактика недоношенного ребенка• Прививки осуществляются по индивидуальному графику в
зависимости от состояния здоровья (ФР, НПР, наличия
соматических заболеваний).
• Время начала прививок определяют с участием невролога,
иммунолога –аллерголога, педиатра на иммунологической
комиссии
• Оценивают полноценность иммунного ответа по результатам
общего анализа крови, иммунограммы
• Прививки детям с измененной реактивностью часто проводят
“под защитой” антигистаминных препаратов.
• Показано на иммунологической стационарной койке при
большой степени недоношенности или тяжелой клинике
• Используют адсорбированные препараты, а не живые вакцины.
119. Иммунопрофилактика недоношенного ребенка
ТуберкулезБольшинство недоношенных детей не получают в
родильном доме вакцину БЦЖ.
• Прививка БЦЖ –М ставится при достижении
массы 2200
• Как правило, вследствие перинатальных
поражений ЦНС и частого развития анемии,
недоношенные дети получают вакцину БЦЖ (или
БЦЖ-М) после 6 мес., перед этим ставится
реакция Манту
120.
• Гепатит В. Недоношенные дети с массой теламенее 2000г, рожденные от матерей-носителей
гепатита В, должны быть привиты в первые 12
часов после рождения (как и доношенные дети).
Грипп.
• Детей, рожденных недоношенными, с поражением
дыхательной системы, необходимо начать
прививать против гриппа в самые ранние сроки,
т.е. по достижении 6-ти месячного возраста.
Кроме того, необходимо прививать все
окружение, включая мед. персонал и
родственников
121.
Синагис( паливизумаб)• Показания- профилактика тяжелой РСВ:
- дети в возрасте до 6 месяцев, рожденные
до 35 недели беременности
- дети в возрасте до 2 лет, которым требовалось
лечение по поводу бронхолегочной дисплазии в
течение последних 6 месяцев;
- дети в возрасте до 2 лет с ГЗ ВПС.
• Разовая доза 15 мг/кг массы тела.
• Курс из 5 инъекций препарата, проводимых с
интервалом 1 мес.
• Месячная доза препарата Синагис рассчитывается по
формуле:
• Масса тела пациента (кг)×15 мг/кг
100 мг/мл
122. Синагис( паливизумаб)
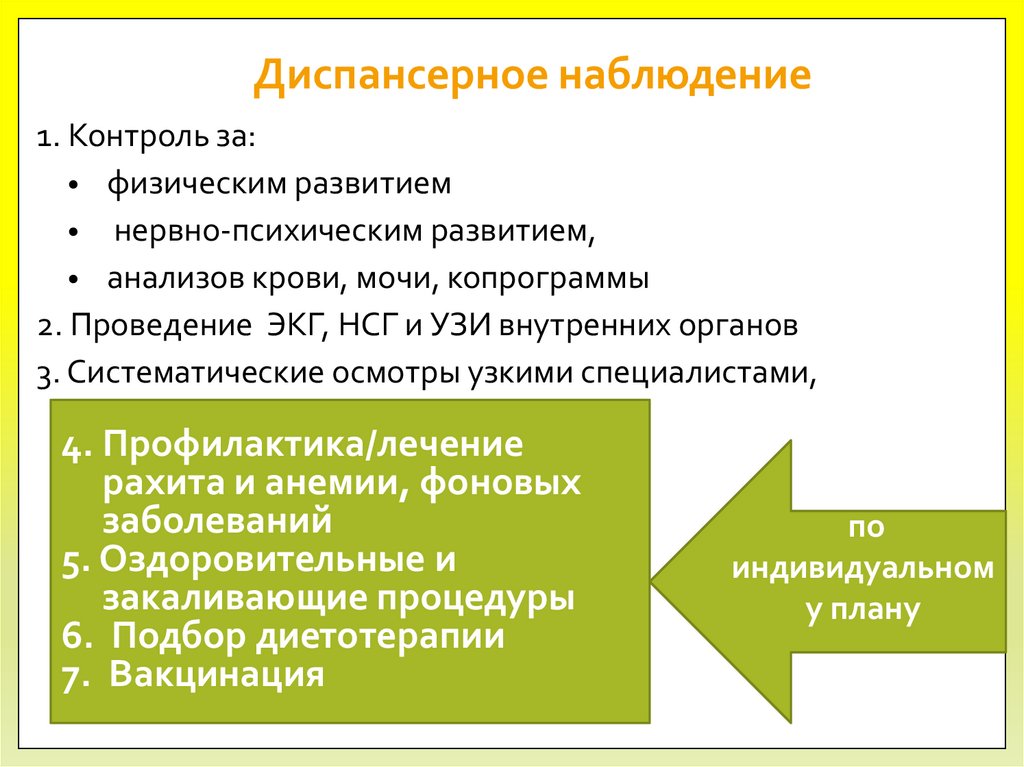
Диспансерное наблюдение1. Контроль за:
• физическим развитием
• нервно-психическим развитием,
• анализов крови, мочи, копрограммы
2. Проведение ЭКГ, НСГ и УЗИ внутренних органов
3. Систематические осмотры узкими специалистами,
4. Профилактика/лечение
рахита и анемии, фоновых
заболеваний
5. Оздоровительные и
закаливающие процедуры
6. Подбор диетотерапии
7. Вакцинация
по
индивидуальном
у плану
123. Диспансерное наблюдение
• Патронаж врача и медицинской сестрыпо индивидуальному графику в первый месяц, а в
последующем в зависимости от состояния или на дому
или в поликлинике.
• Первый патронаж к недоношенному ребенку должен
быть осуществлен в день выписки из стационара или на
следующий день.
• На первом месяце наблюдение осуществляется
еженедельно,
• далее до 6 месяцев – 2 раза в месяц,
• до года – ежемесячно.
• От 1 года до 4 лет – 1 раз в квартал.
• Режим дня назначают с запаздыванием на 2-4 недели
по сравнению со сверстниками. Соответственно их НПР
также отстает на 2-4 недели от сверстников.
• Дети для контроля получают на дом весы.
• Расчет питания проводится 1 раз в 2 недели.
124.
Осмотр узкими специалистамиВрачи-специалисты в 1 мес
• Невролог
• Детский хирург
• Травматолог-ортопед
• Офтальмолог
• Отоларинголог
Врачи-специалисты в 2 мес
• Травматолог-ортопед
• Невролог
Врачи-специалисты в 3 мес
• Невролог
• Офтальмолог
• Травматолог-ортопед
Врачи-специалисты в 4 мес
• Отоларинголог
• Невролог
Врачи-специалисты в 5 мес
• Невролог
Врачи-специалисты в 6 мес
• Невролог
• Оториноларинголог
• Офтальмолог
Травматолог-ортопед
Врачи-специалисты в 7 мес
• Невролог
Врачи-специалисты в 8 мес
• Невролог
125.
Осмотр узкими специалистамиВрачи-специалисты в 9 мес
• Невролог
• Детский стоматолог
• Детский хирург
• Травматолог-ортопед
Врачи-специалисты в 10 мес
• Невролог
Врачи-специалисты в 11 мес
• Невролог
Врачи-специалисты в 12 мес
• Невролог
• Детский хирург
• Травматолог-ортопед
• Офтальмолог
• Оториноларинголог
• Детский стоматолог
При выявлении
нарушений со
стороны ЦНС,
опорнодвигательного
аппарата, слуха,
нарушения зрения
недоношенные дети
находятся под
наблюдением
специалиста,
соответствующего
профиля
126. Осмотр узкими специалистами
Лабораторные и инструментальные методыисследования
• Общий анализ крови в 1 мес, далее ежеквартально.
• Общий анализ мочи в 1 и 3 мес, во втором полугодии.
• Копрограмма - 2 раза в год
• Билирубин крови -до 1 мес, далее- по показаниям
• Нейросонография – до 1 месяца, далее-по показаниям
• УЗИ тазобедренных суставов и внутренних органов - до 3 мес.
Обследование по показаниям:
• Биохимические исследования крови
• Компьютерная томография , МРТ
• Консультация иммунолога
• Консультация физиотерапевта, врача ЛФК
Составляется индивидуальный график диспансерного
наблюдения ребенка в зависимости от степени недоношенности
и клинико-функциональных характеристик






































































































 medicine
medicine








