Similar presentations:
Пародонтит. Этиология, патогенез, патоморфология (5 курс)
1.
2.
План лекцииПародонтит: Этиология, патогенез, патоморфология.
Клиника, дифференциальная диагностика пародонтита.
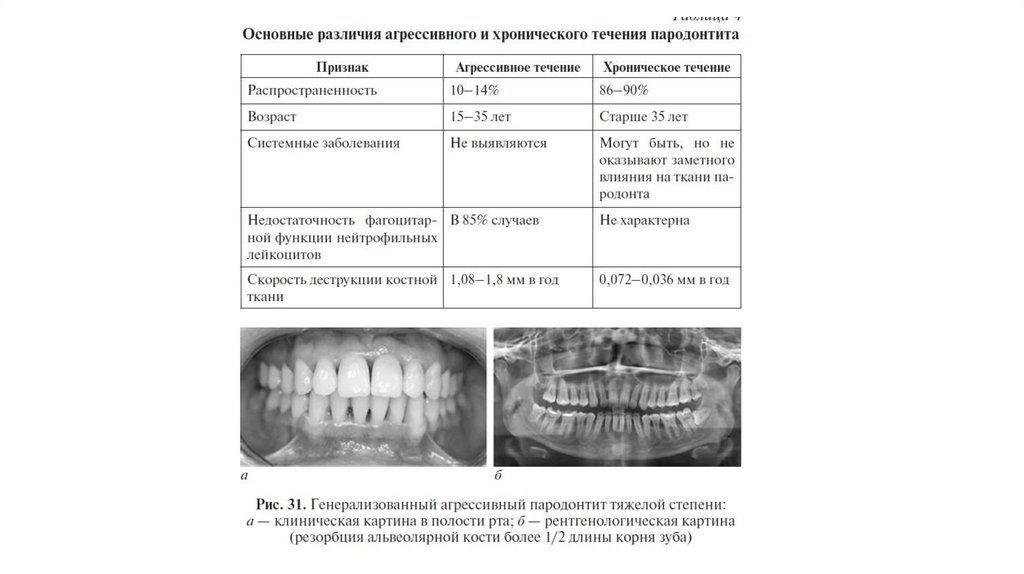
Заболевания пародонта с прогрессирующим лизисом
пародонта –идеопатические заболевания. Особенности
клинических проявлений.
Опухоли и опухолевидные заболевания пародонта.
Особенности клинических проявлений.
3.
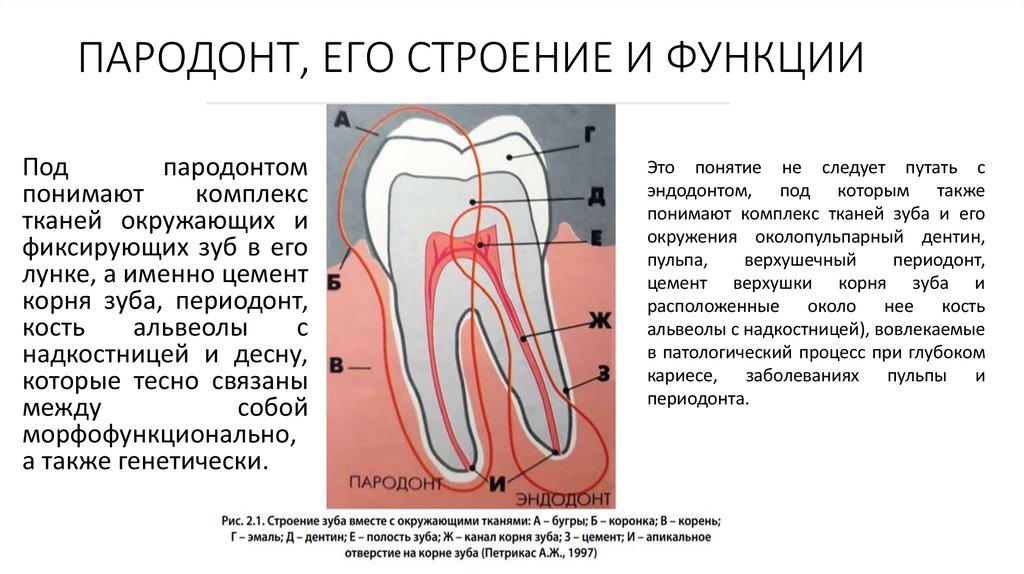
ПАРОДОНТ, ЕГО СТРОЕНИЕ И ФУНКЦИИПод
пародонтом
понимают
комплекс
тканей окружающих и
фиксирующих зуб в его
лунке, а именно цемент
корня зуба, периодонт,
кость
альвеолы
с
надкостницей и десну,
которые тесно связаны
между
собой
морфофункционально,
а также генетически.
Это понятие не следует путать с
эндодонтом, под которым также
понимают комплекс тканей зуба и его
окружения околопульпарный дентин,
пульпа,
верхушечный
периодонт,
цемент верхушки корня зуба и
расположенные около нее кость
альвеолы с надкостницей), вовлекаемые
в патологический процесс при глубоком
кариесе, заболеваниях пульпы и
периодонта.
4.
5.
Основными функциями пародонтаявляются:
1. удерживание зубав альвеолярной кости,
2. амортизация жевательной нагрузки,
3. защита от внешних раздражающих факторов,
4. изолирование корня зуба от воздействия среды ротовой
полости.
6.
7.
• Цемент корня зуба – твердая ткань мезенхимального происхождения,• покрывающая корень зуба снаружи, включает бесклеточную (первичный
• цемент) и клеточную (вторичный цемент, содержит цементоциты) формы,
• которые представлены кальцинированными межволоконным веществом
• и коллагеновыми волокнами. Считается, что клеточный цемент формируется
• с момента достижения коронковой части зуба окклюзионной плоскости
• и локализуется в области бифункции или трифункции корней, а также
• в области верхушечной части корня зуба. Коллагеновые волокна цемента
• представлены двумя основными группами: 1) периодонтальные (Шарпеевы)
• волокна, прободающие цемент из периодонтальной связки и присутствующие в первичном цементе; 2) коллагеновые
волокна цементного происхождения. Также выделяют промежуточный и амфибрилярный цемент. Выполняя
• опорную функцию, цемент является промежуточным звеном для фиксации
• Шарпеевых волокон, а образование цемента на протяжении функционирования зуба можно характеризовать как его
гомеостатическую и защитную функции. Образование цемента осуществляется благодаря функционтрованию
• цементобластов. Цементокластов не существует. Все резорбционные процессы корня зуба осуществляются посредством
близлежащих остеокластов
8.
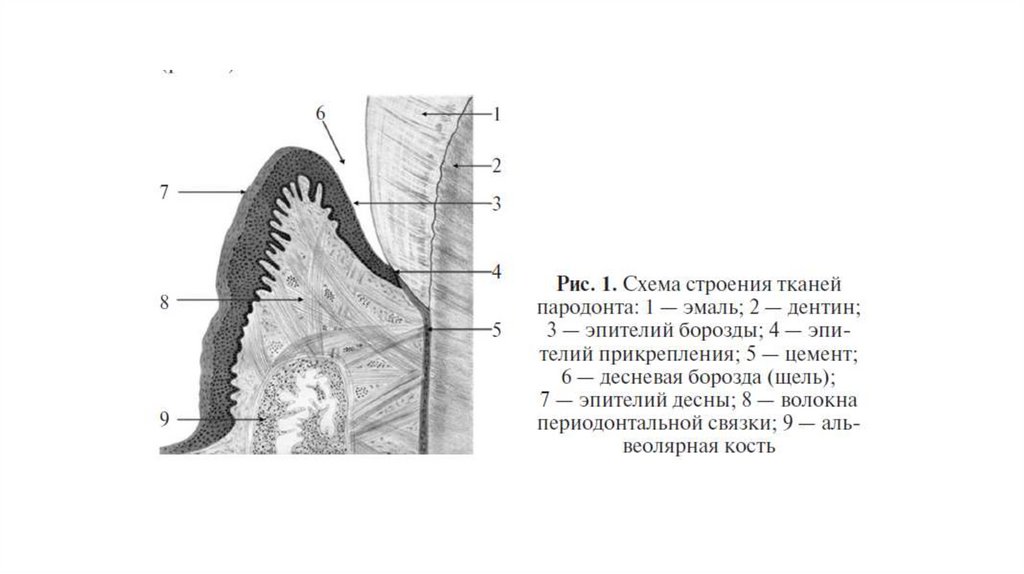
1.2. Десна• Десна — это часть слизистой оболочки рта, окружающая зубы. Она
покрывает альвеолярную кость, в норме имеет бледно-розовый цвет и
фестончатый контур. Различают свободную и прикрепленную десну.
• Свободная десна (син. краевая десна) — это часть десны,
непосредственно прилегающая к коронковой части зуба и не имеющая
соединения с твердыми тканями зуба. Свободная десна формирует
зубодесневую борозду — узкое пространство между свободной
десной и поверхностью зуба.
• Глубина зубодесневой борозды в норме составляет 0,69–3 мм. Из
десневой борозды выделяется десневая жидкость (отфильтрованная
плазма крови), богатая иммуноглобулинами и бактерицидными
веществами. Пространство между зубами заполнено межзубным
сосочком, который также является частью свободной десны. Он имеет
вид узкого или широкого треугольника.
9.
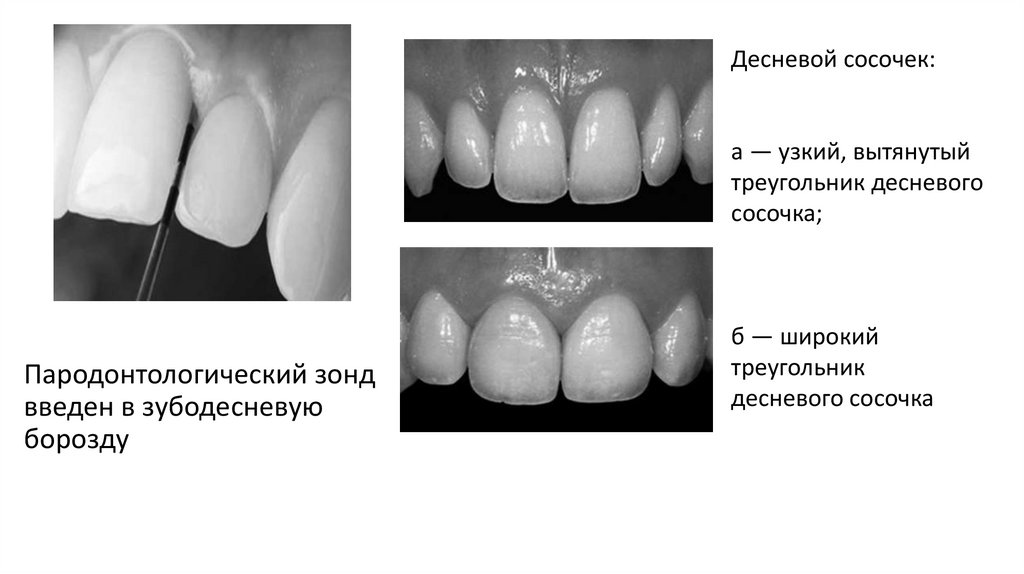
Десневой сосочек:а — узкий, вытянутый
треугольник десневого
сосочка;
Пародонтологический зонд
введен в зубодесневую
борозду
б — широкий
треугольник
десневого сосочка
10.
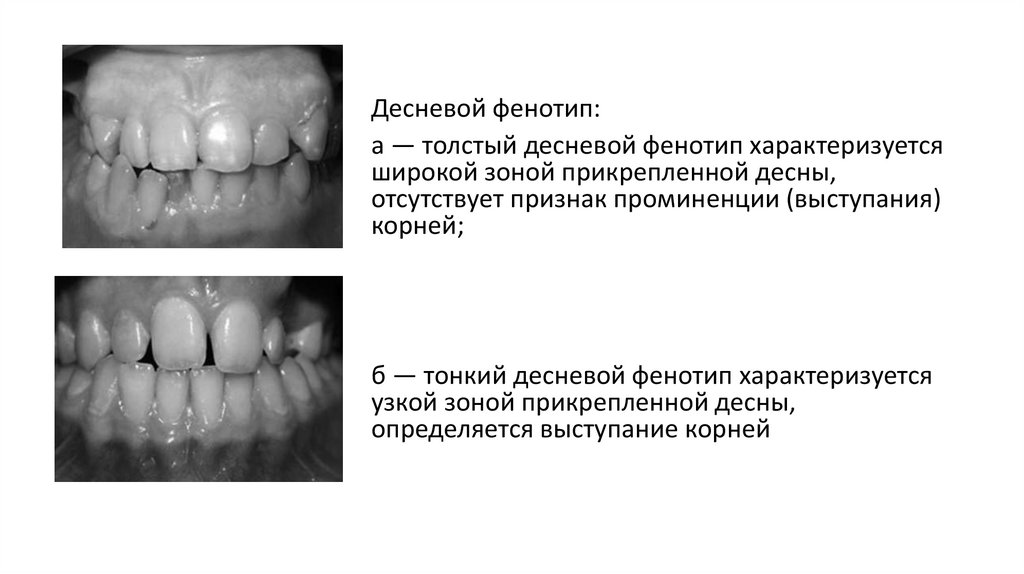
Десневой фенотип:а — толстый десневой фенотип характеризуется
широкой зоной прикрепленной десны,
отсутствует признак проминенции (выступания)
корней;
б — тонкий десневой фенотип характеризуется
узкой зоной прикрепленной десны,
определяется выступание корней
11.
Преддверие полости рта.Кончик пародонтологического
зонда установлен в точке перехода
прикрепленной десны в альвеолярную слизистую (слизисто-десневое
соединение)
12.
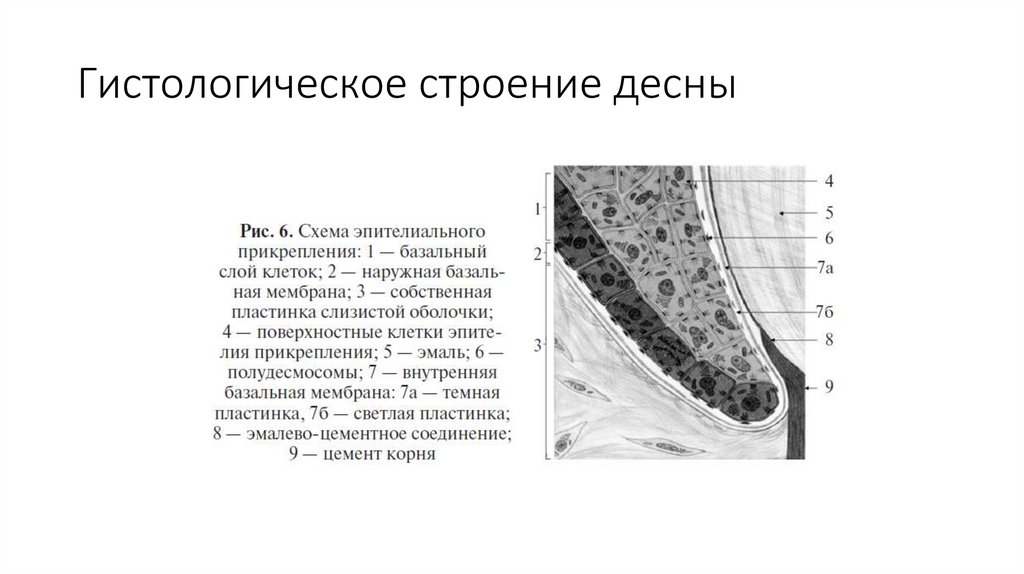
Гистологическое строение десны13.
Десна сформирована подлежащей соединительной тканью (собственная пластинка слизистой оболочки), которую перекрывает защитный слой многослойного плоского, преимущественно ороговевающего эпителия.• В свободной десне можно выделить три вида эпителия — эпителий
полости рта, эпителий борозды и эпителий прикрепления.
• В прикрепленной десне представлен только один вид эпителия —
эпителий полости рта. Таким образом, эпителий полости рта находится
на поверхности как свободной, так и прикрепленной десны.
14.
Эпителий борозды выстилает десневую стенку зубодесневойборозды и, по сути, представляет собой обращенную к зубу часть
эпителия полости рта. Апикальная часть эпителия борозды
переходит в эпителий прикрепления, который прикрепляется к
поверхности зуба гемидесмосомами, формируя эпителиальное
прикрепление тканей десны с поверхностью зуба. Этой
поверхностью в равной степени могут служить эмаль, дентин,
цемент.
Такое прикрепление разграничивает внутренние структуры
организма от полости рта.
15.
Соединительнотканный слой десны состоит в основном изколлагеновых волокон (примерно 60% объема), фибробластов (око
ло 5%), кровеносных сосудов, нервов и матрикса (примерно 35%).
Матрикс образует особую среду, в которой содержатся
составляющие соединительной ткани. Ключевую роль играют
фибробласты, продуцирующие как соединительнотканные
волокна, так и сам матрикс.
Коллагеновые волокна обусловливают механические свойства
пародонта.
16.
• Все волокна, которые врастают в корень зуба корональнее краякости, формируют соединительнотканное прикрепление.
• Эпителиальное прикрепление и соединительнотканное
прикрепление объединены в понятие «биологическая ширина»
17.
ПериодонтПериодонт (син. периодонтальная связка) состоит из очень
прочных пучков соединительнотканных волокон, начинающихся от
кости альвеолярного гребня и врастающих в цемент поверхности
корня (волокна Шарпея). Связка состоит преимущественно из
коллагеновых волокон и небольшого количества эластических
волокон. Некоторая эластичность является результатом
веерообразной конфигурации основных волокон, которая
способствует незначительной подвижности зуба в пределах
периодонтальной щели под действием нагрузки (физиологическая
подвижность зубов). Таким образом, основная функция
периодонта заключается в надежном прикреплении зуба к стенкам
лунки.
18.
Ширина периодонтальной щели не одинакова:– расширение на уровне края альвеолярного отростка (0,17–
0,23 мм) и верхушки корня (0,16–0,24 мм);
– сужение на уровне середины корня зуба (0,12–0,17 мм).
Более высокие значения характерны для подростков, более низкие — для людей зрелого возраста.
19.
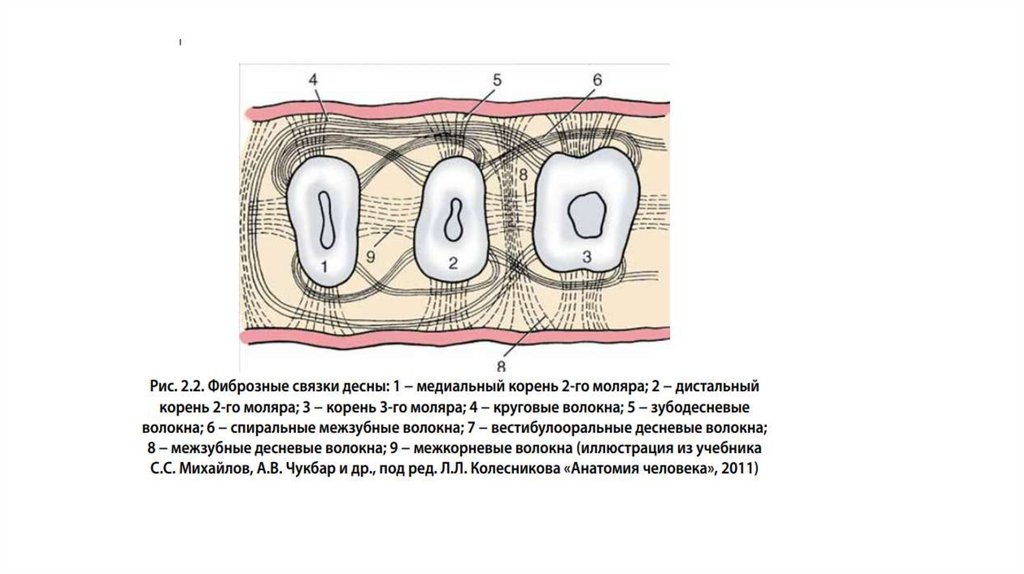
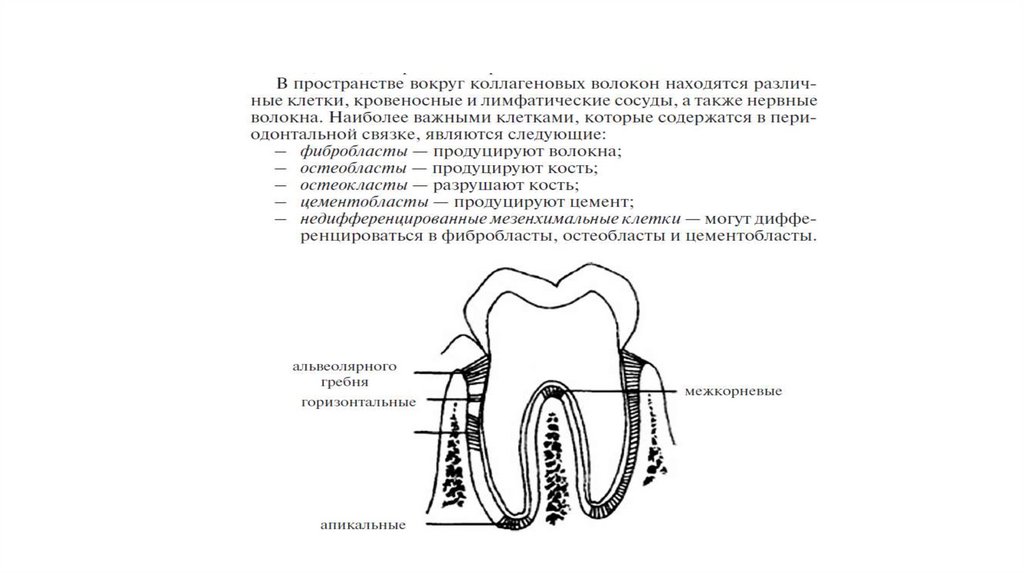
Различают три группы волокон периодонтального пространства:1. Зубодесневая группа волокон (коронковые, горизонтальные,
апикальные).
2. Циркулярная группа. Эта группа волокон окружает зубы. Волокна идут от края десны до альвеолярного гребня.
3. Транссептальная группа. Эти волокна проходят в межзубных
участках от цемента одного зуба к цементу соседнего зуба
20.
21.
ЦементЦемент покрывает всю поверхность корня зуба и одновременно
является составляющей пародонта, поскольку обеспечивает
субстрат для врастания волокон периодонта. Цемент состоит
из кальцифицированной матрицы, содержащей коллагеновые
волокна.
Неорганический компонент цемента составляет приблизительно
45–50%.
22.
Выделяют 4 типа цемента(по Bosshardt, Schroeder):
1 тип. Бесклеточный афибриллярный цемент. Обнаруживается только
в области шейки зуба, у эмалево-цементного соединения. Он образует
небольшие «островки» на поверхности эмали и в пришеечной части
корня.
2 тип. Бесклеточный волокнистый цемент. Отвечает в первую очередь
за удержание зуба в альвеоле. Располагается в пришеечной трети корня
всех временных и постоянных зубов.
3 тип. Клеточный цемент с внутренними волокнами. Обнаруживается в
средней и верхушечной трети корня и в области фуркации, как правило,
содержит цементоциты.
4 тип. Клеточный цемент со смешанными волокнами. Располагается в
верхушечной части корня и в области фуркации. Представляет собой
сочетание бесклеточного волокнистого цемента и клеточного
цемента.
23.
Цемент выполняет следующие функции:– связывание зуба с костной лункой посредством основных волокон
пародонтальной связки;
– защита дентина корня от повреждающих воздействий;
– репаративные функции при образовании так называемых
резорбционных лакун и при переломе корня зуба;
– откладываясь в области краев новообразованных волокон
регенерирующей периодонтальной связки после ее повреждения,
способствует восстановлению ее прикрепления к корню зуба;
– откладываясь в области верхушки корня, обеспечивает сохранение
общей длины зуба, компенсирующее стирание эмали в результате ее
изнашивания (пассивное прорезывание).
24.
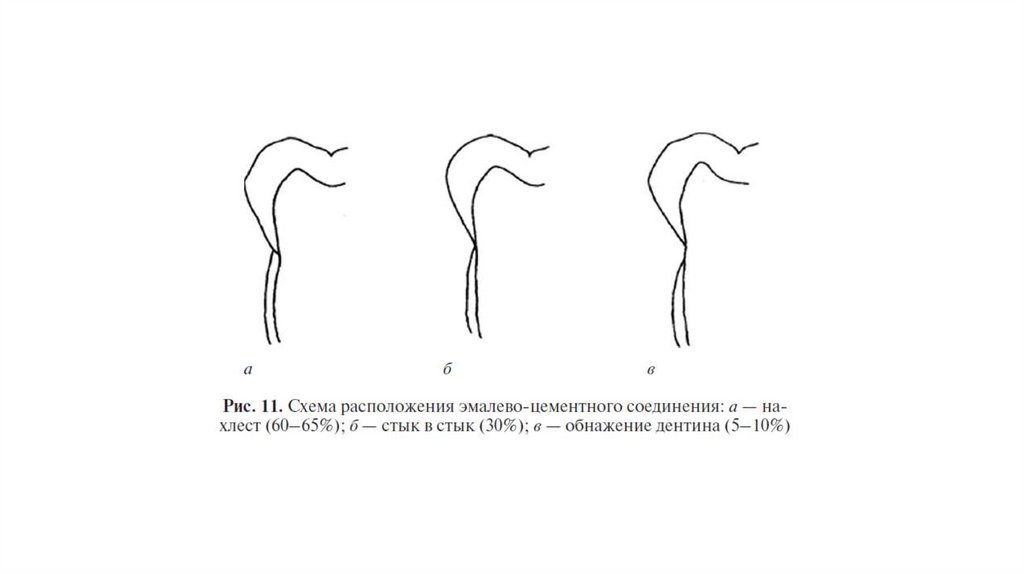
Эмалево-цементное соединениеОтношение цемента к эмали в области эмалево-цементного
соединения имеет клиническое значение. Существует три типа
соотношений. У 60–65% пациентов цемент накладывается поверх
эмали, у 30% пациентов эмаль и цемент соединяются стык в стык.
Однако у 5–10% пациентов эмаль и цемент не соприкасаются,
таким образом, дентин остается открытым. При возникновении
рецессии у пациентов с обнаженным дентином может появиться
выраженная температурная и тактильная гиперчувствительность.
Кроме того, при наличии подобных дефектов создаются условия
для аккумуляции налета и камня. Несмотря на хорошую
визуализацию образующийся в таких участках камень крайне
тяжело удалить.
25.
26.
Альвеолярная костьАльвеолярная часть (отросток) верхней и нижней челюсти
обеспечивает поддержку зубам. Костные полости, в которых
находятся корни зубов, называются альвеолами, или лунками.
Альвеолярная кость состоит из более глубокого губчатого слоя,
который покрыт относительно тонким кортикальным слоем, также
выстилающим лунки. Кортикальный слой испещрен мелкими
каналами, через которые из альвеолярной кости в
периодонтальную связку проникают кровеносные сосуды и нервы.
Кроме того, через эти каналы прорастают волокна
периодонтальной связки.
27.
С функциональной точки зрения альвеолярный отросток можноразделить на две части:
1. Собственно альвеолярная кость. Тонкий слой кости, окружающий корни и являющийся местом прикрепления периодонтальной
связки. Такую кость называют также твердая пластина (lamina dura)
или решетчатая пластина.
2. Поддерживающая альвеолярная кость. Часть альвеолярного
отростка, окружающая собственно альвеолярную кость и
обеспечивающая поддержку лунки.
28.
Кровоснабжение и иннервация пародонта• Ткани пародонта снабжаются артериальной кровью из бассейна наружной сонной
артерии, ее ветвью — челюстной артерией (луночковые артерии). Кровеносные
сосуды альвеолярной кости и пародонтальной связки переплетаются с
наднадкостничными сосудами и образуют десневые сосудистые сплетения.
• Отток лимфы в десне начинается на уровне соединительной ткани с
формированием сети, которая располагается кнаружи от надкостницы
альвеолярного отростка. Лимфатические сосуды впадают в регионарные
лимфатические узлы, в частности в узлы подверхнечелюстной группы. Кроме того,
лимфатические сосуды под эпителием переходят в толщу пародонтальной связки,
где объединяются с кровеносными сосудами.
• Иннервация пародонта осуществляется за счет второй и третьей ветвей
тройничного нерва. Пародонт обладает мощной сетью нервных волокон и
окончаний, благодаря чему является обширной рефлексогенной зоной с большим
количеством рецепторов, большое количество которых отвечает за
проприоцептивную чувствительность.
29.
30.
ЭпидемиологияВ России у детей чаще встречается катаральный гингивит, несмотря
на наличие соматической патологии, в частности сахарного
диабета 1-го типа, реже – язвенно-некротический гингивит. Так,
гингивит у детей младшего школьного возраста встречается в 9,2–
12,6 %, а у подростков его встречаемость составляет 28,3–44,5%.
Пародонтит у подростков выявляются реже – в 3,4–11,6% случаев,
чаще встречается локализованная форма.
31.
• Среди молодых людей в лечении гингивита и пародонтитануждается,
• соответственно 44,8 и 15,4% населения, в том числе хронического
генерализованного пародонтита средней и тяжелой степени
тяжести – 6,3%. Пародонтоз у лиц молодого возраста практически
не встречается.
32.
• У людей среднего возраста гингивит и пародонтит встречаются,соответственно, в 34,4 и 28,3%, в том числе генерализованный
пародонтит средней и тяжелой степени тяжести – в 20,9%
случаев. Дистрофическое поражение тканей пародонта
выявляются у 0,5% людей среднего возраста.
33.
• В пожилом возрасте гингивит диагностируется у 21,1 % населения,• а пародонтит – у 46,2%, в том числе генерализованный средней и
тяжелой
• степени тяжести – в 38,3% случаев. Дистрофические поражения тканей
• пародонта выявляются у 2,1% населения.
• Люди старческого возраста страдают гингивитом и пародонтитом,
соответственно, в 5,8 и 57,4%, в основном генерализованным
пародонтитом
• средней и тяжелой степени тяжести. Пародонтоз у лиц старческого
возраста практически не встречается.
34.
Следует отметить, что острые гингивиты и пародонтитывстречаются значительно реже, чем хронические. Кроме этого, у
женщин, не зависимо от возраста, воспалительные заболевания
пародонта обычно менее распространены и протекают с меньшей
интенсивностью, что можно связать с более тщательной гигиеной
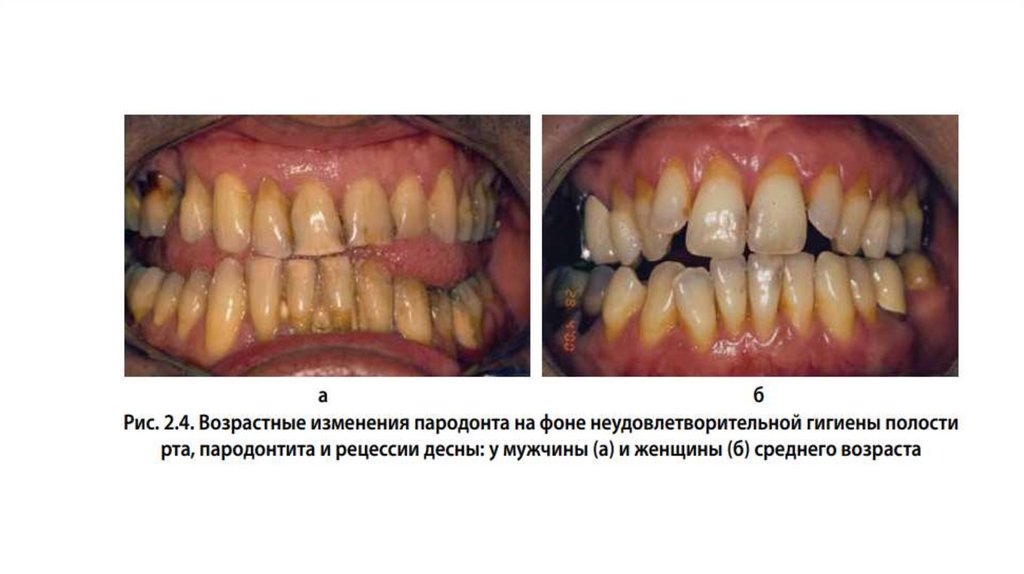
полости рта, чем у мужчин.
35.
КЛАССИФИКАЦИИ ЗАБОЛЕВАНИЙПАРОДОНТА
• В процессе развития пародонтологии как науки и отрасли
стоматологии регулярно создавались или совершенствовались
классификации заболеваний пародонта. Помимо научных
классификаций в практическом здравоохранении используется
статистическая — Международная классификация болезней
(МКБ-10).
36.
Отечественная терминология и классификация заболеванийпародонта была утверждена на XVI Пленуме Правления
Всесоюзного научного общества стоматологов в 1983 году. В
скобках указаны коды согласно МКБ-10.
37.
I. Гингивит (К05.0–К05.19) — воспаление десны, обусловленное неблагоприятнымвоздействием местных и общих факторов и протекающее без нарушения целостности
зубодесневого соединения. Формы: катаральный (К05.10), язвенный (К05.12),
гипертрофический (К05.11).
Тяжесть: легкий, средний, тяжелый. Течение: острый, хронический, обострившийся.
Распространенность: локализованный, генерализованный.
II. Пародонтит (К05.2–К05.3–К05.4) — воспаление тканей пародонта, характеризующееся
прогрессирующей деструкцией пародонта и кости альвеолярного отростка челюстей.
Тяжесть: легкий, средний, тяжелый. Течение: острый, хронический, обострение, абсцесс,
ремиссия. Распространенность: локализованный (К05.30), генерализованный (К05.31).
III. Пародонтоз (К05.5) — дистрофическое поражение пародонта.
Тяжесть: легкий, средний, тяжелый. Течение: хронический, ремиссия. Распространенность:
генерализованный.
IV. Идиопатические заболевания с прогрессирующим лизисом тканей пародонта
(пародонтолиз) (К05.38, М35.OX, Q90.VX, Q79.6X и др.) — синдром Папийона–Лефевра,
нейтропения, агаммаглобулинемия, некомпенсированный сахарный диабет и другие болезни.
V. Пародонтомы — опухолеподобные процессы в пародонте: фиброматоз десен (К06.10),
пародонтальная киста (К06.83), эозинофильная гранулема, эпулис (К06.81–К06.82).
Течение: хроническое. Распространенность: локализованный (очаговый), генерализованный.
Формы: выделяются только для эпулиса по гистологической картине.
38.
1.1 ОпределениеПародонтит — хроническое многофакторное воспалительное
заболевание, связанное с дисбиотическими изменениями
микробиоты
зубного
налета
и
характеризующееся
прогрессирующим разрушением опорного аппарата зубов.
Его основными признаками являются: разрушение тканей
пародонта, проявляющееся клинической потерей прикрепления
(CAL) и подвижностью зубов, потерей альвеолярной кости
(определяемое рентгенологическими методами), наличием
пародонтальных карманов и кровоточивостью десен. [1].
39.
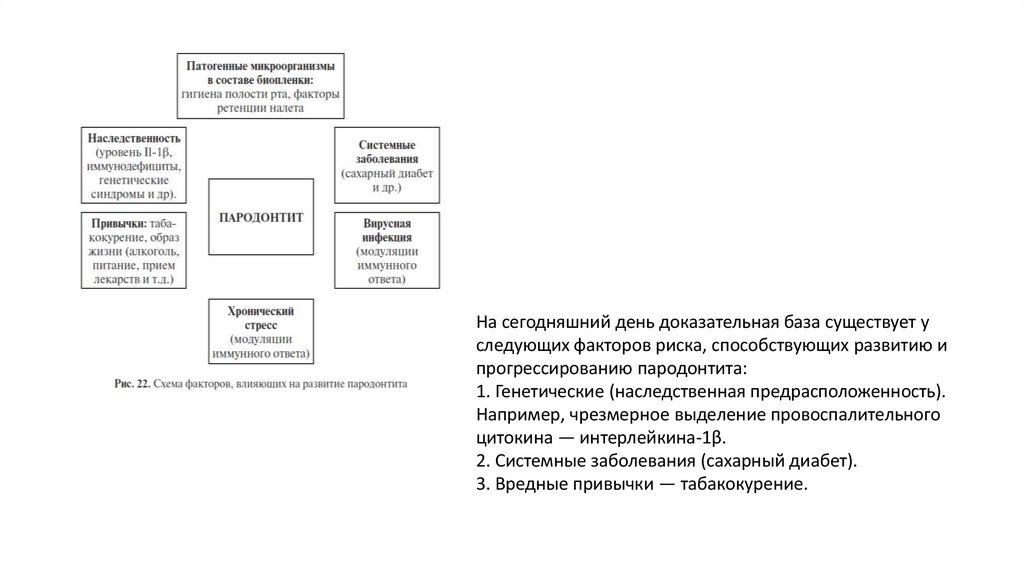
На сегодняшний день доказательная база существует уследующих факторов риска, способствующих развитию и
прогрессированию пародонтита:
1. Генетические (наследственная предрасположенность).
Например, чрезмерное выделение провоспалительного
цитокина — интерлейкина-1β.
2. Системные заболевания (сахарный диабет).
3. Вредные привычки — табакокурение.
40.
Этиология заболеваний пародонта как воспалительных, так идистрофических достаточно сложна. Считается, что возникновение
и прогрессирование главным образом воспалительных
заболеваний пародонта может обусловливаться местными и
общими факторами, среди которых главную роль
отводятмикробной бляшке, зубному камню, патологии окклюзии,
аномалиям прикрепления уздечек и тяжей, особенностям
строения преддверия полости рта, общесоматическим
заболеваниям, генетической предрасположенности,
профессиональным вредностям, а также ятрогенным факторам и
т.п.
41.
Пародонтит — хроническое многофакторное воспалительное заболевание,связанным с наличием дисбиотической микробной биопленки [2].
Формирование микробной биопленки зависит от динамического равновесия
между микроорганизмами и факторами, подавляющими их рост или
способствующими ему.
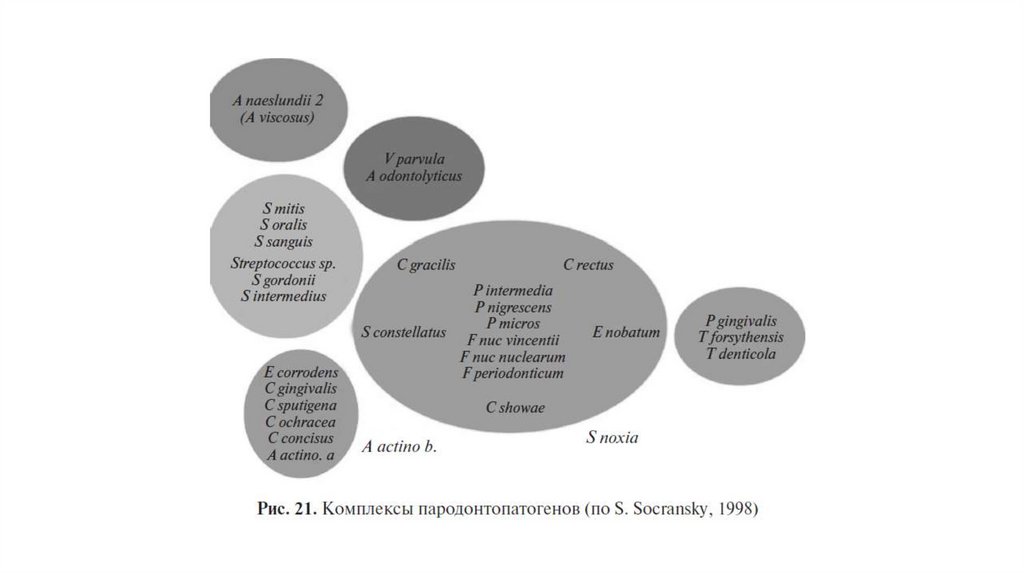
В наддесневом налете содержатся, в основном, аэробные бактерии, в состав
микробиоты поддесневой биопленки входят пародонтопатогены, в частности
группа специфических грамотрицательных анаэробных видов, называемых
«красным комплексом», наличие которых приводит к развитию хронического
воспаления. [3]. Эти бактерии красного комплекса включают Porphyromonas
gingivalis, Tannerella forsythia и Treponema denticola , которые
преимущественно обнаруживаются в глубоких пародонтальных карманах у
пациентов с пародонтитом. Для развития пародонтита наличие патогенных
микробов является необходимым, однако не достаточным условием [3].
Течение пародонтита и его тяжесть зависят от взаимодействия микробного
фактора и организма больного. На реакцию организма влияют как
врожденные, так и приобретенные факторы (курение, травматическая
окклюзия, ятрогенные факторы, стресс, соматические заболевания), которые
называют факторами риска [4].
42.
43.
44.
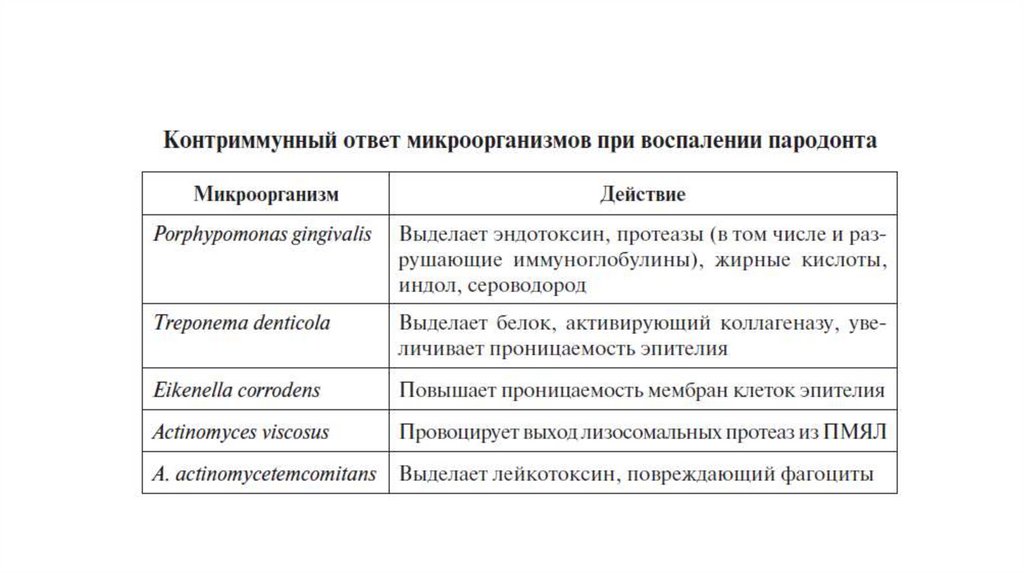
При нарушении баланса между бактериальной инвазией и резистентностью организмаразвивается воспалительно-иммунная реакция, в результате которой разрушаются ткани
пародонта [5].
Различные факторы вирулентности пародонтальных патогенов стимулируют макрофаги
хозяина и другие клетки, участвующие в реакции воспаления, что приводит к выработке ряда
провоспалительных цитокинов, таких как фактор некроза опухоли (ФНО)-α, интерлейкин (ИЛ)1β и простагландин E2 (ПГЕ2). Наличие этих провоспалительных цитокинов и факторов
вирулентности стимулирует выработку матриксных металлопротеиназ (ММП) макрофагами,
фибробластами, соединительными эпителиальными клетками и нейтрофилами.
Образующиеся ММП затем опосредуют разрушение коллагеновых волокон в тканях
пародонта, особенно в периодонтальной связке. Кроме того, провоспалительные цитокины
вызывают экспрессию рецепторного активатора лиганда ядерного фактора κB (RANK-L) на
остеобластах и Т-хелперах, который взаимодействует с рецепторным активатором ядерного
фактора κB (RANK) на предшественниках остеокластов, что приводит к образованию
остеокластов и их созреванию. Зрелые остеокласты опосредуют разрушение альвеолярной
кости [6].
Для пародонтита характерны периоды самопроизвольной активизации и ремиссии, что
связано, вероятно, с реактивацией защитных систем макроорганизма.
45.
Клиническая классификация пародонтитаПринята с изменениями XVI Всесоюзным пленумом Научного
общества стоматологов (1983); редакция секции пародонтологии
Стоматологической Ассоциации России (2001).
46.
ПародонтитТечение
Характеристики
Острое
Классификационные признаки
Только в случае острой механической травмы пародонта,
повлекшей
разрушение
зубодесневого
соединения
и
резорбцию альвеолярной кости
Хроническое
(в
том
быстропрогрессирующее)
числе Бытропрогрессирующее течение пародонтита выделено для
клинических ситуаций, когда деструктивные изменения
пародонта средней и тяжелой степени развиваются у лиц
моложе 30 лет
Обострение
абсцедирование)
(в
том
числе Фиксируется
клинической
на
основании
картины,
анамнеза
характерной
заболевания
для
и
хронического
воспалительного процесса
Ремисссия
Подразумевает полное отсутствие признаков воспаления,
которое наступило в результате лечения
47.
ПародонтитРаспространенность
Характеристики
Локализованный
Классификационные признаки
Симптомы выявляются у одного или нескольких
(группы) зубов, но не более 30% всех имеющихся во рту
зубов.
Генерализованный
Процесс распространяется на большую часть зубов
одной и/или обеих челюстей
48.
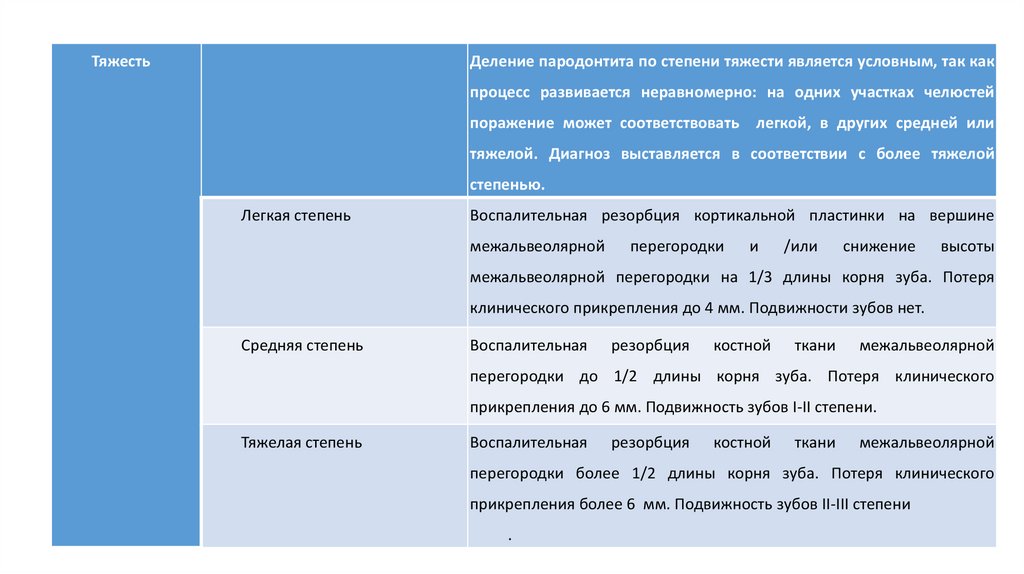
ТяжестьДеление пародонтита по степени тяжести является условным, так как
процесс развивается неравномерно: на одних участках челюстей
поражение может соответствовать легкой, в других средней или
тяжелой. Диагноз выставляется в соответствии с более тяжелой
степенью.
Легкая степень
Воспалительная резорбция кортикальной пластинки на вершине
межальвеолярной
перегородки
и
/или
снижение
высоты
межальвеолярной перегородки на 1/3 длины корня зуба. Потеря
клинического прикрепления до 4 мм. Подвижности зубов нет.
Средняя степень
Воспалительная
резорбция
костной
ткани
межальвеолярной
перегородки до 1/2 длины корня зуба. Потеря клинического
прикрепления до 6 мм. Подвижность зубов I-II степени.
Тяжелая степень
Воспалительная
резорбция
костной
ткани
межальвеолярной
перегородки более 1/2 длины корня зуба. Потеря клинического
прикрепления более 6 мм. Подвижность зубов II-III степени
.
49.
50.
51.
Клиническая картинаОдним из первых признаков ВЗП является кровоточивость десен
при чистке зубов. Пародонтит характеризуется наличием над- и
поддесневых назубных отложений; гиперемией, отеком и
кровоточивостью десны; наличием пародонтальных карманов и
выделением из них экссудата; патологической подвижностью зубов
различной степени; возможна рецессия или гипертрофия
десневого края, деформация зубных рядов, патологическая
миграция зубов, появление трем, диастем и преждевременных
контактов зубов (супраконтактов) [11].
52.
53.
54.
55.
2.1 Жалобы и анамнезЖалобы при хроническом пародонтите разнообразны и зависят от тяжести течения, а также
распространенности патологического процесса.
При сборе анамнеза выясняют наличие жалоб на кровоточивость десен при приеме пищи и /или
чистке зубов; изменения цвета десны; изменение формы десны; боли, возникающие при приеме пищи;
неприятный запах изо рта; подвижность зубов и/или изменение их положения в зубном ряду, появление
промежутков между зубами; боли в зубах от различных видов раздражителей.
Целенаправленно выявляют: наличие непереносимости лекарственных препаратов, используемых
на этапе лечения; сопутствующие заболевания, отягощающие течение пародонтита; острые
воспалительные заболевания органов и тканей полости рта; наличие вредных привычек (курение);
неадекватное психоэмоциональное состояние пациента перед лечением; угрожающее жизни острое
состояние/заболевание или обострение хронического заболевания (в том числе, инфаркт миокарда,
острое нарушение мозгового кровообращения), развившиеся менее, чем за 6 месяцев до момента
обращения за данным видом стоматологической помощи; отказ от лечения [12,13].
Выясняют, каким образом пациент осуществляет гигиенический уход за полостью рта.
Комментарии: Хронический пародонтит всегда развивается на фоне неудовлетворительной
гигиены рта. Биопленка создает риск бактериемии как при индивидуальной гигиене или
жевании, так и при лечебных манипуляциях [4].
56.
Физикальное обследованиеМедицинские услуги для физикального обследования представлены в соответствии с номенклатурой оказания медицинских
услуг.
Обследованию подлежат все зубы, начинают осмотр с верхних правых моляров и заканчивают нижними правыми.
При осмотре определяют и оценивают:
1.
состояние слизистой оболочки полости рта, ее цвет, увлажненность, выраженность тяжей, уровень прикрепления
уздечек верхней и нижней губы, а также языка, наличие патологических изменений
2.
вид прикуса;
3.
состояние зубных рядов, обращая внимание на интенсивность кариеса (наличие пломб, степень их прилегания,
нависающие края пломб и отсутствие контактных пунктов между зубами, наличие дефектов твердых тканей зубов,
состояние искусственных коронок и глубину их погружения под десну; количество удаленных зубов) и клиновидные
дефекты;
4.
наличие зубного налета и камня (над- и поддесневого);
5.
цианоз; отек десны и сглаженность вершин десневых сосочков; кровоточивость десны при зондировании;
6.
наличие пародонтальных карманов, их глубину;
7.
обнажение поверхностей корней зубов;
8.
патологическую подвижность зубов, наличие промежутков между зубами и изменение их положения в зубном ряду;
9.
парафункции: нарушение акта глотания, бруксизм [12,14].
Комментарии: местные факторы риска модифицируют процесс деструкции тканей пародонта, отягощая течение
пародонтита, и определяют индивидуальную склонность к заболеванию.
57.
Лабораторная диагностикаМедицинские услуги для физикального обследования представлены в соответствии с номенклатурой
оказания медицинских услуг в приложении.
Для оценки предрасположенности и склонности к более тяжелому течению пародонтита, выбору
местной и /или системной антибактериальной терапии рекомендуется микробиологическое
(культуральное) исследование материала из десневых карманов на неспорообразующие анаэробные
микроорганизмы (P.gingivalis, P.intermedia, A.actinomycetemcomitans) [15]. Обследование рекомендуется
пациентам с быстропрогрессирующим течением заболевания, а также при неэффективности лечения.
Комментарии: Вероятность возникновения и активного течения заболевания является персистенция
данных видов микроорганизмов в пародонтальном кармане. В норме в диагностически значимых
концентрациях не обнаруживаются.
Для оценки состояния местного иммунитета рекомендуется определение секреторного
иммуноглобулина А (sIgA) в слюне у пациентов с частыми рецидивами пародонтита [16].
Комментарии: sIgA действует как агглютинатор микроорганизмов и нейтрализатор токсинов, ингибируя
связывание вирусов и бактерий с поверхностью слизистой оболочки полости рта. Норма sIgA в слюне 40 мкг/мл.
Другими параметрами, на основании которых определяют вероятность возникновения пародонтита и
его прогрессирующего течения являются ПЦР-диагностика, определение уровня про- и
противовоспалительных цитокинов, а также маркеров скорости ремоделирования костной ткани в
слюне и жидкости пародонтальных карманов.
58.
Инструментальная диагностикаМедицинские услуги для физикального обследования представлены в соответствии с номенклатурой оказания медицинских услуг.
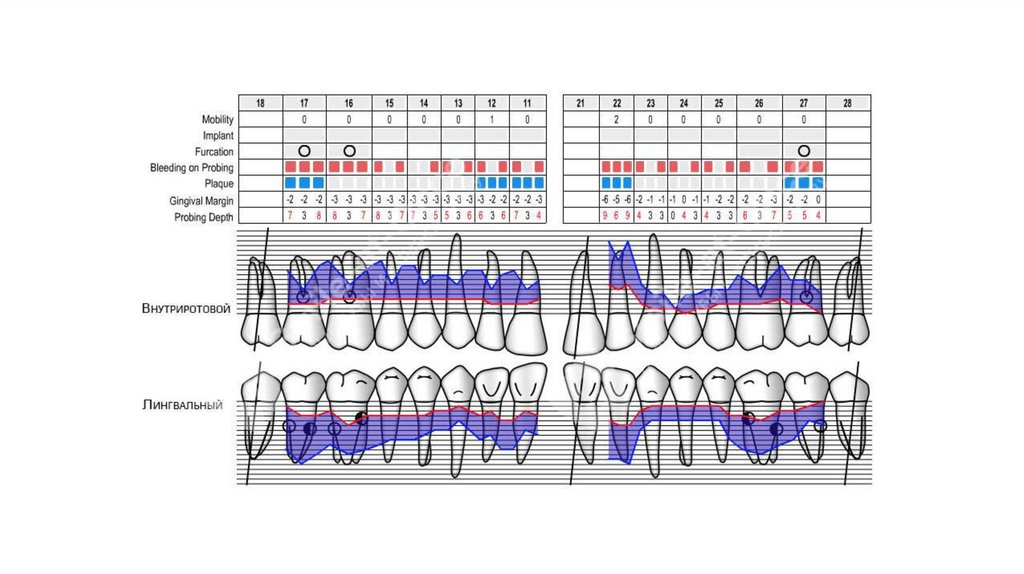
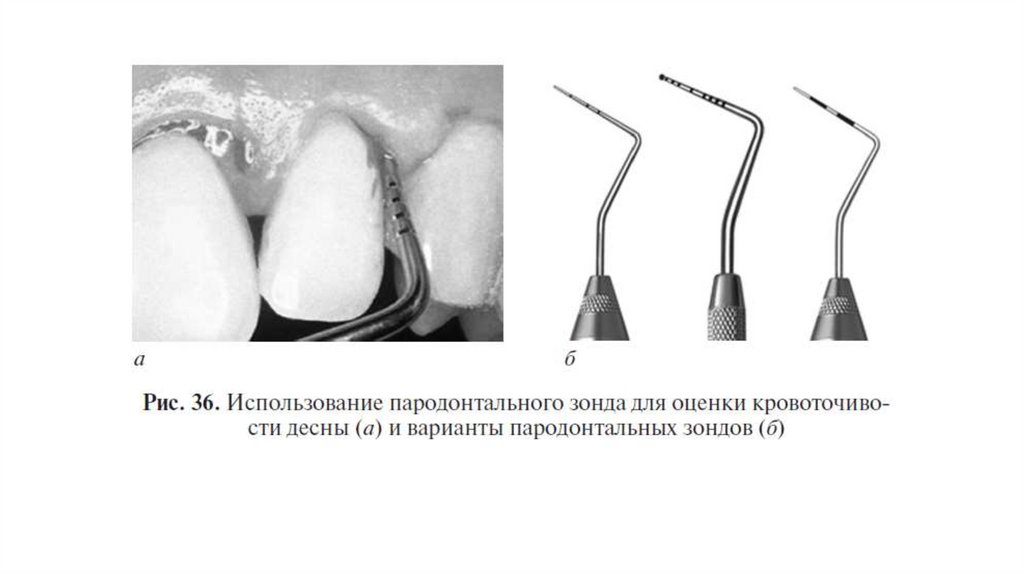
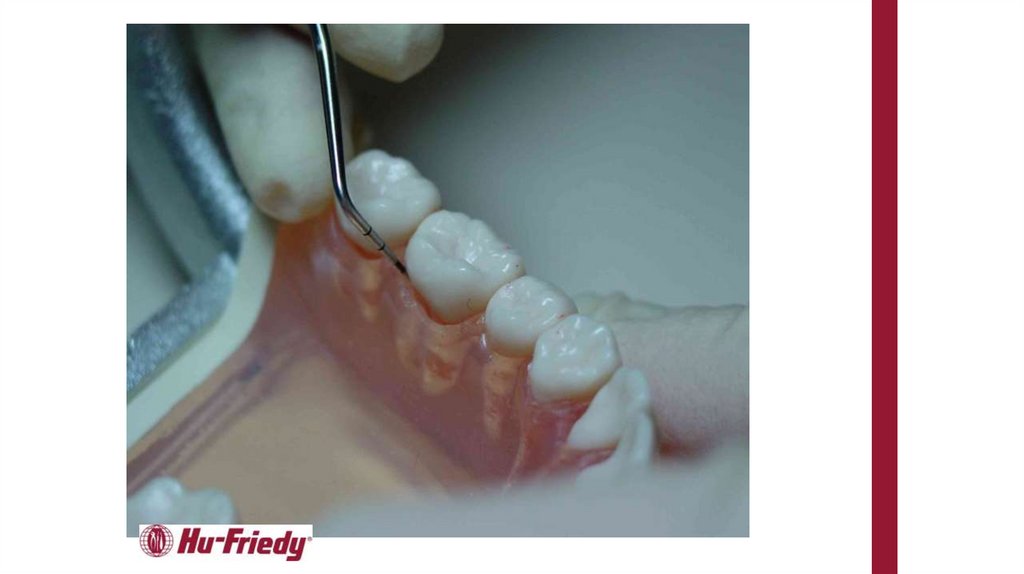
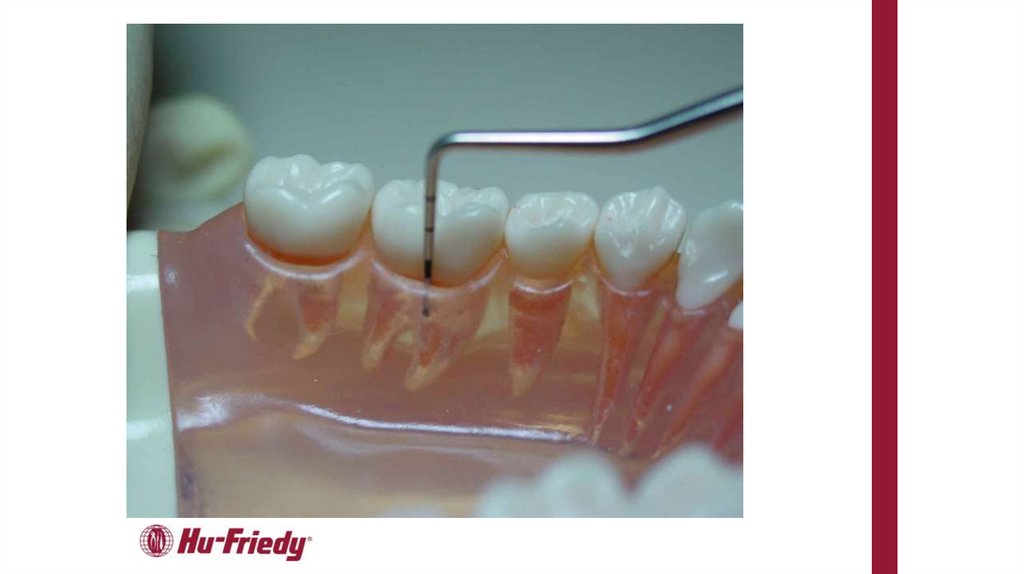
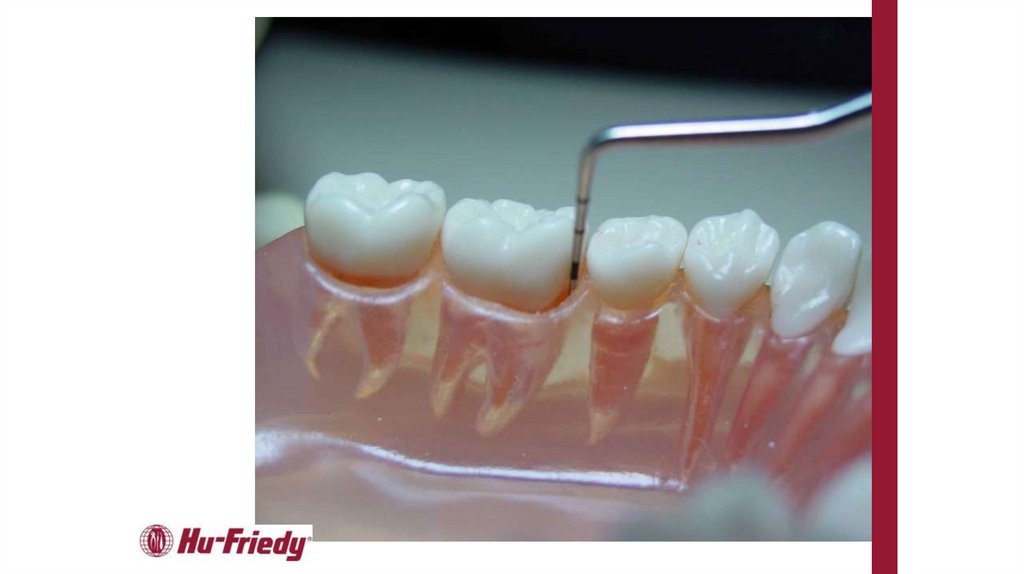
Для уточнения диагноза рекомендуется исследование пародонтальных карманов с помощью пародонтологического зонда и/или с
использованием электронных зондирующих устройств. Оценивается кровоточивость десны, потеря клинического прикрепления, глубина
пародонтального кармана, обнажение поверхности корня или рецессия десны, характер экссудата, подвижность зубов [14].
Комментарии: для постановки предварительного диагноза проводится исследование пародонтального кармана по ВОЗ. Погружение
пародонтального зонда при вертикальном зондировании на глубину более 3 мм при потере клинического прикрепления, а также наличие
кровоточивости, гнойного экссудата свидетельствует о воспалительной деструкции альвеолярной кости.
Для оценки степени резорбции альвеолярной кости рекомендуется определение степени патологической подвижности зубов с помощью
пинцета и/или с использованием электронных устройств.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: появление патологической подвижности свидетельствует о разрушении опорного аппарата зуба. Наиболее распространенной,
при оценке подвижности зубов, является классификация Miller S.C. (1938) в модификации Fleszar T.J. (1980).
Оценка подвижности зубов по шкале Миллера в модификации Флезара.
0 - устойчивый зуб, имеется только физиологическая подвижность;
I степень. Подвижность зуба в вестибуло-оральном направлении не превышает 1 мм, функция не нарушена;
II степень. Подвижность зуба в вестибуло-оральном направлении более 1 мм, функция не нарушена;
III степень. Подвижность резко выражена, при этом зуб подвижен не только в вестибуло-оральном направлении, но и по вертикали, функция
его нарушена.
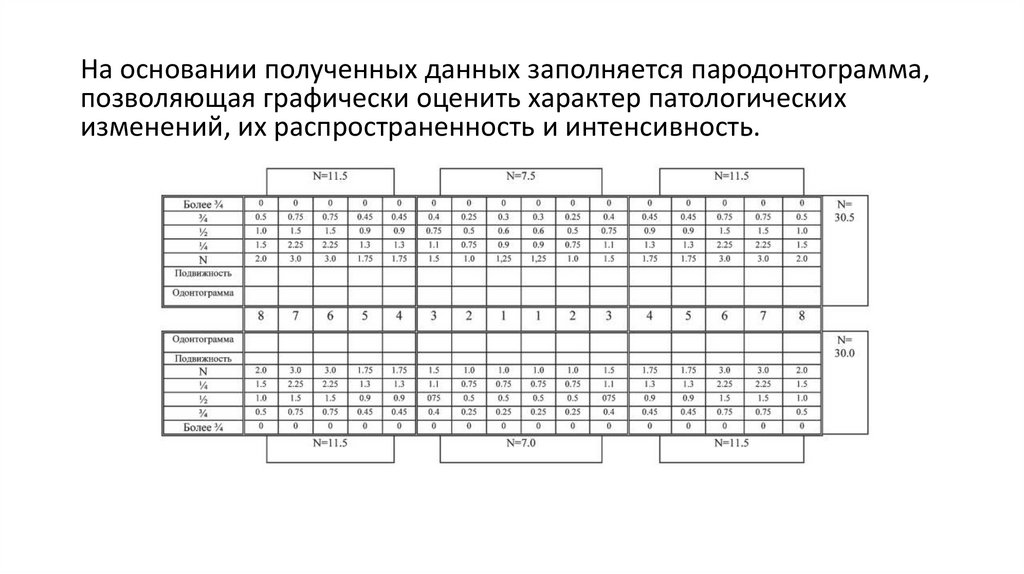
На основании полученных данных заполняется пародонтограмма, позволяющая графически оценить характер патологических изменений, их
распространенность и интенсивность.
59.
На основании полученных данных заполняется пародонтограмма,позволяющая графически оценить характер патологических
изменений, их распространенность и интенсивность.
60.
61.
62.
63.
Индекс ПМА (PMA, Schour, Massler) — папиллярномаргинальноальвеолярныйДля оценки тяжести гингивита используют индекс ПМА (PMA,Schour, Massler) — папиллярномаргинально-альвеолярный. Основан на учете воспаления в разных зонах десны. Оценивают
состояние десны у каждого зуба после окрашивания.
Окрашивается десна вокруг каждого зуба по пробе Шиллера–Писарева. Воспаленные участки
десны приобретают коричневую окраску за счет присутствия гликогена при наличии
воспаления.
0 — отсутствие воспаления
1 — воспаление только десневого сосочка
2 — воспаление и маргинальной десны
3 — воспаление и альвеолярной десны
Индекс ПМА = сумма баллов / 3 × кол-во зубов × 100%
Под количеством зубов подразумевают следующее: с 6–11 лет — 24 зуба с 12–14 лет — 28
зубов с 15 лет — 30 зубов
Оценочные критерии: норма — 0% легкая степень тяжести гингивита — менее 30% средняя
степень — от 31 до 60% тяжелая степень — от 60%
64.
Гигиенический индекс Ю. А. Федорова и В. В.Володкиной (1971)
Окрашивают губную поверхность шести нижних фронтальных зубов 321 123
раствором Шиллера–Писарева.
Оценку интенсивности окрашивания зубного налета оценивают баллами:
1 балл — отсутствие окрашивания
2 балла — окрашивание 1/4 поверхности коронки зуба
3 балла — окрашивание 1/2 поверхности коронки зуба
4 балла — окрашивание 2/3 поверхности коронки зуба
5 баллов — окрашивание всей поверхности коронки зуба
Для вычисления индекса делят сумму значений индекса у всех окрашенных зубов на
количество обследованных зубов (шесть).
Результаты оценивают следующим образом: хороший ИГ — 1,1–1,5 балла
удовлетворительный ИГ — 1,6–2 балла; неудовлетворительный ИГ — 2,1–2,5 балла;
плохой ИГ — 2,6–3,4 балла;очень плохой ИГ — 3,5–5 баллов
65.
66.
В поликлинической работе врачи-стоматологи чаще используют упрощенный индексгигиены полости рта Грина–Вермиллиона (OHI – S), методика определения которого
заключается в том, что без окрашивания с помощью зубоврачебного зонда исследуют
(аккуратно продвигая рабочую часть зонда по направлению к десневому краю) шесть
зубов («ключевые» или «индексные» зубы): щечные поверхности 1.6 и 2.6, губные
поверхности 1.1 и 3.1, язычные поверхности 3.6 и 4.6. Определяют зубной налет и
зубной камень, для регистрации которых предложены следующие коды:
1) для оценки зубного налета (ЗН): 0 − ЗН не определяется; 1 – мягкий ЗН,
покрывающий 1/3 поверхности зуба и/или плотный коричневый налет (любое
его количество; 2 – мягкий ЗН, покрывающий 2/3 поверхности зуба; 3 – мягкий
ЗН, покрывающий более 2/3 поверхности зуба;
2) для оценки зубного камня (ЗК): 0 – ЗК не выявлен; 1 – наддесневой ЗК,
покрывающий 1/3 поверхности коронки зуба; 2 – наддесневой ЗК, покрывающий
2/3 поверхности коронки зуба и/ или поддесневой ЗК в виде отдельных
конгломератов; 3 – наддесневой ЗК, покрывающий более 2/3 поверхности
коронки зуба и/или поддесневой ЗК, окружающий пришеечную часть коронки
зуба
67.
Результаты обследования для удобства расчета лучше врачу занести в таблицу, а индексрассчитывать по следующей формуле:
OHI – S = (OHI – D) / 6 + (OHI – C) / 6,
гдеOHI – D – сумма значений зубного налета, OHI – C – сумма значений зубного камня,
а интерпретировать значения этого индекса следующим образом:
- 0,6 – хорошая гигиена полости рта (низкий показатель индекса);
- 0,7–1,6 – удовлетворительная гигиена полости рта (среднее значение
индекса);
- 1,7–2,5 – неудовлетворительная гигиена полости рта (высокое значение индекса);
- более 2,6 – плохая гигиена полости рта (очень высокое значение
индекса).
68.
Определение индекса зубного налета поСилнесс–Лое.
Индекс оценивает количество мягкого зубного налета в придесневой области.
Оценка проводится визуально и зондом без окрашивания, обследуются 4
поверхности, для лучшей диагностики область шейки зуба предварительно
высушивается воздушной струей.
Интенсивность налета, критерии оценки:
0 — на кончике зонда нет налета
1 — небольшое количество налета
2 — тонкий слой налета около шейки, на кончике зонда количество
значительное
3 — значительное количество налета в придесневой области и в межзубных
промежутках
Индекс рассчитывается по формуле:
Общий индекс = (сумма баллов) / (число обследованных зубов).
69.
Индекс кровоточивости Мюллемана–Коуэлла(Muhllemann–Cowell)
для определения степени кровоточивости десневой борозды при
зондировании или при давлении на десневой сосочек.
В области «зубов Рамфьерда» (16, 21, 24, 36, 41, 44) с щечной и язычной
(нёбной) поверхностей кончик пародонтального зонда, без давления, ведут от
медиальной к дистальной поверхности зуба.
Оценочная шкала:
0 — если после исследования кровоточивость отсутствует;
1 — кровоточивость появляется не раньше чем через 30 с;
2 — кровоточивость возникает или сразу после проведения исследования, или в пределах 30 с;
3 — кровоточивость отмечается при приеме пищи или чистке
зубов.
70.
Значение индекса = (сумма показателей всех зубов) / (число зубов).Критерии оценки:
0,1–1,0 — легкое воспаление;
1,1–2 — среднее воспаление;
2,1–3 — тяжелая степень воспаления.
71.
Оценка кровоточивости десен по индексукровоточивости PBI (papilla bleeding index):
1-я степень — единичное точечное кровотечение;
2-я степень — линейно-точечное кровотечение по краю вершины
сосочка;
3-я степень — умеренное кровотечение из межзубного сосочка
(в виде треугольника);
4-я степень — профузное кровотечение, возникающее немедленно
после зондирования в межзубном промежутке.
72.
73.
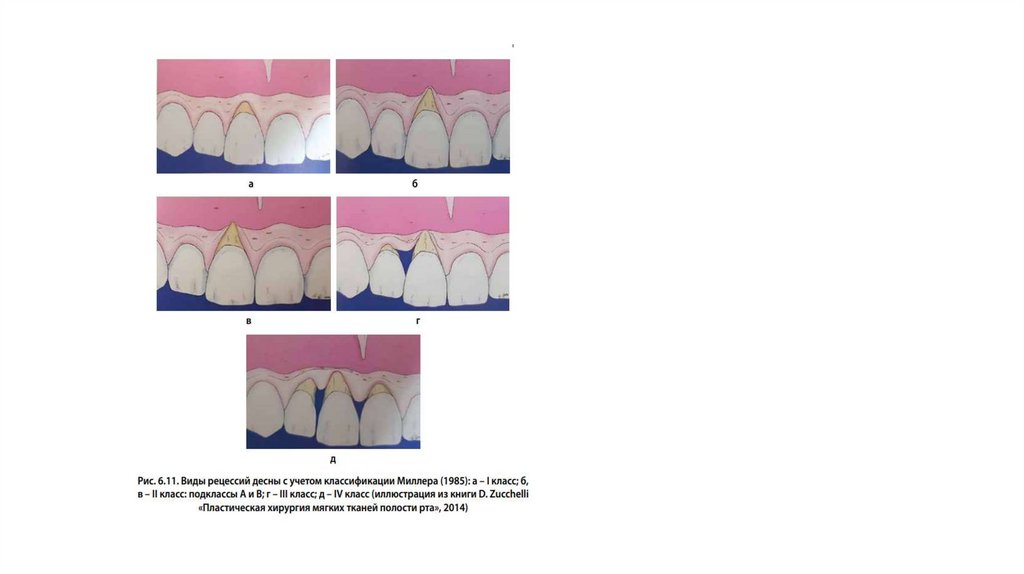
Рецессию десны измеряют c помощью пародонтального зонда от эмалевоцементной границы до края десны, результаты в миллиме трах заносят в картуТакже рецессию десны принято классифицировать в зависимо сти от
распространенности процесса. Пользуются классификацией рецессий по
Миллеру (Miller P. D., 1985). Согласно этой классифи кации рецессии бывают
четырех классов
I класс — рецессия не распространяется за мукогингивальное соединение, нет
потери межзубных тканей.
II класс — рецессия распространяется за мукогингивальное соединение, нет
потери межзубных тканей.
III класс — рецессия с потерей межзубных тканей, сохранены соседние ткани.
IV — рецессия с потерей межзубных тканей, включая область соседних зубов.
74.
75.
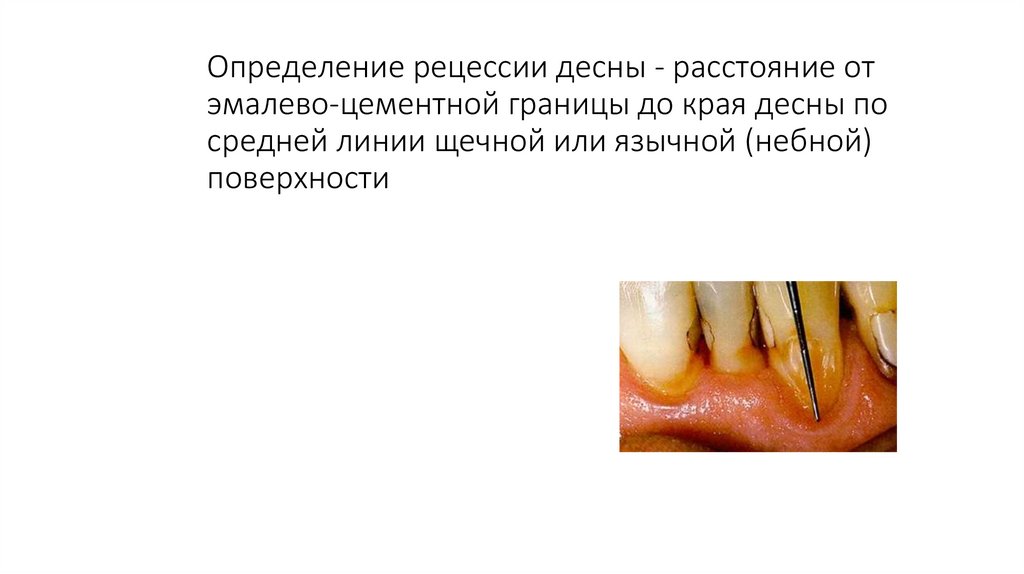
Определение рецессии десны - расстояние отэмалево-цементной границы до края десны по
средней линии щечной или язычной (небной)
поверхности
76.
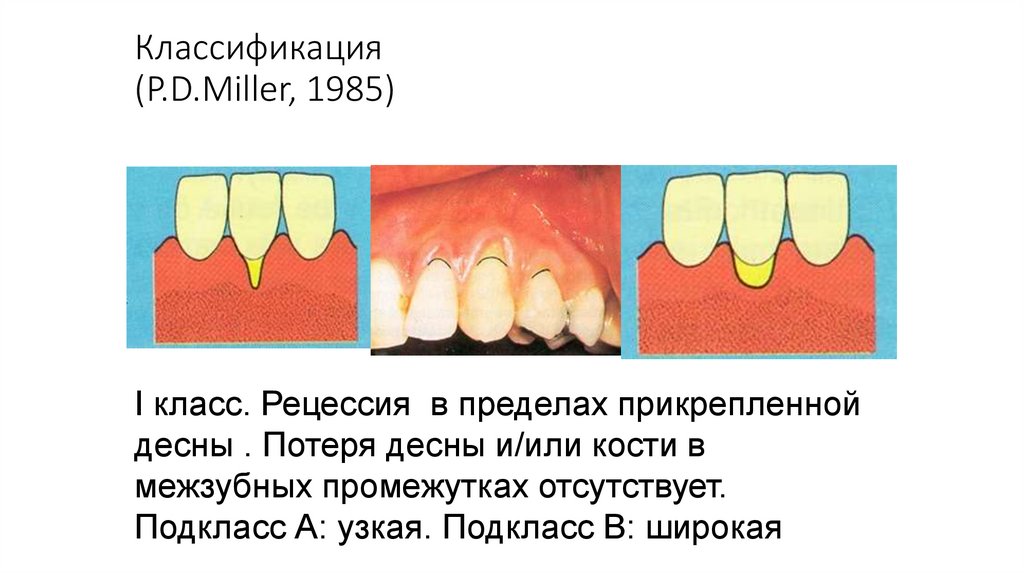
Классификация(P.D.Miller, 1985)
I класс. Рецессия в пределах прикрепленной
десны . Потеря десны и/или кости в
межзубных промежутках отсутствует.
Подкласс А: узкая. Подкласс В: широкая
77.
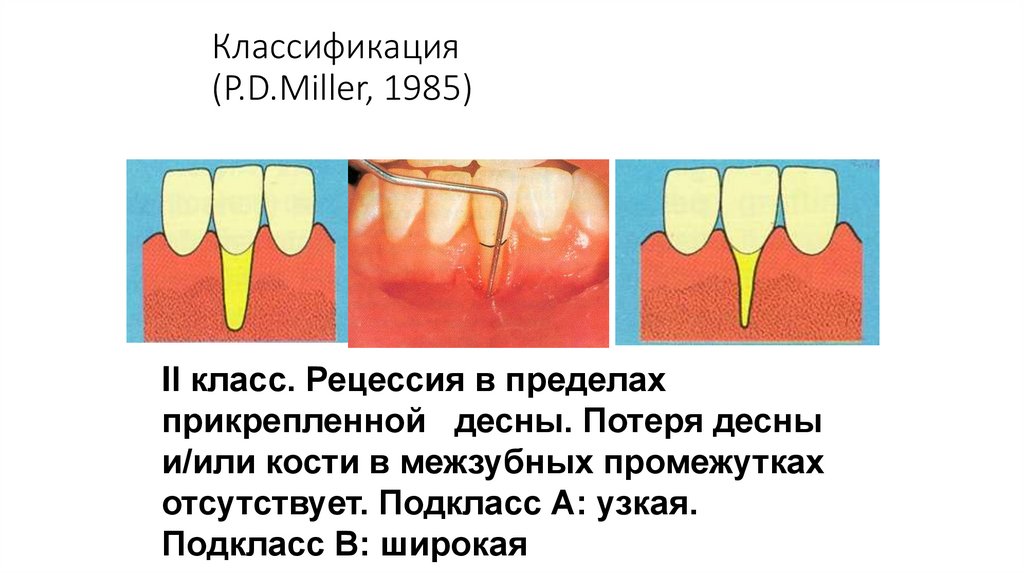
Классификация(P.D.Miller, 1985)
II класс. Рецессия в пределах
прикрепленной десны. Потеря десны
и/или кости в межзубных промежутках
отсутствует. Подкласс А: узкая.
Подкласс В: широкая
78.
Классификация(P.D.Miller, 1985)
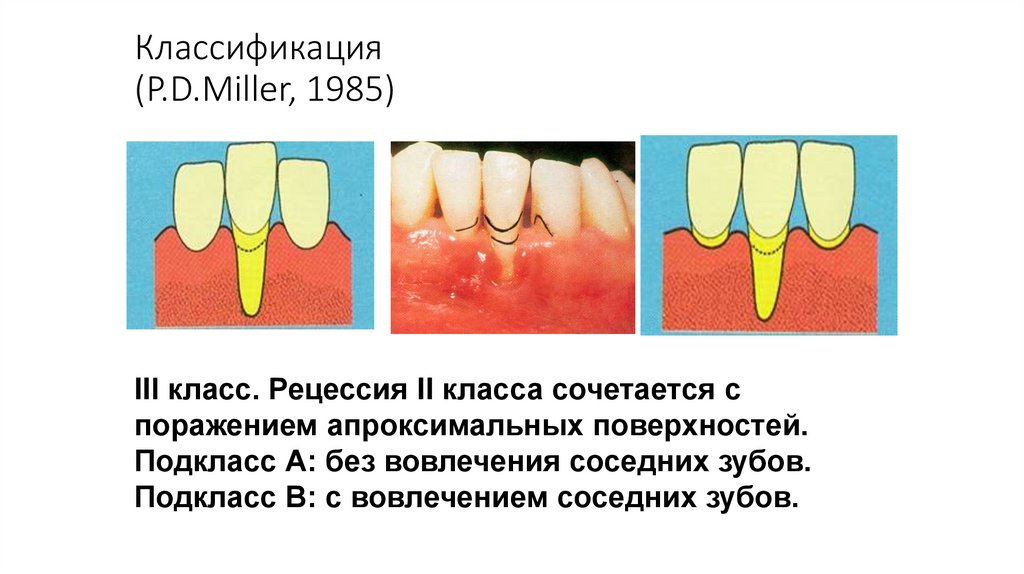
III класс. Рецессия II класса сочетается с
поражением апроксимальных поверхностей.
Подкласс А: без вовлечения соседних зубов.
Подкласс В: с вовлечением соседних зубов.
79.
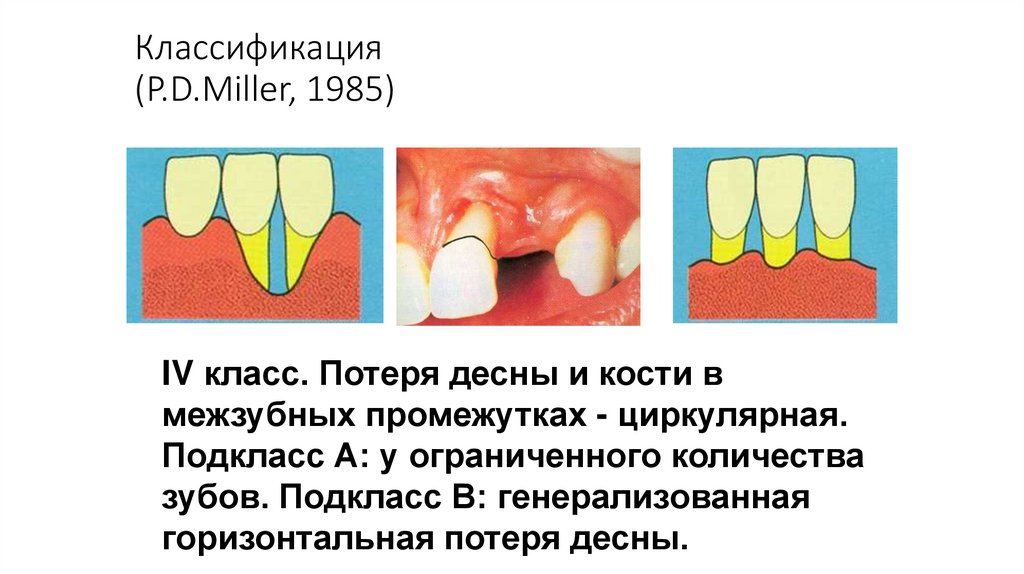
Классификация(P.D.Miller, 1985)
IV класс. Потеря десны и кости в
межзубных промежутках - циркулярная.
Подкласс А: у ограниченного количества
зубов. Подкласс В: генерализованная
горизонтальная потеря десны.
80.
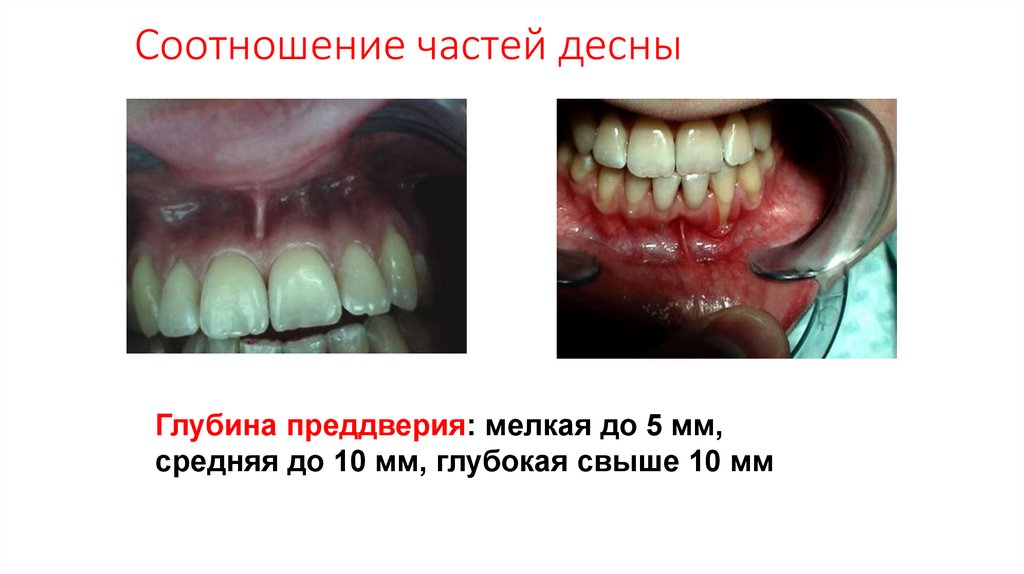
Соотношение частей десныГлубина преддверия: мелкая до 5 мм,
средняя до 10 мм, глубокая свыше 10 мм
81.
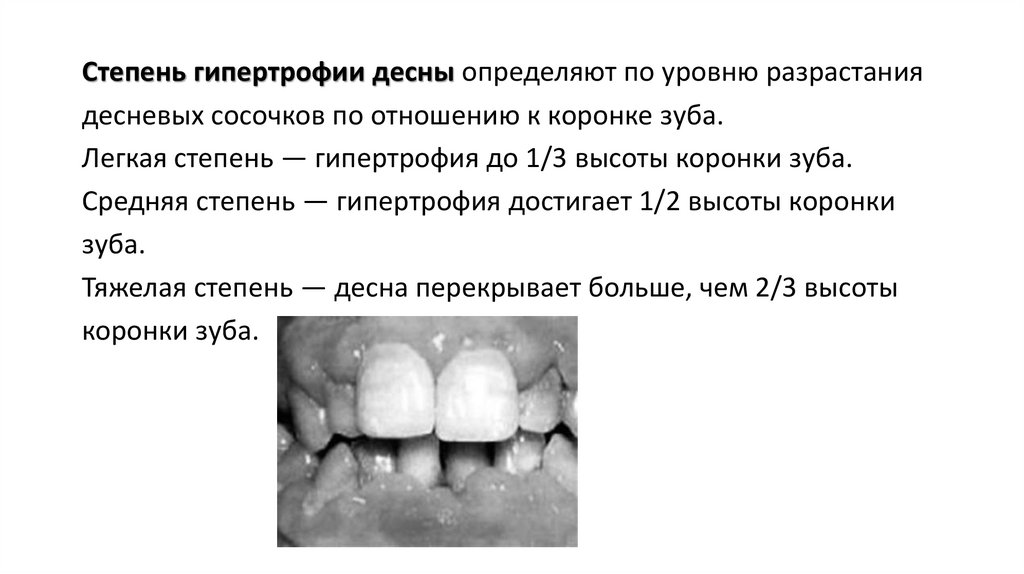
Степень гипертрофии десны определяют по уровню разрастаниядесневых сосочков по отношению к коронке зуба.
Легкая степень — гипертрофия до 1/3 высоты коронки зуба.
Средняя степень — гипертрофия достигает 1/2 высоты коронки
зуба.
Тяжелая степень — десна перекрывает больше, чем 2/3 высоты
коронки зуба.
82.
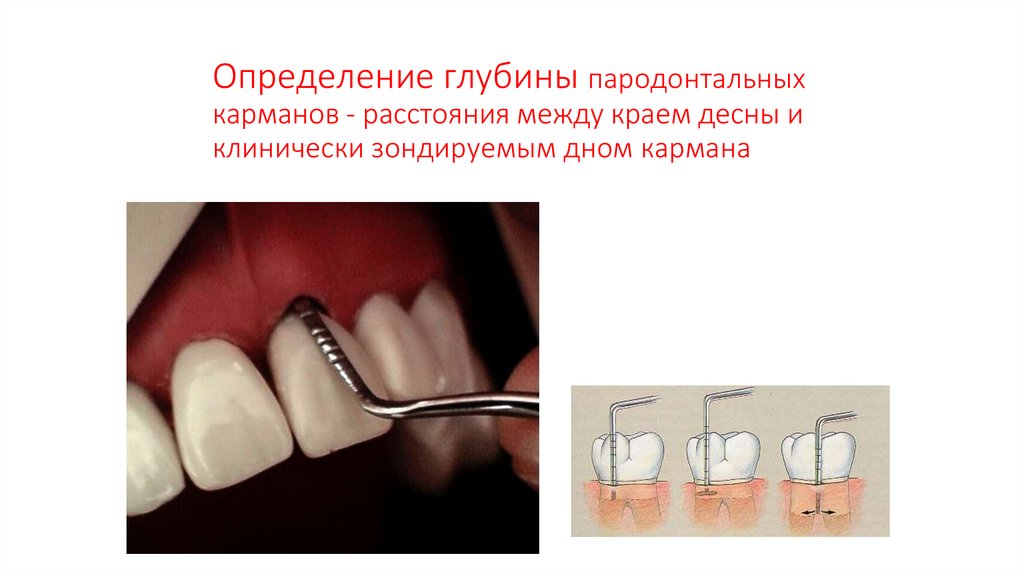
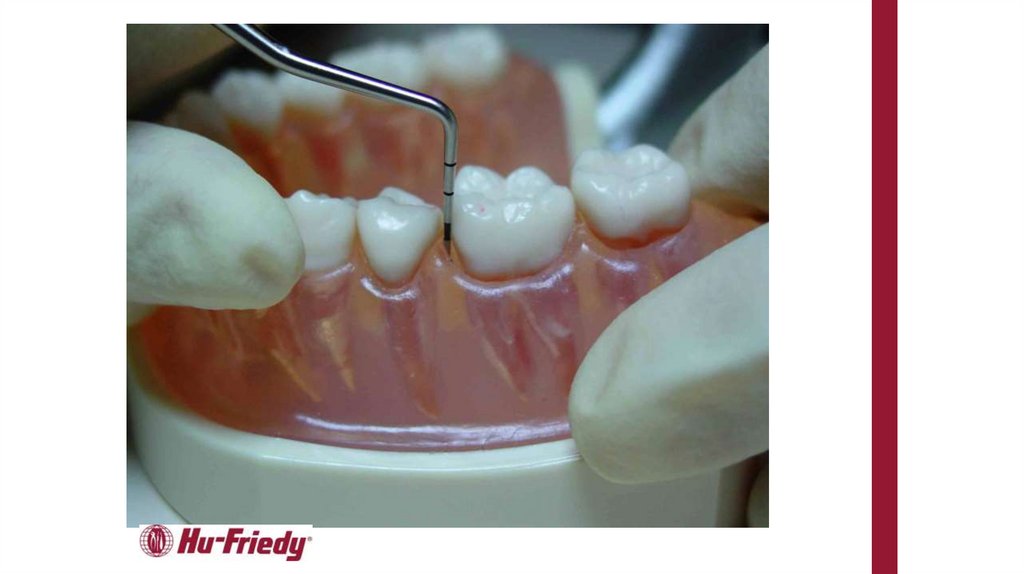
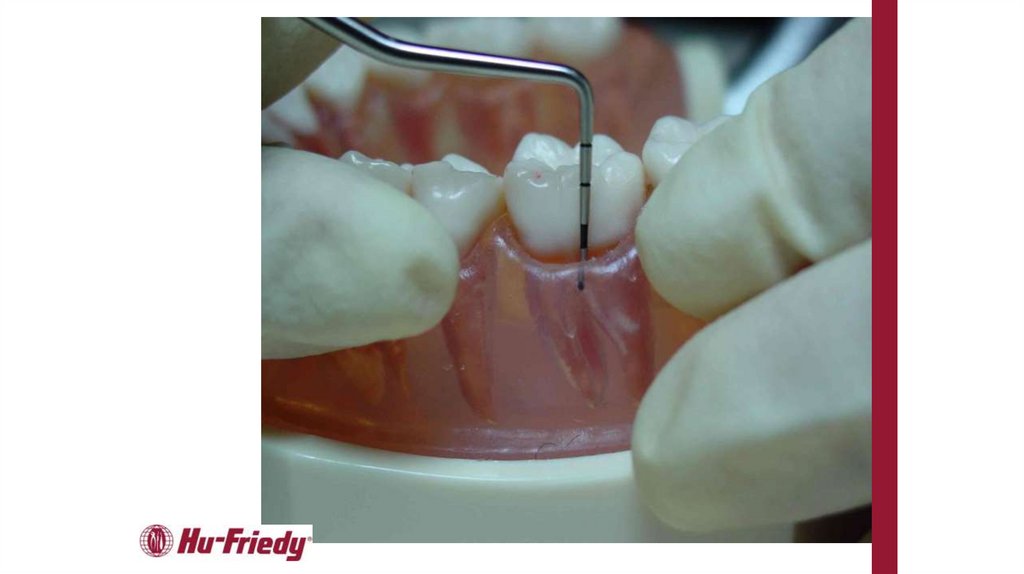
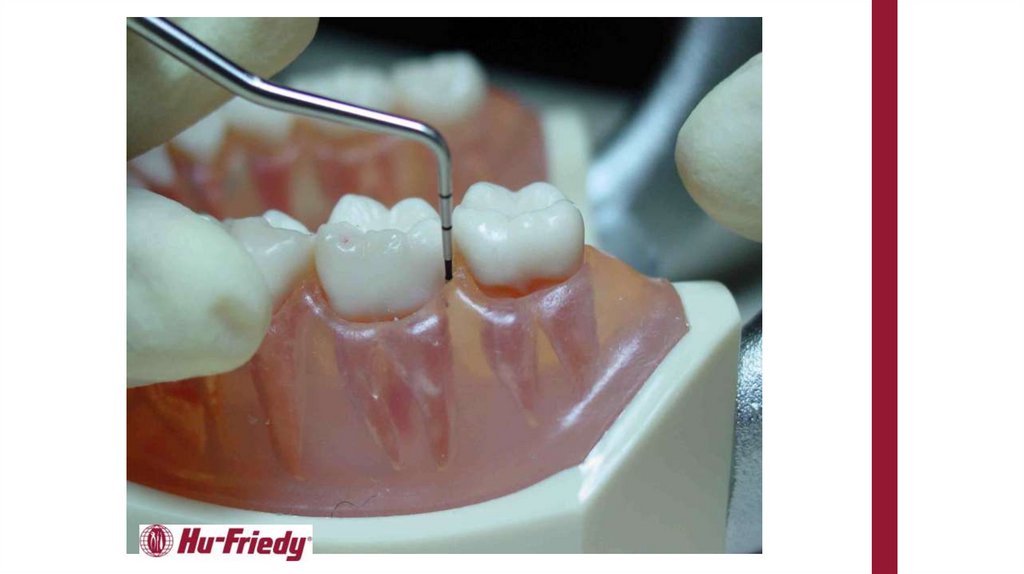
Определение глубины пародонтальныхкарманов - расстояния между краем десны и
клинически зондируемым дном кармана
83.
84.
85.
86.
87.
88.
89.
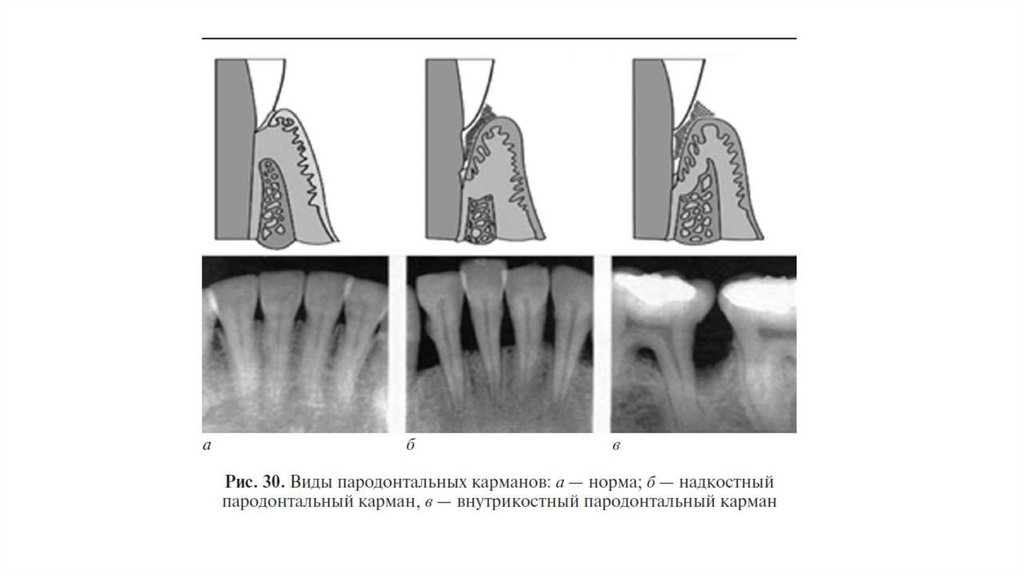
Глубина пародонтального кармана не всегда соответствуетвеличине истинной деструкции тканей пародонта. При
выраженном отеке или гипертрофии десневой край располагается
значительно выше эмалево-цементной границы (рис. 41, б), а при
наличии рецессии — смещен апикально.
В связи с этим истинная потеря пародонтального прикрепления
соответствует расстоянию (в миллиметрах) от эмалево-цементной
границы до апикальной границы деструкции пародонта по
длинной оси зуба.
90.
Определение степени вовлечения фуркаций в патологический про цесс. Фуркационныйдефект альвеолярной кости — дефект костной ткани межкорневой перегородки в области
фуркации многокорневых зубов. Для определения состояния фуркационного дефекта используют фуркационный
зонд. На основании величины распространения процесса выделяют класс поражения
фуркации.
Существуют различные классификации фуркационных дефек тов. Довольно популярной стала
классификации Тарноу и Флетчера (Tarnow D. и Fletcher P., 1984).
Горизонтальные измерения фуркаций Класс F0 — карман в области медиального корня, но
без вовлечения фуркации.
Класс F1 — фуркация может быть прозондирована на 3 мм в горизонтальном направлении.
Класс F2 — фуркация может быть прозондирована более чем на 3 мм.
Класс F3 — сквозной дефект в области фуркации.
Вертикальная потеря кости
Подкласс А — на 1–3 мм.
Подкласс В — на 4–6 мм.
Подкласс С — на 7 мм и более.
91.
92.
Для постановки диагноза рекомендуется рентгенографическое исследование зубочелюстной системы с помощью ОПТГ и/илиКТ [17].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: метод позволяет определить наличие, характер, степень и распространенность патологических изменений в
костной ткани челюстей.
• Для генерализованного ХП характерны нарушение целостности компактной пластинки, неравномерное снижение по
высоте межальвеолярных перегородок (горизонтальный тип резорбции), очаги остеопороза костной ткани
межальвеолярных перегородок в активной фазе заболевания. В области отдельных зубов может отмечаться вертикальный
тип деструкции костной ткани с образованием костных карманов.
• Для локализованного ХП аналогичные изменения возникают в области одного или группы зубов, но не более 30%
имеющихся во рту зубов.
• Степень тяжести поражения пародонта определяется на основании измерения степени потери клинического прикрепления
(глубины пародонтального кармана), данных рентгенографического исследования и подвижности зуба.
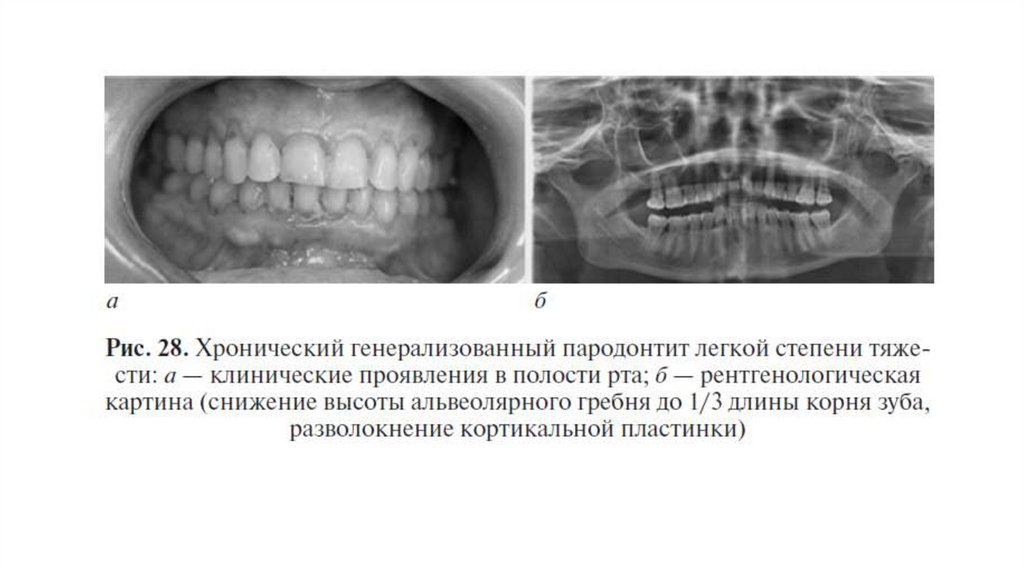
• Легкая степень тяжести ХП: степень потери прикрепления до 4 мм (глубина пародонтального кармана до 3 мм плюс
рецессия десны); резорбция костной ткани межальвеальвеолярных перегородок до 1/3 длины корня. Патологической
подвижности зубов нет, их смещение не выражено.
• Средняя степень тяжести ХП: степень потери прикрепления до 6 мм (глубина пародонтального кармана до 5 мм плюс
рецессия десны); резорбция костной ткани межальвеальвеолярных перегородок от 1/3 до 1/2 длины корня. Отмечается
патологическая подвижность зубов I-II степени по Miller, возможно смещение зубов, появление трем и диастем,
травматическая окклюзия.
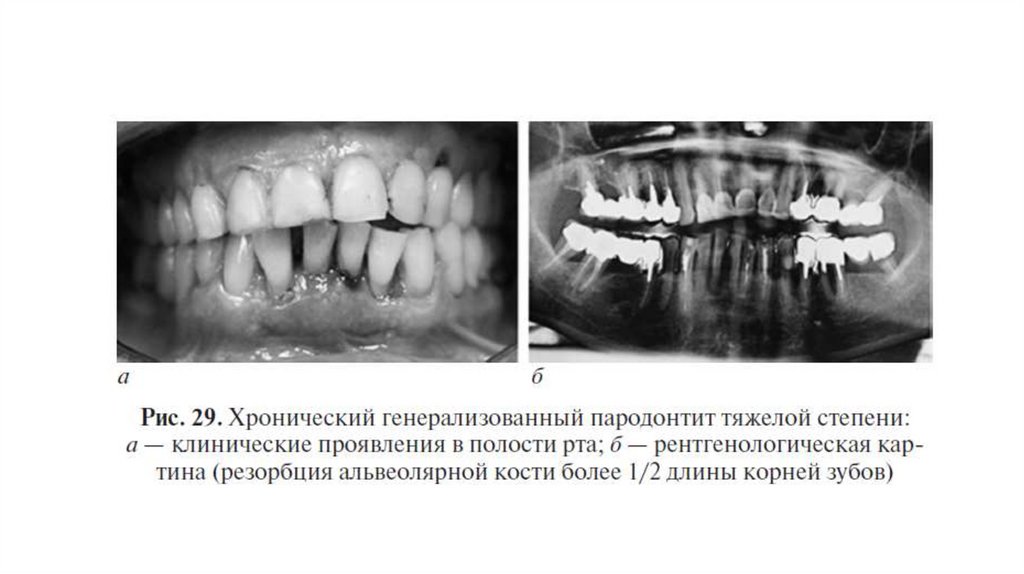
• Тяжелая степень тяжести ХП: степень потери прикрепления более 6 мм (глубина пародонтального кармана более 5 мм
плюс рецессия десны); резорбция костной ткани межальвеальвеолярных перегородок более 1/2 длины корня. Отмечается
патологическая подвижность зубов II-III степени по Miller, смещение зубов, значительные тремы, выраженная
травматическая артикуляция.
93.
Синдромы, проявляющиеся в тканяхпародонта
Синдром Папийона-Лефевра — редкое генетическое нарушение,
частота встречаемости — 1:1 000 000, заболевание наследуется по
аутосомно-рецессивному типу и проявляется в возрасте до 4 лет.
Этиология неизвестна. Сопровождается гиперкератозом ладоней и
стоп. В полости рта — агрессивный генерализованный ювенильный
пародонтит: десна отечная, гиперемированная, кровоточит при зондировании; глубокие пародонтальные карманы с экссудацией ; подвижность зубов. При рентгенологическом обследовании определяется вертикальная деструкция костной ткани альвеолярного отростка, костные карманы. К шести годам пациент теряет все зубы. После
прорезывания постоянных зубов — ситуация повторяется.
94.
Гистоцитоз Х — группа заболеваний неизвестной этиологии,объединяющим патоморфологическим признаком которых является
наличие гистиоцитарных разрастаний , скопление эозинофилов,
лимфомакрофагальной инфильтрации. Различают локализованные и
диффузные (диссеминированные) формы гистоцитоза Х.
К локализованным относится эозинофильная гранулема. Наблюдается у
детей и взрослых, в клинике встречается гингивит, пародонтальные
карманы, подвижность зубов. В ранних стадиях болезни проявления в
полости рта часто бывают первыми и единственными симптомами.
Рентгенологически определяются остеопороз и рассасывание костной
ткани на ограниченном участке (соответственно зубу, в области которого
локализуется гранулема) с выраженной компенсаторной реакцией (зона
склероза по периферии очага разряжения).
К диссеминированным формам гистиоцитоза относятся болезни
Летерера–Сиве и Хенда–Шюллера–Крисчена, чаще встречающиеся у
детей .
95.
Болезнь Летерера–Сиве в развивающей ся стадии характеризуетсялихорадкой , бледностью кожи, адинамией , похуданием и потерей
аппетита, гепатоспленомегалией .
В полости рта отмечаются явления хронического генерализованного
пародонтита с прогрессирующим рассасыванием костной ткани.
Рентгенологически остеопороз, диффузная резорбция межзубных
костных перегородок и очаговая — тела челюсти.
96.
Болезнь Хенда–Шюллера–Крисчена сопровождается несахарнымдиабетом, экзофтальмом, опухолевидными образованиями в
костяхчелюстей , задержкой в росте и развитии. В полости рта
наблюдается картина генерализованного пародонтита.
Рентгенологически — деструкция альвеолярной кости.
97.
Болезнь Дауна — проявляется задержкой роста и олигофренией .В полости рта выявляют: увеличенный , складчатый , географический
язык; зубочелюстные деформации, высокое сводчатое нёбо, гипоплазию твердых тканей зубов, задержку их прорезывания. Со стороны
пародонта клиническая картина соответствует агрессивному генерализованному пародонтиту: гипертрофический гингивит разной степени тяжести, пародонтальные карманы с экссудацией , подвижность
зубов и их выпадение. На рентгенограмме: деструкция костной ткани
альвеолярного отростка смешанного характера, костные карманы.
98.
Состояние пародонта на фоне сахарного диабета.При сахарном диабете отмечаются нарушения углеводного,
белкового, липидного обмена, развитие специфических
диабетических микроангиопатий (утолщение базальной мембраны
концевых отделов сосудистого русла), снижение функциональной
активности и хемотаксиса полиморфноядерных лейкоцитов, что и
способствует прогрессированию заболевания пародонта.
Клиническая картина пародонтита в определенной мере связана с
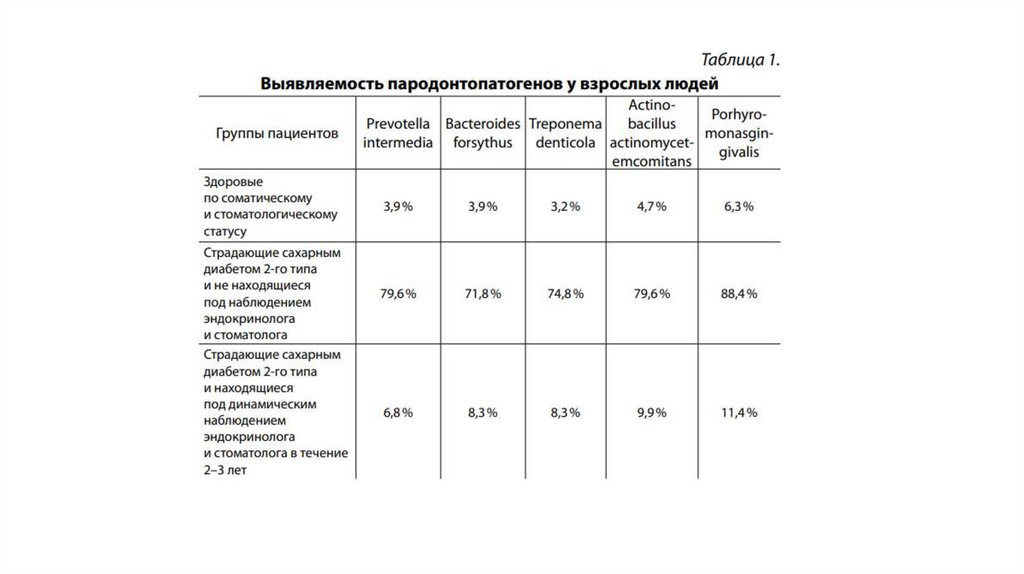
особенностями микрофлоры пародонтальных карманов. У
взрослых пациентов, страдающих сахарным диабетом, в
пародонтальных карманах наиболее часто выявляются B.
intermedius. B. gingivalis, W. recta. Присутствие глюкозы в
пародонтальных карманах является отягощающим фактором, так
как она служит питательной средой для микроорганизмов.
99.
100.
ПародонтомыК этой группе пародонтальных заболеваний относят все
новообразования, исходящие из тканей пародонта. Большинство
из них лечится в клиниках хирургической стоматологии. К
пародонтологической практике относят фиброматоз, эпулис и
пародонтальную кисту.
Фиброматоз относится к наследственным заболеваниям. Течение
медленное, характеризуется формированием плотных
безболезненных бугристых разрастаний по всему альвеолярному
отростку или в области отдельных зубов. Гистологически —
разрастание плотной коллагеновой соединительной ткани.
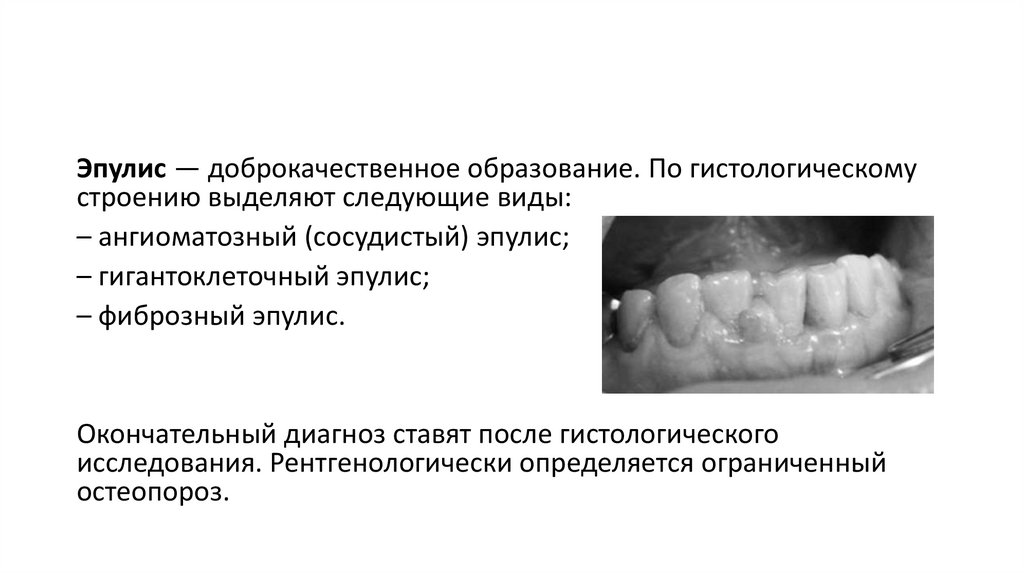
101.
Эпулис — доброкачественное образование. По гистологическомустроению выделяют следующие виды:
– ангиоматозный (сосудистый) эпулис;
– гигантоклеточный эпулис;
– фиброзный эпулис.
Окончательный диагноз ставят после гистологического
исследования. Рентгенологически определяется ограниченный
остеопороз.
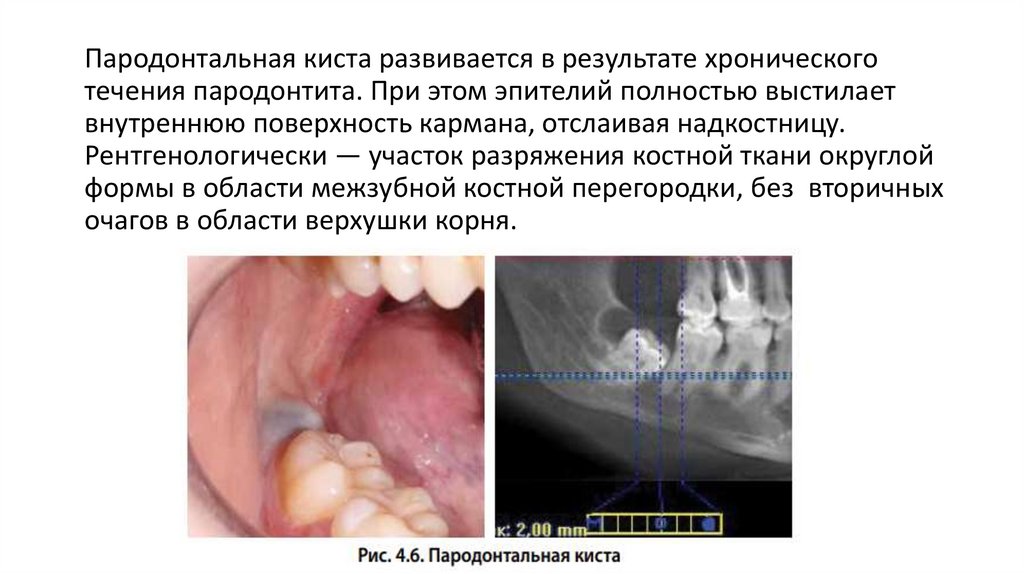
102.
Пародонтальная киста развивается в результате хроническоготечения пародонтита. При этом эпителий полностью выстилает
внутреннюю поверхность кармана, отслаивая надкостницу.
Рентгенологически — участок разряжения костной ткани округлой
формы в области межзубной костной перегородки, без вторичных
очагов в области верхушки корня.
103.
Список литературы1.
Papapanou PN, Sanz M, et al. Periodontitis: Consensus report of Workgroup 2 of
the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases
and Conditions. J Clin Periodontol. 2018; 45(Suppl 20): S162–S170.
https://doi.org/10.1111/jcpe.12946
2.
Timmerman M.F. Untreated periodontal disease in Indonesian adolescents/
Subgingival microbiota in relation to experienced progression of periodontitis. / M.F.
Timmerman, G.A. Van der Weijden, E.M. Arief et al. // J Clin Periodontol. – 2001. – Vol.28.
– P.617-27.
3.
Socransky S.S., Haffajee A.D. The bacterial etiology of destructive periodontal
disease: Current concepta. // J Periodontol. – 1992. – Vol.63. – P.322 -31.
4.
Page R.C. Advances in the pathogenesis of periodontitis: summary of
developments, clinical implications and future directions. / R.C. Page, S. Offenbacher, H.E.
Schroeder et al. // Periodontology. – 1997. – Vol.14. – P.216-48.
5.
Berglundh T., Donati M. Aspects of adaptive host response in periodontitis // J Clin
Periodontol. – 2005. – Vol.32, Suppl 6. – P.87-107.
104.
6.В. В. Зверев, М. Н. Бойченко, В. Н. Царев [и др.]/Медицинская
микробиология : учебник // Москва : Общество с ограниченной
ответственностью Издательская группа "ГЭОТАР-Медиа", 2023. – 656 с. – ISBN
978-5-9704-7331-3. – DOI 10.33029/9704-7331-3-MMIC-2023-1-656. – EDN
TSSYKR.
7.
Loesche W. Dental caries and periodontitis: contrasting two infections that
have medical implications // Infect Dis Clin North Am. - 2007. – Vol.21, N2. – P.471502.
8.
Loe H. Natural history of periodontal disease in man: rapid, moderate and
no less of attachment in Sri Lanka laborers 14 to 46 years of age. / H. Loe, A.
Anerud, H. Boysen et al. // J Clin Periodontol. –1986. – Vol.13. – P.431-40.
9.
Hirotomi T. Longitudinal study on periodontal conditions in healthy elderly
people in Japan. / T. Hirotomi, A. Yoshihara, M. Yano et al. // Community Dent Oral
Epidemiol. – 2002. – Vol.30 (6). – P.409-417.
10.
Стоматологическая заболеваемость населения России. Результаты
эпидемиологического стоматологического обследования населения России /
Э. М. Кузьмина [и др.]. – М.: Изд-во МГМСУ, 2009. – 236 с.
105.
11.Пародонтология : Национальное руководство / Р. А. Айвазова, Л. А. Аксамит,
Л. В. Акуленко [и др.]. – 2-е изд., перераб. и доп.. – Москва : Общество с
ограниченной ответственностью Издательская группа "ГЭОТАР-Медиа", 2018. – 752 с.
– (Национальные руководства). – ISBN 978-5-9704-4365-1. – EDN YMIPQC..
12.
Therapeutic dentistry : Textbook / O. O. Yanushevich, Yu. M. Maximovskiy, L. N.
Maximovskaya, L. Yu. Orekhova. – 3-е издание, переработанное и дополненное. –
Moscow : GEOTAR-Media publishing group, 2021. – 672 p. – ISBN 978-5-9704-5842-6. –
DOI 10.33029/9704-5842-6-THE-2021-1-672. – EDN FJJQIH.
13.
Блашкова, С. Л. Пародонтология. Дисциплина "стоматология". Модуль
"пародонтология". VIII семестр : Учебное пособие для студентов / С. Л. Блашкова, К. Г.
Караков. – Казань : Казанский государственный медицинский университет, 2018. –
104 с. – ISBN 978-5-6042123-2-5. – EDN JQMKWI.
14.
Терапевтическая стоматология: учебник: в 3 ч. / под ред. Г.М. Барера. – М.:
ГЭОТАР-МЕДИА, 2008. – Ч. 2 – Болезни пародонта. – 224с.
15.
Fermin A Carranza, Paulo M. Camargo. The Periodontal Pocket. // Carranza,s
Clinical Periodontology. – 2012. – P. 127-139.
16.
Wines B.D., Hogarth P.M. IgA receptors in health and disease. // Tissue Antigens. –
2006. – Vol. 68 (2). – P. 103-114.
106.
17.Рентгенодиагностика в стоматологии / Н.А. Рабухина, А.П. Аржанцев. – М.:
Медицинское информационное агентство, 1999. – 452с.
18.
Янушевич, О. О. Терапевтическая стоматология : учебник / О. О. Янушевич, Ю. М.
Максимовский, Л. Н. Максимовская, Л. Ю. Орехова. - 3-е изд. , перераб. и доп. - Москва :
ГЭОТАР-Медиа, 2019. - 768 с. - ISBN 978-5-9704-5151-9. - Текст : электронный // ЭБС
"Консультант студента" : [сайт]. - URL :
https://www.studentlibrary.ru/book/ISBN9785970451519.html (дата обращения: 07.11.2024). Режим доступа : по подписке.
19.
Greenstein G., Lamster I. Changing periodontal paradigms: therapeutic implications // Int J
Periodontics Restorative Dent. – 2000. – Vol.14. – P.337–357.
20.
Van Leeuwen M.P., Slot D.E., Van der Weijden G.A. Essential oils compared to chlorhexidine
with respect to plaque and parameters of gingival inflammation: a systematic review. // J
Periodontol. – 2011. – Vol. 82. – P. 174–194
21.
Богатырева Р.М., Слажнева Е.С., Блашкова Е.В., Атрушкевич В.Г. Сравнительный анализ
эффективности хлоргексидинсодержащих антисептических препаратов, применяемых в
пародонтологии и имплантологии. Пародонтология. 2023;28(3):264-275.
https://doi.org/10.33925/1683-3759-2023-850
107.
22.Рациональная фармакотерапия в стоматологии. Руководство для
практикующих врачей/ Под ред. О.О.Янушевича, Е.В.Зорян//.- М.; Литтерра, 2023.464 с.
23.
Орехова Л.Ю., Кудрявцева Т.В., Акулович А.В., Сахарова Е.И. Применение
препарата «Тантум Верде» на пародонтологическом приеме // Институт
Стоматологии. – 2003. – №3(20) – С.58-59.
24.
Маланьин И.В., Попова И.К. Оценка эффективности препарата холисал в
комплексном лечении заболеваний пародонта // Международный журнал
прикладных и фундаментальных исследований. – 2013. – № 6. – С. 71-72.
25.
Feres M. Change in subgingival microbial profiles in adult periodontitis subjects
receiving either systemically-administreted amoxicillin or metronidazole. / M. Feres, A.D.
Haffajee, K. Allard et al. // J Clin Periodontol. – 2001. – Vol.28. – P.597-609.
26.
Mombelli, A., & Walter, C. (2019). Antibiotics in Periodontics . SWISS DENTAL
JOURNAL SSO – Science and Clinical Topics, 129(10), 835-838.
https://doi.org/10.61872/sdj-2019-10-03
108.
27.А. А. Арутюнян, Е. В. Ипполитов, М. А. Саркисян [и др.]. Обоснование
антибактериальной химиотерапии в пародонтологии на основании оценки
антибиотикорезистентности по данным разных методов исследования // Вестник
стоматологии и челюстно-лицевой хирургии. – 2023. – Т. 19, № 1. – С. 170-176. – DOI
10.58240/1829006X-2023.19.1-170. – EDN WCWUFR
28.
.Хайбуллина Р.Р., Герасимова Л.П. Разработка программ реабилитации
пациентов с хроническим генерализованным пародонтитом на основе
физиотерапевтических технологий // Современные проблемы науки и образования. –
2013. – №6.; URL: http://science-education.ru/ru/article/view?id=11821 (дата
обращения: 03.06.2019).
29.
Sayers N.M. Possible potentiation of toxins from Prevotella intermedia, Prevotella
nigrescens and Porphiromonas gingivalis by nicotinine. / N.M. Sayers, J.A. James. D.B.
Drucker et al. // J Periodontol. – 1999. – Vol.70. – P.1269-75.
30.
Scabbia A. Cigarette smoking negatively affects healing response following flap
debridement surgery. / A. Scabbia, K.S. Cho, T.J. Sigurdsson et al. // J Periodontol. – 2001. –
Vol.72. – P. 43-9.






































































 medicine
medicine








