Similar presentations:
Чума. Туляремия
1.
Чума. Туляремия2. План
Определение. Этиология чумы.2. Эпидемиология чумы.
3. Патогенез. Клинические проявления чумы.
4. Дифференциальная, лабораторная
диагностика.
5. Лечение, профилактика, диспансеризация.
6. Туляремия.
1.
3. Чума
Чума – это острое природно-очаговоеинфекционное заболевание, вызываемое чумной
палочкой, передается от грызунов при укусе блох.
Возбудитель относится к роду иерсиний.
Характеризуется геморрагическим воспалением в
органах и тканях.
Проявляется тяжелой интоксикацией, поражением
сердечно-сосудистой системы, местными признаками.
(болезненный конгломерат лимфатических узлов).
Поражением верхних дыхательных путей, развитием
септической формы. Относится к карантинным
инфекциям.
4.
Бактериичумы
5.
Этиология1. Имеет вид палочки с закругленными концами.
2. Неподвижен.
3. Спор не образует.
4. Хорошо сохраняется при низких температурах.
5. Вырабатывает токсин, обладающий высокой
нейротропностью и некротизирующими
свойствами.
6. Микроб вызывает гемолиз эритроцитов и
растворяет фибрин.
6.
Палочка чумы. Мазок из бубона.7.
Эпидемиология1. Источники инфекции – грызуны.
2. Пути передачи:
- трансмиссивный(через укус блох);
- контактный(с инфицированными грызунами
или животными);
- алиментарный;
- воздушно-капельный(от человека к человеку).
3. Восприимчивость к чуме высокая.
8.
Рис.112 Блохи суслика9.
Патогенез3 стадии:
1. Лимфоидный перенос возбудителя (образование
чумного бубона).
2. Бактериемия.
3. Диссеминация по органам.
10. Классификация Руднего
1.2.
3.
Локальные формы: кожная, бубонная, кожнобубонная.
Генерализованные: первично-септическая,
вторично-септическая
Внешне-диссеминированные: первичнолегочная, кишечная.
11. Клиническая картина
Инкубационный период до 6 суток, началовнезапное, озноб.
12. Проявления
1.2.
3.
4.
5.
6.
7.
8.
Явления интоксикации(сильная головная боль, рвота,
мышечная боль).
«Меловой язык».
Петехиальная сыпь.
Поражение сердечно-сосудистой системы.
При кожной форме – карбункул.
При бубонной – бубон (кожа горячая, резкий
болезненный конгломерат, состоящий из нескольких
лимфатических узлов, спаянных с подкожной
клетчаткой).
Пневмония.
Сепсис.
13.
Генерализация инфекционного процесса при бубоннойформе чумы приводит к развитию вторичносептической формы. Температура тела 40`С,
появляются вторичные бубоны. Слизистая ротоглотки
гиперимирована с точечными кровоизлияниями. Язык
меловой. Кровоизлияния на коже, тромбозы, гангрена
кожи пальцев рук и стоп. Гипотония, одышка,
гепатолиенальный синдром, диарея с примесью крови
и слизи. Может наступить летальный исход.
14.
Первично-септическая формаНачинается бурно: артралгии, тошнота, рвота,
температура 39`С. Через несколько часов
присоединяется возбуждение, заторможенность.
Речь невнятная, в рвотных массах примесь крови.
Лицо цианотичное с запавшими глазами,
тахикардия, гипотония. Дыхание частое,
гепатолиенальный синдром, олигоурия, анурия.
15.
Первично-легочная чумаОт заражения до летального исхода 2-6 дней. Сверх
острое начало, озноб. Лихорадка, возбуждение с
буйством, галлюцинациями, бредом. Боль в груди,
одышка, кашель, невнятная речь, шатающаяся
походка. Лицо имеет страдальческое выражение.
Присоединяется острая почечная недостаточность и
геморрагический синдром. В мокроте примесь алой
крови. Без адекватной терапии больные умирают на
3-4 сутки от сердечно-сосудистой и дыхательной
недостаточности.
16.
Вторичная - септическая формаИмеет проявления, что и первичная форма. Она
развивается у больных страдающих кожнобубонной или бубонной формой.
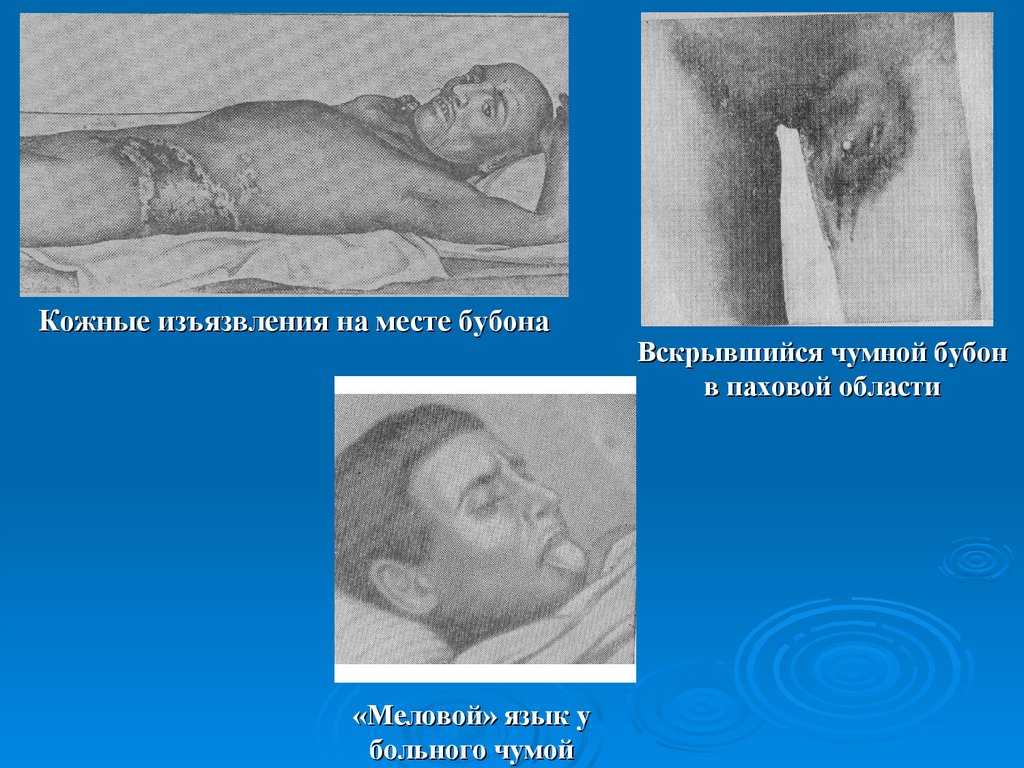
17.
Кожные изъязвления на месте бубона«Меловой» язык у
больного чумой
Вскрывшийся чумной бубон
в паховой области
18.
Мечников с миссией врачей у тела жертвы чумы вМаньчжурии.
1911 г.
19. Дифференциальная диагностика
Сибиреязвенный карбункулРезкая отёчность без выраженной гиперемии
кожи, феномен студневидного дрожания отёчных
тканей, наличие дополнительных пузырьков
вокруг струпа.
20.
ТуляремияЯзвы менее болезненны с мало выраженной
воспалительной реакцией часто сопровождаются
лимфангитом.
21.
Бубонная форма туляремииОтсутствует спаянность лимфатических узлов друг с
другом. Лимфоузлы подвижны, малоболезненны.
22. Острые гнойные лимфадениты
Выраженные явления воспаления в местевходных ворот инфекции, общее состояние не
нарушается.
23. Крупозная пневмония
Общее: острое начало, потрясающий озноб, болив грудной клетке, мокрота с примесью крови.
Отличие: четкие физикальные данные,
постепенное нарастание интоксикации,
герпетические высыпания, односторонняя
гиперемия щеки, густая «ржавая» мокрота.
24.
Гриппозная пневмонияПостепенное развитие, наличие катаральных явлений
в начале болезни, значительные физикальные
изменения в лёгких. (геморрагический отёк)
25.
ДиагностикаНа основании:
1. Клинических данных.
2. Эпидемиологических данных.
3. Лабораторных данных:
- пунктат из бубона;
- отделяемое язвы, карбункула;
- при легочной форме – мокрота, мазок
из ротоглотки;
- при септической – кровь;
- секционный материал.
26.
Лечение1. Основные препараты:
особенно эффективны антибиотики
стрептомицинового ряда (стрептомицин,
дигидрострептомицин, пассомицин, тетрациклин,
окситетрациклин). При кожной форме назначают
бактрим (по 4 таблетки в сутки 7 дней); при легочной
форме: стрептомицин и антибиотики
тетрациклинового ряда, аминогликозиды
(гентамицин).
2. Дезинтоксикационый синдром (альбумин,
реополиглюкин)
3. Для улучшения циркуляции мозгового
кровообращения – трентал.
27.
Противочумный костюмУстройство ватно-марлевой
повязки
28.
Мероприятия, направленные напредупреждение завоза чумы
1.
2.
3.
4.
5.
6.
Санитарная охрана границ.
Подозрительными на чуму должны быть остро
лихорадочные состояния, неустановленного генеза.
Больных обслуживают в противочумном костюме в
боксе.
Контактных помещают в бокс на 6 дней
(профилактика, лечение. Экстренная профилактика в
течении 5 суток - доксициклин 0,1 1 раз в сутки,
мономицин 0,5- 2 г в сутки).
Дезинсекция- уничтожение блох (подворные обходы).
Специфическая профилактика живой чумной
вакциной в/к или п/к, ингаляционно, ревакцинация
через год.
29.
Профилактика1. Предупреждение завоза чумы в страну.
2. Контроль за природными очагами.
3. Выявление подозрительных на чумуостролихорадящие состояния неясного генеза.
4. Сан. просвет работа.
30.
ТуляремияЗоонозное заболевание, протекающее с явлениями
интоксикации, лихорадкой, поражением кожи,
слизистых оболочек и лёгких.
31.
ЭтиологияМелкие коккоподобные палочки, неподвижные.
32.
Эпидемиология1. Источники инфекции:
Основные источники заражения людей в России –
водяные крысы, полевки, домовые мыши, зайцы,
клещи, комары.
2. Механизм передачи:
- контактный;
- алиментарный;
- аспирационный;
- трансмиссивный.
33.
ПатогенезФаза лимфоидного заноса
Токсин попадает в кровь
Диссеминация возбудителя
во внутренние органы.
34.
Формы туляремииКлинические
данные
Путь заражения
Бубонная
Через кожу и слизистые оболочки глаз
Язвенно-бубонная
Через кожу и слизистые оболочки глаз
Глазо - бубонная
Через кожу и слизистые оболочки глаз
Ангинозно-бубонная
Абдоминальная
Через рот
Через рот
Лёгочная
Через дыхательные пути при любом
пути заражения особенно у
ослабленных лиц
Септическая
35.
Клиническая картинаИнкубационный период от 3-7 дней кожно-бубонная
форма туляремии. Воспаление в области входных
ворот инфекции и в регионарных лимфатических
узлах. На месте внедрения возбудителя- зудящее
пятно, в центре- папула-везикула – язва, одновременно
формируется лимфаденит размером 7 см. Лимфоузлы
не спаяны между собой и подлежащими тканями,
умеренно болезненны.
К концу 2-3 недели лимфоузлы некротизируютсяобразуются свищи.
36. Глазо-бубонная форма
При попадании возбудителя наконъюктиву процесс протекает в течении
нескольких месяцев, может привести к
потере зрения.
37.
Ангинозно-бубонная формаОдносторонний тонзиллит и значительное увеличение
регионарных лимфоузлов.
38.
Абдоминальнаяформа
Высокая лихорадка, боль в животе, тошнота, рвота,
понос, иногда кишечное кровотечение.
39.
Легочная формаПризнаки пневмонии, имеет длительное течение с
формированием абсцессов, бронхоэктазий и длится до
2-х месяцев и более.
40.
Первичный аффект при туляремии41.
Вид больногоангинозно-бубонной
формой туляремии.
42.
Осложнения1. Пневмония.
2. Менингит и менингоэнцефалит.
3. Острая сосудистая недостаточность.
43.
Дифференциальная диагностикаБубонная форма чумы
В месте будущего бубона появляется «болевая точка», затем
конгломерат лимфоузлов.
(Передается грызунами).
44. Бубонная форма туляремии
Чаще подмышечные, бубон имеет четкиеконтуры, не спаян с кожей и соседними
лимфоузлами.
Достигает больших размеров и нагнаивается на
третьей неделе болезни. Увлечение лимфоузлов
сохраняется и после выздоровления.
Эпидемиологические данные (контакт с
грызунами).
45. Содоку, болезнь укуса крыс
Острое начало, высокая температура, на местеукуса воспалительный инфильтрат, язва,
лимфангит.
46.
Болезнь кошачьей царапиныЦарапина, реже укус. Инкубационный период 1-2 недели.
На месте царапины→пятно→папула→везикула→
пустула→язва, через 15 дней регионарный лимфаденит.
Увеличивается печень и селезёнка, миокардит.
Увеличиваются лимфоузлы.
47. Опухолевые поражения
Первичный очаг панариций, фурункул,карбункул, воспаление лимфоузлов.
Лимфоузлы плотные безболезненные, кожа
обычной окраски.
В процесс вовлекается несколько лимфоузлов.
Нарастает увеличение лимфоузлов и их
плотность.
48.
Туберкулёзный лимфаденитОбщие
Увеличение шейных и подчелюстных лимфоузлов.
Чаще болеют дети. Заболеванию не предшествует
лихорадка. Свищи длительно не заживают.
49.
ДиагностикаНа основании:
1. эпидемиологических данных;
2. клинических данных;
3. лабораторных данных:
- общий анализ крови;
- общий анализ мочи;
- реакция агглютинации;
- кожно-аллергическая проба;
- биопроба.
50.
Лечение1. Основные лекарственные средства:
- антибиотики (аминогликозиды и тетрациклины).
2. Десенсибилизирующие (астемизол, димедрол).
3. Выбор лекарственных средств:
- интоксикационный синдром;
- острая сердечная недостаточность;
- местное лечение.
51.
Профилактика1. Контроль за природными очагами.
2. Уничтожение грызунов.
3. Специфическая профилактика. (живой
туляремийной вакциной п/к, в/к, накожно)
работников лабораторий, жителей сельской
местности не благоприятной по туляремии,
работников консервных заводов, овоще- и
зернохранилищ, население прибрежных районов, где
водятся андатры, водяные крысы.
52.
Вопросы для самоподготовки1.
2.
3.
4.
5.
6.
7.
8.
9.
Назовите свойства возбудителей чумы.
Как осуществляется передача чумы?
Приведите классификацию клинических форм чумы.
Какие клинические проявления характерны для
локализованных форм чумы?
Чем клинически проявляется первично- септическая
форма, вторично- септической форма, первично- легочная
форма чумы?
Дайте эпидемиологическую характеристику туляремии.
Чем отличается бубонная форма туляремии от чумы?
Дайте характеристику другим формам туляремии исходя из
клинической классификации.
Принципы терапии туляремии.

















































 medicine
medicine








