Similar presentations:
Зәр шығару және еркек жыныс мүшелерінің қабыну аурулары
1.
Қожа Ахмет Ясауи атындағы Халықаралық қазақ-түрікуниверситеті ЖОО кейінгі медициналық білім беру факультеті
ИӨЖ
Зәр шығару және еркек жыныс
мүшелерінің қабыну аурулары.
Алсеитова Айдана
2024ж
2.
жоспарыКіріспе
Пиелонефрит
Паранефрит
Уретрит
Созылмалы простатит
Қуықтың лейкоплакиясы
Қорытынды.
Пайдаланылған әдебиеттер тізімі.
3.
ПиелонефритПиелонефрит – бүйректің түбекшесін,тостағаншаларын, милы және қыртысты затын қамтитын
бейспецификалық-инфекционды қабыну үрдісі.Пиелонефритті дамуына бүйрекке бактерияның
енуіжәне зәрдің зәр жолдары арқылыдұрыс ағуынакедергінің болуы әсер етеді. Микробтар
гематогендік,лимфогендік және зәр жолдары арқылы енеді.
Классификациясы
Бір жақты , екі жақты
Біріншілік, екіншілік
Біріншілік дамитын пиелонефрит деп зәр жолдарында туа біткен кемістік кеселдері жоқ, зәрдің кедергісіз
ағуы бұзылмаған бүйрек қабынуын айтады.
Екіншілік дамитын пиелонефрит деп бұрыннан зәр жолдарының нефроннан бастап, үрпісінің сыртқы
тесігіне дейінгі бөліктерінің бірінде зәрдің ағып шығуына кедергі жасайтын, іштен туа біткен аномалиялары бар немесе функциялық өзгерістері бар бүйректің қабынуын айтамыз.
4.
Бүйрек функциясының жағдайы бойынша – бүйректік созылмалы ауруыныңХалықаралық жіктемесі
- І стадия, ШФЖ (шумақтық фильтация жылдамдығы) – ≥ 90 мл/мин;
- ІІ стадия, ШФЖ – 89-60 мл/мин;
- ІІІ стадия, ШФЖ – 59-30 мл/мин;
- IV стадия, ШФЖ – 29-15 мл/мин;
- V стадия, ШФЖ –15 мл/мин аз
Қауіп-қатерлі факторлар
Макроорганизм тарапынан:
1. Иммундық тапшылық жағдайлары.
2. Тұқым қуалау бейімділігі.
3. Бүйрек дамуы мен несеп шығару жолдарының
ауытқулары, тастар.
Микроорганизмдер вируленттілігі факторлары:
1. Адгезивлығы.
2. Токсикалығы.
3. Госпиталды штамдар.
5.
диагностикалық критерилеріШағымдар мен анамнез:
1. Температураның жоғарылауы.
2. Бел аумағындағы ауырсыну.
3. Макрогематурия эпизоды (ТИН).
4. Әлсіздік, шаршағыштық.
Физикалық тексеру:
1. Интоксикация, қызба
2. Бүйрек прооекциясында пальпация кезінде
ауырсыну.
3. Беттің, тізенің ісінуі.. Тері жабындыларының
бозғылттығы.
Негізгі диагностикалық шаралар тізімі:
1. Жалпы қан анализі.
2. Жалпы зәр анализі.
3. Зәрдің бак. себіндісі.
4. Креатинин, қалдықтық азот, мочевинаны Шварц
формуласы бойынша шумақтық фильтрация жылдамдығын есептеп анықтау:
Инструменталдық зерттеулер:
1. Бүйректі УДЗ: туабіткен даму ақаулары, киста,
тастар.
2. Цистография - қуықтық-зәрағарлық рефлюкс неме
антирефлюксті операциядан кейінгі жағдай.
3. Нефросцинтиграфия – бүйрек паренхимасының
зақымдалу ошағы.
4. Тубулоинтерстициальді нефритте – бүйректің
диагностикалық пункциондық биопсиясы.
Бойы см х коэффициент ТСЖ, мл/мин = ---------------------------------------- Қан креатинині, мкмоль/л
Коэффициент: Жаңа туғандарда 33-40 Жасөспірімге
дейінгі 38-48 Жасөспірімнен кейінгі 48-62 5. Зимницки
бойынша зәр анализ. 6. Бүйрек, қуық, құрсақ қуысы
ағзаларының УДЗ.
6.
Лабораторлық зерттеулер:1. Лейкоцитурия, аздаған протеинурия (β2 микроглобулин).
2. Бактериурия 105 микробты денелер 1 мл зәрде және жоғары.
3. Бүйректің концентрациялы функциясының төмендеуі.
4. Анемия.
Емі
Диета №5, №7
Дəрі-дəрмектік ем: 1. Ингибиторлы қорғалған аминопенициллины: амоксициллин* + клавулон қышқылы - 3
айдан – 12 жасқа дейінгі балаларға тағайындалады, 20-40 мг/кг/тəу 3 рет қабылдауға, - 12 жастан жоғары
балаларға – 375-625 мг тəулігіне 3 рет; ампициллин/сульбактамгназначают 50 мг/кг/тəу 2 рет қабыладуға.
2. II-III-IV буынды цефалоспориндер: - цефотаксим* 1 айдан жоғары балаларға – 50-100 мг/кг/тəу парентералды
2-3 енгізуге; - цефтриаксон* - 20-75 мг/кг/тəу 1-2 енгізуге, цефоперазон* - 50-100 мг/кг/тəу 2-3 енгізуге; цефоперазон* - 50-100 мг/кг/тəу 2-3 енгізуге; - цефуроксим 10-100 мкг/тəу 2 енгізуге; - цефепим *– 2 айдан
жоғары балаларға 50 мг/кг/тəу 3 рет енгізуге; - цефаклор моногидрат 250/5,0 немесе капс. 500 мг. 5 жастан
жоғары балаларға тағайындалады.
7.
ПаранефритПаранефрит — бүйректің айналасындағы майлы клетчатканың
қабынуы. Егерде бүйректің фиброзды капсуласы қабынатын болса
перинефрит деп аталады. Паранефрит стафилококтан, ішек
таяқшасынан және микроорганизмдердің басқа да түрлерінен
болады.
Классификациясы
1) Біріншілік паранефрит толық денсаулық жағдайында пайда болуы мүмкін. Паранефриттің
бұл түрінің шығу тегі көбінесе ағзада әртүрлі іріңді ошақтар (фурункул, панарициялар, флегмон, ангина,
құрсақ және кеуде қуысы мүшелеріндегі әртүрлі іріңді процестер) болған кезде гематогенді жолмен
инфекциялардың енуімен байланысты.
2) Екіншілік паранефрит бүйректің іріңді-қабыну процесі асқыну ретінде пайда болады
8.
1. Жіті паранефрит аурудың бастапқы сатысында тән симптомдары жоқ және дене қызуының 39-40 °С-қадейін жоғарылауынан, қалтырау, әлсіздіктен басталады.. Тек үш-төрт тәуліктен кейін және одан да көп
қарқындылығы әр түрлі бел аймағында ауырсыну
түрінде жергілікті белгілер пайда болады
2. Созылмалы паранефрит жиі жедел паранефриттің нәтижесі болып табылады. Ол жиі бүйрекке
операциялық араласудан кейін (несептің паранефральды талшыққа түсуі), бүйректің урогематоманың
салдарынан жарақаттанған зақымдануынан кейін пайда болады
Этиологиясы
Негізгі қоздырушылары стафилококк, ішек таяқшалары болып есептеледі.
Бүйрек маңына, іріңді қоздырушы микроағза, көбінесе қан арқылы, кез келген іріңдік ошағынан
түседі (баспа бездің іріңдеуі, остеомиелит ауруы, терідегі іріңдік жаралар) т.б. Іріңдік микробтар,
сонымен қатар, тоқ ішектен және сүйектің өзінен лимфа тамырлары арқылы да түсуі мүмкін
9.
ПатогенезіҚабыну үрдісі ісіну, іріңдікке айналу, бүйрек
майының іріңнен ыдырауы кезеңдерінен өтеді.
Ірің, іш пердесінің арты арқылы, арқа еттеріне
тарайды, оны Пти үшбұрышы мен Грюнфельдің
ромбы аудандарының бұлтиғанынан аңғаруға
болады. Сонымен қатар, ірің іш пердесінің
артындағы ұлпа тіндерді итере отырып, көкеттің
астындағы кеңістікке, одан әрі іш құрсағына
жайылып перитонит ауруын қоздыруы мүмкін.
Клиникасы
Аурудың клиникасы жедел басталады, ағзаның
жалпы улану белгілеры ерекше білінеді. Науқастың
дене температурасы қатты көтеріліп, безгек секілді
қалтырап, бей-жай болып, аяқ-қолдың бұлшық
еттері сыздап ауыра бастайды. Кейінірек осы
айтылған клиникалық белгілерге бел төңірегінде
жанға батып, сыздайтын ауру сезімі пайда болады.
Арқа еттерінің қатаюы байқалып, жамбас буыны
деңгейінде аяқ ішке қарай тартылып, бүгіліп қалады..
Диагнозды аурудың алғашқы кезеңдерінде анықтау өте қиын. Бұл кезде, паранефрит ауруынан гөрі
әртүрлі жұқпалы аурулардың диагнозы қойылады. Олардың қатарына сүзек, өкпенің қабынуы, құрт
ауруларын жатқызуға болады. Тек бел арқада қатты қозған ауру сезімі басталғаннан кейін, белдің
қисайып сколиоз болып майысып кеткеннен кейін, жамбас буынынан аяқ ішке қарай бүгілгенінен
кейін, бел арқаның еттері қатайып, іріңдік бар жағының білеуленіп ісінгенінен кейін барып қана
диагноз нақты анықтала бастайды.
10.
диагностикалық критерилеріЖҚА - өте жоғары деңгейде ЭТЖ, нейтрофильді лейкоцитоз, улану белгісі бар нейтрофилдер
табылады.
ЖЗА - талдамасында аз да болса ақуыздың бары анықталады. Бүйректің ауруынан пайда болған
пара-нефрит кезінде зәрден ақуыз да, лейкоциттер де көптеп байқалады. Құрсақ қуысының
жалпылай түсірілген рентген суретінде арқа-бел еттерінің контуры қалыптағыдай бұлдырап көрінеді
және сколиоз анықталады. Егер паранефрит ауруы гематогендік түрде пайда болған болса, онда
бүйректің функциясы хромоцистоскопия және венаға контрастты зат жіберіп жасалған урограмма
кезінде өзгеріске ұшырамайды.
Дифференциалды диагностика омыртқаның туберкулезі кезінде ағатын іріңмен, шолу
рентгенографиясында температура реакциясы болмаған кезде бір немесе бірнеше омыртқаның
деструкциясы анықталғанда жүргізі-леді. Созылмалы паранефритте бел аймағында
пальпацияланатын тығыз, бугристое ісікті дистопиямен, бүйрек ісігімен, гидронефрозбен және т. б.
саралау керек.
11.
Жедел инфильтративті паранефрит кезінде. Емдеу антибиотиктерді тағайындаудан басталады. Грампозитивті флораны анықтау сульфаниламидті препараттармен бірге жартылай синтетикалықпенициллиндерді, макролидтерді, 2-3-ші буын цефалоспориндерді қолдану көрсеткіші ретінде
қызмет етеді. Грамтеріс микроорганизмдерді жою үшін аминогликозидтер мен фторхинолондар
ұсынылады. Бактерияға қарсы препараттарды қабылдау детоксикация, иммуномодуляция және
витаминдік терапиямен толықтырылған.
Жедел іріңді паранефрит кезінде. Инфекция ошағын хирургиялық санитарлық тазарту қажет. Іріңді
кетіру үшін пункциялық дренаж жиі жасалады, сирек-абсцессті кең ашу (лумботомия). Артқы
паранефритпен ауыратын науқастарда бұлшықет аралық қол жетімділік арқылы араласу мүмкін.
Паранефральды қабынуды пионефрозбен біріктіргенде алдымен нефростомия, содан кейін
нефрэктомия жасалады. Операциядан кейін патогеннің түрін ескере отырып, кең спектрлі
препараттармен антибиотикалық терапия тағайындалады.
Созылмалы паранефрит кезінде. Емдеу консервативті және хирургиялық болуы мүмкін.
Тұндырылған іріңді фокус пен пионефроз болмаған жағдайда антибиотиктер әдетте
глюкокортикостероидтармен, сіңіргіштермен, жалпы күшейтетін агенттермен, физиотерапиялық
процедуралармен бірге қолданылады. Абсцесске арналған хирургиялық араласу жедел қабынумен
бірдей принциптер бойынша таңдалады. Талшықты склероз кезінде бүйректің қысылуы
паранефронды кесудің көрсеткіші болып табылады.
12.
Уретрит - бұл уретраның қабынуы, оның негізгі көрінісіуретрадан бөліну және зәр шығару кезінде ауырсыну.
Тип
O
R
E
N
U
C
Категория факторов риска
Не известно/ сопутствующие факторы риска
Примеры факторов риска
Здоровая женщина в пременопаузальном периоде
Половое поведение и использование контрацептивов
Факторы риска рецидивирующей ИМВП,
Дефицит гормонов в постменопаузальном возрасте
но без риска тяжелого исхода
Секреторный тип определенной группы крови
Контролируемый сахарный диабет
Беременность
Мужской пол
Факторы риска вне мочеполовой системы,
Плохо контролируемый сахарный диабет
с риском более тяжелого исхода
Выраженная иммуносупрессия
Болезни соединительной ткани
Недоношенные дети, новорожденные
Клинические признаки почечной недостаточности
Нефропатии с риском более тяжелого исхода
Поликистозная нефропатия
Обструкция мочеточника (камень, стриктура)
Кратковременно установленный катетер
Урологические факторы риска, с риском
Бессимптомная бактериурия
более тяжелого исхода, который можно
Контролируемая нейрогенная дисфункция
устранить во время лечения
мочевого пузыря
Урологическая операция
Постоянный катетер
Длительная уретральная катетеризация
Катетер и не разрешившиеся урологические
Неразрешенная обструкция МВП
факторы риска, с риском более тяжелого
Плохо контролируемый нейрогенный мочевой
исхода
пузырь
13.
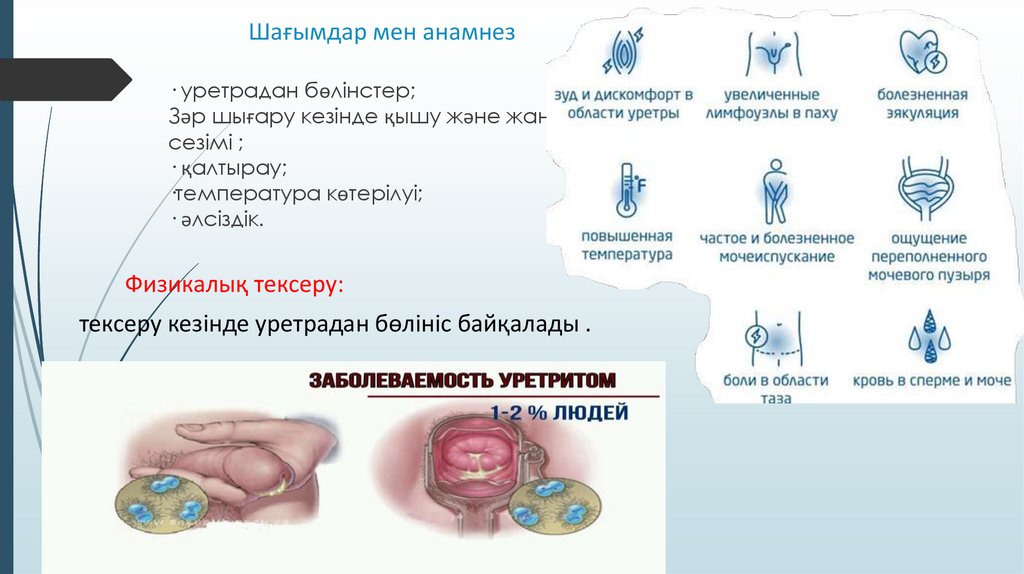
Шағымдар мен анамнез· уретрадан бөлінстер;
Зәр шығару кезінде қышу және жану
сезімі ;
· қалтырау;
·температура көтерілуі;
· әлсіздік.
Физикалық тексеру:
тексеру кезінде уретрадан бөлініс байқалады .
14.
Негізгі:· ОАК;
Зертханалық зерттеулер:
· OAM;
· антибиотиктерге сезімталдықпен зәрді бактериологиялық культура.
Клиникалық және зертханалық деректер ЭТЖ жоғарылауын, мүмкін лейкоцитозды,
лейкоцитурияны және бактериологиялық зәр өсіру кезінде инфекцияның болуын көрсетеді.
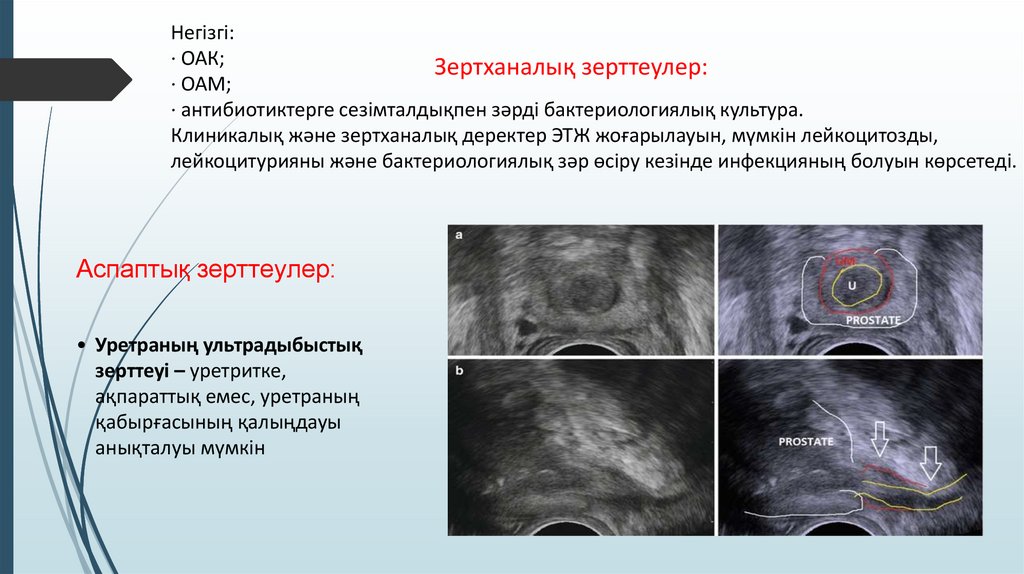
Аспаптық зерттеулер:
• Уретраның ультрадыбыстық
зерттеуі – уретритке,
ақпараттық емес, уретраның
қабырғасының қалыңдауы
анықталуы мүмкін
15.
Дифференциалды диагностикаДиагностика
Дифференциалды
диагностиканың
негіздемесі
Созылмалы бел
остеохондрозының Бел аймағындағы
/ грыжа дискінің
ауырсыну
өршуі
Туберкулезді
цистит
Супрапубикалық
аймақта ауырсыну
Жатыр миомасы,
эндометрит,
Супрапубикалық
сальпингоофарит,
аймақта ауырсыну
аналық без
кистасы
Гонореялық
уретрит
Сауалнамалар
Диагнозды алып тастау
критерийлері
Невропатологтың қарауы, бел
омыртқасының
рентгенографиясы, бел
омыртқасының томографиясы
Ұзақ мерзімді ауру тарихы,
омыртқа жарақаттарының
болуы, қозғалыс кезінде
күшейетін ауырсыну
Зәрдегі туберкулез
микобактериясына талдау,
фтизиатрдың тексеруі
Туберкулезбен
ауыратындармен байланыс,
Бұрынғы туберкулез
Жатырдың және оның
Ауырсыну синдромы мен
қосалқыларының ультрадыбыстық етеккір циклінің арасындағы
зерттеуі, гинекологтың тексеруі
байланыс
Зәр шығару жолының
Зәр шығару кезінде
жағындысынан гонококктарды
уретрадан бөліну, қышу
анықтау
және жану
Дерматовенерологтың тексеруі
Қорғалмаған жыныстық
қатынас
16.
еміЖедел асқынбаған
жеңіл және орташа
ауырлықтағы
циститте 10–14
күндік пероральді
терапия жеткілікті
Уретрит (асқынбаған, қалыпты ағыммен) амбулаториялық деңгейде емделеді.
· диета кесте № 7 немесе 15.
Антибиотик
Доза
Терапияның ұзақтығы
Левофлоксацин
0,5 ауызша 1 рет
7-10 күн
Левофлоксацин
0,75 ауызша 1 рет
5 күн
Ципрофлоксацин
0,5-075 ауызша 2 рет
7-10 күн
Ципрофлоксацин
1 рет 1,0*1 ішінде
5 күн
Антибиотик
Доза
Терапияның ұзақтығы
Амоксициллин квавана
0,5-0,125 ауызша 3 рет
ты
14 күн
Цефиксим
7-10 күн
0,4 ауызша 1 рет
• Анальгетикалық препараттар (кетопрофен 2,0 IM ауырсыну үшін).
• Саңырауқұлаққа қарсы препараттар: флуконазол 150 мг 1 рет перос, интраконазол 100 мг
тәулігіне 1 рет 7-14 күн, фентиконазол 600 мг немесе 1000* мг 1 капсула қынап ішіне бір рет
немесе крем 2% 5 мг күніне 1 рет 7 күн, тербинафин 2 мг5 Күніне 1 рет 7-14 күн (кандидоз
инфекциясы болған кезде).
17.
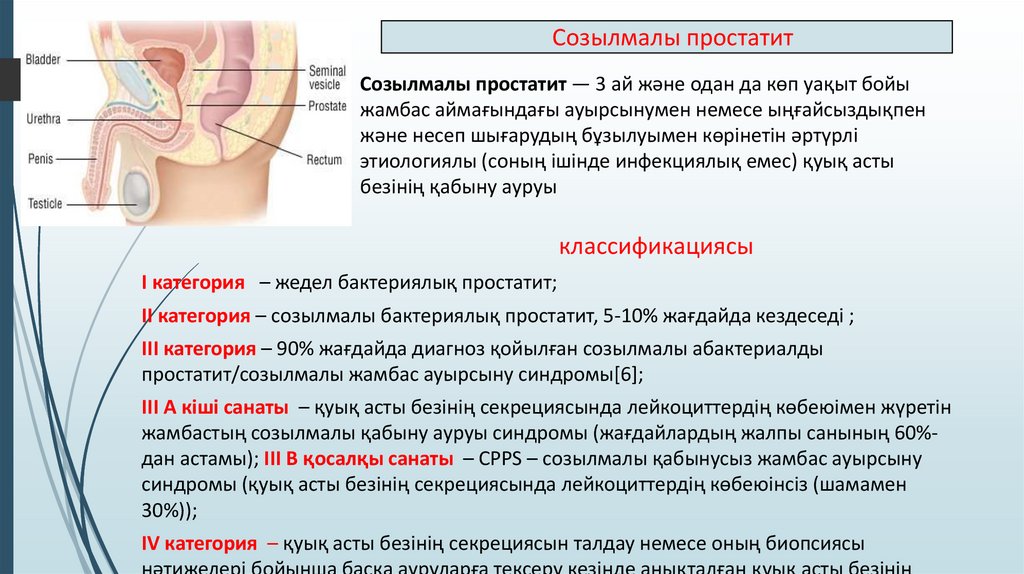
Созылмалы простатитСозылмалы простатит — 3 ай және одан да көп уақыт бойы
жамбас аймағындағы ауырсынумен немесе ыңғайсыздықпен
және несеп шығарудың бұзылуымен көрінетін әртүрлі
этиологиялы (соның ішінде инфекциялық емес) қуық асты
безінің қабыну ауруы
классификациясы
I категория – жедел бактериялық простатит;
II категория – созылмалы бактериялық простатит, 5-10% жағдайда кездеседі ;
III категория – 90% жағдайда диагноз қойылған созылмалы абактериалды
простатит/созылмалы жамбас ауырсыну синдромы[6];
ІІІ А кіші санаты – қуық асты безінің секрециясында лейкоциттердің көбеюімен жүретін
жамбастың созылмалы қабыну ауруы синдромы (жағдайлардың жалпы санының 60%дан астамы); III В қосалқы санаты – CPPS – созылмалы қабынусыз жамбас ауырсыну
синдромы (қуық асты безінің секрециясында лейкоциттердің көбеюінсіз (шамамен
30%));
IV категория – қуық асты безінің секрециясын талдау немесе оның биопсиясы
нәтижелері бойынша басқа ауруларға тексеру кезінде анықталған қуық асты безінің
18.
Амбулаториялық негізде жүргізілетін негізгі (міндетті) диагностикалық зерттеулер:• шағымдарды, ауру тарихын жинау;
• IPSS сауалнамасын толтыру;
• қуық асты безінің секрециясы;
• тік ішекті сандық тексеру;
• қуық асты безінің ультрадыбыстық зерттеуі;
Шағымдар:
• жамбас аймағында 3 айға және одан да көп уақытқа созылатын ауырсыну
немесе ыңғайсыздық;
• ауырсынудың жиі локализациясы перинэя болып табылады;
• ыңғайсыздық сезімі супрапубикада болуы мүмкін;
• шап пен жамбас аймағындағы жайсыздық сезімі;
• ұрық қуысында ыңғайсыздық сезімі;
• тік ішекте жайсыздық сезімі;
• бел-сакрал аймағында ыңғайсыздық сезімі;
• эякуляция кезінде және одан кейін ауырсыну.
19.
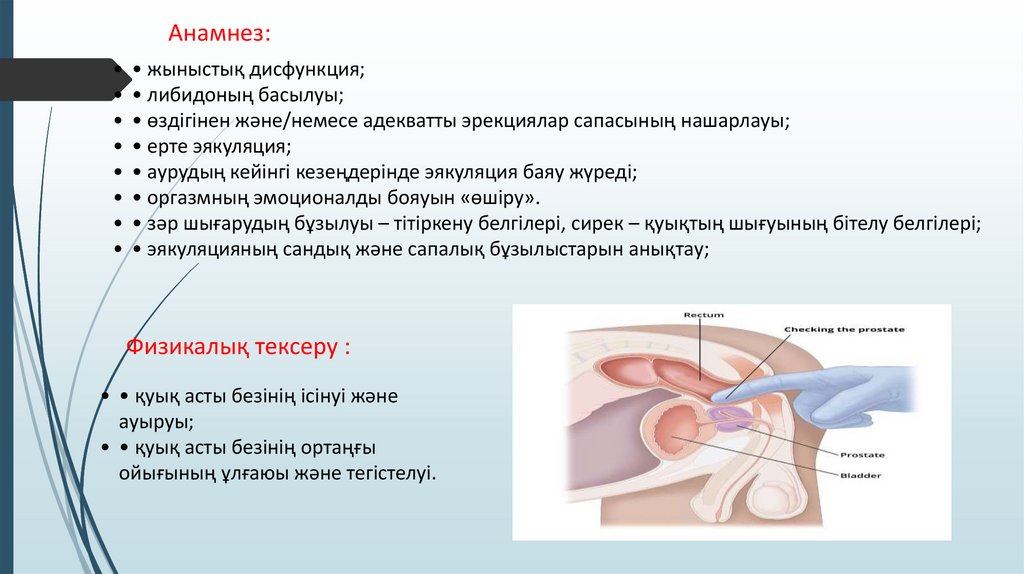
Анамнез:• • жыныстық дисфункция;
• • либидоның басылуы;
• • өздігінен және/немесе адекватты эрекциялар сапасының нашарлауы;
• • ерте эякуляция;
• • аурудың кейінгі кезеңдерінде эякуляция баяу жүреді;
• • оргазмның эмоционалды бояуын «өшіру».
• • зәр шығарудың бұзылуы – тітіркену белгілері, сирек – қуықтың шығуының бітелу белгілері;
• • эякуляцияның сандық және сапалық бұзылыстарын анықтау;
Физикалық тексеру :
• • қуық асты безінің ісінуі және
ауыруы;
• • қуық асты безінің ортаңғы
ойығының ұлғаюы және тегістелуі.
20.
Зертханалық зерттеу• Қуық асты безінің секрециясын микроскопиялық зерттеу:
• • лейкоциттер санын анықтау;
• • лецитин түйірлерінің мөлшерін анықтау;
• • амилоидты денелердің санын анықтау;
• • Труссо-Лаллеманд денелерінің санын анықтау;
• • макрофагтардың санын анықтау.
• Қуық асты безінің секрециясын бактериологиялық зерттеу :
• • аурудың сипатын анықтау (бактериялық немесе бактериалды простатит).
Аспаптық зерттеулер:
Қуық асты безінің трансректальді ультрадыбыстық зерттеуі : дифференциалды диагностика үшін,
аурудың формасы мен сатысын анықтау үшін, кейіннен емдеу курсы бойына бақылау.
УДЗ: қуық асты безінің көлемі мен көлемін, эхоструктурасын бағалау (кисталар, тастар, мүшедегі
фиброзды-склеротикалық өзгерістер, қуық асты безінің абсцессі).
Қуық асты безінің
перифериялық аймағындағы гипоэхоиялық аймақтар простата обыры үшін күдікті.
Рентгендік зерттеулер : қуықтың шығуының бітелуі диагнозымен оның себебін анықтау және
одан әрі емдеу тактикасын анықтау.
Эндоскопиялық әдістер (уретроскопия, цистоскопия): дифференциалды диагностика мақсатында
қатаң көрсеткіштер бойынша жүргізіледі, кең спектрлі антибиотиктермен жабылады.
21.
Уродинамикалық зерттеулер (урофлоуметрия): уретральды қысым профилін анықтау,қысым/ағынды зерттеу,
Жамбас қабатының бұлшықеттерінің цистометриясы және миографиясы : егер қуықтың
шығуына күдік болса, бұл жиі созылмалы простатитпен, сондай-ақ несеп шығарудың
нейрогендік бұзылыстарымен және жамбас бұлшықеттерінің қызметімен бірге жүреді.
Жамбас мүшелерінің MSCT және MRI : простата обырымен дифференциалды диагностика
үшін
емі
Антибактериалды препараттар, антихолинергиялық препараттар, иммуномодуляторлар, NSAIDs,
ангиопротекторлар, вазодилаторлар, простата массажы ұсынылады, сонымен қатар альфаблокаторлармен терапия мүмкін.
ЦипрофлоксацинАуызша (шайнаусыз және сұйықтықтың жеткілікті мөлшерімен) 250 мг (ауыр
инфекциялар үшін - 500-750 мг) күніне 2-3 рет; Ұзартылған пішін күніне бір рет қабылданады. Зәр
шығару жолдарының инфекциялары үшін – 2 дозада тәулігіне 500 мг.
Левофлоксацин-Ауызша: тәулігіне 1 рет 250-750 мг.
Фуразидин-Ауызша, тамақтан кейін, көп сұйықтықпен - ересектерге 50-100 мг күніне 3 рет 7-10
күн, қажет болған жағдайда - курстар арасында 10-15 күн аралықпен қайталап; балалар тәулігіне 3 рет 25-50 мг, бірақ тәулігіне 5 мг/кг артық емес.
22.
Доксициклин-Ауызша қабылдауға мүмкіндігінше тезірек ауысу керек. Ересектерге арналған бастапқытәуліктік доза 0,1–0,2 г (2 дозада қабылдауға болады), содан кейін 9-12 жас аралығындағы балалар –
бірінші күні тәулігіне 4 мг/кг, екінші күні – 2 мг/кг. одан әрі ауыр инфекциялар үшін - 4 мг/кг.
Диклофенак-Ішке, бұлшықетке, көктамырға, тік ішекке. Ең жоғары бір реттік доза 100 мг құрайды.
Ауызша: ересектер – бірнеше дозада тәулігіне 75–150 мг; кешігу формасы – тәулігіне 1 рет (қажет болған
жағдайда – тәулігіне 200 мг дейін).
Пальма жемісінің сығындысы
Ауызша, тамақтан кейін, шайнамай, аз мөлшерде сұйықтықпен, бір мезгілде 320 мг/тәу.
Курстың ұзақтығы 3-6 ай.
Простата сығындысы 5-10 мг, күніне 1 рет, 5-10 күн. Инъекция алдында лиофилизат 1 мл 0,25-0,5% прокаин
ерітіндісінде, 0,9% NaCl ерітіндісінде немесе инъекцияға арналған суда ерітіледі. Қажет болса, курсты
қайталаңыз (1-6 айдан кейін),Ректальды, дәретке 1 суппозиторий немесе күніне 1 рет клизма.
Дротаверин-Ауызша – 0,04–0,08 г күніне 2–3 рет. IM, SC – 2–4 мл күніне 1–3 рет, коликті жеңілдету үшін – 2–4 мл
баяу IV. 6 жасқа дейінгі балалар - күніне 1-2 рет 0,01-0,02 г, 6-12 жас аралығындағы балалар - күніне 1-2 рет 0,02
г.
Карнитин
IV, тамшылатып, баяу (60 тамшы/минуттан аспайды). Қолданар алдында 5-10 мл 10% ерітінді (0,5-1 г) 200 мл
0,9% натрий хлориді ерітіндісінде сұйылтылады.
23.
Хирургиялық араласу стационарлық жағдайда жүзеге асырыладыТрансуретральды инцизия 5, 7 және 12 сағатта .
Көрсеткіштер:
емделушіде қуықтың шығуының бітелуінің клиникалық көрінісі бар
қуық асты безінің фиброзы болса, стационар жағдайында
жүргізіледі.
Трансуретральды резекция
Көрсеткіштер:
калкулезді простатит үшін қолдану (әсіресе орталық, өтпелі және
периуретральды аймақтарда консервативті емдеуге болмайтын
тастар локализацияланған кезде).
Шәует туберкулезінің резекциясы .
Көрсеткіштер:
қуық асты безінің эякуляциялық және шығару жолдарының
бітелуімен жүретін тұқымдық туберкулездің склерозымен
24.
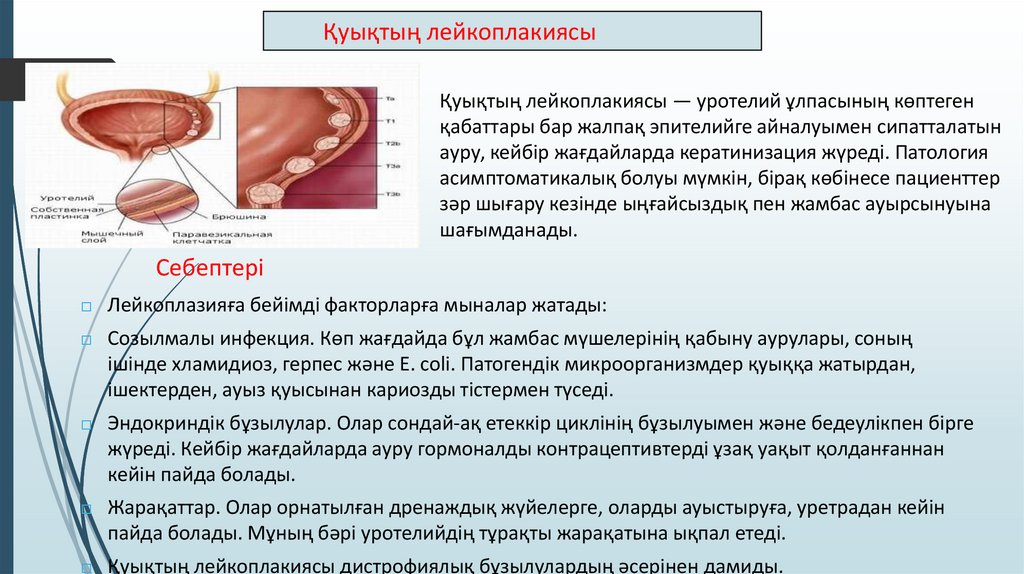
Қуықтың лейкоплакиясыҚуықтың лейкоплакиясы — уротелий ұлпасының көптеген
қабаттары бар жалпақ эпителийге айналуымен сипатталатын
ауру, кейбір жағдайларда кератинизация жүреді. Патология
асимптоматикалық болуы мүмкін, бірақ көбінесе пациенттер
зәр шығару кезінде ыңғайсыздық пен жамбас ауырсынуына
шағымданады.
Себептері
Лейкоплазияға бейімді факторларға мыналар жатады:
Созылмалы инфекция. Көп жағдайда бұл жамбас мүшелерінің қабыну аурулары, соның
ішінде хламидиоз, герпес және E. coli. Патогендік микроорганизмдер қуыққа жатырдан,
ішектерден, ауыз қуысынан кариозды тістермен түседі.
Эндокриндік бұзылулар. Олар сондай-ақ етеккір циклінің бұзылуымен және бедеулікпен бірге
жүреді. Кейбір жағдайларда ауру гормоналды контрацептивтерді ұзақ уақыт қолданғаннан
кейін пайда болады.
Жарақаттар. Олар орнатылған дренаждық жүйелерге, оларды ауыстыруға, уретрадан кейін
пайда болады. Мұның бәрі уротелийдің тұрақты жарақатына ықпал етеді.
Қуықтың лейкоплакиясы дистрофиялық бұзылулардың әсерінен дамиды.
25.
Патогенез• Қабыну процестері жергілікті және жалпы иммунитеттің нашарлауына әкеледі, нәтижесінде
патогендік және шартты патогендік микрофлора органның шырышты қабығына оңай енеді.
Тұрақты инфекциямен метаплазия бірте-бірте дамып, талшықты тін пайда болады. Кейбір
жағдайларда көп қабатты эпителий мембранасының кератинизациясы орын алады.
Классификациясы
Кератизацияланбайтын. Везикальды үшбұрышта дамиды және қалыпты болуы мүмкін.
Симптомдар пайда болған кезде эстрогендер тағайындалады.
Кератизацияланатын. Бұзылу механикалық зақымданумен және тітіркенумен байланысты.
Ерлерде пайда болуы мүмкін.
Патологиялық процесс үш кезеңге бөлінеді. Біріншісінде өтпелі эпителийде тек
гистологияда көрінетін метапластикалық өзгерістер болады. Екінші кезеңде эпителийдің
өзгеруі жалғасуда, цистоскопияда көрінетін органның шырышты қабатында тақта пайда
болады. Үшінші кезеңде бүкіл шырышты қабық процеске қатысады, қабыну процесі
органның қабырғаларының қалыңдауы және қан тамырларының кеңеюі түрінде
байқалады.
26.
Симптомы• іштің төменгі бөлігіндегі тұрақты ауырсыну.
• Тұрақты зәр шығару (сағатына бес рет).Зәрдегі қан.
• Невроздар мен ұйқысыздықпен бірге жүретін өмір сапасының нашарлауы.
Диагностикасы
қан мен зәрдің жалпы клиникалық зерттеулері (бұл ауруға байланысты қанда патологиялық өзгерістер
анықталмайды, зәрде лейкоциттердің деңгейі жоғарылауы мүмкін, эритроциттер мен бактериялар
анықталуы мүмкін); Жыныстық гормондардың деңгейін анықтау үшін қан сынағы (әйелдерде);
қоздырғышты тексеру және оның микробқа қарсы агенттерге сезімталдығын анықтау үшін қоректік ортаға
зәрді өсіру;
Қуықтың және зәр шығару жүйесінің басқа органдарының ультрадыбыстық зерттеуі (ілеспе патологияны
болдырмауға көмектеседі, бірақ лейкоплакияға қатысты оның ерекше диагностикалық мәні жоқ);
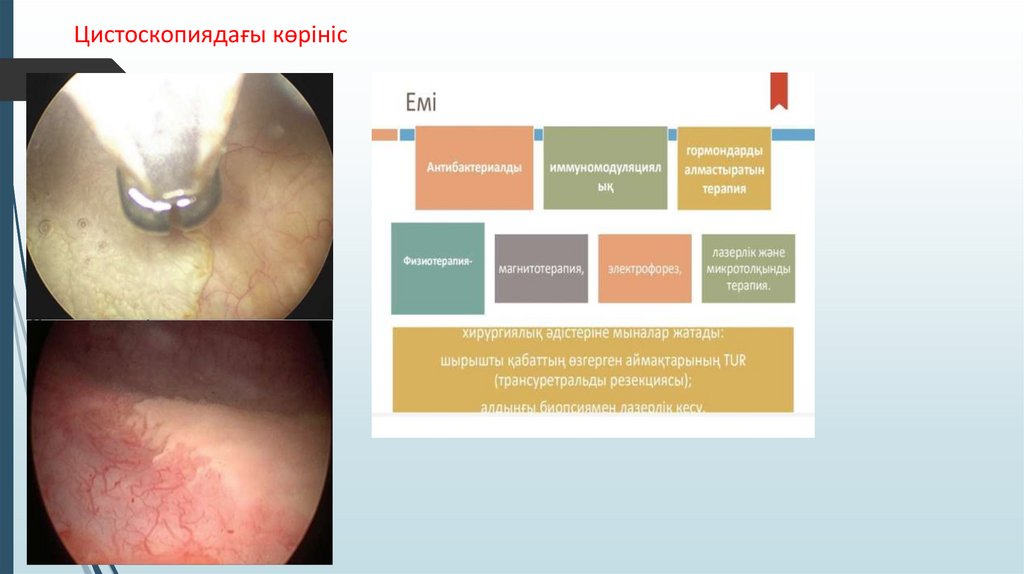
Цистоскопия (эндоскопты қолдану арқылы жүзеге асырылатын ең ақпараттылық әдіс; дәрігер қуықты ішкі
жағынан өз көзімен тексеріп, органның қабырғасындағы ақшыл ошақты - кератинді эпителий аймақтарын
анықтайды);
өзгерген тіндердің биопсиясы (цистоскопия кезінде жүзеге асырылады; алынған материал жасушалар
құрылымының микроскопиялық ерекшеліктерін зерттеу, онкопатологияны болдырмау және процестің
сатысын анықтау үшін гистологиялық диагностикаға жіберіледі).
27.
Цистоскопиядағы көрініс28.
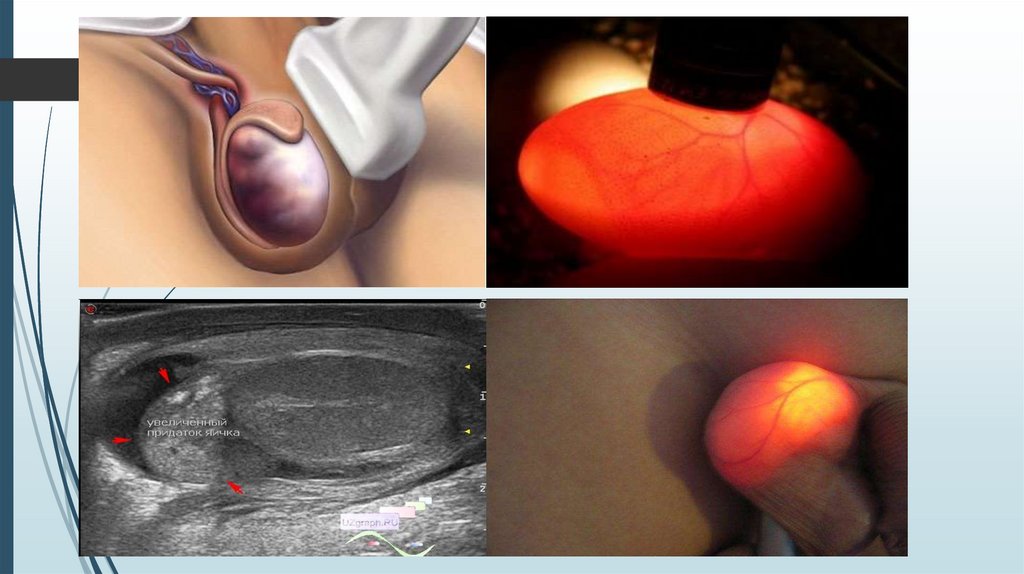
Эпидидимит- эпидидимистің қабынуы,көбінесе инфекцияның гематогендік жолмен
эпидидимиске енуіне байланысты жұқпалы
аурулардың асқынуы ретінде дамиды (тұмау,
тамақ ауруы, пневмония және т.б.).
Орхит-аталық бездің қабынуы, әдетте
жұқпалы аурулардың асқынуы ретінде
пайда болады, ең алдымен тұмау, паротит,
бруцеллез, ревматикалық полиартрит,
сүзек, пневмония және т. б.
29.
Диагностикалық алгоритм:Клиникалық жіктелуі
1. Спецификалық инфекциялық аурулар:
· гонорея;
· трихомоналар;
· туберкулез;
2. Бейспецификалық инфекциялық:
· бактериялық;
· вирустық;
· микоплазма;
хламидиоз;
3. Некротикалық-инфекциялық:
· қосалқылардың бұралуы, некроздануы;
· аталық бездің толық емес бұралуы;
4. Гранулематозды: тұқымдық гранулемадан туындаған;
5. Травматикалық;
6. Тұрақты;
7. Аурудың ағымы бойынша:
· жедел (серозды және іріңді);
· созылмалы;
· қайталанатын.
30.
ДиагностикасыШағымдары мен анамнезі:
· эпидидимис аймағындағы және аталық бездің өзінде ауырсыну;
· жалпы әлсіздік; төмен дәрежелі қызба; безгек.
Физикалық тексеру: эпидидимисті пальпациялағанда және аталық бездің өзі ауырсынады
және ұлғайған.
Зертханалық зерттеулер: ТАМ-да ЭТЖ жоғарылауы, мүмкін лейкоцитоз, терминалды
лейкоцитурия.
Аспаптық зерттеулер:
· Жұмыртқа мүшелерінің УДЗ – тығыздалған және ұлғайған эпидидимис және гетерогенді
эхоструктурасы бар аталық бездің өзі, аталық бездің мембраналарында сұйықтықтың
немесе іріңнің болуы мүмкін;
· Диафаноскопия – аталық бездің мембраналарында сұйықтықтың немесе бұлыңғыр
заттардың болуы.
31.
32.
Дәрілік ем:1. Лорин-Эпштейн бойынша новокаинді блокада;
2. Цефалоспоринді антибиотиктер – Цефтриаксон 1 г * 2 рет тәулігіне, 7–10 күн ішінде IM
(антибиотикалық профилактика амбулаториялық деңгейде ұсынылады:
Цефтриаксон 1 г * 2 рет күніне, 7–10 күн ИМ немесе Ципрофлоксацин 500 мг тәулігіне 2 рет. , 7–10 күн
ішінде);
3. Ауырсынуды басатын дәрілер (Кетопрофен 2,0 ІМ ауырсыну, Дротаверин 2,0 ІМ);
4. Саңырауқұлаққа қарсы: флуконазол 150 мг 1 рет
Хирургиялық ем:
· Бергман немесе Винкельман операциясы.
· Эпидимектомия.
· Орхиэпидидимектомия .
33.
пайдаланылған әдебиеттер тізіміҚазақстан Республикасы Денсаулық сақтау министрлігінің клиникалық хаттамалары
Антибактериальная терапия инфекций мочевыводящих путей у детей. Практическое
руководство под редакцией Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова; Москва,
2000.
Лопаткин Н.А., Перепанова Т.С. Урологиядағы ұтымды фармакотерапия: Жинақ. М.:
Литера, 2015. 448 б.
Перепанова Т.С., Козлов Р.С., Руднов В.А. Синяква Л.А. Микробқа қарсы терапия және
бүйрек, зәр шығару жолдары және еркек жыныс мүшелерінің инфекцияларының алдын
алу. Федералдық клиникалық нұсқаулар. М., 2015. 72 б.
























 medicine
medicine








