Similar presentations:
Хронический вирусный гепатит
1.
ГЕПАТИТЫ B, C, D2.
ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТХВГ- это хроническое
воспаление печени, вызываемое
гепатотропными вирусами,
продолжающееся без
тенденции к улучшению не
менее 6 месяцев. Случаи ХВГ
обусловлены вирусами
гепатитов B, C, и D
3.
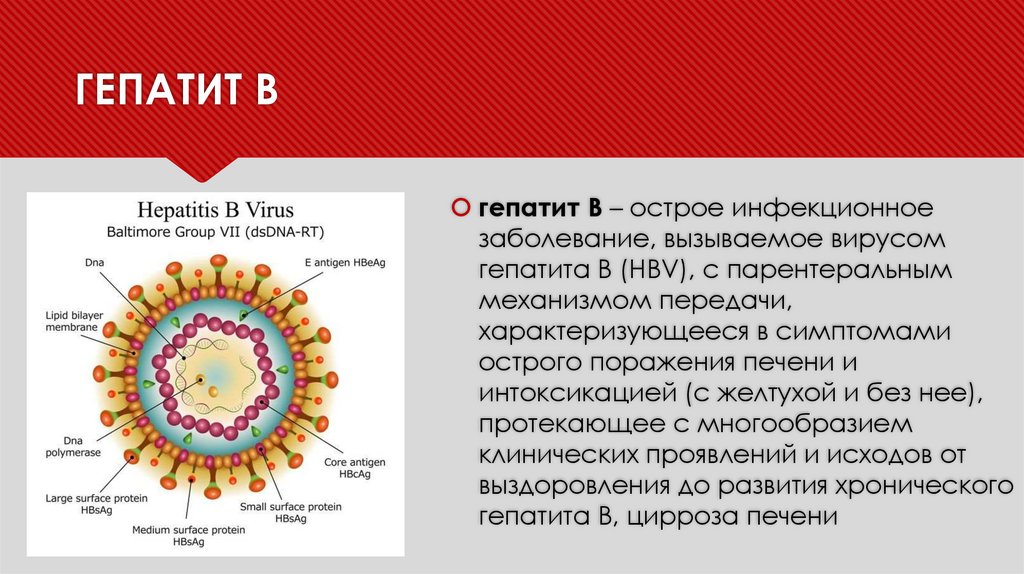
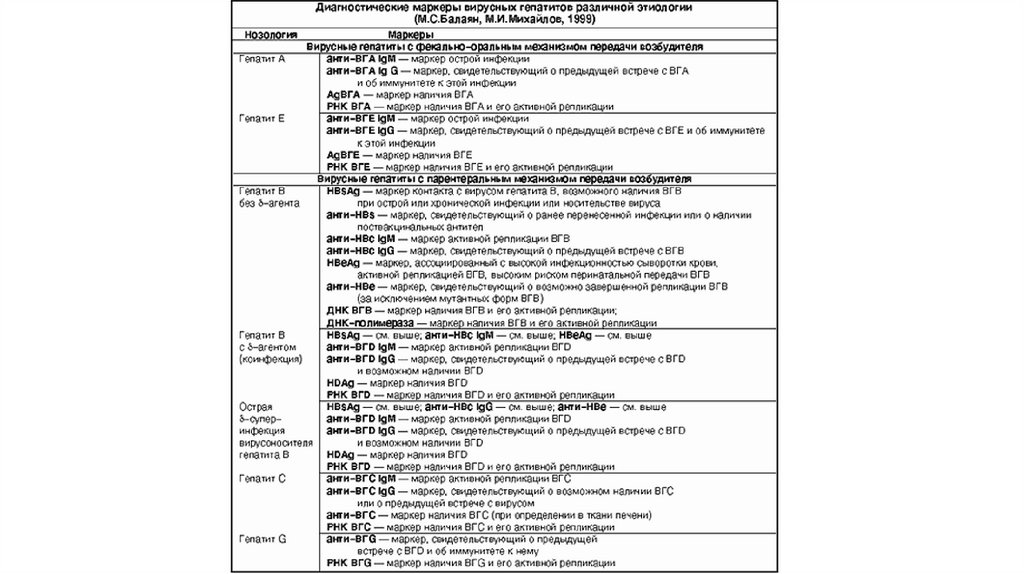
ГЕПАТИТ Bгепатит В – острое инфекционное
заболевание, вызываемое вирусом
гепатита В (HBV), с парентеральным
механизмом передачи,
характеризующееся в симптомами
острого поражения печени и
интоксикацией (с желтухой и без нее),
протекающее с многообразием
клинических проявлений и исходов от
выздоровления до развития хронического
гепатита В, цирроза печени
4.
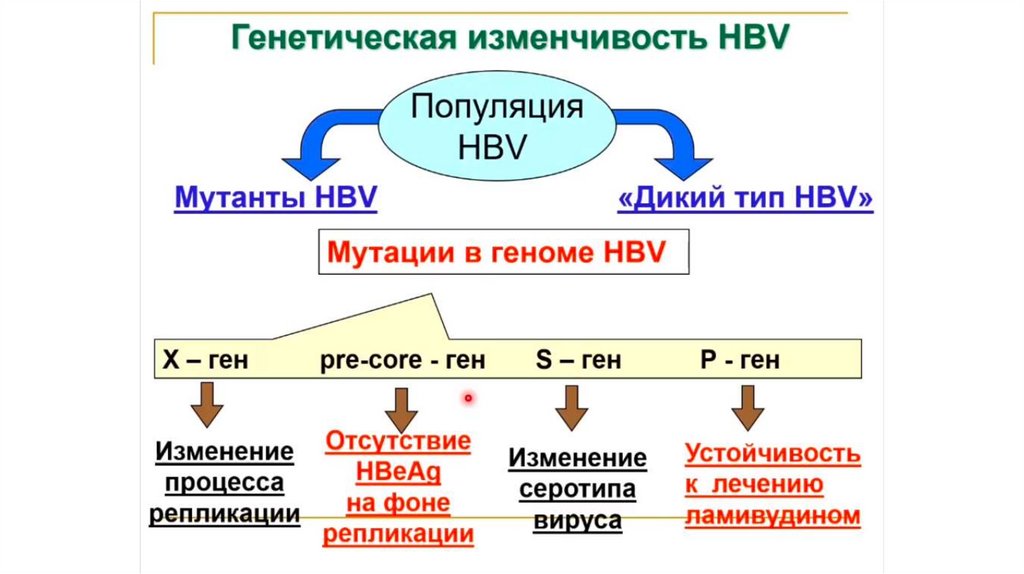
ЭТИОЛОГИЯВозбудитель ВГВ: ДНК вирус гепатита В (HBV),
относящийся к семейству Hepadnaviridae. Выделяют 9
серотипов (A-H). HBV обладает мутационной
изменчивостью, с чем могут быть связаны некоторые
случаи ациклического течения заболевания
HBV отличается высокой устойчивостью в окружающей среде. При 1000С погибает через
30 мин, в холоде сохраняется до 1 года, в замороженном состоянии — 20 лет, в сухой
плазме — 25 лет. Инактивация вируса возможна раствором 2% хлорамина (через 2 ч),
при автоклавировании1200С (гибнет через 45 мин), стерилизации сухим жаром при
1800C (через 60 мин)
5.
6.
ЭПИДЕМИОЛОГИЯГВ является антропонозом
Источниками инфекции при гепатите B являются больные с различными
формами (Вирус у инфицированных лиц содержится в крови, сперме,
вагинальном секрете)
Механизм передачи – гемоконтактный (парентеральный)
Пути передачи: естественные (половой, бытовой, перинатальный) и
искусственные, связанные с парентеральными вмешательствами
Восприимчивость к ВГВ – всеобщая, обусловленная наличием
специфических рецепторов к HBs антигену на гепатоцитах
7.
ПАТОГЕНЕЗВозбудитель проникает в организм человека через
поврежденную кожу или слизистые оболочки
далее с током крови диссеменирует в печень (где
происходит его репликация благодаря рецепторам
HBsAG) Вирус гепатита B не оказывает прямого
цитолитического действия на гепатоциты.
Происходит размгножение вирионов и их антигенов.
Повреждение клеток печени опосредовано
иммунопатологическими реакциями
макроорганизма, что приводит к некрозу
гепатоцитов в паренхиме.
8.
ПАРЕНТЕРАЛЬНЫЕ ВИРУСЫ ГЕПАТИТАХронический (>6 мес)
Острый (<6 мес)
9.
КЛИНИКАПериоды заболевания:
Инкубационный (от момента заражения до появления
симптомов заболевания — 6 нед. до 6 мес)
преджелтушный (продромальный) (3-15 сут)
желтушный (разгара) (10 сут - нед)
Реконвалесценция (до 6 мес)
10.
КЛИНИКА (периоды)Преджелтушный период (продромальный): продолжается 3-15 сут и хаактеризуется
симптомами интоксикации (лихорадка, общая слабость, вялость, апатия,
раздражительность, нарушение сна, снижение аппетита), артралгиями, болями в
правом подреберье. Постепенное начало, зуд кожи, до появления желтухи увеличивается
печень (гепатомегалия); моча тёмная и кал обесцвечивается в последние 2 дня периода;
в крови повышение АЛТ, АСТ, желтушность склер.
11.
КЛИНИКА (периоды)Желтушный период: Продолжается 10 дней –
6 недель, разгар желтухи.
Гепатоспленомегалия, тёмная моча;
Усиливается зуд кожи; желтушные
окрашивание появляется на слизистых
оболочках затем на коже; Симптомы
интоксикации после появления желтухи
усиливаются; Появляется брадикардия, АД
снижено, ослабление сердечных тонов. При
тяжёлых формах развивается угнетение ЦНС
различной степени выраженности,
диспепсический синдром, геморрагический
синдром
12.
КЛИНИКА (периоды)Реконвалесценция: длительный (до 6 мес); Начинается после
исчезновения желтухи, заканчивается после полного клиниколабораторного разрешения заболевания через 3 месяца
после его начала. У пациентов может присутствовать чувство
тяжести в правом подреберье;
13.
КЛИНИКА (степени)Течение может быть лёгким, среднетяжелым, тяжёлым. Для оценки тяжести имеет значение
выраженный синдром интоксикации (который включает общую слабость, адинамию,
деспепсические расстройства, неврологические симптомы, вегето-сосудистые нарушения)
при лёгкой форме незначительное отсутствуют вовсе.
При среднетяжелой форме интоксикация выражена протромбиновый индекс снижается
интоксикация умеренная, желтуха яркая и стойкая.
При тяжелой форме гепатита В выражена, аппетит отсутствует, отмечаются постоянная
резкая тошнота/рвота, выраженная слабость. Больные становятся вялыми, покоят
головокружение, мелькание мушек перед глазами. Приоединяется геморрагический
синдром: кровотечение из носа, кровоподтеки в местах инъекций и т.д. Желтуха обычно
нарастает, в сыворотке крови отмечаются высокое содержание билирубина, резко
повышенная активность ферментов, значительное снижение протромбинового индекса.
Интоксикация, ОПН
14.
ГЕПАТИТ Свирусный гепатит С (ВГС) – это
инфекционное заболевание, вызываемое
РНКсодержащим вирусом гепатита С (HСV),
с парентеральным механизмом передачи, в
клинически выраженных случаях симптомами
острого поражения печени и интоксикацией
(с желтухой и без нее), имеющее
преимущественно хроническое течение с
частым развитием цирроза печени и
гепатоцеллюлярной карциномы.
15.
ЭТИОЛОГИЯВозбудитель ВГС: РНК-содержащий вирус, относящийся к семейству Flaviviridae.
Особенностью HСV является его способность к быстрой замене нуклеотидов, что
приводит к образованию большого числа генотипов, субтипов и мутантных штаммов.
Выделяют 7 генотипов (1-6).
ВГС малоустойчив во внешней среде и к действию
физических и химических факторов. Он
чувствителен к хлороформу, формалину,
действию УФО, при температуре 60С
инактивируется через 30мин, а при кипячении
(100оС) – в течение 2 мин.
16.
ЭПИДЕМИОЛОГИЯИсточник: больной человек или вирксоноситель
Механизм передачи: парентеральный, половой, вертикальный, прямой
Пути передачи: инъекционное введение наркотических средств (наибольший риск),
нанесение татуировок, пирсинга, ритуальные обряды, проведение косметических,
маникюрных процедур с использованием контаминированных НСV инструментов,
переливание крови или ее компонентов, пересадка органов и тканей, процедуры
гемодиализа (высокий риск), парентеральные вмешательства
Вероятность инфицирования новорожденного значительно возрастает при высоких
концентрациях НСV в сыворотке крови матери (7-12%), а также при наличии у нее ВИЧинфекции (14-16%).
17.
ПАТОГЕНЕЗВирус попадает в организм человека вместе с инфицированной
кровью. Непременным условием развития инфекционного процесса
является проникновение HСV в гепатоциты (оказывает цитопатическое
действие), где и происходит его репликация и взаимодействие с
иммунной системой, что затрудняет реализацию адекватного
иммунного ответа. Взаимодействие организма с HCV–
иммунопатологический процесс.
Из-за того, что антигенный состав вирусной частицы схож с
антигенным составом гепацитов, происходит аутоиммунное
поражение гепатоцитов + прямое мутагенное действие ВГС на
макрофаги.
18.
КЛИНИКАПериоды заболевания:
Инкубационный (6-8 нед)
Преджелтушный(продромальный) период– 4-7 суток
Период паренхиматозного гепатита (желтушный)
Период реконвалесценции (от 3 до 6 мес)
19.
КЛИНИКА (периоды)Инкубационный период: 6-8 недель. Длительность
зависит от пути проникновения вируса, дозы
инфекта и возраста заболевшего. При массивных
гемотрансфузиях он короче.
20.
КЛИНИКА (периоды)Преджелтушный(продромальный) период: 4-7 суток, у отдельных больных до 3х
недель, однако, в 80-90% случаев при остром ВГС желтуха не возникает. Заболевание
характеризуется постепенным началом болезни. Основными симптомами и
синдромами данного периода являются: интоксикационный (гриппоподобный);
астеновегетативный, катаральный, диспептический смешанный
(диспептический+катаральный), артралгический
Однако все симптомы выявлены слабо. При диспептическом синдроме отмечается
снижение аппетита до полного отсутствия, дискомфорт в правом подреберье,
ноющие боли в животе, тошнота, возможны 1-2 кратная рвоты. В отличие от острого
гепатита В крайне редко встречаются интоксикационный, катаральный кратковременное возникновение субфебрилитета и артралгический синдромы
21.
КЛИНИКА (периоды)Период паренхиматозного гепатита (желтушный): начинается
с появлением желтухи симптомы интоксикации сохраняются
или усиливаются, клинические проявления ограничиваются
вялостью, слабостью, снижением аппетита, появлением тяжести
и неприятных ощущений в правом подреберье.
Объективно отмечается выраженная гепатомегалия, чаще всего
без сочетанного увеличения селезенки. Ведущие симптомы и
синдромы этого периода: интоксикация, желтушность кожи и
слизистых, гепатомегалия, спленомегалия, холурия, ахолия.
22.
КЛИНИКА (периоды)Период реконвалесценции: длительность периода от 3 до 6
мес. В этот период происходит полное исчезновение
клинических симптомов заболевания, восстановление
функциональной активности и морфологической структуры
печени, подтверждаемое данными клинико-лабораторного и
инструментального обследования пациента.
23.
КЛИНИКА (степени)Степень тяжести острого ГС зависит
от выраженности и
длительностисохранения
синдромов и симптомов
заболевания.
24.
25.
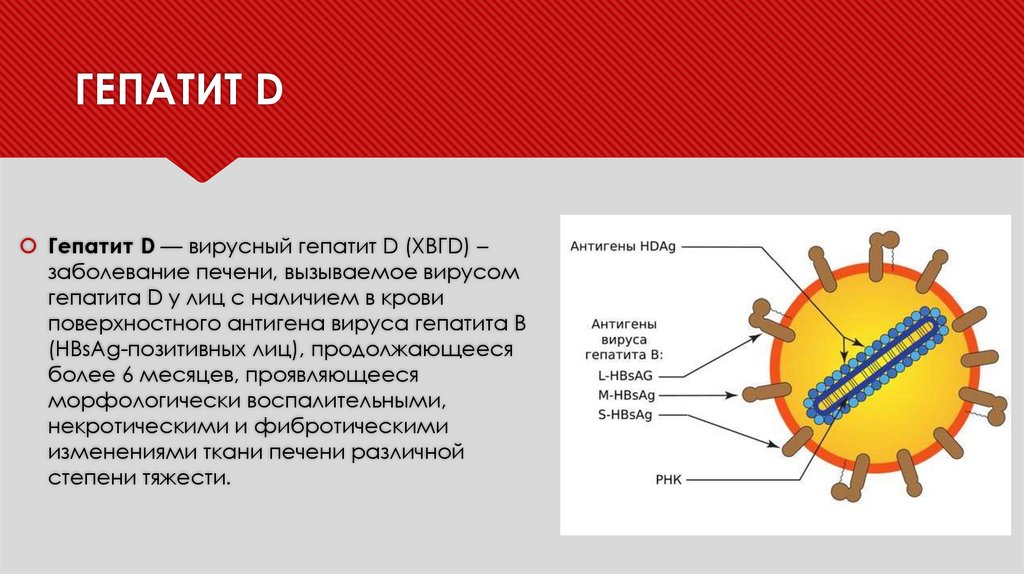
ГЕПАТИТ DГепатит D — вирусный гепатит D (ХВГD) –
заболевание печени, вызываемое вирусом
гепатита D у лиц с наличием в крови
поверхностного антигена вируса гепатита B
(HBsAg-позитивных лиц), продолжающееся
более 6 месяцев, проявляющееся
морфологически воспалительными,
некротическими и фибротическими
изменениями ткани печени различной
степени тяжести.
26.
ЭТИОЛОГИЯВозбудителем заболевания является неполный РНК вирус HDV, принадлежит к роду Deltavirus
(дельтавирусов), обладает высокой инфекциозностью, является дефектным вирусом-спутником
вируса гепатита В (вируса-помощника), требующим наличия поверхностного антигена вируса
гепатита B (HBsAg) для построения оболочки и жизненного цикла (входа в клетку, секреции из
клетки).
27.
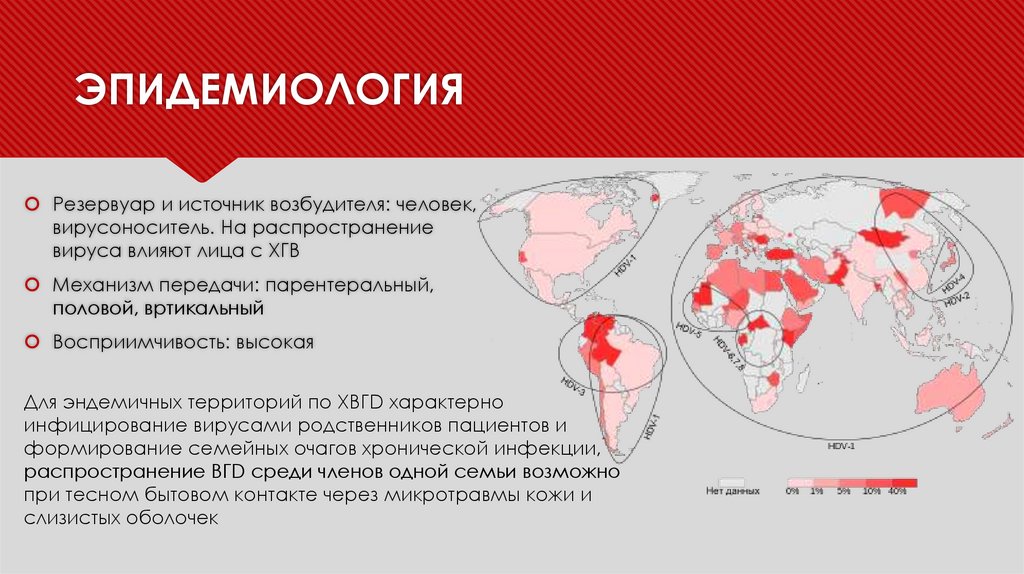
ЭПИДЕМИОЛОГИЯРезервуар и источник возбудителя: человек,
вирусоноситель. На распространение
вируса влияют лица с ХГВ
Механизм передачи: парентеральный,
половой, вртикальный
Восприимчивость: высокая
Для эндемичных территорий по ХВГD характерно
инфицирование вирусами родственников пациентов и
формирование семейных очагов хронической инфекции,
распространение ВГD среди членов одной семьи возможно
при тесном бытовом контакте через микротравмы кожи и
слизистых оболочек
28.
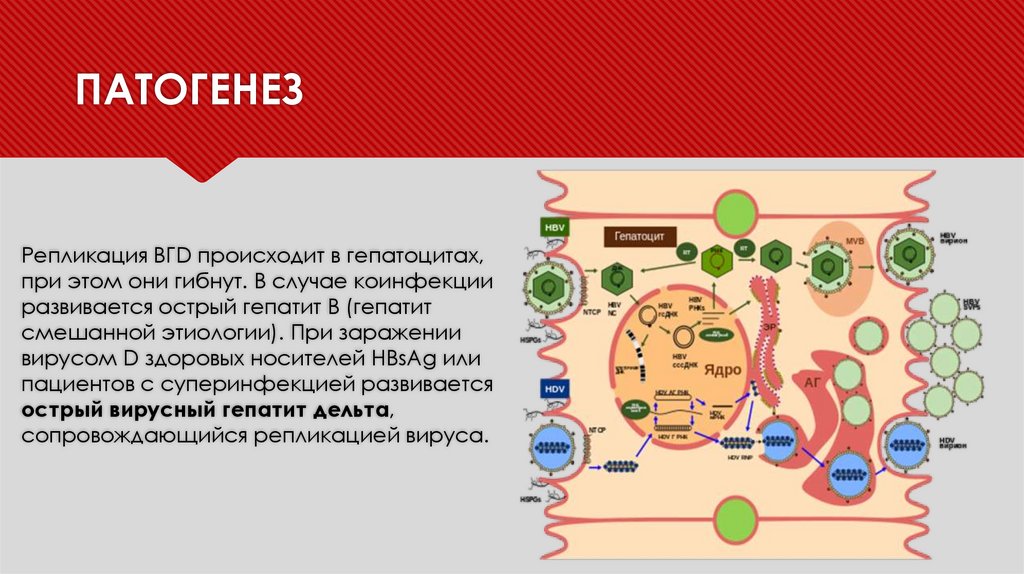
ПАТОГЕНЕЗРепликация ВГD происходит в гепатоцитах,
при этом они гибнут. В случае коинфекции
развивается острый гепатит В (гепатит
смешанной этиологии). При заражении
вирусом D здоровых носителей HBsAg или
пациентов с суперинфекцией развивается
острый вирусный гепатит дельта,
сопровождающийся репликацией вируса.
29.
КЛИНИКАХВГD — наиболее тяжёлая форма хронического вирусного гепатита, угрожающая жизни
пациентов, характеризуется преимущественно быстропрогрессирующим течением со
значительно более быстрым развитием цирроза печени (у 15% пациентов в течение 1-2 лет, у
70% пациентов - в течение 5–10 лет) по сравнению с гепатитом С (у 10-20% пациентов - в течение
20 лет) и В (у 20% пациентов - в течение 5 лет), более высоким по сравнению с ХВГВ риском
развития гепатоцеллюлярной карциномы (в 3-6 раз), трансплантации печени (в 2 раза), смерти
(в 2 раза).
Большая часть пациентов с ХВГD имеют постоянно повышенную активность аминотрансфераз в
крови. Пациенты часто не доживают до развития гепатоцеллюлярной карциномы и погибают от
осложнений цирроза печени, преимущественно от печеночной недостаточности. Значительно
реже наблюдается мягкое течение ХВГD, с медленным прогрессированием
30.
КЛИНИКА (особенности)Преджелтушный период гепатита смешанной (В + D) этиологии характеризуется теми же
симптомами, что и при «чистом» гепатите В (недомогание, слабость, утомляемость,
снижение аппетита, тошнота, артралгии), но, кроме того, характерны боль в правом
подреберье и лихорадка. Продолжительность этого периода меньше, чем при гепатите В (в
среднем 5-6 дней). С появлением желтухи нарастают симптомы интоксикации,
продолжается боль в правом подреберье, суставах и лихорадка. Желтуха интенсивнее и
продолжительнее, активность ферментов высокая, и, в отличие от гепатита В, значительно
повышается тимоловая проба. В сыворотке кров обнаруживаются HBsAg, анти-HBcIgM и
антитела к вирусу дельта анти-DIgM. В 25% случаев при остром гепатите смешанной (В + D)
этиологии наступает смерть от молниеносного гепатита, в остальных случаях происходит
выздоровление.
При заражении вирусом D здоровых носителей HBsAg развивается острый гепатит В,
носящий название «острая дельта- (супер-) инфекция» вирусоносителя гепатита В, который
очень быстро переходит в хронический активный гепатит или осложненный подострой
дистрофией печени, приводящей больных к смерти.
31.
КЛИНИКАПризнаки поражения печени:
Увеличение, уплотнение и болезненность печени; Желтушность кожных покровов и
слизистых;
Телеангиэктазии и пальмарная эритема;
Портальная гипертензия (асцит. спленомегалия);
Аменорея, гинекомастия (нарушение метаболизма половых гормонов в печени)
32.
33.
ДИАГНОСТИКАДанные эпидемиологического анамнеза (указания на
парентеральные вмешательства, контакт с больным, в/в
введения наркотиков в сроки инкуб. периода);
Клиническое обследование (выявление характерной
цикличности болезни и клин.-биохимического синдрома)
Лабораторная диагностика
34.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯОАК: повышение СОЭ, лейкопения менее 4*10^9/л, лимфоцитоз больше 40%)
ОАМ: уробилин
Б/Х: синдром цитолиза (повышение АЛТ АСТ), синдром холестаза (повышение
общего билирубина более 21 мкмоль/л, холестерина более 5.2 ммоль, ЩФ,
глутаминтрансферазы при желтухе), синдром печеночно-клеточной недостаточности
(снижение протромб. индекса, альбумина, холестерина, общего билирубина при
тяжелых формах ХВГ), синдром мезенхнмального воспаления (повышение Ig,
тимоловой пробы, снижение сулемовой пробы)
35.
36.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫОБСЛЕДОВАНИЯ
Анализ кала: снижение содержания или отсутствие стеркобилина из-за
прекращения поступления жёлчи в кишечник; появление стеркобилина в кале в
желтушный период ОВГ - свидетельство разрешения желтухи.
Концентрация в крови а-фетопротеина (скрининг гепатоцеллюлярной карциномы).
Это исследование необходимо проводить в динамике.
37.
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫОБСЛЕДОВАНИЯ
УЗИ печени и селезёнки: характерно
повышение эхогенности паренхимы,
уплотнения по ходу сосудов печени;
Биопсия печени необходима для
оценки степени поражения печени.
Дополнительные методы
обследования:
КТ органов брюшной полости;
ФЭГДС.
38.
ЛЕЧЕНИЕБольные подлежат обязательной
госпитализации в стационар:
Длительный/пожизненный диетический
режим (стол 5)
Острые вирусные гепатиты:
симптоматическое лечение
(дезинтоксикационная терапия,
энтеросорбенты, урсодезоксихолевая
кислота при выр. Холестазе, в тяжелых
случаях ГКС)
Лечение ХВГД не разработано до конца;
Рекомендуется использовать интерферон в
высоких дозах
39.
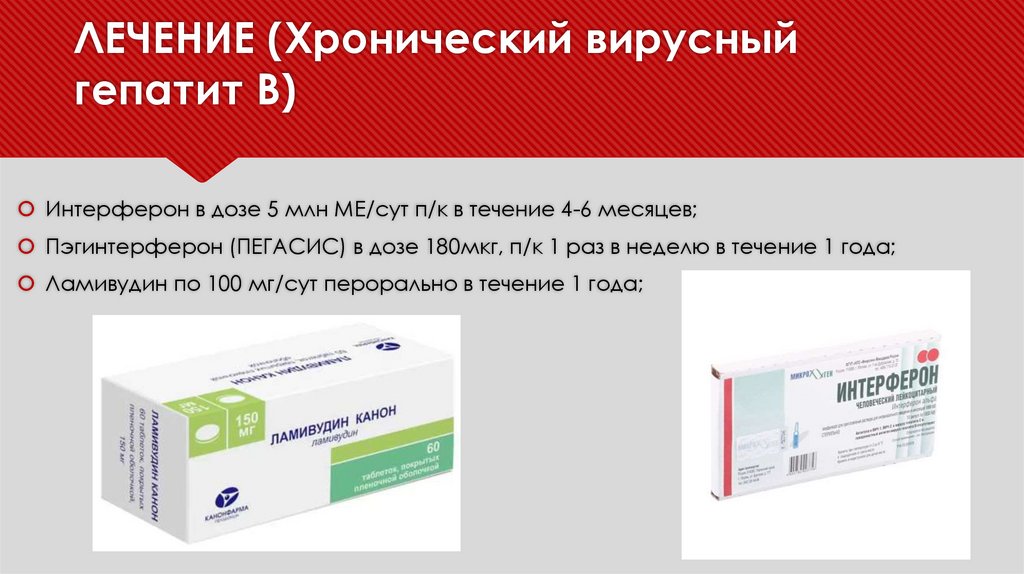
ЛЕЧЕНИЕ (Хронический вирусныйгепатит В)
Интерферон в дозе 5 млн МЕ/сут п/к в течение 4-6 месяцев;
Пэгинтерферон (ПЕГАСИС) в дозе 180мкг, п/к 1 раз в неделю в течение 1 года;
Ламивудин по 100 мг/сут перорально в течение 1 года;
40.
ЛЕЧЕНИЕ (Хронический вирусныйгепатит С)
Комбинированная терапия:
Пэгитерферон 180 мг/кг п/к 1
раз в неделю с рибавирином
Монотерапию проводят при
наличии противопоказаний к
приему риюавирина.
41.
СЕСТРИНСКИЙ УХОДИзмерение АД, ЧДД, пульса, температуры тела;
Ведение необходимой медицинской документации;
Подготовка пациента к лабораторным и
инструментальным методам исследования;
Выполнение назначений врача;
Контроль соблюдения диеты 5;
Смена постельного белья;
Проведение текущей дезинфекции;
Эффективное общение с пациентом с соблюдением
этики и деонтологии.
42.
ПРОФИЛАКТИКАНеспецифическая: соблюдение гигиены, использование СИЗ, санитарно-просветительская
работа с населением
Специфическая: иммунизация вакциной против ГВ до заражения; После заражения
назначается срочная терапия с противовирусными препаратами;
Вакцина от ВГС находится в разаботке
43.
ДИСПАНСЕРИЗАЦИЯПосле заболевания пациенты
состоят на диспансерном учете не
менее 1 года. Проводятся
регулярные осмотры больных с
определением в крови основных
биохимических показателей;
Назначается базисный вариант
лечения.
44.
ПРОТИВОЭПИДЕМИЧЕСКИЕМЕРОПРИЯТИЯ
1. Госпитализация больного;
2. Экстренное извещение в ЦГСЭН;
3. Выявление лиц, контактировавших в зараженным, а также половых
партнеров;
4. За контактировавшими наблюдение 6 месяцев + обследование на наличие
австралийского антигена в крови;
5. При появлении жало берут кровь на аминотранмфеазы;
6. В очаге проводится заключительная дезифекция дез. растворами.
45.
ЦИРРОЗ ПЕЧЕНИЦирро́з пе́чени—
хроническое заболевание
печени,
сопровождающееся
необратимым
замещением
паренхиматозной ткани
печени фиброзной
соединительной тканью, или
стромой.

































 medicine
medicine