Similar presentations:
Внутриутробные инфекции
1.
Внутриутробные инфекцииПодготовили Дербоян М. Е. и Сарксян С. Г. 1.4.22а
2.
Для обозначения группы инфекций со сходнымиклиническими
проявлениями
аббревиатуру TORCH:
используют
Т — токсоплазмоз,
Введение
О — другие (Other) инфекции (сифилис, хламидиоз,
энтеровирусные инфекции, гепатиты А и В, гонорея,
листериоз),
R — краснуха (Rubella),
С — цитомегаловирусная инфекция (Cytomegalia),
Н — герпес-вирусная инфекция (Herpes).
3.
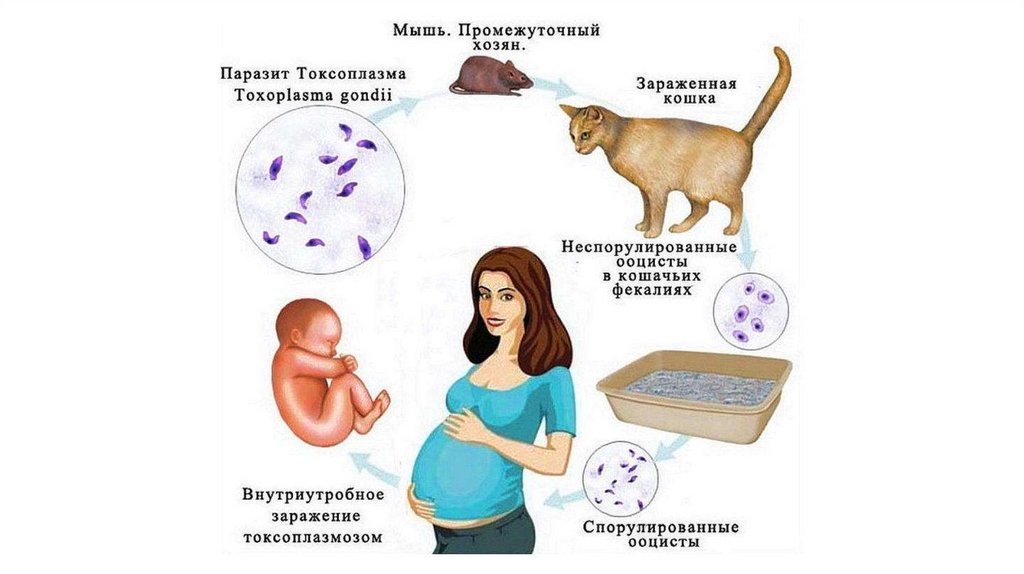
ТоксоплазмозТоксоплазмоз
–
паразитарное
заболевание,
вызываемое облигатным внутриклеточным паразитом
Toxoplasma
gondii, характеризующееся
тесной
зависимостью клинических проявлений и состояния
иммунной системы человека.
Передача инфекции происходит трансплацентарно.
Риск передачи инфекции плоду резко возрастает с
увеличением срока гестации.
4.
5.
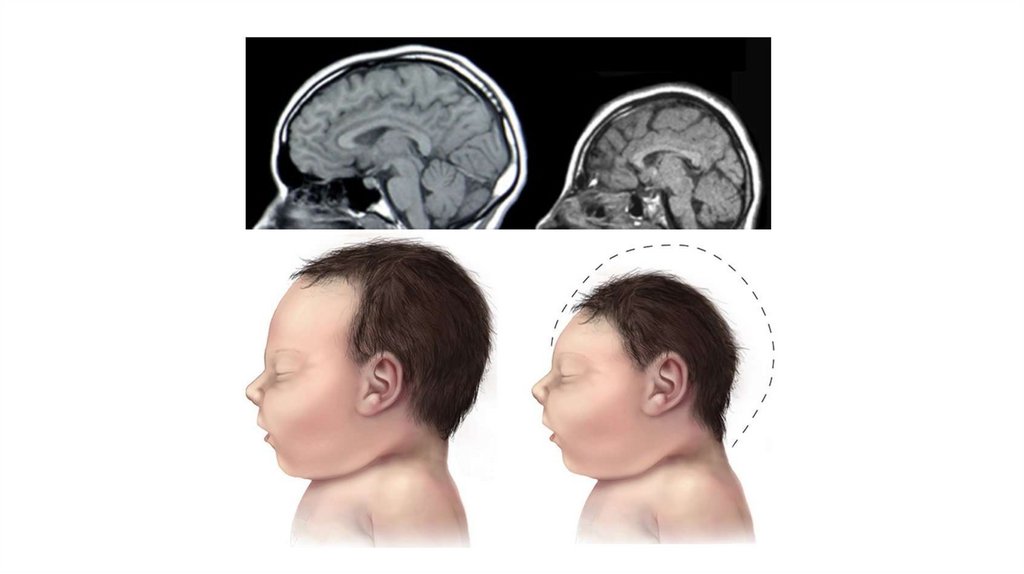
На ранних сроках беременности инфицированиеэмбриона нередко заканчивается его гибелью.
Возможны
аномалии
развития:
анэнцефалия,
анофтальмия, микроцефалия, расщепление верхней
губы, челюсти и нёба и др.
Токсоплазмоз
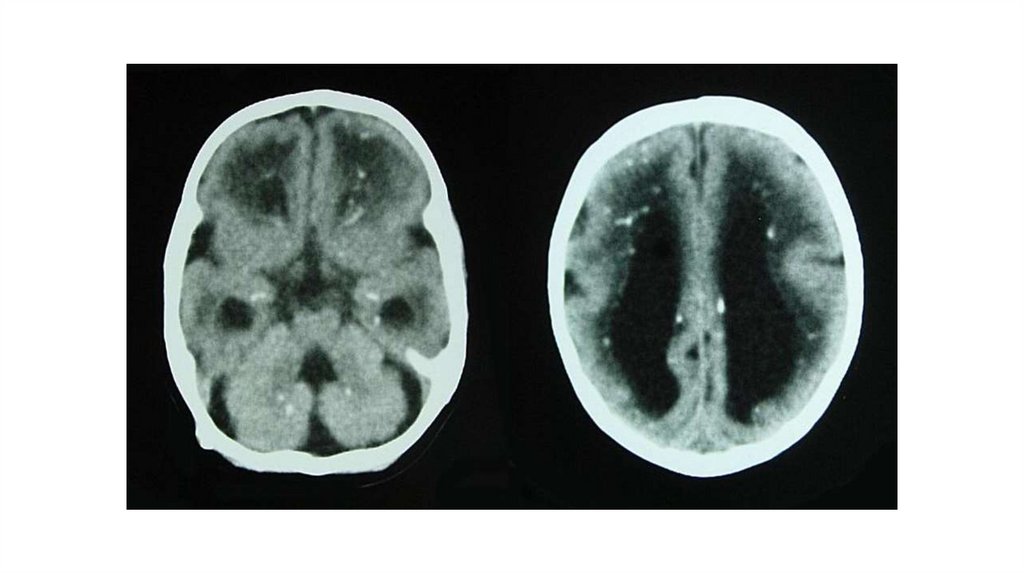
При заражении на более поздних сроках беременности
у новорожденного может наблюдаться характерная
триада симптомов: гидроцефалия, хориоретинит и
менингоэнцефалит
с
внутримозговыми
петрификатами.
6.
7.
Если заражение произошло незадолго до родов, то уплода
возникают
симптомы
висцерального
генерализованного
токсоплазмоза:
гепатоспленомегалия, интерстициальная пневмония,
миокардит и энцефалит.
При
Токсоплазмоз
УЗИ
внутриутробное
поражение
фетоплацентарного комплекса при токсоплазмозе
проявляется плацентомегалией, неиммунной водянкой
плода,
гепатоспленомегалией,
наличием
внутримозговых петрификатов, гидроцефалией.
Лечение
острого токсоплазмоза у беременных
проводится спирамицином, во II—III триместре — в
сочетании с сульфаниламидными препаратами.
8.
9.
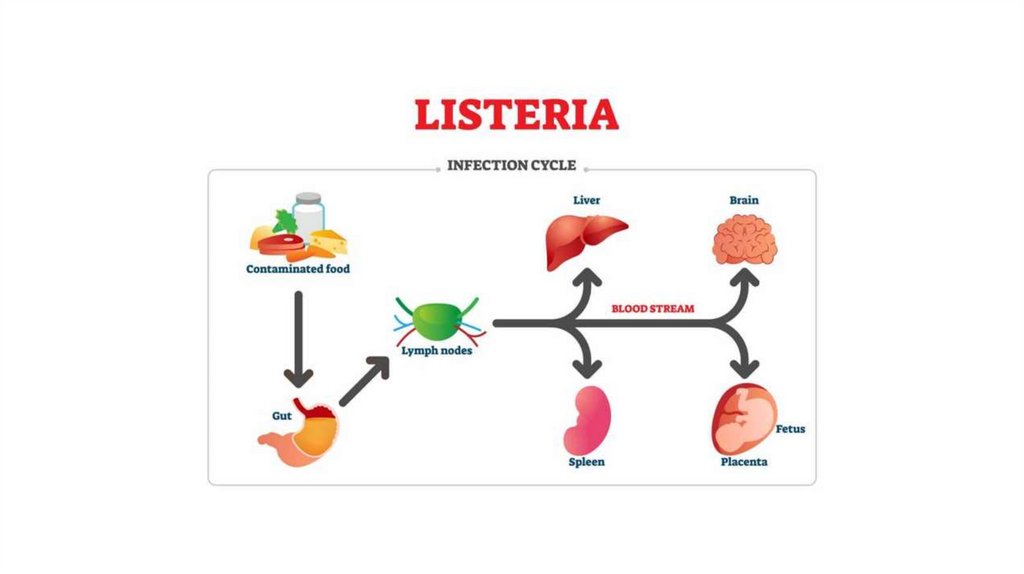
Листериозинфекционная болезнь людей и
животных,
вызываемая
листериями
(Listeria
monocytogenes).
–
Основной путь заражения человека листериозом —
Листериоз
пищевой, возможны и др.
Особое значение имеет способность листерий к
вертикальной передаче от беременной женщины
плоду во время беременности или в процессе родов.
Листерии
могут
быть
причиной
внутрибольничной инфекции, в частности в роддомах.
10.
11.
Листериозможет развиться на любом сроке
беременности, хотя большая часть случаев приходится
на её вторую половину.
Листериоз
Листериоз у беременных протекает либо вообще
бессимптомно,
либо
нетяжело,
со
стёртой
полиморфной симптоматикой, поэтому правильный
диагноз устанавливают нередко ретроспективно, после
гибели плода или новорождённого.
12.
ЛистериозЛистериоз
матери
может
приводить
к
трансплацентарному
заражению
плода, причём
развитие
внутриутробной
инфекции
бывает
достаточно интенсивным, в связи с чем заболевшие
мать и плод «обмениваются» инфекцией: сначала мать
инфицирует плод, затем он вторично заражает мать,
вызывая у неё вторичную волну заболевания в виде
лихорадки неясной этиологии. Именно поэтому
листериоз
иногда
называют
«пинг-понговой»
инфекцией.
13.
В случае трансплацентарного заражения плода, если непроизошла его внутриутробная гибель, ребёнок с
врождённым
листериозом
рождается
обычно
недоношенным, со сниженной массой тела.
Листериоз
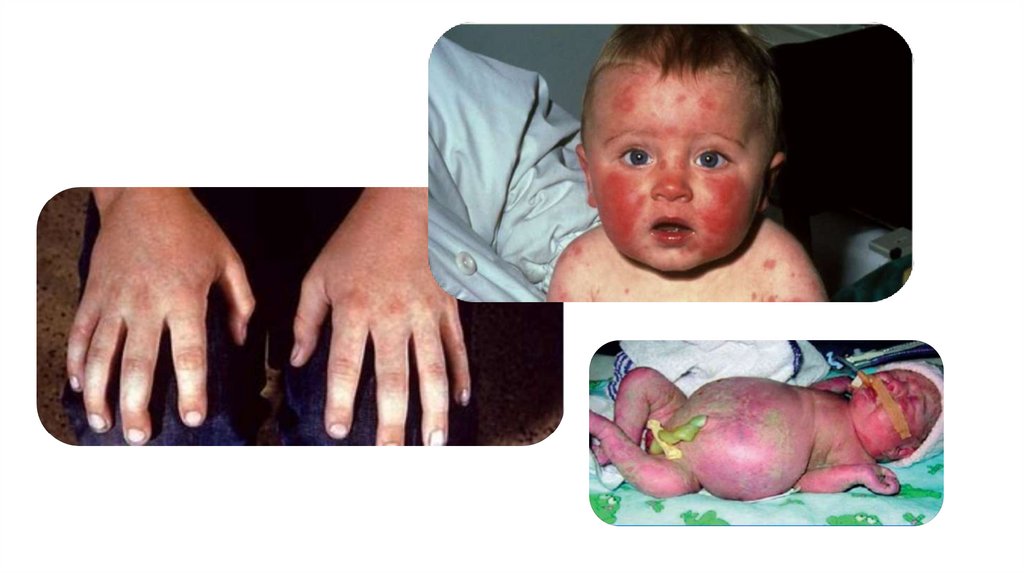
Через несколько часов, иногда через 1-2 дня состояние
его резко ухудшается: повышается температура тела,
появляется
характерная
папулёзная,
иногда
геморрагическая экзантема, возникают беспокойство,
одышка, цианоз, судороги и в большинстве случаев
наступает смерть.
14.
При интранатальном заражении, которое происходитЛистериоз
во время прохождения плода через инфицированные
родовые пути матери, ребёнок после рождения
выглядит
здоровым,
клинические
признаки
листериоза в форме сепсиса возникают после 7 сут
жизни ребёнка.
Для лечения беременных используют ампициллин.
Женщине, родившей больного листериозом ребёнка,
проводят
курс
антибактериальной
терапии
ампициллином или доксициклином двумя циклами по
7-10 дней с интервалом в 1,5 мес.
15.
Краснуха– острое инфекционное заболевание,
вызываемое вирусом Rubella, передающееся воздушнокапельным путем, характеризующееся мелкопятнистопапулезной сыпью, увеличением периферических
лимфатических узлов, умеренной интоксикацией и
незначительными катаральными явлениями.
Краснуха
Вирус краснухи представляет наибольшую опасность
для эмбриона/плода с точки зрения тератогенного
действия.
Риск заражения краснухой существует только у
беременных, ранее не болевших краснухой (в крови
отсутствуют антитела к антигену вируса).
16.
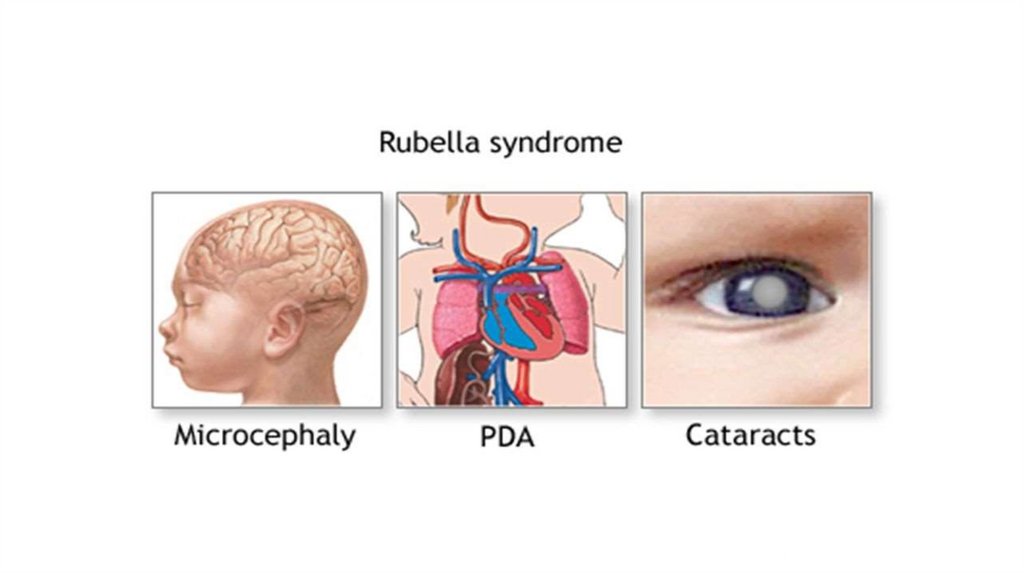
Поражение эмбриона вирусом может закончиться егоКраснуха
гибелью
(эмбриотоксический
эффект)
или
возникновением врожденных пороков сердца, глухоты,
катаракты,
микроофтальмии,
хориоретинита
и
микроцефалии.
Инфицирование плода на более поздних сроках может
сопровождаться
появлением
типичных кожных высыпаний.
у
новорожденного
17.
18.
19.
Симптоматическое лечение.По
Краснуха
рекомендации ВОЗ, женщинам детородного
возраста вне беременности проводят исследование
крови на наличие антител к вирусу краснухи.
Оптимальной
мерой
профилактики
считается
иммунизация вакциной краснухи девочек и женщин
детородного возраста при отсутствии у них антител к
вирусу краснухи.
20.
ДНК-вирус.Тропен к эпителиальным клеткам и нейронам.
Неонатальный герпес обычно возникает в результате
передачи
вируса
во
время
родов
инфицированные половые выделения матери.
Герпес
через
Передача во время беременности редка, но возможна, в
основном в III семестре.
Заражение более вероятно про первичном заражении
матери, так как в этом случае у ребёнка нет антител к
вирусу.
21.
ВнутриутробноеГерпес
инфицирование
приводит
к
преждевременному
прерыванию
беременности,
формированию врожденных пороков развития мозга
(микро-, гидроцефалии, микрогирии, недоразвитию
мозолистого тела), поражению глаз (хориоретиниту).
22.
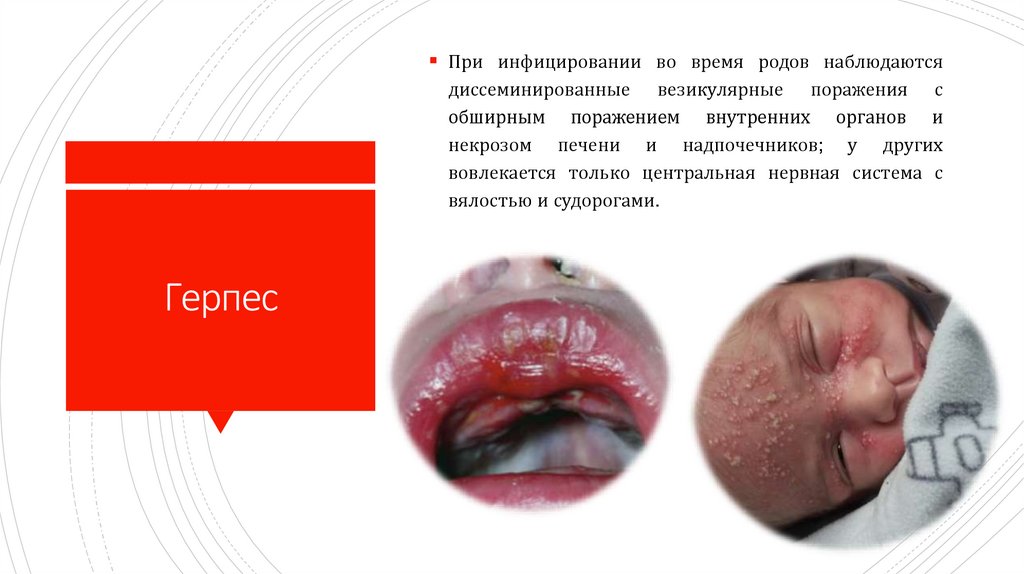
При инфицировании во время родов наблюдаютсядиссеминированные везикулярные поражения с
обширным поражением внутренних органов и
некрозом печени и надпочечников; у других
вовлекается только центральная нервная система с
вялостью и судорогами.
Герпес
23.
ЛечениеГерпес
во
время
беременности
включает
противовирусные препараты и иммуномодуляторы.
Назначение противовирусной терапии в I триместре
беременности нежелательно. При герпетическом
поражении
половых
органов
женщины
родоразрешение путем КС.
24.
ДНК-вирус.Тропен
и
к
иммунным
эндотелиальным клеткам.
Пожизненно
ЦМВ
персистирует
реактивируется
при
иммунитета
время беременности).
Врожденная
и
снижении
(например, во
ЦМВ инфекция может быть
результатом трансплацентарной передачи при
первичной или рецидивирующей инфекции у
матери.
25.
Клинически выраженная болезнь возникает у техмладенцев, матери которых были инфицированы
первично, особенно в первой половине беременности.
ЦМВ
При внутриутробном инфицирование ЦМВ высокий
риск самопроизвольного выкидыша, неразвивающейся
беременности, ПР, антенатальной гибели плода,
многоводия, аномалий развития.
26.
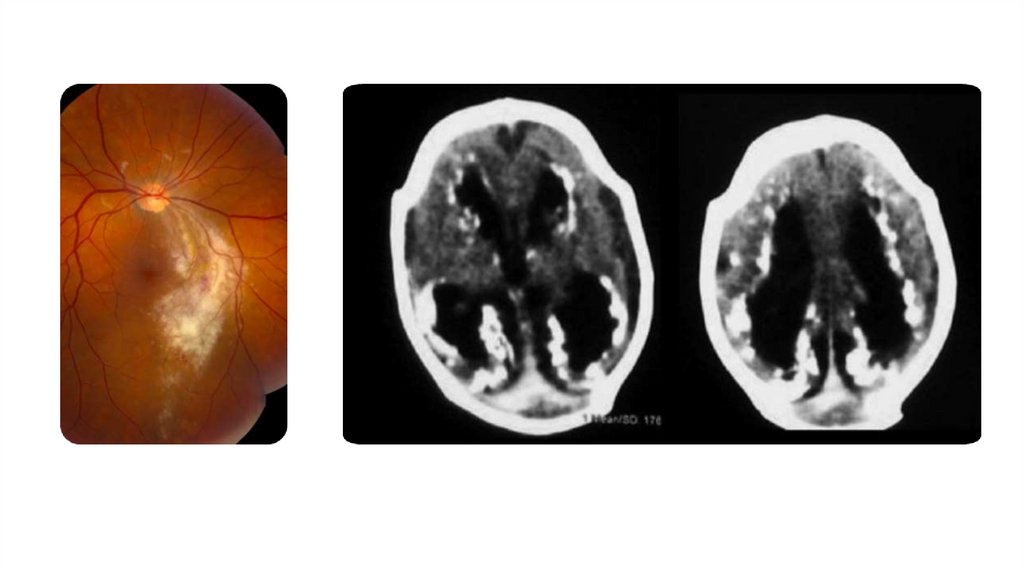
Наиболеераспространенными
признаками
врожденного цитомегаловируса у новорожденных
являются желтуха, петехии, гепатоспленомегалия и
микроцефалия,
также
могут
присутствовать
перивентрикулярные кальцификаты, хориоретинит.
ЦМВ
Характерно
для
инфекции
ЦМВ
наличие нейросенсорной тугоухости, которая может
проявится как при рождении, так и в более позднем
возрасте.
27.
28.
Лечение во время беременности заключается вЦМВ
проведении
курсов
пассивной
иммунизации
противоцитомегаловирусным
иммуноглобулином.
По
показаниям
назначают
противовирусные
препараты,
а
также
иммуномодуляторы
и
антиоксиданты.
29.
ДНК-вирус.Тропен
Парвовирус
к рецептору
а (эритроцитарный Р-антиген).
глобозид
Наиболее тяжелое течение врожденного заболевания
наблюдается при заражении во II триместре.
30.
ПарвовируснаяПарвовирус
инфекция
может
клинически проявляться у беременной
характерной
кожной
сыпью
("пощёчина"),
болями
в
горле,
лимфаденопатией,
артралгиями,
транзиторной апластической анемией,
субфебрилитетом. Относительно часто
инфекция протекает бессимптомно.
31.
Основнымиклиническими
проявлениями
врожденной
парвовирусной
инфекции
являются
неиммунная
водянка
плода
и
новорожденного, вирусный миокардит, гепатит.
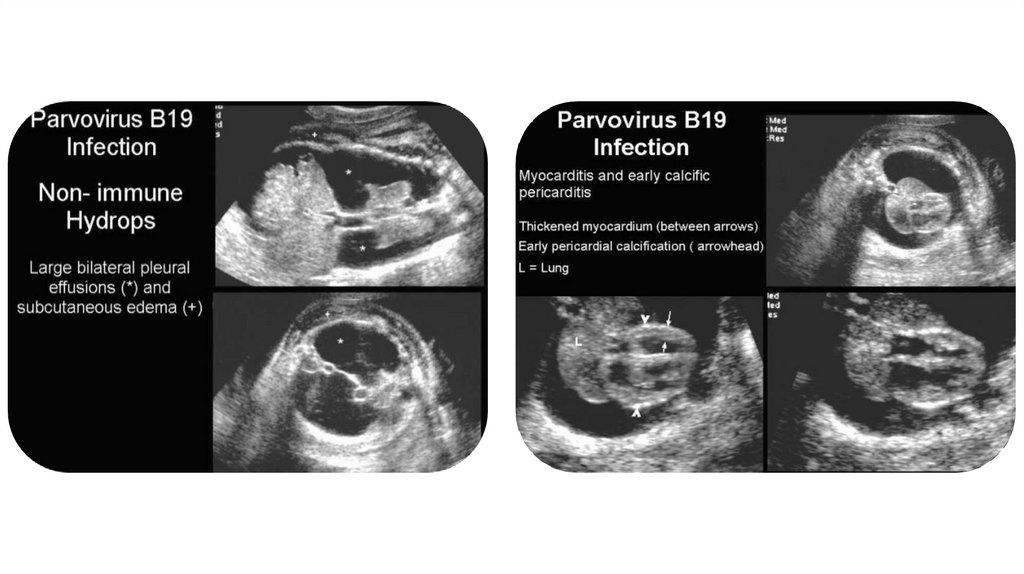
При УЗИ плода, пораженного парвовирусом, выявляют
Парвовирус
асцит, отек подкожной клетчатки, плевральный
и перикардиальный выпот, отек плаценты.
При анемии у плода повышенна максимальная
скорость кровотока в средней мозговой артерии.
При
выявлении
неиммунного
отека
плода
рекомендуется
кордоцентез
с
определением
уровня гемоглобина и ретикулоцитов.
32.
33.
34.
Поддерживающая терапия.Симптоматическое лечение инфекционной эритемы.
Внутривенный иммуноглобулин использовался, чтобы
Парвовирус
сократить виремию и усилить эритропоэз у пациентов,
имеющих
ослабленный
иммунитет, с
чистой
эритроцитарной аплазией.
При тяжёлых анемиях необходимо переливание крови,
если анемия выявляется в ходе кордоцентеза проводится внутриутробное переливание крови.
35.
Перинатальная передача вируса отВИЧ
инфицированной матери к
ребенку может
происходить антенатально (трансплацен
тарно, через амниотические оболочки,
околоплодные воды, при
диагностических инвазивных
манипуляциях), интранатально,
постнатально (через грудное молоко)
36.
ВИЧ-инфекция у внутриутробноВИЧ
инфицированных новорожденных про
является характерными признаками:
задержкой роста, микроцефалией, вы
ступающей лобной частью, уплощением
и укорочением носа, косоглазием,
удлиненными глазными щелями,
голубым цветом склер.
37.
Наблюдение совместно ведут акшергинеколог и инфекционист.Антиретровирусная терапия - как можно
раньше, не прекращают.
КС при высокой или неизвестной
ВИЧ
вирусной нагрузке. Также тем, кому
антиретровирусная терапия не
проводилась.
При естественных родах манипуляции
сводятся к минимуму.
Вскармливание не



























 medicine
medicine