Similar presentations:
Врожденные пороки сердца. Осуществление диагностической деятельности при заболеваниях сердечно-сосудистой системы у детей
1.
ТЕМА ЛЕКЦИИОсуществление диагностической деятельности при
заболеваниях сердечно – сосудистой системы у детей.
Врожденные пороки сердца (ВПС).
Гисматулина Р. Г
Антипкина М. А.
.ГАПОУ НСО «Новосибирский
медицинский колледж»
2023 год
2.
3.
ВПС• ВПС- это нарушение анатомического строения
сердца (предсердия, желудочки, перегородки) и
крупных сосудов (аорта, легочная артерия) при
формировании во внутриутробном периоде
(первые 2 месяца беременности) под
воздействием каких – либо вредных факторов.
• Распространенность ВПС достаточно высока
( 3-8 случаев на 1000 родившихся) и составляет
10% от числа всех врожденных пороков
развития. Основное число детей умирают на
первом году жизни, после года этот показатель
уменьшается, поэтому очень важна ранняя
диагностика врожденных пороков сердца.
4.
Причины ВПС:• Первичные генетические факторы: хромосомные нарушения
и мутации отдельных генов (ВПС у таких больных часто
сочетаются с аномалиями развития других органов).
• Тератогенные факторы внешней среды:
вирусные агенты (краснуха, грипп).
• Радиация и рентгенооблучение.
• Применение лекарственных средств.
• Алкоголь, никотин, наркотики.
• Контакт с химическими агентами (лакокрасочные составы).
• Возраст беременной (после 35 лет и до 18).
• Патология беременности (угроза прерывания, гестозы,
мертворождения и анамнезе).
5.
Патогенез ВПС• Патологические изменения при ВПС
обусловлены:
1. характером анатомических дефектов
2. степенью нарушения гемодинамики
3. выраженностью и темпом дистрофических
процессов в организме
Выделяют при фазы течения ВПС:
- Фаза первичной адаптации
- Фаза относительной компенсации
- Фаза декомпенсации (терминальная)
6.
При пороках сердца происходит нарушение токакрови, т.е. нарушается гемодинамика по большому
и/или малому кругу кровообращения, а также
внутрисердечная гемодинамика.
Это влечет за собой функциональное расстройство
органов и систем, гипоксию тканей, отставание в
развитии.
По наличию одного из основных клинических
признаков (цианозу слизистых и кожи) все ВПС
условно подразделяются на две большие группы:
– пороки синего типа
– пороки белого типа
7.
Классификация ВПСГемодинамика
Без цианоза
С цианозом
Обогащение малого круга
кровообращения
ДМЖП, ДМПП, ОАП
Транспозиция
магистральных сосудов
Обеднение малого круга
кровообращения
Стеноз лёгочной артерии
Тетрада Фалло
Препятствие кровотоку в
большом круге
кровообращения
Коарктация аорты
-
Без нарушения
гемодинамики
Декстрокардия, небольшой
ДМЖП в мышечной части
-
8.
• К наиболее часто встречающимсяВПС относят пороки «большой пятерки»:
- дефект межжелудочковой перегородки
(ДМЖП),
- коарктацию аорты (КА),
- транспозицию магистральных артерий
Допустимо использование обоих терминов транспозиция магистральных «артерий» или
«сосудов» (ТМА),
- открытый артериальный проток (ОАП) и
- тетраду Фалло (ТФ).
9.
ВПС с обогащением малого круга кровообращения иартериовенозным сбросом крови (белого типа)
• Для этой группы ВПС характерно:
- Гиперволемия и гипертензия малого круга кровообращения,
обеднение большого круга кровообращения
- Ранняя сердечная недостаточность
- Склонность к затяжным пневмониям и бронхитам, отставание в
развитии
- В фазе декомпенсации возникает вторичный цианоз, вызванный
изменением сброса крови – право-левым шунтом
- Примеры пороков:
- дефект межпредсердной перегородки - ДМПП,
- дефект межжелудочковой перегородки – ДМЖП,
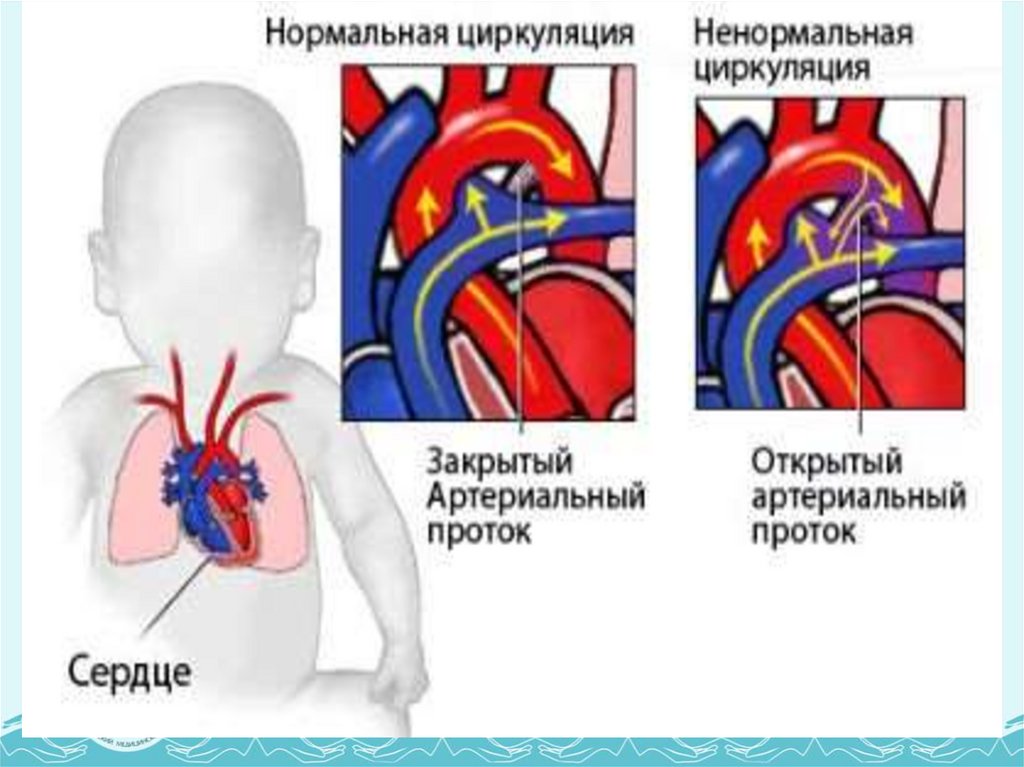
- незаращение артериального протока (Боталлов проток)
10.
11.
12.
13.
ВПС с обогащением малого круга кровообращения ивенозно-артериальным сбросом крови
• Для этой группы ВПС характерно:
- Гиперволемия и гипертензия малого круга
кровообращения
- Рано возникающий цианоз
- Быстро формирующаяся гипертрофия сердца и СН
- Выраженная гипоксемия, приводящая к
ускоренному развития дистрофических изменений
в тканях
Например: транспозиция магистральных сосудов
14.
ВПС с обеднением малого круга кровообращения(синего типа)
• Для этих ВПС характерно:
- Гиповолемия сосудов малого круга кровообращения
- Прогрессирующая кислородная недостаточность
- В большинстве случаев наличие цианоза и гипоксемических
нарушений
• Наиболее распространенным пороком синего типа является
комбинированный порок - тетрада Фалло.
Он включает в себя четыре вида анатомических нарушений:
- сужение (стеноз) легочной артерии,
- гипертрофия правого желудочка
- декстрапозиция аорты ( смещение аорты вправо,
«сидит» на перегородке),
- высокий дефект межжелудочковой перегородки.
15.
16.
17.
ВПС с препятствием кровотоку в большом кругекровообращения
• Характерно:
- Раннее развитие хронической
левожелудочковой недостаточности
- Расстройство мозгового и коронарного
кровообращения
- Нарушение ритма сердца
Пример: коарктация аорты
18.
Клиническая картинапри каждом ВПС зависит от развивающихся гемодинамических нарушений,
но имеется ряд общеклинических симптомов , по которым можно заподозрить
врожденный порок сердца:
• Цианоз кожи от ограниченного до общего, синюшность
слизистых. Может возникать не сразу, а через несколько
месяцев после рождения. Бывает постоянным или
появляется при плаче, во время кормления.
• Бледность кожи и слизистых.
• Шумы в области сердца, а также под лопаткой, на сосудах
шеи, в левой подмышечной впадине.
• Увеличение границ сердца (перкуторно и на
рентгенограмме).
• Отставание в физическом и НП развитии.
19.
• Частые простудные заболевания.• Высокое АД на верхних конечностях и низкое на нижних,
недоразвитие нижней половины тела.
• Одышка.
• Деформация грудной клетки («сердечный горб»),
дрожание в области грудины («кошачье мурлыканье»),
деформация ногтей («часовые стекла»), деформация
концевых фаланг пальцев («барабанные палочки»).
• Плохая переносимость обычных физических нагрузок,
предпочтение малоподвижным играм, присаживание на
корточки.
• Наличие расширенной венозной сети на груди, склерах
глаз.
• Увеличение и уплотнение печени, головные боли,
головокружения, обмороки.
20.
21.
22.
Одышечно-цианотический приступ• возникает у детей с тетрадой Фалло в раннем
возрасте.
Гипоксия возникает внезапно за счет
дополнительного спазма суженной легочной
артерии. Ребенок беспокоится, испуган, часто
принимает вынужденное положение, садится на
корточки. Дыхание учащается, углубляется
(гипервентиляция), крылья носа раздуваются,
усиливается цианоз, появляется рвота, отмечается
кратковременная потеря сознания, судороги.
23.
Неотложная терапияодышечно-цианотического приступа:
• Постоянная ингаляция кислорода через маску 5-8 л/мин
• Морфин 0,1- 0,2 мг/кг в/в медленно
• ß - блокаторы - пропранолол (обзидан, анаприлин),
0,1-0,2 мг/кг массы в 10 мл 10% глюкозы в/в медленно (1 мл в
мин)
- при судорогах – сибазон 0,5 мг/кг в/в медленно
• Инфузионная терапия
• Может потребоваться экстренное хирургическое
вмешательство
• После ликвидации приступа ребенок 3-4 недели должен
получать ß - блокаторы в половинной дозе и курантил.
24.
Осложнения ВПС- недостаточность кровообращения,
- нарушение ритма сердца,
- тромбоз мозговых сосудов,
- отек легкого,
- анемия,
- инфекционный эндокардит.
25.
Неонатальный кардиологический скрининг(ранняя диагностика дуктус - зависимых ВПС)
Выполняется спустя 6 часов после рождения или на 3-4 сутки жизни.
1. Симметричная оценка пульсации периферических артерий рук и ног.
2. Пульсоксиметрия на правой руке и любой ноге.
С указанием разницы в насыщении между конечностями.
3. Измерение АД на правой руке и любой ноге.
• Новорождённый не прошел скрининг, если выявлены:
- центральный цианоз или серость кожных покровов
- отсутствие или значительное ослабление пульсации артерий конечностей,
олигурия
- клинические признаки НК 2А степени
- разница в насыщении кислородом > или = 3%
- cистолическое АД на правой руке больше чем на ноге
При наличии одного или нескольких признаков ВПС требуется
дополнительная диагностика
26.
Алгоритм диагностики ВПС:• Анамнез
• Клиника
• Рентгенография грудной клетки
• ЭКГ
• Исследование газов крови
Для уточнения характера ВПС дополнительно
ЭхоКГ, ангиокардиография по показаниям в
специализированном стационаре.
При установлении топического диагноза аномалии
дальнейшая тактика:
- Длительное наблюдение
- Или консервативное лечение
- Или срочное оперативное вмешательство
27.
ТЕМА ЛЕКЦИИОсуществление лечебной деятельности при
заболеваниях сердечно – сосудистой системы у детей.
Врожденные пороки сердца (ВПС).
Гисматулина Р. Г
Антипкина М. А.
.ГАПОУ НСО «Новосибирский
медицинский колледж»
2023 год
28.
Лечение ВПС• Хирургическое вмешательство является
единственным способом лечения ВПС.
• Операция может быть радикальной, когда полностью
устраняется порок (например, закрывается дефект) и
паллиативной, когда облегчается состояние ребенка
за счет некоторого улучшения гемодинамики. Сроки
операции для каждого ребенка индивидуально
определяются кардиохирургом.
• Медикаментозное лечение проводится в период
декомпенсации при острой и хронической
сердечной недостаточности. Целью является
разгрузить миокард, повысить его сократительную
способность.
29.
• Острая и хроническая сердечная недостаточностьпроявляется недостаточностью кровообращения (НК) из-за
перегрузки сердца, что связано с нарушением питания
миокарда и снижением его сократительной способности.
• НК может протекать, как левожелудочковая
недостаточность (одышка, тахикардия, упорный кашель,
сухие и влажные хрипы в легких с обеих сторон, цианоз
носогубного треугольника, увеличение границ сердца
влево, усиление II тона над легочной артерией) и
правожелудочковая недостаточность (одышка,
тахикардия, увеличение границ сердца вправо, цианоз –
акроцианоз, пульсация крупных сосудов, увеличение
печени, отеки).
• У детей до 2-3 лет НК проявляется по типу тотальной
(одышка, тахикардия, увеличение печени).
30.
Принципы лечения острой и хр. сердечной недостаточности при ВПС:• лечение основного заболевания
• ограничение двигательного режима
• одежда лёгкая, удобная, не стесняющая
• соблюдение диеты:
- ограничение соли
- уменьшение разового объема пищи за счет
увеличения числа кормлений
- облегчение метода кормления
- уменьшение суточного объема жидкости только при
тяжёлой СН
• кислородотерапия
31.
Медикаментозная терапия острой и хр. сердечнойнедостаточности при ВПС:
• Уменьшение объёмной перегрузки (преднагрузки): -диуретики
(фуросемид 1-3 мг/кг в/в, в/м или per os, верошпирон 3-5 мг/кг per
os)
- ß-адреноблокаторы (метопролол, бисопролол) назначаются с
осторожностью
• Уменьшение постнагрузки:
- вазодилататоры для расширения периферических сосудов и
разгрузки сердца ( нитроглицерин, эналаприл, каптоприл)
Препараты многофункционального действия (капотен, эналаприл)
занимают ведущее место в лечении хронической НК –
сосудорасширяющий эффект, урежение сердечного ритма,
антиаритмическое действие, диуретический и калийсберегающий
эффект.
32.
- Повышение сократительной функции миокарда:а) сердечные гликозиды (дигоксин, строфантин,
корглюкон) под контролем пульса ( брадикардия,
экстрасистолия являются признаком передозировки)
б) адреностимуляторы ( допамин, добутрекс) в
условиях реанимационных отделений, при острой СН
• кардиотрофические препараты для улучшения
обменных процессов в миокарде (оротат калия,
аспаркам, рибоксин, витамин Е, В-6, В-5,В-15,
глюкозо-инсулин-калиевая смесь, глютаминовая
кислота)
33.
Диспансерное наблюдение задетьми с ВПС
• Дети с ВПС консультируются у кардиохирурга
для определения необходимости и срока
хирургической коррекции. Находятся под
наблюдением участкового врача и
кардиоревматолога.
• На каждого ребенка составляется ежегодно план
реабилитации.
34.
Частота осмотра:• при недостаточности кровообращения – 1 раз в месяц на
первом полугодии, 1 раз в 2 месяца на втором полугодии жизни
(фаза первичной адаптации)
• в фазу компенсации 1 раз в 3 месяца до 3х лет, 1 раз в 6
месяцев после 3 лет.
• При осмотре проводятся исследования – общий анализ крови,
общий анализ мочи, ЭКГ, ФКГ, эхокардиоскопия, суточное
мониторирование при необходимости.
• 1-2 раза в год осмотр ЛОР-врача и стоматолога с санацией
хронических очагов инфекции и оперативными
вмешательствами (экстракция зуба, аденотомия и т.д.) под
прикрытием антибиотиков.
• Освобождение от физкультуры, дозированная физическая
нагрузка (ЛФК). Профилактические прививки только в фазе
полной клинической компенсации.
35.
ЗД
О
Р
О
В
Ь
Я
В
С
Е
М!


































 medicine
medicine