Similar presentations:
Патология сердечно-сосудистой системы
1.
ПАТОЛОГИЯСЕРДЕЧНО-СОСУДИСТОЙ
СИСТЕМЫ
2.
ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИСистема кровообращения является одной из
интегрирующих систем организма. Системный
уровень кровообращения определяется:
• Деятельностью сердца
• Тонусом сосудов
• Состоянием крови- величиной ее общей и
циркулирующей массы, а также ее
реологическими свойствами
3.
ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИНедостаточность
кровообращения
- это состояние, при котором ССС не может
обеспечить органы и ткани организма
необходимым количеством крови.
4.
НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯПричины развития недостаточности
кровообращения:
• Патология сердца (недостаточность
сердца);
• Нарушение тонуса стенок кровеносных
сосудов (недостаточность сосудов);
• Сердечно-сосудистая недостаточность.
5.
НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯПоследствия недостаточности
кровообращения:
• Нарушение трофического обеспечения –
как следствие развивается циркуляторная
гипоксия, и уменьшается доставка
питательных веществ;
• Нарушение удаления продуктов распада приводит к развитию интоксикации,
ацидоза и алкалоза.
6.
НЕДОСТАТОЧНОСТЬ СЕРДЦАЭто
патологическое
состояние,
обусловленное
неспособностью
сердца
обеспечить кровоснабжение органов и
тканей в соответствии с их потребностями.
Т.е. сердце не может перемещать в
артериальное русло всю кровь, которая
поступает к нему по венам.
7.
НЕДОСТАТОЧНОСТЬ СЕРДЦАКлассификация СН:
• 1. В зависимости от клинического течения:
- острая;
- хроническая.
• 2. По выраженности клинических
проявлений:
- скрытой (компенсированной);
- явной (декомпенсированной).
8.
КЛАССИФИКАЦИЯ СН• 3. В зависимости от преимущественного
нарушения функции желудочка:
- левожелудочковой;
- правожелудочковой;
- тотальной.
• 4. По патогенезу:
- недостаточность сердца от перегрузки;
- миокардиальная недостаточность;
- внемиокардиальная недостаточность.
9.
ОСТРАЯ СНОстрая сердечная недостаточность
развивается в течении нескольких часов или
суток.
• Причины:
Острый инфаркт миокарда
Аритмии
Шок
Острая кровопотеря
10.
ХРОНИЧЕСКАЯ СНХроническая недостаточность развивается
на протяжении нескольких месяцев или лет.
• Причины:
Хронические воспалительные заболевания
сердца;
Пороки сердца;
Кардиосклероз;
Гипер- и гипотензивные состояния.
11.
НЕДОСТАТОЧНОСТЬ ОТ ПЕРЕГРУЗКИ• 1 тип. Перегрузка объемом.
• 2 тип. Перегрузка сопротивлением.
12.
ПЕРЕГРУЗКА ОБЪЕМОМК сердцу притекает увеличенный объем
крови, т.е. сердце должно перемещать
увеличенный объем поступающей крови в
артериальное русло.
• Причины:
- гиперволемия;
- уменьшение венозной емкости системы
(за счет повышения тонуса венозных
сосудов);
- пороки сердца (недостаточность).
13.
ПЕРЕГРУЗКА СОПРОТИВЛЕНИЕМСердце вынуждено выполнять работу
против увеличенного сопротивления,
которое препятствует перемещению крови
в артериальную систему.
• Причины:
- увеличение артериального давления
(гипертензия большого круга);
- пороки сердца (стеноз клапанных
отверстий).
14.
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫСрочные:
- действие катехоламинов
- закон Франка - Старлинга
- Феномен «лестницы»
Долгосрочные:
- гипертрофия
- компенсаторная гипертрофия
- атрофия
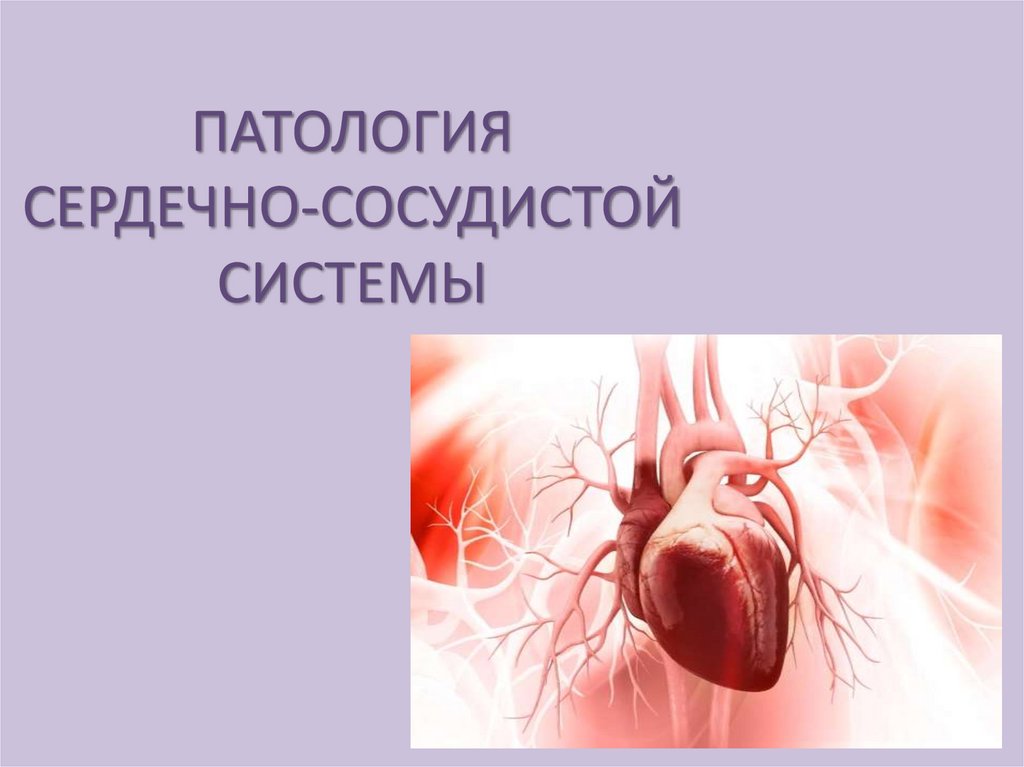
15.
концентрическая гипертрофия левого желудочка16.
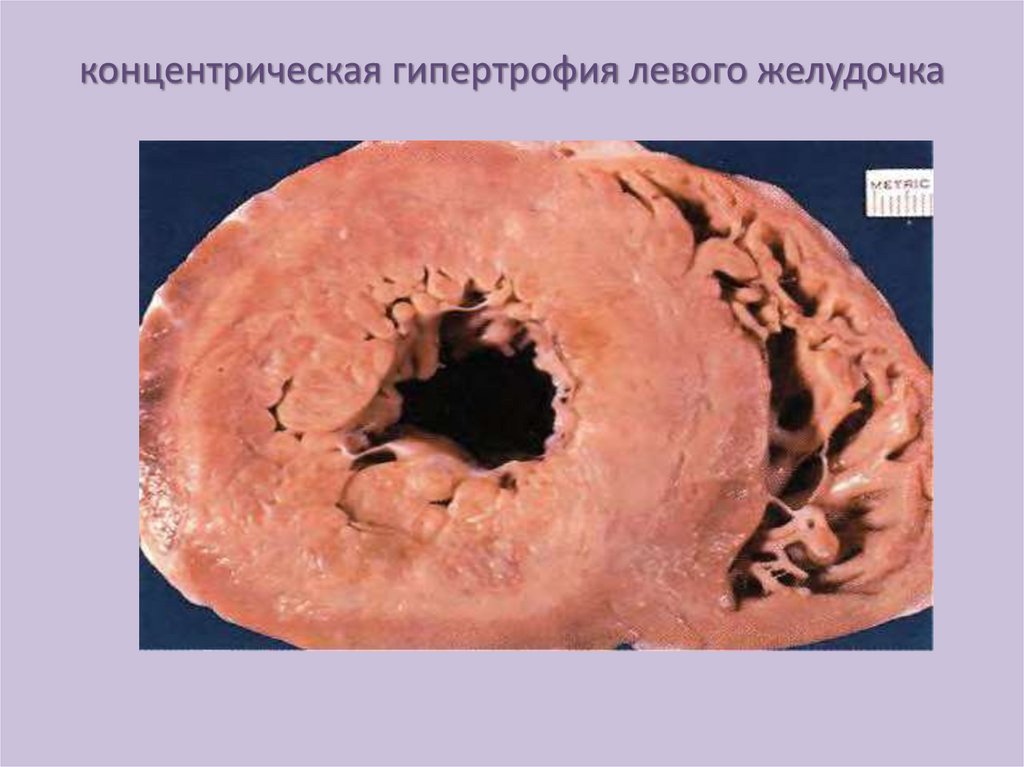
гипертрофия сердца17.
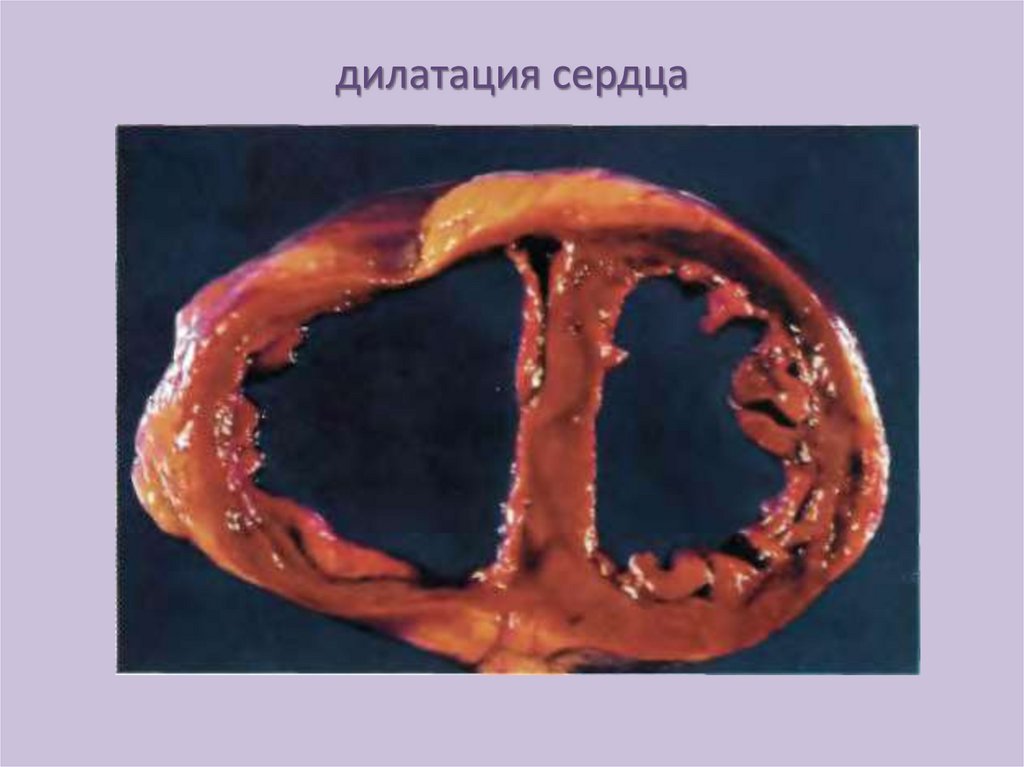
дилатация сердца18.
МИОКАРДИАЛЬНАЯ НЕДОСТАТОЧНОСТЬСвязана с первичным поражением
миокарда:
• - Обусловленная поражением проводящей
системы – аритмическая;
• - Обусловленная повреждением рабочего
миокарда (миокардиопатическая)
19.
АРИТМИИАритмия сердца связана с нарушением
частоты, ритма, согласованности и
последовательности его сокращений.
Аритмии возникают при нарушении
основных функций сердца:
- автоматизма;
- возбудимости;
- проводимости.
20.
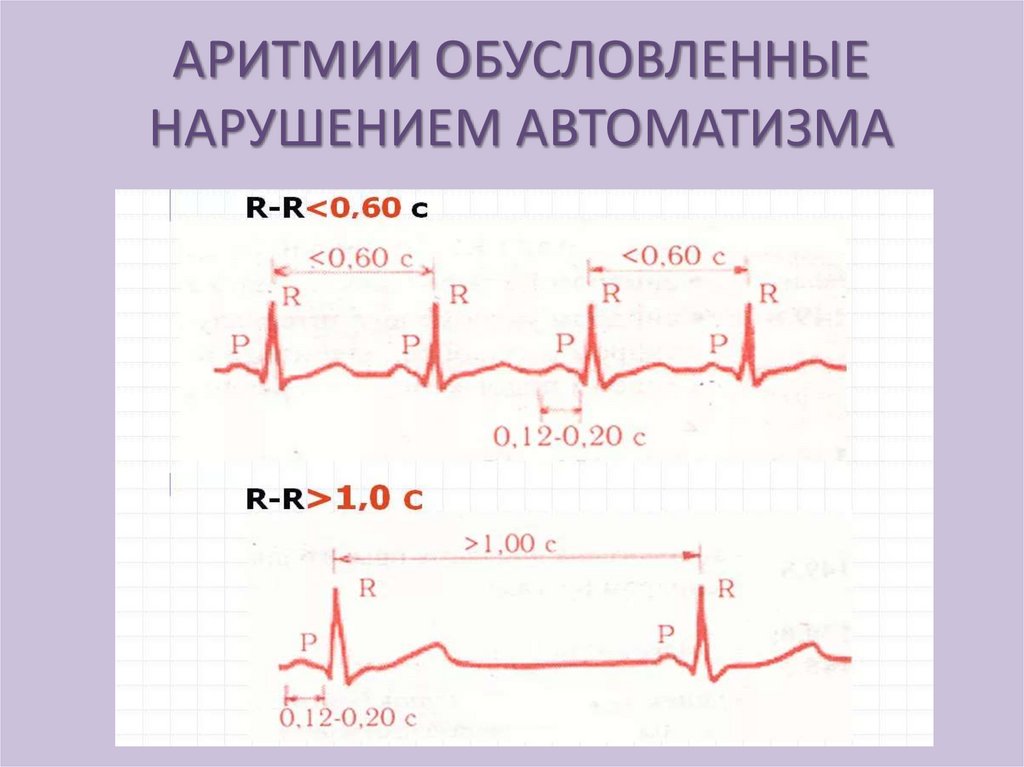
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ АВТОМАТИЗМА
1.Номотопные – генерация импульса
происходит в синусно-предсердном узле.
- синусная тахикардия
- синусная брадикардия
- синусная (дыхательная) аритмия
(учащение сердцебиения на вдохе и
урежение на выдохе )
21.
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ АВТОМАТИЗМА
22.
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ АВТОМАТИЗМА
2.Гетеротопные (синдром слабости синуснопредсердного узла) – генерация импульса
происходит в других структурах проводящей
системы.
- Предсердный медленный ритм(ЧСС меньше
70 уд. в 1 мин.) водитель ритма в левом
предсердии
- Атриовентрикулярный ритм(ЧСС 70-40 уд. в 1
мин.)водитель ритма в атриовентрикулярном
узле
- Идиовентрикулярный ритм (ЧСС меньше 40 уд.
в 1 мин.)водитель ритма в ножке пучка Гисса
или в самом пучке
23.
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ АВТОМАТИЗМА
В основе лежит возникновение эктопических
очагов возбуждения (вне синусно-предсердного
узла).
Причины:
- Снижение автоматизма синусно-предсердного
узла и повышение способности к генерации
импульса в других участках миокарда.
- Вследствие одновременной реполяризации
кардиомиоцитов в условиях ишемии и при
отравлении сердечными гликозидами
24.
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ ВОЗБУДИМОСТИ
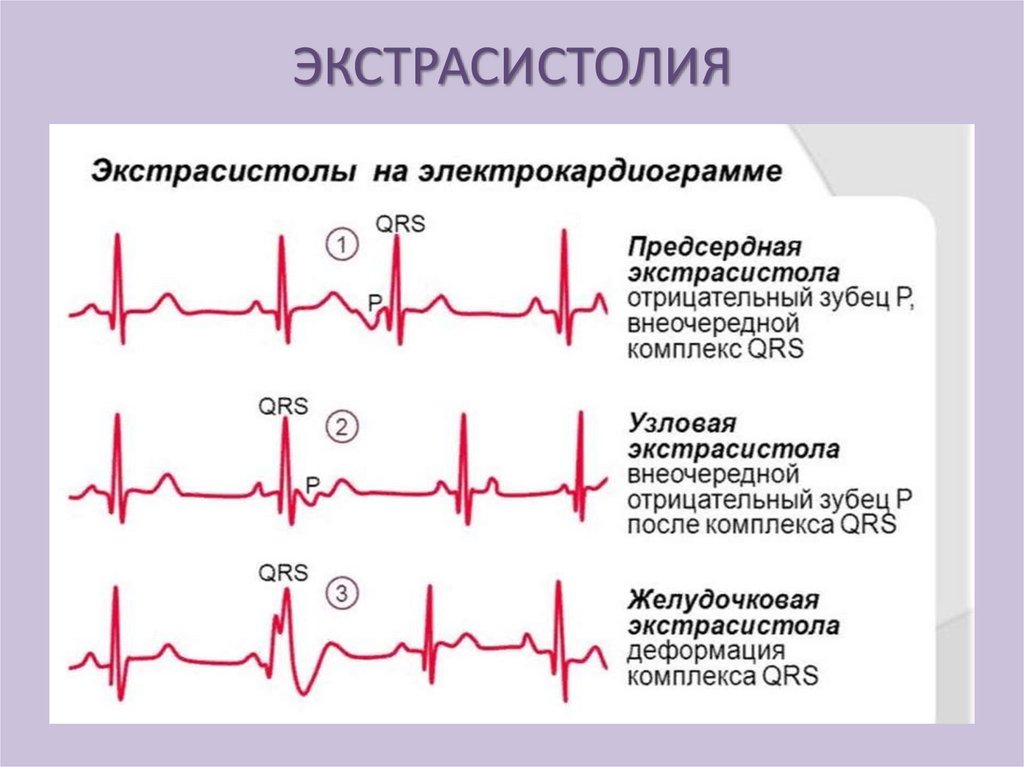
Экстрасистолия - вид аритмии
проявляющийся возникновением
внеочередных сокращений сердца или
желудочков. Сами внеочередные сокращения
называют экстрасистолами.
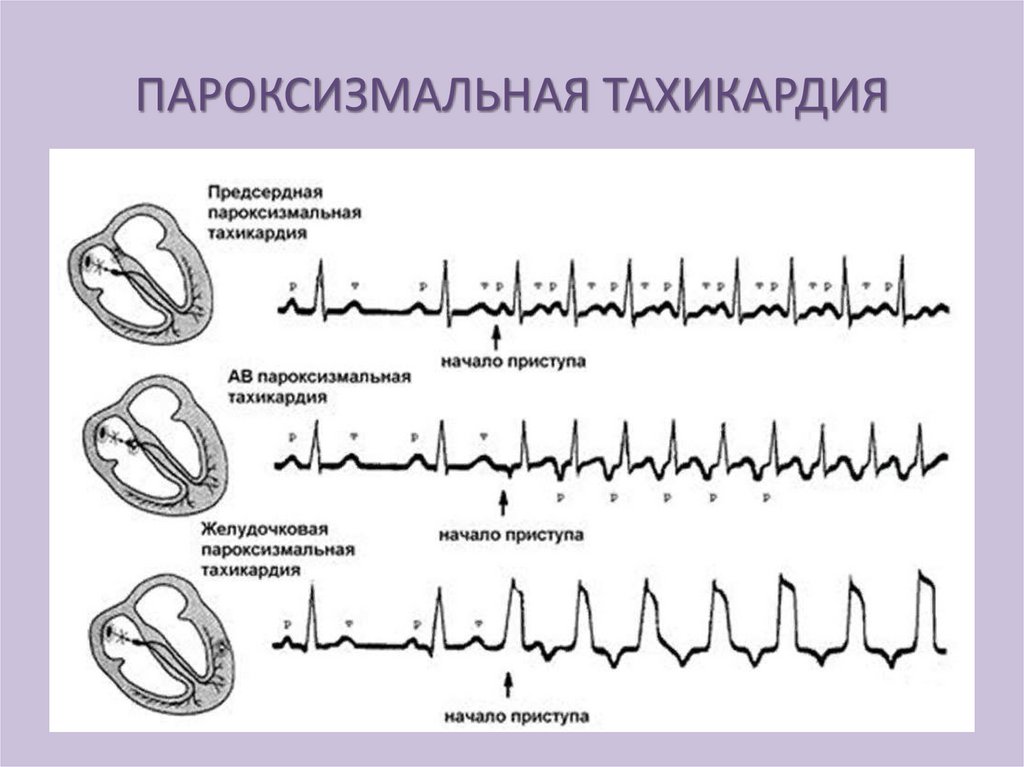
Пароксизмальная тахикардия- это аритмия,
обусловленная нарушением функции
возбудимости, проявляющаяся
возникновением группы быстро
повторяющихся экстрасистол, полностью
подавляющих физиологический ритм.
25.
ЭКСТРАСИСТОЛИЯСинусная - возникает при повреждении клеток
синусного узла (укорачивается интервал Т-Р)
Предсердная - возникает при наличии эктопических
очагов в предсердии (искажается форма зубца Р,
QRS – в норме)
Предсердно-желудочковая - возникает при
возникновении добавочного импульса в
предсердно-желудочковом узле (отрицательный
зубец Р может накладываться на комплекс QRS )
Желудочковая – возбуждение охватившее
желудочки не передается через синуснопредсердный узел на предсердие и очередной
нормальный импульс не распространяется на
желудочки.(значительно искажается QRS )
26.
ЭКСТРАСИСТОЛИЯ27.
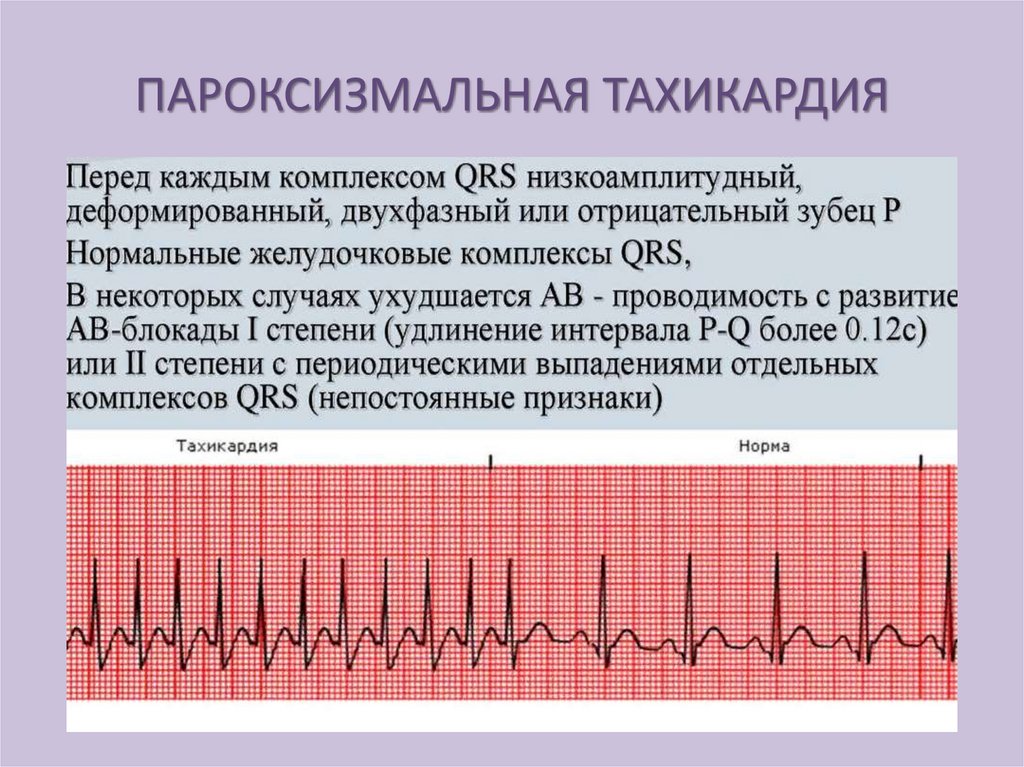
ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯНормальный
ритм
сердца
внезапно
прерывается
приступом
сердечных
сокращений частотой от 140 до 250 уд. в мин.
Длительность приступа от нескольких секунд
до нескольких минут, после чего приступ
внезапно прекращается и устанавливается
нормальный ритм.
Чаще встречается предсердная форма. При
высокой частоте импульсов нарушается
проведение
возбуждения
к
правому
желудочку,
так
как
длительность
рефрактерного периода в волокнах правой
ножки пучка Гисса больше, чем в левой.
28.
ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ29.
ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ30.
АРИТМИИ ОБУСЛОВЛЕННЫЕНАРУШЕНИЕМ ПОВОДИМОСТИ
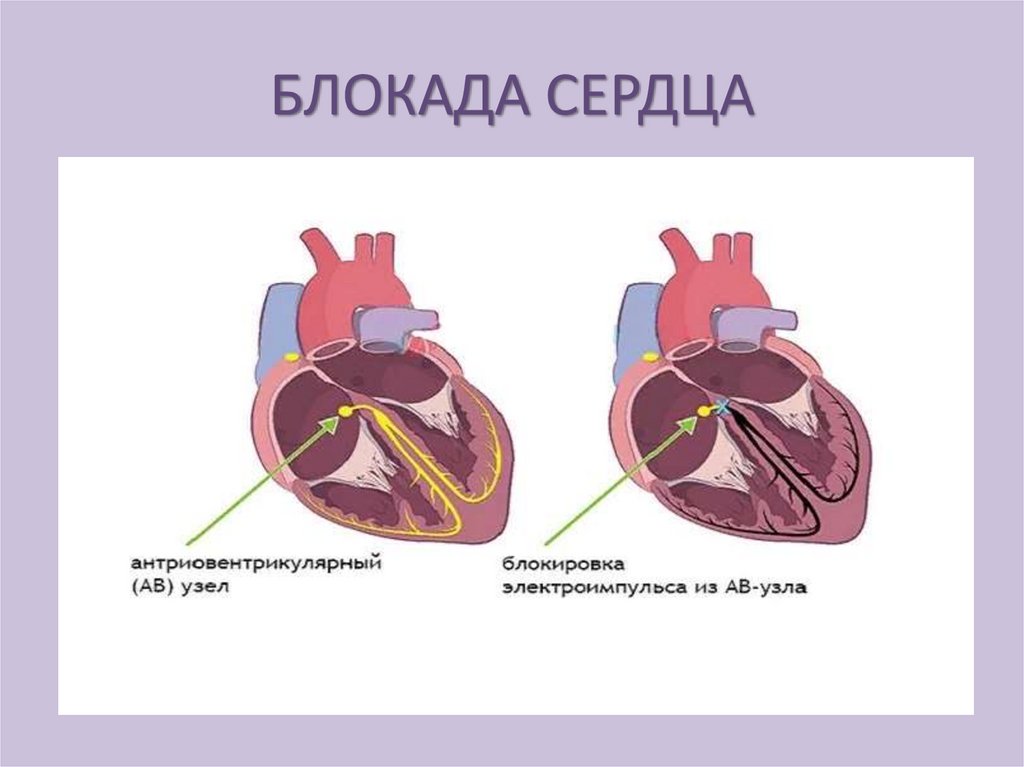
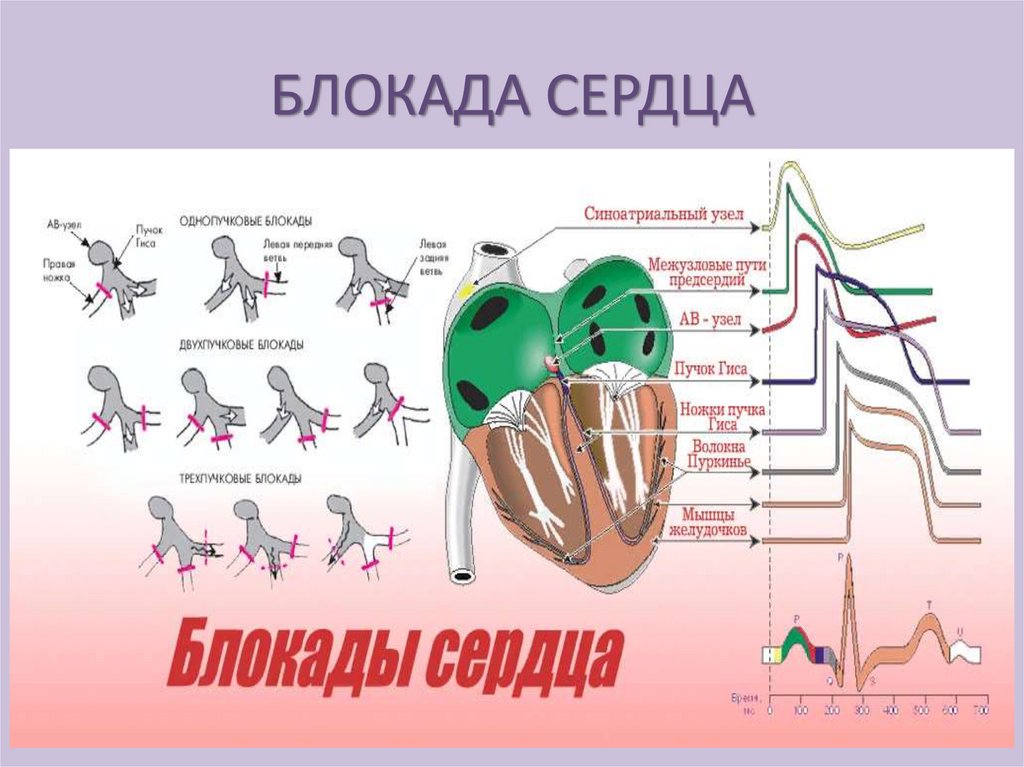
• Блокада сердца - обусловлена замедлением
или полным прекращением проведения
импульсов по проводящей системе.
• Синдром Вольфа-Паркинсона –Уайта –
характеризуется ускоренным проведением
импульса от предсердий к желудочкам, в
результате происходит преждевременное
возбуждение
последних,
развивается
тахикардия, уменьшается интервал P-Q.
31.
БЛОКАДА СЕРДЦАСвязана с повреждением проводящих
путей, которое ведет к удлинению
рефрактерного периода и сопровождается
замедлением или полным прекращением
проведения импульса.
Нарушения могут происходить на любом
уровне проводящей системы.
32.
БЛОКАДА СЕРДЦА33.
БЛОКАДА СЕРДЦА34.
БЛОКАДА СЕРДЦАПредсердно-желудочковая блокада может
быть:
- полной;
- неполной.
35.
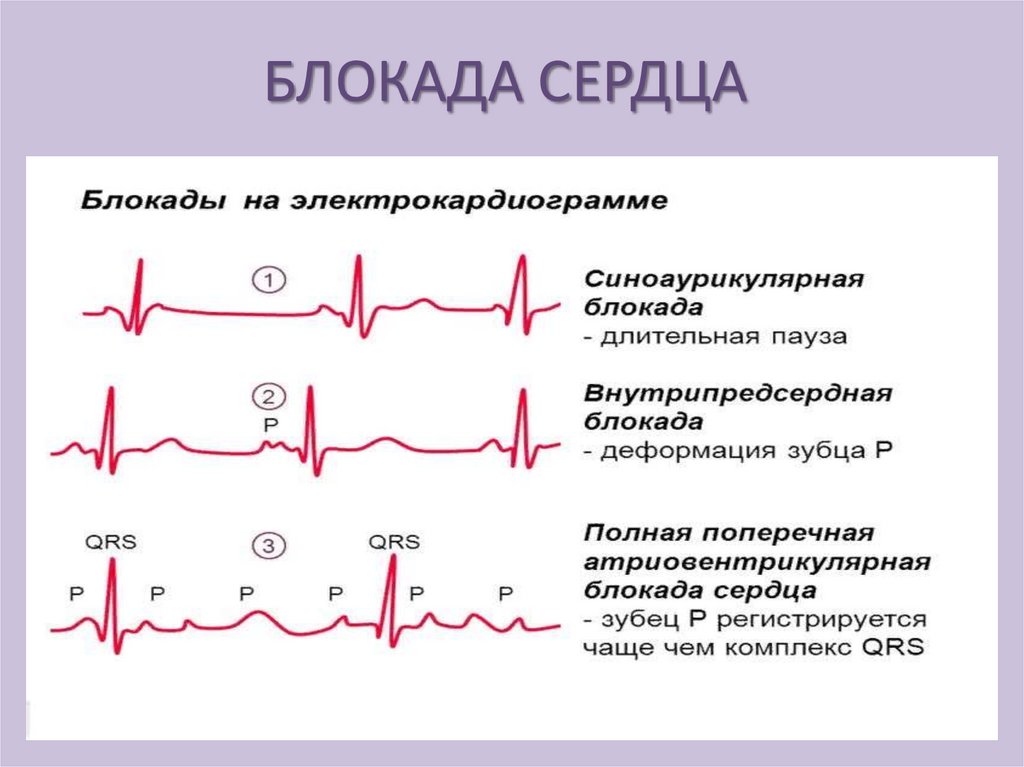
БЛОКАДА СЕРДЦАПри полной блокаде желудочки и предсердия
сокращаются независимо друг от друга.(предсердия
с частотой 70, а желудочки - 35 уд. в 1 мин.)
Переход
неполной
блокады
в
полную
сопровождается развитием асистолии, при этом
вследствие прекращения поступления крови к
головному мозгу возникает потеря сознания и
судороги(синдром Морганьи- Эдамса - Стокса).
Возможна смерть, но при возобновлении
сокращений желудочков указанные явления
проходят. Синдром может повторятся многократно.
36.
БЛОКАДА СЕРДЦАНеполная блокада имеет 3 степени
• 1 - степень - увеличивается время проведения
импульса от предсердия к желудочкам
(удлиняется интервал P-Q 0,2-0,5 с).
• 2
степень
–
характеризуется
прогрессирующим увеличением интервала PQ.
• 3 - степень - выпадает каждое второе или
третье сокращение, или наоборот проводится
каждое второе четвертое возбуждение
предсердий.
37.
БЛОКАДА СЕРДЦА38.
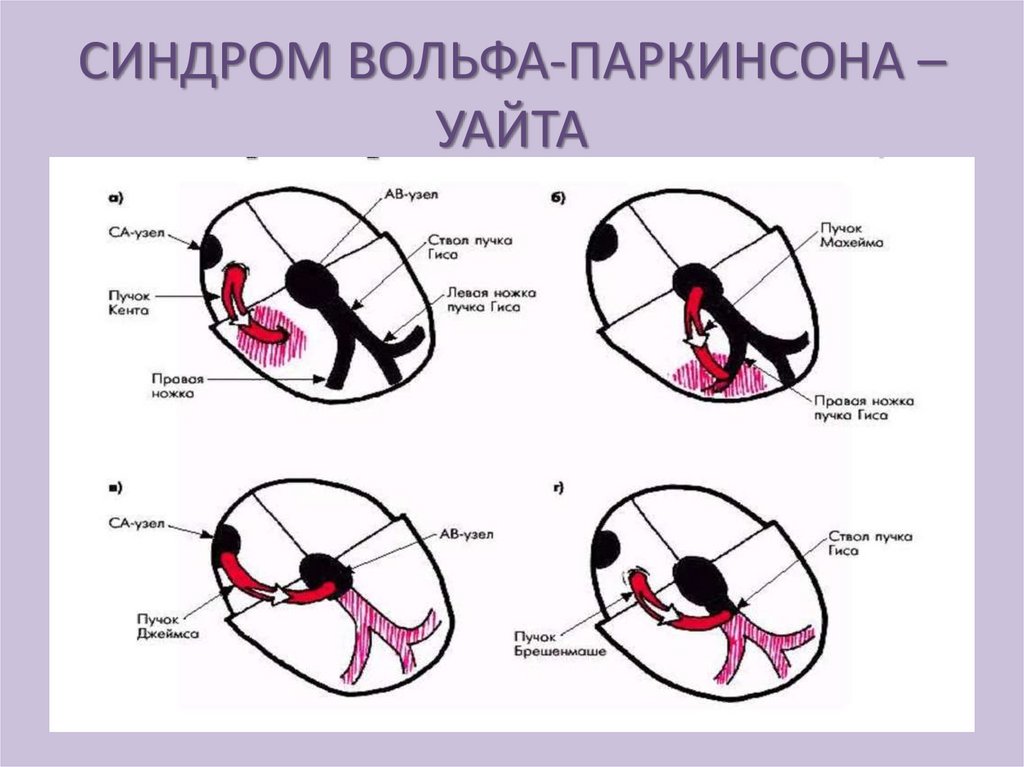
СИНДРОМ ВОЛЬФА-ПАРКИНСОНА –УАЙТА
Причина – образование дополнительных путей
проведения импульсов.
Пучок Паладино - Кента- видоизмененная ткань
миокарда, в зоне атриовентрикулярного кольца
(митральном и трикуспидальном) эти пучки
проводят импульсы минуя АВУ;
Пучок Махайма- соединяет верхнюю часть пучка
Гисса с желудочками;
Пучок Джеймса связывает предсердия с нижней
частью АВУ или с пучком Гисса.
39.
СИНДРОМ ВОЛЬФА-ПАРКИНСОНА –УАЙТА
40.
СИНДРОМ ВОЛЬФА-ПАРКИНСОНА –УАЙТА
По дополнительным проводящим путям
импульсы проводятся быстрее и достигают
желудочков раньше импульсов идущих
обычным путем.
Возникает преждевременная активация
части желудочков, а другая часть
желудочков
возбуждается
позже
происходит асинхронизация сокращения
желудочков.
41.
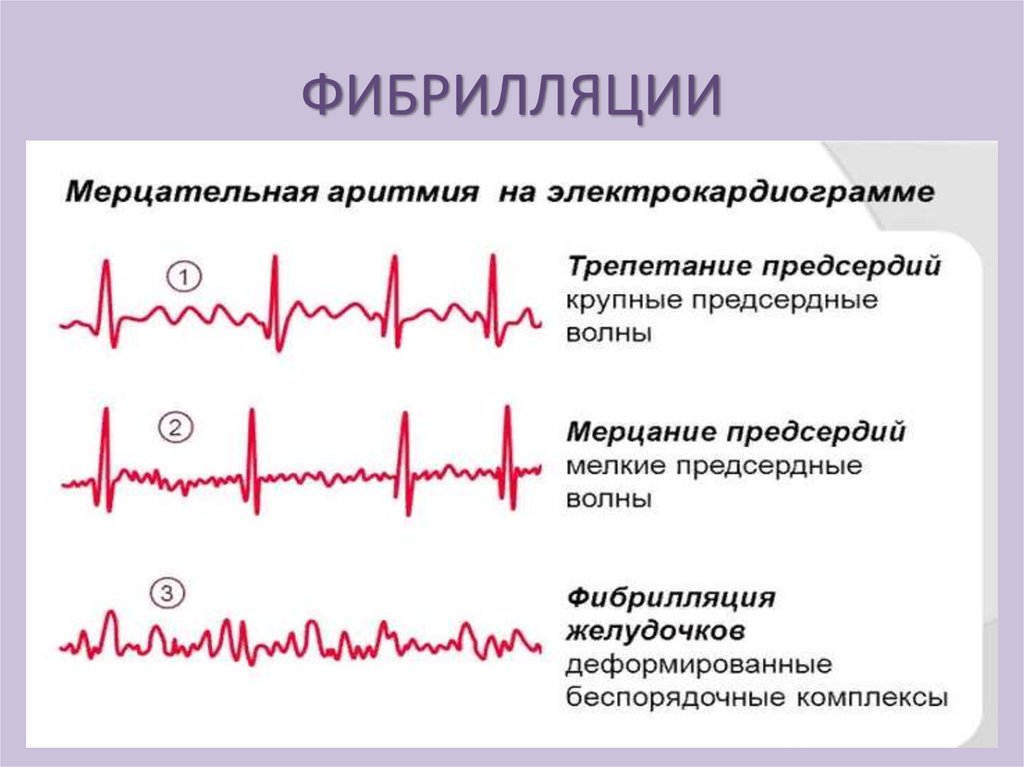
АРИТМИИ ВСЛЕДСТВИЕ ОДНОВРЕМЕННОГОНАРУШЕНИЯ ВОЗБУДИМОСТИ И ПРОВОДИМОСТИ
Трепетание предсердий (ЧСС 250-400 в мин.);
Мерцание предсердий(400-600 в мин.);
Имеют одинаковые причины и могут переходить
друг в друга. Оба вида нарушений объединяют
понятием - мерцательная аритмия, в последнее
время обозначают как фибрилляция предсердий.
Трепетание желудочков (ЧСС 150-300 в мин.);
Мерцание (фибрилляция) желудочков (ЧСС 300500 в мин.) т.е. сердце не сокращается.
42.
ФИБРИЛЛЯЦИИ43.
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙПри частоте сокращений 250-400 в мин.
вследствие неспособности желудочков
воспроизводить высокий ритм, развивается
сердечная блокада.
Желудочки отвечают на каждое второе ,
третье
или
четвертое
сокращение
предсердий.
Сокращение предсердий наступает раньше,
чем происходит их наполнение кровью.
44.
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙПри частоте 400-600 в мин. сокращаюся
отдельные мышечные волокна предсердия,
его
участие
в
перекачивании
крови
прекращается. АВУ возбуждается не регулярно
и сокращения желудочков носит случайный
характер.
Сокращения желудочков происходят до их
наполнения
кровью
и
поэтому
не
сопровождаются пульсовой волной (поэтому
частота пульса меньше частоты сокращений
сердца - дефицит пульса).
45.
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ46.
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ47.
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВЧасто причинами ФЖ являются: наркоз
хлороформом
или
циклопропаном,
прохождение эл. тока через сердце,
закупорка венечных артерий, случаи резкой
гипоксии,
травма
сердца,
действие
токсических доз наперстянки и кальция.
Предрасполагает
уменьшение
концентрации внутриклеточного калия.
48.
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВХаотичное
сокращение
отдельных
мышечных волокон желудочков приводит к
нарушению кровообращения вплоть до
остановки, в таких условиях быстро
наступает потеря сознания и смерть.
49.
ВЛИЯНИЕ СОДЕРЖАНИЯ ИОНОВ К.Гиперкалиемия:
• - от 4 - до 8 ммоль/л
• - от 8 – до 35 ммоль/л
• - выше 35 –остановка сердца.
Гипокалиемия :
• - 2 – 3 ммоль /л уменьшается возбудимость, и
увеличивается продолжительность потенциала
действия и сила сокращения сердца.
50.
ВЛИЯНИЕ СОДЕРЖАНИЯ ИОНОВ Са.• Концентрация ионов Са в кардиомиоцитах
определяет силу сокращений.
• Гипокальциевый вариант сопровождается
развитием аритмии (брадикардии , блокады)
уменьшается сила сердечных сокращений.
Назначают: сердечные гликозиды,
катехоламины и β - адреномиметики
• Гиперкальциевый вариант проявляется
развитием контрактуры (пересокращение) и
сердце не расслабляется, а следовательно
невозможно последующее сокращение.
Назначают β - адреноблокаторы, и блокаторы
Са-каналов .
51.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• При не выраженных синусовых аритмиях
коронарный кровоток существенно не
нарушается.
• При выраженной брадикардии может
повышаться перфузионное давление в
венечных артериях и развитие коронарной
недостаточности.
• При выраженной тахикардии, особенно при
наличии коронаросклероза, может развиться
коронарная недостаточность.
52.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• При гетеротопных аритмиях:
• При медленном предсердном ритме сходны с
таковыми при синусовой брадикардии.
• При атриовентрикулярном ритме нарушения
определяются одновременным или почти
одновременным сокращением предсердий и
желудочков.
• Если повреждения в верхней части АВУ, то
показатели существенно не изменяются.
53.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• Если в средней части АВУ сокращения
предсердий и желудочков почти совпадают.
• Если в нижней части АВУ желудочки
сокращаются раньше предсердий в связи с
чем нарушается кровенаполнение полостей
и снижается его ударный и минутный
выброс, а так же системное АД.
• При идиовентрикулярном ритме сходные
изменения. Коронарный кровоток снижен.
54.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• При
нарушении
проводимости
расстройства системного кровообращения
зависят от длительности этого нарушения и
характера основного заболевания, и уровня
повреждения проводящей системы.
• Замедление и неполная блокада САУ –
уменьшение минутного выброса сердца,
снижение уровня АД, развитие ишемии
органов и тканей.
55.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• Если блокада длится несколько минут и не
сопровождается развитием замещающего
гетеротопного ритма, то развивается
асистолия и гибель организма.
• При полной блокаде АВУ изменения
зависят
от
степени
желудочковой
брадикардии, в результате которой часто
отмечается застой венозной крови и
снижается сердечный выброс.
56.
ИЗМЕНЕНИЕ ПОКАЗАТЕЛЕЙ ГЕМОИ КАРДИОДИНАМИКИ• Блокады 2 и 3 степени снижают МОС, АД,
нарушают циркуляцию крови в органах.
• Блокада на любом уровне может привести
к развитию синдрома Морганьи - Эдемса –
Стокса. (внезапная потеря сознания,
отсутствие пульса и сердечных тонов. Часто
эпилептиформными судорогами. Приступ
длится обычно 5-20с. Редко 1-2 мин).
57.
ВНЕМИОКАРДИАЛЬНАЯНЕДОСТАТОЧНОСТЬ
• Возникает когда к сердцу притекает мало
крови по венам или когда оно не в
состоянии принять всю притекающую
кровь.
• Причины:
• Гиповолемия (кровопотеря).
• Резкое расширение сосудов (коллапс).
• При накоплении жидкости в полости
перикарда.
58.
НАКОПЛЕНИЕ ЖИДКОСТИ ВПОЛОСТИ ПЕРИКАРДА
В двух вариантах:
• - быстрое
• - медленное
59.
БЫСТРОЕ НАКОПЛЕНИЕ ЖИДКОСТИВ ПОЛОСТИ ПЕРИКАРДА
Причины:
• - при ранении;
• - разрыве сердца;
• - быстро развивающийся перикардит.
60.
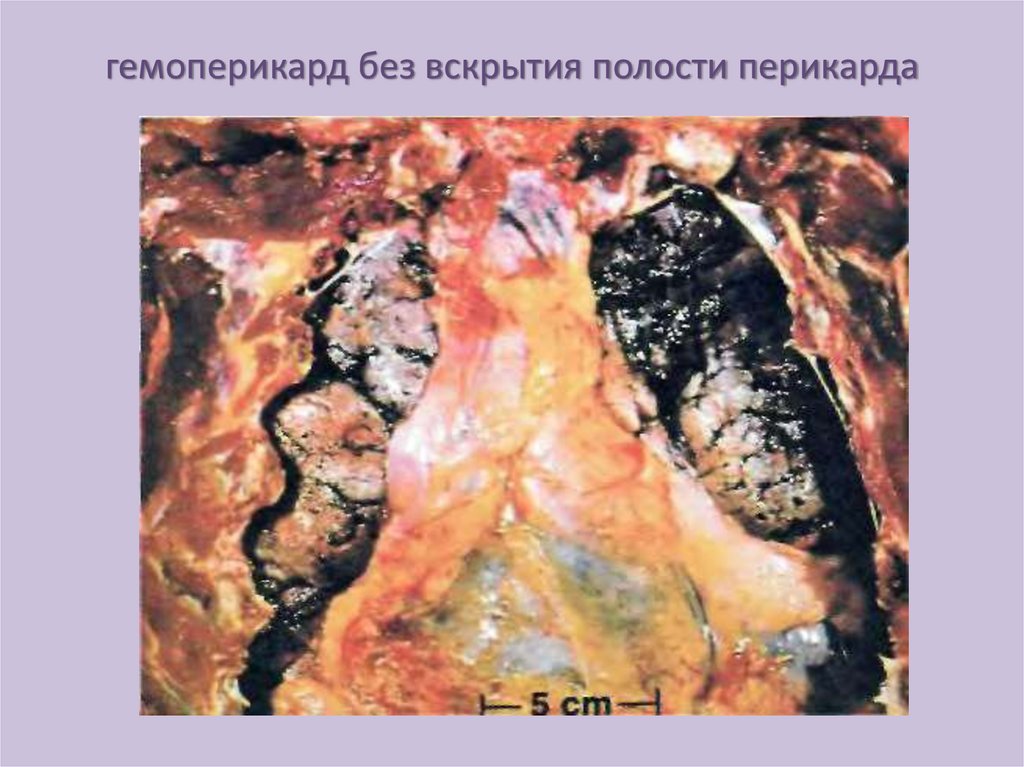
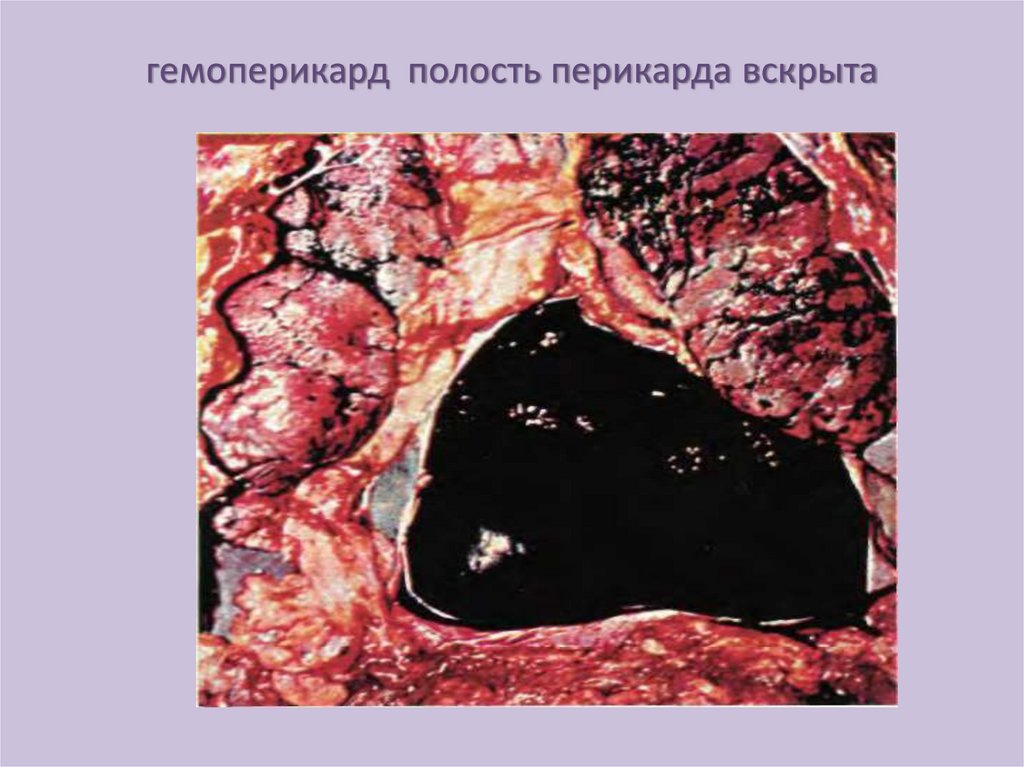
БЫСТРОЕ НАКОПЛЕНИЕ ЖИДКОСТИВ ПОЛОСТИ ПЕРИКАРДА
• Плохая растяжимость перикарда приводит к
повышению
давления
препятствующему
диастолическому расширению сердца и
возникает острая тампонада сердца.
• Уменьшение
кровенаполнения
полостей
сердца
снижает
ударный
объем
и
артериальное давление.
• Чем
больше
внутриперикардиальное
давление, тем ниже артериальное. Венозное
при этом не повышается.
61.
гемоперикард без вскрытия полости перикарда62.
гемоперикард полость перикарда вскрыта63.
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫВключаются рефлекторно получив сигналы:
• -с отверстий полых и легочных вен –
повышением давления на путях притока;
• - с аорты и сонных синусов – снижение
давления на путях оттока и уменьшение
депрессорного эффекта;
• - с поверхности перикарда, раздражаемого
повышенным давлением.
64.
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ• При тампонаде сердца мобилизация
мощных механизмов ведущих к усилению
сердечных сокращений малоэффективна
или невозможна.
• Работающие механизмы способны только
усилить частоту сердечных сокращений и
сужение периферических сосудов.
• Этим
объясняется
тяжелое
течение
тампонады сердца.
65.
МЕДЛЕННОЕ НАКОПЛЕНИЕЖИДКОСТИ В ПОЛОСТИ ПЕРИКАРДА
Причины:
• Хронический экссудативный перикардит;
• Гидроперикард.
• Медленное
накопление
жидкости
сопровождается постепенным растяжением
перикарда
и
увеличением
объема
околосердечной сумки.
66.
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ• Срабатывают более эффективно, так как
развиваются постепенно, вследствие этого
внутриперикардиальное давление
изменяется мало, а нарушение
кровообращения не возникает длительное
время.
67.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ СЕРДЦА
• 1.Циркуляторная гипоксия
• 2.Одышка (в ее развитии имеет
значение раздражение
хеморецепторов и дыхательного
центра и отек интерстициальной ткани
легких и возбуждение
механорецепторов).
68.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ СЕРДЦА
• 3.Цианоз из-за увеличения концентрации
восстановленного гемоглобина
• 4. Отеки. При правожелудочковой
недостаточности отеки нижних
конечностей, при левожелудочковой
недостаточности отек легких (синдром
сердечной астмы) или альвеолярный отек
(синдром отека легких).
69.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ СЕРДЦА
• 5. Кардиальный цирроз печени (для
правожелудочковой недостаточности). Проявляется
нарушением функции печении синдромом
портальной гипертензии.
• 6. Нарушение КОС:
• - газовый ацидоз- при альвеолярном отеке легких
• - негазовый ацидоз, в крови накапливаются кислые
продукты в результате гипоксии (молочная кислота)
• - газовый алкалоз- следствие рефлекторной одышки
и гиперкапнии
• - негазовый алкалоз, в результате гипокалемии
70.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯНЕДОСТАТОЧНОСТИ СЕРДЦА
• 7. Вторичный альдостеронизм –
электролитные нарушения
гипернатриемию, гипергидрию,
гипокалиемию.
• 8. Полицетимическая гиперволемия.
71.
КОРОНАРНАЯ НЕДОСТАТОЧНОСТЬКоронарная недостаточность (КН) –
типовая
патология
сердца,
характеризующаяся
превышением
потребности миокарда в кислороде и
субстратах метаболизма над их притоком
по коронарным артериям, а также
нарушением оттока от миокарда продуктов
обмена, БАВ, ионов и др. агентов.
72.
ВИДЫ КОРОНАРНОЙНЕДОСТАТОЧНОСТИ
Две группы:
• 1. - относительная
• 2. - абсолютная
73.
ОТНОСИТЕЛЬНАЯ КНВозникает в случае первичного
увеличения энергетических потребностей
сердца (увеличение нагрузки на сердце при
физической
работе,
артериальной
гипертензии).
При этом интенсивность венечного
кровотока может возрастать, но это
оказывается
недостаточным
для
удовлетворения возросших потребностей.
74.
АБСОЛЮТНАЯ КНВозникает
в
случае
первичного
нарушения венечного кровообращения, в
результате чего уменьшается доставка
кислорода
и
питательных
веществ
миокарду как в состоянии покоя, так и при
увеличении энергетических потребностей
сердца.
75.
АБСОЛЮТНАЯ КНТак как абсолютная КН характеризуется
уменьшением коронарного кровотока,
возможны два патогенетических варианта
ее развития.
• Уменьшение перфузионного давления;
• Увеличение
сопротивления
венечных
сосудов.
76.
УМЕНЬШЕНИЕ ПЕРФУЗИОННОГОДАВЛЕНИЯ
При
этом
развивается
коронарная
недостаточность
центрального
происхождения. Ее причиной может быть:
• Артериальная
гипотензия
(при
шоках,
коллапсе,
недостаточности
аортальных
клапанов). При нарушении АД срабатывают
механизмы миогенной регуляции венечного
кровообращения, поддерживающие его на
постоянном уровне. Но если АД падает ниже
70 мм.рт.ст., эти механизмы оказываются не
состоятельными
77.
УМЕНЬШЕНИЕ ПЕРФУЗИОННОГОДАВЛЕНИЯ
• Нарушение
венозного
оттока
(при
декомпенсированной
недостаточности
правого желудочка, когда увеличивается
центральное
венозное
и
конечнодиастолическое давление).
78.
УВЕЛИЧЕНИЕ СОПРОТИВЛЕНИЯВЕНЕЧНЫХ СОСУДОВ
При
этом
развивается
коронарная
недостаточность местного происхождения.
Это может быть обусловлено:
• Увеличением
вязкости
крови
при
нарушении ее реологических свойств
(обезвоживание,
полицитемия,
ДВСсиндром).
При
этом
развиваются
нарушения микроциркуляции, вплоть до
развития стаза.
79.
УВЕЛИЧЕНИЕ СОПРОТИВЛЕНИЯВЕНЕЧНЫХ СОСУДОВ
• Уменьшение
радиуса
сосудов.
Это
основной фактор развития абсолютной
коронарной недостаточности. Он вызывает
ишемию сердца.
80.
ОСНОВНЫЕ МЕХАНИЗМЫ ИШЕМИИМИОКАРДА
1. Обтурационный – уменьшение просвета
венечных артерий. Его причинами могут быть:
• Стенозирующий атеросклероз (90%);
• Тромбоз венечных артерий (атеросклероз);
• Эмболия венечных артерий;
• Воспалительные процессы в стенке сосудов
сердца – коронариты (сифилис, ревматизм).
Для развития клинических признаков ишемии
миокарда –уменьшение просвета сосуда на 75
% от нормы.
81.
ОСНОВНЫЕ МЕХАНИЗМЫ ИШЕМИИМИОКАРДА
2. Ангиоспастический – спазм коронарных
артерий. Его причинами могут быть:
• Возбуждение α- адренорецепторов на фоне
блокады β-адренорецепторов;
• Вазопрессин;
• Ангиотензин- II;
• Тромбоксан А 2;
• Гипокапния;
• БАВ эндотелиального происхождения.
Известна клиническая форма коронарного
ангиоспазма – стенокардия Принцметала.
82.
ОСНОВНЫЕ МЕХАНИЗМЫ ИШЕМИИМИОКАРДА
3. Компрессионный – сдавление венечных
сосудов. Может иметь место при тахикардии
(увеличивается
общая
продолжительность
периода сдавления коронарных сосудов во время
систолы сердца). Иногда его причиной являются
рубцы и опухоли.
83.
ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ ВЛИЯЮЩИЕНА МИОКАРД В УСЛОВИЯХ ИШЕМИИ
Гипоксия.
Ацидоз (накопление кислых продуктов из-за
нарушения оттока крови и активации гликолиза).
Увеличение внеклеточной концентрации ионов К.
(отмечается с самого начала нарушения
венечного кровообращения, когда еще нет
повреждения кардиомиоцитов).
84.
ПОСЛЕДСТВИЯ НЕДОСТАТОЧНОСТИВЕНЕЧНОГО КРОВООБРАЩЕНИЯ
ДЛЯ МИОКАРДА
Нарушение
сократительной
способности
миокарда с развитием недостаточности сердца.
Появление аномальной электрической активности
– электрическая нестабильность сердца, развитие
аритмий.
Повреждение кардиомиоцитов, обусловленное
ишемией.
Реперфузионный синдром.
85.
НАРУШЕНИЯ СОКРАТИТЕЛЬНОЙ ФУНКЦИИМИОКАРДА ПРИ ЕГО ИШЕМИИ
При ишемии миокарда различают ранние и
поздние его нарушения.
Ранние нарушения возникают рано, уже при
незначительном дефиците АТФ. Дефицит АТФ
приводит к нарушению фосфорилирования
белков Са – каналов, а это приведет к
уменьшению силы сердечных сокращений
86.
НАРУШЕНИЯ СОКРАТИТЕЛЬНОЙ ФУНКЦИИМИОКАРДА ПРИ ЕГО ИШЕМИИ
Поздние нарушения возникают при расстройстве
венечного кровообращения более 30 мин.
Концентрация Са в кардиомиоцитах нарастает
вследствие
чего
нарушаются
процессы
расслабления
кардиомиоцитов,
наступает
контрактура
миофибрилл,
нарушается
сократительная способность сердца
87.
МЕХАНИЗМЫ ОБУСЛАВЛИВАЮЩИЕ РАЗВИТИЕАРИТМИИ ПРИ ИШЕМИИ МИОКАРДА
Развитие аритмии связано с электрической
нестабильностью сердца возникающей уже через
несколько минут от начала развития ишемии
миокарда. Основная причина – выход ионов К из
кардиомиоцитов,
что
увеличивает
его
внеклеточную концентрацию. В зависимости от
уровня
концентрации
возможны
такие
последствия:
• При концентрации внеклеточного К до 8 ммоль/л
происходит
увеличение
возбудимости
кардиомиоцитов
и
скорости
проведения
импульсов.
88.
МЕХАНИЗМЫ ОБУСЛАВЛИВАЮЩИЕ РАЗВИТИЕАРИТМИИ ПРИ ИШЕМИИ МИОКАРДА
• При концентрации ионов К более 8 ммоль/л
происходит
уменьшение
возбудимости
кардиомиоцитов
и
скорости
проведения
импульсов.
• Одновременное существование разных участков
миокарда
с
разными
типами
электрокардиографических нарушений приводит
к развитию аритмий – трепетание и фибрилляция
желудочков, приводящие к смерти.
Фибрилляция желудочков, возникающая при
ишемии миокарда, является основной причиной
так называемой внезапной смерти.
89.
РЕПЕРФУЗИОННЫЙ СИНДРОМЭто
синдром,
возникающий
вследствие
возобновления кровотока в ишемизированом
участке миокарда, т.е. в результате реперфузии.
Возобновление
венечного
кровообращения
может
быть
обусловлено
прекращением
коронарного ангиоспазма, лизисом тромба,
разрушением
агрегатов
клеток
крови,
хирургическим удалением тромба, снятием
лигатуры.
90.
РЕПЕРФУЗИОННЫЙ СИНДРОМКлинически
реперфузионный
синдром
проявляется
значительным
увеличением
интенсивности повреждения миокарда сразу же
после
возобновления
венечного
кровотока(состояние больного резко ухудшается).
Минимальная продолжительность ишемии, после
которой возникает выраженный реперфузионный
синдром составляет 20-40 мин.
Если продолжительность ишемии меньше 20
мин., указанный синдром не развивается
(проявляется приступами стенокардии).
91.
РЕПЕРФУЗИОННЫЙ СИНДРОМПри продолжительности ишемии более 40 мин.,
развивается
реперфузионные
повреждения
сердца.
Патогенетической основой данного синдрома
является «кислородный парадокс». Сущность
феномена состоит в следующем: при поступлении
кислорода в ткань без кислорода происходит
резкая активация пероксидного окисления
липидов, вследствие чего образуется большое
количество свободных радикалов, которые
повреждают клеточные мембраны.












































































 medicine
medicine