Similar presentations:
Характеристика возбудителей венерических заболеваний
1.
Лекция №8.Характеристика возбудителей
венерических заболеваний.
Кафедра медико-биологических наук.
Преподаватель: Ахмедова Феруза Набиевна
2.
Инфекции, передаваемыеполовым путём (ИППП)
группа распространённых инфекций,
для которых основным путём передачи и
распространения является половой
3.
Основные факты• Каждый день в мире происходит более 1 миллиона случаев заражения
инфекциями, передаваемыми половым путем (ИППП), большинство из
которых протекают бессимптомно.
• Согласно оценкам, каждый год происходит 374 миллиона новых случаев
заражения одной из четырех излечимых ИППП – хламидиозом, гонореей,
сифилисом или трихомониазом.
• Такие ИППП, как герпес, гонорея и сифилис, могут повышать риск
заражения ВИЧ.
• Передача ИППП от матери ребенку может приводить к мертворождению,
смерти новорожденного, низкой массе тела при рождении и недоношенности,
сепсису, неонатальному конъюнктивиту и врожденным аномалиям.
• Инфекция ВПЧ вызывает рак шейки матки и другие онкологические
заболевания.
• ИППП напрямую сказываются на сексуальном и репродуктивном
здоровье, приводят к стигматизации, бесплодию, онкологическим
заболеваниям и осложнениям в период беременности, а также повышают
риск ВИЧ-инфекции.
• Одним из серьезных факторов, препятствующих сокращению бремени
ИППП в мире, является лекарственная устойчивость этих инфекций.
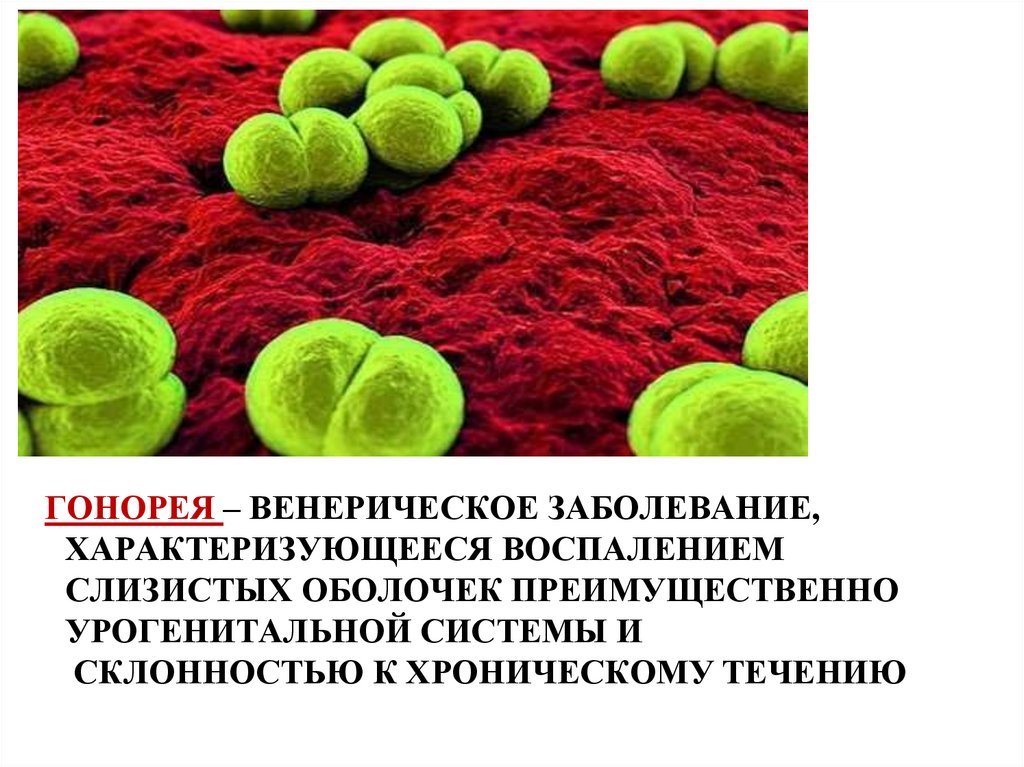
4. Гонорея – венерическое заболевание, характеризующееся воспалением слизистых оболочек преимущественно урогенитальной системы и
ГОНОРЕЯ – ВЕНЕРИЧЕСКОЕ ЗАБОЛЕВАНИЕ,ХАРАКТЕРИЗУЮЩЕЕСЯ ВОСПАЛЕНИЕМ
СЛИЗИСТЫХ ОБОЛОЧЕК ПРЕИМУЩЕСТВЕННО
УРОГЕНИТАЛЬНОЙ СИСТЕМЫ И
СКЛОННОСТЬЮ К ХРОНИЧЕСКОМУ ТЕЧЕНИЮ
5.
6. Таксономическое положение возбудителя гонореи
•Семейство Neisseriaceae•Род Neisseria
•Вид Neisseria gonorrhoeae
(N.gonorrhoeae)
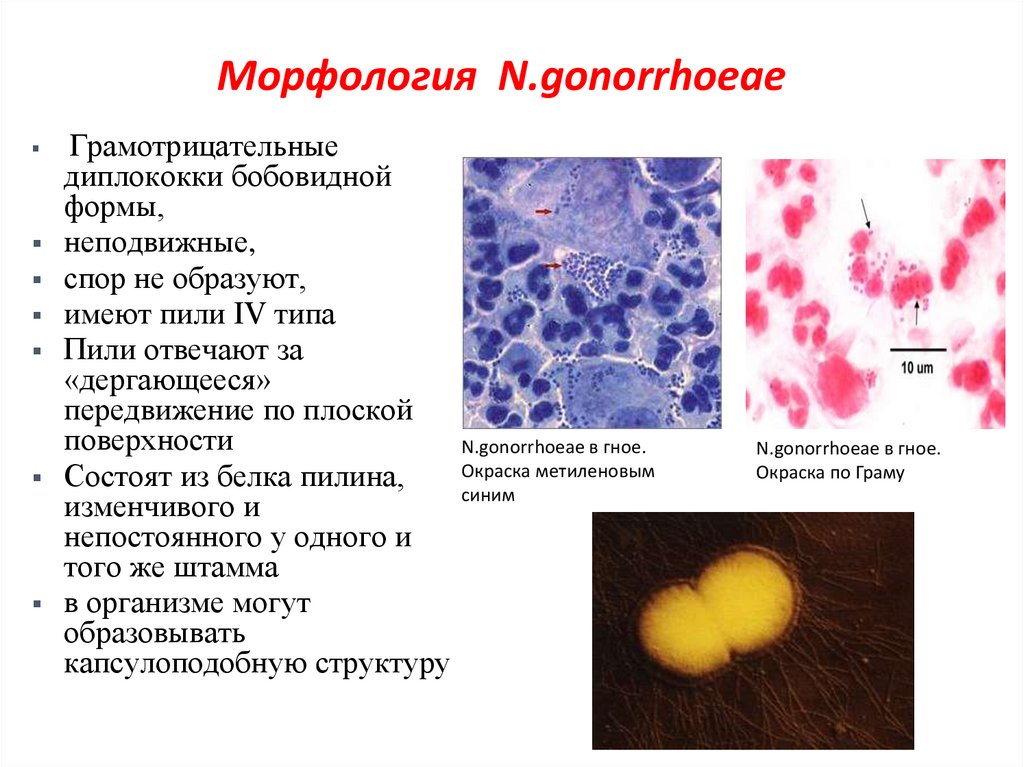
7. Морфология N.gonorrhoeae
Грамотрицательныедиплококки бобовидной
формы,
неподвижные,
спор не образуют,
имеют пили IV типа
Пили отвечают за
«дергающееся»
передвижение по плоской
поверхности
N.gonorrhoeae в гное.
Окраска метиленовым
Состоят из белка пилина,
синим
изменчивого и
непостоянного у одного и
того же штамма
в организме могут
образовывать
капсулоподобную структуру
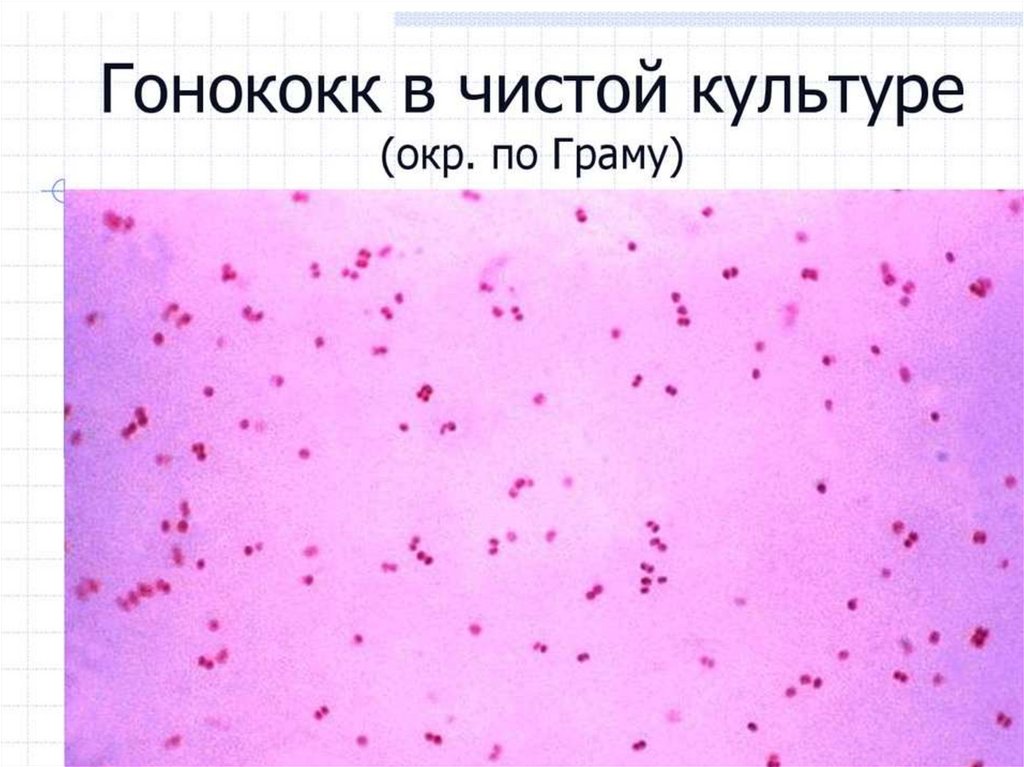
N.gonorrhoeae в гное.
Окраска по Граму
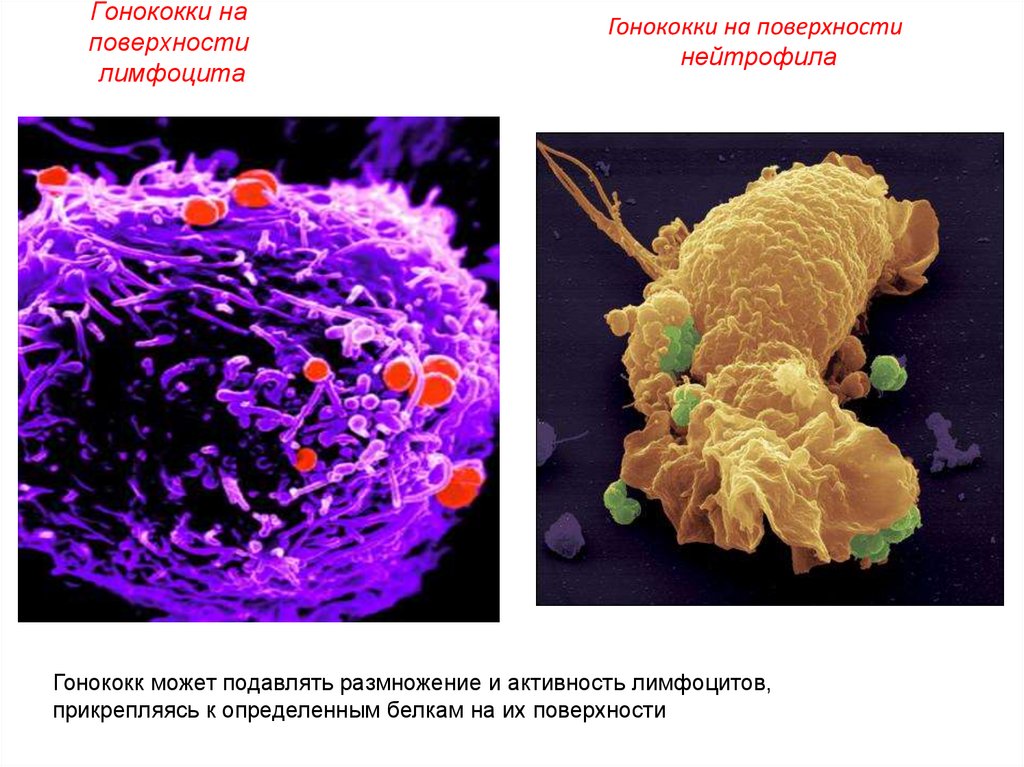
8. Гонококки на поверхности лимфоцита
Гонококки на поверхностинейтрофила
Гонококк может подавлять размножение и активность лимфоцитов,
прикрепляясь к определенным белкам на их поверхности
9.
10.
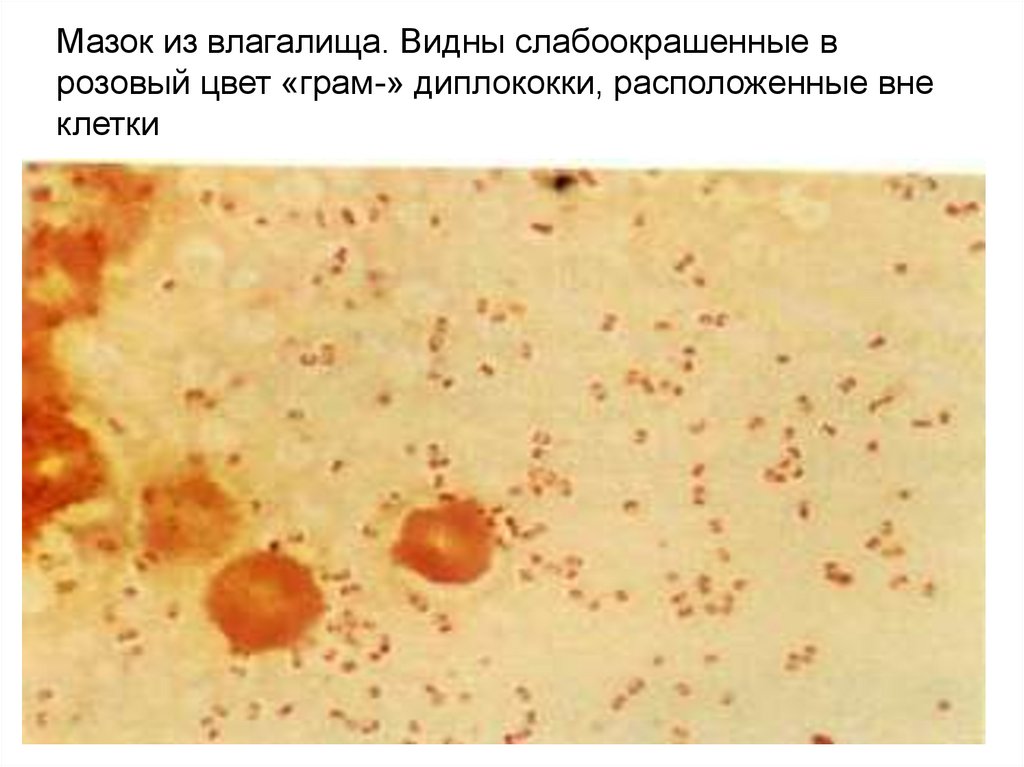
Мазок из влагалища. Видны слабоокрашенные врозовый цвет «грам-» диплококки, расположенные вне
клетки
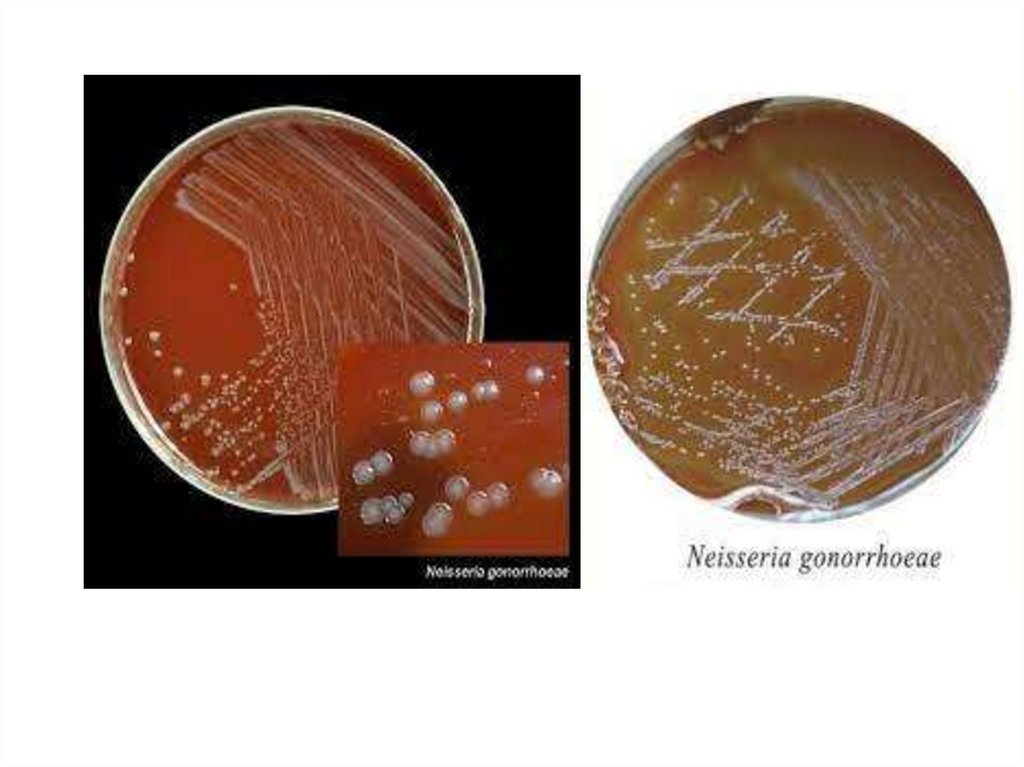
11. Культуральные свойства гонококков
❑Аэробы, хотя в тканях развивается и ванаэробных условиях
❑Растут на питательных средах с добавлением
крови, сыворотки, асцитической жидкости в
присутствие 5-10% СО2
❑Крайне требовательны к температуре, растет
только при 36-37°С
❑При микроскопии колоний с использованием
косого освещения различают мутные (есть Ора)
и прозрачные (нет Ора-белка) колонии
12.
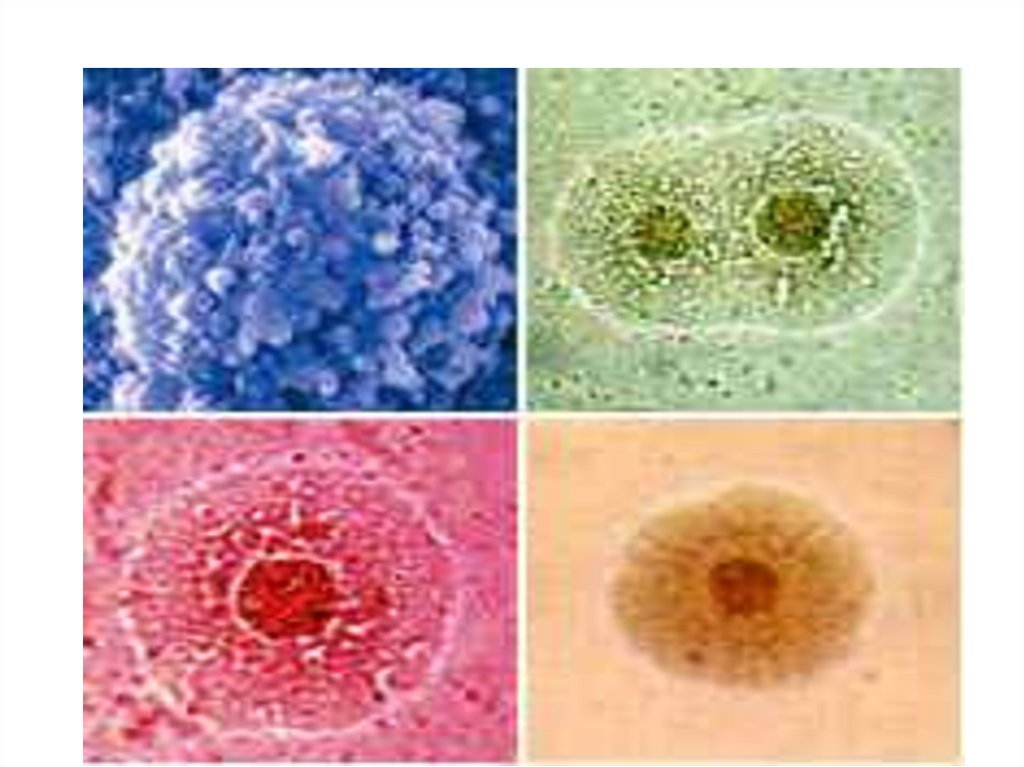
13. Биохимические свойства
Биохимическималоактивны
❑Является практически
абсолютным паразитом
❑Использует готовые
аминокислоты
❑Расщепляет только
глюкозу до кислоты
❑Как все нейссерии
обладает оксидазой и
каталазой
❑
14. Факторы вирулентности гонококка
• Адгезины (пили 1 типа, Ора-белки, ЛОС)• Белки –порины – обеспечивают пенетрацию гонококка в
клетки-мишени (нейтрофилы, эпителиоциты,
сперматозоиды) и подавляют апоптоз
• Ферменты: каталаза, IgA1-протеаза
• Полисахаридная капсула
Восприимчивость к заболеванию:
После перенесенной гонореи имммунитет к вторичным
заражениям не вырабатывается, врожденная
невосприимчивость отсутствует , возможны супер- и
реинфекции.
15. Эпидемиология
❑ Антропоноз❑ Источник – больной человек, как
правило, с бессимптомной формой инфекции
❑ Пути передачи:
❖Основной – половой
❖Поражение глаз у взрослых возникает вследствие заноса
возбудителей руками с мочеполовых органов
❖Инфицирование новорожденных при прохождении плода
по родовым путям (бленнорея)
❖Возможно также бытовое заражение девочек при
нарушении гигиенических правил ("горшечная" инфекция,
пользование общими предметами личной гигиены,
например губками, и пр.).
❖Казуистические случаи бытового заражения
16.
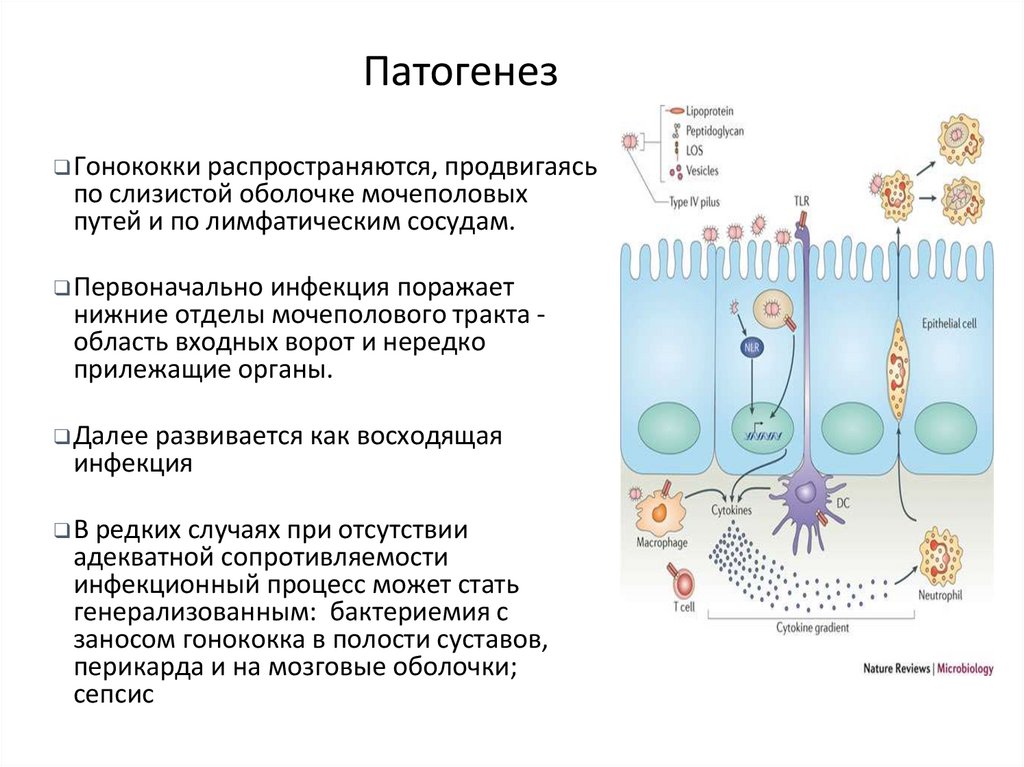
Патогенез❑ Гонококки распространяются, продвигаясь
по слизистой оболочке мочеполовых
путей и по лимфатическим сосудам.
❑ Первоначально инфекция поражает
нижние отделы мочеполового тракта область входных ворот и нередко
прилежащие органы.
❑ Далее развивается как восходящая
инфекция
❑ В редких случаях при отсутствии
адекватной сопротивляемости
инфекционный процесс может стать
генерализованным: бактериемия с
заносом гонококка в полости суставов,
перикарда и на мозговые оболочки;
сепсис
17. Резистентность
❑Из всех нейссерий наименее устойчив во внешней среде❑При 56 С погибает в течение 5 мин., при кипячении – моментально
❑Быстро погибает при высыхании
❑Чувствителен к большинству дезинфектантов
❑В последние годы отмечено повышение устойчивости к пенициллинам,
тетрациклинам
❑Сохраняется чувствительность к фторхинолонам, макролидам,
цефалоспоринам 3 поколения
❑Естесственно устойчив к линкомицину, ванкомицину, ристомицину
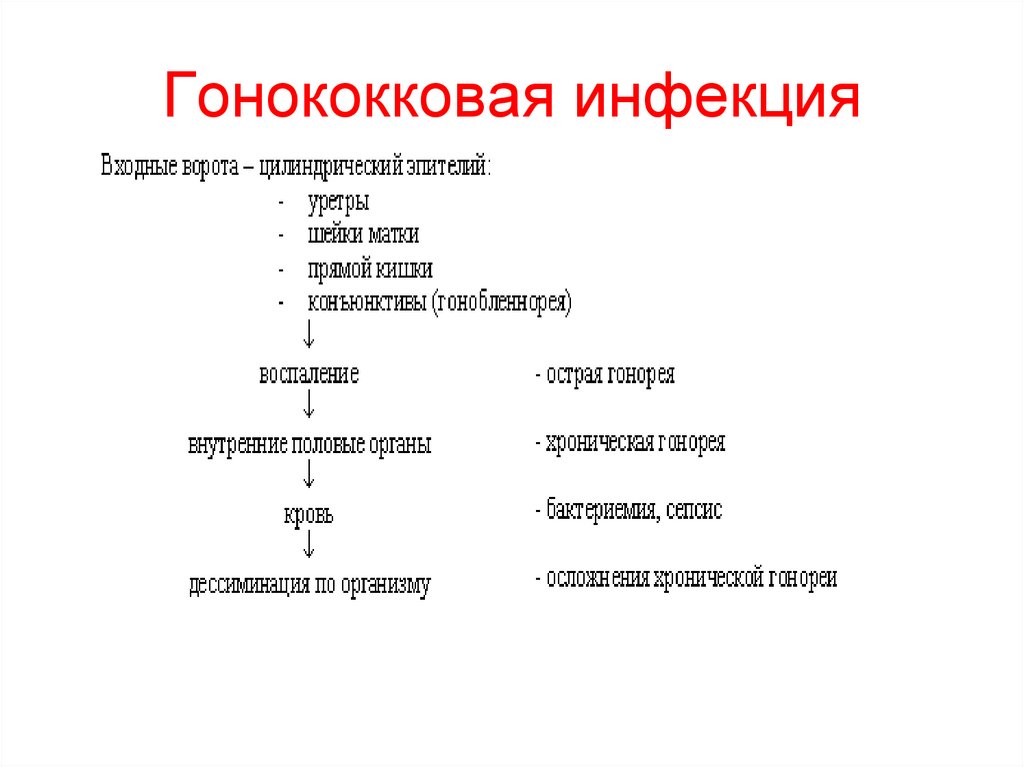
18. Гонококковая инфекция
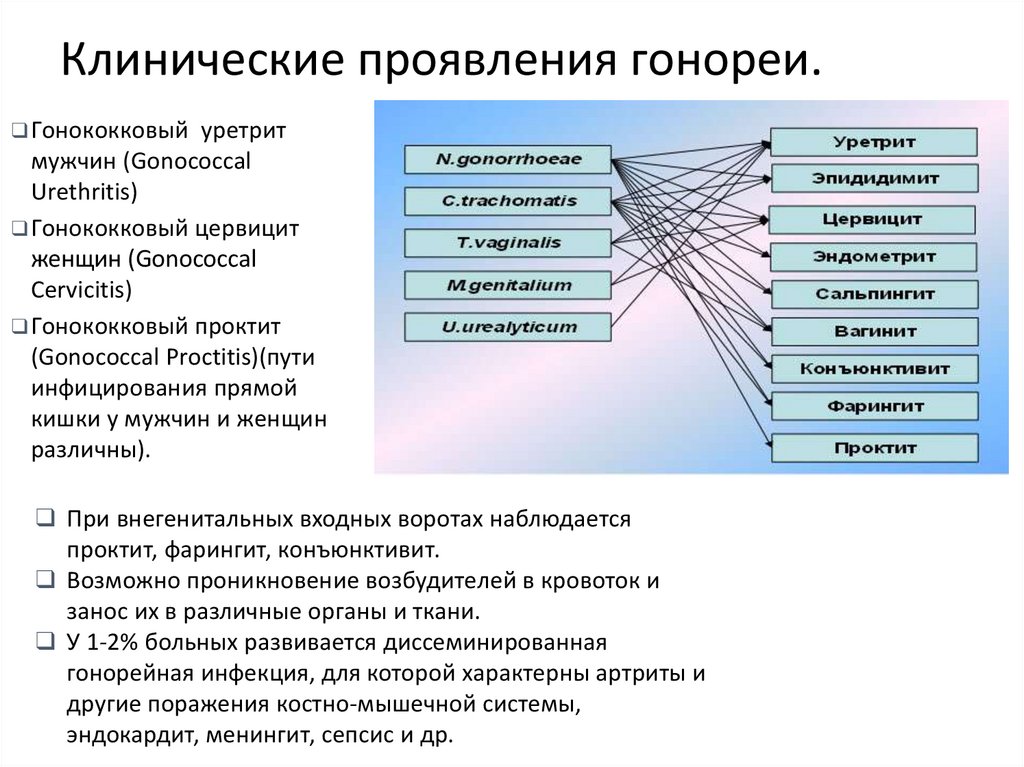
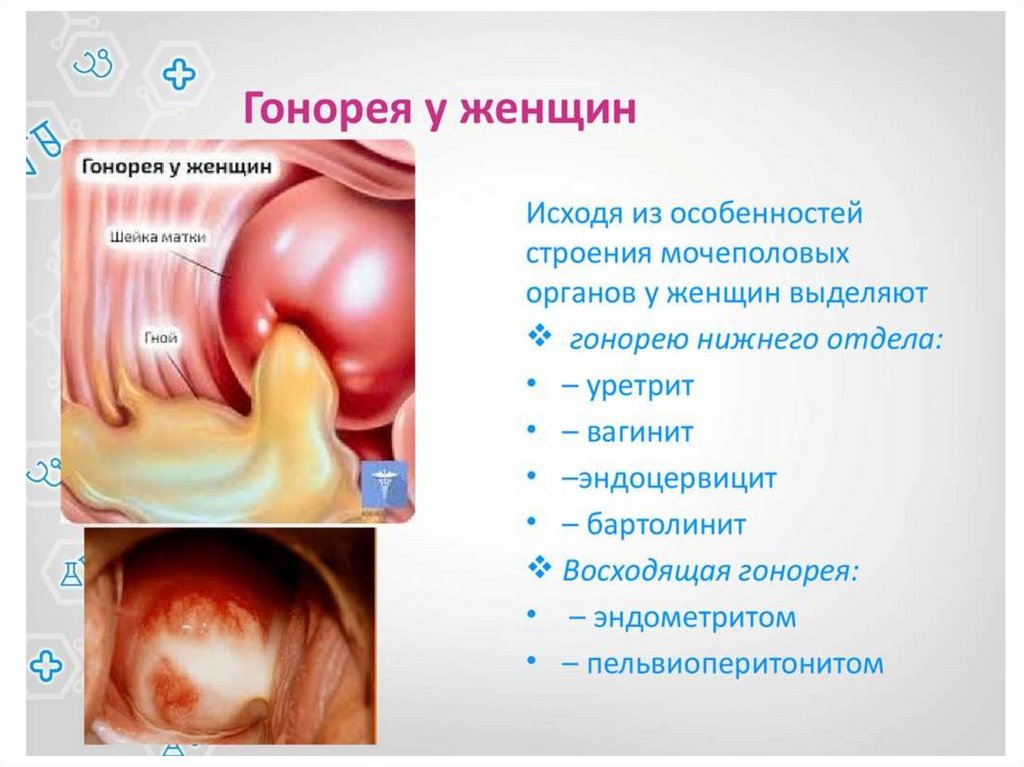
19. Клинические проявления гонореи.
❑ Гонококковый уретритмужчин (Gonococcal
Urethritis)
❑ Гонококковый цервицит
женщин (Gonococcal
Cervicitis)
❑ Гонококковый проктит
(Gonococcal Proctitis)(пути
инфицирования прямой
кишки у мужчин и женщин
различны).
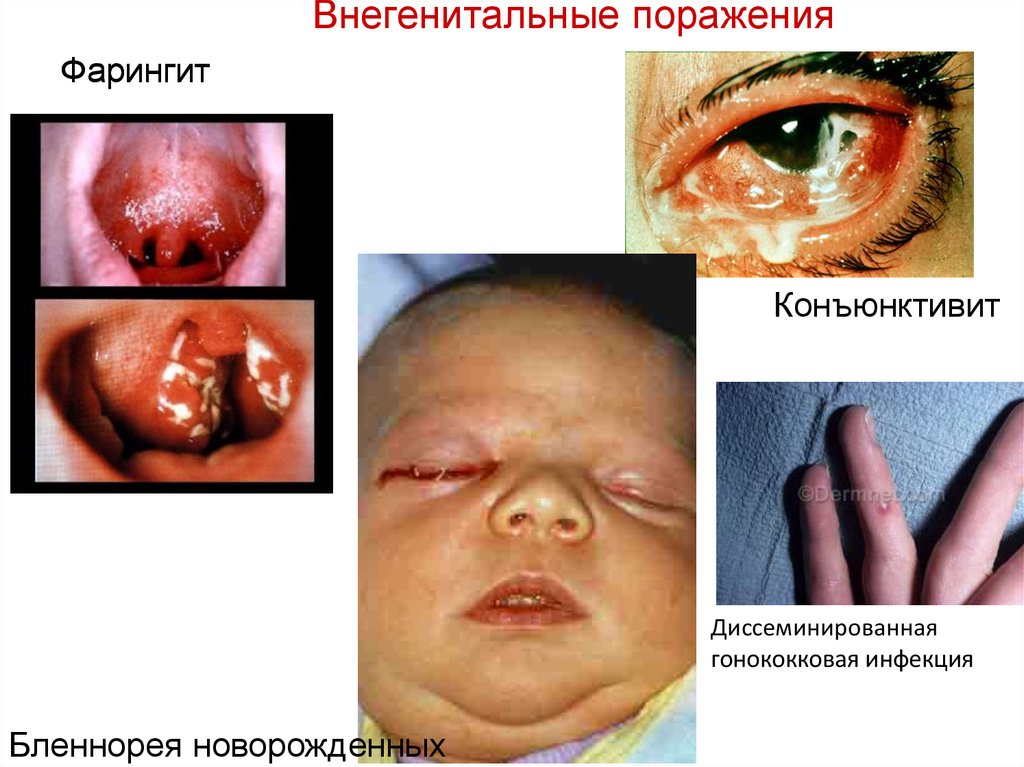
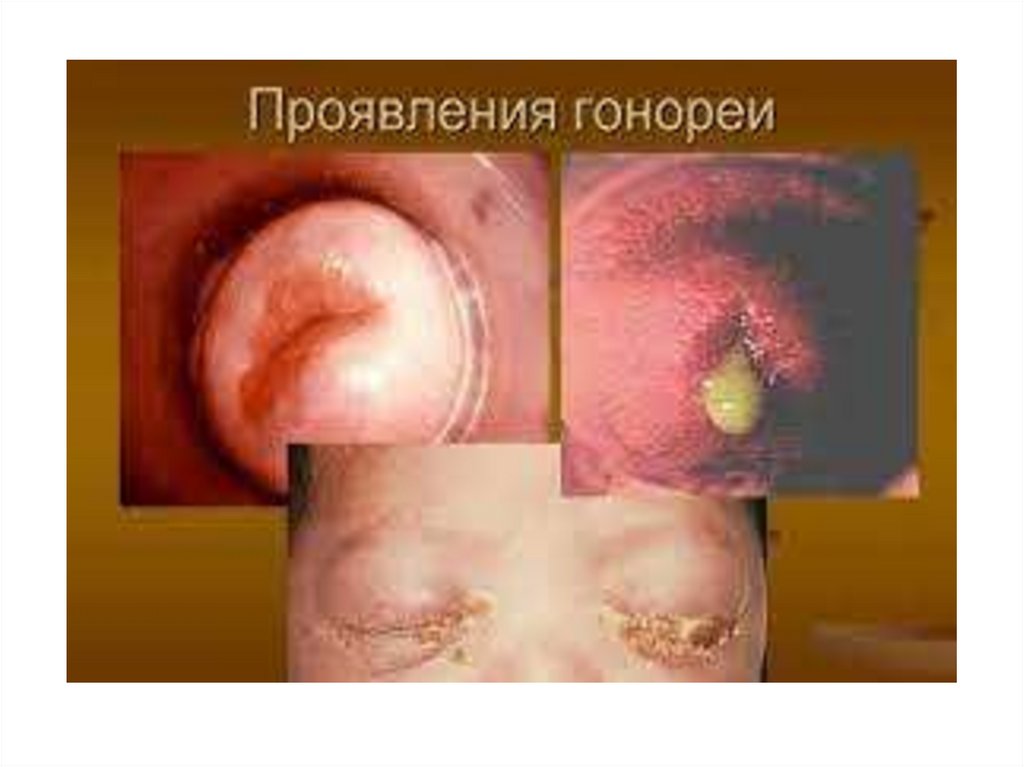
❑ При внегенитальных входных воротах наблюдается
проктит, фарингит, конъюнктивит.
❑ Возможно проникновение возбудителей в кровоток и
занос их в различные органы и ткани.
❑ У 1-2% больных развивается диссеминированная
гонорейная инфекция, для которой характерны артриты и
другие поражения костно-мышечной системы,
эндокардит, менингит, сепсис и др.
20.
21.
22.
Внегенитальные пораженияФарингит
Конъюнктивит
Диссеминированная
гонококковая инфекция
Бленнорея новорожденных
23.
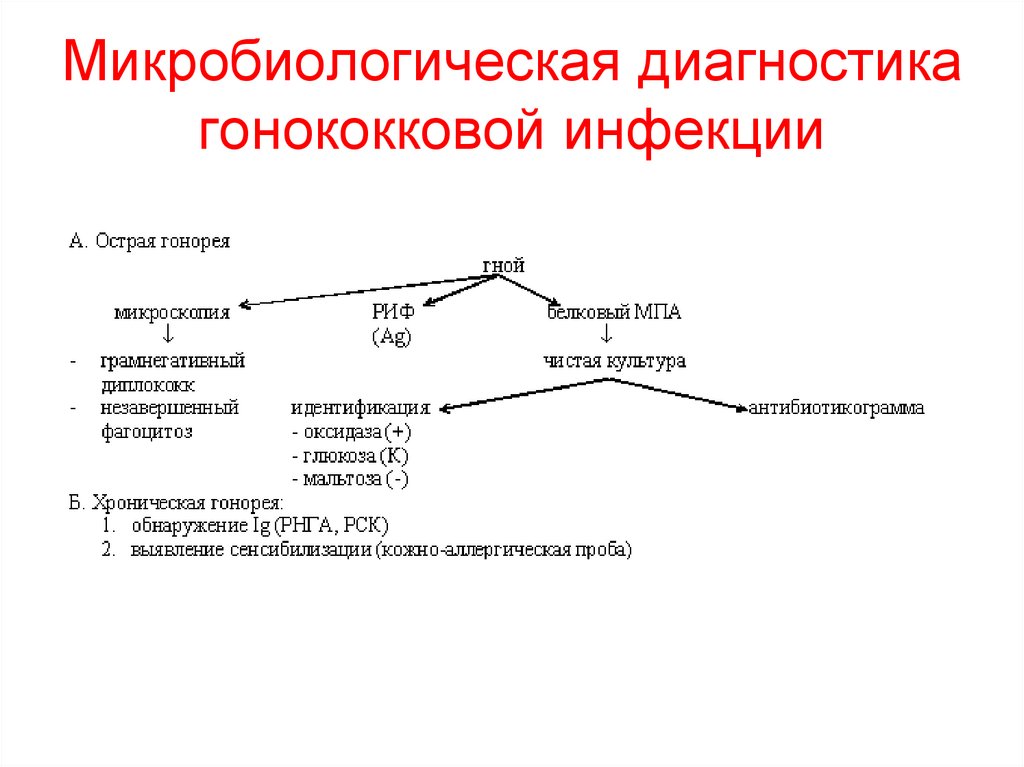
24. Микробиологическая диагностика гонококковой инфекции
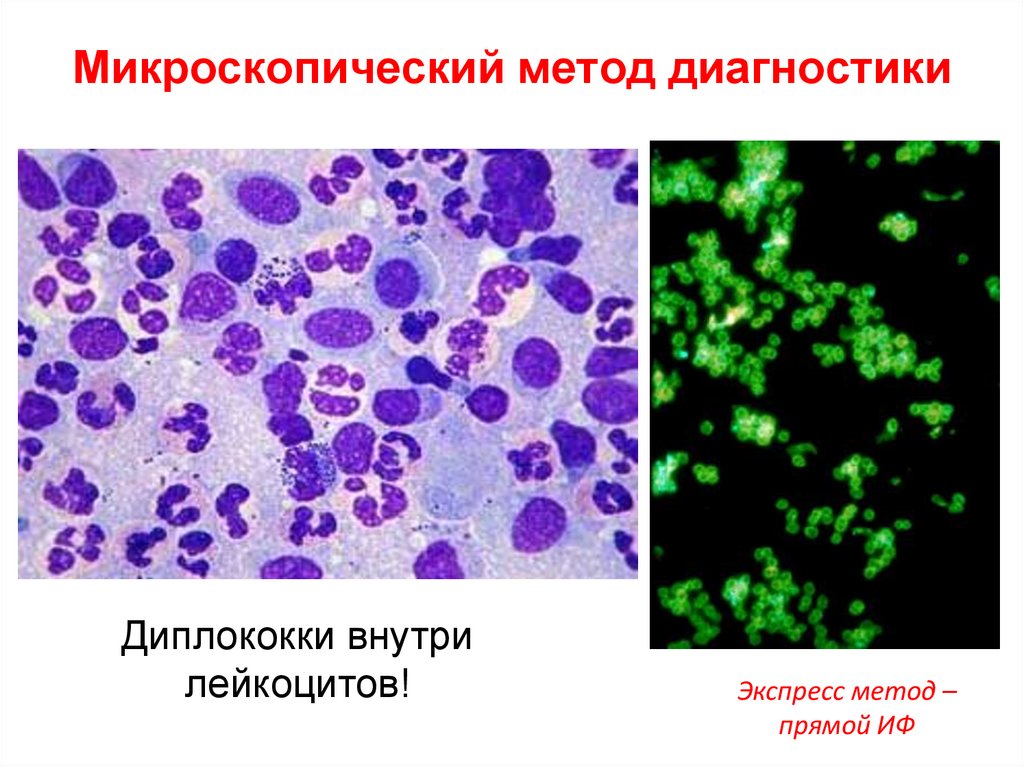
25. Микроскопический метод диагностики
Диплококки внутрилейкоцитов!
Экспресс метод –
прямой ИФ
26.
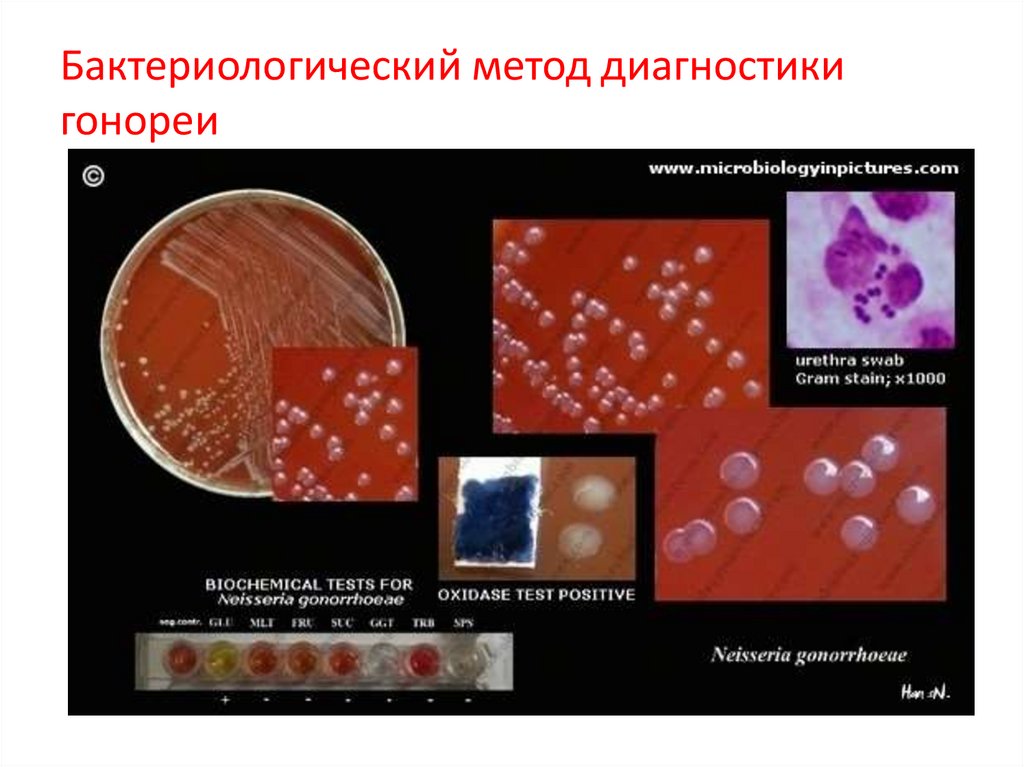
Бактериологический метод диагностикигонореи
27.
• Профилактика– неспецифическая –
• гонобленнореи – 1-2 капли нитрата серебра или другого
антисептика сразу после родов в глаза новорожденному (девочкам
– еще и в половую щель)
• острой гонореи – презерватив
• хронической гонореи – полное вылечивание острой гонореи
• Этиотропная терапия
– сульфаниламиды и антибиотики (если выделена культура, то
по результатам антибиотикограммы)
28. Сифилис
• Сифилис – венерическоезаболевание с длительным
рецидивирующим течением, в ходе
которого происходит смена
нескольких периодов с разными
клиническими проявлениями.
• При сифилисе могут поражаться
практически все системы и органы
29. Таксономическое положение возбудителя сифилиса
• Семейство Spirochaetaceae• Род Treponema
• Вид Treponema pallidum
• Подвиды T.pallidum – возбудитель сифилиса
T.endemicum – возбудитель беджель
T.carateum – возбудитель пинты
T.pertenue – возбудитель фрамбезии
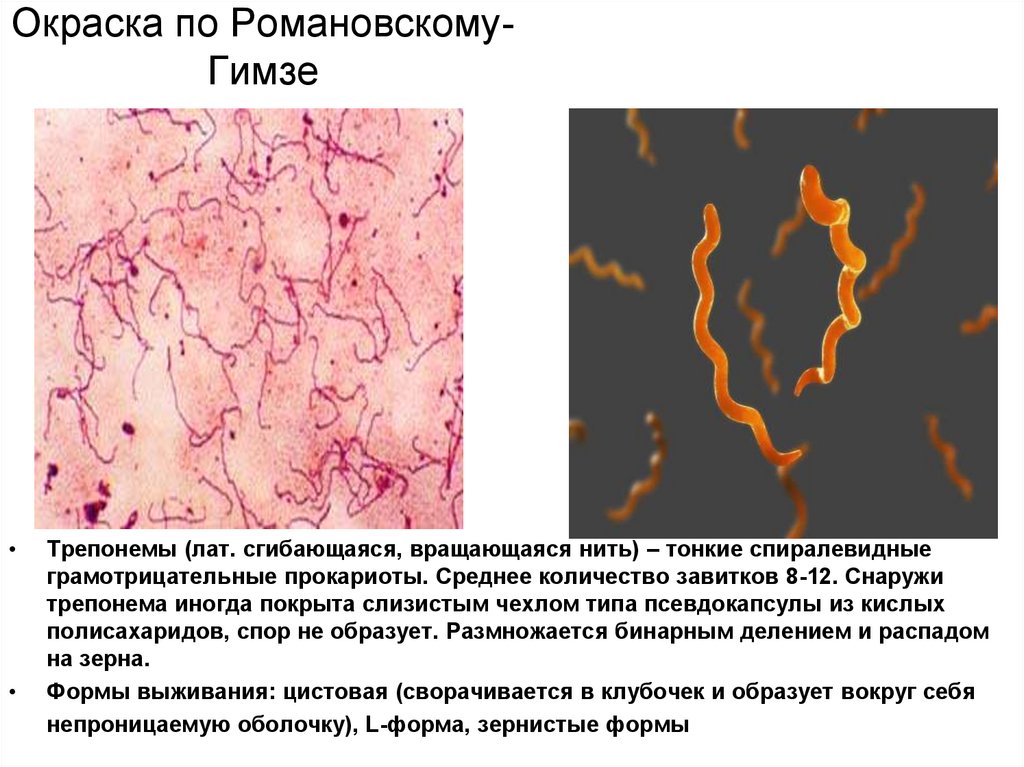
30. Окраска по Романовскому-Гимзе
Окраска по РомановскомуГимзеТрепонемы (лат. сгибающаяся, вращающаяся нить) – тонкие спиралевидные
грамотрицательные прокариоты. Среднее количество завитков 8-12. Снаружи
трепонема иногда покрыта слизистым чехлом типа псевдокапсулы из кислых
полисахаридов, спор не образует. Размножается бинарным делением и распадом
на зерна.
Формы выживания: цистовая (сворачивается в клубочек и образует вокруг себя
непроницаемую оболочку), L-форма, зернистые формы
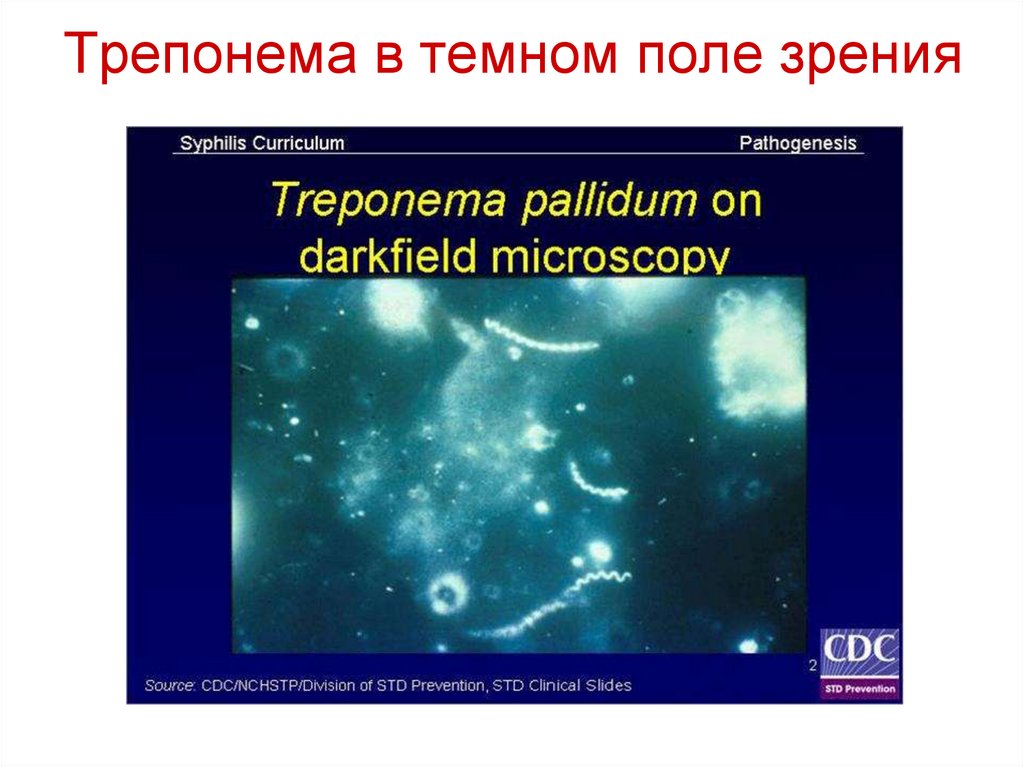
31. Методы микроскопии T.pallidum
• T.pallidum плохо окрашивается. Чащевсего ее изучают в живых нативных
препаратах в темном поле зрения.
• Для окрашивания трепонем
применяют метод импрегнации
серебром по Морозову или Метод
Романовского-Гимзе
32. Трепонема в темном поле зрения
33. Трепонема, окрашенная методом серебрения по Морозову
34. Культивирование T.pallidum
• Бледная трепонема нерастет на искусственных
питательных средах, ее
культивируют, заражая
кроликов-самцов в ткань
яичка, где развивается
воспалительный процесс
(орхит) и накапливается
большое количество
вирулентных «тканевых»
трепонем.
35. Антигены T.pallidum
• Белковый антиген, высокоиммуногенный.,термостабильный. Антитела к нему появляются в конце
инкубационного периода или в течение первой недели
после появления твердого шанкра. Длительно сохраняются
после излечивания.
• Полисахаридный антиген, малоиммуногенный ,
термостабильный.
• Липидный «вездесущий» антиген, иммуногенный,
на его долю приходится около 30% сухого вещества клетки
спирохеты. Имеет сходство с фосфолипидами
митохондриальных мембран тканей человека.
• Антитела к нему называются реагинами - они появляются
на 5-6 неделе после заражения и исчезают после успешного
лечения.
36. Факторы патогенности T.pallidum
• Адгезин – поверхностный белок, взаимодействует сфибронектином слизистой.
• Инвазивность - обеспечивает спиралевидная форма и
подвижность
• Антифагоцитарные свойства - способность
связывать на своей поверхности фибронектин
• Поверхностные липопротеины могут участвовать в
активации воспаления
• Способность размножаться в межклеточном пространстве
и поражать эндотелий сосудов
• Способность к антигенным вариациям – ускользание от
иммунного ответа
37.
Источник и пути передачиИсточник – больной человек, антропоноз
Путь заражения
Характеристика
Половой путь
Основной путь инфицирования, при нарушении
целостности кожных покровов и слизистых оболочек
Контактно-бытовой
при поцелуях, укусах, кормлении грудью, а также при
профессиональных прямых контактах медицинского
персонала .
Гемотрансфузионный
При переливании крови больного сифилисом
(трансплантации)
Трансплацентарный
Инфицирование происходит через сосуды пораженной
плаценты в период беременности и ведет к
внутриутробному заражению сифилисом плода.
38.
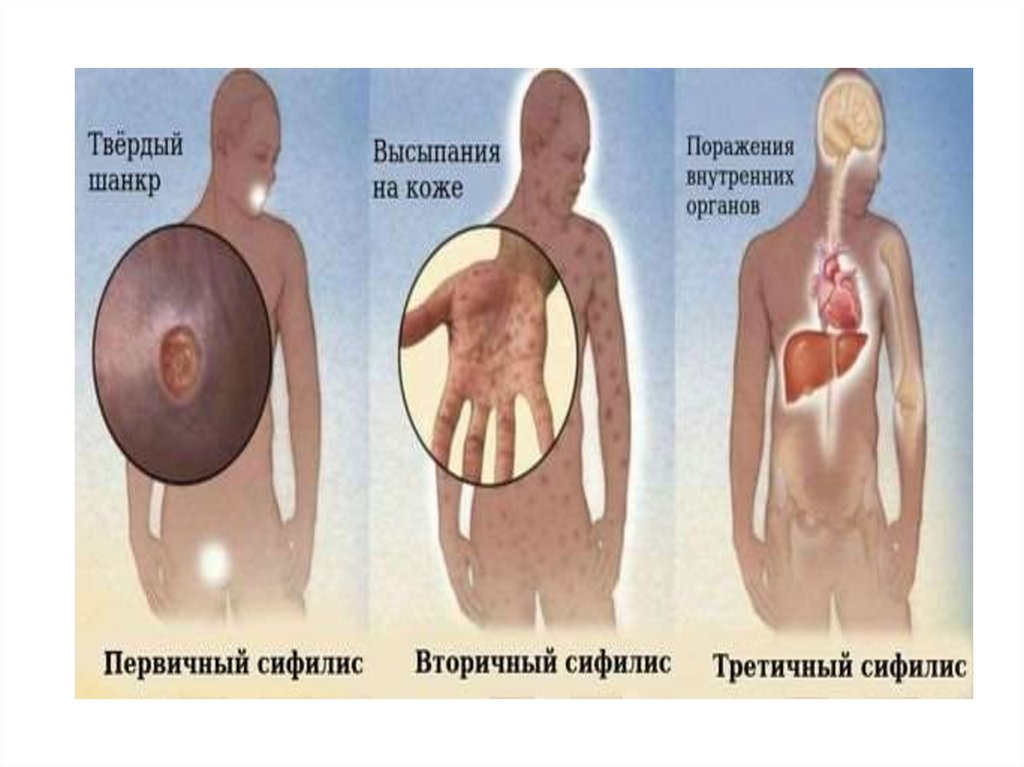
39. Периоды заболевания сифилисом
• Классическое течение сифилиса ввиде первичного, вторичного и
третичного периодов наблюдается у
больных при отсутствии лечения. В
настоящее время сифилис
излечивается в первичном или
вторичном периоде.
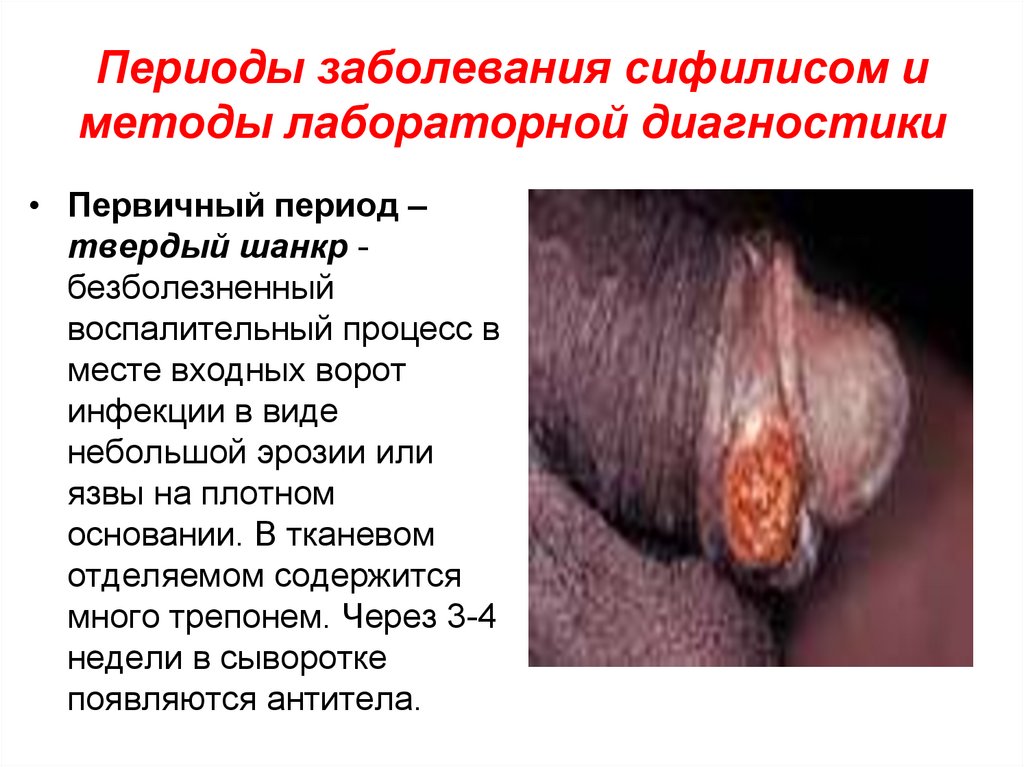
40. Периоды заболевания сифилисом и методы лабораторной диагностики
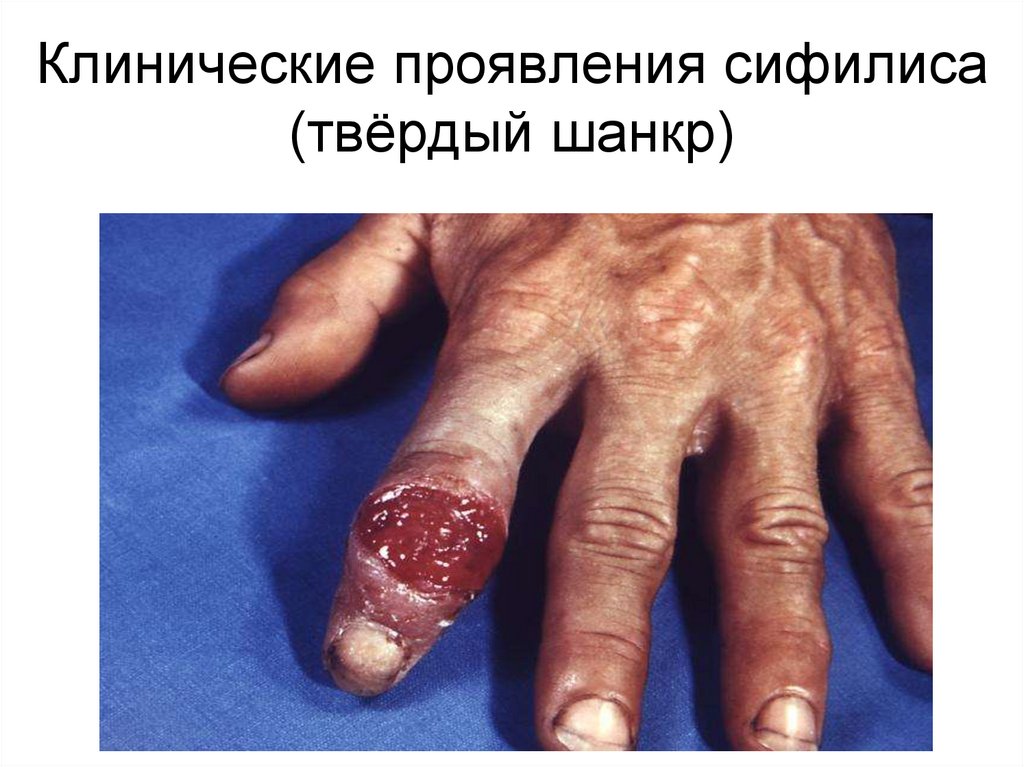
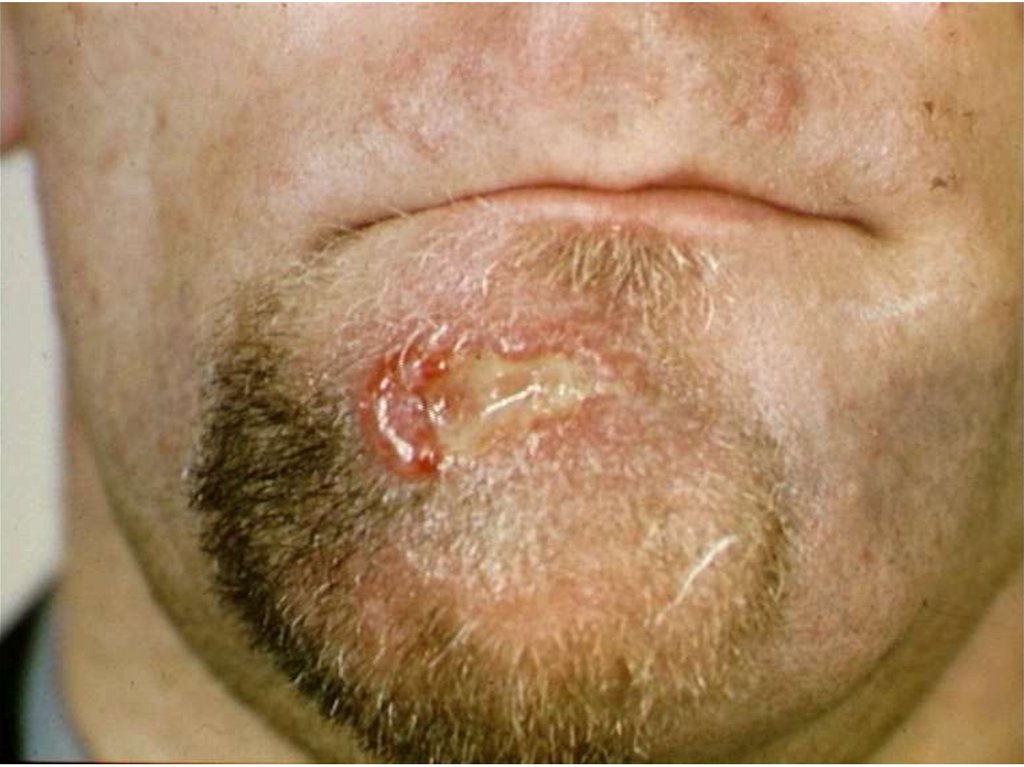
• Первичный период –твердый шанкр безболезненный
воспалительный процесс в
месте входных ворот
инфекции в виде
небольшой эрозии или
язвы на плотном
основании. В тканевом
отделяемом содержится
много трепонем. Через 3-4
недели в сыворотке
появляются антитела.
41. Клинические проявления сифилиса (твёрдый шанкр)
42.
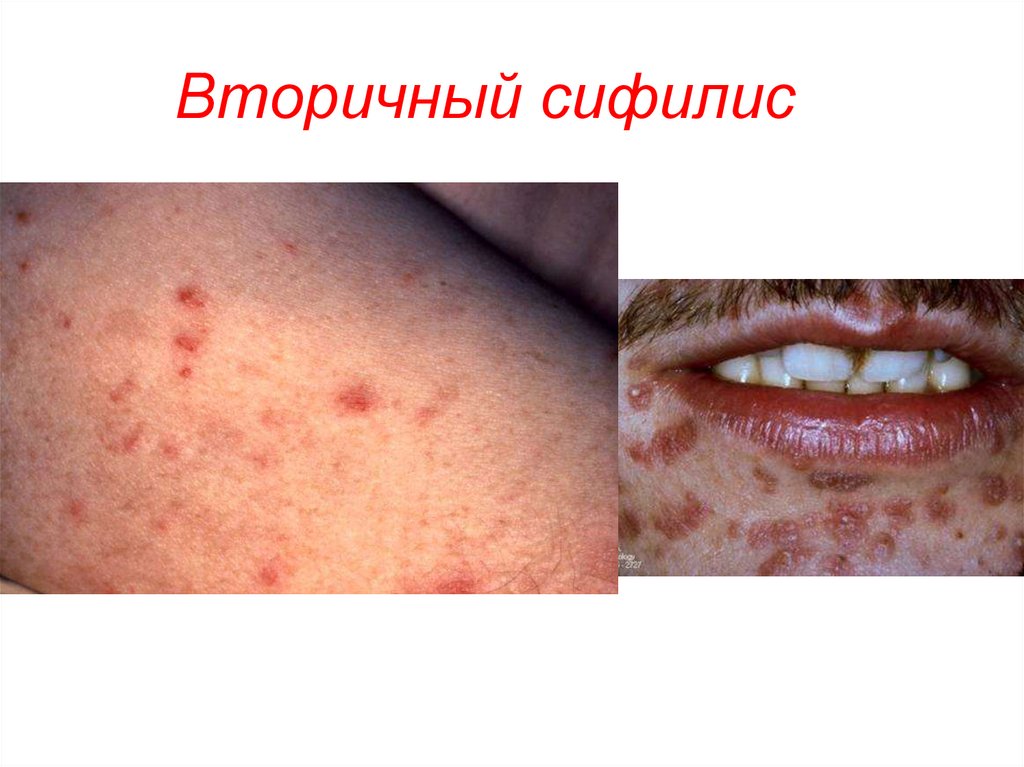
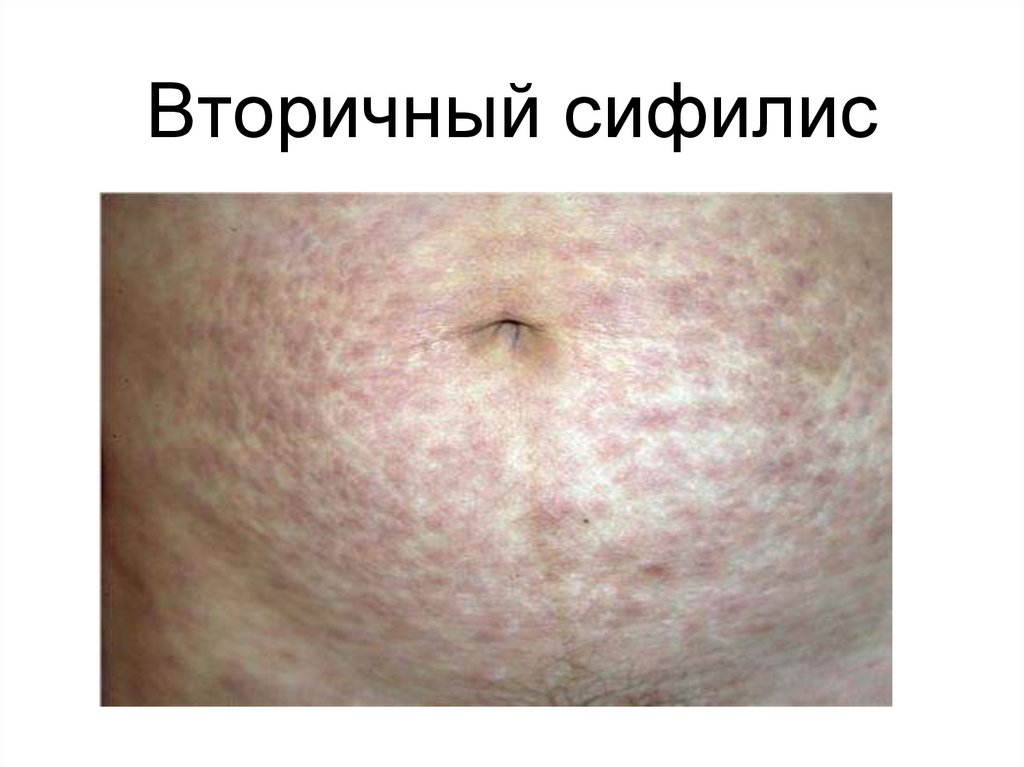
43. Вторичный период
• Вторичный сифилис продолжается 2-3 года. Врезультате генерализация инфекции в процесс
вовлекаются кровеносные сосуды,
лимфатическая система, внутренние органы,
костная система, ЦНС. Течение рецидивирующее,
приступообразное. На коже и слизистых
оболочках появляются различные высыпания,
содержащие множество трепонем. Высыпания
продолжаются 1,5-2 месяца, затем исчезают и
вновь появляются.
• Серологические реакции на протяжении всего
периода положительные
44. Вторичный сифилис
45. Вторичный сифилис
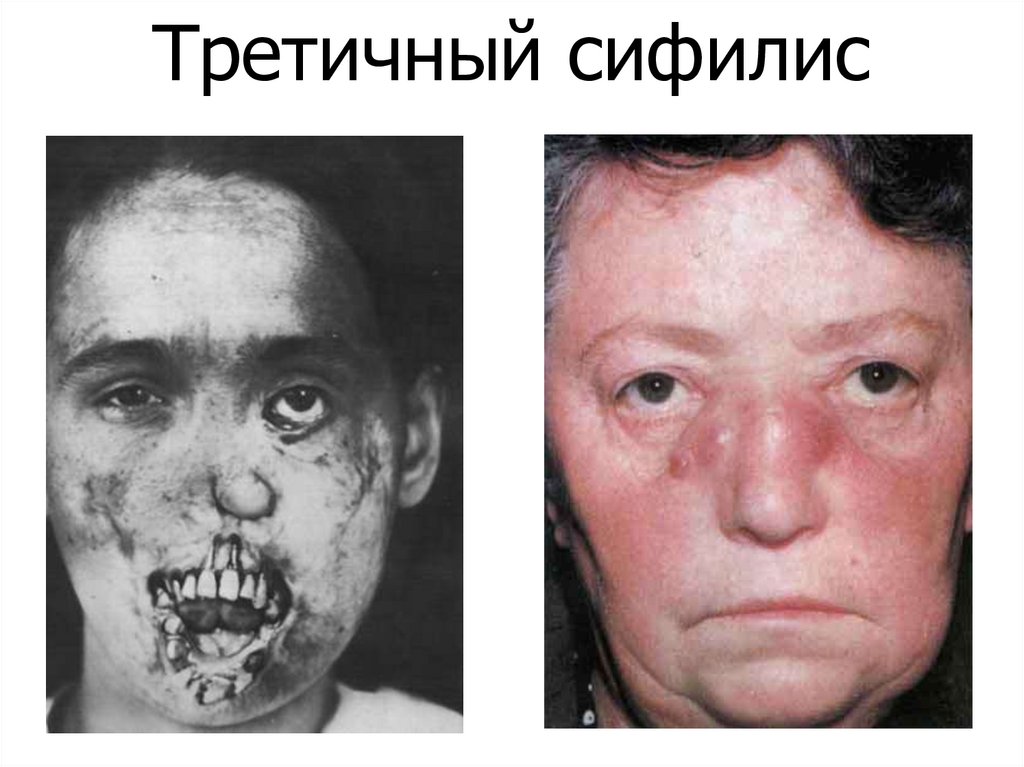
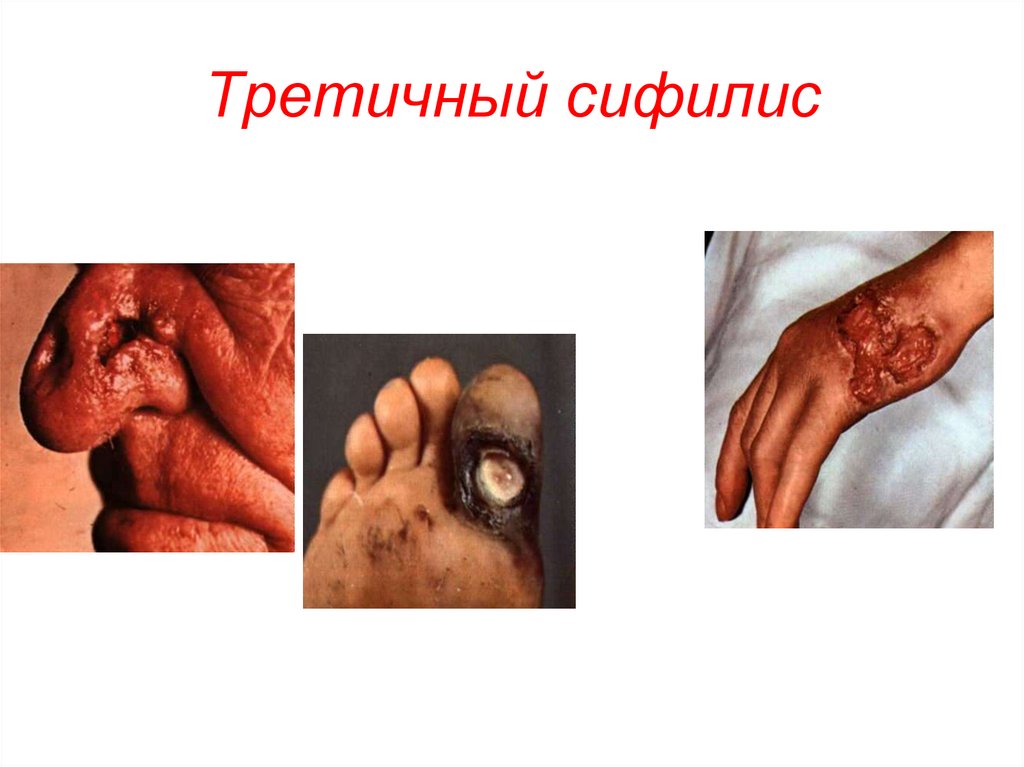
46. Третичный период сифилиса
• Третичный период – наиболее тяжелый, имеетрецидивирующее течение, продолжается многие
годы. Трепонемы не всегда обнаруживаются.
Развивается ГЗТ.
• Для этого периода характерны сифилитические
гранулемы – гуммы, они склонны к некрозу и распаду,
при их заживлении образуются грубые втянутые
рубцы и участки склерозированной ткани. Гуммы
могут образовываться в любых органах и тканях, в
том числе и в жизненно важных.
• Серологические реакции положительны менее чем у
70% больных.
47.
Третичный сифилис48. Третичный сифилис
49. Врожденный сифилис
Врожденный сифилис плодаСифилис грудного возраста (до 1 года)
Ранний врожденный сифилис (от 1 до 4 лет)
Поздний врожденный сифилис (от 5 до 17
лет)
ХАРАКТЕРИЗУЕТСЯ:
стертыми периодами заболевания,
протекает хуже приобретенного, всегда с
поражением внутренних органов,
отражается на развитие ребенка,
прогноз всегда тяжелее
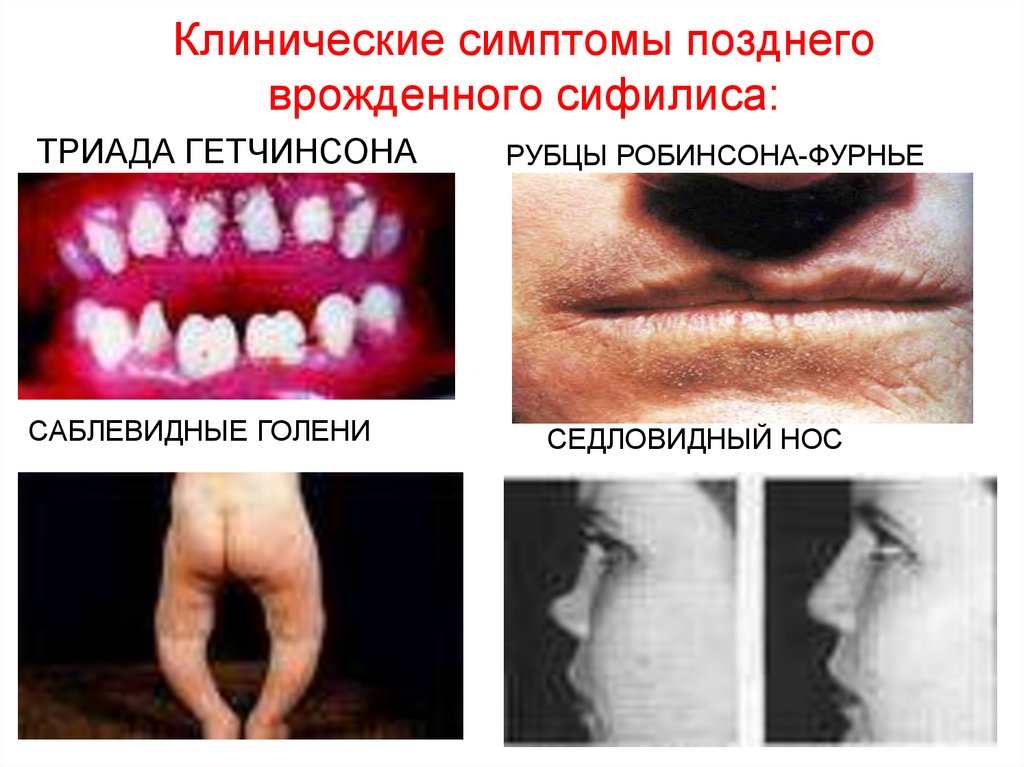
50. Клинические симптомы позднего врожденного сифилиса:
ТРИАДА ГЕТЧИНСОНАСАБЛЕВИДНЫЕ ГОЛЕНИ
РУБЦЫ РОБИНСОНА-ФУРНЬЕ
СЕДЛОВИДНЫЙ НОС
51. Осложнения
Ранние осложнения (первичный и вторичный сифилис)Гангрена и самоампутация полового члена
Ранний нейросифилис:сифилитический менингоневрит с
поражением слухового и зрительных нервов (с последующей их
атрофией - слепотой и глухотой)
Поражение яичек (сифилитический орхоэпидидимит)
Поражение печени и почек
Косметические осложнения - сыпь,выпадение
волос,образование рубцов на месте шанкров
Осложнения во время беременности
Преждевременное прерывание беременности
Смерть плода
Ранний врожденный сифилис и смерть новорожденного
Поздний врожденный сифилис ведущий к инвалидности и
ранней смерти
52. Поздние осложнения (поздний скрытый сифилис,третичный сифилис)
Осложнения,которые могут привести к смерти больного:Сифилитический аортит
Сифилитическая аневризма аорты
Сифилитический пневмосклероз и бронхоэктазия
Осложнения,приводящие к инвалидности больного:
Перфорация твердого неба (невозможность приема пищи)
Седловидный нос (затруднение дыхания)
Гуммозные периоститы,оститы и остеомиелиты (ограничение
передвижения)
Осложнения,приводящие к стойким психоневрологическим
расстройствам:
(Поздний нейросифилис)
Поздний менинговаскулярный сифилис с поражением
зрительного и слухового нервов
Сухотка спинного мозга
Прогрессивный паралич
53. Особенности иммунитета
• Иммунитет нестерильный• В его формировании участвуют гуморальные
и клеточные факторы, развивается ГЗТ
• Незавершенный фагозитоз
• Образуются специфические АТ – реагины
(антилипидные) и специфические
(антитрепонемные)
• После истечения заболевания иммунитет не
сохраняется
54. ЛАБОРАТОРНАЯ ДИАГНОСТИКА СИФИЛИСА
БАКТЕРИОСКОПИЧЕСКИЙ МЕТОДТЕМНОПОЛЬНАЯ МИКРОСКОПИЯ
55. ИММУНОФЛУОРЕСЦЕНТНАЯ МИКРОСКОПИЯ
56. СЕРОЛОГИЧЕСКИЙ МЕТОД
ОТБОРОЧНЫЕ (СКРИНИНГОВЫЕ) РЕАКЦИИ– РЕАКЦИЯ МИКРОПРЕЦИПИТАЦИИ (РМП)
– РПГА
– ИФА
ДИАГНОСТИЧЕСКИЕ РЕАКЦИИ
РЕАКЦИЯ ВАССЕРМАНА (РВ)
ИФА
РПГА
РЕАКЦИЯ ИММУНОФЛЮОРЕСЦЕНЦИИ (РИФ)
РЕАКЦИЯ ИММОБИЛИЗАЦИИ БЛЕДНЫХ
ТРЕПОНЕМ (РИБТ)
ИММУНОБЛОТТИНГ (ИБ)
57. Серологическая диагностика сифилиса
• Серологические реакции применяют длявыявления Антител.
• Они подразделяются на:
• - Неспецифические – выявляющие
противолипидные Ат (реагины), в них
используют неспецифический
кардиолипиновый антиген.
• - Специфические – в них используют
специфические трепонемные антигены.
58.
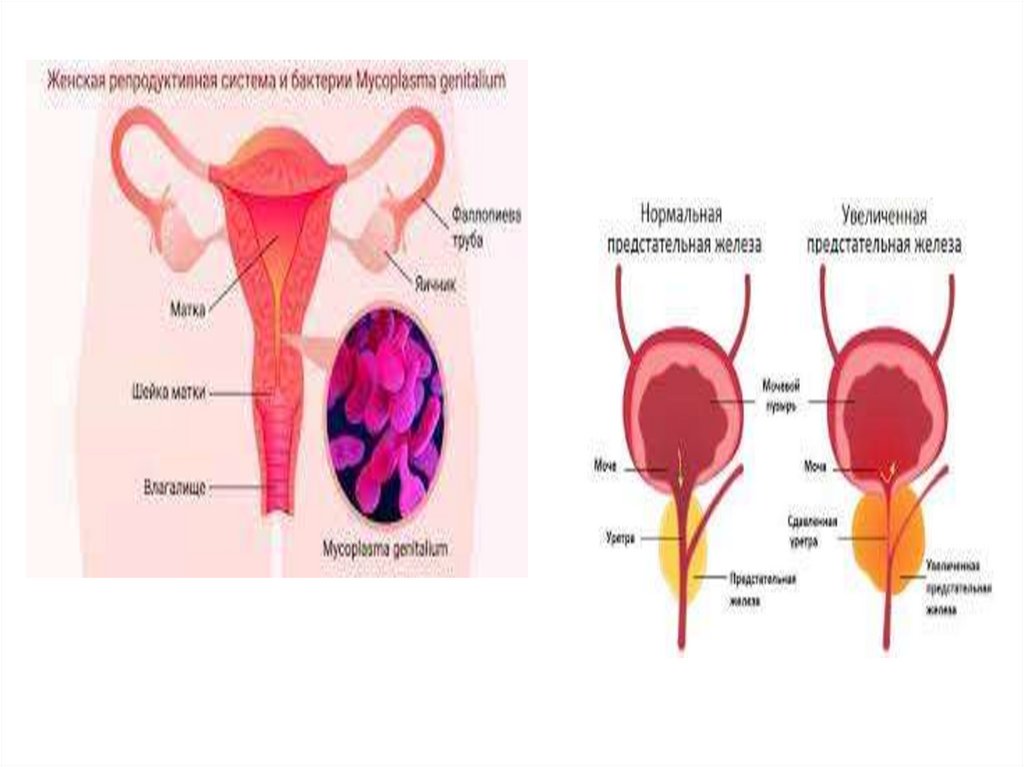
59. УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ
Возбудитель -Chlamydia trachomatis
УНИКАЛЬНОСТЬ ХЛАМИДИЙ в том, что:
Хламидия живёт внутри живой клетки, как вирус,
но по строению похожа на бактерию
Благодаря этой двойной своей природе и
способности паразитировать внутри клеток,
хламидиоз крайне сложно вылечить
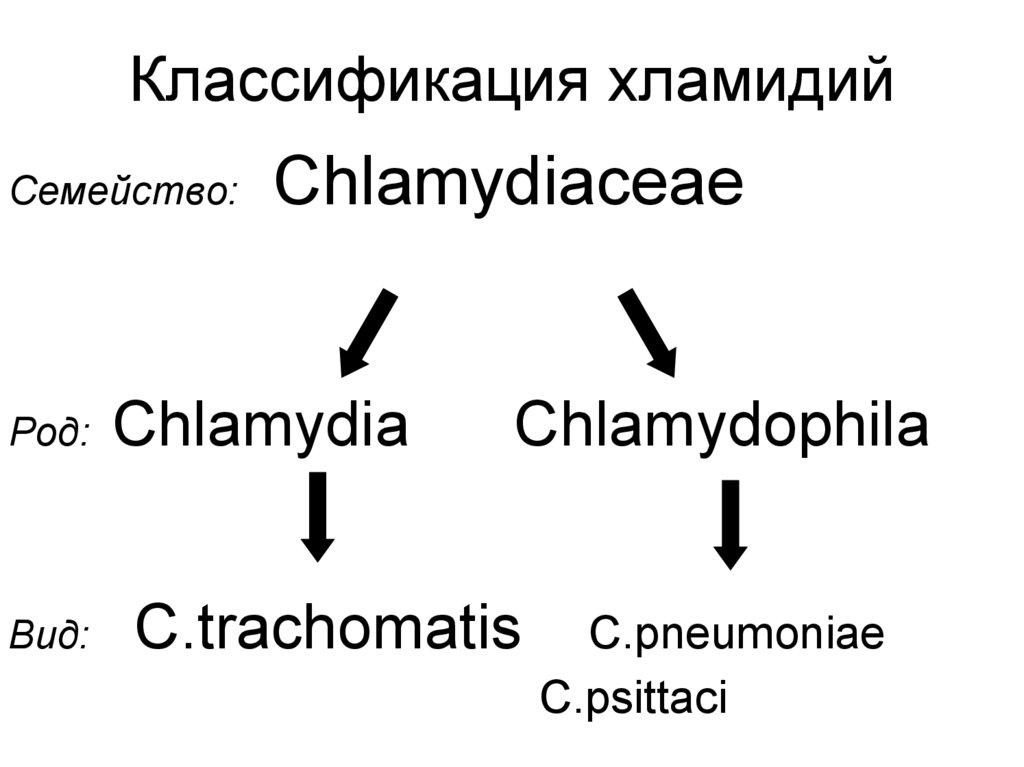
60. Классификация хламидий
Семейство:Chlamydiaceae
Род: Chlamydia
Вид:
Chlamydophila
C.trachomatis
C.pneumoniae
C.psittaci
61.
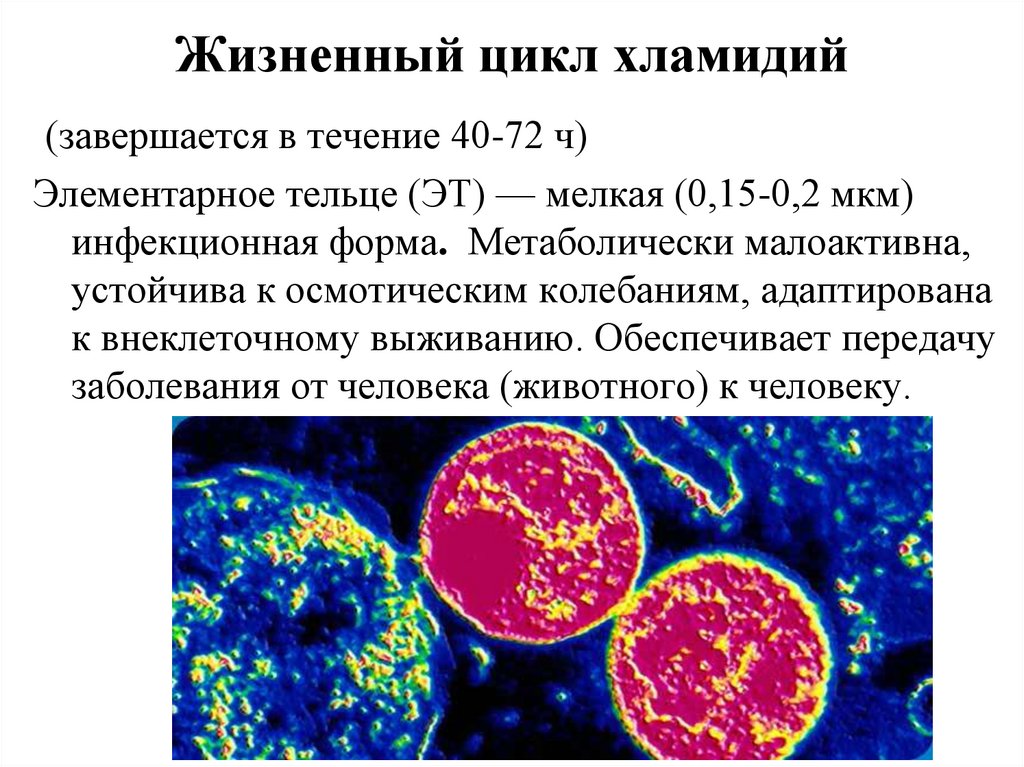
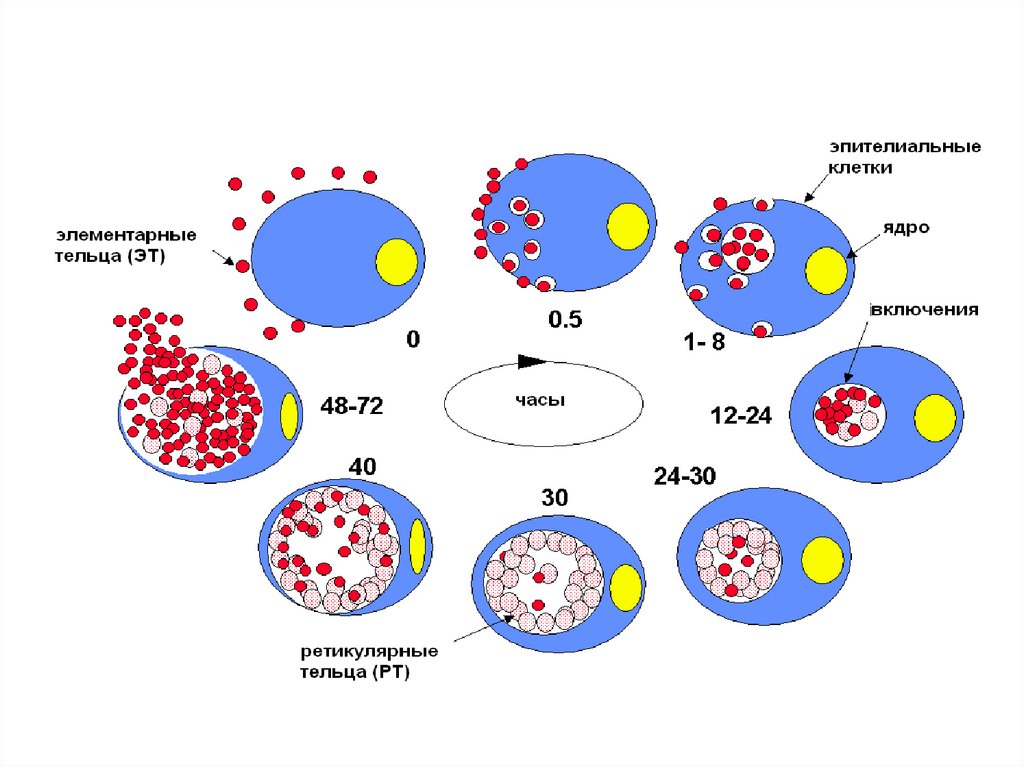
62. Жизненный цикл хламидий
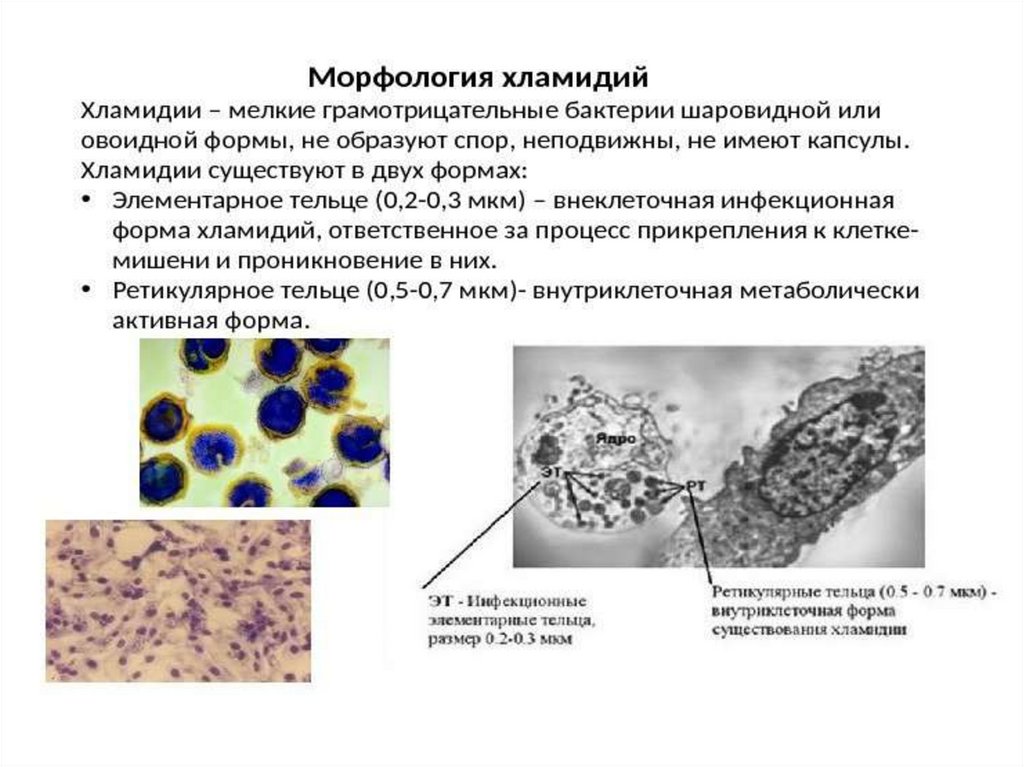
(завершается в течение 40-72 ч)Элементарное тельце (ЭТ) — мелкая (0,15-0,2 мкм)
инфекционная форма. Метаболически малоактивна,
устойчива к осмотическим колебаниям, адаптирована
к внеклеточному выживанию. Обеспечивает передачу
заболевания от человека (животного) к человеку.
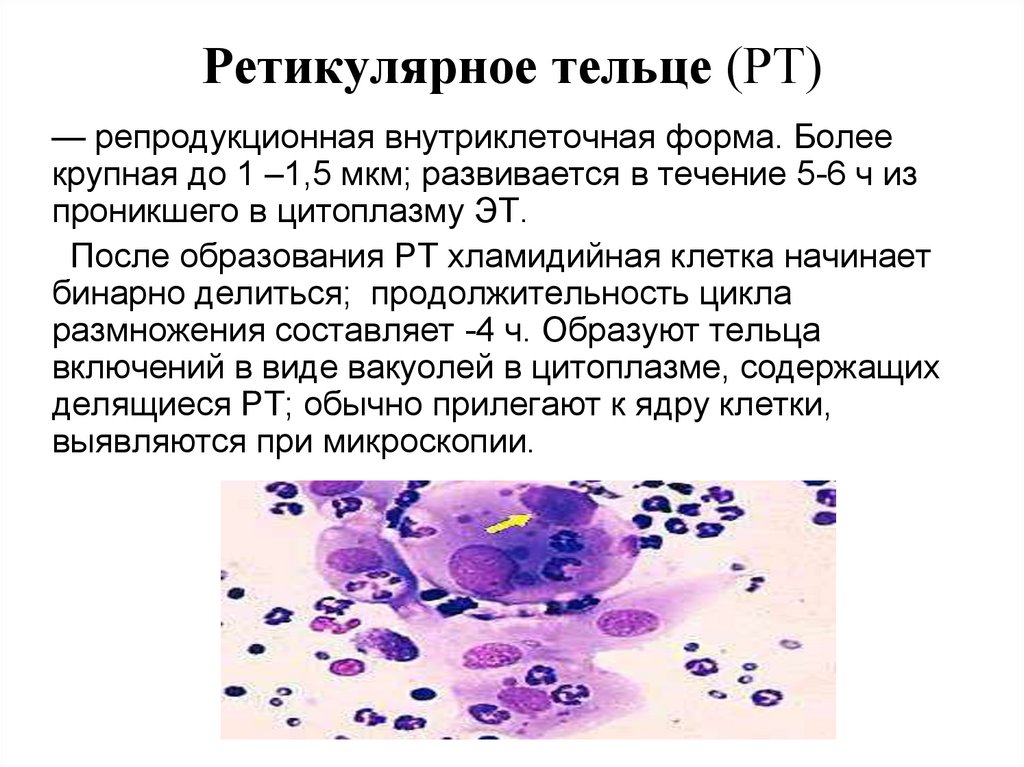
63. Ретикулярное тельце (РТ)
— репродукционная внутриклеточная форма. Болеекрупная до 1 –1,5 мкм; развивается в течение 5-6 ч из
проникшего в цитоплазму ЭТ.
После образования РТ хламидийная клетка начинает
бинарно делиться; продолжительность цикла
размножения составляет -4 ч. Образуют тельца
включений в виде вакуолей в цитоплазме, содержащих
делящиеся РТ; обычно прилегают к ядру клетки,
выявляются при микроскопии.
64.
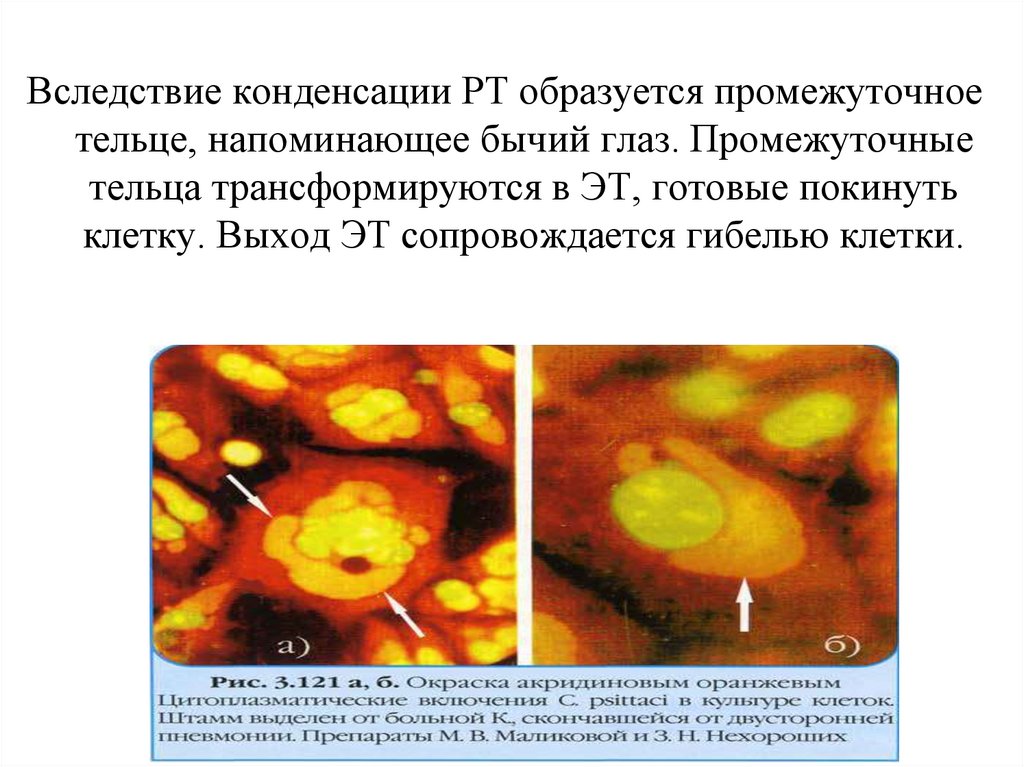
Вследствие конденсации РТ образуется промежуточноетельце, напоминающее бычий глаз. Промежуточные
тельца трансформируются в ЭТ, готовые покинуть
клетку. Выход ЭТ сопровождается гибелью клетки.
65.
66. Культивирование хламидий
Не способны к росту на обычных питательных средах.Культивируют в клеточных культурах:
• клетки МсСоу, клетки L-929
• в желточном мешке куриных эмбрионов,
• в культурах клеток мышей.
• в легких белых мышей и морских свинок при их
интраназальном заражении, в коже морских свинок, а также
в конъюнктиве приматов.
67. Антигены
- Поверхностный родоспецифический Аг (ЛПС),имеющий 2 детерминанты: первая строго специфична
для хламидий, вторая - перекрёстно реагирует с Аг
Salmonеlla minnesota.
- Главный белок наружной мембраны, проявляет
свойства поринов,
- Белковые детерминанты видо-, типо- и сероварспецифические.
68. Факторы патогенности
Все известные хламидии патогенны, различаются постепени вирулентности.
поверхностные антигены, подавляющие защитные
реакции организма,
экзо- и эндотоксины, эндотоксин (ЛПС) хламидий,
вызывающий токсинемию.
• Пептиды, происходящие из белков наружной
мембраны хламидий
• Могут персистировать в организме в течение
длительного времени.
• 57% бесплодий, 87% невынашивания беременности
происходят по вине хламидиоза
69.
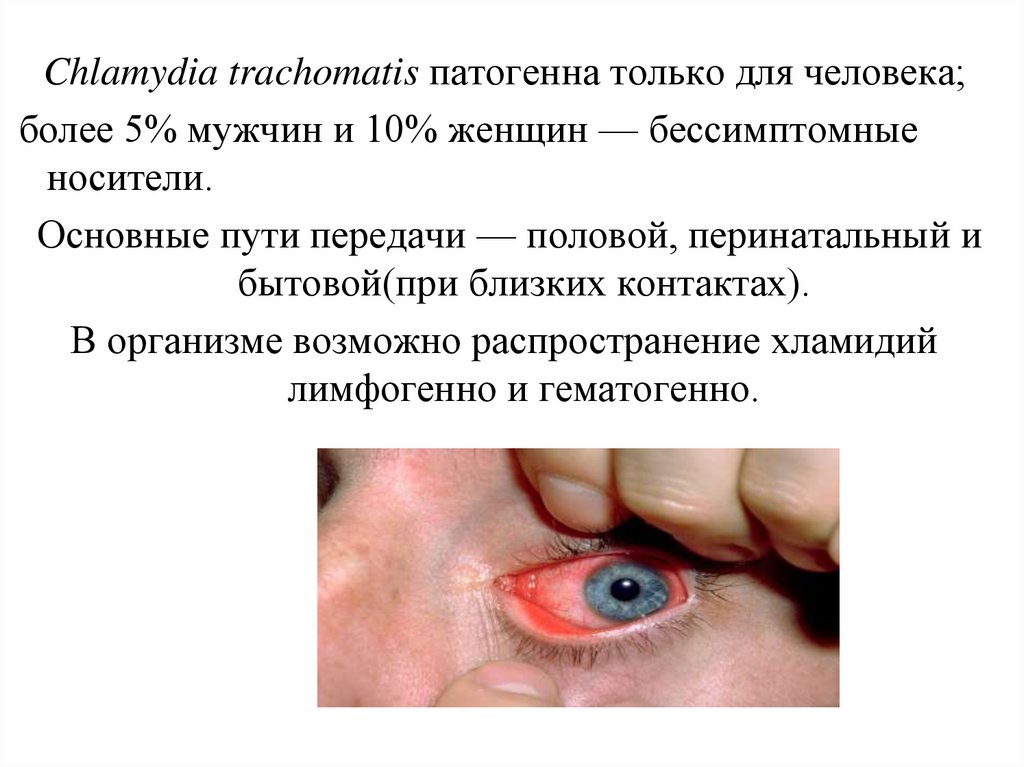
Chlamydia trachomatis патогенна только для человека;более 5% мужчин и 10% женщин — бессимптомные
носители.
Основные пути передачи — половой, перинатальный и
бытовой(при близких контактах).
В организме возможно распространение хламидий
лимфогенно и гематогенно.
70.
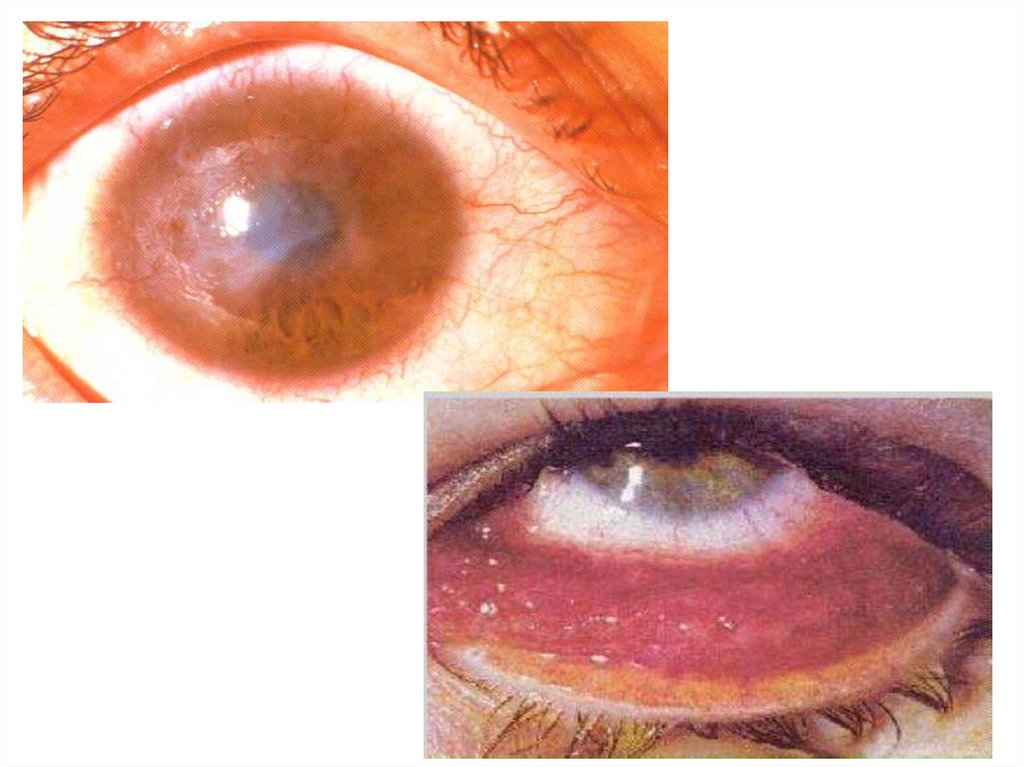
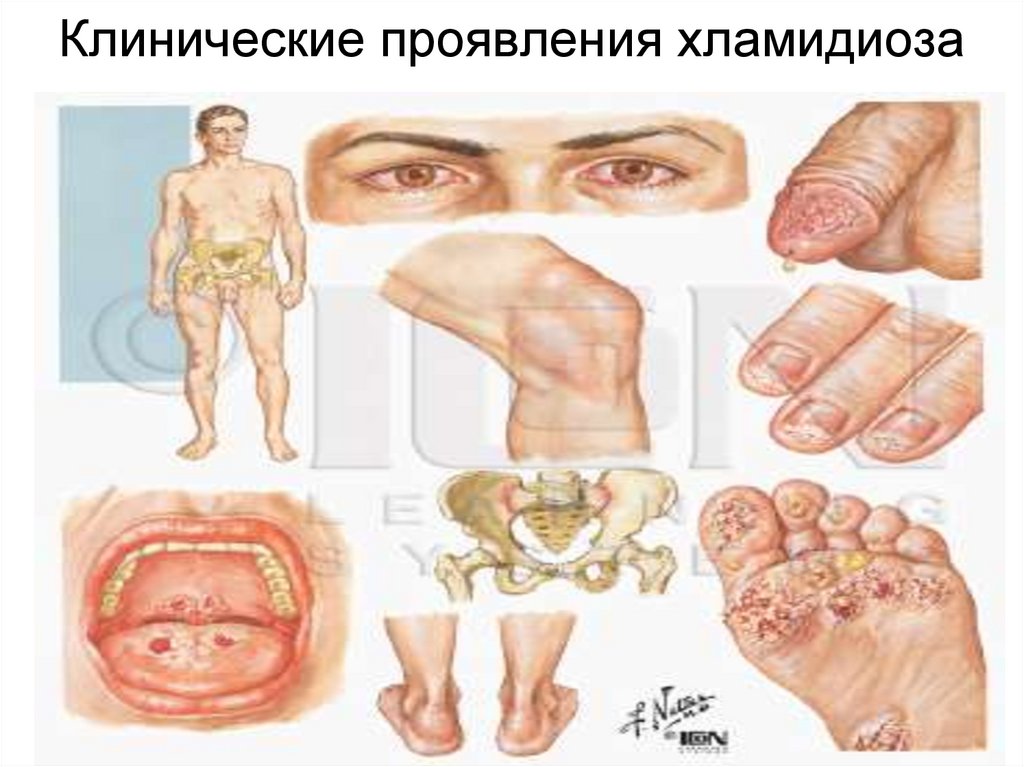
71. Клинические проявления хламидиоза
72. Методы диагностики хламидиозов
• Микроскопический– световая микроскопия
– прямая РИФ (ПИФ)
• Культуральный
– культуры клеток (McCoy)
• ДНК - диагностика
– полимеразная цепная
реакция (PCR)
– Гибридизационный анализ
• Иммунологические (поиск
антигена)
– ИФА
– Иммунохроматография
• Серодиагностика
– ИФА
– точечный ИФА
73. лечение
Этиотропное:фторхинолоны, макролиды, тетрациклины
74.
75. Микоплазмы
Прокариоты, лишенные истинной клеточнойстенки.
отдел - Tenericutes,
класс - Mollicutes,
порядок –Mycoplasmatales
семейство- Mycoplasmataceae.
согласно систематике Берги включены в 30
группу.
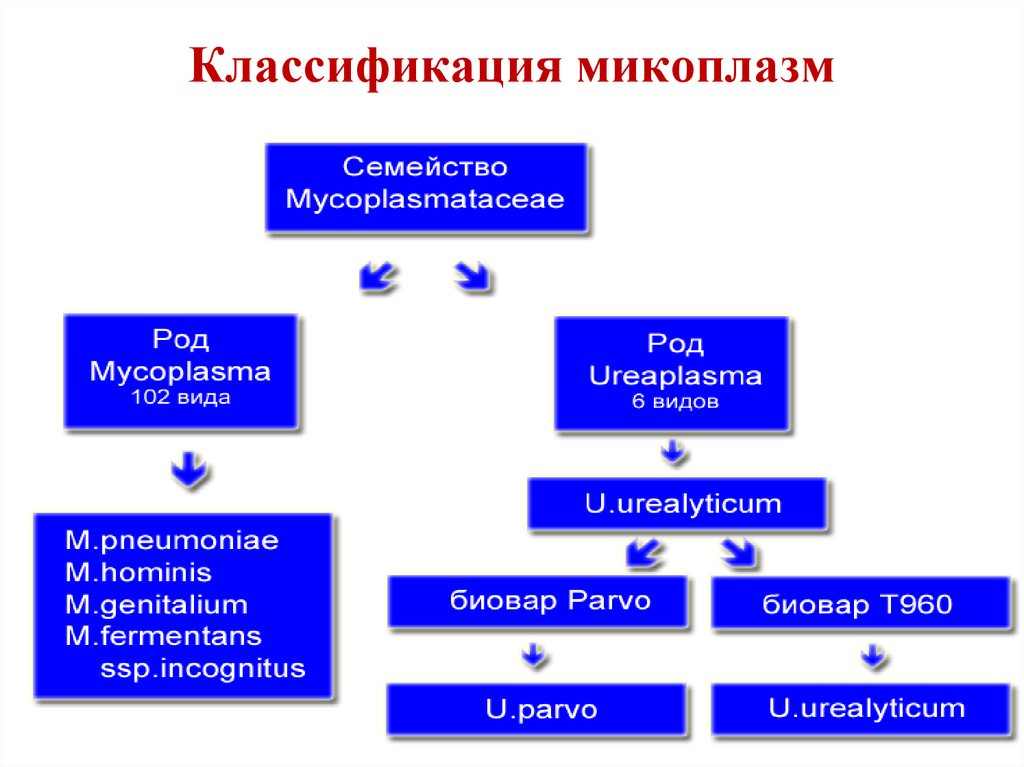
76. Классификация микоплазм
77. Морфология микоплазм
• Полиморфны, сферические (0,1-1,2 мкм),нитевидные, ветвящихся формы длиной 0,3-0,4 мкм.
• Отсутствует клеточная стенка и её предшественники.
• Грамотрицательны,
• Жгутиков нет, но обладают скользящей
подвижностью.
• Отграничены цитоплазматической мембраной. В
составе ЦПМ содержат холестерин.
• Обычно размножаются бинарным делением, способны
к почкованию и сегментации.
78. Морфология микоплазм
• Самые мелкие прокариоты• Полиморфизм
• Наличие специализированных структур
79. Антигенная структура
Основные антигены представлены липидами (фосфо-,гликолипиды), расположенными на внешней
поверхности мембраны, а также полисахаридами и
белками.
Перекрестные антигены с
клетками эукариот,
хондроцитами, мембранами
эритроцитов (аутоиммунные
процессы).
80. Антигенные особенности микоплазм
• Слабая иммуногеность• Вариабельность поверхностных АГ
• Антигенная мимикрия
81. Резистентность микоплазм
Погибают при нагревании до 50 оС. через 15 минут.Высокочувствительны к действию поверхностноактивных веществ, солям желчных кислот, спиртам.
Чувствительны к ультразвуку, ультрафиолетовому,
рентгеновскому излучению.
Губительно воздействие 0,5 % растворов хлорамина и
фенола.
82. Культивирование микоплазм
Необходимы многокомпонентные питательные средысодержащие стеролы, предшественники нуклеиновых
кислот, аминокислоты, витамины и ростовые добавки,
соли.
Оптимальное рН 7,0-7,6 , температура от 22 до 41 оС.,
оптимум 36-37оС.
Питательные среды на основе:
триптического перевара сердечной мышцы крупного
рогатого скота (перевар Хоттингера), на основе
рыбного гидролизата, триптиказно -соевого бульона
(среды Мартена, Эдварда).
83.
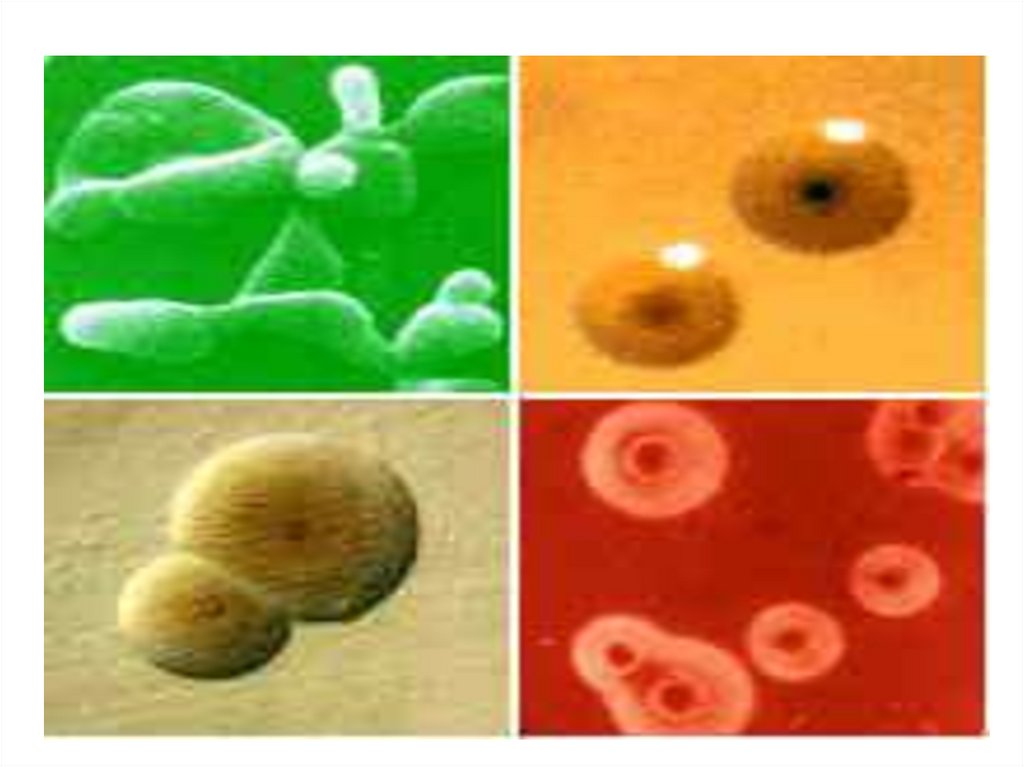
84.
На плотных средах образуют колонии с плотнымврастающим в агар центром и нежной
периферией сравнивают с яичницей-глазуньей.
Размеры колоний от 50 до 500 мкм
На кровяном агаре вокруг колоний образуют зоны
гемолиза, обусловленного действием перекиси
водорода.
Уреаплазмы - кристаллоподобные колонии (Тколонии).
На жидких и полужидких средах рост
воспринимается как опалесценция, могут
формироваться и крошковатые колонии.
85.
86.
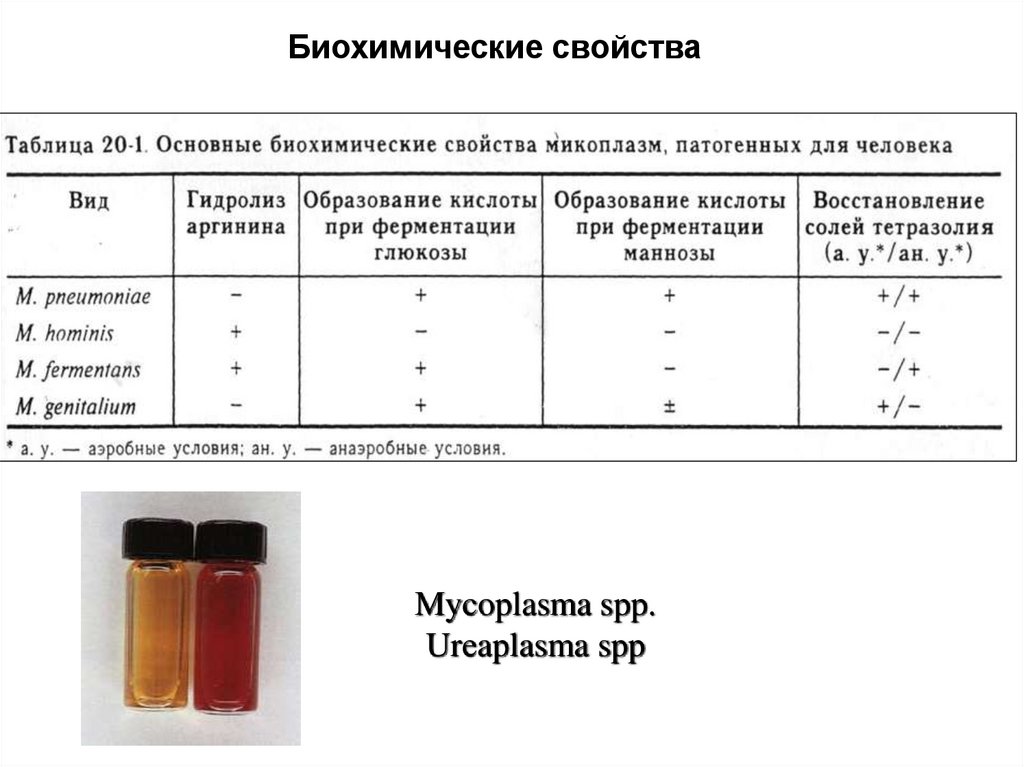
Биохимические свойстваMycoplasma spp.
Ureaplasma spp
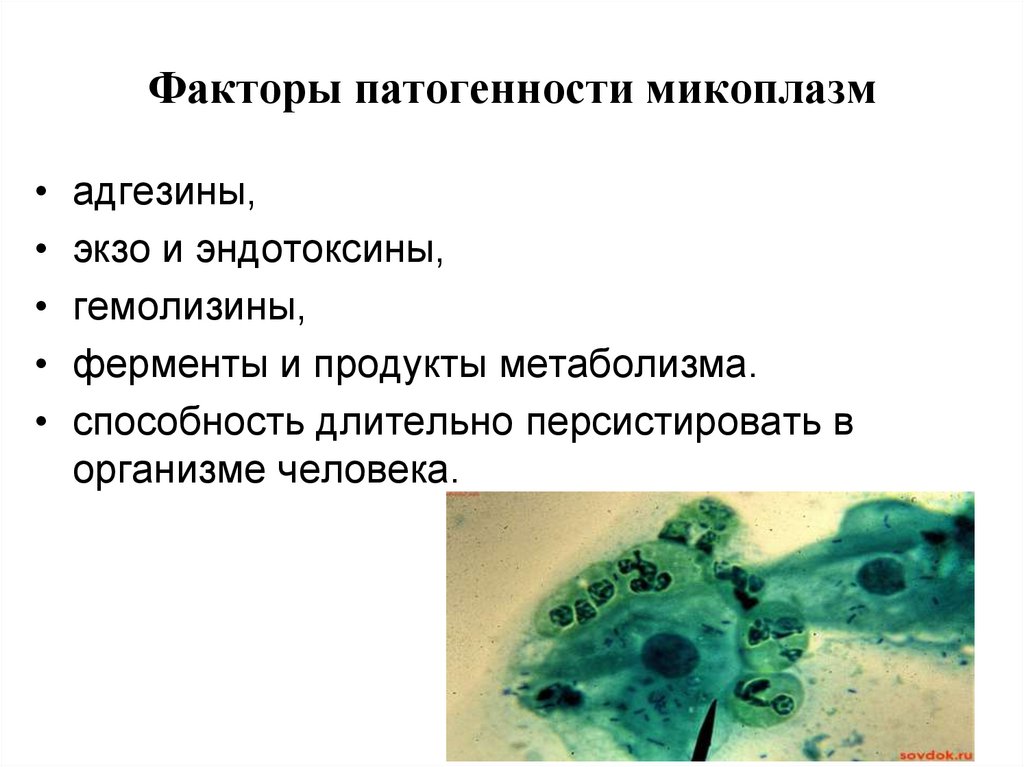
87. Факторы патогенности микоплазм
• адгезины,• экзо и эндотоксины,
• гемолизины,
• ферменты и продукты метаболизма.
• способность длительно персистировать в
организме человека.
88. Патогенез
• Проникают в организм аэрозольным или контактнымпутем, преодолевают слой слизи, покрывающий
реснитчатый эпителий. Достигают эпителиальных
клеток с помощью хемотаксиса.
• Быстрой колонизации тканей и клеток способствует
активная подвижность микоплазм групповая и
скользящая
• Выработка токсинов и ферментов.
• Своими метаболическими системами микоплазмы
нарушают обмен аминокислот, синтез белков, синтез
нуклеиновых кислот, приносят в клетку-хозяина новую
генетическую информацию.
89.
Формируют местные воспалительные реакции игенерализованные аутоиммунные реакции.
• Результат местных воспалительных реакций в
бронхах и прилежащих тканях - вовлечение в
процесс альвеол с уплотнением их стенок.
• Диссеминированные поражения (артриты,
менингоэнцефалиты, гемолитические анемиирезультат развития реакций ГЗТ и депонирования
иммунных комплексов в тканях.
• Поражение ЦНС обусловлено проникновением
возбудителя через гематоэнцефалический барьер и
развитием местных воспалительных реакций.
• Аутоантитела могут вызывать нарушения системы
гемостаза с гипераггрегацией тромбоцитов и
развитием хронического ДВС-синдрома.
90.
91.
92.
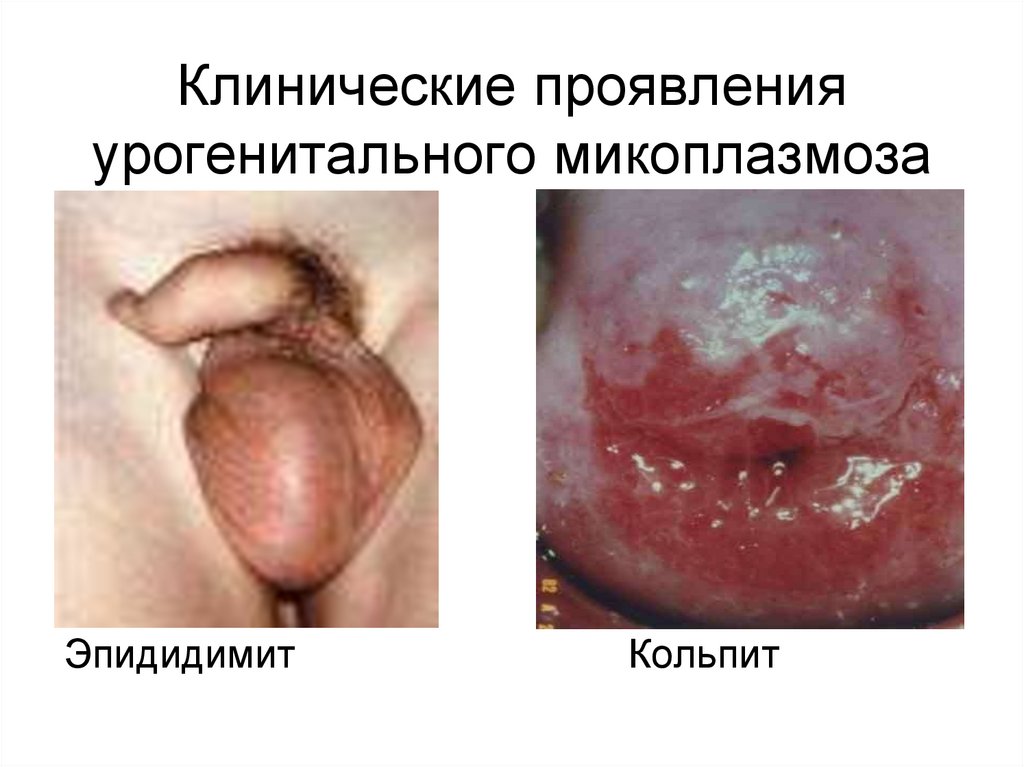
93. Клинические проявления урогенитального микоплазмоза
ЭпидидимитКольпит
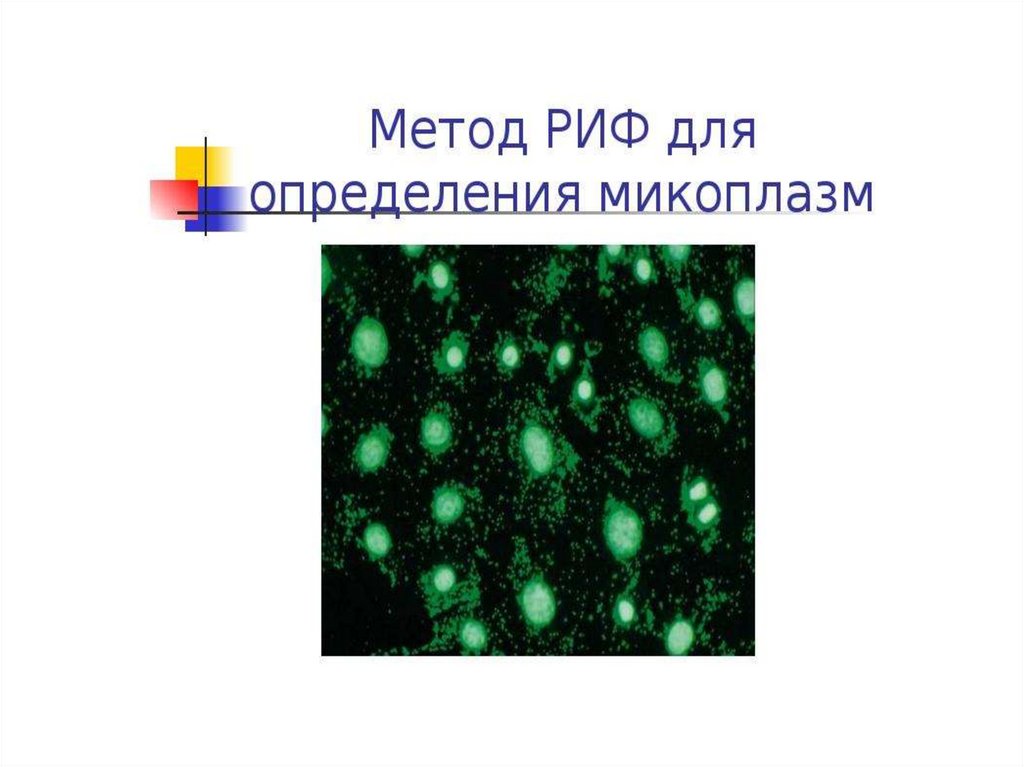
94.
Лабораторная диагностика95.
96.
• МЕТОДЫ ЛЕЧЕНИЯ МИКОПЛАЗМОЗА• Мочеполовые инфекции, вызванные Mycoplasma hominis,
лечатся клиндамицином или доксициклином.
• Длительность терапии составляет 7-10 дней. Помимо
антибиотиков назначаются иммуномодуляторы и
противовоспалительные средства. После окончания курса
лечения проводится контрольное ПЦР-исследование для
исключения рецидива.
• Профилактика микоплазмоза
• Здоровый образ жизни.
• Соблюдение правил личной гигиены.
• Исключение случайных половых связей, использование
презервативов.
• Гинекологи и урологи рекомендуют каждые 6 месяцев
проходить осмотр.
97.
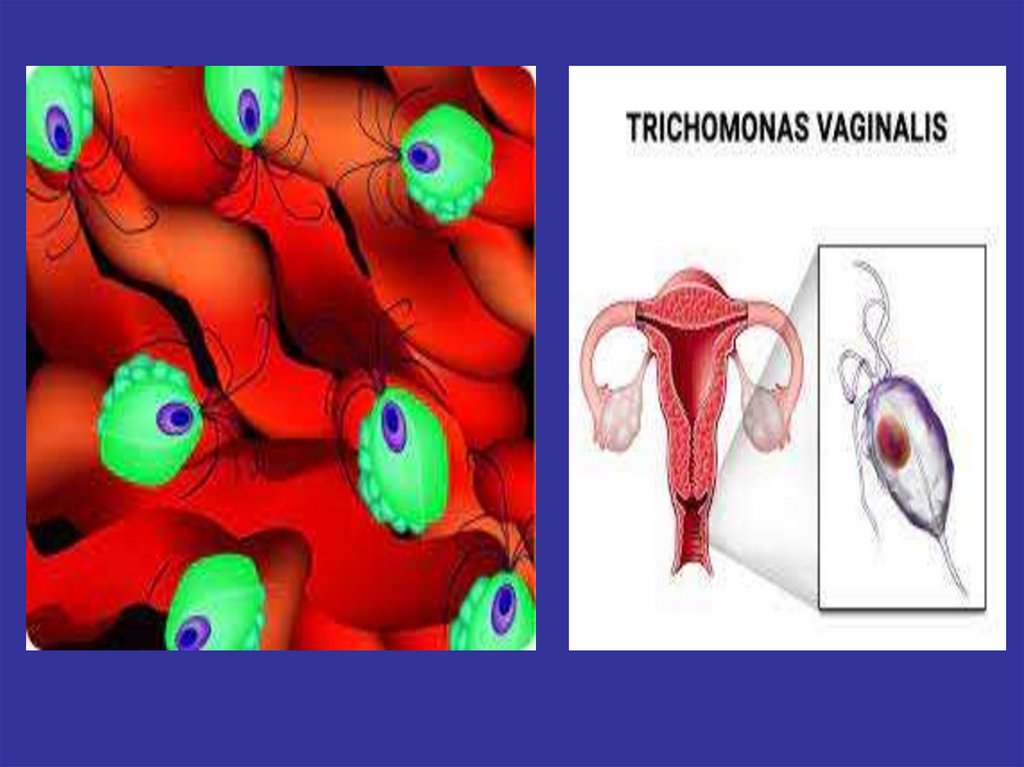
Урогенитальный трихомониазЭтиология
Возбудитель – Trichomonas vaginalis –
одноклеточный простейший жгутиковый
микроорганизм
Впервые описан в 1836 г. A.F. Donne
98.
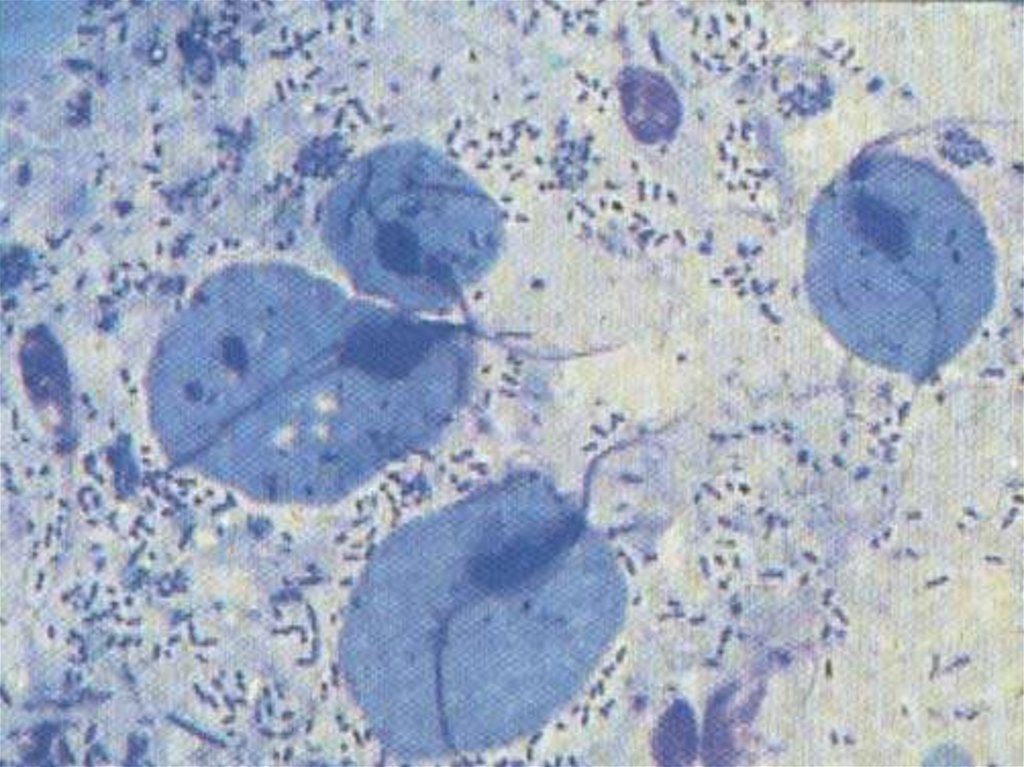
Свойства Trichomonas vaginalis1. Имеет грушевидное тело
2. Размеры 18 – 40 мкм
3. Подвижный (органеллы движения жгутики
и ундулирующая мембрана)
4. Способна к образованию псевдоподий
5. При неблагоприятных условиях теряет
подвижность
6. Размножается путём продольного деления
7. Во внешней среде неустойчивы
8. Оптимальное значение pH – 5,2 – 6,2.
99.
100.
101.
Эпидемиология трихомониаза1. Строгий паразит человека
2. Основной путь передачи – половой.
Для девочек возможен бытовой путь
3. Чаще болеют женщины 15 – 40 лет
4. Группа риска – женщины, имевшие
случайные половые связи
5. Среди негонококковых уретритов
трихомонадные поражения
составляют 65 – 80%
102.
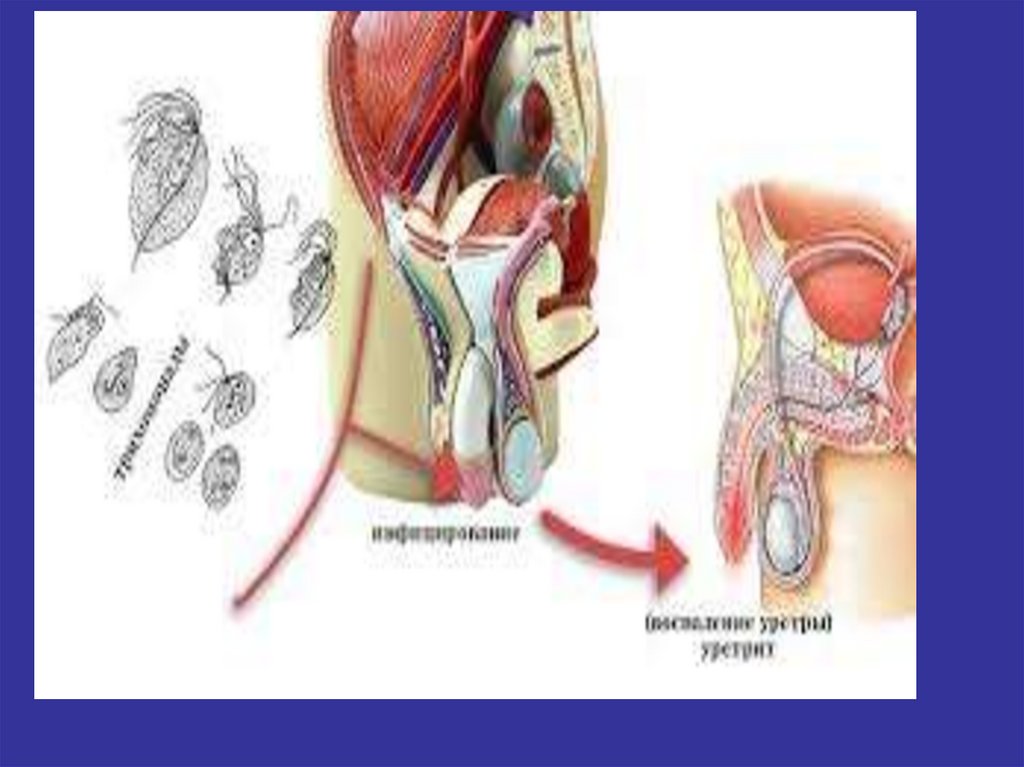
Патогенез трихомониаза1. Локализация паразитирования:
У женщин – уретра, влагилище, железы
преддверия, цервикальный канал
У мужчин - уретра, простата, семенные
пузырьки, мошонка
2. Защита от влияния макроорганизма –
антитрипсин на поверхности клетки
3. Вирулентность зависит от гемолитической активности4.Факторы адгезии на
эпителиальных клетках –
протеолитические ферменты
4.Способна инвагинировать клетку-хозяина
5.Часто ассоциирована с др. ИППП
6. Иммунитет к патогену не формируется
103.
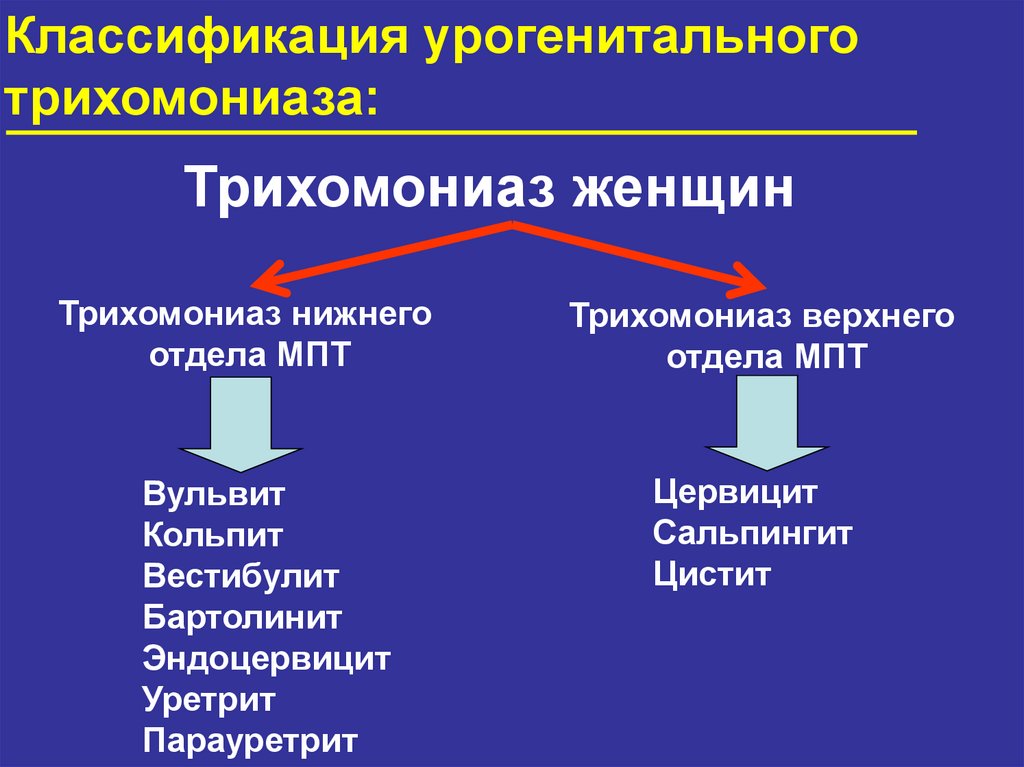
Классификация урогенитальноготрихомониаза:
Трихомониаз женщин
Трихомониаз нижнего
отдела МПТ
Трихомониаз верхнего
отдела МПТ
Вульвит
Кольпит
Вестибулит
Бартолинит
Эндоцервицит
Уретрит
Парауретрит
Цервицит
Сальпингит
Цистит
104.
105.
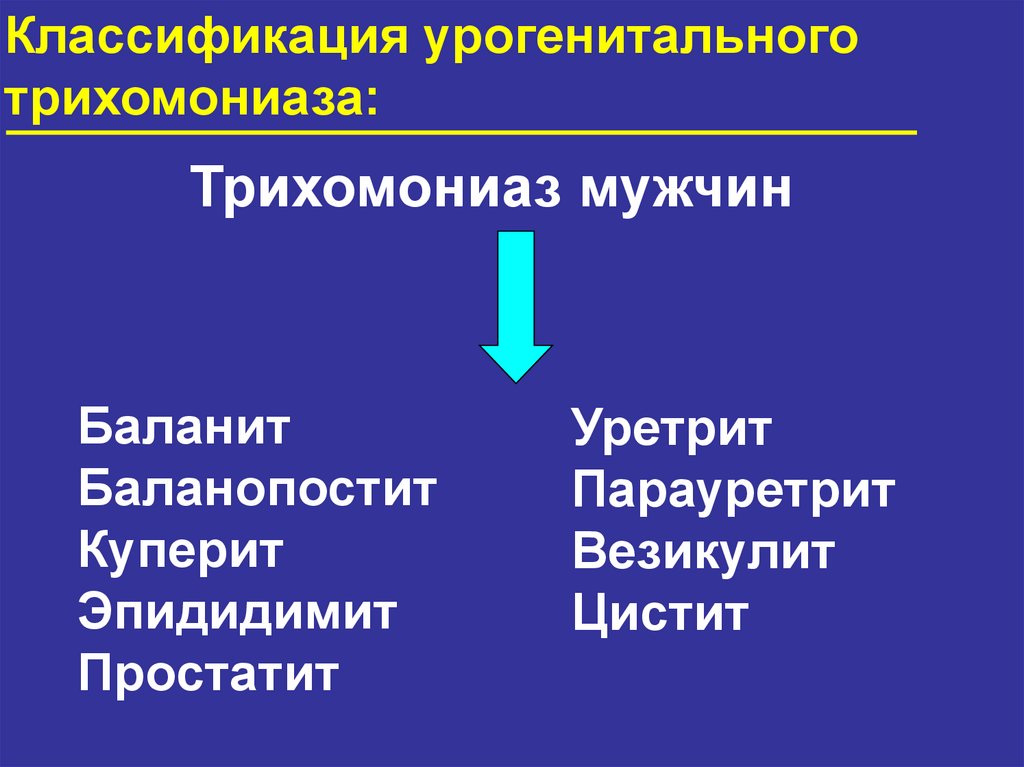
Классификация урогенитальноготрихомониаза:
Трихомониаз мужчин
Баланит
Баланопостит
Куперит
Эпидидимит
Простатит
Уретрит
Парауретрит
Везикулит
Цистит
106.
107.
Диагностика урогенитальноготрихомониаза:
Материал для исследования – патологическое
отделяемое, смывы, моча
Методы диагностики:
1. Микроскопия (нативный и окрашенный
препараты)
2. Бактериологический (культуральный) метод
3. Серологические методы
4. ДНК-методы
108.
Лечение урогенитальноготрихомониаза:
Рекомендуемые схемы:
Орнидазол 1,5 г внутрь однократно перед сном, или
Метронидазол 2,0 г внутрь однократно.
Альтернативные схемы:
Орнидазол 500 мг внутрь каждые 12 часов в течение 5
дней, или
Метронидазол 500 мг внутрь каждые 12 часов в
течение 7 дней




















































 medicine
medicine








