Similar presentations:
Опухоли и опухолевидные образования яичников. Рак яичников
1.
С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА
УНИВЕРСИТЕТІ
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ
С.Д.АСФЕНДИЯРОВА
ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ
ОБРАЗОВАНИЯ ЯИЧНИКОВ.
РАК ЯИЧНИКОВ
Рахимжанова Алия Хамиевна - к.м.н., ассистент курса № 1
кафедры акушерства и гинекологии КазНМУ
им. С.Д. Асфендиярова
2. План лекции
Актуальность проблемыФакторы риска развития опухолей яичника
Классификация опухолевидных образований и
опухолей яичников, рака яичников
Клиника опухолевидных образований и опухолей
яичников, рака яичников
Диагностика опухолевидных образований и
опухолей яичников, рака яичников
Лечение опухолевидных образований и опухолей
яичников, рака яичников
3. Актуальность темы
Ежегодно в мире раком яичников (РЯ), ракомфаллопиевой трубы (РФТ) и первичным
перитонеальным раком (ППР) заболевают более
240 000 женщин и более 100 000 погибают.
Из всех онкогинекологических заболеваний РЯ
является наиболее фатальным.
4. Актуальность темы
Причиной тому является отсутствие симптомов наранних стадиях и отсутствие эффективных
скрининговых методов.
В среднем до 70% больных на момент
установления диагноза имеют III-IV стадию
заболевания.
Ранние стадии заболевания, как правило, являются
случайной находкой при обследовании по поводу
других причин.
5. Актуальность темы
В Казахстане злокачественные новообразованияяичников среди всех злокачественных опухолей
женских гениталий занимают третью ранговую
позицию.
Только в 2014г доля РЯ в общей заболеваемости
онкологической патологией составила 3,2%.
По данным Электронного регистра
онкологических больных (ЭРОБ)
стандартизованный показатель заболеваемости
составил 11,1 на 100 000 женщин, а показатель
летальности – 5,9 на 100 000 женского населения.
6. Факторы риска развития рака яичников
Гормональный фактор: бесплодие, индукцияовуляции, ВРТ (стимуляция овуляции более 12
циклов увеличивает риск в 2-3 раза)
«Овуляторная гипотеза» - прямая зависимость от
числа овуляторных циклов на протяжении жизни.
Целомический эпителий (80-90% эпителиальных
опухолей развиваются из этого эпителия)
подвергается пролиферации, инвагинации в
строму и репарации после каждой овуляции, и,
чем больше овуляций, тем выше потенциальный
риск развития опухолей
7. Факторы риска развития рака яичников
Генетический фактор (3 синдрома наследственнойпредрасположенности)
Семейный рак яичников (два случая рака яичников
у родственниц I степени родства риск возрастает на
50%)
Семейный рак молочной железы/ рак яичников
(случаи сочетания рака молочной железы и рака
яичников у ближайших родственниц молодого, до
50 лет, возраста)
Синдром Линча II (аденокарциномы различной
локализации: рак яичников, молочной железы и
колоректальный рак неполиповидный)
8. Функциональная морфология яичников
Яичник – парная женская гонада. Строениемногокомпонентное, сочетание структур разных
функциональных направлений. 90% опухолей
эпителиальные (целомический эпителий).
Корковый слой содержит генеративные
элементы на различной стадии созревания
(примордиальные, растущие, атретические
фолликулы, желтое тело),
гормонпродуцирующую интерстициальную
ткань.
Мозговой слой содержит соединительную ткань,
сосуды, интрамуральный нервный аппарат
9. Функциональная морфология яичников
Яичники выполняют гормональную функцию –синтез половых стероидных гормонов
(двухклеточная теория):
эстрогены (гранулезный фолликулярный
эпителий, тека интерна),
прогестерон (лютеинизированный
фолликулярный эпителий желтого тела),
тестостерон (текального происхождения).
10. Определение
Опухолевидные образования яичников– это ретенционное образование, возникающее
за счет накопления жидкостного содержимого и
растяжения капсулы, характеризующееся
отсутствием пролиферации клеточных
элементов
11. Классификация опухолевидных образований яичников
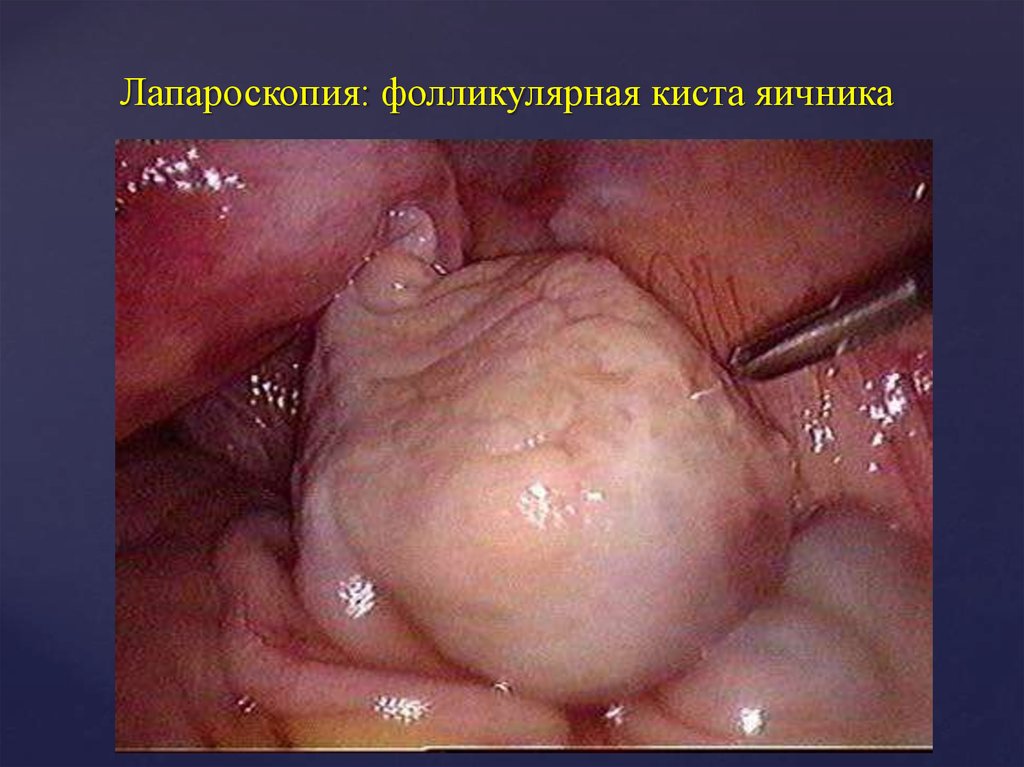
Фолликулярная киста (до 80%)Киста желтого тела
Тека-лютеиновая киста
Гиперплазия стромы и гипертекоз
Воспалительные процессы (пиовар)
Эндометриоз яичников
Поликистоз яичников (сочетание гиперандрогении
яичникового генеза, хронической ановуляции,
нормопролактинемии )
Параовариальная киста
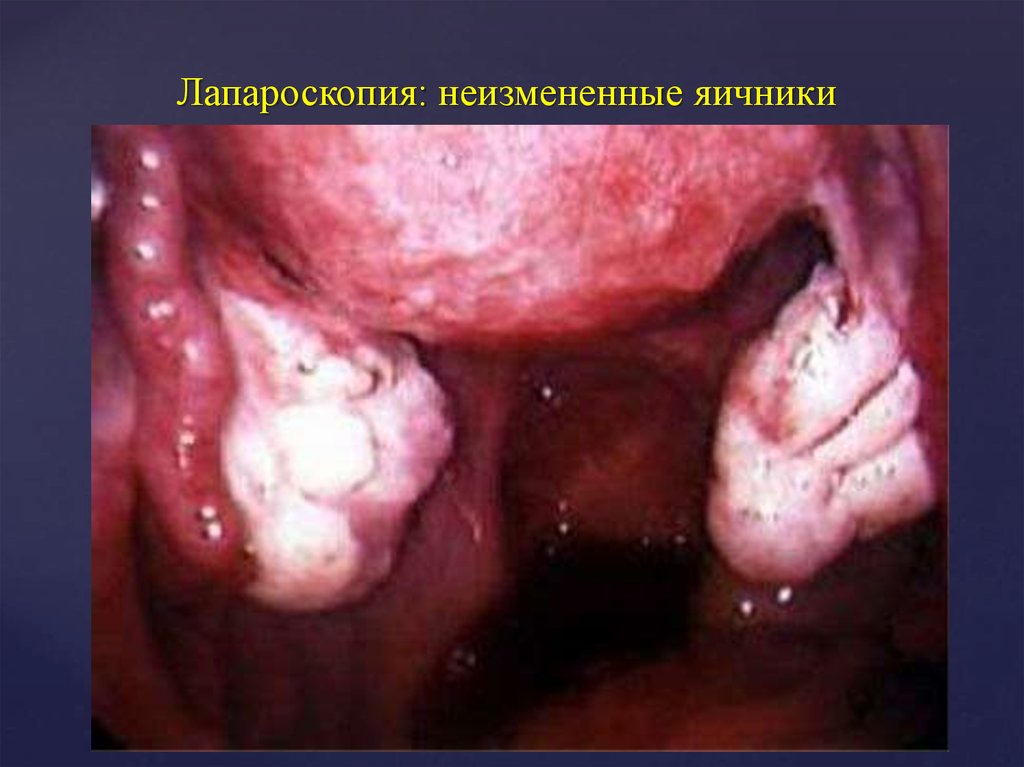
12. Лапароскопия: неизмененные яичники
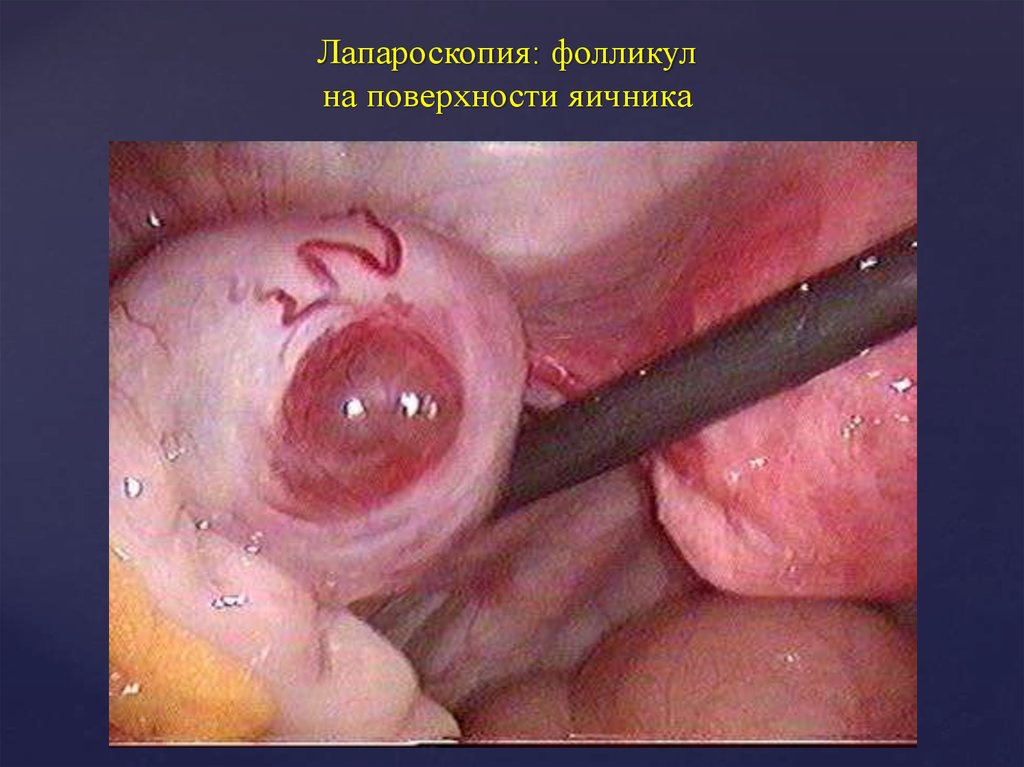
13. Лапароскопия: фолликул на поверхности яичника
14. Лапароскопия: фолликулярная киста яичника
15. Опухоли яичников. Определение. Классификация
Объемные образования яичников спролиферацией клеточных элементов
(истинные опухоли).
В зависимости от выраженности пролиферации
выделяют:
доброкачественные
пограничные
злокачественные
16. Диагностические критерии пограничных опухолей
Пролиферация эпителия с образованиемсосочков и многорядности (папиллярная
цилиоэпителиальная кистома)
Атипизм ядер, митозы
Отсутствие инвазии в нормальные ткани
17. Классификация опухолей яичников с учетом гистотипа и степени пролиферативной активности
I Эпителиальные1. Серозные (клетки, сходные с эпителием фаллопиевой трубы)
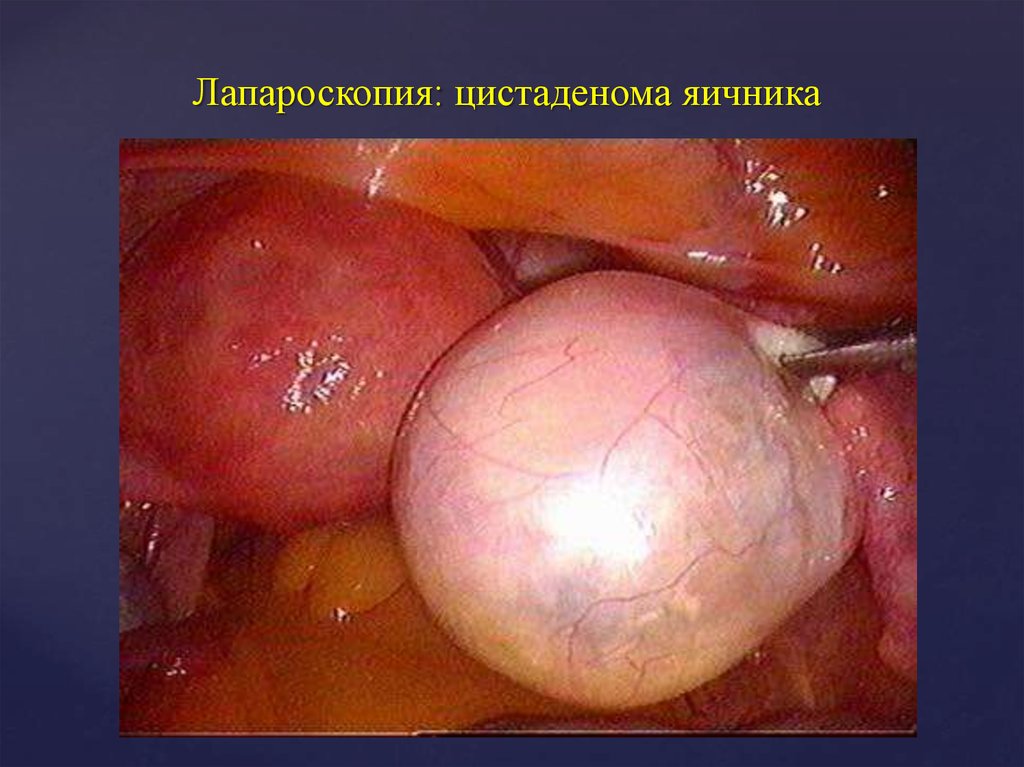
простые, сецернирующие кистомы (цистаденомы)
папиллярные (пограничные) кистомы
2. Муцинозные (железистые) – клетки, сходные с эпителием
эндоцервикса
3. Эндометриоидные – клетки, сходные с клетками эндометрия
(редкие опухоли)
4. Мезонефроидные
5. Опухоли Бреннера
6. Смешанные
18. Классификация опухолей яичников
I ЭпителиальныеЗлокачественные – аденокарциномы
Первичный рак
Вторичный
малигнизация кистомы
Метастатический
рака желудочно-кишечного тракта
(рак Крукенберга), молочной железы
19. Лапароскопия: цистаденома яичника
20. Лапароскопия: папиллярная цистаденома
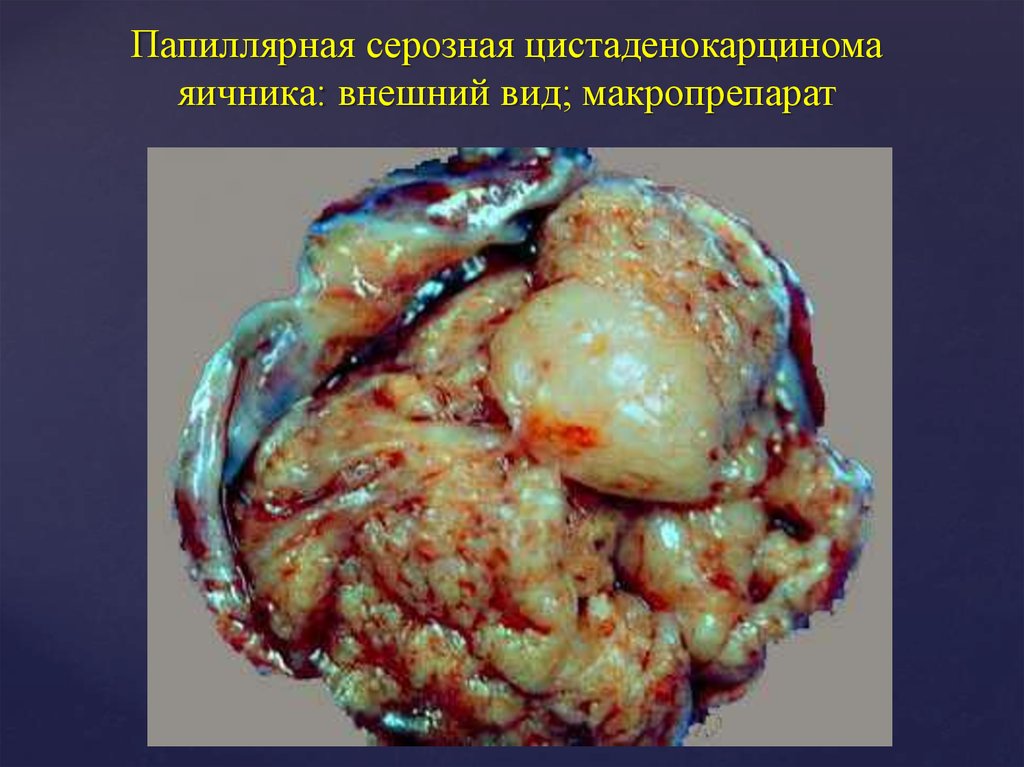
21. Папиллярная серозная цистаденокарцинома яичника: внешний вид; макропрепарат
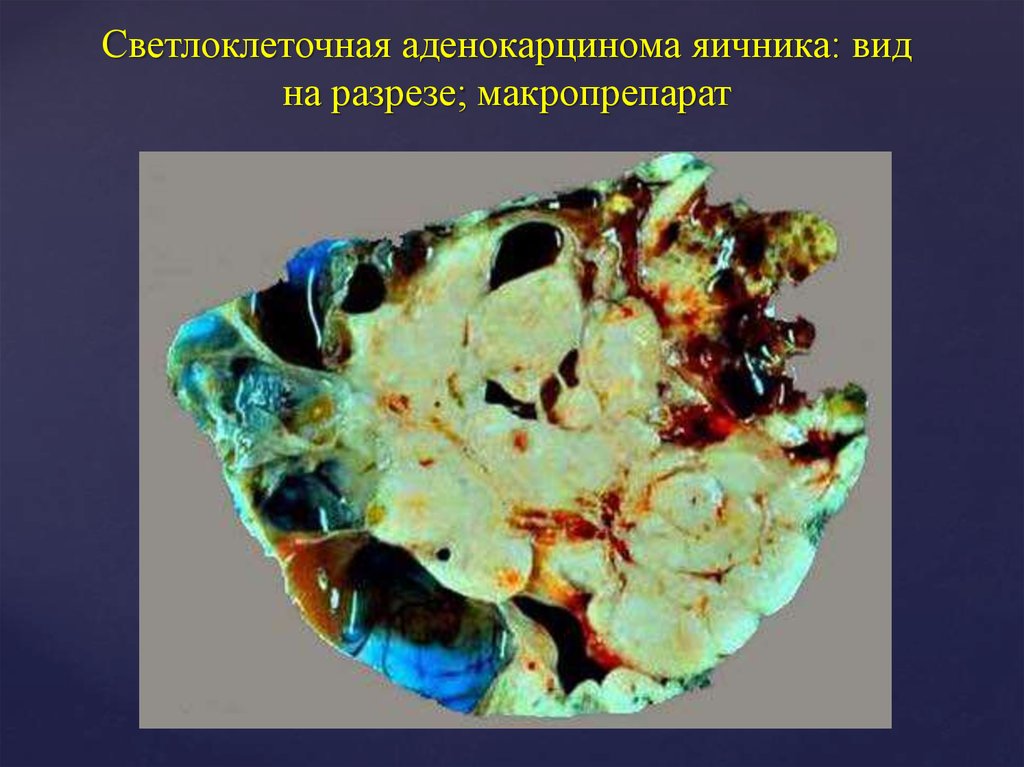
22. Светлоклеточная аденокарцинома яичника: вид на разрезе; макропрепарат
23. Классификация опухолей яичников
II. Соединительно-тканные,строматогенные
Фиброма яичника (доброкачественная опухоль)
Состоит из фибробластов различной степени зрелости.
Строение плотно-волокнистое. Чаще у женщин пожилого
возраста, сопровождается полисерозитами (синдром
Мейгса)
Саркома (злокачественная)
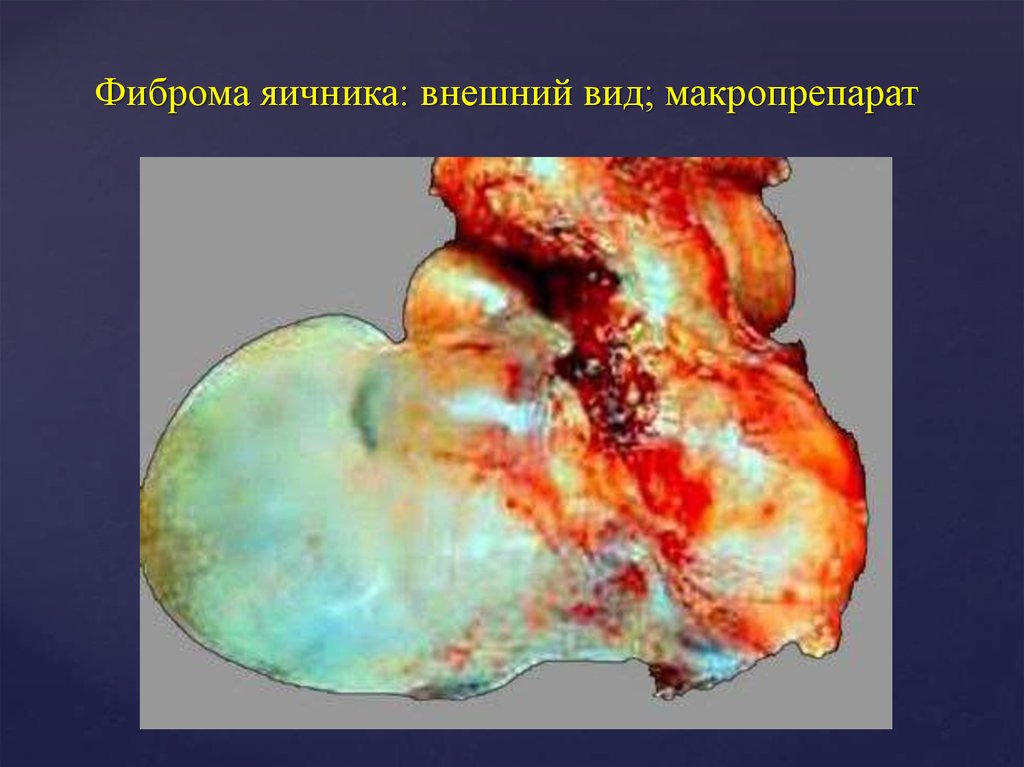
24. Фиброма яичника: внешний вид; макропрепарат
25. Классификация опухолей яичников
III Гормонопродуцирующие(опухоли стромы полового тяжа)
Эстрогенпродуцирующие (феминизирующие)
доброкачественные:
гранулезоклеточная (фолликулома)
текаклеточная (текома)
злокачественные:
гранулезоклеточный рак
текабластома
Андрогенпродуцирующие
(маскулинизирующие)
доброкачественная андробластома
злокачественная андробластома
26. Гранулезоклеточная опухоль: поверхность среза, обнаруживающая кровоизлияния; макропрепарат
27. Текома: вид поверхности разреза; макропрепарат
28. Классификация опухолей яичников
IV Герминогенныеразвиваются из первичных (герминогенных)
зародышевых клеток, мигрирующих в
гонадный бугорок на 6-й неделе эмбриогенеза
Доброкачественные
Зрелая тератома (дермоидная киста, солидная
тератома)
Струма яичника
Злокачественные
Незрелая тератома
Дисгерминома
Эмбриональный рак
Тератобластома
29. Лапаротомия: двусторонняя дермоидная киста
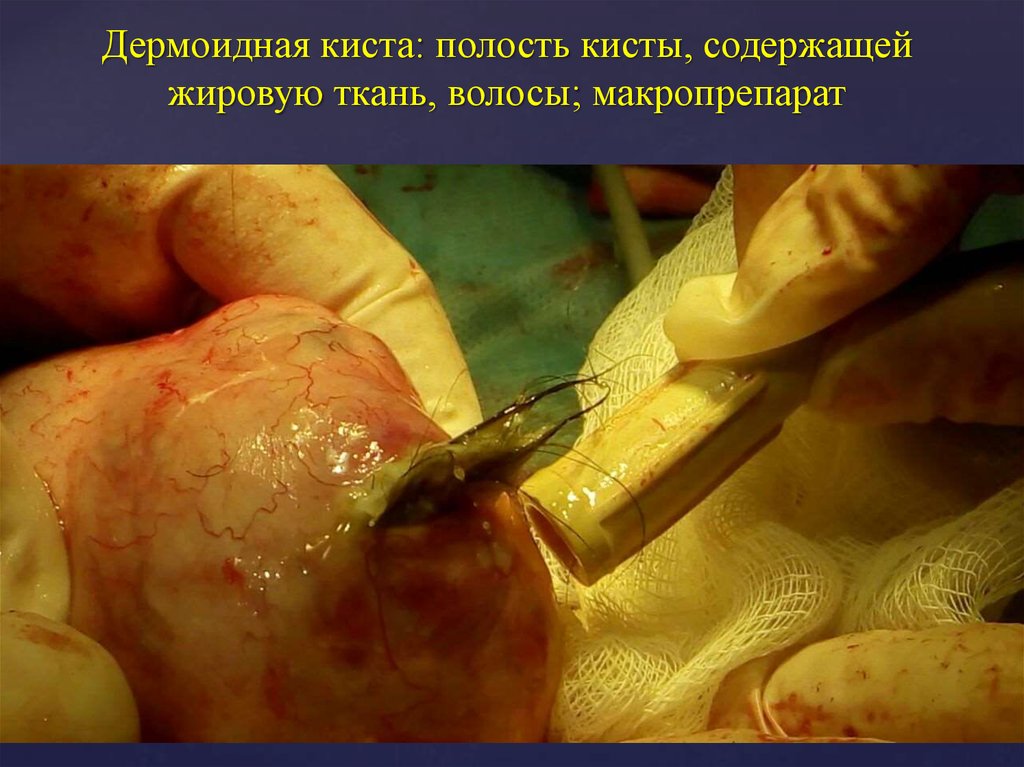
30. Дермоидная киста: полость кисты, содержащей жировую ткань, волосы; макропрепарат
31. Клиника опухолевидных образований и опухолей яичника
Длительное бессимптомное течениеБоли различной интенсивности внизу живота( чаще
тупые ноющие боли внизу живота, в поясничной и
паховой областях, с иррадиацией в нижние конечности
и пояснично-крестцовую область, не связаны с
менструацией
Нарушение менструальной и репродуктивной
функции (бесплодие)
При больших опухолях - увеличение обьема живота,
нарушение функции соседних органов
При осложненном течении ( перекрут ножки опухоли
яичника, разрыв капсулы, нагноение, кровоизлияние в
капсулу) – яркая клиническая картина
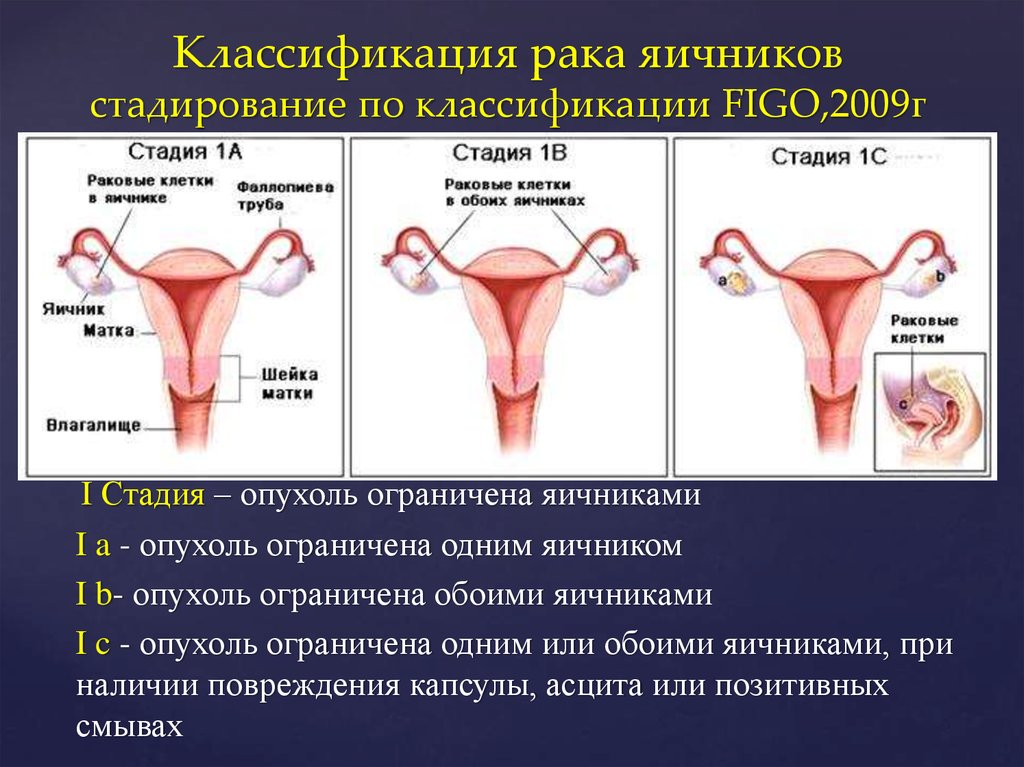
32. Классификация рака яичников стадирование по классификации FIGO,2009г
I Стадия – опухоль ограничена яичникамиI a - опухоль ограничена одним яичником
I b- опухоль ограничена обоими яичниками
I c - опухоль ограничена одним или обоими яичниками, при
наличии повреждения капсулы, асцита или позитивных
смывах
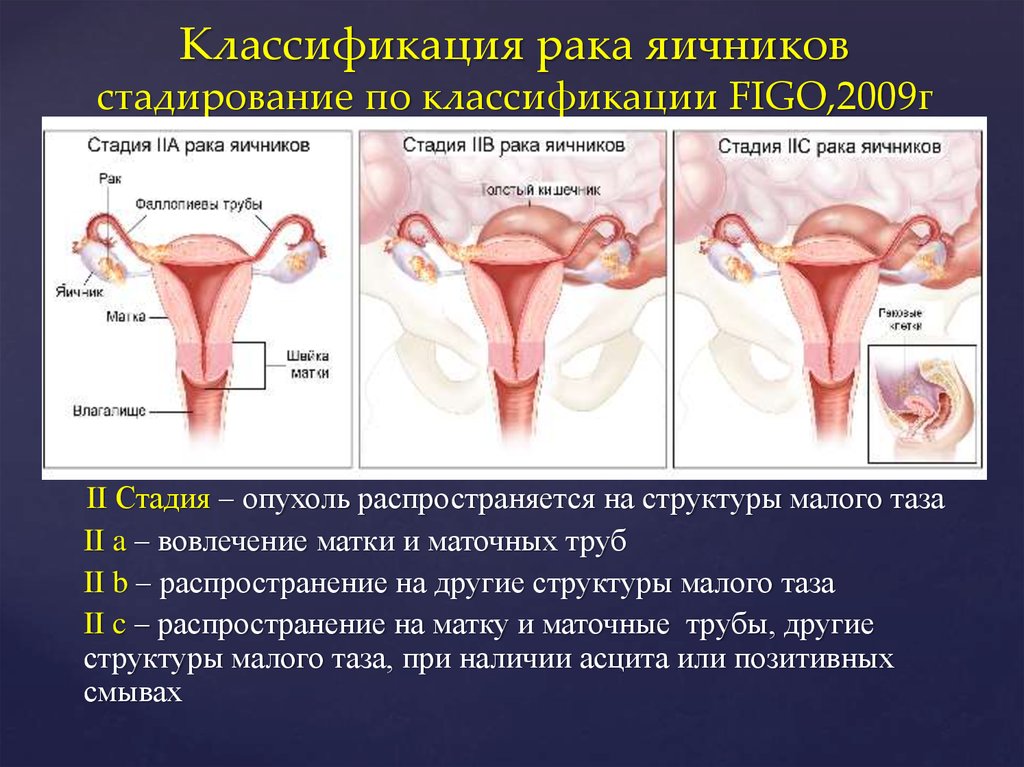
33. Классификация рака яичников стадирование по классификации FIGO,2009г
II Стадия – опухоль распространяется на структуры малого тазаII a – вовлечение матки и маточных труб
II b – распространение на другие структуры малого таза
II c – распространение на матку и маточные трубы, другие
структуры малого таза, при наличии асцита или позитивных
смывах
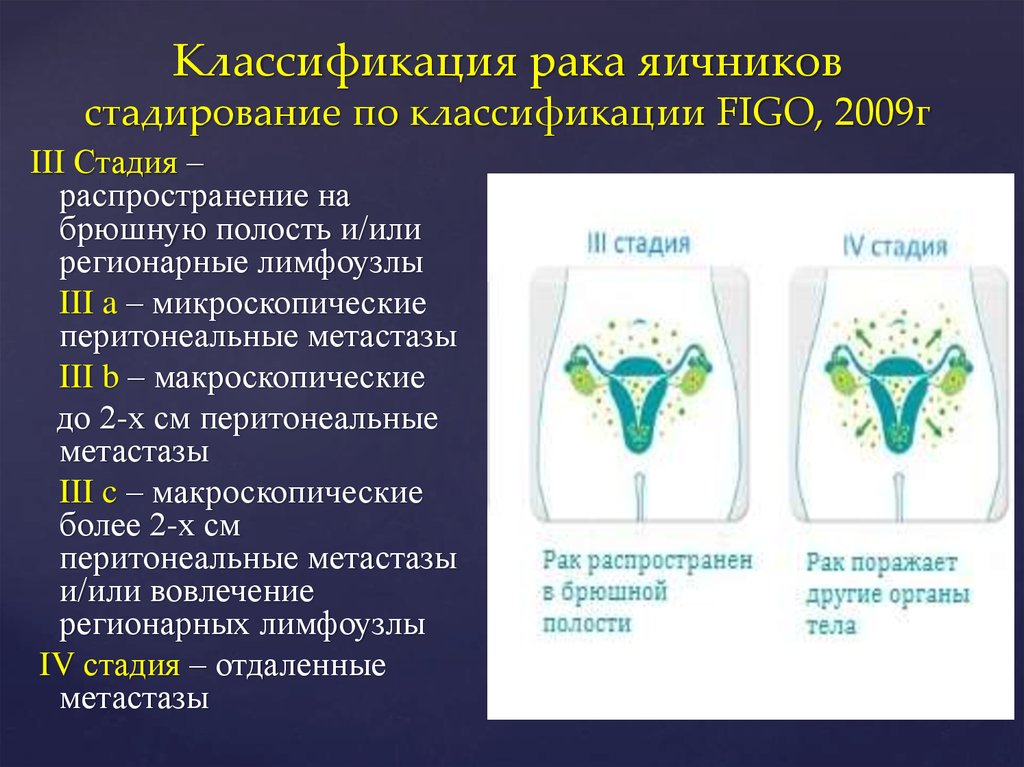
34. Классификация рака яичников стадирование по классификации FIGO, 2009г
III Стадия –распространение на
брюшную полость и/или
регионарные лимфоузлы
III a – микроскопические
перитонеальные метастазы
III b – макроскопические
до 2-х см перитонеальные
метастазы
III c – макроскопические
более 2-х см
перитонеальные метастазы
и/или вовлечение
регионарных лимфоузлы
IV стадия – отдаленные
метастазы
35.
МетастазированиеИмплантационные
Лимфогенный (при дисгерминомах –
основной путь)
Гематогенный
36. Диагностический алгоритм при объемных образованиях яичников
Выявление факторов рискаСбор жалоб (характерно малосимптомное
клиническое течение. Возможны: общая слабость,
болевой симптом, диспепсия, дизурия)
Влагалищно-абдоминальное и ректоабдоминальное исследование
Синдром пальпируемых яичников (в норме после
1 года менопаузы яичники уменьшаются в
размерах и не пальпируются)
37. Диагностический алгоритм при объемных образованиях яичников
Комплексное эхографическое исследование(трансабдоминальное,
трансвагинальное,
цветное допплеровское картирование – ЦДК)
Скрининговый метод
Снижение индексов резистентности (менее 0,6)
и пульсации (менее 1,0) при допплерографии
показатель злокачественности
38. Диагностический алгоритм при объемных образованиях яичников
Определение концентрации опухолевыхмаркеров
Цистаденокарциномы:
СА – 125, СА – 19-9, СА – 72-4
Герминогенные:
РЭА(раковый эмбриональный антиген), АльфаФП( альфа-фетопротеин), ХГЧ(хорионический
гонадотропин)
Гормонпродуцирующие:
эстрадиол, ингибин
39. Диагностический алгоритм при объемных образованиях яичников
Исследование желудочно-кишечного тракта(метастатические опухоли, синдром Линча II ):
ФГДС
Колоноскопия
Ирригоскопия
Пункция брюшной полости через задний свод
(кульдоцентез) с цитологическим исследованием
пунктата
Информативность от 45% до 60%
40. Диагностический алгоритм при объемных образованиях яичников
Магнитно-резонансная томография(МРТ)
Компьютерная томография (КТ)
Исследование молочных желез
Лапароскопия
Экспресс-биопсия
41. Лечебная тактика при опухолевидных образованиях яичников
При неосложненном клиническомтечении в репродуктивном возрасте и
небольших размерах :
- комбинированные оральные контрацептивы
(монофазные, низкодозированные);
- НПВС;
- вазоактивные препараты;
- метаболическая терапия
Лечение не более 3 мес., при
безэффективности- оперативное лечение
42. Лечебная тактика при опухолевидных образованиях яичников
При осложненном клиническом течении (разрывкапсулы, кровоизлияние в кисту, перекрут ножки) в
репродуктивном возрасте основной принцип
максимальное органосохранение и
малоинвазивность:
- лапароскопия
- цистэктомия
- эндокоагуляция
- репозиция яичника
43. Лечебная тактика при доброкачественных опухолях яичников – всегда оперативное лечение
Репродуктивный возраст- цистомэктомия, биопсия второго
яичника
- овариоэктомия, биопсия второго яичника
Перименопауза
субтотальная или тотальная гистерэктомия
с придатками
44. Стадирование
Хирургическое стадирование являетсяполноценным при лапаротомии и полной
ревизии брюшной полости, выполнения
биопсии брюшины диафрагмальной
поверхности, латеральных каналов таза,
парааортальных и тазовых лимфатических
узлов, сальника и исследования
перитонеальных смывов
45. Лечение рака яичника
КОМБИНИРОВАННОЕ :Операция - тотальная гистерэктомия с придатками, резекция
большого сальника и биопсия брюшины + послеоперационная
химиотерапия
Предоперационная химиотерапия + операция
Химиотерапия + лучевое лечение
КОМПЛЕКСНОЕ:
Химиотерапия
Хирургическое вмешательство
Лучевая терапия
Гормонотерапия
Витаминотерапия
Симптоматическая терапия
46. Планирование лечения рака яичников
I СТАДИЯ → КОМБИНИРОВАННЫЙ МЕТОД(ОПЕРАЦИЯ + ХИМИОТЕРАПИЯ)
II СТАДИЯ → КОМБИНИРОВАННЫЙ МЕТОД
(ОПЕРАЦИЯ + ПРОФИЛАКТИЧЕСКАЯ,
(ПОДДЕРЖИВАЮЩАЯ) ПОЛИХИМИОТЕРАПИЯ
III И IV СТАДИИ → КОМПЛЕКСНОЕ ЛЕЧЕНИЕ
(ХИМИОТЕРПАПИЯ →ОПЕРАЦИЯ
→ПОЛИХИМИОТЕРАПИЯ В КОМПЛЕКСЕ С
ИММУНОТЕРАПИЕЙ И ГОРМОНОТЕРАПИЕЙ
47. Химиотерапия I линии адъювантная
«Золотой стандарт»Карбоплатин (или цисплатин)
+ паклитаксел - схема ТР
(каждые 3 недели, 4-6-8 курсов)
48. Химиотерапия II линии
При платинрезистентных, рефрактерныхопухолях, рецидивах в первые 6 месяцев
(ранние рецидивы)
Регистрация маркеров рецидива – высокие
значения СА-125, нарастание асцита, увеличение
объема опухоли более, чем на 50 %
Различные схемы с включением препаратов:
таксол, топотекан, гемзар, доксорубицин, кампто,
тамоксифен
49. Неоадъювантная химиотерапия
ХТ, которая проводится до основных методовлечения
Цель:
повышение
резектабельности,
абластики; определение лекарственного
патоморфоза (чувствительности опухолевых
клеток к химиопрепаратам)
50. Наблюдение после комбинированного лечения
УЗИ ОМТ; СА-1252 года каждые 3 месяца
3-ий год каждые 4 месяца
С 4-го года каждые 6 месяцев
51. Прогноз (Данные Международной федерации акушеров-гинекологов FIGO, 2005)
Прогноз(Данные Международной федерации акушеровгинекологов FIGO, 2005)
I стадия
II стадия
III стадия
IV стадия
75-85%
55-75%
15-25%
менее 10%
Общая 5-летняя выживаемость не превышает
35%
52. Список использованной литературы:
1. Стрижаков А.Н, Давыдов А.И. Избранные лекции поакушерству и гинекологии, М.,2000г
2. Акад. РАМН В.И. Кулаков Руководство по амбулаторно
поликлинической помощи в акушерстве и гинекологии. М.,
2007г
3. Акад. РАМН В.И. Кулаков, И.Б.Манухин Национальное
руководство по гинекологии М.,2007г
4. Бохман Я.В Руководство по онкогинекологии М., 2009г
5. Нургазиева К.Ш. Статистические показатели онкологической
службы РК, 2014г.
6. Клинические протоколы МЗ РК-2012( Приказы №883,№165)
Рак яичников, фаллопиевой трубы и первичный
перитонеальный рак










































 medicine
medicine








