Similar presentations:
Беременность и заболевания щитовидной железы
1.
Кафедра эндокринологии и диабетологииФДПО ФГАОУ ВО РНИМУ им. Н.И. Пирогова
Отделение эндокринологии с кабинетами
“Диабетической стопы” и “Нарушений дыхания во сне”
ЦКБ с Поликлиникой УДП РФ
Актуальные вопросы тиреоидологии
Беременность и заболевания щитовидной железы
Рагозин Антон Константинович
a_ragozin@mail.ru
+7 925 5023146
2023
2.
Беременность и заболеваниящитовидной железы
• Групповая профилактика дефицита йода
• Фертильность и заболевания щитовидной железы
• Вспомогательные репродуктивные технологии
• Аутоиммунные заболевания щитовидной железы
• Синдром гипотиреоза
• Синдром тиреотоксикоза
• Узел ЩЖ
• Грудное вскармливание
3.
Транспорт йода через плаценту• Регулируется экспрессией генов натрий / йодного симпортёра (NIS) и
Пендрина в плаценте
- Так же, как и в ткани щитовидной железы (но более низкий уровень)
• В исследованиях in vitro было показано, что гены этих белков
экспрессируются в:
- В цитотрофобласте – NIS белок
- В синцитиотрофобласте – Пендрин
Bidart JM, Mian C, Lazar V, Russo D, Filetti S, Caillou B, Schlumberger M (2000) Expression of pendrin and the
Pendred syndrome (PDS) gene in human thyroid tissues. J Clin Endocrinol Metab 85:2028–2833
4.
5.
Метаболизм гормонов ЩЖ во времябеременности
Мать
I
I,III
rТ3
Т4
SO4
I,II
Т3
Т2
Плацента
Т4S
Т3S
I
rТ3S
I
I
rТ2S
II
Т3
III
Т2
rТ3S
rТ3S
Т4
rТ3
Амниотическая
жидкость
Т4S
III
SO4
III
Т2
Т4S
SO4
SO4
rТ3
Т4
rТ3
Т3
III Т II
4
SO4
Т3
Т3S
Т3S
Т2S
Т2S
-SO4?
Т3
Плод
6.
Клеточный транспорт ТГТ3 и Т4 липофильные субстанции
- (проникают внутрь клетки путем облегченной диффузии)
Транспортеры ТГ
• organic anion transporters (OATP)
• L-type amino acid transporters (LATs)
• Na+/Taurocholate cotransporting polypeptide (NTCP)
• monocarboxylate transporters (MCTs)
- с мутацией MCT8 ассоциирован Allan-Herndon-Dudley syndrome (Х-сцепленная
олигофрения, ТТГ N, Т3, Т4)
• fatty acid translocase (CD36)
7.
Клеточный транспорт ТГТранспортеры ТГ
OATP1c1
MCT8
Плацента
• MCT8, MCT10, LAT1, LAT2, OATP1A2,
OATP1c1, OATP4A1
ГМ
- Синцитиотрофобласт: MCT8, MCT10,
OATP1A2, OATP4A1, LAT1
- Цитотрофобласт: MCT8, MCT10, OATP1A2
16 ДБ
20 ДБ
Sun Y-n, Liu Y-j, Zhang L, Ye Y, Lin L-x, Li Y-m, et al. (2014) Expression of Organic Anion Transporting Polypeptide
1c1 and Monocarboxylate Transporter 8 in the Rat Placental Barrier and the Compensatory Response to Thyroid
Dysfunction. PLoS ONE 9(4): e96047. https://doi.org/10.1371/journal.pone.0096047
8.
Экспрессия MCT8,Oatp1c1 и D2, D3 в
плаценте в зависимости
от потребления йода
• AI (контрольная группа) – адекватное
потребление йода
• MiID – легкий дефицит йода
• MoID – средний дефицит йода
• SID – тяжелый дефицит йода
Sun Y-n, Liu Y-j, Zhang L, Ye Y, Lin L-x, Li Y-m, et al. (2014) Expression of Organic Anion Transporting Polypeptide
1c1 and Monocarboxylate Transporter 8 in the Rat Placental Barrier and the Compensatory Response to Thyroid
Dysfunction. PLoS ONE 9(4): e96047. https://doi.org/10.1371/journal.pone.0096047
9.
ДейодиназыD1: Т4 Т3, Т4 rT3 (23% циркулирующего Т3)
• Экспрессия в основном в печени и почках в цитоплазматической мембране
(не влияет на уровень внутриклеточного Т3)
• Экспрессия < в фолликулярных клетках ЩЖ
• Активируется Т3 (активность при тиреотоксикозе)
• Активность ПТУ, пропранололом
D2: Т4 Т3 (60% циркулирующего Т3)
• Экспрессия
- В цитоплазматическом ретикулуме (внутриклеточный Т3)
- Во всех тканях организма, ЦНС, гипофиз, ЩЖ, сердце, бурая жировая
ткань, скелетные мышцы
D3: Т4 rT3, Т3 Т2 (инактивирующая дейодиназа)
• Экспрессия
- в головном мозге и коже
- При гипоксии во всех тканях (патогенез СЭП 1 [тканевой гипотиреоз или
адаптация тканей при тяжелых заболеваниях])
10.
Клеточный транспорт ТГТ3 и Т4 липофильные субстанции
- (проникают внутрь клетки путем облегченной диффузии)
11.
Характеристика дейодиназ• В каталитическом центре содержится а.к. селеноцистеин
- Se функциональную активность энзима в 200 раз
• Кофактор – тиолы (меркапта́ны) – сернистые аналоги спиртов общей формулы R–SH
• Глютатион (GSH)
• Тиоредоксин (TRX)
• Глютаредоксин (GRX)
12.
Дейодиназы плацентыДейодиназа 1-го типа: Т4 Т3, Т4 rT3
Дейодиназа 2-го типа: Т4 Т3
Дейодиназа 3-го типа: Т4 rT3, Т3 Т2
Плацента
Дейодиназа II
Дейодиназа III
Экспрессия
+
+++
Активность
1
> 200
с прогрессированием беременности
Локализация
Ворсины цитотрофобласта
I триместр
Ворсины синцитиотрофобласта
III триместр
I-III триместры
1. Koopdonk-Kool JM, de Vijlder JJ, Veenboer GJ, Ris-Stalpers C, Kok JH, Vulsma T, Boer K, Visser TJ. Type II and type III
deiodinase activity in human placenta as a function of gestational age. J. Clin. Endocrinol. Metab. 1996;81:2154–2158
2. Stulp MR, Vijlder JJ, Ris-Stalpers C.. Placental iodothyronine deiodinase III and II ratios, mRNA expression compared to
enzyme activity. Mol. Cell. Endocrinol. 1998;142:67–73
3. Chan S, Kachilele S, Hobbs E, Bulmer JN. Iodothyronine deiodinase expression and activity in human placenta: the effects of
intrauterine growth restriction. J. Clin. Endocrinol. Metab. 2003;88:4488-4495
4. Patel J, Landers K, Li H, Mortimer RH, Richard K. Delivery of maternal thyroid hormones to the fetus. Trends in Endocrinol.
& Metab. 2011;22(5):164-170
13.
ЩЖ и фетоплацентарный комплекс• От матери через плаценту проникают:
- Т4 и Т3, тиролиберин, I¯, иммуноглобулины, пропилтиоурацил,
тиамазол, β-блокаторы
• От матери через плаценту не проникает ТТГ
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on the
progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid hormone
and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
14.
Эмбриология ЩЖ• ЩЖ энтодермального происхождения
• Закладка ЩЖ - на 3-4-й НБ эмбрионального развития в виде выроста
эпителия стенки глотки между I и II парой глоточных (жаберных) карманов
• Рост эпителиального тяжа сопровождается его раздвоением на уровне IV
пары глоточных (жаберных) карманов, давая начало долям ЩЖ
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
15.
Эмбриология ЩЖ• Начальный эпителиальный тяж атрофируется, и от него сохраняются только
перешеек, связывающий обе доли щитовидной железы, а также проксимальная
его часть в виде ямки (foramen coecum) в корне языка
• С-клетки развиваются из нейробластов нервного гребня на уровне V пары
глоточных карманов
• Окончательная миграция ЩЖ к 7 НБ
• Двудольчатое строение ЩЖ к 9 НБ
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
16.
Эмбриология ЩЖI - V - жаберные карманы
1.
Карман Ратке
2.
Полость глотки;
3.
Аденогипофиз
4.
Верхняя паращитовидная железа
5.
Щитовидная железа
6.
Нижняя паращитовидная железа
7.
Тимус
8.
Пищевод
9.
Трахея
10. Миндальный синус
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
17.
Эмбриология ЩЖGlinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
18.
Физиология ЩЖ плода• Дейодиназа III зародыша определяется в стенке матки уже на 1 НБ
• R ТГ в головном мозге плода - с 4,5 НБ
• Т4 матери проникает через плаценту и определяется в жидкости желточного
мешка на 4-6 НБ
• ТГ матери - в целомической и амниотической жидкости на 5 – 11 НБ
• Все mRNAs, кодирующие транспортеры ТГ, экспрессируются в плаценте с 6
НБ
• Т3, rТ3 матери - в целомической/амниотической жидкостях с 8 НБ
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
19.
Физиология ЩЖ плода• Синтез Тиреолиберина с 9 НБ
• Синтез ТТГ с 10 НБ
• R ТГ в гипоталамусе плода – с 8-11 НБ
• Становление портальной системы гипофиза к 12 НБ
• Активный захват йода ЩЖ с 12 НБ
• Синтез Т4 с 12-14 НБ – до этого времени эмбрион/плод полностью зависит от
ТГ матери
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on
the progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid
hormone and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
20.
РФП и беременность• Сцинтиграфия ЩЖ и оценка накопления РФП во время беременности
противопоказаны
Strong recommendation, High quality evidence
• 131I проникает через плаценту и здоровая ЩЖ плода может его накапливать с
12-13 НБ фетальный / неонатальный гипотиреоз
• Если это произошло IAEA (The International Atomic Energy Agency)
рекомендует ♀ принять 60-130 мг стабильного йодида калия, только, если
факт беременности установлен в течение 12 часов после получения 131I
• Это частично заблокирует ЩЖ плода, и накопление йода
• Принятие беременной 131I до 12 НБ никак не повлияет на ЩЖ плода, но в этот
период происходит облучение всего тела плода гамма-излучением от 131I,
накопившегося в мочевом пузыре матери (активность 50-100 mGi/GBq)
• Рекомендация: обильное питье учащение мочеиспусканий
• Исследований, наблюдений, посвященных влиянию 123I и 99Tc-пертехнетата
на плод нет
• Все радионуклиды противопоказаны во время беременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
21.
Физиология ЩЖ плода• Становление системы гипофиз – ЩЖ к 20 НБ
• С 20 недели беременности уровни ТТГ, Т4, ТСГ, св.Т4 и достигают
уровней взрослого человека к 36 НБ
• Уровни Т3 и свТ3 никогда не достигают таковых у взрослого человека изза высокой активности дейодиназы III в плаценте
Glinoer D, Derange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on the
progeny. Thyroid 2000;10:871–87.
Thorpe-Beeston JG, Nicolaides KH, Felton CV, Butler J, et al. Maturation of the secretion of thyroid hormone
and thyroid stimulating hormone in the fetus. N Engl J Med 1991;324:532– 6.
22.
Физиологические изменения вовремя беременности
1.
ХГ
↑ св.Т4
↓
↓ ТТГ
↑ E2
↓
↑ ТСГ
↓
↓ св.Т4
↓
↑ ТТГ
↓ IАт ТПО
Зоб
↑ ТГ
↑ ТТГ
Glinoer D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from
physiology to pathology. Endocr Rev. 1997. - 18:404–433.
Glinoer D, Delange F. The potential repercussions of maternal, fetal, and neonatal hypothyroxinemia on the
progeny. Thyroid. 2000. - 10:871– 887.
23.
ХГ, ТТГ, ФСГ, ЛГ – гликопротеины• α-субъединицы ХГ, ТТГ, ЛГ, ФСГ идентичны и состоят
из 92 а.к. остатков
24.
ХГ• Тиреотропная активность
• Секреция
- Начинается вскоре после зачатия
- Пик к 10 нед
- практически до min к 20 нед
• Активирует R к ТТГ
• Частично ингибирует f гипофиза (перекрестная реакция α-субъединицы)
- Транзиторное уровня ТТГ между недель 8 и 14 нед
- Зеркальный пик уровня ХГ
• У 20% здоровых беременных ТТГ < нижнего предела референсных
значений
25.
Физиологические изменения вовремя беременности
1.
ХГ
↑ св.Т4
2.
↓
↓ ТТГ
↑ E2
↓
↑ ТСГ
↓
↓ св.Т4
↓
↑ ТТГ
↓ IАт ТПО
Зоб
↑ ТГ
↑ ТТГ
Glinoer D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from
physiology to pathology. Endocr Rev. 1997. - 18:404–433.
Glinoer D, Delange F. The potential repercussions of maternal, fetal, and neonatal hypothyroxinemia on the
progeny. Thyroid. 2000. - 10:871– 887.
26.
Динамика уровня ТТГ и ХГ во времябеременности
50
40
1,0
30
ХГ на каждые 10 мЕд/л соответствует
ТТГ на 0,1 мЕд/л
20
ХГ (κЕд/л)
ТТГ (мЕд/л)
1,5
0,5
10
0
10
20
30
недели беременности
40
0
Glinoer D, De Nayer P, Bourdoux P, et al. Regulation of maternal thyroid function during pregnancy.
J Clin Endocrinol Metab 1990;71:276.
Grun JP, Meuris S, DeNayer P, et al. The thyrotrophic role of human chorionic gonadotropin (hCG) in
the early stage of twin (versus single) pregnancy. Clin Endocrinol 1997;46:719– 25.
27.
Изменение тиреоидного статуса вовремя беременности
Weeke J, Dybkjaer L, Granlie K, Eskjaer Jensen S, Kjaerulff E, Laurberg P, Magnusson B 1982 A longitudinal
study of serum TSH, and total and free iodothyronines during normal pregnancy. Acta Endocrinologica
101:531
28.
Изменения тиреоидного статуса вовремя беременности
• 15% беременных в I триместре имеют уровень ТТГ <0,4 мЕд/л1,2
• У ♀ уровень ТТГ подавлен <0,2 мМЕ/л при уровне ХГ3
- > 200.000 МЕ/л – у 67% ♀
- > 400.000 – у 100% ♀
• Низкий уровень ТТГ имеют4
- 10% беременных во II триместре
- 5% беременных в III триместре
• ХГЧ на 10.000 мЕд/л свТ4 на 0,6 пмоль/л, ТТГ на 0,1 мЕд/л
1. Soldin OP, Tractenberg RE, Hollowell JG, Jonklaas J, Janicic N, Soldin SJ 2004 Trimesterspecific changes in maternal thyroid
hormone, thyrotropin, and thyroglobulin concentrations during gestation: trends and associations across trimesters in iodine
sufficiency. Thyroid 14:1084-109
2. Kahric-Janicic N, Soldin SJ, Soldin OP, West T, Gu J, Jonklaas J 2007 Tandem mass spectrometry improves the accuracy of free
thyroxine measurements during pregnancy. Thyroid 17:303-311
3. Lockwood CM, Grenache DG, Gronowski AM 2009 Serum human chorionic gonadotropin concentrations greater than 400,000 IU/L
are invariably associated with suppressed serum thyrotropin concentrations. Thyroid 19:863–868
4. Glinoer D 1997 The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from physiology to pathology.
Endocr Rev 18:404-433
5. http://refhub.elsevier.com/B978-0-12-814823-5.00004-0/rf0040
29.
Физиологические изменения вовремя беременности
3.
1.
ХГ
↑ св.Т4
2.
↓
↓ ТТГ
↑ E2
↓
↑ ТСГ
↓
↓ св.Т4
↓
↑ ТТГ
↓ IАт ТПО
Зоб
↑ ТГ
↑ ТТГ
Glinoer D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from
physiology to pathology. Endocr Rev. 1997. - 18:404–433.
Glinoer D, Delange F. The potential repercussions of maternal, fetal, and neonatal hypothyroxinemia on the
progeny. Thyroid. 2000. - 10:871– 887.
30.
Стероидогенез в фето-плацентарномкомплексе
Уровень E2 в S матери
• Середина ФФ – 30 пг/мл
• Овуляция – 300 пг/мл
Эстрадиол
• Беременность – 2000 пг/мл
Эстрон
Эстриол
Эстетрол
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
31.
Тироксин связывающий глобулин (ТСГ)1• Один из белков (еще транстиретин, альбумин [~10%]), связывающих Т4 и Т3
• свТ4 ~ 0.02%
• свТ3 ~ 0.30%
- Липопротеины связывают ~ 3-6% Т4 и Т3
• ТСГ имеет самый большой аффинитет к Т4 и Т3
- Но представлен в меньших концентрациях и связывает в основном Т4
- В отличие от транстиретина и альбумина имеет только один сайт,
связывающий Т4 и Т3
- Синтезируется в печени
- Вес – 54 kDa
- 20% – углеводы (гликопротеин)
- уровня E2 (беременность) клиренса ТСГ, за счет содержания
сиаловых кислот продукции ТСГ печенью
1. http://en.wikipedia.org/wiki/Thyroxine-binding_globulin
2. Ain KB, Mori Y, Refetoff S. Reduced clearance rate of thyroxine-binding globulin (TBG)
with increased sialylation: a mechanism for estrogen-induced elevation of serum TBG
concentration. J Clin Endocrinol Metab. 1987 Oct;65(4):689-96.
32.
Динамика ТСГ во время беременностиGlinoer D, De Nayer P, Bourdoux P, et al. Regulation of maternal thyroid function
during pregnancy. J Clin Endocrinol Metab 1990;71:276.
33.
Динамика ТСГ во время беременностиGlinoer D, De Nayer P, Bourdoux P, et al. Regulation of maternal thyroid function
during pregnancy. J Clin Endocrinol Metab 1990;71:276.
34.
Физиологические изменения вовремя беременности
3.
1.
ХГ
↑ св.Т4
2.
↓
↓ ТТГ
↑ E2
↓
↑ ТСГ
↓
↓ св.Т4
↓
↑ ТТГ
↓ I-
4.
Ат ТПО
Зоб
↑ ТГ
↑ ТТГ
Glinoer D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from
physiology to pathology. Endocr Rev. 1997. - 18:404–433.
Glinoer D, Delange F. The potential repercussions of maternal, fetal, and neonatal hypothyroxinemia on the
progeny. Thyroid. 2000. - 10:871– 887.
35.
Физиологическая адаптация ЩЖматери во время беременности
• ↓ уровня I¯ в плазме (потребность в I¯ на 50%)
- Потребление фето-плацентарным комплексом (высокая активность
монодейодоназ II и III типов в плаценте)
- ↑ клиренс I¯ с мочой
• ↑ объема щитовидной железы
- на ~10% в регионах с адекватной йодной профилактикой
- на 20-40% - в регионах с йоддефицитом
• Восстановление объема щитовидной железы после родов
Групповая профилактика йоддефицита во время беременности (WHO)
• 250 мкг/день KI
1. Burrow GN, Fischer DA, Larsen PR. Maternal and fetal thyroid function. // N Engl J Med. – 1994. – 331. - 1072– 8.
2. Ferris TF. Renal disease. In: Burrow GN, Ferris TF, editors. Medical complications during pregnancy. Philadelphia 7 WB
Saunders; 1988.
3. Rasmussen NG, Hornnes PJ, Hegedus L. Ultrasonographically determined thyroid size in pregnancy and post partum:
the goitrogenic effect of pregnancy. // Am J Obstet Gynecol. – 1989. – 160. - 1216–20.
36.
Физиологические изменения вовремя беременности
3.
1.
ХГ
↑ св.Т4
2.
↓
↓ ТТГ
↑ E2
↓
↑ ТСГ
↓
↓ св.Т4
↓
↑ ТТГ
↓ I-
4.
Ат ТПО
Зоб
↑ ТГ
↑ ТТГ
5.
Glinoer D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from
physiology to pathology. Endocr Rev. 1997. - 18:404–433.
Glinoer D, Delange F. The potential repercussions of maternal, fetal, and neonatal hypothyroxinemia on the
progeny. Thyroid. 2000. - 10:871– 887.
37.
матьТСГ
Общий Т4
Изменение функции
ЩЖ матери и плода во
время беременности
ХГ
Св. Т4
ТТГ
плод
ТСГ
ТТГ
Общий Т4
ТТГ
Тиреотропный гормон
ТСГ
Тироксин связывающий глобулин
ХГЧ
Хорионический гонадотропин
св.Т4
Свободный тироксин
св.Т3
Свободный трийодтиронин
Общий Т3
Св. Т4
Св. Т3
0
10
20
30
недели беременности
40
38.
Тиреоидный статусНоворожденный
• Пуповинная S
- общТ4 – 150 нмоль/л (12 мкг/дл)
- ТСГ , но <<< чем матери
- свТ4 < чем у матери
- свТ3 ( ) – 0,8 нмоль/л (59 нг/дл)
- T3-SO4 и rT3 – ( )
• После родов
- ТТГ
• в течение первых 2 – 4 часов после рождения
резко (>60 мЕд/л)
• в течение 48 часов возвращается к
первоначальному значению
• <<< t° окружающей среды
• Т4, Т3, ТГ (уровень гипертиреоза к 24 часам
жизни)
• активность D1 и D2 бурого жира
1.
Stagnaro-Green A. Maternal thyroid disease and preterm delivery. J Clin Endocrinol Metab . 2009;94:21–25
2.
Abuid J, Stinson DA, Larsen PR. Serum triiodothyronine and thyroxine in the neonate and the acute increases in these hormones
following delivery. J Clin Invest . 1973;52:1195–1199
39.
Особенности исследованиятиреоидного статуса во
время беременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
40.
ДефиницияУровень ТТГ
• Верхний предел референсных значений (вне беременности) в
регионах с адекватной профилактикой дефицита йода 4,12 мЕд/л
(США 2012 ш.)
GRADE A, BEL 1
• Норма (вне беременности) 0,4 – 4,0 мЕд/л2
- если нет референсных значений для данной популяции
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management of
Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. Surks MI, Hollowell JG: Age-specific distribution of serum thyrotropin and antithyroid antibodies in the US population:
implications for the prevalence of subclinical hypothyroidism. J Clin Endocrinol Metab 2007; 92: 4575–4582
4. Atzmon G, Barzilai N, Hollowell JG, et al: Extreme longevity is associated with increased serum thyrotropin. J Clin
Endocrinol Metab 2009; 94: 1251–1254
41.
Распределение уровня ТТГ уздоровых беременных*
Адекватная профилактика дефицита йода
АтТПО “–”
Заболевания ЩЖ “–”
Использование лекарственных препаратов, влияющих на функцию ЩЖ
Многоплодная беременность
Новые репродуктивные технологии
Medici M, de Rijke YB, Peeters RP, Visser W, de Muinck Keizer-Schrama SM, Jaddoe VV, Hofman A, Hooijkaas H, Steegers EA,
Tiemeier H, Bongers-Schokking JJ, Visser TJ. Maternal early pregnancy and newborn thyroid hormone parameters: the
Generation R study. J Clin Endocrinol Metab. 2012 Feb;97(2):646-52
42.
Динамика уровня ТТГ во времябеременности
Референсные значения уровня ТТГ
во время беременности
Нижний предел – 0,1-0,2 мЕд/л
Верхний предел – 0,5 – 1,0 мЕд/л
Dashe JS, Casey BM, Wells CE, McIntire DD, Byrd EW, Leveno KJ, Cunningham FG. Thyroidstimulating hormone in singleton and twin pregnancy: importance of gestational age-specific
reference ranges. Obstet Gynecol. 2005 Oct;106(4):753-7
43.
Уровень ТТГ, специфичный длятриместров беременности
Триместры беременности
I
II
III
Haddow et al.1
0.94 (0.08–2.73)
1.29 (0.39–2.70)
—
Stricker et al.2
1.04 (0.09–2.83)
1.02 (0.20–2.79)
1.14 (0.31–2.90)
Panesar et al.3
0.80 (0.03–2.30)
1.10 (0.03–3.10)
1.30 (0.13–3.50)
Soldin et al.4
0.98 (0.24–2.99)
1.09 (0.46–2.95)
1.20 (0.43–2.78)
Bocos-Terraz et al.5
0.92 (0.03–2.65)
1.12 (0.12–2.64)
1.29 (0.23–3.56)
Marwaha et al.6
2.10 (0.60–5.00)
2.40 (0.43–5.78)
2.10 (0.74–5.70)
Me ТТГ мЕд/л и 5-й и 95-й перцентиль 1,2,3; 2,5-й и 97,5 перцентиль 4,5,6
1.
Haddow JE, Knight GJ, Palomaki GE, McClain MR, Pulkkinen AJ 2004 The reference range and within-person variability of thyroid stimulating hormone during the
first and second trimesters of pregnancy. J Med Screen 11:170–174.
2.
Stricker R, Echenard M, Eberhart R, Chevailler MC, Perez V, Quinn FA, Stricker R 2007 Evaluation of maternal thyroid function during pregnancy: the importance of
using gestational age-specific reference intervals. Eur J Endocrinol 157:509–514.
3.
Panesar NS, Li CY, Rogers MS 2001 Reference intervals for thyroid hormones in pregnant Chinese women. Ann Clin Biochem 38:329–332.
4.
Soldin OP, Soldin D, Sastoque M 2007 Gestation-specific thyroxine and thyroid stimulating hormone levels in the United States and worldwide. Ther Drug Monit
29:553–559.
5.
Bocos-Terraz JP, Izquierdo-Alvarez S, Bancalero-Flores JL, Alvarez-Lahuerta R, Aznar-Sauca A, Real-Lopez E, Ibanez-Marco R, Bocanegra-Garcia V, Rivera-Sanchez
G 2009 Thyroid hormones according to gestational age in pregnant Spanish women. BMC Res Notes 2:237.
6.
Marwaha RK, Chopra S, Gopalakrishnan S, Sharma B, Kanwar RS, Sastry A, Singh S 2008 Establishment of reference range for thyroid hormones in normal pregnant
Indian women. BJOG 115:602–606.
44.
Целевые значения ТТГ, специфичныетриместрам беременности
• При отсутствии в лаборатории референсных диапазонов для уровня
ТТГ, специфичных для триместров беременности, рекомендуется
использовать следующие:
- I триместр – 0,1-2,5 мМЕ/л
- II триместр – 0,2-3,0 мМЕ/л
- III триместр – 0,3-3,0 мМЕ/л
USPSTF: I; доказательность слабая; 2, ØΟΟΟ
A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
45.
Целевые значения ТТГ, специфичныетриместрам беременности (ETA, 2014)
• При отсутствии в лаборатории референсных диапазонов для уровня
ТТГ, специфичных для триместров беременности, рекомендуется
использовать следующие:
- I триместр – 0,1 - 2,5 мМЕ/л
- II триместр – 0,2 - 3,0 мМЕ/л
- III триместр – 0,3 - 3,0-3,5 мМЕ/л
1.
2014 European Thyroid Association Guidelines for the Management of Subclinical Hypothyroidism in Pregnancy and in Children J. Lazarus, R.S.
Brown, C. Daumerie. A. Hubalewska-Dydejczyk, R. Negro, B. Vaidya. Eur Thyroid J 2014;3:76–94
2.
Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S. Sullivan, W. Wiersinga. Guidelines of
the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and Postpartum. The American Thyroid
Association Taskforce on Thyroid Disease During Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
3.
De Groot L, Abalovich M, Alexander EK, Amino N, Barbour L, Cobin RH, Eastman CJ, Lazarus JH, Luton D, Mandel SJ, Mestman J, Rovet J, Sullivan
S: Management of thyroid dysfunction during pregnancy and postpartum: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab
2012; 97: 2543–2565
4.
Haddow JE, Palomaki GE, McClain MR: Thyroid-stimulating hormone in singleton and twin pregnancy: importance of gestational age-specific
reference ranges. Obstet Gynecol. 2006; 107: 205–206
5.
Soldin OP, Soldin D, Sastoque M: Gestationspecific thyroxine and thyroid stimulating hormone levels in the United States and worldwide. Ther Drug
Monit 2007; 29: 553–559
6.
Haddow JE, McClain MR, Lambert-Messerlian G, Palomaki GE, Canick JA, Cleary-Goldman J, Malone FD, Porter TF, Nyberg DA, Bernstein P, D’Alton
ME; First and Second Trimester Evaluation of Risk for Fetal Aneuploidy Research Consortium: Variability in thyroid-stimulating hormone suppression
by human chorionic gonadotropin during early pregnancy. J Clin Endocrinol Metab 2008; 93: 3341–3347
46.
Уровни ТТГ и свТ4, специфичные длятриместров беременности
47.
Уровень ТТГ, специфичный длятриместров беременности
(нг/дл)
ТТГ (мМЕ/л)
Тренд (p < 0,001)
Группы
Me
2,5% (ДИ)
97,2% (ДИ)
Небеременные
1,93
0,56
(0,01-0,78)
4,98
(4,56-5,27)
I триместр
1,15
0,01
(0,01-0,05)
4,1
(3,17-5,57)
II триместр
1,55
0,01
(0,01-0,183)
4,26
(3,99-4,56)
III триместр
2,12
0,15
(0,11-0,42)
4,57
(4,43 – 4,97)
Беременность
Прямоугольник – нижний и верхний квартиль
Горизонтальная линия – Me
Вертикальная линия – 2,5 и 97,5 перцентиль
H-W. Moon, H-J. Chung, C-M. Park, M. Hur, Y-M. Yun. Establishment of Trimester-Specific Reference Intervals for
Thyroid Hormones in Korean Pregnant Women. Ann Lab Med. 2015;35:198-204
48.
Референсные значения ТТГ• Индия, 2008 г., 551 беременная
95th
2,49 ± 1,90
2,42 ± 1,65
2,1
2,4
M ± sd
2,60 ± 1,90
Me
2,1
5th
Marwaha RK, Chopra S, Gopalakrishnan S, Sharma B, Kanwar RS, Sastry A, Singh S 2008. Establishment of
49.
11.27 – 12.3511.73 – 20.39
19.12 – 22.16
0.012 – 0.13
0.094 – 3.33
2.60 – 3.71
Референсные значения
ТТГ и свТ4
8.76 – 10.00
9.25 – 17.22
16.06 – 18.27
0.005 – 0.54
0.052 – 4.56
3.94 – 5.46
7.89 – 9.52
8.71 – 15.26
14.49 – 15.54
0.32 – 0.62
0.44 – 4.75
4.16 – 5.63
A.B. Khalil, B.T. Salih, O. Chinengo, M.R.D. Bardies, A. Turner, L.O.A. Wareth.
Trimester specific reference ranges for serum TSH and Free T4 among United Arab
Emirates pregnant women. Practical Laboratory Medicine. Volume 12, November
2018, e00098.
50.
Референсные значения ТТГ и свТ4A.B. Khalil, B.T. Salih, O. Chinengo, M.R.D. Bardies, A. Turner, L.O.A. Wareth. Trimester specific reference
ranges for serum TSH and Free T4 among United Arab Emirates pregnant women. Practical Laboratory
Medicine. Volume 12, November 2018, e00098.
51.
Референсные значения ТТГ и свТ4• Медианы и референсные диапазоны ТТГ и FT4, специфичные для метода
(Roche Cobas e601/E-170, e411/Elecsys) и триместра беременности
A.B. Khalil, B.T. Salih, O. Chinengo, M.R.D. Bardies, A. Turner, L.O.A. Wareth. Trimester specific reference
ranges for serum TSH and Free T4 among United Arab Emirates pregnant women. Practical Laboratory
Medicine. Volume 12, November 2018, e00098.
52.
Референсные значения ТТГ и свТ4• Китай, 2015 г. 4800 беременных
Верхний предел референсных значений
уровня ТТГ с 7 до 12 НБ с 5,31 до 4,34 мЕд/л
Li C, Shan Z, Mao J, Wang W, Xie X, Zhou W, Li C, Xu B, Bi L, Meng T, Du J, Zhang S, Gao Z, Zhang X, Yang L, Fan C,
Teng W. Assessment of thyroid function during first-trimester pregnancy: what is the rationalupper limit of serum TSH
during the first trimester in Chinese pregnant women? J Clin Endocrinol Metab. 2014 Jan;99(1):73-9
53.
Референсные значения ТТГ и свТ4• Китай, 2015 г. 4800 беременных
• Значимое уровня свТ4 при уровне ТТГ > 4,87 мЕд/л
Li C, Shan Z, Mao J, Wang W, Xie X, Zhou W, Li C, Xu B, Bi L, Meng T, Du J, Zhang S, Gao Z, Zhang X, Yang L, Fan C,
Teng W. Assessment of thyroid function during first-trimester pregnancy: what is the rationalupper limit of serum TSH
during the first trimester in Chinese pregnant women? J Clin Endocrinol Metab. 2014 Jan;99(1):73-9
http://www.ajog.org/article/S0002-9378(15)01319-8/pdf
54.
Нанкин – столица провинцииЦзянсу в Восточном Китае
Референсные значения
ТТГ и свТ4
ТТГ
мЕд/л
св Т4
пмоль/л
общ Т4
нмоль/л
I триместр
0.02 – 3.78
13.93 – 26.49
103.39 – 319.43
II триместр
0.47 – 3.89
12.33 – 19.33
92.28 – 234.88
III триместр
0.55 – 4.91
11.38 – 19.21
83.54 – 258.12
Вне беременности
0.55 – 4.78
11.5 – 22.7
24.5 – 171.6
D. Zhang, K. Cai, G. Wang, S. Xu, X. Mao, A. Zheng, C. Liu, K. Fan. Trimester-specific reference ranges for
thyroid hormones in pregnant women. Medicine (Baltimore). 2019 Jan; 98(4): e14245. Published online
2019 Jan 25. doi: 10.1097/MD.0000000000014245
55.
Целевые значения ТТГРекомендация АТА 2016
• Если это возможно, необходимо установить специфичные
триместрам беременности референсные значения ТТГ для конкретной
популяции ♀.
• При определении референсного диапазона обследуются только
беременные без заболеваний ЩЖ в анамнезе, с оптимальным
потреблением йода, отрицательным титром Ат ТПО
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
56.
Целевые значения ТТГРекомендация АТА 2016
• Если это провести невозможно, необходимо использовать референсные
значения ТТГ, специфичные триместрам беременности, полученные в
схожих популяциях и с использованием таких же методов определения
уровня ТТГ
Strong recommendation, High quality evidence
• Если собственные или схожие референсные значения ТТГ, специфичные
триместрам беременности, недоступны, за верхний предел референсных
значений берется уровень ТТГ ≈ 4,0 мЕд/л
• или: верхний предел для небеременных – ≈ 0,5 [3,5] мЕд/л
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
57.
Св.Т4 – иммунологический анализ• Уровень св.Т4 (0,03% от общ Т4) зависит от:
- Степени разбавления анализируемых проб сыворотки крови
- Температуры
- Состава буффера
- Аффинитета и концентрации АТ реагента
- Т4-связывающей способности проб сыворотки крови
• концентрация ТСГ в пробе сыворотки крови св.Т4
• концентрация альбумина в пробе сыворотки крови св.Т4
• НСЖК св.Т4
- Гипотиреоз св.Т4
- Тиреотоксикоз св.Т4
1. Toft AD, Beckett GJ 2005 Measuring serum thyrotropin and thyroid hormone and assessing thyroid hormone transport. In:
Braverman LE, Utiger RD (eds) Werner & Ingbar’s The Thyroid: A Fundamental and Clinical Text, 9th edition. Lippincott,
Williams & Wilkins, Philadelphia, pp 329–344
2. Anckaert E, Poppe K, Van Uytfanghe K, Schiettecatte J, Foulon W, Thienpont LM 2010 FT4 immunoassays may display a
pattern during pregnancy similar to the equilibrium dialysis ID-LC/tandem MS candidate reference measurement
procedure in spite of susceptibility towards binding protein alterations. Clin Chim Acta 411:1348–1353.
58.
Сравнительная характеристика тиреоидных гормоновХарактеристика
Т3
Т4
50
110
В щитовидной железе
0.2
1.0
Метаболическая активность
1.0
0.3
Общий
1.8
100
Свободный
5
20
Фракция свободных форм от общих (х10-2)
0.3
0.02
Объем разведения (л)
40
10
Внутриклеточная фракция
0.64
0.15
t½ (дни)
0.75
6.7
Скорость продукции (нмоль/день)
Концентрация (S)
Конвертация
Т4. общий: нмоль/л мкг/мл, свободный: пмоль/л нг/дл ~12.87
Т3. общий: нмоль/л нг/мл, свободный: пмоль/л пг/дл ~65.10
Williams Textbook of Endocrinology, 13th Edition. By Shlomo Melmed, Kenneth S. Polonsky,
P. Reed Larsen, Henry M. Kronenberg. 2016. 1936 pages.
59.
Стероидогенез в фетоплацентарномкомплексе
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
60.
Стероидогенез в фетоплацентарномкомплексе
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
61.
Стероидогенез в фетоплацентарномкомплексе
Эстрадиол
Эстрон
Эстриол
Эстетрол
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
62.
Стероидогенез в фетоплацентарномкомплексе
Уровень E2 в S матери
• Середина ФФ – 30 пг/мл
Эстрадиол
• Овуляция – 300 пг/мл
• Беременность – 2000 пг/мл
Эстрон
Эстриол
Эстетрол
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
63.
Стероидогенез в фетоплацентарномкомплексе
Уровень E2 в S матери
• Середина ФФ – 30 пг/мл
Эстрадиол
• Овуляция – 300 пг/мл
• Беременность – 2000 пг/мл
Эстрон
Эстриол
Эстетрол
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
64.
Стероидогенез в фетоплацентарномкомплексе
17α-hydroxypregnenolone S
Прогестерон
17-hydroxyprogesterone
17α-hydroxypregnenolone S
• Уровень Прогестерона в S
• Середина ФФ – 0.1 нг/мл
• Середина ЛФ – 10-20 нг/мл
CYP3A7
• Беременность – 100-200 нг/мл
1. Diczfalusy, E. Endocrine functions of the human fetoplacental unit. Fed. Proc. 23, 791–798 (1964).
2. S. Monticone, R.J. Auchus, W.E. Rainey. Adrenal disorders in pregnancy.Nat. Rev. Endocrinol. 8, 668–678 (2012)
65.
Транспортные белкиХарактеристика
ТСГ
Транстиретин
Альбумин
Молекулярный вес (kDa)
54.000
54.00
66.000
Концентрация в плазме (мкмоль/л)
0.27
4.60
640
Т4-связывающая способность (мкг Т4/дл)
21
250
50.000
Аффинитет (константа ассоциации связывающего домена) [л/ммоль]
Т4
1 х 1010
7 х 107
7 х 105
Т3
5 х 108
1.4 х 107
1 х 105
Фракция сайта, связанного с Т4 (эутиреоз)
0.31
0.02
<0.001
Коэффициент оборота (% в день)
13
59
5
Т4
68
12
20
Т3
80
9
11
Распределение йодтиронинов (% белка)
Williams Textbook of Endocrinology, 13th Edition. By Shlomo Melmed, Kenneth S. Polonsky,
P. Reed Larsen, Henry M. Kronenberg. 2016. 1936 pages.
66.
Тироксин связывающий глобулин (ТСГ)1• Один из белков (еще транстиретин, альбумин [~10%]), связывающих Т4 и Т3
• свТ4 ~ 0.02%
• свТ3 ~ 0.30%
- Липопротеины связывают ~ 3-6% Т4 и Т3
• ТСГ имеет самый большой аффинитет к Т4 и Т3
- Но представлен в меньших концентрациях и связывает в основном Т4
- В отличие от транстиретина и альбумина имеет только один сайт,
связывающий Т4 и Т3
- Синтезируется в печени
- Вес – 54 kDa
- 20% – углеводы (гликопротеин)
- уровня E2 (беременность) клиренса ТСГ, за счет содержания
сиаловых кислот продукции ТСГ печенью
1. http://en.wikipedia.org/wiki/Thyroxine-binding_globulin
2. Ain KB, Mori Y, Refetoff S. Reduced clearance rate of thyroxine-binding globulin (TBG)
with increased sialylation: a mechanism for estrogen-induced elevation of serum TBG
concentration. J Clin Endocrinol Metab. 1987 Oct;65(4):689-96.
67.
Динамика ТСГ во время беременностиGlinoer D, De Nayer P, Bourdoux P, et al. Regulation of maternal thyroid function
during pregnancy. J Clin Endocrinol Metab 1990;71:276.
68.
Динамика ТСГ во время беременностиGlinoer D, De Nayer P, Bourdoux P, et al. Regulation of maternal thyroid function
during pregnancy. J Clin Endocrinol Metab 1990;71:276.
69.
Св.Т4 – иммунологический анализ• В пробах сыворотки крови беременных
- концентрация ТСГ
- концентрация НСЖК
- концентрация альбумина
1. Toft AD, Beckett GJ 2005 Measuring serum thyrotropin and thyroid hormone and assessing thyroid hormone transport.
In: Braverman LE, Utiger RD (eds) Werner & Ingbar’s The Thyroid: A Fundamental and Clinical Text, 9th edition.
Lippincott, Williams & Wilkins, Philadelphia, pp 329–344.
2. Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H 2006 Levothyroxine treatment in euthyroid pregnant
women with autoimmune thyroid disease: effects on obstetrical complications. J Clin Endocrinol Metab 91:2587–2591.
70.
Особенности исследования уровняТГ во время беременности
1.
Thyroid Regulation and Dysfunction in the Pregnant Patient. John Lazarus. In De Groot LJ,
Beck-Peccoz P, Chrousos G, et al., editors. Endotext [Internet]. South Dartmouth (MA):
MDText.com, Inc.; 2000-2010. Last Update: February 14, 2014
2.
Kahric-Janicic N, Soldin SJ, Soldin OP, West T, Gu J, Jonklaas J: Tandem mass spectrometry
improves the accuracy of free thyroxine measurements during pregnancy. Thyroid 17:303,
2007.
3.
Lee RH, Spencer CA, Mestman JH, et al. Free T4 immunoassays are flawed during pregnancy.
Am J Obstet Gynecol . 2009 ;200:260.e 1-6
4.
van Deventer HE , Soldin SJ. The expanding role of tandem mass spectrometry in optimizing
diagnosis and treatment of thyroid disease. Adv Clin Chem. 2013;61:127-52.
5.
Fritz, K. S., R. B. Wilcox, Nelson JC.. . “A direct free thyroxine (T4) immunoassay with the
characteristics of a total T4 immunoassay.” Clin Chem2007; 53.: 911-5
6.
Berta E, Samson L, Lenkey A, et al. Evaluation of the thyroid function of healthy pregnant
women by five different hormone assays. Pharmazie 2010 ;65:436-439.
7.
Anckaert E , Poppe K , Van Uytfanghe K , Schiettecatte J , Foulon W , Thienpont LM. FT4
immunoassays may display a pattern during pregnancy similar to the equilibrium dialysis IDLC/tandem MS candidate reference measurement procedure in spite of susceptibility towards
binding protein alterations Clin Chim Acta. 2010; 41:1348-53.
8.
Midgley JE , Hoermann R. Measurement of total rather than free thyroxine in pregnancy: the
diagnostic implications. Thyroid. 2013 ;23:259-61
9.
Gilbert, R. M., N. C. Hadlow, et al. “Assessment of thyroid function during pregnancy: firsttrimester (weeks 9-13) reference intervals derived from Western Australian women.” Med J Aust
2008;189: 250-3
71.
Золотой стандарт определенияуровня св.Т4
• Св. Т4 определяется в диализате или ультрафильтрате проб сыворотки крови,
полученном с помощью экстракции твердофазной-жидкостной хроматографии
или ултрафильтрации, тандемной масс-спектрометрией (LC/MS/MS)
• 95% референсный интервал уровня свТ4 (равновесный диализ и LC/MS/MS)
составляет
- 1.08–1.82 нг/дл – 14 неделя беременности
- 0.86–1.53 нг/дл – 20 неделя беременности
Yue B, Rockwood AL, Sandrock T, La’ulu SL, Kushnir MM, Meikle AW 2008 Free thyroid hormones in serum by
direct equilibrium dialysis and online solid-phase extraction—liquid chromatography/tandem mass
spectrometry. Clin Chem 54:642–651.
72.
Определение уровня св.Т4 золотой стандарт• Референсные значения св.Т4 (нг/дл), специфичные для триместров
беременности
• ультрафильтрация и LC/MS/MS
• иммунологический анализ
1,13 ± 0,23
1,15
1,1
1,05
1,05 ± 0,22
1
0,95
0,9
0,85
0,93 ± 0,25
0,92 ± 0,30
0,89 ± 0,17
0,93 ± 0,23
0,88 ± 0,17
0,88 ± 0,17
Kahric-Janicic N, Soldin SJ, Soldin OP, West T, Gu J, Jonklaas J 2007 Tandem mass spectrometry improves
the accuracy of free thyroxine measurements during pregnancy.Thyroid 17:303–311
73.
Методы определения св.Т4 во времябеременности
• В связи со значительной вариабельностью результатов определения
св.Т4 с помощью разных методов необходима разработка
референсных диапазонов уровня св.Т4, специфичный для
конкретного метода определения и триместра беременности
USPSTF: B; доказательность умеренная; 2, ØØОО
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management
of Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
74.
Методы определения св.Т4 во времябеременности
• Оптимальным методом определения уровня св.Т4 во время беременности
является жидкостная хроматография с тандем-масс-спектрометрией
(LC/MS/MS)
• Если определение уровня св.Т4 c помощью LC/MS/MS невозможно,
рекомендуется использовать доступные методики, принимая во внимание их
недостатки
• Определения уровня ТТГ является более надежным тестом для оценки
функции ЩЖ вовремя беременности по сравнению с любыми методами
определения уровня св. Т4.
USPSTF: A; доказательность хорошая; 1, ØØØØ
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical Endocrinologists
and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management of
Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S. Sullivan, W.
Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During
Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During Pregnancy and Postpartum. //
THYROID, Volume 21, Number 10, 2011
75.
Уровень свТ4, специфичный для триместровбеременности
(нг/дл)
свТ4 (нг/дл)
Тренд (p < 0,001)
Группы
Me
2,5% (ДИ)
97,2% (ДИ)
Небеременные
1,18
0,94
(0,91-0,96)
1,5
(1,42-1,52)
I триместр
1,14
0,83
(0,78-0,92)
1,65
(1,51-1,73)
II триместр
0,96
0,71
(0,66-0,75)
1,22
(1,2-1,29)
III триместр
0,89
0,65
(0,64-0,69)
1,13
(1,09 – 1,14)
Беременность
Прямоугольник – нижний и верхний квартиль
Горизонтальная линия – Me
Вертикальная линия – 2,5 и 97,5 перцентиль
H-W. Moon, H-J. Chung, C-M. Park, M. Hur, Y-M. Yun. Establishment
of Trimester-Specific Reference Intervals for Thyroid Hormones in
Korean Pregnant Women. Ann Lab Med. 2015;35:198-204
76.
св Т4 и беременностьРекомендация АТА 2016
• Точность измерения уровня св Т4 иммунологическими методами ставится
под сомнение во время беременности и значительно варьирует в
зависимости от их производителя
• Рекомендуется с большой осторожностью интерпретировать результаты
исследования уровня свТ4 во время беременности
• Во всех лабораториях должны быть установлены референсные значения
уровня свТ4, специфичные для конкретного метода определения и каждого
триместра беременности
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
77.
ДекадыМетодики измерения уровня общ.Т4
История: три десятилетия
Год
Автор
M (нмоль/л)
М (мкг/дл)
Триместр
Триместр
M
(%)
KI
Методика
1
2
3
1
2
3
1979
Yamamoto et al
+
RIA
184
186
189
14.5
14.6
14.9
143
1982
Whitworth et al
+
RIA
142
164
160
11.2
12.9
12.6
158
1990
Glinoer et al
-
RIA
138
148
148
10.9
11.7
11.7
145
1991
Ballabio et al
-
RIA
142
138
141
11.2
10.9
11.1
147
1994
Berghout et al
+
IA
165
153
158
13.0
12.0
12.4
151
1998
Liberman et al
+
IA
129
143
135
10.2
11.3
10.6
152
2000
Kung et al
-
IMA
154
126
125
12.1
9.9
9.8
147
2004
Soldin et al
+
IMA
139
142
145
10.9
11.2
11.4
150
2004
Soldin et al
+
MS
129
129
131
10.2
10.2
10.3
145
142
140
140
11.2
11.0
11.0
148
I
II
III
M
Lee RH, Spencer CA, Mestman JH, Miller EA, Petrovic I, Braverman LE, Goodwin TM. Free T4
immunoassays are flawed during pregnancy. // Am J Obstet Gynecol. 2009 Mar;200(3):260. e1-6
78.
Референсные значения общ Т4 вовремя беременности
• После 16 НБ +50% от верхнего предела референсных значений для
N для небеременных
• Калькулятор на сроке 7 – 16 НБ:
- +5% в неделю от верхнего предела референсных значений
- Например: 11 НБ.
• +4 НБ = 11 – 7 НБ
• = +20% = 4 х 5% в неделю
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
2. Weeke J, Dybkjaer L, Granlie K, Eskjaer Jensen S, Kjaerulff E, Laurberg P, Magnusson B 1982 A longitudinal study of
serum TSH, and total and free iodothyronines during normal pregnancy. Acta Endocrinologica 101:531
79.
БеременностьВычисление индекса свТ4
• FTI = уровень общТ4 х THBR (Thyroid Hormone-Binding Ratio)
• THBR – отношение T-Uptake к средней величине номинального
интервала T-Uptake
• Исходя из полученной величины можно оценить – вызвано ли
наблюдаемое изменение общТ4 изменением продукции ТГ или
изменением концентрации ТСГ
• Средняя величина номинального интервала T-Uptake определена в
данном методе как 0,4 (интервал 0,32-0,48)
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management
of Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
80.
св Т4 и беременностьРекомендация АТА 2016
• Определение уровня общ Т4 с расчетной поправкой на беременность
является надежным методом оценки тиреоидного статуса во второй
половине беременности
• Расчет индекса св Т4 так же является надежным методом во время
беременности
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis
and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
81.
Потребление йода во времябеременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
82.
Физиологическая адаптация ЩЖматери во время беременности
• ↓ уровня I¯ в плазме (потребность в I¯ на 50%)
- Потребление фетоплацентарным комплексом (высокая активность
монодейодоназ II и III типов в плаценте)
- ↑ клиренс I¯ с мочой
• ↑ объема щитовидной железы
- на ~10% в регионах с адекватной йодной профилактикой
- на 20-40% - в регионах с йоддефицитом
• Восстановление объема щитовидной железы после родов
Групповая профилактика йоддефицита во время беременности (WHO)
1. Burrow GN, Fischer DA, Larsen PR. Maternal and fetal thyroid function. // N Engl J Med. – 1994. – 331. - 1072– 8.
2. Ferris TF. Renal disease. In: Burrow GN, Ferris TF, editors. Medical complications during pregnancy. Philadelphia 7 WB
Saunders; 1988.
3. Rasmussen NG, Hornnes PJ, Hegedus L. Ultrasonographically determined thyroid size in pregnancy and post partum:
the goitrogenic effect of pregnancy. // Am J Obstet Gynecol. – 1989. – 160. - 1216–20.
83.
Потребление йода во время беременностиРекомендация АТА 2016
• Исследование Me йодурии должно проводится для оценки
адекватности потребления йода в популяции
• Исследование йодурии (утренняя порция мочи, суточная экскреция)
не является валидным маркером потребления йода индивидуумом
Strong recommendation, High quality evidence
• N Me йодурии во время беременности (ВОЗ, 2007 г.)
- 149 – 249 мкг/л
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
2. World Health Organization/International Council for the Control of the Iodine Deficiency Disorders/United
Nations Children's Fund (WHO/ICCIDD/UNICEF) 2007 Assessment of the iodine deficiency disorders and
monitoring their elimination. World Health Organization, Geneva
84.
Потребление йода во времябеременности
• Суточная потребность в йоде ♀ детородного возраста составляет 150 мкг
- Во время планирования беременности, как min за 3 месяца до зачатия
Strong recommendation, High-quality evidence
• Всем женщинам во время:
- беременности
- грудного вскармливания
• Суточная потребность в йоде возрастает до 250 мкг
USPSTF: А; доказательность хорошая; 1, ØØØΟ
Strong recommendation, High-quality evidence
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2012
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
85.
Потребление йода во времябеременности
• Нет необходимости в приеме препаратов йода беременным и
кормящим ♀, получающим лечение по поводу тиреотоксикоза, или
принимающим препараты LT4
Weak recommendation, Low quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
86.
Потребление йода во времябеременности
• Возможен прием пренатальных витаминов, содержащих 150-200 мкг
йода в виде йодида или йодата калия
• В идеале, прием витаминов должен быть начат до зачатия
• Препараты железа должны принимать, по крайней мере, через 4 часа
после приема препаратов LT4
USPSTF: B; доказательность умеренная; 2, ØØOO
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 201
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
87.
Потребление йода во времябеременности
• Не желательно, чтобы во время беременности и грудного
вскармливания суточное потребление йода превышало более,
чем в 2 раза рекомендуемого (500 мкг/сут)
Strong recommendation, Moderate quality evidence
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management
of Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
88.
Йодид калия• Йодид калия в дозе эквивалентной 250 мкг йода
• Йодомарин 200 (йодид калия 262 мкг, соответствует 200 мкг йода)
• Йодбаланс 200 (йодид калия 261,6 мкг, соответствует 200 мкг йода)
• Дополнительно к поливитаминам для беременных с содержанием йода
150 мкг в виде йодида калия
- Йодомарин 100 (йодид калия 132 мкг, соответствует 100 мкг йода)
- Йодбаланс 100 (йодид калия 130,6 мкг, соответствует 100 мкг йода)
89.
Источники избытка йодаВещество
Содержание йода (мкг)
Витамины / препараты (в таблетке)
100 – 150 – 200
Амиодарон (в таблетке)
75.000
Йодповидон (в мл)
10.000
Иподат (в капсуле)
308.000
Водный раствор Люголя ( в мл)
130.000
Раствор Люголя в глицерине (в мл)
25.000
Спиртовой раствор йода 5% (в мл)
50.000
Солутан ( в мл)
100.000
Контрастные препараты (доза при КТ, ангиография)
Подавление захвата РФП ЩЖ (<2%)
400.000 – 4.000.000
30.000 в день
De Groot LJ, Chrousos G, Dungan K, et al., editors.
90.
Избыток йода во время беременности(>500 мкг в день)
• Новорожденные с йод-индуцированным
зобом
• Мать получала лечение раствором Люголя
в III триместре беременности
Williams Textbook of Endocrinology, 14th Edition. By Shlomo Melmed, Kenneth S. Polonsky, P.
Reed Larsen, Henry M. Kronenberg. 2019. 1936 pages.
91.
Аутоиммунные заболевания ЩЖи Беременность
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
92.
Ат к рецептору ТТГS. A. Morshed, R. Latif, and T. F. Davies, “Delineating the autoimmune mechanisms in
Graves’ disease,” Immunologic Research, vol. 54, no. 1–3, p. 191, 2012
93.
Ат к рецептору ТТГ• Титр Ат РТТГ
- 3 [2] поколение – не различают тип Ат
• клинически значимо титра в 3 раза
• 5 Ед/мл – точка разделения во время беременности
- Thyretain [Quidel Corporation (NASDAQ: QDEL)] – cost-effective
• TSI
• TSB
Strong recommendation, moderate-quality evidence
1. S. A. Morshed, R. Latif, and T. F. Davies, “Delineating the
autoimmune mechanisms in Graves’ disease,” Immunologic
Research, vol. 54, no. 1–3, p. 191, 2012
2. Ross DS, Burch HB, Cooper DS, Greenlee MC, Laurberg P, Maia
AL, Rivkees SA, Samuels M, Sosa JA, Stan MN, Walter MA.
2016 American Thyroid Association Guidelines for Diagnosis
and Management of Hyperthyroidism and Other Causes
of Thyrotoxicosis. Thyroid. 2016 Oct;26(10):1343-1421
94.
БеременностьАт ТПО и Ат ТГ
• титр встречается у 2 – 17% всех беременных
1. Moreno-Reyes R, Glinoer D, Van Oyen H, Vandevijvere S 2013 High prevalence of thyroid disorders in pregnant women in a mildly
iodine-deficient country: a population-based study. J Clin Endocrinol Metab98(9):3694-3701
2. Ashoor G, Maiz N, Rotas M, Jawdat F, Nicolaides KH 2010 Maternal thyroid function at 11 to 13 weeks of gestation and subsequent
fetal death. Thyroid 20(9):989-993
3. Benhadi N, Wiersinga WM, Reitsma JB, Vrijkotte TG, van der Wal MF, Bonsel GJ 2007 Ethnic differences in TSH but not in free T4
concentrations or TPO antibodies during pregnancy. Clin Endocrinol (Oxf) 66(6):765-770
4. La'ulu SL, Roberts WL 2007 Second-trimester reference intervals for thyroid tests: the role of ethnicity. Clin Chem 53(9):1658-1664
5. Abbassi-Ghanavati M, Casey BM, Spong CY, McIntire DD, Halvorson LM, Cunningham FG 2010 Pregnancy outcomes in women with
thyroid peroxidase antibodies. Obstet Gynecol 116(2 Pt 1):381-386
6. Wasserman EE, Nelson K, Rose NR, Eaton W, Pillion JP, Seaberg E, Talor MV, Burek L, Duggan A, Yolken RH 2008 Maternal thyroid
autoantibodies during the third trimester and hearing deficits in children: an epidemiologic assessment. Am J Epidemiol
167(6):701-710
7. Pearce EN, Oken E, Gillman MW, Lee SL, Magnani B, Platek D, Braverman LE 2008 Association of first-trimester thyroid function
test values with thyroperoxidase antibody status, smoking, and multivitamin use. Endocr Pract 14(1):33-39
8. Moleti M, Lo Presti VP, Mattina F, Mancuso A, De Vivo A, Giorgianni G, Di Bella B, Trimarchi F, Vermiglio F 2009 Gestational
thyroid function abnormalities in conditions of mild iodine deficiency: early screening versus continuous monitoring of maternal
thyroid status. Eur J Endocrinol 160(4):611-617
9. McElduff A, Morris J 2008 Thyroid function tests and thyroid autoantibodies in an unselected population of women undergoing
first trimester screening for aneuploidy. Aust N Z J Obstet Gynaecol 48(5):478-480
95.
БеременностьАт ТПО и Ат ТГ
• У 20% беременных с + титром Ат ТПО и Ат ТГ уровень
ТТГ > 4,0 мЕд/л по мере прогрессирования
беременности1
• У беременных с + титром Ат ТПО на 12 НБ уровень ТТГ2
- с 1,7 до 3,5 мЕд/л по мере прогрессирования
беременности
- У 19% ♀ достигал супра-нормального уровня к родам
1. Glinoer D, Riahi M, Grün JP, Kinthaert J 1994 Risk of subclinical hypothyroidism in pregnant women with
asymptomatic autoimmune thyroid disorders. J Clin Endocrinol Metab 79(1):197- 20
2. Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H 2006 Levothyroxine treatment in euthyroid pregnant
women with autoimmune thyroid disease: effects on obstetrical complications. J Clin Endocrinol Metab 91:2587-2591
96.
Динамка титра АтТПО и АтТГво время беременности
E.I. Ekinci, W.-L. Chiu, Z.X. Lu, K. Sikaris, L. Churilov, I. Bittar, Q. Lam, N. Crinis, C.A. Houlihan. A
Longitudinal Study of Thyroid Autoantibodies in Pregnancy: The Importance of Test Timing. Clin
Endocrinol. 2015;82(4):604-610
97.
Динамка титра АтТПО и АтТГво время беременности
E.I. Ekinci, W.-L. Chiu, Z.X. Lu, K. Sikaris, L. Churilov, I. Bittar, Q. Lam, N. Crinis, C.A.
Houlihan. A Longitudinal Study of Thyroid Autoantibodies in Pregnancy: The Importance of Test
Timing. Clin Endocrinol. 2015;82(4):604-610
98.
Значение Ат ТПО и Ат ТГ• Не оказывают цитотоксического эффекта, но коррелируют с лимфоидной
инфильтрацией и степенью повреждения ткани ЩЖ
• Появление до и на ранних стадиях беременности риск развития
- Гипотиреоза во время этой беременности
- Послеродового тиреоидита (ПРТ)
• При ПРТ продолжают , но через несколько месяцев
• При лечении препаратами L-Т4 первичного гипотиреоза, на фоне ХАИТ,
титр может
• При титре у больных с БГ возможность спонтанной ремиссии
• Часто у больных БГ при лечении тионамидами; после лечения 131I
Demers L.M., Spencer C.A. Laboratory medicine practice guidelines. NACB: Laboratory Support for the Diagnosis and
Monitoring of Thyroid Disease. 2002
99.
• PRIZMAАИЗЩЖ у беременной
Психиатрические
последствия для потомства
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung
A.W.C., Cheung C.L. Maternal Thyroid Dysfunction During Pregnancy and the Risk of
Adverse Outcomes in the Offspring: A Systematic Review and Meta-Analysis..J Clin
Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
100.
АИЗ ЩЖ у беременнойПсихиатрические последствия для потомства
“+” АтТПО/АтТГ
• Расстройство аутистического спектра:
1. дефицит способности начинать и поддерживать социальное взаимодействие и общественные связи
2. ограниченные интересы
3. часто повторяющиеся поведенческие действия
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung A.W.C., Cheung C.L.
Maternal Thyroid Dysfunction During Pregnancy and the Risk of Adverse Outcomes in the Offspring: A Systematic Review
and Meta-Analysis..J Clin Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
101.
Ат и риск развития послеродового тиреоидита(ПРТ)
L.D.K.E. Premawardhana, A. B. Parkes, R. John, B. Harris, J.H. Lazarus. Thyroid peroxidase
antibodies in early pregnancy: utility for prediction of postpartum thyroid dysfunction and
implications for screening. // Thyroid, vol. 14, no. 8, pp. 610 – 615, 2004
102.
“+” Ат и риск развития гипотиреозаУровень ТТГ > 3,0 мЕд/л
В I триместре – у 10%
Во II и III триместрах – у 20%
После родов – у 40%
Роды
Недели беременности
Glinoer D, Rihai M, Grün JP, Kinthaert J: Risk of subclinical hypothyroidism in pregnant
women with autoimmune thyroid disorders. J Clin Endocrinol Metab 79:197, 1994
103.
Беременность и Ат ТПО, Ат ТГ• Проникают через плаценту
• Титр в пуповинной крови прямо пропорционален титру у матери в III
триместре
• Не оказывают никакого влияния на тиреоидный статус плода и
новорожденного
Seror J, Amand G, Guibourdenche J, Ceccaldi PF, Luton D 2014 Anti-TPO antibodies diffusion through the placental
barrier during pregnancy. PLoS One 9(1):e84647
104.
Значение Ат ТПО и Ат ТГ во времябеременности
• Уровень ТТГ был достоверно выше у «+» АтТГ
• Но исследования последних 20 лет были посвящены значению АтТПО во
время беременности
• Если исследовать, то титр АтТПО
Unuane D, Velkeniers B, Anckaert E, Schiettecatte J, Tournaye H, Haentjens P, Poppe K 2013 Thyroglobulin
autoantibodies: is there any added value in the detection of thyroid autoimmunity in women consulting for fertility
treatment? Thyroid 23(8):1022-1028
105.
Ат ТПО, Ат ТГ и беременностьРекомендация АТА 2017
• ♀ с эутиреозом и «+» титром Ат ТПО и Ат ТГ необходимо
исследование уровня ТТГ при установлении факта беременности
и далее в течение всей беременности каждые 4 недели
Strong recommendation, High quality evidence
• Йодид калия в дозе, эквивалентной 250 мкг йода
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
106.
Ат ТПО и самопроизвольные аборты• СА (однажды случившееся, самостоятельное прерывание беременности на
сроке < 20 НБ)
- Встречаются от 17 до 31%
• Возраст
• Наследственность
• Факторы окружающей среды
• Коморбидные заболевания
• «+» Ат ТПО ассоциируются с СА
1. Ellish NJ, Saboda K, O'Connor J, Nasca PC, Stanek EJ, Boyle C 1996 A prospective study of early pregnancy loss. Hum
Reprod 11:406-412
2. Wilcox AJ, Weinberg CR, O'Connor JF, Baird DD, Schlatterer JP, Canfield RE, Armstrong EG, Nisula BC 1988
Incidence of early loss of pregnancy. N Engl J Med 319:189-194
3. Toth B, Jeschke U, Rogenhofer N, Scholz C, Wurfel W, Thaler CJ, Makrigiannakis A 2010 Recurrent miscarriage:
current concepts in diagnosis and treatment. J Reprod Immunol 85:25-32
107.
Ат ТПО, эутиреоз и привычноеневынашивание беременности
• ПНБ (2 последовательных СА, или ≥ 3-х СА) встречается у 1% ♀
- Причины
• Хромосомные аномалии у родителей
• Иммунологические нарушения
• Заболевания матки
• Эндокринные заболевания (15 – 20% всех случаев)
• «+» Ат ТПО слабо ассоциируются с ПНБ (< СА)
1.
Lee RM, Silver RM 2000 Recurrent pregnancy loss: summary and clinical recommendations. Semin Reprod Med 18:433-440
2.
Baek KH, Lee EJ, Kim YS 2007 Recurrent pregnancy loss: the key potential mechanisms. Trends Mol Med 13:310-317
3.
Iravani AT, Saeedi MM, Pakravesh J, Hamidi S, Abbasi M 2008 Thyroid autoimmunity and recurrent spontaneous abortion in Iran: a case-control study.
Endocr Pract 14(4):458-464
4.
Kutteh WH, Yetman DL, Carr AC, Beck LA, Scott RT Jr 1999 Increased prevalence of antithyroid antibodies identified in women with recurrent pregnancy loss
but not in women undergoing assisted reproduction. Fertil Steril 71(5):843-848
5.
Esplin MS, Branch DW, Silver R, Stagnaro-Green A 1998 Thyroid autoantibodies are not associated with recurrent pregnancy loss. Am J Obstet Gynecol 179(6
Pt 1):1583-1586
6.
Pratt DE, Kaberlein G, Dudkiewicz A, Karande V, Gleicher N 1993 The association of antithyroid antibodies in euthyroid nonpregnant women with recurrent
first trimester abortions in the next pregnancy. Fertil Steril 60(6):1001-1005
7.
Rushworth FH, Backos M, Rai R, Chilcott IT, Baxter N, Regan L 2000 Prospective pregnancy outcome in untreated recurrent miscarriers with thyroid
autoantibodies. Hum Reprod 15(7):1637-9
8.
Lata K, Dutta P, Sridhar S, Rohilla M, Srinivasan A, Prashad GR, Shah VN, Bhansali A 2013 Thyroid autoimmunity and obstetric outcomes in women with
recurrent miscarriage: a casecontrol study. Endocr Connect 2(2):118-124
9.
van den Boogaard E, Vissenberg R, Land JA, van Wely M, van der Post JA, Goddijn M, Bisschop PH 2011 Significance of (sub)clinical thyroid dysfunction and
thyroid autoimmunity before conception and in early pregnancy: a systematic review. Hum Reprod Update 17(5):605- 619
10. De Carolis C, Greco E, Guarino MD, Perricone C, Dal Lago A, Giacomelli R, Fontana L, Perricone R 2004 Anti-thyroid antibodies and antiphospholipid
syndrome: evidence of reduced fecundity and of poor pregnancy outcome in recurrent spontaneous aborters. Am J Reprod Immunol 52(4):263-266
11. Kim NY, Cho HJ, Kim HY, Yang KM, Ahn HK, Thornton S, Park JC, Beaman K, GilmanSachs A, Kwak-Kim J 2011 Thyroid autoimmunity and its association
with cellular and humoral immunity in women with reproductive failures. Am J Reprod Immunol 65(1):78-87
108.
Ат ТПО, эутиреоз и СА• Не рекомендуется в/в лечение Ig «+» Ат ТПО ♀ с эутиреозом с ПНБ в анамнезе
Weak recommendation, Low quality evidence
• Нет достаточного количества данных для утверждения, что назначение
препаратов L-T4 для риска СА у «+» Ат ТПО вновь забеременевших ♀ с
эутиреозом
• Однако, назначение препаратов L-T4 «+» Ат ТПО беременным ♀ с эутиреозом
с СА в анамнезе может рассматривается с учетом определенных преимуществ
и min риском
- В этом случает стартовая доза препаратов L-T4 – 25-50 мкг
Weak recommendation, Low quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
109.
Ат ТПО, эутиреоз и преждевременныероды
• Преждевременные роды (< 37 НБ) – ≈ 17% среди всех родов
• «+» титр Ат ТПО (но не Ат ТГ) ассоциируется с ПР
- Проспективные когортные исследования1-5
- Мета- анализы6-8
• Хотя, есть и противоположные данные9-11
1.
Martin JA, Hamilton BE, Osterman MJK, Curtin SC, Mathews T Births: Final Data for 2013. Vital Statistics Reports. Available at
http://www.cdc.gov/nchs/data/nvsr/nvsr64/nvsr64_01.pdf. Accessed February 28, 2015
2.
Glinoer D, Soto MF, Bourdoux P, Lejeune B, Delange F, Lemone M, Kinthaert J, Robijn C, Grun JP, de Nayer P 1991 Pregnancy in patients with mild thyroid
abnormalities: maternal and neonatal repercussions. J Clin Endocrinol Metab 73:421-427
3.
Ghafoor F, Mansoor M, Malik T, Malik MS, Khan AU, Edwards R, Akhtar W 2006 Role of thyroid peroxidase antibodies in the outcome of pregnancy. J Coll
Physicians Surg Pak 16:468- 471
4.
Kumru P, Erdogdu E, Arisoy R, Demirci O, Ozkoral A, Ardic C, Ertekin AA, Erdogan S, Ozdemir NN 2015 Effect of thyroid dysfunction and autoimmunity on
pregnancy outcomes in low risk population. Arch Gynecol Obstet 291(5):1047-1054
5.
Negro R 2011 Thyroid autoimmunity and pre-term delivery: brief review and meta-analysis. J Endocrinol Invest 34(2):155-8
6.
Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H 2006 Levothyroxine treatment in euthyroid pregnant women with autoimmune thyroid disease:
effects on obstetrical complications. J Clin Endocrinol Metab 91:2587-2591
7.
Thangaratinam S, Tan A, Knox E, Kilby MD, Franklyn J, Coomarasamy A 2011 Association between thyroid autoantibodies and miscarriage and preterm birth:
meta-analysis of evidence. BMJ 342:d2616
8.
He X, Wang P, Wang Z, He X, Xu D, Wang B 2012 Thyroid antibodies and risk of preterm delivery: a meta-analysis of prospective cohort studies. Eur J Endocrinol
167(4):455-464
9.
Korevaar TI, Schalekamp-Timmermans S, de Rijke YB, Visser WE, Visser W, de Muinck Keizer-Schrama SM, Hofman A, Ross HA, Hooijkaas H, Tiemeier H, BongersSchokking JJ, Jaddoe VW, Visser TJ, Steegers EA, Medici M, Peeters RP 2013 Hypothyroxinemia and TPOantibody positivity are risk factors for premature
delivery: the generation R study. J Clin Endocrinol Metab 98(11):4382-4390
10. Haddow JE, Cleary-Goldman J, McClain MR, Palomaki GE, Neveux LM, LambertMesserlian G, Canick JA, Malone FD, Porter TF, Nyberg DA, Bernstein PS, D'Alton
ME, Firstand Second-Trimester Risk of Aneuploidy (FaSTER) Research Consortium 2010 Thyroperoxidase and thyroglobulin antibodies in early pregnancy and
preterm delivery. Obstet Gynecol 116(1):58-62
11. Männistö T, Vääräsmäki M, Pouta A, Hartikainen AL, Ruokonen A, Surcel HM, Bloigu A, Järvelin MR, Suvanto-Luukkonen E 2009 Perinatal outcome of
children born to mothers with thyroid dysfunction or antibodies: a prospective population-based cohort study. J Clin Endocrinol Metab 94(3):772-779
110.
Ат ТПО, эутиреоз ипреждевременные роды
• Нет достаточных данных, что бы рекомендовать, или не рекомендовать
назначение препаратов L-T4 с целью профилактики преждевременных родов
у пациенток с уровнем ТТГ в пределах референсных значений во время
беременности
No recommendation, Insufficient evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
111.
112.
Болезнь Грейвса и беременностьРоль исследования Ат РТТГ чувствительным
методом
• В исследовании нет необходимости если:
- БГ в анамнезе
• Эутиреоз на момент осмотра
• Не получают тиреостатики
• ЩЖ интактна
Strong recommendation, low-quality evidence
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
113.
Болезнь Грейвса и беременностьРоль исследования Ат РТТГ чувствительным
методом
• Получившие радикальное лечение БГ в анамнезе (тиреоидэктомия, RAI) и в
настоящее в эутиреозе (на и без L-T4)
Strong recommendation, low-quality evidence
- Если Ат РТТГ не определяются, или их титр низкий при первом обращении,
дальнейшее исследование не требуется
Weak recommendation, Moderate quality evidence
• Установка причины развития впервые выявленного тиреотоксикоза во
время беременности, если нет других клинических проявлений БГ
- Ат РТТГ: чувствительность 97%, специфичность 99%
Strong recommendation, low-quality evidence
1. D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
114.
Фертильность и функция ЩЖAlexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
115.
Распространенность заболеваний ЩЖв группе ♀ с бесплодием
АЗЩЖ
5 – 10%
Тиреотокискоз
0,5 – 1%
ЯГипо
2 – 4%
СГипо
5 – 7%
0%
2%
4%
6%
8%
10%
Prag P, Mills MC. Cultural determinants influence assisted reproduction usage in Europe more
than economic and demographic factors. Hum Reprod. 2017 Nov; 32(11): 2305–14
116.
Бесплодие• Отсутсвие беременности в течение 12 месяцев при регулярной половой
жизни без контрацепции
• Встречаемость ≈ 7,4% (в возрастной группе 15 – 44 г.г.)
1. Zegers-Hochschild F, G. D. Adamson, J. de Mouzon, O. Ishihara, R. Mansour, K. Nygren, E. Sullivan, S. Vanderpoel, for ICMART and
WHO 2009 International Committee for Monitoring Assisted Reproductive Technology (ICMART) and the World Health Organization
(WHO) revised glossary of ART terminology, 2009. Fertil Steril 92:1520–1524
2. 5Chandra A, Martinez GM, Mosher WD, Abma JC, Jones J 2005Fertility, family planning, and reproductive health of U.S. women:
data from the 2002 National Survey of Family Growth. Vital Health Stat 23 (25):1-160.
3. Krassas GE, Poppe K, Glinoer D 2010Thyroid function and human reproductive health. Endocr Rev 31(5):702-755
117.
Бесплодие и нарушение функции ЩЖ(манифестные формы)
• Манифестные (явные) тиреотоксикоз и гипотиреоз ассоциируются с
нарушением МЦ, с гипо- и ановуляцией (фертильность )
• Достижение эутиреоза на фоне лечения манифестных форм нарушения
функции ЩЖ в большинстве случаев восстанавливает фертильность
1. Krassas GE, Pontikides N, Kaltsas T, Papadopoulou P, Batrinos M 1994 Menstrual disturbances in thyrotoxicosis. Clin
Endocrinol (Oxf) 40(5):641-644
2. Poppe K, Glinoer D, Van Steirteghem A, Tournaye H, Devroey P, Schiettecatte J, Velkeniers B 2002 Thyroid dysfunction and
autoimmunity in infertile women. Thyroid 12(11):997-1001
3. Krassas GE, Pontikides N, Kaltsas T, Papadopoulou P, Paunkovic J, Paunkovic N, Duntas LH 1999 Disturbances of menstruation
in hypothyroidism. Clin Endocrinol (Oxf) 50(5):655-659
4. Grassi G, Balsamo A, Ansaldi C, Balbo A, Massobrio M, Benedetto C 2001Thyroid autoimmunity and infertility. Gynecol
Endocrinol 15(5):389-396
5. Quintino-Moro A, Zantut-Wittmann DE, Tambascia M, Machado Hda C, Fernandes A 2014 High Prevalence of Infertility among
Women with Graves' Disease and Hashimoto's Thyroiditis. Int J Endocrinol 2014:982705
118.
Репродукция и функция ЩЖ• Непосредственное влияние Т4 и Т31-5
- R ТГ представлены
• Яичник
• Матка
• Плацента
• Опосредованное влияние Т4 и Т38-11
- Эстрогены, Андрогены (ПССГ)
- Пролактин
- ИПФР-1
- Гонадолиберин
- Гонадотропины
• Манифестный варианты дистиреоза
влияют на фертильность
1.
Evans RW, Farwell AP, Braverman LE. Nuclear thyroid hormone receptor in the rat uterus. Endocrinology 1983;113:1459-1463
2.
Mukku VR, Kirkland JL, Hardy M, Stancel GM. Evidence for thyroid hormone receptors in uterine nuclei. Metabolism 1983;32:142-145
3.
Maruo T, Katayama K, Barnea ER, Mochizuki M. A role for thyroid hormone in the induction of ovulation and corpus luteum function. Horm Res 1992;37:12-18
4.
Galton VA, Martinez E, Hernandez A, St Germain EA, Bates JM, St Germain DL. The type 2 iodothyronine deiodinase is expressed in the rat uterus and induced during pregnancy. Endocrinology
2001;142:2123-2128
5.
James SR, Franklyn JA, Kilby MD. Placental transport of thyroid hormone. Best Pract Res Clin Endocrinol Metab 2007;21:253-264
6.
Mattheij JA, Swarts JJ, Lokerse P, van Kampen JT, Van der Heide D. Effect of hypothyroidism on the pituitary-gonadal axis in the adult female rat. J Endocrinol 1995;146:87-94
7.
Poppe K, Glinoer D. Thyroid autoimmunity and hypothyroidism before and during pregnancy. Hum Reprod Update 2003;9:149-161
8.
Silva JF, Vidigal PN, Galvao DD, Boeloni JN, Nunes PP, Ocarino NM, Nascimento EF, Serakides R. Fetal growth restriction in hypothyroidism is associated with changes in proliferative activity, apoptosis
and vascularisation of the placenta. Reprod Fertil Dev 2012;24:923-931
9.
Silva JF, Ocarino NM, Serakides R. Maternal thyroid dysfunction affects placental profile of inflammatory mediators and the intrauterine trophoblast migration kinetics. Reproduction 2014;147:803-816
10.
Vissenberg R, Manders VD, Mastenbroek S, Fliers E, Afink GB, Ris-Stalpers C, Goddijn M, Bisschop PH. Pathophysiological aspects of thyroid hormone disorders/thyroid peroxidase autoantibodies and
reproduction. Hum Reprod Update 2015;21:378-387
11.
Mintziori G, Kita M, Duntas L, Goulis DG. Consequences of hyperthyroidism in male and female fertility: pathophysiology and current management. J Endocrinol Invest 2016;39:849-853
119.
Гипотиреоз и репродукция ♀• Задержка пубертата1
• Самопроизвольные аборты4
• Овариальные кисты2,3
• Привычное невынашивание беременности4
• Нарушения менструального цикла2,3
• Преждевременные роды4-6
• Гипо-, ановуляция2,3
• Задержка внутриутробного роста плода4-6
• Гиполютеинизм2,3
• Рождение ребенка с малым весом4-6
• Бесплодие2,3
• Пороки развития плода4-6
• Плацента2,3,7,8
- Морфогенез
- Функция
• Гипогалактия4-6
1.
Styne DM. Puberty and its disorders in boys. Endocrinol Metab Clin North Am 1991;20:43-69
2.
Poppe K, Glinoer D. Thyroid autoimmunity and hypothyroidism before and during pregnancy. Hum Reprod Update 2003;9:149-161
3.
Peter AT, Gaines JD, Smith CL. Association of weak estrual signs and irregular estrous cycles with hypothyroidism in a bitch. Can Vet J
1989;30:957-958
4.
Panciera DL, Purswell BJ, Kolster KA, Werre SR, Trout SW. Reproductive effects of prolonged experimentally induced hypothyroidism in bitches.
J Vet Intern Med 2012;26:326-333
5.
Krassas GE, Poppe K, Glinoer D. Thyroid function and human reproductive health. Endocr Rev 2010;31:702-755
6.
Silva JF, Vidigal PN, Galvão DD, Boeloni JN, Nunes PP, Ocarino NM, Nascimento EF, Serakides R. Fetal growth restriction in hypothyroidism is
associated with changes in proliferative activity, apoptosis and vascularisation of the placenta. Reprod Fertil Dev 2012;24:923-931
7.
Silva JF, Ocarino NM, Serakides R. Placental angiogenic and hormonal factors are affected by thyroid hormones in rats. Pathol Res Pract
2015;211:226-234
8.
Souza CA, Silva JF, Ribeiro LGR, Ocarino NM, Serakides R. Thyroid hormones affect decidualization and angiogenesis in the decidua and
metrial gland of rats. Pesqui Vet Bras 2017;37:1002-1014
120.
Гипертиреоз и репродукция ♀• Данные спорные1
Но
• Ретроспективные и проспективные исследования
- Первичное бесплодие – 5,8%3
- Вторичное бесплодие – 2,1%4
• Нарушения менструального цикла
• Атрезия фолликулов
• Овариальные кисты2,5-8
1.
Mintziori G, Kita M, Duntas L, Goulis DG. Consequences of hyperthyroidism in male and female fertility: pathophysiology and current management. J
Endocrinol Invest 2016;39:849-853
2.
Hollowell JG, Staehling NW, Flanders WD, Hannon WH, Gunter EW, Spencer CA, Braverman LE. Serum TSH, T(4), and thyroid antibodies in the United
States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2002;87:489-499
3.
Joshi JV, Bhandarkar SD, Chadha M, Balaiah D, Shah R. Menstrual irregularities and lactation failure may precede thyroid dysfunction or goitre. J
Postgrad Med 1993;39:137-141
4.
Poppe K, Glinoer D, Van Steirteghem A, Tournaye H, Devroey P, Schiettecatte J, Velkeniers B. Thyroid dysfunction and autoimmunity in infertile
women. Thyroid 2002;12:997-1001.
5.
Goldsmith RE, Sturgis SH, Lerman J, Stanbury JB. The menstrual pattern in thyroid disease. J Clin Endocrinol Metab 1952;12:846-855
6.
Serakides R, Nunes V, A., Nascimento EF, Ribeiro AFC, Silva CM. Foliculogênese e esteroidogênese ovarianas em ratas adultas hipertireoideas. Arq Bras
Endocrinol Metabol 2001;45:258-264
7.
Skjöldebrand Sparre L, Kollind M, Carlström K. Ovarian ultrasound and ovarian and adrenal hormones before and after treatment for hyperthyroidism.
Gynecol Obstet Invest 2002;54:50-55
8.
Fedail JS, Zheng K, Wei Q, Kong L, Shi F. Roles of thyroid hormones in follicular development in the ovary of neonatal and immature rats. Endocrine
2014;46:594-604
121.
Тиролиберин-
+
ТТГ
+
Т4
ТСГ, Транстиретин, Альбумин
R ТГα,β
Гипотиреоз
• Фолликулогенез
• Овуляция
• Атрезия
фолликулов
• ЖТ
- Ангиогенеза
- Коллаген
- Окислительный
стресс
- GLUT-1
• Гиполютеонизм
• Торможение
лютеолиза
Гипертиреоз
• Фолликулогенез
• Овуляция
• Атрезия
фолликулов
• Ускорение
лютеолиза
• ЖТ
- Ангиогенеза
- NOS
- GLUT-4
+R ТТГ
Т3
D-1, D-2, D-3
MCT8, MCT10, OATP
+ Эстрогены
R ТГα,β
Гипотиреоз
• Пролиферация
• Размеры матки
• Эндометрий
- Утолщение
- Железы
• Децидуализация
• IL-10, IL-4 (ДО)
• VEGF, Flk-1, Tie-2
• Антиоксиданты
• Эпителий
воронки
Гипертиреоз
• Матка
- Вес
- Эпителий
- Васкуляризация
• Эндометрий
• Миометрий
• VEGF, Flk-1 (ДО)
• Антиоксиданты
• Маточные трубы
- Секреция
• Эпителий ампулы
ХГЧ
R ТГα,β
Гипотиреоз
• Вес плаценты и
плода
• СА
• ПЭ
• Трофобласт
- Пролиферация
- Апоптоз
- Нарушения
дифференцировки
- Миграция
• Плацента
- Нарушения
морфогенеза
- Нарушения
васкуляризации
- VEGF, PIGF
- rPlf
- Лептин
- IL-10, NOS2, INF-γ
Гипертиреоз
• ПР
• Пролиферация
трофобласта
• ПЛ
• NOS2
• VEGF, Flk-1
• INF-γ
122.
Бесплодие и нарушения функции ЩЖРекомендации АТА 2017
• Исследование уровня ТТГ рекомендуется всем ♀, обратившимся по
поводу бесплодия
Weak recommendation, Moderate quality evidence
• Лечение препаратами L-T4 рекомендуется ♀ с бесплодием и явным
гипотиреозом планирующим беременность
- Цель: стабильный уровень ТТГ 0,4 – <2,5 мЕд/л
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
123.
Фертильность ♀Планирование беременности
Функция ЩЖ
Лечение препаратами LT4 (+)
Спонтанная беременность
ВРТ
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
СГипо («-» АтТПО)
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
СГипо («+» АтТПО)
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
Манифестный гипотиреоз
Субклинический гипотиреоз
Эутиреоз
ТТГ 0,4 – 4,0 мЕд/л
Эутиреоз («-» АтТПО)
- Йодомарин 150 мкг
- Йодомарин 150 мкг
Эутиреоз («+ АтТПО)
- Йодомарин 150 мкг
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
СГипо в анамнезе
ТТГ 2,5 – 4,0 мЕд/л
СГипо («+» АтТПО) в анамнезе
- Йодомарин 150 мкг
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
СГипо («-» АтТПО) в анамнезе
- Йодомарин 150 мкг
+ (Цель ТТГ 0,4 – <2,5 мЕд/л)
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
124.
Успех ВРТ и АИЗ ЩЖVenables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
125.
Успех ВРТ и АИЗ ЩЖ• Ассоциация частоты АИЗ ЩЖ с возрастом ♀
• Ассоциация частоты АИЗ ЩЖ с возрастом ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid women: a systematic
review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi: 10.1186/s12958-020-00671-3
126.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с уровнем ТТГ у ♀
• Ассоциация АИЗ ЩЖ с уровнем ТТГ у ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid women: a systematic
review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi: 10.1186/s12958-020-00671-3
127.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с частотой наступления беременности
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
128.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с вероятностью наступления беременности
у ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
129.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с самопроизвольными абортами
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
130.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с самопроизвольными абортами у ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
131.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с частотой наступления беременности
на каждый цикл ВРТ
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
132.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с количеством переносимых эмбрионов
• Ассоциация АИЗ ЩЖ с количеством переносимых эмбрионов у ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
133.
Успех ВРТ и АИЗ ЩЖ• Ассоциация АИЗ ЩЖ с количеством выделенных яйцеклеток
• Ассоциация АИЗ ЩЖ с количеством выделенных яйцеклеток у ♀ с эутиреозом
Venables A, Wong W, Way M, Homer HA. Thyroid autoimmunity and IVF/ICSI outcomes in euthyroid
women: a systematic review and meta-analysis. Reprod Biol Endocrinol. 2020 Nov 25;18(1):120. doi:
10.1186/s12958-020-00671-3
134.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• Мета – анализ: 15 исследований (n = 1665 пациенток).
- the Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA) guidelines
КГЯ
ИЯ
ИО
ПЭ
ТБ
От 0 – 2 дня до 12 – 14 дня
Конец КГЯ
ХГЧ
34 – 3 часов
после ИЯ
Обычно
через 1 – 5
дней после
ИО
Как min
через 10
дней после
ПЭ
Протоколы:
Длинный (агонисты ГЛ)
Антагонисты ГЛ
Micro-dose flare
0
12
14
15 – 20
30
День менструального цикла
КГЯ – контролируемая гиперстимуляция яичников; ИЯ – индукция яичников (конец КГЯ);
ПЭ – перенос эмбриона; ИО – извлечение ооцитов; ТБ – тест на беременность.
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
135.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• К концу КГЯ средний уровень
- ТТГ (2.53 мЕд/л; 95% ДИ, 2.19 – 2.88; I2 = 92.9%), был выше верхнего предела
(2,5 мЕд/л) , и оставался таковым до ПЭ
- Т4 (−0.18 нг/л; 95% ДИ, −0.35 – 0.00; I2 =92.2%)
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
136.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• К концу КГЯ средний уровень
- ТТГ (2.53 мЕд/л; 95% ДИ, 2.19 – 2.88; I2 = 92.9%), был выше верхнего предела
(2,5 мЕд/л) , и оставался таковым до ПЭ
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
137.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
138.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
139.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
140.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
141.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
142.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• Частота наступивших беременностей
- RR = 0.65; 95% ДИ, 0.51 – 0.83; I2 = 0.0%
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
143.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• Живые новорожденные
- RR = 0.64; 95% ДИ, 0.44 – 0.92; I2 =0.0%
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
144.
Изменение тиреоидного статуса приконтролируемой гиперстимуляции яичников
• Среднее изменение уровня ТТГ между группами с удачной
беременностью и СА
- 0.40 мЕд/л (95% ДИ, 0.15 – 0.65; I2 = 0.0%
Li D, Hu S, Meng X, Yu X. Changes in thyroid function during controlled ovarian hyperstimulation (COH)
and its impact on assisted reproduction technology (ART) outcomes: a systematic review and meta-analysis. J
Assist Reprod Genet. 2021 Sep;38(9):2227-2235. doi: 10.1007/s10815-021-02206-0
145.
Эффект назначения LT4 на исходыбеременности у “+” АтТПО / АтТГ у
♀ без явного гипотиреоза
6 РКИ (N = 2263 ♀)
Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in
women with positive thyroid antibodies on pregnancy outcomes: a systematic review and
meta-analysis of randomised controlled trials. BMJ Open. 2021 Feb 23;11(2):e043751.
doi: 10.1136/bmjopen-2020-043751
146.
Эффект назначения LT4 на исходы беременности у “+”АтТПО / АтТГ у ♀ без явного гипотиреоза
• Характеристика исследований (“+” титр АтТПО / АтТГ)
- 3 исследования – LT4 назначен до зачатия2,5,7
- 3 исследования – LT4 назначен в 1-м триместре3,4,6
- 2 исследования – LT4 vs плацебо2,4
- 4 исследования – LT4 vs без лечения3,5,6,7
- В 3-х исследованиях использовались ВРТ2,5,7
1. Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in women with
positive thyroid antibodies on pregnancy outcomes: a systematic review and meta-analysis of randomised controlled trials.
BMJ Open. 2021 Feb 23;11(2):e043751. doi: 10.1136/bmjopen-2020-043751
2. Dhillon-Smith RK, Middleton LJ, Sunner KK, et al. Levothyroxine in women with thyroid peroxidase antibodies before
conception. N Engl J Med 2019;380:1316–25
3. Nazarpour S, Ramezani Tehrani F, Simbar M, et al. Effects of levothyroxine treatment on pregnancy outcomes in pregnant
women with autoimmune thyroid disease. Eur J Endocrinol 2017;176:253–65
4. Negro R, Formoso G, Mangieri T, et al. Levothyroxine treatment in euthyroid pregnant women with autoimmune thyroid
disease: effects on obstetrical complications. J Clin Endocrinol Metab 2006;91:2587–91
5. Negro R, Mangieri T, Coppola L, et al. Levothyroxine treatment in thyroid peroxidase antibody-positive women undergoing
assisted reproduction technologies: a prospective study. Hum Reprod 2005;20:1529–33
6. Negro R, Schwartz A, Stagnaro-Green A. Impact of levothyroxine in miscarriage and preterm delivery rates in first trimester
thyroid antibody-positive women with TSH less than 2.5 mIU/L. J Clin Endocrinol Metab 2016;101:3685–90
7. Wang H, Gao H, Chi H, et al. Effect of levothyroxine on miscarriage among women with normal thyroid function and
thyroid autoimmunity undergoing in vitro fertilization and embryo transfer: a randomized clinical trial. JAMA
2017;318:2190–8.
147.
Эффект назначения LT4 на исходы беременности у “+”АтТПО / АтТГ у ♀ без явного гипотиреоза
• Характеристика исследований (“+” титр АтТПО / АтТГ)
- 3 исследования – LT4 назначен до зачатия
- 3 исследования – LT4 назначен в 1-м триместре
- 2 исследования – LT4 vs плацебо
- 4 исследования – Lt4 vs без лечения
- В 3-х исследованиях использовались ВРТ
Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in women with positive thyroid antibodies on pregnancy outcomes: a systematic review and meta-analysis of
randomised controlled trials. BMJ Open. 2021 Feb 23;11(2):e043751. doi: 10.1136/bmjopen-2020-043751
148.
Эффект назначения LT4 на исходы беременности у “+”АтТПО / АтТГ у ♀ без явного гипотиреоза
• Наступление беременности (CRADE: High quality)
• Самопроизвольные аборты (CRADE: High quality)
Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in women with
positive thyroid antibodies on pregnancy outcomes: a systematic review and meta-analysis of randomised controlled
trials. BMJ Open. 2021 Feb 23;11(2):e043751. doi: 10.1136/bmjopen-2020-043751
149.
Эффект назначения LT4 на исходы беременности у “+”АтТПО / АтТГ у ♀ без явного гипотиреоза
• Преждевременные роды (CRADE: Moderate quality)
• Живые новорожденные (CRADE: High quality)
Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in women with
positive thyroid antibodies on pregnancy outcomes: a systematic review and meta-analysis of randomised controlled
trials. BMJ Open. 2021 Feb 23;11(2):e043751. doi: 10.1136/bmjopen-2020-043751
150.
Эффект назначения LT4 на исходы беременностиу “+” АтТПО / АтТГ у ♀ без явного гипотиреоза
Выводы: У беременных и женщин, планирующих
беременность, с “+”АтПО отсутствуют
доказательства пользы от использования
левотироксина (от умеренной до высокой оценки
рекомендаций)
Рекомендации по применению левотироксина в этой
ситуации необходимо пересмотреть
Lau L, Benham JL, Lemieux P, Yamamoto J, Donovan LE. Impact of levothyroxine in women with positive thyroid antibodies on pregnancy outcomes: a
systematic review and meta-analysis of randomised controlled trials. BMJ Open. 2021 Feb 23;11(2):e043751. doi: 10.1136/bmjopen-2020-043751
151.
152.
Рекомендации ETA 2021Бесплодие и ЩЖ
R1
Рекомендуется всем ♀, обращающимся за медицинской помощью по поводу бесплодия,
исследование уровня ТТГ и титра АтТПО. АтТГ на усмотрение местных регулирующих
органов.
1, Ο
R2
Предлагается исследование титра АтТГ у ♀ с бесплодием с уровнем ТТГ> 2,5 мЕд/л и без
повышенного титра АтТПО, если это еще не было сделано при первоначальном
обследовании
2, ΟΟ
R3
Не рекомендуется систематический скрининг на заболевания ЩЖ (ТТГ и АтТПО) у ♂ из
бесплодных пар
1, Ο
R4
Предлагается исследование уровня ТТГ у ♂ с эякуляторной и эректильной
дисфункцией, и/или с измененными параметрами спермограммы
2, ΟΟ
R5
Рекомендуется не откладывать использование ВРТ (ЭКО/ИКСИ) в случае
субклинического и явного гипотиреоза и тиреотоксикоза у ♂ без нарушений
сперматогенеза
1, ΟΟ
R6
Рекомендуется обследовать на рак ЩЖ всех ♂ с бесплодием, и их родственников
1, Ο
Poppe K, Bisschop P, Fugazzola L, Minziori G, Unuane D, Weghofer A. 2021 European Thyroid Association
Guideline on Thyroid Disorders prior to and during Assisted Reproduction. Eur Thyroid J. 2021 Feb;9(6):281295. doi: 10.1159/000512790
153.
Рекомендации ETA 2021Бесплодие и ЩЖ
R7
Рекомендуется ♂, которые хотят зачать ребенка, и которым необходимо пройти
абляционную дозу RAI, подождать не менее 120 дней перед попыткой зачатия/сдачи
спермы для ЭКО/ИКСИ после лечения
1, ΟΟ
R8
Не рекомендуется откладывать лечение рака ЩЖ RAI по причинам бесплодия у ♂.
Рекомендуется обсудить вопросы фертильности/планирования семьи до лечения RAI.
Если может потребоваться несколько доз (совокупная доза >400 мКи; 15 ГБк), следует
предложить банк спермы
1, Ο
R9
Не рекомендуется откладывать лечение рака ЩЖ RAI по причинам бесплодия у ♀. Тем
не менее, ♀ (особенно 35+) должны быть проинформированы о влиянии RAI на частоту
живорожденных
1, Ο
R10
Предлагается предложить ИКСИ ♀ с признаками АИЗ ЩЖ в качестве предпочтительного
метода оплодотворения в процессе ВРТ
2, ΟΟ
R11
Рекомендуется незамедлительно начинать лечение LT4 у ♀ с бесплодием в случае
явной дисфункции ЩЖ
1, Ο
R12
Рекомендуется лечение LT4 ♀ с бесплодием с “+” АтТПО и ТТГ >4,0 мЕд//л, для
поддержания уровня ТТГ <2,5 мЕд/л
1, ΟΟ
R13
Рекомендуется лечение LT4 ♀ с бесплодием с “–” АтТПО и ТТГ >4,0 мЕд//л, для
поддержания уровня ТТГ <2,5 мЕд/л
1, ΟΟΟ
Poppe K, Bisschop P, Fugazzola L, Minziori G, Unuane D, Weghofer A. 2021 European Thyroid Association
Guideline on Thyroid Disorders prior to and during Assisted Reproduction. Eur Thyroid J. 2021 Feb;9(6):281295. doi: 10.1159/000512790
154.
Рекомендации ETA 2021Бесплодие и ЩЖ
R14
Рекомендуется скорректировать дозу LT4 у ♀, получающих лечение по поводу СГипо до
стимуляции, для поддержания уровня ТТГ <2,5 мЕд/л
1, ΟΟ
R15
Предлагается лечение LT4 ♀ с “+” АтТПО и ТТГ >2,5 и <4,0 мЕд/л низкой дозой LT4
(обычно 25–50 мкг) перед стимуляцией в индивидуальном порядке
2, ΟΟ
R16
Не рекомендуется лечить эутиреоидных ♀ “–” АтТПО перед стимуляцией
1, ΟΟΟ
R17
Рекомендуется проверять уровень ТТГ после стимуляции (в случае наступлении
беременности, в день 2-го/подтверждающего измерения ХГЧ) у ♀ с “+”АтТПО,
получающих лечение LT4 или после его начала
1, Ο
R18
Не рекомендуется проводить мониторинг ТТГ после стимуляции у эутиреоидных ♀ “–”
АтТПО, если только они не получали LT4
1, Ο
R19
Предлагается, чтобы эутиреоидные ♀ с “+” АтТПО, подвергающиеся ЭКО/ИКСИ, не
получали систематического лечения LT4
2, ΟΟ
Poppe K, Bisschop P, Fugazzola L, Minziori G, Unuane D, Weghofer A. 2021 European Thyroid Association
Guideline on Thyroid Disorders prior to and during Assisted Reproduction. Eur Thyroid J. 2021 Feb;9(6):281295. doi: 10.1159/000512790
155.
Алгоритм ведения ♀ с бесплодием в зависимости оттиреоидного статуса
Исследование уровня ТТГ, титра АтТПО/АтТГ
ТТГ >4,0 мЕд/л
ТТГ >2,5 – 4,0 мЕд/л
ТТГ 0,3 – 2,5 мЕд/л
ТТГ <0,3 мЕд/л
Если начато лечение, подбор дозы LT4 в течение
как min 4 недели до стимуляции (ТТГ < 2,5 мЕд/л)
“+” Ат
Лечение LT4, контроль
ТТГ перед стимуляцией
Контроль ТТГ
после стимуляцией
свТ4/свТ3
“–” Ат
Контроль ТТГ после
стимуляцией, если
лечение LT4
N
/
Обычное
наблюдение
Отложить ВРТ,
обследование, лечение
Poppe K, Bisschop P, Fugazzola L, Minziori G, Unuane D, Weghofer A. 2021 European Thyroid Association
Guideline on Thyroid Disorders prior to and during Assisted Reproduction. Eur Thyroid J. 2021
Feb;9(6):281-295. doi: 10.1159/000512790
156.
Гипотиреоз и планированиебеременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
157.
Гипотиреоз и планированиебеременности
• На этапе планирования беременности целевой уровень ТТГ
необходимо поддерживать 0,4 – <2,5 мЕд/л
• Уровень ТТГ <1,5 мЕд/л до зачатия может предотвратить
подъем ТТГ после наступления беременности, но
- Не исключает необходимость дозы L-T4
- Риск субнормального уровня ТТГ или артифициального
субклинического тиреотоксикоза (хотя это и безопасно
для плода)
- Данных о положительном эффекте в плане овуляции,
зачатия, имплантации эмбриона нет
L-T4
1.
Abalovich M, Alcaraz G, Kleiman-Rubinsztein J, Pavlove MM, Cornelio C, Levalle O, Gutierrez S 2010 The relationship of preconception
thyrotropin levels to requirements for increasing the levothyroxine dose during pregnancy in women with primary hypothyroidism. Thyroid
20:1175–1178
2.
Yassa L, Marqusee E, Fawcett R, Alexander EK 2010 Thyroid hormone early adjustment in pregnancy (the THERAPY) trial. J Clin Endocrinol
Metab 95:3234–3241
3.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016
Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
Без L-T4
158.
Дозы L-T4 при наступлении беременностиу ♀ с исходным гипотиреозом
Для поддержания эутиреоидного состояния у здоровых
беременных секреция Т4 на 40 – 50%
ТТГ и ХГТ
У беременных с гипотиреозом ТТГ и ХГЧ не могут
обеспечить адекватное секреции Т4
Поэтому потребность в экзогенном L-T4 увеличивается
Начиная с 4-6 НБ
Затем к 16-20 НБ
И далее возможно до конца беременности
1.
Alexander EK, Marqusee E, Lawrence J, Jarolim P, Fischer GA, Larsen PR 2004 Timing and magnitude of increases in levothyroxine requirements during
pregnancy in women with hypothyroidism. N Engl J Med 351:241–249
2.
Mandel SJ, Larsen PR, Seely EW, Brent GA 1990 Increased need for thyroxine during pregnancy in women with primary hypothyroidism. N Engl J Med
323:91–96
159.
Дозы L-T4 при наступлениибеременности у ♀ с исходным гипотиреозом
• Для поддержания эутиреоидного состояния 50 – 85% беременным требуется
увеличение дозы L-T4
• Степень увеличения напрямую зависит
- От причины развития гипотиреоза (наличие остаточной ткани ЩЖ)
- Уровня ТТГ до зачатия
- Уровня Эстрогенов и его колебания во время беременности
• Беременность должна планироваться
1. Abalovich M, Gutierrez S, Alcaraz G, Maccallini G, Garcia A, Levalle O 2002 Overt and subclinical hypothyroidism
complicating pregnancy. Thyroid 12:63–68
2. Alexander EK, Marqusee E, Lawrence J, Jarolim P, Fischer GA, Larsen PR 2004 Timing and magnitude of increases in
levothyroxine requirements during pregnancy in women with hypothyroidism. N Engl J Med 351:241–249
3. Mandel SJ, Larsen PR, Seely EW, Brent GA 1990 Increased need for thyroxine during pregnancy in women with
primary hypothyroidism. N Engl J Med 323:91–96
4. Kaplan MM 1992 Monitoring thyroxine treatment during pregnancy. Thyroid 2:147–152
5. Loh JA, Wartofsky L, Jonklaas J, Burman KD 2009 The magnitude of increased levothyroxine requirements in
hypothyroid pregnant women depends upon the etiology of the hypothyroidism. Thyroid 19:269–275
160.
Увеличение дозы L-T4 при наступлении беременностинапрямую зависит от этиологии гипотиреоза
• I Триместр – +13%
• II Триместр – +26% (p <0.001)
• III Триместр – +26% (p <0.001)
A. Все пациентки с гипотиреозом
B. ХАИТ
C. Болезнь Грейвса, зоб
D. ВДР ЩЖ
Loh JA, Wartofsky L, Jonklaas J, Burman KD. The magnitude of increased levothyroxine requirements in
hypothyroid pregnant women depends upon the etiology of the hypothyroidism. Thyroid. 2009;19(3):269–275
161.
Увеличение дозы L-T4 при наступлении беременностинапрямую зависит от этиологии гипотиреоза
Причина гипотиреоза
L-T4 (мкг)
Болезнь Грейвса, зоб
% увеличения L-T4 по триместрам Б
P<
I
II
III
140.4 ± 62.4
27
51
45
0.063; 0.063; 0.063
ХАИТ
92.5 ± 32.0
11
16
16
0.125; 0.016; 0.016
ВДР ЩЖ
153.2 ± 30.3
9
21
26
0.030; 0.001; 0.001
A. Все пациентки с гипотиреозом
B. ХАИТ
C. Болезнь Грейвса, зоб
D. ВДР ЩЖ
Loh JA, Wartofsky L, Jonklaas J, Burman KD. The magnitude of increased levothyroxine requirements in
hypothyroid pregnant women depends upon the etiology of the hypothyroidism. Thyroid. 2009;19(3):269–275
162.
Дозы L-T4 при наступлении беременностиу ♀ с исходным гипотиреозом
• Разовое увеличение гораздо предпочтительней, чем поэтапное
титрование дозы
• ♀, достигшим эутиреоза на фоне приема определенной постоянной
дозы L-T4 1 раз в день, при наступлении беременности требуется:
- Дополнительно 2 таб. в нед. (было 7, необходимо 9 таб. в неделю)
- Или, увеличение ежедневной дозы L-T4 на 25-30%
1. Yassa L, Marqusee E, Fawcett R, Alexander EK 2010 Thyroid hormone early adjustment in pregnancy (the THERAPY)
trial. J Clin Endocrinol Metab 95:3234–3241
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
163.
Дозы L-T4 при наступлении беременностиу ♀ с исходным гипотиреозом
• Увеличение дозы L-T4 необходимо начать после задержки очередной
менструации (лучше точное установление факта беременности)
• Правила увеличения дозы L-T4 должны быть обсуждены с
пациенткой на этапе планирования беременности
• Перед увеличением дозы необходимо исследовать уровень ТТГ
1. Yassa L, Marqusee E, Fawcett R, Alexander EK 2010 Thyroid hormone early adjustment in pregnancy (the THERAPY)
trial. J Clin Endocrinol Metab 95:3234–3241
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
164.
РКИСравнение 2-х режимов коррекции дозы L-T4 при
наступлении и во время беременности
• Группа 1 (G1):
- Рандомизация L-T4 +2 дозы в
неделю суббота, воскресенье)
• Группа 2 (G2):
- Рандомизация коррекция дозы L-T4 в
зависимости от уровне ТТГ при 1-м визите
и дозы L-T4 lдо беременности
• Наблюдение (ТТГ) и коррекция дозы L-T4:
- I и II триместр – каждые 2 недели
- III триместр – каждые 4 недели
Уровень ТТГ
Титрование дозы L-T4
Уровень ТТГ
Титрование дозы L-T4
<125 мкг/д
>125 мкг/д
≥10.0 мЕд/л
До 3-х доз в неделю
≥10.0 мЕд/л
+50 мкг/д
+75 мкг/д
5.0 – 9.9 мЕд/л
До 2-х доз в неделю
5.0 – 9.9 мЕд/л
+25 мкг/д
+50 мкг/д
2.0 – 4.9 мЕд/л
До 1-й дозы в неделю
2.0 – 4.9 мЕд/л
+12,5 мкг/д
+25 мкг/д
0.4 – 1.9 мЕд/л
Без изменения
0.4 – 1.9 мЕд/л
Без изменения
<0.4 мЕд/л
До 1-й дозы в неделю
<0.4 мЕд/л
–12.5 мкг/д
–25 мкг/д
<0.1 мЕд/л
До 2-х доз в неделю
<0.1 мЕд/л
–25 мкг/д
–50 мкг/д
S.D. Sullivan, E. Downs, G. Popoveniuc, A. Zeymo, J.Jonklaas, K.D. Burman. Randomized Trial Comparing Two Algorithms for Levothyroxine Dose
Adjustment in Pregnant Women With Primary Hypothyroidism. The Journal of Clinical Endocrinology & Metabolism, Volume 102, Issue 9, 1
September 2017, Pages 3499–3507, https://doi.org/10.1210/jc.2017-01086
165.
РКИСравнение 2-х режимов коррекции дозы L-T4 во
время беременности
S.D. Sullivan, E. Downs, G. Popoveniuc, A. Zeymo, J.Jonklaas, K.D. Burman. Randomized Trial Comparing Two Algorithms for Levothyroxine Dose
Adjustment in Pregnant Women With Primary Hypothyroidism. The Journal of Clinical Endocrinology & Metabolism, Volume 102, Issue 9, 1
September 2017, Pages 3499–3507, https://doi.org/10.1210/jc.2017-01086
166.
РКИСравнение 2-х режимов коррекции дозы L-T4 во
время беременности
S.D. Sullivan, E. Downs, G. Popoveniuc, A. Zeymo, J.Jonklaas, K.D. Burman. Randomized Trial Comparing Two Algorithms for Levothyroxine Dose
Adjustment in Pregnant Women With Primary Hypothyroidism. The Journal of Clinical Endocrinology & Metabolism, Volume 102, Issue 9, 1
September 2017, Pages 3499–3507, https://doi.org/10.1210/jc.2017-01086
167.
РКИСравнение 2-х режимов коррекции дозы L-T4 во
время беременности
S.D. Sullivan, E. Downs, G. Popoveniuc, A. Zeymo, J.Jonklaas, K.D. Burman. Randomized Trial Comparing Two Algorithms for Levothyroxine Dose
Adjustment in Pregnant Women With Primary Hypothyroidism. The Journal of Clinical Endocrinology & Metabolism, Volume 102, Issue 9, 1
September 2017, Pages 3499–3507, https://doi.org/10.1210/jc.2017-01086
168.
Гипотиреоз и беременностьРекомендация АТА 2016
Планирование беременности
• ♀ репродуктивного возраста на ЗГТ гипотиреоза необходимо
- Обсудить возможность и правила увеличения дозы L-T4 при наступлении
беременности
- Рекомендовать немедленно связаться со своим лечащим врачом после
установления факта беременности, или при подозрении на это
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
169.
Гипотиреоз и беременностьРекомендация АТА 2016
• Если ♀ с первичным гипотиреозом планирует наступление беременности в
ближайшем будущем, необходимо исследование уровня ТТГ, и коррекция
дозы L-T4 для поддержания стабильного уровня ТТГ 0,4 – <2,5 мЕд/л
Strong recommendation, Moderate quality evidence
• При установлении факта беременности, ♀ с первичным гипотиреозом должна:
- Немедленно самостоятельно увеличить дозу L-T4 на 25-30% (или [?] + 2
ежедневных дозы в неделю)
- Исследовать уровень ТТГ, ХГЧ
- Связаться с лечащим врачом для прохождения дополнительного
обследования и возможной коррекции проводимого лечения
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
170.
Эффективность адекватного увеличения дозы L-T4 вI триместре беременности
Abalovich M, Alcaraz G, Kleiman-Rubinsztein J, Pavlove MM, Cornelio C, Levalle O, Gutierrez S 2010
The relationship of preconception thyrotropin levels to requirements for increasing the levothyroxine
dose during pregnancy in women with primary hypothyroidism. Thyroid 20:1175–1178
171.
Гипотиреоз, впервые выявленныйво время беременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
172.
Риск развития гипотиреоза во времябеременности у здоровых до зачатия ♀
1
.
• Эутиреоидные беременные с
- “+” АтТПО
- гемитиреоидэктомией
- после лечения 131I в анамнезе
• должны активно мониторироваться во время
беременности
• Исследование уровня ТТГ каждые 4 недели, как
min до 30 НБ
Strong recommendation, High quality evidence
1.
Glinoer D, Riahi M, Grün JP, Kinthaert J 1994 Risk of subclinical hypothyroidism in pregnant women with asymptomatic
autoimmune thyroid disorders. J Clin Endocrinol Metab 79(1):197- 204
2.
Negro R, Formoso G, Mangieri T, Pezzarossa A, Dazzi D, Hassan H 2006 Levothyroxine treatment in euthyroid pregnant women with
autoimmune thyroid disease: effects on obstetrical complications. J Clin Endocrinol Metab
3.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during
Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457 91:2587-2591
2
.
173.
Гипотиреоз и беременностьРекомендация АТА 2016
• Если это провести невозможно, необходимо использовать референсные
значения ТТГ, специфичные триместрам беременности, полученные в
схожих популяциях и с использованием таких же методов определения
уровня ТТГ
Strong recommendation, High quality evidence
• Если собственные или схожие референсные значения ТТГ, специфичные
триместрам беременности, недоступны, за верхний предел референсных
значений берется уровень ТТГ ≈ 4,0 мЕд/л (верхний предел для
небеременных ≈ –0,5 мЕд/л = 3,5 мЕд/л)
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
174.
Изолированная гипотироксинемия ибеременность
Определение
• Уровень св.Т4 <2,5-5 перцентиля референсных значений,
специфичных для триместров беременности, при N уровне ТТГ у
матери
Рекомендация АТА 2016
• Изолированная гипотироксинемия не требует лечения во время
беременностиy
Weak recommendation, Low quality evidence
• Йодид Калия 250 мкг
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
175.
Гипотиреоз и беременность• Манифестный гипотиреоз:
- ТТГ, св/общ Т4
- ТТГ > 10,0 мМЕ/л, даже при св/общ Т4 – N
• Субклинический гипотиреоз:
- ТТГ но не более 10,0 мМЕ/л, св/общ Т4 - N
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management
of Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
176.
Гипотиреоз и беременностьМать
• СА (≈ 60% при неадекватном лечении)
• Эклампсия, преэклампсия, артериальная гипертензия (22%)
• Отделение плаценты
• Преждевременные роды
• Послеродовые кровотечения
Плод
• Врожденные пороки развития
• Антенатальная гибель плода
• Микросомия
• Интеллектуальное развитие
1.
van den Boogaard E, Vissenberg R, Land JA, van Wely M, van der Post JA, Goddijn M, Bisschop PH 2011 Significance of (sub)clinical thyroid
dysfunction and thyroid autoimmunity before conception and in early pregnancy: a systematic review. Hum Reprod Update 17(5):605- 619
2.
Haddow JE, Palomaki GE, Allan WC, Williams JR, Knight GJ, Gagnon J, O’Heir CE, Mitchell ML, Hermos RJ, Waisbren SE, Faix JD, Klein RZ 1999
Maternal thyroid deficiency during pregnancy and subsequent neuropsychological development of the child. N Engl J Med 341:549–555
3.
Abalovich M, Gutierrez S, Alcaraz G, Maccallini G, Garcia A, Levalle O 2002 Overt and subclinical hypothyroidism complicating pregnancy.
Thyroid 12:63–68. 278 Leung AS, Millar LK, Koonings PP, Montoro M, Mestman JH 1993 Perinatal outcome in hypothyroid pregnancies. Obstet
Gynecol 81:349–353
4.
Allan WC, Haddow JE, Palomaki GE, Williams JR, Mitchell ML, Hermos RJ, Faix JD, Klein RZ 2000 Maternal thyroid deficiency and pregnancy
complications: implications for population screening. J Med Screen 7:127–130
177.
Осложнения декомпенсированногогипотиреоза во время беременности
Гипотиреоз
СГипо
Артериальная гипертензия
++
++
Плацентарная недостаточность
+
Послеродовое кровотечение
+
+
Интранатальная смертность
+
+
Пороки развития
+
Микросомия (вес < 2500 г.)
++
++
1. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical
Endocrinologists and the American Thyroid Association. // THYROID, Volume 22, Number 12, 2012
2. S.H.S. Pearce, G. Brabant, L.H. Duntas, F. Monzani, R.P. Peeters, S. Razvi, J-L. Wemeau. 2013 ETA Guideline: Management
of Subclinical Hypothyroidism. // Eur Thyroid J 2013;2:215–228
3. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
178.
• PRIZMAНарушение функции
ЩЖ у беременной
Психиатрические
последствия для потомства
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung
A.W.C., Cheung C.L. Maternal Thyroid Dysfunction During Pregnancy and the Risk of
Adverse Outcomes in the Offspring: A Systematic Review and Meta-Analysis..J Clin
Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
179.
Нарушение функции ЩЖ у беременнойПсихиатрические последствия для потомства
Гипотиреоз
• Синдром дефицита внимания и гиперактивности
• Расстройство аутистического спектра:
1. дефицит способности начинать и поддерживать социальное взаимодействие и общественные связи
2. ограниченные интересы
3. часто повторяющиеся поведенческие действия
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung A.W.C., Cheung C.L.
Maternal Thyroid Dysfunction During Pregnancy and the Risk of Adverse Outcomes in the Offspring: A Systematic Review
and Meta-Analysis..J Clin Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
180.
Нарушение функции ЩЖ у беременнойПсихиатрические последствия для потомства
Гипотиреоз
• Эпилепсия
• Шизофрения
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung A.W.C., Cheung C.L.
Maternal Thyroid Dysfunction During Pregnancy and the Risk of Adverse Outcomes in the Offspring: A Systematic Review
and Meta-Analysis..J Clin Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
181.
Программа мониторирования вовремя беременности
Рекомендация АТА 2016
• Беременные с гипотиреозом и СГипо на L-T4
• Беременные с риском развития гипотиреоза (эутиреоз до беременности)
- “+” Ат ТПО
- Гемитиреоидэктомия
- Лечение 131I
• Исследование уровня ТТГ каждые 4 недели, как min до 30 НБ
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
182.
Гипотиреоз и беременностьРекомендация АТА 2016
• Рекомендуется лечение манифестного гипотиреоза (ТТГ , св Т4 ),
впервые выявленного во время беременности
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
183.
СГипо, впервые выявленный вовремя беременности
• СГипо (уровень ТТГ, специфичный для каждого триместра беременности ,
свТ4 N) у АтТПО+ матери ассоциируется с неблагоприятными исходами как
для матери, так и для плода
• В ретроспективных исследованиях было показано, что терапия
препаратами LT4 (Л-Тироксин) улучшает акушерские исходы, но остается не
доказанным факт улучшения неврологических последствий для потомства
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2012
184.
СГипо, впервые выявленный во времябеременности
• Потенциальная выгода значительно превышает риски, поэтому
терапия только препаратами LT4 (Л-Тироксин) рекомендуется
беременным с СГипо
USPSTF: B; доказательность умеренная; 2, ØØОО
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2012
185.
СГипо, впервые выявленный во времябеременности
Рекомендация АТА 2017
• Беременным с СГипо рекомендуется исследование титра Ат ТПО
Strong recommendation, Moderate quality evidence
Тактика ведение СГипо во время беременности
a. Лечение препаратами L-T4 рекомендуется
• “+” Ат ТПО ♀ с уровнем ТТГ выше верхнего предела референсных
значений, специфичным триместрам беременности
Strong recommendation, Moderate quality evidence
• “–” Ат ТПО ♀ с уровнем ТТГ > 10 мЕд/л
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
186.
СГипо, впервые выявленный во времябеременности
Рекомендация АТА 2017
Тактика ведение СГипо во время беременности
b. Лечение препаратами L-T4 может быть рассмотрено
• “+” Ат ТПО ♀ с уровнем ТТГ >2,5 мЕд/л и ниже верхнего предела
референсных значений, специфичным триместрам беременности
Weak recommendation, Moderate quality evidence
• “–” Ат ТПО ♀ с уровнем ТТГ > верхнего предела референсных значений,
специфичных триместрам беременности и < 10 мЕд/л
Weak recommendation, Low quality evidence
c. Лечение препаратами L-T4 не рекомендуется
• “–” Ат ТПО ♀ с уровнем ТТГ в пределах референсных значений,
специфичных триместрам беременности
- если таковых нет <4,0 (ну или <3,5) мЕд/л
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
187.
СГипо, впервые выявленный во времябеременности
Рекомендация АТА 2017
Исследование уровня ТТГ у ♀ высокого риска
> 10 мЕд/л
Общ. Т4, св. Т4 N
0,1 – 2,5 мЕд/л
Строго L-T4
KI 250 мкг
2,5 – 10 мЕд/л
≥ 10 мЕд/л
Общ. Т4, св. Т4 N
Строго L-T4
«+» АтТПО
«-» АтТПО
ТТГ: 2,5 – ВУРЗ
ТТГ: ВУРЗ – 10
ТТГ: 2,5 – ВУРЗ
ТТГ: ВУРЗ – 10
Лучше L-T4
Строго L-T4
KI 250 мкг
Лучше L-T4
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
188.
189.
190.
191.
192.
Эффективность лечения СГипо игипотироксинемии у беременных
B.M. Casey et al. Treatment of Subclinical Hypothyroidism or Hypothyroxinemia in Pregnancy. N Engl J
Med 2017; 376:815-825. DOI: 10.1056/NEJMoa1606205
193.
Эффективность лечения СГипо игипотироксинемии у беременных
B.M. Casey et al. Treatment of Subclinical Hypothyroidism or Hypothyroxinemia in
Pregnancy. N Engl J Med 2017; 376:815-825. DOI: 10.1056/NEJMoa1606205
194.
Эффективностьлечения СГипо и
гипотироксинемии
у беременных
B.M. Casey et al. Treatment of Subclinical Hypothyroidism or Hypothyroxinemia in
Pregnancy. N Engl J Med 2017; 376:815-825. DOI: 10.1056/NEJMoa1606205
195.
Эффективность лечения СГипо игипотироксинемии у беременных
B.M. Casey et al. Treatment of Subclinical Hypothyroidism or Hypothyroxinemia in
Pregnancy. N Engl J Med 2017; 376:815-825. DOI: 10.1056/NEJMoa1606205
196.
Эффективность лечения СГипо игипотироксинемии у беременных
B.M. Casey et al. Treatment of Subclinical Hypothyroidism or Hypothyroxinemia in
Pregnancy. N Engl J Med 2017; 376:815-825. DOI: 10.1056/NEJMoa1606205
197.
Лечение гипотиреоза во времябеременности
Рекомендация АТА 2016
• Рекомендуется лечение гипотиреоза у матери во время
беременности препаратами L-T4 per os
• Другие лекарственные препараты, включая трийодтиронин,
вытяжки из ЩЖ, животного происхождения и т.д., не
используются для лечения гипотиреоза во время
беременности
Strong recommendation, Low quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
198.
ГипотиреозЛечение
• Препараты LT4 различных компаний не являются взаимозаменяемыми
• Для поддержания одного и того же уровня ТТГ в 12,5% случаев используются
различные дозы препаратов LT4
• При смене торговой марки препарата LT4 часто изменяется его суточная доза
для поддержания эутиреоза
• Не следует менять торговые марки препаратов LT4 во время беременности
1. Blakesley V, Awni W, Locke C et al. Are bioequivalence studies of levothyroxine sodium formulations in euthyroid
volunteers reliable? Thyroid 14(3), 191–200 (2004)
2. Hennessey JV. Generic vs name brand L-thyroxine products: interchangeable or still not? J. Clin. Endocrinol.
Metab. 98(2), 511–514 (2013)
3. Hennessey JV, Malabanan AO, Haugen BR, Levy EG. Adverse event reporting in patients treated with levothyroxine:
results of the pharmacovigilance task force survey of the American thyroid association, American association of clinical
endocrinologists and the endocrine society. Endocr. Pract. 16(3), 357–370 (2010)
199.
ГипотиреозЛечение
• Вся суточная доза - L- Т4 принимается однократно:
- Утром натощак за 30-60 мин до завтрака
- Перед сном через 3 часа после последнего приема пищи
- Запивается стаканом воды
• Изначальная абсорбция препаратов LT4 ниже 70%
- Прием за 4 часа до приема других лекарств
Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American
Association of Clinical Endocrinologists and the American Thyroid Association. // THYROID,
Volume 22, Number 12, 2012
200.
Гипотиреоз, впервые выявленный во времябеременности
Лечение
Исходный уровень ТТГ
Стартовая доза препарата L-T4 (мкг/кг)
3,5 – 4,2 мЕд/л
1,00
4,2 – 10,0 мЕд/л
1,42
>10 мЕд/л
ХАИТ
1,9
Абляция щитовидной железы
2,33
Уровень ТТГ (мЕд/л)
Титрование дозы препарата L-T4 (мкг)
5 – 10
25 – 50
10 – 20
50 – 75
> 20
75 – 100
Эти дозы оказались эффективными у 89% и 77% беременных с субклиническим
и явным гипотиреозом соответственно
1.
Abalovich M, Vazquez A, Alcaraz G et al. Adequate levothyroxine doses for the treatment of hypothyroidism newly diagnosed during
pregnancy. Thyroid doi:10.1089/thy.2013.0024 (2013)
2.
Busko M. Optimal Levothyroxine Doses for Hypothyroidism in Pregnancy. Medscape Medical News [serial online]. Dec 9 2013;Accessed Dec 17 2013.
Available athttp://www.medscape.com/viewarticle/817459
3.
Abalovich М, Васкес, Алькарас G, и др.. Адекватные дозы левотироксина для лечения гипотиреоза вновь открывшимся во время
беременности. Щитовидная железа . Ноябрь 2013; 23 (11) :1479-83
201.
Гипотиреоз, впервые выявленный во времябеременности
Лечение
Субклинический гипотиреоз
Беременные, достигшие эутиреоза
100%
90%
90%
80%
79%
Доза LT4 (мкг/сут)
50
82%
75
100
70%
60%
50%
2,5-5,0
5,0-8,0
> 8,0
Уровень ТТГ (мМЕ/л)
Yu X, Chen Y, Shan Z et al. The pattern of thyroid function of subclinical hypothyroid women with
levothyroxine treatment during pregnancy. Endocrine doi:10.1007/s12020-013-9913-2 (2013)
202.
Дейодиназы плацентыЭндоплазматический ретикулум
Дейодиназа 2-го типа: Т4 Т3
Цитоплазматическая мембрана
Дейодиназа 1-го типа: Т4 Т3, Т4 rT3
Дейодиназа 3-го типа: Т4 rT3, Т3 Т2
Плацента
Дейодиназа II
Дейодиназа III
Экспрессия
+
+++
Активность
1
> 200
с прогрессированием беременности
Локализация
Ворсины цитотрофобласта
I триместр
Ворсины синцитиотрофобласта
III триместр
I-III триместры
1. Koopdonk-Kool JM, de Vijlder JJ, Veenboer GJ, Ris-Stalpers C, Kok JH, Vulsma T, Boer K, Visser TJ. Type II and type III
deiodinase activity in human placenta as a function of gestational age. J. Clin. Endocrinol. Metab. 1996;81:2154–2158
2. Stulp MR, Vijlder JJ, Ris-Stalpers C.. Placental iodothyronine deiodinase III and II ratios, mRNA expression compared to
enzyme activity. Mol. Cell. Endocrinol. 1998;142:67–73
3. Chan S, Kachilele S, Hobbs E, Bulmer JN. Iodothyronine deiodinase expression and activity in human placenta: the effects of
intrauterine growth restriction. J. Clin. Endocrinol. Metab. 2003;88:4488-4495
4. Patel J, Landers K, Li H, Mortimer RH, Richard K. Delivery of maternal thyroid hormones to the fetus. Trends in Endocrinol.
& Metab. 2011;22(5):164-170
203.
Цель лечения гипотиреоза во времябеременности
Рекомендация АТА 2016
• Как в общей популяции рекомендуется поддерживать уровень ТТГ в
пределах нижней половины диапазона референсных значений, но
специфичных триместрам беременности
• Если это невозможно
- ТТГ должен поддерживаться на уровне <2,5 мЕд/л
Weak recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
204.
Гипотиреоз и беременностьРекомендация АТА 2016
После родов
• Доза L-T4 должна быть снижена до таковой, как была перед наступлением
беременности. Исследование уровня ТТГ через 6 нед. после родов
Strong recommendation, Moderate quality evidence
• Некоторые ♀, которым лечение препаратами L-T4 было назначено во время
беременности не нуждаются в лечении после родов. Им возможна отмена
препаратов L-T4, особенно – если доза L-T4 перед родами была <50 мкг в
день. Решение принимается совместно с пациенткой, или ее опекуном
• Если L-T4 был отменен, рекомендуется исследование уровня ТТГ через 6 нед.
Weak recommendation, Moderate quality evidence
• При наличие функционирующей ткани ЩЖ есть особенности (ПРТ и т.д.)
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
205.
Тиреотоксикоз и беременностьAlexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
206.
Тиреотоксикоз и беременностьТиреотоксикоз
• Это гетерогенный синдром (различные причины, манифестация,
течение, виды лечения, исходы), обусловленный высокой
активностью тиреоидных гормонов на периферии вследствие
чрезвычайно высокого уровня их в тканях мишенях
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
207.
Тиреотоксикоз и беременностьРаспространенность:
• Тиреотоксикоз встречается в 0,1-1,0% случаев среди всех
беременностей
- 0,4% - клинический тиреотоксикоз
- 0,6% - субклинический тиреотоксикоз
Болезнь Грейвса – 0,05%
1. Becks G.P., Burrow G.N. Thyroid disease and pregnancy. // Med Clin North Am. 1991. 75. 121
2. Wang C., Crapo L.M., The epidemiology of thyroid disease and implications for screening. // Endocrinol Metab Clin North
Am. 1997. 26. 189
3. Patil-Sisodia K, Mestman JH 2010 Graves hyperthyroidism and pregnancy: a clinical update. // Endocr Pract 16:118–129
4. Krassas GE, Poppe K, Glinoer D 2010 Thyroid function and human reproductive health. // Endocr Rev 31:702–755
5. Andersen, S. L., Olsen, J., Carle, A. & Laurberg, P. Hyperthyroidism incidence fluctuates widely in and around pregnancy
and is at variance with some other autoimmune diseases: a Danish population-based study. J. Clin. Endocrinol. Metab.
100, 1164–1171 (2015)
6. Cooper, D. S. & Laurberg, P. Hyperthyroidism in pregnancy. Lancet Diabetes Endocrinol. 1, 238–249 (2013)
208.
Тиреотоксикоз ≠ ГипертиреозГипертиреоз
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
209.
Классификация заболеваний ЩЖ(тиреотоксикоз)
Тиреотоксикоз (Гипертиреоз) - синдром, обусловленный гиперпродукцией тиреоидных
гормонов самой ЩЖ
• Ат к рецептору ТТГ
- Болезнь Грейвса (≈95%)
- Хаси-токсикоз
• Автономия ЩЖ – очень редко
- Токсическая аденома
- Декомпенсация функциональной автономии узла ЩЖ
• ХГ-зависимый
- Транзиторный гипертиреоз беременных (чаще на фоне рвоты, токсикоза первой
половины беременности)
- Трофобластическая болезнь
• Пузырный занос
• Хорионэпителиома
- Рак яичка
• ТТГ-зависимый
- Тиреотропинома
• Резистентность гипофиза к тиреоидным гормонам
210.
Классификация заболеваний ЩЖ(тиреотоксикоз)
Тиреотоксикоз – повышенный уровень тиреоидных гормонов в крови, не связанный с их
гиперпродукцией самой ЩЖ
• Деструктивный тиреоидит
- Подострый гранулематозный тиреоидит
- Подострый лимфоцитарный тиреоидит
- Послеродовый тиреоидит
- Лучевой тиреоидит
- Пальпаторный тиреоидит
• Эктопический тиреотоксикоз
- Артифициальный
- Яичниковая струма
- Функциональные метастазы фолликулярного РЩЖ
Тиреотоксикоз, вызванный прием других лекарственными препаратами и химикалиями
Йод-содержащие препараты (Амиодарон, рентгеноконтрастные вещества, «гамбургер»тиреотоксикоз и т.д.), цитокины, перхлорат калия,
211.
Пузырный занос (ПЗ)• Это продукт зачатия, при котором не происходит нормального развития
эмбриона, а ворсины плаценты разрастаются в виде пузырей, наполненных
жидкостью
• Ткань ПЗ вырабатывает ХГ (> 100000 мМЕ/мл
- образование в яичниках лютеиновых кист
• В 15-20 % случаев пузырный занос трансформируется в хорионэпителиому злокачественная опухоль
- инвазия в здоровые ткани
- отдаленные метастазы
212.
Пузырный занос (ПЗ)Полный ПЗ
• Развивается вследствие оплодотворения дефектной, не имеющей
хромосом, яйцеклетки
• Клетки содержат только отцовские хромосомы
• В процессе дальнейшего деления отцовские хромосомы удваиваются (46XХ
или 46YY)
• Но такая зигота является нежизнеспособной, так как эмбрион не образуется,
и происходит только рост ворсин
213.
Пузырный занос (ПЗ)Неполный ПЗ
• Образуется в связи с
- оплодотворением яйцеклетки 2-мя сперматозоидами
- или удвоением только отцовских хромосом
• Клетки в этом случае содержат большое количество дополнительных
хромосом (69XXX или 69XXY)
• Эмбрион или его отдельные элементы присутствуют
• Но такой продукт зачатия нежизнеспособен
214.
Пузырный занос (ПЗ)• Встречаемость: от 1-го случая на 100-500 беременностей
• Около 80 % всех случаев составляет полный ПЗ
• У ♀ после 35 лет встречается чаще
• Хорионэпителиома встречается в 1 случае на 20000 беременностей
215.
Пузырный занос (ПЗ)Клиническая картина
• В начале ничем не отличается от нормальной беременности
• УЗ-находка
• Аномальное маточное кровотечение
• Болевой синдром
• Симптомы связанные с Me
• уровень ХГ
• Тиреотоксикоз (ХГ-зависимый)
• Симптомы тиреотоксикоза исчезают после оперативного лечения ПЗ
• Глюкокортикоиды, β-блокаторы в периоперационном периоде
216.
Семейный гестационный гипертиреоз• У ♀ в анамнезе после 2-х СА и во время 2-х беременностей манифестный
тиреотоксикоз
• У ее матери во время 2-й и 3-й беременности аналогичная ситуация
• Ошибочно велись, как пациентки с БГ
• При прицельном обследовании была выявлена одиночная мутация
внеклеточного домена рецептора ТТГ (K183R)
• чувствительность тиреоцитов к ХГ во время беременности при N
уровне ХГ
Rodien P, Brémont C, Raffin Sanson M-L, et al: Familial gestational hyperthyroidism caused by a
mutant thyrotropin receptor hypersensitive to human chorionic gonadotropin. New Engl J Med
339:1823, 1998
217.
Семейный гестационный гипертиреозRodien P, Brémont C, Raffin Sanson M-L, et al: Familial gestational hyperthyroidism caused by a
mutant thyrotropin receptor hypersensitive to human chorionic gonadotropin. New Engl J Med
339:1823, 1998
218.
Hyperemesis gravidarum игипертиреоз
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
219.
Транзиторный гипертиреоз на фонеhyperemesis gravidarum
Клинические проявления
• Тяжелая тошнота и рвота
• Потливость
• Потеря веса (3 – 5 кг)
• Тяжелая дегидратация
• ЩЖ обычно не увеличена
• Отсутствие эндокринной орбитопатии
• Тахикардия
• Незначительный тремор пальцев вытянутых рук
Glinoer D. Thyroid disease during pregnancy. In the Werner & Inbar’s textbook “The Thyroid”. 2004
220.
Транзиторный гипертиреоз на фонеhyperemesis gravidarum
Данные лабораторных методов исследования:
• Кетонурия
• ТТГ, общ.Т4, св.Т4
• Отсутствие Ат к ЩЖ
• Отсутствие Ат РТТГ
• Гипокалиемия
• уровня трансаминаз
Течение
• Спонтанное разрешение на 16 – 20 неделе беременности
• Нормальное развитие плода
Glinoer D. Thyroid disease during pregnancy. In the Werner & Inbar’s textbook
“The Thyroid”. 2004
221.
ТТГ, св.Т4, ХГ и hyperemesis gravidarum3
Нет рвоты
Рвота
hyperemesis
hyperemesis
тяжелого течения
2
1
т
я
ж
е
с
т
ь
0
40
ТТГ (мМЕ/л)
30
20
10
0
150
св.Т4 (нмоль/л)
100
50
0
ХГ (кМЕ/л)
C.R. Fantz, S. Dagogo-Jack, J.H. Ladenson, A.M. Gronowsk. Thyroid Function
during Pregnancy. // Clinical Chemistry 45:12. 2250–2258 (1999)
222.
Тиреотоксикоз и беременностьРекомендация АТА 2016
• Если выявлен подавленный уровень ТТГ (< нижнего предела референсных
значений) в I триместре беременности рекомендуется:
- Оценка анамнеза
- Физикальное обследование
- Исследование уровней
- св Т4?, общ Т4
- Ат РТТГ, общ Т3 (дифференциальная диагностика тиреотоксикоза)
Strong recommendation, Moderate quality evidence
• Сцинтиграфия и накопление RI противопоказаны во время беременности
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
223.
Гипертиреоз и рвота беременныхРекомендация АТА 2016
• Подавляющему большинству ♀ с физиологическим транзиторным
гипертиреозом беременных и hyperemesis gravidarum, ТТГ, общ и свТ4
не требуется терапия тиреостатиками
• ♀ с клинически значимым тиреотоксикозом и уровнем общТ3 следует
наблюдать
• Возможно назначение β−блокаторов (Метопролола)
• ♀ с hyperemesis gravidarum может потребоваться симптоматическая терапия,
возможна госпитализация (регидратация, солевые растворы)
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
224.
Гипертиреоз и рвота беременных• ♀ с hyperemesis gravidarum и доказанной Болезнью Грейвса:
- Клиника тиреотоксикоза
- Манифестный тиреотоксикоз
• ТТГ < 0,01 мМЕ/л
• общТ4 > 150% от верхнего нормативного значения для небеременных
- Ат РТТГ «+» (> 3-х норм)
• показана терапия тиреостатиками
USPSTF: А; доказательность хорошая; 1, ØØØØ
225.
Тиреотоксикоз и беременностьПациентки
• С компенсированным тиреотоксикозом, диагностированным до беременности,
и принимающие тиреостатики
• С декомпенсированным тиреотоксикозом, диагностированным до
беременности, и принимающие тиреостатики
• С леченным тиреотоксикозом в анамнезе (тиреостатики, операция, RAI131) с и
без ремиссии заболевания (клинической или иммунологической)
• С впервые выявленным тиреотоксикозом непосредственно перед
беременностью
• С впервые выявленным тиреотоксикозом во время беременности
• Родившие ребенка с транзиторным тиреотоксикозом в анамнезе
1. Glinoer D. Thyroid disease during pregnancy. In the Werner & Inbar’s textbook “The Thyroid”. 2004
2. D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa,
M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
226.
Тиреотоксикоз и беременность• Спонтанное улучшение тиреотоксикоза (индукция клинической и
иммунологической ремиссии) во время беременности:
- уровня ТСГ ( св.Т4 и св.Т3)
- Йоддефицит
- В случае болезни Грейвса:
• Парциальная иммуносупрессия (достоверное титра аутоантител, в том
числе и Ат РТТГ)
• Смещение баланса между блокирующими и стимулирующими Ат РТТГ в
сторону блокирующих
Amino N., Tanizawa O., Mori H. et al. Aggravation of thyrotoxicosis in early pregnancy and after
delivery in Graves’ disease. // J Clin Endocrinol Met. – 1998. – 83. – 514
Kung A.W.C., Jones B.M. A change from stimulatory to blocking antibody activity in Graves’ disease
during pregnancy. J Clin Endocrinol Metab. – 1998. – 83. – 514.
227.
Тиреотоксикоз и беременность• Субклинический тиреотоксикоз наблюдаем
- Данных о том, что лечение субклинического тиреотоксикоза улучшает
исходы беременности нет
- При этом терапия тиреостатиками может сама явиться причиной
неблагоприятных исходов
USPSTF: C; доказательность умеренная; 2, ØΟΟΟ
228.
Тиреотоксикоз (тяжелый) и беременностьПлод - риск
• самопроизвольного аборта
• пороков развития
• задержки внутриутробного роста плода
• преждевременных родов
• рождения плода с малой массой тела
• тиреотоксикоза
• неонатальных потерь
Мать - риск
• артериальной гипертензии
• застойной сердечной недостаточности
• тиреотоксического криза
• преэклампсии
1. Mestman J.H. Hyperthyroidism in pregnancy. // Clin Obstet Gynecol. 1997. 40. 45
2. Mandel S.J., Brent G.A., Larsen P.R. Review of antithyroid drug use during pregnancy and report of a case of aplasia
cuitis. // Thyroid., 1994. 4. 129.
3. Davis LE, Lucas MJ, Hawkins GD, et al. Thyrotoxicosis complicating pregnancy. Am J Obstet Gynecol 1989;160:63–70.
4. Weetman AP. Graves disease. N Engl J Med 2000;343:1236–48.
229.
Болезнь Грейвса у материРиски для плода
• Длительно декомпенсированный тиреотоксикоз у матери1,2
- Тиреотоксикоз плода
- Неонатальный транзиторный тиреотоксикоз
- Центральный гипотиреоз плода и новорожденного
• дозы тиреостатиков3
- Артифициальный первичный гипотиреоз плода новорожденного
• Ат РТТГ4-7
- Гипертиреоз плода и новорожденного
1.
Kempers MJ, van Tijn DA, van Trotsenburg AS, de Vijlder JJ, Wiedijk BM, Vulsma T 2003 Central congenital hypothyroidism due to gestational
hyperthyroidism: detection where prevention failed. J Clin Endocrinol Metab 88:5851–585
2.
Zwaveling-Soonawala N, van Trotsenburg P, Vulsma T 2009 Central hypothyroidism in an infant born to an adequately treated mother with Graves’
disease: an effect of maternally derived thyrotrophin receptor antibodies?. Thyroid 19:661–662
3.
Gruner C, Kollert A, Wildt L, Dorr HG, Beinder E, Lang N 2001 Intrauterine treatment of fetal goitrous hypothyroidism controlled by determination of
thyroid-stimulating hormone in fetal serum. A case report and review of the literature. Fetal Diagn Ther 16:47–51
4.
Luton D, Le Gac I, Vuillard E, Castanet M, Guibourdenche J, Noel M, Toubert ME, Leger J, Boissinot C, Schlageter MH, Garel C, Tebeka B, Oury JF,
Czernichow P, Polak M 2005 Management of Graves’ disease during pregnancy: the key role of fetal thyroid gland monitoring. J Clin Endocrinol Metab
90:6093–6098
5.
McKenzie JM, Zakarija M 1992 Fetal and neonatal hyperthyroidism and hypothyroidism due to maternal TSH receptor antibodies. Thyroid 2:155–159
6.
Mitsuda N, Tamaki H, Amino N, Hosono T, Miyai K, Tanizawa O 1992 Risk factors for 80:359–364
7.
Peleg D, Cada S, Peleg A, Ben-Ami M 2002 The relationship between maternal serum thyroid-stimulating immunoglobulin and fetal and neonatal
thyrotoxicosis. Obstet Gynecol 99:1040–1043
230.
• PRIZMAНарушение функции
ЩЖ у беременной
Психиатрические
последствия для потомства
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung
A.W.C., Cheung C.L. Maternal Thyroid Dysfunction During Pregnancy and the Risk of
Adverse Outcomes in the Offspring: A Systematic Review and Meta-Analysis..J Clin
Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
231.
Нарушение функции ЩЖ у беременнойПсихиатрические последствия для потомства
Явный тиреотоксикоз
• Синдром дефицита внимания и гиперактивности
• Расстройство аутистического спектра:
1. дефицит способности начинать и поддерживать социальное взаимодействие и общественные связи
2. ограниченные интересы
3. часто повторяющиеся поведенческие действия
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung A.W.C., Cheung C.L.
Maternal Thyroid Dysfunction During Pregnancy and the Risk of Adverse Outcomes in the Offspring: A Systematic Review
and Meta-Analysis..J Clin Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
232.
Нарушение функции ЩЖ у беременнойПсихиатрические последствия для потомства
Явный тиреотоксикоз
• Эпилепсия
• Шизофрения
• ДЦП
Ge G.M., Leung M.T.Y., Man K.K.C., Leung W.C., Ip P., Li G.H.Y., Wong I.C.K., Kung A.W.C., Cheung C.L. Maternal Thyroid Dysfunction During Pregnancy and the Risk of
Adverse Outcomes in the Offspring: A Systematic Review and Meta-Analysis..J Clin Endocrinol Metab. 2020 Dec 1;105(12):dgaa555. doi: 10.1210/clinem/dgaa555
233.
Лечение Тиреотоксикоза внебеременности
• Причина тиреотоксикоза и его тяжесть определяют тактику
лечения и наблюдения:
- Абляция щитовидной железы
• 131I
• Тиреоидэктомия
- Тиреостатики (производные метимазола, пропилтиоурацил)
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
234.
Болезнь ГрейвсаПланирование беременности
• При БГ с ♀, планирующей беременность, отдельно должны быть обсуждены
следующие вопросы:
- Особенности наблюдения во время беременности
- Риск пороков развития плода на фоне приема тиреостатиков
- Преимущества и недостатки любого вида лечения БГ по отношению к
репродуктивному здоровью и будущей беременности
- Время прекращения контрацепции (адекватные, современные методы)
Strong recommendation, Moderate quality evidence
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
235.
Преимущества и недостатки методовлечения БГ у ♀ репродуктивного возраста
Тиреостатики
Преимущества
• Быстрое достижение эутиреоза (1-2 мес)
• Могут индуцировать иммунологическую ремиссию
• Легко прервать и изменить лечение
• Простота использования
• Относительно недорогой вариант лечения
Недостатки
• Нежелательные явления: средние – 8%; тяжелые – 0,2%
• Пороки развития плода (MMI: 3 – 4%, ПТУ: 2 – 3% [хотя менее тяжелые])
• Рецидив заболевания после отмены препарата: 50 – 70%
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
236.
Предикторы рецидива БГ послеотмены тиреостатиков
• Вне зависимости от режима лечения: P < 0,217; log–rank test
- Титр Ат РТТГ в динамике: “+” 72.5% vs ”-” 36.8%, P < 0,0001
- Курение: 58.4% vs 38.8%, P < 0,009
- Размеры зоба: 55.5 vs 36.3%, P < 0,0007
Nedrebo BG, Holm PI, Uhlving S, Sorheim JI, Skeie S, Eide GE, Husebye ES, Lien EA, Aanderud S 2002 Predictors of outcome and comparison of different drug
regimens for the prevention of relapse in patients with Graves' disease. Eur J Endocrinol 147(5):583-589
237.
Преимущества и недостатки методовлечения БГ у ♀ репродуктивного возраста
Радиоактивны йод (131I)
Преимущества
• Простота приема per os
• размеров зоба
• Рецидив гипертиреоза очень редко
Недостатки
• Иногда необходимо повторное лечение
• Более длительный период достижения эутиреоза, гипотиреоза
(деструктивный радиационный тиреоидит после лечения)
• титр Ат к рецепторам ТТГ (риски: эндокринная офтальмопатия, плод)
• Пожизненное лечение препаратами L-T4
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
238.
АМГ и лечение радиоактивнымйодом ВДР ЩЖ
P. Anagnostis, P. Florou, J.K. Bosdou, G.F. Grimbizis, I. Iakovou, E.M. Kolibianakis, D.G. Goulis.
Decline in anti-Müllerian hormone concentrations following radioactive iodine treatment in
women with differentiated thyroid cancer: A systematic review and meta-analysis. Maturitas.
2021 Jun;148:40-45. doi: 10.1016/j.maturitas.2021.04.002
239.
АМГ и лечение радиоактивным йодом ВДР ЩЖweighted mean difference (WMD)
1.
P. Anagnostis, P. Florou, J.K. Bosdou, G.F. Grimbizis, I. Iakovou, E.M. Kolibianakis, D.G. Goulis. Decline in anti-Müllerian hormone concentrations following radioactive iodine treatment in women with differentiated
thyroid cancer: A systematic review and meta-analysis. Maturitas. 2021 Jun;148:40-45. doi: 10.1016/j.maturitas.2021.04.002
2.
I. Yaish, F. Azem, O. Gutfeld, Z. Silman, M. Serebro, O. Sharon, G. Shefer, R. Limor, N. Stern, K.M. Tordjman, A single radioactive iodine treatment has a deleterious effect on ovarian reserve in women with thyroid
cancer: results of a prospective pilot study, Thyroid 28 (4) (2018) 522–527, https://doi.org/10.1089/ thy.2017.0442. Epub 2018 Mar 13
3.
B. Evranos, S. Faki, S.B. Polat, N. Bestepe, R. Ersoy, B. Cakir, Effects of radioactive iodine therapy on ovarian reserve: a prospective pilot study, Thyroid 28 (12) (2018) 1702–1707,
https://doi.org/10.1089/thy.2018.0129. Epub 2018 Sep 29
4.
P.W. Souza Ros´ario, T. Alvarenga Fagundes, A.S. Villas-Boas Fagundes, A. L. Barroso, L. Lamego Rezende, E. Lanza Padr˜ao, V.C. Guimar˜aes, A.C. Horta, M. Franco, S. Purisch, Ovarian function after radioiodine
therapy in patients with thyroid cancer, Exp. Clin. Endocrinol. Diabetes 113 (6) (2005) 331–333, https:// doi.org/10.1055/s-2005-837666
5.
E.F.S. van Velsen, W.E. Visser, S.A.A. van den Berg, B.L.R. Kam, T.M. van Ginhoven, E.T. Massolt, R.P. Peeters, Longitudinal analysis of the effect of radioiodine therapy on ovarian reserve in females with differentiated
thyroid cancer, Thyroid 30 (4) (2020) 580–587, https://doi.org/10.1089/thy.2019.0504. Epub 2020 Feb 10
240.
АМГ и лечение радиоактивным йодом ВДР ЩЖАМГ (N = 104) [нг/мл]
Период
WMD
95% ДИ
P
I2
3 месяца
-1.66
-2.42 – -0.91
<0.0001
0%
6 месяцев
-1.58
-2.63 – -0.52
0.003
54.7%
12 месяцев
-1.62
-2.02 – -1.22
<0.0001
15.5%
6 месяцев
3.29
-1.12 – 7.70
0.14
96.8%
12 месяцев
0.13
-1.06 – 1.32
0.83
55.2%
ФСГ (N = 83) [МЕ/л]
weighted mean difference (WMD)
1.
P. Anagnostis, P. Florou, J.K. Bosdou, G.F. Grimbizis, I. Iakovou, E.M. Kolibianakis, D.G. Goulis. Decline in anti-Müllerian hormone concentrations following radioactive iodine treatment in women with differentiated
thyroid cancer: A systematic review and meta-analysis. Maturitas. 2021 Jun;148:40-45. doi: 10.1016/j.maturitas.2021.04.002
2.
I. Yaish, F. Azem, O. Gutfeld, Z. Silman, M. Serebro, O. Sharon, G. Shefer, R. Limor, N. Stern, K.M. Tordjman, A single radioactive iodine treatment has a deleterious effect on ovarian reserve in women with thyroid
cancer: results of a prospective pilot study, Thyroid 28 (4) (2018) 522–527, https://doi.org/10.1089/ thy.2017.0442. Epub 2018 Mar 13
3.
B. Evranos, S. Faki, S.B. Polat, N. Bestepe, R. Ersoy, B. Cakir, Effects of radioactive iodine therapy on ovarian reserve: a prospective pilot study, Thyroid 28 (12) (2018) 1702–1707,
https://doi.org/10.1089/thy.2018.0129. Epub 2018 Sep 29
4.
P.W. Souza Ros´ario, T. Alvarenga Fagundes, A.S. Villas-Boas Fagundes, A. L. Barroso, L. Lamego Rezende, E. Lanza Padr˜ao, V.C. Guimar˜aes, A.C. Horta, M. Franco, S. Purisch, Ovarian function after radioiodine
therapy in patients with thyroid cancer, Exp. Clin. Endocrinol. Diabetes 113 (6) (2005) 331–333, https:// doi.org/10.1055/s-2005-837666
5.
E.F.S. van Velsen, W.E. Visser, S.A.A. van den Berg, B.L.R. Kam, T.M. van Ginhoven, E.T. Massolt, R.P. Peeters, Longitudinal analysis of the effect of radioiodine therapy on ovarian reserve in females with differentiated
thyroid cancer, Thyroid 30 (4) (2020) 580–587, https://doi.org/10.1089/thy.2019.0504. Epub 2020 Feb 10
241.
Преимущества и недостатки методовлечения БГ у ♀ репродуктивного возраста
Тиреоидэктомия
Преимущества
• Окончательное (законченное) лечение БГ
• Легко достигается стабильное эутиреоидное состояние на фоне лечение
препаратами L-T4
• Постепенное достижение иммунологической ремиссии после операции
• Нет зоба
Недостатки
• Пожизненное лечение препаратами L-T4
• Послеоперационные осложнения 2 – 5%
• Период выздоровления и восстановления после операции
• Послеоперационный шов
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
242.
Планирование беременностиРадикальное лечение БГ
• Тиреоидэктомия быстрое титра Ат РТТГ
• RAI транзиторное титра Ат РТТГ
• длительность не определена
1. Laurberg P, Wallin G, Tallstedt L, Abraham-Nordling M, Lundell G, Torring O 2008 TSH-receptor
autoimmunity in Graves' disease after therapy with anti-thyroid drugs, surgery, or radioiodine: a 5-year
prospective randomized study. Eur J Endocrinol 158:69-75
2. D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229.
p.p. 1-272
243.
Планирование беременности приБолезни Грейвса
Абляция щитовидной железы (131I или тиреоидэктомия)
• Титр Ат РТТГ после терапии 131I, остается еще в течение многих лет
- ♀ с титром Ат РТТГ, тяжелым тиреотоксикозом, планирующим беременность в
течение последующих 2-х лет лучше рекомендовать тиреоидэктомию
- Прогрессирование Эндокринной Орбитопатии
- Молодые пациенты с тяжелой БГ могут не достигнуть эутиреоидного состояния
• Тест на беременность - всем ♀ за 48 часов до терапии 131I, при любом
исследовании с РФП
• Наступление беременности должно быть отложено (адекватная контрацепция) не
менее, чем на 6 – 12 месяцев после абляции ЩЖ 131I для
- подбора адекватной дозы L-Т4
- и стойкого достижения уровня ТТГ 0,4 - 2,5 (0,4 - 1,5) мМЕ/л
1.
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American
Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
2.
Laurberg P, Bournaud C, Karmisholt J, Orgiazzi J 2009. Management of Graves’ hyperthyroidism in pregnancy: focus on both maternal and foetal
thyroid function, and caution against surgical thyroidectomy in pregnancy. Eur J Endocrinol 160:1–8.
3.
A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, RNegro, A. Nixon, E.N. Pearce, O.P. Soldin, S. Sullivan, W. Wiersinga.
Guidelines of the American Thyroid Associatio. n for the Diagnosis and Management of Thyroid Disease During Pregnancy and Postpartum. The
American Thyroid Association Taskforce on Thyroid Disease During Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2011
244.
Болезнь ГрейвсаВыбрано лечение 131I
• После лечения 131I рекомендуется контрацепция всем
- ♀ в течение как min 4 – 6 месяцев для достижения стойкого эутиреоза
- ♂ в течение 3 – 4 месяцев для восстановления N сперматогенеза
• Нет данных утверждающих, что:
- фертильность, как только пациент (вне зависимости от пола) достигает
стойкого эутиреоза
• Уровень ТТГ на фоне ЗГТ препаратами LT4 0,4 – 2,5 мЕд/л два раза с
интервалом в два месяца
- частота врожденных пороков развития плода
1. Ross DS, Burch HB, Cooper DS, Greenlee MC, Laurberg P, Maia AL, Rivkees SA, Samuels M, Sosa JA, Stan MN, Walter
MA. 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other
Causes of Thyrotoxicosis. Thyroid. 2016 Oct;26(10):1343-1421
2. Read CH Jr, Tansey MJ, Menda Y 2004A 36-year retrospective analysis of the efficacy and safety of radioactive iodine
in treating young Graves’ patients. J Clin Endocrinol Metab 89:4229–4233
245.
ТиреостатикиХарактеристика
ПТУ
MMI
Время полувыведения (t½)
75 мин
4-6 ч
Max концентрация в сыворотке (Cmax)
1-2 ч
1-2 ч
20-30 мин
20-30 мин
Длительность подавления органификации йода
2-3 ч
24 ч
Биодоступность
53-88%
До 93%
Связывание белками сыворотки
80-85%
Нет
Проникновение через плаценту
Да
Да
5'-дейодиназа типа I (печень почки, ЩЖ)
Да
Нет
5'-дейодиназа типа II (головной мозг, гипофиз,
скелетные мышцы, миокард, плацента)
Нет
Нет
Время достижения биологически активного уровня
Соответствующие константы Михаэлиса находятся в области наномолярных и
микромолярных концентраций для 5'-дейодиназ типа II и I
Clark et al The Drug Monit 2006 28(4): 477-483
246.
Беременность и тиреотоксикозТератогенный эффект “MMI эмбриопатия”
• Атрезия хоан и пищевода
• Дисморфизм лица
• Аплазия волосистой части головы
Эти крайне редкие осложнения не описаны при приеме ПТУ
1. Clementi M, Di Gianantonio E, Pelo E, Mammi I, Basile RT, Tenconi R 1999 Methimazole embryopathy: delineation of
the phenotype. Am J Med Genet 83:43–46
2. Barbero P, Valdez R, Rodriguez H, Tiscornia C, Mansilla E, Allons A, Coll S, Liascovich R 2008 Choanal atresia
associated with maternal hyperthyroidism treated with methimazole: a case-control study. Am J Med Genet A 146A:
2390–2395.
3. Clementi M, Di Gianantonio E, Cassina M, Leoncini E, Botto LD, Mastroiacovo P, SAFE-Med Study Group 2010.
Treatment of hyperthyroidism in pregnancy and birth defects. J Clin Endocrinol Metab 95:E337–41
247.
Беременность и тиреотоксикозТератогенный эффект “MMI эмбриопатия”
Williams Textbook of Endocrinology, 13th Edition. By Shlomo Melmed, Kenneth S.
Polonsky, P. Reed Larsen, Henry M. Kronenberg. 2016. 1936 pages.
248.
J Clin Endocrinol Metab, November 2013, 98(11):4332–4335249.
ПТУ vs MMIпороки развития плода
Национальное исследование (Дания)
• Из 817.093 новорожденных (I триместр)
- 564 на ПТУ
- 1097 на MMI
- 159 на ПТУ и MMI
- Остальные контрольная группа
12,0%
10,0%
8,0%
9,1%
10,1%
8,0%
6,0%
5,0%
4,0%
2,0%
0,0%
ПТУ
MMI
ПТУ + MMI
Контроль
Andersen SL, Colsen J, Wu CS, Laurberg P. Birth defects after early pregnancy use of antithryoid drugs: a
Danish nationwide study. J Clin Endocrinol Metab. 2013;98:4373–4381.
250.
ПТУ vs MMIпороки развития плода
ПТУ
• Пороки развития головы и шеи
• Пороки развития ССЗ (клапаны, стеноз ЛА)
MMI
• Атрезии хоан и пищевода
• Омфалоцеле
• Пороки развития пупочно-мезентериального протока
• Aplasia cutis
ПТУ + MMI
• Пороки развития моче-выводящей системы
Andersen SL, Colsen J, Wu CS, Laurberg P. Birth defects after early pregnancy use of antithryoid
drugs: a Danish nationwide study. J Clin Endocrinol Metab. 2013;98:4373–4381.
251.
ПТУ vs MMIпороки развития плода
• Мышам давали во время критического периода эмбриогенеза MMI и ПТУ в
дозе > чем в 20 раз, необходимой для человека
• На MMI пороков развития обнаружено не было
• На ПТУ
- Пороки сердца
- Задержка закрытия нервной трубки
• Вывод генетиков - ПТУ влияет на молекулярный каскад, ассоциированный
с процессами миграции
Benavides VC, Mallela MK, Booth CJ, Wendler CC, Rivkees SA. Propylthiouracil is teratogenic
in murine embryos. PLoSOne. 2012; 7:e35213.
252.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• Характеристика 2.886.970 родов живыми детьми у 2.210.253 ♀ за 2008 – 2014 гг.
• Анализ практически 90% от всех родов в Корее за это период
Показатели
Возраст (M ± sd)
Всего
N = 2.886.970
“–” ATDs
N = 2.872.109
“+” ATDs
N = 14.861
“+” ATDs I ТБ
N = 12.891
30,8 ± 3,7
30,8 ± 3,7
31,1 ± 3,6
31,2 ± 3,5
Беременности n(%)
Одноплодная
2.826.480 (97.9)
2.812155 (97.9)
14.325 (96.4)
12.513 (97.1)
Многоплодная
60.490 (2.1)
59.954 (2.1)
536 (3.6)
378 (2.9)
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
253.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• Встречаемость ВПР
8,00%
ОШ 1.19 [95% ДИ, от 1.12 до 1.28]
7,27%
7,00%
6,00%
5,94%
p < 0,001
5,00%
4,00%
"-" ATDs
"+" ATDs
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
254.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• Абсолютное увеличение встречаемости ВПР на 1000 рожденных живых детей
20
ДИ, от 1.94 до 32.15 случаев
18
17,05
16,53
Только MMI
PTU и MMI
ДИ, от 4.73 до 28.32 случаев
16
14
12
10
ДИ, от 3.92 до 13.70 случаев
8,81
8
6
4
Только PTU
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
255.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• ОШ ВПР
ОШ (95% ДИ)
Показатели
Только PTU
Только MMI
PTU и MMI
Стандарт
P
Стандарт
P
Стандарт
P
1.16 (1.07-1.25)
<0.001
1.31 (1.06-1.63)
0.013
1.30 (1.10-1.54)
0.002
Нервная система (Q00-Q07)
1.05 (0.69-1.60)
0.80
2.92 (1.39-6.14)
0.005
2.31 (1.20-4.45)
0.012
Глаза, слух, лицо, шея (Q10-Q18)
1.21 (0.89-1.64)
0.23
1.00 (0.37-2.67)
1.00
0.77 (0.32-1.85)
0.56
CCC (Q20-Q28)
1.02 (0.90-1.17)
0.73
1.60 (1.17-2.19)
0.003
1.38 (1.06-1.80)
0.017
Дыхательная система (Q30-Q34)
1.09 (0.73-1.63)
0.67
1.20 (0.39-3.73)
0.75
0.49 (0.12-1.97)
0.32
Расщепление неба (Q35-Q37)
0.98 (0.56-1.73)
0.94
0.72 (0.10-5.10)
0.74
2.65 (1.19-5.91)
0.017
ЖКТ (Q38-Q45)
1.15 (0.87-1.53)
0.32
2.34 (1.29-4.23)
0.005
1.69 (0.98-2.91)
0.060
Гениталии (Q50-Q56)
1.29 (1.00-1.66)
0.046
1.22 (0.58-2.58)
0.59
0.75 (0.36-1.58)
0.45
Мочевыводящие пути (Q60-Q64)
1.28 (0.99-1.65)
0.059
1.09 (0.49-2.43)
0.84
1.45 (0.84-2.50)
0.182
Костно-мышечная система (Q65-Q79)
1.21 (1.05-1.39)
0.008
0.89 (0.55-1.44)
0.63
1.32 (0.97-1.80)
0.079
Другие (Q80-Q99)
1.14 (0.84-1.55)
0.42
1.91 (0.95-3.82)
0.070
1.02 (0.48-2.14)
0.96
1.65 (0.93-2.91)
0.084
9.27 (4.62-18.6)
<0.001
5.01 (2.38-10.6)
<0.001
Все ВПР
МКБ-10, подгруппы ВПР
MMI эмбриопатия
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
256.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• ОШ ВПР
ОШ (95% ДИ)
Показатели
Только PTU
Стандарт
P
Длительность приема
От 1 до 22 дней
1.00 (reference)
От 23 до 45 дней
0.92 (0.74 – 1.15)
0.48
От 46 до 76 дней
0.91 (0.73 – 1.14)
0.41
От 77 до 98 дней
1.08 (0.87 – 1.33)
0.51
Кумулятивная доза
От 1 до 1850 мг
1.00 (reference)
От 1851 до 4200 мг
0.92 (0.74 – 1.14)
0.46
От 421 до 8600 мг
1.07 (0.87 – 1.33)
0.51
> 8600 мг
0.90 (0.72 – 1.12)
0.34
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
257.
Тиреостатики (ATDs) и ВПРNational Health Insurance (NHI) database in Korea
• ОШ ВПР
ОШ (95% ДИ)
Показатели
Только MMI
Стандарт
P
Длительность приема
От 1 до 26 дней
1.00 (reference)
От 27 до 46 дней
0.97 (0.49 – 1.94)
0.94
От 47 до 75 дней
1.68 (0.91 – 3.11)
0.096
От 76 до 98 дней
1.62 (0.87 – 3.01)
0.132
Кумулятивная доза
От 1 до 126 мг
1.00 (reference)
От 127 до 260 мг
0.80 (0.41 – 1.56)
0.51
От 261 до 495 мг
0.82 (0.42 – 1.58)
0.55
> 495 мг
1.87 (1.06 – 3.30)
0.031
.Seo G.H., Kim T.H., Chung J.H. Antithyroid Drugs and Congenital Malformations: A Nationwide Korean
Cohort Study. Ann Intern Med. 2018 Mar 20;168(6):405-413. doi: 10.7326/M17-1398.
258.
БГ, планирование беременностиВыбор метода лечения
• Тиреотоксикоз крайне не благоприятен для матери и будущего потомства
необходимо лечить, но:
- Тиреостатики
- Риск пороков развития плода (2-10%)
- Нет других тиреостатических препаратов
- Гипо- и гипертиреоз крайне неблагоприятно влияет на исходы
беременности (трудность титрования дозы)
- RAI- противопоказан во время беременности
- Тиреоидэктомия (даже во II триместре) может явиться причиной ВГП
• Нет оптимального препарата для лечения БГ во время беременности (ни
MMI, ни ПТУ)
• Абляция щитовидной железы на этапе планирования беременности
Scott A. Rivkees. Propylthiouracil Versus Methimazole During Pregnancy: An Evolving Tale
of Difficult Choices. J Clin Endocrinol Metab, November 2013, 98(11):4332–4335
259.
ТиреотоксикозПланирование беременности
Рекомендация АТА 2016
• Со всеми ♀ репродуктивного возраста с тиреотоксикозом необходимо
обсудить особенности беременности при их заболевании
• Должны быть точно установлены причины тиреотоксикоза и определена
тактика его лечения
Strong recommendation, High quality evidence
• Перед прекращением адекватной контрацепции должно быть достигнуто
стабильное эутиреоидное состояние на фоне любого из выбранных методов
тиреотоксикоза:
- Тиреостатики
- Тиреоидэктомия
- 131I
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis
and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
260.
БГ, планирование беременностиТактика ведения
Рекомендация АТА 2016
• Пациентки (БГ) с хорошо медикаментозно компенсированным
тиреотоксикозом, задающие вопрос о возможности прекращение
контрацепции, делятся на следующие категории:
- Предлагаем радикальное лечение?
- Переводим на ПТУ до наступления беременности?
- Переводим на ПТУ как только беременность наступила?
- Отменяем тиреостатики как только беременность наступила
Weak recommendation, low-quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis
and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
261.
Переводим на ПТУ до наступлениябеременности?
• Утверждение то, что перевод с MMI на ПТУ риски в первые НБ не доказано
- MMI чаще пороки
- ПТУ чаще печеночная недостаточность, комплаентность и
преемственность к терапии
• Задача врача – донести информацию до пациентки
• Будущая мать сама должна взвесить соотношение рисков тиреотоксикоза
во время и после беременности для себя и будущего потомства
• Эта рекомендация может быть использована для молодых ♀ с регулярным
МЦ, с возможностью наступления беременности в ближайшие 3 месяца
(короткий срок приема ПТУ)
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa,
M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
262.
Дебют болезни Грейвса непосредственноперед беременностью
• Инициация тиреостатической терапии у ♀ с впервые выявленной болезнью
Грейвса и планирующей беременность в настоящее время:
- Данных в пользу назначения на старте лечения именно ПТУ, а не MMI – нет
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
263.
Переводим на ПТУ сразу послеустановления факта беременности?
• Такая тактика возможна для ♀ позднего репродуктивного возраста, с
нарушением МЦ (олигоовуляция, гиполютеинизм и т.д.)
• Избегаем:
- Длительный период приема ПТУ
- Формирование пороков, ассоциированных с MMI
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
264.
Отмена тиреостатиков сразу послеустановления факта беременности?
• Такая тактика возможна для ♀ со стабильным эутиреозом на фоне приема 5-10 мг
MMI в течение нескольких месяцев, со титра Ат РТТГ
• Риск рецидива тиреотоксикоза у:
- Беременных – данных нет
- Небеременных
• В течение 2-х месяцев после отмены тиреостатиков – < 10%2,3, если «-» АтРТТГ,
некурящие, лечение min дозами тиреостатиков 12-24 мес
• Сразу – высокий4, если прием тиреостатиков < 6 месяцев, высокая
биохимическая и иммунологическая активность заболевания (стойкое ТТГ,
титр Ат РТТГ, ЭО), необходимость в приеме > 5-10 мг MMI для поддержания
эутиреоза
1. D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A.
Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of
Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Nedrebo BG, Holm PI, Uhlving S, Sorheim JI, Skeie S, Eide GE, Husebye ES, Lien EA, Aanderud S. 2002 Predictors of outcome
and comparison of different drug regimens for the prevention of relapse in patients with Graves' disease. Eur J Endocrinol
147:583-589
3. Mohlin E, Filipsson Nystrom H, Eliasson M 2014 Long-term prognosis after medical treatment of Graves' disease in a northern
Swedish population 2000-2010. Eur J Endocrinol 170:419-427
4. Laurberg P, Krejbjerg A, Andersen SL 2014 Relapse following antithyroid drug therapy for Graves‘ hyperthyroidism. Curr Opin
Endocrinol Diabetes Obes 21:415-421
265.
Отмена тиреостатиков сразу послеустановления факта беременности?
• Такая тактика возможна для ♀ со стабильным эутиреозом на фоне приема
5-10 мг MMI в течение нескольких месяцев, со титра Ат РТТГ
• Контроль ТТГ, общТ4, свТ4, Т3
- в I триместре – еженедельно
- Во II-III триместрах – ежемесячно
• При рецидиве манифестного тиреотоксикоза возобновление лечения
тиреостатиками
- В I триместре – ПТУ
- После I триместра – MMI?
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
266.
Особенности лечение тиреотоксикозатиреостатиками у ♀ репродуктивного возраста
• Лечение тиреостатиками на фоне использования адекватных методов
контрацепции
• Все ♀ репродуктивного возраста, получающие лечение тиреостатиками,
должны провести тест на беременности в 1-й же день задержки очередной
менструации, или при предполагаемом высоком риске наступления
беременности
Weak recommendation, low-quality evidence
• Все ♀ репродуктивного возраста, получающие лечение тиреостатиками, при
«+» тесте на беременность должны в течение 24-х часов обратиться к своему
врачу для совместной выработки дальнейшей тактики
Weak recommendation, low-quality evidence
• Критичный период – 5 НБ, поэтому такое решение должно быть принято
незамедлительно
1.
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid
Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of
the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6.
267.
Отмена тиреостатиков сразу послеустановления факта беременности?
• Max риск формирования пороков развития плода – 6-10 НБ (такой же период
тератогенного эффекта и для тиреостатиков)
• Поэтому лучше тиреостатики отменять за 5 недель до наступления
беременности (клинически значимое уровня ХГ в моче – на 5 НБ)
- НБ вычисляются от 1-го дня последней менструации
- Оплодотворение через 2 нед
- Первые симптомы Б (задержка очередной менструации) – через 2 нед
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
268.
Отмена тиреостатиков до или сразу послеустановления факта беременности
• И так такое решение принимается «смелым» врачом (будет или нет рецидив
заболевания????) на основании:
- Решение самой пациентки (подписанное информированное согласие)
- Тяжесть тиреотоксикоза в дебюте болезни Грейвса
- Тиреоидный статус в настоящее время
- Длительность терапии тиреостатиками
- Эффективная доза тиреостатиков в настоящая время
- Титр АтРТТГ
- Возможность тщательного контроля тиреоидного статуса в I триместре
Weak recommendation, low-quality evidence
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
269.
Лечение тиреотоксикоза у ♀ репродуктивноговозраста
• Если беременность все же наступила у ♀ с биохимическим эутиреозом на
фоне приема низких доз тиреостатиков (MMI ≤ 5 – 10 мг/д, или ПТУ ≤ 100 – 200
мг/д), рекомендуется отменить тиреостатики из-за тератогенного эффекта
• Решение принимается на основании
- Анамнез
- Длительность лечения тиреотоксикоза
- Размер зоба
- Результаты ТТГ, общ/свТ4, общТ3, АтРТТГ
- Другие клинические факторы
Weak recommendation, Low quality evidence
1. D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa,
M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6
270.
Лечение тиреотоксикоза у ♀ репродуктивноговозраста
• После отмены тиреостатиков:
- Каждые 1-2 НБ
• Исследование уровней ТТГ, общ/свТ4
• Оценка клинического статуса матери и плода
- Если беременная в клиническом и биохимическом эутиреозе
• Каждые 2-4 НБ во II и III триместрах
Weak recommendation, Low quality evidence
• Во время каждого визита принимается решение по тактике дальнейшего
ведения на основании клинических и биохимических маркеров
- Без тиреостатиков
- Возобновление приема тиреостатиков
Weak recommendation, Low quality evidence
1. D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa,
M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6
271.
Рецидив тиреотоксикоза при БГ принаступившей беременности
(Медикаментозная терапия)
• риск рецидива тиреотоксикоза в I триместре:
- Лечение БГ тиреостатиками < 6 месяцев
- Низкий, или низко-нормальный уровень ТТГ на фоне лечения
тиреостатиками
- Достижение эутиреоидного состояния на фоне приема > 5 – 10 мг MMI, >
100 – 200 мг ПТУ
- Активная ЭОП
- Большой зоб
- Высокий титр Ат РТТГ
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH,
Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and
Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
2. Laurberg P, Krejbjerg A, Andersen SL 2014. Relapse following antithyroid drug therapy for Graves'
hyperthyroidism. Curr Opin Endocrinol Diabetes Obes (5):415-421
272.
Рецидив тиреотоксикоза при БГ принаступившей беременности
• У беременных с высоким риском рецидива тиреотоксикоза, которым
отменили тиреостатики, лечение может потребоваться
- Тогда рекомендуется:
• ПТУ до 16 НБ
Strong recommendation, Moderate quality evidence
• Беременные на MMI, которым требуется продолжение лечения
тиреостатиками в I триместре, как можно быстрее переводятся на ПТУ
Weak Recommendation, Low quality evidence
• Эквивалентные дозы ПТУ и MMI – 20 : 1
- 5 мг MMI один раз в день эквивалентно 100 мг (в 2 приема по 50 мг)
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6.
273.
Рецидив тиреотоксикоза при БГ принаступившей беременности
• Если требуется терапия тиреостатиками после 16 НБ, остается неясным
вопрос: следует ли продолжать прием ПТУ, или сменить его MMI
- Серьезные НЯ встречаются на фоне приема обоих препаратов
- Во время смены препаратов контроль тиреоидного статуса
- В настоящее время нет рекомендаций по поводу смены тиреостатиков в
этот период беременности
No recommendation, Insufficient evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6.
274.
Лечение болезни Грейвса во времябеременности
Тиреостатики
• Критерии медикаментозной компенсации тиреотоксикоза во время
беременности
- Общ Т4 и общ Т3 на верхнем уровне или чуть выше референсных
значений для беременных (х 1,5 для небеременных)
- Индекс свТ4
- ТТГ < нижнего уровня референсных значений, специфичных
триместрам беременности
- св Т4 на верхнем уровне или чуть выше референсных значений,
специфичных триместрам беременности???
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
275.
Диагностика болезни Грейвса вовремя беременности
• Чаще I триместр и после родов, II и III триместр – редко
• Клинические проявление тиреотоксикоза
• Биохимические маркеры тиреотоксикоза (тяжесть: манифестный или
субклинический)
• Эндокринная офтальмопатия, претибиальная микседема
• «+» Ат РТТГ
- Беременные с впервые выявленной БГ могут быть без Ат РТТГ
• 5% – при использовании наборов 1-го поколения1,3
• 3% – при использовании наборов 2-го поколения2
1. Pedersen IB, Knudsen N, Perrild H, Ovesen L, Laurberg P 2001 TSH-receptor antibody measurement for differentiation of
hyperthyroidism into Graves' disease and multinodular toxic goitre: a comparison of two competitive binding assays. Clin
Endocrinol (Oxf) 55:381-390
2. Vos XG, Smit N, Endert E, Tijssen JG, Wiersinga WM 2008 Frequency and characteristics of TBII-seronegative patients in a
population with untreated Graves' hyperthyroidism: a prospective study. Clin Endocrinol (Oxf) 69:311-317
3. Tozzoli R, Bagnasco M, Giavarina D, Bizzaro N 2012 TSH receptor autoantibody immunoassay in patients with Graves' disease:
improvement of diagnostic accuracy over different generations of methods. Systematic review and meta-analysis. Autoimmun Rev
12:107-113
276.
Клинические проявленияНапоминающие проявления самой беременности
• Одышка (легкий компенсированный алкалоз)
• Тахикардия, сердцебиения ( ОБЦК, ударный объем, ЧСС)
• аппетит
• Утомляемость
• Эмоциональная лабильность
• Нарушение сна
Более специфические признаки
• Зоб
• Глазные симптомы
• Офтальмопатия, претибиальная микседема
• Отсутствие или недостаточная прибавка в весе
• Усиление потливости и сухость кожи
277.
Биохимические маркеры тиреотоксикозаво время беременности
• Биохимический диагноз манифестного тиреотоксикоза во время
беременности устанавливается на основании ТТГ, и Т4, Т3
• Биохимический диагноз субклинического тиреотоксикоза во время
беременности устанавливается на основании ТТГ, и N Т4, Т3
- Расчетный общ Т4, общ Т3 с 7 по 16 НБ
• +5% в неделю к верхнему пределу референсных значений для небеременных
- Общ Т4, общ Т3 с 16 НБ
• Верхний предел референсных значений для небеременных х 1,5
- Св Т4
• Референсные значения, специфичные для триместров беременности
Strong recommendation, low-quality evidence
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
278.
Тиреотоксикоз и беременностьДифференциальная диагностика
• Установка причины развития впервые выявленного тиреотоксикоза, если нет
других клинических проявлений БГ
- Ат РТТГ: чувствительность 97%, специфичность 99%
Strong recommendation, low-quality evidence
• Достаточных аргументов в пользу того, чтобы рекомендовать или не
рекомендовать УЗИ ЩЖ для дифференциальной диагностики тиреотоксикоза
во время беременности нет
USPSTF: I
• Сканирование с радиоактивным йодом или оценка захвата радиоактивного
йода во время беременности проводиться не должны
USPSTF: D
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa,
M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
279.
Лечение тиреотоксикоза, впервыевыявленного во время беременности
• Тиреотоксикоз не является показанием к прерыванию беременности
• Особенности лечения во время беременности
- Противопоказан радиоактивный йод
- Тиреоидэктомия в I и во III триместре беременности не показана
- Относительные противопоказания к использованию стабильного йода и
пропранолола (метропролола)
- Атенолол противопоказан
- Тщательный подбор доз тиреостатиков
- Схема “подавления / замещения” не используется, за исключением лечения
тиреотоксикоза плода
- дозы тиреостатиков до полной отмены во II и III триместрах беременности
(20-30% беременных)
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
280.
Лечение тиреотоксикоза, впервыевыявленного во время беременности
• Субклинический тиреотоксикоз – наблюдаем
• Манифестный тиреотоксикоз – лечим
Начало терапии
• Пропилтиоурацил – в I триместре
• Производные метимазола – после I триместра, если это требуется
Strong recommendation, low-quality evidence
• β-блокаторы
- Пропранолол 10-20 мг – каждые 8 часов
- Метопролол 100 мг – 1 раз в день
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
281.
Лечение тиреотоксикоза, выявленного вовремя беременности
• Эквивалентные дозы ПТУ и MMI 20:1
- 100 мг ПТУ = 5 мг MMI
• Стартовая доза тиреостатиков зависит от
- Тяжести симптомов тиреотоксикоза
- Степени гипертироксинемии
• В целом тиреостатическая доза
- MMI - 5 - 15 в день
- ПТУ - 50 - 150 мг в 2 – 3 приема в день
Mandel SJ, Cooper DS 2001 The use of antithyroid drugs in pregnancy and lactation. J Clin
Endocrinol Metab 86:2354–2359.
282.
Лечение тиреотоксикоза, выявленногово время беременности
• На фоне приема тиреостатиков во время беременности мониторирование
св/общ Т4 и ТТГ каждые 4 недели
- Тиреостатики во время беременности назначаются в min эффективных
дозах, с целью поддержания уровня
• св Т4 – ближе к верхнему значению референсных значений, специфичным
триместрам беременности
• общТ4 на или чуть выше верхнего предела референсных значений для
небеременных х 1,5
Strong recommendation, High quality evidence
• Если ориентироваться на общ Т3, при N уровне св/общ Т4
- дозы тиреостатиков
- более уровень ТТГ у новорожденного
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
283.
Лечение тиреотоксикоза, выявленногово время беременности
• Схема подавляем-замещаем противопоказана во время
беременности
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
284.
Лечение тиреотоксикоза, выявленного вовремя беременности
Тиреоидэктомия
• Показания
- Осложнения, противопоказания к назначению тиреостатиков
- Некомплаентные пациентки
- Невозможность достигнуть эутиреоза на больших дозах тиреостатиков
• Проводится по обыкновенному сценарию во II триместре
• Если АтРТТГ > 3-х N аккуратный мониторинг плода, даже если мать достигла
стойкого эутиреоза после операции
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
285.
Любое хирургическое лечение у пациентокс БГ во время беременности
Для всех беременных:
• Беременной нельзя отказывать в необходимом хирургическом
вмешательстве в любом триместре беременности
• Некоторые операции могут быть отложены, и произведены после родов
• Лучше оперативные вмешательства производить во II триместре
беременности
Для беременной с БГ
• Экстренные и плановые операции у беременных со стойким эутиреозом на
тиреостатиках – нет никаких особенностей
• β-блокаторы используются только при необходимости
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
286.
Лечение болезни Грейвса во времябеременности
Использование других лекарств
Не используются:
Препарат
Комментарии
Йодид Калия
Современные данные только из Японии, от 6 до 40 мг в
день
Перхлорат Калия
Не обладает тератогенным эффектом, но слишком мало
клинических данных
Холестирамин
Не всасывается из кишечника, но нарушает всасывание
витаминов и др.
Пероральные
рентгеноконтрастные в-ва
Малодоступны, мало информации
Препараты Лития
Тератогенны
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
287.
Лечение болезни Грейвса во время беременностиИспользование больших доз KI
• Япония. KI 5 – 75 мг в I триместре
1.
Momotani N, Hisaoka T, Noh J, Ishikawa N, Ito K 1992 Effects of iodine on thyroid status of fetus versus mother in treatment of Graves' disease
complicated by pregnancy. J Clin Endocrinol Metab 75(3):738-744
2.
Yoshihara A, Noh JY, Watanabe N, Mukasa K, Ohye H, Suzuki M, Matsumoto M1, Kunii Y1, Suzuki N1, Kameda T1, Iwaku K1, Kobayashi S1, Sugino
K1, Ito K 2015 Substituting potassium iodide for methimazole as the treatment for Graves' disease during the first trimester may reduce the incidence
of congenital anomalies: a retrospective study at a single medical institution in Japan. Thyroid25(10):1155-1161
288.
Ат к рецептору ТТГ• Титр Ат РТТГ
- 3 поколение – не различают тип Ат
• клинически значимо титра в 3 раза (> 5 Ед/мл)
- TSI (Thyretain) – cost-effective
Strong recommendation, moderate-quality evidence
1. S. A. Morshed, R. Latif, and T. F. Davies, “Delineating the
autoimmune mechanisms in Graves’ disease,” Immunologic
Research, vol. 54, no. 1–3, p. 191, 2012
2. Ross DS, Burch HB, Cooper DS, Greenlee MC, Laurberg P, Maia
AL, Rivkees SA, Samuels M, Sosa JA, Stan MN, Walter MA.
2016 American Thyroid Association Guidelines for Diagnosis
and Management of Hyperthyroidism and Other Causes
of Thyrotoxicosis. Thyroid. 2016 Oct;26(10):1343-1421
289.
Роль исследования титра Ат РТТГчувствительным методом
• Установка причины развития впервые выявленного тиреотоксикоза, если
нет других клинических проявлений БГ
- Ат РТТГ: чувствительность 97%, специфичность 99%
Strong recommendation, low-quality evidence
1. D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
290.
Роль исследования титра Ат РТТГчувствительным методом
Болезнь Грейвса и Беременность
• Получившие радикальное лечение БГ в анамнезе (тиреоидэктомия, RAI) и в
настоящее в эутиреозе (на и без L-T4)
• С БГ, принимающие тиреостатики
• Впервые выявленная БГ
- При 1-м обращении, и если
- На 18 – 22 НБ
Strong recommendation, low-quality evidence
• Если Ат РТТГ не определяются, или их титр низкий при первом обращении,
дальнейшее исследование не требуется
Weak recommendation, Moderate quality evidence
1. D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
291.
Болезнь Грейвса и беременностьРоль исследования Ат РТТГ чувствительным
методом
Ат РТТГ проникают через плаценту
Клиренс IgG
Если титр Ат РТТГ на 18 – 22 НБ (> 5 мЕд/л, что = > 3-х N)
Риск дисфункции ЩЖ новорожденного и плода в III триместре
(чувствительность 100%, специфичность 43%)
Должна быть начата программа интранатального и
неонатального наблюдения
D.S. Ross, H.B. Burch, D.S. Cooper, M.C. Greenlee, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
292.
Болезнь Грейвса и беременностьРоль исследования Ат РТТГ чувствительным
методом
• В исследовании нет необходимости если:
- БГ в анамнезе
• Эутиреоз на момент осмотра
• Не получают тиреостатики
• ЩЖ интактна
Strong recommendation, low-quality evidence
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A.
Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and
Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI:
10.1089/thy.2016.0229. p.p. 1-272
293.
Болезнь Грейвса и беременностьРоль исследования Ат РТТГ чувствительным
методом
• Если титр Ат РТТГ на 18 – 22 НБ у ♀ с БГ на лечении тиреостатиками и
не снижается
• исследование на 30 – 34 НБ для принятия решение о:
• Неонатальном мониторинге
• Длительности приема тиреостатиков ♀, если ЩЖ интактна
Strong recommendation, low-quality evidence
• После родов тиреостатик, проникший через плаценту к плоду во время
беременности, быстро метаболизируется у новорожденного, а Ат РТТГ
нет (t½ = 3 недели)
- риск транзиторного неонатального тиреотоксикоза
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N.
Stan, M.A. Walter. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
294.
Болезнь Грейвса и беременностьРоль исследования Ат РТТ чувствительным
методом
• Из 47 новорожденных от ♀ с титром АтРТТГ во время
беременности 9 имели биохимические маркеры
тиреотоксикоза, пяти потребовалось назначение
тиреостатиков (9%)
• Все они родились от матерей
- С титром Ат РТТГ > 5 МЕ/л во II триместре (3 нормы)
чувствительность 100%, специфичность 37%
- Получавших тиреостатики в III триместре
19% – тиреотоксикоз
9% – тиреостатики
Abeillon-du Payrat J, Chikh K, Bossard N, Bretones P, Gaucherand P, Claris O, Charrie A, Raverot V, Orgiazzi J, BorsonChazot F, Bournaud C 2014 Predictive value of maternal second-generation thyroid-binding inhibitory immunoglobulin
assay for neonatal autoimmune hyperthyroidism. Eur J Endocrinol 171:451-460
295.
Тиреотоксикоз и беременностьфетальные аспекты
• У ♀ с уровнем АТ-рТТГ в 3 раза превышающим пороговые значения, и/или
получающих терапию тиреостатиками по поводу БГ, необходимо проведение
УЗИ плода с целью выявления косвенных признаков нарушения функции
фетальной ЩЖ:
- Задержка роста
- Отёчность
- Зоб
- Тахикардия (ЧСС > 170 уд’ в течение 10’)
- Сердечная недостаточность
- Увеличение костного возраста
USPSTF: В; доказательность умеренная; 1, ØØØΟ
Strong recommendation, Moderate quality evidence
1.
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid
Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
296.
Тиреотоксикоз и беременностьфетальные аспекты
• Если выполняется кордоцентез по акушерским показаниям, при наличие
зоба у плода беременной на терапии тиреостатиками, возможно
исследование уровня гормонов плода для подтверждения или
исключения дисфункции ЩЖ
Weak recommendation, Low quality evidence
• Если тиреотоксикоз плода доказан и предполагается что это ухудшает
течение беременности показана терапия тиреостатиками^
• Схема “подавляем / замещаем”
- Под частым клиническим, лабораторным и УЗ мониторингом?
USPSTF: В; доказательность умеренная; 1, ØØØΟ
1.
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid
Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
297.
Тиреотоксикоз и беременностьфетальные аспекты
• У всех новорожденных от ♀ с БГ, за исключением новорожденных от ♀
с «-» титром Ат-рТТГ и не нуждавшихся в терапии тиреостатиками
- необходимо оценивать функцию ЩЖ и,
- при необходимости, проводить соответствующее лечение
USPSTF: В; доказательность умеренная; 1, ØØØΟ
1.
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid
Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
298.
Тиреотоксикоз и беременностьФункциональная автономия
• Тиреостатики назначаются при манифестном тиреотоксикозе в
минимальных дозах для поддержания уровня
- св Т4 на, или чуть выше верхнего предела референсных значений,
специфичным триместрам беременности
- общ Т4 на, или чуть выше верхнего предела референсных значений
для небеременных х 1,5
• Мониторинг состояния плода начиная со 2-й половины беременности
Strong recommendation, Low quality evidence
1.
D.S. Ross1, H.B. Burch, D.S. Cooper, M.C. Greenlee4, P.Laurberg, A.L. Maia, S.A. Rivkees, M. Samuels, J.A. Sosa, M.N. Stan, M.A. Walter. 2016 American Thyroid
Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. Thyroid. DOI: 10.1089/thy.2016.0229. p.p. 1-272
2.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
299.
Эндокринная орбитопатия и беременность• В 40% случаев БГ сочетается с эндокринной орбитопатией1
- Лечение на этапе планирования беременности
• По данным литературы: сочетание впервые выявленных во время
беременности БГ и ЭОП упоминается спорадически2-4
- Иммунодефицит во время беременности ; после родов
- ОЦК во время беременности ; после родов
- Лечение во время беременности?
1. Burch HB, Wartofsky L. Graves’ ophthalmopathy: Current concepts regarding pathogenesis and management. Endocr Rev
1993;14(6):747–793
2. Nu¨ ssgens Z, Roggenka¨mper P, Schweikert HU. Development of endocrine orbitopathy in pregnancy. Klin Monbl Augenheilkd
1993;202(2):130–133
3. Stafford IP, Dildy 3rd GA, Miller Jr JM. Severe Graves’ophthalmopathy in pregnancy. Obstet Gynecol 2005;105 (5 Pt 2):1221–1223
4. Abbouda A, Trimboli P, Bruscolini A. A Mild Grave's Ophthalmopathy During Pregnancy. Semin Ophthalmol. 2014 Jan;29(1):8-10
300.
Грудное вскармливаниеAlexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou
C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association
for the Diagnosis and Management of Thyroid Disease during
Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
301.
Грудное вскармливание и тиреоидный статус• Гипотиреоз и тиреотоксикоз (?), могут явиться причиной продукции
молока проблемы с грудным вскармливанием
• Предлагается исследование уровня ТТГ всем ♀ с гипогалактией
Weak recommendation, Low quality evidence
• Рекомендуется лечение СГипо и манифестного гипотиреоза у
лактирующих ♀
Weak recommendation, Low quality evidence
• В настоящее время нет данных о влиянии лечения тиреотоксикоза с
целью улучшения лактации
No recommendation, Insufficient Evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
302.
Грудное вскармливание и Л-тироксин• Проникновение Л-Тироксина в грудное молоко
• Концентрация L-T4 в грудном молоке: 0,17 – 1,83 мкг/л
• Потребность в грудном молоке ≈ 750 мл/день = 0,62 мкг L-T4 в день
• Потребность эутиреоидных новорожденных в L-T4: 40 – 60 мкг/день
• В грудном молоке – только ≈ 1% от суточной потребности новорожденного
• Проникновение тиреоидных гормонов матери в грудное молоко не имеет
клинического значения
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
2. van Wassenaer AG, Stulp MR, Valianpour F, Tamminga P, Ris Stalpers C, de Randamie JS, van Beusekom C, de
Vijlder JJ 2002 The quantity of thyroid hormone in human milk is too low to influence plasma thyroid hormone
levels in the very preterm infant. Clin Endocrinol (Oxf) 56(5):621-627
3. Akasha MA, Anderson RR, Ellersieck M, Nixon DA 1987 Concentration of thyroid hormones and prolactin in dairy
cattle serum and milk at three stages of lactation. J Dairy Sci 70(2):271-276
4. Akasha M, Anderson RR 1984 Thyroxine and triiodothyronine in milk of cows, goats, sheep, and guinea pigs. Proc
Soc Exp Biol Med 177(2):360-371
5. Todini L, Salimei E, Malfatti A, Ferraro S, Fantuz F 2012 Thyroid hormones in milk and blood of lactating donkeys
as affected by stage of lactation and dietary supplementation with trace elements. J Dairy Res 79(2):232-237
303.
Грудное вскармливание и РФПВсе РФП накапливаются в грудном молоке
• 131I противопоказан (t½ = 8 дней)
• Если необходимо назначение РФП во время грудного вскармливания с целью
дифференциальной диагностики тиреотоксикоза после родов, рекомендуется
сцеживание и уничтожение грудного молока
• Для 123I (t½ = 13 часов) – несколько дней
• Для 99mTc-пертехнетата – в день исследования
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
304.
Тиреотоксикоз и грудноевскармливание
• Проникновение в грудное молоко тиреостатиков
Препарат
Разовая доза
Грудное молоко
ПТУ
200 мг
0,007 – 0,077%
149 мкг
MMI
40 мг
0,1 – 0,2%
Разница 4 – 7 раз
70 мкг
• Никак не влияют
- На тиреоидный статус новорожденного
- На изменение IQ в будущем
• Дозы Тиреостатиков, приводящие к уровню ТТГ, также никак не влияют
на тиреоидный статус новорожденного
1.
Kampmann JP, et al. 1980 Propylthiouracil in human milk. Revision of a dogma. Lancet 1(8171):736-737
2.
Momotani N, et al. 1989 Recovery from foetal hypothyroidism: evidence for the safety of breast-feeding while taking propylthiouracil. Clin Endocrinol (Oxf) 31(5):591-595
3.
Momotani N, et al. 2000 Thyroid function in wholly breast-feeding infants whose mothers take high doses of propylthiouracil. Clin Endocrinol (Oxf) 53(2): 177-181
4.
Johansen K, et al. 1982 Excretion of methimazole in human milk. Eur J Clin Pharmacol 23(4):339-341
5.
Cooper DS, et al. 1984 Methimazole pharmacology in man: studies using a newly developed radioimmunoassay for methimazole. J Clin Endocrinol Metab 58(3): 473-479
6.
Azizi F, et al. 2000 Thyroid function and intellectual development of infants nursed by mothers taking methimazole. J Clin Endocrinol Metab 85 (9): 3233-3238
7.
Lamberg BA, et al. Antithyroid treatment of maternal hyperthyroidism during lactation. Clin Endocrinol (Oxf) 21(1): 81-87
8.
Azizi F 1996 Effect of methimazole treatment of maternal thyrotoxicosis on thyroid functionin breast-feeding infants. J Pediatr 128(6):855-858.
305.
Тиреотоксикоз и грудное вскармливание• Грудное вскармливание никак не определяет выбор метода лечения
тиреотоксикоза
Strong recommendation, Low quality evidence
• Если назначение тиреостатиков показано лактирующей ♀ рекомендуется MMI
(препарат 1-я линии) не более 20 мг/сутки, или ПТУ (препарат 2-й линии) не
более 450 мг в сутки
• Тиреотоксикоз компенсируется на min возможных дозах тиреостатиков
• При грудном вскармливании дозу тиреостатика необходимо разбивать на
несколько приемов
• Прием тиреостатиков после очередного кормления
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P,
Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and
the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
306.
Тиреотоксикоз и грудное вскармливание• Если лактирующая ♀ принимает тиреостатики ребенок наблюдается
педиатром по стандартному протоколу
- Оценка роста и развития
- Рутинная оценка тиреоидного статуса не требуется
Weak recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P,
Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and
the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
307.
Потребность в йодегрудное вскармливание
• Кормящим ♀ рекомендуется принимать 250 мкг йода (это обеспечивает
поступление 100 мкг йода ребенку с грудным молоком в день)
USPSTF: A; доказательность хорошая; 1, ØØØØ
• Все женщины во время грудного вскармливания должны получать 250 мкг
Йодида Калия
Strong recommendation, High quality evidence
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N.
Pearce, O.P. Soldin, S. Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association
for the Diagnosis and Management of Thyroid Disease During Pregnancy and Postpartum. The
American Thyroid Association Taskforce on Thyroid Disease During Pregnancy and Postpartum.
// THYROID, Volume 21, Number 10, 201
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P,
Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy
and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
308.
Нарушения функции ЩЖ после родов• Послеродовый тиреоидит - 4.1%1
- Развивается у 33%–50% ♀ с + Ат ТПО и ТГ
- Транзиторный тиреотоксикоз
• поглощение РФП ЩЖ* - <5%
- Транзиторный гипотиреоз
- Исход в гипотиреоз
• Болезнь Грейвса
- Впервые выявленная - 0.2%1
- Рецидив или утяжеление тиреотоксикоза
• поглощение РФП* - > 25%
• Транзиторный тиреотоксикоз при хроническом тиреоидите
- поглощение РФП ЩЖ* - <5%
• Заболевания гипоталамо-гипофизарной системы
• Синдром Шихана
• Лимфоцитарный гипофизит
Stagnaro-Green A 2004 Postpartum thyroiditis. Best Pract Res Clin Endocrinol Metab 18:303–316
309.
Грудное вскармливание и РФПВсе РФП накапливаются в грудном молоке
• 131I противопоказан (t½ = 8 дней)
• Если необходимо назначение РФП во время грудного вскармливания с целью
дифференциальной диагностики тиреотоксикоза после родов, рекомендуется
сцеживание и уничтожение грудного молока
• Для 123I (t½ = 13 часов) – несколько дней
• Для 99mTc-пертехнетата – в день исследования
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus
JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid.
2017 Jan 6. doi: 10.1089/thy.2016.0457
310.
Болезнь ГрейвсаВыбрано лечение 131I
Грудное вскармливание
• Лечение 131I противопоказано как min 6 недель после прекращения
лактации
- 131I активно концентрируется в ткани молочных желез кормящей ♀
• Задержка лечения на 3 месяца после окончания лактации надежно
гарантирует, что повышенная активность Na-I симпортера
восстановиться (вернется к нормальной)
• Не следует возобновлять грудное вскармливание после лечения 131I
1. Ross DS, Burch HB, Cooper DS, Greenlee MC, Laurberg P, Maia AL, Rivkees SA, Samuels M, Sosa JA, Stan
MN, Walter MA. 2016 American Thyroid Association Guidelines for Diagnosis and Management of
Hyperthyroidism and Other Causes of Thyrotoxicosis. Thyroid. 2016 Oct;26(10):1343-1421
2. Azizi F, Smyth P 2009 Breastfeeding and maternal and infant iodine nutrition. Clin Endocrinol (Oxf)
70:803–809
311.
Узел и рак щитовидной железы• Беременность
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou
C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan
S. 2016 Guidelines of the American Thyroid Association for the
Diagnosis and Management of Thyroid Disease during Pregnancy and
the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
312.
Узел ЩЖ и беременность• Гипотетически беременность может способствовать, возникновению, росту
доброкачественных и злокачественных узлов за счет следующих
факторов1,2:
- Йоддефицит
- ТТГ-подобный эффект ХГ
- уровень эстрогенов
• ВДР ЩЖ – 2-й по встречаемости рак во время беременности (молочная
железа ЩЖ шейка матки меланома и т.д.) 3,4
1. Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab
87:1010–1014
2. Marley EF et al. 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women.
Diagn Cytopathol 16:122–125
3. Vannucchi G et al. 2010 Clinical and molecular features of differentiated thyroid cancer diagnosed
during pregnancy. Eur J Endocrinol 162:145–151
4. Smith LH et al. 2003 Cancer associated with obstetric delivery: results of linkage with the California
cancer registry. Am J Obstet Gynecol 189: 1128–1135
313.
Экспрессия ERα к на клетках папиллярного ракаЩЖ во время беременности
x 400
Окраска гематоксилином
x 250
1. Vannucchi G et al. 2010 Clinical and molecular features of differentiated thyroid cancer diagnosed during
pregnancy. Eur J Endocrinol 162:145– 151
314.
Узел ЩЖ и беременность• Только три исследования из регионов с тяжелым и средним дефицитом йода
свидетельствовали о большей распространённости, выявлении и росте узла в
ЩЖ во время беременности (Бельгия1, Германия2, Китай3)
• Встречаемость зависела от количества беременностей в анамнезе2:
(%) 40
33,9
30
20,7
20,7
1
2
20
10
9,4
0
0
≥3
1. Glinoer D et al. 1991 Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions.
J Clin Endocrinol Metab 73:421–427
2. Struve CW et al. 1993 Influence of frequency of previous pregnancies on the prevalence of thyroid nodules in women
without clinical evidence of thyroid disease. Thyroid 3:7–9.
3. Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
315.
Узел ЩЖ и беременность• В Бельгийском исследовании1, 60% узлов в 2 раза в размерах во время
беременности (узлы от 5 до 12 мм)
• В Китае3 не было отмечено увеличения доминатных узлов в d за время
беременности
- Более того, через 3 месяца после родов V этих узлов восстановился3:
(мм) 6
5,5
5,5
5,1
5,1
I триместр
II триместр
5,1
5
4,5
4
III триместр
3 месяца после
родов
1. Glinoer D et al. 1991 Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions.
J Clin Endocrinol Metab 73:421–427
2. Struve CW et al. 1993 Influence of frequency of previous pregnancies on the prevalence of thyroid nodules in women
without clinical evidence of thyroid disease. Thyroid 3:7–9.
3. Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
316.
Узел ЩЖ и беременность• У 11 – 20% ♀ с впервые выявленным узлом ЩЖ в I триместре, был обнаружен
новый узел в III триместре
• Встречаемость узлов ЩЖ во время беременности напрямую зависела от
возраста ♀ 1,2
1. Glinoer D et al. 1991 Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions.
J Clin Endocrinol Metab 73:421–427
2. Struve CW et al. 1993 Influence of frequency of previous pregnancies on the prevalence of thyroid nodules in women
without clinical evidence of thyroid disease. Thyroid 3:7–9.
3. Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
317.
Рак ЩЖ и беременность• Распространенности рака ЩЖ во время беременности посвящены следующие
масштабные исследования:
• Mayo Clinic1 - 15% (6 из 40)
• George Washington University Hospital2 - 12% (7 из 57)
• Mount Sinai Hospital-Toronto3 - 43% (7 из 16)
• Department of Medicine, University of Hong Kong4 - 15.3% (34 из 221)
• California Cancer Registry5
• Ограниченность этих исследований:
• Нерепрезентативные популяции
• Центры IV уровня1-3
• Количество пациенток с узлами1-4
• Ретроспективный анализ1-4
1. Tan GH et al. 1996 Management of thyroid nodules in pregnancy. Arch Intern Med 156:2317–2320.
2. Marley EF et al 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women. Diagn Cytopathol
16:122–125
3. Rosen IB et al. 1985 Pregnancy and surgical thyroid disease. Surgery 98:1135–1140
4. Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
5. Smith LH et al. 2003 Cancer associated with obstetric delivery: results of linkage with the California cancer registry. Am J
Obstet Gynecol 189: 1128–1135
318.
Узел ЩЖ и беременностьCalifornia Cancer Registry1
• 1991-1999 г.г. 4.846.505 родов
• Рак ЩЖ, ассоциированный с беременностью:
• 14,4 на 100.000 родов (0,014%)
• Папиллярный рак -
• Время выявления рака ЩЖ (N случаев на 100.000 родов):
• До родов – 3,3
• Во время родов – 0,3
• Через год после родов – 10,8
Smith LH et al. 2003 Cancer associated with obstetric delivery: results of linkage with the California cancer
registry. Am J Obstet Gynecol 189: 1128–1135
319.
Прогноз ВДР ЩЖ и беременностьРезультаты исследований1-6 (ретроспективный анализ)
+
• Популяции ♀
• От 9 до 595 случаев ВДР ЩЖ, диагностированных во время
беременности или через год после родов
• Контроль: от 462 до 2270 случаев ВДР ЩЖ, диагностированных в любое
другое время
• Прогноз не различался
• Рецидив, прогрессирование заболевания и смерть
• Если оперативное лечение производилось во время или после
беременности
1. Herzon FS et al. 1994 Coexistent thyroid cancer and pregnancy. Arch Otolaryngol Head Neck Surg 120:1191–1193
2. Moosa M et al. 1997 Outcome of differentiated thyroid cancer diagnosed in pregnant women. J Clin Endocrinol Metab 82:2862–2866
3. Vini L et al. 1999 Good prognosis in thyroid cancer found incidentally at surgery for thyrotoxicosis. Postgrad Med J 75:169–170
4. Monroy-Lozano BE et al. 2001 Clinical behavior of thyroid papillary cancer in pregnancy: optimal time for its treatment. Ginecol
Obstet Mex 69:359–362
5. Yasmeen S et al. 2005 Thyroid cancer in pregnancy.Int J Gynaecol Obstet 91:15–20
6. Nam KH et al 2005 Optimal timing of surgery in well-differentiated thyroid carcinoma detected during pregnancy. J Surg Oncol
91:199–203
7. Vannucchi G et al. 2010 Clinical and molecular features of differentiated thyroid cancer diagnosed during pregnancy. Eur J
Endocrinol 162:145–151
320.
Прогноз ВДР ЩЖ и беременность• Результаты исследования7 (ретроспективный анализ)
-
• Популяция с ВДР ЩЖ ♀ заболевание диагностировано:
• во время беременности (N=15)
• до беременности или через год после беременности (N=47)
• Прогноз прогрессирования и рецидив опухоли ассоциировался с
беременностью (P<0.0001) – связано c экспрессией ERα
Показатель
Stepwise logistic regression analysis
OR
95% ДИ
P
Экстратиреоидная инвазия
1,91
0,95 – 3,81
0,066
Me в регионарные л/у
3,85
1,01-14,62
0,048
Беременность
15,88
4,01 – 62,77
0,001
1.
Herzon FS et al. 1994 Coexistent thyroid cancer and pregnancy. Arch Otolaryngol Head Neck Surg 120:1191–1193
2.
Moosa M et al. 1997 Outcome of differentiated thyroid cancer diagnosed in pregnant women. J Clin Endocrinol Metab 82:2862–2866
3.
Vini L et al. 1999 Good prognosis in thyroid cancer found incidentally at surgery for thyrotoxicosis. Postgrad Med J 75:169–170
4.
Monroy-Lozano BE et al. 2001 Clinical behavior of thyroid papillary cancer in pregnancy: optimal time for its treatment. Ginecol Obstet Mex 69:359–362
5.
Yasmeen S et al. 2005 Thyroid cancer in pregnancy.Int J Gynaecol Obstet 91:15–20
6.
Nam KH et al 2005 Optimal timing of surgery in well-differentiated thyroid carcinoma detected during pregnancy. J Surg Oncol 91:199–203
7.
Vannucchi G et al. 2010 Clinical and molecular features of differentiated thyroid cancer diagnosed during pregnancy. Eur J Endocrinol 162:145–151
321.
Прогноз ВДР ЩЖ и беременностьРетроспективный анализ
• 340 ♀ с ВДР ЩЖ в возрасте < 45 лет
+/-
• Диагностика ВДР ЩЖ
• Группа 1: > 2-х лет после родов
• Группа 2: во время беременности или в течение 2-х лет после родов
• Группа 3: нерожавшие ♀
• Рецидив, прогрессирование заболевания были выше в группе 2 (р = 0,023)
• Никакой разницы между группами не было зарегистрировано:
• ЭR (α, β)
• ПГR
• активность ароматазы
• наличие NIS и BRAF мутаций
Messuti I, Corvisieri S, Bardesono F, Rapa I, Giorcelli J, Pellerito R, Volante M, Orlandi F.
Impact of pregnancy on prognosis of differentiated thyroid cancer: clinical and molecular features. Eur J
Endocrinol. 2014 Feb 7.
322.
Узел, рак ЩЖ и беременностьВывод:
• В целом, вероятность возникновения, роста доброкачественных и
злокачественных узлов во время беременности ничтожно мала4,5
1.
Glinoer D et al. 1991 Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions. J Clin Endocrinol Metab 73:421–427
2.
Struve CW et al. 1993 Influence of frequency of previous pregnancies on the prevalence of thyroid nodules in women without clinical evidence of thyroid disease.
Thyroid 3:7–9.
3.
Marley EF et al. 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women. Diagn Cytopathol 16:122–125
4.
Cooper DS et al. 2009 Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid
19:1167–1214
5.
Tan GH et al. 1996 Management of thyroid nodules in pregnancy. Arch Intern Med 156:2317–2320.
6.
Marley EF et al 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women. Diagn Cytopathol 16:122–125
7.
Rosen IB et al. 1985 Pregnancy and surgical thyroid disease. Surgery 98:1135–1140
8.
Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
9.
Smith LH et al. 2003 Cancer associated with obstetric delivery: results of linkage with the California cancer registry. Am J Obstet Gynecol 189: 1128–1135
323.
Узел, рак ЩЖ и беременностьВывод:
• В целом, вероятность возникновения, роста доброкачественных и
злокачественных узлов во время беременности ничтожно мала4,5
• Оптимальная диагностическая стратегия при узловом зобе во время
беременности ничем не отличается от таковой вне беременности и должна
базироваться на стратификации риска10
• Всем ♀ нужно провести изучение анамнеза и физикальное обследование,
определение уровня ТТГ и УЗИ ЩЖ
1.
Glinoer D et al. 1991 Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions. J Clin Endocrinol Metab 73:421–427
2.
Struve CW et al. 1993 Influence of frequency of previous pregnancies on the prevalence of thyroid nodules in women without clinical evidence of thyroid disease.
Thyroid 3:7–9.
3.
Marley EF et al. 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women. Diagn Cytopathol 16:122–125
4.
Cooper DS et al. 2009 Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid
19:1167–1214
5.
Tan GH et al. 1996 Management of thyroid nodules in pregnancy. Arch Intern Med 156:2317–2320.
6.
Marley EF et al 1997 Fine-needle aspiration of thyroid lesions in 57 pregnant and postpartum women. Diagn Cytopathol 16:122–125
7.
Rosen IB et al. 1985 Pregnancy and surgical thyroid disease. Surgery 98:1135–1140
8.
Kung AW et al. 2002 The effect of pregnancy on thyroid nodule formation. J Clin Endocrinol Metab 87:1010–1014
9.
Smith LH et al. 2003 Cancer associated with obstetric delivery: results of linkage with the California cancer registry. Am J Obstet Gynecol 189: 1128–1135
10. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
324.
Узел, беременность• ТАБ рекомендуется всем беременным с впервые выявленным узлом ЩЖ при
неподавленном уровне ТТГ (эутиреоз и гипотиреоз)
Strong recommendation, Moderate-quality evidence
• Выбор, какие именно узлы требуют цитологической верификации,
основывается на УЗ-признаках узла
• Время проведения ТАБ (в любом триместре беременности и после родов)
зависит от клинической оценки риска злокачественности узла ЩЖ и
предпочтения пациентки
Strong recommendation, Moderate quality evidence
• Повторная ТАБ во время беременности рекомендуется при клинически
значимом росте или появлении подозрительных УЗ признаков ранее (до
беременности) выявленного и верифицированного доброкачественного узла
1. The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander,
K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I.
Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients
with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
2. The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised
American Thyroid Association Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer.
// THYROID. Volume 19, Number 11, 2009
3. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457.
325.
УЗ признаки узла, подозрительные назлокачественность.
Показания к ТАБ
Злокачественность
Высокая степень
подозрения
УЗ признаки
Риск
Солидный гипоэхогенный узел, или
частично кистозный узел с
пристеночным солидным
компонентом + одно из
нижеперечисленного:
• Неровный край
• Микрокальцинаты
• Более длинный чем широкий
• Кальцинаты в виде «яичной
скорлупы»
• Инвазия в экстратиреоидную
ткань
• Экструзия в мягкие ткани
70-90%
Показания к ТАБ
(размеры узла)
> 1,0 см
The ATA Guidelines Taskforce.on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible,
G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L.
Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and
Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
326.
УЗ признаки узла, подозрительные назлокачественность
Показания к ТАБ
Злокачественность
УЗ признаки
Риск
Показания к ТАБ
(размеры узла)
Средняя степень
подозрения
Солидный гипоэхогенный узел,
ровным краем
10 – 20%
> 1,0 см
Низкая степень
подозрения
Изо- или гиперэхогенный узел, или
преимущественно кистозный узел с
пристеночным солидным
компонентом
5 – 10%
> 1,5 см
Очень низкая степень
подозрения
Губчатый узел, преимущественно
кистозный узел
< 3%
> 2,0 см, ил
просто
наблюдение
Доброкачественный
Кистозный узел (без солидного
компонента)
< 1,0%
ТАБ не нужна
The ATA Guidelines Taskforce.on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov,
F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management
Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
327.
Риск злокачественностиThe ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R.
Haugen, (Chair), E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F.
Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L.
Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult
Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI:
10.1089/thy.2015.0020. 1-411
328.
РекомендацииПоказания к ТАБ (ATA, 2015)
• Узел > 1,0 см в max размере с подозрительными УЗ признаками высокого
риска злокачественности
Strong recommendation, Moderate-quality evidence
• Узел > 1,0 см в max размере с подозрительными УЗ признаками среднего
риска
Strong recommendation, Low-quality evidence
• Узел > 1,5 см в max размере с подозрительными УЗ признаками низкого риска
Weak recommendation, Low-quality evidence
• Узел > 2,0 см в max размере с подозрительными УЗ признаками очень низкого
риска (Губчатый узел). Наблюдение без ТАБ также возможно
Weak recommendation, Moderate-quality evidence
The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair),
E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M.
Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association
Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. //
Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
329.
РекомендацииТАБ не требуется (ATA, 2015)
• Узел с УЗ признаками, неудовлетворяющими вышеуказанным критериям
Strong recommendation, Moderate-quality evidence
• Узел - кистозный
Strong recommendation, Moderate-quality evidence
The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair),
E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M.
Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association
Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. //
Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
330.
Узел, беременность• У беременных со уровнем ТТГ, сохраняющимся после 16 НБ, ТАБ узла
может быть отложена до окончания беременности и лактации
• В это время можно будет провести сцинтиграфию ЩЖ, для выяснения
функциональной активности этого узла, если уровень ТТГ будет все еще
подавлен
Strong recommendation, Moderate-quality evidence
1. The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander,
K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I.
Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients
with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
2. The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised
American Thyroid Association Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer.
// THYROID. Volume 19, Number 11, 2009
3. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457.
331.
Узел, беременность• Сцинтиграфия ЩЖ и оценка накопления РФП во время беременности
противопоказаны
Strong recommendation, High quality evidence
• 131I проникает через плаценту и здоровая ЩЖ плода может его накапливать с
12-13 НБ фетальный / неонатальный гипотиреоз
• Если это произошло IAEA (The International Atomic Energy Agency)
рекомендует ♀ принять 60-130 мг стабильного йодида калия, только, если
факт беременности установлен в течение 12 часов после получения 131I
• Это частично заблокирует ЩЖ плода, и накопление ей йода
• Принятие беременной 131I до 12 НБ никак не повлияет на ЩЖ плода, но в этот
период происходит облучение всего тела плода гамма-излучением от 131I,
накопившегося в мочевом пузыре матери (активность 50-100 mGy/GBq)
• Рекомендация: обильное питье учащение мочеиспусканий
• Исследований, наблюдений, посвященных влиянию 123I и 99Tc-пертехнетата
на плод нет
• Все радионуклиды противопоказаны во время беременности
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
332.
Узел, беременность• Нет рекомендация ни за, не против исследования уровня кальцитонина и
тиреоглобулина во время беременности
No recommendation, Insufficient evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management
of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
333.
Узел, беременность• Узел с цитограммой папиллярный рак, выявленный на ранних сроках
беременности, должен наблюдаться в динамике (УЗИ)
• Оперативное лечение рекомендуется (лучше до 24 НБ), если:
• Узел клинически значимо в размерах до 24 НБ
• Выявлены регионарные л/у с УЗ-признаками метастатического поражения
Weak recommendation, Low-quality evidence
• Оперативное лечение можно отложить до окончания беременности, если
• Течение заболевания стабильно к середине беременности
• Папиллярный рак выявлен во 2-й половине беременности
Weak recommendation, Low-quality evidence
1. The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander,
K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I.
Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients
with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
2. The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised
American Thyroid Association Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer.
// THYROID. Volume 19, Number 11, 2009
3. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
334.
Узел, беременность• Решение вопроса о тактике дальнейшего ведения узлов, выявленных во
время беременности, с цитограммой неопределенный результат,
откладывается до окончания беременности и лактации, при отсутствие
подозрений на N и M
Strong recommendation, Moderate quality evidence
• При наличие признаков агрессивности узла с цитограммой неопределенный
результат возможно проведение операции во II триместре
Weak recommendation, Low quality evidence
• Проведение молекулярного тестирования в этом случае не рекомендуется
Strong recommendation, Low quality evidence
1. McLeod DS, Watters KF, Carpenter AD, Ladenson PW, Cooper DS, Ding EL 2012 Thyrotropin and thyroid cancer diagnosis: a systematic
review and dose-response metaanalysis. J Clin Endocrinol Metab 97:2682-2692
2. The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible,
G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa,
D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and
Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
3. The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised
American Thyroid Association Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer. //
THYROID. Volume 19, Number 11, 2009
4. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan
S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and
the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
335.
Узел, беременность• Возможно назначение супрессивной терапии препаратами L-T4 беременным с
цитограммой неопределенный результат или папиллярный рак без
оперативного лечения во время беременности
Weak recommendation, Low-quality evidence
• Более высокий уровень ТТГ ассоциируется с более продвинутой стадией
рака к моменту оперативного вмешательства после беременности1
• Препараты L-T4 стоит назначить при исходном уровне ТТГ >2 мЕд/л
• Целевой уровень ТТГ: 0,3 – 2,0 мЕд/л
• Уровень ТТГ мониторируется каждые 4 НБ
• УЗИ ЩЖ каждый триместр
1.
McLeod DS, Watters KF, Carpenter AD, Ladenson PW, Cooper DS, Ding EL 2012 Thyrotropin and thyroid cancer diagnosis: a systematic review and dose-response
metaanalysis. J Clin Endocrinol Metab 97:2682-2692
2.
The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E.
Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association
Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
3.
The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised American Thyroid Association
Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // THYROID. Volume 19, Number 11, 2009
4.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
336.
Узел, беременность• Прогноз и риски, связанные с впервые выявленными во время
беременности медуллярным и низкодифференцированным раком, не
определены
• Задержка адекватного лечения повышает риск неблагоприятных исходов
• Оперативное лечение, с последующим клиническим наблюдением строго
рекомендуется
Strong recommendation, Low quality evidence
1.
McLeod DS, Watters KF, Carpenter AD, Ladenson PW, Cooper DS, Ding EL 2012 Thyrotropin and thyroid cancer diagnosis: a systematic review and dose-response
metaanalysis. J Clin Endocrinol Metab 97:2682-2692
2.
The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E.
Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association
Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
3.
The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised American Thyroid Association
Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // THYROID. Volume 19, Number 11, 2009
4.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
337.
Беременность и ВДР ЩЖ в анамнезеСупрессивная терапия препаратами L-T4
• Целевой уровень ТТГ такой же, как и до зачатия
Супрессивная терапия рака
Целевой уровень ТТГ (мЕд/л) с учетом ответа на лечение заболевания
Отличный
0,2 – 2,0
Неопределенный
0,1 – 0,5
Неполный
< 0,1 (биохимический и/или структурный)
Беременность
0,1 – 1,0
Наблюдение:
• ТТГ: каждые 4 недели до 16-20 НБ, и как минимум один раз между 26 – 32 НБ
• УЗИ ЩЖ, Тиреоглобулин (Tg): не требуются, если до наступления
беременности уровень Tg и титр Ат Tg соответствуют отличному ответу на
лечение
Strong recommendation, Moderate quality evidence
1.
McLeod DS, Watters KF, Carpenter AD, Ladenson PW, Cooper DS, Ding EL 2012 Thyrotropin and thyroid cancer diagnosis: a systematic review and dose-response
metaanalysis. J Clin Endocrinol Metab 97:2682-2692
2.
The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible, G.M. Doherty, S.J. Mandel, Y.E.
Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa, D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association
Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
3.
The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised American Thyroid Association
Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer. // THYROID. Volume 19, Number 11, 2009
4.
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the
American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi:
10.1089/thy.2016.0457
338.
ВДР ЩЖ• УЗИ ЩЖ, ТГ необходимо исследовать во время беременности у ♀ с
ВДР ЩЖ
- С неполным или неопределенным биохимическим и/или
структурным ответом на лечение
- С рецидивом заболевания
Strong recommendation, Moderate quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S.
2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the
Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
339.
Папиллярная микрокарцинома безактивного лечения до наступления
беременности
• Наблюдение: УЗИ ЩЖ каждый триместр
Weak recommendation, Low quality evidence
1. McLeod DS, Watters KF, Carpenter AD, Ladenson PW, Cooper DS, Ding EL 2012 Thyrotropin and thyroid cancer diagnosis: a systematic
review and dose-response metaanalysis. J Clin Endocrinol Metab 97:2682-2692
2. The ATA Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. B.R. Haugen, (Chair), E.K. Alexander, K.C. Bible,
G.M. Doherty, S.J. Mandel, Y.E. Nikiforov, F. Pacini, G.W. Randolph, A.M. Sawka, M. Schlumberger, K. Schuff, S.I. Sherman, J.A. Sosa,
D.L. Steward, R.M. Tuttle. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and
Differentiated Thyroid Cancer. // Thyroid. 2015. DOI: 10.1089/thy.2015.0020. 1-411
3. The American Thyroid Association (ATA) Guidelines Taskforce on Thyroid Nodules and Differentiated Thyroid Cancer. Revised
American Thyroid Association Management Guidelines for Patients with Thyroid Nodules and Differentiated Thyroid Cancer. //
THYROID. Volume 19, Number 11, 2009
4. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters R, Sullivan
S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and
the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
340.
Узел ЩЖ и беременность (Алгоритм ведения)Узел ЩЖ
Анамнез, физикальное обследование, ТТГ, УЗИ
< 1,0 см
Обследование
после родов по
стандартному
протоколу
> 1,0 – 1,5 см
Подозрительные
УЗ-признаки (Нет)
Обследование после родов
по стандартному протоколу
Рак
Медуллярный рак
Операция, если
большая опухоль,
Me+
НДР ЩЖ
Операция срочно
Подозрительные
УЗ-признаки (Да)
ТАБ
Симптомы сдавления
Операция (срочно)
Подозрительный на рак
Доброкачественный
Операция во II триместре
или после родов с учетом
мнения ♀
ВДР ЩЖ
Обследование
после родов
по стандартному
протоколу
Me в л/у
+
Операция во
II триместре
УЗИ шеи, Tg каждый
триместр
L-T4 при ТТГ >2,0 мЕд/л
+
Операция во II триместре
-
Операция после родов
Рост узла, Me в л/у
341.
Нарушения функции ЩЖ после родов• Послеродовый тиреоидит - 4.1%1
- Развивается у 33%–50% ♀ с + Ат ТПО и ТГ
- Транзиторный тиреотоксикоз
( поглощение I ЩЖ* - <5%)
- Транзиторный гипотиреоз
- Исход в гипотиреоз
• Болезнь Грейвса
- Впервые выявленная - 0.2%1
- Рецидив или утяжеление тиреотоксикоза ( поглощение I ЩЖ* - > 25%)
• Транзиторный тиреотоксикоз при хроническом тиреоидите ( поглощение I
ЩЖ* - <5%)
• Заболевания гипоталямо-гипофизарной системы
• Синдром Шихана
• Лимфоцитарный гипофизит
Stagnaro-Green A 2004 Postpartum thyroiditis. Best Pract Res Clin Endocrinol Metab 18:303–316
342.
Нарушение функции ЩЖ после родов343.
Послеродовый тиреоидитAlexander EK, Pearce EN, Brent GA, Brown RS, Chen
H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel
SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum.
Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
344.
Послеродовый тиреоидит• Деструктивный тиреоидит, развивающийся в течение первого года после
родов у эутиреоидных ♀ до беременности1
• Классическая форма – стадии2:
- Транзиторный тиреотоксикоз (2-6 мес. после родов, редко до года)
- Транзиторный гипотиреоз (3-12 меся после родов, в 10-20% в
постоянный гипотиреоз, до 50% ♀ сохраняется до года после родов4)
- Эутиреоз к концу первого года после родов
• Клиническое разнообразие ПРТ3
25%
Классическая форма
Изолированный тиреотоксикоз
43%
Изолированный гипотиреоз
32%
1.
Amino N et al. 1982 High prevalence of transient post-partum thyrotoxicosis and hypothyroidism. N Engl J Med 306:849–852
2.
Stagnaro-Green A 2004 Postpartum thyroiditis. Best Pract Res Clin Endocrinol Metab 18:303–316
3.
Stagnaro-Green A 2002 Clinical review 152: postpartum thyroiditis. J Clin Endocrinol Metab 87:4042–4047
4.
Stagnaro-Green A et al 2011 High rate of persistent hypothyroidism in a large-scale prospective study of postpartum thyroiditis in southern Italy. J Clin Endocrinol
Metab 96:652–657
345.
Послеродовый тиреоидит• Предикторы развития:
- Развивается1 у 33-50%% «+» АТ (ТПО и АТ ТГ) в I триместре
• RR от 10 до 59 в сравнении с «–» АТ
- Риск прямо пропорционален титру АТ в I триместре
- Гипоэхогенность ткани ЩЖ – УЗ-признак ПРТ, но не предиктор и не
критерий диагноза2
1. Smallridge RC 2000 Postpartum thyroid disease: a model of immunologic dysfunction. Clin Appl Immunol Rev 1:89–103
2. Adams H et al. 1992 The sonographic appearances in postpartum thyroiditis. Clin Radiol 45:311–315
346.
Распространенность ПРТ• 8,1% (1,1 – 16,7%)1
- Среди ♀ с аутоиммунными заболеваниями :
- СД 1 типа – 25%2,3
- Хронический вирусный гепатит – 25%4
- Системная красная волчанка – 14%5
- Болезнь Грейвса в анамнезе – 44%6
• ♀ с эутиреозом, но перенесшие ПТ, имеют риск развития повторного ПРТ
после следующей беременности 70%7
• ♀ с гипотиреозом в следствие ХАИТ на ЗГТ препаратами LT4 имеют риск
ПРТ, если ткань ЩЖ еще полностью не атрофирована8
• Описаны случаи ПРТ после СА, но распространенность дисфункции ЩЖ
после этого не известна9
1.
Nicholson WK et al. 2006 Prevalence of postpartum thyroid dysfunction: a quantitative review. Thyroid 16:573–582
2.
Gerstein HC 1993 Incidence of postpartum thyroid dysfunction in patients with type I diabetes mellitus. Ann Intern Med 118:419–423
3.
Alvarez-Marfany M et al. 1994 Long-term prospective study of postpartum thyroid dysfunction in women with insulin dependent diabetes mellitus. J Clin
Endocrinol Metab 79:10–16
4.
Elefsiniotis IS et al 2008 Postpartum thyroiditis in women with chronic viral hepatitis. J Clin Virol 41:318–319
5.
Stagnaro-Green A et al. 2011 Thyroid disease in pregnant women with systemic lupus erythematosus: increased preterm delivery Lupus 20:690
6.
Tagami T et al. 2007 The incidence of gestational hyperthyroidism and postpartum thyroiditis in treated patients with Graves’ disease. Thyroid 17:767–772
7.
Lazarus JH et al. 1997 Clinical aspects of recurrent postpartum thyroiditis. Br J Gen Pract 47:305–308
8.
Caixas A et al. 1999 Postpartum thyroiditis in women with hypothyroidism antedating pregnancy? J Clin Endocrinol Metab 84:4000–4005
9.
Marqusee E et al. 1997 Thyroiditis after pregnancy loss. J Clin Endocrinol Metab 82:2455–2457
347.
Клинические проявления ПРТ1-4• У большинства ♀ фаза тиреотоксикоза ПРТ протекает бессимптомно и
клиника заболевания напрямую зависит от степени деструкции ткани ЩЖ, и
как следствие уровня тиреоидных гормонов в крови
• Фаза гипотиреоза ПРТ обычно протекает с яркой клинической картиной:
- Непереносимость холода
- Склонность к гипотермии
- Слабость
- Сухость кожных покровов
- Снижение памяти, способности к концентрации внимания и т.д.
1. Amino N et al. 1982 High prevalence of transient post-partum thyrotoxicosis and hypothyroidism. N
Engl J Med 306: 849–852
2. Walfish PG et al 1992 Prevalence and characteristics of post-partum thyroid dysfunction: results of a
survey from Toronto, Canada. J Endocrinol Invest 15:265–272
3. Hayslip CC et al. 1988 The value of serum antimicrosomal antibody testing in screening for symptomatic
postpartum thyroid dysfunction. Am J Obstet Gynecol 159:203–209
4. Lazarus JH 1999 Clinical manifestations of postpartum thyroid disease. Thyroid 9:685–689
348.
Дифференциальная диагностикатиреотоксикоза после родов
• Япония: 42 ♀ с дебютом тиреотоксикоза в течение
1-го года после родов:
• Если дебют тиреотоксикоза был
- В первые 3 месяца – 86% ПРТ
- Через 6,5 месяцев – 100% БГ
N случаев тиреотоксикоза
7
6
5
4
3
2
1
0
ПРТ
БГ
2
4
6
8
10
12
Ide A, Amino N, Kang S, Yoshioka W, Kudo T, Nishihara E, Ito M, Nakamura H, Miyauch A. Differentiation
of postpartum Graves‘ thyrotoxicosis from postpartum destructive thyrotoxicosis using antithyrotropin
receptor antibodies and thyroid blood flow. Thyroid.. 2014 Jun; 24 (6): 1027-31
349.
Дифференциальная диагностика ПРТ и БГПослеродовый
тиреоидит
Болезнь Грейвса
Ат РТТГ
---/+
+++/-
Т4:Т3
+++
-
Зоб
-
+
Систолический шум
-
+
Офтальмопатия
-
+
• Сканирование с 123I или 99mTc-пертехнетатом предпочтительнее
сканирования с 131I у кормящих ♀
• Кормление грудью может возобновлено через несколько дней после
сканирования с 123I или 99Tc-пертехнетатом
1.
2.
Stagnaro-Green A 2004 Postpartum thyroiditis. Best Pract Res Clin Endocrinol Metab 18:303–316.
Azizi F 2006 Treatment of post-partum thyrotoxicosis. J Endocrinol Invest 29:244–247.
350.
Послеродовый тиреоидит• Нет достаточного количества данных для рекомендации скрининга ПРТ у всех ♀
USPSTF: I; доказательность плохая; 2, ØΟΟΟ
• У ♀, являющихся носительницами АТ-ТПО и Ат-ТГ с эутиреозом, определение
уровня ТТГ рекомендуется через 6 месяцев после родов
USPSTF: А; доказательность хорошая; 1, ØØØΟ
• Назначение препаратов L-T4 или йода с целью профилактики ПРТ не
рекомендуется
Strong recommendation, High quality evidence
• Распространенность ПРТ у ♀ с СД 1 типа, с ремиссией болезни Грейвса, с
хроническим вирусным гепатитом значительно выше, чем в общей популяции
• Скрининг ПРТ рекомендуется этим пациенткам через 4 – 8 недель, и 3 – 6
месяцев после родов
USPSTF: В; доказательность умеренная; 2, ØØΟΟ
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2012
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
351.
Послеродовый тиреоидит• Данных, чтобы сделать заключение о наличие ассоциации между
послеродовой депрессией и ПРТ или с носительством Ат к ЩЖ (если ПРТ не
развивается) недостаточно
USPSTF: I; доказательность плохая; 2, ØΟΟΟ
• Тем не менее, гипотиреоз потенциально может быть причиной обратимой
депрессии
• У ♀ с послеродовой депрессией целесообразен скрининг на гипотиреоз и,
при необходимости, соответствующая его коррекция
Strong recommendation, Low quality evidence
1. A. Stagnaro-Green, M. Abalovich, E. Alexander, F. Azizi, J. Mestman, R. Negro, A. Nixon, E.N. Pearce, O.P. Soldin, S.
Sullivan, W. Wiersinga. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid
Disease During Pregnancy and Postpartum. The American Thyroid Association Taskforce on Thyroid Disease During
Pregnancy and Postpartum. // THYROID, Volume 21, Number 10, 2012
2. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
352.
Послеродовый тиреоидитСтадия транзиторного тиреотоксикоза
• Тиреостатики в фазу тиреотоксикоза ПРТ не назначаются
Strong recommendation, Moderate quality evidence
• При наличии симптомов тиреотоксикоза рекомендовано назначение βблокаторов (Пропранолол, Метопролол) в min дозах
• Лечение обычно продолжается несколько недель
Strong recommendation, Moderate quality evidence
• После окончания азу тиреотоксикоза ПРТ рекомендуется исследование
уровня ТТГ каждые 4 – 8 недель, или при появлении новых симптомов
- Скрининг фазы гипотиреоза
Strong recommendation, Moderate quality evidence
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
353.
Послеродовый тиреоидитСтадия транзиторного гипотиреоза
• Лечение препаратами L-T4 назначается если:
- Уровень ТТГ ≥ 10,0 мЕд/л
- Есть симптомы гипотиреоза
- Планируется беременность или кормит грудью
• Если выбрана тактика наблюдения:
- Контроль уровня ТТГ каждые 4 – 8 недель до достижения эутиреоза
Weak recommendation, Moderate quality evidence
• Возможна отмена лечения препаратами L-T4 через 12 месяцев
• Лечение должно быть продолжено, если ♀ планирует беременность, или
уже беременная
Weak recommendation, Moderate quality evidence
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
354.
Послеродовый тиреоидит• У ♀ с ПРТ в анамнезе риск развития стойкого гипотиреоза в
ближайшие 5 — 10 лет значительно
• У них рекомендуется ежегодное определение уровня ТТГ
Strong recommendation, High quality evidence
1. Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ,
Peeters R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of
Thyroid Disease during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
355.
Лечение и наблюдение ♀ с ПРТФаза тиреотоксикоза
Симптомы (нет)
Лечения не требуется
Повторное исследование
через 4-6 нед или лечение при
появлении симптомов
Симптомы (+++)
Пропранолол в стартовой
дозе 10-20 мг 1-0-1-0
Эутиреоз
Контроль уровня ТТГ каждые 2 месяца в течение
года после родов
Фаза гипотиреоза
Лечение препаратами LT4
Симптомы (+)
Кормление грудью
Планируется беременность
Длительность гипотиреоза > 6 мес.
Без лечения
Симптомы (-)
Длительность
гипотиреоза < 6 мес.
Продолжение лечения LT4 в течение 6-12 мес
Попытка снизить дозу в 2 раза с контролем уровня ТТГ через 6-8 нед
Не отменять лечение LT4, если ♀ кормит грудью, планирует беременность,
или беременная
Ежегодное исследование уровня ТТГ эутиреоидным ♀, перенесшим ПРТ
356.
Неуточненные вопросы• Нет достаточного количество достоверных данных рекомендовать
за и против исследования уровня ТТГ, как скрининг, всем
беременным в I триместре
No recommendation, Insufficient evidence
• Нет достаточного количество достоверных данных рекомендовать
за и против исследования уровня ТТГ, как скрининг, за исключением
♀, планирующим ВРТ и с «+» АтТПО
No recommendation, Insufficient evidence
• Всеобщие скрининг низкого уровня свТ4 во времени не
рекомендуется
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg
P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of Thyroid Disease during
Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
357.
Неуточненные вопросы• Нет достаточного количество достоверных данных рекомендовать за и против
исследования уровня ТТГ, как скрининг, всем беременным в I триместре
No recommendation, Insufficient evidence
• Нет достаточного количество достоверных данных рекомендовать за и против
исследования уровня ТТГ, как скрининг, за исключением ♀, планирующим ВРТ
и с «+» АтТПО
No recommendation, Insufficient evidence
• Всеобщий скрининг низкого уровня свТ4 во времени не рекомендуется
Weak recommendation, Moderate quality evidence
• При первом обращении во поводу беременности все ♀ должны быть
проконсультированы (вербальный контакт): оценка жалоб, анамнеза, прием
препаратов L-T4, тиреостатиков
Strong recommendation, High quality evidence
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg
P, Lazarus JH, Mandel SJ, Peeters R, Sullivan S. 2016 Guidelines of the American
Thyroid Association for the Diagnosis and Management of Thyroid Disease during
Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
358.
Рекомендации• Все ♀, планирующие беременность, беременные, при первом обращении, должны
пройти клиническое обследование
При выявлении какого-либо фактора риска, рекомендуется исследование уровня ТТГ
• ♀ с нарушениями функции ЩЖ в анамнезе, или с соответствующими клиническими
проявлениями
• ♀ с «+» Ат к ЩЖ и зобом
• ♀ с облучением головы и шеи, хирургическими вмешательствами на шее в анамнезе
• Возраст> 30 лет
• ♀ с СД тип 1. и с другими аутоиммунными заболеваниями
• ♀ с бесплодием, СА и преждевременными родами в анамнезе
• Многоплодные беременности в анамнезе (≥2)
• ♀ с отягощенной наследственность по аутоиммунным заболеваниям и заболеваниям
ЩЖ
• Морбидное ожирение (ИМТ ≥ 40 кг/м2)
• Принимавшие Амиодарон, препараты Лития и Рентгеноконтрастные вещества в
анамнезе
• Эндемичный район по дефициту йода (средний и тяжелый)
Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman W, Laurberg P, Lazarus JH, Mandel SJ, Peeters
R, Sullivan S. 2016 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease
during Pregnancy and the Postpartum. Thyroid. 2017 Jan 6. doi: 10.1089/thy.2016.0457
359.
Скрининг дисфункции ЩЖ в I триместреТТГ
+ АтТПО, если ТТГ 2,5 – 10,0 мЕ/л
• ТТГ < 0,1
• Установка причины
тиреотоксикоза
• ТТГ > 0,1 и ≤ 2,5
• Норма
• Продолжить прием
KI 250 мкг
Субклинический гипотиреоз
• ТТГ >2,5 и ≤ 10,0
• свТ4 N
Манифестный гипотиреоз
Лечение препаратами LT4 + KI? 250 мкг
• ТТГ > 10,0
• свТ4 N или
Подбор дозы LT4 до достижения цели
Цель: ТТГ ≤ 2,5 I триместр, ≤ 3,0 II триместр
Мониторинг ТТГ каждые 4 недели
Исследование уровня ТТГ и свТ4 через
6 недель после родов
360.
Кафедра эндокринологии и диабетологииФДПО ФГАОУ ВО РНИМУ им. Н.И. Пирогова
Отделение эндокринологии с кабинетами
“Диабетической стопы” и “Нарушений дыхания во сне”
ЦКБ с Поликлиникой УДП РФ
Большое спасибо за внимание!
Рагозин Антон Константинович
a_ragozin@mail.ru
+7 925 5023146


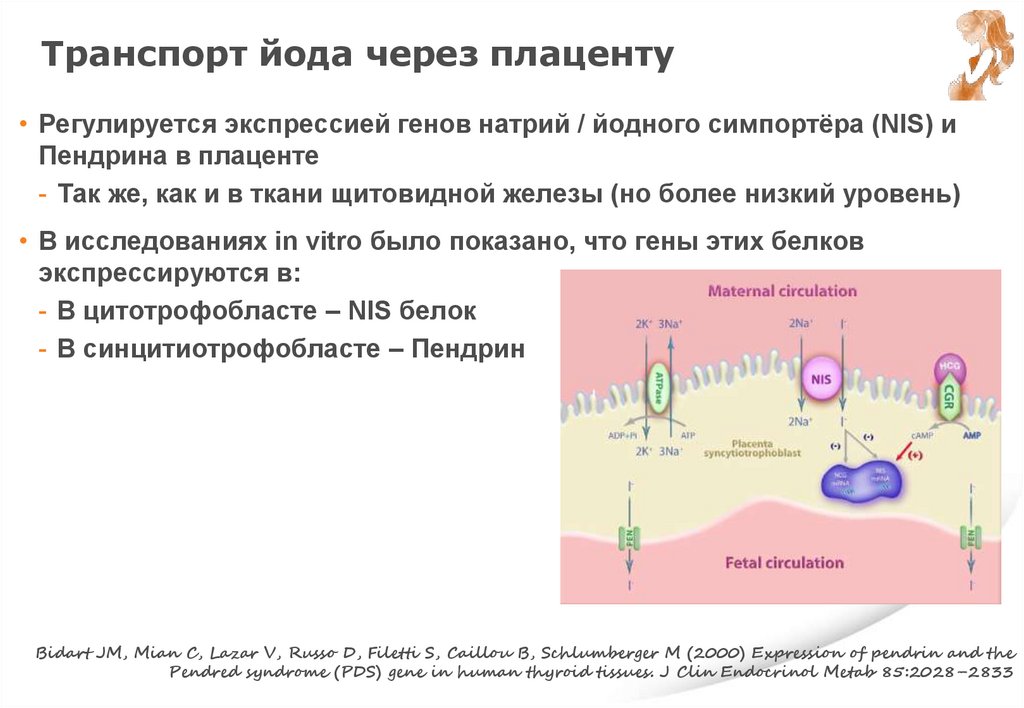
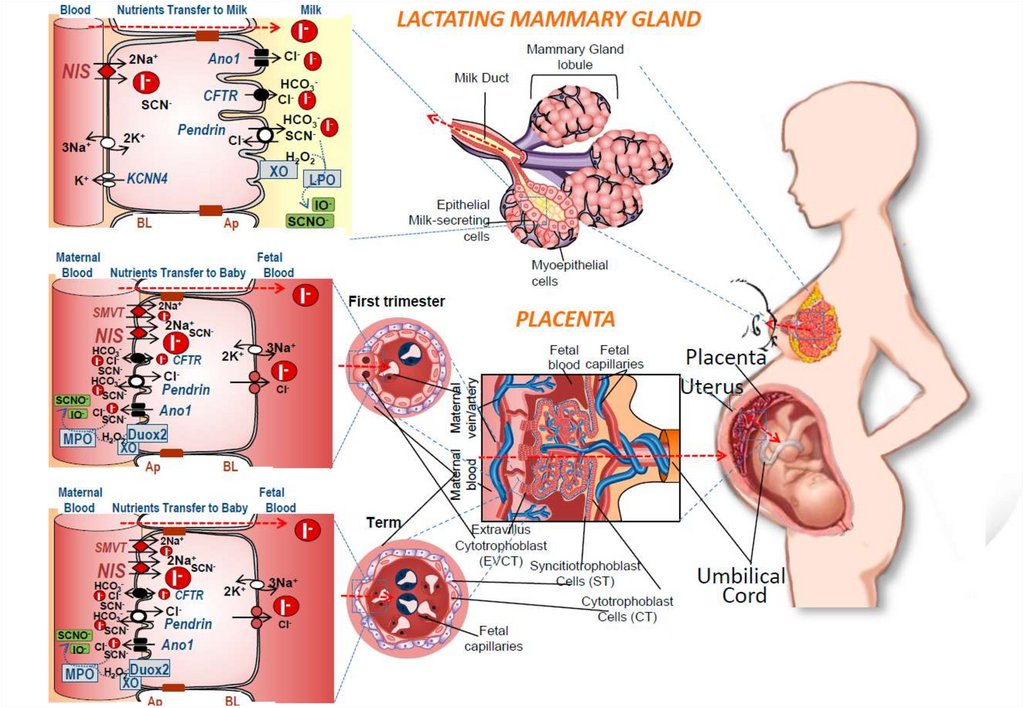






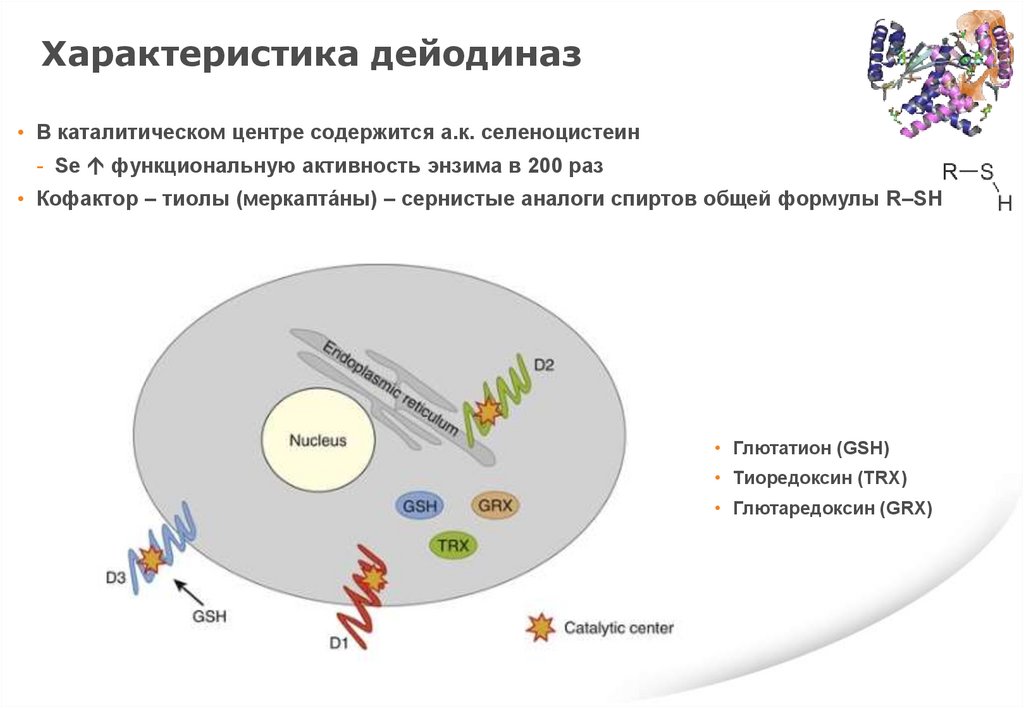











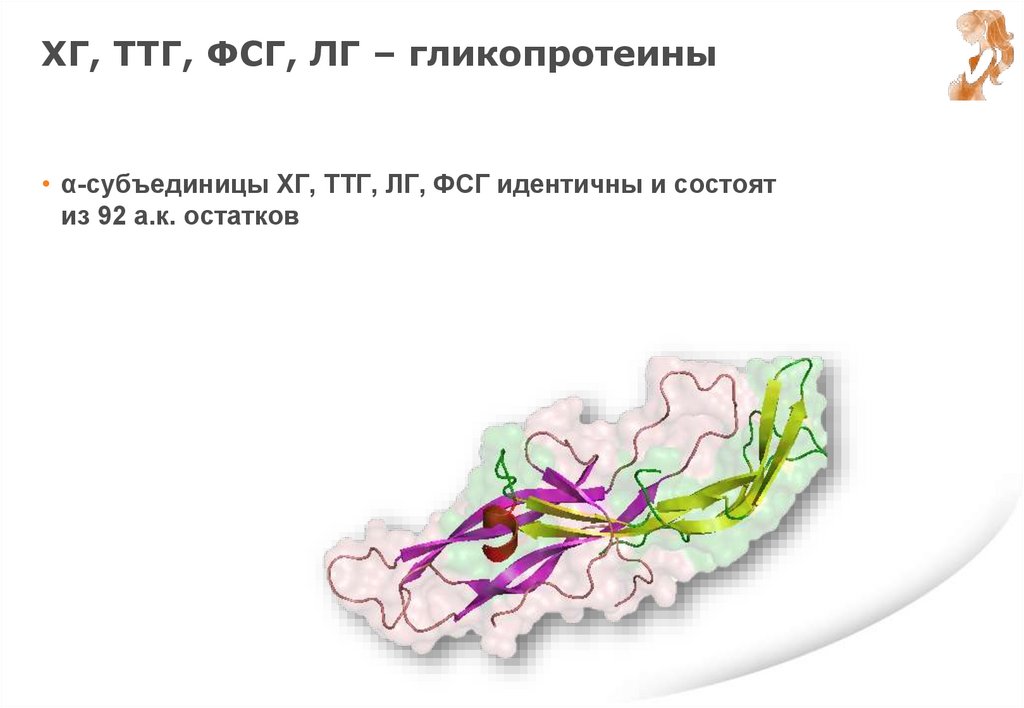





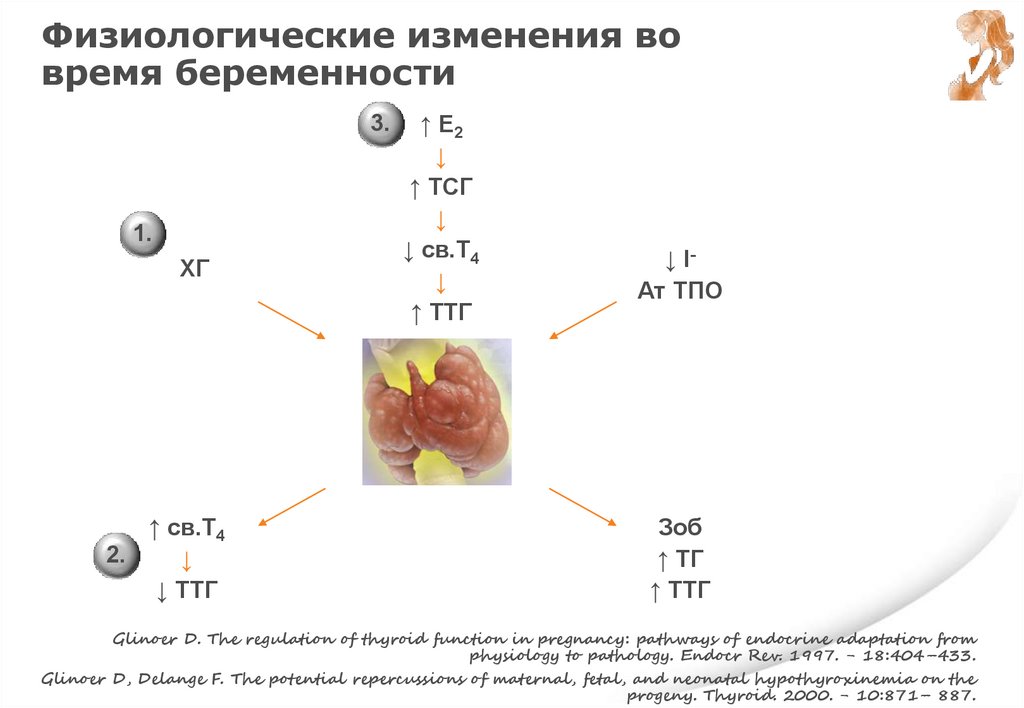




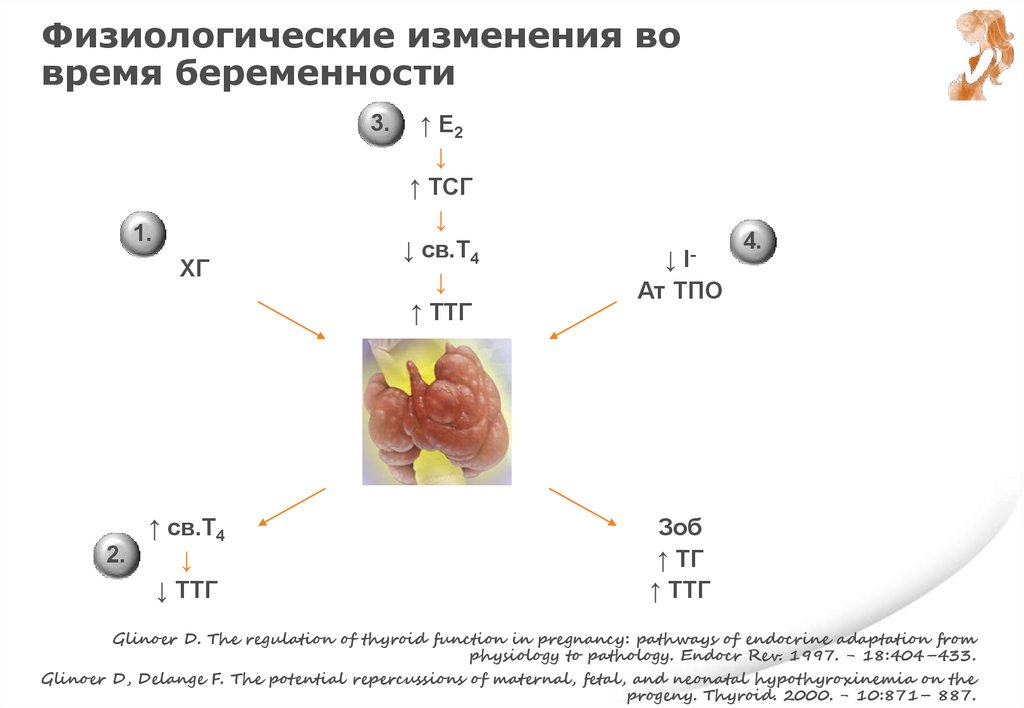











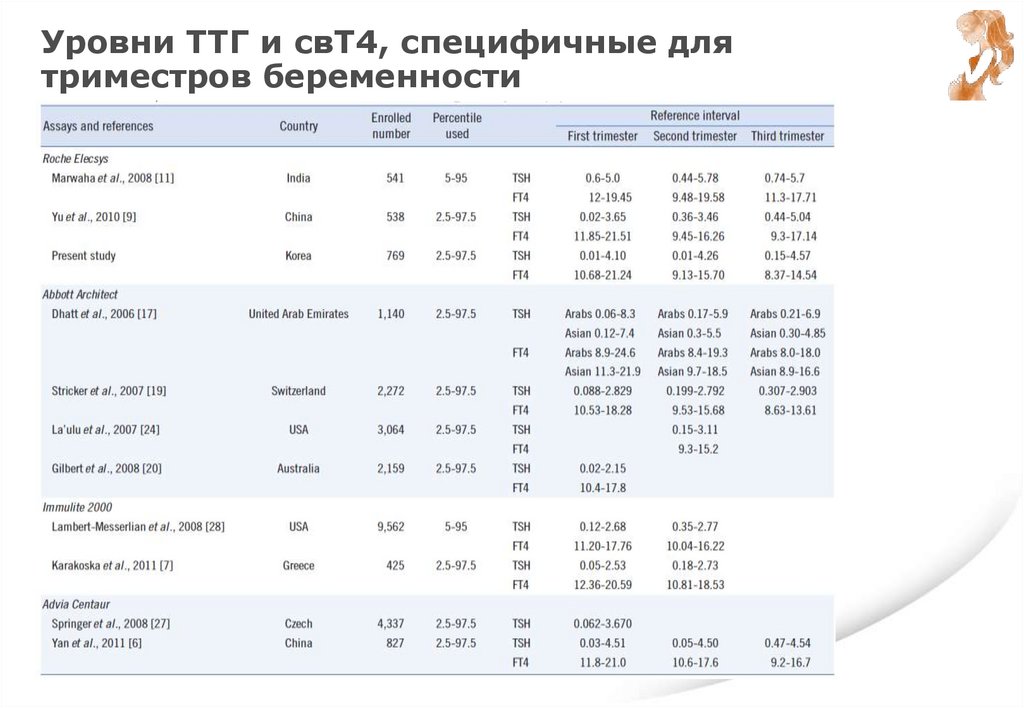






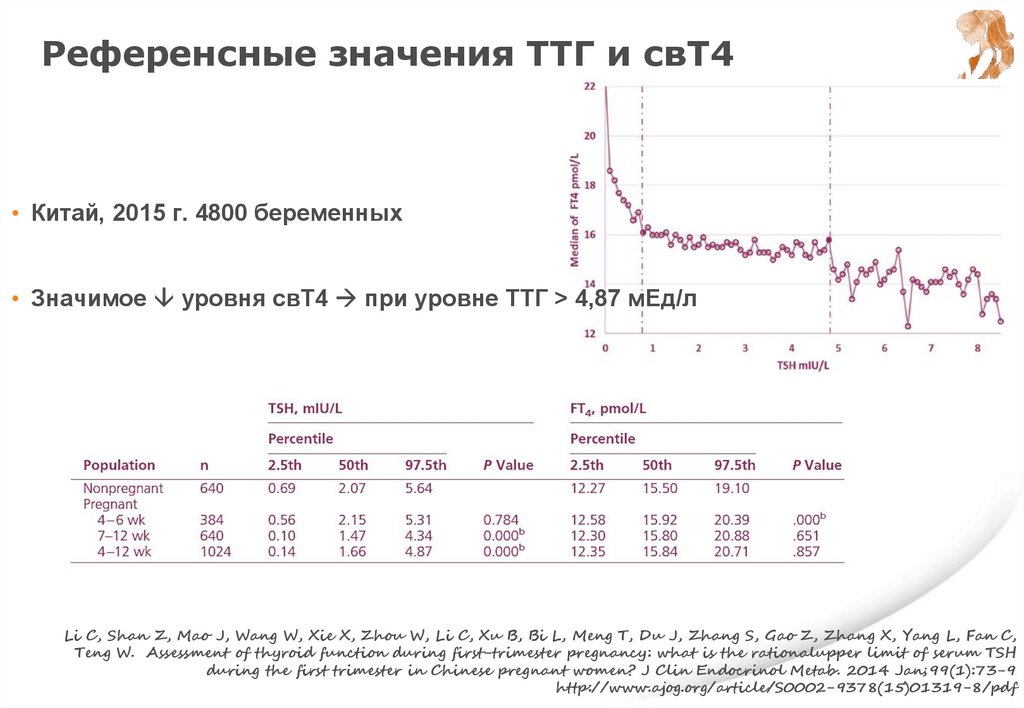
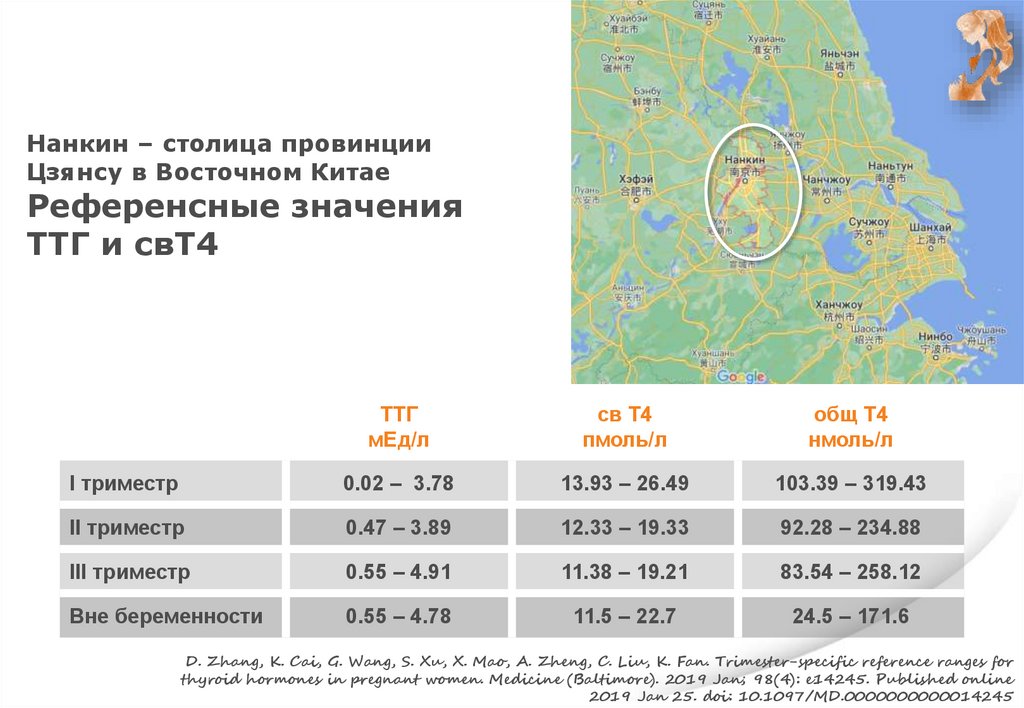





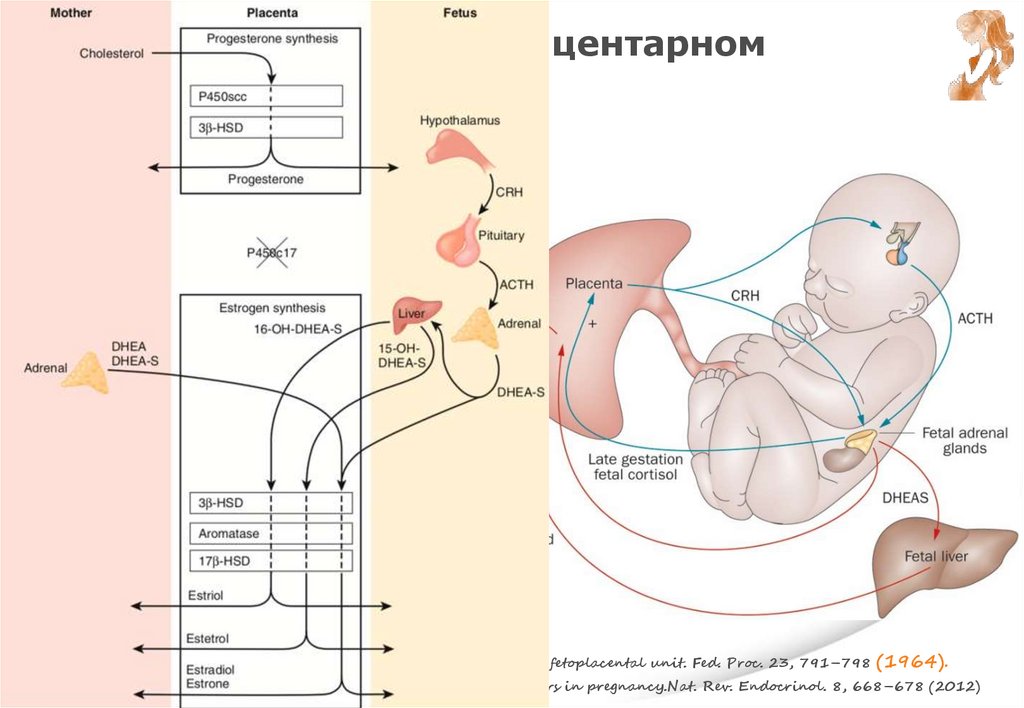



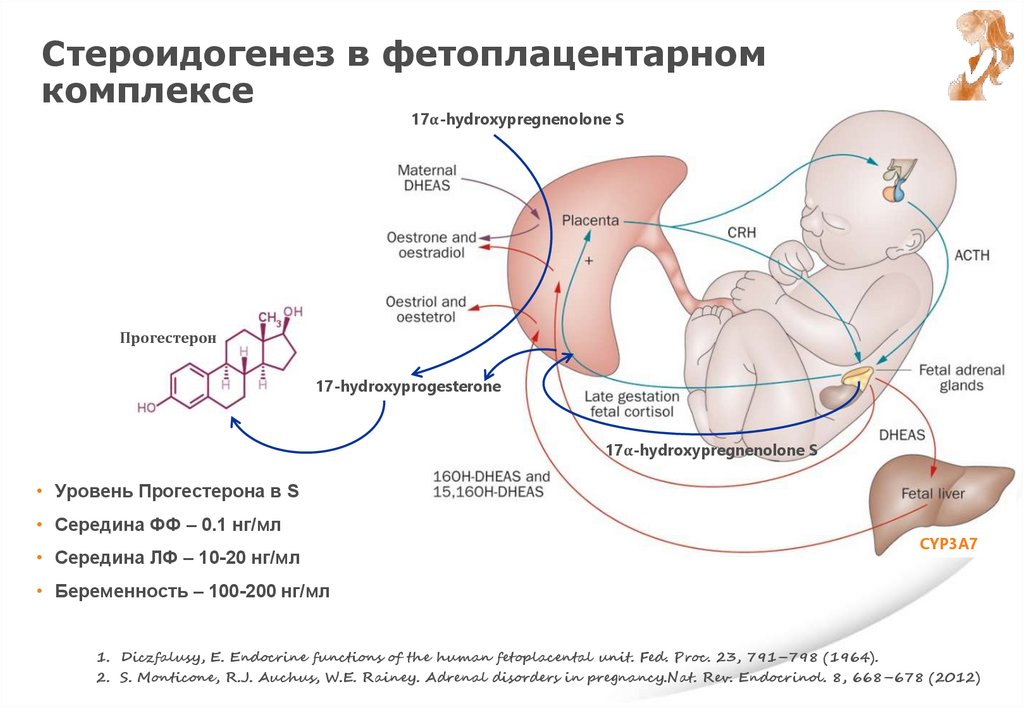
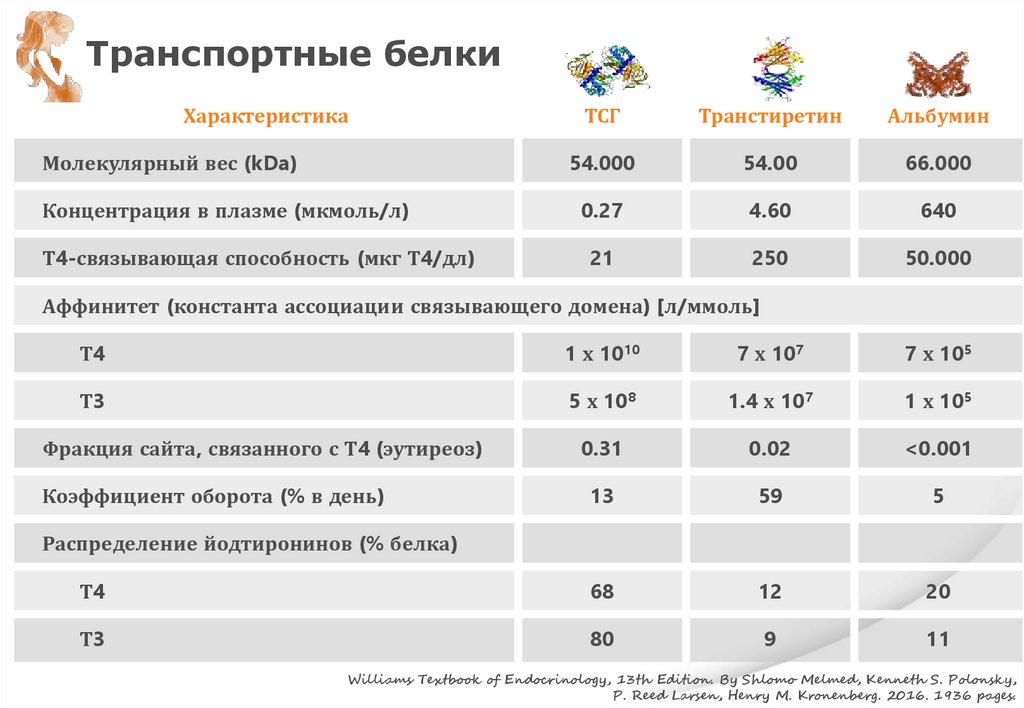




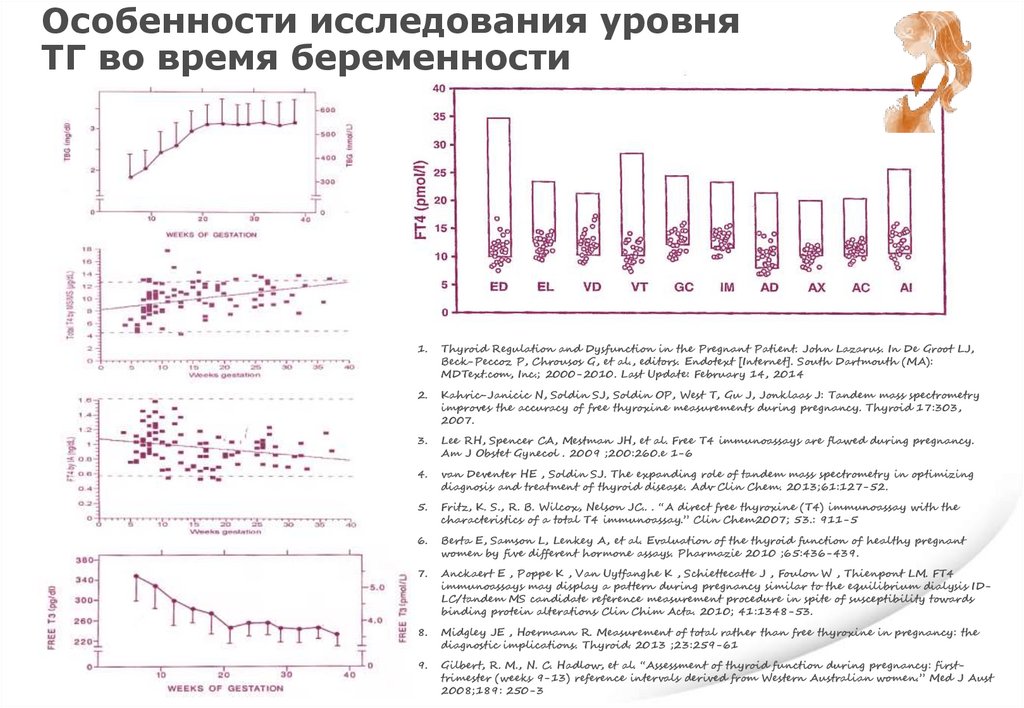

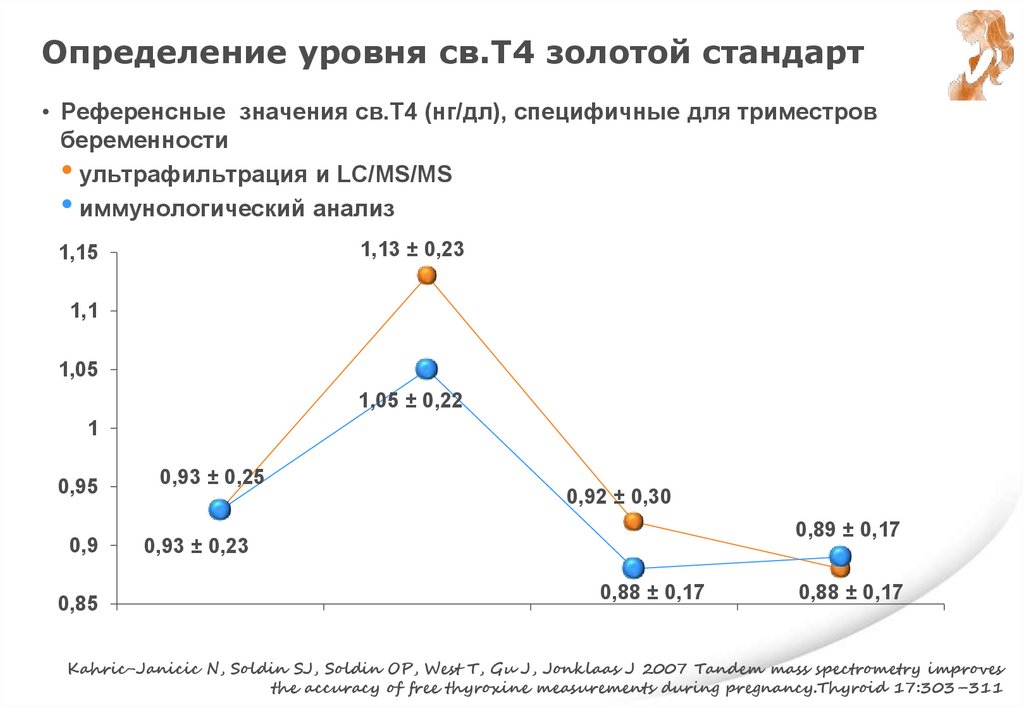


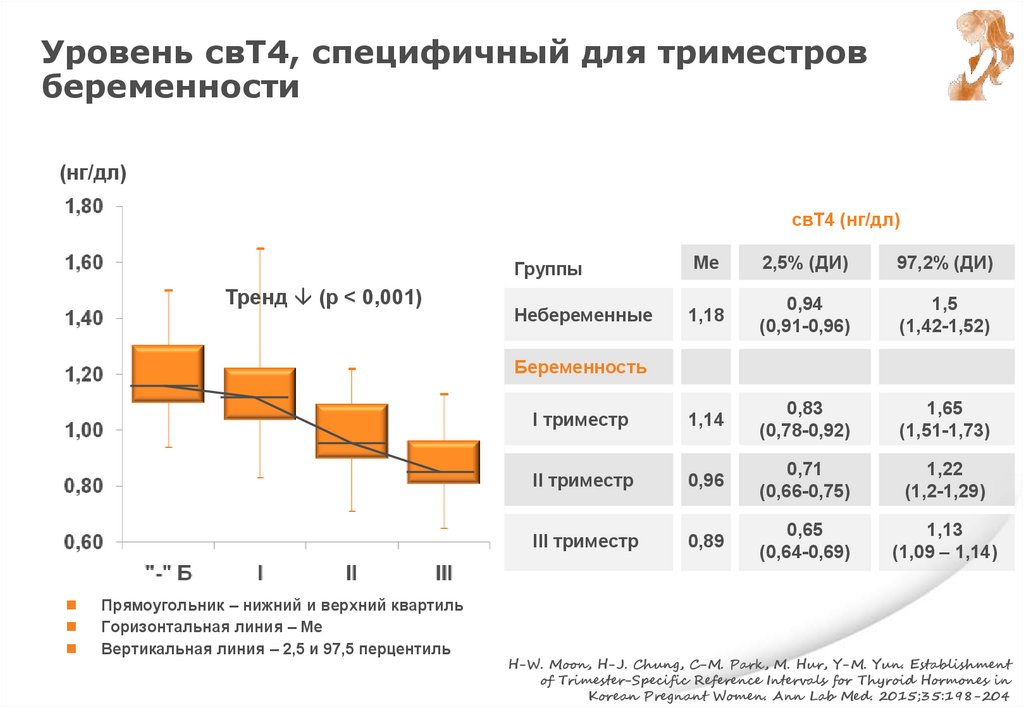

























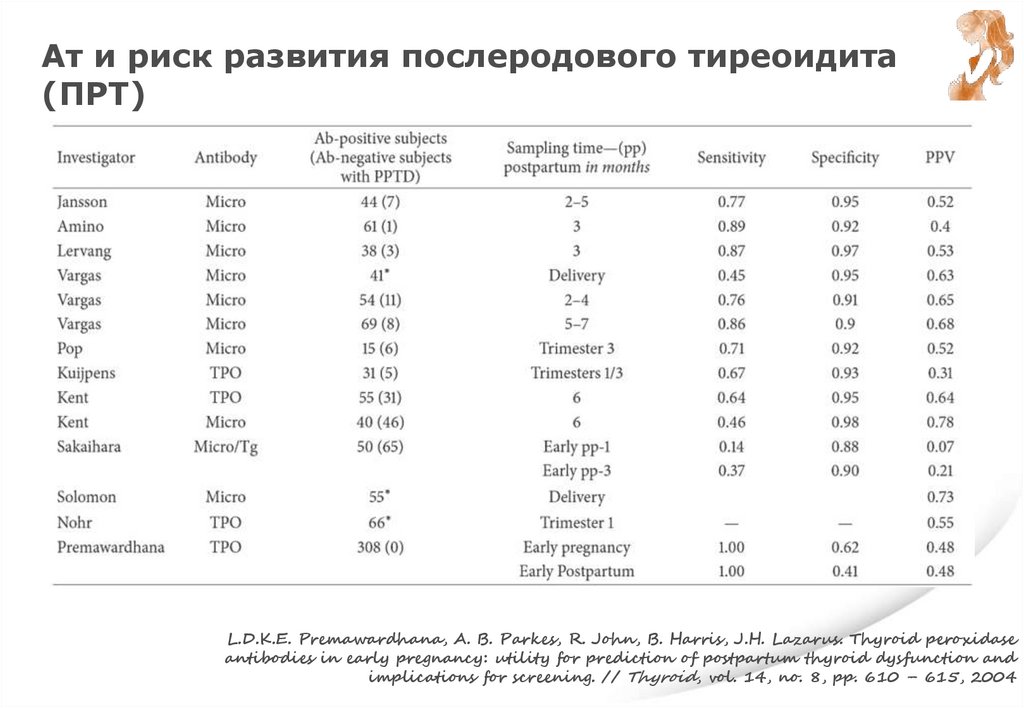













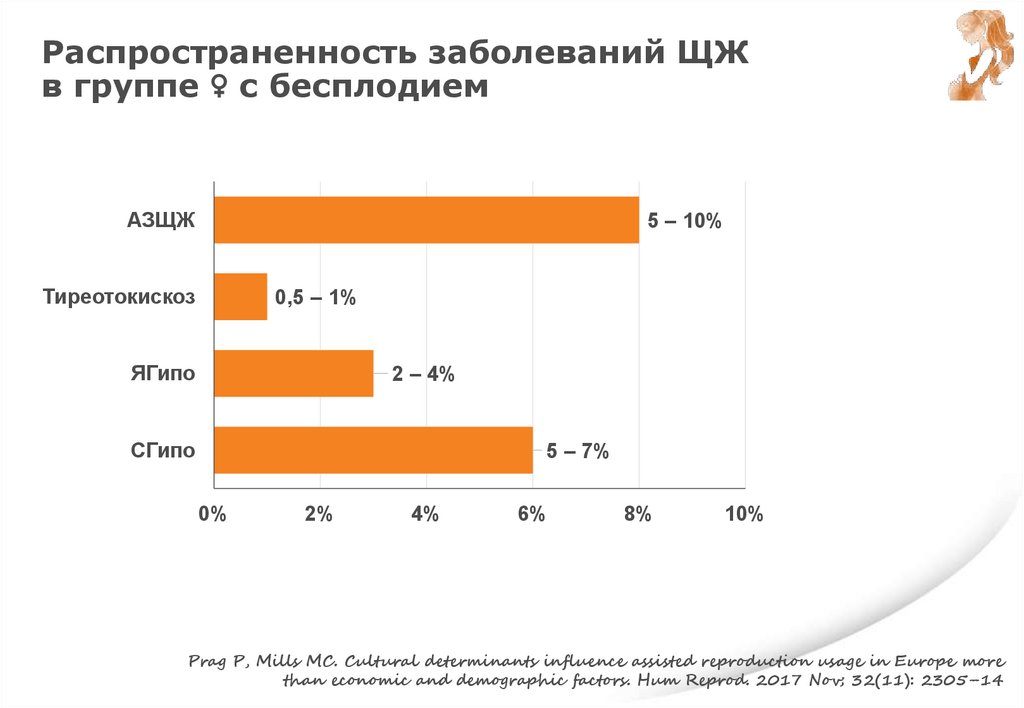


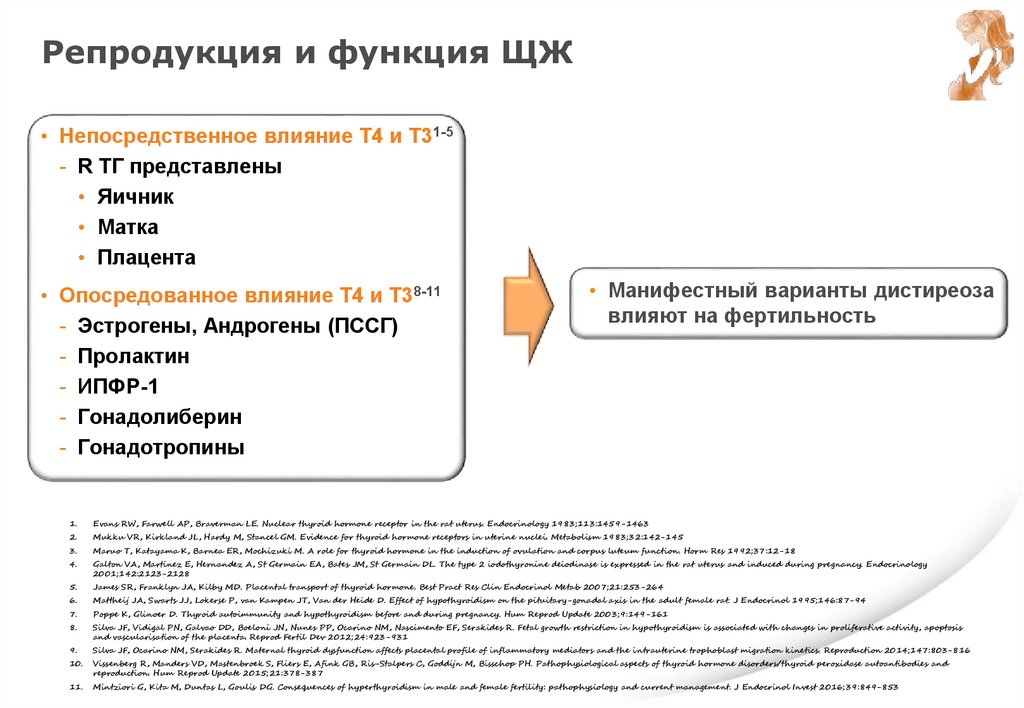




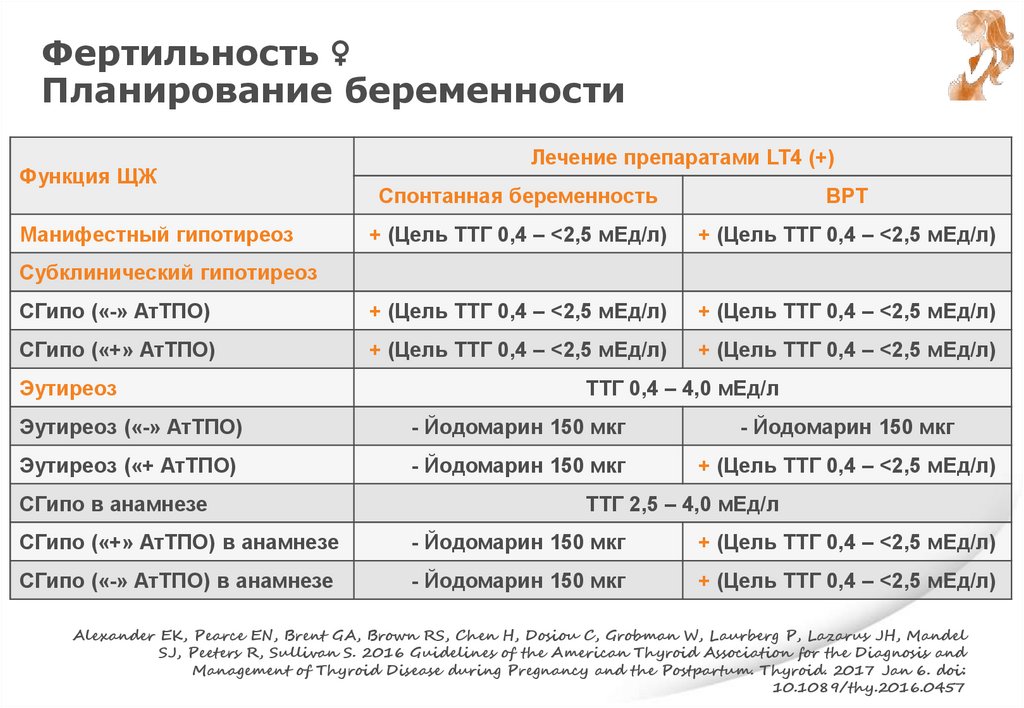



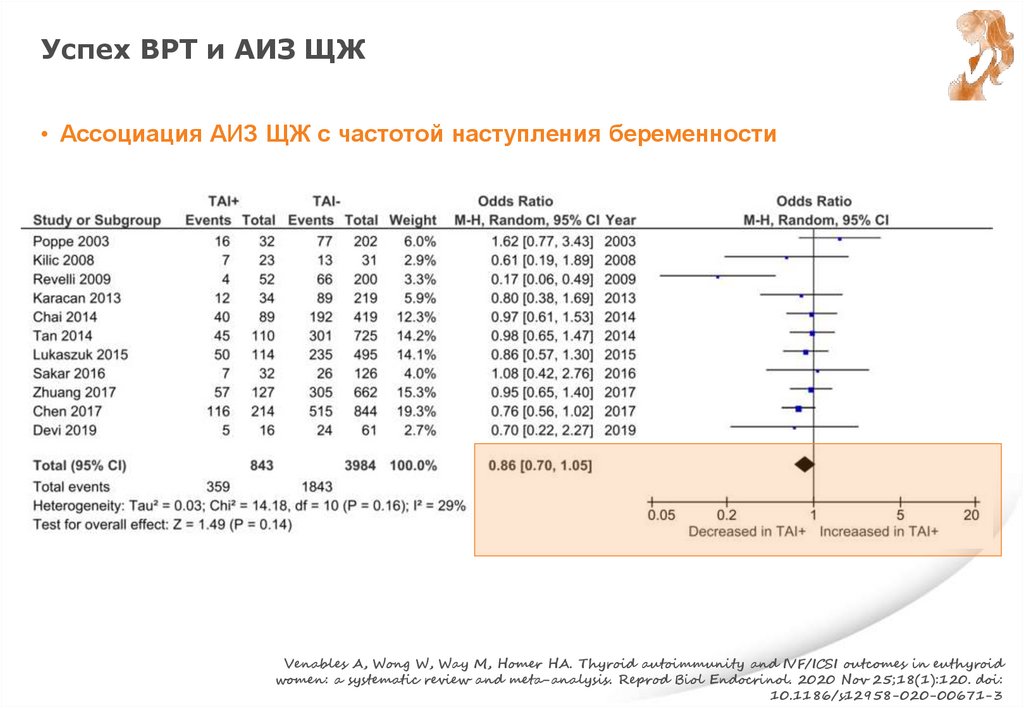
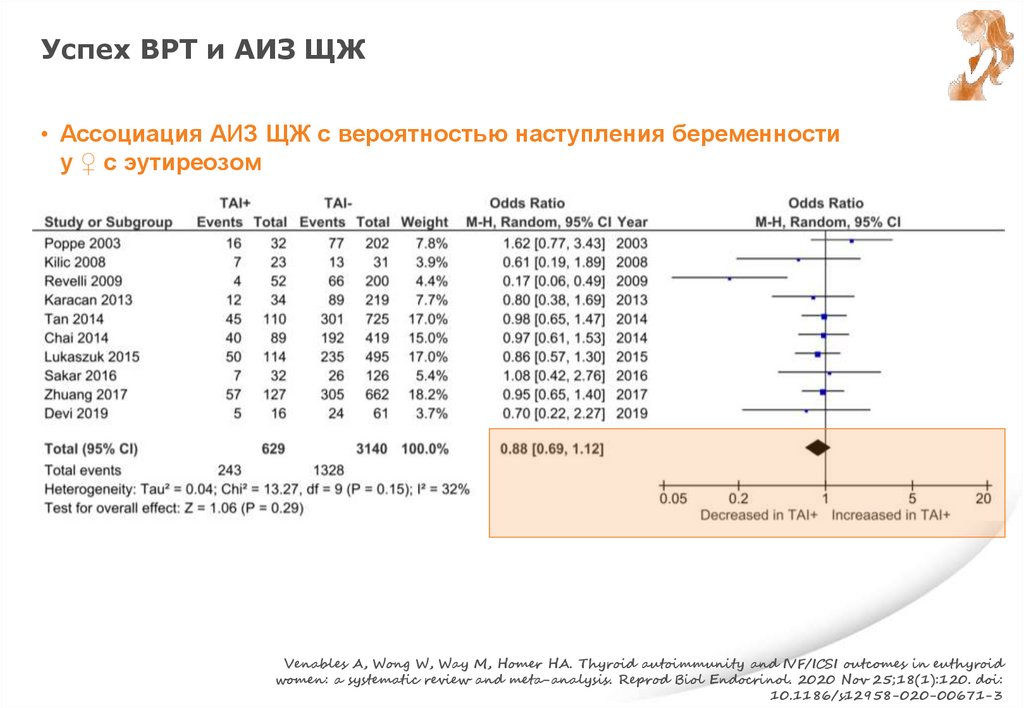


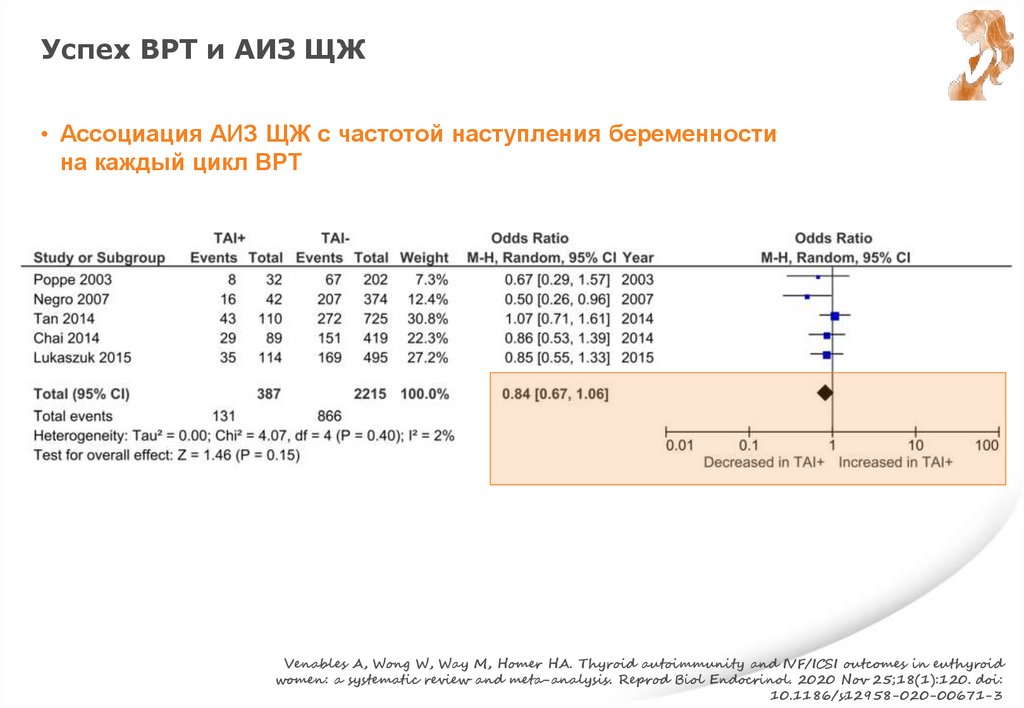







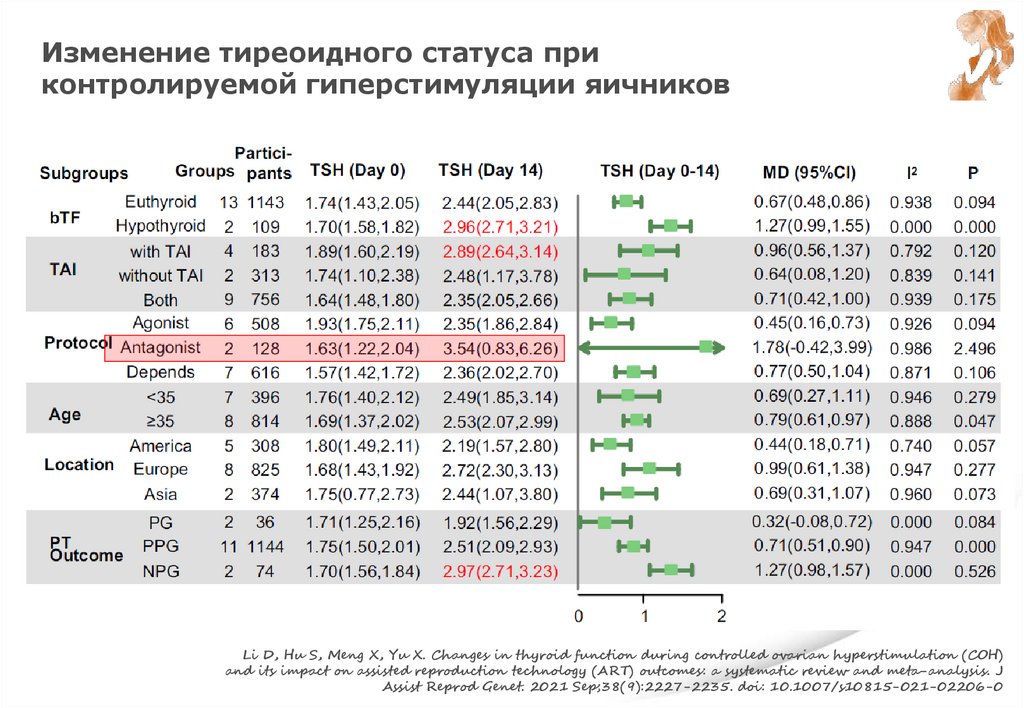








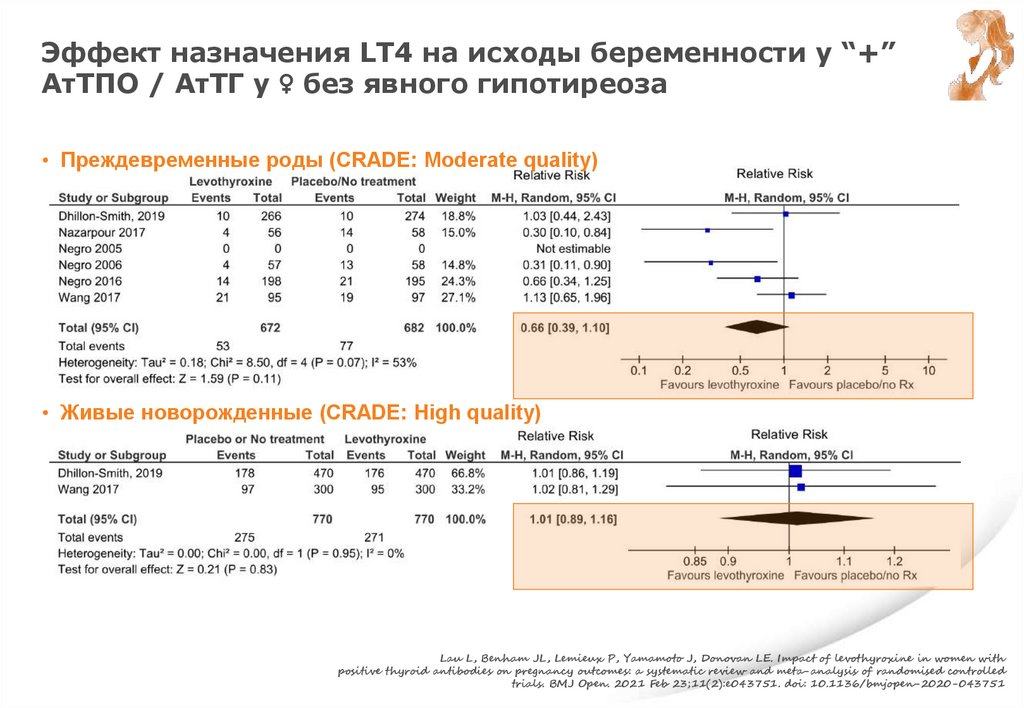











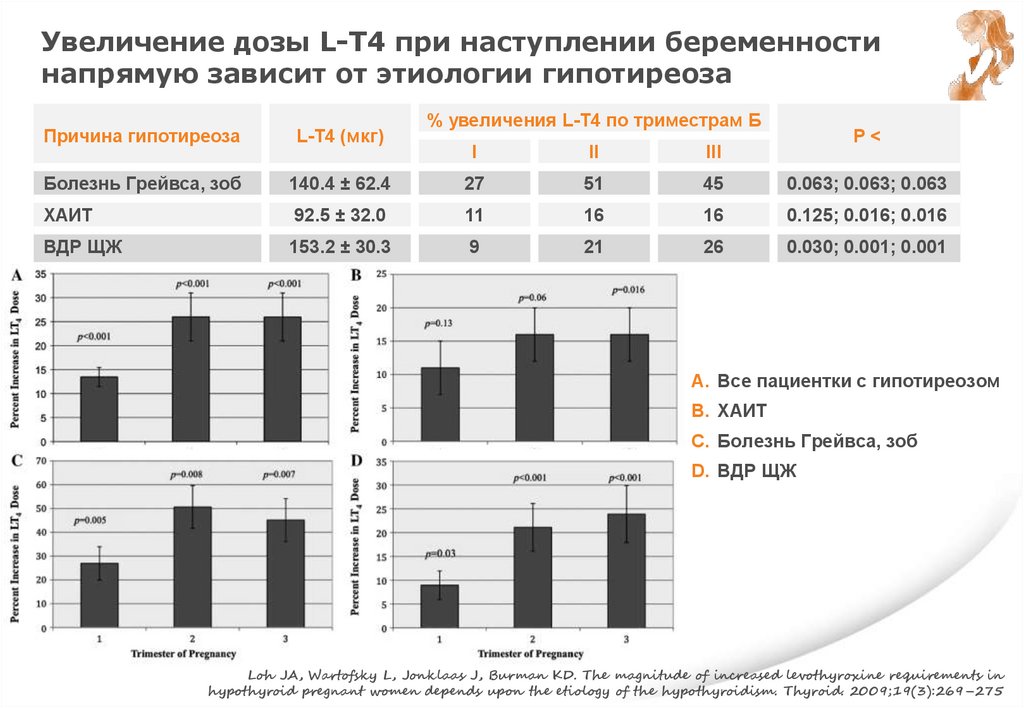















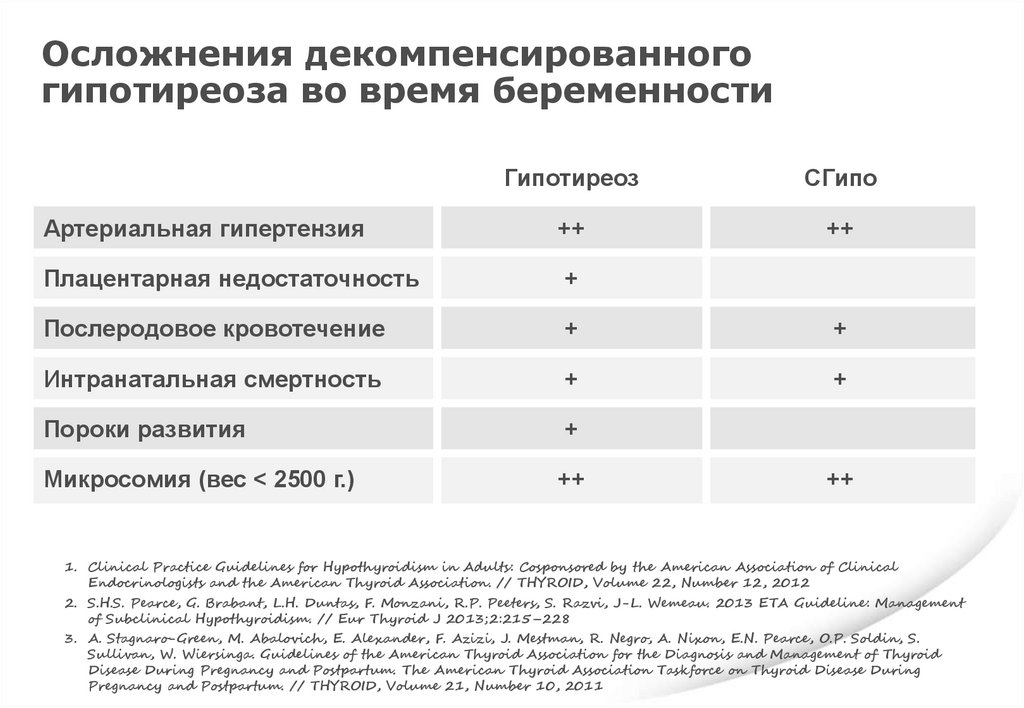














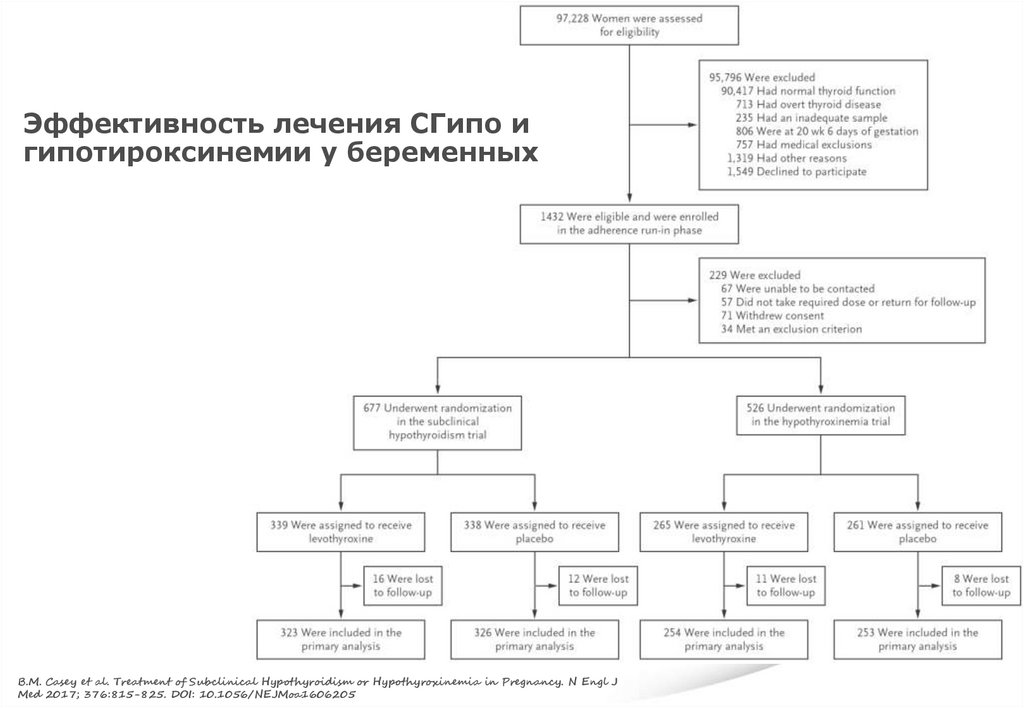


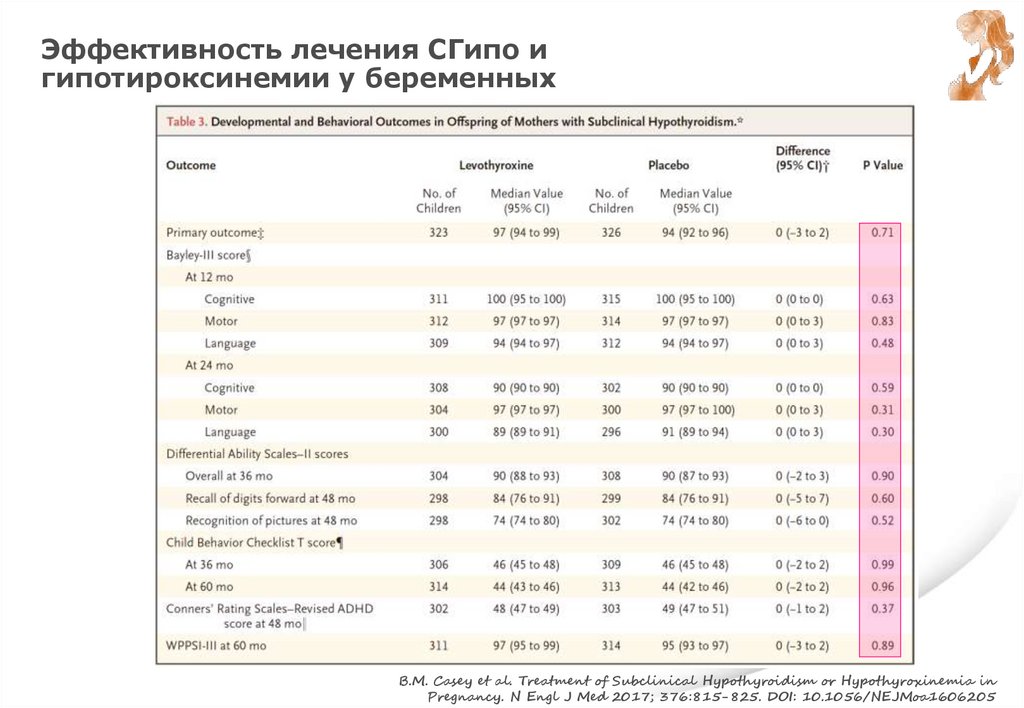
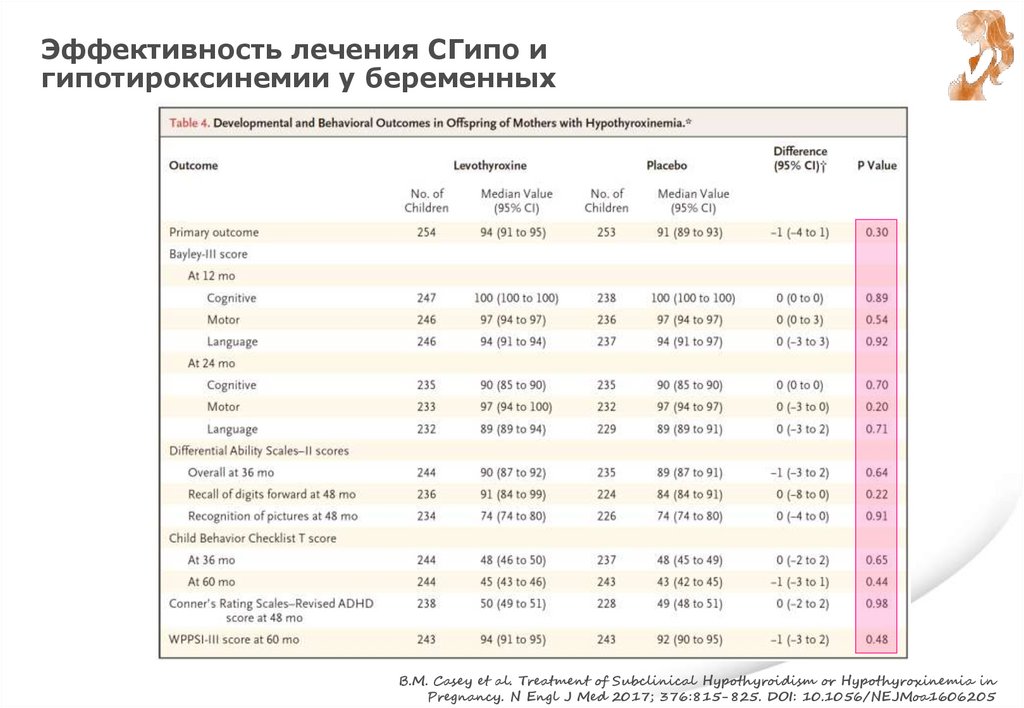





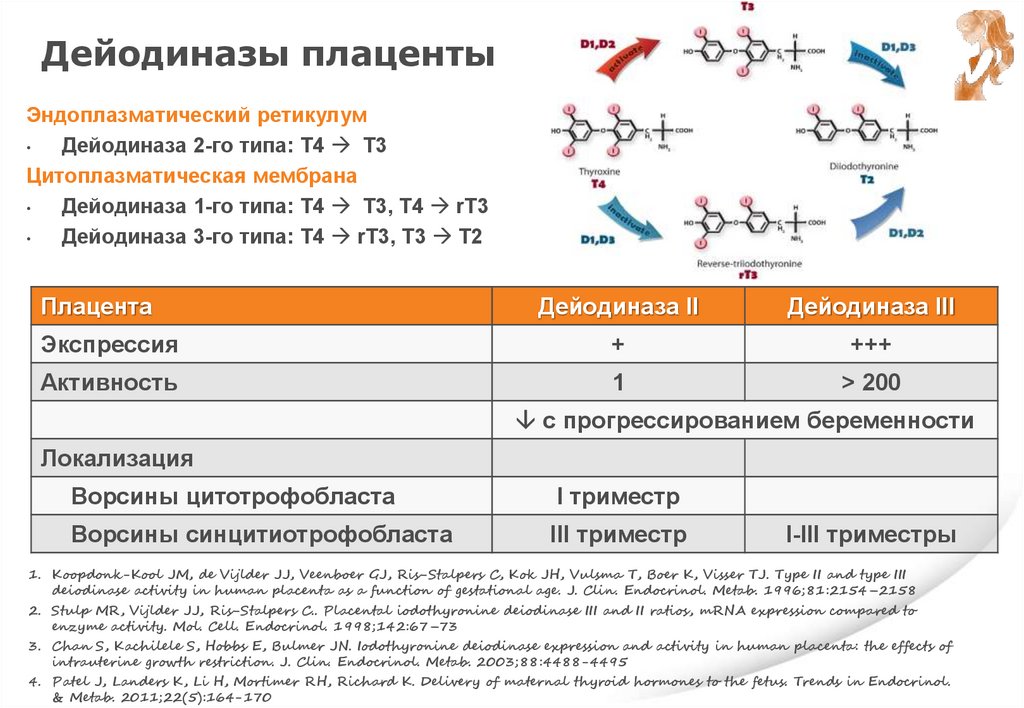





























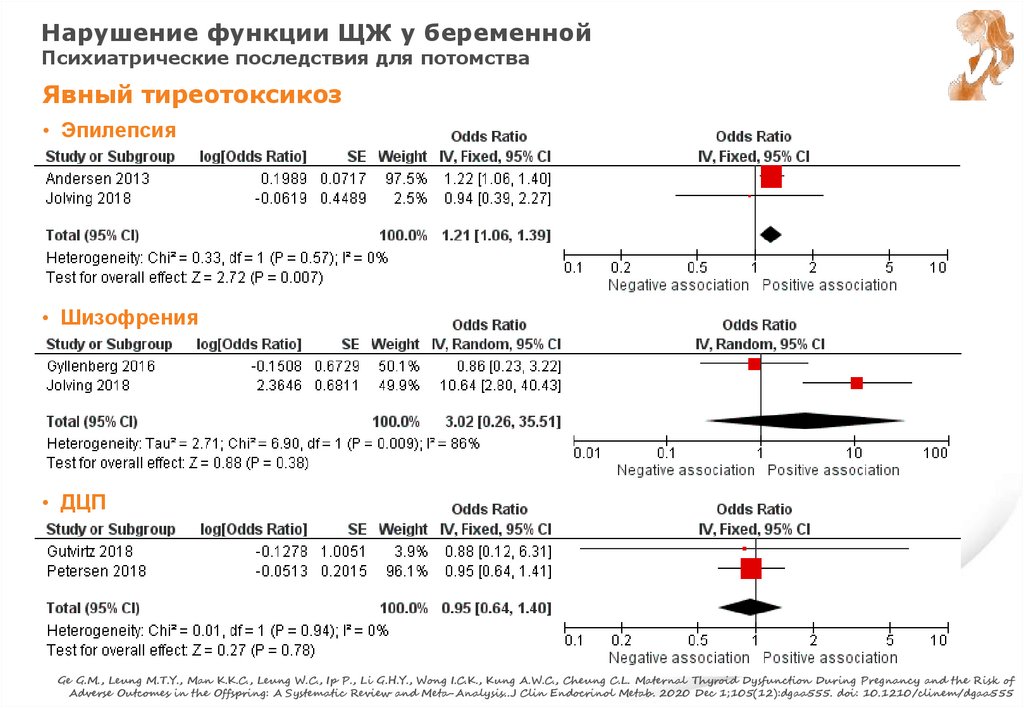







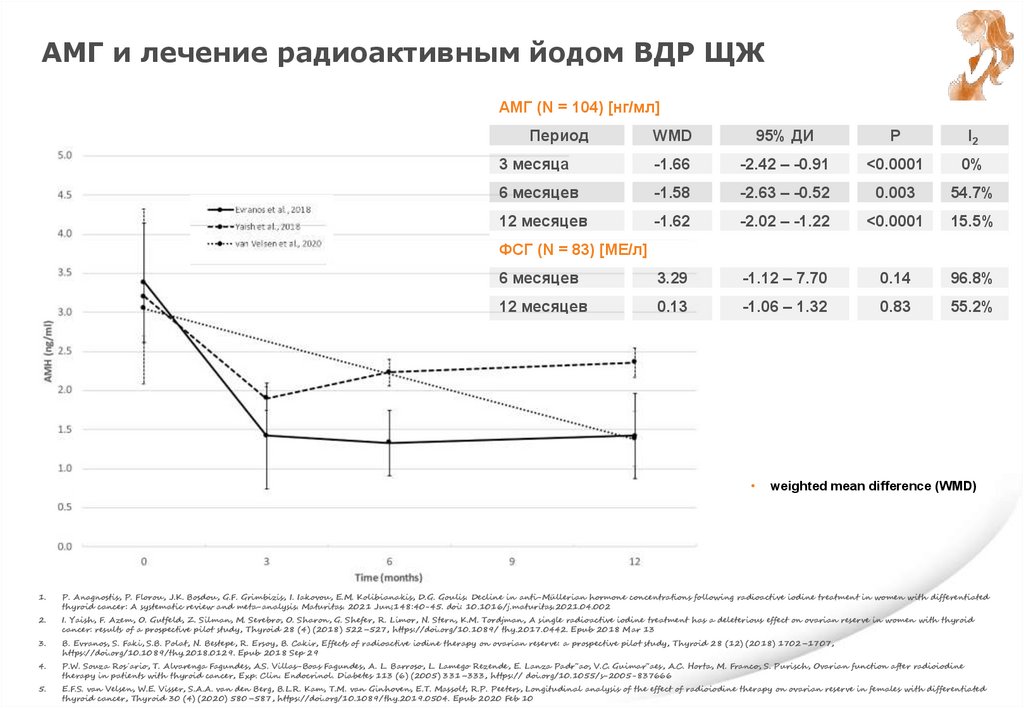















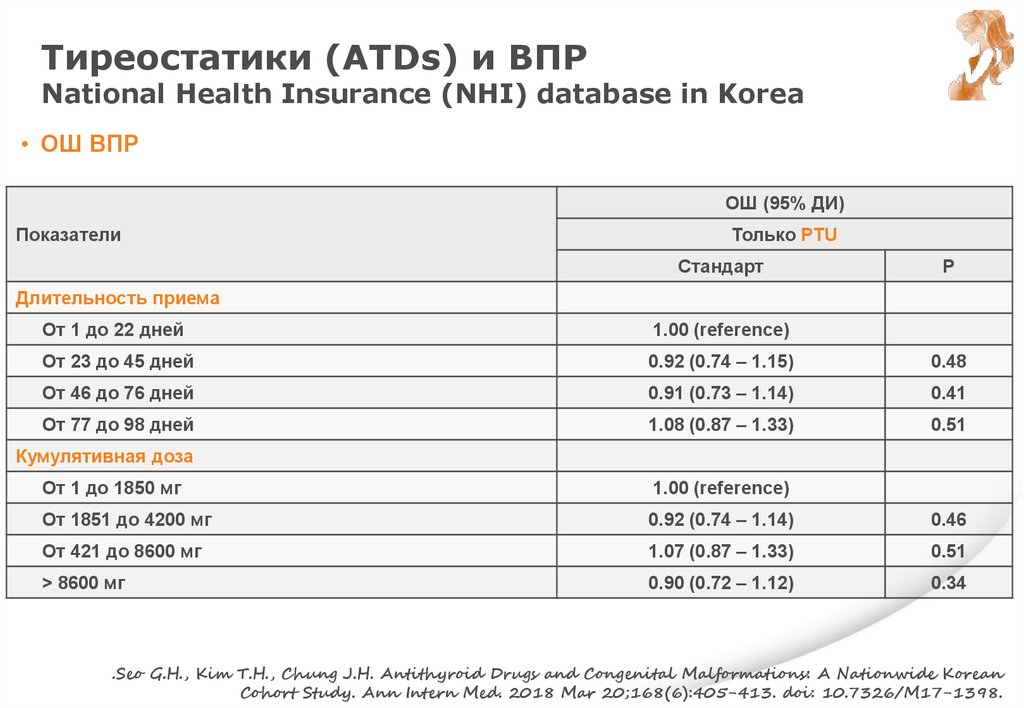
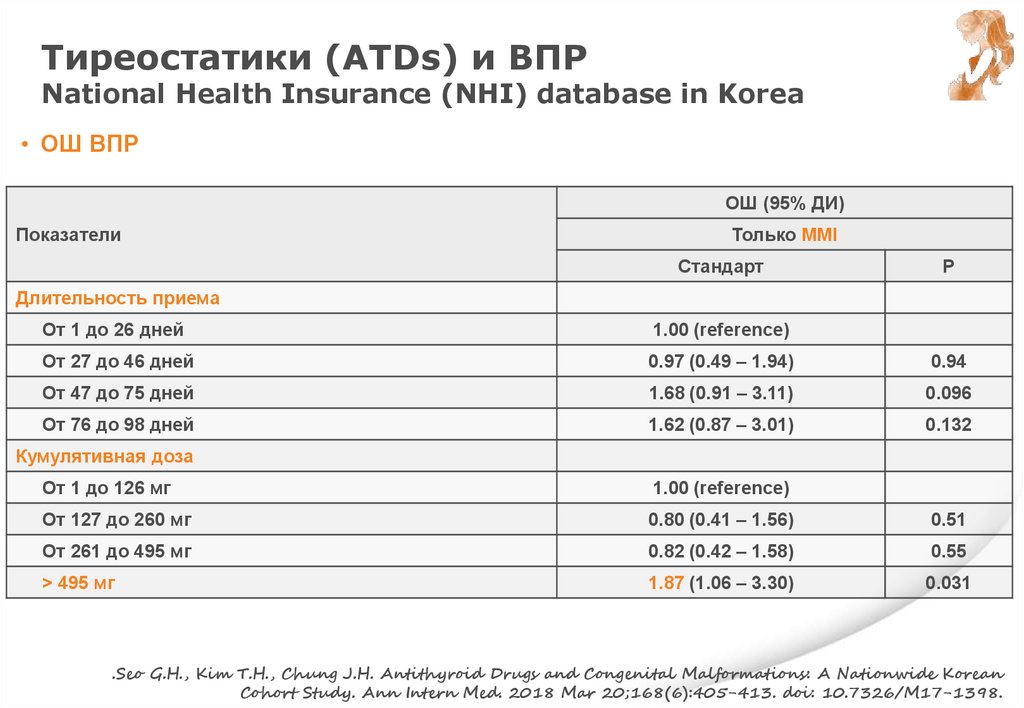














































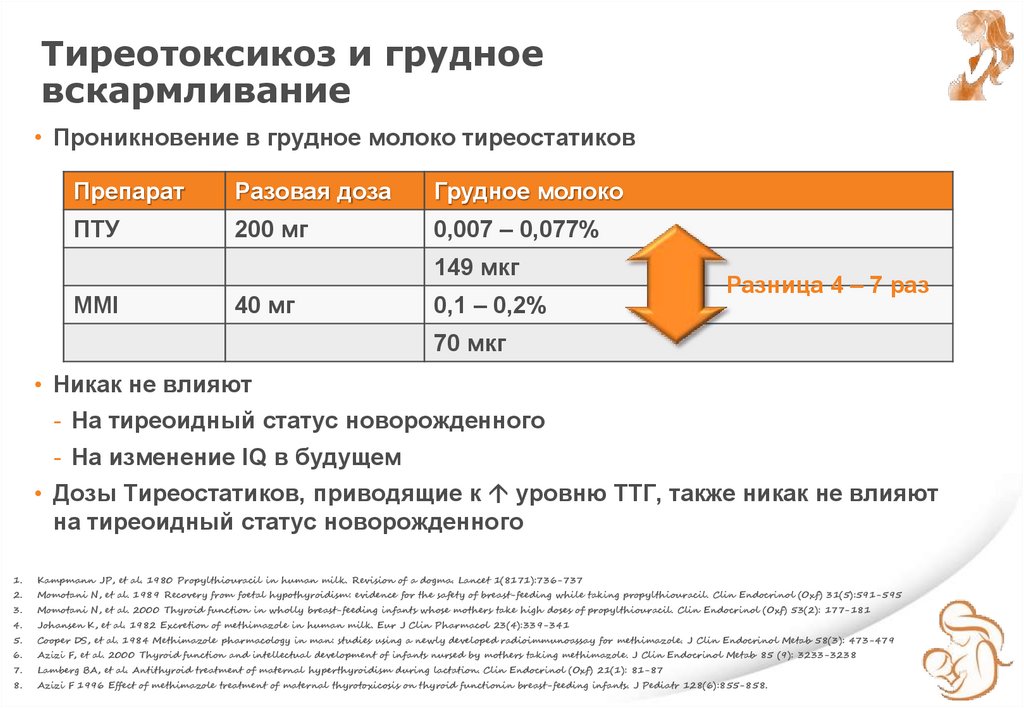




















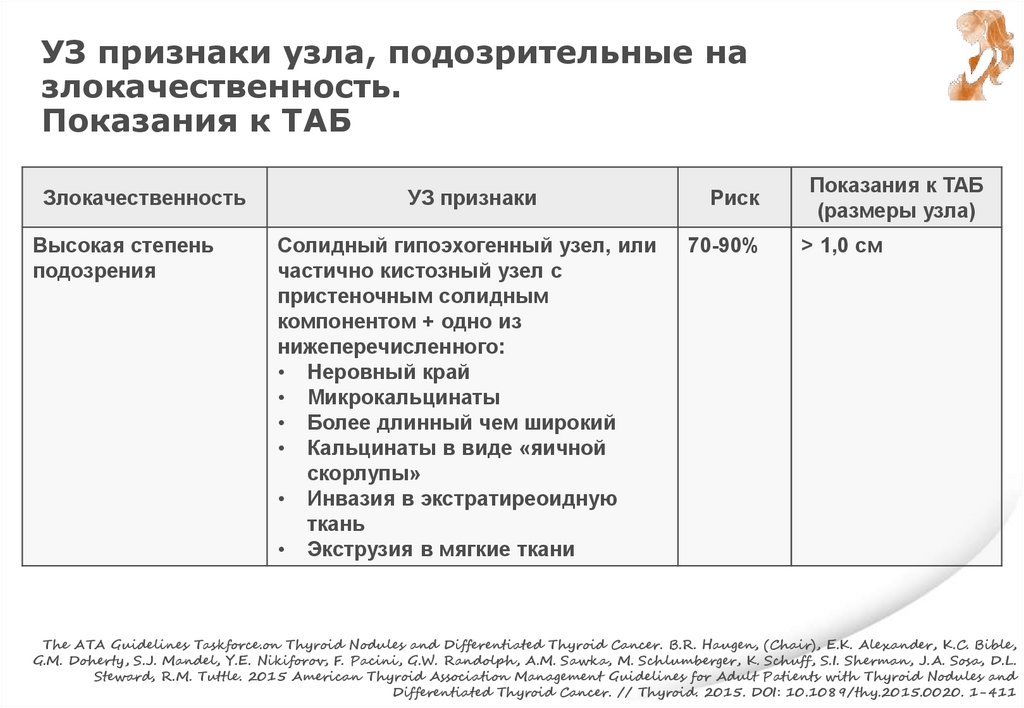














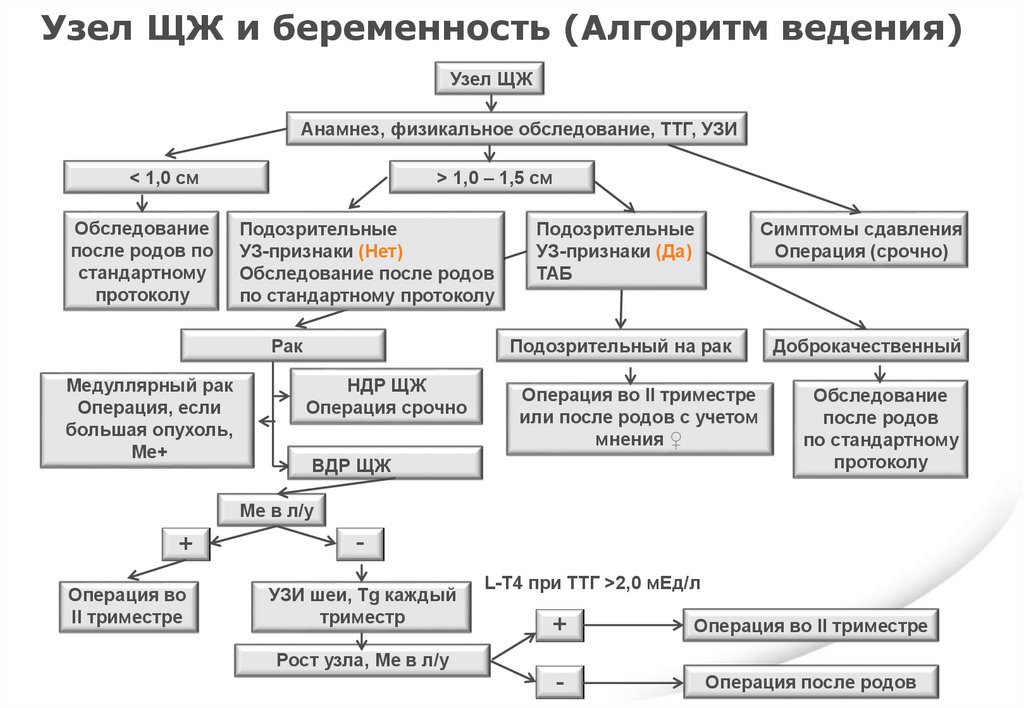







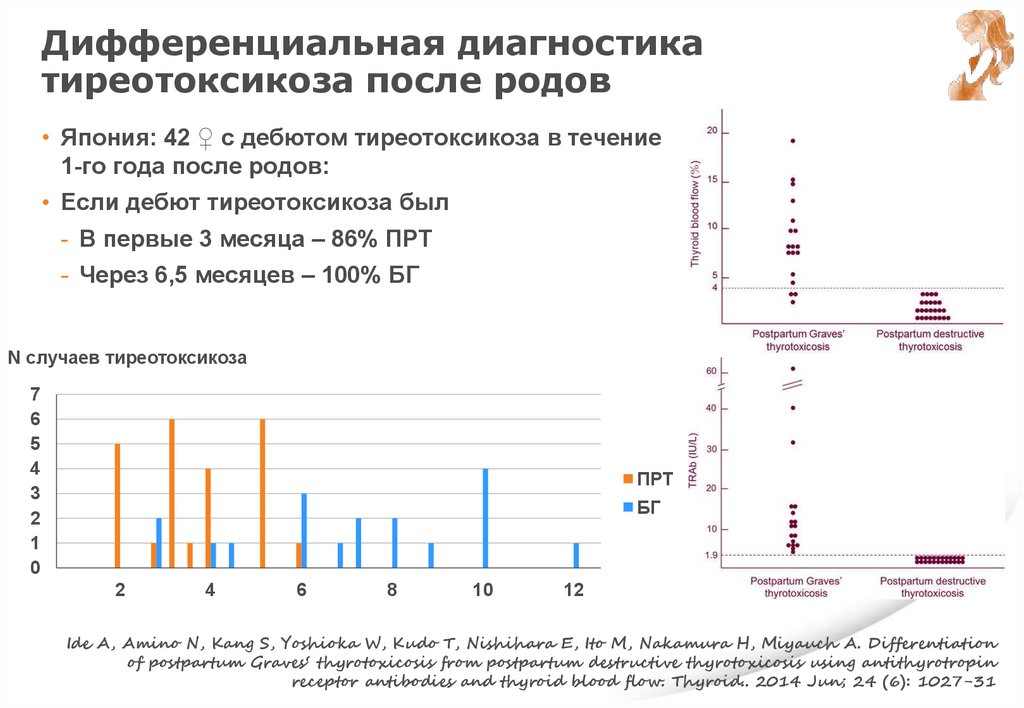






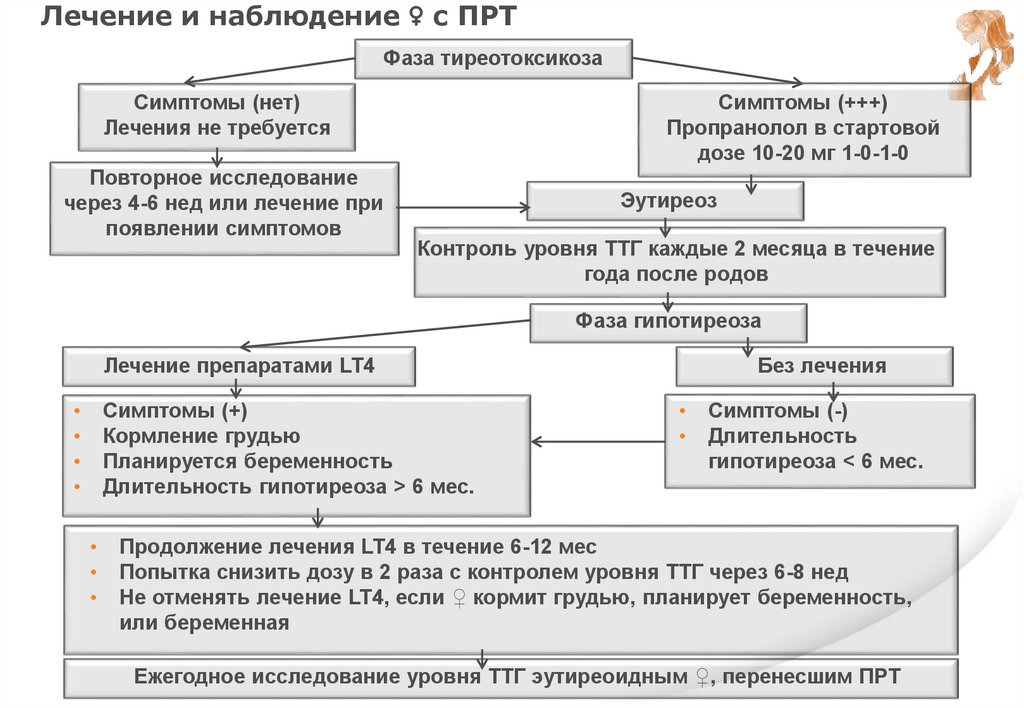





 medicine
medicine