Similar presentations:
Дифференциальная диагностика бронхита, бронхопневмонии и пневмонии у детей
1.
Дифференциальнаядиагностика бронхита,
бронхопневмонии и пневмонии
у детей
МЕЛЬНИКОВ Р.Б.
Заведующий детским поликлиническим отделением, гл.
специалист по санаторно-курортному лечению и
реабилитации
14.03.2024
2.
Классификация кашля у детейКашель — механизм восстановления проходимости бронхов, их очищения при
избытке слизи и нарушении мукоцилиарного клиренса. Здоровые дети
откашливают слизь из гортани 10–12 раз в день (физиологический кашель).
Сухой кашель навязчивый, характерен в начале воспаления слизистых
дыхательных путей, а также при фибринозных наложениях в трахее и бронхах.
«Лающий» кашель (при ларингите и трахеите) связан с изменениями голосовых
связок. «Сухой», звонкий, отрывистый кашель у детей в первые месяцы жизни
характерен для респираторного хламидиоза.
Влажный кашель цикличный, заканчивается отхождением мокроты (с чувством
облегчения) и возникает вновь при ее накоплении. Поверхностный влажный
кашель характерен при скоплении слизи в гортани (из носоглотки). Влажный
продуктивный кашель в лечении не нуждается.
3.
Классификация кашля у детейПриступообразный кашель с репризами (звук при вдохе воздуха через спазмированную
голосовую щель), больше ночью, иногда с рвотой, типичен для коклюша, навязчивый без
реприз — для наличия инородных тел, коклюша у подростков. Спастический,
непродуктивный кашель, часто со свистящим обертоном в конце, характерен при
бронхиальной обструкции. Битональный кашель (низкий, затем высокий тон) встречается
при туберкулезном бронхоадените, грануляциях, инородных телах в бронхах (показание
для бронхоскопии). Кашель при глубоком вдохе может быть болезненным, возникающим
при раздражении плевры, или без болей — при рестриктивных изменениях в
легких (повышенная ригидность легочной ткани). При БА причиной такого кашля является
гиперреактивность бронхов.
Ночной кашель при гипертрофии аденоидов связан с попаданием слизи в гортань и
подсыханием слизистых при дыхании ртом. Ночной кашель может сопровождать
гастроэзофагеальный рефлюкс у грудных детей. При БА спастический ночной кашель
возникает ближе к утру, времени максимальной
активности n. vagus. Нарушения внешнего дыхания проявляются снижением
максимальной вентиляции легких и изменением соотношения вентиляции и кровотока.
4.
Классификация кашля у детейОдышка может обозначать как тахипноэ, так и диспноэ, когда пациент дышит с усилием: с
напряжением крыльев носа и дыхательных мышц, с ортопноэ и втяжением уступчивых мест грудной
клетки. ЧД у детей может увеличиваться вдвое в период бодрствования по сравнению с периодом сна
(табл. 1). ЧД возрастает на 2,2 дыхания в мин при повышении температуры тела на 1 С, а у детей
раннего возраста и более.
Дыхательная недостаточность — состояние, когда нормальное дыхание не обеспечивает газообмен,
требуя большей частоты и/или глубины дыхания. К развитию ДН приводят поражения дыхательных
путей, паренхимы и интерстиции легких, легочных сосудов, плевры, дыхательных мышц,
нейромышечных синапсов, грудной клетки, проводящих путей и двигательных нейронов, дыхательного
центра. Гипоксемию можно заподозрить по клиническим симптомам, при проведении
пульсоксиметрии или анализа газового состава крови.
Одышкой (во сне или при длительном покое) считается > 60 дыханий в мин у детей в возрасте 0–2
месяца, > 50 — в 2–12 месяцев, > 40 — в 1–5 лет, > 20 — у детей старше 5 лет. Наряду с тахипноэ,
одышкой и затрудненным дыханием к симптомам ДН у детей относят втяжение нижней
части грудной клетки на вдохе, синюю окраску языка или десен (центральный цианоз), раздувание
крыльев носа при дыхании, невозможность пить или есть, кряхтящее дыхание, нарушение сознания
(сонливость), кивательные движения (ВОЗ, 2016).
Простейший метод оценки ДН — пульсоксиметрия (SрO2). Пульсоксиметрия улучшает диагностику
гипоксемии у детей на 20–30 % в сравнении с оценкой одних лишь клинических симптомов.
Вероятность пневмонии у детей повышается в 2 раза при SpO2 ≤ 92 %.
5.
Дифференциальная диагностика инфекцийверхних и нижних дыхательных путей
Острый бронхит
острое воспаление слизистой оболочки бронхов, вызываемое различными
инфекционными, иногда химическими и физическими факторами.
В большинстве случаев острый бронхит вызывается респираторными вирусами,
реже — атипичными, внутриклеточно расположенными бактериальными
возбудителями (микоплазмами, хламидиями). Роль внеклеточных пневмотропных
возбудителей в развитии острых бронхитов не доказана.
Пневмококки и гемофильная палочка высеваются из мокроты при острых
бронхитах так же часто, как и при ОРВИ без бронхита. Речь идет о неинвазивном
размножении флоры носоглотки без признаков, в том числе морфологических,
вызванного ею воспаления. Нарастание титров антител к пневмотропным
возбудителям при острых бронхитах также не доказывает их бактериальную
природу, поскольку часто наблюдается при любой ОРВИ как следствие
поликлональной активации иммунной системы.
6.
Дифференциальная диагностика инфекцийверхних и нижних дыхательных путей
Обструктивные формы острого бронхита
наиболее часто вызываются РСВ, человеческим риновирусом (тип А, В, С),
коронавирусом, аденовирусом, реже — метапневмовирусом, вирусом
гриппа, вирусом парагриппа, бокавирусом. У детей раннего возраста
бронхиальную обструкцию могут вызывать
микоплазмы и хламидии, а также персистирующее течение
цитомегаловирусной или герпетической инфекции. Острый обструктивный
бронхит встречается в основном у детей первых 4 лет жизни.
7.
Дифференциальная диагностика инфекцийверхних и нижних дыхательных путей
Острый бронхиолит
воспалительное заболевание нижних дыхательных путей с преимущественным
поражением мелких бронхов и бронхиол. Бронхиолит развивается в ответ на
РСВ в 85 % случаев у детей до 6 месяцев и в 28 % — в возрасте 6–24 месяца, у
недоношенных в 40 % случаев выделяется риновирус. Заболевание
характеризуется тяжелым течением, обусловленным ДН. Закупорка бронхиол
является следствием отека, некроза эпителиальных клеток, реже —
бронхоспазма. У детей первых месяцев жизни в связи с узостью дыхательных
путей даже небольшое утолщение стенки бронхиол ведет к выраженным
нарушениям газообмена.
8.
Дифференциальная диагностика инфекцийверхних и нижних дыхательных путей
Пневмония
острое инфекционное заболевание легочной паренхимы, преимущественно
бактериальной этиологии, диагностируемое по синдрому дыхательных
расстройств и/или физикальным данным при наличии инфильтративных
изменений на рентгенограмме. ВОЗ и большинство стран
наличие инфильтративных изменений на рентгенограмме называют «золотым
стандартом диагностики пневмонии». Это позволяет исключить из понятия
«пневмония» заболевания с диффузными изменениями легких, не имеющие
четких очаговых и инфильтративных изменений и не нуждающиеся в
антибактериальной терапии. Из понятия «пневмония» также исключены
поражения легких, обусловленные физическими и химическими факторами,
имеющие аллергическую и сосудистую природу (пневмониты).
9.
Эмпирическая противомикробная терапия направленапротив предполагаемой и вероятной причины
инфекционного заболевания. Она используется, когда
противомикробные препараты назначаются человеку
до того, как станет известна конкретная бактерия или
грибок, вызывающие инфекцию. Когда об этом
становится известно, применяемое лечение называется
направленной терапией.
10.
КРИТЕРИИ ВЫБОРА АМП ДЛЯ ЭМПИРИЧЕСКОЙ ТЕРАПИИ• Активность в отношении наиболее вероятных возбудителей инфекции
• Способность преодолевать значимые механизмы вторичной резистентности (локальные
данные)
• Способность создавать адекватные концентрации в очаге инфекции
• Эффективность, подтвержденная в контролируемых клинических исследованиях
• Профиль безопасности и удобство применения
• Оптимальное соотношение затраты/эффективность
11.
РЕКОМЕНДАЦИИ МЗ РФ ПО ЛЕЧЕНИЮ ОБОСТРЕНИЙ ХБ/ХОБЛ 20211-4Обострение легкого и среднетяжелого
течения без факторов риска*
Обострение среднетяжелого течения с
факторами риска* и тяжелого течения
H. influenzae
M. catarrhalis
S. pneumoniae
H. influenzae
M. catarrhalis
S. pneumoniae
Klebsiella spp.
Pseudomonas spp.**
Цефиксим (Панцеф®)
Цефподоксим
(Доксеф)
Цефдиторен
Амоксициллин***
Макролиды****
Моксифлоксацин
(Кимокс®)
Ципрофлоксацин
Левофлоксацин
Антисинегнойные беталактамы
Левофлоксацин
Амоксициллин
клавуланат***
Предшествующая антибактериальная терапия
в течение 3 месяцев или неэффективность
аминопенициллинов
Цефиксим (Панцеф®)
Цефподоксим (Доксеф)
Цефдиторен
1.
2.
3.
4.
Моксифлоксацин (Кимокс®)
Левофлоксацин
Адаптировано. Российское респираторное общество. Клинические рекомендации КР603. Хроническая обструктивная болезнь легких, 2021. https://cr.minzdrav.gov.ru/recomend/603_2 (дата обращения 12.12.2023);
Адаптировано. Российское респираторное общество. Клинические рекомендации КР655. Хронический бронхит, 2021. https://cr.minzdrav.gov.ru/recomend/655_1 (дата обращения 12.12.2023);
Адаптировано. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике: Евразийские клинические рекомендации / под ред. С.В. Яковлева, С. В. Сидоренко, В. В. Рафальского, Т. В. Спичак. М.: Издательство «Пре100 Принт», 2016 – 144 с.
Гучев И.А. и соавт. Роль цефиксима терапии обострений ХОБЛ. Клин микробиол антимикроб химиотер, 2008, Том 10, №3: 271–289.
12.
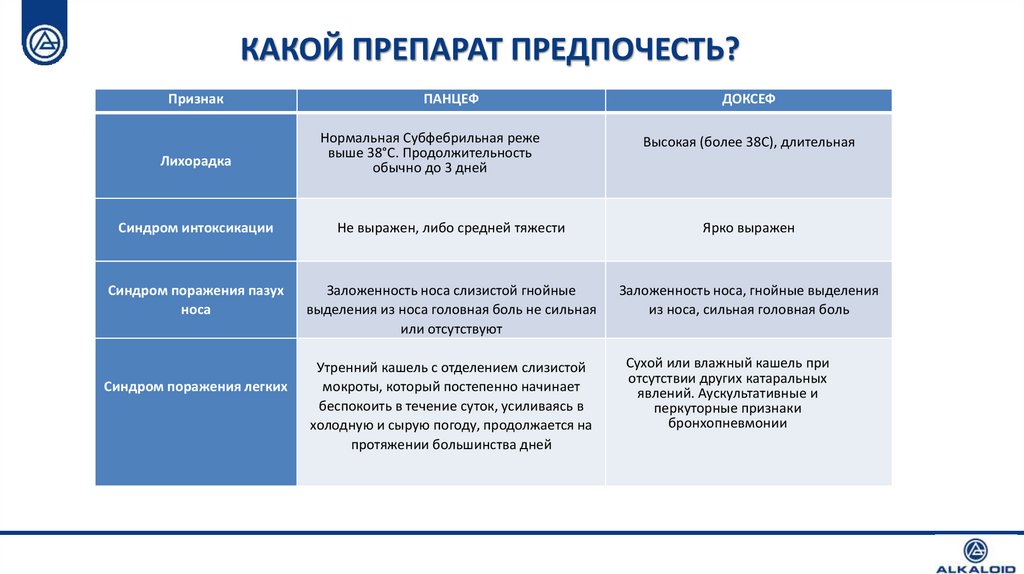
КАКОЙ ПРЕПАРАТ ПРЕДПОЧЕСТЬ?13.
КАКОЙ ПРЕПАРАТ ПРЕДПОЧЕСТЬ?Признак
Лихорадка
ПАНЦЕФ
Нормальная Субфебрильная реже
выше 38°С. Продолжительность
обычно до 3 дней
ДОКСЕФ
Высокая (более 38С), длительная
Синдром интоксикации
Не выражен, либо средней тяжести
Ярко выражен
Синдром поражения пазух
носа
Заложенность носа слизистой гнойные
выделения из носа головная боль не сильная
или отсутствуют
Заложенность носа, гнойные выделения
из носа, сильная головная боль
Утренний кашель с отделением слизистой
мокроты, который постепенно начинает
беспокоить в течение суток, усиливаясь в
холодную и сырую погоду, продолжается на
протяжении большинства дней
Сухой или влажный кашель при
отсутствии других катаральных
явлений. Аускультативные и
перкуторные признаки
бронхопневмонии
Синдром поражения легких
14.
В КАКИХ СЛУЧАЯХ НЕОБХОДИМО ВЫБРАТЬ ПАНЦЕФ®Противопоказания в применении препарата выбора:
Непереносимость пенициллинов
Нежелательные реакции на препараты 1й линии (диарея, диспепсия и т.д.)
Возраст, пол, беременность
Сопутствующие заболевание и терапия
Наличие факторов риска инфекции, вызванной резистентными
микроорганизмами:
• Хроническое инфекционное заболевание (рИМП, ХОБЛ, хр. синусит,
затянувшийся или рецидивирующий средний отит и др.)
• Прием АБП в предшествующие 3 мес.
• Часто болеющие дети
• Учреждения закрытого типа (дома ребенка)
15.
ПАНЦЕФ®Alexander Project – международное исследование по определению чувствительности
возбудителей внебольничных респираторных инфекций к наиболее часто используемым
антибактериальным препаратам в 1998-2000 годах
Всего в исследовании участвовало:
8 882 изолята пневмококка
8 523 изолята гемофильной палочки
874 изолята моракселлы
из 26 стран мира, включая Россию
чувствительность 161 российского изолята пневмококков к цефиксиму была 93,8%
МПК90 цефиксима в большинстве случаев составляло 0,25-0,5 мкг/мл и укладывалось в
допустимый диапазон <1 мкг/мл
Также, в данной работе имеются данные о 143 изолятах гемофильной палочки МПК90 цефиксима 0,03-0,06 мкг/мл; чувствительность – 100%
Чувствительность всех 874 изолятов моракселлы к цефиксиму была – 100%, МПК90
цефиксима – 0,5 мкг/мл
16.
ПАНЦЕФ®Alexander Project ВЫВОД:
• Антимикробный препарат для эмпирического назначения должен быть активен
и микробиологически эффективен в отношение всех трех основных
респираторных патогенов.
• Согласно принципам рациональной антибактериальной терапии, врач, при
назначении антибиотика должен руководствоваться данными региональной
чувствительности наиболее распространенных возбудителей того или иного
заболевания к назначаемому препарату.
ПАНЦЕФ® (ЦЕФИКСИМ) – ПРЕПАРАТ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕБОЛЬНИЧНЫХ
РЕСПИРАТОРНЫХ ИНФЕКЦИЙ
17.
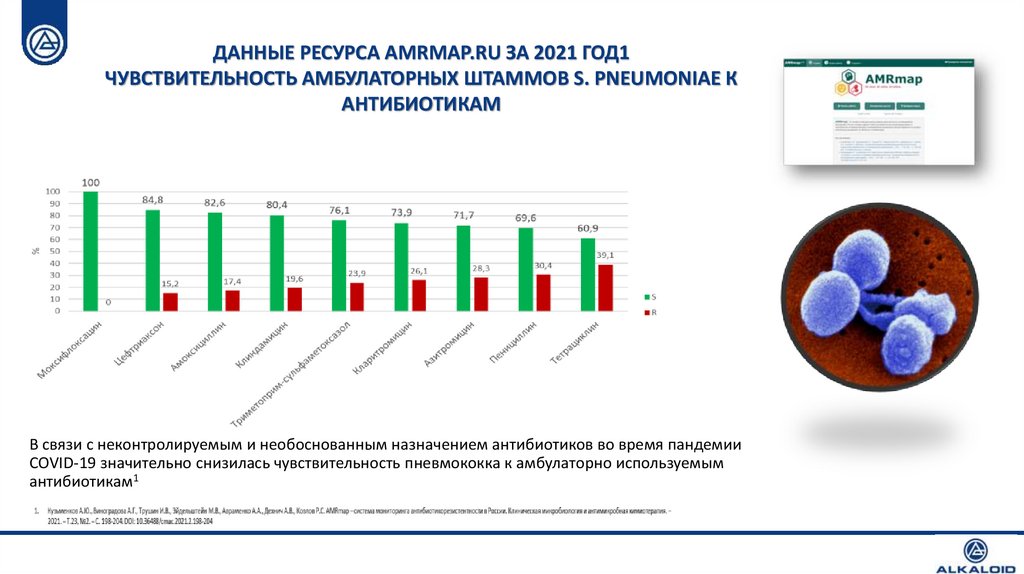
ДАННЫЕ РЕСУРСА AMRMAP.RU ЗА 2021 ГОД1ЧУВСТВИТЕЛЬНОСТЬ АМБУЛАТОРНЫХ ШТАММОВ S. PNEUMONIAE К
АНТИБИОТИКАМ
В связи с неконтролируемым и необоснованным назначением антибиотиков во время пандемии
COVID-19 значительно снизилась чувствительность пневмококка к амбулаторно используемым
антибиотикам1
18.
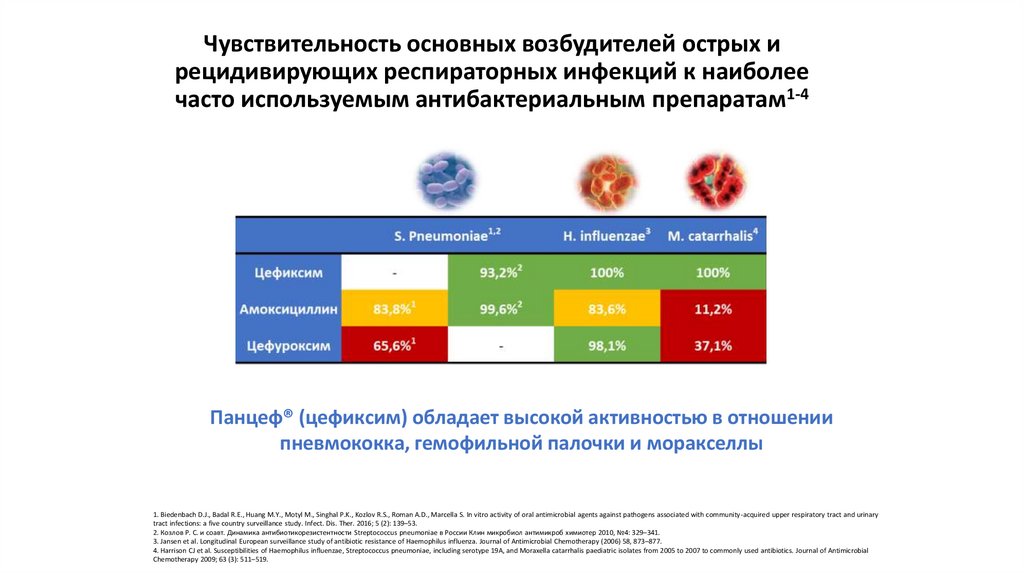
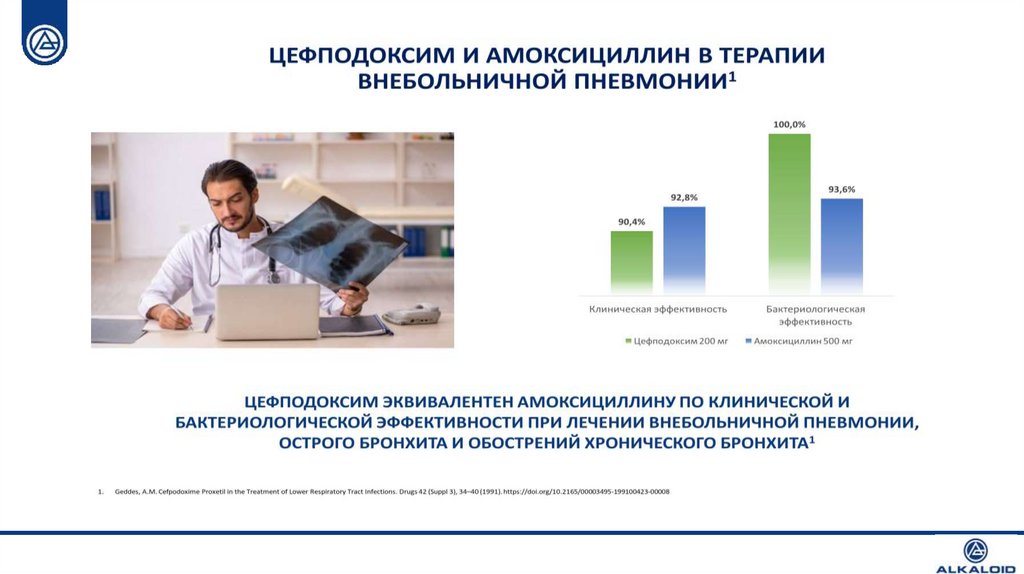
Чувствительность основных возбудителей острых ирецидивирующих респираторных инфекций к наиболее
часто используемым антибактериальным препаратам1-4
Панцеф® (цефиксим) обладает высокой активностью в отношении
пневмококка, гемофильной палочки и моракселлы
1. Biedenbach D.J., Badal R.E., Huang M.Y., Motyl M., Singhal P.K., Kozlov R.S., Roman A.D., Marcella S. In vitro activity of oral antimicrobial agents against pathogens associated with community-acquired upper respiratory tract and urinary
tract infections: a five country surveillance study. Infect. Dis. Ther. 2016; 5 (2): 139–53.
2. Козлов Р. С. и соавт. Динамика антибиотикорезистентности Streptococcus pneumoniae в России Клин микробиол антимикроб химиотер 2010, №4: 329–341.
3. Jansen et al. Longitudinal European surveillance study of antibiotic resistance of Haemophilus influenza. Journal of Antimicrobial Chemotherapy (2006) 58, 873–877.
4. Harrison CJ et al. Susceptibilities of Haemophilus influenzae, Streptococcus pneumoniae, including serotype 19A, and Moraxella catarrhalis paediatric isolates from 2005 to 2007 to commonly used antibiotics. Journal of Antimicrobial
Chemotherapy 2009; 63 (3): 511–519.
19.
ЦЕФИКСИМ И ГЕМОФИЛЬНАЯ ПАЛОЧКАБета-лактамазонегативные амоксициллин-резистентные штаммы гемофильной
палочки следует считать устойчивыми к амоксициллин/клавуланату, цефаклору и
цефуроксиму, несмотря на восприимчивость in vitro
ПАНЦЕФ® ОБЛАДАЕТ ВЫСОКОЙ АКТИВНОСТЬЮ В
ОТНОШЕНИИ ВСЕХ ШТАММОВ ГЕМОФИЛЬНОЙ ПАЛОЧКИ
Jansen et al. Longitudinal European surveillance study of antibiotic resistance of Haemophilus influenza. Journal of Antimicrobial Chemotherapy (2006) 58, 873–877.
Гучев И. А. и соавт. Роль цефиксима терапии обострений ХОБЛ. Клин микробиол антимикроб химиотер, 2008, Том 10, №3: 271–289.
20.
КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ ЦЕФИКСИМА В ТЕРАПИИБАКТЕРИАЛЬНЫХ ИНФЕКЦИЙ У ДЕТЕЙ1
Панцеф® – препарат выбора для лечения инфекций ЛОР-органов согласно
международным клиническим исследованиям и Российским клиническим
рекомендациям2,3
1.
2.
3.
Hausen T et al. Safety and efficacy of cefixime in treatment of respiratory tract infections in Germany. Infection. 1995;23 Suppl 2: S65–9.
Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике. Евразийские клинические рекомендации/под ред. С. В. Яковлева, С. В. Сидоренко, В. В. Рафальского, Т. В. Спичак , М.: Издательство
Пре100Принт. 2016–144 с.
Национальная медицинская ассоциация оториноларингологов. Клинические рекомендации КР306 Острый тонзиллит, КР313 Острый синусит, КР 314 Острый средний отит. http://нмаору.рф/documents.html (дата обращения 08.02.2019).
21.
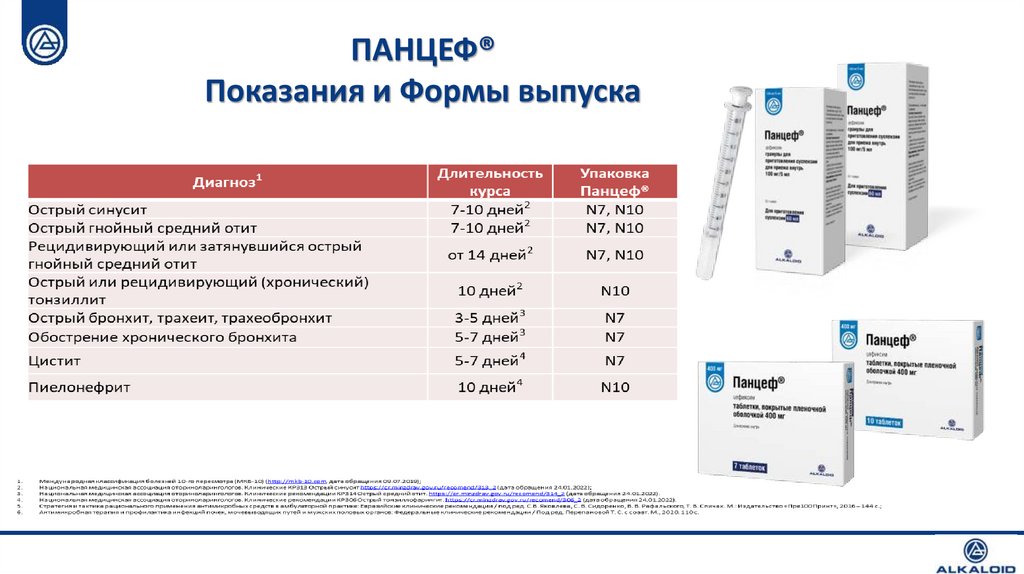
ПАНЦЕФ®Показания и Формы выпуска
22.
БОЛЬШОЙ ВЫБОР ДЛЯ МАЛЕНЬКИХ ПАЦИЕНТОВ1-3*Суспензия Панцеф® стала еще удобнее!
- шприц позволяет точно дозировать
суспензию1
- 8 мг/кг/сут или 0,4 мл/кг/сут готовой
суспензии1
- для детей с 6 месяцев1*
* форма выпуска Панцеф® 400 мг таблетки, покрытые пленочной оболочкой могут назначаться детям с 12 лет2
1. Инструкция по медицинскому применению лекарственного препарата Панцеф® гранулы для приготовления суспензии (ЛП-№(000250)-(РГ-RU)-260521); 2. Инструкция по медицинскому применению лекарственного препарата Панцеф® таблетки, покрытые пленочной оболочкой (ЛП-№(000246)-(РГ-RU)250521); 3. Захарова И. Н., Касьянова А. Н. Рациональная антибактериальная терапия инфекции мочевых путей у детей: новый взгляд с учетом данных об антибиотикорезистентности Педиатрия. Consilium Medicum 2019, №4: 45–50; 4.
23.
ДОКСЕФ® (мнн цефподоксим проксетил)• Полусинтетический цефалоспориновый антибиотик III поколения широкого
спектра действия, предназначенный для перорального применения
• Год создания – 1984 год (Япония)
• Первое применение в клинической практике – 1988 год
• Доксеф в РФ представлен в форме таблеток 100 и 200 мг (10 таблеток в
упаковке)
• Возраст – с 12 лет
24.
ДОКСЕФ® (мнн цефподоксим проксетил)пероральный цефалоспорин III поколения с
высокой антипневмококковой активностью.
ПРОЛЕКАРСТВО всасывается из желудочно-кишечного тракта (ЖКТ) и гидролизуется в тонком
кишечнике до активного метаболита – цефподоксима
25.
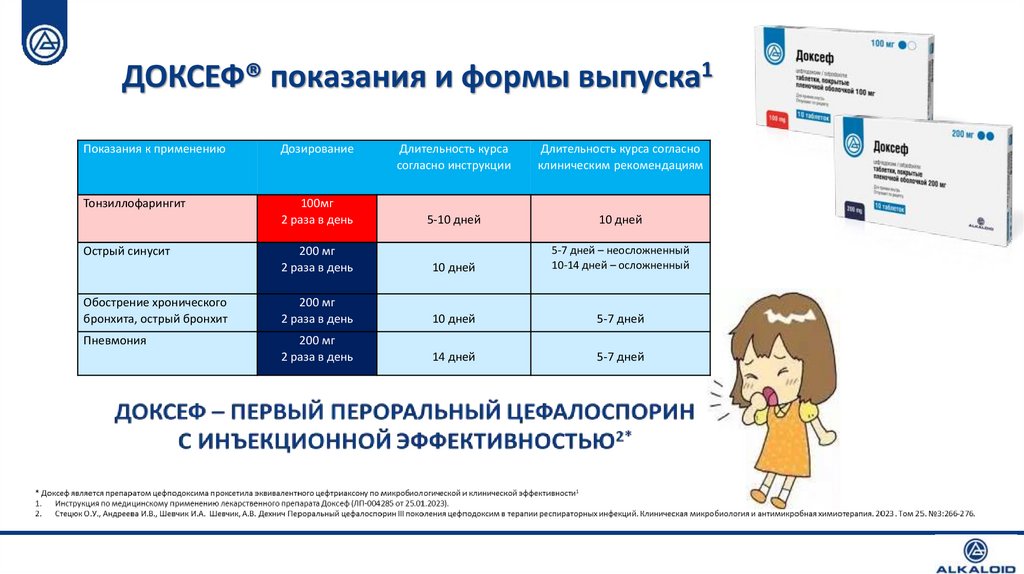
ДОКСЕФ® показания и формы выпуска1Показания к применению
Дозирование
Длительность курса
согласно инструкции
Длительность курса согласно
клиническим рекомендациям
Тонзиллофарингит
100мг
2 раза в день
5-10 дней
10 дней
200 мг
2 раза в день
10 дней
5-7 дней – неосложненный
10-14 дней – осложненный
Обострение хронического
бронхита, острый бронхит
200 мг
2 раза в день
10 дней
5-7 дней
Пневмония
200 мг
2 раза в день
14 дней
5-7 дней
Острый синусит
26.
ДОКСЕФ® тканевые концентрации доксефа1-327.
28.
29.
ПЕРОРАЛЬНЫЙ ЦЕФПОДОКСИМ ЭКВИВАЛЕНТЕН ПАРЕНТЕРАЛЬНОМУЦЕФТРИАКСОНУ ПРИ ЛЕЧЕНИИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ1
СРАВНЕНИЕ ЭФФЕКТИВНОСТИ
ЦЕФПОДОКСИМ VS ЦЕФТРИАКСОН
!
Бактериальная
эрадикация
составила 100% в обеих
группах лечения.
100,0% 100,0%
80,8%
БАКТЕРИОЛОГИЧЕСКАЯ
ЭФФЕКТИВНОСТЬ
84,8%
КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ
ЦЕФПОДОКСИМ – 84,8%
60,6% – выздоровление
24,2% – улучшение
23,0%
0,0%
Клиническая эффективность
Бактериальная эрадикация
Цефтриаксон (N=26)
Цефподоксим (N=33)
Диарея
Цефтриаксон – 80,8%
57,7% – выздоровление
23,1% – улучшение
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ ЦЕФПОДОКСИМОМ ХАРАКТЕРИЗУЕТСЯ
ЭКВИВАЛЕНТНОЙ ЭФФЕКТИВНОСТЬЮ ЦЕФТРИАКСОНУ ПРИ БОЛЕЕ БЛАГОПРИЯТНОМ ПРОФИЛЕ
БЕЗОПАСНОСТИ1
1.
Bittner, M.J., Toney, J.F., Eleftheriou, P., & Ribner, B.S. (1999). Randomized, Double-Blind Comparison of Oral Cefpodoxime and Parenteral Ceftriaxone in Hospitalized Adults with Community-Acquired Pneumonia.
30.
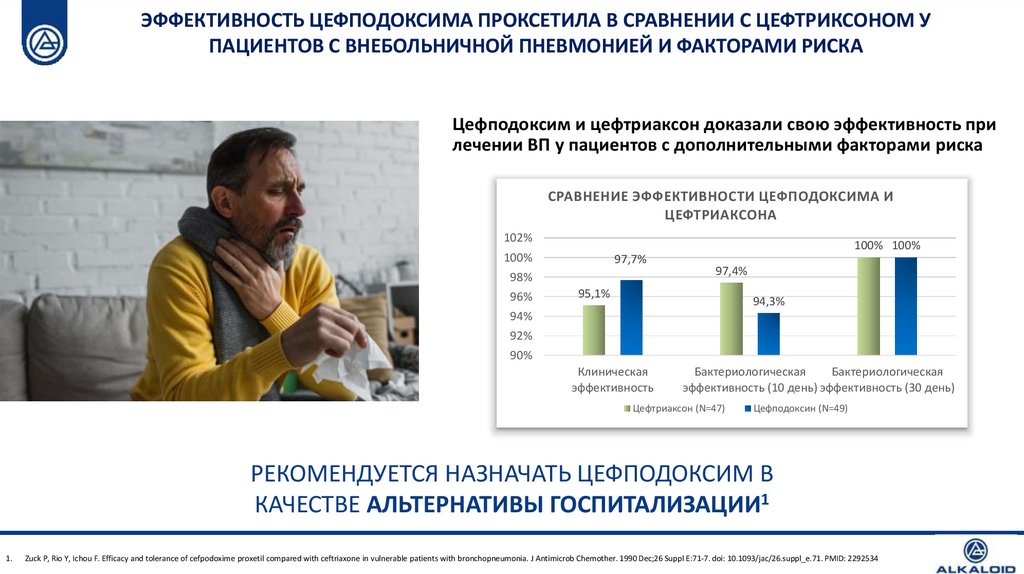
ЭФФЕКТИВНОСТЬ ЦЕФПОДОКСИМА ПРОКСЕТИЛА В СРАВНЕНИИ С ЦЕФТРИКСОНОМ УПАЦИЕНТОВ С ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ И ФАКТОРАМИ РИСКА
Цефподоксим и цефтриаксон доказали свою эффективность при
лечении ВП у пациентов с дополнительными факторами риска
СРАВНЕНИЕ ЭФФЕКТИВНОСТИ ЦЕФПОДОКСИМА И
ЦЕФТРИАКСОНА
102%
100% 100%
100%
97,7%
98%
96%
97,4%
95,1%
94,3%
94%
92%
90%
Клиническая
эффективность
Бактериологическая
Бактериологическая
эффективность (10 день) эффективность (30 день)
Цефтриаксон (N=47)
Цефподоксин (N=49)
РЕКОМЕНДУЕТСЯ НАЗНАЧАТЬ ЦЕФПОДОКСИМ В
КАЧЕСТВЕ АЛЬТЕРНАТИВЫ ГОСПИТАЛИЗАЦИИ1
1.
Zuck P, Rio Y, Ichou F. Efficacy and tolerance of cefpodoxime proxetil compared with ceftriaxone in vulnerable patients with bronchopneumonia. J Antimicrob Chemother. 1990 Dec;26 Suppl E:71-7. doi: 10.1093/jac/26.suppl_e.71. PMID: 2292534
31.
32.
33.
34.
35.
36.
КОМУ ПОКАЗАН ДОКСЕФ ПРИ ПНЕВМОНИИ?ПАЦИЕНТЫ С ПНЕВМОНИЕЙ ЛЕГКОГО И
СРЕДНЕТЯЖЕЛОГО ТЕЧЕНИЯ
• пациенты с сопутствующими заболеваниями – ХБ, СД,
• без эффекта предшествующей терапии
амоксициллином в течение 3 дней
• принимавшие аминопенициллины в предыдущие 3
месяца
• пациенты с непереносимостью амоксициллина и/или
АМО-КК
37.
КОМУ ПОКАЗАН ДОКСЕФ ПРИ ОБОСТРЕНИИ ХРОНИЧЕСКОГОБРОНХИТА?
ПАЦИЕНТЫ С ОБОСТРЕНИЕМ ХБ ЛЕГКОГО И
СРЕДНЕТЯЖЕЛОГО ТЕЧЕНИЯ
• пациенты без факторов риска
• пациенты с клинической картиной пневмококковой
инфекции (высокая температура, выраженная
интоксикация и болевой синдром, высокий СРБ, высокие
лейкоциты, лейкоцитарный сдвиг влево)
• без эффекта предшествующей терапии амоксициллином
или АМО-КК в течение 3 дней
• принимавшие аминопенициллины в предыдущие 3
месяца
• пациенты с непереносимостью амоксициллина и/или
АМО-КК































 medicine
medicine