Similar presentations:
Остеосаркомы. Первичные костные опухоли
1.
КАФЕДРА ОНКОЛОГИИ ОМСКИЙГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
ЗАВЕДУЮЩИЙ КАФЕДРОЙ ОНКОЛОГИИ
Д.М.Н., ПРОФЕССОР В.К.КОСЕНОК
2.
АКТУАЛЬНОСТЬОпухоли костей составляют около 10% всех ЗНО
у детей, которые встречаются преимущественно
во втором десятилетии их жизни.
В европейских странах, таких как Франция,
Германия, Италия и Великобритания ежегодно
выявляется 200 случаев заболевания.
Саркомы костей отличаются крайне
агрессивным течением и во многих случаях
плохо поддаются различным методам лечения,
нередко требуют проведения тяжелых
калечащих хирургических вмешательств типа
ампутаций и экзартикуляций конечностей.
3.
АКТУАЛЬНОСТЬ ЗНО КОСТЕЙДля детей характерны первичные
костные опухоли.
В подростковом и юношеском возрасте
из доброкачественных опухолей чаще
встречаются: хондробластома,
хондромисоидная фиброма, остеома;
Злокачественные: – опухоль Юинга и
остеогенная саркома.
4.
АКТУАЛЬНОСТЬ ЗНО КОСТЕЙОт 50% до 70% всех
наблюдений ЗНО костей приходится
на долю остеогенной саркомы.
Второе место по частоте
занимает саркома Юинга – 25%
случаев.
Пик заболеваемости этими
опухолями приходится на второе
десятилетие жизни ребенка.
5.
САРКОМА ЮИНГА( MYELOMA ENDOTHELIALE)
ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ КОСТНОГО СКЕЛЕТА.
САРКОМА ЮИНГА, КАК ПРАВИЛО, ПОРАЖАЕТ НИЖНЮЮ ЧАСТЬ
ДЛИННЫХ ТРУБЧАТЫХ
КОСТЕЙ, РЕБРА, ТАЗ, ЛОПАТКУ, ПОЗВОНОЧНИК И КЛЮЧИЦУ.
БЫЛА ОТКРЫТА ДЖЕЙМСОМ ЮИНГОМ (1866—1943)
САРКОМА ЮИНГА ЯВЛЯЕТСЯ ОДНОЙ ИЗ САМЫХ АГРЕССИВНЫХ
ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ].
ДО ПРИМЕНЕНИЯ СИСТЕМНОЙ ТЕРАПИИ ПОЧТИ У 90 % БОЛЬНЫХ
РАЗВИВАЛИСЬ МЕТАСТАЗЫ.
НАИБОЛЕЕ ЧАСТАЯ ЛОКАЛИЗАЦИЯ МЕТАСТАЗОВ НА МОМЕНТ
ПЕРВИЧНОЙ ДИАГНОСТИКИ — ЛЁГКИЕ, КОСТИ, КОСТНЫЙ МОЗГ.
14—50 % ПАЦИЕНТОВ К МОМЕНТУ УСТАНОВЛЕНИЯ ДИАГНОЗА УЖЕ
ИМЕЮТ МЕТАСТАЗЫ
6.
7.
ПЕРВИЧНЫХ ОПУХОЛЕЙ ИОПУХОЛЕВИДНЫХ ПОРАЖЕНИЙ
КОСТЕЙ
I. Костеобразующие опухоли.
II. Хрящеобразующие опухоли.
III. Гигантоклеточная опухоль
(остеокластома).
IV. Костномозговые опухоли.
8.
КОСТЕОБРАЗУЮЩИЕ ОПУХОЛИДОБРОКАЧЕСТВЕННЫЕ
Остеома
ЗЛОКАЧЕСТВЕННЫЕ
Остеосаркома
(остеогенная саркома).
Остеоид-остеома и
Юкстакортикальная
остеокластома
остеосаркома(паростальная
(доброкачественная
остеосаркома).
остеобластокластома).
9.
ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИДОБРОКАЧЕСТВЕННЫЕ
ЗЛОКАЧЕСТВЕННЫЕ
Хондрома
Хондросаркома.
Остеохондрома
(костно-хрящевой
экзостоз).
Хондробластома
(эпифизарная
хондробластома).
Юкстакортикальная
хондросаркома.
Хондромиксоидная
фиброма.
Мезенхимальная
хондросаркома.
10.
КОСТНОМОЗГОВЫЕ ОПУХОЛИ1. Саркома Юинга.
2. Ретикулосаркома.
3. Лимфосаркома кости .
4. Миелома.
11.
12.
TNM КЛАССИФИКАЦИЯT
Т – первичная опухоль.
Тх – недостаточно данных для оценки
первичной опухоли.
То – первичная опухоль не определяется.
Т1 – опухоль ограничена корковым слоем
кости, или < 8 см.
Т2 – опухоль распространяется за
границы коркового слоя кости или > 8 см.
Т3 – опухоль без границ в первично
пораженной кости.
13.
TNM КЛАССИФИКАЦИЯN
Регионарными лимфатическими узлами
являются узлы, соответствующие
локализации первичной опухоли.
Nх – недостаточно данных для
определения состояния
регионарных
лимфатических узлов.
Nо – нет признаков метастатического
поражения регионарных
лимфатических узлов.
N1 – регионарные лимфатические
узлы поражены метастазами .
14.
TNM КЛАССИФИКАЦИЯМ
Мх – недостаточно данных для
определения отдалённых
метастазов.
Мо – нет признаков отдалённых
метастазов.
М1 – есть отдалённые метастазы.
M1a – метастазы в легком.
M1b – метастазы в других органах
и тканях.
15.
TNM КЛАССИФИКАЦИЯG
G1 – высокая степень
дифференцировки.
G2 – средняя степень
дифференцировки.
G3 – низкая степень дифференцировки.
G4 – недифференцированная опухоль.
Примечание: саркома Юинга
оценивается как G4.
16.
СТАДИРОВАНИЕСтадия IА
Стадия IB
Стадия IIA
Стадия IIB
Стадия III
Стадия IVA
Стадия IVB
G1, 2
Т1
N0
M0
G1, 2
T2
N0
M0
G3, 4
T1
N0
M0
G3, 4
T2
N0
M0
Не определяется
Любая G Любая Т N1
M0
Любая G Любая Т Любая N M1
17.
ОСТЕОГЕННАЯ САРКОМАОна возникает внутри кости,
но в некоторых редких случаях
исходит из ее поверхности.
Опухоль развивается из
мезенхимы, которая может
трансформироваться в
хрящевую, фиброзную,
сосудистую или костную ткани.
18.
ЗАБОЛЕВАЕМОСТЬ ОСЗаболеваемость составляет 1 — 3 новых
случая на 1 млн населения в год.
В 60% случаев эта патология наблюдается в
возрасте после 10 лет. Медиана заболеваемости
приходится на 16 лет.
В 65% случаев опухоль поражает
конечности, другие локализации чаще
встречаются в более старшем возрасте.
Мальчики болеют чаще девочек (1,4 : 1,0),
при этом возраст заболевших девочек несколько
ниже, чем мальчиков, что указывает на
взаимосвязь между ускоренным ростом костей и
развитием этих неоплазм.
19.
ЛОКАЛИЗАЦИЯ ОСЧелюсть 6%
Плечевая
кость 11%
Прочие
локализации
9%
Таз 8%
Бедренная кость
45%
Большеберцовая
кость 18%
Малоберцовая
кость 3%
20.
ЛОКАЛИЗАЦИЯ ОСНаиболее типичной локализацией
опухоли являются метафизарные зоны
быстрорастущих костей у подростков:
нижний метафиз бедренной, верхний
метадиафиз большеберцовой и
плечевой костей.
Реже опухоль поражает
проксимальный отдел малоберцовой
кости, позвонки, нижнюю челюсть,
кости черепа.
21.
МОДИЦИЦИРОВАННАЯ КЛАССИФИКАЦИЯВОЗ ОСТЕОГЕННОЙ САРКОМЫ
1. ХОНДРОБЛАСТИЧЕСКАЯ
2. ФИБРОБЛАСТИЧЕСКАЯ
3. ТЕЛЕАНГИОЭКТАТИЧЕСКАЯ
4. КРУГЛОКЛЕТОЧНАЯ (МЕЛКОКЛЕТОЧНАЯ)
5. СМЕШАННАЯ
6. АНАПЛАЗИРОВАННАЯ (ПО ТИПУ
ГИСТИОЦИТОМЫ)
7. ПАРОСТАЛЬНАЯ (ЮКСТАКОРТИКАЛЬНАЯ)
8. ПЕРИОСТАЛЬНАЯ
22.
МОРФОЛОГИЯ ОСОстеосаркомы чаще возникают на
поверхности кости, но они могут
прорастать в костномозговую полость.
Периостальная ОС обычно поражает
бедро или большеберцовую кость.
Более часто встречается
юкстакортикальная, или паростальная,
ОС, наблюдаемая обычно в старшей
возрастной группе и локализующаяся в
дистальном конце бедра.
23.
ОСТЕОПЛАСТИЧЕСКАЯ ОС50%
К этому варианту относятся опухоли с
выраженным неопластическим
остеогенезом в виде атипичных костных
балок, часто образующих сплошные поля.
Опухолевые клетки отличаются резким
атипизмом и отсутствием правильной
архитектоники.
В зоне внекостного компонента участки
интенсивного костеобразования могут
чередоваться с менее плотными
клеточными структурами.
24.
ОСТЕЛИТИЧЕСКАЯ ОСПри этом структурном варианте
процессы опухолевого остеогенеза в
новообразовании выражены значительно
меньше. В опухоли преобладают явления
деструкции (лизиса) за счет лакунарной
резорбции. Ткань опухоли представлена
клеточными элементами с различной
степенью атипии, полиморфизма и
митотической активности.
25.
СМЕШАННЫЙ ВАРИАНТ ОСОдин из наиболее часто встречающихся
вариантов, который сочетает в себе признаки
обеих вышеописанных форм. В саркомах этого
варианта совершенно четко представлен
неопластический остеогенез. Костные структуры
варьируют от необызвествленного остеоида до
атипичной костной ткани.
Смешанный вариант является самым частым
и наиболее типичным примером остеогенной
саркомы. Иногда хрящевой компонент
представлен очень обильно, что создает большие
трудности при дифференциальной диагностике.
26.
МЕТАСТАЗИРОВАНИЕN
Кости не имеют развитой
лимфатической системы, поэтому
раннее распространение ОС в
регионарные лимфоузлы
встречается редко, но если они
возникают, то это является плохим
прогностическим признаком.
27.
МЕТАСТАЗИРОВАНИЕM
ОС - чрезвычайно злокачественная опухоль,
склонная к быстрому гематогенному
метастазированию. У 15% пациентов, впервые
обратившихся к онкологу, выявляются метастазы
в легких.
80% пациентов к моменту установления
диагноза имеют микрометастазы в легких, не
выявляемые рентгенологически, но видимые при
компьютерной томографии.
До конца первого года от начала заболевания
метастазы в легких выявляются у подавляющего
числа больных.
28.
29.
КЛИНИЧЕСКИЕ ВАРИАНТЫ ОСПЕРВЫЙ - часто
Стремительное развитие опухоли с
нарастанием болевого синдрома,
нарушением функции пораженной
конечности и быстрым летальным
исходом.
ВТОРОЙ - редко
Медленное развитие опухолевого
процесса.
30.
ОБЩИЕ СИМПТОМЫ ОСI. Постоянная гипертермия
II. Недомогание
III. Слабость
IV. Похудание
V. Нарушения сна
.
31.
МЕСТНЫЕ СИМПТОМЫ ОСПервые симптомы заболевания
появляются через 3 месяца.
Клиническая триада ОС:
- Припухлость.
- Боль.
- Нарушение функции конечности.
На 3-4 месяце развивается болевая
контрактура в ближайшем суставе,
конечность становится нефункциональной.
32.
ХАРАКТЕРИСТИКА БОЛИБоль при ОС обусловлена давлением
опухоли на надкостницу и окружающие
ткани. Характер болевых ощущений
носит тупой, ноющий характер. В
отличие от боли при воспалительном
процессе, боль при ОС не стихает в
покое (усиливается по ночам,
отсутствует облегчение при фиксации
конечностей).
33.
ДИНАМИКА МЕСТНЫХСИМПТОМОВ
По мере роста опухоли она становится
болезненной при пальпации, возникает
отечность мягких тканей, кожи,
отмечается синюшность кожных покровов
вследствие венозного застоя. Кожа
становится напряженной и появляется
расширенная поверхностная венозная
сеть. В 5% случаев возникает
патологический перелом.
34.
ПОРАЖЕНИЕБОЛЬШЕБЕРЦОВОЙ КОСТИ
35.
36.
ПРИНЦИПЫ ДИАГНОСТИКИ1. ТРЕПАНОБИОПСИЯ
2. ОТКРЫТАЯ (инцизионная) биопсия
3. ЦИТОГЕНЕТИКА (плоидность и
пролиферативная активность клеток
опухоли)
4. РЕНТГЕНОГРАФИЯ – многопроекционная
5. КТ
6. МРТ
7. АНГИОГРАФИЯ
8. УЗИ
9. ОСТЕОСЦИНТИГРАФИЯ
37.
ОСТЕОГЕННАЯ САРКОМА38.
ОСТЕОГЕННАЯ САРКОМА39.
РЕНТГЕНОГРАФИЯ40.
РЕНТГЕНОЛОГИЧЕСКИЕ СИМПТОМЫРентгенологические признаки опухоли обусловлены
вариантом ОС, локализацией и распространенностью
онкологического процесса.
ПРИЗНАКИ ОС
1. ОСТЕОФИТЫ, возникающие на границе наружного
дефекта компактного слоя кости и внекостного
компонента опухоли, которые имеют вид характерного
козырька, расположенного под углом к длинной оси
кости («козырек» Кодмана).
2. СПИКУЛЫ (очаги патологического костеобразования),
тонкие игольчатые участки обызвествления,
располагающиеся перпендикулярно по отношению к
оси кости.
41.
М Р Т ДИАГНОСТИКА42.
МСКТ ДИАГНОСТИКА43.
САРКОМА ЮИНГАПервичная опухоль костей
нейроэктодермального
происхождения.
Это 10-15% всех костных
опухолей у детей
метастаз
44.
ОСТЕОСЦИНТИГРАФИЯ (ОСГ)Используют
фосфаты, меченные
короткоживущим нуклидом
99mTc (Тепирофосфат).
Повышенное накопление РФП
является важным признаком
активности патологического
процесса.
Ценность ОСГ заключается
в выявлении отдаленных
метастазов ОС в кости и
skip-метастазов.
Тип патологического
накопления РФП в кости
отмечается в виде очагов
гиперфиксации. Наибольшая
фиксация РФП отмечалась при
остеобластическом варианте
остеосаркомы и относительно
невысокое содержание при
остеолитическим варианте.
45.
АНГИОГРАФИЯ46.
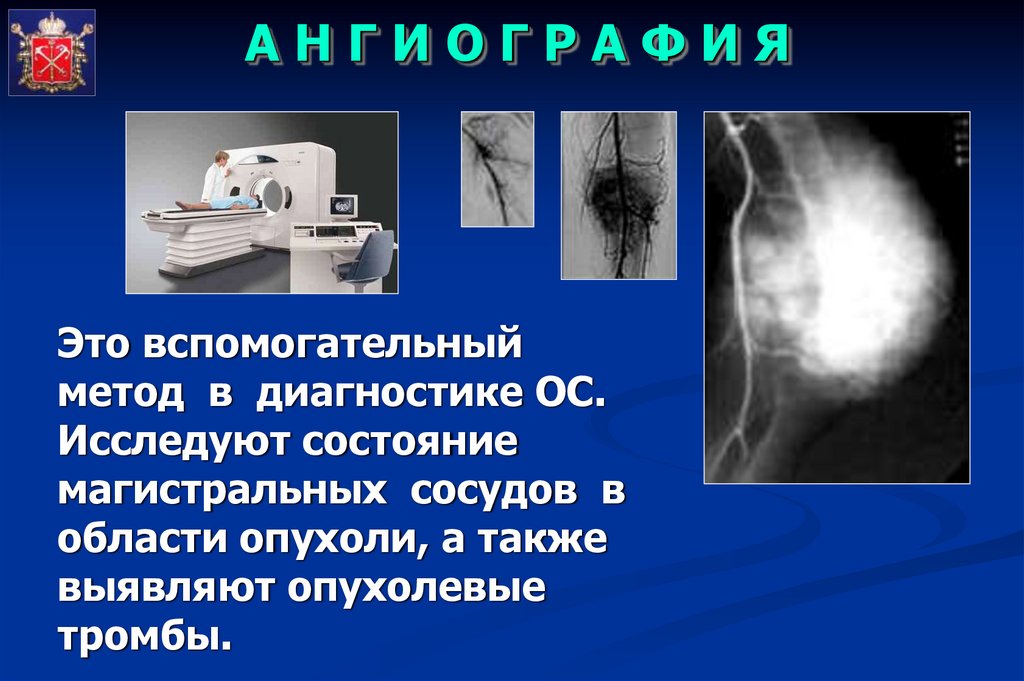
АНГИОГРАФИЯЭто вспомогательный
метод в диагностике ОС.
Исследуют состояние
магистральных сосудов в
области опухоли, а также
выявляют опухолевые
тромбы.
47.
48.
ЦЕЛЬ ЛЕЧЕНИЯ ОС1. При локализованных
стадиях – наступает
полное выздоровление.
2. При дессеминированных
стадиях – улучшение
выживаемости больных.
49.
ПРИНЦИПЫ ЛЕЧЕНИЯ ОС1. Неоадъювантная ПХТ
2. Операция
3. Адъювантная ПХТ
50.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОСДва типа классических операций
1. Высокая ампутация конечности
2. Экзартикуляция.
Новые органосохраняющие
операции
Пересадка искусственных или
трупных костей.
Пластические вмешательства.
Имплантация металлических
протезов.
51.
ОСТЕОГЕННАЯ САРКОМА52.
ОСТЕОГЕННАЯ САРКОМА53.
ОСТЕОГЕННАЯ САРКОМА54.
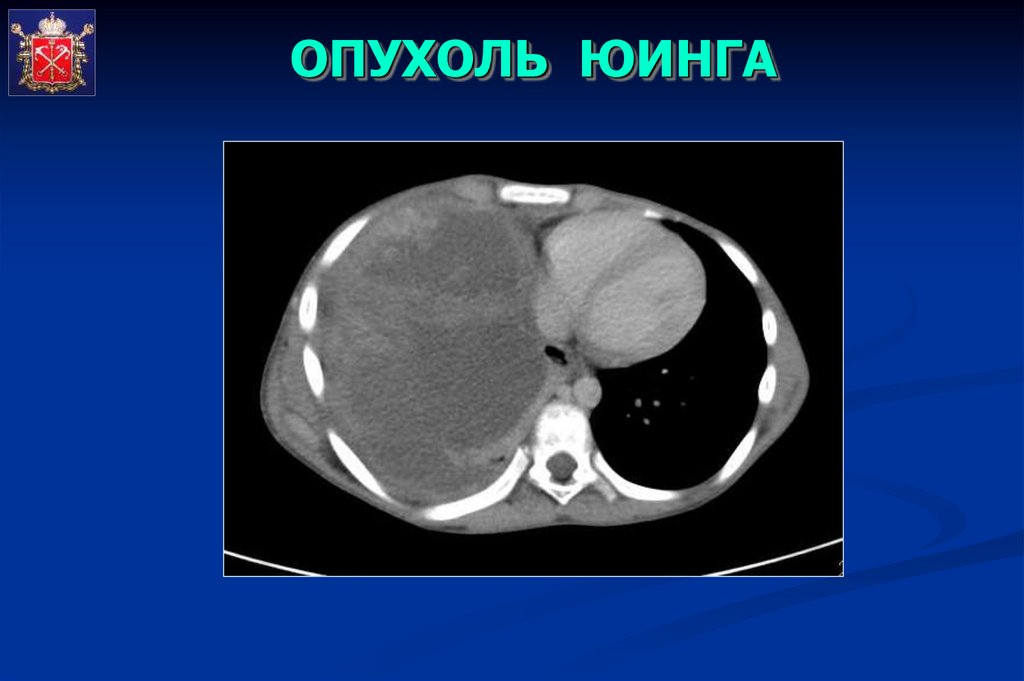
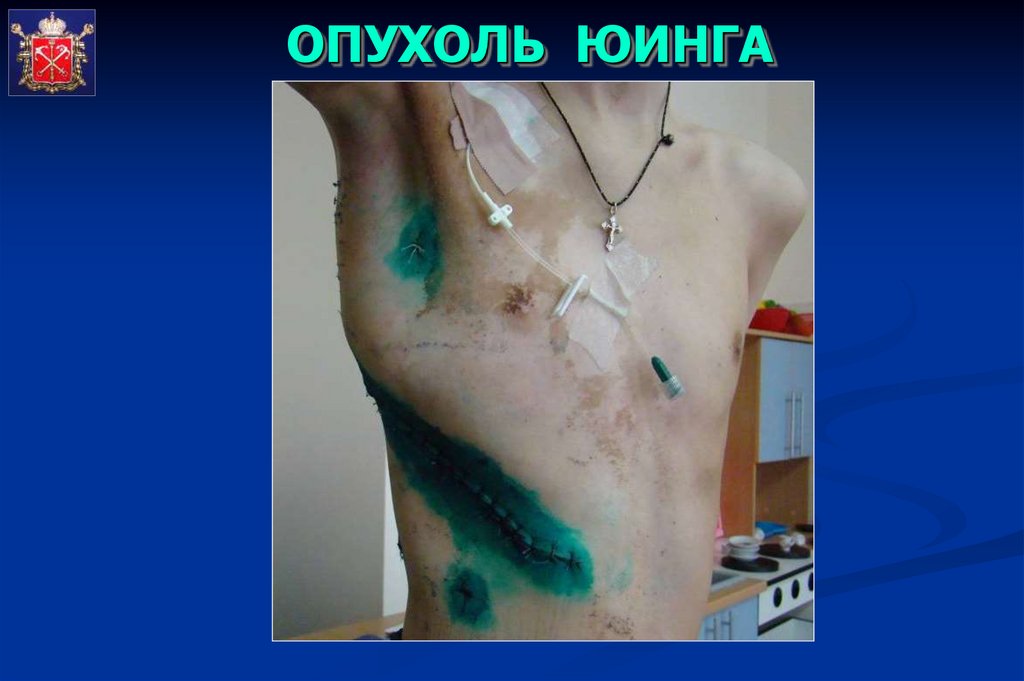
ОПУХОЛЬ ЮИНГА55.
ОПУХОЛЬ ЮИНГА56.
ОПУХОЛЬ ЮИНГА57.
ОПУХОЛЬ ЮИНГА58.
ОПУХОЛЬ ЮИНГА59.
ОПУХОЛЬ ЮИНГА60.
НЕОАДЬЮВАНТНАЯ ПХТПредоперационную (индукционную)
ПХТ проводят с целью подавления
микрометастазов в легких, уменьшения
размеров первичной опухоли и оценки
гистологического ответа опухоли на
химиотерaпию, что определяет
дальнейшую лечебную тактику.
61.
НЕОАДЬЮВАНТНАЯ ПХТПредоперационную (индукционную)
ПХТ проводят с целью подавления
микрометастазов в легких, уменьшения
размеров первичной опухоли и оценки
гистологического ответа опухоли на
химиотерaпию, что определяет
дальнейшую лечебную тактику.
62. Пациентка …….. 17 лет.
КЛИНИЧЕСКИЙ ПРИМЕРПациентка …….. 17 лет.
Ds: Саркома Юинга III ребра
слева T2 N0 M0, G3, IIВ ст.
Состояние после 6 курсов
ПХТ.
63.
С июля 2011г по январь2012 года по месту
жительства проведено 6
курсов ПХТ по схеме
VIDE.
Последний курс 02.01.12.
64.
РЕНТГЕНОЛОГИЧЕСКАЯДИНАМИКА
КТ от 04.10.11
После 2 курсов ПХТ
КТ от 10.01.12.
После 6 курсов ПХТ
65.
МРТ ДО ОПЕРАЦИИ66.
МРТ ДО ОПЕРАЦИИ67.
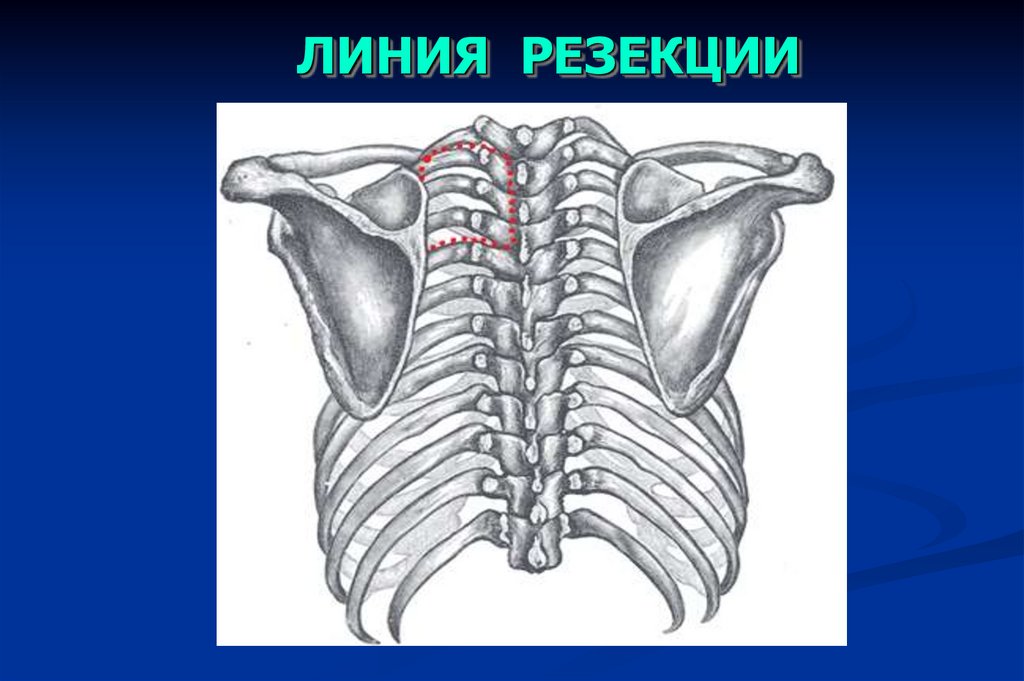
ПЛАНИРУЕМЫЙ ОБЪЕМОПЕРАЦИИ
68.
ОБЪЕМ ОПЕРАЦИИ26.01.2011 – операция в
объеме гемиламинэктомии
Th3-4 позвонков.
Резекции грудной стенки.
Атипичной резекции легкого.
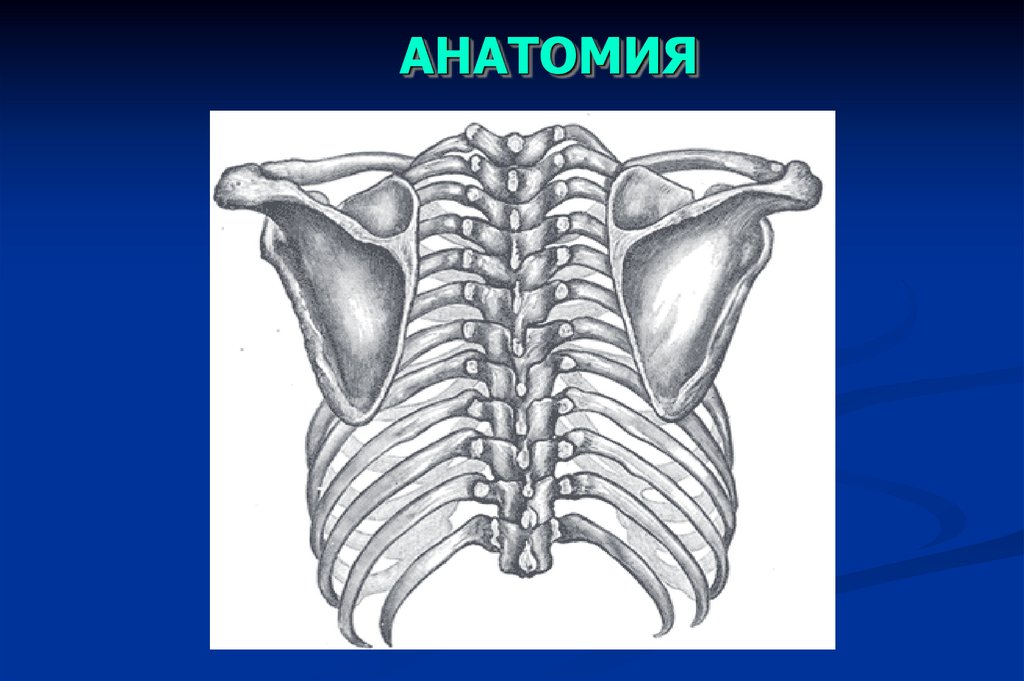
69.
АНАТОМИЯ70.
ОПЕРАЦИОННЫЙ ДОСТУП71.
ЛИНИЯ РЕЗЕКЦИИ72.
ГЕМИЛАМИНЭКТОМИЯ73.
РЕЗЕКЦИОННЫЙ ЭТАП ОПЕРАЦИИ74.
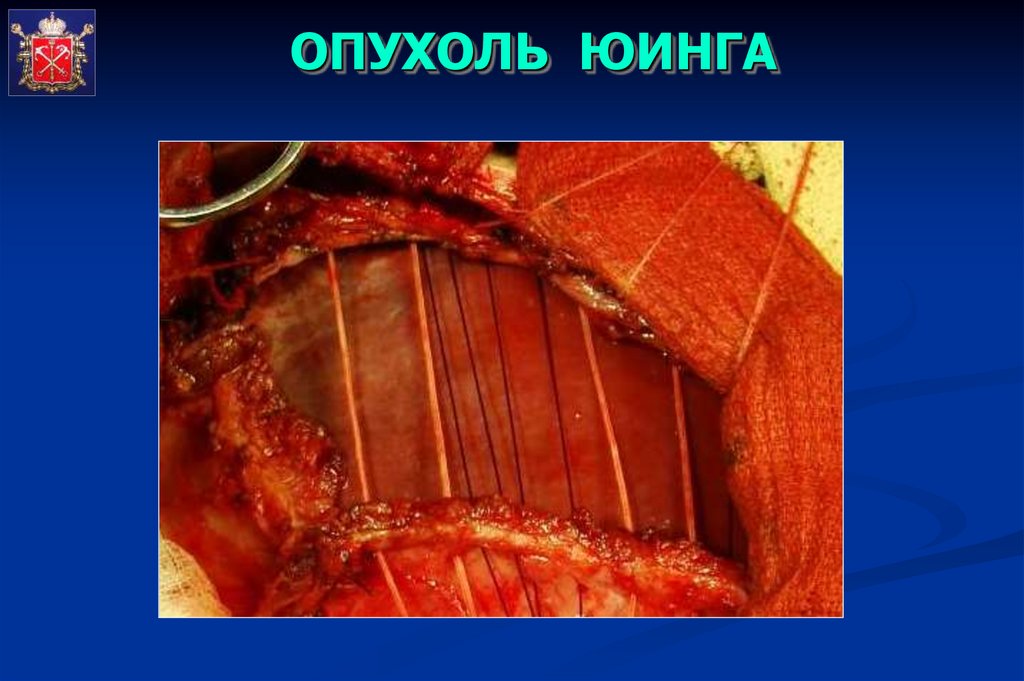
ВИД РАНЫ ПОСЛЕ УДАЛЕНИЯОПУХОЛИ




































































 medicine
medicine








