Similar presentations:
Дефекты осанки
1. ДЕФЕКТЫ ОСАНКИ
2.
Нарушения осанкиОсанкой принято называть привычную позу
непринужденно стоящего человека, которую он
принимает без излишнего мышечного напряжения.
Факторами, определяющими осанку человека,
являются форма позвоночника и грудной клетки,
положение головы, пояса, верхних и нижних
конечностей, угол наклона таза. Важную роль играет
степень развития мускулатуры. Определенный вклад в
особенности осанки вносят эластические свойства
капсульно-связочных и хрящевых структур суставов
позвоночника, таза, нижних и верхних конечностей.
3.
Физиологические изгибы позвоночника(шейный и поясничный лордозы, грудной и
крестцовый кифозы), эластичные межпозвоночные
диски
обеспечивают
рессорные
функции
позвоночного столба, предохраняющие головной
и спинной мозг, внутренние органы от
излишних сотрясений, а также увеличивают
устойчивость и подвижность тела.
4.
При увеличении угла наклона тазапозвоночный столб для сохранения вертикального
положения тела сгибается и соответственно
увеличиваются поясничный лордоз, а также
компенсаторно и расположенные выше изгибы.
При уменьшении угла наклона таза изгибы
позвоночного
столба
соответственно
уменьшаются.
5.
Нормальнаяосанка
характеризуется
симметричным
расположением
частей
тела
относительно позвоночника, и ее признаками
являются:
• среднее положение линии остистых отростков;
• нормальные
физиологические
кривизны
позвоночника;
• прямое положение головы и одинаковые углы,
образованные боковой поверхностью шеи и
надплечьем;
• углы лопаток расположены на одной горизонтальной линии, сами лопатки — на
одинаковом
расстоянии
от
позвоночника,
прижаты к туловищу;
6.
• симметричностьтреугольников
талии
(пространство между боковой поверхностью тела
и внутренней поверхностью свободно опущенной
вниз руки);
• грудная клетка симметрична относительно
средней линии, при осмотре спереди и сзади не
имеет западений или выпячиваний. Как правило,
молочные железы у девушек и соски у юношей
находятся на одном уровне;
• симметричен
живот,
брюшная
стенка
вертикальна, пупок находится на передней
срединной линии;
• угол наклона таза находится в пределах 35—55°.
Он меньше у мужчин, чем у женщин.
7.
8.
9.
Дефекты осанки. Отклонения от нормальной осанки принято называть нарушениями илидефектами осанки. Нарушения осанки не являются
заболеванием.
10.
Наиболеечасто
нарушения
осанки
формируются в период первого ростового
скачка в дошкольном возрасте и, особенно, при
пубертатном скачке роста у подростков. В более
старшем возрасте осанка изменяется В связи с
дистрофическими процессами в суставах тела,
в межпозвоночных дисках, сопровождающимися
неврологическими синдромами, в том числе, и
болевым, прогрессирующим ослаблением мышц.
11.
Типы осанки:а — нормальная
осанка;
б — кифотическая
осанка (круглая спина,
сутулая спина);
в — плоская спина;
г — плосковогнутая
спина;
д—
кифолордотическая
осанка
(кругловогнутая
спина).
12.
Виды дефектов осанкиВ сагиттальной плоскости различают следующие
варианты нарушения осанки:
Нарушения осанки с увеличением физиологических изгибов позвоночника:
• сутуловатость — увеличение грудного кифоза с
вершиной в верхней части грудного отдела,
сочетающееся с уменьшением поясничного лордоза
вплоть до его отсутствия;
• круглая спина (тотальный кифоз) — увеличение грудного кифоза на протяжении всего
грудного отдела с почти полным отсутствием
поясничного лордоза. При этом виде нарушения
осанки для компенсации отклонения центра тяжести
от средней линии отмечается компенсаторное
полусогнутое положение коленных суставов.
13.
При сутуловатой и, особенно круглойспине, грудь западает, шея и голова
наклонены вперед, легко определяется
остистый отросток VII шейного позвонка.
Живот
выстоит,
ягодичные
мышцы
уплощены. Из-за укорочения грудных мышц
плечи
сведены
вперед,
затруднено
вращательное полноамплитудное движение в
плечевом
суставе;
лопатки
крыловидно
выпячены.
14.
•Кругло-вогнутая спина (кифолордотическаяосанка) — все изгибы позвоночника усилены,
увеличен угол наклона таза (60° и более).
Голова, шея, плечи наклонены вперед,
живот
выступает.
Коленные
суставы
максимально разогнуты. Мышцы ягодиц и
задней поверхности бедра, прикрепляющиеся к
седалищному бугру, растянуты по сравнению с
мышцами
передней
поверхности.
При
недостаточном развитии мышечной системы
отмечают
крыловидные
лопатки.
Из-за
дряблости и слабости мышц брюшного пресса возможно опущение внутренних органов.
15.
Нарушения осанки с уменьшением физиологических изгибов позвоночника:•Плоская спина — грудной кифоз и поясничный
лордоз уплощены, уменьшен угол наклона таза.
Плечи сведены вперед, голова опущена, лопатки
крыловидные. Нижняя часть живота выстоит.
Снижена рессорная функция позвоночника, что
приводит к микротравмам головного и спинного
мозга, нарушениям ликвородинамики.
16.
•Плоско-вогнутая спина — уменьшениегрудного кифоза, увеличение поясничного
лордоза и увеличение угла наклона таза.
Грудная клетка узкая, мышцы туловища и
брюшного пресса ослаблены.
При плоско-вогнутой спине возможно опущение
внутренних органов. Эти дети склонны к
гипотонии, им противопоказаны упражнения с
поднятием тяжестей, прыжковые упражнения,
упражнения в парах.
17.
Во фронтальной плоскости различаюттолько один вариант нарушения осанки.
Нарушение осанки во фронтальной плоскости называется асимметричной осанкой.
При этом имеется асимметрия большей или
меньшей
степени
выраженности
между
правой и левой половинами туловища,
неравномерность треугольников талии.
18.
19.
Ассиметричную осанку иначе называютсколиотической осанкой. При асимметричной
осанке ни клинически, ни рентгенологически не
выявляется торсия позвонков. При наклоне вперед
отсутствует реберный горб, характерный для
сколиоза. Ассиметричная осанка – это
функциональное состояние позвоночника и при
правильном
применении
корригирующих
упражнений исправляется.
20.
К задачам ЛФК при лечении дефектов осанкиотносятся:
• Правильное формирование осанки.
• Наращивание мышечного корсета.
• Изменение угла наклона таза.
• Улучшение кардиореспираторной системы.
• Улучшение физического развития.
• Нормализация психоэмоционального тонуса
больного.
• Закаливание организма.
21.
Средства ЛФКДля решения поставленных задач используется
арсенал
средств
ЛФК:
физические
упражнения,
включающие в себя упражнения общеукрепляющего и
специального
характера,
спортивно-прикладные,
дыхательные игры, механотерапию, в зависимости от
имеющегося дефекта осанки. Активно используются
естественные факторы природы, массаж, закаливание.
22.
Задачами общеукрепляющих упражненийсоответствующих возрасту и физической подготовленности занимающихся, являются улучшение
общего
физического
состояния
пациента,
повышение
уровня
общей
выносливости,
укрепление опорно-двигательного аппарата, в том
числе создание «мышечного корсета», развитие
координации и чувства равновесия.
23.
Кспециальным
упражнениям
относятся
корригирующие
упражнения,
которые
направлены на исправление конкретных деформаций:
изменение угла наклона таза, нормализация
физиологических
изгибов
позвоночника,
обеспечение
симметричного
положения
плечевого
и
тазового
поясов,
головы,
укрепление мышц брюшной стенки и спины.
Крайне важно при использовании этих упражнений
выбор исходного положения, определяющего их
строго
локализованное
воздействие,
максимальную разгрузку позвоночника по оси.
24.
Эффективным средством общеукрепляющегохарактера при нарушениях осанки является
лечебное плавание.
25.
Важнымэлементом
терапии
является
формирование навыка правильной осанки с
помощью
самоконтроля,
взаимоконтроля,
зрительного
контроля,
контроля
преподавателя и стоя в раздетом виде у
холодной стены.
26.
Занятия ЛФК не могут проводиться с детьми,имеющих разные дефекты осанки. В ином случае
лечебный эффект у детей с разным состоянием
позвоночника, угла наклона таза и тонуса мышц
при одинаковых физических нагрузках достигнут
не будет. Такие занятия могут усугубить тот или
иной дефект.
27.
При круглой спине мышцы спины растянуты, агрудной клетки сокращены. Мышцы брюшной стенки
расслаблены. Основная задача укрепить мышцы
спины и брюшной стенки, растянуть мышцы
груди. Исходные положения – лежа на животе, лежа
на спине с валиком (2-3 см высотой) под грудным
отделом, сидя на стуле.
28.
При кругло-вогнутой спине увеличен груднойкифоз и поясничный лордоз, увеличен угол наклона
таза, растянута задняя поверхность бедер и
сокращены мышцы передней поверхности. Основная
задача – уменьшить грудной кифоз и поясничный
лордоз, сократить мышцы задней поверхности бедер и
растянуть мышцы передней поверхности. Исходные
положения – лежа на спине, ноги согнуты, под
грудным отделом валик (высотой 2-3 см); лежа на
животе (под животом валик для уменьшения
поясничного лордоза). Из этих исходных положений
наращивать мышечный корсет, укреплять мышцы
брюшного пресса, укреплять заднюю поверхность
бедер.
29.
При плоской спине уплощены все кривизныпозвоночника. Основная задача – формирование
кривизн позвоночника, наращивание мышечного
корсета, укрепление мышц брюшного пресса,
увеличение угла наклона таза (растягивать
заднюю поверхность бедер и укреплять переднюю
поверхность). Исходные положения – лежа на
спине, ноги вытянуты, под поясницей валик; сидя
на стуле или на скамейке; стоя руки вверх.
30.
При плоско-вогнутой спине•Укрепление мышц всего тела с акцентом на
укрепление мышц передней брюшной стенки, разгибателей
поясничного
отдела
позвоночника,
межлопаточных и мышц затылочной области.
•Уменьшение угла наклона таза (сокращение
мышц задней поверхности бедер и растяжение
передней поверхности).
Исходные положения – лежа на спине ноги согнуты;
лежа на животе (валик под животом 2-3 см).
31.
При асимметричной осанке мышцы со сторонывыпуклости позвоночника растянуты, а вогнутости сокращены. Основной задачей является укрепить
растянутые мышцы и растянуть сокращенные мышцы.
С
этой
целью
используются
ассиметричные
упражнения в положении стоя. В положении лежа
используются симметричные упражнения, так как в
этом положении дуга искривления позвоночника
приходит к средней линии.
32.
Для контроля за эффективностью применениялечебных
упражнений
необходимо
проводить
тестирование силы мышц спины и живота.
Для тестирования силы мышц спины применяют
исходное положение лежа лицом вниз на гимнастической
скамейке (при этом туловище сдвигается до лобка и
удерживается за ноги партнером) руки на поясе.
Удержание туловища в течение 20 сек и более
свидетельствует о нормальной величине силы мышц
спины.
Для тестирования силы мышц брюшного пресса
применяют исходное положение лежа на спине, ноги
приподняты от пола на 20 см. Удержание ног более 15 сек
является положительной пробой. Можно применять пробу
из исходного положения лежа на спине руки вдоль
туловища с переходом в исходное положение (сесть-лечь).
Подсчитывается количество упражнений, выполненных за
1 минуту.
33.
Придефектах
осанки
эффективно
применение массажа. Методика применяемого
массажа должна быть тесно связана с имеющимся
дефектом.
34.
Задачи массажа:• улучшение общего обмена веществ;
• улучшение крово- и лимфообращения в мышцах
всего тела и местах перехода их в сухожилия;
• смягчение болевого синдрома;
• уменьшение утомляемости при занята физической
культурой и спортом;
• обеспечение пассивной коррекции позвоночника,
общее укрепление мышечного аппарата, снижение
тонуса различных групп постуральных мышц,
улучшение
психоэмоционального
состояния
больного;
• улучшение
функционального
состояния
дыхательной, нервной и других систем, повышение
физической и психической работоспособности.
35.
Применяютвсе
приемы
массажа
—
поглаживание,
растирание,
разминание,
вибрацию, однако строго дифференцированно в
зависимости от состояния мягких тканей.
Обязательно используются приемы сегментарного,
точечного массажей и методы постизометрической
релаксации.
36. СКОЛИОЗ
37.
Сколиозом называютбоковые искривления
позвоночного столба с
наличием скручивания
позвонков вокруг
вертикальной оси (торсия).
Наличие искривления во
фронтальной плоскости без
торсии позвонков
относится к
сколиотической осанке.
38.
39.
Признаки нормальнойосанки (а); определение
искривления
позвоночника (б).
Виды сколиоза:
1 — правосторонний;
2 — левосторонний;
3 — S-образный.
40.
41.
42.
43.
44.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ИКЛАССИФИКАЦИЯ СКОЛИОЗОВ
В зависимости от происхождения сколиозы
подразделяют на врожденные, диспластические,
приобретенные и идеопатические.
Врожденные сколиозы составляют около 2-3% от
всех сколиозов. В основе их лежат аномалии развития
позвоночника, нередко сочетающиеся с другими
аномалиями развития ребенка.
Типичным является наличие одиночных и
множественных клиновидных позвонков и полу
позвонков, синостозов (сращения) тел и дужек
позвонков, недоразвитие межпозвонковых дисков.
Часто встречаются сращения и добавочные
шейные ребра, поэтому выявляется разное число
ребер с одной и другой стороны.
Дуга искривления врожденных сколиозов
короткая, торсия отмечается только на месте
аномалии. Деформация стойкая, мало поддается
коррекции.
45.
Диспластическиесколиозы
возникают
вследствие недоразвитой костной системы и спинного
мозга,
в
основе
которой
лежит
дисплазия
соединительной ткани, что является генетически
обусловленным
заболеванием.
Наиболее
часто
встречаются дисплазии позвончника:
1. Недоразвитие 12-ой пары ребер (их отсутствие или
укорочение);
2. Люмбализация крестцового позвонка (I крестцовый
позвонок переходит в V поясничный);
3. Сакрализация V поясничного позвонка (V
поясничный позвонок переходит в I крестцовый);
4. Наличие spina bifida, т.е. незаращение дужек
позвонка, отсутствие остистого отростка.
Дисплазия костной системы отражается в
укорочении одной ноги, асимметрии костей таза.
Важно учитывать, что дисплазия костной
системы тесно связана с дисплазией соединительной
ткани сердца (проляпс митрального клапана,
дополнительные хорды и др.)
46.
47.
Приобретенныесколиозы,
могут
быть:
травматические,
операционные,
ожоговые,
ишиалгические
(при
корешковом
синдроме),паралитические, привычные (условнорефлекторные), статические, в следствии длительных
порочных поз при занятиях, чтении, отдыхе, ношения
тяжелого портфеля в одной руке.
Идиопатические сколиозы – это сколиозы
невыясненной этиологии.
По течению сколиозы подразделяют на
прогрессирующие и стабильные.
Различают сколиозы по форме искривления, по
локализации, по взаимокомпенсации дуг и по степени
тяжести деформации позвоночника.
48.
По форме искривления:С-образный сколиоз (с одной дугой искривления).
S-образный сколиоз (с двумя дугами искривления).
Z- образный сколиоз (с тремя дугами искривления).
49.
50.
Четырехдужныйсколиоз
Трехдужный сколиоз
51.
По локализации вершины основной дуги искривленияпозвоночника различают типы сколиоза (верхнегрудной, грудной, грудо-поясничный, поясничный и
комбинированный).
А - верхне-грудной; Б -грудной
В- грудо-поясничный; Г - поясничный; Дкомбинированный
52.
53.
При верхне-грудном сколиозе (шейно-грудном)вершина располагается на уровне Th2-Th5. Это
компенсаторный S-образный сколиоз при
котором первичная дуга короткая и вторичная
длинная. В процесс деформации вовлекается
шея, надплечья, кости лица и грудная клетка.
Структурные изменения в позвонках происходят
рано, быстро нарушается функция внешнего
дыхания. Этот сколиоз, чаще является
врожденным, носит злокачественный характер,
встречается в 1,3-3,6% случаев. Часто сочетается
с болезнью Шпренгеля (высокое стояние
лопаток).
54.
При грудном сколиозевершина первичной дуги
находится
на
уровне
восьмого-девятого
грудных позвонков (Th8Th9),
чаще
с
правосторонним
искривлением и двумя
компенсаторными дугами.
Встречается
в
20-40%
случаев.
Проявляется
рано,
быстро
прогрессирует,
существенно
нарушает
работу
сердечнососудистой и дыхательной
системы.
55.
Грудо-поясничньйсколиоз
бывает
правосторонним (40%), или левосторонним (60%) имеет
грудную дугу искривления до девяти позвонков. Вершина
дуги располагается на нижних грудных (Тh10-Тh12) и
первом поясничном (L1) позвонках. Чем выше вершина
искривления, тем неблагоприятнее прогноз.
При этом типе сколиоза имеется деформация таза с
выпячиванием гребня подвздошной кости и углублением
треугольника талии на стороне вогнутости. Встречается в
41% случаев и в начальных стадиях хорошо поддается
лечению.
56.
Поясничныйсколиоз
чаще
бывает
левосторонним (до 70%) и первичная дуга
занимает шесть позвонков Тh12-L5 с
вершиной на L2-L3, Компенсаторные дуги
появляются в грудном и поясничнокрестцовом
отделах
позвоночника.
Выявляется в 15% исход благоприятный.
Этот
сколиоз
может
привести
к
остеохондрозу в
поясничном отделе
позвоночника.
Способен
к
прогрессированию после окончания роста
скелета.
57.
При комбинированномсколиозе искривления в
грудном и поясничном
отделах позвоночника
возникают одновременно с
одинаковой степенью торсии.
Дуги одинакового размера,
что уравновешивает и внешне
сохраняет вертикальное
положение позвоночника.
Встречается в 20-30 %
случаев, чаще бывает
правосторонним в грудном
отделе, а в поясничном левосторонним. Прогноз
неблагоприятный.
58.
Сложные S - образные сколиозы:Комбинированный
- две дуги закладываются
одновременно до 4 степени;
Компенсаторный
- одна дуга первичная,
а вторая образуется как
дуга компенсации до 2-3
степени;
59.
Различают уравновешенный (компенсированный)и
неуравновешенный
(некомпенсированный)
сколиозы.
Уравновешенность сколиоза определяется с помощью
отвеса, зафиксированного над остистым отростком
седьмого шейного позвонка, если отвес проходит по
позвоночнику до межъягодичной складки (седьмой
шейный и первый крестцовый позвонки находятся на
вертикали)
и
рентгенологически
угол
противоискривления приближается к величине угла
основною
искривления,
то
сколиоз
считается
уравновешенным (компенсированным). Если имеет место
отклонение межъягодичной складки от линии отвеса, то
сколиоз
является
неуравновешенным
(некомпенсированным), это говорит о прогрессировании
сколиоза в результате клиновидной деформации
позвонков компенсаторной дуги.
60.
А – уравновешенный сколиоз, Б –неуравновешенныйсколиоз
61. Степени сколиозов: А-первая степень, Б -вторая степень, В-третья степень, Г-четвертая степень.
Классификация сколиозовА
Б
В
Г
Степени сколиозов: А-первая степень, Б -вторая
степень, В-третья степень, Г-четвертая степень.
62. Классификация сколиозов
Первая степень сколиоза характеризуетсянезначительными от 1 ° до 10° искривлениями
позвоночника во фронтальной плоскости в
положении больного стоя и лежа. Характерна
асимметрия мышц на уровне первичной дуги при
наклоне больного. В пояснице образуется
мышечный валик, имеется легкая нестойкая
асимметрия надплечий и лопаток при грудной
сколиозе и асимметрия линии и треугольников
талии при поясничном искривлении. Намечаются
признаки торсии, совпадающие с направлением
дуги искривления.
63.
64.
Привторой
степени
сколиоза
угол
искривления позвоночника составляет 11-30°.
Намечается реберный горб. На рентгенограмме
появляются признаки торсии, клиновидная
деформация позвонков и компенсаторная дуга.
65.
66.
Третья степень сколиоза имеет уголискривления позвоночника от 31 ° до 50° и
характеризуется асимметрией частей корпуса,
деформацией грудной клетки с наличием на
выпуклой
стороне
дуги
искривления
позвоночника заднего реберного горба. В
поясничном
отделе
позвоночника
часто
увеличен лордоз. На рентгенограмме видна
выраженная торсия, а также клиновидная
деформация
позвонков
и
дисков.
При
физической нагрузке отмечается дыхательная и
сердечно-сосудистая
недостаточность.
Деформация фиксирована.
67.
68.
Четвертая степень сколиоза, имеет уголискривления
позвоночника
более
50°.
Деформация позвоночника и грудной клетки
становится грубой и фиксированной. Позвонки
на прямой рентгенограмме видны в боковой
проекции. Выраженные проявления сердечнососудистой и дыхательной недостаточности.
69.
70. По патогенетическому признаку сколиозы делятся на три основные группы.
Первая - дискогенная, когда болезньначинается
с
поражения
межпозвонкового диска.
Вторая
статическая,
когда
деформация позвоночника зависит от
порочных поз человека.
Третья - нервно-мышечная, когда
сколиотическое
заболевание
вызывается патологией нервной и
мышечной системы.
Независимо
от
исходного
патогенетического фактора, развитие
сколиотической болезни протекает
одинаково.
Механизм прогрессирования
сколиоза. А- силы, действующие
на искривленный сегмент
позвоночника; Б- в начале
искривления позвоночника; Впульпозное ядро перемещается
в выпуклую сторону, а
фиброзное кольцо - в вогнутую .
71.
Прогнозирование при сколиозе1.
Возраст
проявления
сколиоза.
Чем
раньше
обнаруживается сколиоз и клинически проявляется
прогрессирование деформации, тем больше возможность
увеличения сколиоза и хуже прогноз. Величина дуги
искривления
позвоночника
находится
в
прямой
зависимости от возраста, в котором сколиоз был выявлен.
По данным И. И. Кона, если сколиоз был выявлен до 10летнего
возраста,
то
деформация
позвоночника
прогрессирует до угла более 50° у 25,6% больных, если в
возрасте от 10 до 12 лет, то угол искривления позвоночника
превышает 50° у 12,1% больных, если это происходит в 1314 лет у 8,3% больных. При выявлении сколиоза после 14
лет деформация позвоночника как правило не достигает
50°.
72.
2.Существенное значение для прогнозированиясколиоза имеет локализация первичной дуги
искривления позвоночника. При локализации
первичной дуги искривления в грудном отделе
позвоночника и при комбинированном типе к
окончанию роста позвоночника угол искривления
составляет 50° соответственно у 50,6% больных.
При грудопоясничных и поясничных типах
сколиозов искривление позвоночника свыше 50°
достигает у меньшего числа больных соответственно у 4,6: и 6,4%. Наиболее
злокачественным течением отличается грудной и
комбинированный сколиозы.
73.
3. Степень созревания ядер окостенения гребнейподвздошных костей отражает степень зрелости
позвоночника. Зная период созревания ядер
окостенения гребней подвздошных костей, можно
ориентировочно посчитать время, оставшееся до
окончания роста позвоночника, определив тем
самым сроки, в течении которого сохраняется
опасность прогрессирования сколиоза.
74.
Тест Риссера I - появление ядерокостенения гребней подвздошных костей,
совпадает с серединой пубертатного периода, а у
девочек - с появлением первой менструации.
Таким образом, в тех случаях, когда нет
возможности сделать снимки таза, зная время
появления первых месячных, можно судить о
степени зрелости костей, подсчитать сроки,
оставшиеся до окончания роста позвоночника, и
установить
период,
в
течение
которого
деформация позвоночника может еще активно
прогрессировать.
75.
Тест Риссера II -развитие ядер окостенениядо середины крыла ядер подвздошных костей, на
что уходит примерно один год.
76.
Тест Риссера III - ядро окостененияполностью покрывает крылья подвздошных
костей, на что уходит приблизительно один год.
Ядра окостенения полностью покрывают
весь гребень подвздошных костей примерно за 2
года, и это совпадает с окончанием пубертатного
периода.
Происходит
замедление
роста
позвоночника и замедление прогрессирования
сколиоза.
77.
Тест Риссера IV - полное спаяние ядерокостенения с гребнями подвздошных костей, на
что уходит примерно 1-1,5 года. От теста Риссера
III до теста Риссера IV рост позвоночника почти
прекращается,
искривление
позвоночника
увеличивается незначительно, примерно 1-10. Тест
Риссера IV совпадает с окончанием роста
позвоночника, прогрессирование искривление
позвоночника приостанавливается. Завершение
развития ядер окостенения гребней подвздошных
костей свидетельствует об окончании усиленного
роста позвоночника, а их спаяние с крыльями
подвздошных костей - о полном завершении роста
позвоночника.
78. ЛФК при лечении сколиозов
Лечебная физическая культура (ЛФК) занимаетведущее место в комплексном лечении сколиоза и
решает следующие задачи:
1. Уменьшение степени прогрессирования сколиоза.
2. Коррекция имеющейся деформации опорнодвигательного аппарата и других систем (позвоночника,
грудной клетки, стоп, исправление прикуса и т.д.).
3. Укрепление мышечно-связочного аппарата, создание
мышечного
корсета,
что
будет
способствовать
поддержанию позвоночника в правильном вертикальном
положении.
4. Воспитание правильной осанки.
5. Улучшение функционального состояния сердечнососудистой, дыхательной, нервной систем.
6. Общеукрепляющее, оздоровительное воздействие на
организм ребенка в целом.
79.
Основные формы занятий ЛФК присколиозах:
утренняя
гигиеническая
гимнастика (УГГ), лечебная гимнастика
(ЛГ), самостоятельные занятия. Лечебная
гимнастика является одной из основных
форм
ЛФК.
Занятия
лечебной
гимнастикой
начинаются
с
выбора
исходных положений.
80.
В начале курса лечения лечебная гимнастика должнапроводиться в разгрузочных для позвоночника положениях.
Наиболее оптимальными разгрузочными положениями для
позвоночника считают следующие: лежа на спине; на животе;
на боку со стороны выпуклости позвоночника, подложив под
бок на уровне искривления валик; стоя на четвереньках.
Ребенку с кифосколиозом в положении лежа на спине следует
подложить под спину валик на уровне искривления, а при
выраженном лордозе позвоночника в положении лежа на
животе подложить подушку или валик под
живот.
Независимо от курса лечения в разгрузочных положениях для
позвоночника лечебная гимнастика должна проводиться и
при большой мобильности позвоночника, выраженной
слабости
мышечно-связочного
аппарата,
бурном
прогрессировании сколиоза, его неуравновешенности, а также
у детей слабо физически развитых, расслабленных.
81.
По мере укрепления мышечно-связочногоаппарата
занятия
лечебной
гимнастикой
проводятся в исходном положении стоя, стоя у
снарядов
(стул,
гимнастическая
стенка,
поручни),
на
снарядах
(гимнастическая
скамейка, стенка), вводится ходьба, выполнение
упражнений в ходьбе.
82.
Выбор корригирующих положений. Послеподбора для каждого ребенка исходного
положения следует переходить к решению
задачи активной коррекции позвоночника. Виды
активной коррекции находятся в прямой
зависимости от локализации дуги искривления
позвоночника, т.е. от типа сколиоза. При
наличии дуги искривления в грудном отделе
коррекция позвоночника достигается подъемом
руки вверх на вогнутой стороне искривления. В
этом
случае
происходит
выравнивание
положения
надплечий,
уменьшение
дуги
искривления
позвоночника.
Со
стороны
выпуклости рука может быть отведена в сторону
и находиться не выше горизонтали или опущена
вдоль туловища
83.
При искривлении в поясничном отделепозвоночника отводится нога в сторону на
стороне выпуклости дуги искривления, что
ведет к выравниванию положения таза и
уменьшению дуги искривления позвоночника.
Торсия позвонков и боковое искривление
позвоночника взаимосвязаны.
84.
Привыполнении
упражнений
на
противовыгибание
при
искривлении
позвоночника во фронтальной плоскости
рекомендуется наклон туловища в выпуклую
сторону с противоупором руки на стороне
верхней выпуклостии , и подъемом руки с
вогнутой стороны вверх. Выполняются эти
упражнения в исходном положении лежа на
боку,
валик
в
качестве
противоупора
подкладывают
под
выпуклую
часть
искривления.
85.
В случае кифосколиоза рекомендуется висходном положении на спине подложить
валик на уровне выбухания. И выполнять
упражнения на разгибание в грудном отделе
позвоночника.
При выраженном лордозе используется
положение лежа на животе с подложенной под
него подушкой или валиком. В исходном
положении на спине подтягивают согнутые
ноги к животу. Уменьшению глубины лордоза
способствует
упражнение
из
исходного
положения стоя на коленях: сесть на пятки и
достать
лбом
колени;
или
стоя
на
четвереньках, голова свободно свисает, спина
круглая, достать коленом противоположную
кисть.
86.
В комплексной терапии сколиотической болезнииспользуют
асимметричные,
симметричные
и
деторсионные упражнения.
Деторсионные
упражнения
предусматривают
максимальную мобилизацию позвоночника, на фоне
которой проводится коррекция торсии и дуги
искривления.
Симметричные упражнения, основная цель
приблизить позвоночник к средней линии и
одинаково воздействовать на функциональное
состояние мышц.
Асимметричные упражнения также направлены
на коррекцию позвоночника, но оказывают разное
локализованное
воздействие
на
разное
функциональное
состояние
мышц
(умеренно
растягивая мышцы и связки на вогнутой стороне
дуги
искривления
и
обеспечивая
дифференцированное
укрепление
ослабленных
мышц на выпуклой стороне).
87. Упражнения для формирования и закрепления навыка правильной осанки
Исходное положение стоя1. Принятие правильной осанки путем касания стены или
гимнастической стенки ягодицами, икроножными мышцами и
пятками. Отойти от стены на 1-2 шага, сохраняя правильную
осанку.
2.Исходное положение лежа на спине, руки вдоль туловища.
Голова, туловище, ноги составляют прямую линию.
Приподнять голову и плечи, вернуться в исходное положение.
3. В корригированном положении туловища прижать
поясничную область к полу. Встать, принять правильную
осанку.
4. Упражнения на равновесие и в ходьбе с предметами. При
выполнении этих упражнений вырабатывается
проприоцептивная чувствительность мышц, суставов,
связочного аппарата.
88. Упражнения для укрепления мышц спины
Тренировка мышц спины и поясницы выполняется висходном положении лежа на животе. поднять ноги
невысоко вверх, поднять ноги и развести их в стороны
(сначала поочередно поднимаем одну ногу, затем
вместе), горизонтальные и вертикальные ножницы и др.
Эффективность упражнений увеличивается, если они
выполняются с волевым усилием, преодолением
сопротивления,
собственного
веса
конечности,
увеличенного веса конечности за счет манжеток с грузом
и др. При этом амплитуда движений должна быть
небольшой, чтобы не способствовать увеличению
мобильности позвоночника. С этой целью при
выполнении упражнений под туловище и стопы
необходимо подкладывать валик или подставку, чтобы
уменьшить амплитуду движений туловища и ног. По
мере тренировки упражнения для ног и туловища можно
сочетать.
89.
Особоевнимание
следует
уделять
укреплению
ромбовидных мышц (большой и малой), средних пучков
трапециевидной мышцы. Эти мышцы играют большую
роль в правильном удержании лопаток по отношению к
позвоночнику: нижние углы лопаток должны находиться на
одном уровне и одинаковом расстоянии от позвоночника, а
внутренние края лопаток должны быть расположены
параллельно позвоночнику. Укрепление этих мышц
проводится в исходном положении лежа на животе, спине и
по показаниям -стоя путем сближения лопаток и
приближения их к позвоночнику.
И.п.- о.с., руки на поясе, отвести локти назад, сблизить
лопатки; кисти рук к плечам, локти прижаты к туловищу,
отвести локти в сторону, назад; кисти рук на уровне мочек
ушей или на затылке, локти отведены в сторону, свести
локти назад до максимального сближения лопаток,
задержаться 3-5 секунд в этом положении, затем опустить
локти, расслабиться.
90. Упражнения для мышц брюшного пресса
Для укрепления мышц брюшного прессаиспользуют исходное положение лежа на спине с
фиксированным туловищем. Это различные
упражнения для ног: сгибание прямых ног,
отведение их в сторону, вертикальные и
горизонтальные
ножницы,
велосипед,
удержание прямых ног, чуть приподняв их от
плоскости.
Для
ограничения
амплитуды
движений не следует забывать положить под
стопы валик или специальную подставку. По
мере
тренировки
упражнения
для
ног
проводятся с отягощением (манжетки с песком,
медицинбол, эспандеры и др,).
Поочередно
сгибать и разгибать ноги в коленных и тазобедренных
суставах.
91. Симметричные корригирующие упражнения:
Цель: приблизить позвоночник к средней линии и одинакововоздействовать на одинаковое состояние мышц туловища.
исходное положение лежа на животе, подбородок на тыльной
поверхности кистей, положенных одна на другую, локти
разведены в стороны, положение туловища и ног прямое.
1. Поднять руки вверх, тянуться в направлении рук головой, не
поднимая подбородка, плеч и туловища, вернуться в исходное
положение.
2. Сохраняя срединное положение позвоночника, отвести назад
прямые руки; ноги приподнять разогнутые в коленных суставах,
«рыбка».
3. Приподнять голову и грудь, поднять вверх прямые руки, при
поднять прямые ноги, сохраняя правильное положение тела, не
сколько раз качнуться — «лодочка».
В качестве симметричных могут быть использованы другие
упражнения для укрепления мышц брюшного пресса и спины из
исходного положения лежа при условии сохранения
симметричного положения частей тела относительно оси
позвоночника
92. Асимметричные корригирующие упражнения
Цель: приблизить позвоночник к средней линии,локализованно воздействовать на разные
функциональные состояния мышц туловища.
1. Исходное положение стоя перед зеркалом,
сохраняя правильную осанку, поднять плечи с
поворотом вовнутрь на стороне вогнутости грудного
сколиоза.
2. Исходное положение лежа на животе, руки вверх,
держась за рейку гимнастической стенки.
Приподнять напряженные ноги и отвести их в
сторону выпуклости поясничного сколиоза.
3. Ходьба на гимнастической скамейке с мешочком
на голове и отведением ноги в сторону выпуклости
поясничного сколиоза.
93. Деторсионные упражнения – раскручивание позвоночника. При скручивании позвоночника по часовой стрелке осуществляется вращение
против часовой инаоборот с помощью поворотов плечевого пояса или таза.
Однако эти упражнения следует выполнять только под
контролем врача-ортопеда.
Так, например, при правостороннем поясничном сколиозе, торсия
позвоночника поворачивается по часовой стрелке, а разворот
позвоночника и таза необходимо выполнять против часовой стрелки.
В и. п. лежа на животе - занести правую ногу за левую вместе с
поворотом таза.
В и.п. лежа на спине – наоборот, левую ногу завести за правую.
При правостороннем верхнегрудном и грудном сколиозе торсия
грудных позвонков происходит по часовой стрелке, поэтому повороты
туловища и рук должны осуществляться против часовой стрелки.
В и .п. - лежа на животе левая рука заводится назад. В и.п. -лежа на
спине, руки в сторону, ладонь правой руки достает левую руку. В случае
левостороннего верхнегрудного и грудного сколиоза движения рук и
туловища выполняют наоборот, по часовой стрелке.
94.
Большая часть этихупражнений выполняется в
изометрическом режиме в
положении лежа.
1. Пациент в положении лежа
на животе, прогнувшись,
выполняет движения руками:
2. поочередное вытягивание
вперед рук со сжатыми
кулакам («боксер»)
95.
2)руки, вытянутые в стороны, ритмично, плавно
поднимать и опускать («птичка»).
96.
3)вытянуть руки вперед, медленно отвести назад к
бедрам, пронося над медицинболами, поставленными на
уровне лопаток,(«пловец»).
97.
4) в положении лежа на спине, упираясь локтямисогнутых рук, приподнять лопатки над полом и
выполнять медленные кивательные движения («вожжи»).
98. Оценка результатов
В связи с наклонностью сколиоза к прогрессированию втечение всего периода роста достоверны результаты
лечения, достигнутые ко времени окончания усиленного
роста скелета.
При оценке результатов лечения учитывают изменение
общего состояния ребенка, функционального состояния
сердечно-сосудистой и бронхолегочной системы,
воспитание навыка правильной осанки, общей координации
движений, возрастание силовой выносливости мышц,
изменение дуги искривления позвоночника (по данным
рентгенограмм). Отсутствие прогрессирования деформации
определяют при изменении дуги искривления (±5° на
рентгенограмме).
Прогрессированием считают увеличение дуги искривления
более чем на 5° (на 6-10°; 11-15°; свыше 15°). Улучшение
означает уменьшение дуги искривления более чем на 5° (на
6-10°; 11-15°; свыше 15°).
99.
Цели лечебных мероприятий при сколиозе1. Не допустить прогрессирования сколиоза
2. Стабилизировать позвоночник (укрепить окружающие его
мышцы).
3. Добиться коррекции деформации позвоночника.
Для этого необходимо:
1. Достаточное пребывание ребенка на свежем воздухе,
постоянное, систематическое его закаливание в соответствии с
возрастом.
2. Полноценное питание включает достаточное потребление
белков животного происхождения (мясо, творог, рыба),
минеральных веществ, витаминов (овощи, фрукты).
3. Спать на ровной твердой поверхности ложа, не сидеть в одной
позе длительно, отдых лежа. Равномерно распределять тяжесть
тела на обе ноги.
4. Воспитывать правильную осанку, контролируя ее в любом
положении тела.
100.
Длительностьпроцедуры
10—15
мин,
ребенка
укладывают на ровную, жесткую горизонтальную
поверхность, в положении лежа на животе, руки вдоль
туловища, слегка согнуты в локтях, голова повернута в
сторону, противоположную дуге искривления в грудном
отделе.
Массаж
начинается
с
поглаживания
ладонной
поверхностью кисти всей спины — снизу вверх (от
крестца до надплечья), с последующим растиранием всей
спины подушечками 4 пальцев (полусогнуты) с опорой на
основание ладони и при небольшой силе давления руки.
При I степени сколиоза поглаживание чередуется с
растиранием и разминанием мышц всей спины (сила
давления руки то усиливается, то ослабевает), особенно
вдоль позвоночника и в межлопаточной области. Цель —
укрепление мышц спины.
101. Пример грудного (левостороннего) сколиоза. При комбинированном сколиозе массаж участков спины различен.
102.
ПриII—III
степени
сколиоза
массаж
проводится
дифференцированно — с избирательным применением
различных приемов в разных местах. Так, при комбинированном
сколиозе (например, правосторонний грудной и левосторонний
поясничный) спина условно разделяется на четыре участка (два
грудных и два поясничных). Массирующий стоит со стороны
массируемого участка. В области дуги искривления (реберного
выбухания и
мышечного
валика)
необходимо
более
тонизирующее воздействие: поглаживание, более интенсивное
растирание, надавливание подушечками пальцев или основанием
ладони, поколачивание подушечками полусогнутых пальцев. В
области вогнутости — поглаживание, легкое растирание,
растяжение мягких тканей (руки двигаются в противоположных
направлениях). При растяжении в поясничной области слева
правая ладонь плотно прижимается к крестцу, а левая двигается
от него к нижнему углу лопатки. Заканчивается массаж
поглаживанием всей спины.
103. Массаж
Процедуру массажа проводят в следующем порядке:1. Укладывают пациента на живот, руки вдоль тела, голова
повернута в сторону, противоположную ротации шейного
отдела позвоночника, обусловленной сколиотической
деформацией. Под голеностопные суставы подкладывают
валик. Массажист встает слева от стола под углом 45 градусов
к нему на уровне таза пациента; ноги слегка согнуты и широко
расставлены — левая впереди, правая сзади. Начинают с
продольного поглаживания одновременно обеих половин
спины —движения плавные, ритмичные, длинные — вдоль
всего позвоночника выполняются за счет слаженного
движения рук, корпуса и ног. Постепенно переходят от
поверхностного к более глубокому поглаживанию, используя
плоскостной и обхватывающий варианты. Особое внимание
уделяется массаж паравертебральных областей.
104. Начинают с продольного поглаживания одновременно обеих половин спины —движения плавные, ритмичные, длинные — вдоль всего
Начинаютс
продольного
поглаживания одновременно
обеих половин спины —движения плавные, ритмичные,
длинные — вдоль всего
позвоночника выполняются за
счет слаженного движения рук,
корпуса и ног. Постепенно
переходят от поверхностного к
более
глубокому
поглаживанию,
используя
плоскостной и обхватывающий
варианты. Особое внимание
уделяется
массаж
паравертебральных областей.
105.
2. Затем выполняют глубокоетрение ребром ладони с
отягощением — длинными
движениями вдоль
позвоночника в темпе —
одно движение за 1—1,5
секунды, поочередно слева и
справа, по 10—12 движений
с каждой стороны.
(Недопустимо жесткое
давление на костные
выступы).
106.
3. Затем массажист встает перпендикулярнок столу, ноги слегка согнуты, расставлены
на расстояние ширины плеч. Основанием
правой и ребром левой ладони захватывают
кожно-подкожную складку возможно
большей толщины и встречными
круговыми движениями — правая к себе,
левая — от себя, растирают складку между
ладонями; правая ладонь одновременно
осуществляет разминание подлежащих
мышц скользящим давлением. Движения
должны быть плавными, ритмичными,
контакт массирующих ладоней с тканями
— постоянным, перемещение возможно как
в каудальном так и в краниальном
направлении, поэтому начинать
выполнение приема можно и с
поясничного, и с верхне-грудного отдела
позвоночника. Выполняют по 3—4
«прохода» с каждой стороны. После
каждого прохода выполняется 1—2
продольных гребнеобразных поглаживания.
Ближняя и дальняя сторона
обрабатываются из одного положения.
107.
Более жесткий вариант приема: сиспользованием вместо основания правой
ладони проксимальных межфаланговых
суставов, как в гребнеобразном приеме. На
этот прием уходит 6—8 минут. После
выполнения первых трех приемов должно
появиться чувство тепла и легкая гиперемия
кожи спины. Затем оценивают состояние
трапециевидных мышц. Если выявляется
асимметрия тонуса верхней порции
трапециевидных мышц, укороченную
напряженную мышцу растягивают,
выполняют приемы мягкого плавного
разминания, а расслабленную —разминают
резкими отрывистыми надавливаниями,
оттягиваниями, пощипываниями. При
вялости ягодичных мышц выполняется
поглаживание, растирание и глубокое
разминание ягодичной зоны. При часто
сопутствующем сколиозу плоскостопии
выполняется жесткий массаж подошвенной
поверхности стоп и группы большеберцовых
мышц, а также проводится инструктаж по
самомассажу стоп.
108.
4. Затем массажист укладывает больного на правый бок лицом к себе. Подгрудную клетку подкладывает плотную подушку толщиной 6—8 см.
Правое предплечье — под головой, левая рука вытянута вперед. Левая
нога слегка согнута, лежит впереди правой (это создает небольшой
вентральный наклон). На правой ноге в области голеностопного сустава
закрепляется браслет. К браслету прикреплен шнур с крюком, на крюк
навешиваются мешочки с песком. Вес мешков составляет 10—20% от веса
пациента. Массажист устанавливает основание правой ладони на
медиальный край правого разгибателя спины на уровне L-V — S-I, второй
— пятый пальцы поддерживают латеральный край; используя вес тела,
плавными ритмичными движениями, направленными вертикально вниз
оттягивает мышцу от позвоночника, постепенно продвигаясь краниально
до верхне-поясничного отдела «переступанием» (3-4 прохода за 5-7
минут).
109.
После этого выполняется разминание основанием ладонилевого разгибателя спины на поясничном уровне резкими
отрывистыми ритмичными толчками (2—3 минуты). В
этом же положении выполняется массаж и растягивание
большой грудной мышцы.
110.
5. Затем больной ложится на левый бок, под поясницуподкладывается валик, левая рука вытянута вперед, правое предплечье
упирается в поверхность стола, фиксируя вентральный наклон; груз,
составляющий 10—15% от веса пациента, закрепляют на левой руке
аналогично креплению на ноге. Массажист переходит к другой
стороне стола. Выполняется оттягивающее разминание левого
разгибателя спины на уровне грудного отдела таким же способом, как
на поясничном уровне (3—4 прохода за 5—7 минут); разминание
пpaвого разгибателя спины на грудном уровне выполняется резкими
отрывистыми ритмичными движениями (2—3 минуты).
111.
ХАРАКТЕР ПРИМЕНЯЕМЫХ УПРАЖНЕНИЙ1. Упражнения общеразвивающие
2. Упражнения дыхательные
3. Упражнения с усилием
4. Упражнения с помощью
5. Упражнения на расслабление
6. Упражнения корригирующие
7. Упражнения на координацию
8. Упражнения в равновесии
9. Упражнения в сопротивлении
10. Упражнения на снарядах
11. Упражнения с предметами
12. Упражнения в посылке импульсов
13. Пассивные движения
14. Специальные упражнения, направленные на выработку
заместительной функции
112.
ТЕМП, РИТМ И АМПЛИТУДА ДВИЖЕНИЙ1. Медленный
2. Средний
3. Быстрый
4. Ритмичные движения
5. Аритмичные
6. С ускорение темпа
7. С замедлением темпа
8. Полная амплитуда движений
9. Ограниченная амплитуда движений
113.
РАЗДЕЛЫ ПРОЦЕДУРЫ ЛЕЧЕБНОЙ ГИМНАСТИКИ ИИХ ПРОДОЛЖИТЕЛЬНОСТЬ
1
Продолжительность вводного раздела
2,5-3 мин.
2
3
Продолжительность вводного раздела
Продолжительность вводного раздела
3-5 мин.
5-8 мин.
4
5
6
Продолжительность основного раздела
Продолжительность основного раздела
Продолжительность основного раздела
4-5 мин.
10-20 мин.
30-45 мин.
7
8
Продолжительность заключительного раздела
Продолжительность заключительного раздела
2-3 мин.
5-7 мин.
114.
РАСПРЕДЕЛЕНИЕ НАГРУЗКИ В ОСНОВНОЙЧАСТИ ПРОЦЕДУРЫ
1
Равномерная нагрузка
2
Максимальная нагрузка в середине основной части
3
Максимальная нагрузка во второй половине основной
части
ИСХОДНЫЕ ПОЛОЖЕНИЯ
1 Лежа на спине
7
Коленно-локтевое
2 Лежа на животе
8
В смешанном висе
3 Лежа на боку
4 Сидя
9 Дренажные
10 В смешанном упоре
5 Стоя
11 В висе
6 Стоя на четвереньках
12 Облегченные
115.
ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРАПРИ СЕРДЕЧНО-СОСУДИСТЫХ
ЗАБОЛЕВАНИЯХ
116.
К болезням сердечно-сосудистой системыотносятся: дистрофия миокарда, миокардит,
эндокардит, пороки сердца, перикардит,
атеросклероз, ишемическая болезнь сердца
(стенокардия, инфаркт миокарда),
гипертоническая и гипотоническая болезни,
облитерирующий эндартериит, тромбофлебит,
варикозное расширение вен и др.
Заболевания сердца связаны с нарушением
его основных функций – автоматизма,
проводимости, возбудимости и сократимости –
что может приводить к развитию
недостаточности сердечной деятельности.
117.
ОСНОВНЫЕ СИМПТОМЫ ПРИ ЗАБОЛЕВАНИЯХСЕРДЦА И СОСУДОВ
•Тахикардия:
компенсирует
недостаточность
кровообращения и может быть симптомом
различных заболеваний. Это усиление и учащение
работы сердца, что обусловлено повышенной
возбудимостью его нервного аппарата. Нарушения
сердечного ритма и уменьшение ЧСС иногда также
ощущаются, как сердцебиение.
•Перебои в работе сердца проявляются в виде
кратковременного «замирания» сердца и чаще всего
бывают вызваны компенсаторной паузой при
экстрасистолах.
118.
•Одышкаприспособительная
реакция,
направленная на компенсацию сердечной
недостаточности. Появляется при физических
нагрузках, при выраженной недостаточности
кровообращения она появляется в покое, при
разговоре, после приема пищи. При
увеличении застоя крови в легких во время
сна может внезапно начаться приступ
тяжелой одышки - сердечной астмы. При
этом больной испытывает удушье - чувство
острой нехватки воздуха и сдавления в груди.
119.
•Отеки развиваются при выраженнойнедостаточности
кровообращения.
Обуславливаются повышением венозного
давления и проницаемостью капилляров, а
уменьшение почечного кровотока и застой в
почках снижают выделение ионов натрия и
вызывают задержку его в тканях, что
изменяет
осмотическое
давление
происходит задержка воды в организме.
120.
•Цианоз - синюшная окраска кожных ислизистых покровов - является частым
признаком нарушения кровообращения.
Объясняется это явление застоем крови в
расширенных венулах и капиллярах; такая
кровь бедна кислородом, и восстановленный
гемоглобин придает кожным покровам
синюшную окраску.
•Кровохарканье происходит при застое
крови в малом кругу кровообращения.
Обычно выделяется небольшое количество
крови вместе с мокротой.
121.
•Боли при заболеваниях сердца локализуются загрудиной, в области верхушки сердца или по всей
его проекции. Наиболее частой причиной болей
является
острая
ишемия
(недостаточность
кровоснабжения) сердца, которая возникает при
спазме венечных артерий, их сужении или закупорке.
Боли давящие, сжимающие или жгучие, часто
сопровождаются удушьем, распространяются под
левую лопатку, в шею и левую руку. При воспалении
оболочек сердца боли носят ноющий и давящий
характер. При гипертонической болезни могут быть
как ноющие и щемящие, так и характерные для
ишемии сердца.
122.
НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯЭто
неспособность
системы
транспортировать
кровь
в
количестве,
достаточном
для
нормального
функционирования
органов
и
тканей.
Недостаточность кровообращения возникает
при нарушении функций как сердца, так и
сосудов. Она бывает острой и хронической.
Сердечная
недостаточность
может
возникать при ишемии и пороках сердца,
гипертонической болезни, миокардите и других
заболеваниях
сердца.
Сосудистая
недостаточность возникает при гипотонической
болезни.
123.
Основнымипризнаками
сердечной
недостаточности являются: тахикардия,
одышка, сердечная астма, отеки, цианоз,
понижение температуры, кровохаркание.
Наблюдаются изменения и со стороны
других органов – почек, желудочнокишечного тракта, печени.
124.
Недостаточность кровообращения имееттри степени:
•П е р в а я
с т е п е н ь (Н-I)
характеризуется появлением объективных
признаков недостаточности кровообращения
лишь
при
выполнении
умеренной,
физической нагрузки. При быстрой ходьбе,
подъеме по лестнице появляется одышка,
тахикардия,
быстрая
утомляемость,
снижение трудоспособности.
125.
•В т о р а я с т е п е н ь (Н- II) характеризуемаусилением
одышки
и
тахикардии
при
незначительной нагрузке и даже в состоянии
относительного
покоя.
Вторая
степень
подразделяется на два периода: А и В. Для степени
(Н-IIA) характерны застойные явления в малом или
в
большом
круге
кровообращения.
При
недостаточности левого желудочка застойные
явления наблюдаются в легких - появляется кашель
с мокротой, одышка может быть и в покое. При
недостаточности правого желудочка увеличивается
печень, появляются отеки на ногах. Для IIВ (Н-IIВ)
степени характерна недостаточность как правого,
так и левого желудочка. Вторая степень носит еще
обратимый характер.
126.
•Т р е т ь яс т е п е н ь (Н- III)
характеризуется дальнейшим нарастанием
всех указанных симптомов и усугубляется
появлением жидкости в брюшной и
плевральной
полостях.
Нарушение
кровообращения приводит к нарушению
обмена
веществ
и
дистрофическим
изменениям необратимого характера в
сердце, печени и других органах и носит
необратимый характер.
127.
ХРОНИЧЕСКАЯ СОСУДИСТАЯНЕДОСТАТОЧНОСТЬ
Возникает вследствие нарушений в деятельности
нейрогуморального аппарата, регулирующего функцию
сосудов, и вызывает понижение артериального и
венозного давления. Развитию этого состояния
способствуют
конституциональные
особенности
организма, недостаточное питание, физическое и
психическое переутомление, инфекционные болезни и
очаги хронической инфекции. Хроническая сосудистая
недостаточность вызывает быструю утомляемость,
пониженную
физическую
и
умственную
работоспособность,
головокружение,
одышку,
сердцебиение, склонность к обморокам.
128. ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ
ЛФК показана при всех заболеваниях сердечнососудистой системы. При стихании острых явлений ипрекращении нарастания сердечной недостаточности,
улучшении общего состояния следует приступать к
занятиям лечебной физической культурой.
ЛФК показана также в начальных стадиях и
компенсированном состоянии кровообращения при
следующих
заболеваниях:
дистрофии
миокарда,
миокардите,
эндокардите,
пороках
сердца,
атеросклерозе,
ишемической
болезни
сердца,
вегетативно-сосудистой дистонии, гипертонической и
гипотонической
болезни,
облитерирующих
заболеваниях артерий.
129.
ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ
Противопоказания
носят
временный
характер. ЛФК противопоказана в острой
стадии заболевания (миокардит, эндокардит,
стенокардия и инфаркт миокарда в период
частых и интенсивных приступов болей в
области сердца, выраженных нарушениях
сердечного ритма), при нарастании сердечной
недостаточности, при тяжелых осложнениях со
стороны других органов.
130.
ОСНОВНЫЕ ФОРМЫ ЛФК ПРИ СЕРДЕЧНОСОСУДИСТЫХ ЗАБОЛЕВАНИЯХ:•утренняя гигиеническая гимнастика;
•лечебная гимнастика;
•ходьба, терренкур, гребля, плавание, игры, лыжи и т.д.;
•массаж.
МЕТОДИКА ЛФК ПРИ СЕРДЕЧНО-СОСУДИСТЫХ
ЗАБОЛЕВАНИЯХ ЗАВИСИТ ОТ:
•функционального состояния больного;
•заболевания и характера патологических изменений;
•степени и стадии заболевания;
•степени недостаточности кровообращения и дыхания;
•состояния венечного кровоснабжения.
131.
ЗАДАЧИ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ•предупредить осложнения за счет улучшения
периферического кровообращения и
дыхания;
•способствовать компенсации ослабленной
функции сердца за счет активизации
внесердечных факторов кровообращения;
•улучшить трофические процессы за счет
нормализации кровоснабжения миокарда;
•нормализовать моторно-висцеральные
связи.
132.
ОПРЕДЕЛЕНИЯ ФИЗИЧЕСКОЙ НАГРУЗКИ•проявления основного заболевания и степень
коронарной недостаточности;
•состояние вегетативной регуляции сердечного
ритма (ВСР) – до и после тестовой нагрузки;
•состояние центральной гемодинамики (ЧСС,
УОК, МОК, АД).
133.
АТЕРОСКЛЕРОЗАтеросклероз - заболевание, при котором
происходит изменение строения артерий и
аорты, приводящее к сужению просвета
сосуда.
134.
135.
ФАКТОРЫ РИСКА• повышенное содержание в крови липидов
• повышенное АД
• избыточный вес
• сахарный диабет
• неблагоприятная наследственность
• чрезмерное содержание в пище жиров и
холестерина
• недостаточная физическая активность
• курение
• психоэмоциональное перенапряжение
136.
ПОСЛЕДСТВИЯ АТЕРОСКЛЕРОЗА• ухудшается кровоснабжение тех органов и участков
тела, которые эти сосуды питают;
• нарушаются механизмы, регулирующие обмен
веществ, в крови увеличивается содержание холестерина
и других липидов, которые вместе с солями кальция
откладываются во внутреннюю оболочку сосуда; в
дальнейшем в этом месте разрастается плотная
соединительная ткань;
• понижается эластичность стенки сосуда, она
становится плотной, а внутренняя оболочка теряет свою
гладкость, становится шероховатой;
• нарушаются регуляторные механизмы, вместо
расширения сосудов в ответ на физическую или
психическую нагрузку может возникнуть спазм, что еще
больше ухудшает кровоснабжение.
137.
ЗАДАЧИ ЛФК ПРИ АТЕРОСКЛЕРОЗЕОсновными задачами лечебной физической культуры
для профилактики атеросклероза являются:
• улучшение нервной и эндокринной регуляции
обменных процессов,
• повышение функциональных возможностей
кардиореспираторной системы,
• повышение адаптационных возможностей организма.
В занятия лечебной гимнастикой входят:
• длительные прогулки;
• гимнастические упражнения, плавание, ходьба на
лыжах, бег, гребля, спортивные игры;
• особенно полезны упражнения в аэробном режиме.
138.
АТЕРОСКЛЕРОТИЧЕСКИЙ КАРДИОСКЛЕРОЗРазвивается в результате происходящих в венечных
артериях сердца изменений (разрастание соединительной
ткани), которые ограничивают приток крови. Частичное
замещение мышечной ткани соединительной в виде
рубцов называется кардиосклерозом.
Атеросклероз венечных артерий,
атеросклеротический кардиосклероз:
• ухудшают сократительную функцию сердца,
• вызывают быстрое утомление при физической работе,
одышку, сердцебиение, боли за грудиной и в левой
половине грудной клетки,
• снижение работоспособности.
Методика занятий лечебной физической культурой
зависит от функционального класса, к которому относится
больной.
139.
СТЕНОКАРДИЯХарактеризуется приступами внезапной боли в
груди, обусловленными острой недостаточностью
кровоснабжения сердечной мышцы. Боли локализуются за
грудиной или слева от нее, распространяются в левую руку,
левую лопатку, шею, носят сжимающий, давящий или
жгучий характер. В большинстве случаев стенокардия
является следствием атеросклероза венечных артерий.
140.
141.
Различают с т е н о к а р д и ю н а п р я ж е н и я,когда приступы болей в сердце возникают при
физической нагрузке (ходьба, подъем по лестнице,
перенос тяжестей), и с т е н о к а р д и ю п о к о я,
когда приступы болей возникают без связи с
физическими усилиями, например во время сна.
142.
ФОРМЫ ТЕЧЕНИЯ СТЕНОКАРДИИ•редкие приступы,
•стабильная стенокардия (приступы в
одних и тех же условиях),
•нестабильная стенокардия (учащение
приступов, которые возникают при
меньших, чем раньше, напряжениях),
•предынфарктное состояние (возрастает
частота, интенсивность и длительность
приступов, появляется стенокардия покоя).
143.
ЛФК ПРИ СТЕНОКАРДИИВ лечении стенокардии важное значение
имеет регламентация двигательного режима:
необходимо избегать физических нагрузок,
приводящих к приступу; при нестабильной и
предынфарктной стенокардии режим следует
ограничивать вплоть до постельного. Кроме
того, большую роль играет ограничение объема
и калорийности пищи, а также обязательное
применение
медикаментов,
улучшающих
венечное кровообращение и устраняющих
эмоциональное напряжение.
144.
ЗАДАЧИ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫПРИ СТЕНОКАРДИИ
•стимулировать нейрогуморальные регуляторные
механизмы для восстановления нормальных
сосудистых реакций при мышечной работе;
•улучшить функцию сердечно-сосудистой и
дыхательных систем;
•ликвидировать застойные явления в малом кругу
кровообращения;
•активизировать обмен веществ (борьба с
атеросклеротическими процессами);
•улучшить эмоционально-психическое состояние,
обеспечить адаптацию к физическим нагрузкам.
145.
ДЕЛЕНИЕ НА ФУНКЦИОНАЛЬНЫЕ КЛАССЫК I функциональному классу относят больных с
редкими приступами стенокардии, возникающими при
чрезмерных физических нагрузках, с хорошо
компенсированным
кровообращением,
с
толерантностью к физической нагрузке более 100 Вт
(600 кгм/мин). При этом обязательное применение
метода анализа ВСР.
Ко II функциональному классу относят больных с
редкими приступами стенокардии напряжения
(например, при подъеме в гору, по лестнице), с
одышкой при быстрой ходьбе, с толерантностью к
физической нагрузке более50, но менее 100 Вт (300600 кгм/мин).
146.
К III функциональному классу относят больных счастыми приступами стенокардии напряжения,
возникающими при обычных нагрузках (например,
при ходьбе по ровному месту), недостаточностью
кровообращения
I-IIА
степени,
нарушениями
сердечного ритма, толерантностью к физическим
нагрузкам ниже 50 Вт (ниже 300 кгм/мин).
К IV функциональному классу относят больных с
частыми приступами стенокардии покоя или
напряжения, с недостаточностью кровообращения IIБ
степени. Эти больные не подлежат реабилитации в
санатории или поликлинике, им показано лечение в
больнице.
147.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦАИшемическая болезнь сердца - острое или
хроническое поражение сердечной мышцы
вследствие недостаточности кровоснабжения
миокарда из-за патологических процессов в
венечных артериях.
148.
ПРИБЛИЗИТЕЛЬНЫЙ КОМПЛЕКС ЛФК ПРИИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
149.
Инфаркт миокарда- очаг ишемического некроза в сердечной мышце,
обусловленный острой недостаточностью ее
кровоснабжения.
150.
Главным фактором этой недостаточностиявляется непроходимость венечных артерий
(тромбоз, длительный спазм суженной артерии).
Большую роль в развитии инфаркта миокарда
играют нарушения гормональных и нейрогенных
факторов, регулирующих обмен веществ в
миокарде.
151.
Острая (быстрая) закупорка просветавенечной
артерии
обычно
приводит
к
крупноочаговому некрозу или обширному
инфаркту; сужение артерии - к мелкоочаговому
некрозу или микроинфаркту.
При интрамуральном инфаркте миокарда
некроз поражает внутреннюю часть мышечной
стенки, а при трансмуральном – всю толщину
миокарда.
Некроз
ткани
подвергается
рассасыванию и замещению соединительной
тканью, которая формируется в рубец.
152.
153.
ФАКТОРЫ РИСКА• повышенное содержание в крови липидов
• повышенное АД
• избыточный вес
• сахарный диабет
• неблагоприятная наследственность
• чрезмерное содержание в пище жиров и
холестерина
• недостаточная физическая активность
• курение
• психоэмоциональное перенапряжение
154.
Лечение инфаркта миокарда начинается сприменения
медикаментозных
средств,
снимающих болевой синдром, снижающих
сердечную недостаточность, предупреждающих
повторные тромбозы.
В настоящее время организована трехэтапная
система реабилитации: I этап - больничный, II этап
- санаторный (местный реабилитационный центр),
III этап - поликлинический.
В
зависимости
от
тяжести
инфаркта
больничный этап реабилитации продолжается от 3
(при мелкоочаговом неосложненном инфаркте) до
6 (при обширном, трансмуральном инфаркте)
недель.
155.
ЗАДАЧИ ЛЕЧЕБНОЙ ГИМНАСТИКИ НА СТРОГОМИ РАСШИРЕННОМ ПОСТЕЛЬНЫХ РЕЖИМАХ
(I ПЕРИОД)
•предупреждение осложнений
•улучшение: - ликвидация застойных
процессов в малом кругу
кровообращения;
- периферического
кровообращения;
- трофических процессов в
миокарде;
- психоэмоционального
состояния больных.
156.
РЕВМАТИЗМРевматизм
системное
инфекционноаллергическое заболевание соединительной ткани с
преимущественной локализацией в сердце. Ревматизм
- распространенное заболевание. В основном им
болеют дети (2-3 % школьников).
157.
158.
Заболеваниюревматизмом
часто
предшествует ангина или другое инфекционное
заболевание верхних дыхательных путей. Болезнь
начинается с приступа ревматического полиартрита,
для которого характерно внезапное повышение
температуры до 38-39° с одновременным
появлением болей в суставах и резкой потливости.
Чаще всего поражаются голеностопные, коленные и
лучезапястные суставы (нередко боли появляются
то в одном, то в другом суставе – «летучий»
характер болей). Суставы припухают, в них
образуется выпот. Через 7-10 дней вместе с
падением температуры почти полностью могут
исчезнуть суставные боли и внешние изменения
суставов. Однако через несколько дней может быть
новая вспышка заболевания. Частые рецидивы –
характерная черта ревматизма.
159.
При ревматическом полиартрите тяжестьзаболевания
определяется
не
степенью
суставных изменений, а выраженностью
поражения сердечно-сосудистой системы. У
детей часто развивается очень тяжелое
поражение
сердца
с
вовлечением
в
патологический процесс клапанного аппарата и
возникновением пороков сердца.
Высокоэффективными
средствами
профилактики
ревматизма
являются
систематическое закаливание и занятия
физической культурой и спортом.
160.
Дезорганизация соединительной ткани проходитв 4 фазы:
Мукоидное
набухание
характеризуется
отеком и набуханием тканей. Эти изменения
носят поверхностный характер, при этом
возможно обратное развитие процесса.
2.
Фибриноидное
изменение
(глубокие
дистрофические изменения в соединительной
ткани, которые сопровождаются повреждением
коллагенового комплекса). В тяжелых случаях
происходит гибель соединительной ткани,
фибриноидный некроз. Эта фаза носит
необратимую
глубокую
дезорганизацию
соединительной ткани.
1.
161.
Появление ревматических узелков. Вокружности очагов дезорганизации происходит
постепенное
образование
ревматических
узелков
(гранулём).
Наступает
фаза
гранулематоза (в миокарде, эндокарде как
клапанном так и пристеночном, в сосудах, в
мышечной соединительной ткани, суставных
сумках и т.д.).
4.
Процесс заканчивается склерозом.
3.
162.
ЗАДАЧИ ЛФК ПРИ РЕВМАТИЗМЕ• повышение общего тонуса и снижение
сенсибилизации организма;
• совершенствование компенсации за счет
активации
внесердечных
факторов
кровообращения;
• улучшение адаптации к физическим
нагрузкам;
• улучшение подвижности в суставах и
профилактика контрактур.
163.
ЛФК в активной фазе ревматизмапри
эндокардите
и
миокардите
назначается
при
стихании
острых
явлений и снижении температуры до
субфебрильной. Последовательность в
расширении двигательного режима и
методика занятий аналогичны при
инфаркте миокарда.
164.
На строгом и расширенном постельныхрежимах
наряду
с
упражнениями,
улучшающими кровообращение за счет
активизации его внесердечных факторов,
используется массаж. Движения, вызывающие
боль, выполняются с неполной амплитудой. На
палатном и свободном режиме гимнастические
упражнения и ходьба (она дозируется как для
больных
стенокардией)
дополняются
имитационными упражнениями, играми и
игровыми заданиями, упражнениями для
улучшения осанки.
165.
ПОРОКИ СЕРДЦАПороки сердца - это патологические нарушения в
строении клапанов.
Наиболее частой причиной возникновения пороков
сердца являются воспаления эндокарда (внутренней
оболочки сердца), как правило, ревматического
характера,
атеросклероз
и
некоторые
другие
заболевания.
Значительно
реже
встречаются
врожденные пороки сердца, возникающие из-за
внутриутробных аномалий развития. При врожденных
пороках кроме патологических изменений в строении
клапанов могут быть дефекты в строении перегородки
сердца и крупных сосудов (незаращение боталлова
протока,
овального
отверстия,
дефект
межжелудочковой перегородки и др.).
166.
КЛАССИФИКАЦИЯ ПОРОКОВ СЕРДЦА ПОЛОКАЛИЗАЦИИ
•ПРОСТОЙ ПОРОК – это поражение одного клапана
или клапанного отверстия
•СОЧЕТАННЫЙ ПОРОК – поражение одного и того же
клапана или отверстия (митральный стеноз и
недостаточность)
•КОМБИНИРОВАННЫЙ ПОРОК – поражение разных
клапанов и отверстий(например, митральный +
аортальный)
167.
Нормальное состояние клапанов168.
169.
Приобретенныепороки
клапанов сердца - это заболевания, в основе
которых
лежат
морфологические
и/или
функциональные
нарушения
клапанного
аппарата (створок клапанов, фиброзного кольца,
хорд, папиллярных мышц), нарушающие
функцию клапанов и вызывающие изменения
внутрисердечной гемодинамики.
170.
Сужение отверстия (стеноз) развивается подвлиянием воспалительного процесса в эндокарде,
завершающегося срастанием лопастей по краям и
кальцинозом клапанного кольца и створок. Характер
нарушения кровообращения при этом зависит от вида
порока. Так, например, при недостаточности
митрального клапана кровь во время систолы
направляется не только в аорту, но и возвращается в
левое предсердие, куда одновременно поступает кровь
из легочных вен. Предсердие расширяется и во время
очередной диастолы левого желудочка выбрасывает в
него на 50-60 мл крови больше, чем в норме.
171.
Это приводит первоначально к компенсированномурасширению, а затем и к компенсаторной гипертрофии
левого желудочка. В дальнейшем он ослабевает, отток
крови из предсердия затрудняется и давление в нем в
связи с застоем крови повышается; последнее влечет за
собой застой в малом круге кровообращения и вызывает
усиленную работу правого желудочка. Обычно болезнь
прогрессирует медленно, иногда оставаясь даже
недиагносцированной.
Больные
только
изредка
жалуются на небольшую одышку при физическом
напряжении. В дальнейшем одышка и сердцебиение
начинают беспокоить даже при выполнении обычной
работы, развивается сердечная недостаточность.
172.
173. Поражение митрального клапана
• Более половины всех приобретенныхпороков
сердца
приходится
на
поражения митрального клапана.
Наиболее частой причиной дефектов
являются ревматизм, реже - сепсис,
ангина, атеросклероз, травма, сифилис.
• Если
поставлен диагноз порок,
митральный клапан сердца не может
регулировать ток крови, способствуя
застою в большом и малом кругах
кровообращения.
Перегрузка определенных отделов
сердца вызывает их гипертрофию, что
изменяет конфигурацию и размеры
сердца.
174.
ЗАДАЧИ ЛФК ПРИ ПОРОКАХ СЕРДЦА• оказание общеукрепляющего
воздействия,
• развитие
компенсаций
сердечно-сосудистой системы,
• адаптация к физическим
нагрузкам, а для детей -создание
благоприятных условий для
нормализации физического и
психомоторного развития.
175.
ЛФК назначают с момента формированияпорока до развития хорошо компенсированного
состояния, а также в случаях появления
сердечной недостаточности - декомпенсации
порока сердца. В начале курса лечения
применяются
упражнения,
улучшающие
периферическое кровообращение и облегчающие
работу сердца (упражнения для мелких
мышечных групп конечностей, дыхательные
упражнения).
176.
Особую осторожность нужно соблюдатьпри стенозе левого предсердно-желудочкового
отверстия,
сопровождающимся
сердечной
недостаточностью II степени. В этом случае
необходимо
исключать
упражнения
с
углублением дыхания, которые увеличивают
присасывающее действие грудной клетки и
прилив крови к сердцу, что приводит к
увеличению застоя ее в легких. В этом случае
применяются исходные положения - лежа и сидя.
177.
В дальнейшем включаются упражнения длявсех мышечных групп и исходное положение
стоя, увеличивается нагрузка, чем и достигается
тренировка сердечной мышцы. Необходимо
больше применять упражнения для улучшения
периферического кровообращения: движения
для крупных мышц чередовать с движениями
для мелких мышечных групп конечностей,
дыхательными упражнениями (без акцента на
глубокий вдох) и упражнениями в расслаблении
мышц.
178.
МИОКАРДИТМиокардит – воспалительное заболевание
сердечной мышцы, вызванное главным образом
инфекционными, инфекционно-токсическими,
а также аллергическими воздействиями.
Миокардит возникает при ревматизме,
ангине, гриппе и др. Важным фактором,
приводящим к воспалительному состоянию
миокарда, является его сенсибилизация в
результате действия белковых продуктов
микробного (вирусного) распада и реакции на
них антител, вырабатываемых организмом.
179.
180.
ВИДЫ МИОКАРДИТОВ• Вирусный
миокардит.
При
вирусной
инфекции отмечаются клинические признаки
повреждения миокарда, что проявляется в
нарушении проведения сердечного импульса. при
большинстве вирусных инфекций происходят
также морфологические изменения в миокарде
(поражается проводящая система).
181.
• Тонзиллогенные миокардиты. наблюдаютсяпосле ангин и катаров верхних дыхательных
путей. Характерными являются боли в сердце,
сердцебиения, небольшой систолический шум на
верхушке, экстрасистолия; на ЭКГ небольшое
удлинение интервала PQ; отмечается ускорение
СОЭ, субфебрильная температура, иногда в
сочетании с общим недомоганием и “ломотой в
теле”.
• Встречаются
также
дифтерийные,
брюшнотифозные, вирусные (грипп, энцефалит,
полиомиелит),
гнойные,
специфические
(туберкулез) и другие миокардиты.
182.
Инфекционный миокардит183.
Течение миокардита подразделяется на острый ихронический периоды.
В
остром периоде, при стационарном
лечении, назначается лекарственная терапия; ЛГ
и массаж применяют после снижения СОЭ,
температуры тела и затухания воспалительного
процесса. ЛГ проводится в исходном положении
лежа на спине, с использованием упражнений
для
дистальных
отделов
конечностей,
дыхательной гимнастики. Продолжительность
занятий 5-8 мин, 2-3 раза в день.
184.
При палатном режиме ЛГ проводится висходном положении сидя и стоя. При свободном
(тренирующем) режиме ЛГ проводится в зале
лечебной физкультуры; в зависимости от
переносимости, функционального состояния
больного рекомендуются прогулки в парке
(сквере, роще), ходьба по лестнице. Исключают
упражнения с задержкой дыхания, с гантелями и
другие, вызывающие значительное учащение
пульса и подъем артериального давления.
185.
ЭНДОКАРДИТЭндокардит – воспаление эндокарда
(внутренней оболочки сердца).
Часто захватывает эндокард, покрывающий
клапаны сердца. В основном поражает клапаны
левого сердца: как правило, митральный, реже –
аортальный. Клапанный эндокардит – очень
распространенное заболевание сердца, нередко
заканчивающееся развитием его клапанных
пороков.
186.
187.
Большинствоэндокардитов
имеют
инфекционное происхождение, т.е. являются
результатом действия на клапаны микробов или
их токсинов (чаще всего ревматической природы
и стрептококкового сепсиса).
При ревматическом эндокардите различают
общие проявления болезни (субфебрильная
температура, слабость, склонность к сильному
потоотделению, понижение кровяного давления,
ускорение РОЭ, небольшой лейкоцитоз) и
местные (явления развивающегося клапанного
порока).
188.
В случае тяжелого течения заболеваниязанятия лечебной гимнастикой назначаются при
строгом постельном режиме после улучшения
общего состояния и снижения температуры до
субфебрильной, а в случае легкого течения
заболевания – при постельном режиме. В связи с
тем,
что
при
эндокардите
возможно
формирование порока сердца, необходимо
особенно строго соблюдать постепенность
возрастания нагрузки при каждом режиме и при
переходе с одного режима на другой.
189.
ПЕРИКАРДИТОстрое или хроническое воспаление околосердечной
сумки. Различают перикардит фиброзный, серознофиброзный, геморрагический, гнойный и др.
Причина возникновения заболевания – инфекция
(вирусы, бактерии, риккетсии, грибы, простейшие),
ревматизм, системная красная волчанка, инфаркт
миокарда, уремия, травма, в том числе операционная и
т.д.
Консервативное лечение включает лекарственную
терапию, ЛГ, массаж, диетотерапию, витаминизацию,
умеренные физические нагрузки (ходьба, лыжные
прогулки, езда на велосипеде и др.). Исключаются
упражнения с гантелями, гирями и другими
отягощениями.
190.
191.
ДИСТРОФИЯ МИОКАРДАДистрофия миокарда (миокардиодистрофия)
–
заболевание
сердца,
обусловленное
нарушением
биохимических
и
биоэнергетических процессов в миокарде.
Дистрофия миокарда возникает при: анемии,
всех видах дыхательной недостаточности,
авитаминозах, нарушениях белкового, жирового и
минерального
обмена,
различного
рода
отравлениях;
вследствие
физического
(«перенапряжения» сердца) и психического
переутомления и др.
192.
193.
Клиническаякартина
при
дистрофии
миокарда не всегда ярко выражена. Нарушается
возбудимость и проводимость сердца, в редких
случаях возникает его недостаточность или
сильная аритмия.
Лечение дистрофии миокарда должно быть
направлено в основном на устранение основного
заболевания; показаны средства, улучшающие
обменные
и
энергетические
процессы,
физиотерапия, лечебная физическая культура.
194.
Методика ЛФК при дистрофии миокардаопределяется функциональным состоянием
сердечно-сосудистой
системы,
причинами,
вызвавшими дистрофию, возрастом и степенью
физической подготовленности больного. Занятия
проводятся по методике, которая применяется
при недостаточности кровообращения I и реже
II степени.
195.
При перенапряжении сердца необходиморезко снизить двигательную активность (по
показаниям может быть назначен постельный
режим). В дальнейшем объем и интенсивность
занятий
постепенно
увеличиваются,
осуществляется тренировка с целью адаптации
организма к физическим нагрузкам. С целью
восстановления спортивной работоспособности
вначале используют упражнения для тренировки
выносливости, а затем постепенно включаются в
занятия скоростные и силовые упражнения.
196.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬГипертоническая болезнь характеризуется
повышенным АД, которое не связано с
первичными изменениями органов, а является
следствием нарушения сложных механизмов
нервной и эндокринно-ферментативной регуляции.
Заболевание могут вызвать различные причины:
психические
травмы,
нервно-психическое
перенапряжение, связанное с отрицательными
эмоциями, закрытая травма головного мозга.
Предрасполагают к заболеванию неблагоприятная
наследственность, ожирение, сахарный диабет,
климакс, избыточный прием с пищей поваренной
соли.
197.
198.
Нарушение функции высших отделов ЦНСприводит
к
преобладанию
тонуса
симпатоадреналовой системы и снижению функции
парасимпатической нервной системы, расширяющей
просвет сосудов. В дальнейшем присоединяются
расстройства регуляции АД со стороны почек и
надпочечников,
которые
начинают
вырабатывать
избыточное количество ферментов и гормонов,
повышающих тонус сосудов. Нарушается водно-солевой
обмен. Все эти изменения в механизме регуляции
вызывают увеличение тонуса артерий и периферического
сопротивления току крови, что обусловливает усиление
работы сердца, увеличение сердечного выброса крови и
как результат - повышение АД.
199.
В течении гипертонии можно выделить 3 периода:I период – без признаков органических
изменений в сердце и сосудах;
II период – с явлениями гипертрофии сердца и
сосудов, уплотнением стенки артерии, изменениями
сосудов глазного дна;
III период – с гипертонией с поражением сосудов
сердца, мозга, почек, а также левожелудочковой
недостаточностью кровообращения, нарушением
коронарного и мозгового кровотока, гипертонической
энцефалопатией,
ретинопатией,
уплотнением
почечных артерий и артериол.
200.
201.
По длительности течения болезни выделяют2
ее
формы:
медленно
и
быстро
прогрессирующую гипертонию. В медленно
прогрессирующей форме болезни различают
три стадии, каждая из которых делится еще на 2
фазы (А и Б). Для первой стадии характерно
периодическое
повышение
артериального
давления с последующим понижением его до
нормального, для второй – значительное
повышение давления, перемежающееся с
большим или меньшим его снижением, не
достигающим, однако, нормального уровня; для
третьей – стойкое повышение давления.
202.
Для гипертонической болезни характерныгипертонические кризы, проявляющиеся в
головных болях, чувстве онемения конечностей
и ползании мурашек по коже, покалывании и
одеревенении в различных участках тела, болях
в мышцах и суставах, острых расстройствах
зрения, рвоте.
203.
Лечебноедействие
физических
упражнений при гипертонической болезни
обусловлено их благоприятным тонизирующим
влиянием на ЦНС. Повышение тонуса ЦНС
стимулирует
и
нормализует
моторнососудистые рефлексы.
Систематические тренировки повышают
тонус
парасимпатической
системы
и
улучшают гуморальную регуляцию АД.
204.
ЗАДАЧИ ЛФК ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ• общее укрепление организма;
• улучшение координации деятельности ЦНС,
вегетативной, эндокринной, сердечно-сосудистой и
других систем;
• улучшение психоэмоционального состояния и
обмена веществ;
• нормализация нарушенной регуляции АД и
функций вестибулярного аппарата;
• снижение тонуса мышц.
Методика ЛФК зависит от стадии болезни и
общего состояния больного. Заниматься ЛФК следует
постоянно, не ограничиваясь каким-либо курсом.
205.
ГИПОТОНИЧЕСКАЯ БОЛЕЗНЬГипотоническая болезнь характеризуется
понижением АД вследствие расстройства
механизмов регуляции кровообращения нарушения функции высших вегетативных
центров, которое обуславливает повышение
тонуса парасимпатической нервной системы
и снижение гормональной функции коры
надпочечников. Все это приводит к стойкому
уменьшению периферического сопротивления
артерий и падению максимального давления
ниже 100 мм рт. ст., минимального - ниже 60
мм рт. ст.
206.
207.
Заболевание вызывают различные причины:нервно-эмоциональные
перенапряжения,
инфекции, интоксикации некоторыми вредными
веществами, гипокинезия и др. Ряд заболеваний
(язвенная болезнь, микседема, анемия и др.)
приводит к вторичной артериальной гипотонии.
Не всегда снижение артериального давления
является заболеванием. Достаточно часто
встречается и физиологическая гипотония,
когда понижение артериального давления
бывает без признаков патологии, например, у
хорошо тренированных спортсменов.
208.
Заболевание протекает длительно и носитволнообразный характер, когда периоды
ухудшения
сменяются
периодами
удовлетворительного состояния.
В комплексном лечении гипотонических
состояний большую роль играет лечебная
физическая культура, улучшающая общее
состояние и восстанавливающая функции
нервной, сердечно-сосудистой и других систем
и органов. Важной задачей является повышение
работоспособности и эмоционального тонуса.
209.
Наибольший эффект в повышении артериальногодавления оказывают силовые упражнения для крупных
мышечных групп, выполняемые в медленном и
среднем темпе, упражнения скоростно-силового
характера, выполняемые в быстром темпе, а также
дозированные
статические
напряжения.
Эти
специальные упражнения необходимо сочетать с
дыхательными упражнениями и упражнениями в
расслаблении мышц.
Плотность занятий должна быть малой или
средней, поэтому необходимо включать паузы между
упражнениями.
Очень
важно
заниматься
утренней
гигиенической гимнастикой, которую в отдельных
случаях можно заменить прогулкой.
210.
ОБЛИТЕРИРУЮЩИЙ ЭНДАРТЕРИИТОблитерирующие заболевания артерий
нижних конечностей (облитерирующий
атеросклероз и облитерирующий эндартериит)
вызывают нарушение строения стенки артерий.
Происходят атеросклеротические изменения
аорты, подвздошных артерий
и артерии нижних конечностей,
которые сужают просвет артерий,
а возникающие в их просвете
тромбы полностью делают эти
сосуды непроходимыми.
211.
212.
Изменения строения стенок сосудов частосопровождаются их спазмом. Все это ухудшает
кровообращение
нижних
конечностей,
вызывает жалобы, наиболее типичной из
которых является перемежающаяся хромота.
Развитие заболевания может привести к
гангрене (отмиранию) пальцев и стопы и
ампутации конечности.
Развитию
заболевания
способствуют
курение, охлаждение ног, нервно-психические
травмы.
213.
Лечебное действие физических упражненийзаключается в том, что повышается общий
жизненный тонус и укрепляется организм, а также
улучшаются периферическое кровообращение и
обменные процессы в пораженных конечностях.
Занятия лечебной физкультурой способствуют
развитию
коллатералей
(мелких артерий,
проходящих параллельно магистральной) и
восстановлению
полноценном
регуляции
кровообращения. Особенно важно добиться
хорошего развития коллатералей, так как эти
артерии способны заменить пораженные сосуды,
чем достигается высокая степень компенсации.
214.
В первой части занятия применяютсяупражнения для рук и туловища, дыхательные
упражнения, ходьба.
В основной части занятия специальные
упражнения для пораженной конечности, в том
числе упражнения академика Филатова,
чередуются с упражнениями дыхательными, на
расслабление мышц, общеразвивающими для
здоровых конечностей и туловища.
В заключительной части используются
упражнения дыхательные, на расслабление
мышц, отвлекающие.
215.
Важно чередовать исходные положениятак, чтобы положение стоя сменилось
положениями сидя и лежа, в которых ноги
отдыхают, и рассеивать нагрузку, сменяя
упражнения для различных мышечных групп.
Количество повторений в упражнениях для ног
должно быть таким, чтобы не вызывать болей.
216.
Среди других форм занятий лечебнойфизкультурой
важную
роль
играет
дозированная ходьба. Расстояние, которое
следует проходить, скорость ходьбы, время
отдыха подбираются индивидуально так, чтобы
не вызывать болевых ощущений в ногах.
Ходьба совершается с привычной скоростью,
при первых признаках утомления скорость
ходьбы снижается, а если появляются боли,
дается отдых. Нагрузка увеличивается за счет
удлинения расстояния, а затем скорости
движения.
217.
ЛФК ПРИ ЭНДАРТЕРИИТЕОснова: упражнение А. Н. Филатова.
И. п. — лежа на спине, ноги слегка согнуты
в коленях, подняты под углом 60—90° вверх,
руки
поддерживают
ноги
за
заднюю
поверхность бедер. Сгибание и разгибание стоп
в темпе. Одно сгибание и разгибание за
секунду. Число повторений до появления
утомления, не допуская появления боли. Затем
сесть, опустив ноги вниз, представить и
ощутить, как ноги постепенно теплеют и
наполняются кровью. 2—3 мин.
218.
ЛФК ПРИ ЭНДАРТЕРИИТЕ219.
220.
ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕНДегенеративный процесс, приводящий к
склеротическим изменениям стенок вен,
недостаточности их клапанов; вены удлиняются,
становятся извилистыми, в них образуются
мешковидные выпячивания. Это возможно либо
вследствие слабости стенок вен и их
клапанного
аппарата
врожденного
или
приобретенного
характера,
либо
при
механическом нарушении венозного оттока из
конечности, либо при закупорке вен или
сдавливании извне.
221.
222.
223.
Оперативное вмешательство являетсяосновным,
позволяющим
устранить
или
существенно уменьшить нарушения венозного
оттока.
Патологически
измененные
вены
удаляются,
а
в
глубоких
венах
восстанавливаются
функции
отдельных
недостаточных клапанов.
Консервативная терапия предусматривает
максимальное пребывание больного в постели с
возвышенным положением нижних конечностей,
наложение на них мазевых повязок. В сочетании
с лечебной гимнастикой этот метод дает хорошие
результаты.
224.
Задачи ЛГ: улучшить периферическоекровообращение за счет ускорения венозного и
лимфатического
оттока;
активизировать
сердечно-сосудистую деятельность за счет
вспомогательных факторов кровообращения;
уменьшить дистрофические изменения в тканях
пораженных
конечностей;
повысить
работоспособность больного.
225.
КОМПЛЕКС ЛЕЧЕБНОЙ ГИМНАСТИКИ ПРИВАРИКОЗНОМ РАСШИРЕНИИ ВЕН
226.
227.
ГЕМОРРОЙ- заболевание, связанное с тромбозом,
воспалением, патологическим расширением и
извитостью геморроидальных вен, образующих
узлы вокруг прямой кишки.
228.
229.
ПРИЧИНЫ ЗАБОЛЕВАНИЯ ГЕМОРРОЕМ•длительная работа сидя или стоя;
•большие физические нагрузки;
•запоры;
•злоупотребление острой пищей, алкоголем и т.д.
Характерны выделение алой крови, боли и
выпадение узлов наружу при акте дефекации,
периодически появляется острое воспаление и
тромбоз узлов, зуд.
230.
При геморрое показаны ЛГ, закаливание,плавание, прогулки на лыжах, сауна (баня),
диета, витаминизация, сидячие прохладные
ванны, противовоспалительные свечи и т.д.
Основные исходные положения стоя на
четвереньках,
коленно-локтевое,
стопнокистевое, лежа на спине и животе.
231.
232.
233.
ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРАПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ
ДЫХАНИЯ
234.
К болезням органов дыхания относятся:пневмония, бронхит, хронический бронхит,
плеврит, туберкулез легких, бронхиальная
астма, бронхоэктатическая болезнь, эмфизема легких, абсцесс легких и др.
235.
236.
СИМПТОМЫ ЗАБОЛЕВАНИЯ ОРГАНОВДЫХАНИЯ
•одышка;
•кашель;
•удушье;
•выделение мокроты;
•кровохарканье;
•боли в области грудной клетки.
237.
• Одышкавыражается в увеличении
частоты и изменении ритма и характера
дыхания. Она сопровождается ощущением
недостатка воздуха. В зависимости от того,
какая фаза дыхания затруднена, одышка
может быть инспираторной (затруднен вдох),
экспираторной
(затруднен
выдох)
и
смешанной.
238.
• Уд у ш ь е — крайняя степень одышки,развивается при спазме бронхов, спонтанном
пневмотораксе, отеке легкого, закупорке
артерий малого круга кровообращения.
Удушье, наступающее внезапно, в виде
приступа, называется астмой.
239.
• При различных поражениях органов дыхания вдыхательных путях образуется м о к р о т а .
Слизистая мокрота типична для большинства
воспалительных процессов в бронхах или
легких. Гнойная мокрота характерна для
абсцесса легкого, нагноившихся бронхоэктазов.
Трехслойная мокрота (слизь, гной, сыворотка)
образуется при абсцессах и кавернах.
240.
• К а ш е л ь — рефлекторно-защитный акт,возникающий при раздражении слизистой
оболочки дыхательных путей. Внезапный и
сильный выдох, который происходит вначале
при закрытой голосовой щели, выбрасывает
из дыхательных путей мокроту или случайно
попавшие инородные частицы (влажный
кашель). При раздражении дыхательных
путей или плевры может быть кашель без
выделения мокроты (сухой кашель).
241.
• К р о в о х а р к а н ь е — выделение крови смокротой, обильное отхождение крови
называется легочным кровотечением.
• Б о л и , связанные с поражением легких или
плевры, ощущаются обычно в глубине груди,
особенно в боковых ее частях, и усиливаются
при глубоком дыхании и кашле.
242.
Универсальным проявлением расстройствадыхания является дыхательная недостаточность
— такое состояние организма, при котором либо
не поддерживается нормальный газовый состав
крови, либо поддерживается за счет усиленной
работы аппарата внешнего дыхания снижающей
функциональные возможности организма.
243.
Дыхательная недостаточность может иметь три степени:Основным симптомом недостаточности
первой степени является одышка, возникающая при физическом напряжении, ранее ее не
вызывавшем. При этой степени (так называемой
скрытой
дыхательной недостаточности) все
показатели функции внешнего дыхания в покое
соответствуют должным величинам, недостатка
кислорода организм не испытывает.
Под
влиянием любой нагрузки компенсаторные
механизмы включаются тогда, когда у здорового
человека еще нет необходимости в их
использовании.
244.
Привторой
степени
дыхательной
недостаточности одышка наступает вследствие
незначительного физического напряжения.
Благодаря
полноценной
компенсаторной
избыточной вентиляции недостатка кислорода в
организме может и не быть.
При третьей степени дыхательной
недостаточности одышка появляется даже в
состоянии покоя, легочные объемы значительно
отличаются от должных. Помимо избыточной
вентиляции наблюдается недостаток кислорода,
будь то артериальная гипоксия или наличие
недоокисленных продуктов обмена в крови.
245.
БРОНХИТБронхит — воспаление слизистой оболочки
бронхов. Различают острые и хронические
бронхиты.
246.
ОСТРЫЙ БРОНХИТПри остром бронхите слизистая бронхов
поражается
в
результате
инфекции,
под
воздействием
химических
и
механических
раздражений, а также в связи с вредными
привычками (курение, употребление алкоголя).
Существенное значение имеют предрасполагающие
факторы — охлаждение организма, чрезмерная
влажность воздуха, колебания температуры и т. д.
Нередко бронхиты возникают под воздействием
аллергенов. Бронхит может быть сопутствующим
заболеванием при туберкулезе легких, брюшном и
сыпном тифах и др.
247.
Главным признаком бронхита являетсякашель, вначале сухой или со скудно
отделяемой вязкой мокротой. Температура тела
может быть нормальной или субфебрильной.
248.
ХРОНИЧЕСКИЙ БРОНХИТХронический бронхит — хроническое
воспаление слизистой оболочки бронхов —
возникает как следствие недолеченного
острого
бронхита
или
развивается
самостоятельно. Причины возникновения те
же, что и у острого бронхита. Болезнь
длится годами.
Больного беспокоит кашель, обычно сухой
или с отделением слизисто-гнойной мокроты.
Кашель усиливается по утрам, так как за ночь в
бронхах накапливается трудно отделяемая
мокрота.
249.
При хроническом бронхите патологический процесс поражает не только все слоистенки
бронхов,
но
и
окружающую
перебронхиальную соединительную ткань. В
результате хронического бронхита могут
развиться ателектазы, эмфизема легких,
пневмосклероз (разрастание соединительной
ткани), бронхоэктазы (расширение бронхов) и
как следствие — хроническая дыхательная
недостаточность.
250.
ВИДЫ ХРОНИЧЕСКОГО БРОНХИТАВ зависимости от функциональных особенностей
различают астматический, необструктивный и
обструктивный (спазм) хронический бронхит.
Астматический
бронхит
характеризуется
появлением одышки, связанной в основном с
бронхоспазмом.
При необструктивном бронхите одышки нет,
функция внешнего дыхания в пределах нормы.
Обструктивный
бронхит
характеризуется
одышкой при физической нагрузке, стойкими
нарушениями вентиляции, сниженными адаптивными
возможностями.
251.
При остром бронхите ЛФК назначается впериод улучшения состояния больного, а при
хроническом — одновременно со всеми
лечебными мероприятиями.
Лечебная физическая культура применяется
с целью общего укрепления организма,
улучшения лимфо- и кровообращения в легких,
ликвидации воспалительного процесса, улучшения отхождения мокроты. Общая нагрузка в
занятиях
должна
соответствовать возрасту
больного,
состоянию
и
уровню
его
физической подготовленности.
252.
Кроме общеразвивающих упражнений в занятиянеобходимо включить упражнения, направленные
на увеличение подвижности грудной клетки и
укрепление дыхательной мускулатуры, дыхательные упражнения с удлиненным выдохом,
упражнения в дренажных исходных положениях,
сопровождающиеся откашливанием мокроты.
253.
ЛФК ПРИ БРОНХИТЕ254.
ПНЕВМОНИЯПневмония - воспаление легких. Она
может возникать самостоятельно или как
осложнение других болезней. Пневмония может
быть вызвана микробами, вирусами, грибками
при снижении естественного иммунитета, чаще
всего под влиянием охлаждения.
Воспалительный
процесс
может
локализоваться в бронхиолах, альвеолах,
промежуточной
соединительной
ткани
(интерстиции). Заболевание может протекать как
острое или иметь хроническое течение.
255.
256.
Среди острых воспалений легкихразличают крупозную и очаговую пневмонии.
Крупозная
пневмония
поражает
воспалительным процессом целые доли легких
с покрывающей их плеврой. Заболевание
начинается
остро.
Появляется
озноб.
Температура
поднимается
до
39—40°.
Больного беспокоит болезненный кашель с
вязкой мокротой ржавого цвета.
257.
В период разгара болезни состояниебольного тяжелое в результате общей
интоксикации. Она вызывает поражение
нервной системы, дистрофические изменения
миокарда, печени, легких и т. д.
258.
При очаговой пневмонии воспалительныйпроцесс охватывает дольки легочной ткани.
Заболевание начинается остро с повышения
температуры, ухудшения общего состояния,
интенсивного кашля с обильной мокротой
слизисто-гнойного характера.
259.
ЗАДАЧИ ЛФК ПРИ ОСТРОЙ ПНЕВМОНИИ• повышение тонуса и реактивности организма;
• улучшение лимфо- и кровообращения в легких;
• предупреждение образования спаек в
плевральной полости;
• восстановление правильного дыхательного
акта;
• улучшение функции сердечно-сосудистой
системы;
• восстановление адаптации организма к
физическим нагрузкам.
260.
При постельном режиме используютсяпростые гимнастические упражнения малой
интенсивности для рук и ног. Упражнения для
туловища выполняют с небольшой амплитудой,
дыхательные упражнения — без углубления
дыхания, щадя пораженное легкое, т. е. без
увеличения подвижности грудной клетки с
больной
стороны.
Необходимо
обращать
внимание
на
урежение
дыхания.
Все
упражнения следует выполнять исходном
положении лёжа или полусидя с высоко
поднятым изголовьем. Длительность занятия
10—12 мин.
261.
По мере улучшения состояния больногоначинают применять исходное положение сидя, а при
переводе больного на палатный режим — стоя. В
этот период увеличивается число упражнений для
пояса верхних конечностей и туловища. Эти
упражнения являются специальными при пневмонии.
Рекомендуются также дыхательные упражнения,
улучшающие вентиляцию пораженных отделов
легких;
для
предупреждения
образования
плевральных спаек
выполняют упражнения,
увеличивающие
подвижность
грудной
клетки
(наклоны, повороты), в сочетании с дыханием;
ходьба; упражнения с предметами. Общая нагрузка
постепенно возрастает. Продолжительность занятия
составляет 20—25 мин.
262.
При свободном режиме увеличивается числообщеразвивающих
упражнений
для
всех
мышечных групп, применяются упражнения с
набивными
мячами,
булавами,
гантелями,
упражнения на снарядах (гимнастической стенке,
скамейке и т. п.). Ходьба в среднем темпе
чередуется с ускорениями (физические упражнения
большой интенсивности активизируют дыхание).
На этом фоне используются дыхательные
упражнения, нормализующие дыхательный акт.
Продолжительность занятия 25—30 мин.
После выписки больного из стационара
рекомендуется продолжать занятия ЛФК.
263.
Хроническая пневмония являетсяследствием не излеченной полностью острой
пневмонии. Это хронический воспалительный
процесс в легочной ткани, который в одних
случаях приводит к развитию соединительной
ткани — пневмосклероза, а в других — к
деформации
бронхов
и
возникновению
бронхоэктазов, где застаивается гнойная
мокрота.
264.
Воспалительный процесс сопровождаетсябронхоспазмом
(астматический
синдром),
появляется
склонность
к
образованию
ателектазов, плевральных спаек, нарушению
дренажной функции бронхов, что способствует
повторным воспалениям и вовлечению в
патологический процесс новых участков легкого.
Состояние больного ухудшается из-за общей
интоксикации и дыхательной недостаточности.
В
течение
хронической
пневмонии
различают промежутки ремиссии и периоды
обострения.
265.
ЗАДАЧИ ЛФК ПРИ ХРОНИЧЕСКОЙ ПНЕВМОНИИ• общее укрепление организма;
• улучшение лимфо- и кровообращения в
легких;
• предупреждение дальнейшего развития
пневмосклероза;
• совершенствование дыхательного акта;
• улучшение оттока мокроты;
• снятие спазма бронхов;
• расправление ателектазов и расслаивание
плевральных спаек.
266.
Физические упражнения способствуют совершенствованию компенсации нарушенной вентиляции.Особое значение имеет улучшение осанки больных.
В занятия включаются упражнения, способствующие снятию спазмов бронхов: с удлиненным выдохом,
произношением звуков (ж-ж, у-у, о-о), сокращением
мимической мускулатуры, диафрагмальное дыхание и в
расслаблении мышц туловища.
Обязательными являются меры по улучшению
оттока мокроты: дренажные исходные положения, частая
смена исходных положений, откашливание в сочетании с
массажем грудной клетки.
267.
Общеразвивающие упражнения должныбыть направлены на активизацию функции
дыхания, специальные упражнения — на увеличение
подвижности
грудной
клетки,
укрепление
дыхательной
мускулатуры
и
брюшного пресса. Дыхательные упражнения
рекомендуется
выполнять
с
удлиненным
выдохом.
Кроме занятий лечебной гимнастикой
применяется утренняя гимнастика, прогулки на
свежем воздухе, подвижные игры, элементы
спортивных игр, гребля, плавание, ходьба на
лыжах, медленный бег.
268.
Специальными дыхательнымиупражнениями при пневмонии
являются: разгибания туловища
с одновременным подниманием
рук; наклоны и повороты
туловища в стороны, вращения
туловища с различным положением рук. Дыхательные упражнения статического и динамического характера. Дозировка
упражнений – 20-25 раз. Темп
упражнений средний.
269.
БРОНХИАЛЬНАЯ АСТМАБронхиальная астма —
заболевание, характеризующееся
приступами удушья, в основе
которых лежит спазм мелких и
средних бронхов, набухание их
слизистой оболочки и скопление
мокроты.
Вследствие спазма и избыточного выделения слизи
просвет бронхов резко сужается, дыхание становится
затрудненным, особенно выдох. В связи с этим
увеличивается
остаточный
объем
легких
и
развивается эмфизема легких, пневмосклероз и явления
легочно-сердечной
недостаточности
со
всеми
вытекающими последствиями.
270.
271.
272.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗБРОНХИАЛЬНОЙ АСТМЫ
•нервно-психические стрессовые воздействия;
•неинфекционные аллергены (пыльцевые, пылевые,
производственные, пищевые, лекарственные,
аллергены клещей, насекомых, животных);
•инфекционные агенты (вирусы, бактерии, грибки,
дрожжи);
•механические и химические воздействия (пары
кислот, щелочей, неорганическая пыль и т.п.);
•физические и метеорологические факторы
(изменения температуры и влажности воздуха,
колебания барометрического давления, магнитного
поля Земли).
273.
ЗАДАЧИ ЛФК ПРИ БРОНХИАЛЬНОЙ АСТМЕ•восстановление уравновешенности процессов
возбуждения и торможения в коре головного
мозга;
•уменьшение спазма бронхов и бронхиол;
• улучшение вентиляции легких;
•активизация трофических процессов в тканях;
•противодействие развитию эмфиземы легких;
•обучение больного управлению дыханием во
время астматического приступа;
•обучение удлиненному выдоху.
274.
Больным бронхиальной астмой противопоказаны упражнения, связанные с натуживаниеми задержкой дыхания. В занятиях используются
общеукрепляющие
упражнения;
специальные
упражнения для увеличения подвижности грудной
клетки. Особое внимание следует обращать на
нормализацию удлиненного выдоха, диафрагмального дыхания и на укрепление мышц
брюшного пресса для улучшения фазы выдоха.
Рекомендуется применять дыхательные упражнения
с произношением на выдохе согласных и гласных
звуков: р, ж, ш, с, у, о, а, е, и в сочетании с
сокращением мимической мускулатуры.
275.
Лечебную гимнастику необходимо сочетатьс массажем грудной клетки и мышц надплечья с
целью их расслабления. Важно применять
массаж до и после занятий лечебной
гимнастикой.
276.
ЭМФИЗЕМА ЛЕГКИХЭмфизема легких — характеризуется
расширением легких вследствие снижения
эластичности легочной ткани и увеличения
размеров альвеол. Она является следствием
таких заболеваний легких, как пневмосклероз,
туберкулез, хронический
бронхит, бронхиальная
астма,
хроническая
пневмония.
277.
Вальвеолах
из-за
повышенного
внутрилегочного
давления
альвеолярные
перегородки атрофируются и в некоторых
местах полностью исчезают. В связи с этим
разрастается рубцовая соединительная ткань
в легких,
развивается пневмосклероз и
нарушается диффузия газов.
Уменьшается капиллярное русло в малом
круге кровообращения, развивается гипертрофия
правого желудочка, что приводит к сердечной
недостаточности.
278.
279.
РАЗВИТИЕ ПАТОЛОГИЧЕСКОГО ПРОЦЕССА ПРИЭМФИЗЕМЕ ЛЕГКИХ
•стадия компенсации (бронхитическая),
•стадия с явлениями легочной
недостаточности,
•стадия сердечно-легочной недостаточности.
280.
Поскольку в легочной ткани происходятнеобратимые изменения, лечебная физическая
культура должна прежде всего решать задачу
формирования компенсаторных механизмов,
обеспечивающих улучшение вентиляции легких
и повышение газообмена в них. Это достигается
путем укрепления мускулатуры выдоха,
увеличения
подвижности грудной клетки и
особенно развития диафрагмального дыхания
и овладения механизмом дыхания с удлиненным
выдохом.
281.
Приэмфиземе
легких,
осложненной
сердечной недостаточностью, лечебную физическую культуру назначают в период выраженного
уменьшения застойных явлений. В занятия
включают упражнения, выполняемые с малой
нагрузкой (движения в дистальных отделах
конечностей), в медленном и среднем темпе, в
исходном положении с приподнятым туловищем.
Эти упражнения направлены на улучшение
периферического кровообращения. Кроме того,
включают упражнения, обеспечивающие дозированный венозный приток к сердцу (ритмичные
движения конечностями, выполняемые с неполной
амплитудой в медленном темпе).
282.
Плотность занятия небольшая, с частымипаузами для отдыха. При увеличении одышки и
цианоза общая нагрузка занятия должна быть
снижена.
При ликвидации явлений недостаточности
кровообращения можно выполнять упражнения
из исходного положения сидя и лежа.
283.
ПЛЕВРИТПлеврит – воспаление листков плевры,
покрывающих легкие, внутреннюю часть
грудной клетки, диафрагму и органы
средостения.
В основном встречается как осложнение
к пневмонии, туберкулезу легких, ревматизму
и
другим
болезням.
Провоцирующим
фактором является охлаждение.
Кроме
дыхательного
аппарата
в
патологический
процесс
вовлекаются:
сердечно-сосудистая
система,
органы
пищеварения, печень.
284.
285.
286.
ВИДЫ ПЛЕВРИТА•сухой, или фибринозный характеризуется
воспалением плевры с образованием на ней
фибринозного налета, с минимальной продукцией
жидкости.
•выпотный, или экссудативный - воспаление
плевры с выпотеванием в плевральную полость
жидкого экссудата.
•гнойный – возникает в следствие поражения
легочной ткани (абсцесс легкого, туберкулез
легких, ранение грудной клетки).
287.
В период обратного развития процесса(рассасывания экссудата) могут образоваться
спайки в виде тяжей, в отдельных случаях может
произойти полная облитерация — заращение
полости плевры. Выраженные плевральные
сращения существенно нарушают функции
дыхания и кровообращения. При форсированном дыхании они могут явиться причиной
надрыва плевры и развития спонтанного
пневмоторакса,
смещения
средостения
в
больную сторону, сужения межреберных промежутков и искривления позвоночного столба.
288.
ЗАДАЧИ ЛФК ПРИ ПЛЕВРИТЕ• восстановление функций нервнорегуляторных механизмов;
• активизация крово- и лимфообращения;
• борьба с поверхностным дыханием;
• предупреждение спаечного процесса;
• общее укрепление организма и повышение
его сопротивляемости.
289.
При экссудативном плеврите во времяпостельного
режима
занятия
ЛФК
предусматривают щажение пораженного легкого.
Применяются несложные упражнения для
мелких и средних мышечных групп ног и рук,
приподнимание таза с опорой руками о постель.
Дыхание не углубляется. Используются
исходные положения лежа на спине и больном
боку. Через несколько занятий включается
исходное положение сидя. Начинают применяться упражнения для туловища, выполняемые
с небольшой амплитудой. Длительность занятия
8—10 мин.
290.
Во время палатного режима применяютсяупражнения для всех мышечных групп.
Статические дыхательные упражнения, усиливающие диафрагмальный тип дыхания, применяются в положении лежа на спине и здоровом
боку, они не должны вызывать болевых ощущений. Продолжительность занятий 20—25 мин.
291.
Присвободном
режиме
широко
используются специальные упражнения, увеличивающие подвижность грудной клетки и
диафрагмы. При этом рекомендуется частая
смена исходных положений. Продолжительность
занятия — 35—40 мин.
Вне
стационара
показаны
занятия
физическими упражнениями в сочетании с
прогулками, ходьбой на лыжах, катанием на
коньках, греблей, спортивными играми.
При сухом плеврите лечебную гимнастику
начинают проводить по методике палатного, а
затем — свободного режима.
292.
ПНЕВМОСКЛЕРОЗПневмосклероз
–
развитие
в
легких
соединительной ткани как исход неспецифического
(пневмонии,
бронхит)
или
специфического
(туберкулез, сифилис) воспалительного процесса в
бронхах, а также пневмокониозов, длительного
застоя в малом круге кровообращения (митральный
стеноз, другие болезни сердца) и др.
Лечение
и
профилактика
определяются
вызвавшими пневмосклероз заболеваниями. Эффективным является комплексное лечение с включением ЛФК,
прогулок на лыжах, плавания, езды на велосипеде,
массажа грудной клетки с гиперемирующими мазями
(маслами), сауна.
293.
294.
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬБронхоэктатическая болезнь — сочетанное
поражение бронхов и легочной ткани — возникает
обычно после очаговой пневмонии, при хроническом
бронхите, хронической пневмонии. Периодические
воспалительные изменения стенок бронхов ведут к
ухудшению эластических свойств и образованию
цилиндрических или мешотчатых расширений
(бронхоэктазов) чаще всего в нижних долях легких.
Вокруг бронхоэктазов образуется соединительная
ткань (пневмосклероз) и по мере развития болезни
хронический воспалительный процесс в межуточной
ткани легкого (интерстициальная пневмония).
295.
296.
297.
Клинически вначале болезнь проявляетсякашлем (особенно у курильщиков), иногда
кровохарканьем. В дальнейшем начинает
выделяться большое количество гнойной,
нередко зловонной мокроты, часто с примесью
крови; периодически повышается температура;
появляется слабость, быстрая утомляемость,
одышка. У больных развивается эмфизема легких
и затем легочно-сердечная недостаточность.
Наличие гноя в бронхоэктазах может привести к
абсцессу легкого.
298.
ЗАДАЧИ ЛФК ПРИ БРОНХОЭКТАТИЧЕСКОЙБОЛЕЗНИ
• общее укрепление организма;
• обучение
дренажным
положениям,
содействующим выделению мокроты;
• улучшение трофики легких и функции
внешнего дыхания.
299.
Дляусиления
выделения
мокроты
рекомендуется использовать дренажные исходные
положения, т. е. располагать больного так, чтобы
пути оттока мокроты по бронхам были ниже
бронхоэктазов (например, на наклонной под углом
10—15° кушетке головой к опущенному концу). В
этих же целях можно использовать исходные
положения лежа на спине, на животе, на боку без
подушки (с приподнятой ножной частью кровати на
20—30 см), упор стоя на коленях. Выбор исходного
положения
зависит
от
расположения
бронхоэктазов. Для усиления выделения мокроты
рекомендуется изменять дренажные исходные
положения, выполнять удлиненный толчкообразный
выдох и покашливание.
300.
Лечебная физическая культура противопоказана в поздние периоды бронхоэктатическойболезни при прогрессивно увеличивающемся процессе нагноения, легочных кровотечениях.
301.
ТУБЕРКУЛЕЗ ЛЕГКИХТуберкулез
легких
—
инфекционное
заболевание, возникающее в результате заражения
палочкой Коха. Он может протекать в следующих
формах: очаговой, инфильтративной, фибрознокавернозной и диссеминированной.
Очаговая форма характеризуется ограниченностью и мелкоочаговостью процесса. Инфильтративная форма сопровождается явлениями экссудации. При фиброзно-кавернозной форме в легких
образуются полости (каверны), окруженные плотной
фиброзной тканью. Диссеминированный туберкулез
— наиболее тяжелая форма, характеризующаяся
поражением туберкулезным процессом и других
органов.
302.
303.
Притуберкулезе
легких
нарушается
функция внешнего дыхания, нередко развивается
дыхательная недостаточность. Возникающая
гипоксемия приводит к нарушению окислительно-восстановительных процессов в тканях.
Понижается
функциональная
способность
сердечно-сосудистой системы. В дальнейшем под
влиянием туберкулезной интоксикации могут
развиться
дистрофические
изменения
в
сердечной мышце.
304.
В начальных стадиях чаще наблюдаютсяявления возбуждения центральной нервной
системы, при далеко зашедших прогрессирующих
процессах — явления торможения.
Туберкулезному процессу всегда свойственны:
дисфункция вегетативной нервной системы
(лабильность вазомоторного и термического
центров, ночная потливость, эмоциональная
неустойчивость, раздражительность и пр.);
нарушения функций эндокринного аппарата истощение адреналовой системы (гипотония,
адинамия и др.); явления гипертиреоза; снижение
функции поджелудочной железы и т. п.
305.
Лечебная физическая культура прилегочном туберкулезе используется прежде всего
как метод общеукрепляющего воздействия.
Физические упражнения, активизируя центральную нервную систему, вызывают у больного
положительные эмоции и обеспечивают повышение общего тонуса и изменение реактивности
организма.
306.
При постельном режиме используютсяфизические упражнения малой интенсивности
для рук и ног, дыхательные упражнения без
углубления дыхания.
При палатном режиме увеличивается
дозировка общетонизирующих упражнений,
включаются
упражнения
для
туловища,
выполняемые с небольшой амплитудой, и ходьба.
При свободном режиме осуществляется
постепенная
адаптация
к
возрастающим
нагрузкам. Повышается эмоциональный тонус
занятий, для чего используются упражнения с
мячом и другими предметами, а также игры.
307.
В условиях санатория общая нагрузка взанятиях постепенно увеличивается. Усложняется
характер применяемых упражнений, включаются
бег, подскоки, подвижные игры. Для увеличения
двигательной активности используются спортивные игры (баскетбол — до 30—40 мин., волейбол
— до 40—50 мин. и др.), а в зимнее время
прогулки на лыжах в течение 1—1,5 часа (5—8
км), катание на коньках.
Лечебная
физическая
культура
в
комплексном
лечении
больных
легочным
туберкулезом сочетается с климатолечением,
воздушными и водными процедурами.
308.
ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯКУЛЬТУРА ПРИ
ЗАБОЛЕВАНИЯХ ОРГАНОВ
ПИЩЕВАРЕНИЯ
309.
К болезням органов пищеваренияотносятся: гастрит, язвенная болезнь
желудка, колиты, энтероколиты, опущение
органов брюшной полости и др.
310.
Хронический гастритХронический гастрит — наиболее
распространенное заболевание желудочнокишечного тракта, при котором применяется
лечебная физическая культура. Заболевание
характеризуется
воспалительными
и
дистрофическими изменениями в слизистой
желудка с нарушением его функции. Основные
причины
заболевания:
нерегулярное
и
неполноценное питание, частое употребление
недоброкачественной, слишком горячей или
холодной, плохо разжеванной пищи, курение,
интоксикации, применение медикаментов,
алкоголь и др.
311.
312.
12
3
4
5
6
7
9
8
10
Рис. 1. Нормальная слизистая оболочка
тела желудка.
Рис. 2. Нормальная слизистая оболочка
антрального отдела желудка.
Рис. 3. Атрофический гастрит: складки
сглажены, просвечивают кровеносные
сосуды.
Рис. 4. Эрозивный гастрит: складки
сглажены, видны поверхностные эрозии.
Рис. 5. Полипозный гастрит.
Рис. 6. Гипертрофический гастрит
антрального отдела: складки резко
утолщены и гиперемированы.
Рис. 7 - 10. Слизистая оболочка желудка
при различных формах гастрита:
Рис. 7 - при атрофическом гастрите;
Рис. 8 - при полипозном;
Рис. 9 - при коррозивном (выражены
очаги некроза жёлтого цвета и
изъязвления красного цвета);
Рис. 10 - при флегмонозном (выражено
резкое утолщение складок); на разрезе
— гнойная инфильтрация.
313.
При гастрите с нормальной и повышенной секрецией наряду с болями, которыеобычно локализуются в подложечной области,
наблюдаются диспептические расстройства:
кислая отрыжка, изжога, чувство жжения и
давления в подложечной области, иногда
отрыжка воздухом, тошнота, срыгивание и даже
рвота.
314.
Хронический гастрит может протекать снормальной или повышенной секрецией и
секреторной недостаточностью.
Больных с секреторной недостаточностью
беспокоит чувство тяжести в желудке и
распирания в подложечной области, отрыжка
(обычно воздухом), тошнота, горечь в полости
рта, нарушение аппетита.
Хронический гастрит часто сочетается с
другими заболеваниями желудочно-кишечного
тракта (печени, желчного пузыря, поджелудочной железы).
315.
ЗАДАЧИ ЛФК ПРИ ГАСТРИТЕ•общетонизирующее влияние;
•нормализация тормозно-возбудительных процессов;
•восстановление моторно-гастральных связей;
•нормализация моторики и секреторной деятельности желудка;
•улучшение обмена веществ;
•уменьшение воспалительных явлений в
слизистой желудка.
316.
Выбор упражнений, определение объема иинтенсивности нагрузки зависят от клинической
картины заболевания, возраста, функциональных возможностей организма. Основные
формы
лечебной
физической
культуры:
утренняя гигиеническая гимнастика, лечебная
гимнастика, ходьба, езда на велосипеде,
плавание, гребля, ходьба на лыжах, катание на
коньках, игры (настольный теннис, городки,
волейбол, бадминтон).
317.
Занятия лечебной физической культуройназначаются лечащим врачом. На первых
занятиях
ЛФК
не
следует
выполнять
упражнений для мышц брюшного пресса, чтобы
не спровоцировать обострения.
318.
При хроническом гастрите с пониженнойсекрецией применяются общетонизирующие
упражнения с умеренной нагрузкой. На этом
фоне выполняется достаточное число упражнений для мышц брюшного пресса с небольшой
нагрузкой и диафрагмальное дыхание.
У больных хроническим гастритом
с повышенной секрецией общая нагрузка во
время занятий лечебной физической культурой
должна быть значительно выше. Число
упражнений для мышц брюшного пресса
должно быть ограничено, чтобы не стимулировать секрецию.
319.
Вкомплексном
лечении
больных
гастритом лечебная физическая культура
сочетается с питьем минеральной воды и
диетой. При гастритах с пониженной
секрецией занятия следует заканчивать за 30—
40 минут до приема пищи, а минеральную
воду пить за 15—30 минут до еды. При
гастритах
с
повышенной
секрецией
минеральную воду нужно принимать за 45
минут до еды, в этот время проводить занятия
лечебной гимнастикой и заканчивать их за 15
минут до приема пищи.
320.
Язвенная болезнь желудкаЯзвенная болезнь желудка и двенадцатиперстной кишки — хроническое заболевание,
основным признаком которого является наличие
язвы, локализующейся чаще всего на малой
кривизне желудка или в начальной части
двенадцатиперстной кишки.
321.
БактерииHelicobacter pylori
322.
323.
Развивается язвенная болезнь на фонеперенапряжения и истощения нервной системы,
злоупотребления курением или алкоголем, а
также на фоне хронического гастрита или
других заболеваний органов пищеварения с
последующими расстройствами со стороны
нервной системы. При язвенной болезни, как
правило, усилены секреторная и моторная
функции желудка.
В последние годы это
заболевание связывают с появлением бактерии
Helicobacter
pylori,
которая
усиливает
секреторную деятельность желудка.
324.
Приязвенной
болезни
выделяется
большое количество желудочного сока с
повышенной кислотностью, усилена перистальтика вплоть до спазма. Боли обычно острые,
непостоянные, но отличаются закономерной
периодичностью: ранняя боль, вскоре после
приема пищи, поздняя — через 3—4 часа и
голодная — натощак (при язвах двенадцатиперстной кишки).
325.
Язвенная болезнь желудка и двенадцатиперстной кишки нередко сопровождаетсятяжелыми осложнениями: желудочным или
кишечным кровотечением (кровавая рвота
или дегтярный стул), прободением (перфорацией) и перерождением в злокачественную
опухоль (с развитием ее на месте язвы). Язва,
рубцуясь, может резко деформировать желудок,
в частности сузить выход из него (стеноз
привратника).
326.
ЗАДАЧИ ЛФК ПРИ ЯЗВЕННОЙ БОЛЕЗНИ•нормализация регуляторных процессов в
организме;
•улучшение моторно-гастральных связей;
•нормализация обмена веществ и трофических
процессов;
•укрепление организма в целом.
327.
Лечебная физическая культура у больныхязвенной болезнью применяется в период
затишья или при нерезком обострении.
Противопоказана
лечебная
физическая
культура при свежей язве в остром периоде,
большой и глубокой нише, кровотечении,
преперфоративном состоянии и резком
сужении привратника желудка.
328.
При лечении больных язвенной болезньюнеобходимо щадить область живота и с большой
осторожностью, постепенно повышать нагрузку
на мышцы брюшного пресса. В дальнейшем
при хорошей динамике следует постепенно
активизировать двигательный режим больного
за счет возрастающей общей нагрузки при
выполнении большинства упражнений, в том
числе упражнений в диафрагмальном дыхании
и упражнений для мышц брюшного пресса.
Противопоказаны натуживания, упражнения,
способствующие
резкому
повышению
внутрибрюшного давления.
329.
Лечебная гимнастика вначале проводитсяприменительно к облегченному постельному
режиму. Необходимо в первые же занятия
научить больного брюшному дыханию при
небольшой амплитуде колебаний брюшной
стенки. Эти упражнения, вызывая незначительные изменения внутрибрюшного давления,
содействуют улучшению кровообращения и
нежному массажу органов брюшной полости и
нормализации перистальтики.
Продолжительность занятий 8—12 минут,
плотность средняя.
330.
При значительном стихании болей иулучшении
общего
состояния
больного
назначается палатный режим (примерно через
2 недели после поступления в стационар).
Упражнения из исходных положений лежа,
сидя, стоя, упор стоя на коленях выполняются с
постепенно возрастающим усилием для всех
мышечных групп (за исключением мышц
брюшного пресса), с неполной амплитудой, в
медленном и среднем темпе.
331.
Допускаются кратковременные умеренныенапряжения мышц брюшного пресса в
положении лежа на спине. Постепенно
углубляется диафрагмальное дыхание. Плотность занятия — средняя, продолжительность
15—18 минут. Утром проводится групповая
гигиеническая гимнастика. Ходьба в медленном
темпе доводится до 1 —1,5 км в день (с ходьбой
по лестнице до 2—3 этажей).
332.
При общем хорошем состоянии назначаетсясвободный режим. Используются упражнения
для всех мышечных групп с возрастающим
усилием из различных исходных положений.
Включаются упражнения с гантелями (0,5—2 кг),
набивными мячами (до 2 кг), упражнения на
гимнастической стенке и скамейке. Диафрагмальное дыхание периодически осуществляется с
максимальной глубиной. Плотность занятия —
средняя, продолжительность 20—25 минут.
Проводится утренняя гигиеническая гимнастика.
Ходьба доводится до 2—3 км в день, ходьба по
лестнице — до 4—6 этажей. Желательно
проводить прогулки на воздухе.
333.
При обострениях язвенной болезни (внезависимости от причин, их вызвавших) занятия
лечебной физической культурой временно
отменяются. Больные переводятся на щадящий
режим.
334.
ХолециститХолецистит — воспаление слизистой
оболочки или всех слоев стенки желчного
пузыря. Причиной является инфекция, которая
попадает с пищей и проникает в пузырь
восходящим путем из кишечника либо
заносится кровью или лимфой. Нередко
холецистит
сопровождается
образованием
спаек между пузырем и соседними органами.
335.
336.
Чаще встречается хроническое течениезаболевания, характеризующееся нерезкими
болями в области желчного пузыря, обостряющимися от употребления жирных или жареных
блюд,
острых
закусок,
холодных
или
газированных напитков, вина, пива.
337.
Прихронических
холециститах
наблюдаются расстройства моторики желчного
пузыря, приводящие к застою желчи в нем.
Недостаточное поступление желчи в кишечник
вызывает нарушение его деятельности (плохое
переваривание жиров, появление запоров) и
других органов пищеварительной системы. При
застое
желчи
создаются
условия
для
образования камней в печеночных протоках или
в желчном пузыре, т. е. для развития
желчнокаменной болезни. Этому способствуют
нарушения холестеринового обмена.
338.
Наиболеетипичным
признаком
желчнокаменной болезни является желчная
или печеночная колика — интенсивные,
схваткообразные боли в правом подреберье с
отдачей в подложечную область, под правую
лопатку, в правое плечо, в правую половину
грудной клетки, шею и нередко в область
сердца. Начавшись внезапно, желчная колика
может длиться от нескольких минут до
нескольких суток, обычно сопровождается
тошнотой и рвотой, а нередко и желтухой, что
свидетельствует о закупорке желчных путей
камнем.
339.
Лечебная физическая культура назначается после стихания обострения, приудовлетворительном общем состоянии. В
условиях стационара используются лечебная
гимнастика и ходьба, а в домашних условиях —
утренняя гимнастика, терренкур, игры, гребля,
плавание, ходьба на лыжах.
340.
Общеукрепляющие и специальные упражненияпроводятся в исходном положении лежа как на
левом боку (способствуют лучшему оттоку
желчи), так и на правом (обеспечивают массаж
печени за счет увеличения экскурсии правого
купола диафрагмы). Для массажа всех органов
брюшной полости и ускорения желчеотделения
упражнения из любых исходных положений и в
сочетании с глубоким диафрагмальным дыханием. Для усиления желчегонного действия
минеральной воды физические упражнения
следует выполнять через 30—40 минут после
ее приема.
341.
Примерная схема занятий лечебной гимнастикой прихроническом холецистите или желчнокаменной болезни для
больных, находящихся на щадяще-тренирующем санаторном
режиме
Содержание занятий
Задачи
Дозировка
Вводный раздел
Ходьба и кратковременный Подготовить организм к
бег в сочетании с
предстоящей нагрузке
движениями руками,
ногами и туловищем.
Основной раздел
Упражнения для всех
Общеукрепляющее
мышечных групп в
воздействие.
исходных положениях сидя Периодическое
и стоя. Полное,
повышение
диафрагмальное и
внутрибрюшного
«встречное» дыхание.
давления с целью
усиления оттока желчи.
4-5 мин.
8-10 мин.
342.
В положении лежа на спине, Укрепление мышцна левом и правом боку, в
брюшного пресса и
упоре стоя на коленях –
тазового дна. Улучшение
дыхательные упражнения,
кровообращения в
упражнения для брюшного
органах брюшной
пресса и тазового дна (можно полости и таза. Борьба с
использовать гимнастические застойными явлениями в
палки, гантели, набивные и брюшной полости.
волейбольные мячи).
Усиление оттока желчи.
Заключительный раздел
Медленная ходьба.
Снижение общей
Упражнения на внимание,
нагрузки. Тренировка в
дыхательные упражнения и расслаблении мышц.
упражнения на расслабление
мышц.
Всего:
15-20
мин.
3-5
мин.
30-40
мин.
343.
Острый гепатитПод
влиянием
различных
причин
инфекционного и токсического характера может
возникнуть острое воспаление печени —
острый гепатит. Инкубационный период,
который продолжается 3—6 недель, как
правило, ничем не проявляется. В конце его
появляются слабость, недомогание, головокружение, потеря аппетита, тошнота, нарушения
функции кишечника, боли в брюшной полости
иногда, боли в суставах, мышцах.
344.
Вирусы гепатита345.
При появлении болезни покровы теластановятся желтыми (желтушный период),
прогрессивно нарастают патологические изменения в печени и нарушения ее функции. При
затяжном и рецидивирующем течении заболевания оно может приобрести хроническую
форму, часто приводящую к развитию
соединительной ткани в печени, ее уплотнению и сморщиванию. Иногда хронический
гепатит может развиться первично под
влиянием
хронических
инфекций
и
интоксикаций.
346.
ЗАДАЧИ ЛФК ПРИ ГЕПАТИТЕ•общеукрепляющее воздействие на весь
организм;
•улучшение функции нервной системы;
•улучшение обмена веществ;
•улучшение кровообращения в желчном пузыре
и печени и оттоку желчи;
•борьба с запорами;
•отхождение и выведение в кишечник мелких
камней и песка при желчнокаменной болезни.
347.
При остром гепатите лечебная физическаякультура назначается только в период
выздоровления и проводится применительно к
методике, характерной для палатного режима
при
язвенной
болезни.
Применяются
общеукрепляющие упражнения, специальные
упражнения для мышц брюшного пресса,
упражнения в углубленном диафрагмальном
дыхании в исходном положении лежа на спине
и на правом боку, а также специальные
упражнения, способствующие оттоку желчи.
348.
При улучшении общего состояниябольного его переводят на свободный режим.
Соответственно повышается интенсивность занятий лечебной гимнастикой, включаются
ходьба, прогулки и игры.
349.
Опущение органов брюшной полостиОпущение, или иначе говоря, смещение,
книзу всех органов брюшной полости (спланхноптоз) или отдельных органов (желудка,
печени и др.) проявляется болями в
подложечной области, в правом подреберье и в
области пупка. Боли обостряются после приема пищи, кратковременного бега или
быстрой ходьбы, утомительной физической
работы. У больных снижается работоспособность, нарушается сон.
350.
351.
Способствуют развитию спланхноптоза:общее истощение, слабость мышечного и
связочного аппарата, нарушения осанки
(тотальная круглая или плоская спина),
ослабление мышц брюшной стенки и
тазового дна (у женщин), тяжелая физическая
работа, гипокинезия. Страдают спланхноптозом
преимущественно
люди
астенического
телосложения. Многие люди с опущением
внутренних органов не испытывают никаких
отклонений.
352.
ЗАДАЧИ ЛФК ПРИ ОПУЩЕНИИ ОРГАНОВ•улучшение моторно-моторных связей;
•общее укрепление организма;
•повышение силы и тонуса мышц брюшного
пресса и тазового дна;
•улучшение обмена веществ и функции
аппарата пищеварения.
353.
Для занятий необходимо приниматьисходные положения: лежа с приподнятым
тазом, в упоре стоя на коленях, коленнолоктевое и стопно-локтевое, стоя на лопатках,
во время которых происходит нормализация
положения опущенных органов. Наиболее
целесообразно
использовать
специальные
упражнения (по крайней мере в течение первых
1—1,5
месяцев
занятий)
в
исходных
положениях лежа и упоре стоя на коленях,
упражнения в статическом напряжении мышц
брюшного пресса и упражнения для мышц
тазового дна.
354.
Если занятия проводятся на кровати иликушетке, ножной ее конец должен быть выше
головного на 20—30 см. Противопоказаны
прыжки, натуживание. До нормализации
положения внутренних органов на протяжении
всего дня (за исключением времени занятий
лечебной гимнастикой) необходимо носить
бандаж.
355.
Колит, энтерит, энтероколитИз заболеваний толстых и тонких кишок
чаще всего встречаются воспалительное заболевание толстых кишок (колит), реже — воспаление
тонких кишок (энтерит) или всего кишечника
(энтероколит). При хроническом колите характерны болевые ощущения в животе и нарушения
деятельности кишечника (чаще в виде запоров и
реже — поносов). Следует отметить, что причиной
хронических запоров могут быть: малоподвижный образ жизни, неправильное питание,
расстройство деятельности желез внутренней
секреции, нарушение общего и местного
кровообращения, токсические воздействия.
356.
357.
ЗАДАЧИ ЛФК ПРИ КОЛИТЕ И ЭНТЕРИТЕ•улучшить общее состояние больного;
•нормализация регуляторных процессов
организма;
•улучшение моторной функции кишечника;
•улучшение состояния мышц брюшного пресса;
•улучшение обменных процессов слизистой
кишечника.
358.
При атонических запорах различногогенеза в занятиях лечебной гимнастикой на фоне
общеукрепляющих и дыхательных упражнений
применяются специальные упражнения, способствующие усилению перистальтики кишечника, и упражнения для мышц брюшного
пресса в сочетании с активным глубоким
самомассажем живота. Вне обострения широко
используются прогулки, спортивные игры, езда
на велосипеде. Дозировка и подбор общих и
специальных упражнений должны соответствовать общему состоянию больного. Длительность
занятия лечебной гимнастикой 15—35 минут.
359.
При запорах спастического характера впроцессе занятий лечебной гимнастикой на
фоне общетонизирующих упражнений широко
используются упражнения в диафрагмальном
дыхании и упражнения в расслаблении
мышц туловища. Нагрузка для мышц брюшного пресса умеренная. Показано сочетание
этих упражнений с неглубоким самомассажем
живота. Кроме лечебной гимнастики рекомендуются пешеходные и лыжные прогулки, велосипед, плавание и гребля.






































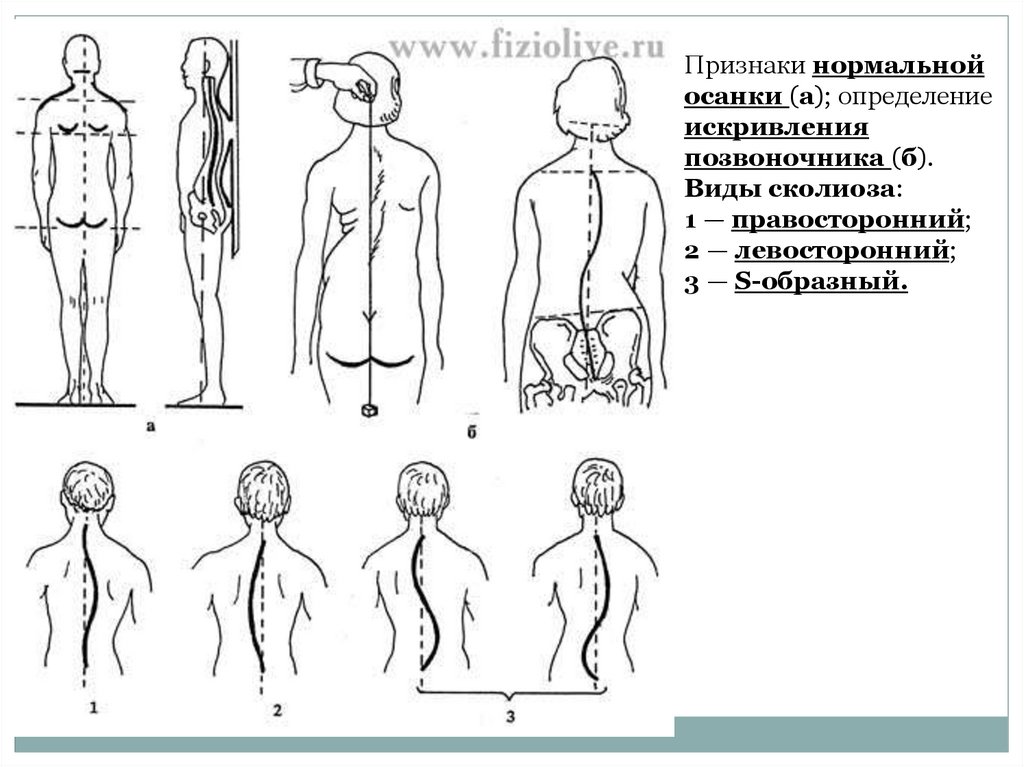


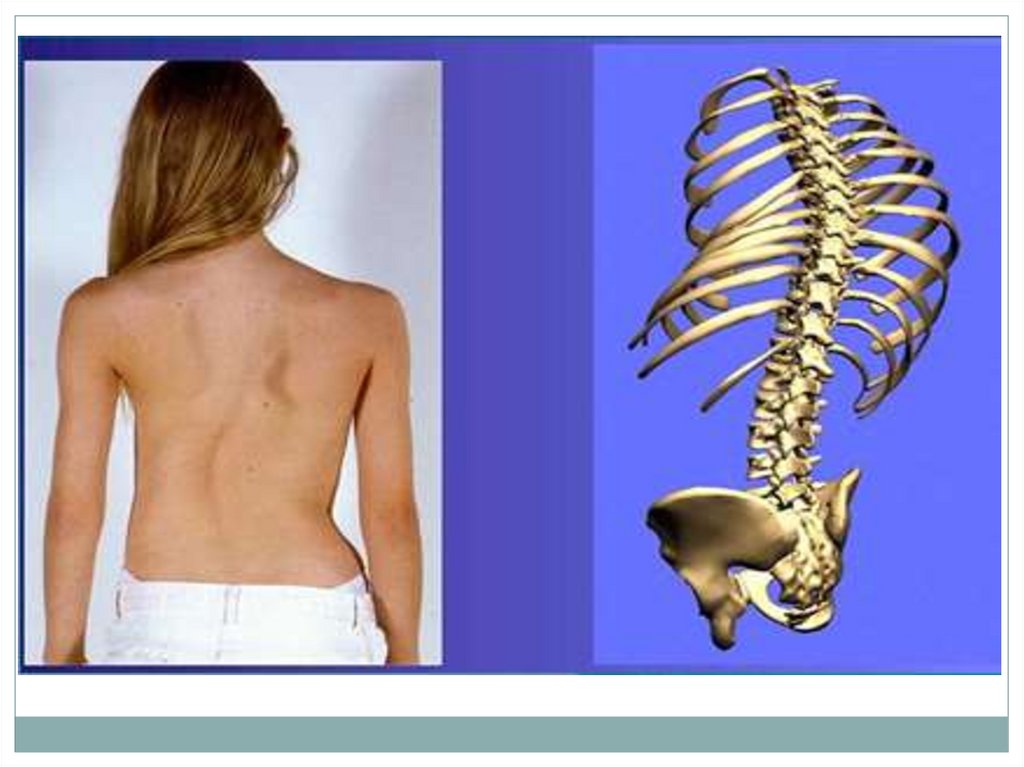






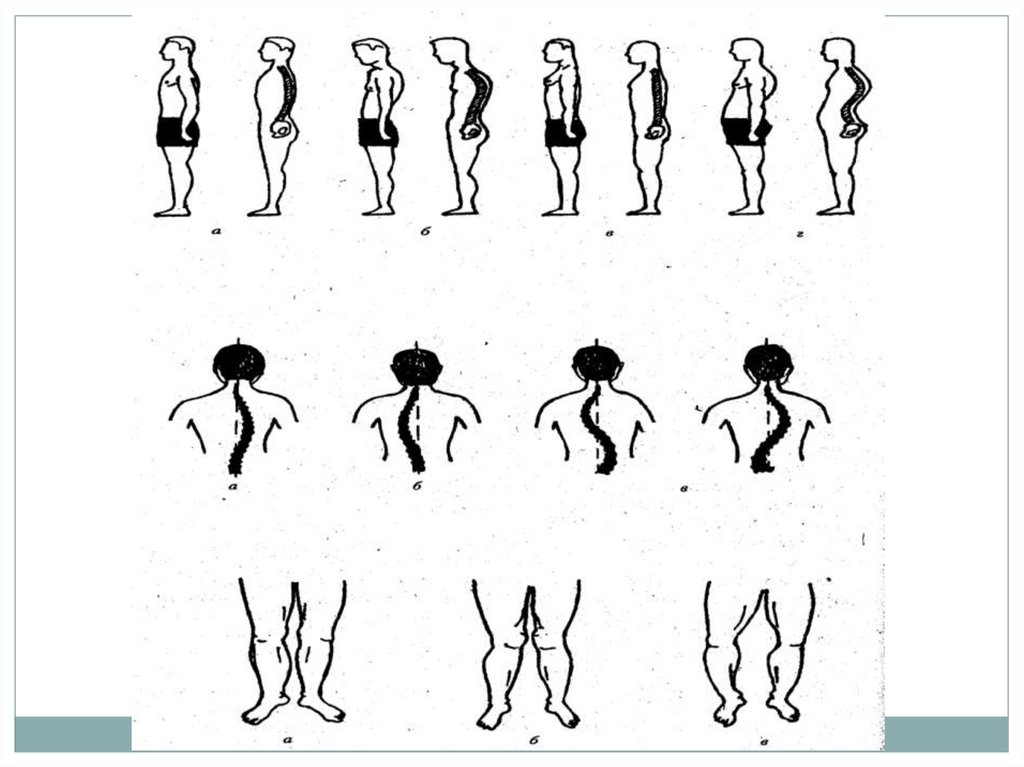


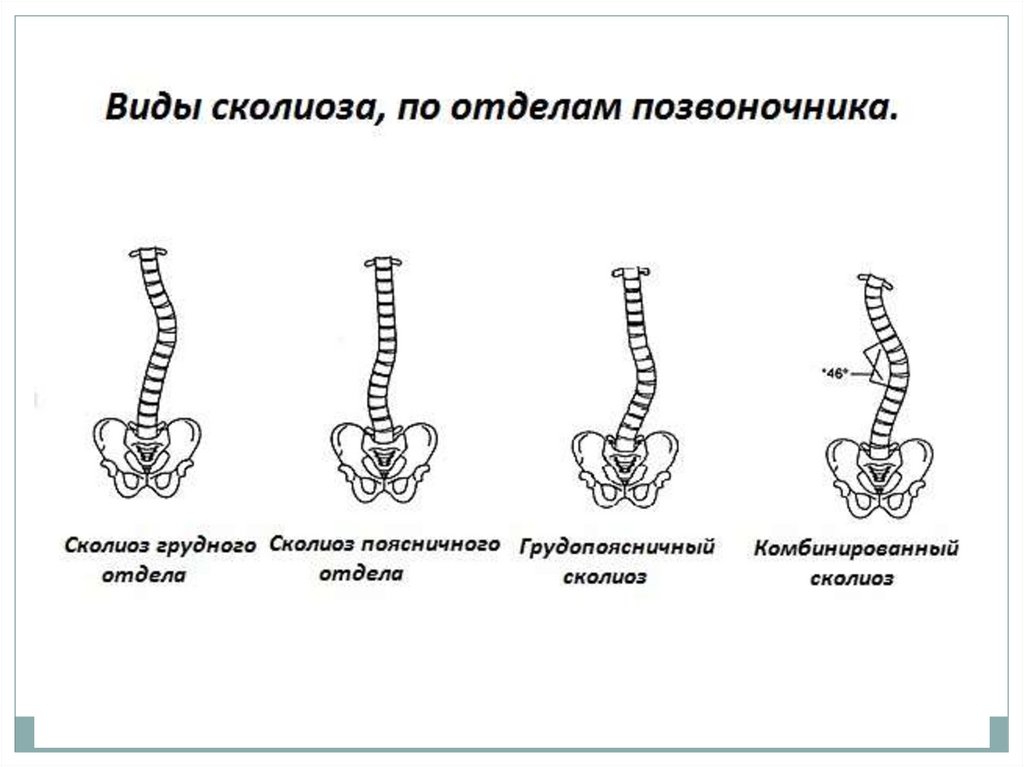

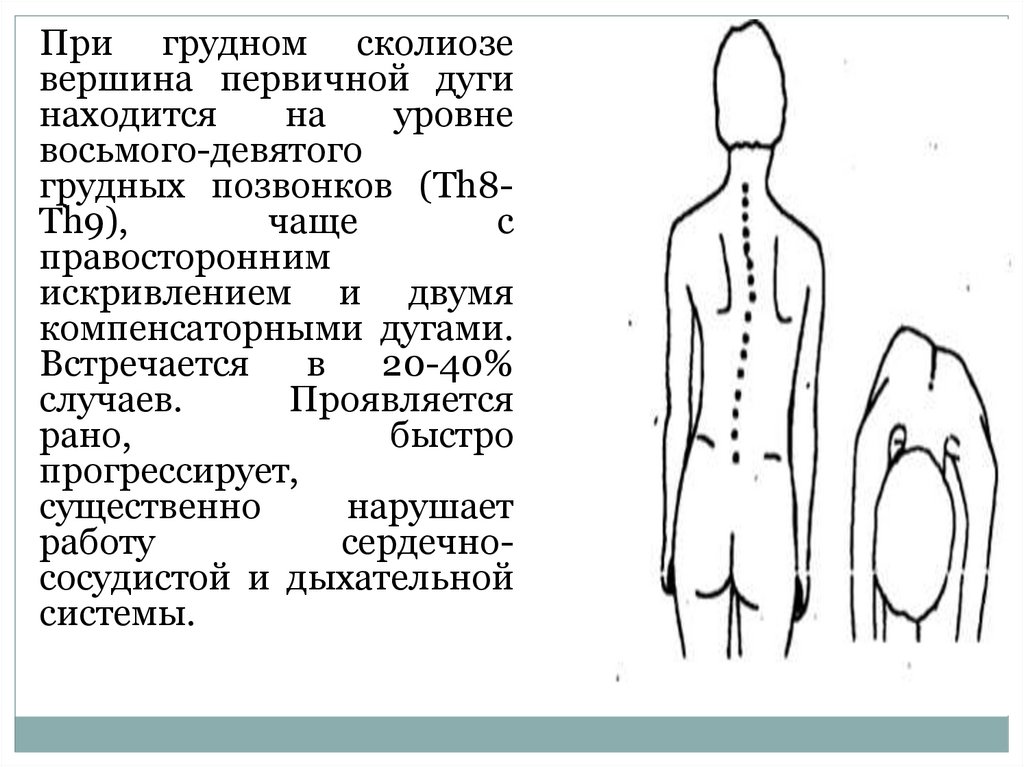


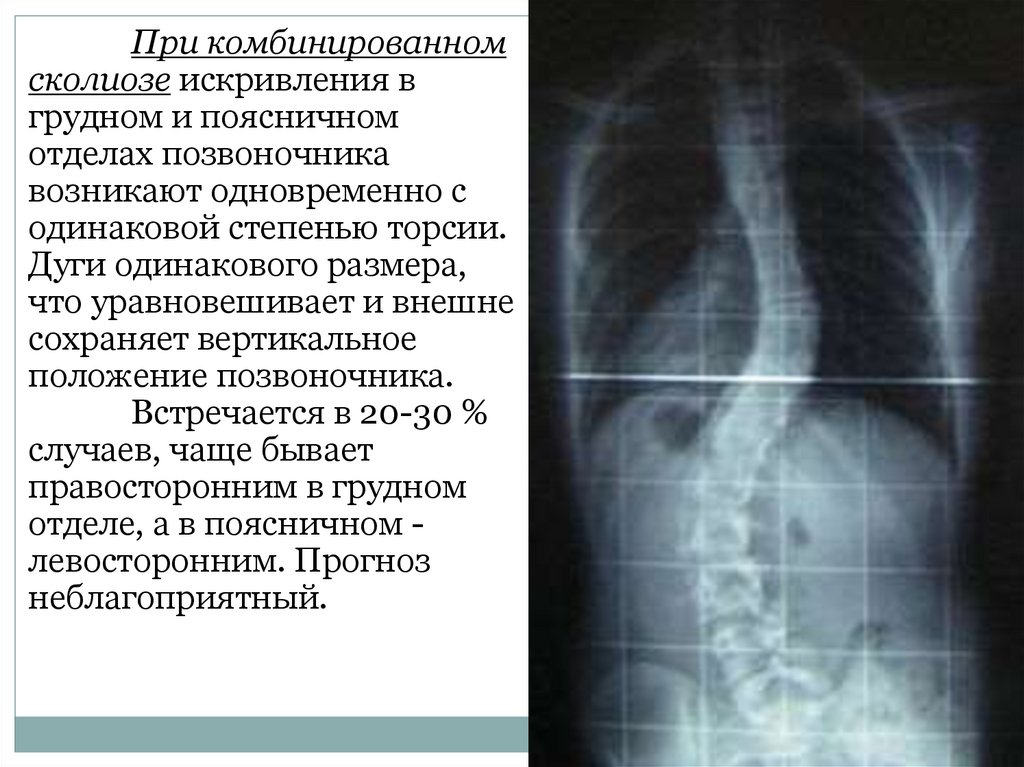
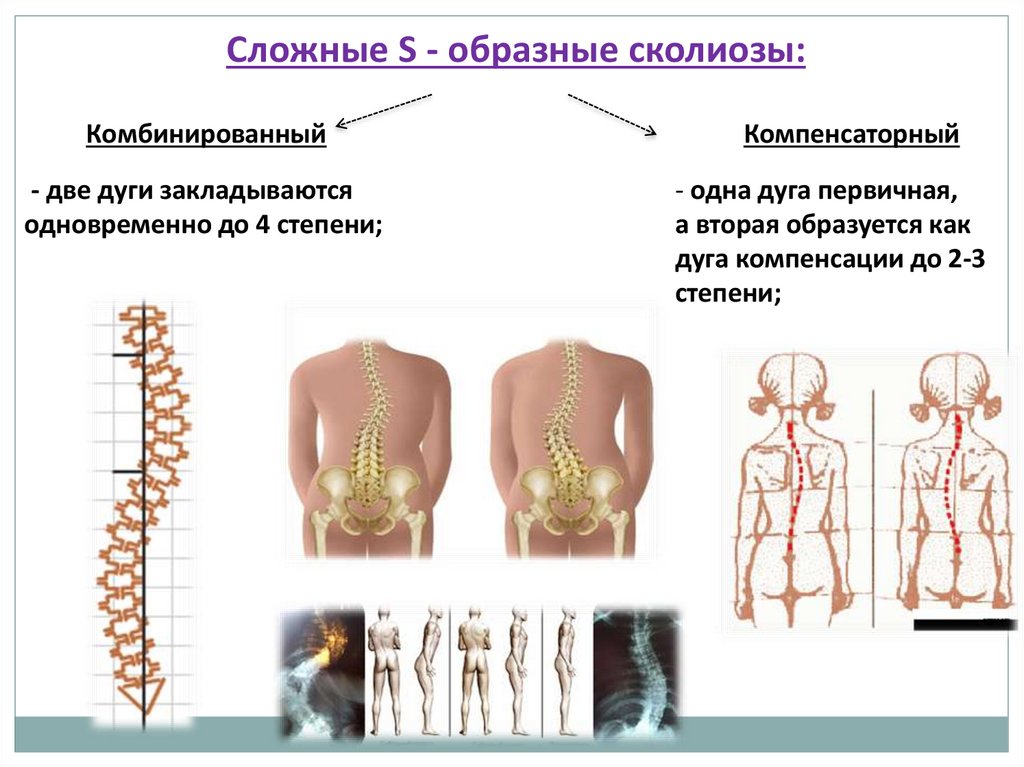

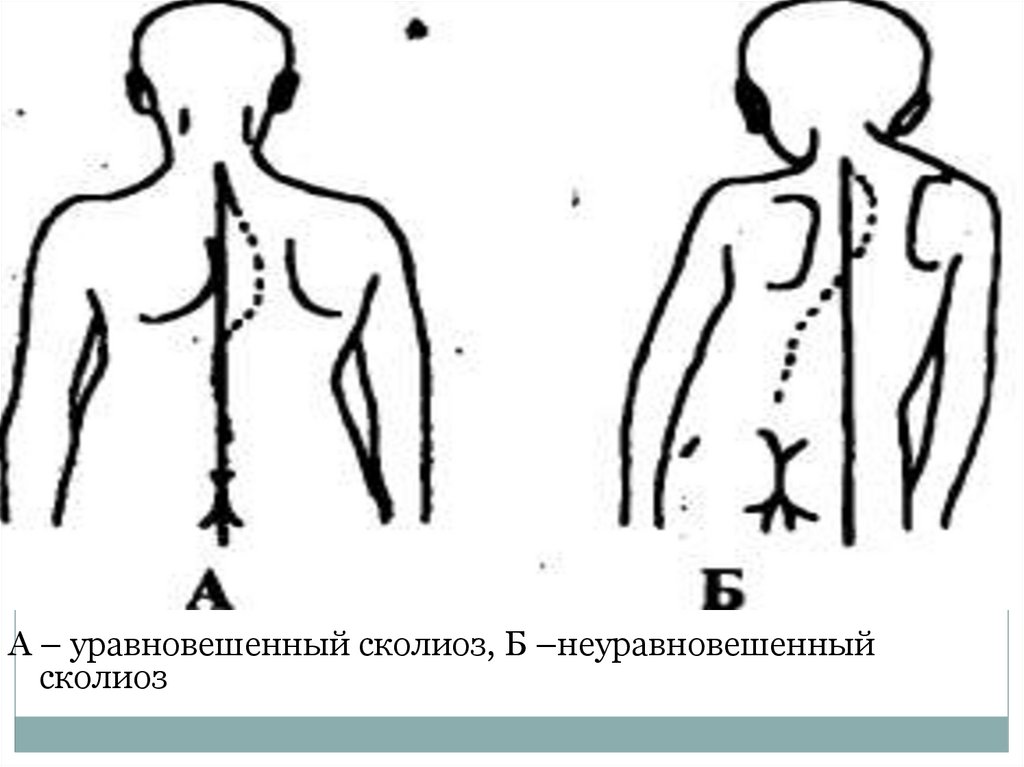
































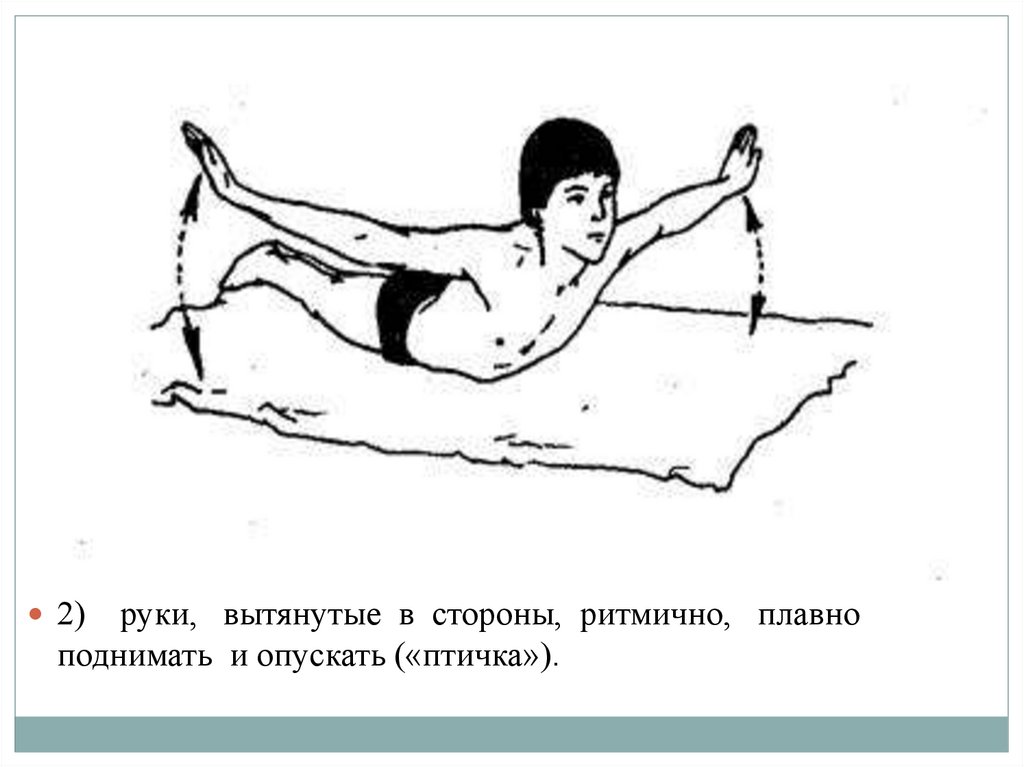
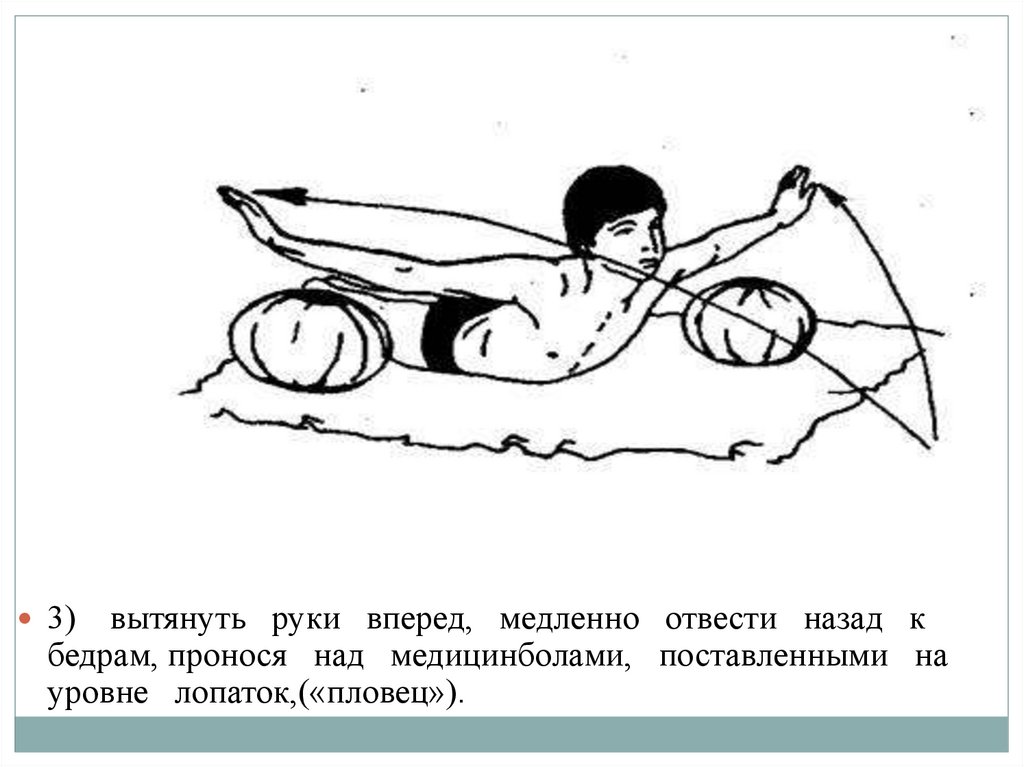












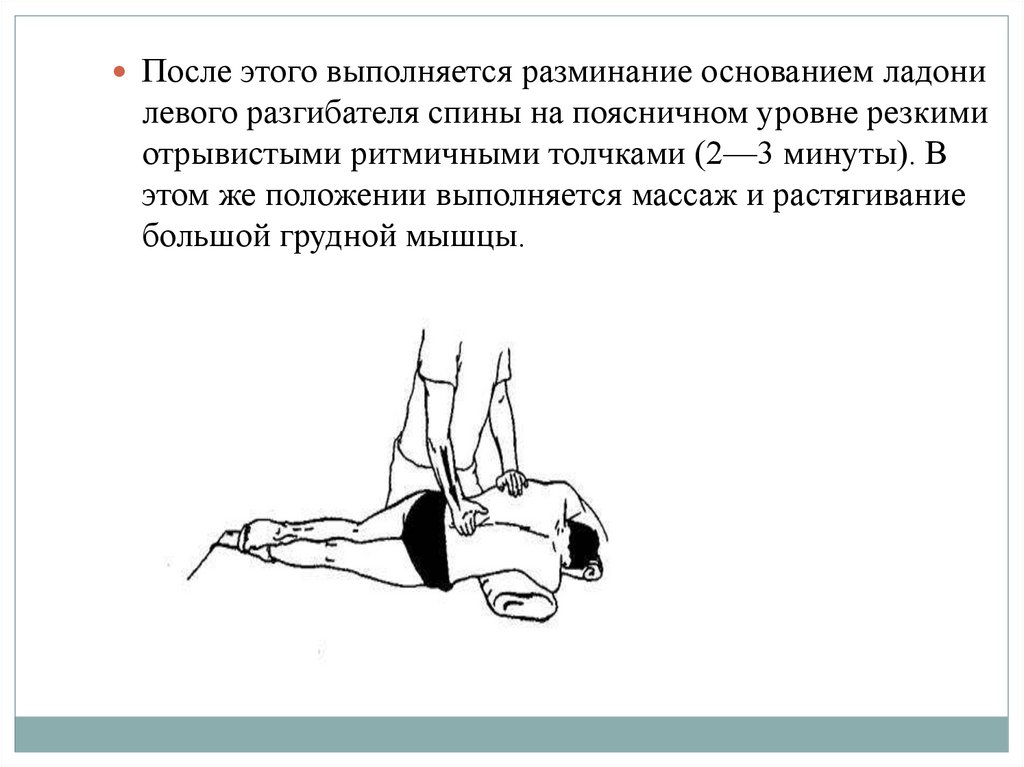























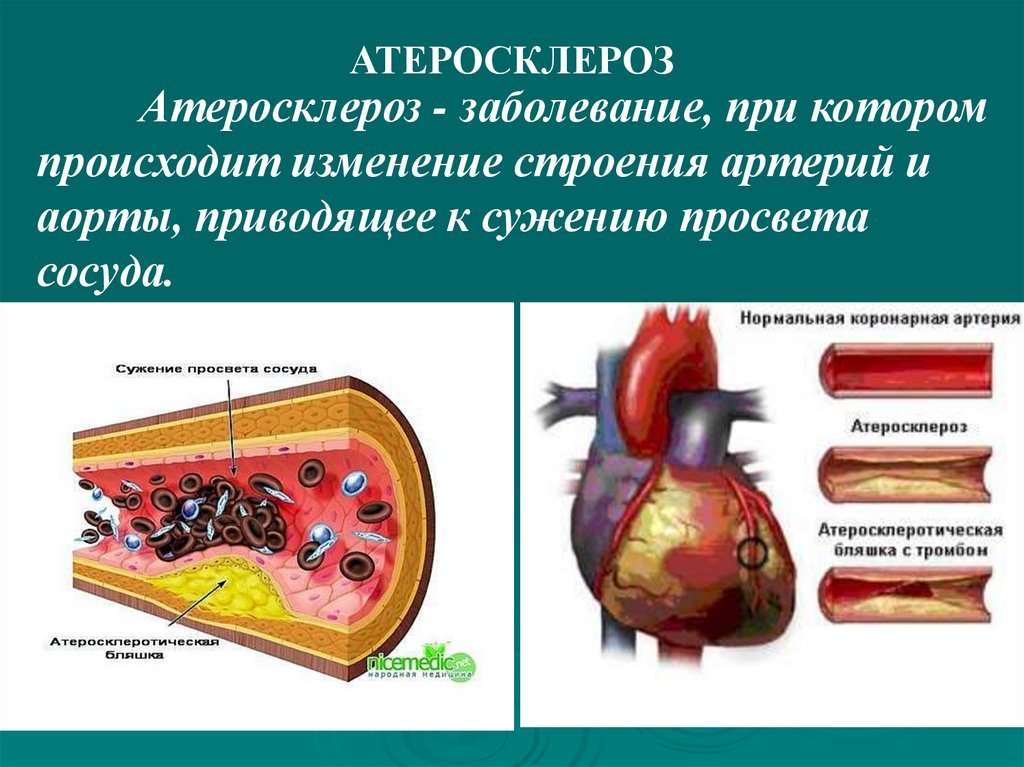





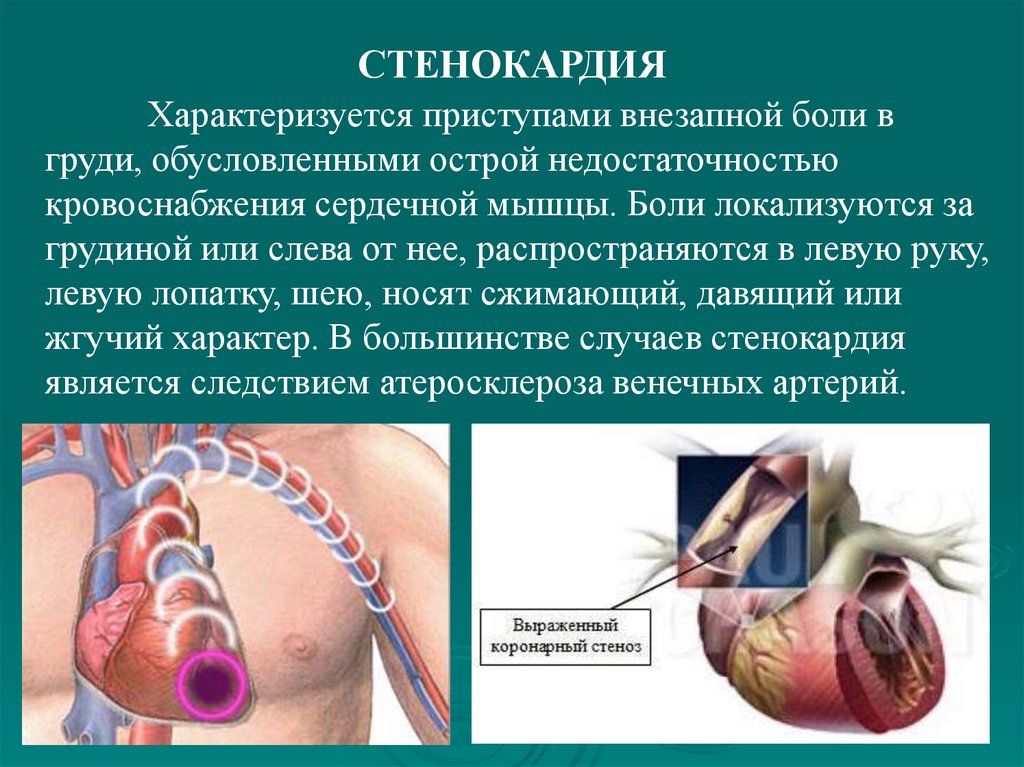
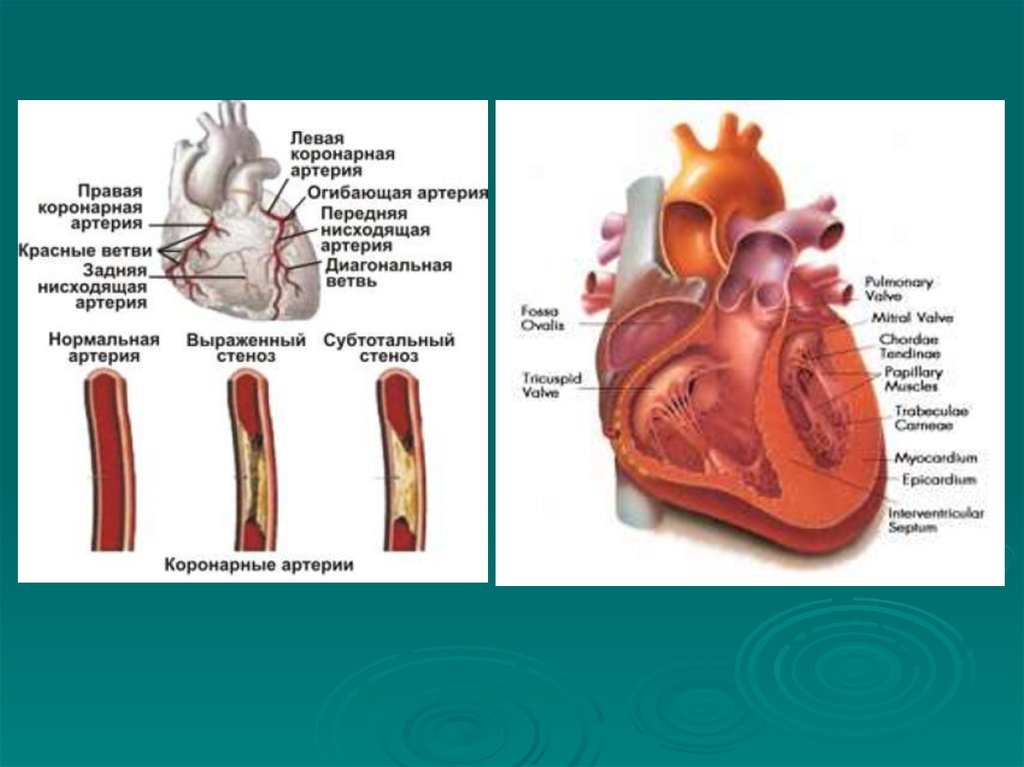
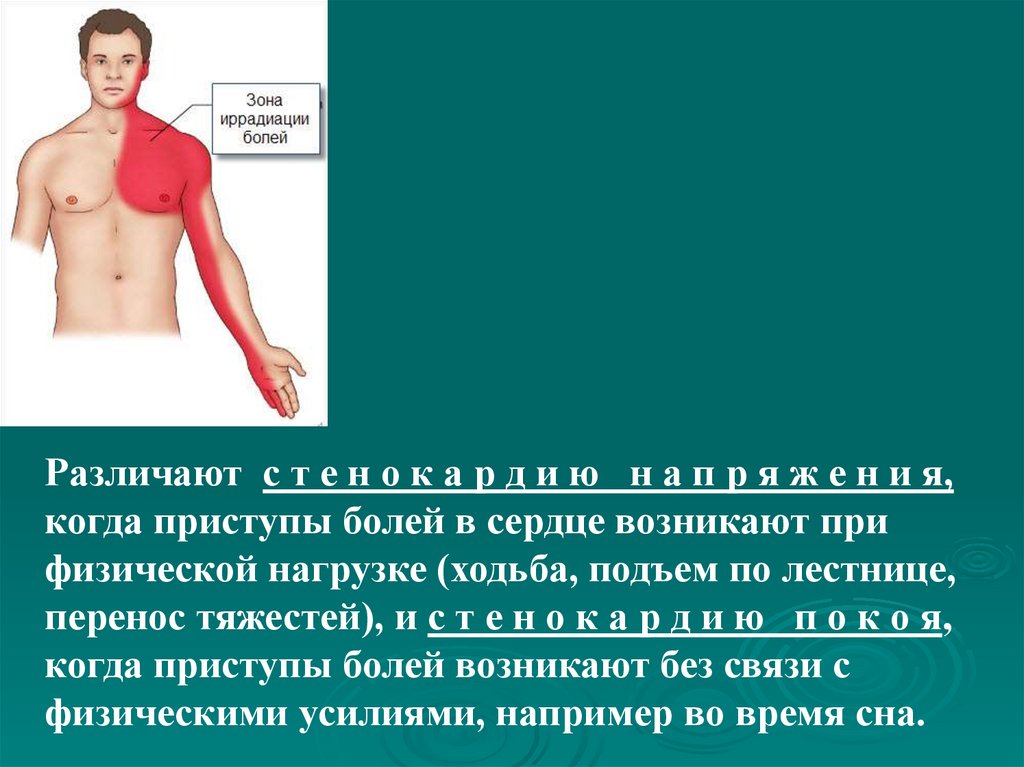





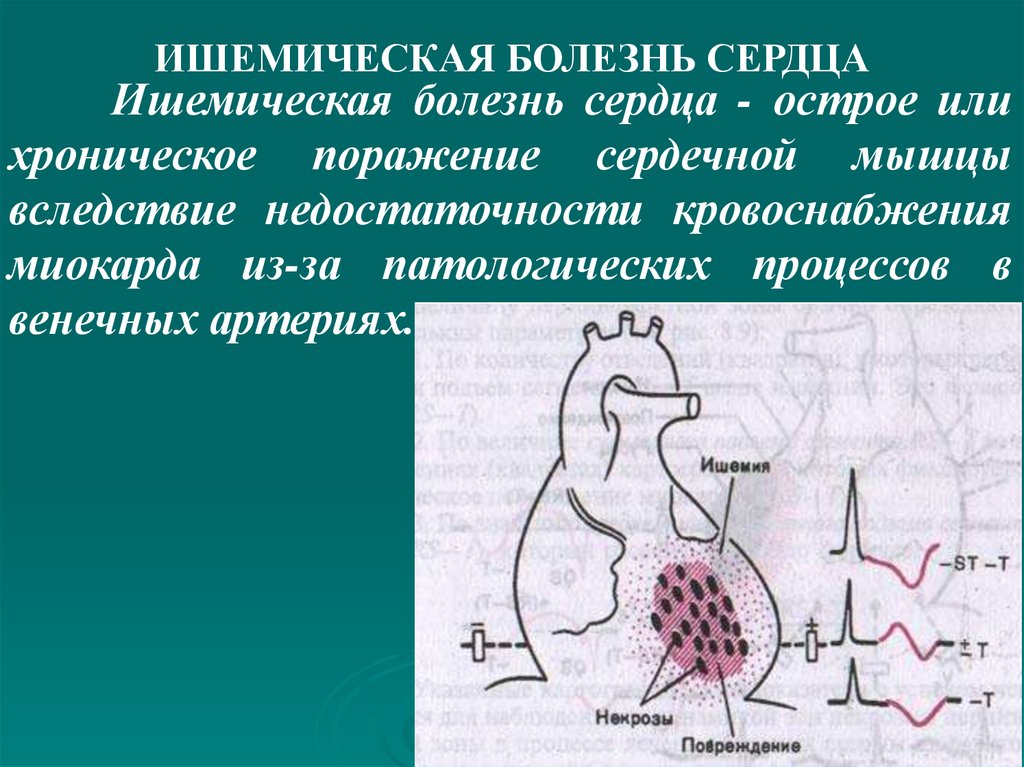








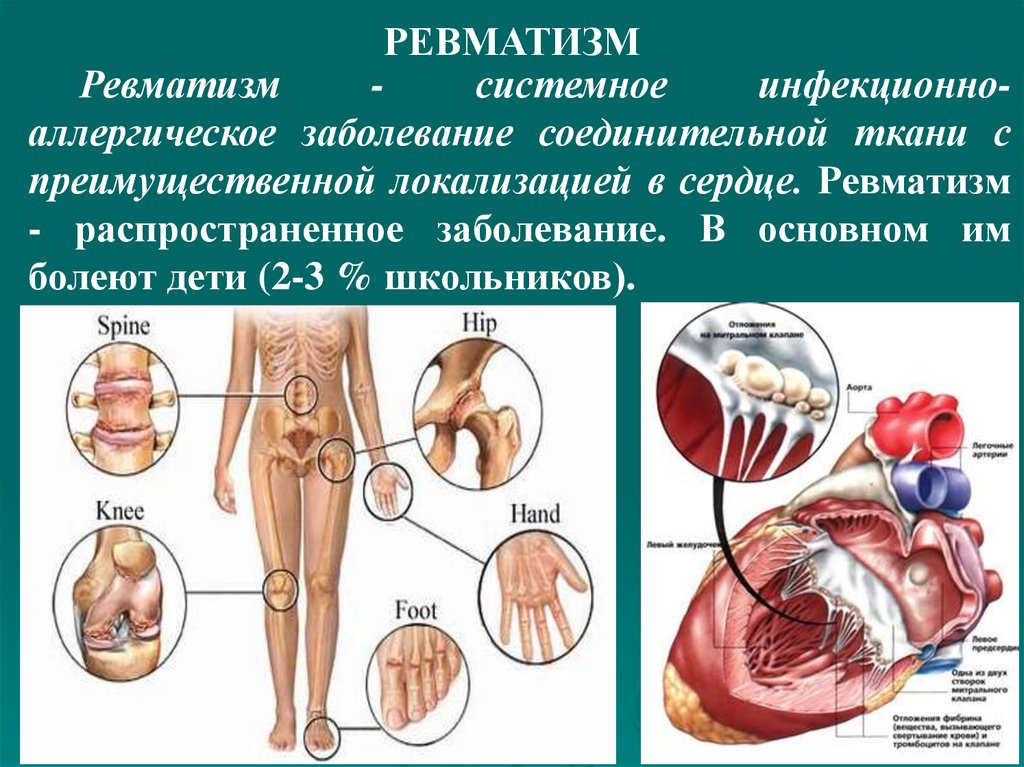










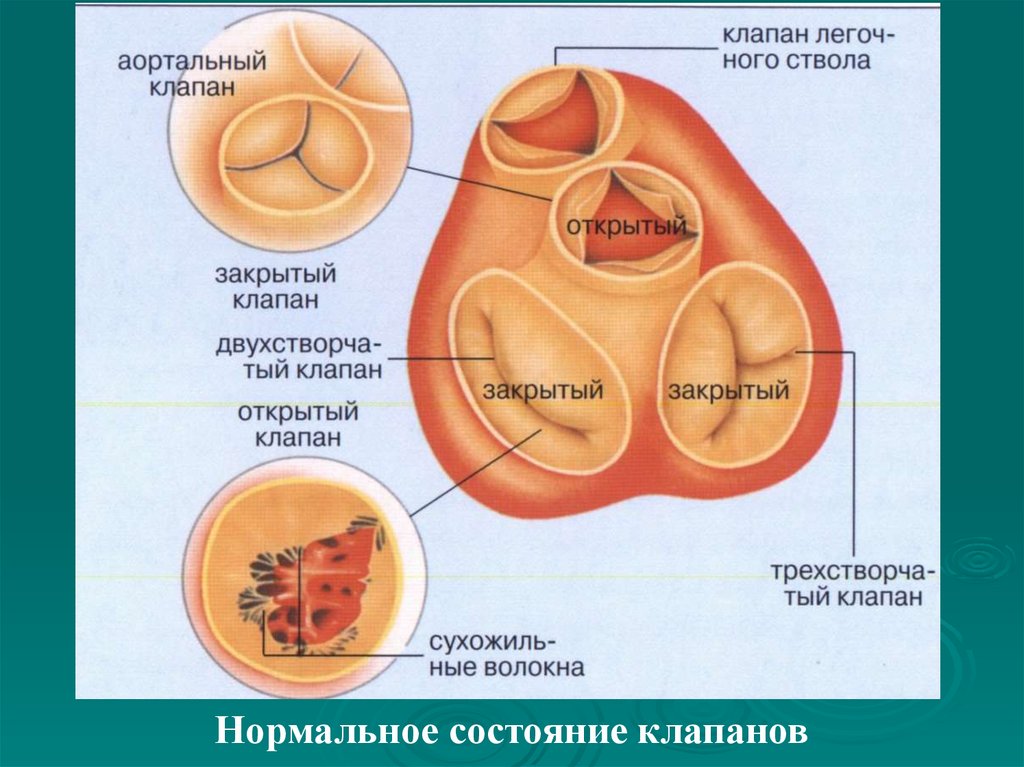

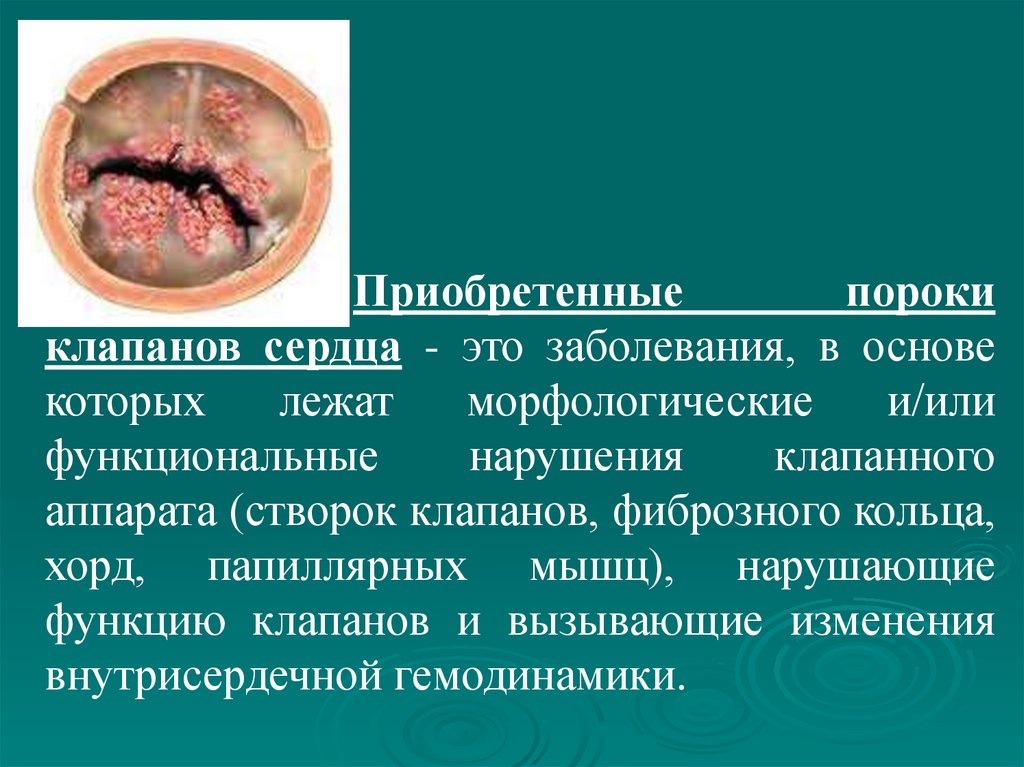


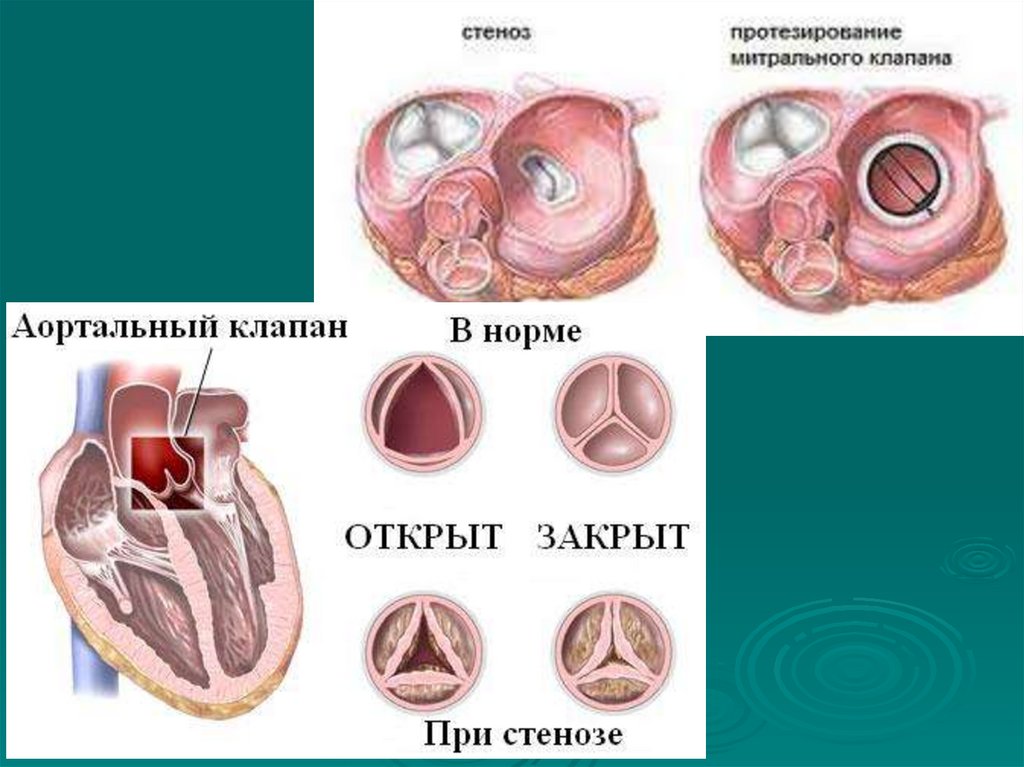













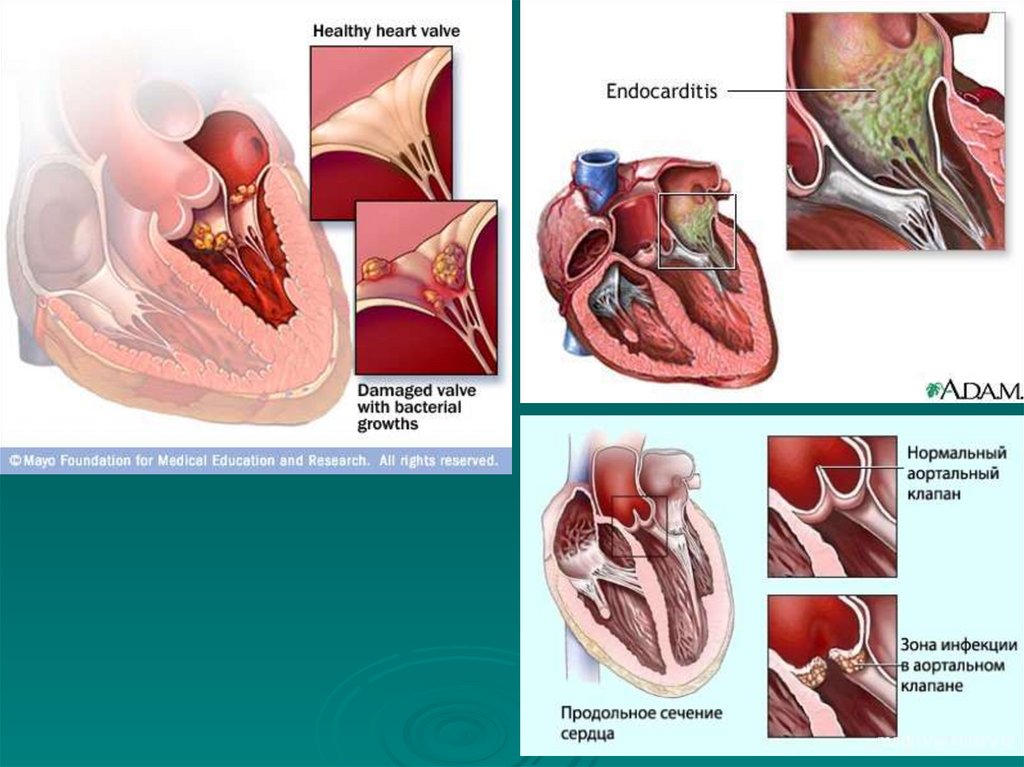



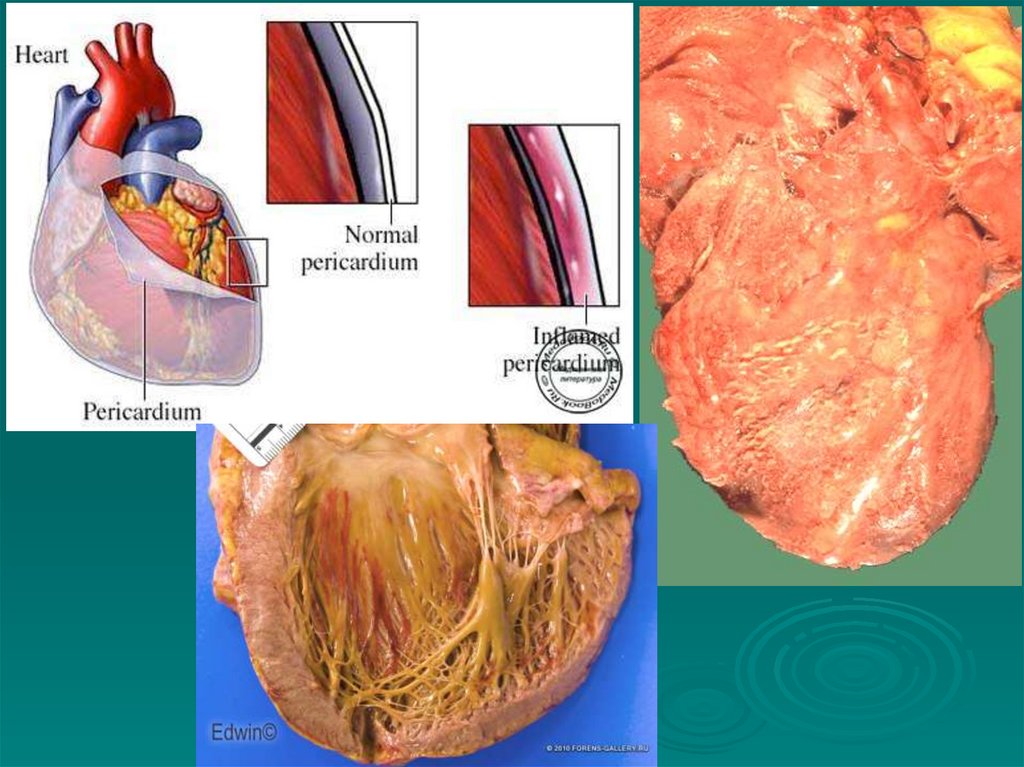






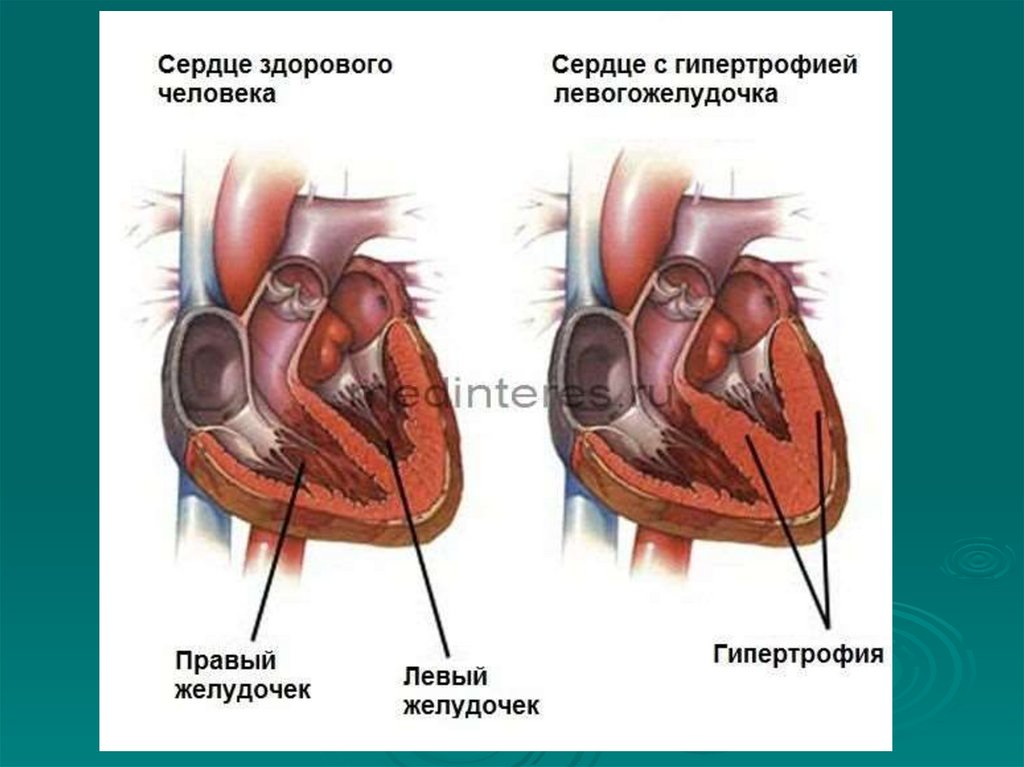


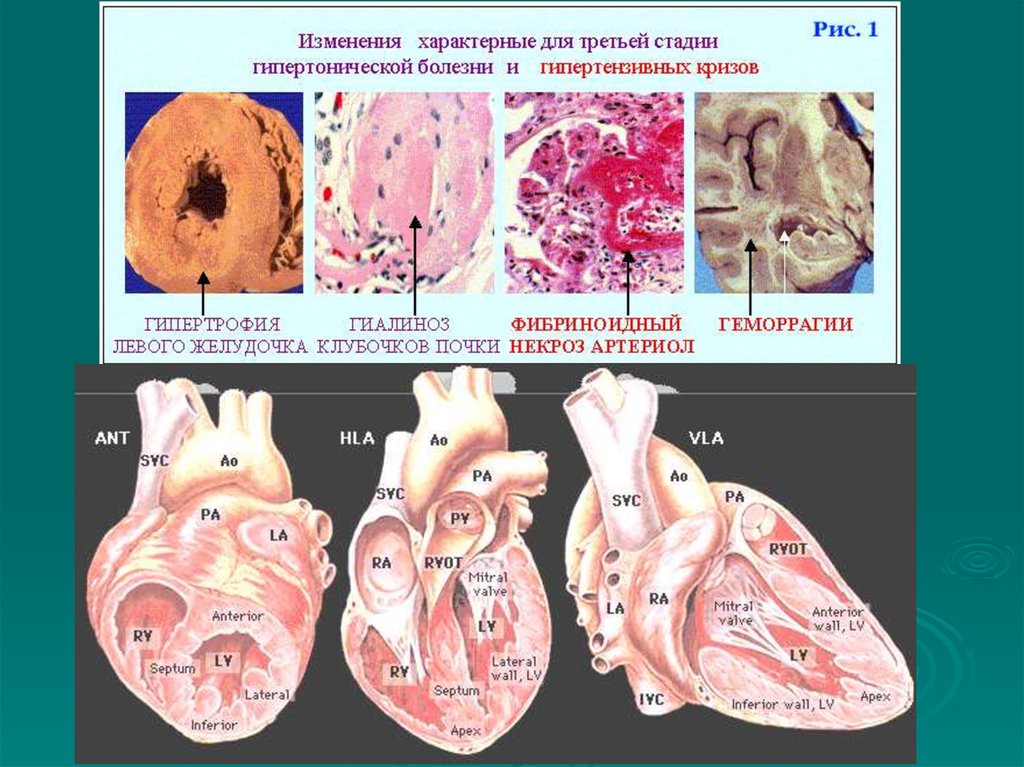









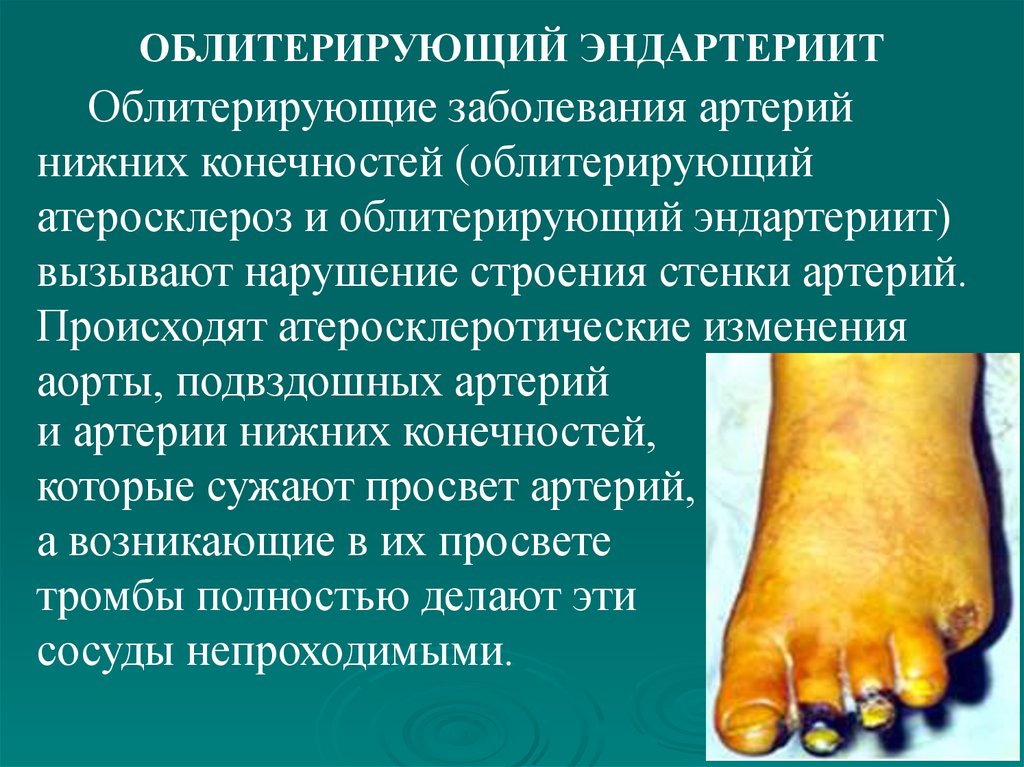








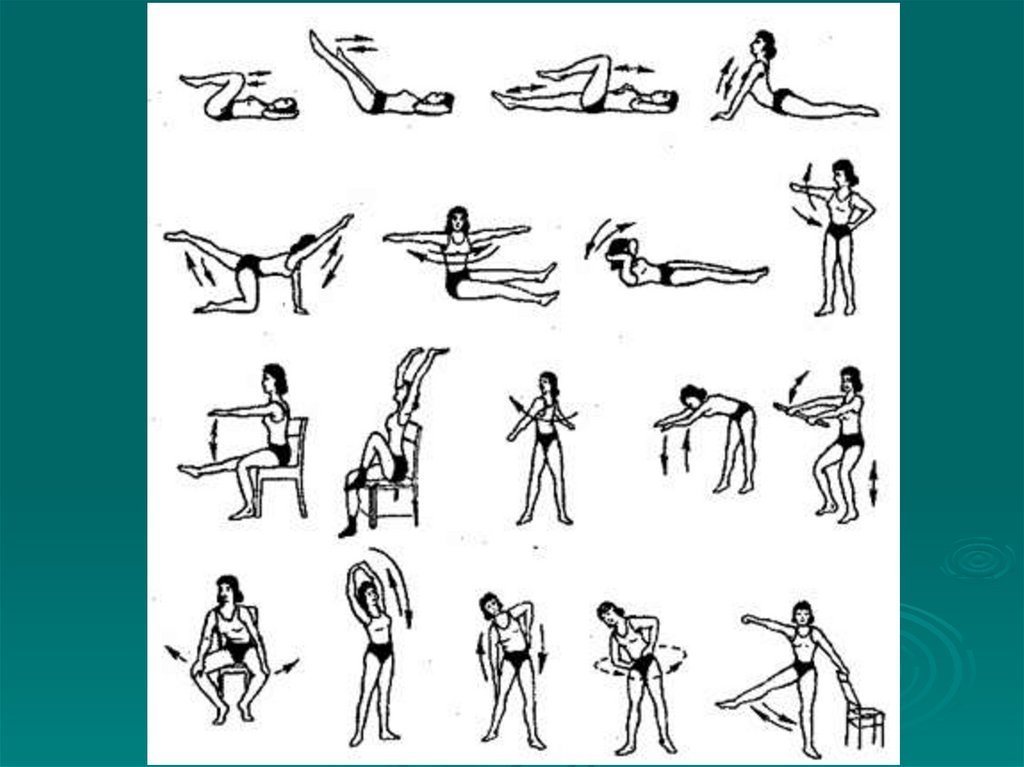

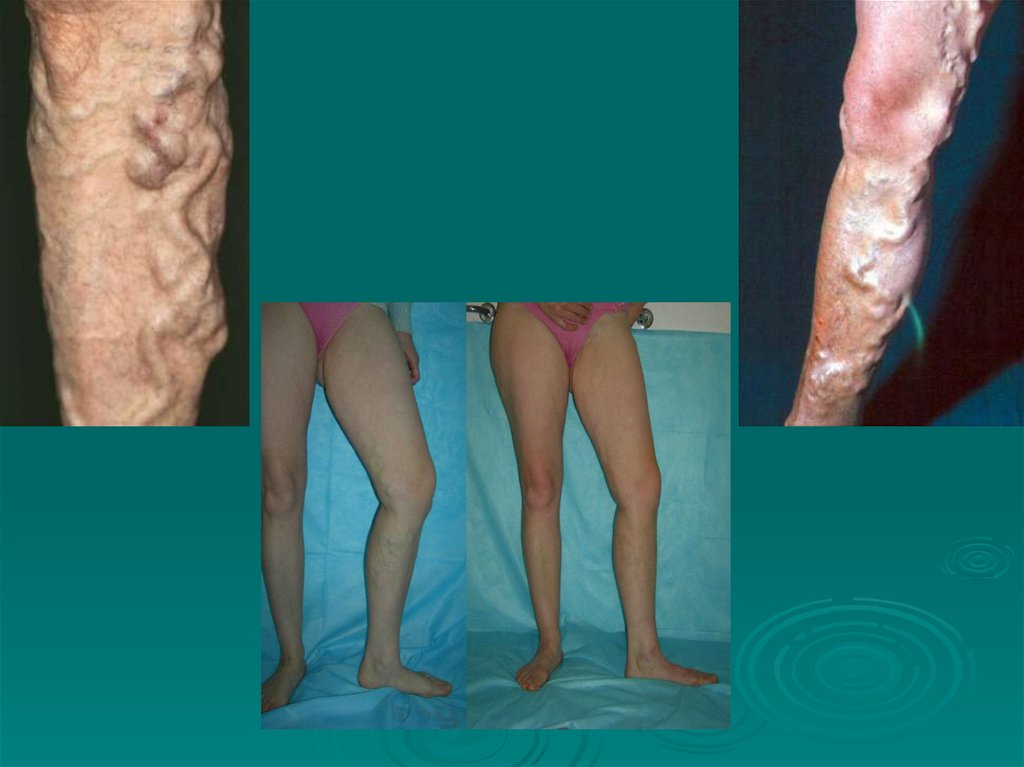




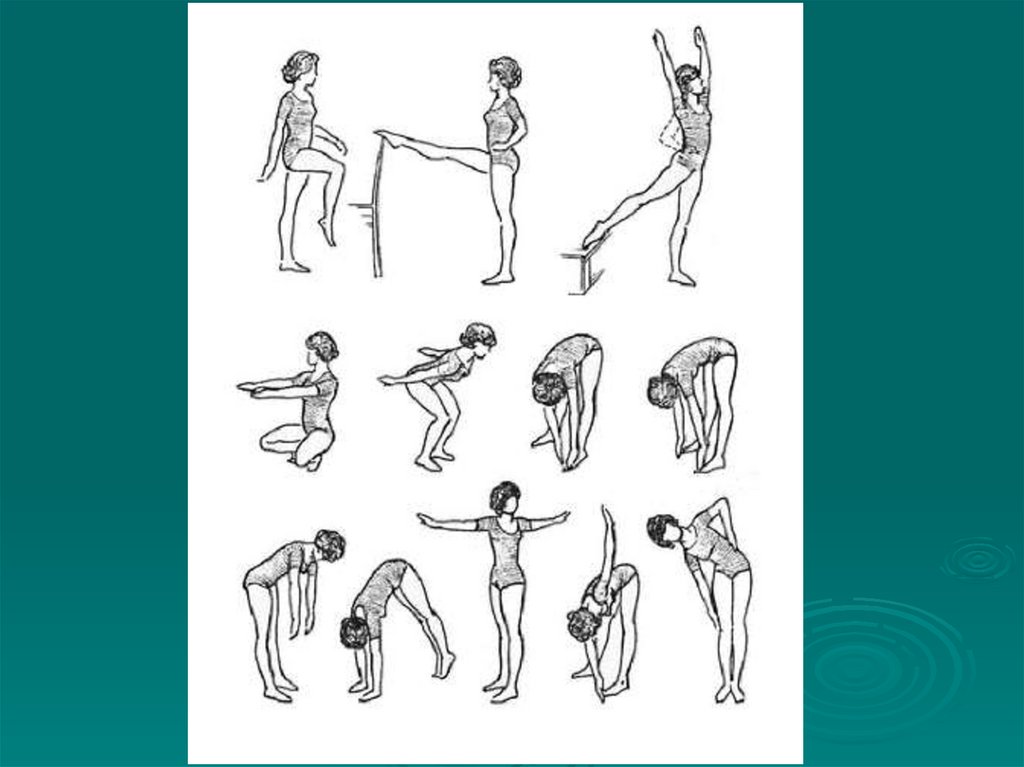




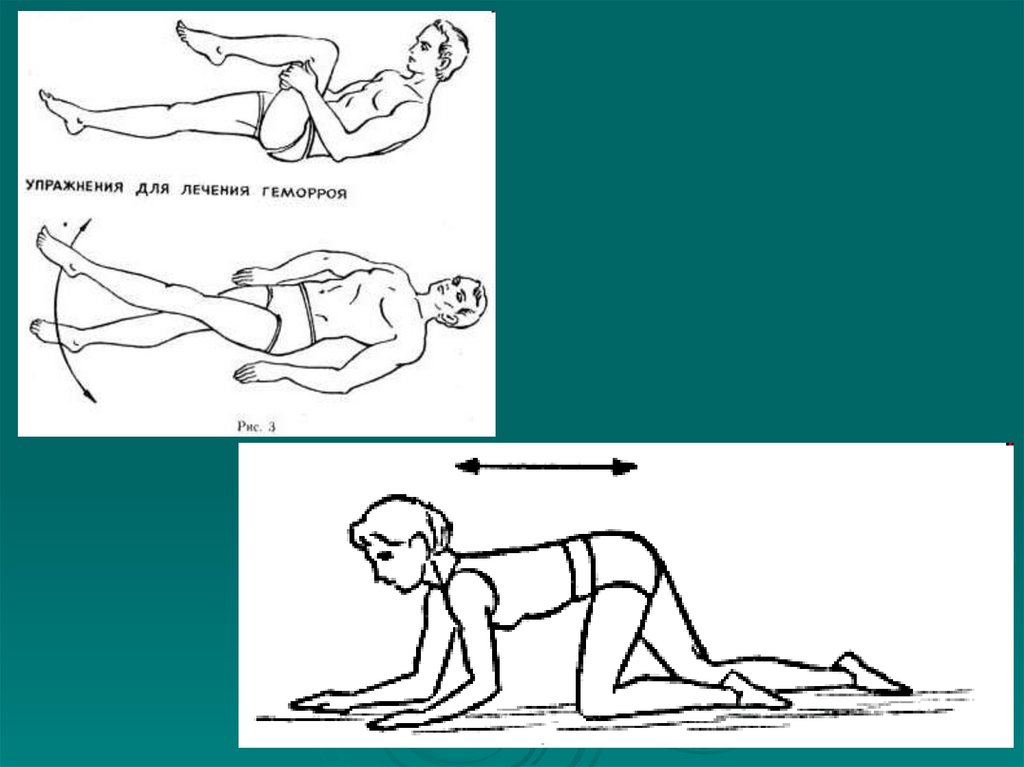



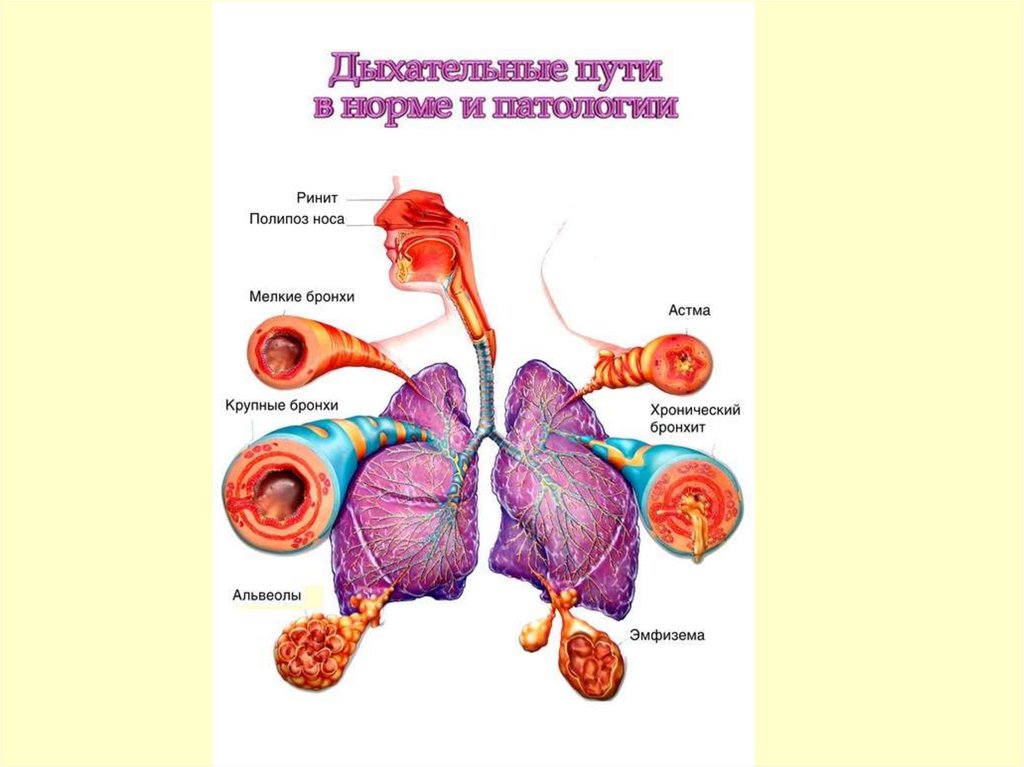









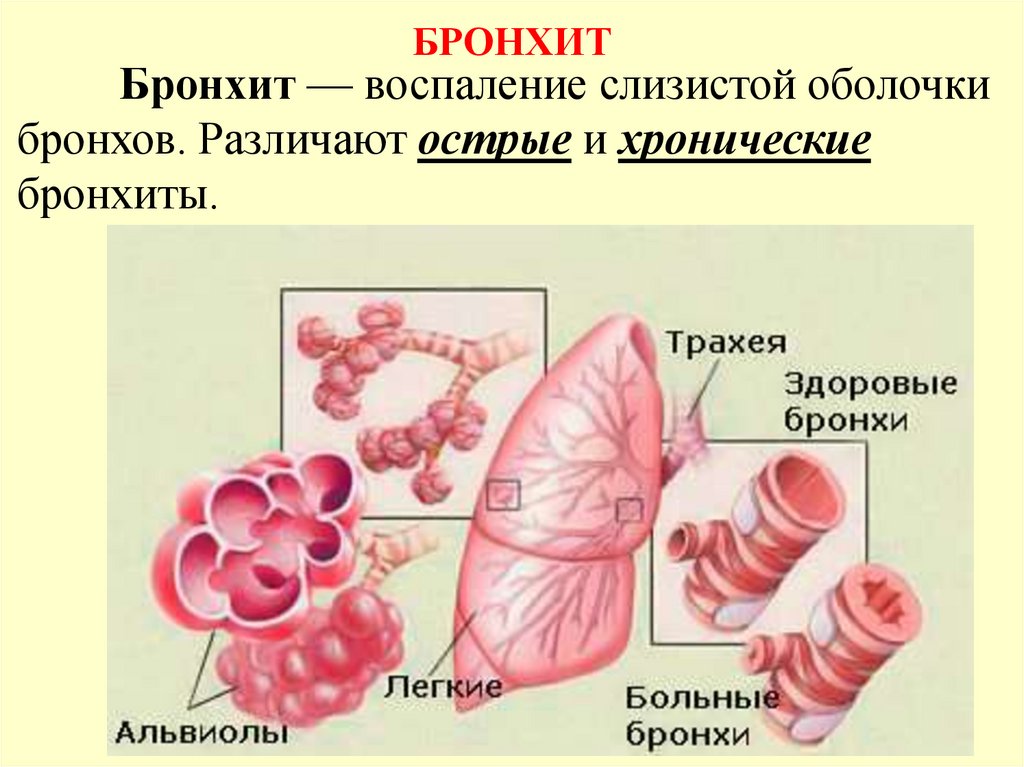









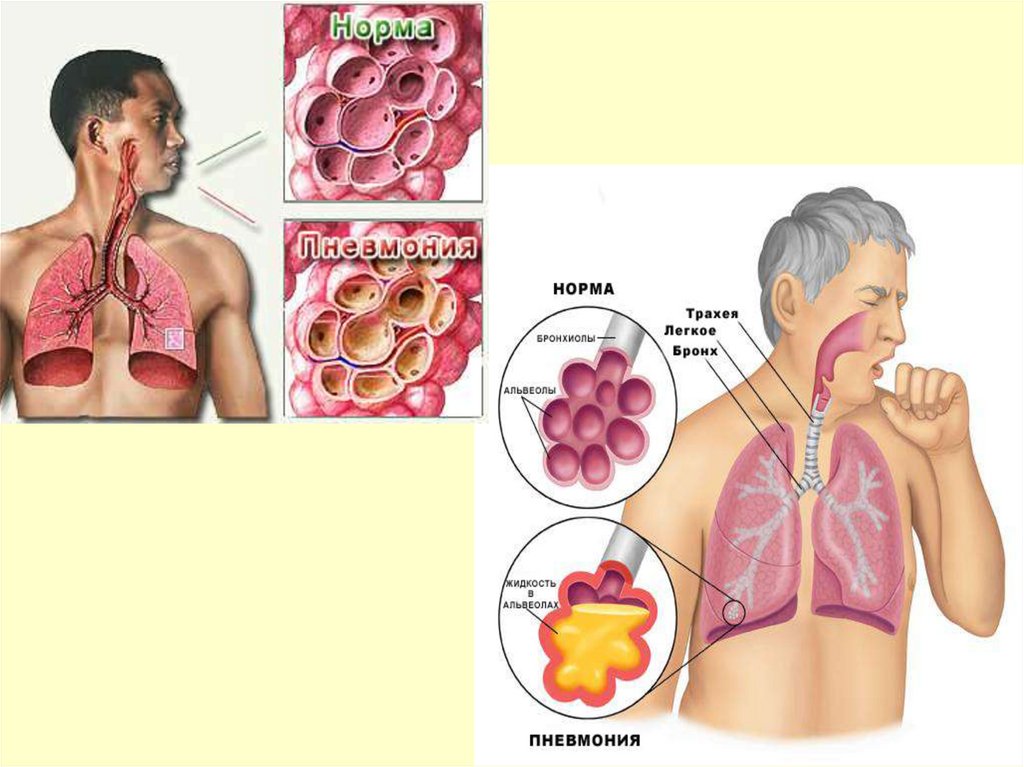













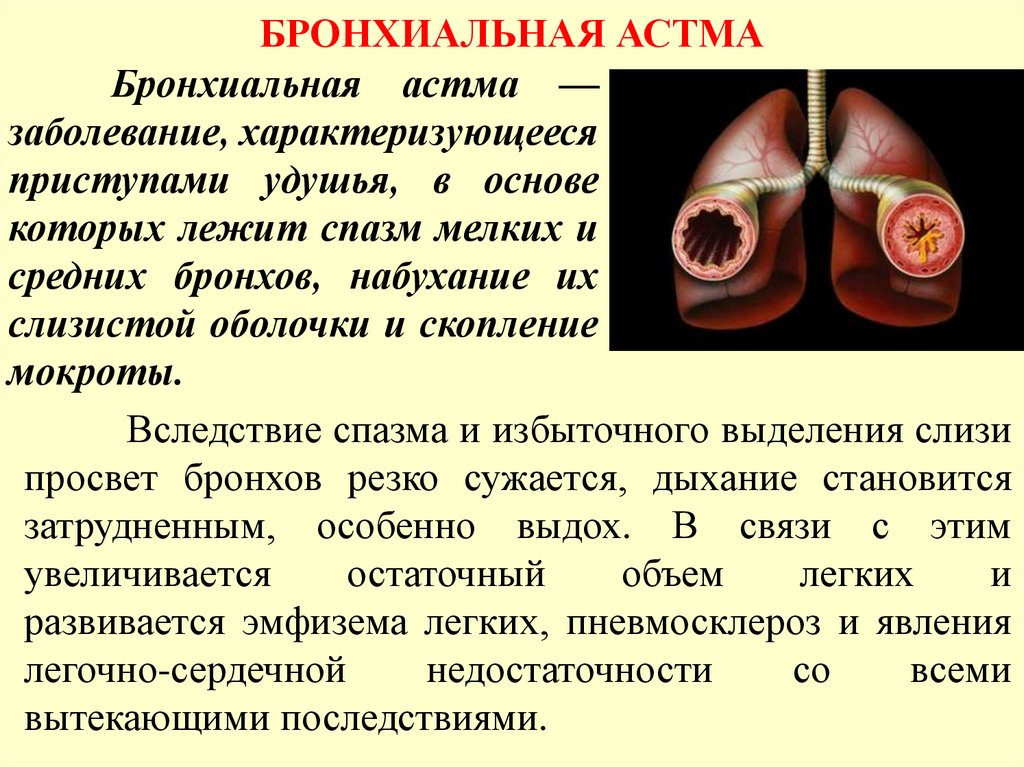
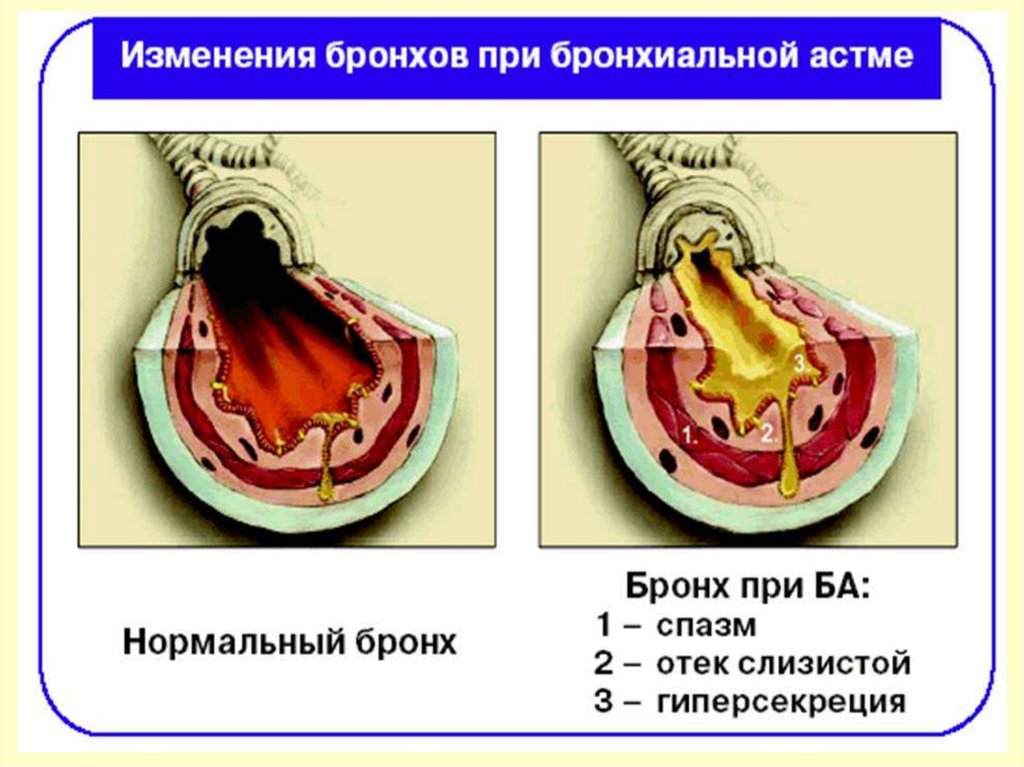





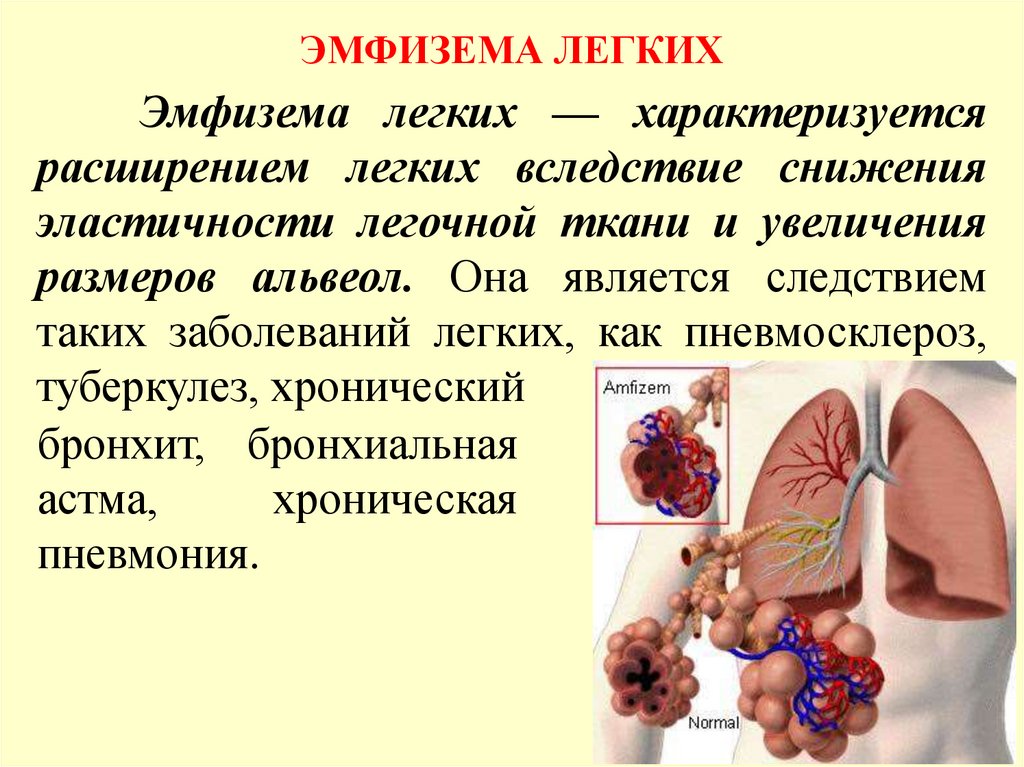

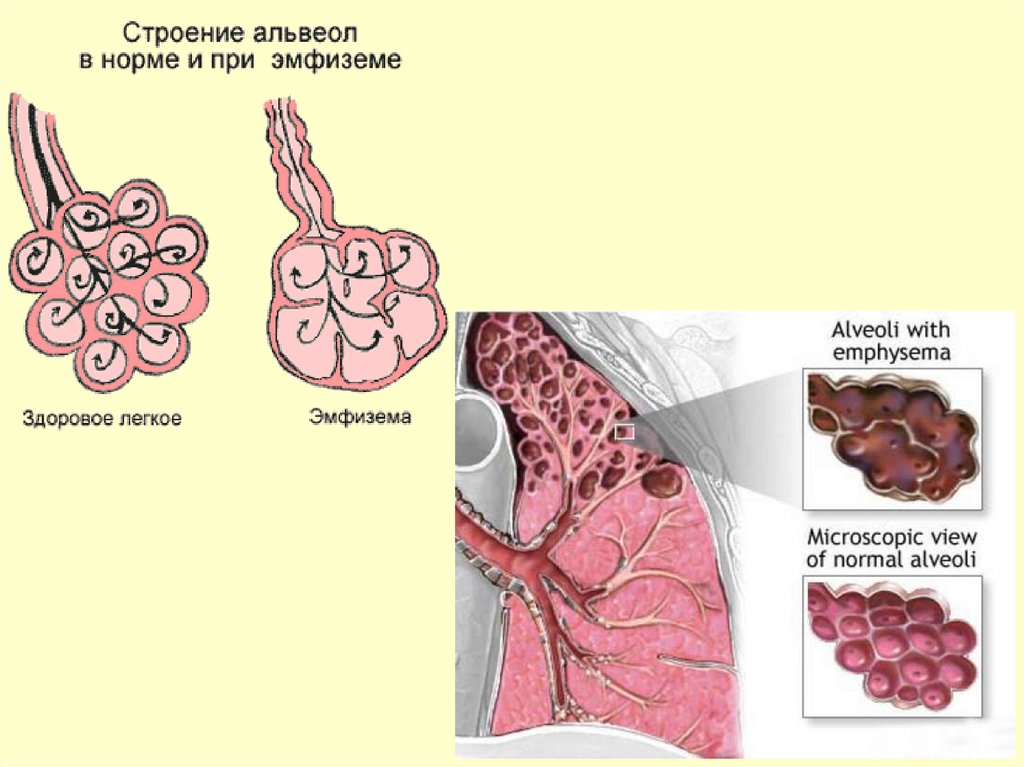






















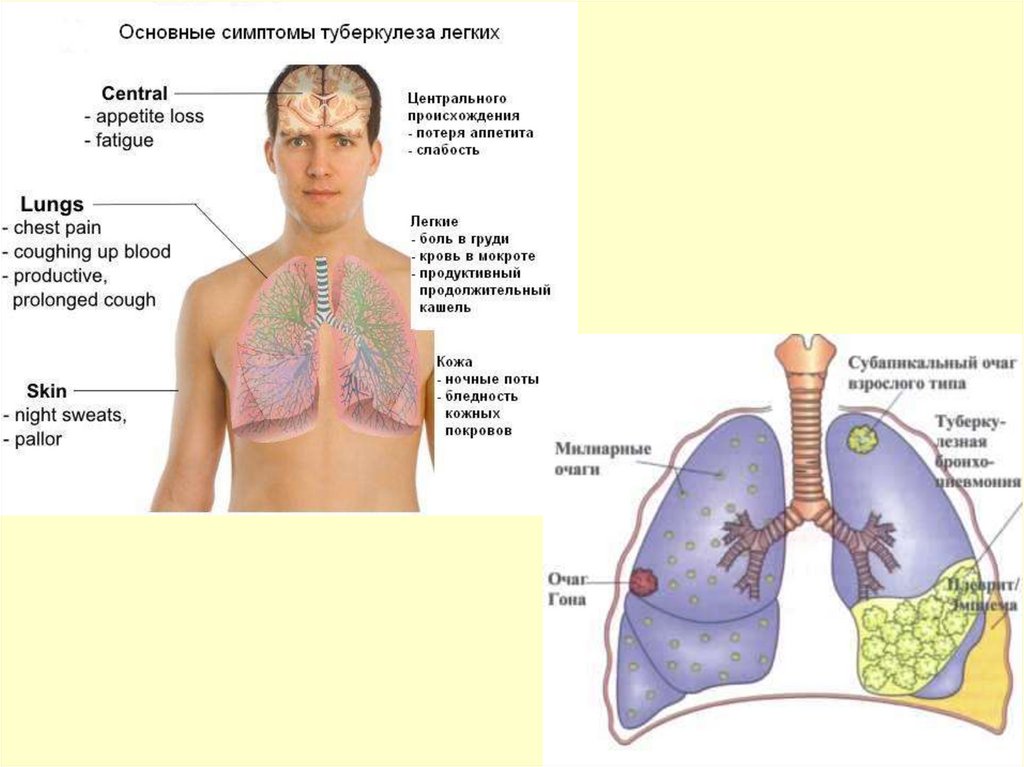








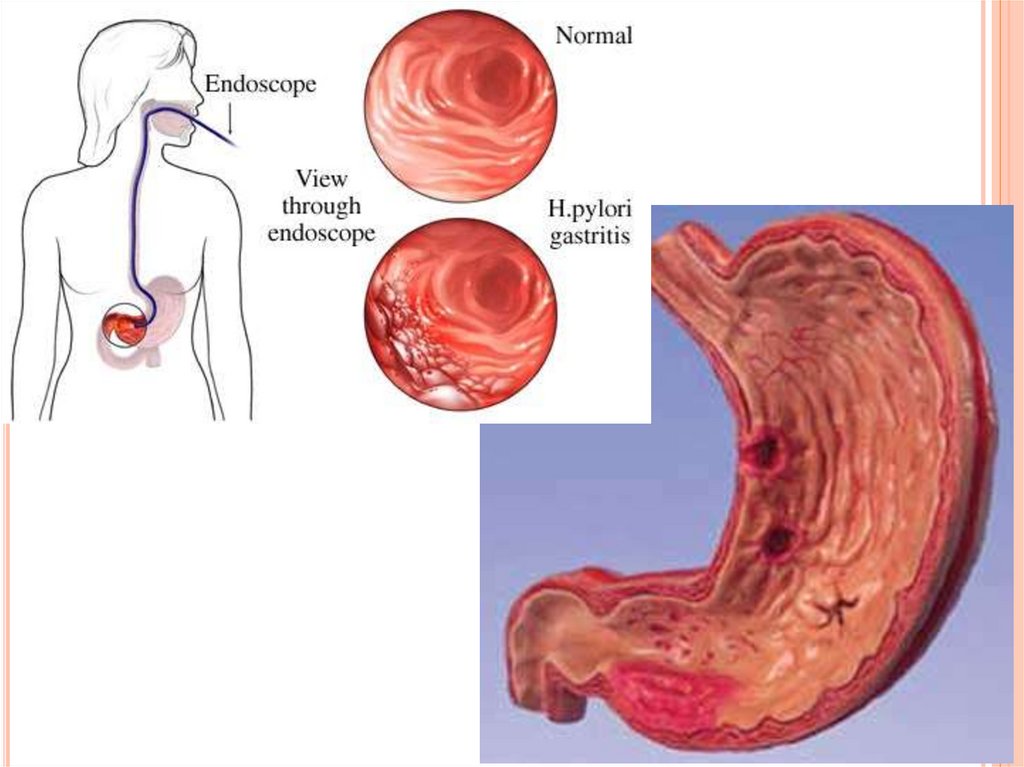










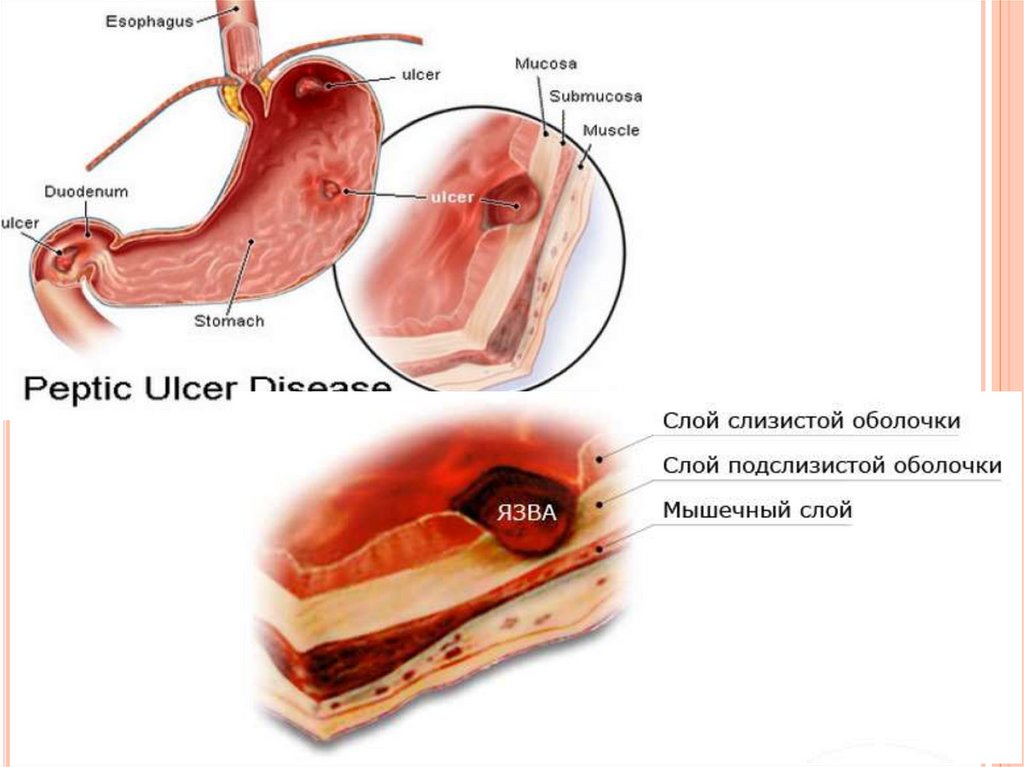



































 medicine
medicine