Similar presentations:
Инфекционные заболевания. Лекция № 9
1. ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России Кафедра нервных болезней с курсом медицинской реабилитации ПО
ФГБОУ ВО КрасГМУ им. проф. В.Ф. ВойноЯсенецкого Минздрава РоссииКафедра нервных болезней с курсом
медицинской реабилитации ПО
Лекция № 9
Тема: Инфекционные заболевания нервной системы.
Менингиты. Энцефалиты: клещевой, б-нь Лайма,
герпетический, эпидемический. Поражение н.с. при
ВИЧ-инфекции.
Специальность 31.05.01 – Лечебное дело
к.м.н, доц. Харламова Г.В.
Красноярск 2018
2. План лекции
1.Менингиты:-классификация:
-клиника менингеального синдрома;
-гнойные менингиты (менингококковый);
-серозные: вирусные и туберкулезный;
2.Энцефалиты:
-классификация:
-клещевой энцефалит
-болезнь Лайма.
3. Цель:
знать классификацию, этиопатогенез,клинику, диагностику, лечение и
профилактику гнойных и серозных
менингитов, уметь собрать анамнез,
выявить клинические и неврологические
проявления заболевания, назначить
обследование, сформулировать диагноз,
назначить лечебно-профилактические
мероприятия
4.
Менингит – остроеинфекционное заболевание
мозговых оболочек с
преимущественным поражением
мягкой и паутинной оболочек
головного и спинного мозга.
5.
Классификация менингитовПо виду
возбудителя
Вирусные
Серозные
По характеру
воспаления
Бактериальные
Гнойные
Серозные
По патогенезу
Первичные
1.Лимфоцитарный
хореоменингит
2.Энтеровирусные
ECHO, KOKСAKИ
3.Герпетический
4. Паратитный (без
признаков паратита)
5.Арбовирусный
(клещевой)
Вторичные
1.Гриппозный
2.Парагриппозный
3.Аденовирусный
4.Герпетический
(с поражением
внутренних органов)
5. Паратитный
(с признаками
паратита)
Первичные
Вторичные
Вторичные
1.Менингококковый
1.Пневмококковый
1.ТВС
2.Стафилококковый
3.Стрептококковый
4.Гемофильный
палочкой
2.Сифилитический
3.Бруцеллезный
4.Лептоспирозный
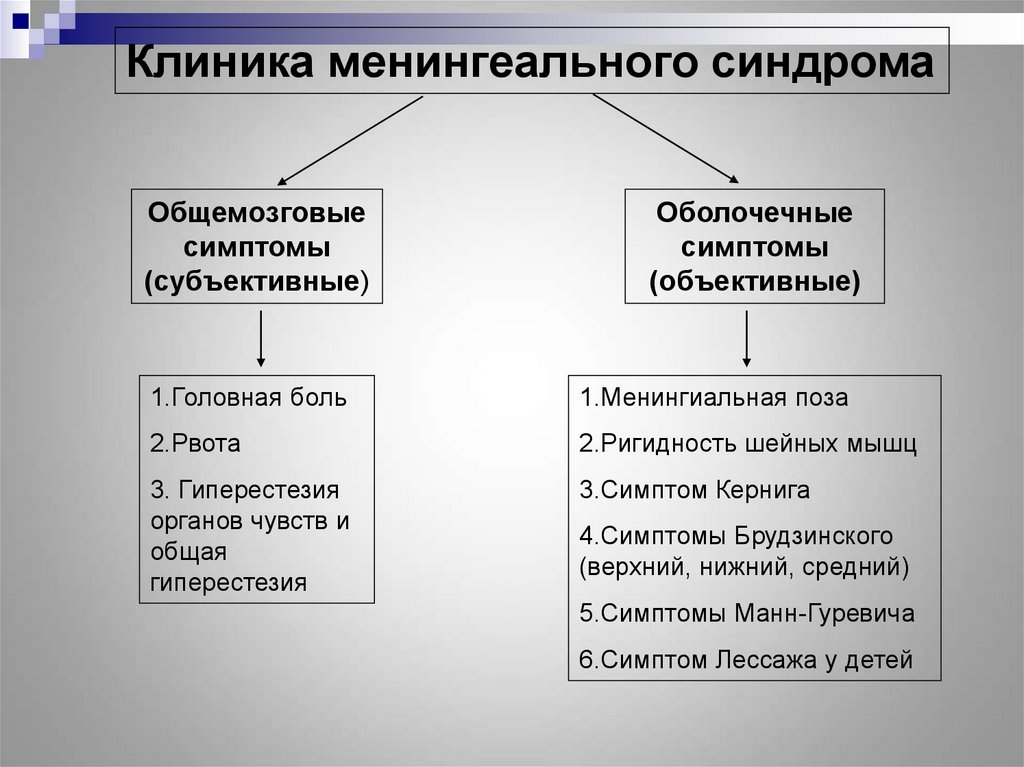
6.
Клиника менингеального синдромаОбщемозговые
симптомы
(субъективные)
Оболочечные
симптомы
(объективные)
1.Головная боль
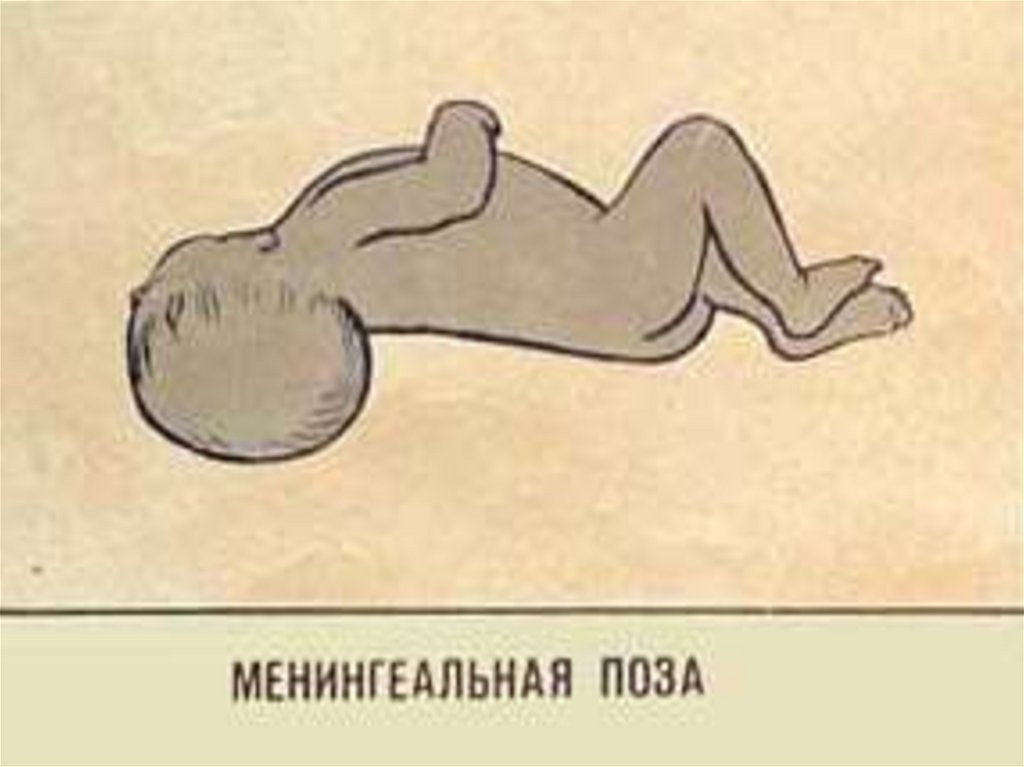
1.Менингиальная поза
2.Рвота
2.Ригидность шейных мышц
3. Гиперестезия
органов чувств и
общая
гиперестезия
3.Симптом Кернига
4.Симптомы Брудзинского
(верхний, нижний, средний)
5.Симптомы Манн-Гуревича
6.Симптом Лессажа у детей
7.
8.
9.
10.
11.
12.
13.
Критерии диагностики менингитов1. Общеинфекционный синдром:
повышение температуры;
озноб, жар, тахикардия, боли в мышцах,
воспалительные изменения крови и др.
2. Менингеальный синдром:
общемозговые симптомы,
оболочечные симптомы.
3. Воспалительные изменения в ликворе:
14. Нормальный состав ликвора
1. Цвет -бесцветный и прозрачный2. Давление – 70-200 мм.вод.ст.(в
среднем 130-140 мм.вод. ст.)
3. Цитоз – 0 -5 лимфоцитов в 1 мкл
4. Белок – 0,15 – 0,4 г/л ( не >0,45г/л.)
5. Сахар – 0,45 – 0,65 г/л
6. Хлориды – 7 – 7,5 г/л
15. Ликвор при менингитах
Цвет: прозрачный или опалисцирующий(при серозных менингитах);
мутный или желто-зеленый (при гнойных)
Давление - повышено
Состав: клеточно-белковая диссоциация
(повышение количества клеток (плеоцитоз)
при умеренном повышении белка)
Нейтрофильный плеоцитоз-при гнойных
Лимфоцитарный плеоцитоз-при серозных.
16.
Острые гнойные менингиты1.Возбудители,
чаще:
менингококки,
пневмококки,
гемофильная палочка;
реже:
cтафилококки,
cтрептококки и др.
2.Входные ворота:
обычно носоглотка,
возможны переломы костей
черепа, околоносовых пазух,
сосцевидного отростка и
др.с ликвореей
3.Пути
распространения
инфекции:
гематогенный,
лимфогенный (реже),
контактный (синусит, отит,
остеомиелит, абсцесс ).
17.
ПатанатомияМорфологические изменения
обнаруживаются, в основном, в мягкой и
паутинной мозговых оболочках, частично и
в веществе мозга
18.
19. Менингококковый менингит
Это первичный гнойный менингитВозбудитель - грамотрицательный диплококк
Вексельбаума, чаще находящийся в лейкоцитах,
реже внеклеточно
Распространение инфекции – воздушнокапельным путем. Возможны спорадические
случаи и эпидемические вспышки
Источник инфекции – больной человек или
здоровый носитель
20. Классификация менингококковой инфекции
I. Локализованные формы1) Бессимптомное бактерионосительство
2) Острый назофарингит
II. Генерализованные формы
1) Менингит
2) Менингоэнцефалит
3) Менингококцемия
4) Их сочетание
5) Редкие формы: эндокардит, пневмония,
артрит, иридоциклит
21. Клиника менингита
Болеют люди всех возрастов, но чащедети
Сезонность: зимне-весенний период
Инкубационный период: 3-7 дней
Клиника: острое развитие заболевания
1) Инфекционный синдром ( t38°-40° С)
2) Менингеальный синдром
3)Поражение ЧМН: III,VI,VII,VIII.
22. Параклиническая диагностика
1. Анализ крови – нейтрофильный лейкоцитоз,ускоренное СОЭ
2. Ликвор – резко повышено давление, мутный
или желтоватый.
Нейтрофильный плеоцитоз –тысячи в 1мкл.
Белок повышен до 10-15 г/л.
При бактериоскопии - в клетках ликвора –
менингококки.
23. Варианты течения
Длительность заболевания приадекватном лечении 2-6 недель
Возможны гипертоксические формы,
приводящие к летальному исходу в
течении суток
24. Тяжелые формы менингококковой инфекции
Менингококцемия;2) Бактериальный токсический шоксочетание токсикоза, синдрома
Уотерхауса –Фридериксена и отека
мозга.
1)
25. Лечение гнойных менингитов
Цель: создание ранней«антибиотической защиты»
1) Старт-терапия до установления
этиологии
пенициллин – 20-40 млн ЕД/сут.
(300 тыс ед /кг через 4 часа)
26.
2) Канамицин 1-2г/сут;гентамицин 2-4 мг/кг в сутки;
ампицициллин 6-8 г/сут.
3) Цефалоспорины III поколения:
Цифотаксим (клафоран) 6-12г через
4-6 часов;
Цифтриаксон 1-4 г через 8-12 часов
В тяжелых случаях антибиотики вводятся
внутривенно
27. Длительность антибактериальной терапии 7-10 дней
Критерии отмены антибиотиков:- стерильность ликвора
- цитоз менее 100 клеток, состоящий не
менее 75% из лимфоцитов
28. Коррекция внутричерепной гипертензии
Маннитол - 1-1,5 г/кг массыГлицерол - 0,5-1 г/кг массы
Дексаметазон - 4 мг через 6 часов
29.
3. Детоксикация:реоглюман 200-400мл
реамбирин 200мл
гемодез,полидез, плазмаферез.
4. ДВС-синдром:
гепарин, свежезамороженная
плазма, кортикостероиды
5. Симптоматическая терапия:
анальгетики, седативные идр.
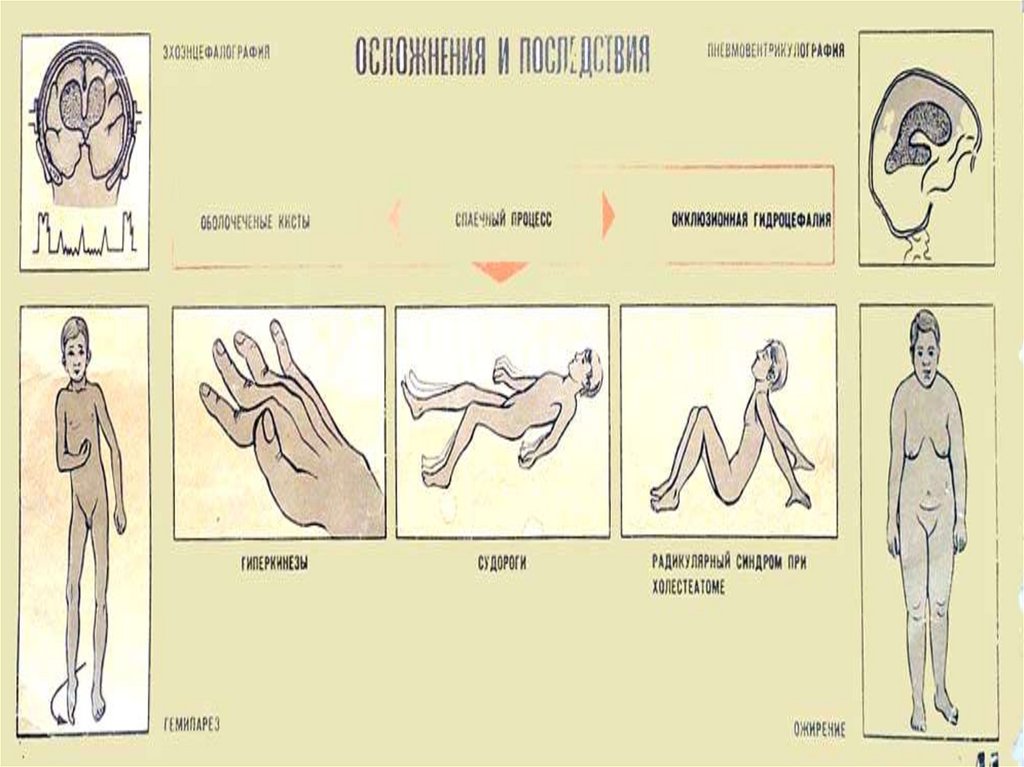
30. Осложнения гнойных менингитов
Гидроцефалия, гипертензионный синдромЦеребральный арахноидит
Эпилептические припадки
Нейроэндокринные
расстройства
Задержка психического развития
Астенический синдром
Парезы, параличи
31.
32. Серозные менингиты
Возбудители- чаще вирусыКритерии диагностики –аналогичные
Особенности:
1. менее тяжелая клиническая картина;
2. доброкачественное течение;
3. лимфоцитарный плеоцитоз в ликворе
(сотни клеток в 1 мкл) с умеренным
повышением белка.
4. Вирусологические и серологические методы
диагностики;
5. иммунологические экспресс-методы: ИФА,
ПЦР.
33. Лечение
1. Симптоматическоепостельный режим
детоксикация
дегидратация
анальгетики
седативные препараты
34. Туберкулезный менингит
- это вторичный, серозный менингит, которыйобычно является проявлением гематогеннодиссеминированного туберкулеза
Локализация первичного очага: легкие,
бронхиальные лимфатичесие узлы,
возможны другие органы, иногда остается
нераспознанным
Путь распространения инфекции:
гематогенный
35. Патоморфология
Высыпание милиарных бугорков наоболочках, преимущественно на
основании мозга и появление в
подпаутинном пространстве серознофибринозного экссудата
36.
37. Клиника
Особенности течения в отличии от гнойныхменингитов и серозных другой этиологии:
1. медленное развитие;
2. продромальный период от 2-х до 8 недель
3. инфекционный синдром с t 38-39°
4. менингеальный синдром
5. поражение ЧМН ( II,III,VI,VII, VIII.);
6.поражение гипоталамической области
(повышение АД, бради - тахикардия и т.д.)
7.Очаговые симптомы:центральные парезы,
гиперкинезы, нарушения координации и др.
38. Параклиническая диагностика
Кровь – лейкоцитоз, ускоренная СОЭ2. Ликвор: прозрачный или слегка
опалесцирующий,
лимфоцитарный плеоцитоз (сотни клеток
в 1 мкл), в начале смешанный.
повышение белка 5-10 г/л,
сахар – снижен,
через 12-24 часа выпадение нежной
фибринной пленки, в которой можно найти
BК
1.
39. Лечение
Используется «тройная терапия»:1. Изониазид 300мг х 2 раза в день -10 мес;
2. Рифампицин 450 мг х 1 раз в день – 10 мес;
3. Пиразинамид 30 мг/кг – 2-3 мес
При недостаточном эффекте – 4й препарат4. Этамбутол 25 мг/кг 1 мес, затем 15 мг/кг или
стрептомицин 1,0 в/м не более 3-х мес
Лечение в стационаре – до 6 мес, общая
длительность лечения 12-18 мес.
40. Прогноз
Смертность до 10% (при отсутствии лечения4-8 нед)
Ранняя диагностика и раннее лечение
увеличивают шансы на выздоровление
Остаточные явления – 20-30% :
- Гидроцефалии и гипертензионного синдрома;
- парезы, глазодвигательные расстройства;
- эпилепсия;
- Нейроэндокринных расстройств;
- Задержки психического развития.
41. Энцефалиты
это воспаление головного мозга42. Классификация энцефалитов
1. По виду возбудителя: вирусные ибактериальные;
2. По патогенезу – первичные и вторичные;
3. По характеру воспаления:
- инфекционные,
- инфекционно-аллергические;
- аллергические
4. По преимущественному поражению
вещества мозга:
- полиоэнцефалиты;
- лейкоэнцефалиты;
- -панэнцефалиты
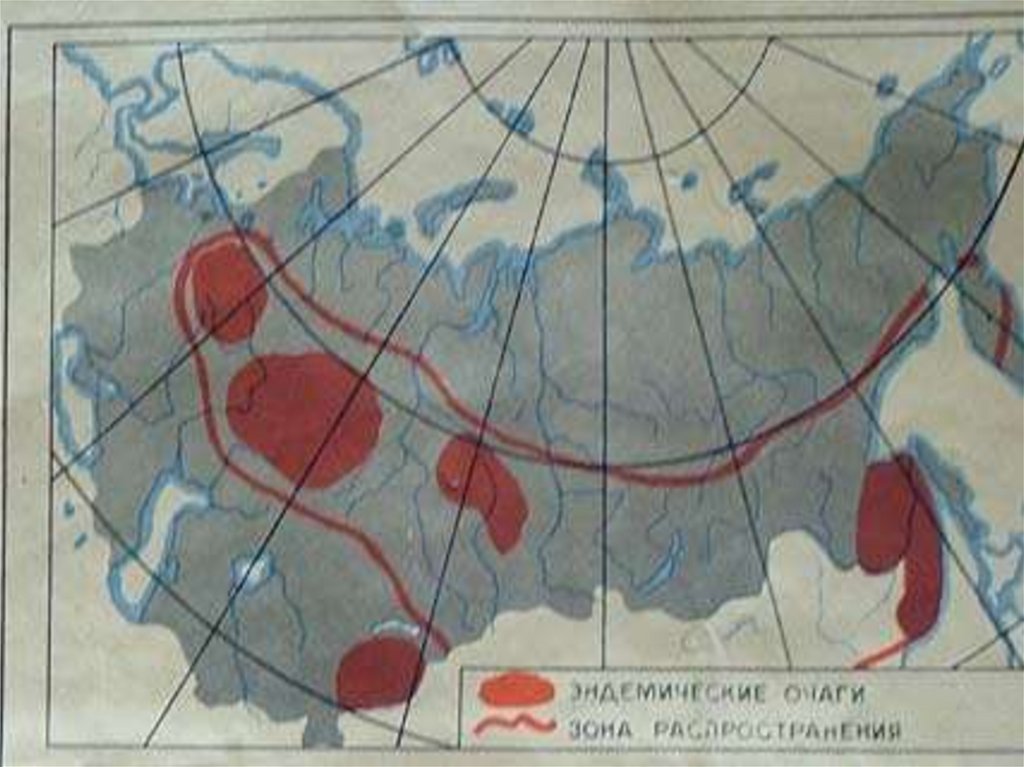
43. Клещевой энцефалит
(таежный, весенне-летний, с природнойочаговостью)
Эпидемиология: первые эпидемические
вспышки зарегистрированы на Дальнем
Востоке в 1930-е годы. Позднее стал
регистрироваться в Сибири, на Алтае, на
Урале, в Европейских областях страны и
странах Западной Европы
44.
45. Этиология
Возбудитель –РНК-содержащий вирусиз группы арбовирусов
Пути заражения –через укус клеща
(80%) или употребление сырого, чаще
козьего молока
46. Эпидемиология
1. Резервуар вируса в природе – иксодовыеклещи
2. Прокормители клеща – мелкие грызуны,
птицы, дикие и домашние животные
3. Места обитания клеща – старые леса с
высокой травой и кустарником
4. Заболеваемость – чаще болеют люди по
роду работы связанные с лесом, особенно
вновь прибывшие, местное население болеет
реже
5. Сезонность – весенне-летний период
47. Патогенез
При укусе клеща вирус размножается вкоже и подкожной клетчатке
При алиментарном пути – в ЖКТ
В организме распространяется
гематогенно
48. Патоморфология
В структурах головного и спинногомозга развивается картина острого
серозного воспаления с реакцией
сосудов, разрастанием глии и тяжелым
поражением нейронов
49. Наиболее характерна локализация процесса:
Спинной мозг - передние рога, чащена уровне шейного утолщения
Мозговой ствол- двигательные ядра
ЧМН
Подкорковые узлы
Мозжечок
Кора больших полушарий мозга
Оболочки и сосуды.
50.
51. Ядра мозгового ствола
52. Мозжечок
53.
54. Полушария головного мозга
55. Клиника
Инкубационный период 2-35 дней, приалиментарном пути заражения 4-7 дней
1. Инфекционный синдром
2. Общемозговой синдром
3. Очаговые симптомы в зависимости от
места поражения.
56. Клинические формы
АПАРАЛИТИЧЕСКИЕ ФОРМЫ1. Лихорадочная форма
2.Менингеальная форма
ПАРАЛИТИЧЕСКИЕ ФОРМЫ
3. Менингоэнцефалитическая
4. Полиомиелиетическая
5. Полиоэнцефалитическая
6. Полиоэнцефаломиелитическая
7. Полирадикулоневритическая
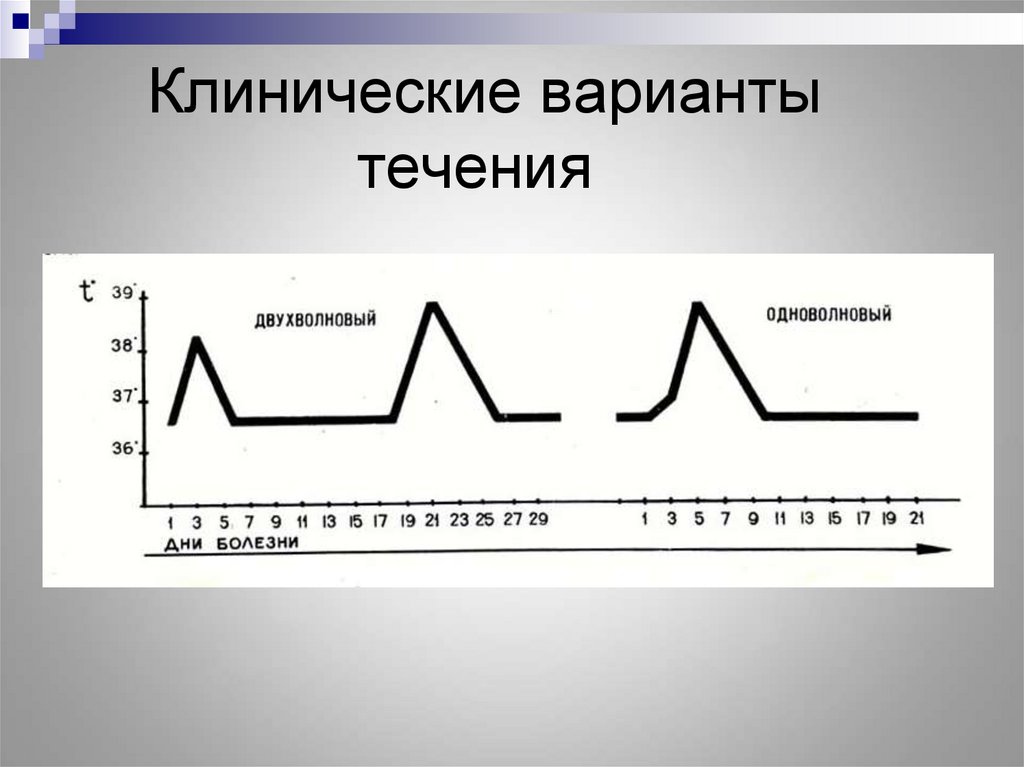
8. Двухволновое течение
57. Клиника лихорадочной формы КЭ
- лихорадка (38°-39°С) – 5-7 дней- головные боли, боли в мышцах;
- симптомы менингизма;
- в крови: умеренная лейкопения и
нейтропения;
- в ликворе: без патологических изменений.
58. Клиника менингеальной формы КЭ
Лихорадка (39°-40°С), возможнадвухволновая, длится до 10 дней;
Выраженный менингеальный синдром;
В ликворе: лимфоцитарный плеоцитоз
и небольшое повышение белка.
59. Клиника менингоэнцефалитической формы
Инфекционный синдромСочетание общемозговых,
менингеальных и очаговых симптомов:
парезы,гиперкинезы, эпиприпадки и др.
В крови: умеренный нейтрофильный
лейкоцитоз и ускоренная СОЭ;
В ликворе: умеренный лимфоцитарный
плеоцитоз и увеличение белка;
60. Клиника полиоэнцефалитической формы КЭ
Поражение ядер черепно-мозговыхнервов бульбарной группы :IX-X-XII.
На фоне инфекционного синдрома
развитие бульбарного паралича:
Дисфагия, дисфония, дизартрия,
возможны нарушения дыхания и
сердечной деятельности ( при
двустороннем поражении).
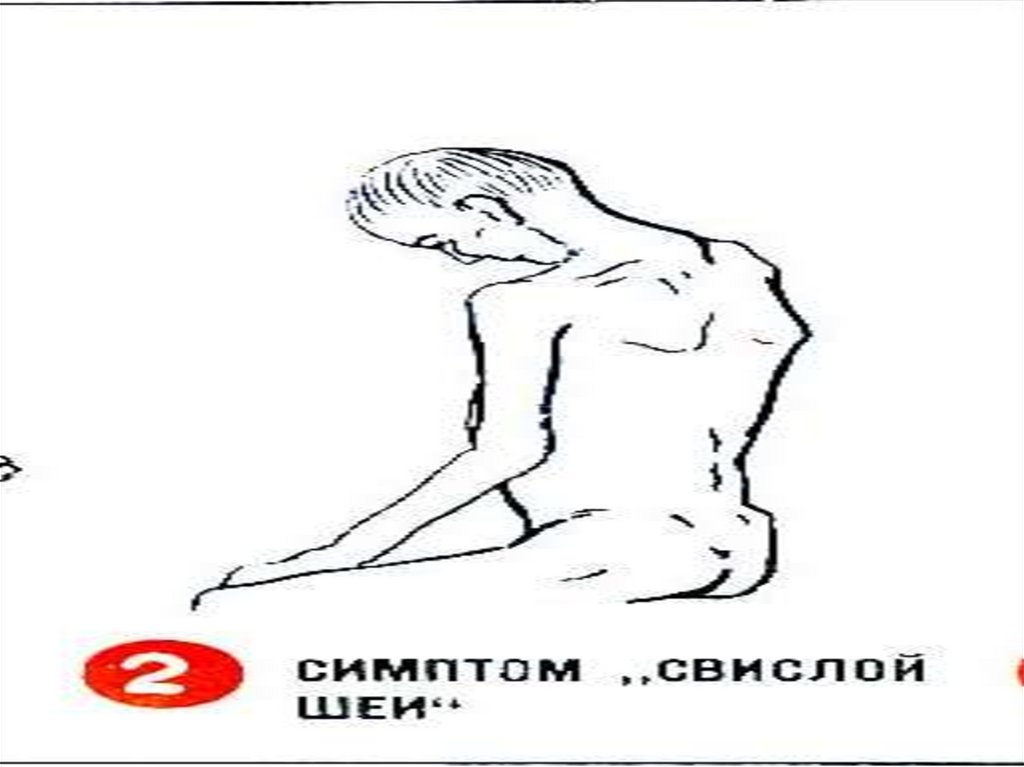
61. Клиника полиомиелитической формы КЭ
Поражаются клетки передних роговспинного мозга, преимущественно
шейного утолщения.
На фоне общеинфекционного синдрома
развивается вялый верхний
парапарез проксимальных отделов в
сочетании с параличом мышц шеи –
симптом «свислой головы».
62. Клиника полиоэнцефаломиелитической формы
Имеет место сочетаниесимптоматики
двух предыдущих форм:
Бульбарного паралича и
Периферического верхнего
парапареза с симптомом «свислой
головы».
63.
64. Периферический парез рук
65. Клинические варианты течения
66. Диагностика клещевого энцефалита
I. Клинический этап:1. Эпиданамнез (сезон, пребывание в лесу,
укус клеща и т.д.), исследование клеща
2. Клиническая картина
3. Исследование крови
4. Исследование ликвора
67. II. Иммунологический этап
1. Серологическая диагностика (РСК, РТГА)(положительный результат на 2-3 неделе,
исследование крови в парных сыворотках с
4-х кратным нарастанием титра
2. Иммуноферментный анализ (ИФА) –
оперативный метод диагностики:
IgМ- определяются на 4-5 день заболевания,
IgG – в конце 1-ой недели и достигают
максимума к 4-ой неделе
3. Полимеразная цепная реакция (ПЦР) –
выявляющая РНК возбудителя уже в первые
дни болезни
68. Лечение
I.Этиотропное1.Препараты серотерапии:
специфический противоклещевой
иммуноглобулин и иммунная плазма,
которые связывают вирус в крови. Доза
иммуноглобулина 0,1 мл/ кг массы тела, титр не
ниже 1:80; 1:160, от 3-х до 6-ти дней
2. Ферменты:
нуклеазы, действие которых направлено на
разрушение вируса внутриклеточно - РНК в/м по
20-30мг через 4 часа (до 900 мг на курс).
69. 3. Индукторы интерферона
(повышающие уровень защитыклеток от внедрения вируса)
- Иодантипирин 100 мг в таб, по схеме 2
дня- 9 таб, 2 дня-6 таб, 5 дней -3таб/сут.
- Ридостин - 8 мг в 2 мл 0,5% р-ра
новокаина в/м 3-х кратно через 48 часов
- Амиксин -1 таб (125 мг ) - 2дня, 1 таб
через день 5-7 дней
- Циклоферон -2 мл в/м через день №5
70. II. Патогенетическая терапия
1. Дегидратационная терапия- ограничение жидкости до 1500 мл/сут
- манитол, глицерол,кортикостероиды.
2. Сосудистая терапия: кавинтон, трентал,
пентоксифиллин.
3. Нейропротекторы: ноотропил,
церебролизин, актовегин, кортексин.
71. Прогноз
1. Выздоровление2. Выздоровление с остаточными
явлениями
3. Прогредиентное течение
4. Летальный исход.
72. Прогредиентное течение КЭ
1. Гиперкинетические формы:- эпилепсия Кожевникова –epilepsia
partialis continua.
- гиперкинезы.
2. Амиотрофические формы:
- полиомиелитическая и др.
73.
74. Профилактика
1. Общественные мероприятия –обработка природных очагов
2. Сан.-просвет. работа о мерах
индивидуальной защиты, применении
спецодежды для профессиональных
рабочих, одежде при посещении леса,
поведении в лесу (осмотры,
самообследование)
75. 3. Индивидуальная долгосрочная профилактика
ВАКЦИНАЦИЯ тканевойинактивированной вакциной по 1 мл п/к
3 раза в осенний период, затем
однократно весной с последующей
ежегодной ревакцинацией
76. При укусе клеща
иммуноглобулинпротивоэнцефалитный высокого титра
(1:640-1:1280) однократно 0,1 мл/кг в
течении первых 48 часов и 0,2 мл/кг от
48 до 96 ч
индукторы интерферона:
иодантипирин рекомендуется брать в
лес, использовать сразу после укуса
77. Клещевой боррелиоз или болезнь Лайма
Это инфекционное, прородноочаговое,мультисистемное заболевание с
поражением кожи, нервной системы,
суставов и сердца.
78. ЭТИОЛОГИЯ
Возбудителем заболевания являетсяспирохета borrelia burgdorferi,
относящаяся к семейству спирохет и
роду боррелий.
79. ЭПИДЕМИОЛОГИЯ
Естественный резервуар боррелий:- Грызуны,
- Олени,
- Другие животные.
Переносчики – иксодовые клещи.
80. Клинические стадии развития
I стадия – ранняя локализованнаяинфекция,
II стадия – ранняя диссеминированная
инфекция,
III стадия – хроническая инфекция.
81. I стадия – ранняя локализованная инфекция
1.Инкубационный период от 3 до 30 дней2.Кольцевая мигрирующая эритема
3.Общеинфекционный синдром : общее
недомогание, лихорадка, головные
боли, артралгии, миалгии.
4.Эритема разрешается в течение 3-4
недель.
82. Ранняя диссеминированная инфекция (2ст)
- Серозный менингит,- Краниальная невропатия ( чаще VIIп).
- Мононевропатия
- Множественная радикулопатия
- Энцефалит
- Поперечный миелит
Другие проявления: артрит, миокардит
83. IIIстадия –хроническая инфекция
- Хроническая полиневропатия- Множественная мононевропатия
-Хронический энцефаломиелит
- Энцефалопатия
- Другие проявления: хронический артрит
атрофический акродерматит.
84. Критерии диагностики
Уточненный эпиданамнез2. Клиника (с возможной кольцевидной эритемой)
3. Лабораторная диагностика
- н РИФ ()
- ИФА - на обнаружение антител IgM и IgG в
1.
сыворотке и ЦСЖ
- ПЦР- на обнаружение ДНК боррелий
- КТ и МРТ( очаги в белом веществе)
- Ликвор - лимфоцитарный плеоцитоз при серозном
менингите
85. Лечение болезни Лайма
Антибактериальная терапия Iст (2 нед.)-доксициклин 100 мг 2 раза в сутки per os
-амоксициллин 500 мг 3 раза в сутки per os
Антибактериальная терапия IIст.(2-3 нед.)
Пенициллин 20-24 млн. ед/сут.внутривенно
Цефтриаксон 1г 2 раза в сутки внутривенно
Цефотаксим 2г 3 раза в сутки. внутривенно.
Антибактериальная терапия IIIст.(3-4нед.)
86. Вопрос
Клинические стадии развитияклещевого боррелиоза?
87.
Список литературыОсновная
1.Гусев Е. И. Неврология и нейрохирургия: учебник: в 2 т. / Е. И. Гусев,
А.Н. Коновалов, В.И. Скворцова. - М.: ГЭОТАР-Медиа, 2010.
Дополнительная
1. Скоромец А. А. Неврологический статус и его интерпретация: учеб.:
рук-во к практич. занятиям по нервн. болезням. - М.: МЕДпресс. – 2009.
2. Нервные болезни: метод. указ. для внеаудиторных занятий студентов 4
курса, обучающихся по специальности: 060101 – лечебное дело / сост.
С.В. Прокопенко [и др.]. – Красноярск.: тип. КрасГМА, 2010.
Электронные ресурсы
1. ЭБС КрасГМУ













































































 medicine
medicine








