Similar presentations:
Острые нарушения мозгового кровообращения. ПНМК и инсульты. Этиология, патогенез
1. ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России Кафедра нервных болезней с курсом медицинской реабилитации ПО
ФГБОУ ВО КрасГМУ им. проф. В.Ф. ВойноЯсенецкого Минздрава РоссииКафедра нервных болезней с курсом
медицинской реабилитации ПО
Лекция № 7
Тема: Острые нарушения мозгового
кровообращения. ПНМК и инсульты. Этиология,
патогенез, клиника, диагностика, лечение,
реабилитация.
Специальность 31.05.01 – Лечебное дело
д.м.н, проф. Прокопенко С.В.
Красноярск 2018
2. План лекции:
1. Статистика инсульта2. Виды инсульта
3. Факторы риска
4. Клиника
5. Диагностика
6. Современные методы лечения
3. ЦЕЛь
знать кровоснабжение головного мозга,клиническую классификацию нарушений
мозгового кровообращения, основные
клинические симптомы инсульта,
дополнительные методы исследования
необходимые для диагностики вида
инсульта; виды базисной и
дифференцированной терапии,
применяемые при ОНМК, профилактику
инсульта.
4. Инсульт
острое развитиеневрологического дефицита в
результате нарушения
мозгового кровообращения по
ишемическому или
геморрагическому типу
5. Эпидемиологические данные
Сосудистые заболевания головного мозга – однаиз ведущих причин заболеваемости, смертности
и инвалидизации в РФ.
Ежегодно в мире инсульт поражает около 6 млн
человек, а в России – более 450000, т. е. каждые
1,5 мин один из наших соотечественников
впервые переносит инсульт
Заболеваемость первичным инсультом в России
– 2,12; повторным – 0,68 на 1000 населения
Частота мозгового инсульта в популяции лиц
старше 50-55 лет увеличивается в 1,8-2 раза в
каждом последующем десятилетии жизни
6. Смертность от инсульта
Смертность от инсультаварьирует в разных
странах мира, в
развитых странах она
составляет 50-100 на
100000 населения в год,
В первые 30 дней этот
показатель зависит от
этиологии:
8-15% - при
ишемических инсультах;
42-26% - при
субарахноидальных
кровоизлияниях;
48-52% при
внутримозговых
кровоизлияниях
Смертность от
этиологических
типов инсульта
Ишемия
САК
Внутри
мозг.
Кров-е
7. Исход инсульта
Смертность от инсультав России составляет
1,28 на 100000
населения,
30 – дневная
летальность -35%
В течение года умирает
около 50% заболевших,
т. е. каждый второй
В России
инвалидизация после
перенесенного инсульта
достигает 3,2 на 10000
населения,занимая I
место среди всех
причин первичной
инвалидности;
В РФ>1млн перенесших
инсульт
У 80% из них имеется
инвалидность
8.
Инсульт в России> 450 000 новых случаев ежегодно
200 000 смертей
выживших
>1 000 000 после
инсульта
>800 000 с инвалидизацией
Лишь 20% выживших
возвращаются
к прежней работе
9. Стадии инсульта
Терапевтическое окно – 3-6 часов;Острейший период – до 2 суток;
Острый период – 21 день;
Ранний восстановительный – 6 мес.;
Поздний восстановительный – 1 год;
Период остаточный проявлений – после
года
10.
Первый инсульт – лишь верхушка айсбергаУвеличивает риск
ИМ
Инфаркт миокарда
Инсульта
в 5 - 7 раз
(включая смерть)
в 2 - 3 раза
Ишемический инсульт (включая стенокардию
в 3 - 4 раза
(включая ПНМК)
в 9 раз
и внезапную смерть)
в 4 раза
Перемежающая хромота (включая фатальным ИМ и
др. смерть от ИБС)
в 2 - 3 раза
(включая ПНМК)
11. Устранимые факторы риска развития инсульта
. артериальная гипертензия;сахарный диабет;
гиперхолистеринэмия;
курение;
злоупотребление приёмом алкоголя;
диета;
оральные контрацептивы;
фибрилляция предсердий.
12.
75% инсультов протекают с АГ.В норме ауторегуляция
мозгового кровотока сохранена
в диапазоне среднего АД от 40
до 160 мм. рт.ст. При
гипертонической болезни
нижний предел может
находиться на 110 мм.
13.
Высокое диастолическоедавление в 10 раз повышает
риск развития инсульта.
Снижение диастолического АД
на 5-6мм.рт.ст. уменьшает риск
развития инсульта на 42%.
14.
Сахарный диабет – независимый факторриска ишемического инсульта.
Гиперхолестеринемия – использование
статинов снижает риск развития инсульта
на 25%.
Курение – фактор риска развития
инсульта (спазм сосудов, увеличение
содержание фибриногена, возрастание
агрегационной способности тромбоцитов,
гематокрита). Снижение риска развития
инсульта до никогда не куривших – в
интервале от 2 до 4 лет.
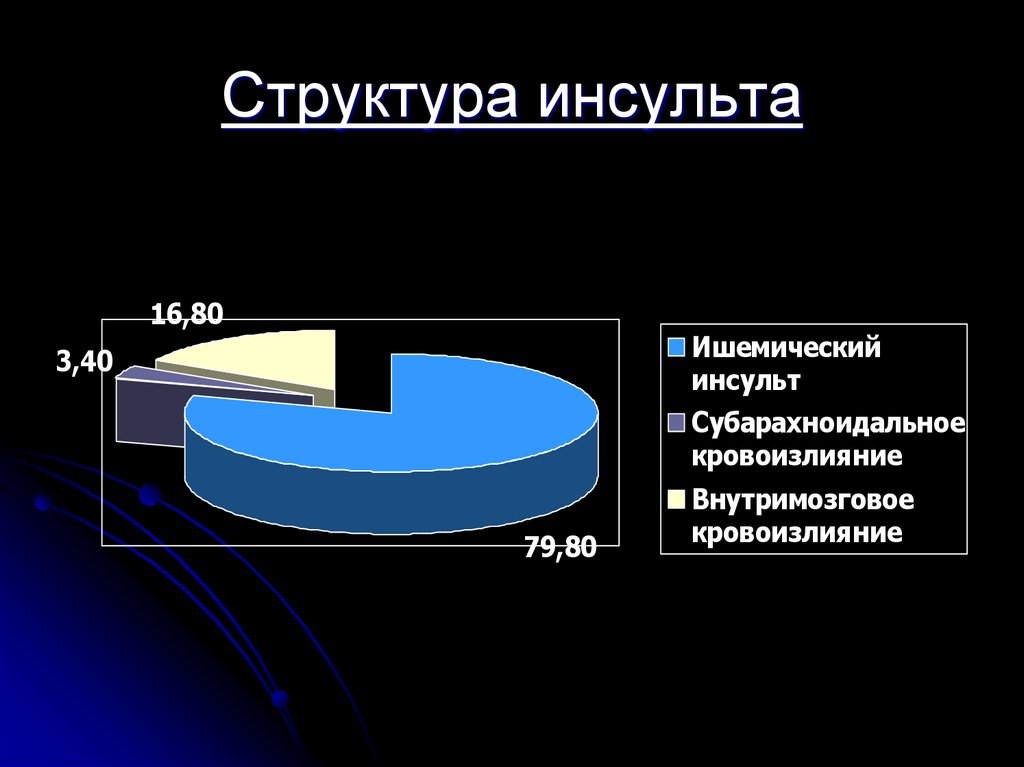
15. Структура инсульта
16,80Ишемический
инсульт
3,40
Субарахноидальное
кровоизлияние
79,80
Внутримозговое
кровоизлияние
16. Типы ишемического инсульта
Кардиоэмболический – 22%Атеротромботический – 34%
Лакунарный -20%
Гемодинамический – 15%
ИИ по типу гемореологической
микроокклюзии – 9%
17. Диагностический процесс (Ч.П.Ворлоу,1998)
1. Инсульт ли это?2. Какая часть мозга поражена?
3. Каков патологический тип инсульта?
4. Какое заболевание привело к
инсульту?
5. Каковы функциональные последствия
инсульта?
18. Перенесенный инсульт
Неврологический дефицит;Терапевтическая патология, наличие
факторов риска;
Подтверждение перенесенного
инсульта - параклиника, нейровизуализация
19. Перенесенный инсульт, неврологический дефицит
Гемисиндромы;Атактические синдромы;
Нарушения речи;
Нарушения высших корковых функций;
Отсутствие явной неврологической
симптоматики
20.
21.
22.
23. Перенесенный инсульт, факторы риска
Гипертоническая болезнь;Кардиологическая патология;
Патология экстра - и интракраниальных
сосудов;
Атеросклероз;
Сахарный диабет;
Болезни крови, нарушение факторов
свёртывания
24. Подтверждение перенесенного инсульта
Кардиологическое обследованиеДуплексное сканирование
экстрастракраниальных сосудов
Показатели гемостаза;
Компьютерная томография, магнитнорезонансная томография
25. ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ ИНСУЛЬТА ((European Stroke Initiative (EUSI) Recommendations for Stroke Management – Update,
2003;Верещагин Н.В., Пирадов М.А.,Суслила З.А. с соавт., 2005)
Базисная терапия
Специфическая патогенетическая
терапия
26. ПРИНЦИПЫ МЕДИКАМЕНТОЗНОГО ЛЕЧЕНИЯ АГ (ВОЗ, МОАГ, 1999)
1. Начало терапии с низкихиндивидуальных доз гипотензивных
препаратов
2. При низкой эффективности переход на
препарат с другим механизмом
действия
3. Преимущество принадлежит
пролонгированным формам
гипотензивных препаратов
27.
4. Улучшение церебральной перфузии имикроциркуляции методами коррекции водно
– электролитных расстройств и проведения
адекватной РЕПЕРФУЗИИ мозга –
гемодилюции (в первые 3 – 6 часов, под
контролем гематокрита (Ht); Ht ≤ 33 – 35%)
5. Коррекция расстройств гемостаза гемангиокоррекция (Суслина З.А., Танашян
М.М., 2004)
28.
АНТИАГРЕГАНТЫ – снижают частотуразвития инсульта на ¼, смертность на
фоне инсульта на 1/6 – Antithrombotic
Trialists Collaboration, 2002)
ОСНОВНЫЕ ПОЛОЖЕНИЯ
ОПТИМАЛЬНОЙ АНТИАГРЕГАНТНОЙ
ТЕРАПИИ (Суслина З.А., Танашян М.М.,
2004)
Максимально раннее начало (в остром
периоде инсульта и в первые 48 часов)
29.
Длительная терапия (особенно в сочетании ссердечно – сосудистой патологией,
периферической ангиопатией и др.)
Оптимизация антиагрегантной терапии
(определение индивидуальной
чувствительности тромбоцитов пациента к
конкретному препарату);
Комплексность препаратов с различными
механизмами действия (аспирин 75 мг +
клопидогрель 75 мг 1 раз в сутки; аспирин 25
мг + дипиридамол 200 мг 2 раза в сутки и др.)
30.
1.2 Биореологические препараты(плазма, альбумин 10 мл/кг в
первые 7 дней);
1.3 Низкомолекулярные декстраны
(реополиглюкин, реомакродекс по
200 - 400 мл в/в капельно 1 – 2 раза
в день 5 – 7 дней в сочетании с
пентоксифиллином 200 мг 2 раза в/в
капельно 5 – 7 дней, затем по 100 –
200 мг 3 раза в день (для коррекции
гемореологии);
31.
1.5 МЕДИКАМЕНТОЗНЫЙТРОМБОЛИЗИС (рекомбинантный
тканевый активатор плазминогена,
альтеплаза, урокиназа)
1.6 ЭКСТРАКОРПОРАЛЬНЫЕ МЕТОДЫ
(гемосорбция, ультрагемофильтрация и
др.)
1.7 ХИРУРГИЧЕСКИЕ МЕТОДЫ
РЕЦИРКУЛЯЦИИ (тромбэктомия,
наложение экстра- интракраниального
анастомоза и др.)
32. НЕЙРОПРОТЕКЦИЯ
Нейромодуляторы: антагонистыглутамата и различных модуляторных
участков глутаматных рецепторов
(NMDA, AMPA) – глицин 1- 2 г. в сутки
(20 мг/кг) сублингвально 5 дней,
акатинол 10 – 30 мг в сутки, семакс 6
мг 2 - 3 раза в сутки интраназально,
магния сульфат 25% - 10 мл в/в и др.
33.
Антиоксиданты и их предшественники –мексидол 5% - 2 мл, милдронат 10% 10 мл 2 раза в сутки, эмоксипин 1% - 15
мл на 20 мл изотонического р – ра
хлорида натрия 10 дней , реамберин
800 мг (10 мг/кг) в сутки, 5% - 2 мл или
10% - 1 мл в/м 2 раза в сутки 2 – 5 дней,
берлитион 600 мг в/в капельно 2 – 3 5
мл 1% р – ра 10дней, цитофлавин 250 –
500 мг в сутки, альфа – токоферол,
карнозин, эбселен 300 мг в сутки,
карнитина хлорид 50 – 1000 мг и др.
34.
Препараты с нейротрофическимдействием: церебролизин 10 – 30 мл 2
раза в сутки, пирацетам 12 мг 3 раза в
сутки и др.
Корректоры энергетического
метаболизма (цитомак 15 мг 2 раза в
сутки в/в струйно 5 – 7 дней, цитохром
С, коэнзим Q, инозие - F) и др
35. ТЕРАПИЯ ГЕМОРРАГИЧЕСКОЙ ТРАНСФУЗИИ ИНФАРКТА МОЗГА
Антиферментативные препараты(контрикал 30 тыс. ЕД на 250 мл
изотонического р- ра хлорида натрия,
затем по 10 тыс. ЕД 1 – 2 раза в сутки
в/в капельно; гордокс 40 – 50 тыс. ЕД на
250 мл изотонического р- ра хлорида
натрия, затем по 10 тыс. ЕД 2 раза в
сутки в/в капельно;
36. Вопрос
Типы ишемического инсульта?37.
Список литературыОсновная
1.Гусев Е. И. Неврология и нейрохирургия: учебник: в 2 т. / Е. И. Гусев,
А.Н. Коновалов, В.И. Скворцова. - М.: ГЭОТАР-Медиа, 2010.
Дополнительная
1.Скоромец А. А. Неврологический статус и его интерпретация: учеб.:
рук-во к практич. занятиям по нервн. болезням. - М.: МЕДпресс. – 2009.
2.Нервные болезни: метод. указ. для внеаудиторных занятий студентов 4
курса, обучающихся по специальности: 060101 – лечебное дело / сост.
С.В. Прокопенко [и др.]. – Красноярск.: тип. КрасГМА, 2010.
Электронные ресурсы
1.ЭБС КрасГМУ



































 medicine
medicine








