Similar presentations:
Инфекционные и паразитарные кожные болезни. Лекция №48
1.
ПМ.01 Диагностическая деятельностьМДК.01.01. Пропедевтика клинических дисциплин
Раздел 1. Пропедевтика в терапии
специальность 31.02.01 Лечебное дело
Лекция №48
Тема: «Инфекционные и паразитарные кожные болезни»
Подготовила преподаватель
Поливанова Л.В.
г. Старый Оскол
1
Областное государственное автономное
профессиональное образовательное учреждение
«Старооскольский медицинский колледж»
2.
Студенты освоят следующие компетенции и достигнут следующихличностных результатов по программе воспитания:
ПК 1.1 Планировать обследования пациентов различных возрастных групп.
ПК 1.2 Проводить диагностические исследования.
ПК 1.3 Проводить диагностику острых и хронических заболеваний.
ПК 1.6. Проводить диагностику смерти.
ПК 1.7 Оформлять медицинскую документацию.
Общепрофессиональные компетенции:
ОК 1 Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес.
ОК 2 Организовывать собственную деятельность, выбирать типовые методы и способы выполнения
профессиональных задач, оценивать их эффективность и качество.
ОК 3 Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
ОК 4 Осуществлять поиск и использование информации, необходимой для эффективного выполнения возложенных на
него профессиональных задач, а также для своего профессионального и личностного развития.
ОК 5 Использовать информационно-коммуникационные технологии в профессиональной деятельности.
ОК 6 Работать в коллективе и команде, эффективно общаться с коллегами, руководством, потребителями.
ОК 7 Брать ответственность за работу членов команды (подчиненных), за результат выполнения заданий.
ОК 8 Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием,
осознанно планировать и осуществлять повышение своей квалификации.
ОК 9 Ориентироваться в условиях частой смены технологий в профессиональной деятельности.
ОК 10 Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные,
культурные и религиозные различия.
ОК 11 Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку.
ОК 12 Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии,
инфекционной и противопожарной безопасности
ЛР 4. Проявляющий и демонстрирующий уважение к людям труда, осознающий ценность собственного труда.
Стремящийся к формированию в сетевой среде личностно и профессионального конструктивного «цифрового следа».
ЛР 6. Проявляющий уважение к людям старшего поколения и готовность к участию в социальной поддержке и
волонтерских движениях.
ЛР 7. Осознающий приоритетную ценность личности человека; уважающий собственную и чужую уникальность в
различных ситуациях, во всех формах и видах деятельности.
ЛР 9. Соблюдающий и пропагандирующий правила здорового и безопасного образа жизни, спорта; предупреждающий
либо преодолевающий зависимости от алкоголя, табака, психоактивных веществ, азартных игр и т.д. Сохраняющий
психологическую устойчивость в ситуативно сложных или стремительно меняющихся ситуациях.
ЛР 10. Заботящийся о защите окружающей среды, собственной и чужой безопасности, в том числе цифровой.
3.
Источники информации:• Основные источники:
• 1. Вязьмитина, А.В. Сестринский уход в
дерматовенерологии: учеб. пособие. А.В.
Вязьмитина, Н.Н. Владимиров.- 2-е изд.–Ростов
н/Д: Феникс, 2017.– 167с. (не переиздавался).
• 2. Стуканова Н.П. Дерматовенерология: учебник.М.: КНОРУС, 2017- 256с. (не переиздавался).
• Интернет источники:
• 1. http://kingmed.info/
• 2.https://meduniver.com/#vse_razdeli
• 3.http://www.stmedcollege.ru/elektronnyeobrazovatelnyj-resursy
4.
План лекции• Этиология пиодермий
• Стрептодермия. Клиника.
• Стафилодермия. Клиника.
Диагностика.
• Чесотка. Классификация. Клиника.
• Педикулез. Классификация.
Клиника.
5.
Пиодермия• Пиодермии – инфекционные
заболевания кожи, вызванные
патогенным стафилококком (St.
aureus) и стрептококком
(гемолитический стрептококк гр. В)
• Клинически проявляются
высыпаниями, называемыми
пустулами
6.
В последние годы возрослаэтиологическая значимость ряда других
микроорганизмов, выступающих
преимущественно в ассоциациях со
стафилококками и стрептококками, таких
как вульгарный протей,
кишечная и синегнойная
палочка, энтерококки,
микрококки, энтеробактерии и
др.
7.
Пиодермия 1К экзогенным факторам развитию
пиодермитов относят:
• Микротравмы, мацерацию рогового слоя;
• загрязнение кожи (бытовое и
профессиональное, например смазочными
маслами, пылевыми частицами угля,
цемента и др.);
• переохлаждение и перегревание.
8.
Пиодермия 2К эндогенным факторам относятся:
• наличие очагов хронической
инфекции;
• эндокринные заболевания (сахарный
диабет);
• хронические интоксикации;
• нарушения питания;
• иммунодефицитные состояния.
9.
Пиодермия 3• Эндогенные факторы угнетают
гуморальный и клеточный иммунитет,
в результате которого снижается
защитная функция кожи.
• Это приводит к изменению количества
и состава микробной флоры на
поверхности кожи, преобладанию
патогенных видов и штаммов.
10.
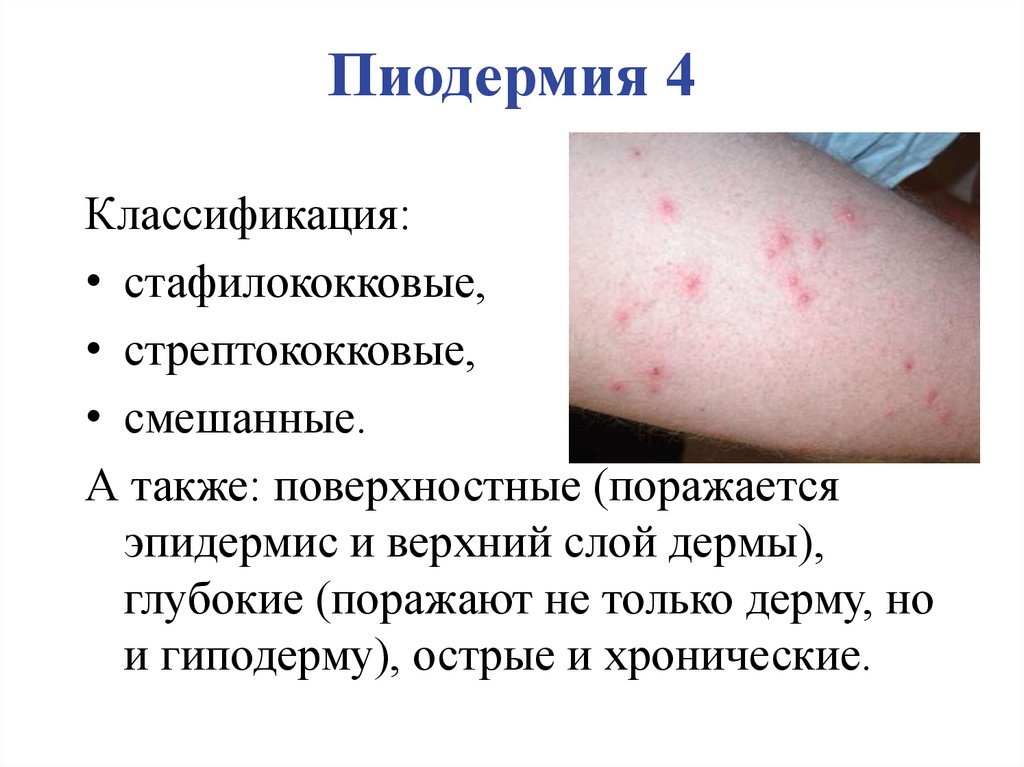
Пиодермия 4Классификация:
• стафилококковые,
• стрептококковые,
• смешанные.
А также: поверхностные (поражается
эпидермис и верхний слой дермы),
глубокие (поражают не только дерму, но
и гиподерму), острые и хронические.
11.
Стафилодермии• Стафилодермии – гнойничковые
заболевания кожи, вызываемые патогенным
стафилококком.
• При этом поражаются волосяные
фолликулы или выводные протоки потовых
желез.
• На инфицирование стафилококком
организм отвечает экзоцитозом, т.е.
формированием гнойного стержня.
12.
Хроническое носительствохарактерно:
•для персонала медицинских
учреждений,
•для пациентов, страдающих
патологией кожи (атопический дерматит,
себорейный дерматит, экзема, нейродермит,
псориаз)
•для лиц, нуждающихся в регулярных
инъекциях (больные диабетом, пациенты,
нуждающиеся в повторном гемодиализе,
наркоманы)
13.
Стафилококковые пиодермииПоверхностные:
• остиофолликулит;
• сикоз вульгарный;
Глубокие:
• фолликулит глубокий;
• фурункул;
• карбункул;
• гидраденит.
14.
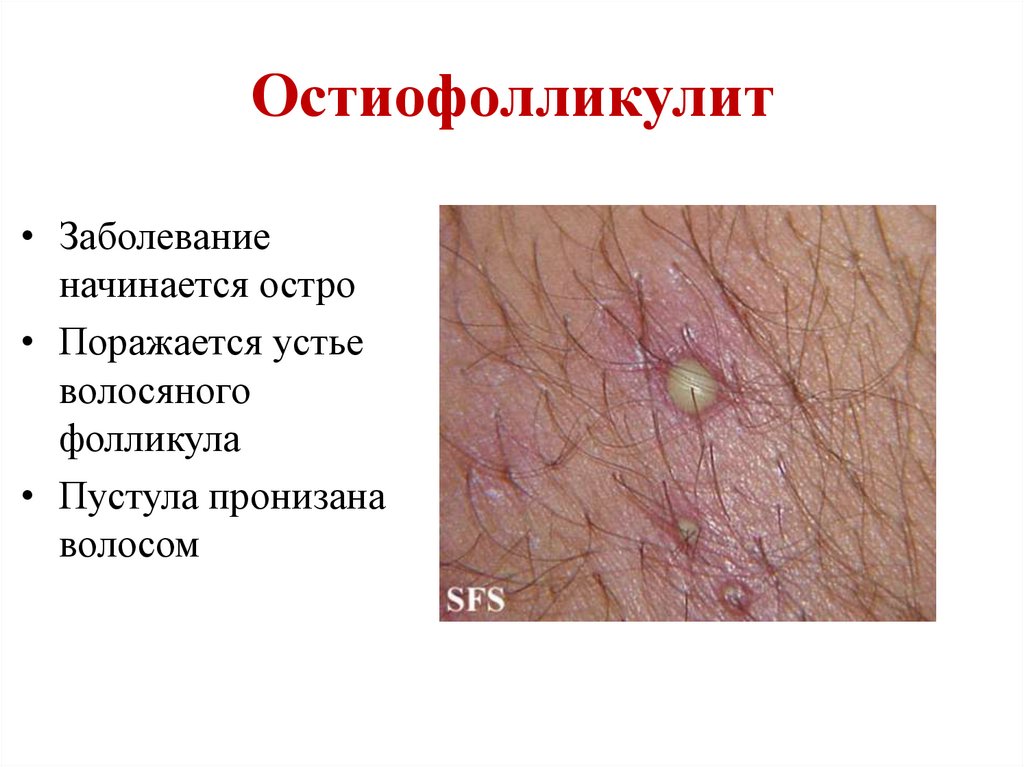
Остиофолликулит• Заболевание
начинается остро
• Поражается устье
волосяного
фолликула
• Пустула пронизана
волосом
15.
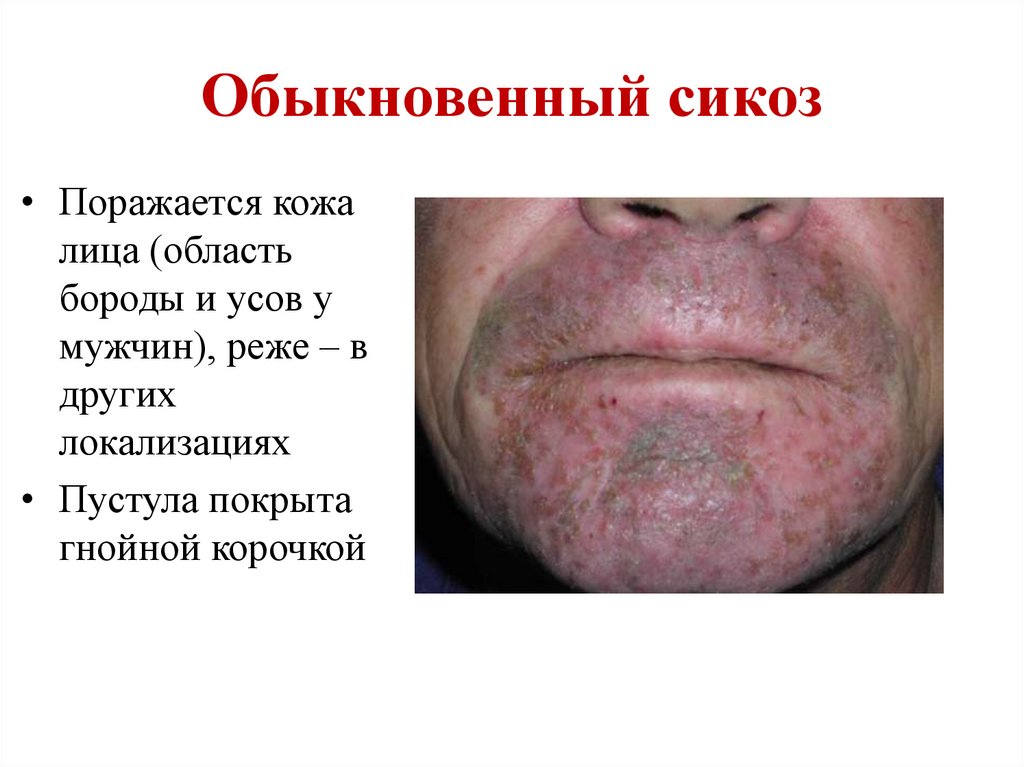
Обыкновенный сикоз• Поражается кожа
лица (область
бороды и усов у
мужчин), реже – в
других
локализациях
• Пустула покрыта
гнойной корочкой
16.
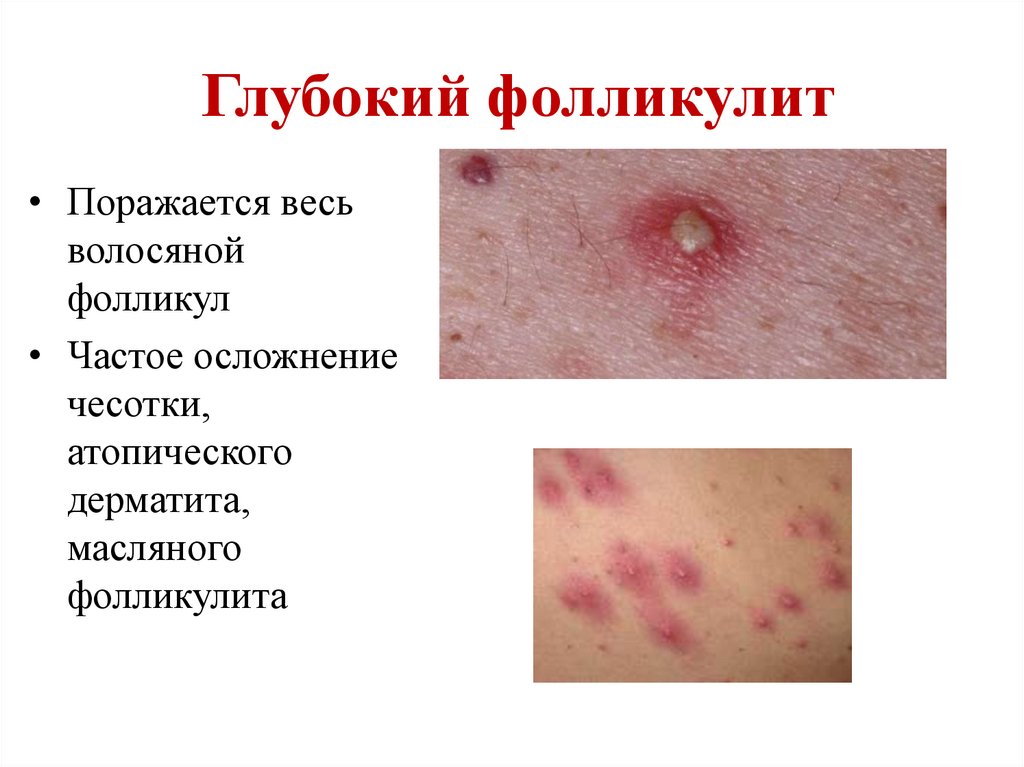
Глубокий фолликулит• Поражается весь
волосяной
фолликул
• Частое осложнение
чесотки,
атопического
дерматита,
масляного
фолликулита
17.
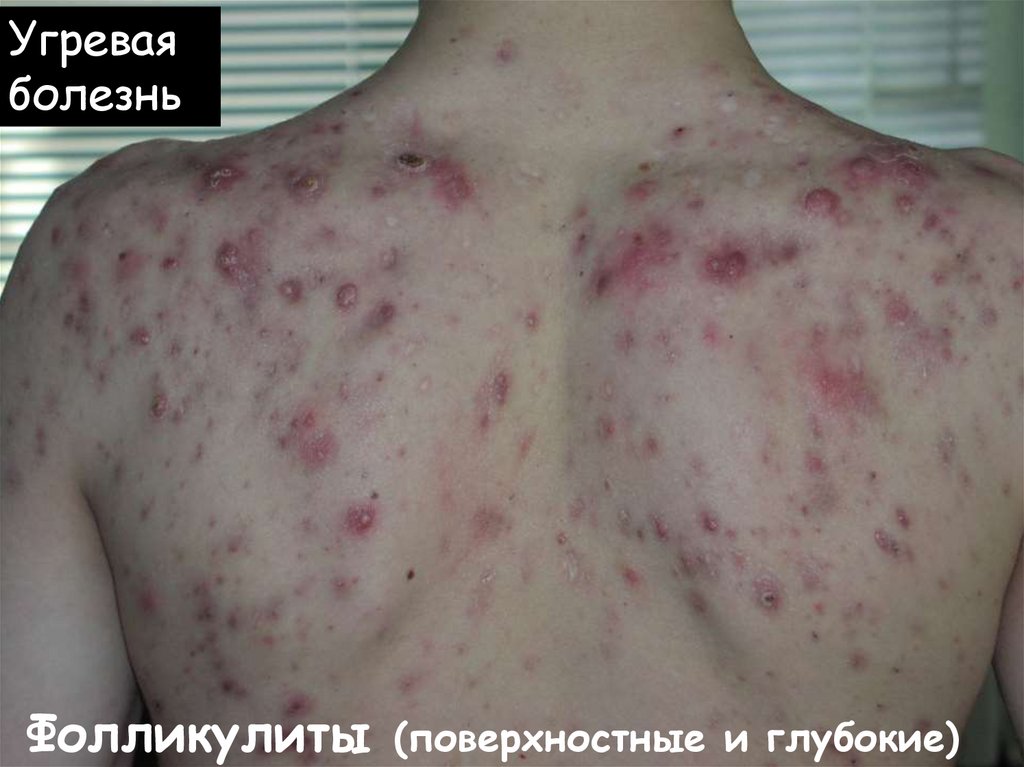
Угреваяболезнь
Фолликулиты (поверхностные и глубокие)
18.
ФурункулФурункул -результат острого
гнойно-некротического
воспаления волосяного
фолликула и окружающих
тканей.
•Началом фурункула служит или
остиофолликулит, или
небольшой воспалительный
узелок, пронизанный волосом.
•Через 1–2 дня формируется воспалительный узел,
быстро увеличивающийся в размерах, конусообразной
формы, возвышающийся над уровнем кожи, резко
болезненный при пальпации, с пустулой в центре.
19.
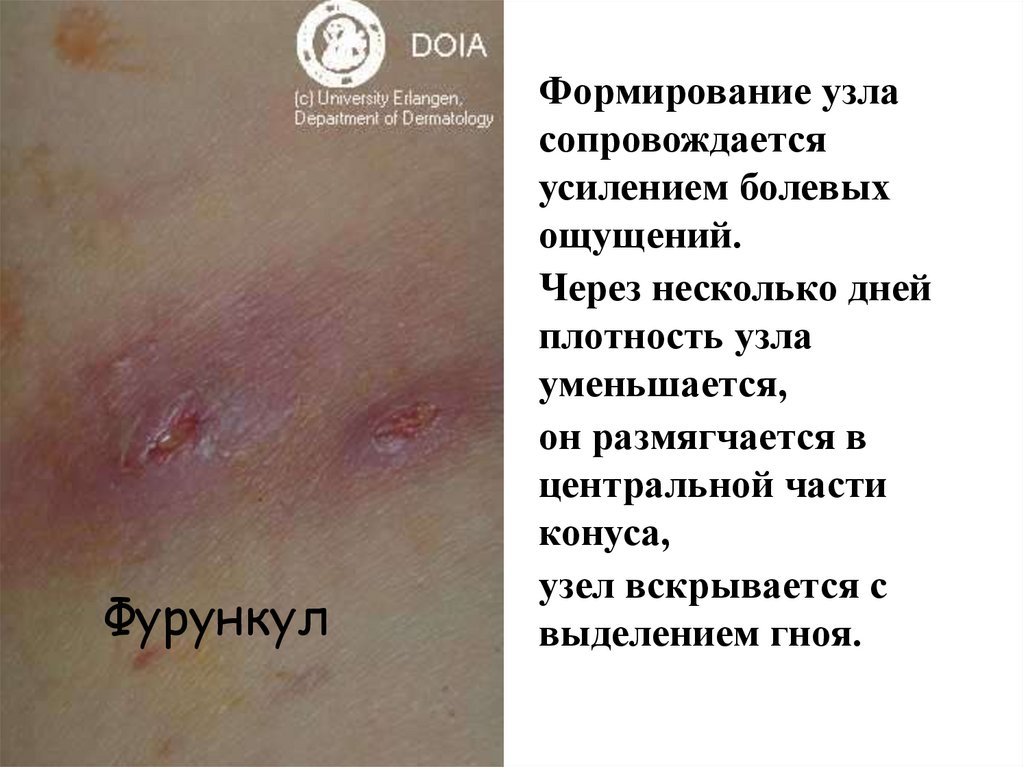
ФурункулФормирование узла
сопровождается
усилением болевых
ощущений.
Через несколько дней
плотность узла
уменьшается,
он размягчается в
центральной части
конуса,
узел вскрывается с
выделением гноя.
20.
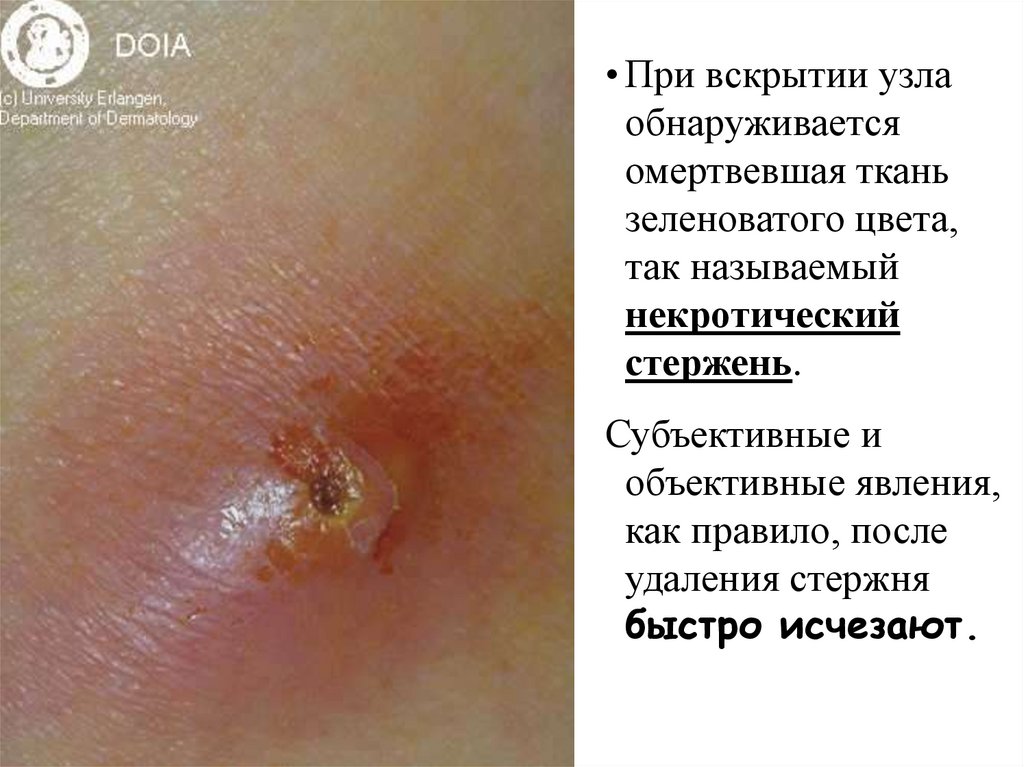
• При вскрытии узлаобнаруживается
омертвевшая ткань
зеленоватого цвета,
так называемый
некротический
стержень.
Субъективные и
объективные явления,
как правило, после
удаления стержня
быстро исчезают.
21.
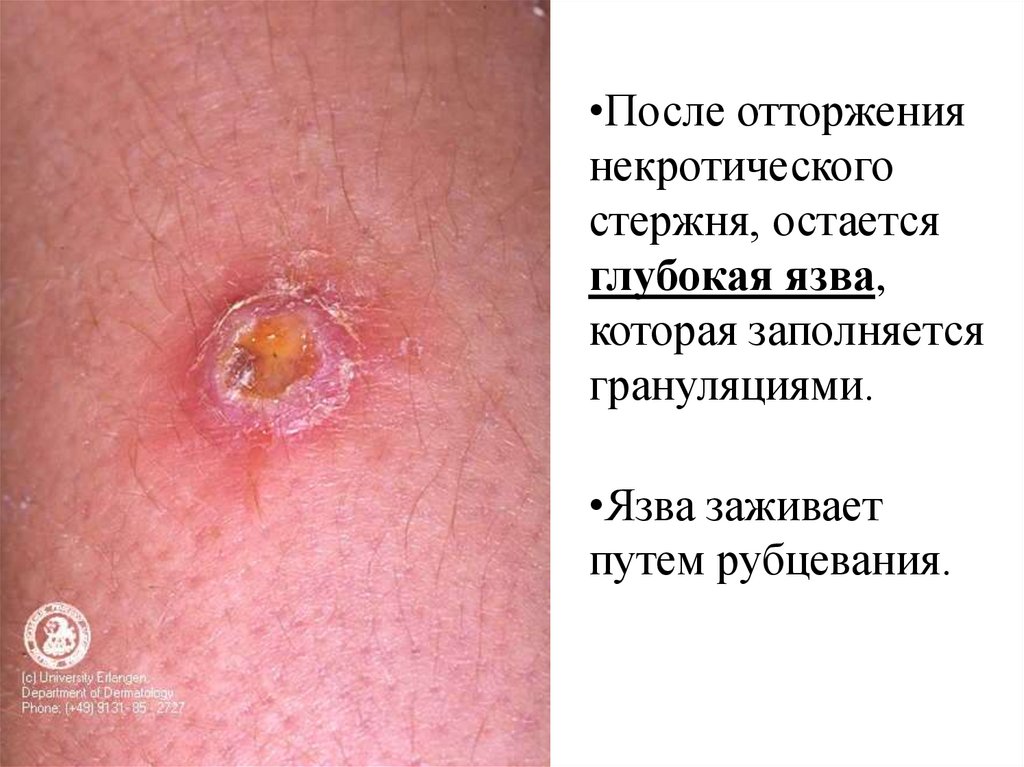
•После отторжениянекротического
стержня, остается
глубокая язва,
которая заполняется
грануляциями.
•Язва заживает
путем рубцевания.
22.
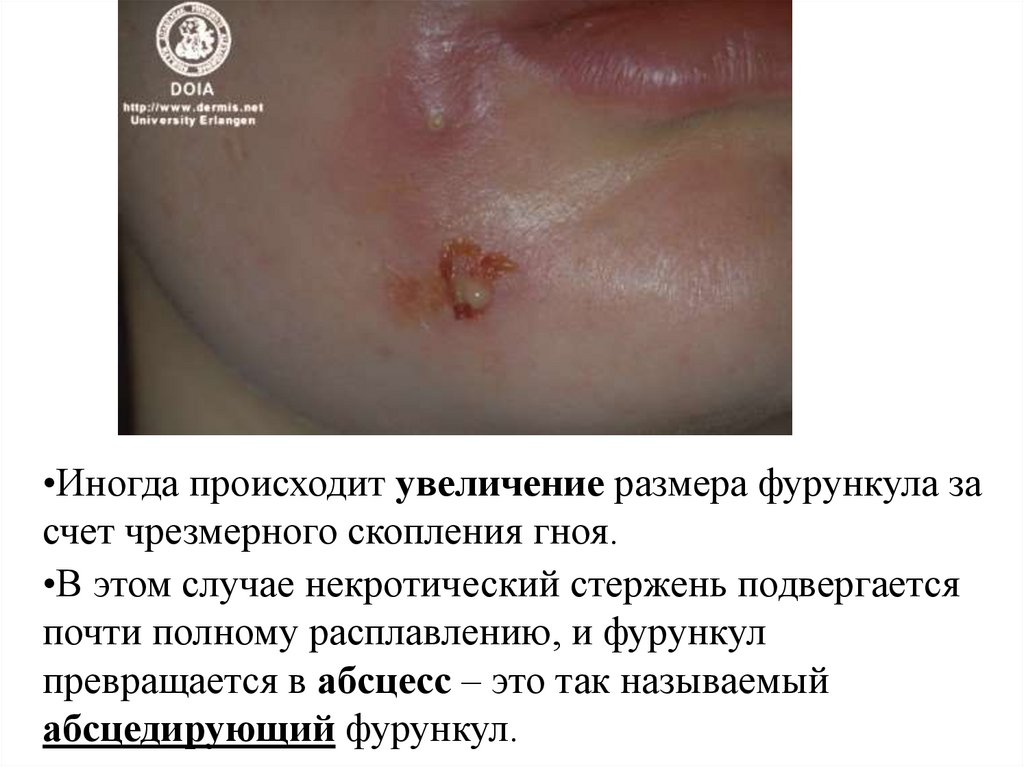
•Иногда происходит увеличение размера фурункула засчет чрезмерного скопления гноя.
•В этом случае некротический стержень подвергается
почти полному расплавлению, и фурункул
превращается в абсцесс – это так называемый
абсцедирующий фурункул.
23.
•Обычно весь цикл развития фурункула занимает8–10 дней и редко затягивается на более
длительный срок.
•Фурункулы могут возникать одиночно.
•При неблагоприятных условиях или ослаблении
защитных сил организма они возникают
множественно, иногда в очень большом
количестве – фурункулез.
•Иногда присоединяются лимфадениты и
лимфангиты, лихорадка.
•При локализации на лице, особенно в
носогубном треугольнике, возможны
менингеальные осложнения.
24.
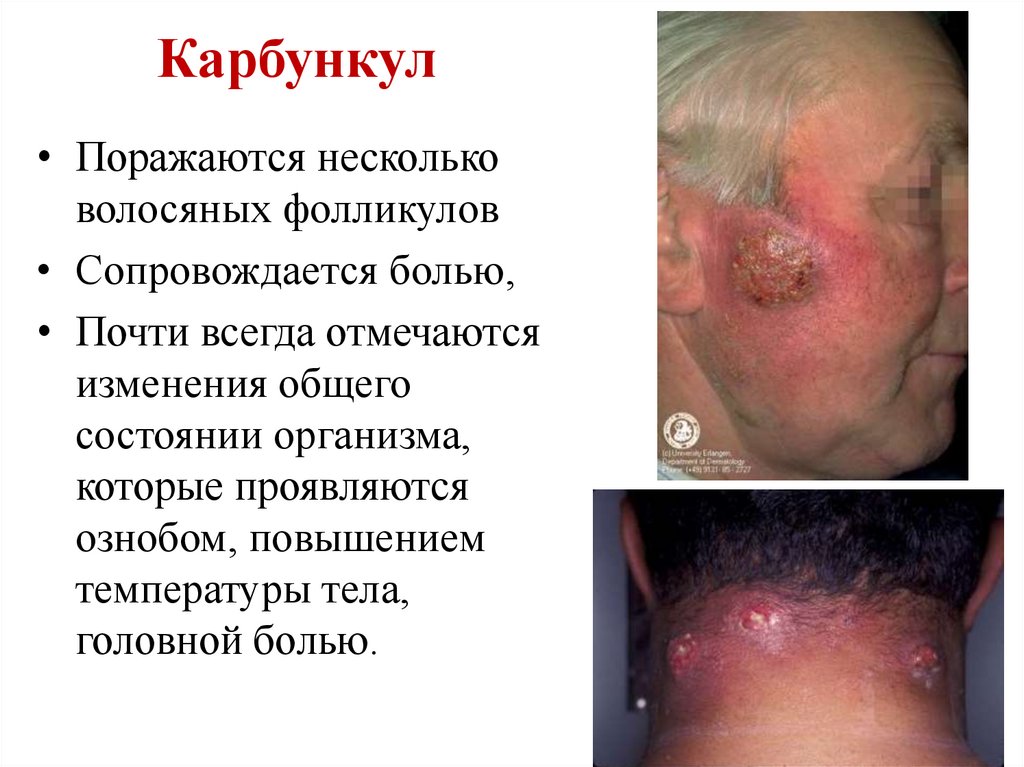
Карбункул• Поражаются несколько
волосяных фолликулов
• Сопровождается болью,
• Почти всегда отмечаются
изменения общего
состоянии организма,
которые проявляются
ознобом, повышением
температуры тела,
головной болью.
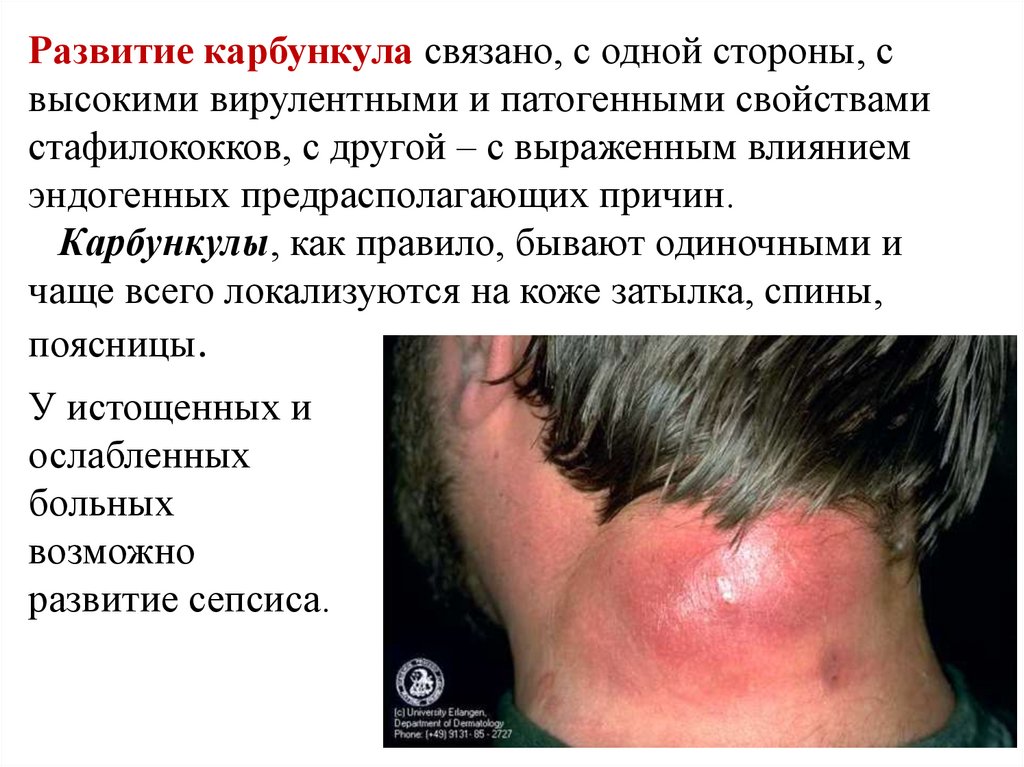
25.
Развитие карбункула связано, с одной стороны, свысокими вирулентными и патогенными свойствами
стафилококков, с другой – с выраженным влиянием
эндогенных предрасполагающих причин.
Карбункулы, как правило, бывают одиночными и
чаще всего локализуются на коже затылка, спины,
поясницы.
У истощенных и
ослабленных
больных
возможно
развитие сепсиса.
26.
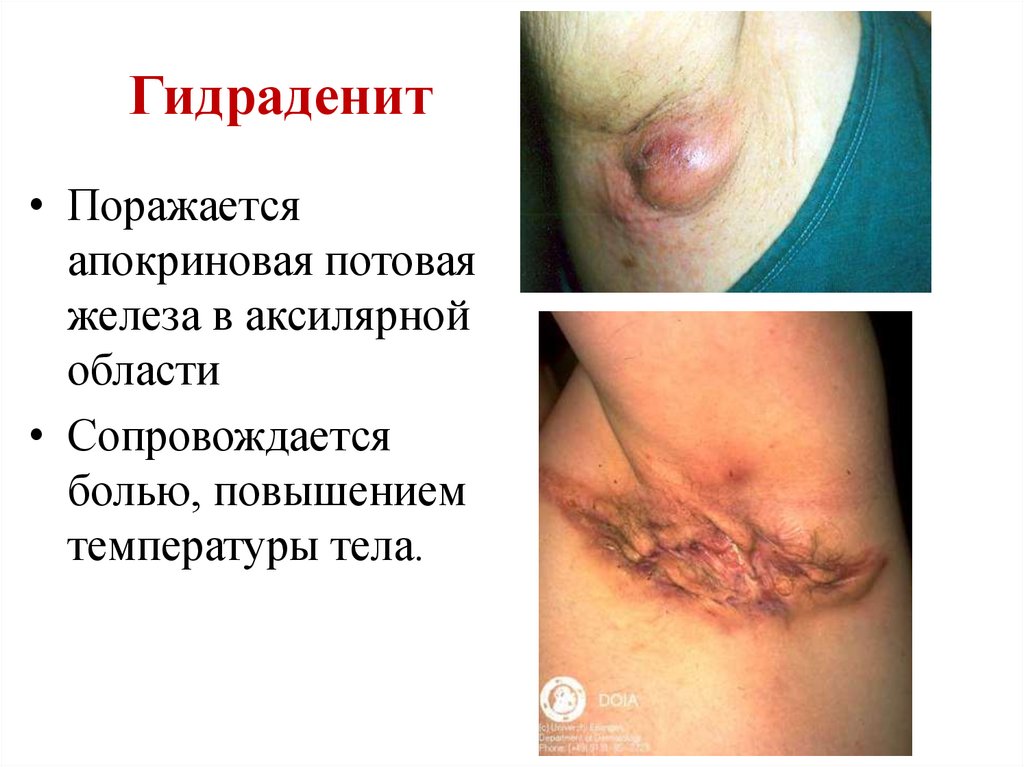
Гидраденит• Поражается
апокриновая потовая
железа в аксилярной
области
• Сопровождается
болью, повышением
температуры тела.
27.
Стрептодермии• Стрептодермии – гнойничковые
заболевания кожи, вызываемые
гемолитическим стрептококком.
• На инфицирование стрептококком организм
отвечает экзосерозом, т.е. формированием
нефолликулярной пустулы с обильным
серозно-гнойным содержимым.
28.
СтрептодермииРазличают:
• Поверхностные – стрептококковое
импетиго;
• Глубокие – стрептококковая эктима,
рожистое воспаление;
А также смешанные
(стрепто-стафилококковые) пиодермии:
• Поверхностные – вульгарное импетиго;
• Глубокие - шанкриформная пиодермия;
язвенно–вегетирующая пиодермия;
29.
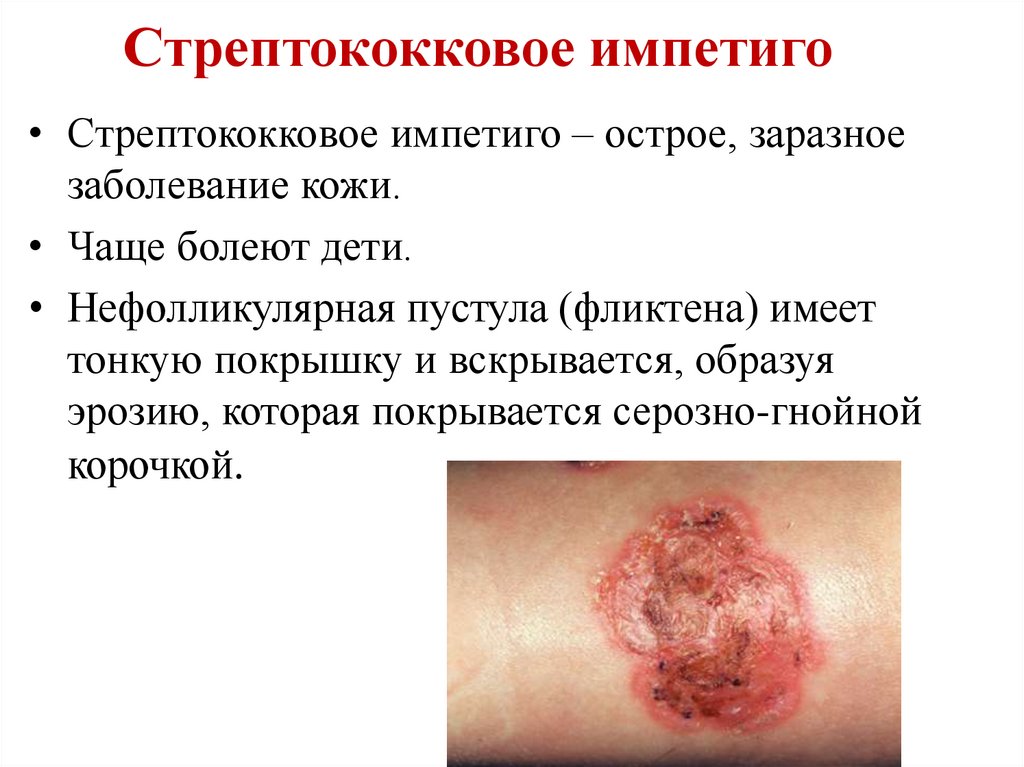
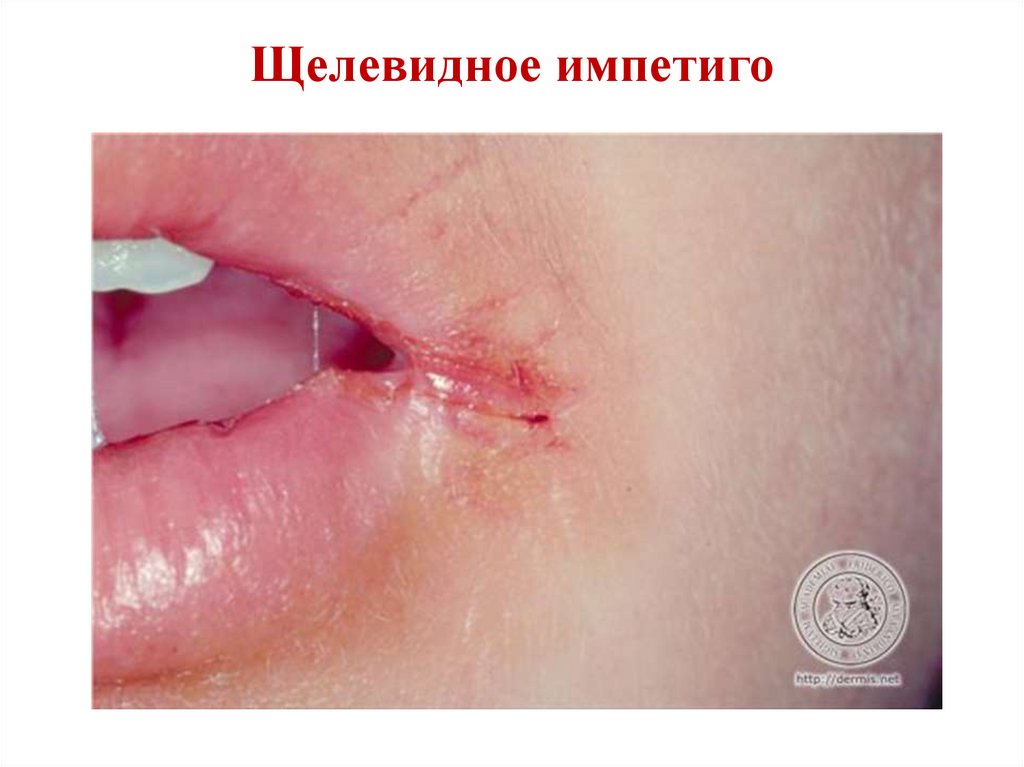
Стрептококковое импетиго• Стрептококковое импетиго – острое, заразное
заболевание кожи.
• Чаще болеют дети.
• Нефолликулярная пустула (фликтена) имеет
тонкую покрышку и вскрывается, образуя
эрозию, которая покрывается серозно-гнойной
корочкой.
30.
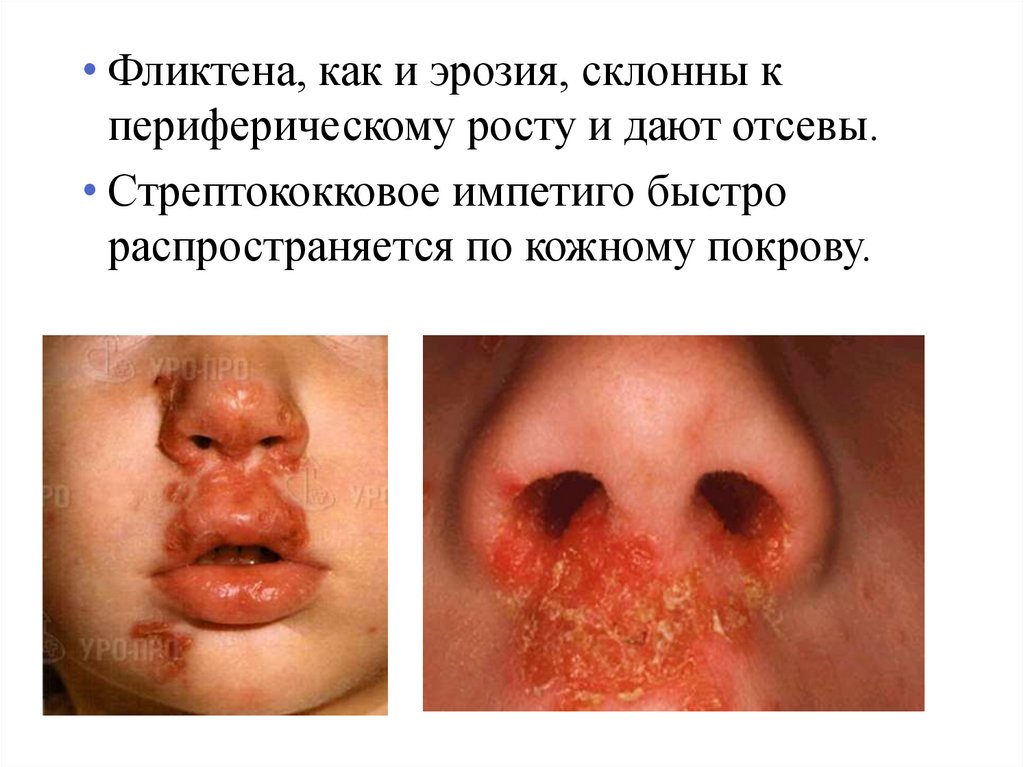
• Фликтена, как и эрозия, склонны кпериферическому росту и дают отсевы.
• Стрептококковое импетиго быстро
распространяется по кожному покрову.
31.
Щелевидное импетиго32.
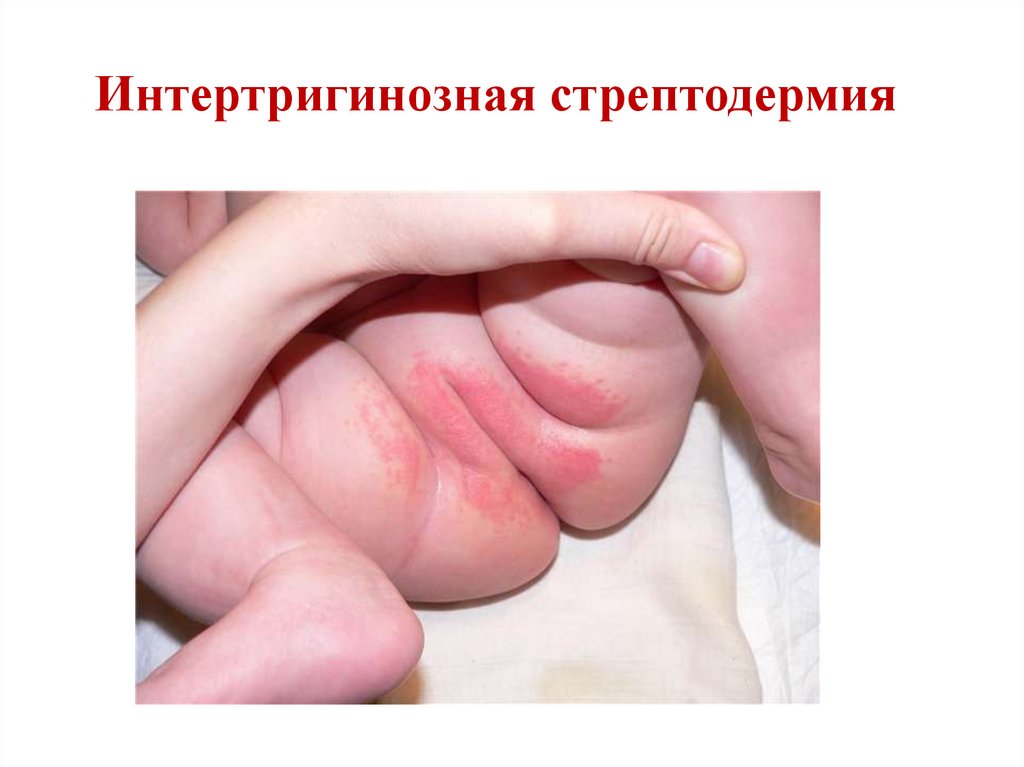
Интертригинозная стрептодермия33.
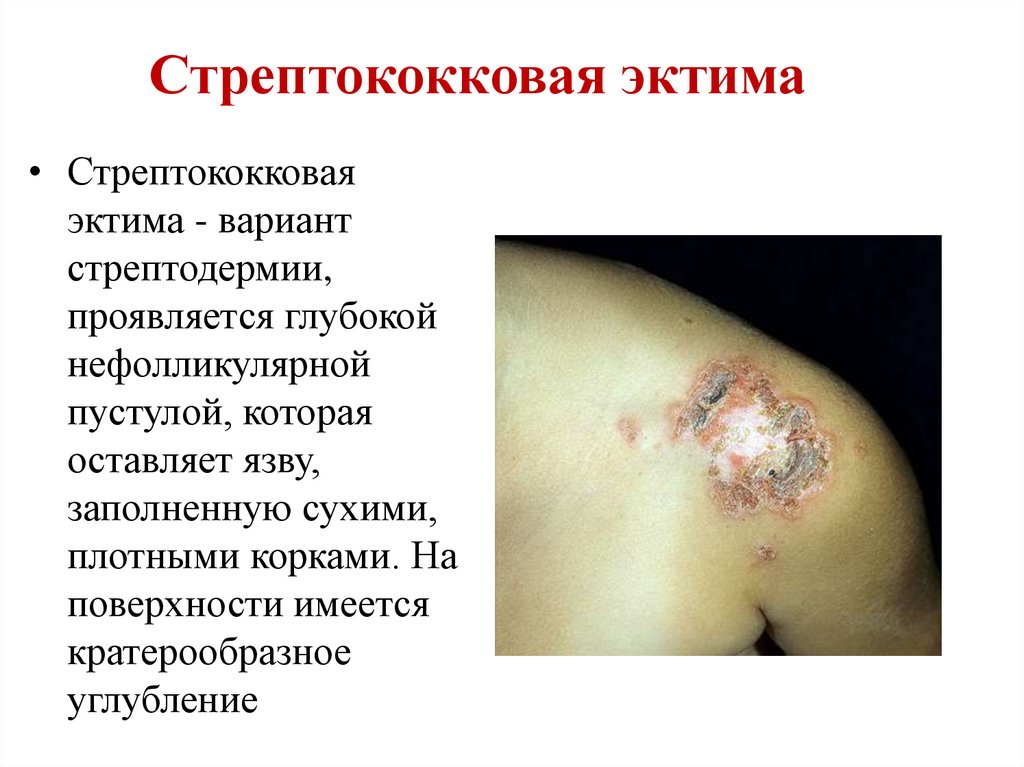
Стрептококковая эктима• Стрептококковая
эктима - вариант
стрептодермии,
проявляется глубокой
нефолликулярной
пустулой, которая
оставляет язву,
заполненную сухими,
плотными корками. На
поверхности имеется
кратерообразное
углубление
34.
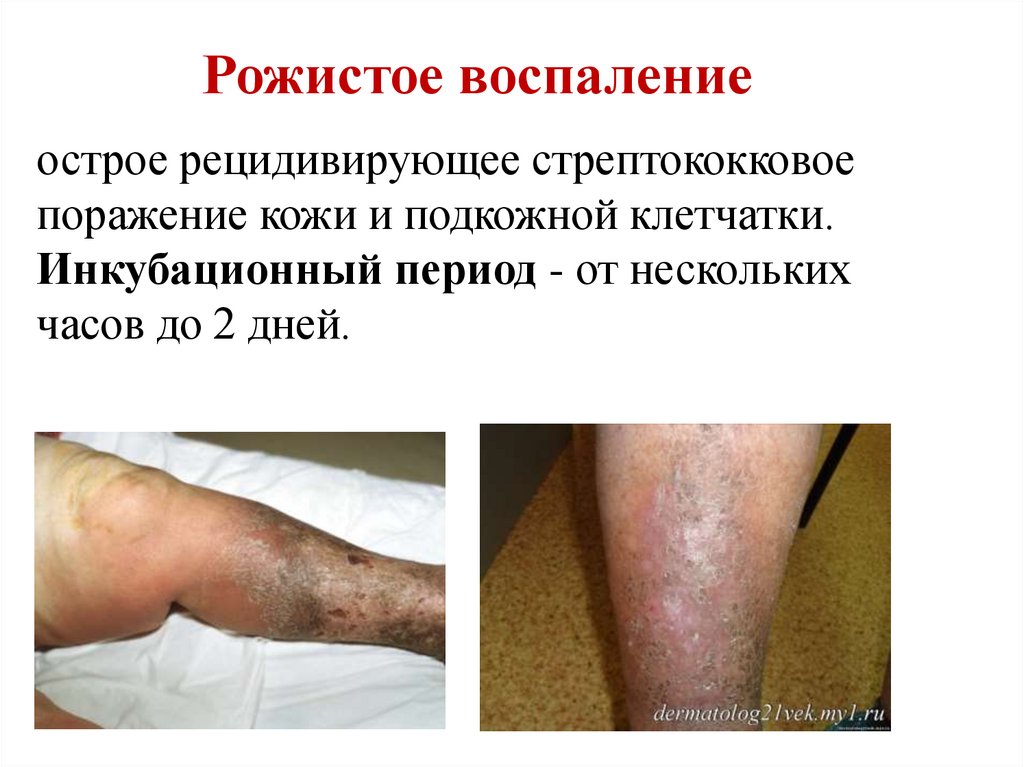
Рожистое воспалениеострое рецидивирующее стрептококковое
поражение кожи и подкожной клетчатки.
Инкубационный период - от нескольких
часов до 2 дней.
35.
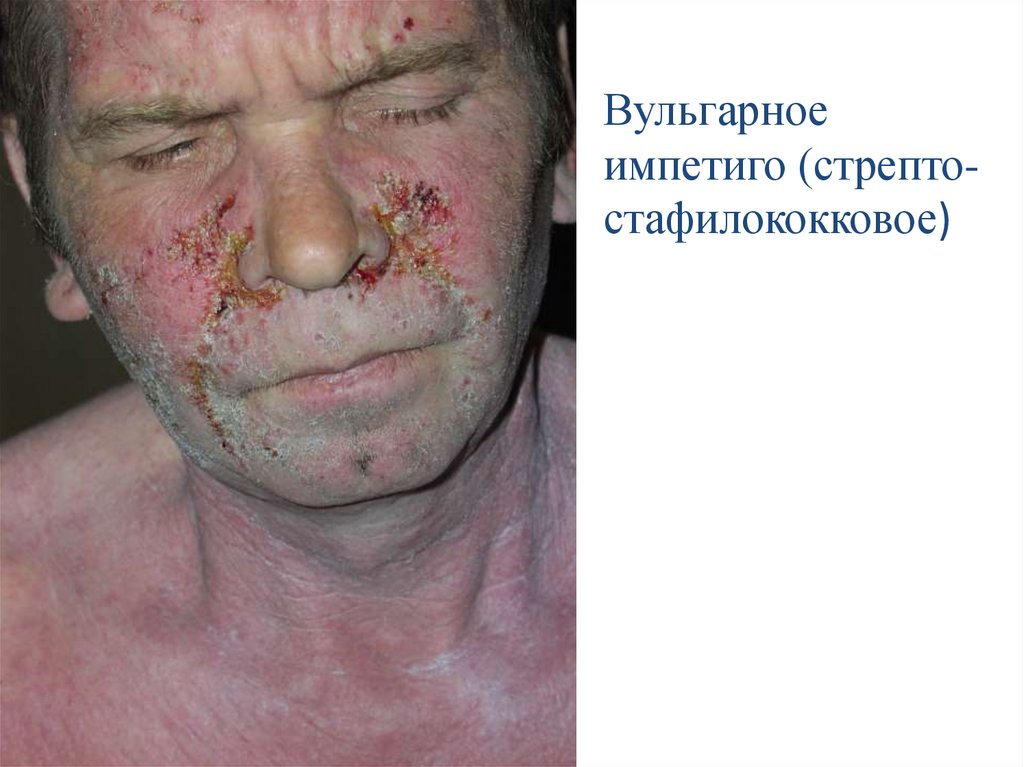
Вульгарное импетиго• Вульгарное импетиго – острое,
инфекционное заболевание кожи,
вызванное последовательным
инфицированием сначала стрептококком,
затем – золотистым стафилококком.
Заболевание проявляется единичными
поверхностными пустулами, образующими
эрозии с желтыми, «медовыми» корками.
36.
Вульгарноеимпетиго (стрептостафилококковое)
37.
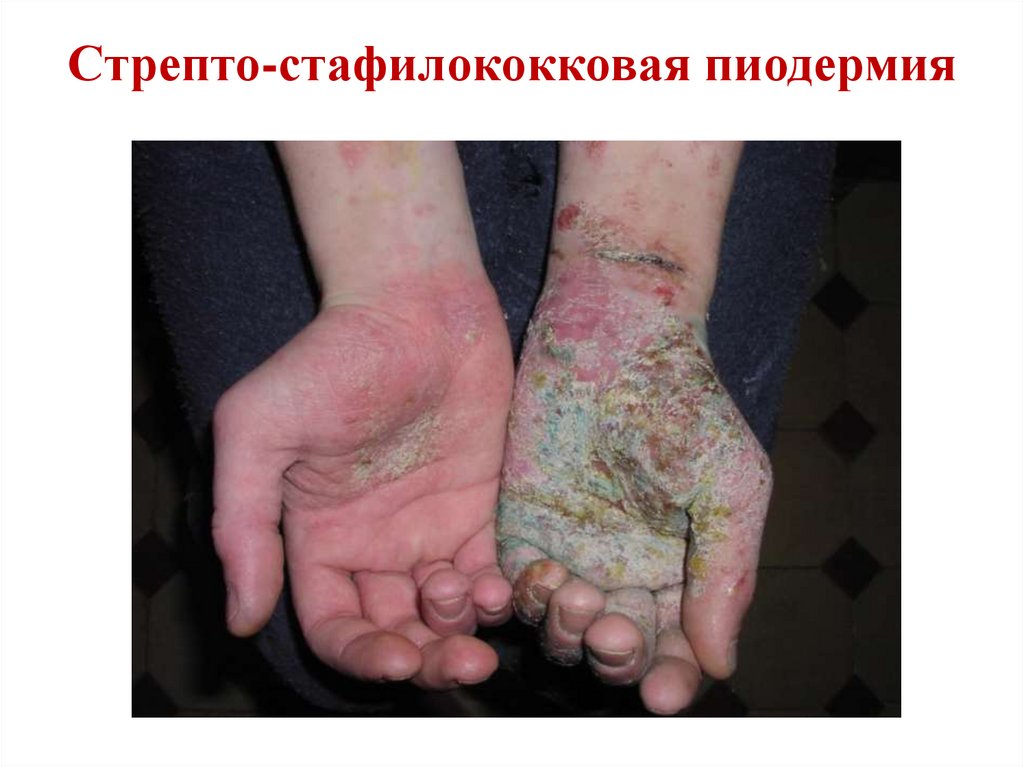
Стрепто-стафилококковая пиодермия38.
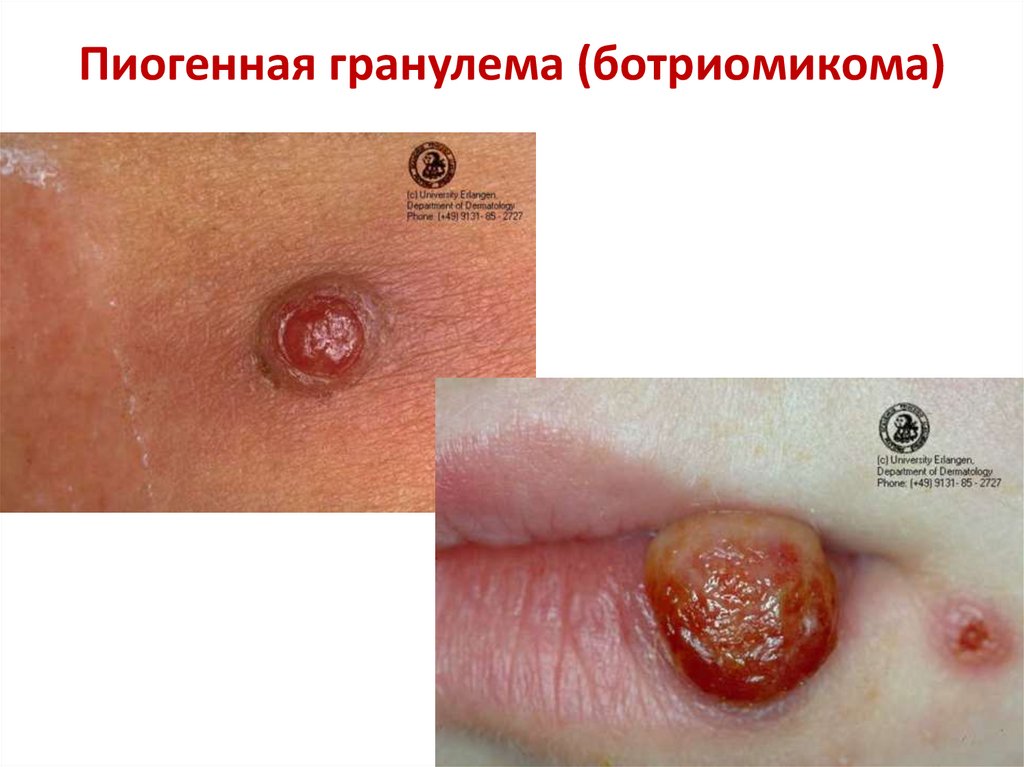
Пиогенная гранулема (ботриомикома)39.
ДИАГНОСТИКА ПИОДЕРМИЙ1.Производится на основании данных
анамнеза и клинической картины.
2.Бактериологические методы исследования
(забор материала из инфекционного очага с последующим
посевом с целью выделения этиологически значимых
микроорганизмов и определения их чувствительности к
антибактериальным препаратам) - играют
вспомогательную роль в диагностике и
позволяют добиться оптимизации
этиотропной терапии.
40.
Чесотка(scabies)
41.
Чесоточные клещи (Sarcoptidae)• чесоточный зудень (Sarcoptes scabiei)
вызывает чесотку у человека.
• Самка прогрызает длинные ходы в роговом
слое кожи и откладывает туда яйца, что
сопровождается сильным зудом и
воспалением.
42.
Чесотка (scabies)вызываемое чесоточным клещом или
чесоточным зуднем
• заражение вызывают только самки, так как
самцы после оплодотворения погибают
• клещи - округлой формы; самки достигают
размеров 0,35-0,75 мм, самцы – на 1/3 меньше
42
• заразное паразитарное заболевание кожи,
43.
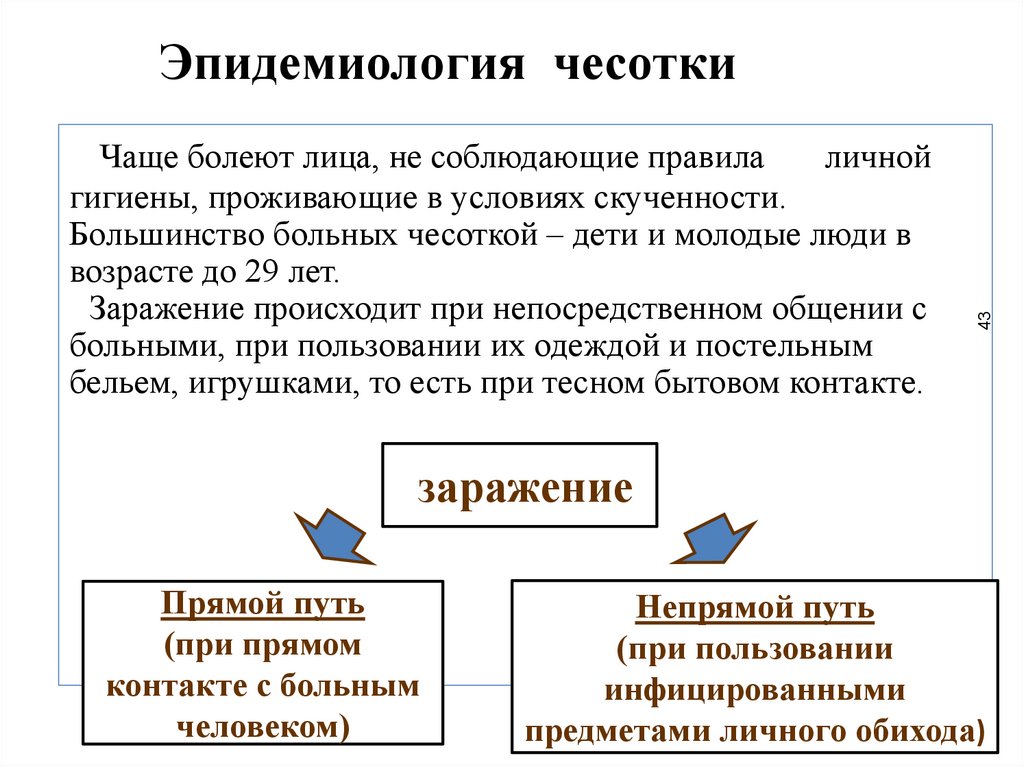
Чаще болеют лица, не соблюдающие правилаличной
гигиены, проживающие в условиях скученности.
Большинство больных чесоткой – дети и молодые люди в
возрасте до 29 лет.
Заражение происходит при непосредственном общении с
больными, при пользовании их одеждой и постельным
бельем, игрушками, то есть при тесном бытовом контакте.
43
Эпидемиология чесотки
заражение
Прямой путь
(при прямом
контакте с больным
человеком)
Непрямой путь
(при пользовании
инфицированными
предметами личного обихода)
44.
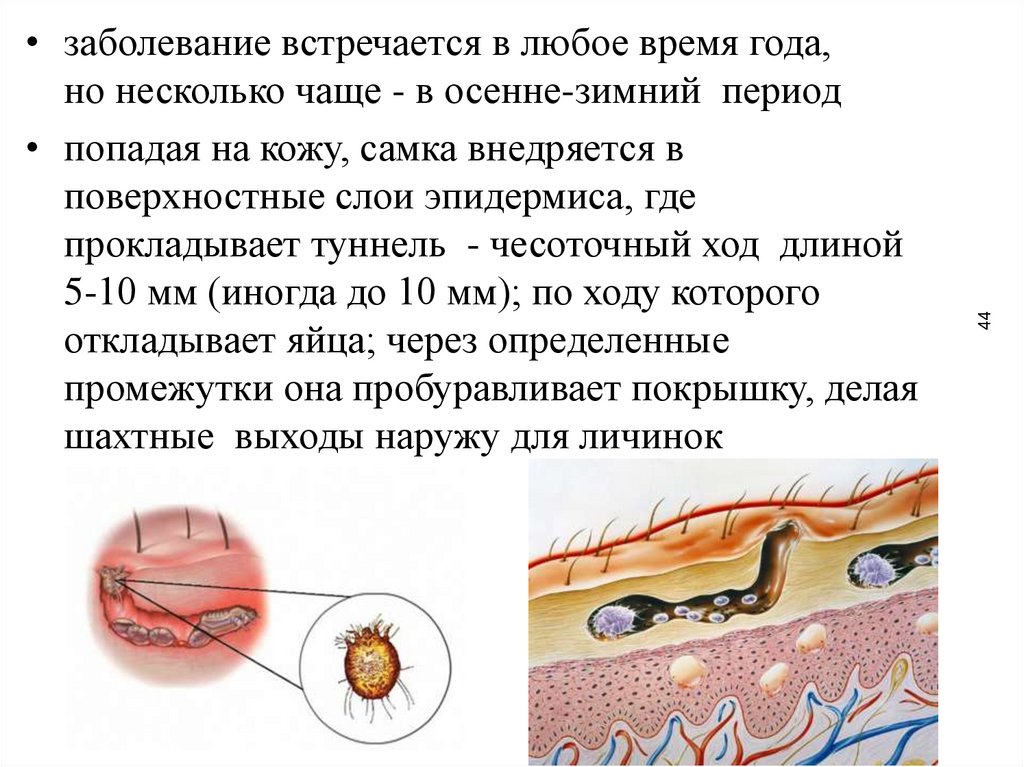
44• заболевание встречается в любое время года,
но несколько чаще - в осенне-зимний период
• попадая на кожу, самка внедряется в
поверхностные слои эпидермиса, где
прокладывает туннель - чесоточный ход длиной
5-10 мм (иногда до 10 мм); по ходу которого
откладывает яйца; через определенные
промежутки она пробуравливает покрышку, делая
шахтные выходы наружу для личинок
45.
• инкубационный период чесотки длится всреднем 8-12 дней (от 5 дней до 1 месяца)
• наличие чесоточных ходов, едва
возвышающихся над поверхностью кожи в виде
зигзагообразных линий грязно-сероватого цвета
• выраженный зуд кожи, усиливающийся по ночам
• наличие следов расчесов и дерматита,
развивающегося в результате вторичной
пиогенной инфекции
45
Симптомокомплекс
чесотки
46.
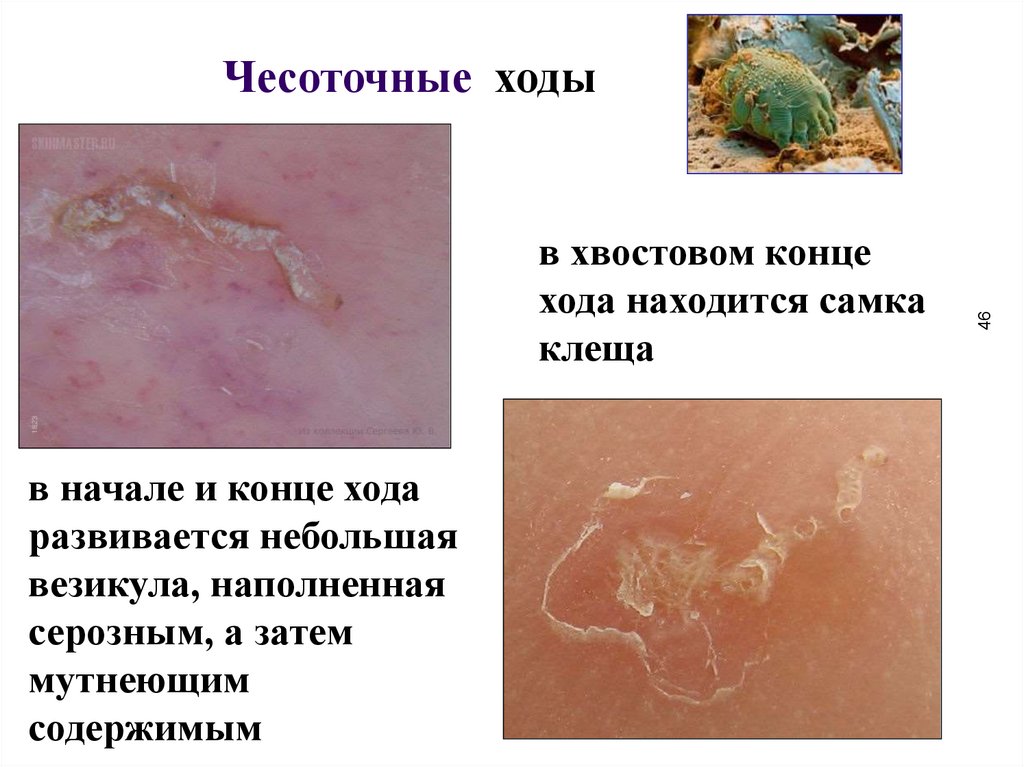
в хвостовом концехода находится самка
клеща
в начале и конце хода
развивается небольшая
везикула, наполненная
серозным, а затем
мутнеющим
содержимым
46
Чесоточные ходы
47.
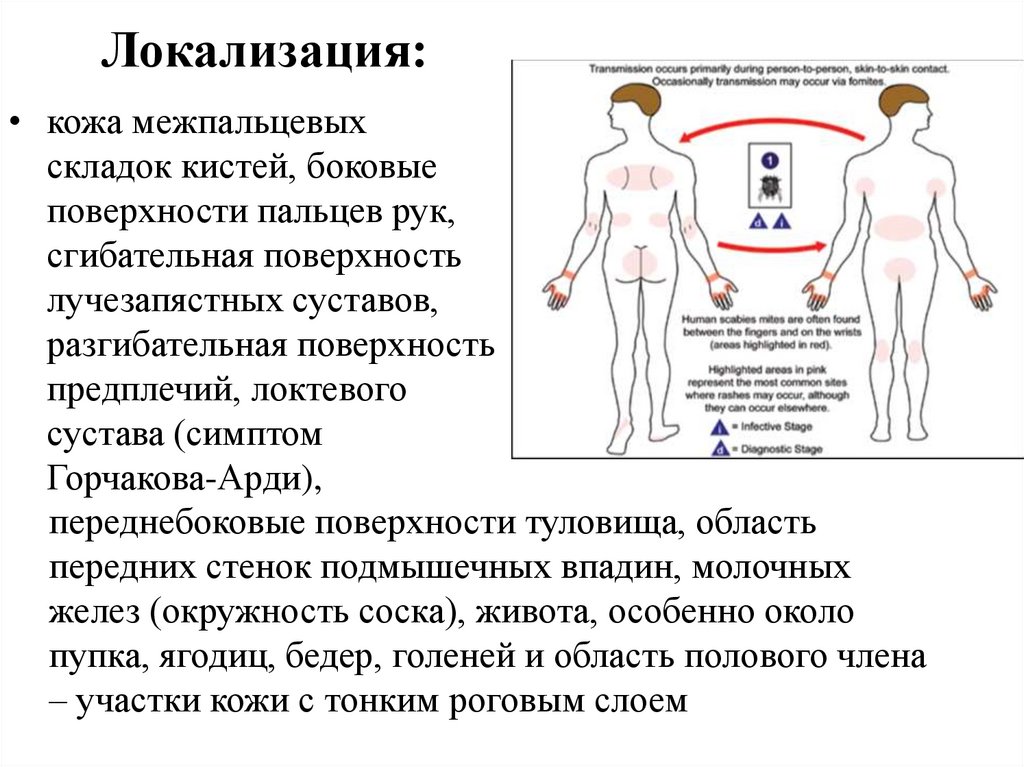
• кожа межпальцевыхскладок кистей, боковые
поверхности пальцев рук,
сгибательная поверхность
лучезапястных суставов,
разгибательная поверхность
предплечий, локтевого
сустава (симптом
Горчакова-Арди),
переднебоковые поверхности туловища, область
передних стенок подмышечных впадин, молочных
желез (окружность соска), живота, особенно около
пупка, ягодиц, бедер, голеней и область полового члена
– участки кожи с тонким роговым слоем
47
Локализация:
48.
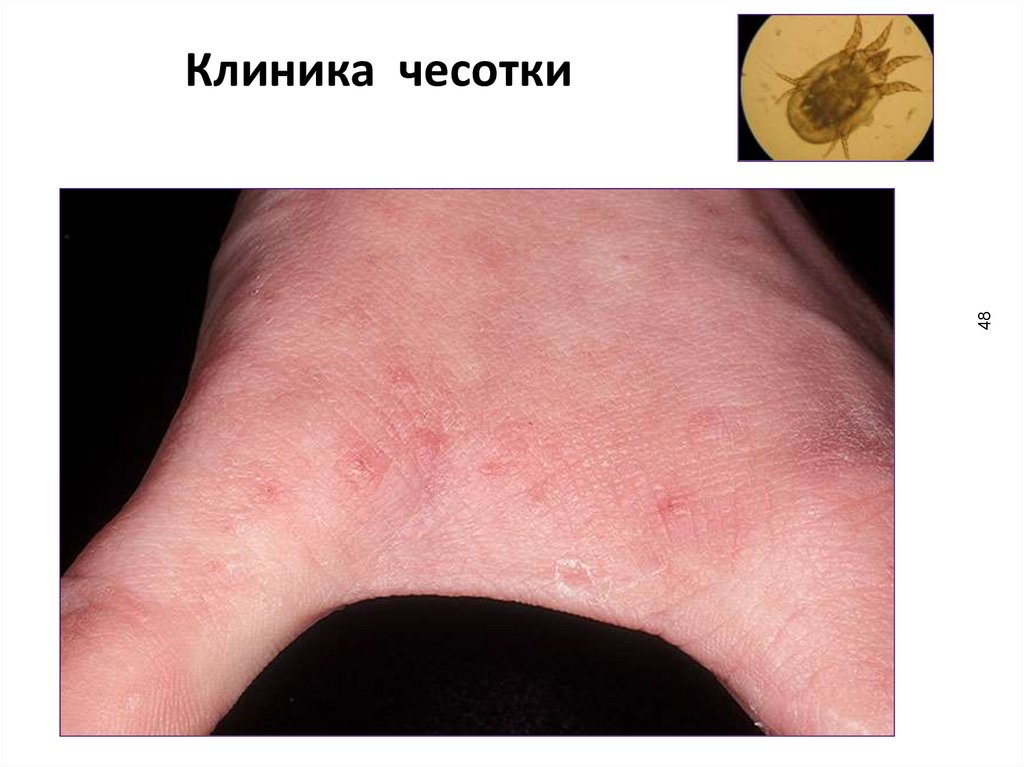
48Клиника чесотки
49.
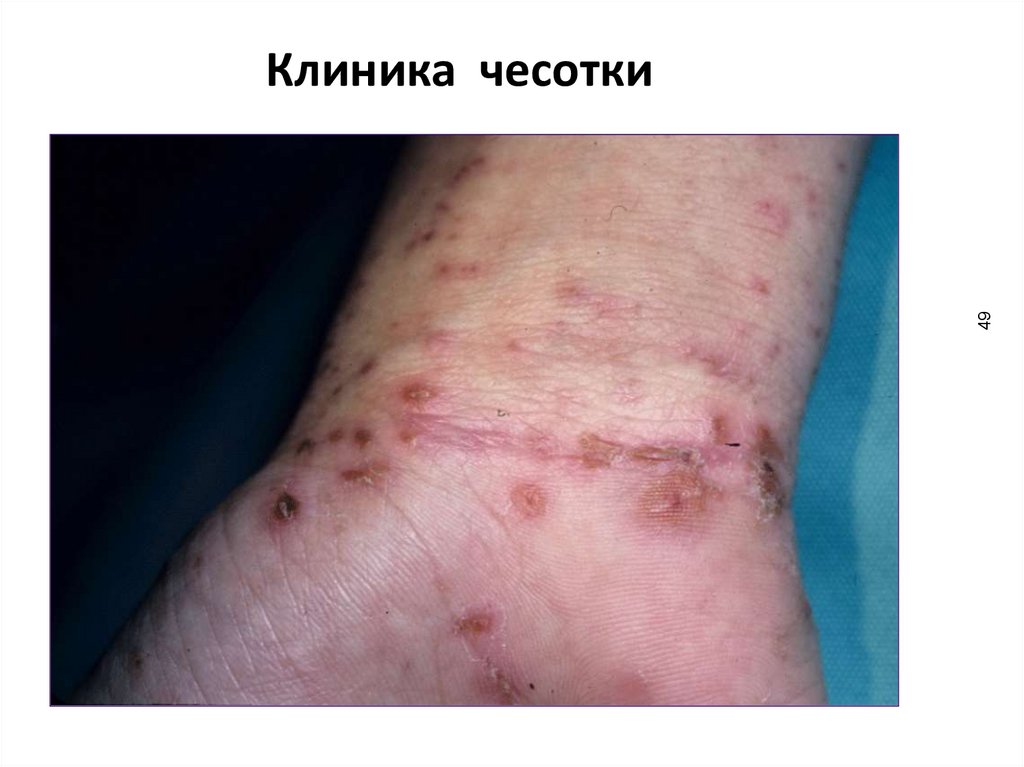
49Клиника чесотки
50.
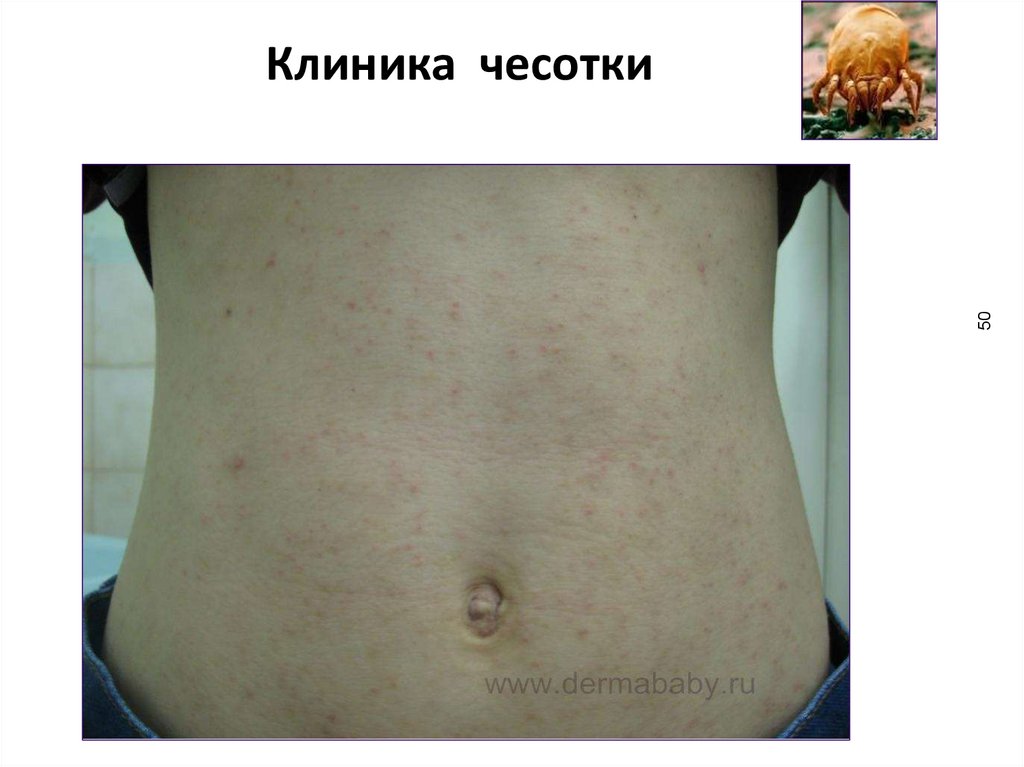
50Клиника чесотки
51.
Выделяют клиническиеразновидности чесотки:
• типичную
• без ходов
• «чистоплотных» или
«инкогнито»
• осложненную
• норвежскую
• скабиозную
лимфоплазию кожи
51
Классификация чесотки
52.
Типичная чесотка развивается при заражении людейоплодотворенными
самками
и
представлена
различными
вариантами
чесоточных
ходов,
фолликулярными папулами, невоспалительными
везикулами, расчесами и кровянистыми корочками.
Чесотка без ходов встречается редко, выявляется
преимущественно при обследовании лиц, бывших в
контакте с больными чесоткой, возникает при
заражении личинками, существует не более 2 нед,
клинически
характеризуется
единичными
фолликулярными папулами и невоспалительными
везикулами.
52
Классификация чесотки
53.
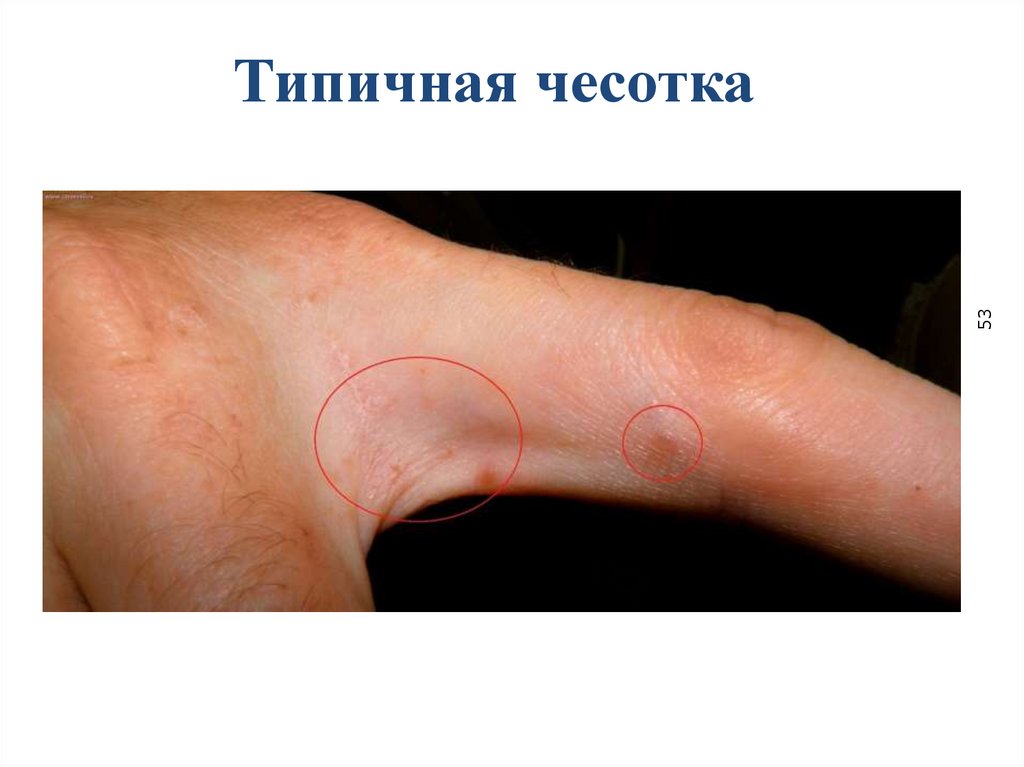
53Типичная чесотка
54.
Чесотка «чистоплотных», или«инкогнито», возникает у лиц,
часто моющихся в вечернее
время, соответствует по
клинической картине типичной
чесотке с минимальными
проявлениями.
54
Классификация чесотки
55.
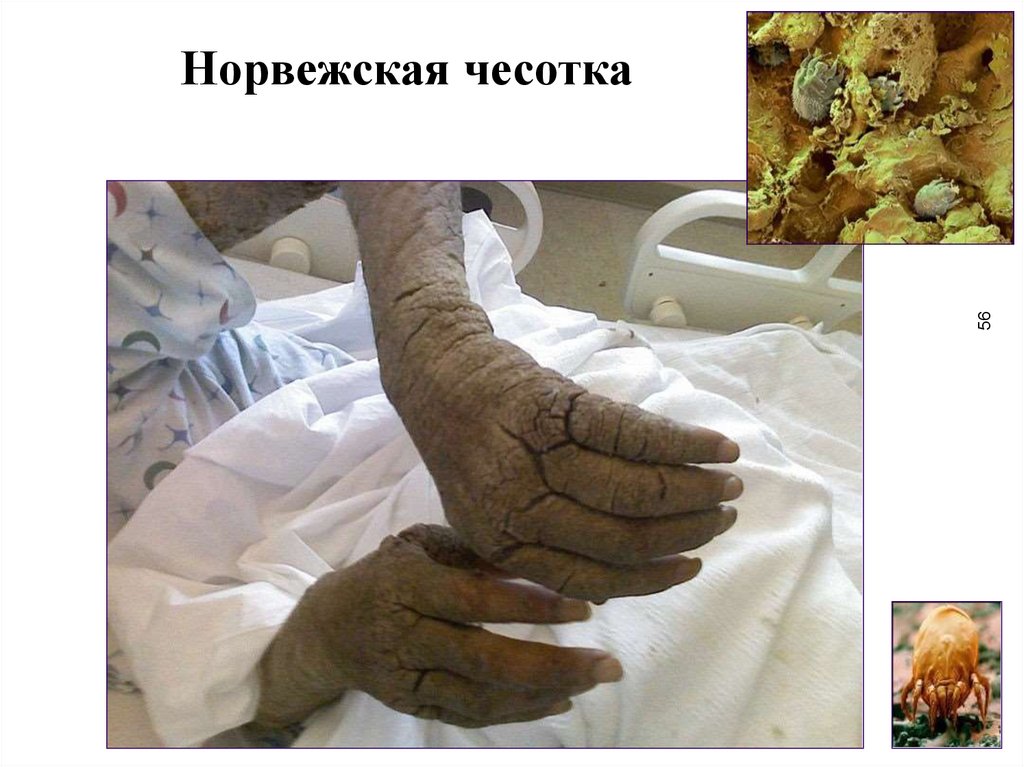
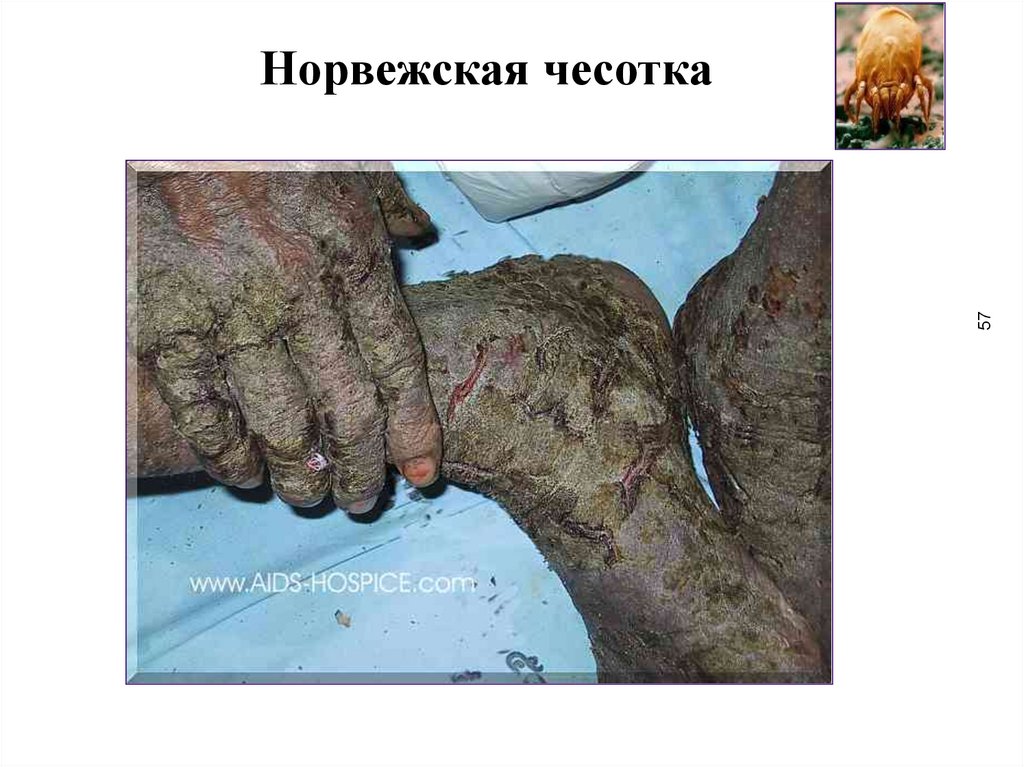
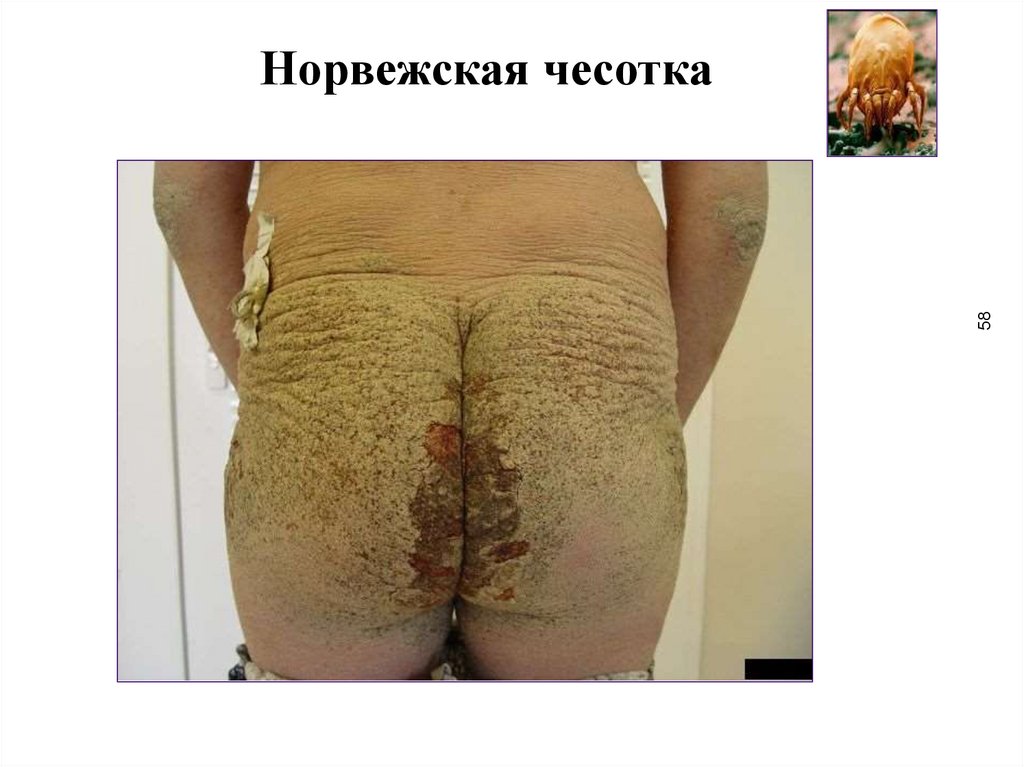
Клиника норвежской чесотки(scabies norvegica Boeck)
55
• характерна необычная пониженная чувствительность пациентов к
зуду; больные мало или совсем не чешутся
• на высоте развития процесса вся кожа, покрыты, как панцирем,
сухими зеленовато-серыми отложениями различной толщины,
плотными или легко крошащимися
• на поверхности имеются отрубевидные чешуйки
• отложения состоят из утолщенного ороговевшего эпителия
(паракератоз), расположенного в несколько ярусов и пронизанного в
разных направлениях огромным количеством чесоточных ходов,
которые переполнены клещами на разных стадиях их развития
• ногтевые пластины утолщены, приобретают желтовато-серый цвет
и когтеобразную форму (онихогрифоз)
• на участках кожи, не занятых утолщенными роговыми массами,
могут быть обнаружены типичные чесоточные ходы
56.
56Норвежская чесотка
57.
57Норвежская чесотка
58.
58Норвежская чесотка
59.
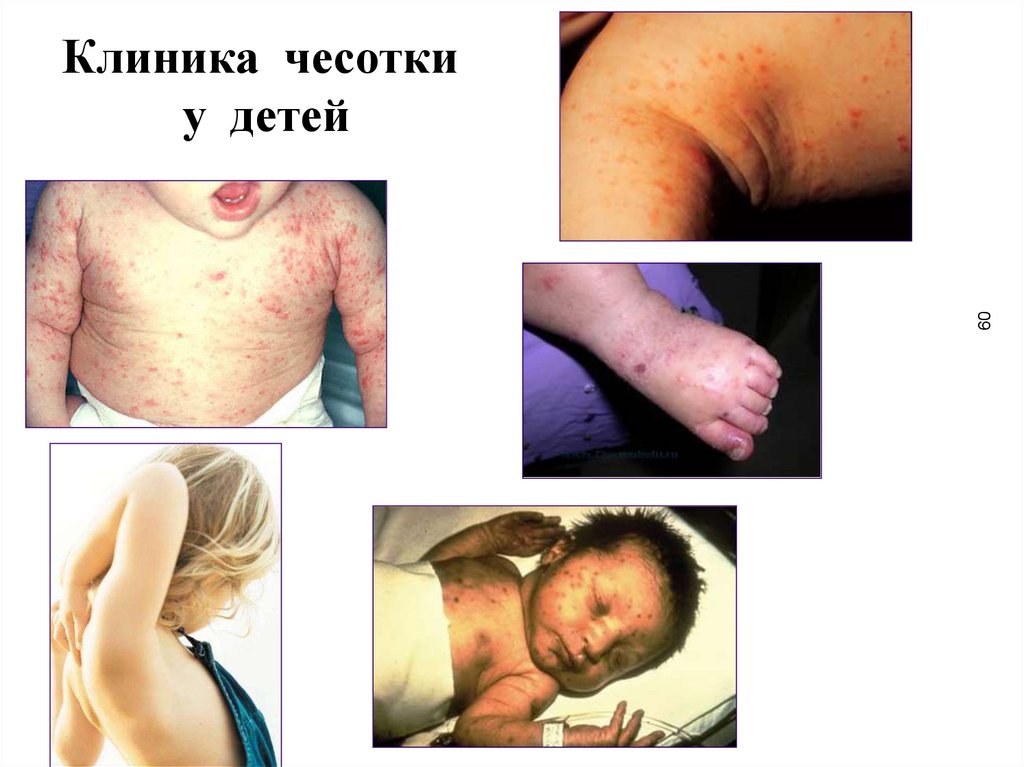
• особенности клинических проявлений чесоткиу детей обусловлены особенностями строения
их кожи, более высокой гидрофильностью кожи
и тонким слоем ороговевающего эпителия
• папуло-везикулы склонны к мокнутию, уже на
ранних этапах присоединяется вторичная
пиококковая инфекция
• элементы сыпи нередко могую обнаруживаться
на коже лица
59
Клиника чесотки у детей
60.
60Клиника чесотки
у детей
61.
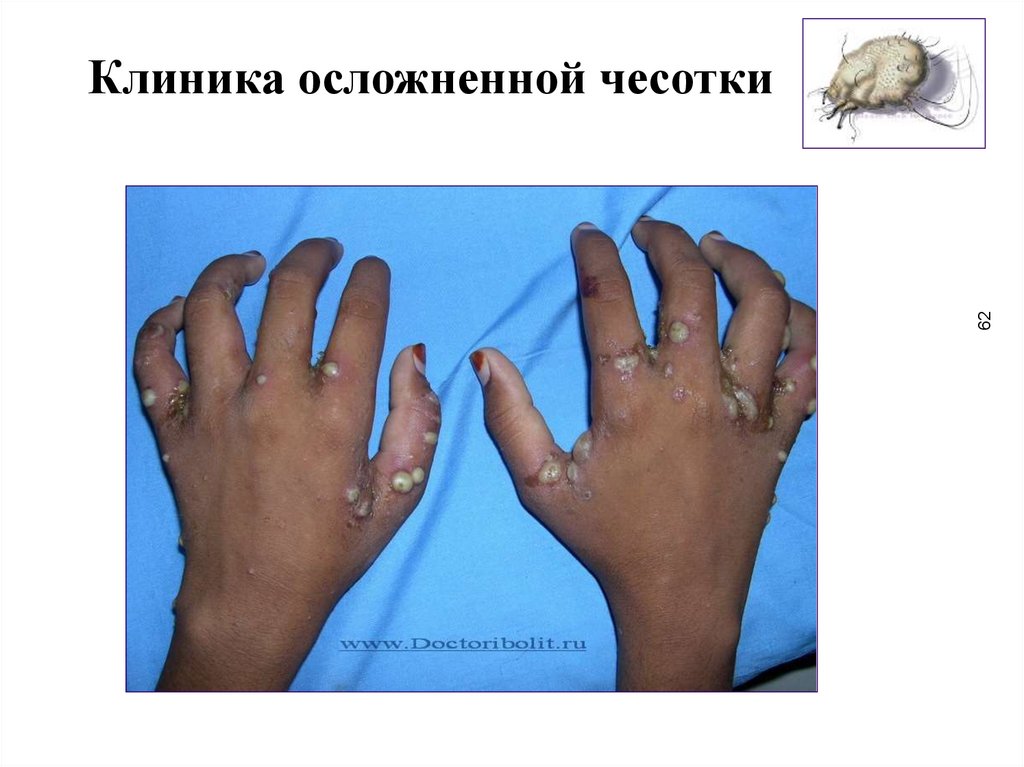
• вторичная пиодермия (пустулы, эктимы, фолликулиты идр.), проявления пиодермии могут доминировать;
локализация очагов пиодермии максимальная в местах
излюбленных для внедрения чесоточного клеща
• при длительно существующей пиодермии развиваются
регионарные лимфадениты
• экзематизация процесса - появление мелких пузырьков,
мокнутия, эритемы с отечностью; развивается повышенная
чувствительность даже к слабым раздражителям; в крови
увеличивается количество эозинофилов и иногда
моноцитов; способствует этому нерациональная терапия и
длительное течение.
61
Клиника
осложненной чесотки
62.
62Клиника осложненной чесотки
63.
Диагноз чесотки ставится на основании комплексаклинических и эпидемических данных,
подтвержденных лабораторным обнаружением
возбудителя.
Лабораторная диагностика. Законодательно
закреплено, что диагноз чесотки должен
подтверждаться лабораторно.
Для верификации чесоточных ходов используют
метод прокрашивания подозрительного элемента
5% спиртовым раствором йода, анилиновыми
красителями, тушью или чернилами.
63
Диагностика
64.
Метод масляной витропрессии — визуализацияповерхностных кожных гранулем при надавливании на
высыпной элемент, предварительно смазанный
минеральным маслом. Происходит обескровливание
капиллярного русла, просветление эпидермиса и хорошая
видимость паразитарных элементов.
Метод извлечения клеща иглой для инъекций.
Вскрывают слепой конец хода, острие иглы продвигают по
его направлению. Самка клеща присосками прикрепляется
к игле и извлекается наружу. Ее помещают на предметное
стекло в каплю 40% молочной кислоты, накрывают
покровным стеклом и микроскопируют.
64
Диагностика
65.
Метод соскобов позволяет обнаружить содержимоечесоточного хода (самку, яйца, яйцевые оболочки, личинок),
папул и везикул (нимфы, линечные шкурки клещей).
Стеклянной палочкой каплю 40% молочной кислоты наносят
на чесоточный ход, папулу, везикулу или корочку. Через 5
мин разрыхленный эпидермис соскабливают скальпелем.
Материал микроскопируют в молочной кислоте.
Дерматоскопия является обязательным методом при
обследовании больного чесоткой. Для этой цели можно
использовать лупу с четырехкратным увеличением,
бинокулярный микроскоп МБС-10, цифровой микроскоп
Webbers Digital Microscope F-2cn, цифровые
фотодерматоскопы.
Дерматоскопия позволяет документировать результаты
исследования.
65
Диагностика
66.
ПЕДИКУЛЕЗ66
67.
Педикулёз (pediculosis, вшивость)- этопаразитарное заболевание кожи и волос.
Головная
вошь
Платяная
вошь
Лобковая
вошь
•ГОЛОВНОЙ ПЕДИКУЛЕЗ
•ПЛАТЯНОЙ ПЕДИКУЕЗ
.
•ЛОБКОВЫЙ ПЕДИКУЛЕЗ
Может также возникать смешанный педикулёз, когда
присутствует заражение смешанного типа (напр.,
одновременно головной и платяной вши).
67
68.
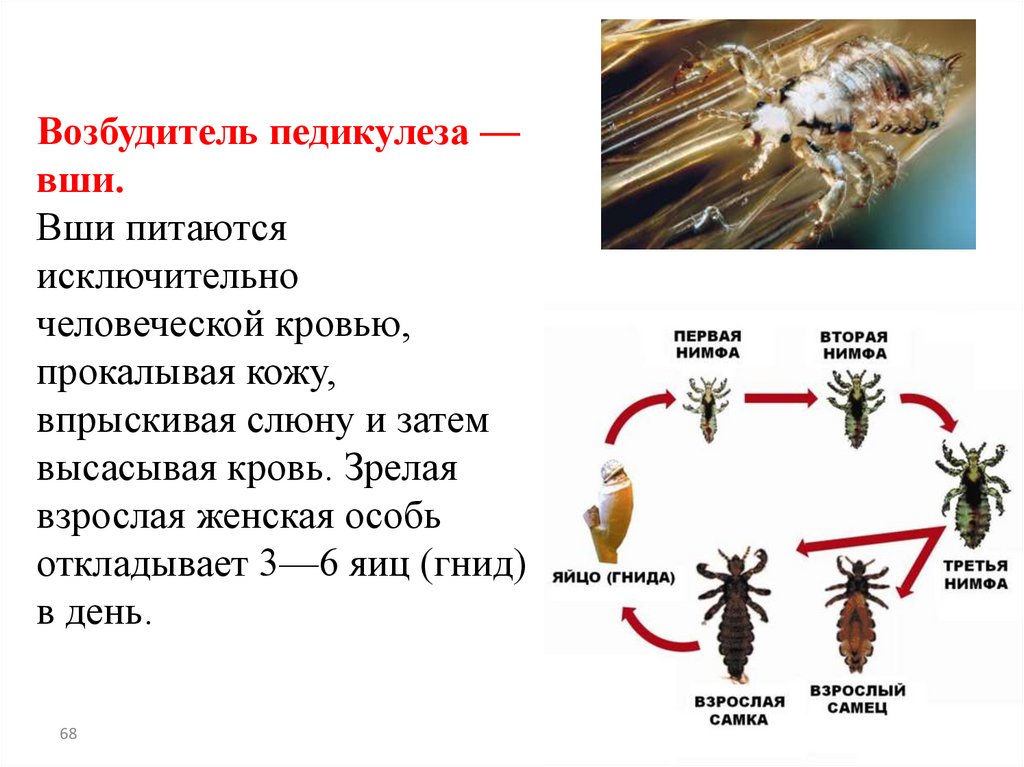
Возбудитель педикулеза —вши.
Вши питаются
исключительно
человеческой кровью,
прокалывая кожу,
впрыскивая слюну и затем
высасывая кровь. Зрелая
взрослая женская особь
откладывает 3—6 яиц (гнид)
в день.
68
69.
Гниды имеют длину 0,8 мм, белую окраску икажутся присоединёнными к основанию волос.
Они выводятся через 8—10 дней и достигают
зрелости через 8—18 дней.
69
70.
Взрослая вошь живёт 9—10 дней. Гнидымогут 3 недели жить вне организма хозяина.
Широкому
распространению
заражения
способствуют скученность и отсутствие условий
для соблюдения личной гигиены
70
71.
Источники заражения• Головные и платяные вши передаются при непосредственном
контакте (либо через одежду, бельё, предметы обихода, расчёски
и т. п.).
• Лобковая вошь (площица), как правило, передаётся половым
путём, но возможна также передача через вещи (постельное
бельё, одежда и т. д.).
• Платяные вши располагаются в складках одежды, поражают
человека в местах соприкосновения одежды с участками тела
(участки между лопатками, шею, поясницу). В основном
платяной педикулез распространен среди людей с плохими
условиями жизни и гигиены.
Невозможно заразиться вшами от
животных, так как эти паразиты
видоспецифичны, то есть
человеческие вши могут жить
71
только
на человеке
72.
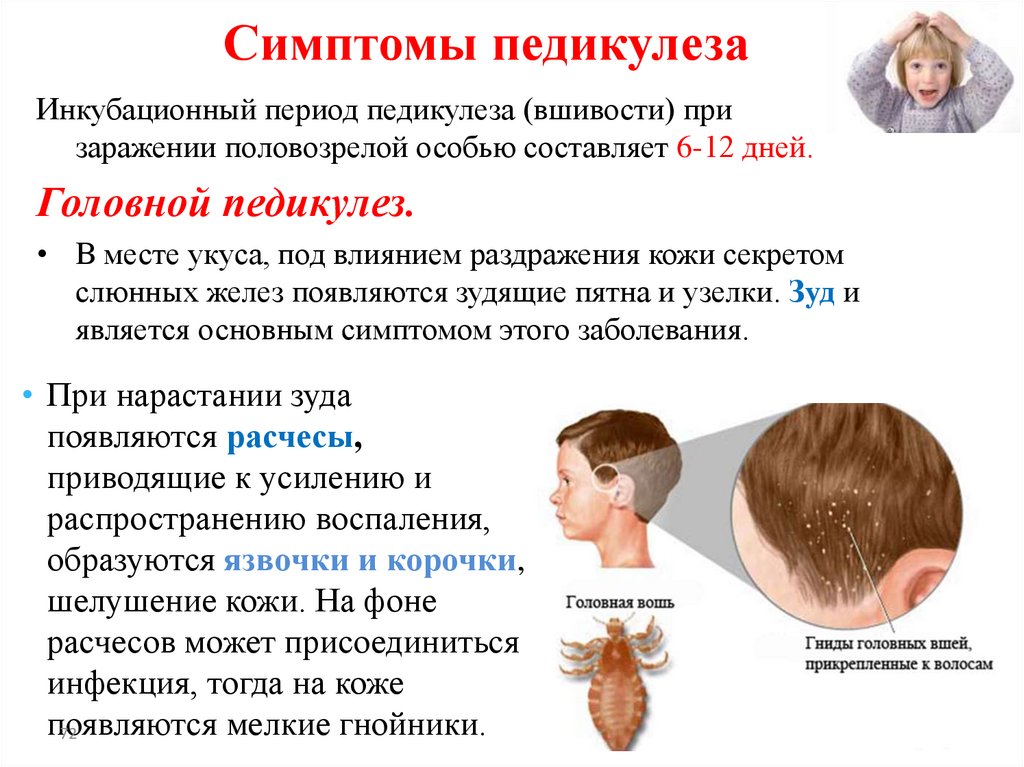
Симптомы педикулезаИнкубационный период педикулеза (вшивости) при
заражении половозрелой особью составляет 6-12 дней.
Головной педикулез.
• В месте укуса, под влиянием раздражения кожи секретом
слюнных желез появляются зудящие пятна и узелки. Зуд и
является основным симптомом этого заболевания.
• При нарастании зуда
появляются расчесы,
приводящие к усилению и
распространению воспаления,
образуются язвочки и корочки,
шелушение кожи. На фоне
расчесов может присоединиться
инфекция, тогда на коже
появляются
мелкие гнойники.
72
73.
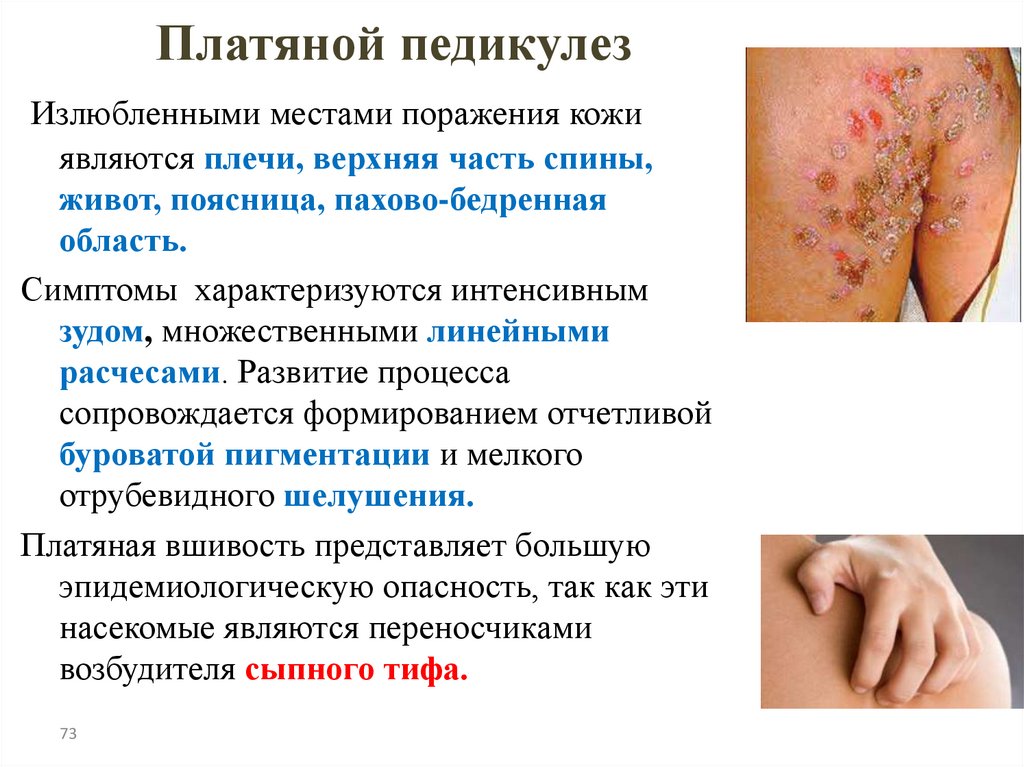
Платяной педикулезИзлюбленными местами поражения кожи
являются плечи, верхняя часть спины,
живот, поясница, пахово-бедренная
область.
Симптомы характеризуются интенсивным
зудом, множественными линейными
расчесами. Развитие процесса
сопровождается формированием отчетливой
буроватой пигментации и мелкого
отрубевидного шелушения.
Платяная вшивость представляет большую
эпидемиологическую опасность, так как эти
насекомые являются переносчиками
возбудителя сыпного тифа.
73
74.
Лобковая вшивость (фтириаз)Локализуются на коже лобка и пограничной с ним области бедер
и живота, распространяются на кожу груди, подмышечных впадин,
область бровей и ресниц. На месте укусов насекомых образуются
круглые бледно-синие или бледно-серые пятна, не исчезающие при
надавливании. У лиц с выраженным оволосением кожи ло6ковые
вши могут быть на всем кожном покрове.
Площицы малоподвижны, прикрепляются к коже и основаниям
волоса. В случае поражения ресниц возникает отек и воспаление век
(паразитарный блефарит).
74
75.
Диагностика педикулезаКлиническая диагностика педикулеза
(вшивости) основана на сборе
анамнеза (жалобы больного на зуд) и
тщательном осмотре пациента.
Для выявления педикулеза
необходимо обнаружить вшей или
живых гнид.
При педикулезе можно использовать
флуоресцентный метод под лампой
Вуда. При данном методе
диагностике живые гниды
флюоресцируют белого (или
голубого) цвета, пустые
гниды
серого цвета.
75
76.
Вопросы для самоконтроля1. Что такое пиодермии?
2. Какие причины приводят к пиодермиям?
3. Назовите классификацию пиодермий.
4. Назовите особенности стафилодермии.
5. Назовите особенности стрептодермии.
6. Назовите диагностические критерии
педикулеза.
7. Назовите методы диагностики чесотки.
77.
Остались вопросы.Доработаю дома !
77
78.
Домашнее заданиеСамостоятельно изучить тему: «Венерические болезни. Гонорея»
• Основные источники:
• 1. Вязьмитина, А.В. Сестринский уход в
дерматовенерологии: учеб. пособие. А.В. Вязьмитина,
Н.Н. Владимиров.- 2-е изд.–Ростов н/Д: Феникс, 2017.–
167с. (не переиздавался).
• 2. Стуканова Н.П. Дерматовенерология: учебник.- М.:
КНОРУС, 2017- 256с. (не переиздавался).
• Интернет источники:
• 1. http://kingmed.info/
• 2.https://meduniver.com/#vse_razdeli
• 3.http://www.stmedcollege.ru/elektronnye-obrazovatelnyjresursy








































 medicine
medicine