Similar presentations:
Обучение проведению диагностики заболеваний у пациентов. Лекция №6
1.
Волжский филиалГАПОУ «Волгоградский медицинский колледж»
ПМ.01 Диагностическая деятельность
Раздел 1. ПМ.01 Обучение проведению диагностики заболеваний у пациентов
Терапевтического профиля
МДК 01.01 Пропедевтика клинических дисциплин
Часть 1. Пропедевтика внутренних болезней
Специальность: Лечебное дело
Тема 1.1.5.
Туберкулез. Диагностика
туберкулеза легких и
внелегочных локализаций
(часть 1)
Преподаватель:
Василенко Н.Г.
2023 год
2.
Фтизиатри́я (от др.-греч. φθίσις —чахотка + ἰᾱτρεία — лечение),
или фтизиоло́гия — раздел клинической
медицины, изучающий причины возникновения,
закономерности распространения и механизмы
развития туберкулёза, вызываемые им
патологические процессы в организме человека
и методы его профилактики, диагностики,
лечения, реабилитации больных туберкулёзом.
Специалист - фтизиатр
3.
Противотуберкулезная служба России:База - Научно-исследовательские институты, которые проводят научные
разработки по основным направлениям фтизиатрии.
Подготовка специалистов -Квалифицированные кадры фтизиатров готовят
специализированные кафедры медицинских университетов и академий.
Ключевым звеном противотуберкулезной службы в России является
противотуберкулезный диспансер.
Противотуберкулезный диспансер является самостоятельным юридическим
лицом, имеющим лицензию государственного учреждения на право
медицинской деятельности, а также является специализированным
учреждением здравоохранения, организующим и осуществляющим
противотуберкулезную помощь населению на прикрепленной территории.
По административной подчиненности противотуберкулезные диспансеры
подразделяются на республиканские, краевые, окружные, областные,
городские, районные.
4.
Противотуберкулезные диспансеры организуют свою работупо участковому и диспансерному принципу.
На противотуберкулезные диспансеры
возлагаются следующие основные задачи:
1. организация и проведение мероприятий по
профилактике туберкулеза;
2. организация и проведение
3. мероприятий по выявлению туберкулеза;
4. лечение туберкулеза;
5. диспансерное наблюдение за состоящими на
учете контингентами.
5.
Туберкулез (от лат. - tuberculum - бугорок) - этохроническое инфекционное гранулематозное
заболевание, вызываемое микобактериями туберкулеза
(МБТ) с определенными закономерными фазами
развития.
В 90-95% случаев туберкулезные изменения
локализуются в органах дыхания. Но туберкулез может
поражать все органы и системы человека
(периферические лимфоузлы, кожу, глаза,
костносуставную, мочеполовую, нервную системы,
желудочно-кишечный тракт и др. органы).
6.
Для всех локализаций туберкулеза характерны общиепризнаки:
-хроническое течение;
-склонность к возникновению латентных форм;
-полиморфизм клинических проявлений;
-относительность иммунитета;
-тенденция к внутриклеточному расположению возбудителя;
-периодические рецидивы болезни;
- выраженное влияние на течение болезни внешней среды.
7.
Важной особенностью туберкулезнойинфекции является неразрывная связь с
социальными условиями: материальным и
культурным уровнем жизни людей,
плотностью населения, жилищными
условиями, процессами миграции,
состоянием здравоохранения, экологии и др.
Туберкулез это одновременно и
инфекционное и социальное заболевание.
8.
Факторы риска развития туберкулеза:1. Социальные группы риска: наркоманы, бомжи, заключенные
или отбывшие заключение, ВИЧ-инфицированные, хронические алкоголики,
безработные
2. Медицинские группы риска: и больных с хроническими воспалительными
заболеваниями легких, с повторными атипичными пневмониями, с
многократно повторяющимися заболеваниями верхних дыхательных путей,
перенесших экссудативный плеврит, с профессиональными заболеваниями
легких, язвенной болезнью желудка и двенадцатиперстной кишки, с
оперированным желудком, сахарным диабетом или страдающих
хронической недостаточностью надпочечников, лечащихся длительно
гормональными препаратами, излеченных и снятых с учета после
перенесенного туберкулеза.
3. Эпидемиологические группы риска - к ним относятся лица,
проживающие вместе с больными открытой формой туберкулеза (контакты),
впервые инфицированные дети и подростки МБТ (виражные),
излеченные от туберкулеза с большими остаточными посттуберкулезными
изменениями, с гиперергическими туберкулиновыми пробами.
9.
Особенности туберкулеза:1. Первая встреча человека с МБТ заканчивается, как
правило, благополучно, без развития заболевания.
Патологические изменения, как правило, ограничиваются
небольшими поражениями во внутригрудных лимфатических
узлах без дальнейшего распространения.
Однако проникшие в организм МБТ в течение многих лет (а
иногда всей жизни человека) остаются жизнеспособными, но
не размножаются (персистируют). А заболевание может
развиться под влиянием неблагоприятных факторов спустя
много лет.
Таким образом, человек может оставаться инфицированным
микобактериями туберкулеза, будучи практически здоровым
всю жизнь. С повышением возраста среди населения
увеличивается число инфицированных туберкулезом людей.
10.
2. В то же время клинические признаки туберкулезамногообразны и неопределенны, а у 10-15% больных вовсе
отсутствуют, что затрудняет своевременное
распознавание болезни. Вследствие этого больной может
распространять инфекцию задолго до того, как у него самого
распознают заболевание. Путем расчетов установлено, что в
настоящее время невыявленный больной заразной формой
туберкулеза за 1 год может заразить 10-12
неинфицированных людей.
Инфицированность населения увеличивается с
возрастом, у людей к 40 годам инфицированность
достигает 80-90%.
Установлено, что в настоящее время более трети
человечества инфицированы МБТ.
11.
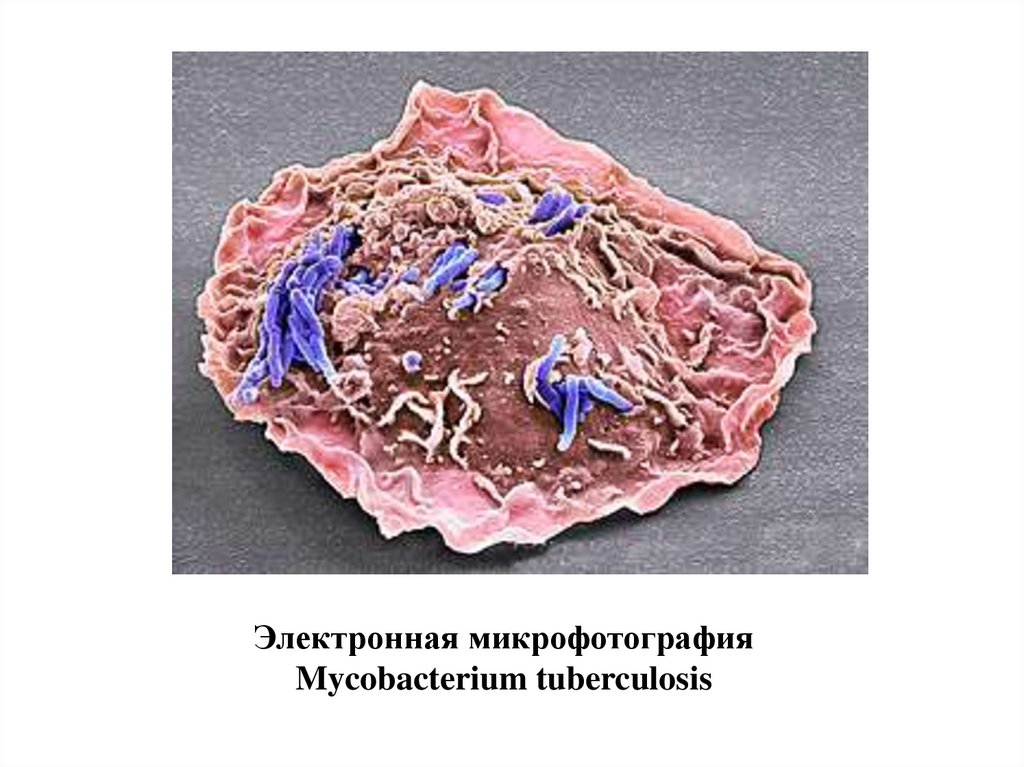
Возбудитель туберкулеза,открытый в 1882 году немецким ученым Робертом
Кохом, принято называть в его честь бактерией Коха
(БК) или микобактерией туберкулеза (МБТ) (mykesгриб).
Возбудитель туберкулеза относится к обширной
группе грибков, рода микобактерий, семейства
актиномицетов (лучистых грибков; асtis-луч).
Типы возбудителя туберкулеза:
1) человеческих тип (typus humanus) - высокопатогенный для человека,
к нему же высокочувствительны морские свинки;
2) бычий тип (typus bovis) - возбудитель туберкулеза у крупного
рогатого скота (патогенный также для кроликов);
3) птичий тип (typus avium) - вызывает туберкулез у птиц и белых
мышей;
4) мышиный тип (typus microti) - возбудитель туберкулеза у полевых
мышей.
12.
Электронная микрофотографияMycobacterium tuberculosis
13.
Основным источником заражения является человек,страдающий туберкулезом легких и выделяющий МБТ
при кашле, чиханье, с капельками слюны при
разговоре. Больные внелегочными формами
туберкулеза (туберкулез почек, мочевыводящих путей,
свищевые формы туберкулеза костей и суставов,
периферических лимфатических узлов и др.) также
считаются опасными, так как могут выделять МБТ с
мочой, отделяемым из свищей.
Вторым по значимости источником инфекции
является больной туберкулезом крупный рогатый скот.
Реже источниками могут быть куры, свиньи, овцы,
верблюды, кошки, собаки.
14.
Заражение туберкулезом человека может произойтинесколькими путями.
Различают четыре пути заражения:
1) аэрогенный; (95-97%)
2) алиментарный;
3) контактный;
4) внутриутробный.
Для инфицирования и развития заболевания туберкулезом в
дальнейшем имеет большое значение полученная доза МБТ, а также
характер и продолжительность контакта с больным туберкулезом.
По характеру контакты различают:
- семейный (постельный); .
- бытовой;
- производственный.
По продолжительности:
- постоянный;
- периодический;
- однократный.
15.
BK + (МБТ+)Активная форма туберкулеза
Пациента – активный бактериовыделитель
BK – (МБТ-)
Неактивная форма туберкулеза
Пациент не выделяет возбудителя
в окружающую среду
16.
Патогенез (туберкулез легких)Туберкулёз начинается с воспалительной реакции неспецифического
характера.
1. На месте внедрения МБТ наблюдается повреждение ткани (альтерация)
и экссудация. Нарушается микроциркуляция, повышается
проницаемость сосудистых стенок, и выходят в ткани форменные
элементы. Так происходит формирование очага различного размера и
образование бугорка – гранулемы, в которой скапливаются
эпителиоидные клетки и гигантские клетки Пирогова – Лангганса.
2. Через 1-1,5 месяца появляются специфические для туберкулёза бугорки
с некрозом в центре. Затем бугорки сливаются в крупные очаги, из
которых формируются пневмонические фокусы с участками казеоза –
инфильтраты.
3. Воспаление может распространяться и переходить на бронхи. Затем
казеоз расплавляется, образуя распад (каверна), который является
источником поступления МБТ в другие органы.
4. Заживление туберкулёзного очага сопровождается рассасыванием
экссудата, уплотнением казеоза и формированием соединительнотканной капсулы, с возможным кальцинированием.
17.
Принято различать два периода в развитиитуберкулезной инфекции:
I период - первичной туберкулезной инфекции:
1. Доаллергическая (антеаллергическая, «латентного
микробизма») стадия.
2. Аллергическая стадия (возможна туберкулезная
интоксикация).
3. Морфологическая (анатомическая, локальная) стадия
(первичныйтуберкулезный комплекс, туберкулез
внутригрудных лимфатических узлов).
II период - вторичной туберкулезной инфекции
(клинические формы вторичного туберкулеза).
18.
ПЕРВИЧНЫЙ ТУБЕРКУЛЁЗ.Возникает при заражении МБТ ранее неинфицированных людей
и характеризуется поражением лимфоузлов, лимфогематогенной
диссеминацией и высокой реактивностью организма к возбудителю
заболевания. В основном поражаются дети и подростки.
В зависимости от количества впервые
попавших микробов, их вирулентности, длительности контакта,
реактивности макроорганизма и условий его жизни первичный туберкулез
может протекать в разных клинических вариантах:
- может наступить только инфицирование («вираж» туберкулиновой
пробы) без клинических проявлений и человек остается практически
здоровым;
- туберкулезной интоксикации;
- первичного туберкулезного комплекса;
- туберкулеза внутригрудных лимфатических узлов;
- других форм (туберкулезный плеврит, полисерозит, внеторакальный
туберкулез).
19.
Ранняя туберкулёзная интоксикация.Клиника: ребёнок становится вялым, малоподвижным, капризным,
раздражительным, понижается аппетит, быстро утомляется.
Прекращается нарастание массы тела, повышается температура тела
до 37,1 – 37,5. Симптомы интоксикации. Заболевание выявляется по виражу.
Объективно: увеличение периферических лимфоузлов в шейной,
подчелюстной и подмышечной группах; при пальпации л/узлы
безболезненные, мягко-эластичные; увеличение печени и селезенки.
Печень мягкая, эластичная, безболезненная.
Диагностика:
•Биопсия лимфоузлов – наличие лимфоидных и эпителиоидно–клеточных
•бугорков, характерных для специфического воспаления.
•Клинический анализ крови – эозинофилия, лимфопения, повышение СОЭ.
•Вираж при реакции Манту.
20.
Хроническая туберкулёзная интоксикация.Это туберкулёзный процесс, развивающийся спустя 1 – 2 года от
момента первичного заражения. Характерна для детей более старшего возраста
Клиника: ребёнок отстаёт в физическом и умственном развитии,
понижается масса тела, симптомы интоксикации выражены слабо.
Объективно: кожа бледная со сниженным тургором тканей.
Периферические лимфоузлы пальпируются во всех группах:
они множественные, плотные «камешки», спаянные между собой и
с окружающими тканями, безболезненные. Печень немного увеличена,
безболезненна, имеет острый край.
Диагностика:
•Положительные туберкулиновые пробы в течение нескольких лет
(вираж туберкулиновой пробы был год назад и более).
•Биопсия лимфоузлов.
•Понижение числа Т-лимфоцитов – иммунология.
21.
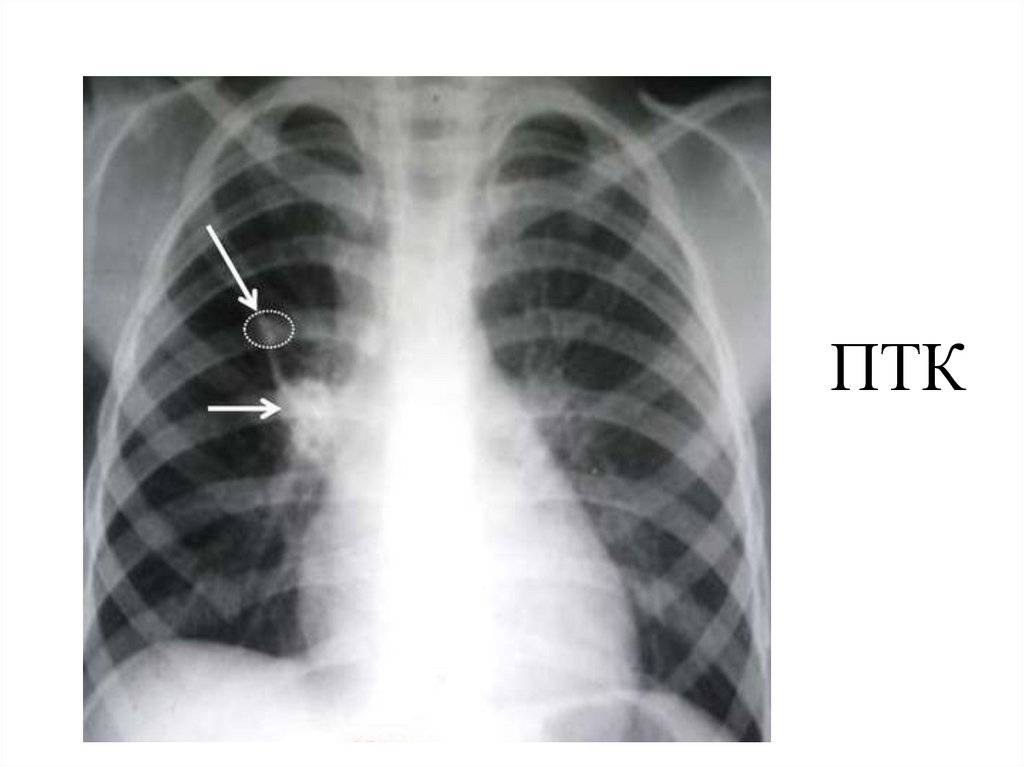
Первичный туберкулёзный комплексВключает в себя: первичный очаг в лёгком, специфический лимфангит,
идущий от данного очага к лимфатическим узлам коня и поражение
регионарных лимфоузлов. Чаще поражается правое лёгкое верхние сегменты.
Клиника:
Повышение температуры тела до фебрильных цифр, симптомы интоксикации
(снижение аппетита, возбудимость и утомляемость повышены), сухой кашель.
Объективно:
Увеличение периферических лимфоузлов до 7 – 10 групп, мягкие,
эластичные, диаметр 2 – 10 мм, чаще на стороне поражения.
В лёгких притупление перкуторного звука в зоне поражения.
Увеличенная печень с острым краем, эластичная, безболезненная.
Аускультативно:
Дыхание ослаблено, влажные хрипы.
Тахикардия, систолический шум на верхушке.
Диагностика:
•Туберкулинодиагностика – гиперергическая реакция.
•Рентген – 3 фазы процесса:
22.
•пневмоническая – затемнение, которое примыкает к корню лёгкого,округлой формы с нечёткими контурами, при лечении рассасывается
через 2 – 3 месяца (благоприятный исход);
•стадия организации и уплотнения – очаг уменьшается, становится
более чётким, видно расширение корня лёгкого (симптом биополярности –
2 поля очагов), данная стадия определяется через 5 – 6 месяцев от
начала заболевания;
•стадия кальцинации или обызвествления в очаге соли извести –
очаг Гона. Определяется через 10 – 12 месяцев от начала заболевания
(при лечении).
•Анализ мокроты – ВК в промывных водах бронхов или желудка.
•Клинический анализ крови: повышение СОЭ (20 – 30 мм/ч),
лейкоцитоз 8-15*109/л.
Исходы ПТК:
•Благоприятный: рассасывание, очаг Гона, туберкулома (уплотнение).
•Неблагоприятный: вовлечение в процесс бронха, плевры (плеврит),
первичная каверна, распространение туберкулёза гематогенно или
лимфогенно, ателектаз.
23.
ПТК24.
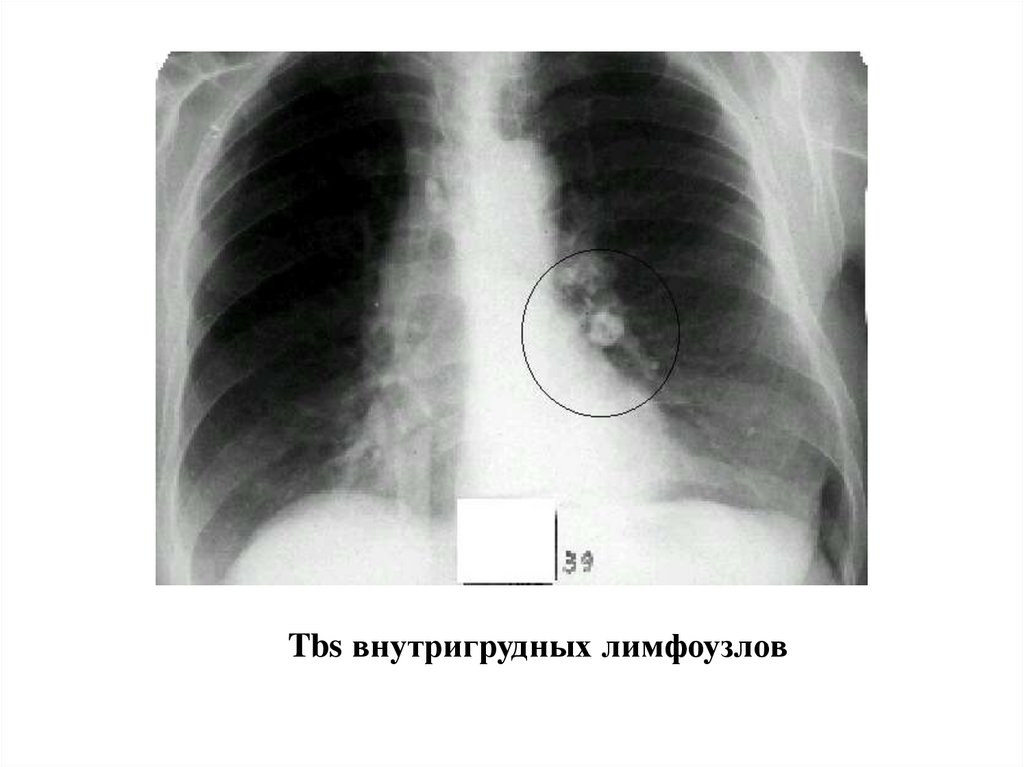
Туберкулёзный бронхоаденит(туберкулёз внутригрудных лимфоузлов)
Происходит поражение внутригрудных лимфоузлов без поражения
лёгких и других органов. Различают следующие внутригрудные
лимфоузлы: паратрахеальные, трахеобронхиальные, бифуркационные,
бронхопульмональные.
Клиника:
Возможно, острое начало с высокой температурой, явлениями
интоксикации (в основном у детей младшего возраста).
У детей старшего возраста начало заболевания постепенное, незаметное.
При сдавлении увеличенными лимфоузлами бронхов наблюдается сухой
битональный кашель (как при коклюше), затем появляется мокрота.
Объективно:
Притупление перкуторного тона в зоне поражения, дыхание ослаблено
(только у детей до 12 лет). Выслушиваются сухие хрипы.
При благоприятном течении через 1-2 месяца нормализуется температура
тела, уменьшаются симптомы интоксикации.
К 3-4 месяцу отмечается рассасывание воспалительных изменений.
К 8-10-12 месяцам, если не наступило полного рассасывания,
наблюдается кальцинация в лимфоузлах.
25.
Диагностика:•Туберкулинодиагностика – вираж или гиперергическая реакция.
•Rg – деформация лёгочного рисунка, нарушение структуры корня лёгкого,
его расширение. Лимфоузлы увеличены с перифокальным воспалением,
нечётким контуром. При туморозной форме – картина опухоли –
затемнение с чёткими границами. В фазе уплотнения – проявляется
фиброз и отмечается смещение средостения в пораженную сторону.
•Клинический анализ крови: повышение СОЭ, лейкоцитоз, лимфопения.
•Анализ мокроты на ВК.
Исходы туберкулёзного бронхоаденита:
•Благоприятный исход: рассасывание, кальцинация.
•Неблагоприятный исход (осложнённый):
- диссеминация – при прорыве казеозных масс в кровь (гематогенное
распространение); возможно развитие сепсиса.
- сдавление бронха – гиповентиляция легочного сегмента: бронхоэктазы;
ателектаз бронхолёгочного сегмента; обструктивный бронхит.
- бронхогенное обсеменение лёгкого при прорыве казеозных масс в бронх.
- вовлечение в процесс плевры – плеврит.
26.
Tbs внутригрудных лимфоузлов27.
Вторичный туберкулезВторичный туберкулёз развивается в организме,
ранее встречавшемся с инфекцией.
Формы вторичного туберкулеза:
1. Очаговый туберкулез
Самая малая форма туберкулёза, при которой в лёгких
развиваются небольшие ограниченные воспалительные
процессы (d до 10 мм и занимающие не более 1-2 сегментов)
и характеризуются малосимптомным течением.
2. Инфильтративный туберкулез
Наиболее распространенная форма туберкулёза.
Инфильтративный туберкулёз представляет собой
воспалительные инфильтраты размером более 10 мм и
занимающие более 2 сегментов, склонные к острому течению
и быстрому прогрессированию.
Встречается в основном у лиц молодого возраста.
28.
29.
3. Диссеминированный туберкулезОстрый диссеминированный туберкулёз.
Всегда вследствии гематогенного распространения. Поражаются лёгкие,
мозговые оболочки, почки, печень, селезенка, кости и другие органы.
Начинается остро, с высокой температуры. Слабость, адинамия, головная
боль, одышка, тахикардия, цианоз, сухой кашель. Возможно нарушение
сознания.
В лёгких формируются мелкие, d 1-2 мм очаги (просяное зерно –
милиарный) – поражение тотальное.
Хронический дессиминированный туберкулез
Чаще гематогенного и лимфогенного распространения. Больные
жалуются на слабость, утомляемость, понижение работоспособности,
раздражительность, понижение аппетита, периодическое повышение
температуры. Возможно лёгочное кровохарканье или кровотечение.
Покашливание, постепенно развивается одышка.
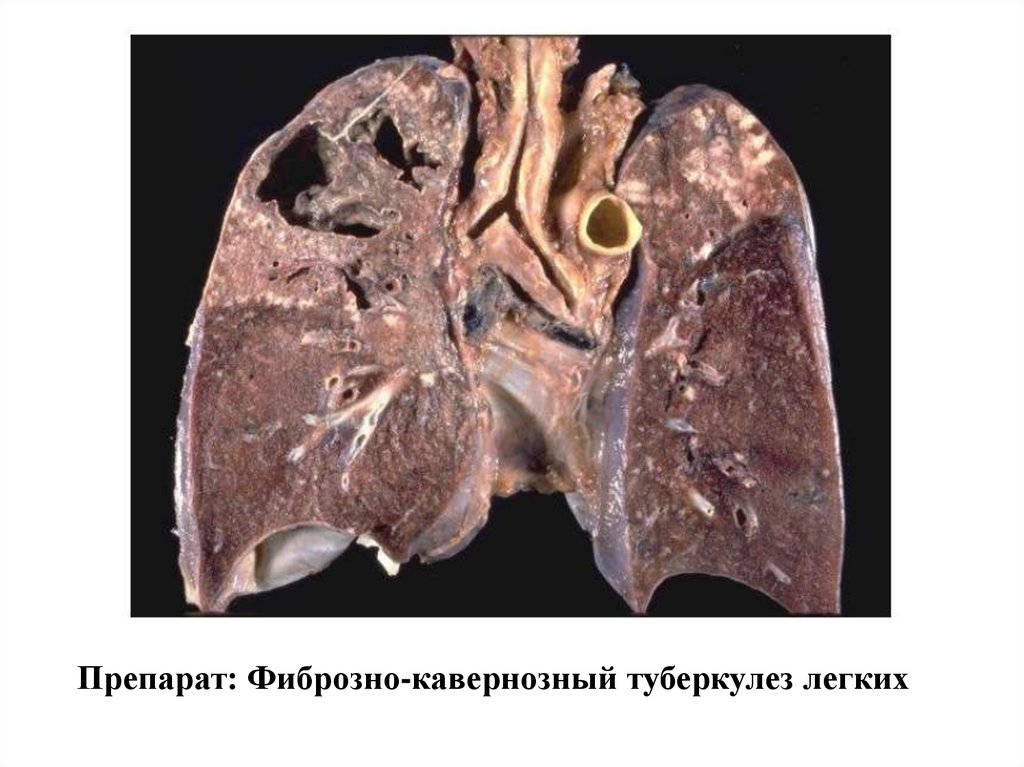
4. Фиброзно-кавернозный туберкулез
Это хронический деструктивный процесс, с наличием выраженного
фиброза в капсуле каверны и в лёгочной ткани, а также множественных
очагов бронхогенного обсеменения. Эта форма является исходом других
туберкулёзных поражений.
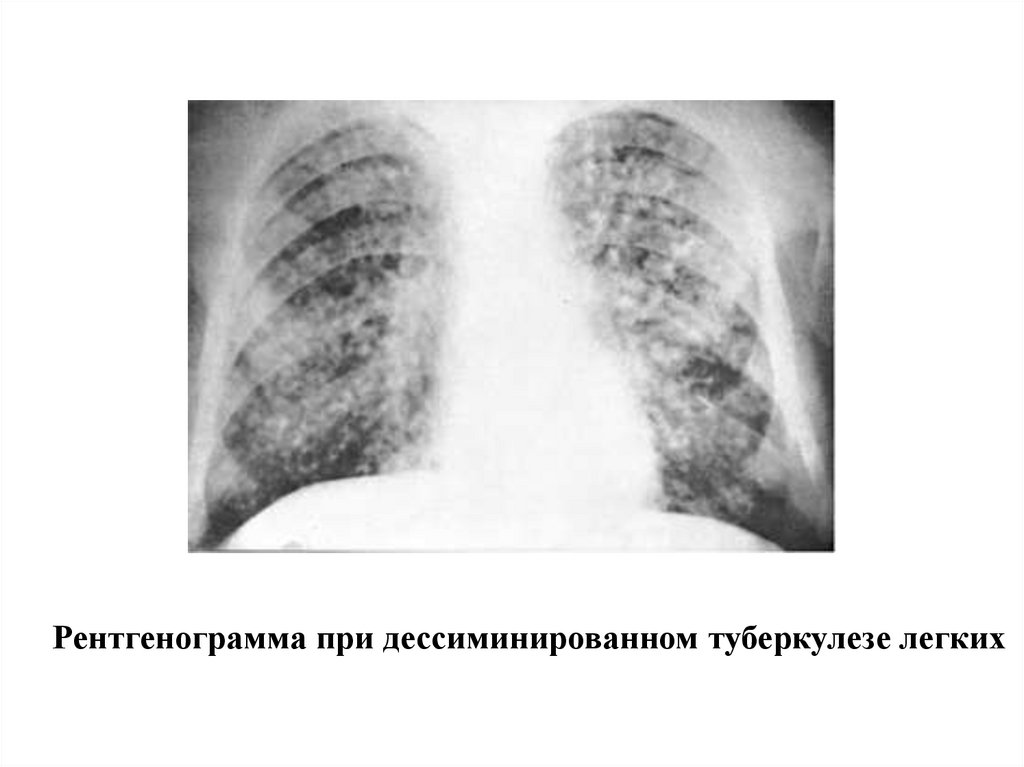
30.
Рентгенограмма при дессиминированном туберкулезе легких31.
Препарат: Фиброзно-кавернозный туберкулез легких32.
Осложнения легочного туберкулеза1. Лёгочное кровохарканье и кровотечение.
Кровохарканье – наличие прожилок крови в мокроте выделяемые при кашле.
Кровотечение – это откашливание чистой крови более 10 мл (малые до
100 мл, средние до 500 мл, профузные более 500мл).
Чаще кровохарканье и кровотечение возникают при инфильтративном и
при фиброзно-каверзном туберкулёзе.
Чаще возникает у мужчин среднего и пожилого возраста.
Начинается с кровохарканья, на фоне хорошего самочувствия.
При кровотечении причиной смерти является аспирационная пневмония,
асфиксия, легочно-сердечная недостаточность.
2. Спонтанный пневмоторакс.
Это довольно частое осложнение туберкулёза.
Поступление воздуха в плевральную полость из легкого. Возникает
у мужчин, как справа, так и слева.
33.
3. Легочно-сердечная недостаточность.Чаще у больных фиброзо-кавернозным туберкулёзом, особенно при
длительном течении болезни. На первых этапах, когда еще нет
выраженных клинических проявлений – считают лёгочное сердце
компенсированным, затем наступает субкомпенсация, потом
декомпенсация, т. е. лёгочно-сердечная недостаточность с одышкой,
нарушением кровообращения, развитием аритмий, гипертензий в МКК.
4. Амилоидоз внутренних органов.
Наиболее часто поражаются почки. Развивается почечная недостаточность,
хроническая уремия.
5. Туберкулёзный плеврит (эмпиема).
При диссеминированном туберкулёзе. Накопление в полости
гнойного экссудата.
6. Казеозная (творожистая) пневмония.
Поражает долю. Состояние ухудшается, высокая температура,
кашель, ржавая мокрота.
34.
Резюме:туберкулез является общим хроническим инфекционным
заболеванием с особым возбудителем и сложным патогенезом,
проявляющимся многообразием клинических форм, различной
клиникой, фазами развития и исходом.
Начальные клинические проявления:
- субфибриллитет
- слабость недомогание, потеря в весе
- сухой кашель
- кровохарканье
- повышенная потливость
Дополнительные методы диагностики:
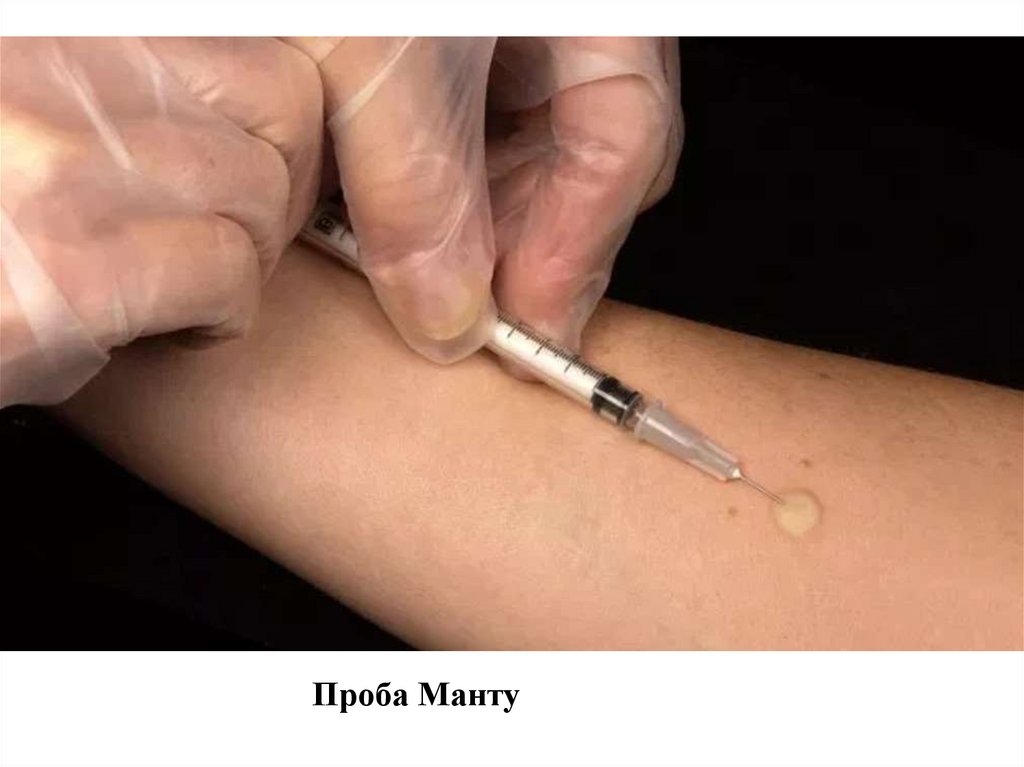
- проба манту
- диаскинтест
- бактериологическое исследование мокроты
- общеклинический анализ крови
- рентгенография органов грудной клетки
-Томография
-МРТ
- бронхоскопия
- исследование функции внешнего дыхания
- иммунологические исследования
35.
Проба Манту36.
37.
ФОРМУЛИРОВКА ДИАГНОЗА• Диссеминированный туберкулез верхних долей
легких, фаза инфильтрации и распада, МБТ+.
[A15.3]
• Фиброзно-кавернозный туберкулез верхней доли
правого легкого, фаза инфильтрации, МБТ−.
Легочное кровотечение, аспирационная пневмония,
амилоидоз почек. [A16.2]
38.
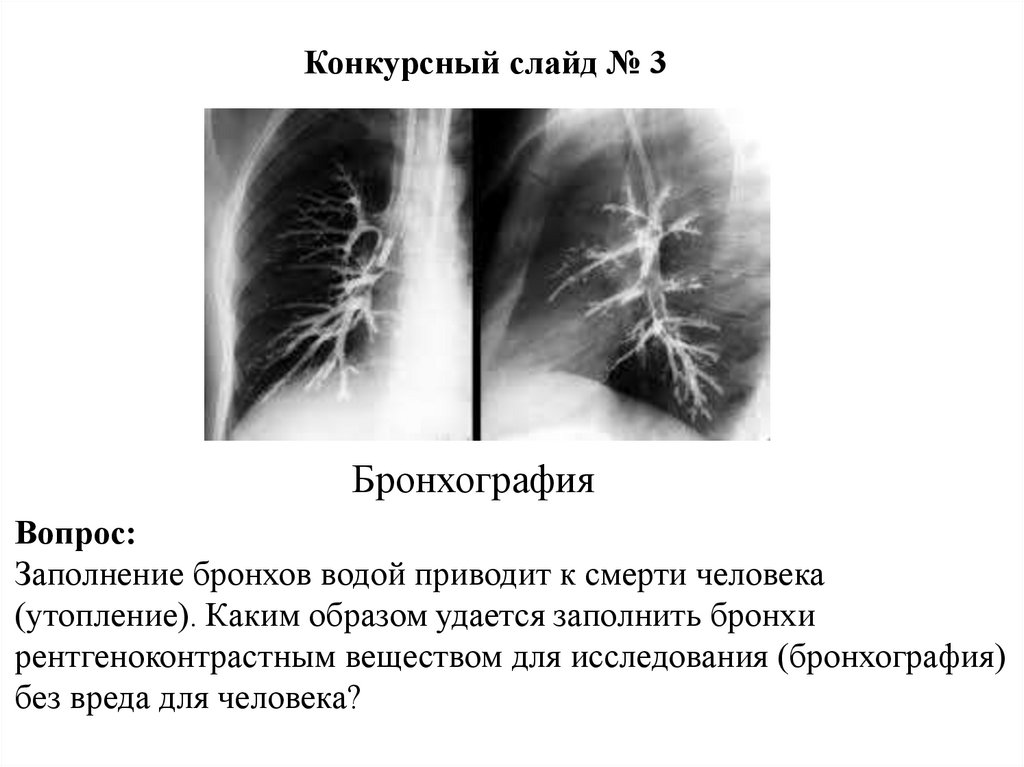
Конкурсный слайд № 3Бронхография
Вопрос:
Заполнение бронхов водой приводит к смерти человека
(утопление). Каким образом удается заполнить бронхи
рентгеноконтрастным веществом для исследования (бронхография)
без вреда для человека?
39.
Домашнее задание:1. Составить структурную схему «Диагностика
туберкулеза»
2. Изучить лекционный материал, написать
краткий конспект.
3. По желанию выполнение конкурсного задания.
4. Составить краткий словарь новых терминов
из лекционного материала.
































 medicine
medicine








