Similar presentations:
Представление о моче как о биологической жидкости и этапах ее клинического лабораторного исследования
1. Лекция № 1. «Представление о моче как о биологической жидкости и этапах ее клинического лабораторного исследования». Цель:
получить представление о моче и процессах ее образования, изучить структуруобщеклинического анализа мочи и показатели общего анализа мочи в норме.
1.
2.
Анализ мочи в клинической практике, представление о моче как о биологической жидкости.
3.
4.
Образование мочи.
Этапы исследования клинического анализа мочи.
Структура клинического анализа мочи: физические свойства, физико-химические и биохимические
свойства, микроскопические свойства.
5.
Нормальные показатели клинического анализа мочи здорового взрослого человека.
2.
Образование мочи.Моча (биологическая жидкость) образуется в почках из плазмы крови. Ежеминутно
через почки проходит ¼ объема крови, выбрасываемой сердцем.
Основной структурно-функциональной единицей почки, обеспечивающей
образование мочи, является нефрон.
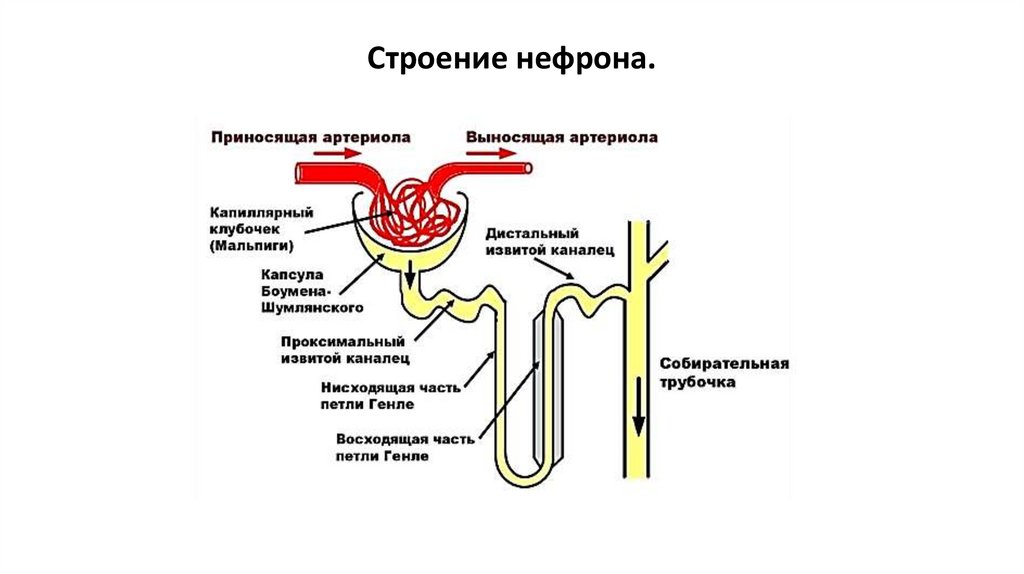
Нефрон состоит из нескольких последовательно соединенных отделов,
располагающихся в корковом и мозговом веществе почек: сосудистого клубочка,
главного или проксимального отдела канальца, тонкого нисходящего отдела петли
Генле, дистального отдела канальца.
3. Строение нефрона.
4.
Механизм мочеобразования складывается из трех основныхпроцессов:
Клубочковой фильтрации из плазмы крови воды и низкомолекулярных
компонентов с образованием первичной мочи;
Канальцевой реабсорбции (обратного всасывания в кровь) воды и необходимых
для организма веществ из первичной мочи;
Канальцевой секреции ионов, органических веществ эндогенной и экзогенной
природы.
Канальцевая секреция – активный транспорт в мочу веществ, содержащихся в крови
или образуемых в самих клетках канальцевого эпителия, например, аммиака.
Из крови секретируются ионы калия и водорода, органические кислоты и основания
эндогенного происхождения, а также поступившие в организм чужеродные
вещества.
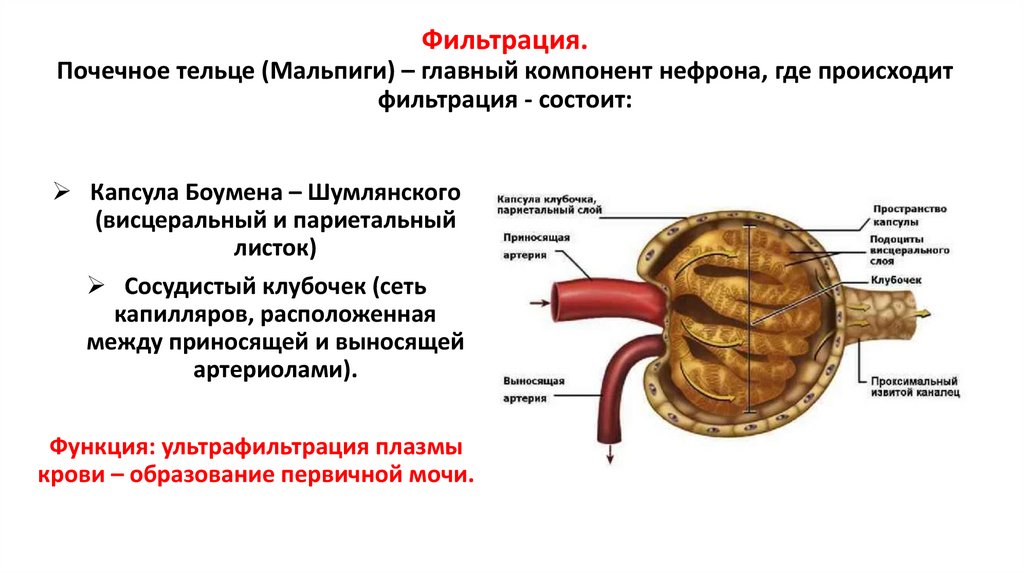
5. Фильтрация. Почечное тельце (Мальпиги) – главный компонент нефрона, где происходит фильтрация - состоит:
Капсула Боумена – Шумлянского(висцеральный и париетальный
листок)
Сосудистый клубочек (сеть
капилляров, расположенная
между приносящей и выносящей
артериолами).
Функция: ультрафильтрация плазмы
крови – образование первичной мочи.
6.
Клубочковая фильтрация – транспорт веществ из плазмы крови в капсулу Боумена –Шумлянского по гидродинамическому градиенту.
В результате образуется безбелковый ультрафильтрат плазмы – первичная моча
(150 – 180 л в сутки).
В норме из плазмы крови вместе с водой фильтруются все низкомолекулярные
вещества, за исключением большей части белков (крупных белковых молекул) и
клеток крови.
Состав ультрафильтрата близок к плазме крови.
7. Канальцевая реабсорбция.
Канальцевая реабсорбция – процесс обратного всасывания воды и веществсодержащейся в просвете канальцев мочи в лимфу и кровь.
Основной смысл реабсорбции состоит в том, чтобы сохранить организму все
жизненно важные вещества в необходимых количествах.
Основная масса молекул реабсорбируется в проксимальном отделе нефрона.
В проксимальном отделе практически полностью абсорбируются аминокислоты,
глюкоза, витамины, белки, микроэлементы, значительное количество ионов натрия,
хлора, гидрокарбоната и др.
Перенос веществ в канальцах может проходить пассивно и активно (первично и
вторично активный транспорт).
Активно реабсорбируются глюкоза, аминокислоты, фосфаты, соли натрия.
Пассивная реабсорбция идет за счет диффузии и осмоса без затраты энергии (вода,
хлориды, мочевина).
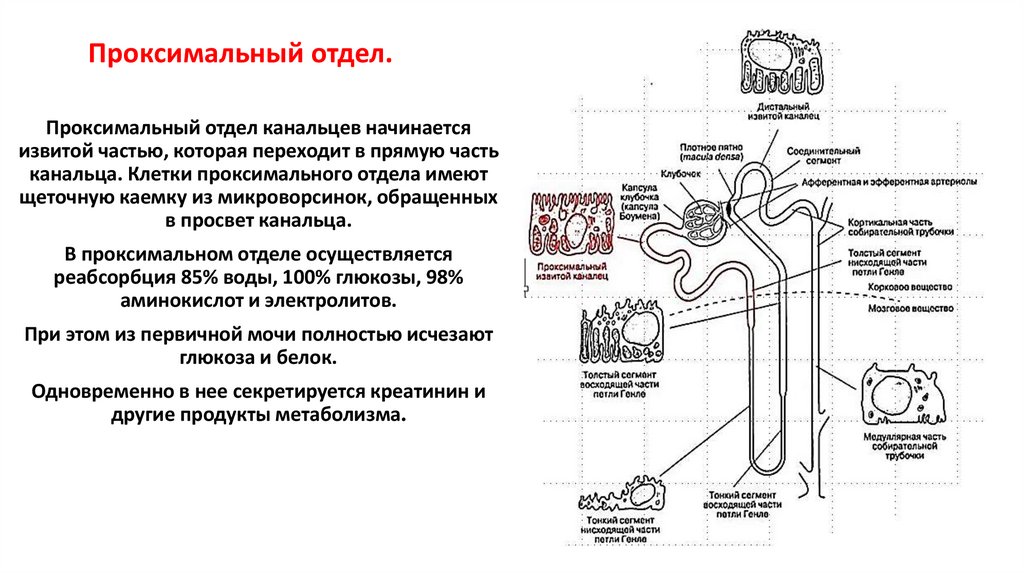
8. Проксимальный отдел.
Проксимальный отдел канальцев начинаетсяизвитой частью, которая переходит в прямую часть
канальца. Клетки проксимального отдела имеют
щеточную каемку из микроворсинок, обращенных
в просвет канальца.
В проксимальном отделе осуществляется
реабсорбция 85% воды, 100% глюкозы, 98%
аминокислот и электролитов.
При этом из первичной мочи полностью исчезают
глюкоза и белок.
Одновременно в нее секретируется креатинин и
другие продукты метаболизма.
9. Способность к реабсорбции.
По способности к реабсорбции все вещества первичной мочи делятся на три группы:1. Пороговые: в норме они реабсорбируются полностью. Это глюкоза,
аминокислоты.
2. Низкопороговые: реабсорбируются частично, например, мочевина.
3. Непороговые: они не реабсорбируются, например, креатинин и сульфаты.
Последние две группы создают осмотическое давление и обеспечивают
канальцевый диурез, т.е. сохранение определенного количества мочи в канальцах.
10.
Проксимальная реабсорбция глюкозы и аминокислот осуществляется с помощьюспециальных переносчиков, которые одновременно связывают и переносят натрий.
При определенной концентрации глюкозы может произойти полная загрузка всех
молекул переносчиков, и глюкоза уже не сможет всасываться обратно в кровь.
Максимальная загрузка молекул канальцевых переносчиков при определенной
концентрации веществ в первичной моче и, соответственно, в крови характеризуется
понятием «максимальный канальцевый транспорт веществ».
Величине максимального канальцевого транспорта соответствует более старое
понятие «почечный порог выведения», то есть та концентрация вещества в крови и в
первичной моче, при которой оно уже не может быть полностью реабсорбировано в
канальцах и появляется в конечной моче.
Вещества, для которых может быть найден порог выведения, называются
пороговыми.
11.
Типичным примером является глюкоза, полностью всасывающаяся из первичноймочи при концентрации в плазме крови ниже 10 ммоль/л и появляющаяся в
конечной моче (полностью не реабсорбируется) при содержании в крови выше 10
ммоль/л.
То есть для глюкозы порогом выведения является концентрация 10 ммоль/л.
12.
Вещества, которые в канальцах не реабсорбируются (инулин, маннитол) илиреабсорбируются мало и выделяются пропорционально накоплению в крови
(мочевина, сульфаты и др.), называют непороговыми или низкопороговыми
соответственно.
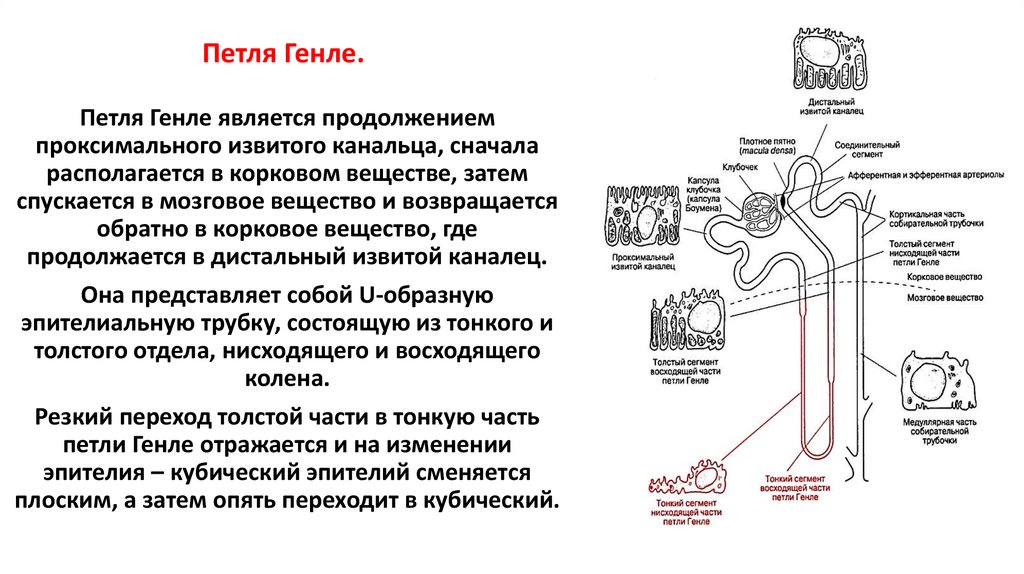
13. Петля Генле.
Петля Генле является продолжениемпроксимального извитого канальца, сначала
располагается в корковом веществе, затем
спускается в мозговое вещество и возвращается
обратно в корковое вещество, где
продолжается в дистальный извитой каналец.
Она представляет собой U-образную
эпителиальную трубку, состоящую из тонкого и
толстого отдела, нисходящего и восходящего
колена.
Резкий переход толстой части в тонкую часть
петли Генле отражается и на изменении
эпителия – кубический эпителий сменяется
плоским, а затем опять переходит в кубический.
14. Функции петли Генле.
Нисходящая часть – это начальная часть петли Генле, которая пассивно поддерживаетградиент. Из толстого отдела нисходящей части в тонкий отдел поступает
изотонический фильтрат (первичная моча).
Нисходящая часть проницаема для воды и непроницаема для ионов натрия.
По мере продвижения фильтрата по нисходящей части петли Генле вода уходит по
осмотическому градиенту концентрации в интерстициальное пространство.
Фильтрат становится более гипертоническим, объем его уменьшается –
концентрирование мочи.
15. Функции петли Генле.
Восходящая часть петли Генле активно участвует в установлении градиента.Восходящая часть непроницаема для воды.
Эпителиальные клетки, выстилающие толстый отдел восходящей части напоминают
клетки дистального отдела извитого канальца.
Они содержат Na⁺/K⁺/Cl¯насос, который непрерывно выталкивает в
интерстициальную жидкость вокруг канальцев эти ионы. Насос увеличивает
концентрацию солей (осмолярность) в интерстиции.
Вода не может проникнуть в интерстиций вместе с солями и растворить их, поскольку
эта часть петли непроницаема для воды.
По мере продвижения фильтрата по направлению к дистальным извитым
канальцам, происходит удаление солей (но не воды) клетками, выстилающими эту
часть, в результате чего фильтрат становится изо- или гипотоническим.
16. Дистальная реабсорбция.
Дистальная реабсорбция ионов и воды по объему значительно меньшепроксимальной, но, существенно меняясь под влиянием регулирующих воздействий,
она определяет состав конечной мочи и способность почки выделять
концентрированную или разбавленную мочу.
В дистальном отделе нефрона активно реабсорбируется натрий.
Анионы хлора всасываются преимущественно пассивно вслед за ионами натрия.
Секреция в мочу ионов водорода эпителием дистальных канальцев связана с
реабсорбцией ионов натрия.
Активно всасываются в этом отделе ионы калия, кальция и фосфаты.
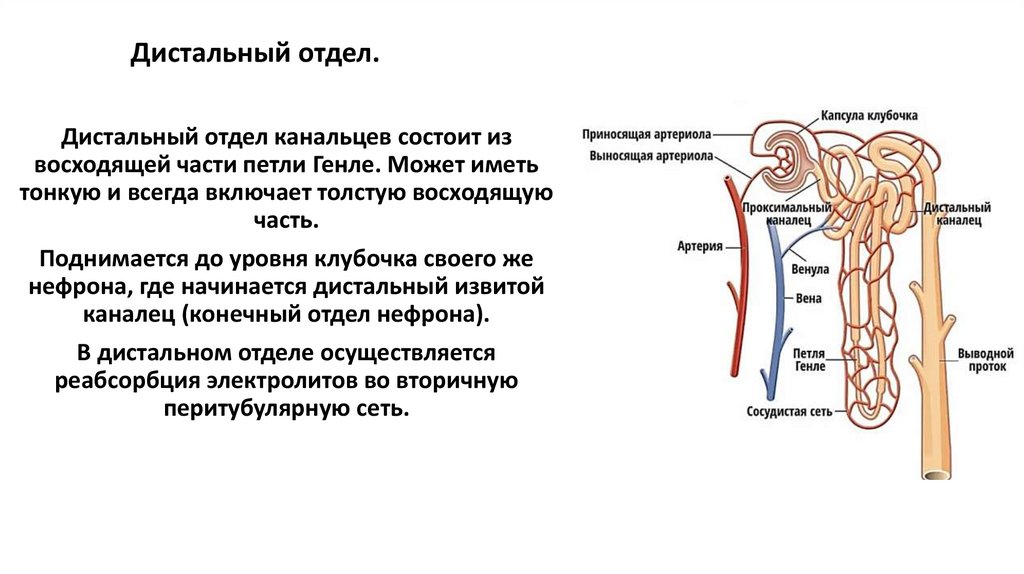
17. Дистальный отдел.
Дистальный отдел канальцев состоит извосходящей части петли Генле. Может иметь
тонкую и всегда включает толстую восходящую
часть.
Поднимается до уровня клубочка своего же
нефрона, где начинается дистальный извитой
каналец (конечный отдел нефрона).
В дистальном отделе осуществляется
реабсорбция электролитов во вторичную
перитубулярную сеть.
18.
Из дистального извитого канальца моча поступает в собирательные трубочки.Собирательные трубочки расположены в корковом веществе. В них поступает
гипотоническая или изотоническая моча, которая далее следует в сосочковые
протоки. Последние проникают в мозговое вещество и открываются на верхушке
сосочка в маленькую чашечку.
В собирательных трубочках происходит заключительный этап образования
гипертонической мочи.
Образуется вторичная моча в среднем 1,5 – 2,0 л/сутки
19. Этапы образования гипертонической мочи:
Предсердный натрийуретический фактор повышает выведение (экскрецию)натрия;
Под действием альдостерона (гормона коркового вещества надпочечников)
происходит реабсорбция натрия и секреция калия;
Под действием гормона задней доли гипофиза – антидиуретического гормона
(АДГ, или вазопрессина) собирательные трубочки становятся проницаемыми для
воды.
В результате здесь происходит пассивная диффузия воды в сторону
гипертонического интерстиция мозгового вещества.
Осмоляльность мочи повышается, она становится гипертонической, объем мочи
уменьшается.
20.
Моча из собирательных трубочек попадает в чашечку и лоханку, а затем помочеточнику – в мочевой пузырь.
Мочеточники имеют собственную активную перистальтику, благодаря которой моча
активно передвигается по небольшим веретенообразным сегментам.
Окончательно сформированная моча накапливается в мочевом пузыре, который
имеет объем около 700 мл, и удаляется по мочеиспускательному каналу.
Процесс мочеиспускания контролируется нервными центрами, расположенными в
поясничном отделе спинного мозга и продолговатом мозге.
21. Общее представление о моче как о биологической жидкости.
Моча – конечный продукт работы почек. Является результатом ультрафильтрациикрови в почечных клубочках, транспортных процессов в паренхиме почки –
канальцевой секреции и канальцевой реабсорбции, процессов концентрации и
разведения мочи, синтеза почкой биологически активных веществ и ее
метаболической функции.
В норме за сутки выделяется около 1500 мл мочи с относительной плотностью 1,015
– 1,017.
Основной компонент мочи – вода, в которой в растворенном состоянии содержатся
конечные продукты обмена (электролиты, микроэлементы, гормоны, витамины,
лекарства, краски) и клеточные элементы, которые присоединяются к моче при ее
образовании и движении по мочевыводящим путям.
22.
Клеточные элементы могут быть представлены в моче лейкоцитами,эритроцитами, эпителием плоским, переходным и почечным, клетками и
комплексами клеток злокачественных новообразований. К этой группе элементов
относятся также слепки почечных канальцев белкового (гиалиновые,
мелкозернистые, восковидные) и клеточного (грубозернистые, эпителиальные,
лейкоцитарные и эритроцитарные) происхождения, получившие название
цилиндров. Все эти элементы получили название «организованный осадок мочи».
К элементам осадка мочи почечного происхождения относятся почечный эпителий
и цилиндры. Являются маркерами почечной патологии.
Растворенные в моче органические и неорганические компоненты при высокой их
концентрации, резком изменении рН, нарушении коллоидной стабильности мочи
или метаболизма могут кристаллизоваться непосредственно в почечных
канальцах, мочевыводящих путях и in vitro, образуя кристаллический или
аморфный осадок, получивший название «неорганизованный осадок мочи».
23. Анализ мочи в клинической практике.
«Зеркало здоровья человека».Один из самых старых методов оценки
состояния пациента в практической
медицине.
Дает информацию:
О состоянии почек и мочевого тракта;
Метаболических нарушениях или
системных не почечных процессах,
например, патологии печени,
гемолитических процессах.
Помогает выявить скрыто
протекающие заболевания: сахарный
диабет, хроническую болезнь почек,
хроническую мочевую инфекцию.
24. Этапы клинического исследования мочи.
Преаналитический этап исследования: долабораторный (сбор, хранение итранспортировка в лабораторию) и лабораторный (оценка доставленного материала
на пригодность к исследованию).
Аналитический этап исследования – выполнение всех необходимых методов
исследования: определение физических свойств мочи; определение всех
необходимых химических, физико-химических и биохимических параметров,
входящих в общеклиническое исследование мочи; определение микроскопических
свойств мочи.
Постаналитический этап – анализ полученных результатов исследования
относительно референтных значений и выдача лабораторного заключения.
25. Преаналитический этап исследования.
Сбор мочи, хранение и транспортировка в лабораторию. В условиях стационара заподготовку пациента и правильный сбор мочи отвечает средний медицинский
персонал отделения.
Правила получения образцов мочи определены методическими рекомендациями
«Взятие и доставка биоматериалов для клинико-лабораторных исследований в
клинико-диагностических лабораториях».
Доставка мочи в лабораторию должна осуществляться не позже 0,5 – 1,5 ч после
выделения. Эти образцы мочи используют для анализа химического и клеточного
состава мочи.
В КДЛ при плановом обследовании пациентов обычно доставляют утреннюю, самую
концентрированную порцию мочи, собранную пациентами после тщательного туалета
наружных половых органов в специальный чистый контейнер с закручивающейся
крышкой.
В лаборатории оценивают доставленную мочу на пригодность к исследованию.
26. Общеклиническое исследование мочи. Аналитический этап исследования.
1. Доставляемый материал описывается с визуальной оценкой его физическихсвойств: объем, цвет, прозрачность и запах.
2. Химический анализ с помощью технологии «сухой химии» и пробирочных
методов. Лаборанты определяют рН мочи, ее относительную плотность,
наличие и количество растворенного белка и глюкозы, присутствие кетонов,
билирубина, уробилина, эритроцитов и продуктов их распада, а также
лейкоцитов и продуктов жизнедеятельности бактерий – нитритов.
3. Микроскопическое исследование осадка мочи.
27. Аналитический этап исследования.
1 этап - определение физических свойств мочи.Для проведения общего анализа мочи с определением химического состава и
микроскопии осадка в лабораторию доставляют, как правило, первую утреннюю
пробу мочи. Ее объем не дает представления о суточном диурезе, она используется
для проведения клинического анализа мочи.
Суточным диурезом называют образование и выделение мочи за 24 часа (общее
количество мочи, выделяемое за сутки).
У здорового взрослого человека суточный диурез варьирует от 750 до 2400 мл,
составляя в среднем 1200 -1500 мл/сутки.
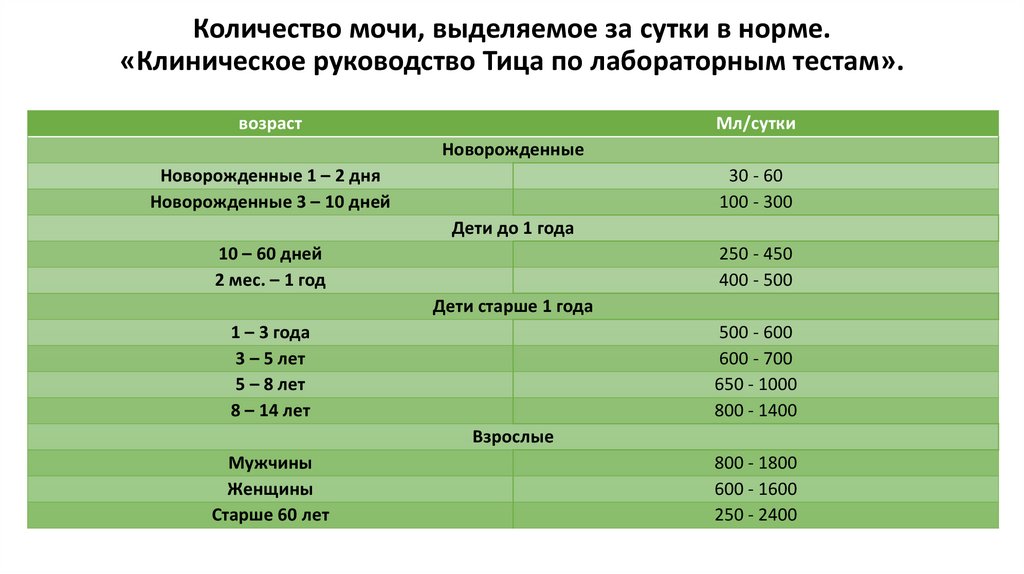
28. Количество мочи, выделяемое за сутки в норме. «Клиническое руководство Тица по лабораторным тестам».
возрастМл/сутки
Новорожденные
Новорожденные 1 – 2 дня
Новорожденные 3 – 10 дней
30 - 60
100 - 300
Дети до 1 года
10 – 60 дней
2 мес. – 1 год
250 - 450
400 - 500
Дети старше 1 года
1 – 3 года
3 – 5 лет
5 – 8 лет
8 – 14 лет
500 - 600
600 - 700
650 - 1000
800 - 1400
Взрослые
Мужчины
Женщины
Старше 60 лет
800 - 1800
600 - 1600
250 - 2400
29. Цвет мочи в норме.
Норма.В норме может меняться от бледно-желтого
до насыщенного янтарного.
Обусловлен присутствием пигмента
урохрома, который образуется в организме с
постоянной скоростью.
При гиперфункции щитовидной железы или
голодании количество выводимого урохрома
возрастает.
Изменение цвета во многом зависит от
объема выводимой мочи, а также от
количества выводимых с мочой соединений
или относительной плотности.
30. Сравнение цвета патологической и нормальной мочи.
Патология - моча цвета пива (слева).Является следствием механической
желтухи, при которой происходит
повышение уровня прямого
билирубина в крови и последующем
его выведением почками, что
придает моче вид пенного темного
пива. Билирубинурия.
Справа для сравнения нормальная
моча соломенно-желтого цвета.
31. Патологический цвет мочи.
Красный цвет грязного оттенка в совокупности с мутностью:Гематурия при остром
гломерулонефрите;
Инфаркт почки;
Шок различного происхождения;
Нарастающая почечная
недостаточность и др.
Моча цвета «мясных
помоев».
32. Прозрачность мочи – отсутствие помутнения.
Моча здорового человека обычно прозрачная.При стоянии в ней образуется облачко слизи – «nubecula».
Патологические образцы могут быть совершенно прозрачными.
Помутнение может быть обусловлено присутствием различных микрочастиц,
способных к светорассеиванию: клеток, солей, слизи, бактерий и липидов.
При визуальном осмотре прозрачность оценивают по шкале «полная - неполная» по
возможности чтения газетного шрифта через пробирку с мочой.
В практической работе в бланке результатов записывают в соответствующей графе:
«прозрачная», «мутноватая» или «мутная» в соответствии с результатом визуальной
оценки.
33. Запах мочи.
В норме моча имеет специфический слабо выраженный запах (обычноне регистрируется в бланке выдачи результатов исследования).
Фруктовый запах (присутствие в моче кетоновых тел) - сахарный диабет,
голодание, причудливые диеты, при рвоте, диарее, при тяжелой физической
нагрузке.
После длительного стояния аммиачный запах обусловлен расщеплением
мочевины до аммиака накопившимися в моче бактериями.
Аммиачный запах в свежей моче при цистите (запах чувствуется при
мочеиспускании).
Зловонный запах при инфекциях мочеполовых путей, обусловленных бактериями
кишечной группы.
Специфические запахи при врожденных нарушениях обмена аминокислот.
34.
После описания физических свойств мочи начинается2 этап аналитического исследования биологического материала - химическое
определение основных показателей клинического анализа: рН, относительной
плотности, общего белка, глюкозы, кетонов, билирубина, уробилиногена, нитритов,
крови (гемоглобина и эритроцитов), лейкоцитов (нейтрофилов).
Для определения этих параметров в современных клинико-диагностических
лабораториях применяются диагностические тест-полоски (метод «сухая химия»),
регистрацию результатов реакций проводят на мочевых анализаторах (метод
отражательной фотометрии).
35. Зоны индикации тест-полосок и определяемый показатель.
Определение рН мочи.Водородный показатель или рН мочи – химический показатель - одна из основных
характеристик, отражающих кислотно-основное состояние крови.
Он показывает, насколько кислой или щелочной является моча человека, насколько
показатель отличается от нормы.
Референсные интервалы для рН мочи не могут быть установлены в связи со
значительными колебаниями его значения в течение суток.
У здоровых людей рН мочи может колебаться в течение суток от 4,8 до 7,6 ед.
В норме в первой утренней пробе мочи, как правило, рН находится в пределах
5 – 6 ед. (слабо кислая).
36. Зоны индикации тест-полосок и определяемый показатель.
Относительная плотность мочи.ОП зависит от количества растворенных частиц и их молекулярной массы. ОП в
норме определяется в основном количеством экскретируемых электролитов и
мочевины.
ОП – позволяет оценить способность почек концентрировать и разводить мочу.
Определение этого показателя заключается в сравнении плотности мочи с
плотностью дистиллированной воды (1,000 г/мл)
В норме у взрослого человека ОП в течение суток может колебаться от 1,005 до
1,025 (иногда до 1,030).
Первые утренние образцы мочи обычно более концентрированные, чем образцы,
полученные в другое время суток.
Обнаружение значений ОП 1,018 и более в первой утренней порции мочи говорит о
достаточной концентрационной функции почек.
37. Зоны индикации тест-полосок и определяемый показатель.
Определение белка.Тест основан на принципе «белковой ошибки индикатора».
Реактивная зона содержит кислый буфер и специальный кислотно – основной индикатор
тетрабромфеноловый синий.
В кислой среде из тетрабромфенолового – синего освобождаются ионы водорода (протоны).
В отсутствии белков протоны остаются около чувствительной зоны, и цвет тест – зоны
диагностической полоски остается без изменения - желтым.
В растворе с белком протоны от индикатора переносятся на белок, в результате недостатка
протонов индикатор меняет цвет с желтого через зеленый до синего.
Референтные значения: в норме у здорового человека в разовой порции мочи белок не
определяется.
Термином «протеинурия» обозначают повышение экскреции белка с мочой, цвет тестовой
зоны диагностической полоски при этом изменяется.
Протеинурии могут быть функциональными и патологическими.
Выявление вида протеинурии, а также степени ее выраженности имеет огромное значение
для диагностики патологии почек.
38. Зоны индикации в тест-полосках и определяемый показатель.
Глюкоза.Определение глюкозы основано на специфической энзиматической реакции с
использованием фермента глюкозооксидазы (ГОД) и пероксидазы (ПОД).
Окисление субстрата D – глюкозы атмосферным кислородом катализируется
ферментом глюкозооксидазой.
При этом образуется перекись водорода, которая в последующей реакции,
катализируемой ферментом пероксидазой, окисляет хромогенную систему с
образованием интенсивно окрашенных продуктов реакции.
Тест высокоспецифичен в отношении D – глюкозы.
В норме глюкоза в случайной порции мочи не обнаруживается.
Глюкозурия – обнаружение глюкозы в моче.
Особое значение тест приобретает при диагностике сахарного диабета, а также
почечной глюкозурии.
39. Зоны индикации в тест-полосках и определяемые показатели.
Кетоновые тела.Кетоновые тела (КТ) – общее название группы соединений, синтезирующихся в печени.
К ним относят: ацетоуксусную, β-гидроксимасляную кислоту и ацетон.
Образование кетоновых тел, или кетогенез, является физиологическим ответом на
голодание.
Тест основан на реакции Легаля.
Диагностическая зона пропитана щелочным буфером и нитропруссидом натрия, который
при низких величинах рН (в щелочной среде) вступает в реакцию с ацетоуксусной кислотой
и ацетоном, вследствие чего образуется комплекс коричневато – красного цвета.
Интенсивность окраски пропорциональна количеству кетонов в исследуемой моче.
В норме кетоновые тела в моче не обнаруживаются.
Кетонурия – обнаружение кетоновых тел в моче – проявление патологии. Особое значение
этот показатель приобретает для оценки тяжести течения сахарного диабета.
40. Зоны индикации в тест-полосках и определяемые показатели.
Билирубин.Билирубин является продуктом распада порфиринового кольца гемоглобина и других
гемсодержащих белков в клетках ретикулоэндотелиальной системы, селезенке и печени.
Реактивная зона тест-полоски содержит реактив Эрлиха.
Конъюгированный билирубин с реактивом Эрлиха образует продукты,
окрашивающие бесцветную диагностическую зону в различные оттенки коричневато
– розового цвета.
В норме билирубин в моче не обнаруживается.
Билирубинурия – обнаружение билирубина в моче – маркер патологии печени и
желчевыводящих путей.
Особую ценность имеет при дифференциальной диагностики желтух.
41. Зоны индикации тест-полосок и определяемые показатели.
Уробилиноген.Уробилиногеновые тела являются производными билирубина.
Известно 4 уробилиногеновых тела – i-уробилиноген, d-уробилиноген, третий
уробилиноген и стеркобилиноген.
В диагностическую зону заложена реакция уробилиногена с солью диазония в кислой
среде и образование комплекса конденсационных соединений красного цвета.
Реакция высоко специфична для I – уробилиногена и стеркобилиногена.
Верхняя физиологическая граница концентрации уробилиногена в моче составляет 17
мкмоль/л.
Выделение уробилиногеновых тел в количестве, превышающем норму, называется
уробилиногенурией. Служит диагностическим маркером гемолитических состояний и
патологии печени.
42. Зоны индикации в тест-полосках и определяемые показатели.
Определение эритроцитов, гемоглобина (миоглобина) в моче.Тест основан на способности гемоглобина и миоглобина катализировать окисление
окрашенного индикатора (хромогена) стабилизированным органическим
гидропероксидом.
Тест высоко чувствителен к гемоглобину, миоглобину и эритроцитам.
В норме реакция на кровь на тест-полоске отрицательная - без изменения окраски
тестовой зоны.
Положительный тест (обнаружение кровяных пигментов в моче)
является маркером микро- и макрогематурии, а также миоглобинурии.
43. Зоны индикации в тест-полосках и определяемые показатели.
Лейкоциты.Положительная реакция (изменение цвета тестовой зоны) на эстеразы характерна
для нейтрофилов.
Тест – полоска не выявляет лимфоциты.
Чувствительность – 10 лейкоцитов в 1 мкл нецентрифугированной мочи.
При микроскопическом исследовании осадка мочи скрытая лейкоцитурия – это 1 – 5
лейкоцитов в каждом поле зрения.
Отказаться от исследования осадка мочи, ограничиваясь только результатом сухой
химии, нельзя.
Для подтверждения инфекции почек и мочевыводящих путей необходимо
бактериологическое исследование (посев мочи).
В норме реакция на нейтрофилы отрицательная.
44. Зоны индикации в тест-полосках и определяемые показатели.
Определение нитритов.Тест основан на определении нитритов, образующихся в моче из нитратов в
результате жизнедеятельности бактерий.
Реагентная зона полоски содержит модифицированный и стабилизированный
реактив Грисса, который в присутствии нитритов принимает розовую окраску.
Тест специфичен для нитритов – продуктов жизнедеятельности бактерий.
Чувствительность метода составляет 70% от всех случаев бактериурий.
В норме тест отрицательный.
45. Микроскопические свойства мочи.
Препарат для исследования готовится из осадка мочи, полученном после еецентрифугирования. Является завершающим аналитическим этапом общеклинического
исследования мочи с применением световой микроскопии.
Скрытая патология почек и мочевыводящих путей может быть выявлена только при
микроскопическом исследовании.
Микроскопическое исследование осадка мочи обязательно для больных урологического,
нефрологического профиля, при подозрении на заболевание и в группах риска.
В норме в моче здорового человека можно обнаружить:
клетки плоского эпителия в небольшом количестве,
лейкоциты 0 – 5 в п/зр.
Как вариант нормы рассматриваются единичные эритроциты в препарате и единичные
гиалиновые цилиндры в препарате.
46. Постаналитический этап исследования. Выдача результата исследования мочи.
Полученные результаты исследования, включая физические, химические, физикохимические, биохимические и микроскопические, оценивают относительнореферентных значений.
Формируют лабораторный отчет о проделанном исследовании (бланк для выдачи
результатов), оценивают достоверность исследования.
Выдают полученные результаты клиницисту.









































 medicine
medicine