Similar presentations:
Опухоли поджелудочной железы
1. Новообразования поджелудочной железы
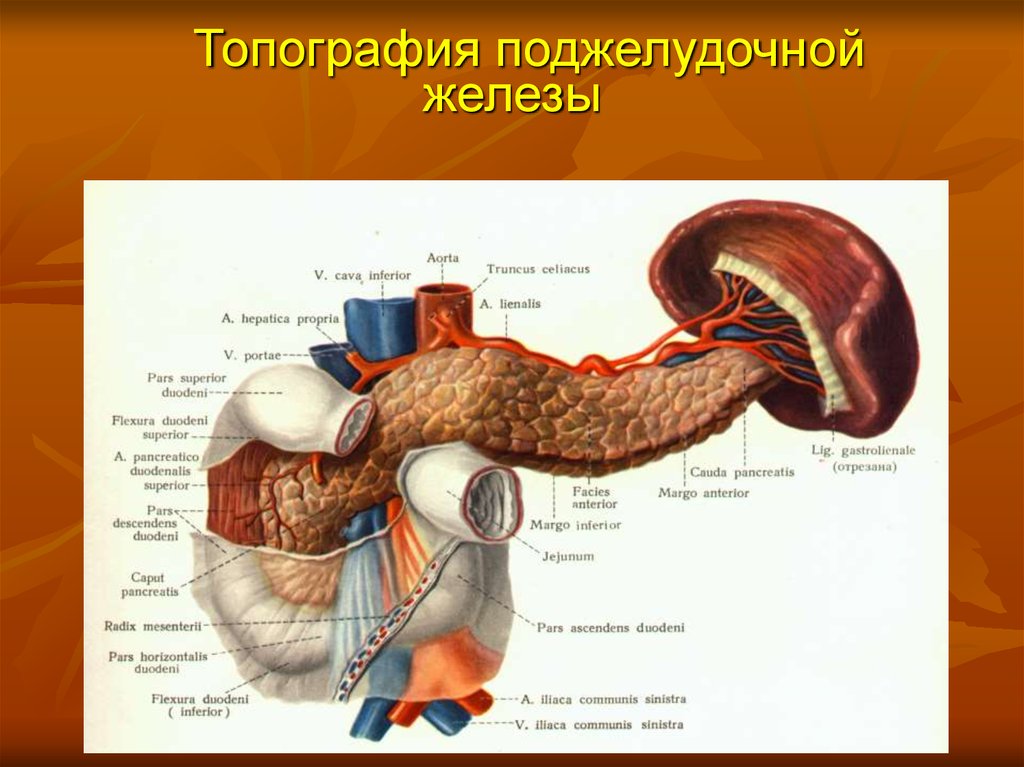
2. Топография поджелудочной железы
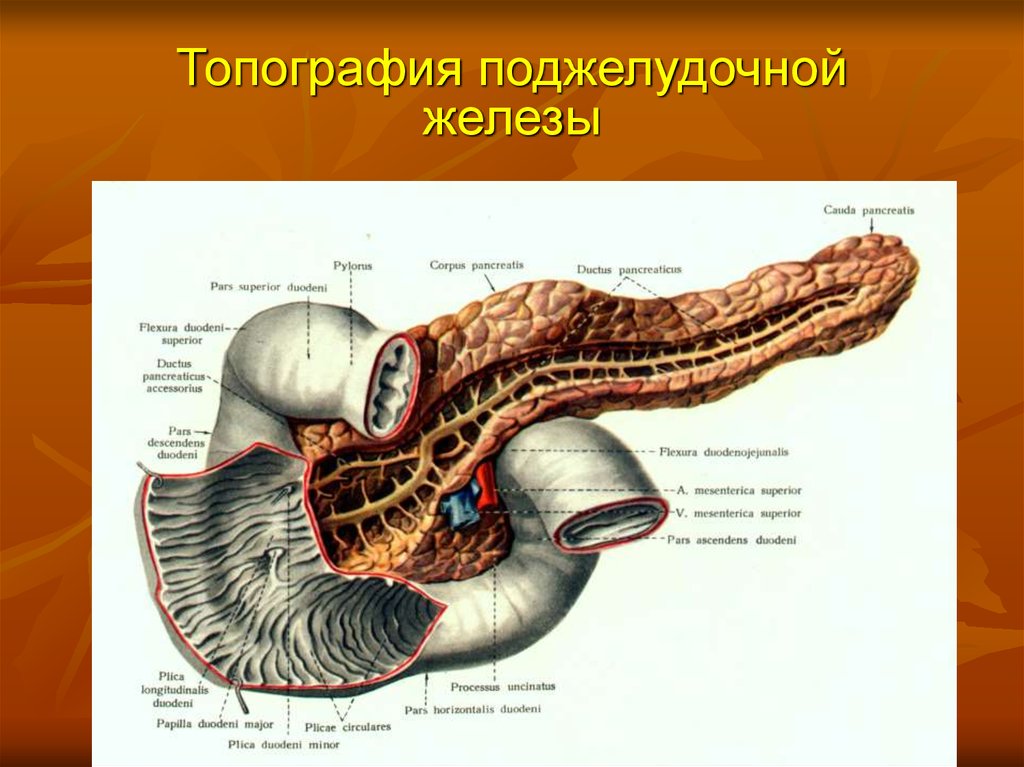
3. Топография поджелудочной железы
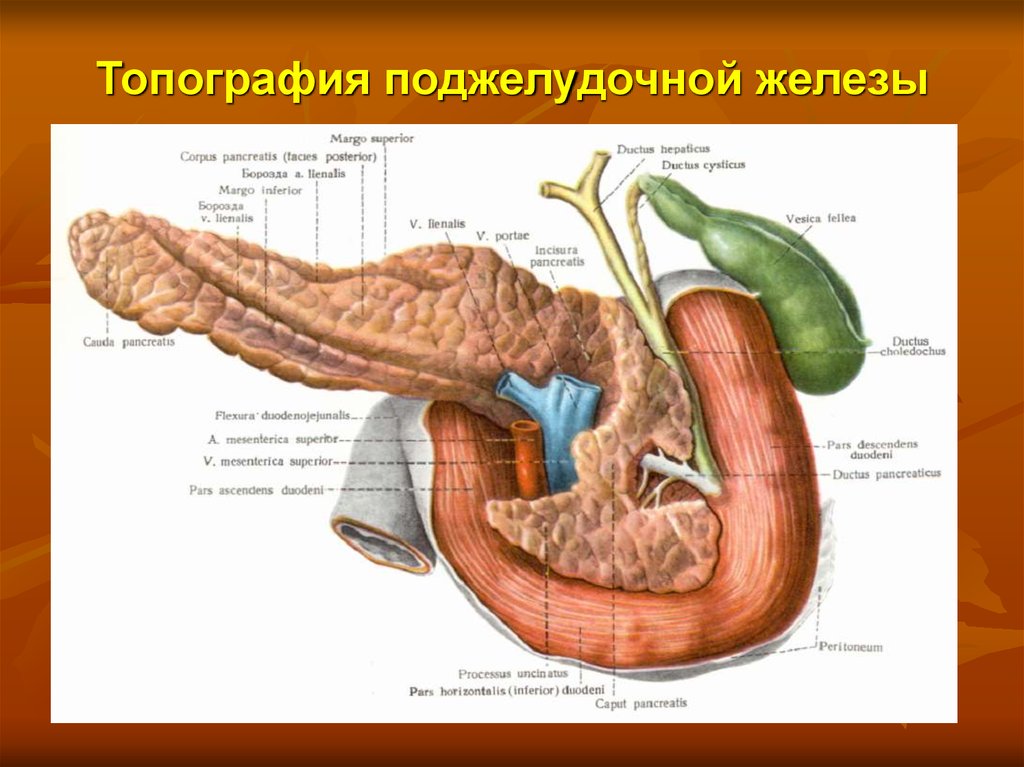
4. Топография поджелудочной железы
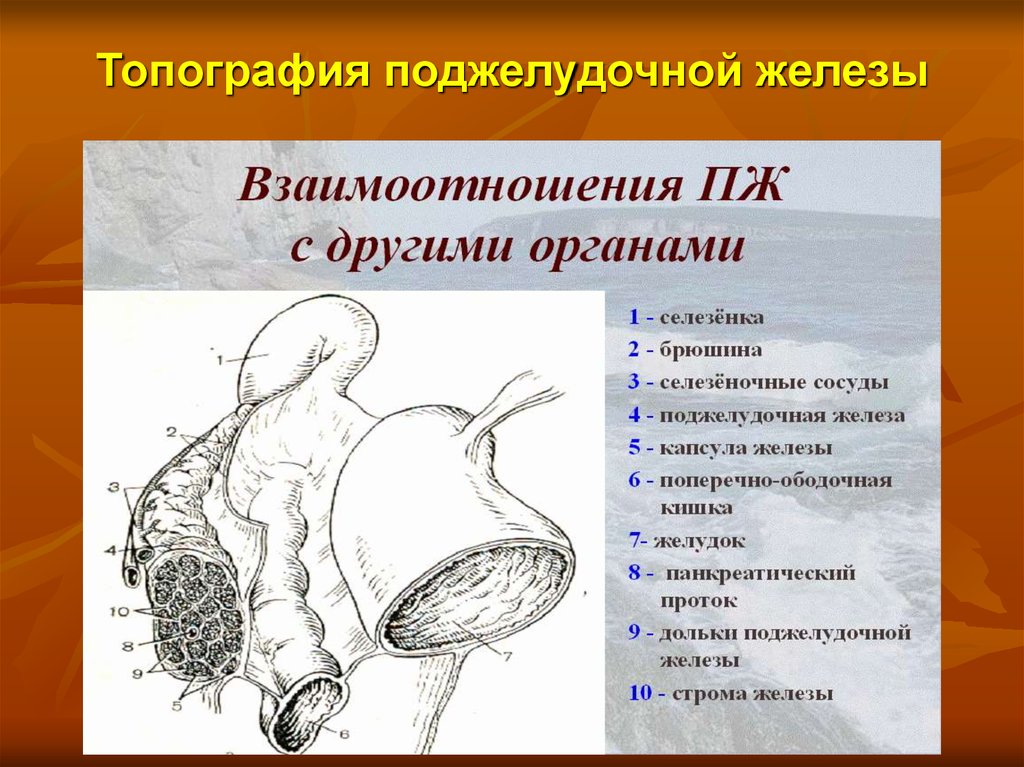
5. Топография поджелудочной железы
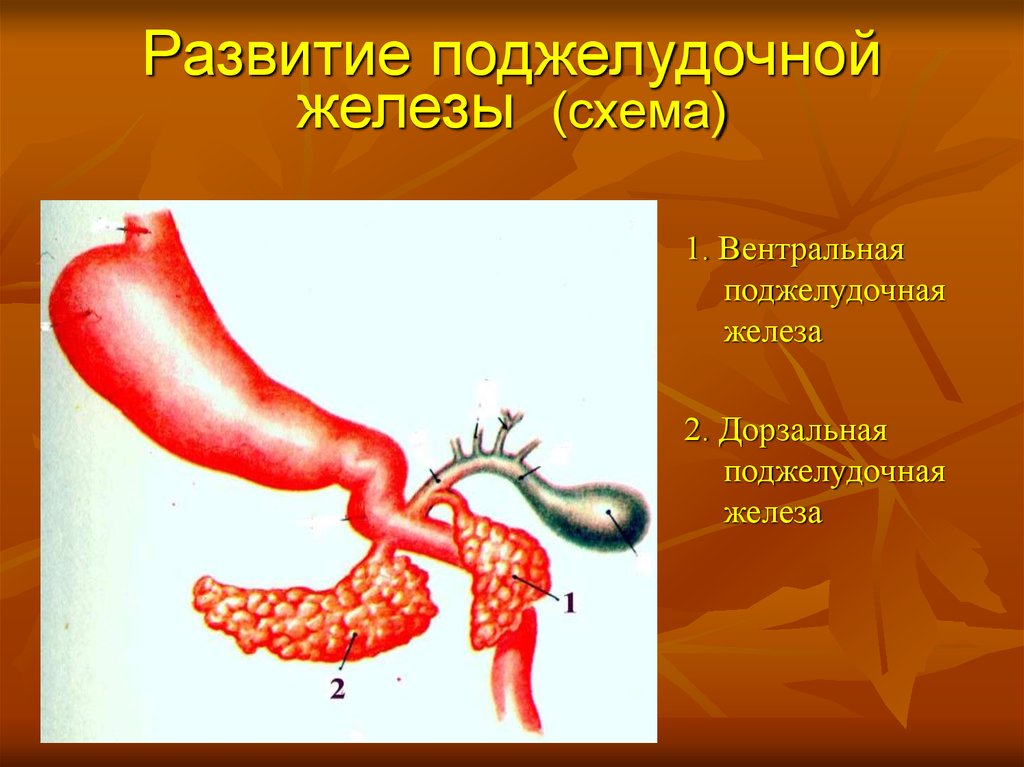
6. Развитие поджелудочной железы (схема)
1. Вентральнаяподжелудочная
железа
2. Дорзальная
поджелудочная
железа
7. Кровоснабжение поджелудочной железы
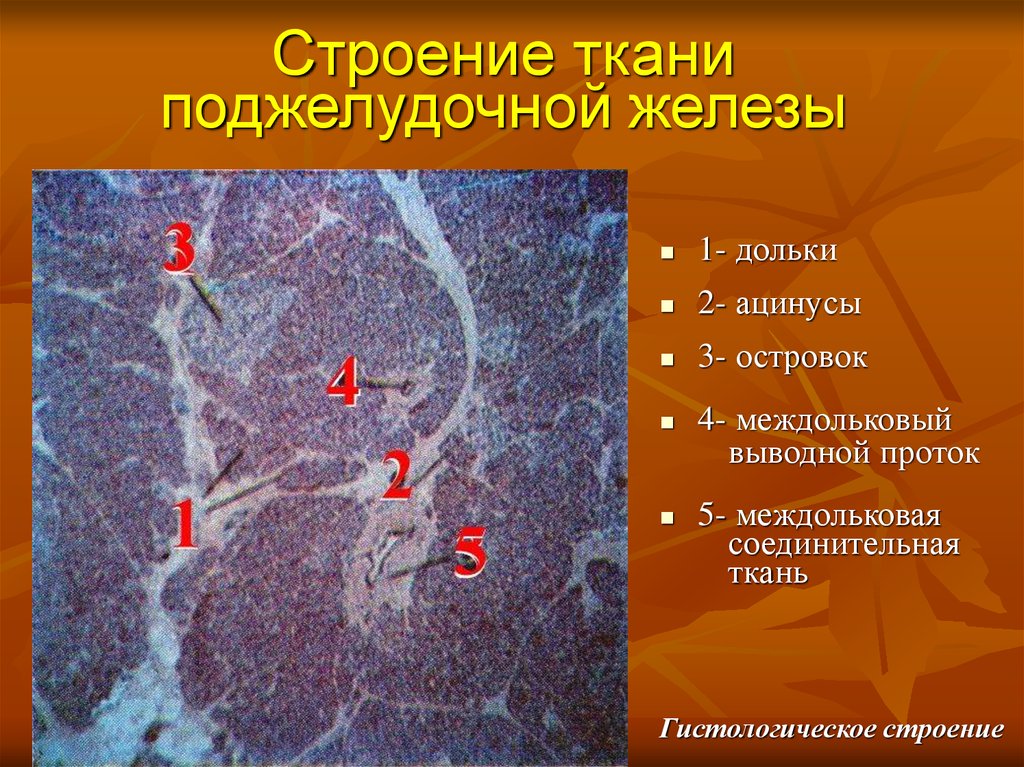
8. Строение ткани поджелудочной железы
1- дольки2- ацинусы
3- островок
4- междольковый
выводной проток
5- междольковая
соединительная
ткань
Гистологическое строение
9. Островки Лангерганса
клеточныйсостав
продуцируемый
гормон
α (25%) -
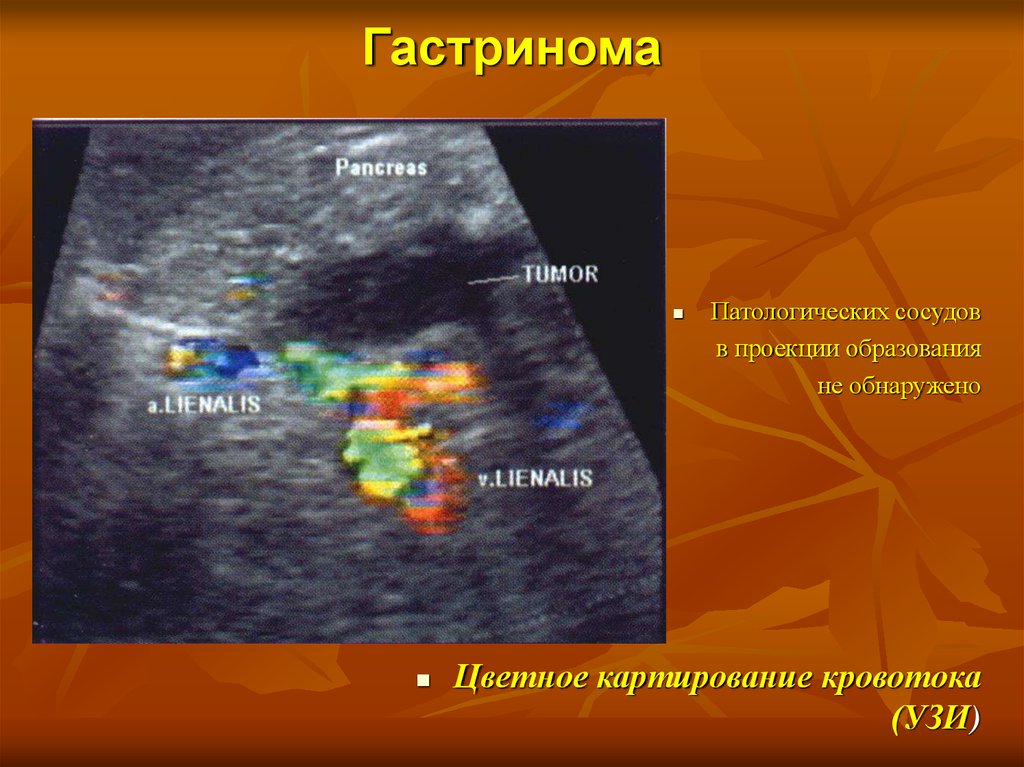
глюкагон
β (60%) δ (10%)χ (РР-5%)-
инсулин
соматостатин
вазоактивный
интестинальный
полипептид
10. Классификация опухолей поджелудочной железы
1. Эпителиальные:- доброкачественные – аденома и
цистаденома
- злокачественные - аденокарциома,
плоскоклеточный рак, цистаденокарцинома,
ацинарный рак, недифференцированный рак
2. Опухоли панкреатических
островков
3. Неэпителиальные опухоли
4. Смешанные опухоли
11. Классификация опухолей поджелудочной железы (продолжение)
5. Неклассифицированные опухоли6.Гемопоэтические и лимфоидные
опухоли
7.Метастатические опухоли
12. Классификация нейроэндокринных опухолей поджелудочной железы (Solcia E., Capella C., Kloppel G., 1997)
1. Доброкачественные:- высокодифференцированная аденома;
- инсулинома;
- гастринома, випома, глюкогонома, соматостатинома, прочие;
- нефункционирующая аденома.
2. Пограничные (с неопределенным потенциалом
злокачественности):
- высокодифференцированные опухоли без инвазии сосудов;
- инсулинома;
- гастринома, випома, глюкогонома, соматостатинома, прочие;
- нефункционирующие опухоли.
13. Классификация нейроэндокринных опухолей поджелудочной железы (продолжение) (Solcia E., Capella C., Kloppel G., 1997)
3. Опухоли низкой степени злокачественности:- высоко- и умереннодифференцированная карцинома;
- инсулинома;
- гастринома, випома, глюкогонома, соматостатинома,
прочие;
- нефункционирующая карцинома.
4. Опухоли высокой степени злокачественности:
- низкодифференцированная карцинома (мелкоклеточная
карцинома);
- функционирующие и нефункционирующие.
14. Синдром Золлингера-Эллисона – ульцерогенная аденома или гастринома (60% - злокачественная)
Клинические проявления- тяжелое течение язвы желудка
- повышение уровня гастрина
- повышение секреции соляной кислоты
15. Гистологические варианты опухоли
Аденокарцинома – 61%Аденома
– 29%
Гиперплазия D – клеток панкреатических
островков – 10%
16. Локализация опухоли
У 23% больных опухоль располагаетсявне поджелудочной железы:
- в стенке ДПК
- в стенке желудка
- в желчном пузыре
- в печени
- в селезенке
17. Локализация метастазов опухоли
У 58% больных отмечаются метастазы:- в печень
- в легкие
- в регионарные лимфоузлы
Метастазы могут превосходить размеры
опухоли в 10 раз
18. Локализация аденом
У 10-40% больных с синдромом ЗоллингераЭллисона обнаруживают аденомы в другихэндокринных органах – полигландулярный
эндокринный аденоматоз:
- щитовидная железа
- паращитовидные железы
- гипофиз
- надпочечники
А также инсулиномы и карциноидные
опухоли у 2 %
19. Два типа синдрома Золлингера-Эллисона
--
Первый тип характеризуется:
непродолжительным клиническим течением
повышенным содержанием гастрина в сыворотке
крови
гиперплазией G-клеток (антральный гастриноз)
поджелудочная железа не изменена или же имеется
незначительная гиперплазия D-клеток
Псевдосиндром Золлингра-Эллисона
20. Второй тип синдрома Золлигера-Эллисона
Второй тип синдрома ЗоллигераЭллисонаКлассичесий синдром Золлингера-Эллисона
- Длительное клиническое течение
- Гастринемия
- Нормальное состояние G-клеток
- Гиперплазия D-клеток или же наличие
гастриномы
-
21. Клинические формы синдрома Золлингера-Эллисона
Гиперсекреторная форма встречаетсяу 94% больных и характеризуется наличием
язвы пищеварительного тракта
Кишечная форма отмечается у 6%
больных и проявляется поносом,
гипокалиемией и ахлоргидрией
Полигландулярная у 26% больных.
22. Разновидности синдрома Золлингера-Эллисона
Первая форма в последующем получиланазвание собственно синдрома
Золлингера-Эллисона
Вторая форма – синдрома ВермераМоррисона
Третья форма – полигландулярного
эндокринного аденоматоза
23. Множественные гастриномы
Макроскопический препарат24. Триада симптомов при синдроме Золлингера - Эллисона
Язвенный диатез со значительнойжелудочной гиперсекрецией
Необычное расположение язвы
(нисходящая, горизонтальная части
ДПК, тощая кишка)
Опухоли панкреатических островков с
выраженным поносом
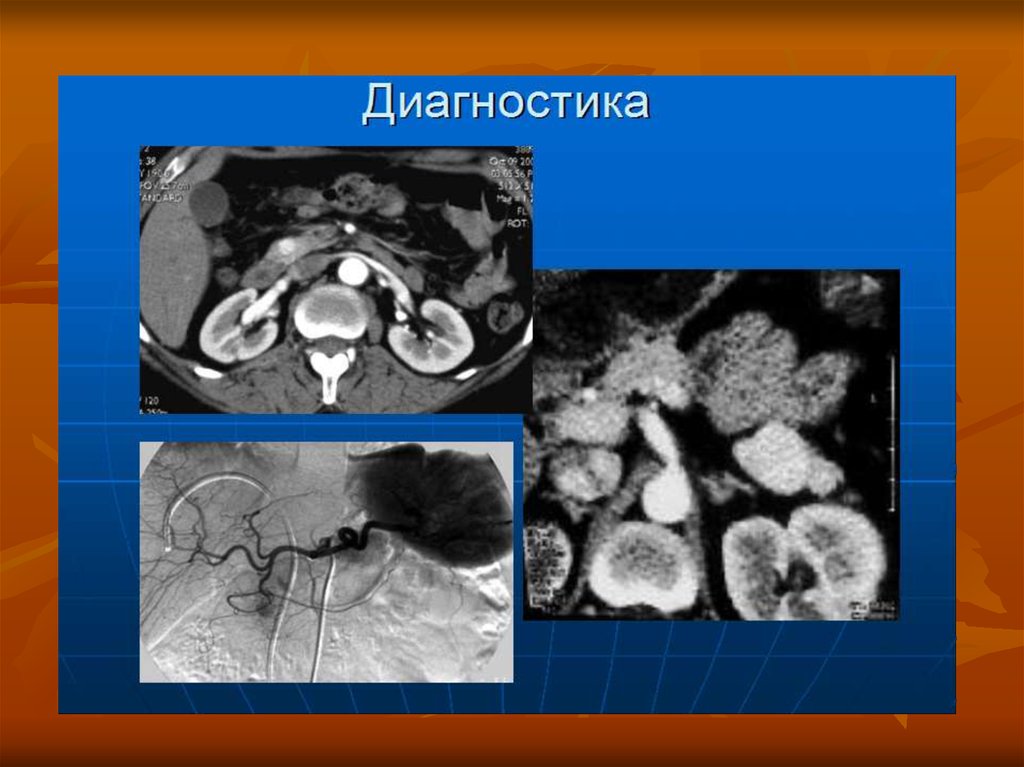
25. Диагностика Синдрома Золлингера - Эллисона
Диагностика Синдрома Золлингера ЭллисонаКлиничесские данные
Исследование желудочной секреции
Определение уровня гастрина
Эндоскопическое исследование
УЗИ
Компъютерная томография
Ангиография
26. Уровень желудочной секреции при различных заболеваниях желудка и ДПК
ВАОмэкв/ч
ВАО/МАО объем ночной
секреции (мл)
Заболевания
МАО
мэкв/ч
рак желудка
(истинная
ахлоргидрия)
2-5
< 20%
250
язва желудка
1-20
<2
20 – 40%
250
язва ДПК
20-35
>5
40 – 60%
1000
СЗЭ
> 60
> 20
0
>60%
2500
27. Гастринома
Образованиев области хвоста
поджелудочной железы
Ультразвуковое исследование
28. Гастринома
Патологических сосудовв проекции образования
не обнаружено
Цветное картирование кровотока
(УЗИ)
29. Методы хирургического лечения
Энуклеация аденомыРезекция поджелудочной железы
Гастрэктомия
30. Пептическая язва в зоне гастроэнтероанстомоза
31. Ульцерогення аденома
32. Результаты хирургического лечения
Вид оперативноговмешательства
Пятилетняя
выживаемость
Резекция 2/3 желудка
18 %
Субтотальная резекция
27 %
Удаление гастриномы
Гастрэктомия
60-64 %
73 %
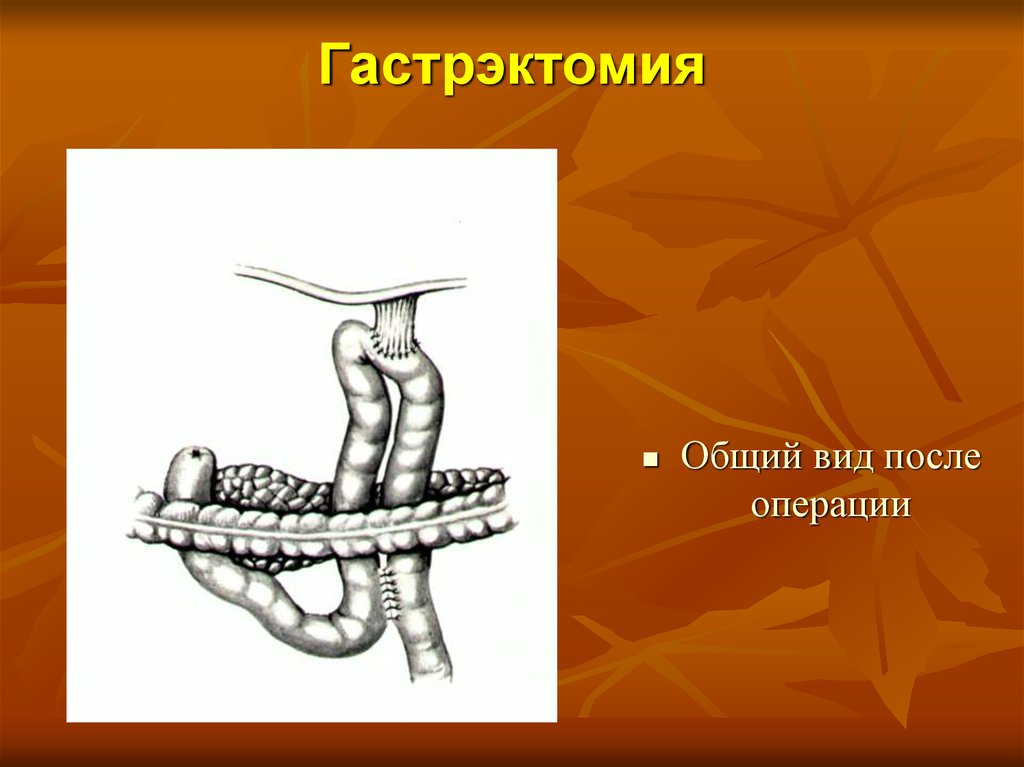
33. Гастрэктомия
Общий вид послеоперации
34. Випома Синдром Вермера-Моррисона
Приступы не кровавого поноса (до 5 - 10 л в сутки) –«панкреатическая холера»
Гипокалиемия
Уртикарная экзантема
Коликообразные боли в животе
Олигурия, анурия
Гипертермия ( t тела до 38-39 градусов)
Анемия
Гипо- или диспротеинемия
Повышение уровня трансаминаз в крови
Психоз
Диабет
35. ИНСУЛИНОМА
Опухоль из β-клетокКлинические проявления
- нервно-психические расстройства
- вегетативные нарушения
- повышение уровня инсулина плазмы
- триада Уиппла
- возникновение тяжелых приступов на фоне
голодания и физической нагрузки
- выраженная гипогликемия во время приступа
(<2.5 ммоль/л)
- исчезновение симптомов после введения
глюкозы
36. Инсулинома (история)
Впервые инсулинома была обнаружена в 1902 г.Николлсом (A. Nicholls) при аутопсии.
В 1904 г. Л. В. Соболев описал гипертрофию и
гиперплазию островковых клеток, обозначив это
явление как «струма островков Лангерганса».
Прижизненно инсулинома впервые диагностирована
в 1927 г. Уайлдером (R. Wilder) и сотр.
В 1927 году W. Mayo впервые выполнил резекцию
злокачественной инсулиномы
1929 году R. Greham выполнил первую успешную
энуклеацию доброкачественной инсулиномы, после чего
у пациента исчезли все признаки гипогликемии.
В СССР первыми исследовали клинические проявления
инсулиномы и предложили ее хирургическое лечение В.
Р. Клячко, О. В.Николаев, А. Д.Очкин [6].
37. Этиология инсулином
Этиология инсулиномы точно не установлена. Какнеоплазия она вызывается соматическими мутациями, и
ее причинными факторами служат мутагены.
Инсулинома — узел размером от 0,3 до 7 см с
локализацией чаще в хвосте поджелудочной железы,
под капсулой. Может быть ее эктопическая локализации
(кишечные, печеночные и иные апудомы). Изредка
бывает диффузная гиперплазия В-клеток островков как
причина органического гиперинсулинизма. Инсулиномы
бывают паренхиматозными, фиброзными и смешанными,
в 10-30 % случаев—малигнизируются. Инсулиномы —
автономные опухоли с гиперпродукцией инсулина и его
предшественников (проинсулин, С-пептид) независимо
от уровня гипогликемии
38. Клинические проявления инсулином
Формы гипогликемической болезни:начальная, манифестирующая,
хроническая
По степени тяжести выделяют: легкую,
среднюю и тяжелую степени
39. Гипогликемическое состояние
Слабость, чувство голодаДрожание конечностей
Быстрая утомляемость
Сильная потливость
Головокружение, сердцебиение
Побледнение или покраснение лица
Психическое возбуждение, бред, страх
Тревога или депрессия
Агрессивность, негатевизм
Парестезии, дизартрия, афазия, гемиплегия
40. Гипогликемическое состояние
Чувство онемения губ и языкаЗрительные нарушения
Потеря памяти
Утрата сознания
Появление судорог
Развитие комы
41.
Длительность приступов гипогликемии различна — от несколькихминут до многих часов.
часов. Развиваются они после продолжительного
голодания и чаще всего проявляются в утренние часы после ночного
перерыва в приеме пищи.
пищи. Приступы характеризуются определенной
последовательностью симптомов.
симптомов. Сначала возникают психические и
неврологические расстройства:
расстройства: оглушенность и дезориентация,
дезориентация, тремор
рук,
рук, парестезии губ,
губ, диплопия,
диплопия, анизокория,
анизокория, усиленное потоотделение.
потоотделение.
В последующем происходит нарушение сознания,
сознания, развиваются
судороги (тонические и клонические),
клонические), тризм,
тризм, наступает угнетение
сухожильных рефлексов,
рефлексов, появляются симптомы орального
автоматизма,
автоматизма, может развиться гиперемия или бледность кожных
покровов,
покровов, повышение и асимметрия сухожильных рефлексов,
рефлексов,
мышечные подергивания.
.
подергивания
Утрата сознания,
сознания, как правило,
правило, происходит при снижении
концентрации глюкозы до 2,22,2-1,7 ммоль/
ммоль/л, однако оно может
сохраняться даже при уровне сахара менее 1,0 ммоль/
ммоль/л у больных с
длительным анамнезом (более 5 лет).
лет). Приступы потери сознания могут
развиваться с периодичностью 1 раз в неделю или ежедневно,
ежедневно, в ряде
случаев они возникают реже и не имеют цикличности.
цикличности.
42.
43. Хирургическое лечение
Поиск инсулиномы – тщательная ревизияподжелудочной железы от головки к хвосту интраоперационно проводятся УЗИ и определение уровня сахара
Энуклеация инсулиномы
Энуклеация с частичной резекцией ПЖ
Дистальная резекция ПЖ (Левосторонняя резекция
поджелудочной железы с селезенкой)
Панкреатодуоденальная резекция при
локализации в головке поджелудочной железы
44. ГЛЮКОГОНОМА (60% - злокачественные)
α-клеткиКлинические проявления
- сахарный диабет
- похудание
- дерматит
- стоматит
45. СОМАТОСТАТИНОМА (50% - злокачественные)
Δ-клеткиКлинические проявления (триада)
- сахарный диабет
- желчно-каменная болезнь
- стеаторея
46. Рак поджелудочной железы
Третье место в структуре злокачественныхопухолей органов пищеварительной
системы
Заболеваемость раком поджелудочной
железы в России 8,6:100 000 населения
Чаще возникает после 60-ти лет
47. Клинические проявления рака поджелудочной железы
Боли в верхней половине животаПрогрессирующее похудание, приводящее к
раковой кахексии
Диспептические явления (анорексия, тошнота,
рвота, отрыжка, метеоризм, поносы или запоры)
Механическая желтуха
Увеличение печени с наличием симптома Курвуазье
- увеличенный желчный пузырь
Прощупывание опухоли поджелудочной железы
Множественные тромбозы
48. Клинические проявления рака ПЖ
Асцитический синдромЖелудочное или кишечное кровотечение в
случаях прорастания опухоли в стенку органа
Появление глюкозурии
Функциональные нарушения со стороны
поджелудочной железы
49. Методы диагностики рака поджелудочной железы
Определение уровня карбогидратного антигена СА-19-9.Ультразвуковое исследование
Внутрипросветное УЗИ при раке головки
Рентгеновская спиральная компьютерная томография
или МРТ, особенно с контрастированием протоков
Использование транспапиллярной катетеризации
главного панкреатического протока с аспирационной
биопсией для выявления оккультного рака ПЖ
Эзофагогастродуоденоскопия
Лапароскопия с интракорпоральным УЗИ
Ангиография
Позитронно - эмиссионная томография
50. Эзофагогастродуоденоскопия
--
-
Пищеводное или изолированное желудочное варикозно
расширенные вены при окклюзии воротной или
селезеночной вены
Вдавление опухоли или утолщение стенок в выходном
отделе желудка, а также сужение просвета
Отек слизистой начального отдела ДПК, вдавление,
опухолевые эрозии или изъязвление. Эти локальные
изменения могут приводить к дуоденальной
опухолевой непроходимости, которая развивается у 510% больных опухолью головки ПЖ
51. Трудности диагностики рака поджелудочной железы
Отсутствуют специфические для негосимптомы, особенно в преджелтушном
периоде
Поджелудочная железа – это орган, который
свидетельствует нам об очень многом, но на
непонятном языке (Dietze F., 1975).
52. Поджелудочная железа
1-печень2-головка
3-тело
4-хвост железы
5-портальная вена
6-селезеночная вена
7-верхняя брыжееч.
артерия
8-нижняя полая вена
9-аорта
УЗИ
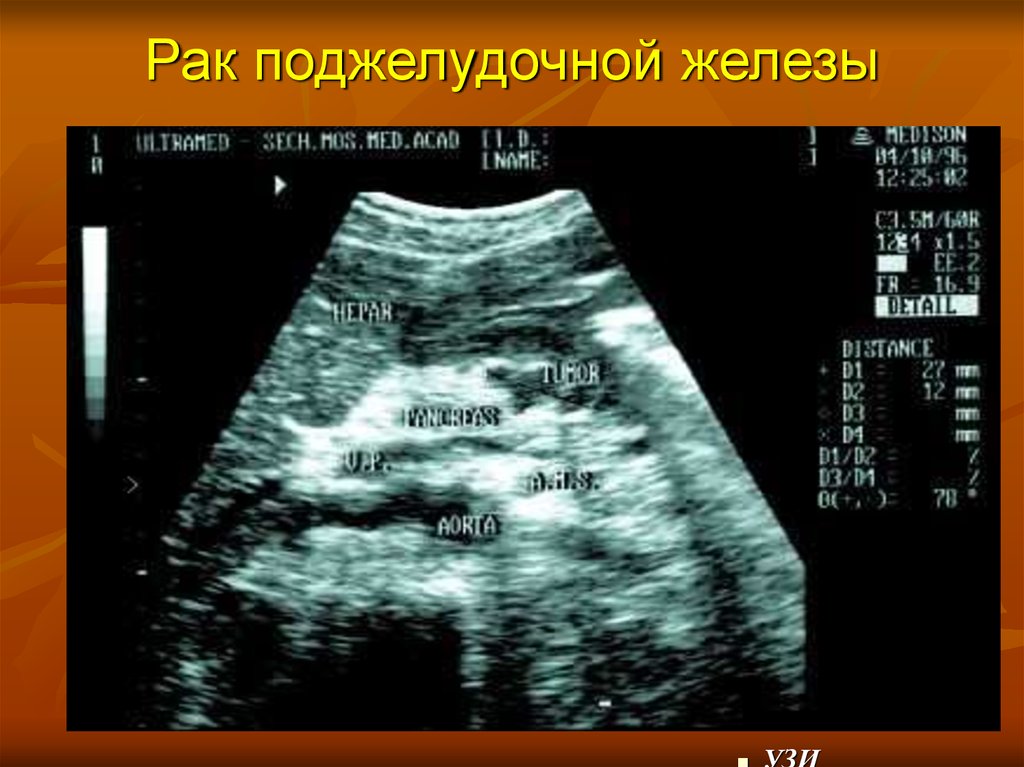
53. Рак поджелудочной железы
УЗИ54. Вирсунгография (норма)
55. Вирсунгография (рак головки ПЖ)
56. Вирсунгография (рак тела ПЖ)
57. Эндоскопическое исследование
58. Эндоскопическое исследование
59. Анатомические области и части
Опухоли головки поджелудочной железывозникают справа от левой границы верхней
брыжеечной вены
Опухоли тела поджелудочной железы
возникают между левой границей верхней
брыжеечной вены и левой границей аорты
Опухоли хвоста поджелудочной железы
возникают между левой границей аорты и
воротами селезенки
60. TNM Клиническая классификация
Т – Первичная опухольТХ – недостаточно данных для оценки первичной опухоли
ТО – первичная опухоль не определяется
Т is – преинвазивная карцинома (Carcinoma in situ)
Т1 – опухоль ограничена ПЖ, до 2 см в наибольшем измерении
Т2 – опухоль ограничена ПЖ более 2 см в наибольшем измерении
Т3 – опухоль распространяется за пределы поджелудочной железы, но
не вовлекает чревную или верхнюю брыжеечную артерию
Т4 – опухоль распространяется на чревную или верхнюю
брыжеечную артерию
61. Лимфоузлы
N – Регионарные лимфатические узлыNX – недостаточно данных для оценки регионарных
лимфатических узлов
NO- нет признаков метастатического поражения
регионарных лимфатических узлов
N1- регионарные лимфатические узлы поражены
метастазами
M – Отдаленные метастазы
62. Паллиативные операции при раке ПЖ
Цели паллиативных вмешательств:1. устранение желтухи
2.улучшение пассажа по ДПК
3.включение в пищеварение ПЖ
4.снятие болей
63. Паллиативные операции
Билиодигестивные вмешательства:1.устранение гипертензии в желчных путях
2.устранение холемии и связанных с ней
последствиями
3.включение желчи в пищеварение
64. Паллиативные вмешательства
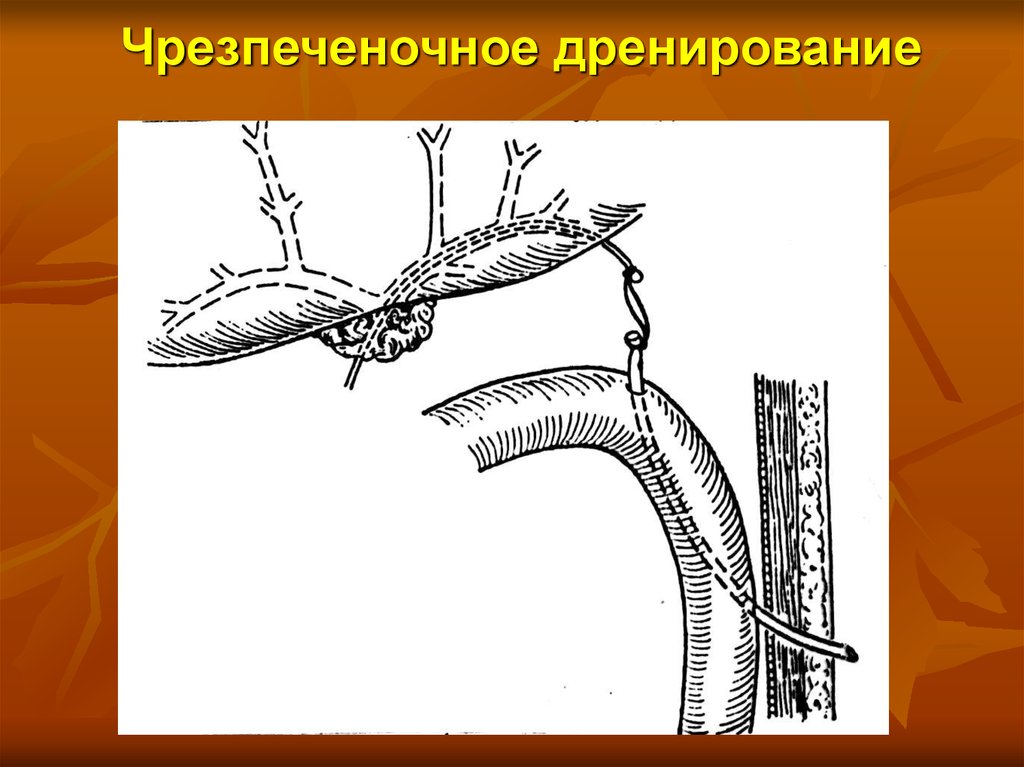
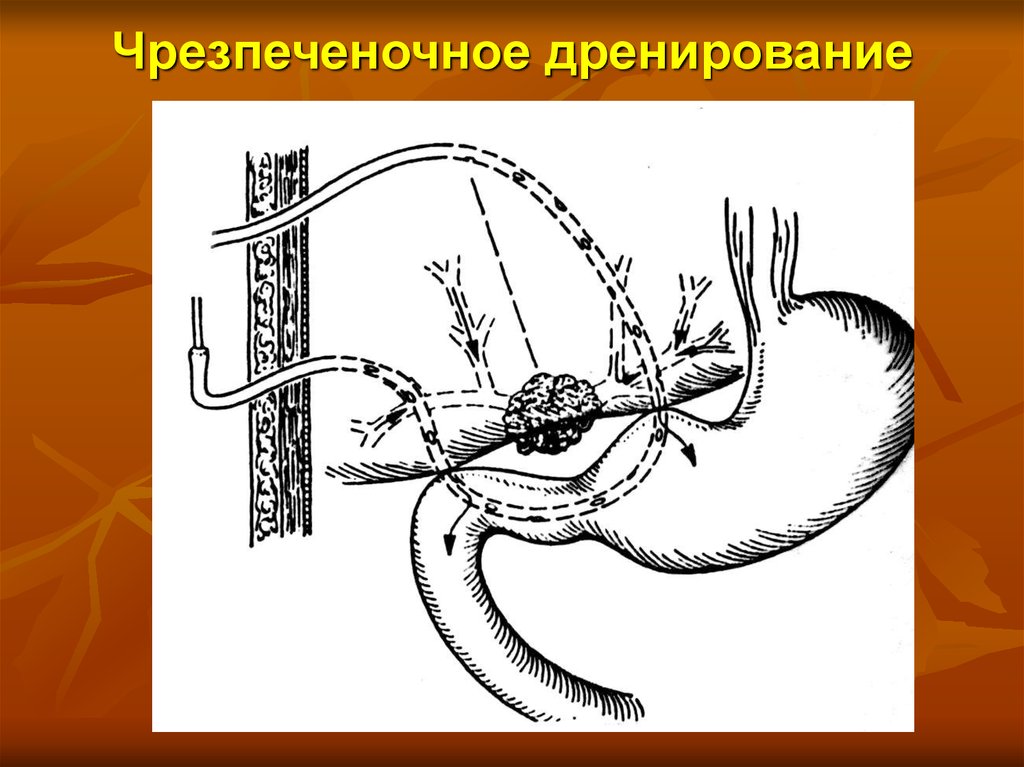
Чрескожное чреспеченочное дренированиежелчных протоков
Чрескожное чреспеченочное стентирование
желчных протоков
Холецистостомия
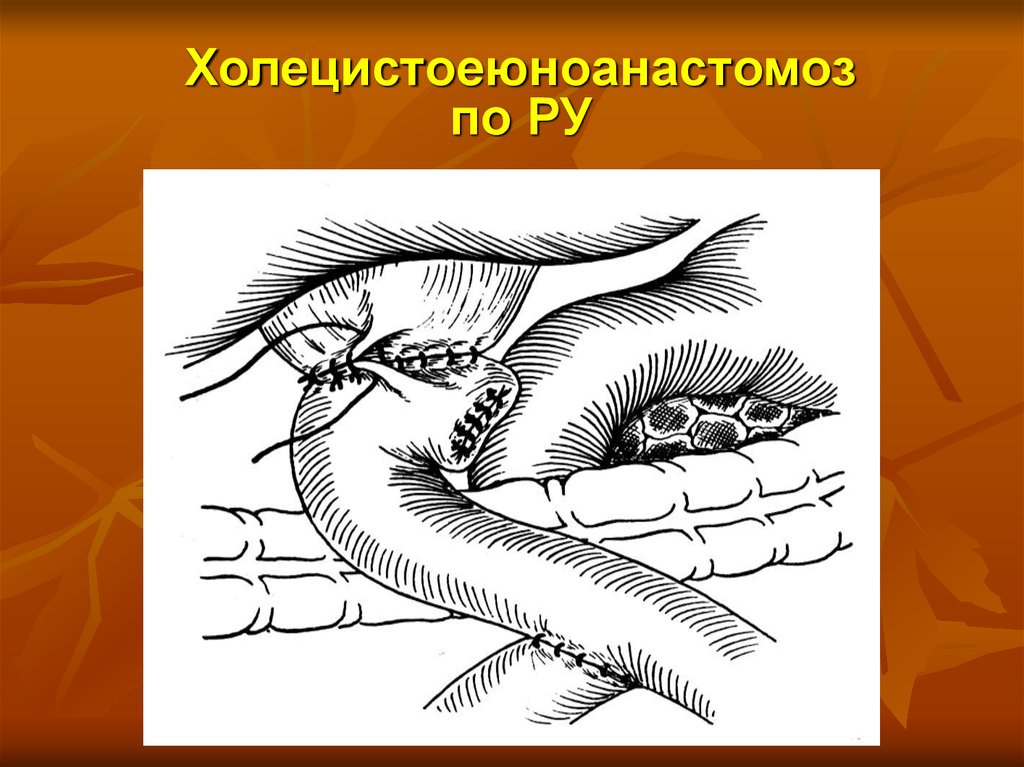
Холецистоэнтеранастомоз
Гастроэнтероанастомоз
65. Доступы к поджелудочной железе
1- через lig.gastrocolicae2- через mesocolon
3- отделением большого
сальника
от поперечной
ободочной кишки
(схема)
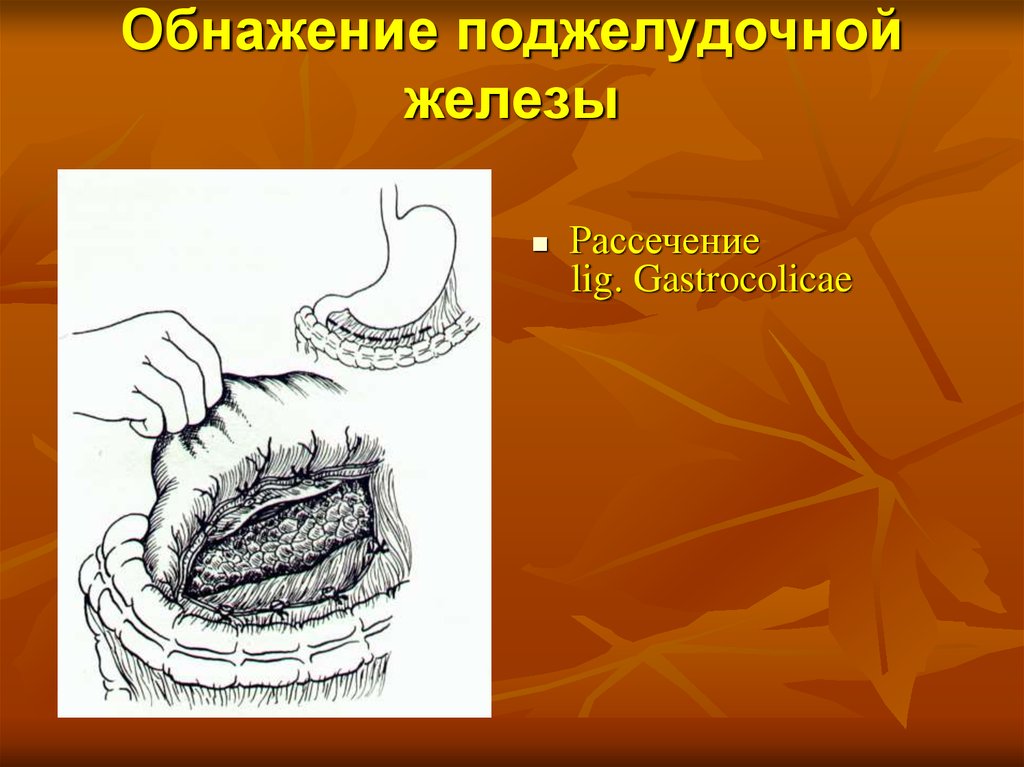
66. Обнажение поджелудочной железы
Рассечениеlig. Gastrocolicae
67. Чрезпеченочное дренирование
68. Чрезпеченочное дренирование
69. Холецистоеюноанастомоз по РУ
70. Холедохоеюноанастомоз
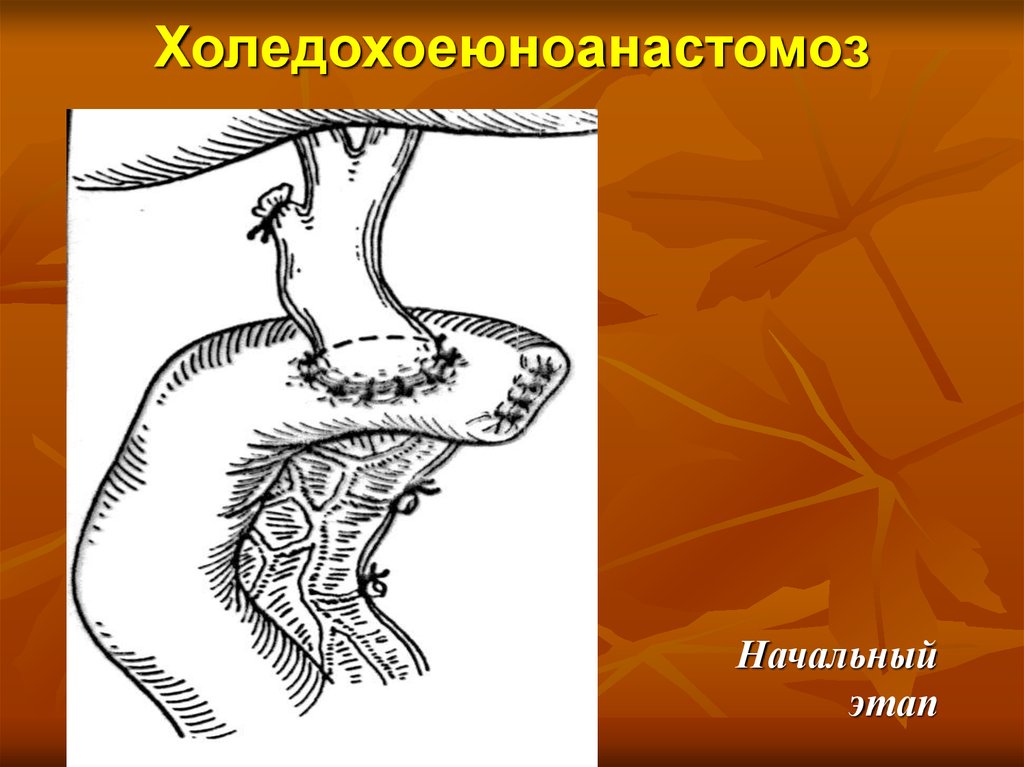
Начальныйэтап
71. Холедохоеюноанастомоз
Завершающийэтап
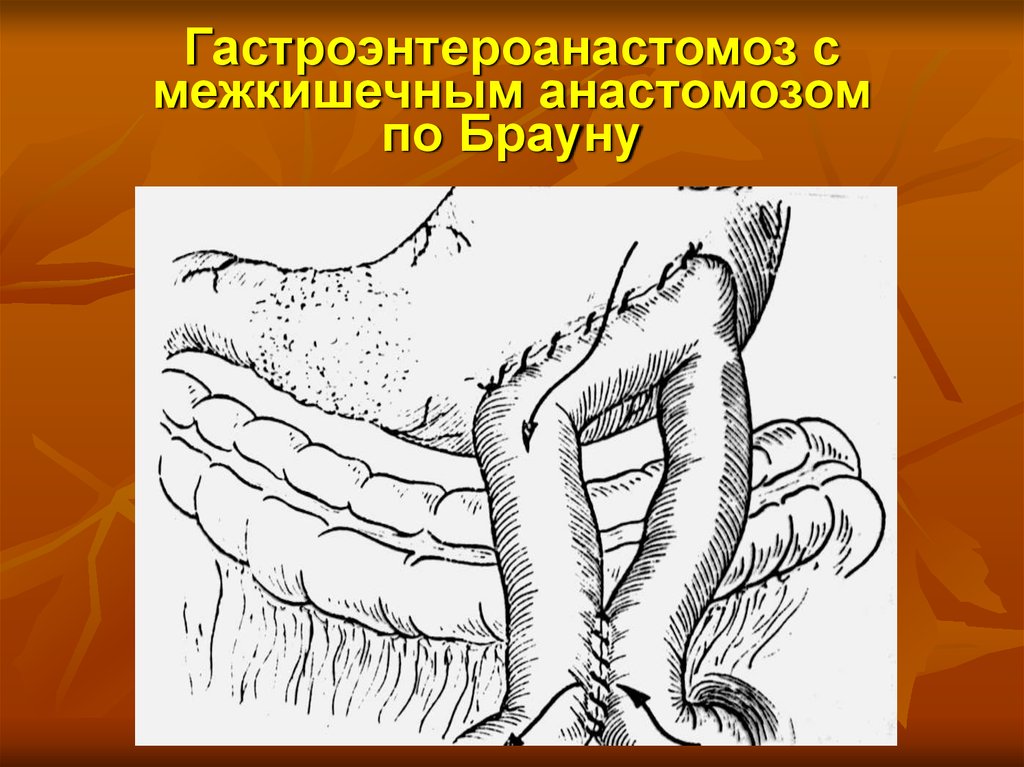
72. Гастроэнтероанастомоз с межкишечным анастомозом по Брауну
73. Рак поджелудочной железы Хирургическое лечение
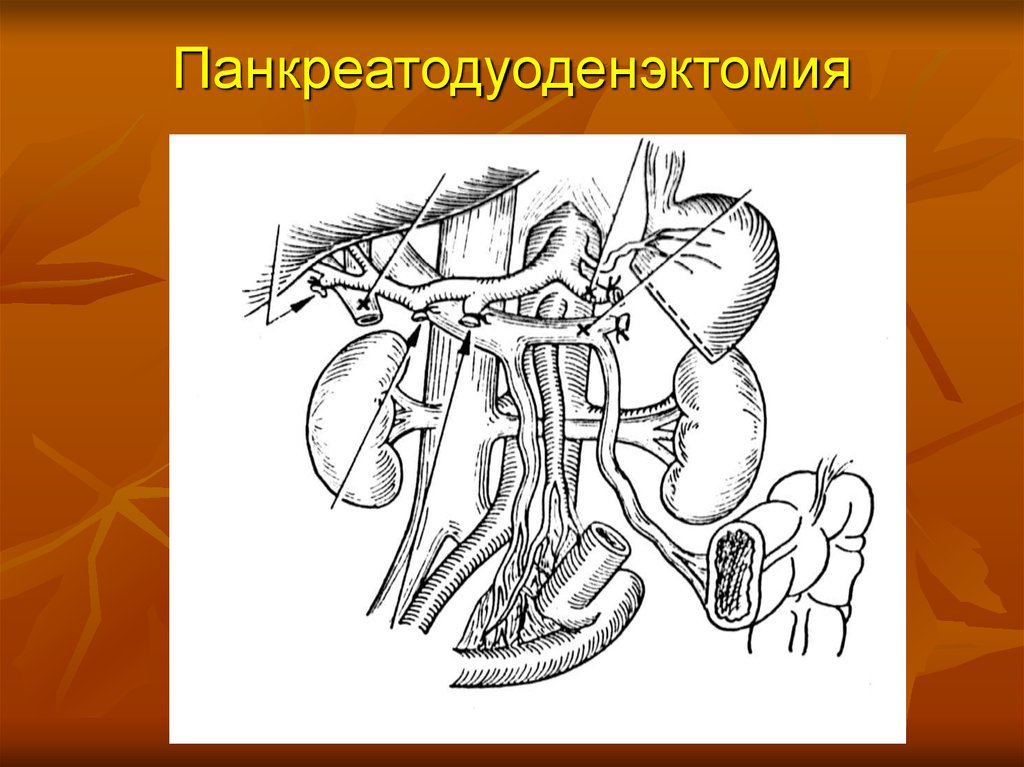
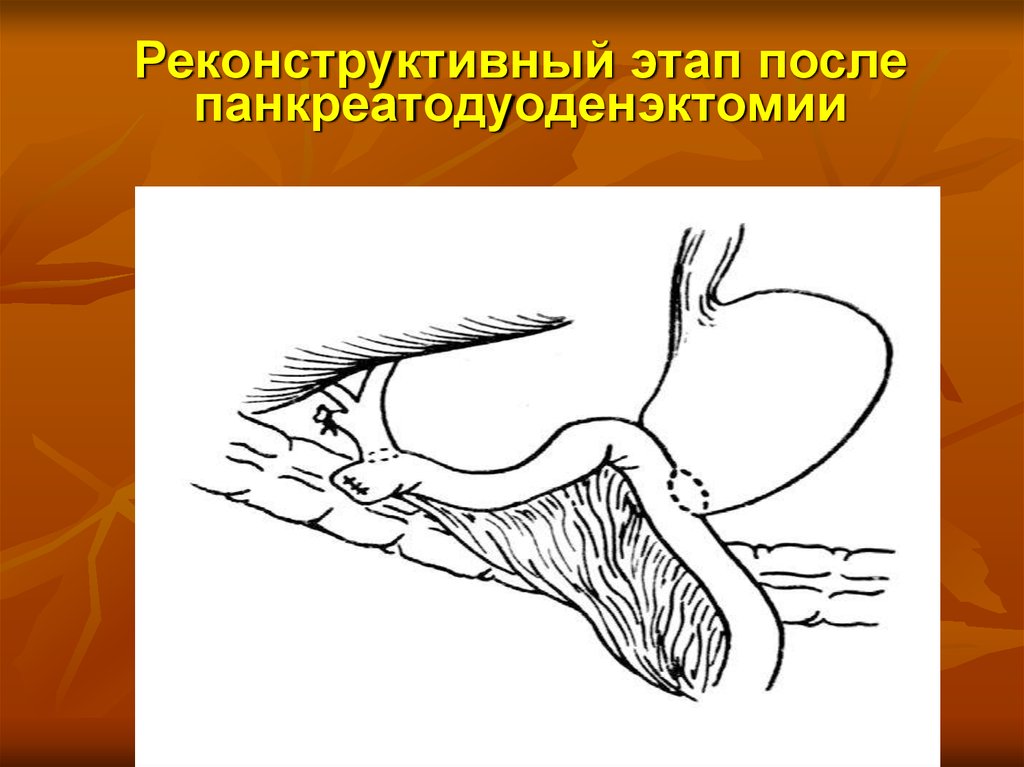
Радикальные операцииОпухоль головки и тела – тотальная
панкреатодуоденэктомия со спленэктомией
Опухоль головки – панкреатодуоденальная резекция
(операция Уиппла)
Опухоль хвоста – дистальная резекция
поджелудочной железы со спленэктомией



























































 medicine
medicine








