Similar presentations:
Переломы стопы
1.
ПЕРЕЛОМЫ СТОПЫ2,5-10%
2.
3.
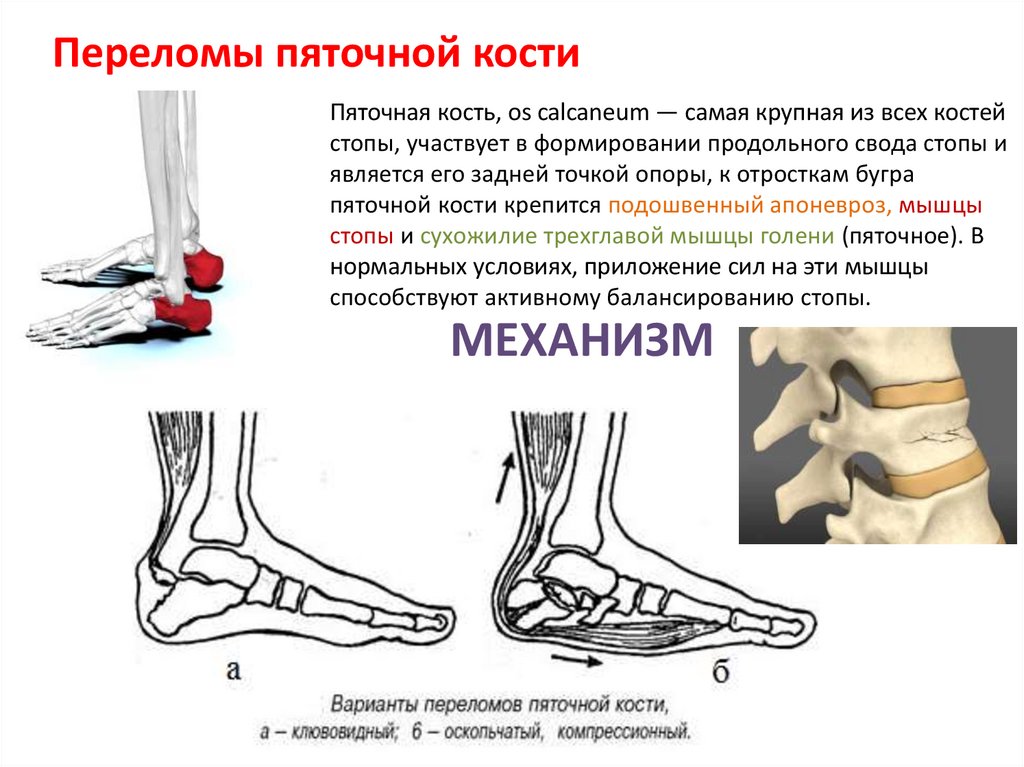
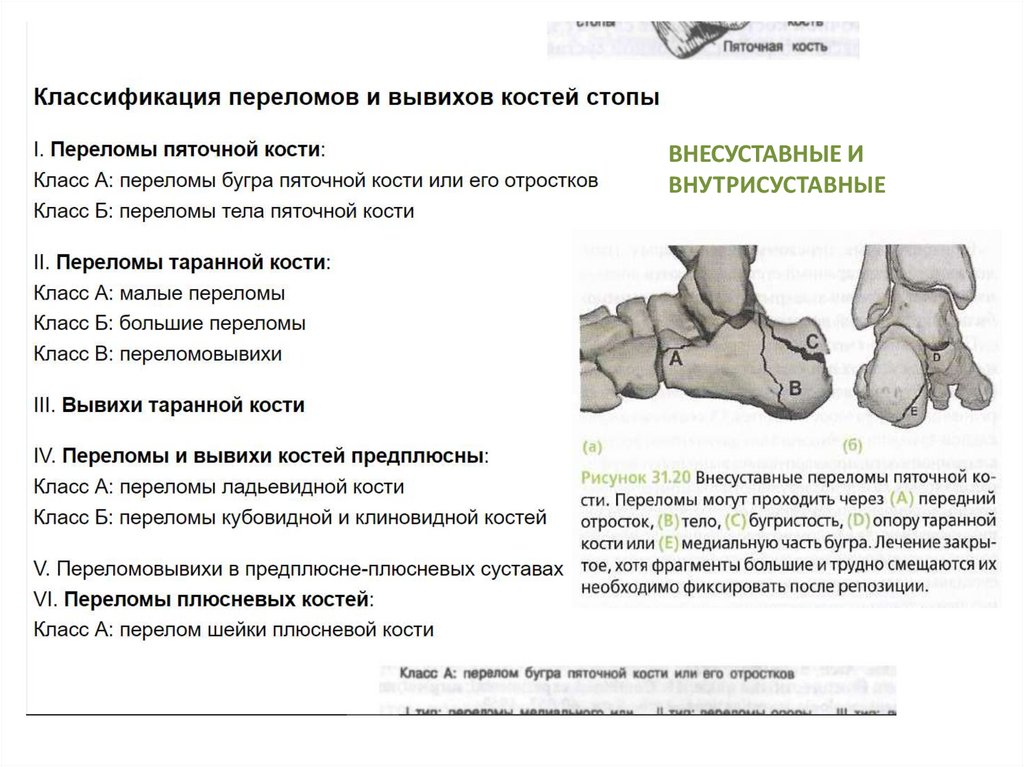
Переломы пяточной костиПяточная кость, os calcaneum — самая крупная из всех костей
стопы, участвует в формировании продольного свода стопы и
является его задней точкой опоры, к отросткам бугра
пяточной кости крепится подошвенный апоневроз, мышцы
стопы и сухожилие трехглавой мышцы голени (пяточное). В
нормальных условиях, приложение сил на эти мышцы
способствуют активному балансированию стопы.
МЕХАНИЗМ
4.
5.
6.
7.
ВНЕСУСТАВНЫЕ ИВНУТРИСУСТАВНЫЕ
8.
9.
10.
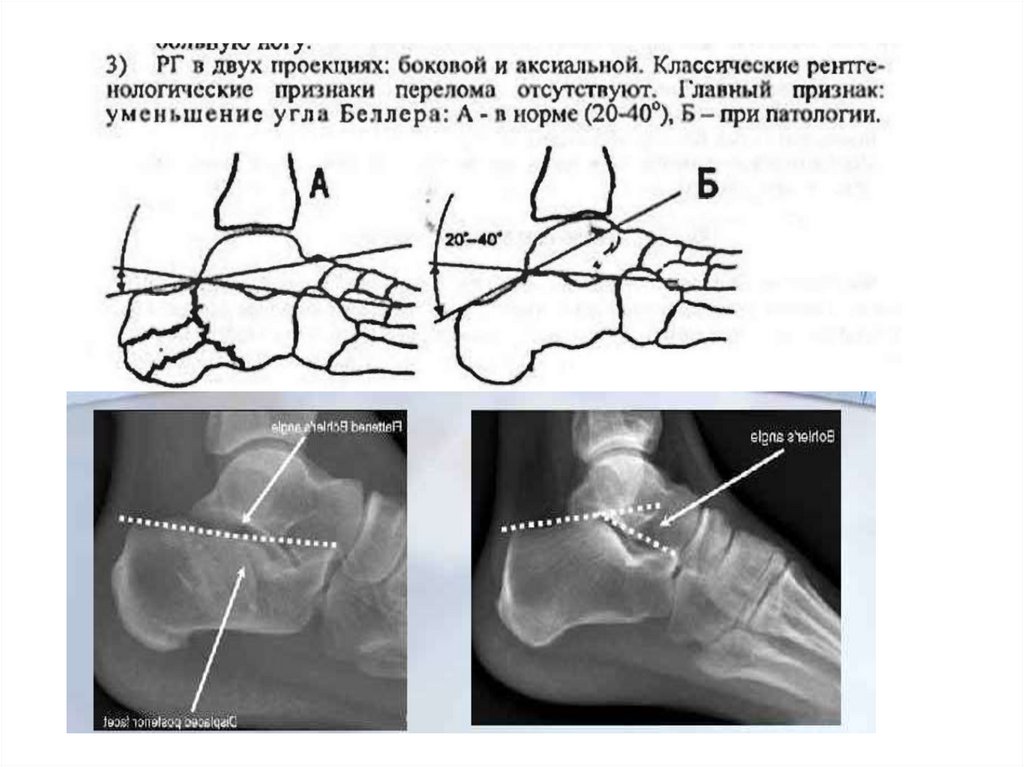
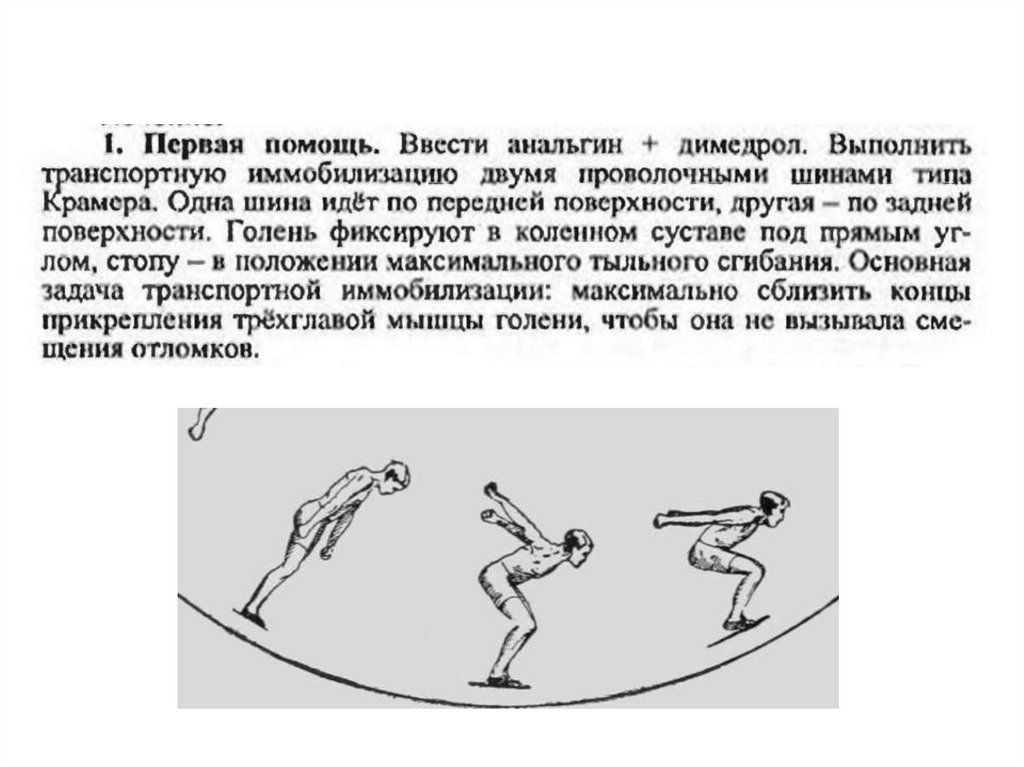
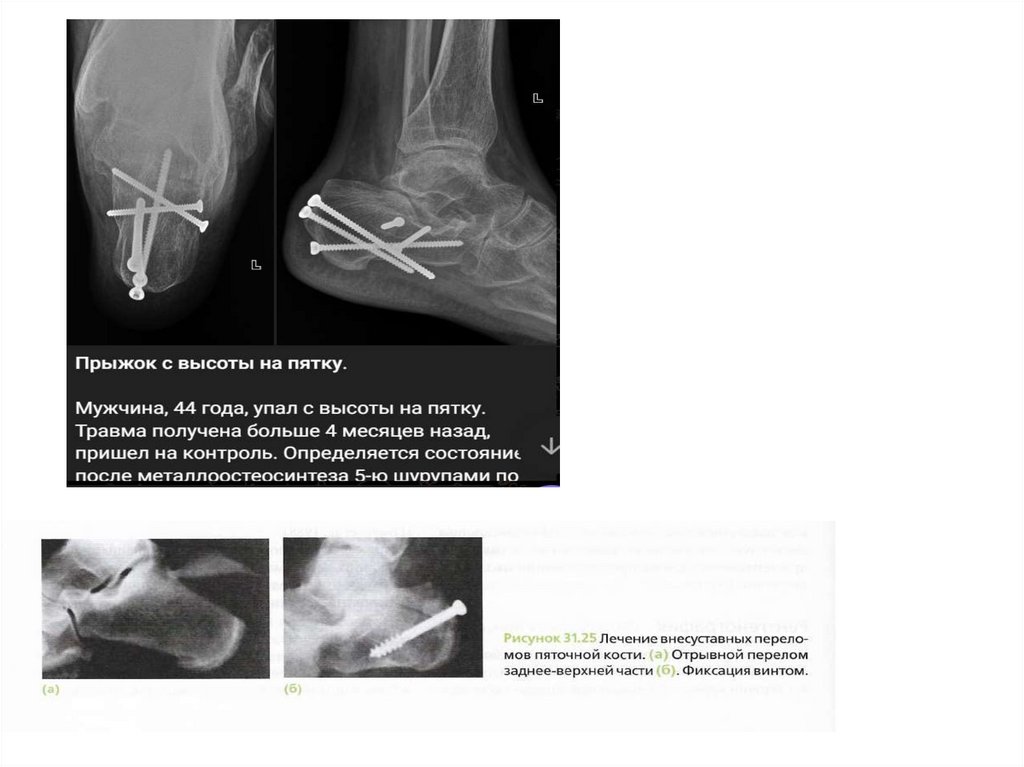
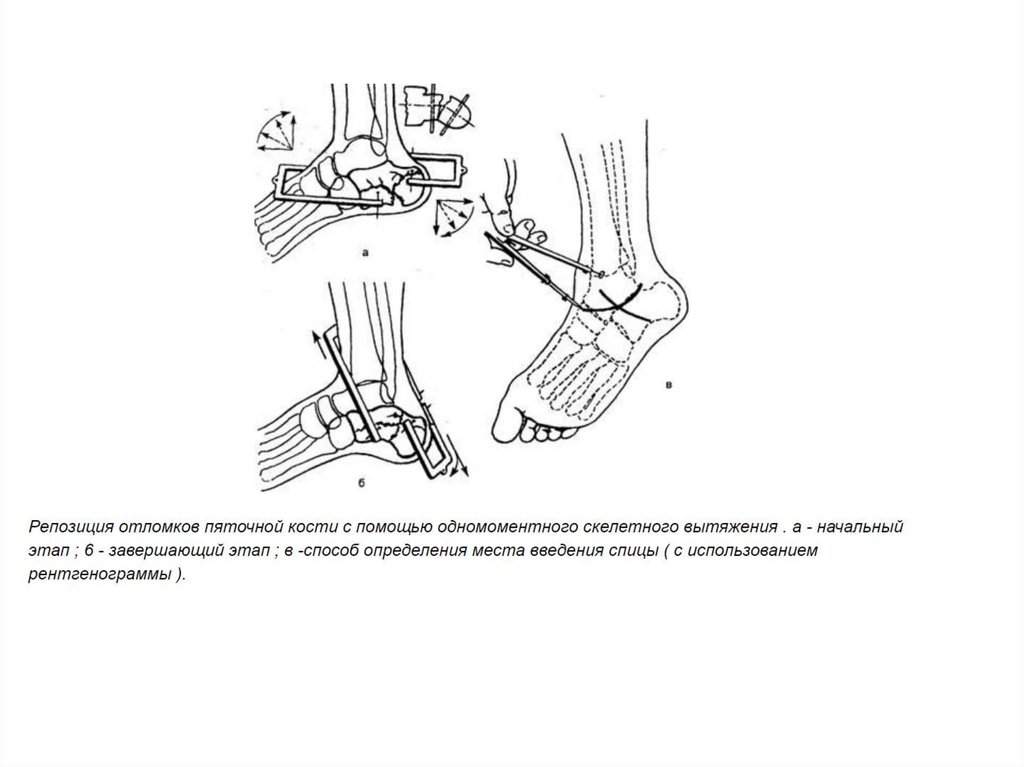
консервативное лечение пациентам с переломами пяточнойкости без смещения и с допустимым смещением костных отломков.
-охлаждение возвышенное положение до спадения отека
-гипс индивидуально
-ранняя мобилизация лфк
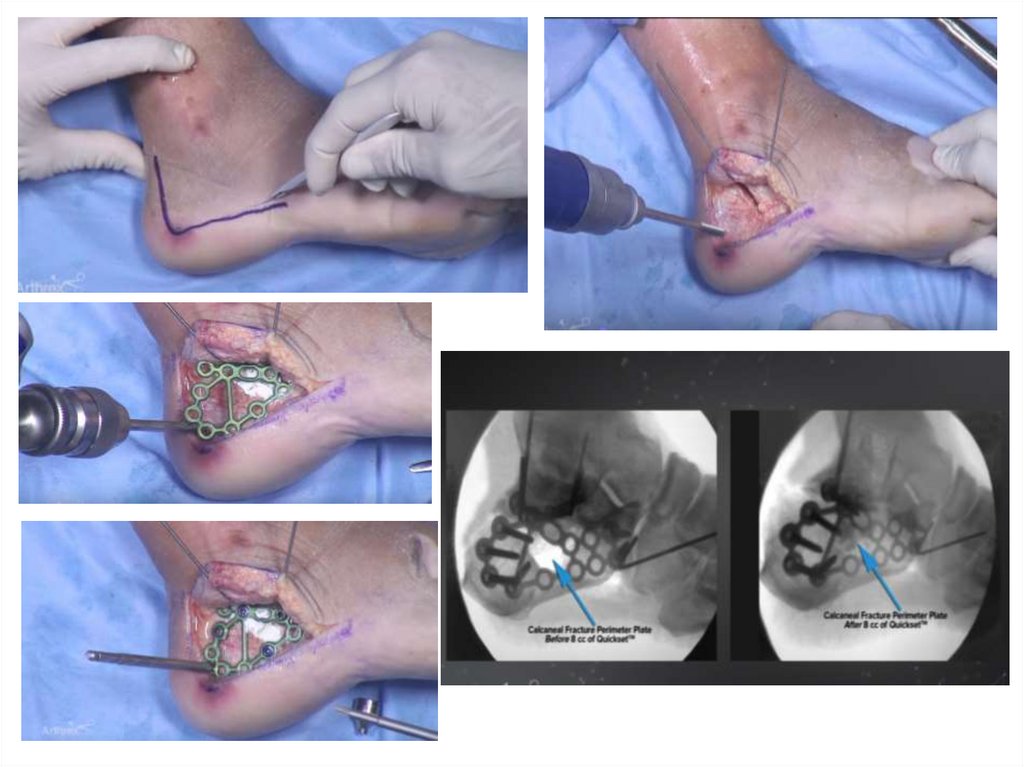
оперативное лечение пациентам со значительным смещением
костных отломков
открытая репозиция и внутренняя фиксация перелома медицинскими
изделиями,
закрытая и минимально инвазивная и инструментально ассистированная
репозиция отломков с последующей фиксацией погружными
конструкциями,
возможно использование наружных фиксаторов, как этапный и как
окончательный метод фиксации отломков
11.
12.
13.
14.
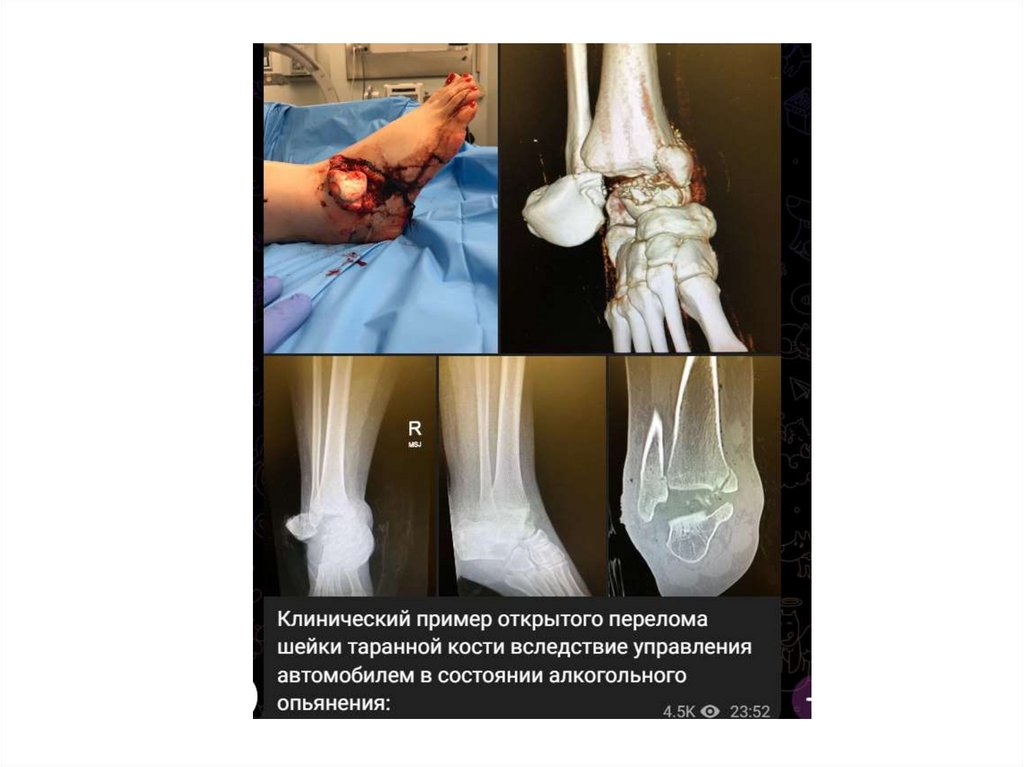
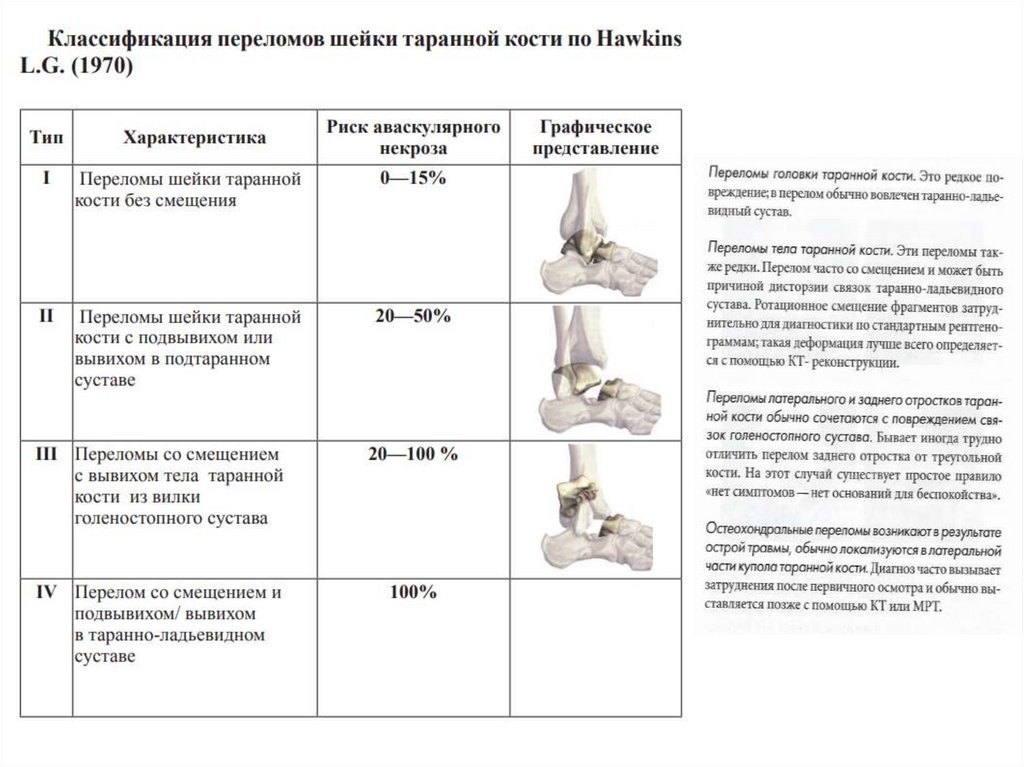
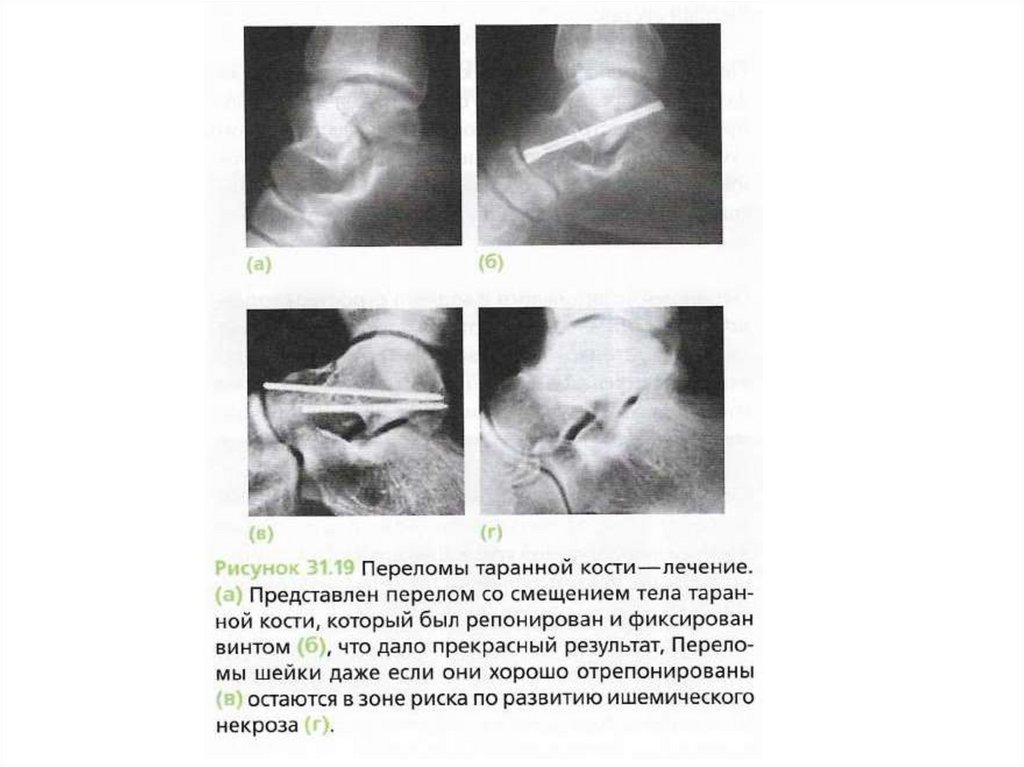
ПЕРЕЛОМЫ ТАРАННОЙ КОСТИ- редко
15.
16.
17.
БЕЗ СМЕЩЕНИЯновокаиновая блокада места перелома;
закрытая ручная одномоментная репозиция при переломах со смещением;
наложение гипсовой повязки;
ортопедических изделии и шин.
с смещением - Хирургическое вмешательство
закрытая репозиция костных обломков предплюсневых и плюсневых костей с
внутренней фиксацией (для остеосинтеза используются спицы, винты и пластины
различных модификаций);
Открытая репозиция костных обломков предплюсневых и плюсневых костей с
внутренней фиксацией (для остеосинтеза используются спицы, винты и пластины
различных модификаций);
хирургическая обработка места открытого перелома предплюсневых и плюсневых
костей;
· наложение аппарата для компрессионно-дистракционного остеосинтеза.
18.
19.
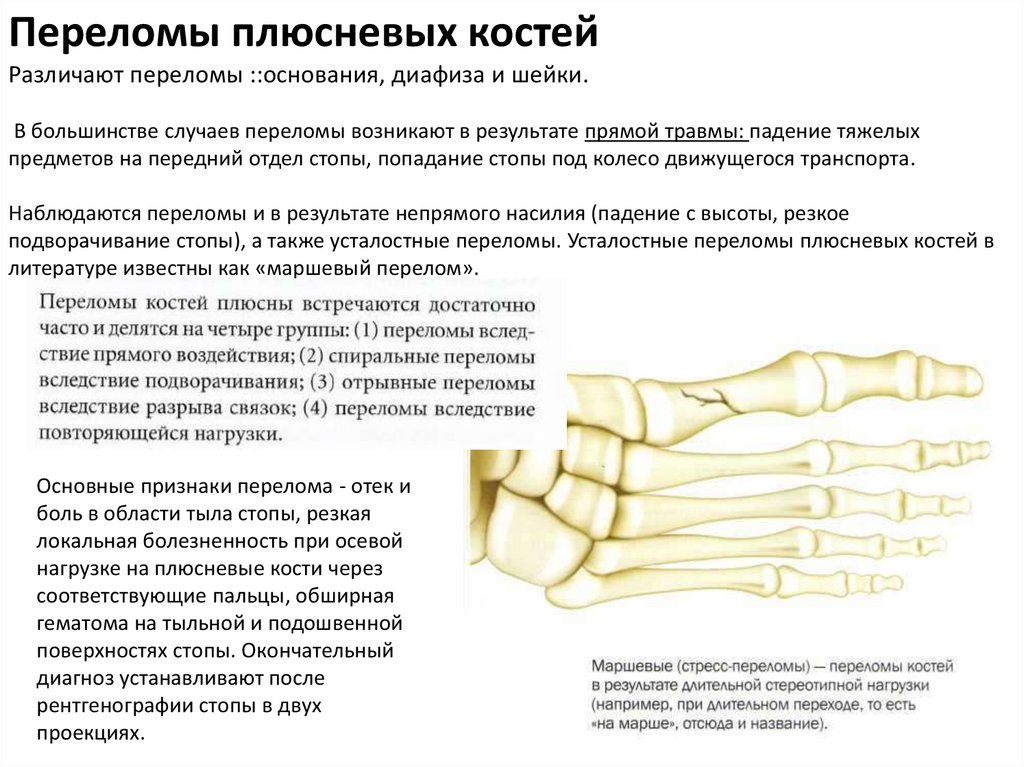
Переломы плюсневых костейРазличают переломы ::основания, диафиза и шейки.
В большинстве случаев переломы возникают в результате прямой травмы: падение тяжелых
предметов на передний отдел стопы, попадание стопы под колесо движущегося транспорта.
Наблюдаются переломы и в результате непрямого насилия (падение с высоты, резкое
подворачивание стопы), а также усталостные переломы. Усталостные переломы плюсневых костей в
литературе известны как «маршевый перелом».
Основные признаки перелома - отек и
боль в области тыла стопы, резкая
локальная болезненность при осевой
нагрузке на плюсневые кости через
соответствующие пальцы, обширная
гематома на тыльной и подошвенной
поверхностях стопы. Окончательный
диагноз устанавливают после
рентгенографии стопы в двух
проекциях.
20.
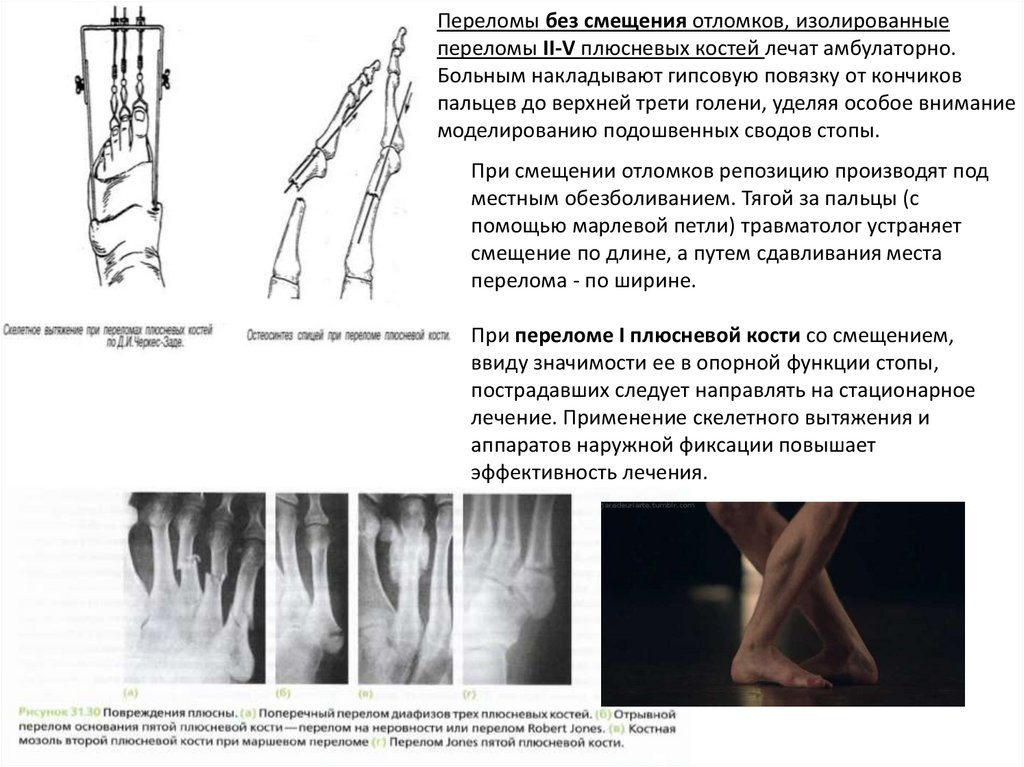
Переломы без смещения отломков, изолированныепереломы II-V плюсневых костей лечат амбулаторно.
Больным накладывают гипсовую повязку от кончиков
пальцев до верхней трети голени, уделяя особое внимание
моделированию подошвенных сводов стопы.
При смещении отломков репозицию производят под
местным обезболиванием. Тягой за пальцы (с
помощью марлевой петли) травматолог устраняет
смещение по длине, а путем сдавливания места
перелома - по ширине.
При переломе I плюсневой кости со смещением,
ввиду значимости ее в опорной функции стопы,
пострадавших следует направлять на стационарное
лечение. Применение скелетного вытяжения и
аппаратов наружной фиксации повышает
эффективность лечения.
21.
Переломы фаланг пальцев стопы - аналогично но срок иммобилизации меньшедовольно часто.
Чаще всего переломы обусловлены прямой травмой (падение тяжести на стопу или сдавление пальцев
грузом) и относительно редко — непрямой.
Наиболее часто переломам подвергаются дистальные фаланги I и II пальцев. Полные переломы
фаланги могут быть поперечными, косыми, Т-образными или оскольчатыми. При переломах фаланг
пальцев стопы в первые часы после травмы определяются значительная припухлость, болезненность
на уровне перелома при пальпации, а также при осевой нагрузке на поврежденный палец и пассивных
движениях пальца; кровоподтек определяется на латеральной и тыльной поверхностях, реже с
подошвенной стороны. Смещения отломков при закрытых переломах фаланг пальцев стопы в
большинстве случаев не бывает. Иногда тяга разгибателей приводит к угловому смещению отломков,
углом, открытым к тылу. Особенно резко смещение выражено на проксимальной фаланге большого
пальца. Переломы фаланг пальцев стопы рентгенологически исследуют в прямой и боковой проекциях.
Для уточнения смещения отломков снимок делают в полубоковой проекции (в косой).
Лечение. При переломах дистальных фаланг без смещения отломков достаточно
иммобилизовать пальцы подошвенной гипсовой лонгетой сроком на 2- 3 нед. Для
удаления подногтевой гематомы пластинку ногтя просверливают или прожигают
раскаленной тонкой спицей. Изолированные переломы фаланг II-V пальцев можно
фиксировать несколькими слоями липкого пластыря в виде кольца. Смещение
отломков проксимальных фаланг, особенно I пальца, устраняют под местным
обезболиванием 1% раствором новокаина. Вытяжением пальца по длине с
помощью марлевой петли с одновременным надавливанием на отломки с
подошвенной стороны устраняют угловую деформацию, затем накладывают хорош
отмоделированную подошвенную гипсовую лонгету сроком на 3 нед. Для фиксации
отломков используют спицы, вводимые чрескожно, с последующей
иммобилизацией лонгетой до 3 нед.






 medicine
medicine








