Similar presentations:
Бронхиальная астма: клиника, диагностика, неотложная помощь. Лекция 10
1.
Министерство здравоохранения Российской ФедерацииФедеральное государственное бюджетное учреждение дополнительного
профессионального образования Российская медицинская академия
непрерывного профессионального образования
Бронхиальная астма: клиника, диагностика,
неотложная помощь. Клиническая
фармакология средств неотложной помощи
при бронхиальной астме
Лекция 10
Утвержден на УМС 27.11.2017 (протокол № 9)
2.
Содержание1. Бронхиальная астма: этиология и патогенез.
2. Клиника бронхиальной астмы.
3. Диагностика приступа бронхиальной астмы.
4. Выбор средств экстренной помощи при
приступах бронхиальной астмы.
5. Неотложная помощь при бронхиальной
астме.
3.
4.
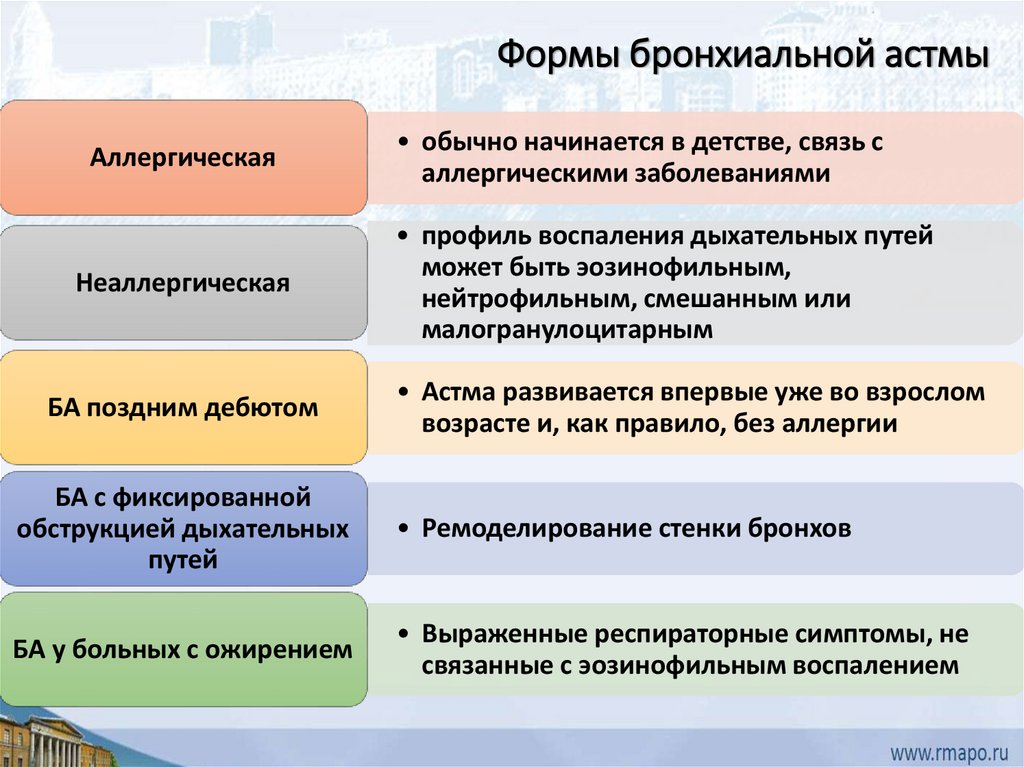
Формы бронхиальной астмыАллергическая
• обычно начинается в детстве, связь с
аллергическими заболеваниями
Неаллергическая
• профиль воспаления дыхательных путей
может быть эозинофильным,
нейтрофильным, смешанным или
малогранулоцитарным
БА поздним дебютом
• Астма развивается впервые уже во взрослом
возрасте и, как правило, без аллергии
БА с фиксированной
обструкцией дыхательных
путей
• Ремоделирование стенки бронхов
БА у больных с ожирением
• Выраженные респираторные симптомы, не
связанные с эозинофильным воспалением
5.
Факторы,влияющие на развитие и проявления БА
Внутренние
факторы
• Генетическая предрасположенность к атопии и
бронхиальной гиперреактивности
• Пол (в детском возрасте БА чаще развивается у
мальчиков; в подростковом и взрослом – у женщин)
• Ожирение
• Аллергены, инфекционные агенты,
профессиональные факторы, аэрополлютанты, диета
Внешние
факторы
6.
Клиника и диагностика БАДиагностика астмы основана на обнаружении характерных симптомов
и признаков при отсутствии альтернативного объяснения их
возникновения:
• хрипы, удушье, чувство заложенности в грудной клетке и кашель,
особенно при ухудшении симптомов ночью и рано утром,
возникновении при физической нагрузке, воздействии аллергенов
и холодного воздуха, после приема аспирина или бета-блокаторов.
• Наличие атопических заболеваний в анамнезе;
• Наличие астмы и/или атопических заболеваний у родственников;
• Распространенные сухие свистящие хрипы при выслушивании
(аускультации) грудной клетки;
• Низкие показатели пиковой скорости выдоха или объёма
форсированного выдоха за 1 секунду (ретроспективно или в серии
исследований), необъяснимые другими причинами;
• Эозинофилия периферической крови, необъяснимая другими
причинами.
7.
Клиника и диагностика БАКлинические признаки, уменьшающие вероятность наличия астмы:
• Выраженные головокружение, потемнение в глазах, парестезии;
• Хронический продуктивный кашель при отсутствии свистящих
хрипов или удушья;
• Постоянные нормальные результаты обследования грудной клетки
при наличии симптоматики;
• Изменение голоса;
• Возникновение симптомов исключительно на фоне простудных
заболеваний;
• Наличие существенной истории курения (более 20 пачек/лет);
• Заболевания сердца;
• Нормальные показатели пиковой скорости выдоха или
спирометрии при наличии симптоматики (клинических проявлений
8.
Спирометрия(пикфлоуметрия) является
предпочтительным
начальным
исследованием для
оценки наличия и тяжести
обструкции дыхательных
путей
9.
Индивидуальные пикфлоуметры10.
Классификация бронхиальной астмы постепени тяжести
СТУПЕНЬ 1:
Интермиттирующая
бронхиальная астма
Симптомы реже 1 раза в неделю; короткие обострения; ночные
симптомы не чаще двух раз в месяц; ОФВ1 или ПСВ ≥ 80% от
должного; разброс ПСВ или ОФВ1 < 20%
СТУПЕНЬ 2: Легкая
персистирующая
бронхиальная астма
Симптомы чаще 1 раза в неделю, но реже 1 раза в день
Обострения могут снижать физическую активность и нарушать сон
Ночные симптомы чаще двух раз в месяц
ОФВ1 или ПСВ ≥ 80% от должного
Разброс ПСВ или ОФВ1 20—30%
СТУПЕНЬ 3:
Персистирующая
бронхиальная астма
средней тяжести
Ежедневные симптомы;
Ночные симптомы чаще 1 раза в неделю
Ежедневное использование ингаляционных β2-агонистов
короткого действия
ОФВ1 или ПСВ 60—80% от должного; Разброс ПСВ или ОФВ1 > 30%
СТУПЕНЬ 4: Тяжелая
персистирующая
бронхиальная астма
Ежедневные симптомы, Частые обострения, Частые ночные
симптомы
Ограничение физической активности
ОФВ1 или ПСВ ≤ 60% от должного; Разброс ПСВ или ОФВ1 > 30%
11.
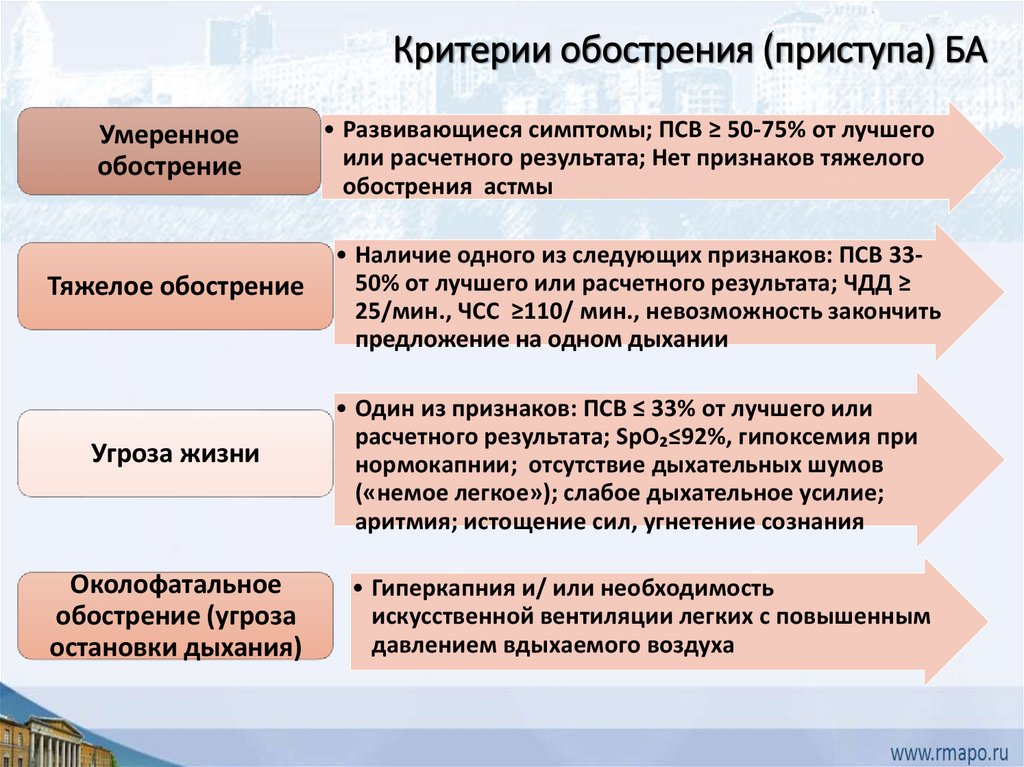
Критерии обострения (приступа) БАУмеренное
обострение
• Развивающиеся симптомы; ПСВ ≥ 50-75% от лучшего
или расчетного результата; Нет признаков тяжелого
обострения астмы
Тяжелое обострение
• Наличие одного из следующих признаков: ПСВ 3350% от лучшего или расчетного результата; ЧДД ≥
25/мин., ЧСС ≥110/ мин., невозможность закончить
предложение на одном дыхании
Угроза жизни
• Один из признаков: ПСВ ≤ 33% от лучшего или
расчетного результата; SpO₂≤92%, гипоксемия при
нормокапнии; отсутствие дыхательных шумов
(«немое легкое»); слабое дыхательное усилие;
аритмия; истощение сил, угнетение сознания
Околофатальное
обострение (угроза
остановки дыхания)
• Гиперкапния и/ или необходимость
искусственной вентиляции легких с повышенным
давлением вдыхаемого воздуха
12.
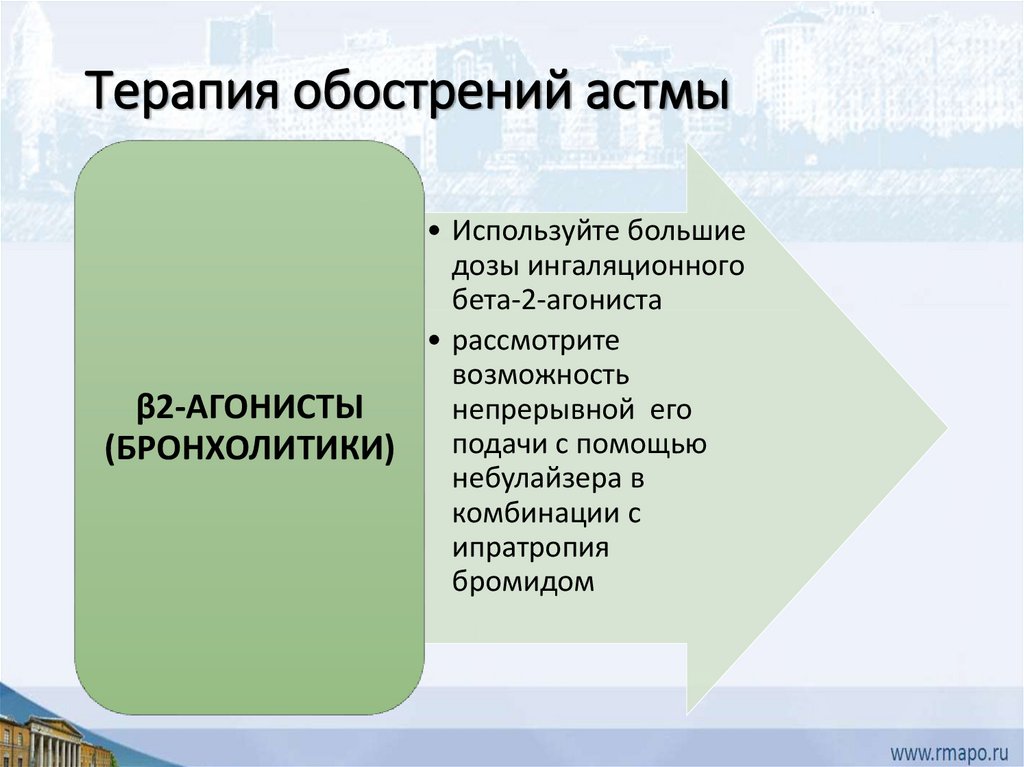
Терапия обострений астмы• Используйте большие
дозы ингаляционного
бета-2-агониста
• рассмотрите
возможность
β2-АГОНИСТЫ
непрерывной его
подачи с помощью
(БРОНХОЛИТИКИ)
небулайзера в
комбинации с
ипратропия
бромидом
13.
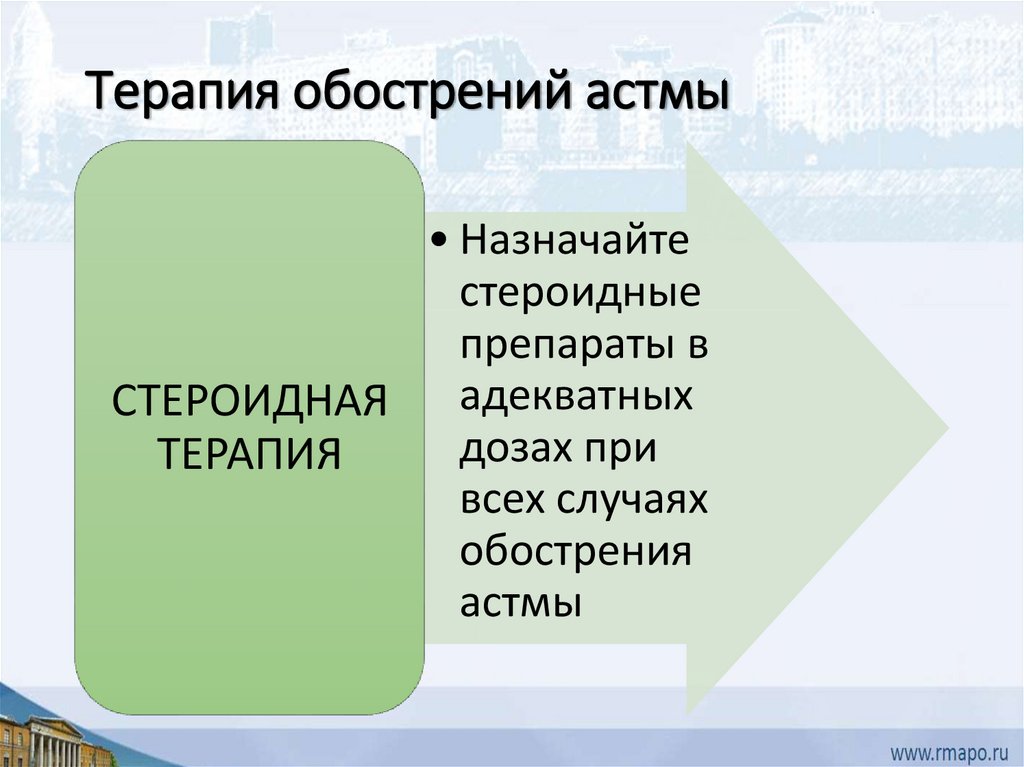
Терапия обострений астмы• Назначайте
стероидные
препараты в
СТЕРОИДНАЯ адекватных
дозах при
ТЕРАПИЯ
всех случаях
обострения
астмы
14.
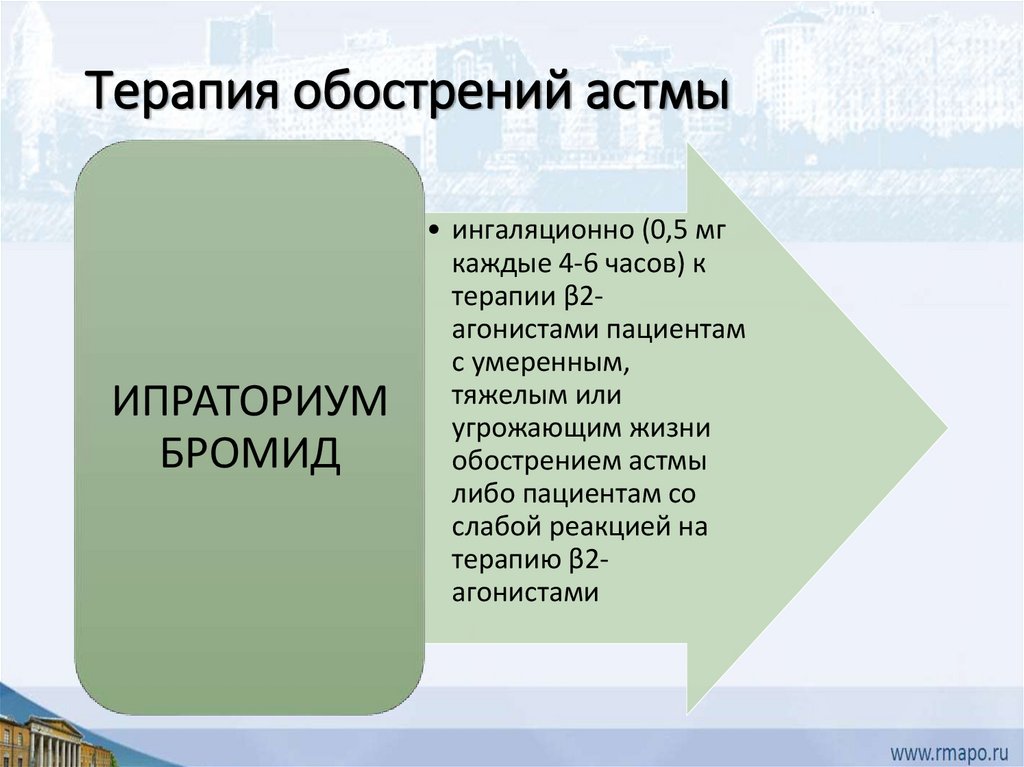
Терапия обострений астмыИПРАТОРИУМ
БРОМИД
• ингаляционно (0,5 мг
каждые 4-6 часов) к
терапии β2агонистами пациентам
с умеренным,
тяжелым или
угрожающим жизни
обострением астмы
либо пациентам со
слабой реакцией на
терапию β2агонистами
15.
Факторы высокого риска развитияастматического статуса
Наличие в анамнезе угрожающего жизни обострения БА;
Длительное применение системных и ингаляционных глюкокортикостероидов (ГКС)
и их недавняя отмена или уменьшение дозы;
Госпитализации по поводу БА в отделение интенсивной терапии (ОРИТ) и/или
госпитализация в течение последнего года;
Наличие в анамнезе эпизодов искусственной вентиляции легких (ИВЛ) по поводу
обострений БА;
Пневмоторакс и пневмомедиастинум в анамнезе
Психические заболевания или психосоциальные проблемы ;
Невозможность оказания медицинской помощи в домашних условиях.
16.
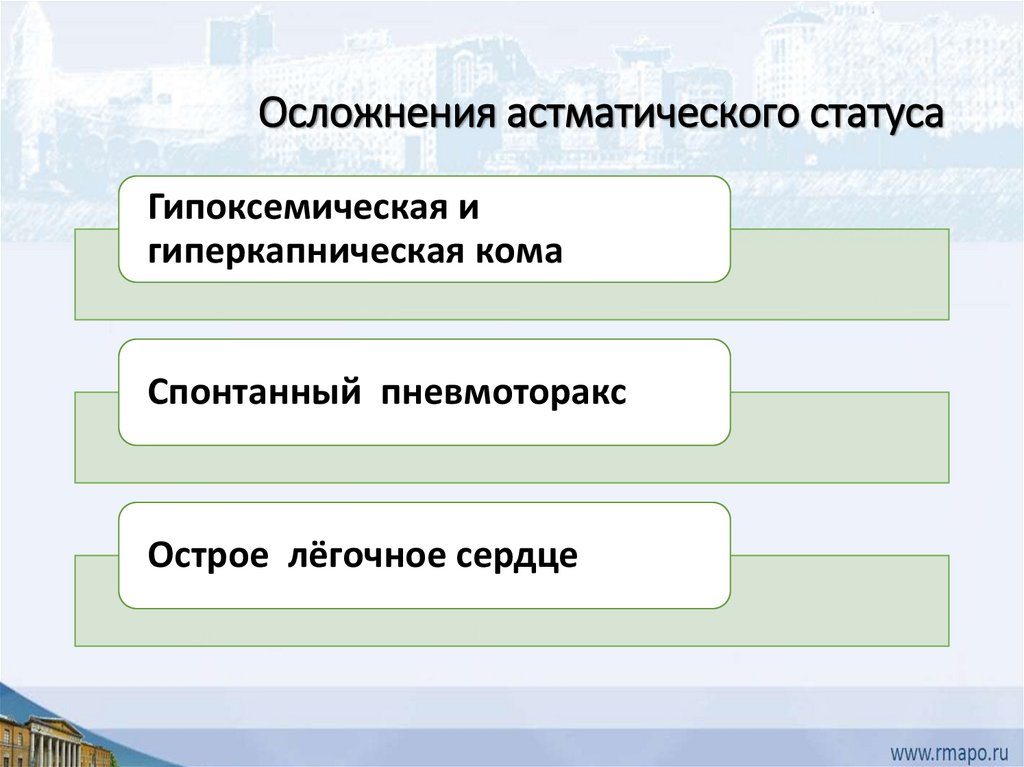
Осложнения астматического статусаГипоксемическая и
гиперкапническая кома
Спонтанный пневмоторакс
Острое лёгочное сердце
17.
Дозы препаратов, используемых для леченияобострений БА
Сальбутамол
(вентолин Небулы)
Сальгим,
Стеринеб
Саламол
Фенотерол (Беротек)
раствор для небулайзеров 2,5 или 5 мг каждые 20
мин в течение 1 ч, затем
2,5 или 5 мг/мл
через 1-4 ч в режиме «по
требованию»
дозированный аэрозоль со 4-8 ингаляций каждые 20
спейсером (100 мкг/доза) мин в течение 1-4 ч, затем
через 1-4 ч в режиме «по
требованию»
раствор для небулайзеров 1мг каждые 20 мин в
течение 1 ч, затем через 11 мг/мл
4 ч в режиме «по
требованию»
дозированный ингалятор 2-4 ингаляции каждые 20
со спейсером
мин в течение 1-4 ч, затем
через 1-4 ч в режиме «по
(100 и 200мкг/доза)
требованию»
18.
Дозы препаратов, используемых для леченияобострений БА
Ипратропиума
(Атровент)
бромид раствор для небулайзеров 0,5 мг каждые 30 мин 3
раза, затем через 2-4 ч в
(0,25 мг/мл)
режиме «по требованию
Ипратропиума
бромид раствор для небулайзеров 2 мл каждые 30 мин,
2 мл каждые 30 мин,
(в 1 мл 0,25 мг
затем через каждые 2-4
и фенотерол (Беродуал)
ипратропиума
часа в режиме «по
требованию»
затем через каждые 2-4 ч
бромида
и
0,5
мг
фенотерола)
ампулы 2,4% -10 мл для разовая доза 250 мг в/в
Эуфиллин
капельно
внутривенного введения
суточная доза 0,75 -1,5г
Не вводить больным,
принимавшим препараты
теофиллина
19.
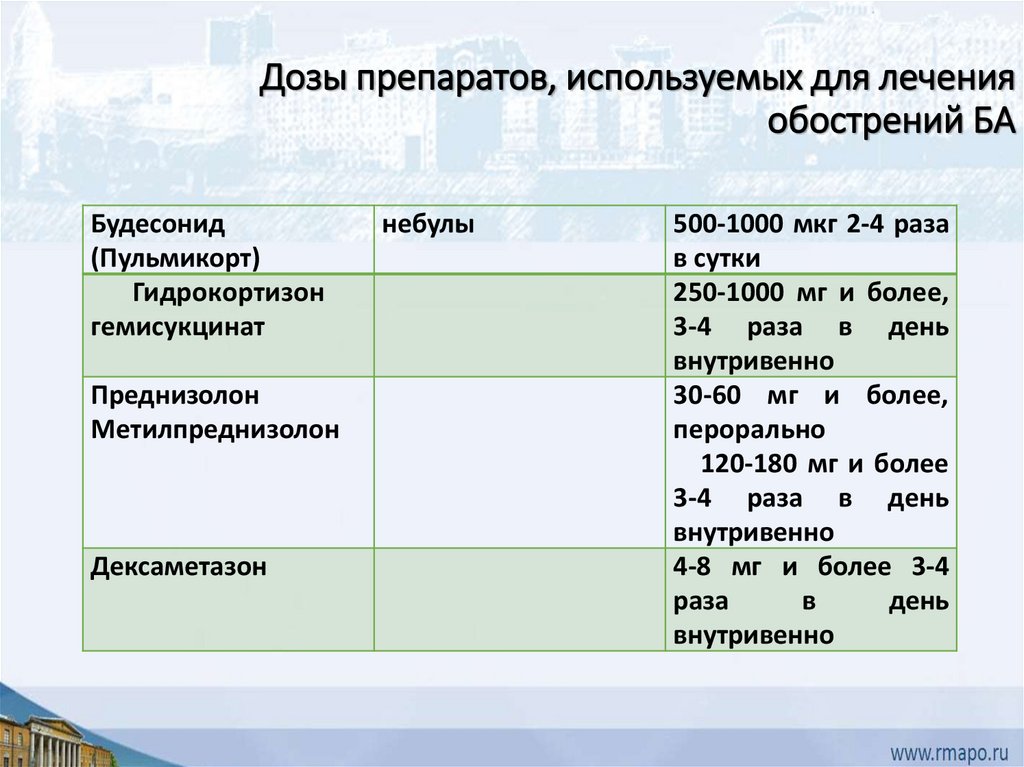
Дозы препаратов, используемых для леченияобострений БА
Будесонид
(Пульмикорт)
Гидрокортизон
гемисукцинат
Преднизолон
Метилпреднизолон
Дексаметазон
небулы
500-1000 мкг 2-4 раза
в сутки
250-1000 мг и более,
3-4 раза в день
внутривенно
30-60 мг и более,
перорально
120-180 мг и более
3-4 раза в день
внутривенно
4-8 мг и более 3-4
раза
в
день
внутривенно
20.
Экстренная помощьпри умеренном обострении БА
21.
Экстренная помощьпри тяжелом обострении БА
22.
Экстренная помощьобострения БА при угрозе жизни
23.
При подготовке лекциибыли использованы материалы:
Рекомендации Европейского совета по реанимации
и Национального совета по реанимации
Интенсивная терапия. Национальное
руководство. – М.: ГЭОТАР-Медиа, 2017
Федеральные клинические рекомендации по
диагностике и лечению бронхиальной астмы,
2016
Диагностика и лечение бронхиальной астмы в
общей врачебной практике (Национальные
клинические рекомендации), 2014
Скорая медицинская помощь. Национальное
руководство. - М.: ГЭОТАР-Медиа, 2015
24.
ТестЩелкните кнопку Тест для редактирования этого теста

















 medicine
medicine








