Similar presentations:
Патогенетическое обоснование интерпретации результатов общего анализа крови
1.
Патогенетическое обоснованиеинтерпретации результатов
общего анализа крови
Лектор: Доцент Шестернина Н.В.
2021-2022 уч.г.
2.
Цель лекции:актуализация
причин
и
механизмов развития типовых
качественных и количественных
изменений общего анализа
крови.
3.
Вопросы лекции:Характеристика показателей общего
анализа крови.
2. Патофизиологическая
оценка
анемического синдрома по индексам
красной крови.
3. Причины и механизмы развития плеторы.
4. Количественные
и
качественные
изменения клеток белой крови.
5. Патогенетическое
обоснование
изменений СОЭ.
1.
4.
Качественныеи
количественные
характеристики
клеток
крови
выявляются не только при помощи
микроскопии (ручной способ подсчета
общего анализа крови), но и
автоматически
при
аппаратном
подсчете клеток крови.
5.
Общий анализ крови включаетопределение :
1)
2)
3)
4)
5)
6)
7)
8)
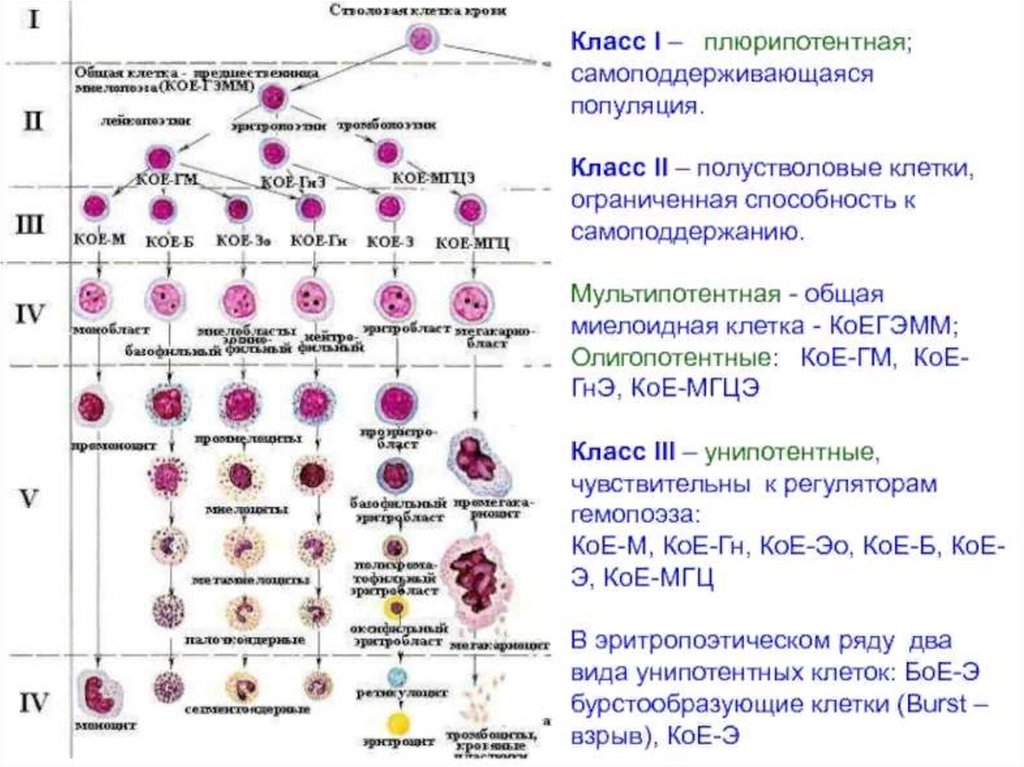
9)
10)
количества эритроцитов ;
гемоглобина;
гематокрита;
индексов красной крови:
a) цветового показателя,
b) гематокрита;
c) объема и
d) диаметра эритроцитов ;
количества ретикулоцитов,
тромбоцитов
лейкоцитов ;
лейкоцитарной формулы;
скорости оседания эритроцитов (СОЭ);
осмотической резистентности эритроцитов(ОРЭ).
6.
Оценка показателей общего анализакрови невозможна без системного
подхода, включающего анализ конкретных
данных и клинических проявлений
болезни с учетом кровеобразования и
кроверазрушения, поэтому интерпретация
всех показателей общего анализа крови
проводится
с
позиций
понимания
морфофункциональных единиц системы
крови, а именно, эритрона и лейкона.
7.
Основная функция системы эритрона- обеспечение адекватного запросам
организма
метаболизма
тканей
и
газообмена между кровью и атмосферным
воздухом.
С этой функцией справляются зрелые
эритроциты, содержащие уникальный
пигмент гемоглобин.
Патология
эритрона,
чаще
всего,
сопровождается гипоксией гемического
типа.
8.
Применение дополнительных клиническихисследований, таких как,изучение пунктата
костного мозга, трепанобиопсии плоских
костей и некоторых биохимических тестов,
позволяет выяснить и определить :
1) функциональные резервы в системе
эритрона,
2) уровень компенсации нарушенных
функций,
3) правильную патогенетическую коррекцию
нарушенных функций и
4) успешность лечения больного.
9.
Индексы красной крови(автоматический подсчет):
1.
MCV (Mean corpuscular volume) - средний
объем эритроцита fl (femtoliter).
2.
MCH (Mean corpuscular hemoglobin) среднее содержание гемоглобина pg
(picogramm).
MCHC (Mean corpuscular hemoglobin
concentration) - средняя концентрация
гемоглобина в эритроците.
3.
RDW - анизоцитоз (red cell distribution
width).
4.
10.
Htc- гематокритКровь человека представляет собой как
жидкую часть – плазму, так и клетки (форменные
элементы) – эритроциты, тромбоциты и лейкоциты.
В норме плазма составляет 59 – 60% от
общего объема крови, остальные 40 – 41% –форменные элементы, 99% которых являются
эритроцитами.
Так как эритроциты составляют подавляющее
большинство
клеточных
элементов
крови,
гематокритное число показывает соотношение
объема эритроцитов к объему всей крови в
организме.
Гематокрит приблизительно в три раза ниже
уровня гемоглобина, выраженного в г/л.
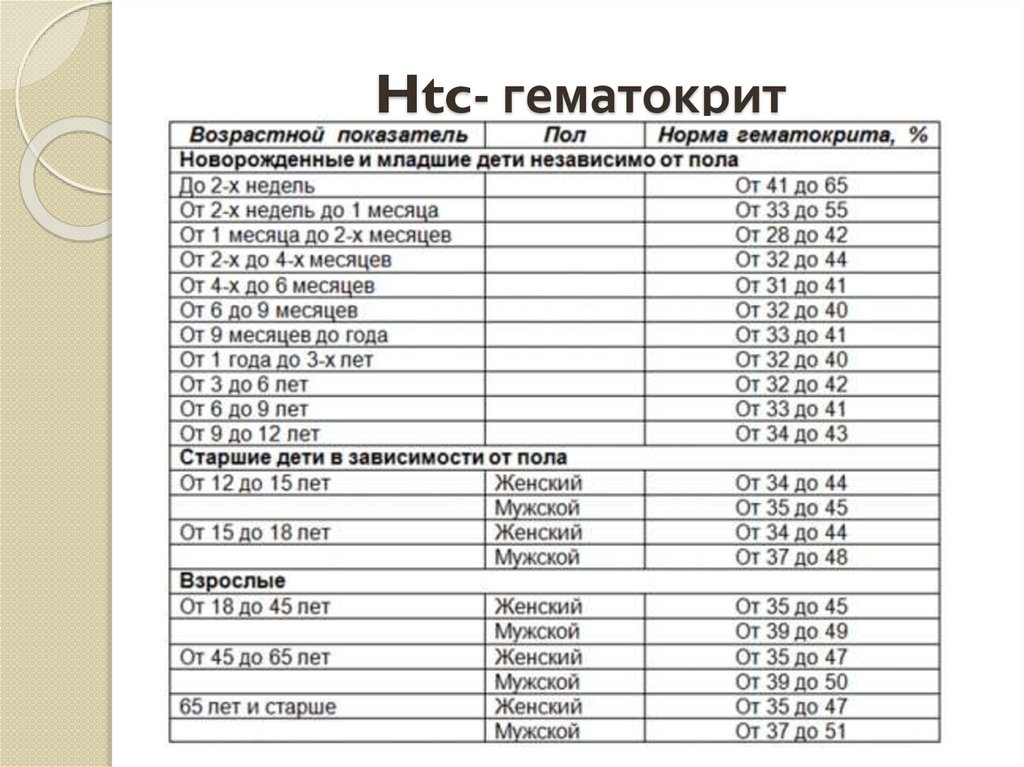
11.
Htc- гематокрит12.
Определение уровнягематокрита
Гематокритом, кроме показателя крови, называют
специальный
стеклянный
прибор
–
градуированный
капилляр,
имеющий
100
делений. Забор крови осуществляется утром
натощак из локтевой вены либо из подушечки
фаланги
пальца.
Гематокрит
заполняется
забранной кровью и сразу центрифугируется в
течение одного-полутора часов. За это время
эритроциты оседают до определенного уровня,
который
показывает
гематокритное
число
исследуемого пациента. В настоящее время чаще
используется специализированное оборудование,
с помощью которого уровень гематокрита, как и
других показателей, определяется автоматически
компьютерной программой.
13.
Показания для проведенияанализа:
профилактическое медицинское обследование( скрининг-теста для выявления
анемии)
любое заболевание (общий или развернутый анализ крови);
диагностика и скрининг эффективности лечения заболеваний крови;
опухолевые процессы;
патологии сердечнососудистой системы;
патологии пищеварительной системы;
стойкие отеки;
почечные патологии;
обезвоживание (дегидратация);
подозрение на гипергидратацию;
предстоящее оперативное вмешательство;
склонность к кровотечениям, повторяющиеся кровотечения;
предстоящее переливание крови, эритроцитарной массы, плазмы;
состояние после переливания крови, эритроцитарной массы или плазмы.
стандарта калибровки автоматизированных систем анализа крови,
критерия правильности определения уровня гемоглобина в крови.
14.
Интерпретация результатаанализа
Гематокрит не оценивается изолированно,
врач всегда принимает во внимание другие
показатели крови для оценки состояния пациента.
С целью диагностики возможно назначение
других способов исследования (биохимического
анализа
крови,
функциональных,
инструментальных методов).
Следует учитывать, что на точность
результата могут влиять недавние кровопотери
(менструации,
донорская
сдача
крови),
пребывание в горных местностях, злоупотребление
табакокурением.
15.
Повышение гематокритасвязан с повышенной выработкой
эритроцитов красным костным мозгом,
а также с увеличением размеров
клетки (эритроцита).
заболевания и травмы,
сопровождающиеся резким
снижением объема циркулирующей
плазмы:
•эритремия;
•эритроцитозы;
•почечный поликистоз;
•почечная паатология с повышенной
продукцией эритропоэтина
•различные пороки сердца;
•хронические легочные патологии,
сопровождающиеся дыхательной
недостаточностью.
•пребывание в местностях,
расположенных высоко над уровнем
моря (высокогорье);
•длительное пребывание в условиях
высоких температур (работа в горячих
цехах).
•шоковые состояния,
•обширные ожоги,
•перитонит,
•непроходимость кишечника;
•дегидратация (обезвоживание),
вызванная профузным поносом,
неукротимой рвотой, патологически
повышенной потливостью;
16.
Снижение гематокрита• уменьшение числа клеток-эритроцитов;
• увеличение объема плазмы за счет повышенного содержания жидкости в
организме;
• повышение количества белков, которые связывают жидкость, не давая ей
выводиться из организма.
анемии и лейкозы, при
которых может быть
нарушен синтез
гемоглобина либо
замедлен механизм
образования эритроцитов;
отравления химическими и
биологическими ядами
(пестицидами, змеиным
ядом, токсинами ядовитых
грибов);
гипергидратация –
повышенное
содержание жидкости в
организме при отеках,
длительной
инфузионной терапии,
употреблении
чрезмерного количества
жидкости внутрь;
гематокрит снижается
при беременности,
особенно в третьем
триместре, когда
увеличивается объем
плазмы, а количество
эритроцитов остается на
прежнем уровне; при
этом врач определяет,
является данное
состояние вариантом
нормы либо патологией.
17.
Цветовой показательВ норме у мужчин и женщин
соответствует 0,86-1,1.
По величине этого показателя судят о
степени
насыщения
гемоглобином
одного эритроцита.
ЦП=3Нв/на
3
первые
цифры
эритроцитов.
18.
Патогенетическая оценкаанемического синдрома
В литре крови взрослого здорового
мужчины
содержится
5,5±0,9∙1012/л
эритроцитов и 132-164 г/л гемоглобина;
у женщин – 4,8±0,6∙1012 /л и 115-145 г/л
гемоглобина.
Более низкое содержание эритроцитов у
женщин
объясняют
ингибирующим
действием на эритропоэз эстрогенов.
19.
Анемияэто синдром, для которого характерно
снижение содержания гемоглобина и
эритроцитов
(или
изменение
их
качества) в единице объема крови.
20.
АнемияБольшинство анемий сопровождаются
эритроцитопениями.
Исключением являются железодефицитные состояния и
талассемия.
С клинической точки зрения, основным и обязательным
признаком анемии является снижение содержания
гемоглобина в единице объема крови.
Именно этот факт определяет уменьшение кислородной
емкости крови и приводит к гипоксии гемического типа.
В свою очередь, гемическая гипоксия, как ведущее звено
патогенеза любой анемии, определяет основные
клинические симптомы и расстройства жизнедеятельности
у больных с анемическим синдромом.
21.
АнемияАнемии, как правило, сопровождаются
олигоцитемической нормоволемией,
снижением гематокрита и ускорением
СОЭ. Анемии часто являются синдромом
какого-то другого заболевания, а не
самостоятельными болезнями.
В связи с этим строгая нозологическая
или патогенетическая классификация
анемий (с учетом основного заболевания)
отсутствует.
22.
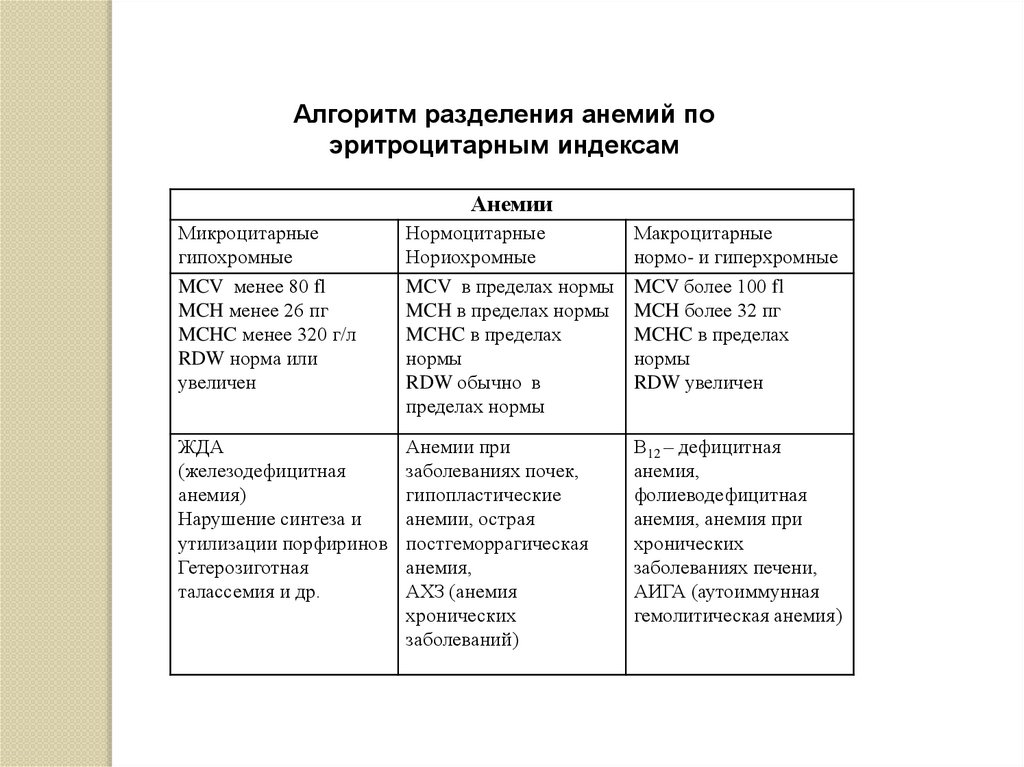
Алгоритм разделения анемий поэритроцитарным индексам
Анемии
Микроцитарные
гипохромные
MCV менее 80 fl
MCH менее 26 пг
MCHC менее 320 г/л
RDW норма или
увеличен
Нормоцитарные
Нориохромные
MCV в пределах нормы
MCH в пределах нормы
MCHC в пределах
нормы
RDW обычно в
пределах нормы
Макроцитарные
нормо- и гиперхромные
MCV более 100 fl
MCH более 32 пг
MCHC в пределах
нормы
RDW увеличен
ЖДА
(железодефицитная
анемия)
Нарушение синтеза и
утилизации порфиринов
Гетерозиготная
талассемия и др.
Анемии при
заболеваниях почек,
гипопластические
анемии, острая
постгеморрагическая
анемия,
АХЗ (анемия
хронических
заболеваний)
В12 – дефицитная
анемия,
фолиеводефицитная
анемия, анемия при
хронических
заболеваниях печени,
АИГА (аутоиммунная
гемолитическая анемия)
23.
Для оценки регенераторнойспособности костного мозга проводят
подсчет Ретикулоцитов
В периферической крови обнаруживают 0,2-
1,2% ретикулоцитов.
По числу ретикулоцитов оценивается
регенераторная способность эритроидного
ростка костного мозга.
Состояния эритропоэза:
1) регенераторные (0,2-1,2%),
2) гиперрегенераторные (больше 1,2%),
3) гипорегенераторные (меньше 0,2%),
4) арегенераторные (апластические) - 0%
24.
Определение осмотическойрезистентности эритроцитов
На осмотическую резистентность эритроцитов
влияют:
1) форма;
2) возраст эритроцитов;
3) осмотические свойства плазмы крови.
Начало гемолиза у здоровых людей колеблется в
пределах 0,46-0,44% NaCl и соответствует
минимальной резистентности.
Полный гемолиз наступает при 0,32-0,28% NaCl и
соответствует максимальной резистентности
эритроцитов к гипотоническому раствору.
Тест проверяет соотношение его показателей к
содержанию ретикулоцитов и индексов красной
крови, оценивающих объем и диаметр эритроцитов.
25.
Форма эритроцитов оценивается поиндексу сферичности, который
определяется соотношением толщины
эритроцита к его диаметру.
В норме индекс сферичности равен 0,270,28.
Чем выше индекс сферичности, чем
шарообразнее эритроцит, тем ниже его
осмотическая резистентность.
Самый низкий индекс сферичности у
созревающих эритроцитов –
ретикулоцитов.
26.
При заболеваниях, сопровождающихсявысокой регенераторной способностью
красного костного мозга, выявляются:
1) увеличение ретикулоцитов и
2) осмотической резистентности
эритроцитов.
В случаях, если патологический процесс
сопровождается повышением
осмотического давления плазмы –
осмотическая резистентность
повышается; в противных случаях –
снижается.
27.
Причины и механизмы развитияэритроцитозов
Эритроцитоз – это увеличение
содержания эритроцитов в литре крови
свыше 4,7х1012 у женщин и 5,1х1012 у
мужчин.
28.
ЭритроцитозыПервичные (самостоятельные формы болезни):
1. Эритремия (истинная полицитемия, болезнь
Вакеза),
2. Семейные (наследственные) эритроцитозы.
Вторичные или симптоматические
эритроцитозы:
1) абсолютные, которые развиваются
вследствие усиления эритропоэза и
элиминации эритроцитов в сосудистое русло
из костного мозга;
2) относительные (гемоконцентрационные или
гиповолемические), обусловленные
уменьшением объема крови за счет плазмы.
29.
Болезнь ВакезаПо этиологии и патогенезу болезнь Вакеза
относят к числу миелопролиферативных
заболеваний (лейкозов).
В
основе
механизма
развития
эритроцитоза при болезни Вакеза лежит
увеличение количества и неограниченная
пролиферация клеток-предшественниц
миелопоэза в к/м, селезенке и других
органах,
содержащих
клетки
гемопоэтической системы.
30.
Следствием миелопролиферативногопроцесса опухолевой природы
является увеличение эритроцитов в
периферической крови и
одновременное обнаружение
гранулоцитоза, моноцитоза и
тромбоцитоза.
Такое состояние клеток
периферической крови обозначается
как полицитемия.
31.
ПлетораДля болезни Вакеза характерно развитие
явления плеторы, т.е. переполнения
органов и тканей кровью, содержащей
большое количество клеток.
Полицитемия
обусловливает
резкое
увеличение
вязкости
крови,
что
сопровождается
реологическими
нарушениями
в
сосудах
микроциркуляторного русла и неизбежно
ведет
к
замедлению
кровотока,
сладжированию,
микротромбообразованию и стазу.
32.
При болезни ВакезаВысока частота нарушений кровообращения в
сосудах мозга, сердца, почек и др. органов.
Наряду с тромбозом у пациентов с
эритремией нередко наблюдается
наклонность к кровотечениям.
Кровотечения связывают:
1) с нарушением функции измененных в
результате опухолевого процесса
эритроцитов и тромбоцитов,
2) потреблением факторов свертывания крови
в условиях диффузного тромбообразования.
33.
Гиперволемия, увеличение вязкости крови,нарушение почечного кровотока и
активации системы ренин - ангиотензин II
– АДГ - патогенетические факторы,
которые обусловливают стойкую
симптоматическую гипертензию при
болезни Вакеза.
Для болезни Вакеза в отличие от
вторичных эритроцитозов характерно
снижение уровня эритропоэтина в
плазме крови.
34.
Наследственный (семейный)эритроцитоз.
На сегодняшний день этиология и
патогенез заболевания мало изучены.
Отличается от болезни Вакеза
неопухолевым характером активации
пролиферации эритроидных клеток
к/м.
Уровень эритропоэтина в плазме
крови в пределах нормы.
35.
Непосредственной причиной вторичных абсолютныхэритроцитозов является повышение образования
эритропоэтина.
Наиболее часто это обусловливают следующие
состояния:
1)
хроническая гипоксия любого генеза. Эритроцитоз при
гипоксии имеет компенсаторный характер.
2) локальная ишемия почки или обеих почек, реже
печени, селезенки (при кистах в них; отеке; стенозе
артерий; воспалении);
3)
опухолевый рост, сопровождающийся продукцией
эритропоэтина (опухоли почек, печени, селезенки);
4) высокогорье. Развивается адаптивный эритроцитоз.
36.
При вторичных абсолютных эритроцитозахвыявляются признаки диффузной активации
пролиферации эритрокариоцитов в к/м в
сочетании с увеличением концентрации
эритропоэтина в плазме крови.
Содержание ретикулоцитов может достигать 210%.
Наблюдается умеренная полицитемическая
гиперволемия, повышение вязкости крови и
гематокрита.
В сосудах микроциркуляторного русла возможны
агрегаты эритроцитов и микротромбы.
Нередко повышается АД и нагрузка на сердце.
37.
Понятие о тромбоцитозах итромбоцитопениях
Число тромбоцитов у здоровых лиц составляет
от 180∙109/л до 320∙109/л (в зависимости от
метода исследования).
Тромбоцитоз – увеличение числа тромбоцитов
выше 400∙109/л.
Первичный тромбоцитоз – результат
увеличения пролиферации тромбоцитов в
костном мозге, редко имеет изолированный
характер, чаще – проявление миелоидной
метаплазии костного мозга.
Наблюдается тромбоцитоз при эритремии,
хроническом миелолейкозе и миелофиброзе.
38.
Вторичный тромбоцитоз возникает нафоне какого-либо заболевания.
Вторичный тромбоцитоз (реактивный)
обычно не столь выражен как
первичный, реже осложняется
тромбозом или кровотечением и
исчезает при устранении причины.
39.
Тромбоцитопения – имеет значение вклинической практике, если число
тромбоцитов ниже 60∙109/л
сопровождается геморрагическим
синдромом.
40.
Изменения клеток белой кровиОсновная функция зрелых лейкоцитов –
обеспечение неспецифической и
специфической резистентности
организма на клеточном уровне.
Регуляция срочного перераспределения
лейкоцитов из депо осуществляется
гормонами стресса и сопровождается
лейкоцитозом.
41.
При срочной адаптации содержаниелейкоцитов в крови пополняется из двух
депо:
1) маргинальный пул (зрелые нейтрофилы);
2) костномозговой резерв
(с помощью радиоизотопного метода
установлено, что при патологических
процессах быстрое нарастание числа
гранулоцитов за счет мобилизации из к/м
начинается на 5-е сутки и
сопровождается п/я сдвигом влево).
42.
Значение лейкоцитарнойформулы для клиники
Широкое внедрение в клиническое
обследование больного подсчета
количества лейкоцитов и лейкоцитарной
формулы связано с именем немецкого
гематолога А. Шиллинга.
А. Шиллинг в 1911 г установил весьма
схематичные типовые (неспецифические)
нарушения лейкоцитарной формулы при
инфекционных заболеваниях.
43.
В острой стадии заболеваниянаступает увеличение нейтрофильных
клеток и сдвиг влево («нейтрофильная
боевая фаза»). Эозинофилы
отсутствуют.
Когда острые явления утихают, сдвиг
влево уменьшается, появляются
эозинофилы – «алая заря
выздоровления».
44.
Количество лейкоцитов приближаетсяк норме, а моноциты увеличиваются
(«моноцитарная защитная фаза»).
В период выздоровления в крови
повышается содержание лимфоцитов
и эозинофилов («лимфоцитарноэозинофильная оздоровительная
фаза»).
45.
Несмотря на схематичность учения А.Шиллинга о фазах лейкоцитарных
реакций, оно является хорошей базой
для современного понимания динамики
перемен лейкоцитарных реакций на
разных стадиях болезни, обусловленных
стадийностью стресс-реакции.
У здоровых взрослых людей в
периферической крови количество
лейкоцитов регистрируют в пределах от
4 до 9∙109/л.
46.
Лейкоцитарная формулаЛ-формула
%
Абс. содерж. в 1 мкл.
Лейкоцитарный профиль
по Машковскому
Баз
0-1
0-90
Эоз
3-5
120-450
нейтрофилы:
65-75
2000-6300
миелоциты
0
0
метамиелоциты
0-0,5
0-45
п/я
1-6
90-540
с/я
45-65
1800-4500
Лимфоциты
18-40
1500-3600
Моноциты
2-9
90-600
47.
Подсчет лейкоцитарной формулы, общего содержаниялейкоцитов и сопоставление картины крови с клиникой
заболевания позволяют:
1) определить лейкоцитарный профиль (абсолютное содержание
отдельных видов лейкоцитов);
2) выявить вид лейкоцитоза или лейкопении (нейтрофильный,
лимфоцитарный, моноцитарный, эозинофильный,
базофильный);
3) установить механизмы возникновения наблюдаемых реакций;
4) определить характер клеточных реакций (защитноприспособительный или патологический);
5) определить степень тяжести и прогноз заболевания;
6) в некоторых случаях выявить причину наблюдаемой реакции;
7) выявить самостоятельные заболевания крови (лейкоз или
лимфосаркому).
48.
Количественные изменения в лейконепредставлены:
1) поликлональными реактивными
состояниями (лейкоцитозы,
лейкопении)
2) и моноклональными состояниями,
которые характерны для
самостоятельных заболеваний
системы крови (лейкозов и
лимфосарком).
49.
Качественные изменения лейкона бывают:1. Регенеративными (к/м – многоклеточный,
прериферическая кровь - увеличение незрелых и
созревающих лейкоцитов).
2. Дегенеративными (к/м – малоклеточный; в крови
преобладают зрелые и отсутствуют созревающие
лейкоциты). Выявляют кариопикноз,
кариорексис, гиперсегментацию ядер;
токсическую зернистость, вакуолизацию
цитоплазмы; наличие в лейкоцитах
патологических включений.
3. Патологические изменения характерны для
лейкозов. Лейкоциты похожи на нормальные
клетки, но свои функции в тканях не выполняют.
50.
Чаще всего в ответ на повреждения состороны лейкона развивается
лейкоцитоз, реже – лейкемоидная
реакция и лейкопения.
51.
Лейкоцитозы и лейкопении могут бытьфизиологическими и патологическими.
Физиологические - развиваются
1) после еды,
2) испуга,
3) на фоне различных стрессовых ситуаций,
имеют кратковременный характер.
Механизм возникновения – перераспределение,
как правило, зрелых нейтрофилов из
маргинального пула посткапиллярных венул.
52.
В патологии наиболее частыми причинамиреактивных изменений лейкона
являются:
1) инфекции и септические состояния;
2) асептические некрозы тканей (инфаркт
миокарда, почки, селезенки,
асептический некроз головки бедренной
кости);
3) аутоиммунные повреждения тканей
(коллагенозы);
4) метастатическое поражение костного
мозга.
53.
Лейкемоидная реакция – всегда проявлениегиперергического ответа на действие
повреждающего фактора чрезмерной силы.
Она развивается при крайне тяжелом течении
заболевания и исчезает после применения
адекватных методов лечения.
Следует помнить, что в динамике развития
болезни лейкоцитоз может смениться
лейкемоидной реакцией с последующим
развитием лейкопении, что отражает
включение защитных резервов со стороны
лейкона и их истощение.
54.
ЛейкозыЛейкозы – это опухоли кроветворной
системы, развивающиеся в костном
мозге. Мишенью опухолевой
трансформации при лейкозах
являются кроветворные бипотентные
и унипотентные клеткипредшественницы, реже стволовая
кроветворная клетка.
55.
56.
Особенностью лейкозов является ихсистемный характер. Системность может
быть изначальной, развиваться
постепенно по ходу заболевания, но
может и отсутствовать в течение долгого
времени.
Лейкозам свойственно: первичное
поражение костного мозга и
преимущественно диффузная
инфильтрация кроветворных органов
опухолевыми клетками.
57.
Первичный лейкозный клон какое-то времясосуществует с нормальным клоном, но, обладая
преимуществом в росте, опухолевый клон
приводит к сокращению объема нормального
кроветворения, что проявляется панцитопенией
(анемией, тромбоцитопенией, нейтропенией).
Следовательно, накопление лейкозной массы
сопровождается развитием недостаточности
нормального костномозгового кроветворения.
Угнетение нормального гемопоэза может быть
связано также с выработкой опухолевыми
клетками ингибиторов гемопоэза.
58.
Все лейкозы делят на острые и хронические.Субстрат острых лейкозов представлен только
бластными клетками, которые не способны к
дефференцировке.
При хронических лейкозах субстрат опухоли
представлен клоном клеток, родоначальница
которых способна к дифференцировке.
По направленности дифференцировки острые и
хронические лейкозы разделяют на
миелогенные и лимфогенные.
59.
В настоящее время среди различныхклассификаций лейкозов наибольшее
признание получила классификация
франко-американо-британской группы
экспертов (FAB, 1976, 1991).
Принципы классификации:
морфоцитохимический (1976)
с применением методов
феноиммунотипирования и
цитогенетического анализа (1991).
60.
Миелогенные острые лейкозы(1976, 1991).
Семь типов бластных клеток:
М0 – острый миелобластный лейкоз с
минимальной миелоидной
дифференцировкой бластов.
М1, М2, М3 – преимущественно
гранулоцитарная дифференцировка клеток,
различающаяся степенью
цитоплазматической «зрелости»:
М4, М5 – преимущественно моноцитарная
дифференцировка лейкозных клеток:
М6 – острый эритромиелоз (эритробластный)
лейкоз;
М7 – острый мегакариобластный лейкоз.
61.
Среди острых лимфобластных лейкозов(ОЛЛ) выделено три типа:
L1 – ОЛЛ, встречающийся у детей, L2 – ОЛЛ
взрослых и L3 – редкие случаи ОЛЛ с
бластными элементами, морфологически
напоминающими лимфому Беркитта.
В диагностике ОЛЛ обязательное
иммнофенотипирование опухолевых
клеток позволяет выявить Т- или Вклеточную природу ОЛЛ.
62.
Гематологическая картинаострого лейкоза
Костный мозг - бластная метаплазия.
В периферической крови выявляется
лейкемический провал: встречаются
бластные клетки и сужено
представительство зрелых
лейкоцитов.
Промежуточных стадий
дифференцировки моноклона
опухолевых бластных клеток не
обнаруживают.
63.
Хронические миелоидные и лимфоидныелейкозы обозначают как миело- и
лимфопролиферативные заболевания.
Миелопролиферативные заболевания:
1. Хронический миелолейкоз;
2. Сублейкемический миелоз (миелофиброз,
остеомиелосклероз);
3. Эритремия (истинная полицитемия);
4. Хронический миеломоноцитарный лейкоз;
5. Хронический моноцитарный лейкоз;
6. Хронический мегакариоцитарный лейкоз
(идиопатическая тромбоцитемия).
64.
Хронические лимфогенные опухолиразделяют на Т- и В-клеточные
лимфопролиферативные заболевания.
1. Лимфопролиферативные заболевания,
первично возникающие в костном мозге лейкозы.
2. Для первичного расположения опухолей
при лимфопролиферативных
заболеваниях вне к/м используется
термин «лимфосаркома».
65.
Наиболее частой формой лимфопролиферативныхзаболеваний является лейкемический вариант
ХЛЛ.
Гематологическая картина этого лейкоза такова:
в костном мозге – лимфоидная метаплазия
(лимфоидных клеток 80% и выше);
периферическая кровь – абсолютный лимфоцитоз.
Лимфоциты представлены на 80-90% зрелыми,
единичными пролимфоцитами, клетками
лейколиза (тени Боткина-Гумпрехта) и
лимфобластами в случае развития бластного криза
(в терминальной стадии).
66.
В зависимости от общего количества лейкоцитов иналичия бластов в периферической крови
различают следующие формы лейкозов:
1) лейкемические (Лейкоцитоз >50 Г/л, много
бластов);
2) сублейкемические (Лейкоцитоз <50 Г/л, много
бластов);
3) лейкопенические (Содержание лейкоцитов <4,0
Г/л, небольшое количество бластов);
4) алейкемические (Содержание лейкоцитов в
периферической крови в пределах нормы,
бласты отсутствуют. В костном мозге
содержание бластов свыше 5%).
67.
СОЭВ норме СОЭ составляет: у мужчин – 4-10
мм/ч; у женщин – 5-15 мм/ч; у
новорожденных – 2 мм/ч.
Согласно закону всемирного тяготения
скорость притяжения частицы к Земле
зависит:
1) от ее массы; 2) заряда; 3) вязкости
окружающей среды (плазмы).
Величина СОЭ меняется при многих
заболеваниях и зависит от следующих
факторов.
68.
От количества и качественного составабелков плазмы.
Если заболевание сопровождается
увеличением в крови грубо дисперсных
белков (глобулины, фибриноген, белки
острой фазы), СОЭ ускоряется,
поскольку белки «снимают»
отрицательный заряд эритроцитов,
последние меньше отталкиваются друг
от друга, агрегируют.
69.
От вязкости крови и количества эритроцитов.Вязкость крови, прежде всего, зависит от
количества эритроцитов. При анемиях
количество эритроцитов снижено, вязкость –
уменьшается – СОЭ – ускорена.
При эритроцитозах количество эритроцитов
увеличено, вязкость – увеличена, СОЭ –
замедлена (чем больше отрицательно
заряженных эритроцитов, тем сильнее они
отталкиваются друг от друга, их агрегация
замедляется, поэтому СОЭ замедляется).
70.
От содержания холестерина и лецитина.Холестерин адсорбируется на эритроцитах – СОЭ
ускоряется.
Лецитин замедляет СОЭ.
От изменения относительной плотности
эритроцитов.
В случаях увеличения осмотического давления
плазмы крови эритроциты обезвоживаются – СОЭ
– ускоряется.
В случаях снижения осмотического давления крови
и повышения проницаемости мембран
эритроцитов (гипоксия), эритроциты набухают, их
плотность снижается – СОЭ замедляется.
71.
Заключениекомплексная оценка показателей
общего анализа крови у конкретного
пациента позволяет оценить
состояние его реактивности со
стороны системы крови и динамику
развития заболевания.
72.
Список рекомендованнойлитературы
Патофизиология [Электронный ресурс] : учебник для мед.
вузов / Литвицкий П. Ф. . - 4-е изд., испр. и доп. - М. : ГЭОТАРМедиа , 2009 . - 493 с. : ил.. – Режим доступа:http://studmedlib.ru
«Сборник ситуационных задач по курсу общей и частной
патофизиологии» /учебное пособие/ [сост: Е.И. Губанова,Л.Н.
Рогова, И.А. Фастова] - Минздравсоцразвития РФ, ВолгГМУ . Волгоград : Изд-во ВолгГМУ , 2012 . – С. 16-22.
Неспецифические механизмы развития болезней: Учебное
пособие /Сост. Е.И.Губанова, Л.Н.Рогова, Н.Ю.Дзюбенко ; под
ред. Е.И.Губановой.- Волгоград: Изд-во ВолгГМУ, 2011 – 76 с.
Общая патологическая физиология. В.А.Фролов, Д.П.
Билибин. - М. 2009., 554с.
Новицкий В. В. Патофизиология [Электронный ресурс] : рук. к
практ. занятиям / Новицкий В. В., Уразова О. И., Агафонов В. И.
и др. ; под ред. В. В. Новицкого, О. И. Уразовой . - М. : ГЭОТАРМедиа , 2011 . - 333, [3] с. : ил. – Режим доступа:
http://studmedlib.ru






































































 medicine
medicine








