Similar presentations:
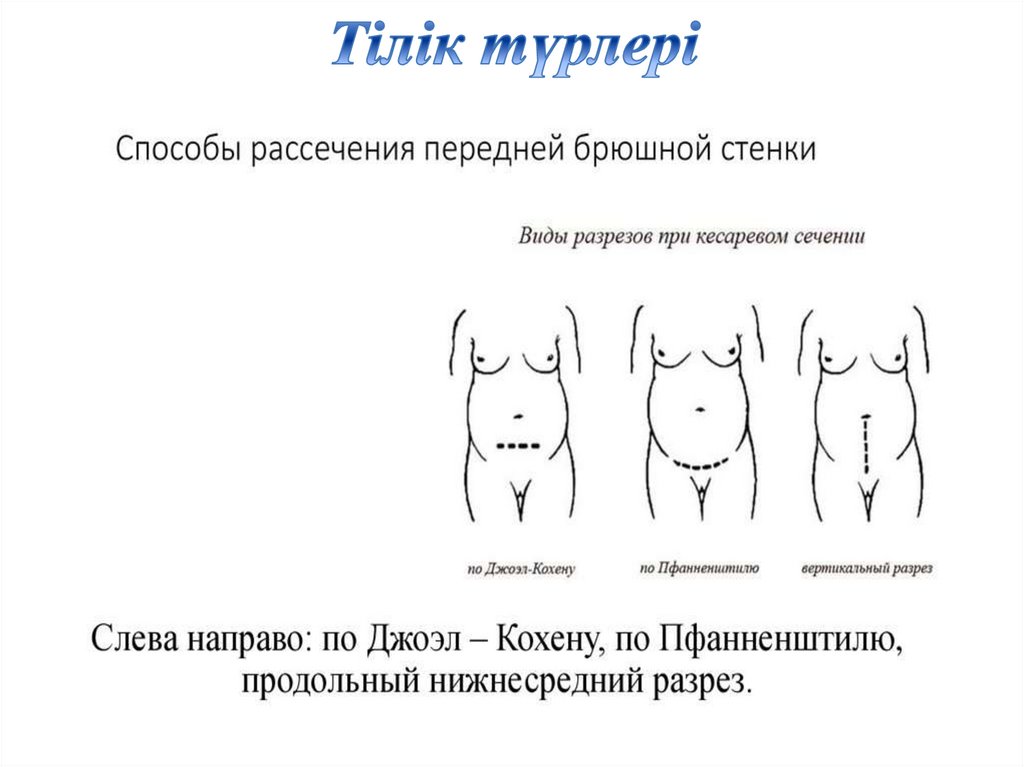
Кесар тілігі
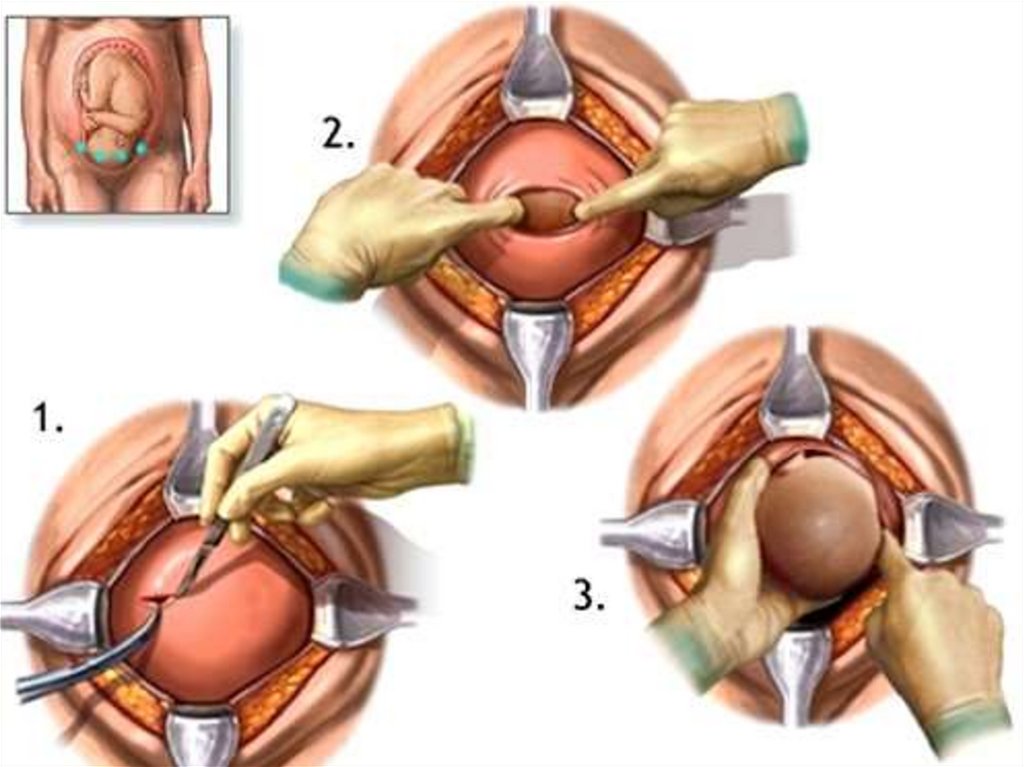
1.
2.
Әйел табиғи жолмен, өздігінен босанаалмаса немесе әйел мен сәбидің өміріне
қандай да бір қауіп төніп тұрса (мысалы,
босану кезінде оттегі тапшылығы),
кесаре тілігі жасалады. Ол дегеніміз
жүкті әйелдің ішін жарып, нәрестені сол
кесілген (тілінген) жер арқылы шығарып
алатын хирургиялық операция.
3.
Алдын ала жоспарланған кесар тілігі жүктілік
кезінде дәрігерлер әйелдің табиғи жолмен босана
алмайтынын болжаған жағдайда жүргізіледі.
Ол төмендегі жағдайларда жасалады:
— жолдастың дұрыс орналаспауы;
— кез келген операциядан кейінгі тігістердің
қанағаттанарлықсыз жағдайы немесе жатыр
қабатында бірнеше операциялық тігістердің
болуы;
— жатыр миомасы;
— жамбас сүйегі тар болса (баланың басының
диаметрі анасының жамбас сүйектердің
арасындағы саңылаудан үлкен болса, осындай
диагноз қойылады);
— баланың туылуына кедергі келтіретін
жамбас сүйектерінің деформациясы;
— шат сүйектерінің алшақтығы (айқын
симфизит);
— гестоздың ауыр түрі;
— онкологиялық, жүрек-қан тамырларының,
жүйке жүйесінің, эндокриндік аурулар, т.б.;
— миопияның ауыр түрі (көздің нашар көруі);
— ұрықтың жатырда көлденең немесе керсінше
жатуы;
— ұрықтың артық (3,6 кг артық) немесе
жеткіліксіз салмағына (1,5 кг төмен)
сәйкес жамбас алдында жатса;
— ұрықтың салмағы 4 кг артық болғанда
жүктіліктің асқынуы;
— 30 жастан асқан әйелдің жүктілігінің
асқынуы (қиындауы);
— ұзақ уақыттан кейінгі бедеуліктен соң
жүкті болғанда туындаған асқынулар
(оның ішінде жасанды түрде
ұрықтандыру нәтижесі де бар);
— ұрықтың созылмалы оттек
жетіспеушілігі (гипоксия), әдетте анасы
ауырғанда және жүктілік кезінде өмір
салтын дұрыс сақтамаудан пайда болады;
— ұрықтың гемотологиялық ауруы (резусконфликт кезінде);
— анасында генитальды ұшықтың
(герпес) асқынуы;
— уақытына жеткен (9 ай толған)
жүктілікті тоқтату қажеттілігі
туындаса;
4.
• Шұғыл түрде жасалған кесар тілігі жүктілік кезінде әйелдің немесесәбидің өмірі мен денсаулығына байланысты немесе босанатын
уақыты басталғанда аяқ астынан қауіп туындаса жасалады. Ол
төмендегі жағдайларда жасалады:
• — жолдастың уақытынан бұрын қатпарлануы (босанатын уақыты
басталған кезде);
• — әйелдің туу әрекетінің әлсіздігінен;
• — туу әрекеті болмаған жағдайда ұрық маңайындағы судың ағып
кетуі;
• — ұрық туылмай тұрып, кіндігінің ілмектерінің түсіп қалуы;
• — ұрықтың ауыр гипоксиясы;
• — ұрықтың басының дұрыс орналаспауы (бетімен немесе
маңдайымен жатса).
5.
Жалпы наркоз кеңірдекинтубациясымен
Эпидуральды анестезия
Жергілікті анестезия (өте сирек)
6.
Кесар тілігін қолдану жиілігі,жүктілік пен босанудың асқыну
түрлеріне,
дәрігердің
білім
дәрежесіне
және
оның
қажеттілігімен тығыз байланысты.
Қажеттілік тұрақты және тұрақсыз
деп бөлінеді.
Әйелдің
босану
жолдары
арқылы босана алмауы және жүтілік
пен босанудың асқынуларының әйел
өміріне қауіп қатер туғызуын
тұрақты қажеттілік деп атайды.
Әйел босану жолдары арқылы
өзі босана алады, бірақ ана мен бала
өміріне қауіпті тұрақты қажеттілік
деп атайды.
7.
8.
9.
1. Тірі нәресте (бұл шарт ана өміріне қауіпті қатертуғанда ескерілмейді-плацентаның мезгілсіз
бөлінуінде)
2. Әйелдің операцияға дайындығы (операцияға
өмірлік көрсеткіш болмағанда)
3. Әйелдің дене ыстығының әдеттегідей қалыпты
болуы
4. Қағанақ қуығының бүтіндігі, егер қағанақ суы
мезгілсіз кеткен жағдайда, сусыз ұзақтық
мерзімінің 12 сағаттан аспауы
10.
1. Әйелдің терминалдық күй жағдайы2. Нәрестенің кемтарлығы
3. Әйел организмде инфекциялық
аурулар
4. Ұзақ босанған жағдайда-24 сағаттан
артық (қынаптық зерттеуді көп
жасағанда)
5. Сусыз кезең 12 сағаттан артқанда
11.
Операциядан кейін жатыр үстіне екі сағатқа мұзқояды (жатырдың жиырылуын жақсарту үшін), 2-4
сағат аралығында әйелдің жалпы күй-жағдайын
бақылайды (тамыр соғуын, қан қысымын),егер қан
ұю қажет болса қан тобын, резус-факторын
анықтап, қан құяды. Содан соң әйелді реанимация
бөлімне көшіріледі.
Бірінші тәулікте тыныс алу жаттығулары, қимыл
әрекеттері жасалады. Төсекте отыруға рұқсат
етіледі. Жатырдың жиырылуын жақсарту үшін
окситоцин тағайындалады.
Ең негізгі шара-ішек қызметін жақсарту. Ол үшін
10%-40 мл натрий хлор ерітіндісін венаға, 0,5%-1
мл прозеринді тәулігіне екі рет тері астына енгізеді,
ішекті тазалау гипертониялық клизмасы жасалады,
контрикалды кеңінен қолданылады.
Егер ана мен нәрестенің жағдайы жақсы болса,
бірінші тәулікте сәбиді емізуге береді, 7-8 күндері
тігісті алады. Операциядан кейінгі 10 күні
қынаптық зерттеу жасайды. Қанның, зәрдің
құрамын қайта тексеріп, 11-12 күні әйелді үйіне
шығарады.
12.
• Ішкі ағзалардағы асқынулар• Тігістегі асқынулар
• Анестезияға байланысты
асқынулар
13.
Көп мөлшерде қанжоғалту
Физиологиялық босану
кезіндегі қан жоғалтудан
әлде қайда жоғары
болады. Себебі көптеген
қан тамырлардың
зақымдалуымен
жүреді.Физ.босану
кезінде әйел өз
салмағының 0,5%
жоғалтуы (Гестозы ж/е
басқа асқынуларда 0,3%)
норма болып есептеледі.
Кесар тілігі кезінде орта
есеппен 600 мл.
Спайка
• Бұл іш қуысындағы
ішкі ағзалар мен ішек
ілмектері арасында
дәнекер тіні түріндегі
біріктірулер.Спайкаіріңді қабыну
процесінің таралуына
жол бермейтін қорғау
механизмі.
• Алайда,көптеген
біріктірулер ішкі
мүшелердің қызметін
бұзады.
Эндометрит
• Жатыр қабырғасының
қабыну процесі.Жатыр
қуысы ауамен
қатынасуынан, ауру
туғызатын
микроорганизмдер
түсуінен п.б
• Жатырдағы ауырсыну
сезімі, tжоғарылауы,іріңді
бөлінділер
14.
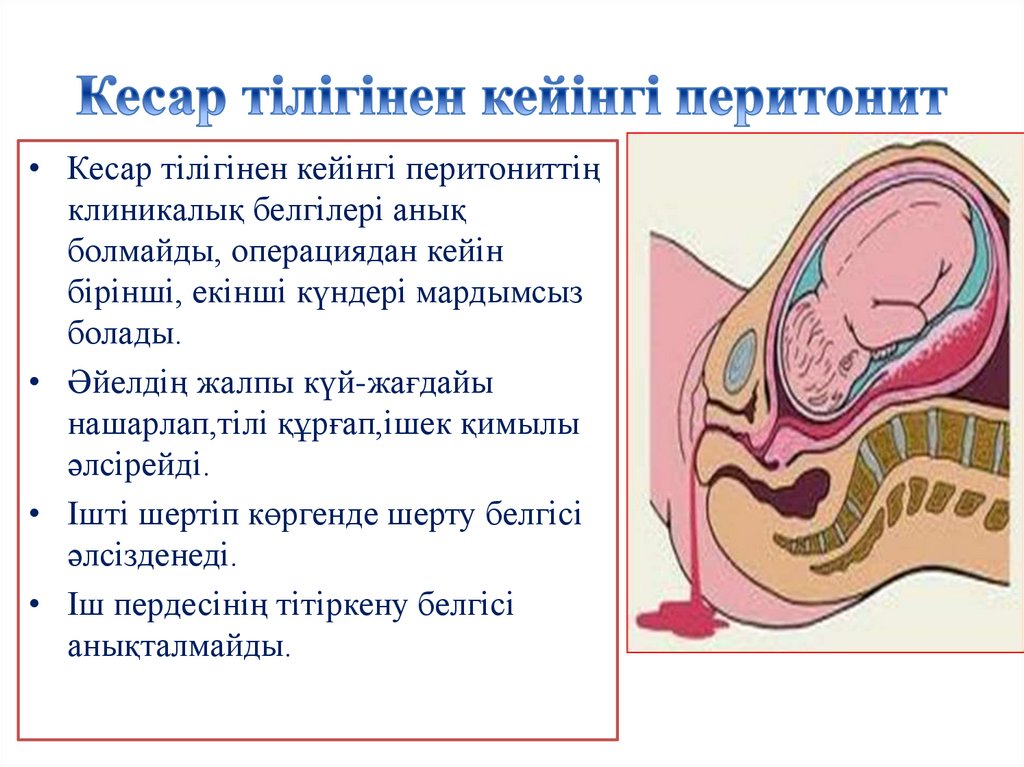
• Кесар тілігінен кейінгі перитониттіңклиникалық белгілері анық
болмайды, операциядан кейін
бірінші, екінші күндері мардымсыз
болады.
• Әйелдің жалпы күй-жағдайы
нашарлап,тілі құрғап,ішек қимылы
әлсірейді.
• Ішті шертіп көргенде шерту белгісі
әлсізденеді.
• Іш пердесінің тітіркену белгісі
анықталмайды.
15.
1. Асқынудың клиникалық белгілері бірденанық түрде өтпейді; дене ыстығы
көтерілмейді, іш перденің тітіркену
белгілері анықталмайды.
2. Қорғаныш сатысынан,улану сатысына
жедел көшеді.
3. Дәрігерлік көмектен кейін,ауру белгілері
тез қайталанады.
16.
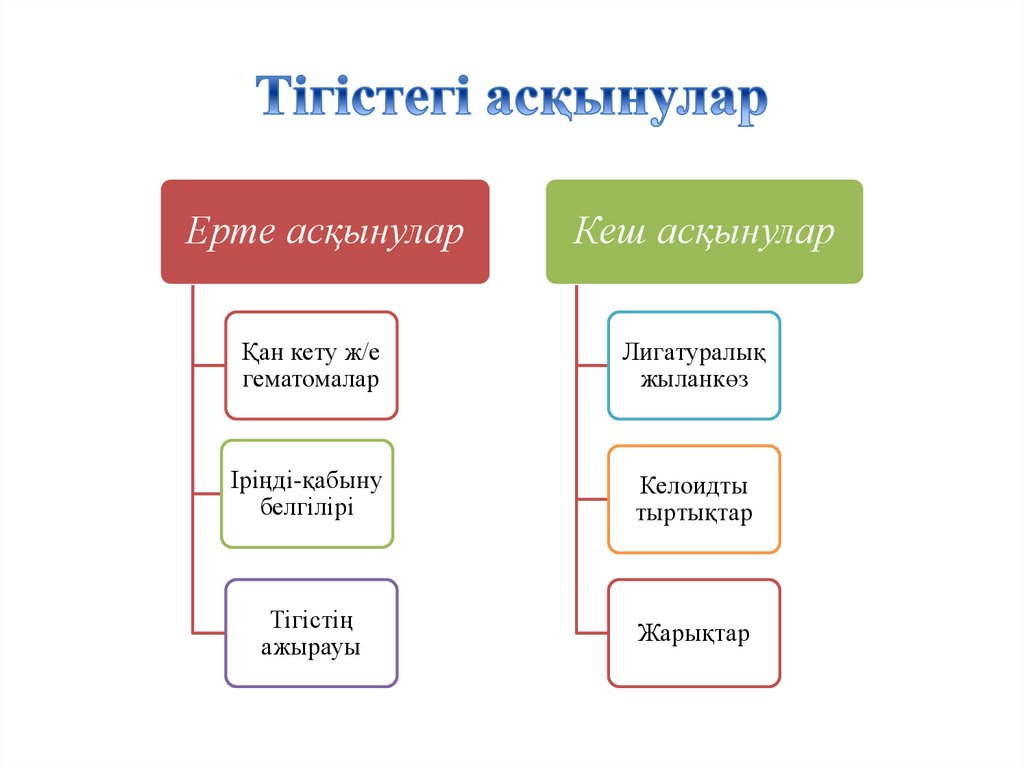
Ерте асқынуларКеш асқынулар
Қан кету ж/е
гематомалар
Лигатуралық
жыланкөз
Іріңді-қабыну
белгілірі
Келоидты
тыртықтар
Тігістің
ажырауы
Жарықтар
17.
1.2.
3.
Қан кету ж/е гематома.Тігіс дұрыс салынбаған жағдайда,қан
тамырлары жеткілікті түрде жақсы тігілмегенде пайда болады.Қан
кету көп жағдайда тігісті өңдегенде, таңуды ауыстырғанда пайда
болады.
Іріңді-қабыну белгілері.Дұрыс күтім жасалмағанда н/е инфекция
енгенде тігістер қабынып келесі симптомдар п.б: T- жоғарылауы,
тігістің қызаруы,ісіну,тігістен іріңді ж/е қанды бөліністер бөлінеді.
Тігістің ажырауы. Сирек кездесетін асқыну түрі. Кесу орны әртүрлі
бағытта ажырауы.Бұл операциядан кейін 7-10 күні п.б (Дәл осы
уақытта лигатура алынады) Негізгі себебі симптомсыз өтетін
инфекция ж/е әйелдің ауыр көтеруі болуы мүмкін, сондықтан тіндер
жақсы бітіспейді.
18.
1.2.
3.
Лигатуралық жыланкөздер – бұл қан тамырлары тігілген лигатура
жіптерінің айналасының қабыну процесі.Жыланкөз лигатурага
инфекция енгенде н/е ағза тігіс материалын қабылдамаған жерде п.б
Қабыну бірнеше айлар бойы дамуымен ж/е кішкене қатаюмен
байқалады.Қатаю ауырсыну сезімі,қызару,қызу белгілерімен
болады.Қатаю орнынан кіші тесіктерден ірің ағуы мүмкін.Жыланкөз
лигатура толық алынбай кетпейді.
Келоидты тыртық.Бұл асқыну түрі косметикалық дефект түрінде
байқалады.Денсаулыққа зияны жоқ ж/е ешқандай дискомфорт
туғызбайды.
Жарықтар.Сирек кездесетін асқыну түрі. Негізінен тігінен кесу
кезінде,тігіс орнындағы инфекция,тігіс материялының сәйкес
келмеуі,бірнеше жүктілікте,қатарынан болған операциялар кезінде
п.б Жарық тігіс астынан шишка тәрізді шығып тұрады. Ол тез өседі.
Іш қуысының бұлшықеттерін кернеген кезде ұлғаяды.
19.
Жалпынаркоз
кезінде
• Препарат әсерінен нәрестенің
бұлшықет, тыныс алу,жүйке жүйесі
белсенділігі тежелуі
• Анасында жүрек-қан тамыр жүйесінде
асқынулар
• Аспирация
Эпидуральді
анестезия
кезінде
• АҚ түсуі анасында,нәрестеде гипоксия;
• Басы ж/е арқасының ауырсыну сезімі
• Бала белсенділігі тежелуі
• Қан айналымға көп мөлшерде
токсикалық анестетиктер түсуі
20.
1.Әйелдер кеңес орнында ана организмінқабыну ошақтарынан тазарту
2.Кесар тілігінен кейінгі тігісті дұрыс салу
3.Тігіс орнына ж/е бөлінділерге мән беру.Тігіс
орнын дұрыс тазарта білу.
4.Ауыр физикалық жүктемеден бас тарту.
Бірақ арнайы гимнастикалар ж/е қимыл
қозғалыстар жасауға болады.
21.
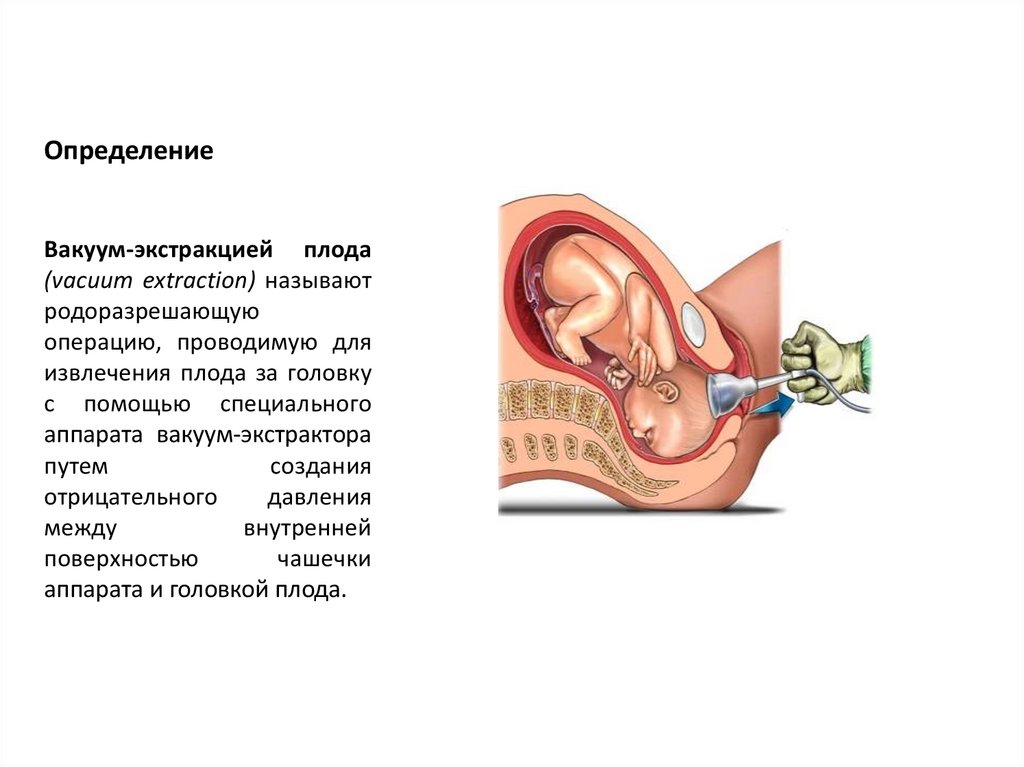
Вакуум-экстракция плода22.
ОпределениеВакуум-экстракцией плода
(vacuum extraction) называют
родоразрешающую
операцию, проводимую для
извлечения плода за головку
с помощью специального
аппарата вакуум-экстрактора
путем
создания
отрицательного
давления
между
внутренней
поверхностью
чашечки
аппарата и головкой плода.
23.
История созданияПервые попытки использовать силу вакуума
для извлечения плода через естественные
родовые пути были предприняты в середине
ХIХ в. Изобретение «аэротрактора» Симпсона
датировано 1849 г. Первая современная
модель
вакуум-экстрактора
была
сконструирована югославским акушером
Финдерле (Finderle) в 1954 г. Однако
предложенная в 1956 г. конструкция вакуумэкстрактора Мальстрема (Malstrom) получила
наиболее широкое распространение. В том
же году была предложена модель,
изобретенная отечественными акушерами
К.В. Чачава и П.Д. Вашакидзе. Современные
аппараты для вакуум-экстракции намного
компактнее и проще в применении.
Производство
современных
удобных
одноразовых аппаратов привело к тому, что
на рубеже веков частота вакуум-экстракции
стала преобладать над операцией наложения
акушерских щипцов.
24.
Устройство вакуумэкстрактора(ВЭ).Основными
элементами
одноразового
вакуумэкстрактора являются:
пластиковая
чашечка
одноразовом использования и
связанный с ней тросик, ручной
отсос
для
создания
отрицательном давления, шкала
индикатора разряжения и кнопка
сброса отрицательном давления.
• на тросике - градуировка в
сантиметрах (см), что позволяет
оценить высоту стояния головки
плода в полости малом таза.
- «6 см» -головка плода в
плоскости выхода малом таза.
- - «11 см» - головка плода в
широкой
части
полости
малом таза.
25.
Показания к использованию ВЭП1. Выявление признаков внутриутробном страдания плода или
нарастание их тяжести во втором периоде родов;
2. Острая гипоксия плода при головке плода находящейся в выходе
малом таза;
3. Слабость родовой деятельности во 2-ом периоде родов (Во II
периоде обычно головка плода проходит каждую плоскость малом
таза не более чем за 30 - 40 минут у первородящих и 20 - 30 минут - у
повторнородящих. Если в течение 1 часа у первородящих отсутствует
динамика продвижения головки по родовым путям, то течение родов
следует признать неудовлетворительным. 20 Общая длительность 2
периода родов у первородящих не должна превышать 3 часа и 2 часа
у повторнородящих;
4. Запланированное укорочение 2-т периода родов при наличии
экстраreнитальной патологии, когда длительные и сильные потуги
противопоказаны;
5. Низкое поперечное стояние стреловидного шва;
6. Асинклитическое вставление головки плода, препятствующем
нормальному течению родов;
7. Выведение головки плода при операции кесарева сечения.
26.
Противопоказания
• несоответствие между размерами таза и
головки плода;
• преэкламnсия;
• заболевания, требующие выключения
потуг (декомnенсированные пороки сердца,
rиnертоническая болезнь, заболевания
легких, высокая степень миопии и др.);
• разгибательные предлежания головки;
• выраженная недоношенность плода (до 36
нед).
Последние два противопоказания связаны с
особенностью физического действия
вакуума, поэтому накладывание чашечки на
головку недоношенного плода или в область
большого родничка чревато тяжелыми
осложнениями.
27.
Условия для проведениявакуумной экстракции
плода
• наличие живого плода;
• расположение головки в
малом тазу;
• полное раскрытие маточного
зева;
• отсутствие плодного пузыря;
• соответствие между
размерами таза и головки
плода;
• затылочное вставление.
28.
Подготовка к операции1) Письменное добровольное информированное согласие пациентки.
2) Опорожнение мочевого пузыря и прямой кишки (если позволяет время).
3) Соблюдение асептических условий.
4) Положение роженицы на спине с приподнятым головным концом, который
образует с тазом прямой угол, ноги согнуты в тазобедренных и коленных суставах,
колени широко разведены в стороны.
• 5) Перед началом операции необходимо еще раз уточнить:
• характер вставления головки плода;
• высоту нахождения головки в малом тазу (по расположению большого сегмента
головки);
• проводную точку и конфигурацию головки плода, размеры родовой опухоли при
ее наличии;
• уточнить особенности таза роженицы ниже плоскости расположения головки
плода.
• 6) Вопрос о целесообразности проведения эпизиотомии решается индивидуально.
• 7) Также нет данных о целесообразности проведения антибиотикопрофилактики.
29.
ОбезболиваниеВЭП
Проведение ВЭП не требует
проведения
анестезиологического пособия,
так как в процессе оперативных
родов значимо не нарушается
биомеханизм
родов,
не
увеличиваются
размеры,
рождающейся головки плода.
Кроме того, роженица должна
активно участвовать в процессе
родов,
поэтому
анестезиологическое
пособие
нежелательно.
30.
Техника операции31.
Признаки успеха проводимойоперации ВЭП:
• 1. Поступательное
движение головки
плода по родовому
каналу.
• 2. Сгибание головки и
самопроизвольная
коррекция
асинклитизма.
• З. Самопроизвольный
поворот головки в
соответствии с
биомеханизмом родов.
32.
Характеристика стандартнойоперации ВЭП
• 1. Количество тракций - 3-6.
• 2. Случаев соскальзывания чашечки - не более
2.
• З. Обязательное продвижение головки плода
при первой или второй тракциях, поворот
головки плода согласно биомеханизму родов.
• 4. Продолжительность операции не более 20
минут.
• 5. Равномерное потягивание за ручку прибора
во время потуги без качательных движений.
33.
Осложнения• 1. Повреждения у
плода: мягких тканей
головки плода,
кефалогематома,
подапоневротическая
гематома.
• 2. Дистоция плечиков.
• 3. Нарушение
мочеиспускания у
родильницы.
• 4. Гематомы и разрывы
мягких тканей родового
канала.
34.
Причины осложнений при ВЭП• 1. Неправильное
расположение
чашечки на головке
плода.
• 2. Неверное
направление
тракций.
• З. Сильные
тракции.
• 4. Качательные
движения во время
выполнения
операции.
35.
Показания к прекращениюоперации ВЭП
1. Если при двух тракциях нет поступательного движения плода.
2. Если общее время тракций превышает 20 мин.
З. Если соскапьзывание» чашечки произошло более 2 раз.
4. При возникновении затруднений.
При неудавшейся попытке ВЭП и живом плоде, роды возможно
закончить:
• - Путем операции кесарева сечения.
• - Путем операции наложения акушерских щипцов (при
отсутствии клиническом несоответствия между головкой плода
и тазом матери).
• - Через естественные родовые пути (когда вакуум-экстрактор
был применен в связи со слабостью родовой деятельности).
36.
ВЭП при кесаревом сеченииПоказания:
• 1. При плановых
операциях для
низведения головки
плода, когда разрез
стенки матки
находится ниже, чем
головка плода.
• 2. При
экстраперитонеальн
ом КС, когда
затруднено
выведение головки
плода.
37.
Техника выполнение операции ВЭПпри кесаревом сечении
1. Определяется положение головки
плода.
Запрещается установка чашечки на лицо
и ухо плода!
- Если головка располагается высоко,
чашечка устанавливается над затылком.
- Если головка опустилась низко,
головка подтягивается вверх рукой вдоль
разреза на матке, чашечка
устанавливается над затылком.
• 2. Создается стандартное
разряжение.
• З. Извлечение головки плода через
разрез на матке.
• 4. После рождения головки
необходимо сбросить разряжение с
помощью клапана на устройстве и
снять чашечку, прежде чем
продолжать обычное извлечение
плечиков и туловища.
38.
39.
40.
41.
42.
43.
44.
45.
46.
47.
48.
Легкая степеньСредняя степень
49.
Амниотомия50.
• Амниотомия -жүктілік кезіндегі қағанақкөпіршігін жасанды ашу арқылы
жүргізілетін акушерлік операция.
Перзентханаларда амниотомия барлық
босанудың 7% - да жүргізіледі. Бұл
операция қатаң көрсеткіш бойынша
жүргізіледі.
51.
Негізгі көрсеткіштерГестоз
Резус-конфликт
Патологиялық прелиминарлы кезең
Жатыр мойнының толық немесе толыққа жақын
ашылуы
Әлсіз босану жағдайы
Тегіс ұрық көпіршігі
Плацентаның төмен орналасуы
52.
Босану кезінде қағанақ көпіршігінашуға көрсеткіштер
Суегіздік
Жатыр мойнының толық жазылуында
ашылмайтын тығыз қағанақ қабықшалары
Қан кетусіз плацентаның шеткі жолда
орналасуы
53.
Көрсеткішке байланысты шарттары• Жатыр мойны каналы 1-2 саусақ өткізеді
немесе жатыр мойнының ашылуы толыққа
жақын.
54.
Жүргізілу техникасы• Қағанақ көпіршігі саусақпен немесе оқты
қысқыштар бранштарымен ашылады. Оқты
қысқыштарды қолданғанда оң қолдың екі саусағын
қынапқа енгізіп, ұшты ілмекті қағанақ көпіршігіне
жақындатып, саусақтар бақылауымен ашу керек.
Қағанақ суы кетіп жатқан кезде акушер қолы
қынапта қалуы тиіс, ол арқылы кіндік бауының
немесе ұрықтың ұсақ бөліктерінің түсіп кетпеуі
бақыланады. Манипуляция кезінде әйелдің
гинекологиялық креслода жатқаны жөн. Егер
төсекте жатқанда жасалатын болса, әйел
шалқасынан жатады, жамбасы көтеріңкі, аяқтарын
тізесіне бүгілген қалыпта болады.
55.
56.
Асқынуы• Кейде амниотомия
салдарынан сәбидің басында
сызаттар қалып қояды.
Көбінесе бұл суаздық кезінде
жүргізілген процедурада жиі
кездеседі, яғни баланың
басында ұрық қабықшасы
"тартылған" кезде. Қорқудың
қажеті жоқ: себебі бұл жай
ғана терідегі сызаттар, ол тез
ізсіз жоғалады!
57.
58.
• Эпизиотомия - (греч. epision, episeion сыртқы әйелжыныс мүшелері, қасаға аймағы) босанудың екінші
кезеңінде
(босанудың
қиын
уақытында,
көп
жағдайларда, егер баланың басының өлшемі қынаптың
кіреберіс өлшемінен үлкен болса) баланың бас сүйегі
мен миына зақым келмес үшін және әйел адамда
қынаптың өздігінен жыртылуын алдын алу үшін
жасалатын хирургиялық тілік.
59.
Көрсетілімдері• Ұрықтың жедел гипоксиясы
• Оперативті босануға рұқсат, әсіресе бірінші рет
босанатын әйелдер (баланың қиналғанын
уақытында)
• Өте үлкен ұрық
• Иықтың дистоциясы (баланың басы шығып, иығы
шығалмаған жағдайда)
• Баланың жамбаспен келуі
• Қынап пен артқы тесік аралығының жыртылу
қаупі төнген жағдайда
• Уақытынан ерте босану
• Көп ұрықты жүктілік
60.
Операция типтері• Ортаңғы-латеральды эпизиотомия – (жиі қолданылады) кіші
жыныс еріндерінің жүгеншігінің ортасынан бастап солға немесе
оңға қарай, тік ішектен 2,5см-ге латеральды жататын, тік
сызыққа диагональды тілік жүргізіледі.
• Ортаңғы эпизиотомия немесе перинеотомия - ортаңғы сызық
бойымен тілік жасалынады.
• Латеральді эпизиотомия – мындада тілікті 45 ° бұрышта
жүргізеді, бірақ жыныс еріндерінің жүгеншігінің ортасынан 12см алшақ жасалынады; бұл жағдайда Бартолин безін зақымдап
алу қаупі туындайды, сонымен қатар бұндай тілікке салынатын
тігістің жазылуы қиын әрі ұзаққа созылатындықтан қазіргі кезде
бұл тәсіл қолданылмайды.
• «J» әрпі тәрізді эпизиотомия – тілік жүгеншектің ортасынан
бастап түзу сызық бойымен шамамен 1,5см-дей артқа қарай,
содан кейін аналь сфинктерінің кесілуден сақтау үшін бағыты 5
немесе 7сағатқа латеральді ауысады. Кең қолданылмайды.
61.
1 - ортаңғы эпизиотомия (перинеотомия),2 – ортаңғы-латеральді эпизиотомия,
3 - латеральді эпизиотомия
62.
Асқынулары• Операциядан кейінгі жараның ісінуі (ауырсынуды
басатын препараттар қабылдап, тігіс салынған
жерге мұз басуға болады)
• Тігістердің айырылуы
• Жараның инфицирленуі
• Операциядан кейінгі жараның гематомасы
• Жыныстық қатынас кезінде туындайтын
ауырсыну сезімі
63.
Профилактикасы• 32-34 аптадан бастап Кегельдің
жаттығуларын орындау.
• Күнделікті душтан кейін өсімдік майы
экстрактысымен тік ішек пен қынап
аралығына массаж жасау (күніне 20 мин).
• Босану уақытында айғайламауға тырысу,
себебі бұлшық еттердің қатайып,
жыртылуына әкеп соқтырады.
64.
Эпизиорафия• эпизиорафия – это процедура,
предполагающая соединение тканей и
наложение швов на область наружных
половых органов у женщины. Данная
методика широкого используется в
гинекологии. Она необходима для
восстановления целостности эпителия, мышц
и слизистой после проведенного
искусственного рассечения. Врачи также могут
называть данный способ перинеоррафия.
65.
Методика• Во время эпизиорафии выполняется наложение швов на
поврежденные ткани промежности. Способ проведения зависит
от того, какая методика эпизиотомии была выбрана.
• Чаще всего для наложения швов на область промежности
используются саморассасывающиеся нити различной толщины.
Размер шовного материала выбирается индивидуально, зависит
от методики проведения эпизиотомии и масштаба вовлечения
окружающего эпителия. Ушивание тканей наружных половых
органов выполняется под местной или общей анестезией сразу
после завершения обработки внутренней полости матки.
Процедура сопровождается кровопотерей, поэтому требует
высокого профессионализма и опыта акушеров-гинекологов. При
запланированной эпизиотомии недопустимо промедление,
поскольку самостоятельный разрыв тканей грозит серьезными
осложнениями.
66.
• Предложено множество методик восстановления целостипромежности при ее рассечении и разрывах. Приводим наиболее
часто используемые методики зашивания ран промежности. При
зашивании раны отдельными викриловыми (кетгутовыми) швами
вначале восстанавливают целость задней стенки влагалища (сверху
вниз). Затем накладывают отдельные (кетгутовые) швы на мышцу,
поднимающую задний проход. В дальнейшем накладывают швы на
мышцы среднего и поверхностного слоев промежности и фасции.
Края кожной раны соединяют отдельными шелковыми швами или
подкожным непрерывным кетгутовым швом. За рубежом широко
используется методика послойного зашивания раны промежности
путем наложения непрерывного кетгутового шва. С этой целью
используют хромированный кетгут (№1-2) на атравматических иглах.
Первый вкол делают выше верхнего угла разреза стенки влагалища, и
непрерывный шов продолжают книзу до девственной плевы. Затем
шов продолжают в сторону нижнего угла разреза промежности,
захватывая мышцы. Края поверхностной фасции соединяют швом,
идущим в сторону девственной плевы. Края кожной раны соединяют
подкожным швом, по направлению от девственной плевы к нижнему
углу рассеченной промежности
67.
• По мнению авторов, исходя из опытов, в восстановлениипромежности наилучшие результаты дают зашивания с
помощью швов по Шуте. В клинической практике не было
ни одного случая расхождения швов промежности после
эпизио- и перинеорафии по Шуте. И все же, несмотря на
высокую эффективность, наименьшее распространение
получил вышеописанный метод, который отличается
простотой, доступностью для использования в широкой
клинической практике. Зашивание ран промежности
производится после рождения последа не позднее чем
через 2 ч после родов. Более длительный промежуток
увеличивает риск инфицирования раны, что в дальнейшем
отражается на ис- 226 ходе ее заживления. Зашивание
производится на операционном столе, функциональной
родильной кровати или рахмановской кровати после
тщательной обработки наружных половых органов и
внутренних поверхностей бедер дезинфицирующими
растворами.
68.
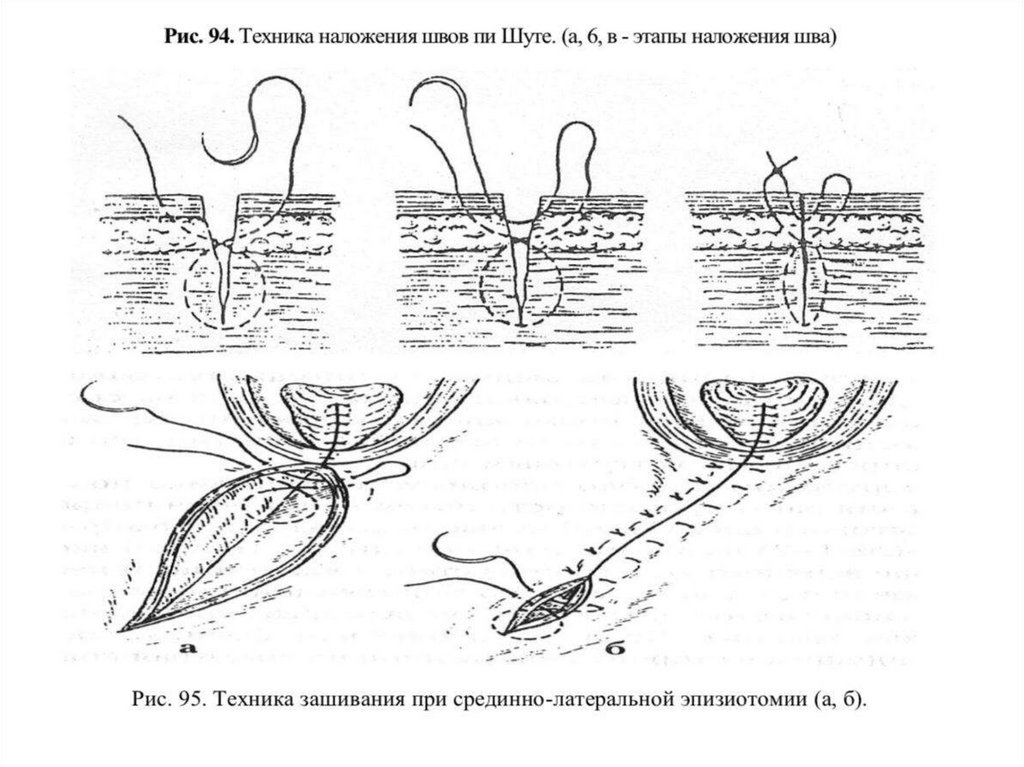
Техника зашивания при срединно-латеральнойэпизиотомии с помощью швов по Шуте
• При правосторонней срединно-латеральной эпизиотомии первый
вкол делают в кожу латеральной стороны, отступая 6-7 мм от края
разреза, выкол – в просвет раны на глубину 6-7 мм от края разреза
(кожи). При этом игла в иглодержателе должна быть направлена слева
направо. Затем меняют ее положение в иглодержателе и второй вкол
делают в подкожную жировую клетчатку медиальной стороны раны,
на глубину 6-7 мм от края кожи, широко захватывают мышцы вместе с
дном раны, переходя на медиальную сторону раны и делают выкол на
глубине 6-7 мм от края разреза. Потом меняют положение иглы в
иглодержателе и на глубине 6-7 мм делают вкол с медиальной
стороны и выкол на коже в 6-7 мм от медиального края разреза кожи.
Вновь изменяют положение иглы в иглодержателе и делают
следующий вкол кожи на медиальной стороне в 1-1,5 мм от края
разреза кожи и выкол на латеральной стороне кожи на таком же
расстоянии (рис. 94). Нити завязывают на латеральной стороне.
Подобные швы накладывают сверху вниз на расстоянии 1 см друг от
друга. В последний шов необходимо захватить ткани в глубине
нижнего угла раны. Благодаря наложению восьмиобразных швов в
толще промежности не образуется узлов и все слои приходят в
плотное соприкосновение
69.
70.
Методы обезболивания• • Местная инфильтрационная (или
проводниковая пудендальная) анестезия.
Местная аэрозольная 10% лидокаином (3,8
г в 1 флаконе, 4,8 мг в одной дозе) – до 20
доз. • Эпидуральная анестезия (если
катетер был установлен в родах).
• Общее обезболивание: внутривенный
наркоз (по показаниям).
71.
• Техника пудендальной анестезии• В положении на гинекологическом кресле наружные половые органы
обрабатываются одним из дезинфицирующих растворов, после чего врач
должен пропальпировать седалищные бугры с обеих сторон. Они
являются хорошим ориентиром для правильного выполнения анестезии.
Мысленно на линии, соединяющей седалищный бугор с анальным
отверстием, отступя 1,5-2 см от седалищного бугра, тонкой инъекционной
иглой делается «лимонная корочка». После этого берется игла большего
диаметра длиной 5-8 см, вкалывается в той же точке и медленно
продвигается в направлении под седалищный бугор. Впереди иглы
подается раствор новокаина. Конец иглы должен быть направлен в
сторону ишео-ректальной ямки. Глубина погружения иглы не должна быть
более 5-6 см. Для анестезии используется 0,25 или 0,5% раствор
новокаина в количестве 40 мл с каждой стороны (см. рис. 93, 93.1). По
завершении пудендальной анестезии возможно дальнейшее проведение
операции на шейке матки, стенках влагалища и тазовом дне.


































































 medicine
medicine