Similar presentations:
Остаточный воспалительный риск у современных пациентов проходящих лечение статинами
1.
У современных пациентов проходящих лечениестатинами
2.
• Среди наблюдаемых мужчин и женщин воспаление и гиперлипидемиявносят аналогичный вклад в риск будущих атеротромботических
событий.
• Среди тех, кто уже находится на терапии статинами, рандомизированные
данные испытаний показывают, что вспомогательное снижение ЛПНП
(PCSK9i, эзетимибе, инклизиран, бемпедоиновая кислота и ингибиторах
воспалениия канакинумаб, колхицин) еще больше снижают риск,
предполагаемых сердечно сосудистых событий.
3.
• Таким образом, неясно, должны ли врачи выбирать второе средство,онижающее ЛПНП, для тех, кто уже получал терапию статинами , или, в
качестве альтернативы выбрать противовоспалительное средство.
• этот вопрос имеет весомые последствия для ухода за пациентами, для
клинических рекомендаций, для экономической эффективности, для
предпочтений пациента и для будущей разработки лекарств.
4.
• Решение вопроса о том, следует ли добавлять второй препарат дляснижения ЛПНП и/или рассматривать дополнительное средство,
ингибирующего воспаление, требует, понимания относительной
важности воспаления по сравнению с холестерином как детерминанты
остаточного сердечно-сосудистого риска среди современных пациентов,
получавших лечение статином.
5.
• Чтобы решить эту проблему, была оценена взаимосвязь hsCRP(клинический биомаркер остаточного воспалительного риска) и LDL-C
(клинический биомаркер остаточного риска холестерина) с частотой
будущих крупных неблагоприятных сердечно-сосудистых событий
(MACE), сердечно-сосудистой смертности и смертности среди 31 245
современных пациентов
6.
Популяция: Участники получающие статичны PROMINENT (N = 9 9988),REDUCE-IT (N = 8179), STRENGTH (N = 13 078) , в общей сложности 31
245 человек.
Конечные точки:Инцидент MACE, смертность от CV и смертность от всех
причин во время наблюдения (от 3 до 5 лет)
7.
• Шаг I: Аналитики в каждом центре координации испытаний использовали общий шаблон для расчетаскорректированных HR (95%CI) в пропорционально опасных моделях, учитывающих риски для каждой
конечной точки в растущих специализированных квартилях hsCRP и LDL-C. Все анализы
скорректированы на априорной основе с учетом возраста, пола, ИМТ, курения, артериального
давления, истории ССЗ и рандомизированного назначения лечения.
• Шаг II: Аналитики CCVDP в Бостоне затем провели мета-анализ фиксированных эффектов hsCRP иLDLC в качестве детерминантов для каждой конечной точки, в которой взвешенные квартильные HR по
всем испытаниям были объединены с использованием обратной дисперсии каждого конкретного
испытательного оценочного коэффициента логарифмической опасности, что позволило создать единый
набор полностью скорректированных сводных оценок риска.
• Шаг III:В анализе чувствительности оценки риска также вычислялись в слое, определенном
рандомизированным назначением лечения каждого испытания, и в анализе взаимодействия через
клинические пороги, широко используемые как для hsCRP, так и для LDL-C.
8.
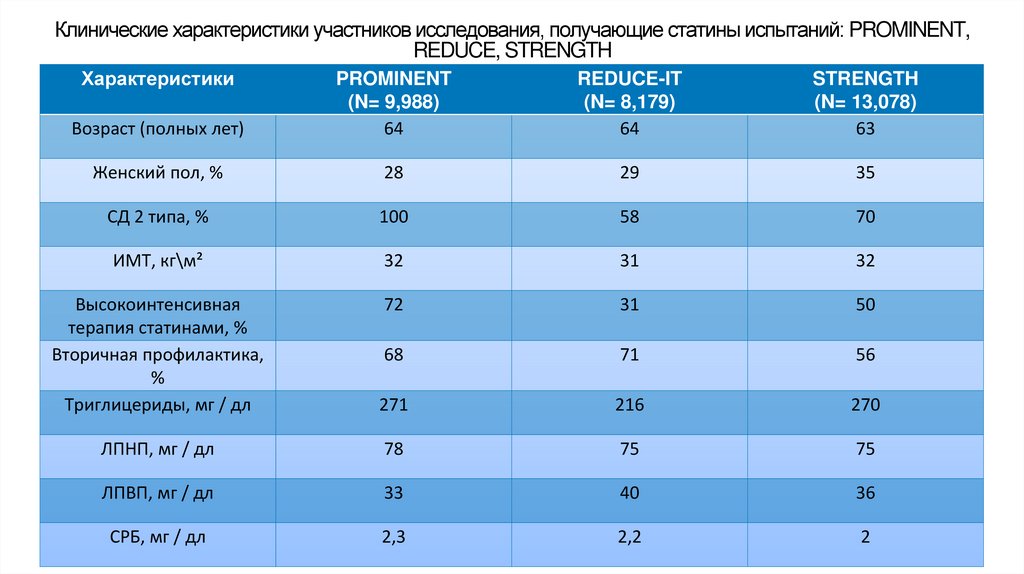
Клинические характеристики участников исследования, получающие статины испытаний: PROMINENT,REDUCE, STRENGTH
Характеристики
Возраст (полных лет)
PROMINENT
(N= 9,988)
64
REDUCE-IT
(N= 8,179)
64
STRENGTH
(N= 13,078)
63
Женский пол, %
28
29
35
СД 2 типа, %
100
58
70
ИМТ, кг\м²
32
31
32
Высокоинтенсивная
терапия статинами, %
Вторичная профилактика,
%
Триглицериды, мг / дл
72
31
50
68
71
56
271
216
270
ЛПНП, мг / дл
78
75
75
ЛПВП, мг / дл
33
40
36
СРБ, мг / дл
2,3
2,2
2
9.
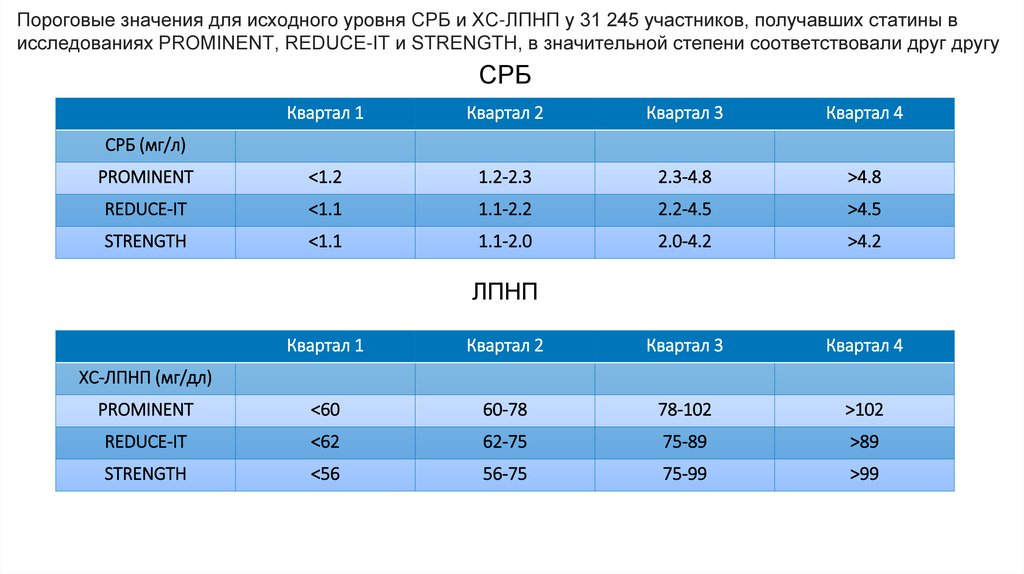
Пороговые значения для исходного уровня СРБ и ХС-ЛПНП у 31 245 участников, получавших статины висследованиях PROMINENT, REDUCE-IT и STRENGTH, в значительной степени соответствовали друг другу
СРБ
Квартал 1
Квартал 2
Квартал 3
Квартал 4
PROMINENT
<1.2
1.2-2.3
2.3-4.8
>4.8
REDUCE-IT
<1.1
1.1-2.2
2.2-4.5
>4.5
STRENGTH
<1.1
1.1-2.0
2.0-4.2
>4.2
СРБ (мг/л)
ЛПНП
Квартал 1
Квартал 2
Квартал 3
Квартал 4
PROMINENT
<60
60-78
78-102
>102
REDUCE-IT
<62
62-75
75-89
>89
STRENGTH
<56
56-75
75-99
>99
ХС-ЛПНП (мг/дл)
10.
Наблюдаемые диапазоны базовых высокочувствительных СРБ и ЛПНП , а также связь каждогобиомаркера с последующими частотами сердечно-сосудистых событий были почти идентичны в
трех испытаниях. Остаточный воспалительный риск был в значительной степени связан с
крупными
неблагоприятными
сердечно-сосудистыми
событиями
(самый
высокий
высокочувствительный квартиль СРБ по сравнению с самым низким высокочувствительным
квартилом СРБ , скорректированный HR 1·31, 95% CI 1·20–1·43; p<0·0001), сердечно-сосудистой
смертностью (2·68, 2·22–3·23; p<0·0001) и смертностью от всех причин (2·42, 2·12–2·77;
p<0·0001). Напротив, соотношение остаточного риска холестерина было нейтральным для
основных неблагоприятных сердечно-сосудистых событий (самый высокий квартиль ЛПНП
против самого низкого квартиля ЛПНП, скорректированный HR 1·07, 95% CI 0·98–1·17; p=0·11), а
также низкой величины для сердечно-сосудистой смерти (1·27, 1·07–1·50; p=0·0086) и
всепричинной смерти (1·16, 1·03–1·32; p=0·025).
11.
• Среди современных пациентов, проходящих лечение статинами , остаточный воспалительныйриск, оцененный hsCRP, был более сильным определяющим фактором риска будущих сердечнососудистых событий и смерти, чем остаточный риск холестерина, как оценивается LDL-C.
• В анализе чувствительности не обнаружили никаких доказательств изменения эффекта для
какой-либо конечной точки ни в одном из трех отдельных испытаний при стратификации
рандомизированным назначением лечения.
• Во всех трех испытаниях люди с повышенным hsCRP подвергались высокому сердечнососудистому риску независимо от уровня LDLC.









 medicine
medicine








