Similar presentations:
Методика та показання до проведення реанімаційних дій (лекція 2)
1. Чорноморський національний університет імені Петра Могили Медичний інститут Кафедра гігієни, соціальної медицини та
громадського здоров’яЛекція:
Методика та показання до
проведення реанімаційних дій
2. План лекції:
Основні поняття та визначенняПоказання та протипоказання проведення
серцево – легеневої реанімації
Техніка проведення компресії грудної клітини
Проведення дихання «з роту до роту», методика,
заходи особистої безпеки. Пристрій мішка
«Амбу», методика проведення дихання з маскою
та повітроводом.
3. Основні поняття та визначення
Реаніматологія - наука про механізми згасання, методахуправління, штучного заміщення і відновлення життєво
важливих (вітальних) функцій організму, що у умовах
агресії такої міри, яка перевищує можливості
ауторегуляції.
Предметом реаніматології є критичні та термінальні
стану.
Критичні стани - крайня ступінь будь-якої патології,
при якій спостерігаються розлад фізіологічних функцій і
порушення діяльності окремих систем, які не можуть
коррегировать шляхом саморегуляції і вимагають
часткової або повної корекції або штучного заміщення
(Рябов, 1979).
Термінальні стани - останні стадії життя (стадіїі між
життям і смертю): преагонія, агонія, клінічна смерть (В.А.
Неговський, 1966).
Реанімація (лат. reanimation -оживлення) - комплекс
лікувальних заходів, спрямованих на відновлення
життєво важливих функцій організму при зупинці
кровообігу та дихання
4. Основні поняття та визначення
Вмирання - процес згасання життєвих функцій організму. Єне тільки якісним переходом від життя до смерті, але і являє
собою послідовні і закономірні порушення функцій і систем
організму, що закінчуються їх виключенням. Наявність
послідовності та поступовості вимикання функцій дає час і
зумовлює можливість вторгнення з метою відновлення життя
(В.А. Неговський, 1966).
Основні етапи згасання життєвих функцій організму
Преагонія - початкова стадія процесу вмирання, що
характеризується важким порушенням діяльності ЦНС, дихання і
кровообігу оборотного характеру. На цій стадії відбувається
поступове пригнічення свідомості і зниження рефлексів,
порушення патерну дихання (поверхневе прискорене або
уповільнене), розвивається артеріальна гіпотензія і виражені
порушення мікроциркуляції, які проявляються появою
гіпостатіческіх плям на кінцівках, наростає ціаноз або блідість
шкірних покривів. При цьому стадія преагонії може бути
відсутньою при швидкому вмиранні (ураження електрострумом)
або тривати кілька годин (крововтрата).
5. Основні поняття та визначення
Термінальна пауза - перехідний період міжпреагонією і агонією, що характеризується
згасанням рефлекторної діяльності, тимчасовим
апное, критичної артеріальною гіпотензією,
вираженою брадикардією, подальшим
поглибленням гальмування кори головного мозку і
вимкненням його з регуляції життєво важливих
функцій організму.
Це період "безвладдя", коли вищі відділи
головного мозку вже вимкнені з процесу
управління життєво важливими функціями
організму, а еволюційно древні стовбурові
структури ще не взяли на себе регулюючі функції.
Саме в цей момент відбувається тимчасове
посилення вагусних впливу, яке і обумовлює
розвиток апное і різкою брадикардії.
6. Основні поняття та визначення
Агонія - останній "спалах" життя, щохарактеризується короткочасною активацією всіх
структур мозку, спрямованої на боротьбу із згасанням
життєвих сил організму. Після періоду апное
з'являються спочатку рідкісні, а потім все більш часті
дихальні рухи з участю допоміжної мускулатури. Може
відзначатися патологічне дихання типу "гаспінг" короткий максимальний вдих зі швидким повним
видихом. Відзначається почастішання пульсу і підйом
артеріального тиску.
У ряді випадків ця активація життєвих функцій
призводить до відновлення рефлекторної діяльності, а
іноді (дуже рідко) і свідомості. Однак на певному
етапі, подальше підтримання життєдіяльності стає
неможливим, відбувається прогресивне пригнічення
рефлекторної діяльності, дихання і гемодинаміки, з
подальшим розвитком клінічної смерті.
7. Основні поняття та визначення
Клінічна смерть - оборотний стан, що починається змоменту припинення вітальних функцій (кровообігу,
дихання) до настання необоротних змін у корі головного
мозку. Іншими словами, це період збереження своєї
життєздатності нейронами кори головного мозку в умовах
аноксії (оскільки вміст О2 в тканини головного мозку
знижується до нуля протягом 1 хв. З моменту зупинки
кровообігу).
Тривалість клінічної смерті, насамперед, залежить від
температури тіла постраждалого: при підвищенні
температури період клінічної смерті скорочується до 1 - 2
хв. за рахунок збільшення споживання кисню тканинами
внаслідок превалювання процесів дисоціації
оксигемоглобіну над його продукцією.
Навпаки, при зниженні температури (в умовах гіпотермії)
період клінічної смерті подовжується в середньому до 12 хв.
за рахунок зниження споживання кисню тканинами (у
виключних випадках, наприклад при утопленні у крижаній
воді, він може бути 30-60 і більше хвилин).
8. Основні поняття та визначення
В умовах нормотермії період клінічної смерті становить 3-5хв., Виступаючи лімітирующим фактором реанімації. Так,
якщо СЛР була розпочата протягом 5 хв. з моменту зупинки
кровообігу і закінчилася відновленням спонтанного
кровообігу і дихання, то є всі шанси на відновлення
повноцінного мислення без неврологічного дефіциту.
У разі, якщо СЛР розпочато через 10 хв. з моменту зупинки
кровообігу, то відновлення свідомості буде
супроводжуватися неврологними порушеннями тій чи іншій
мірі вираженості; а якщо через 15 хв. - можливе
відновлення тільки вегетативних функцій, в той час як
відновлення свідомості стає неможливим (тобто в більшості
випадків буде мати місце т.зв. соціальна смерть, синонім вегетативний стан).
СЛР, розпочата через 20 і більше хвилин з моменту зупинки
кровообігу, асоціюється з тотальною загибеллю всіх відділів
головного мозку, включаючи стовбурові структури
(децеребрація), коли стає неможливим відновлення навіть
вегетативних функцій.
9. Основні поняття та визначення
Соціальна смерть - частково оборотний стан, щохарактеризується незворотною втратою функцій кори головного
мозку (декортикацією) при збереженні вегетативних функцій.
Біологічна смерть - незворотній стан клітин життєво
важливих органів, коли оживлення організму як цілісної
системи неможливо.
Смерть мозку - повне і необоротне припинення всіх функцій
головного мозку, реєстроване при працюючому серці, на фоні
ШВЛ, інфузійної та медикаментозної терапії. У сучасному
розумінні, смерть мозку розглядається як юридичний еквівалент
смерті людини.
Ознаки клінічної смерті
А) Основні:
Пульс на сонних артеріях визначають пальпаторно,
подушечками вказівного і середнього пальців руки, повільно
зміщуючи їх від кута щитовидного хряща ("кадика") до
внутрішнього краю грудинно-ключично-соскоподібного м'яза.
Наявність ознак дихання оцінюють шляхом вислуховування
руху повітря поблизу дихальних шляхів потерпілого і
спостереженням за екскурсією грудної клітки.
10. Основні поняття та визначення
Б) Додаткові:1. Відсутність свідомості.
2. Блідість (землисто-сірий колір), ціаноз
або мармуровість шкірних покривів.
3. Атонія, арефлексія.
Діагностика клінічної смерті повинна
бути проведена максимально швидко
(протягом 10-15 секунд) для негайного
початку реанімації, оскільки якщо
критичні 3-5 хвилин періоду клінічної
смерті будуть упущені, настає необоротна
загибель головного мозку.
11. Показання та протипоказання проведення серцево – легеневої реанімації
Показання:всі випадки клінічної смерті, незалежно від викликалиїї причин.
Протипоказання: всі випадки, коли заздалегідь відомо, що
реанімація у даної людини абсолютно марна.
Настання смерті у хворих з інкурабельного захворюваннями
(онкопатологія в термінальній стадії, травми, не сумісні з життям,
термінальні стадії порушень мозкового кровообігу - інсультів).
Якщо є ознаки біологічної смерті:
- висихання рогівки - "тьмяний оселедцевий блиск«, трупні
(гіпостатичні) плями - виникають через 1 годину після зупинки
кровообігу насамперед по задній поверхні шиї і повністю
проявляються через 6-12 годин;
- трупне задубіння - в області нижньої щелепи виникає через 1
годину (максимум через 3 години після настання смерті, за тим
воно поширюється по всьому тілу;
- трупний запах - з'являється в залежності від температури
навколишнього середовища, вологості повітря, приблизно через 2
дні після настання смерті
Припинення реанімаційних заходів фіксуються як час настання смерті.
12. Показання та протипоказання проведення серцево – легеневої реанімації
Американською кардіологічною асоціацією (AHA)був запропонований алгоритм організації надання
першої медичної допомоги, названий "ланцюжком
виживання". Рання активація служби швидкої
медичної допомоги.
1. Ранній початок елементарного підтримки життя
(модифіковані етапи С-А-В).
2. Рання дефібриляція з використанням
автоматичних зовнішніх дефібриляторів (Automated
external defibrillators-AED).
3. Ранній початок стадії подальшого підтримання
життя, включаючи інтубацію і використання
лікарських препаратів.
13. Техніка проведення компресії грудної клітини
МОДИФІКОВАНІ СТАДІЇ СЕРЦЕВО-ЛЕГЕНЕВОЇ ТАЦЕРЕБРАЛЬНОЇ РЕАНІМАЦІЇ (по П. Сафару)
Увесь комплекс СЛЦР П. Сафар розділив на 3 стадії,
кожна з яких має свою мету і послідовні етапи, згідно з
новими рекомендаціями ERC 2010 алгоритм СЛР (А-В-С)
був модифікований в С-А-В, тому першим етапом є
негайний початок проведення компресій грудної клітини і
лише потім відновлення прохідності дихальних шляхів і
штучне дихання:
I Стадія: Елементарне підтримка життя
Мета - екстрена оксигенація.
Етапи:
А. Штучне підтримання кровообігу.
Б. Контроль та відновлення прохідності дихальних
шляхів.
В. Штучне підтримання дихання.
14. Техніка проведення компресії грудної клітини
II Стадія: Подальше підтримання дихання.Мета - відновлення спонтаного кровообігу.
Етапи:
Г. Медикаментозна терапія.
Д. Електрокардіографія або електрокардіоскопія.
Є. Дефібриляція.
III. Стадія: Тривале підтримку життя
Мета - церебральна реанімація та постреанімаційні
інтенсивна терапія
Ж. Оцінка стану (встановлення причини зупинки
кровообігу та його усунення) і можливості повноцінного
врятування хворого з урахуванням ступеня пошкодження
ЦНС.
З. Відновлення нормального мислення.
І. Інтенсивна терапія, спрямована на корекцію
порушених функцій інших органів і систем.
15. Техніка проведення компресії грудної клітини
Техніка проведення компресії грудної клітини1. Правильне укладання хворого на рівну тверду поверхню. Визначення
точки компресії - пальпація мечоподібного відростка і відступ на два
поперечних пальця вгору, після чого розташовують руку долонною
поверхнею на межі середньої та нижньої третини грудини, пальці
паралельно ребрам, а на неї іншу.
2. Варіант розташування долонь "замком".
3. Правильне проведення компресії: випрямленими в ліктьових суглобах
руками, використовуючи частину маси свого тіла.
Компресія грудної клітини. Фундаментальною проблемою штучного
підтримання кровообігу, є дуже низький рівень (менше 30% від норми)
серцевого викиду (СВ), що виникає при компресії грудної клітини.
Правильно проведена компресія забезпечує підтримання систолічного
АТ на рівні 60-80 мм Нg, в той час як АТ діастолічний рідко перевищує
40 мм Нg і, як наслідок, обумовлює низький рівень мозкового (30-60%
від норми) і коронарного (5-20% від норми) кровотоку. При проведенні
компресії грудної клітини коронарний перфузійний тиск підвищується
тільки поступово і тому з кожною черговою паузою, необхідної для
проведення дихання з рота в рот, воно швидко знижується.
16. Техніка проведення компресії грудної клітини
Проте проведення декількох додаткових компресійпризводить до відновлення вихідного рівня мозкової і
коронарної перфузії. У зв'язку з цьому, істотні зміни
відбулися щодо алгоритму проведення компресії грудної
клітини. Було показано, що співвідношення числа
компресійй до частоти дихання рівне 30:2 є більш
ефективним, ніж 15:2, забезпечуючи найбільш оптимальне
співвідношення між кровообігом і доставкою кисню:
Співвідношення числа компрессий і числа штучних
вдихів як для одного, так і для двох реаніматорів має
становити 30:2.
Компресію грудної клітини необхідно проводити з
частотою не менше 100 компресій / хв, на глибину не
менше 5 см у дорослих роблячи паузу на проведення
штучного дихання (неприпустимо у неінтубірованних хворих
проводити вдування повітря в момент компресії грудної
клітини - небезпека потрапляння повітря в шлунок).
Ознаками правильності та ефективності проведеної
компресії грудної клітини є налічіепульсовой хвилі на
магістральних і периферичних артеріях.
17. Контроль та відновлення прохідності дихальних шляхів
Основною проблемою, яка виникає в осіб без свідомості, єобтурація дихальних шляхів коренем язика і
надгортанником в гортаноглоточній ділянці внаслідок
м'язової атонії. Ці явища виникають при будь-якому
положенні пацієнта (навіть на животі), а при нахилі голови
(підборіддя до грудей), обтурація дихальних шляхів настає
практично в 100% випадків. "Золотим стандартом"
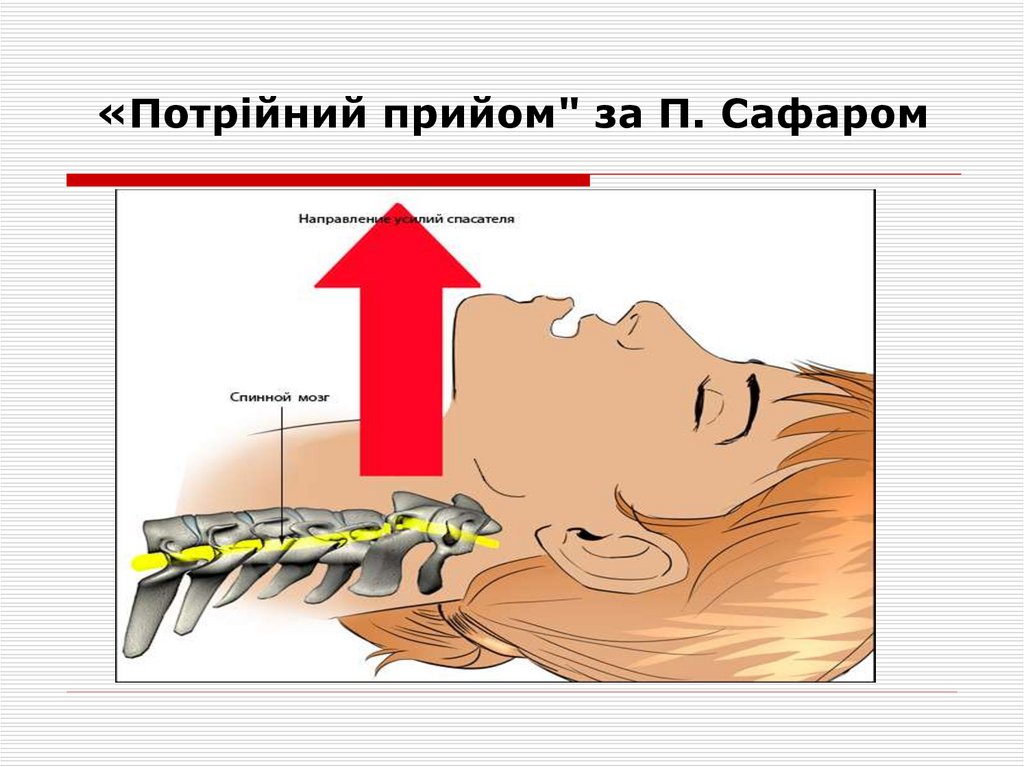
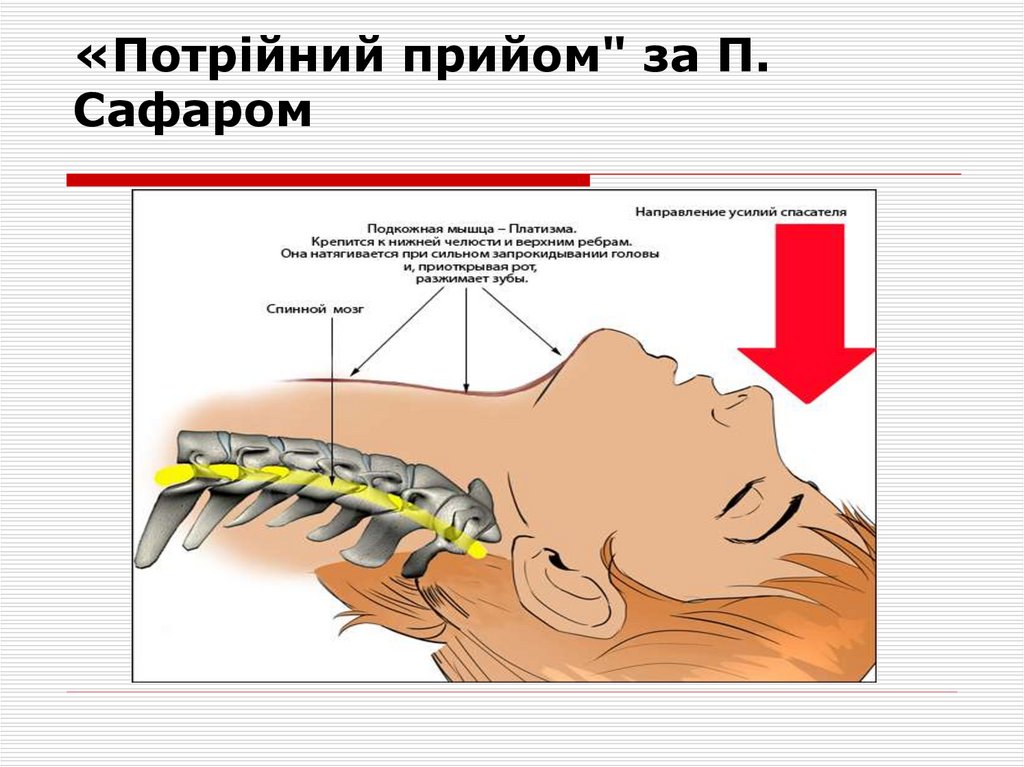
забезпечення прохідності дихальних шляхів є "потрійний
прийом" за П. Сафаром і інтубація трахеї, що включає:
запрокидення голови, відкриття рота і висування
нижньої щелепи вперед.
Альтернативні методи відновлення прохідності дихальних
шляхів показані. При проведенні маніпуляцій на дихальних
шляхах необхідно пам'ятати про можливе травмування
хребта в шийному відділі. Найбільша вірогідність травми
шийного відділу хребта може спостерігатися у двох груп
потерпілих:
1) При автодорожніх травмах (людина збита автомобілем
або перебувала під час зіткнення в автомашині);
2) При падінні з висоти (у т.ч. у "пірнальників").
18. «Потрійний прийом" за П. Сафаром
«Потрійний прийом" за П. Сафаром19. «Потрійний прийом" за П. Сафаром
«Потрійний прийом" за П.Сафаром
20. «Потрійний прийом" за П. Сафаром
«Потрійний прийом" за П.Сафаром
21. «Потрійний прийом" за П. Сафаром
«Потрійний прийом" за П.Сафаром
Таким постраждалим не можна нахиляти (згинати шию
вперед) і повертати голову у бік. У цих випадках необхідно
провести помірне витягування голови на себе з подальшим
утриманням голови, шиї і грудей в одній площині,
виключаючи в "потрійному прийомі" переразгибання шиї, із
забезпеченням мінімального закидання голови і одночасного
відкриття рота і висунення нижньої щелепи вперед.
При наданні першої медичної допомоги показане
застосування фіксуючих область шиї "комірів".
Одне тільки закидання голови не гарантує відновлення
прохідності дихальних шляхів. Так, у 1/3 пацієнтів без
свідомості за рахунок м'язової атонії носові ходи під час
видиху закриваються м'яким небом, двигающимся подібно
клапану.
Крім того, може виникнути потреба у видаленні інородної речовини (згустки крові, блювотні маси, відламки зубів і
пр.), що міститься в порожнині рота Тому, перш за все в осіб
з травмами, необхідно провести ревізію ротової порожнини і
при необхідності очистити її від стороннього вмісту.
22. Контроль та відновлення прохідності дихальних шляхів
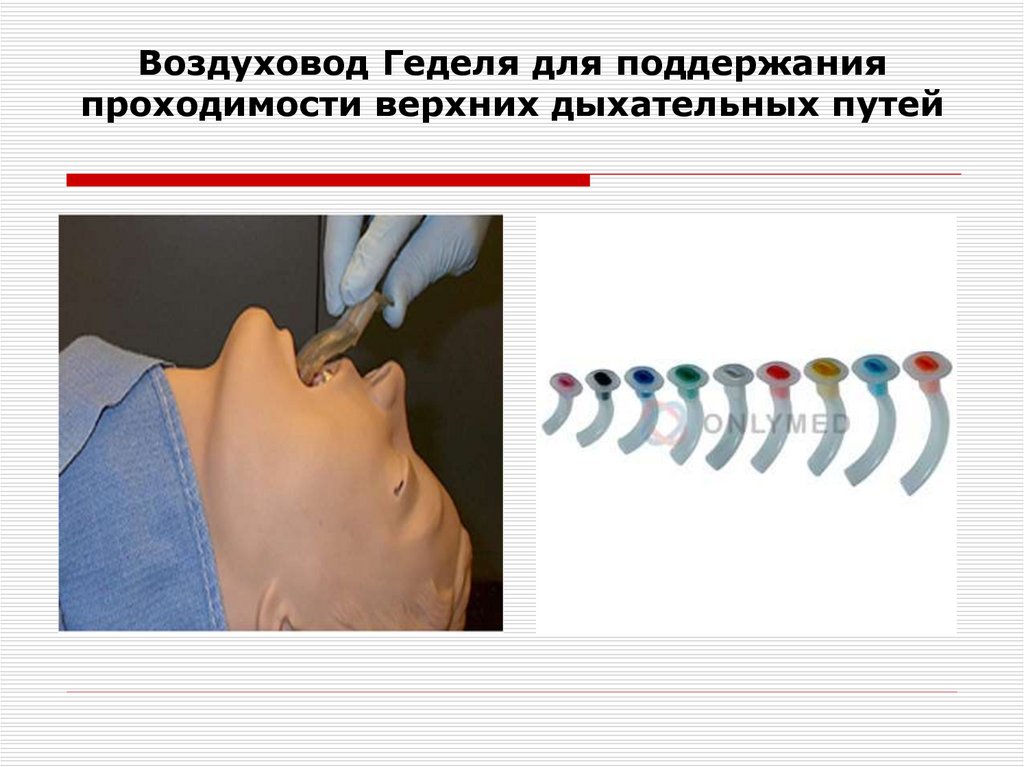
Повітровод Сафара використовують для проведення ШВЛметодом "з рота в повітровод".
Дані повітроводи можуть бути адекватною заміною двох
компонентів "потрійного прийому" - відкривання рота і
висування нижньої щелепи, але навіть при застосуванні
повітроводів потрібне виконання третього компоненту закидання голови.
Найнадійнішим методом, що забезпечує герметизацію
дихальних шляхів, є інтубація трахеї.
Необхідно відзначити, що проведення інтубації трахеї у
пацієнтів із зупинкою кровообігу пов'язане із затримкою
компресії грудної клітини тривалістю в середньому 110 с (від 113
до 146), а в 25% випадків інтубація трахеї тривала більше 3
хвилин.
Тому, спроба інтубації трахеї повинна бути не більше 30 с,
якщо за цей час не вдається заінтубувати пацієнта, необхідно
негайно припинити спроби інтубації і почати проведення ШВЛ
мішком Амбу (або респіратором) через лицьову маску з
резервуарним мішком і обов'яз-ково подачею кисню в мішок зі
швидкістю 10-15 л / хв.
23. Контроль та відновлення прохідності дихальних шляхів
Через 2 хвилини необхідно зробити повторну спробуінтубації трахеї або використовувати альтернативні
методи забезпечення прохідності дихальних шляхів.
В якості альтернативи ендотрахеальної інтубації
рекомендується використання двохп-росвітнього
повітровода або ларингеальної маски, як технічно
більш простих у порівнянні з інтубацією, але
одночасно надійних методів протекції дихальних
шляхів, на відміну від використання лицьової маски і
повітроводів.
При використанні ларингеальної маски необхідно
пам'ятати, що у порівнянні з інтубацією трахеї
підвищений ризик розвитку аспірації. У цьому зв'язку
необхідно робити паузу на компресію грудної клітини
при проведенні штучної вентиляції легень (ШВЛ)
через ларігномаску
24. Штучне підтримання дихання
Після зупинки кровообігу і протягом проведеноїСЛР відбувається зниження податливості
(комплайнса) легенів.
Це в свою чергу веде до підвищення тиску,
необхідного для вдування оптимального дихального
обсягу в легені пацієнта, що на фоні зниження
тиску, що викликає відкриття гастроезофагального
сфінктера, сприяє потраплянню повітря в шлунок,
збільшуючи таким чином ризик регургітації та
аспірації шлункового вмісту.
Тому при проведенні ШВЛ методом "з рота в рот"
кожен штучний вдих повинен не форсуватися, а
проводиться на протязі 1 секунди для
досягнення оптимального дихального об'єму.
25. Штучне підтримання дихання
У разі, якщо відмічено попадання повітря в шлунок(випинання в епігастральній області), необхідно
видалити повітря. Для цього, щоб уникнути аспірації
шлункового вмісту, голову і плечі хворого повертають
убік і рукою притискають область шлунка між грудиною і
куполом.
Потім при необхідності очищають порожнину рота і
глотки, після чого проводять «потрійний прийом» на
дихальних шляхах і продовжують дихання «з рота в
рот».
Після проведення "потрійного прийому" на дихальних
шляхах, одна рука розташовується на лобі потерпілого,
забезпечуючи закидання голови і одночасно затискаючи
пальцями носа потерпілого, після чого щільно
притиснувши свої губи навколо рота потерпілого,
вдувають повітря, стежачи за екскурсією грудної клітки.
Якщо ви бачите, що грудна клітка потерпілого піднялася,
відпускають його рот, даючи потерпілому можливість
зробити повний пасивний видих.
26. Штучне підтримання дихання
Вкрай важливо мінімізувати паузи на проведеннякомпресії грудної клітини - оптимальним є
проведення двох вдихів «з рота в рот або лицьову
маску» протягом не більше 5 секунд, з подальшим
негайним продовженням компресії грудної клітини.
Дихальний обсяг повинен становити 400-600 мл.
(6-7 мл / кг), частота дихання - 10/мін., з метою
недопущення гіпервентиляції.
Дослідженнями було показано, що гіпервентіляція
під час СЛР, підвищуючи внутріторакальний тиск,
знижує венозний повернення до серця і зменшує
серцевий викид, асоціюючись з поганим рівнем
виживанання таких хворих.
27. Штучне підтримання дихання
Співвідношення числа компресій до частотидихання без протекції дихальних шляхів, або з
протекцією ларингеальной маскою або
воздуховодом Combitube як для одного, так і для
двох реаніматоров має становити 30:2 і
здійснюватися з паузою на проведення ШВЛ (ризик
розвитку аспірації! );
З протекцією дихальних шляхів (інтубація трахеї) компресія грудної клітки повинна проводиться з
частотою не менш 100/хв, вентиляція з частотою
10/хв (у разі використання мішка Амбу - 1 вдих
кожні 5 секунд), без паузи при проведенні ШВЛ (
т.к. компресія грудної клітки з одночасним
роздуванням легенів збільшують коронарний
перфузійній тиск).
28. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
Последовательносьдействий
БЕЗОПАСНОСТЬ
Убедитесь, что вы,
пострадавший и все
окружающие в
безопасности
Отсутствие оголенных
электропроводов
Нет разлития горючих
или взрывоопасных
жидкостей
Пригодная для
дыхания атмосфера
Нет грозящих
падением деталей
строительных
конструкций
Устойчивость
аварийного
транспортного
средства
29. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
30. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
31. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
32. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
33. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
34. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г
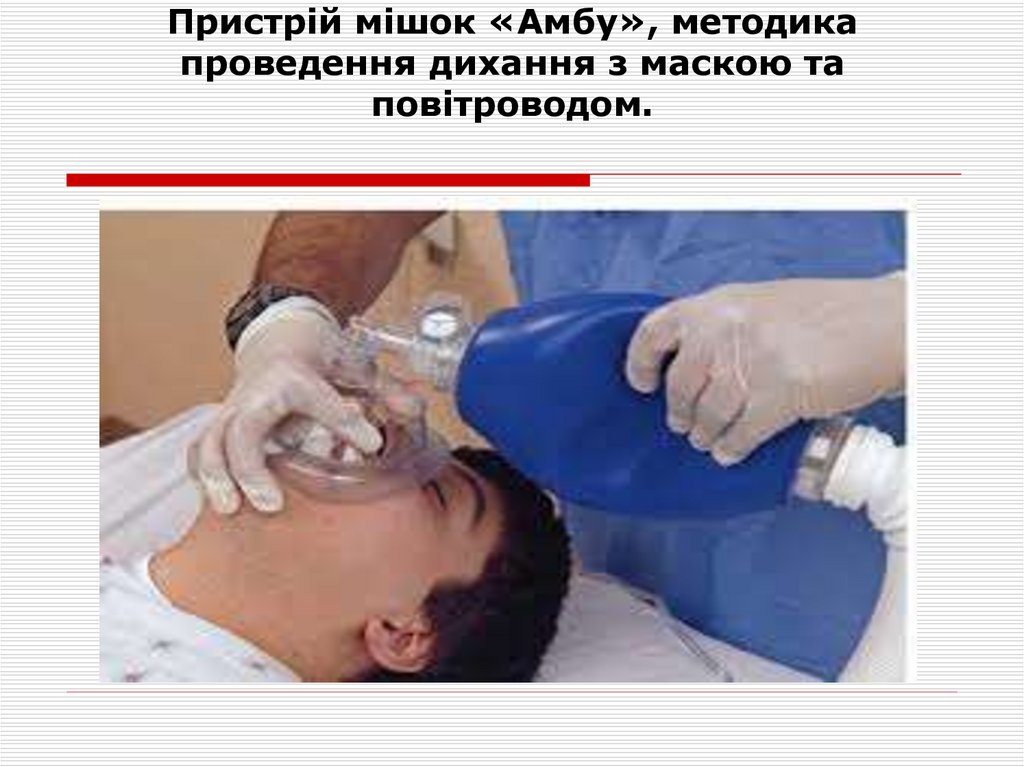
35. Пристрій мішок «Амбу», методика проведення дихання з маскою та повітроводом.
Апарат дихальний ручний мішок Амбу набув широкогопоширення в його використанні в медичних установах. Його
застосовують при наданні реанімаційної допомоги на місці події,
в машинах реанімаційних бригад при транспортуванні хворого і
навіть перед підключенням пацієнта до апарату штучного
дихання.
Іноді доводиться використовувати його при транспортуванні
хворого до іншої медичної установи або під час раптової
зупинки дихання в лікарні, тому в кожному відділенні потрібен
дихальний реанімаційний мішок Амбу.
Правила користування мішком Амбу
Як користуватися апаратом штучної вентиляції легенів Амбу,
зазначено в інструкції. Це досить проста маніпуляція, за
допомогою якої здійснюється вентиляція і реанімація мішком
Амбу. Потрібно укласти пацієнта на тверду поверхню, відкинути
його голову назад, і очистити ротову порожнину, при
необхідності використовують воздуховод або висувають нижню
щелепу вперед, щоб уникнути западання язика.
36. Пристрій мішок «Амбу», методика проведення дихання з маскою та повітроводом.
Маску прикладають до обличчя, і здавлюють гумовийбалон зі швидкістю 15-17 стискань в хвилину, причому
потрібно стежити за розширенням грудної клітки і її
спаданням, так як якщо вона не розширюється, то
причини у цього можуть бути наступні:
пристрій використовують неправильно (він
пошкоджений, є дефект з'єднання маски і балона);
в ротовій порожнині або дихальних шляхах є перешкода
(мокрота, сторонні тіла);
маска погано прилягає до шкіри (повітря не надходить у
легені).
Штучна вентиляція легенів у реанімаційних заходах має
значення, так як зупинка дихання може статися в
найрізноманітніших ситуаціях, в тому числі під час
операції. Тоді цей пристрій використовується до
підключення людини до штучної вентиляції, що може
врятувати життя.
37. Пристрій мішок «Амбу», методика проведення дихання з маскою та повітроводом.
38. Воздуховод Геделя для поддержания проходимости верхних дыхательных путей
39. Надгортанный воздуховод i-gel(ай-джел) Intersurgical
40. Література:
ШТУЧНА ВЕНТИЛЯЦІЯ ЛЕГЕНЬ. МЕТОДИКА ПРОВЕДЕННЯ ШТУЧНОЇВЕНТИЛЯЦІЇ ЛЕГЕНЬ ТА ЇЇ ФУНКЦІЇ В. С. Тіторчук, У. О. Наумова Тернопільський
національний медичний університет імені І. Я. Горбачевського МОЗ України ISSN
2411-1597. МЕДСЕСТРИНСТВО. 2020. № 4 55
Ільюк І. А. ЛЕГЕНЕВА НЕДОСТАТНІСТЬ - СУЧАСНИЙ ПОГЛЯД НА ПРОБЛЕМУ
“BIOMEDICAL AND BIOSOCIAL ANTHROPOLOGY” 2015, №24
Рекомендации по проведению реанимационных мероприятий Европейского совета по
реанимации (пересмотр 2015 г.). Под ред. Чл. корр. РАН Мороза В. В. 3-е издание,
переработанное и
дополненное. — М.: НИИОР, НСР, 2016. — 192 с.
Медицина екстримальних ситуацій. Б. Р. Богомольний, В. В. Кононенко, П. М. Чуєв
Одеса 2001
Борчук Н. И. Медицина экстремальных ситуаций. — Минск, 1998.
Мешков В. В. Организация экстренной медицинской помощи населению при
стихийных бедствиях и других чрезвычайных ситуациях. — М., 1991.



































 medicine
medicine








