Similar presentations:
Интенсивная терапия, уремическая кома и почечная недостаточность
1.
Интенсивная терапия,уремическая кома и
почечная недостаточность
ВЫПОЛНИЛ: САДВАКАСОВ РУСТАМ ГР 6:100
2.
Уремическая комаУремическая кома — это острое или хроническое
самоотравление организма, возникающее в результате
недостаточной деятельности почек, а также вследствие
накопления ядовитых веществ белкового обмена, изменения
нервно-гормональной регуляции. Различают острую и
хроническую уремию.
3.
Острая и хроническая уремияОстрая уремия – возникает при острой почечной недостаточности
вследствие расстройства кровообращения, вызванного шоком при
тяжелых травмах, ожогах, обморожениях, отравлении и т.д. Острая
почечная недостаточность возникает внезапно вследствие острого,
чаще всего обратимого поражения почек, сопровождающегося
резким снижением диуреза (олигурией) вплоть до почти полного
прекращения поступления мочи в мочевой пузырь (анурия).
Хроническая уремия развивается при заболеваниях почек (нефрит),
нарушении кровообращения в почках (закупорка почечных
сосудов), нарушении проходимости мочевых путей (камни,
опухоль). Хроническая почечная недостаточность обычно
развивается постепенно вследствие прогрессирующей
необратимой утраты функционирующей паренхимы почек.
4.
ЭтиологияВыделяют преренальные, ренальные и постренальные причины почечной
недостаточности. К первым относятся нарушения общей (шок) и почечной
гемодинамики, вторые включают болезни и различные формы поражения
самих почек, постренальными причинами почечной недостаточности могут
быть обтурация и компрессия мочевых путей.
Преренальная почечная недостаточность в большинстве случаев
обусловлена падением АД и нарушением внутрипочечной гемоциркуляции
вследствие шока различного происхождения, реже – локальными
нарушениями почечной гемодинамики (например, при расслаивающей
аневризме аорты).
Ренальное происхождение имеет острая почечная недостаточность при
протекающих с анурией при острых гломерулонефритах и
интерстициальных нефритах, отравлении нефротоксическими ядами,
ГЛПС.
Постренальными причинами острой почечной недостаточности могут быть
окклюзия мочевых путей камнем, сдавление мочеточника опухолью,
гематомой, лигатурой.
5.
ПатогенезГлавным патогенетическим звеном в механизме развития уремической комы
является нарастающая интоксикация метаболитами, которые у здорового
человека элиминируются мочевыводящими органами. Это приводит к кислотнощелочному и водно-электролитному дисбалансу, изменениям в белковом
составе плазмы крови, кислородному голоданию тканей организма, в
частности, головного мозга, приводящему к его отеку.
Начало развития уремии характеризуется накоплением в крови азотистых
метаболитов (остаточный азот, мочевина и креатинин), уровень повышения их
сывороточного содержания указывает на степень нарушения функции почек.
Следующий важный эпизод патогенетического процесса – нарушение водноэлектролитного равновесия, которое проявляется на ранних стадиях
повышенным мочеобразованием и выделением (полиурия). Нарушается
функция почечных канальцев и почки теряют способность концентрировать мочу.
Позднее мочевыделение становится скудным (олигурия) и прекращается вовсе
(анурия), что приводит к развитию закисления организма. Смещение состояния
крови и тканевой жидкости в сторону кислотности (ацидоз) вызывает
кислородное голодание и синдром гипервентиляции.
6.
Почечная недостаточностьЭто состояние может протекать в острой форме и в хронической.
Острая форма почечной недостаточности провоцируется острым
нарушением функции почек в период недостаточного
мочевыделения (олигурии). В этот момент наблюдается резкий
скачок в крови содержания продуктов метаболизма азота
(азотемия), появляется запах аммиака от тела больного, изменяется
водно-электролитный баланс, накапливается не экскретированная
вода. Возникают симптомы сердечной недостаточности – учащение
пульса, нарушение ритма, боли в сердце, диспепсия, анемия,
может начаться отек мозга.
При острой уремической коме церебральная симптоматика
нарастает очень быстро. За астеническим синдромом следует
депрессивный, затем – галлюцинации и бред, сменяющиеся
сопором и комой.
7.
Почечная недостаточностьХроническая почечная недостаточность проявляется в виде
диспептических, неврологических и трофических расстройств.
Аппетит больных снижается, возникает отвращение к пище,
жажда, сухость во рту, тошнота, часто рвота. Больных часто
беспокоит зуд. Кожа бледно-желтая (анемия и задержка в крови
урохрома), со следами расчесов. Язык сухой, обложенный. Изо
рта ощущается неприятный запах аммиака. Развиваются
стоматит, гингивит, энтероколит, часто наблюдаются поносы. Эти
симптомы объясняются компенсаторным выделением через
желудочнокишечный тракт скопившихся в крови азотистых
веществ.
8.
ДиагностикаНеврологические явления при уремии характеризуются адинамией,
вялостью, апатией больного. Больные могут быть беспокойными или
находиться в полузабытьи. Может развиться коматозное состояние
(уремическая кома). Могут наблюдаться приступы возбуждения, при
которых наблюдаются тонические судороги икроножных мышц,
фибриллярные подергивания. Из-за ацидоза возникают расстройства
ритма дыхания (дыхание Куссмауля).
Из-за нарушения кровоснабжения дыхательного центра может появиться
дыхание Чейна–Стокса. Возникают признаки недостаточности
кровообращения. В конечной стадии азотемической уремии развивается
терминальный эндокардит, предвещающий близкий летальный исход. У
больных отмечается склонность к развитию бронхита и пневмонии. При
уремии отмечают резкое понижение зрения вплоть до слепоты. У некоторых
больных отмечается понижение слуха. С увеличением азотемии нарастает
зуд кожи, который становится мучительным. Незадолго до смерти на коже
лица, крыльях носа и на лбу откладываются азотистые шлаки («мочевинный
пот»). Для уремии характерны сильные кровотечения, чаще носовые. Зрачки
больных сужены, слабо реагируют на свет.
9.
ДиагностикаУремическая кома развивается постепенно. К важнейшим
симптомам относится азотемия, т. е. повышение остаточного азота
в крови. Как правило, уровень остаточного азота превышает 100
мг% Дыхание может быть типа Куссмауля, но чаще бывает ЧейнСтокса дыхание. Отмечается сужение зрачков (в отличие от
расширения при диабетической коме). На коже иногда видны
кристаллы мочевой кислоты. Выдыхаемый воздух имеет запах мочи.
Артериальное давление- обычно повышено в связи с основным
заболеванием. Однако гипертония не обязательна, так как уремия
может развиться и при заболеваниях почек, не сопровождающихся
повышением артериального давления (например, при межуточном
нефрите, врожденной гипоплазии и туберкулезе почек). Рефлексы
большей частью повышены, часто наблюдаются фибриллярные
мышечные подергивания и легкие общие отеки. Больные бледны
вследствие уремической анемии. В более поздних стадиях
клинической картине сопутствуют сухой перикардит и колит с
профузными поносами.
10.
ДиагностикаВ моче обычно содержится белок, удельный вес колеблется
около 1010 (при гломерулонефрите может быть и высокий
удельный вес). В осадке могут обнаруживаться различные
формы цилиндров, но патологических элементов может и не
быть.
В крови, помимо азотемии, уменьшено содержание кальция и
повышено содержание калия, чем обусловлены своеобразные,
но весьма типичные изменения ЭКГ с удлинением интервала
Q—T (гипокальциемия) и малым зубцом Т (гиперкалиемия).
Резервная щелочность уменьшена, уровень фосфатов
повышен.
11.
ЛечениеЛечение больных с почечной недостаточностью всегда
комплексное. Кроме терапии основного заболевания в комплекс
лечения больных с уремией входят лечебно-охранительный режим,
диета, консервативная коррекция нарушений кислотно-щелочного
и водно-электролитного баланса, симптоматическая терапия
артериальной гипертензии, сердечной недостаточности и т.д. При
необходимости применяют гемодиализ и другие методы
внепочечного очищения крови, пересадку почки. Выбор лечебной
тактики зависит от характера патологии почек, состояния больного.
12.
ЛечениеПри острой почечной недостаточности на этапе первой врачебной помощи
проводят мероприятия, направленные на купирование действия повреждающего
фактора (шок, дегидратация, инфекция, отравление, гемолиз, обструкция
мочевых путей), что может способствовать восстановлению диуреза.
При гиперкалиемии назначают бедную калием диету, диуретики и
дезоксикортикостерон. Калиевую интоксикацию уменьшают инфузией 200-300
мл 40%-ного раствора глюкозы с добавлением инсулина (40—60 ЕД), 20 мл 10%ного раствора глюконата или хлорида кальция и 200-250 мл 4-5%-ного раствора
гидрокарбоната натрия.
13.
Принципы лечения уремическойкомы:
Дезинтоксикационная терапия: в/в
капельно низкомолекулярные
кровезаменители, 10-20% раствор
глюкозы, промывание желудка теплым (
36-37С) 2% раствором натрия
гидрокарбоната, очищение
кишечника с помощью сифонных клизм,
солевых слабительных
При низком диурезе и гемоглобинурии
10% р-р маннитола в дозе 0,5-1 г/ массы,
фуросемид- 2-4 мг/кг массы.
При гиперкалиемии в/в капельно 20-40%
раствор глюкозы (1,5-2 г/кг массы ) с инсулином
(1ед. на 3-4 г глюкозы), 10 % р-ра кальция
глюконата (0,5 мл/кг массы), 4 % р-р натрия
гидрокарбоната.
При гипокальциемии и гипермагниемии
показано в/в введение 10% раствора кальция
глюконата или кальция хлорида.
Коррекция метаболического ацидоза: 4-8% р-ра
натрия гидрокарбоната под контролем КОС
Потеря ионов натрия и хлора компенсируется
введением 10% натрия хлорида, под контролем
уровня натрия в крови и моче.
При уремических судорогах – в/в 0,5 р-р диазепама, барбитуратов и натрия
оксибутирата
Анемия: переливание эритроцитарной массы, рекомбинантый эритропоэтин,
анаболики, фоливая кислота, цианобаламин.
14.
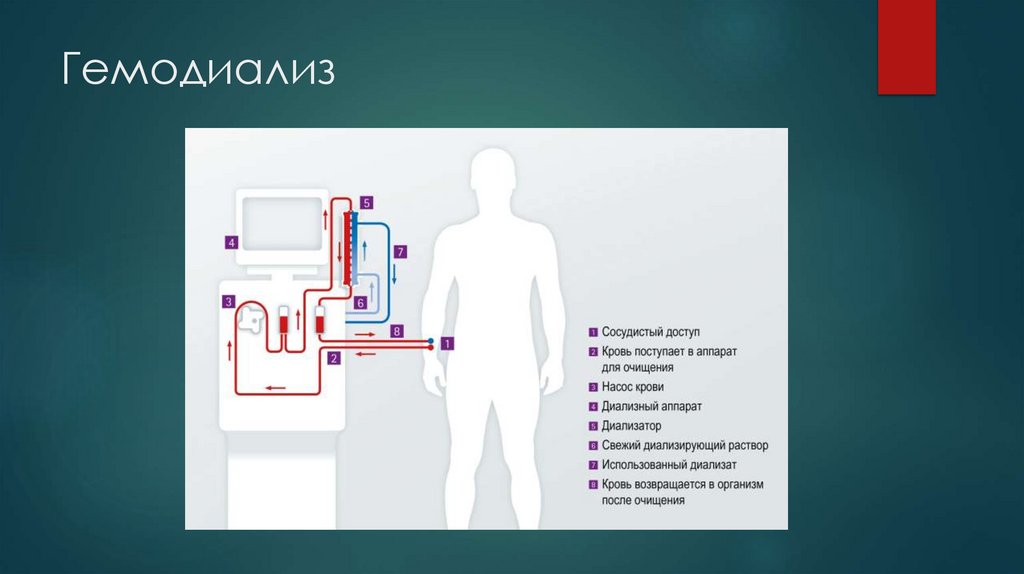
ГемодиализМетодом заместительной почечной терапии при острой почечной
недостаточности является гемодиализ. Во время гемодиализа происходит
удаление находящихся в крови веществ путём диффузии и конвекции,
которые зависят от свойств гемодиализной мембраны, а также удаление
лишней воды из организма (ультрафильтрация). Диффузия во время
гемодиализа осуществляется через искусственную избирательно
проницаемую мембрану, с одной стороны которой находится кровь
пациента, а с другой – диализирующий раствор.
В зависимости от размера пор и других характеристик мембраны из крови
могут удаляться вещества с различной молекулярной массой — от натрия,
калия, мочевины до белков ((32- микроглобулин). Из диализирующего
раствора в кровь пациента также могут переходить электролиты (натрий,
калий, кальций, хлорид и т. д.) и крупномолекулярные вещества. Следует
отметить, что при диффузии из крови практически не удаляются связанные с
белками и гидрофобные токсические вещества. Конвекция осуществляется
через ту же гемодиализную мембрану за счёт разницы в давлении со
стороны крови и диализирующего раствора.
15.
Гемодиализ16.
ГемодиализУльтрафильтрация происходит за счёт трансмембрального
давления (давления крови на полупроницаемую мембрану),
создаваемого роликовым насосом. Современные аппараты
для проведения гемодиализа оснащены электронными
блоками автоматического расчёта необходимого
трансмембрального давления для снятия необходимого
количества жидкости. Показания к гемодиализу при ОПН:
концентрация калия плазмы более 7 ммоль/л, уровень
мочевины в плазме выше 30 ммоль/л, креатинина – более 800
мкмоль/л, выраженные симптомы гипергидратации.












 medicine
medicine