Similar presentations:
Синром Бадда-Кіарі
1.
Вінницький національний медичний університетім. М.І. Пирогова
Кафедра патологічної фізіології
Синром Бадда-Кіарі
Виконав: ст.гр. 15-Б Курій Н.О.
Науковий керівник: к.мед.н., доцент,
завідувач кафедри Піліпонова В. В.
2.
Що таке БКС?Синдром Бадда-Кіарі (БКС) є рідкісним захворюванням, що
представлене обструкцією венозного відтоку печінки, котре
може виникати на будь-якому рівні, починаючи від малих
печінкових вен до нижньої порожнистої вени.
БКС може бути результатом внутрішньосудинного тромбозу або
мембранозної обструкції венозного відтоку печінки, або, рідше,
зовнішнього здавлення пухлинами, вузликами, абсцесами,
кістами або іншими внутрішньопечінковими ураженнями.
3.
ІсторіяТермін «Бадда-Кіарі» був введений наприкінці 1800-х років після роботи
Джорджа Бадда, терапевта, який описав три випадки тромбозу печінкових
вен у 1845 році, та Ганса Кіарі, австрійського патолога, який повідомив про
перший патологічний опис «облітеруючий ендофлебіт печінкових вен» 1899
року.
4.
ЕпідеміологіяОписано, що БКС зустрічається в 1 із 100 000 населення світу. У неазіатських
країнах:
Жінки > чоловіки. Частіше відзначається оклюзія печінкової вени.
У країнах Азії:
Вражає переважно чоловіків
Чиста НПВ або комбінована НПВ і закупорка печінкової вени зустрічаються частіше
5.
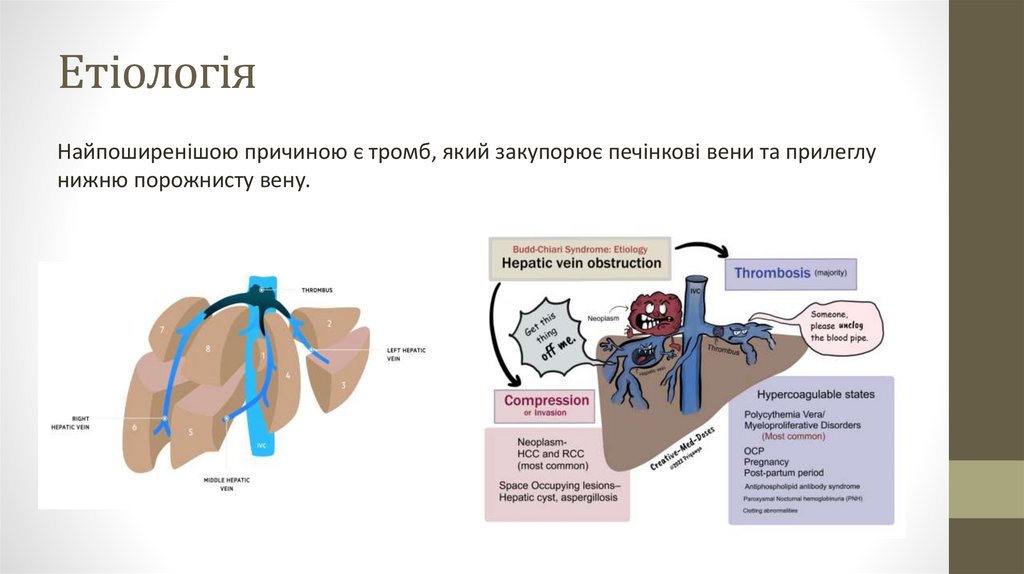
ЕтіологіяНайпоширенішою причиною є тромб, який закупорює печінкові вени та прилеглу
нижню порожнисту вену.
6.
Згустки зазвичай виникаютьвнаслідок:
• Тромботичних станів
• Гематологічних розладів
• Запальних захворювань кишечника
• Розладів сполучної тканини
• Травм
• Інфекцій (наприклад, егідатидна кіста, амебіаз)
• Компресій печінкової вени пулинами
7.
ПатогенезЗі сторони крові причинами можуть бути:
• Дефіцит протеїну С/S
• Антифосфоліпідний синдром
• Мутація гена фактора II G20210A
• Cаркоїдоз
• Лейденська мутація фактору V
• Виразковий коліт
• Ураження стінки судин в наслідок механіної дії, доброякісних і злоякісних
пухлин, що слугують стартом процесу утворення тромбу
8.
Дифіцит протеїну С/SПротеїн С - вітамін К-залежний глікопротеїд плазми крові. Синтезується печінкою у
вигляді неактивного профермента, який під впливом комплексу тромбінтромбомодулин перетворюється в активну форму.
Активований протеїн С - антикоагулянтний ензим, селективно інактивуючий V і VIII
фактори зсідання крові шляхом їх гідролізу в присутності іонізованого кальцію,
фосфоліпідів і його кофактора - протеїну S, тим самим перешкоджаючи переходу
протромбіну в тромбін.
Таким чином дефіцит протеїну С/S призводить до збільшення коагуляції крові і
утворення тромбів.
9.
Антифосфоліпідний синдромАнтифосфоліпідний синдром (АФС) — набуте системне аутоімунне захворювання,
яке характеризується розвитком тромбозу та/чи акушерською патологією і
патогенентично пов'язане з гіперпродукцією антифосфоліпідних антитіл. Патогенез
намагаються пояснити прокоагулянтним ефектом антифосфоліпідних антитіл до
вовчакового антикоагулянту, фосфатидилсерину, кардіоліпіну та β2-глікопротеїну І.
10.
Лейденська мутація фактору VФактор V – глікопротеїн плазми крові, який прискорює перетворення протромбіну
в тромбін під дією протеїнази фактору Х при наявності фосфоліпідів та Са2+ .
22 Точкова мутація гена фактору V в 1691 положенні (G1691A) приводить до заміни
аргініну на глутамін в 506 положенні в білку, що обумовлює його резистентність до
дії інгібітору зсідання крові активованого протеїну С.
При цьому активований протеїн С не здатний інактивувати фактори V та VIII, що
викликає підвищення рівня тромбіну та розвиток тромбофіличного стану
11.
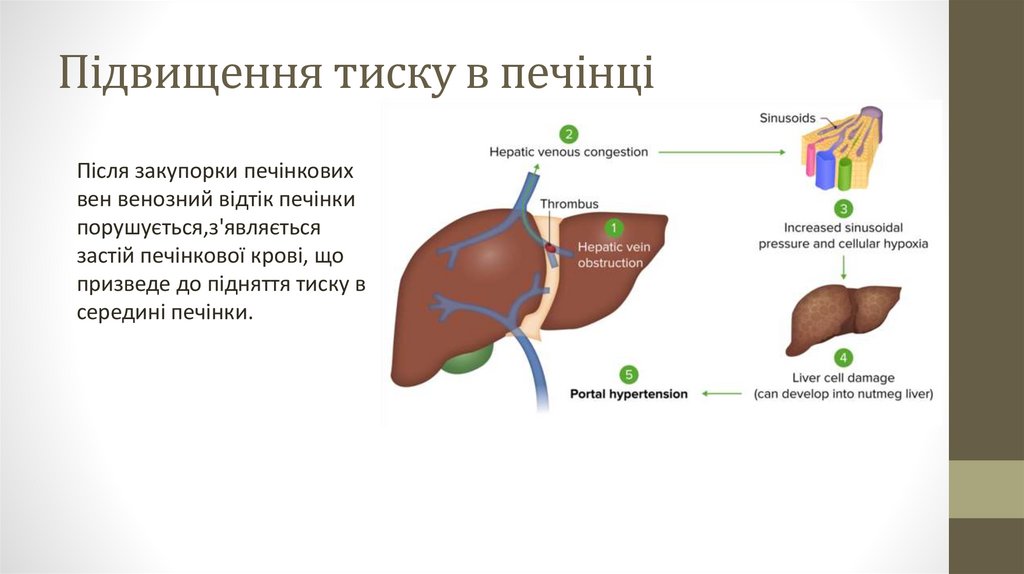
Підвищення тиску в печінціПісля закупорки печінкових
вен венозний відтік печінки
порушується,з'являється
застій печінкової крові, що
призведе до підняття тиску в
середині печінки.
12.
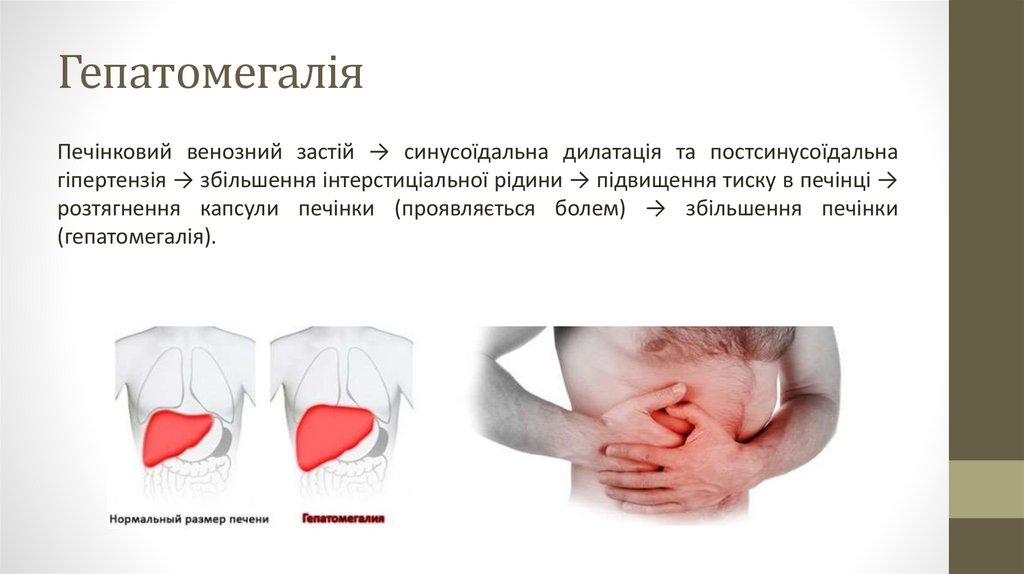
ГепатомегаліяПечінковий венозний застій → синусоїдальна дилатація та постсинусоїдальна
гіпертензія → збільшення інтерстиціальної рідини → підвищення тиску в печінці →
розтягнення капсули печінки (проявляється болем) → збільшення печінки
(гепатомегалія).
13.
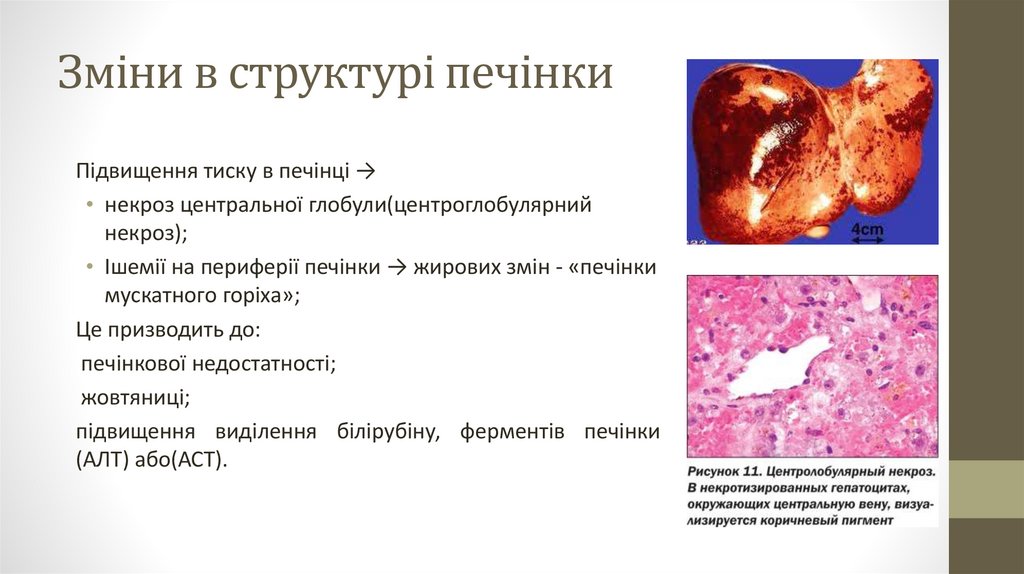
Зміни в структурі печінкиПідвищення тиску в печінці →
• некроз центральної глобули(центроглобулярний
некроз);
• Ішемії на периферії печінки → жирових змін - «печінки
мускатного горіха»;
Це призводить до:
печінкової недостатності;
жовтяниці;
підвищення виділення білірубіну, ферментів печінки
(АЛТ) або(АСТ).
14.
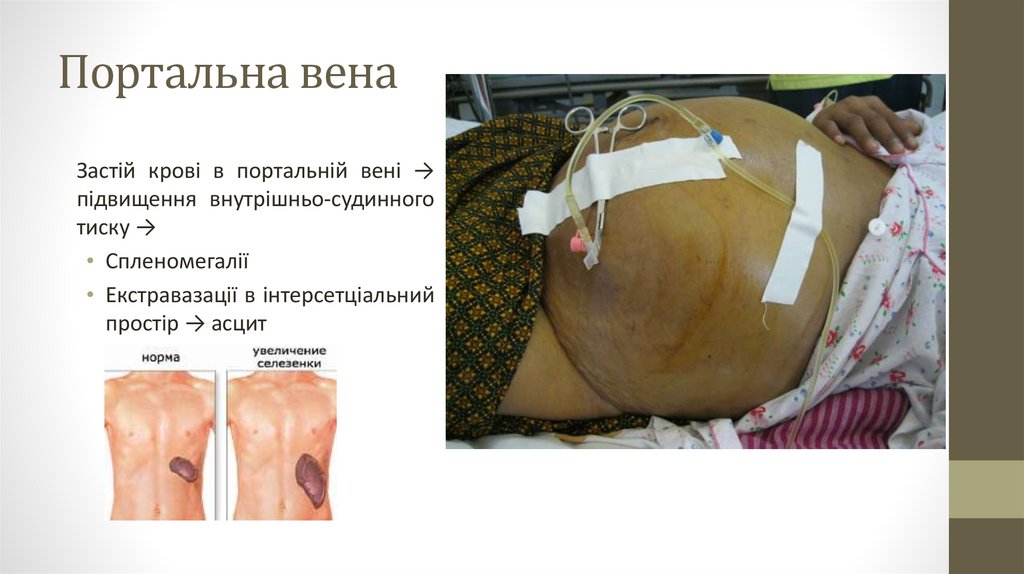
Портальна венаЗастій крові в портальній вені →
підвищення внутрішньо-судинного
тиску →
• Спленомегалії
• Екстравазації в інтерсетціальний
простір → асцит
15.
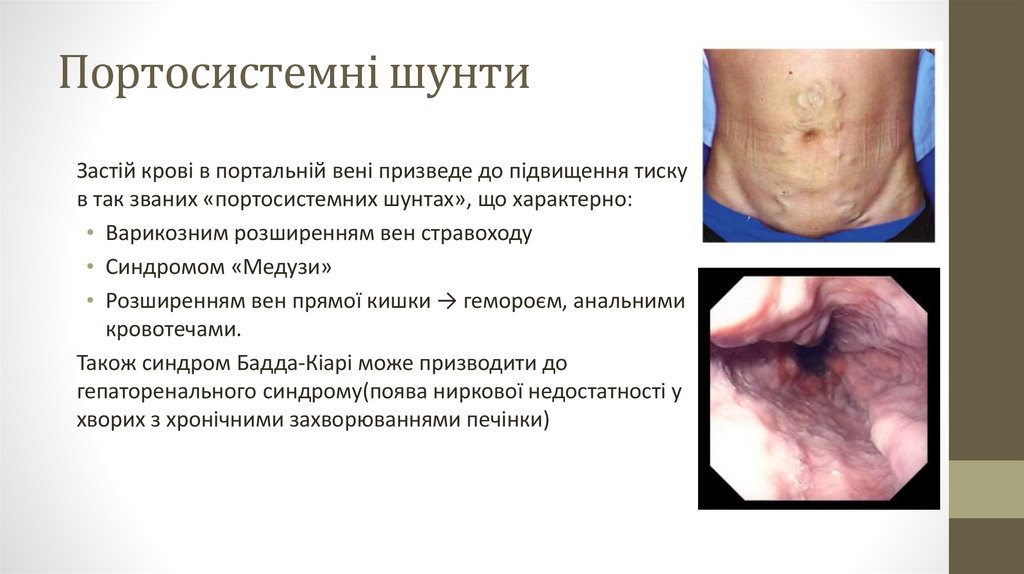
Портосистемні шунтиЗастій крові в портальній вені призведе до підвищення тиску
в так званих «портосистемних шунтах», що характерно:
• Варикозним розширенням вен стравоходу
• Синдромом «Медузи»
• Розширенням вен прямої кишки → гемороєм, анальними
кровотечами.
Також синдром Бадда-Кіарі може призводити до
гепаторенального синдрому(поява ниркової недостатності у
хворих з хронічними захворюваннями печінки)
16.
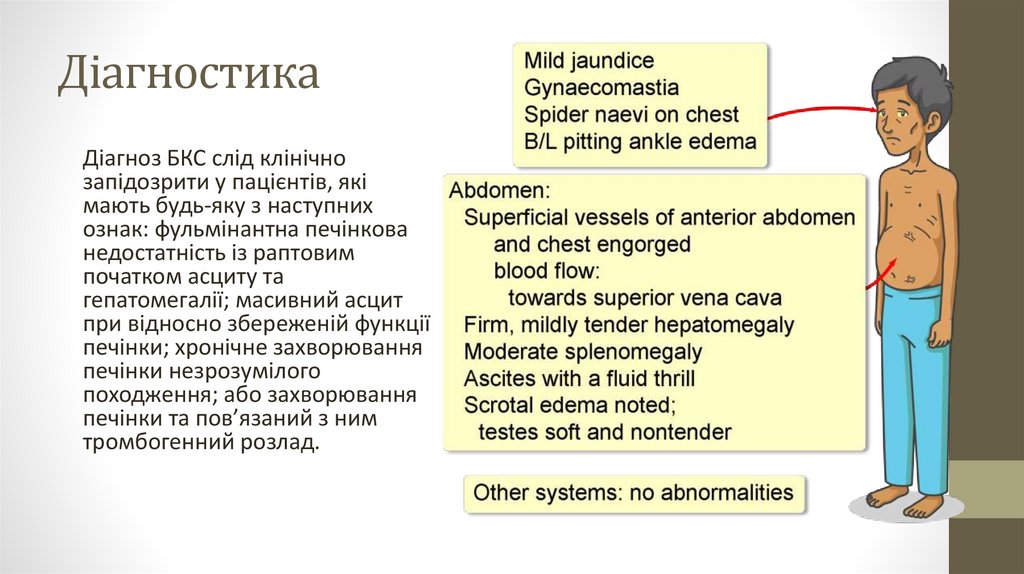
ДіагностикаДіагноз БКС слід клінічно
запідозрити у пацієнтів, які
мають будь-яку з наступних
ознак: фульмінантна печінкова
недостатність із раптовим
початком асциту та
гепатомегалії; масивний асцит
при відносно збереженій функції
печінки; хронічне захворювання
печінки незрозумілого
походження; або захворювання
печінки та пов’язаний з ним
тромбогенний розлад.
17.
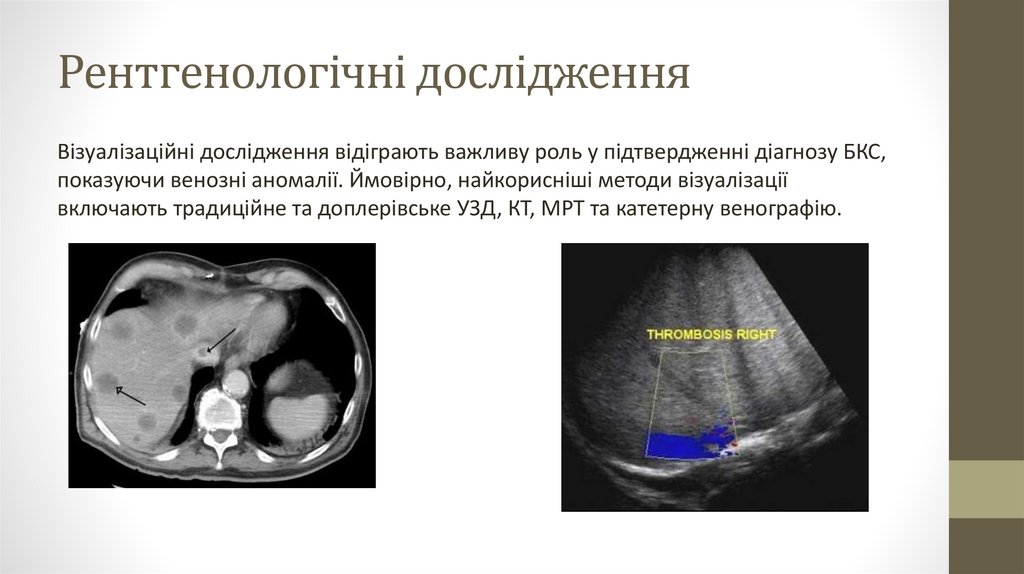
Рентгенологічні дослідженняВізуалізаційні дослідження відіграють важливу роль у підтвердженні діагнозу БКС,
показуючи венозні аномалії. Ймовірно, найкорисніші методи візуалізації
включають традиційне та доплерівське УЗД, КТ, МРТ та катетерну венографію.
18.
Лабораторна діагнотика• Виявити фактор V Лейден дозволяє тест на РАПС з плазмою пацієнта,
розбавленою 1:5 плазмою з дефіцитом фактору V.
• Рівень реактивного протеїну С/S. вміст/активність протеїну С в нормі 100%
• Підвищення ШОЕ, тромоцитопенія, коагулограма (визначення АЧТЧ (APTT),
протромбіновий час, фібриноген, протромбіновий тест у вигляді МНО). Рівні
амінотрансферази в сироватці крові можуть більш ніж у п’ять разів
перевищувати верхню межу нормального діапазону, особливо при
фульмінантній та гострій формах БКС.
• Також підвищується рівень лужної фосфатази та білірубіну в сироватці крові.
Рівень сироваткового альбуміну знижується помірно.
19.
ПрогнозПрогноз погіршується при наступних факторах:
• Старший вік
• Хронічне захворювання на момент встановлення діагнозу
• Тяжка печінкова недостатність
• Рефрактерний асцит
Без лікування лише 10% хворих живуть довше 3 років
При лікуванні 75% хворих живуть довше 5 років
Причини смерті: важкий асцит, шлунково-кишкова кровотеча, печінкова
недостатність.












 medicine
medicine








