Similar presentations:
Парентеральный способ применения лекарственных средств. Возможные постинъекционные осложнения
1.
ПАРЕНТЕРАЛЬНЫЙ СПОСОБ ПРИМЕНЕНИЯЛЕКАРСТВЕННЫХ СРЕДСТВ. ВОЗМОЖНЫЕ
ПОСТИНЪЕКЦИОННЫЕ ОСЛОЖНЕНИЯ
1
2. Цели и задачи изучения темы: изучить особенности парентерального способа введения лекарственных средств и возможные
постинъекционные осложнения и их профилактику.Обучающиеся должны знать:
- парентеральные пути введения лекарственных средств;
- недостатки и преимущества парентерального введения лекарственных средств;
- оснащение процедурного кабинета;
- документацию процедурного кабинета;
- должностные обязанности медицинской сестры процедурного кабинета;
- виды и устройство шприцев, игл;
- понятие асептики;
- причины и профилактику постинъекционных осложнений;
- тактику медсестры при развитии постинъекционных осложнений.
2
3.
Формируемые профессиональные компетенции:ПК 1.1. Эффективно общаться с пациентом и его окружением в процессе
профессиональной деятельности.
ПК 1. 5. Оформлять медицинскую документацию.
ПК 1.6. Оказывать медицинские услуги в пределах своих полномочий.
ПК 2.1. Обеспечивать инфекционную безопасность.
ПК 2.2. Обеспечивать безопасную больничную среду для пациентов и персонала.
ПК 2.3. Участвовать в санитарно-просветительской работе среди населения.
Формируемые общие компетенции:
ОК 1. Понимать сущность и социальную значимость своей будущей профессии,
проявлять к ней устойчивый интерес.
ОК 2. Организовывать собственную деятельность, исходя из цели и способов ее
достижения, определенных руководителем.
ОК 3. Анализировать рабочую ситуацию, осуществлять текущий и итоговый
контроль, оценку и коррекцию собственной деятельности, нести ответственность
за результаты своей работы.
3
4.
План лекции:1. Парентеральный путь введения лекарственных средств.
2. Оснащение процедурного кабинета.
3. Документация процедурного кабинета.
4. Должностные инструкции медицинской сестры
процедурного кабинета.
5. Подготовка процедурного кабинета к работе.
6. Виды шприцев и игл.
7. Причина и профилактика постинъекционных осложнений.
8. Виды возможных постинъекционных осложнений.
4
5.
Мотивация:Лекарственные средства при парентеральном способе применения
лекарственных средств поступают в кровь в неизменном виде.
Медицинская сестра должна знать, что этот метод требует
соблюдения строгих правил асептики и антисептики. При
нарушении стерильности в организм могут попасть патогенные
микроорганизмы и вызвать тяжелые осложнения, например, сепсис,
инфицирование организма пациента парентеральными гепатитами
и ВИЧ-инфекцией, что приводит к развитию тяжелейших
осложнений или смерти пациента. Исходя из сказанного, следует,
что изучение данной темы имеет большое значение в
профессиональной деятельности будущей медицинской сестры.
5
6.
1. ПАРЕНТЕРАЛЬНЫЙ ПУТЬ ВВЕДЕНИЯЛЕКАРСТВЕННЫХ СРЕДСТВ
6
7.
Преимущества и недостатки способа:Преимущества способа:
1. Достижение быстрого эффекта – применение в неотложной помощи.
2. Возможность резкого прекращения введения препарата.
3. Точность дозировки.
4. Отсутствие влияния ферментов ЖКТ на лекарственные вещества.
5. Независимость от состояния пациента.
Недостатки способа:
1. Обязательное участие специалиста, владеющего профессиональными
компетенциями.
2. Неудобство введения (нужно иметь шприцы, иглы, делать инъекцию
и т.д.).
3. Страх пациента перед введением.
4. Возможность осложнений (риск инфицирования и др.).
7
8.
2. ОСНАЩЕНИЕ ПРОЦЕДУРНОГО КАБИНЕТАОснащение: центральное и местное освещение, центральное отопление,
бактерицидная лампа, 2 мойки (для рук и инструментов), полотенце
индивидуальное, медицинский шкаф для хранения лекарственных средств,
холодильник, штативы для капельниц, кушетки для пациентов, электроотсос,
укладка «Форма –50», сейф, стол со стерильной поверхностью, рабочий стол.
При расстановке оборудования процедурного кабинета выделяется зона
ограничения передвижения (зона особой стерильности), в которой имеет право
работать только процедурная медсестра «готовая» к работе.
8
9.
2. ОСНАЩЕНИЕ ПРОЦЕДУРНОГО КАБИНЕТАВ зоне ограничения передвижения: стол со стерильной поверхностью и
рабочий стол (для манипуляций). На рабочем столе: флакон со спиртом,
пилочки, стерильные емкости с 6% перекисью водорода для сохранения
стерильности пинцетов, зажим, лоток – 2 шт., емкости со стерильными
шариками.
Хозяйственная зона: раковина для мытья рук (желательно с локтевым
вентилем); раковина для промывания инструментов после дезинфекции,
емкости для дезинфицирующих средств, контейнеры для дезинфекции
инструментов, (все емкости промаркированы),емкости для отходов классов
А и Б, полотенце для рук; полотенце для перчаток, вешалка для халата
пациента.
9
10.
3. ДОКУМЕНТАЦИЯ ПРОЦЕДУРНОГОКАБИНЕТА
1. Журнал учета лекарственных препаратов списков «А» и «Б» для парентерального
введения.
2. Журнал учета инъекций (отдельно для в/к, в/м, п/к, в/в, вливаний).
3. Журнал учета генеральных уборок.
10
11.
3. ДОКУМЕНТАЦИЯ ПРОЦЕДУРНОГОКАБИНЕТА
4. Журнал регистрации кварцеваний.
5. Журнал учета переливания крови и кровезаменителей.
6. Журнал учета спирта.
7. Журнал учета шприцев.
8. Журнал учета исследований крови на RV, ВИЧ, и т.д.
9. Направления на исследование крови.
11
12.
1. Выполнение инъекций и инфузий.2. Получение, и использование материалов, необходимых для работы в процедурном
кабинете.
3. Сохранность оборудования и инвентаря, находящихся в процедурном кабинете.
4. Заполнение документации.
5. Профилактика постинъекционных осложнений.
5. ПОДГОТОВКА ПРОЦЕДУРНОГО КАБИНЕТА К РАБОТЕ
Медсестра:
1) готовит дезинфектанты для шприцев, игл, перчаток, оборудования, ватных и
марлевых шариков;
2) обрабатывает все рабочие поверхности стерильной ветошью, смоченной
дезинфектантом;
3) включает бактерицидный облучатель на 60 минут;
4) готовит биксы;
5) накрывает рабочий стол для лекарств и инструментов;
6) готовит медицинскую документацию.
12
13.
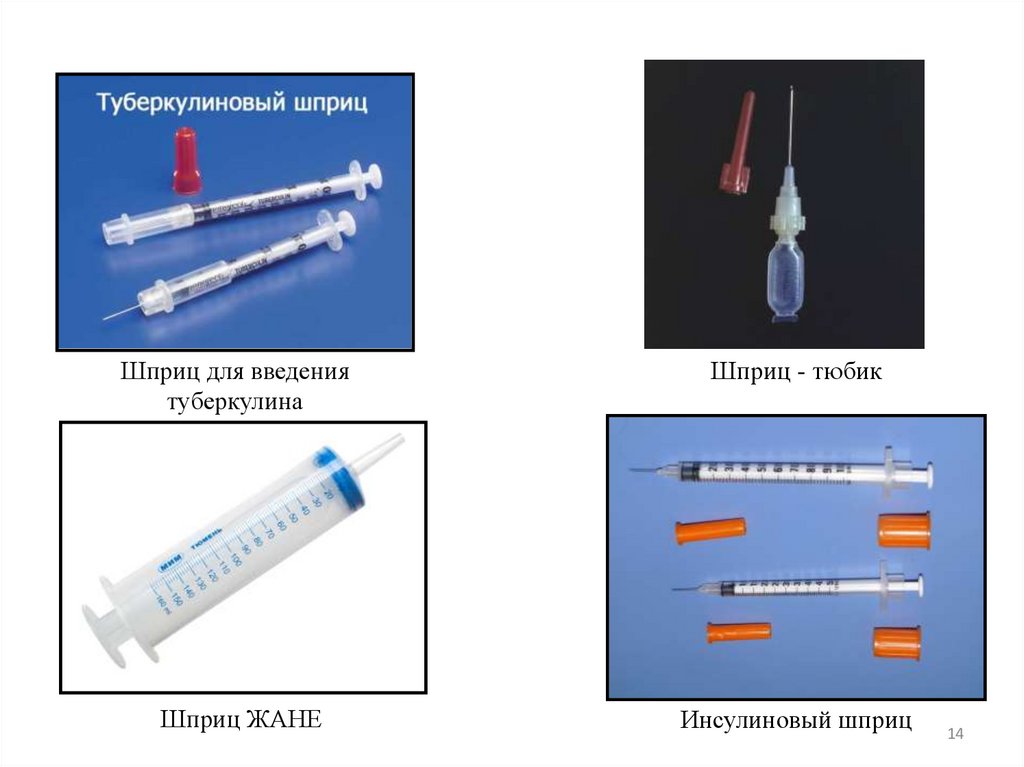
6.1. Виды шприцев1. Шприцы общего назначения одноразового использования марки «Луер».
2. Шприцы специального назначения:
• шприц ЖАНЕ для полостного промывания;
• шприц-тюбик (для экстренной помощи в полевых условиях);
• инсулиновый шприц (для введения инсулина больным с сахарным диабетом);
• шприц для введения туберкулина и т.д.
Вместимость шприцев: 1,0, 2,0, 5,0, 10,0, 20,0 мл.
Устройство: цилиндр, подигольный конус, поршень, рукоятка.
Чтобы набрать в шприц дозу лекарственного препарата, необходимо знать «цену»
деления. Для ее определения следует найти на цилиндре шприца ближайшую к
подигольному конусу цифру, указывающую количество миллилитров, затем
определить число делений на цилиндре между этой цифрой и подигольным конусом и
разделить ближайшую к подигольному конусу цифру на число делений, это и будет
«цена» деления шприца.
Наиболее часто дозу лекарственного средства для парентерального введения
выражают в миллилитрах и долях миллилитра. Встречаются и другие условные
обозначения дозы – единицы действия (инсулин, гепарин).
13
14.
Шприц для введениятуберкулина
Шприц - тюбик
Шприц ЖАНЕ
Инсулиновый шприц
14
15.
6.2. Виды иглИглы делятся на иглы для инъекций ( в/к, п/к, в/м, в/ в) и иглы специального
назначения – пункционные (плевральная, Бира, Кассирского).
Устройство иглы: трубка, один конец которой косо срезан и заострен, на другом
закреплена канюля, которая надевается на подигольный конус.
Иглы различаются по длине и сечению:
• длина внутримышечной иглы – 60 мм;
• длина внутривенной иглы – 40 мм;
• длина подкожной иглы – 20 мм;
• длина внутрикожной иглы – 15 мм.
Иглы должны применяться строго по назначению.
15
16.
Примечание. При работе со шприцами и иглами медицинская сестра должна строгособлюдать правила асептики. Асептика – это комплекс профилактических
мероприятий, направленный на предупреждение попадания микробов в организм
человека. Нельзя дотрагиваться руками за те части шприца и иглы, которые
соприкасаются с лекарственным средством.
16
17.
1. Нарушение правил асептики и антисептики: абсцесс, сепсис, ВИЧ-инфекция,парентеральные гепатиты, флегмона, флебит, тромбофлебит, пирогенная реакция.
2. Нарушение техники выполнения манипуляции: инфильтрат, липодистрофия,
поломка иглы, повреждение нервных стволов, повреждение надкостницы, флебит,
тромбофлебит, гематома, воздушная или медикаментозная эмболия.
3. Халатность медработника: все постинъекционные осложнения.
4. Не собран аллергоанамнез: аллергические реакции замедленного типа (крапивница,
ринит, отек Квинке, коньюктивит); аллергические реакции немедленного типа
(анафилактический шок).
Профилактика постинъекционных осложнений будет складываться в
устранении причин их вызвавших. Это:
• соблюдение асептики и антисептики;
• соблюдение техники выполнения манипуляции;
• сбор аллергоанамнеза;
• выполнение этического принципа клятвы Флоренс Найтингейл: честно выполнять
свои профессиональные обязанности.
17
18.
Инфильтрат - рефлекторное раздражение тканей вокруг выполнения инъекции илиуплотнение в месте инъекции (при подкожной и внутримышечной инъекций).
Причины:
• несоблюдение правил асептики;
• выполнение в/м инъекций короткой иглой (при попадании в жировую клетчатку);
• неточный выбор места инъекции;
• частые инъекции в одно и то же место;
• быстрое введение сильно раздражающего вещества (25% р-р магния сульфата,
50% р-р анальгина, антибиотики и др.).
Действия медицинской сестры:
• поставить согревающий компресс;
• применить грелку.
18
19.
Поломка иглы – возможна при выполнении подкожной и внутримышечнойинъекций.
Причины:
• выполнение в/м инъекций в положении больного стоя;
• резкое сокращение мышц ягодицы, если не проведена перед инъекцией
психопрофилактическая беседа.
Действия медицинской сестры:
• если виден обломок иглы, немедленно извлечь;
• если игла была введена до самой канюли - хирургическое вмешательство.
Абсцесс - гнойное воспаление мягких тканей с образованием полости, заполненной
гноем.
Причины: те же нарушения, что и при образовании инфильтрата.
Лечение: хирургическое - отток гноя.
19
20.
Липодистрофия - атрофия подкожно-жировой клетчатки.Причины:
• выполнение инъекций в одно и то же место.
• наблюдается чаще у больных сахарным диабетом - при несоблюдении правил
введения инсулина.
Действия медицинской сестры:
• чаще менять места инъекций;
• не смешивать спирт с инсулином.
Флегмона - острое гнойное воспаление подкожной жировой клетчатки.
Причины:
• несоблюдение правил асептики.
Лечение:
• на стадии инфильтрации: согревающий компресс, грелка.
• на стадии гнойного воспаления: хирургическое вмешательство; отток гноя.
20
21.
Повреждение надкостницы – возможно при выполнении в/м инъекций.Причины:
• выполнение инъекций в бедро под углом 90º
Действия медицинской сестры:
• выполнять инъекции в бедро под углом 60º
Повреждение нервных стволов:
• неврит - воспаление нерва;
• паралич - выпадение функции.
Причины:
• неправильный выбор места инъекции (механические повреждения).
• химическое раздражение - депо лекарственных средств находится рядом с
нервом;
• закупорка сосуда, питающего нерв.
Действия медицинской сестры:
• правильный выбор места инъекции;
• медленное введение лекарственных препаратов.
21
22.
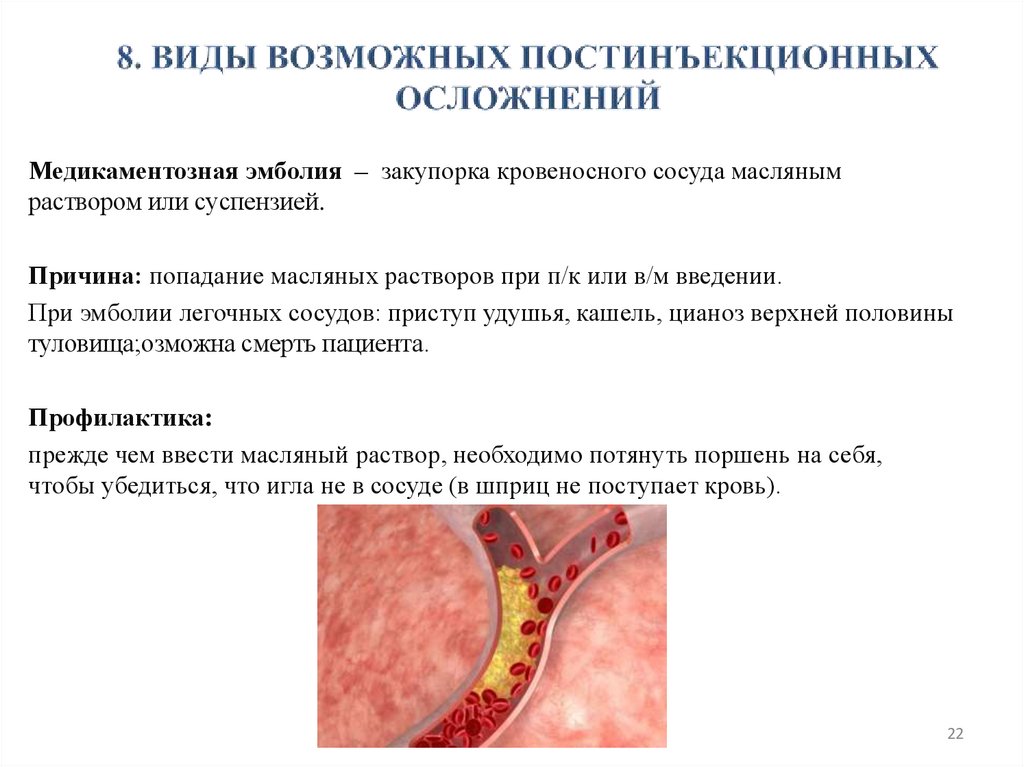
Медикаментозная эмболия – закупорка кровеносного сосуда маслянымраствором или суспензией.
Причина: попадание масляных растворов при п/к или в/м введении.
При эмболии легочных сосудов: приступ удушья, кашель, цианоз верхней половины
туловища;озможна смерть пациента.
Профилактика:
прежде чем ввести масляный раствор, необходимо потянуть поршень на себя,
чтобы убедиться, что игла не в сосуде (в шприц не поступает кровь).
22
23.
Аллергические реакции:•замедленного типа: острый насморк, острый конъюнктивит, крапивница, отека
Квинке, анафилактический шок;
•немедленного типа: анафилактического шок.
Признаки анафилактического шока: общее покраснение кожи, сыпь, приступы
кашля, нарушение ритма и дыхания, рвота, снижение АД, сердцебиение, аритмия.
Чем быстрее развивается шок, тем хуже прогноз для пациента.
Причина: введение вещества, которое организм не воспринимает (чаще всего это
пенициллин, новокаин, анальгин и др.).
23
24.
Аллергические реакции:Действия медицинской сестры:
1. Прекратить введение лекарственных веществ, если игла в вене, ее не извлекать и
терапию проводить через эту иглу.
2. Срочно вызвать врача.
3. Уложить больного с приподнятыми нижними конечностями, повернуть голову в
сторону, выдвинуть вперед нижнюю челюсть для предупреждения западения языка
и аспирации рвотных масс. Удалить имеющиеся зубные протезы.
4. Оценить состояние пациента: жалобы, пульс, АД, температуру.
5. Отметить время попадания аллергена в организм, появления жалоб и первых
клинических проявлений аллергической реакции.
6. Обеспечить доступ свежего воздуха и провести оксигенотерапию.
7. При подкожном введении препарата, вызвавшего шок обколоть крестообразно
место инъекции 0,3 – 0,5 мл 0,1% раствора адреналина (1 мл 0,1% раствора
адреналина развести в 3 – 5 мл физиологического раствора).
8. До прихода врача подготовить систему для внутривенных вливаний с 400 мл
физиологического раствора, адреналина 0,1 %, гидрокортизон или дексометазон,
кордиамин 2,5%, кофеин 10%, антигистаминные средства.
24
25.
8. ВИДЫ ВОЗМОЖНЫХ ПОСТИНЪЕКЦИОННЫХОСЛОЖНЕНИЙ
Отдаленные осложнения:
• парентеральные гепатиты (инкубационный период 2-6 мес.);
• ВИЧ-инфекция (инкубационный период до 6 месяцев).
Причина:
выполнение инъекций одним шприцем и одной иглой нескольким больным.
Действия медицинской сестры:
• использовать одноразовые шприцы и иглы.
Ошибочное введение лекарственных препаратов.
Причина: халатность медицинских сестер.
Профилактика: прежде чем вскрыть ампулу или флакон надо обязательно
прочитать название и назначение препарата.
Действия медицинской сестры при ошибочном введении лекарственных
вещества:
• наложить жгут выше места инъекции;
• в место инъекции и вокруг него ввести п/к 0,9 % р-р хлорида натрия;
• положить холод (пузырь со льдом) на место инъекции;
• доложить дежурному врачу;
• по назначению врача ввести антагонист ошибочно введенного лекарства.
25
26.
8. ВИДЫ ВОЗМОЖНЫХ ПОСТИНЪЕКЦИОННЫХОСЛОЖНЕНИЙ
Воздушная эмболия - закупорка просвета кровеносного сосуда воздухом.
Последствия: может быть некроз ткани и эмболия легочной артерии.
Причина: введение воздуха в кровеносный сосуд.
Профилактика: Перед выполнением любой инъекции необходимо вытеснить
воздух из шприца или системы.
Флебит - воспаление вены.
Тромбофлебит - воспаление вены с образованием в ней тромба.
Признаки: боль, гиперемия кожи, образование инфильтрата по ходу вены.
Причины:
• частые венепункции одной и той же вены;
• несоблюдение правил асептики.
Действия медицинской сестры:
• согревающие компрессы (лучше мазевые- мазь Вишневского, гепариновая);
• чередовать вены для инъекций.
26
27.
8. ВИДЫ ВОЗМОЖНЫХ ПОСТИНЪЕКЦИОННЫХ ОСЛОЖНЕНИЙНекроз тканей - омертвление тканей.
Причины:
• неудачная венепункция или при ошибочном введении подкожно значительного
количества сильно раздражающего вещества;
• попадание подкожно 10% хлористого кальция и других растворов,
предназначенных для в/в введения.
Действия медицинской сестры:
• прекратить введение;
• место инъекции обколоть 0,9% раствором хлорида натрия;
• положить согревающий компресс.
ГЕМАТОМА
Гематома - кровоизлияние под кожу при внутривенной инъекции.
Причина: неумелая венепункция, когда стенка вены проколота с обеих сторон.
Действия медицинской сестры:
•выполнять инъекцию в другую вену;
•на место гематомы наложить согревающий компресс (лучше полуспиртовый). 27
28.
8. ВИДЫ ВОЗМОЖНЫХ ПОСТИНЪЕКЦИОННЫХ ОСЛОЖНЕНИЙСепсис - общее инфекционное заболевание в результате заражения крови.
Причины:
•грубейшее нарушение правил асептики при внутривенных инъекциях или
вливаниях;
•использование нестерильных инструментов.
Профилактика:
•строгое соблюдение асептики;
•следить за датой изготовления стерильных растворов.
Пирогенная реакция - развивается при внесении в сосудистое русло пациента
пирогенных веществ.
Признаки: общее недомогание, лихорадка, головная боль, озноб.
Причины:
•использование нестерильных растворов;
•нарушение правил асептики;
•использование холодных растворов.
Профилактика:
•следить за датой изготовления растворов;
•строгое соблюдение правил асептики;
•для внутривенного введения лекарственных препаратов использовать растворы Т28
38-40º С.


























 medicine
medicine








