Similar presentations:
Острый гнойный отит у детей
1. Острый гнойный отит у детей
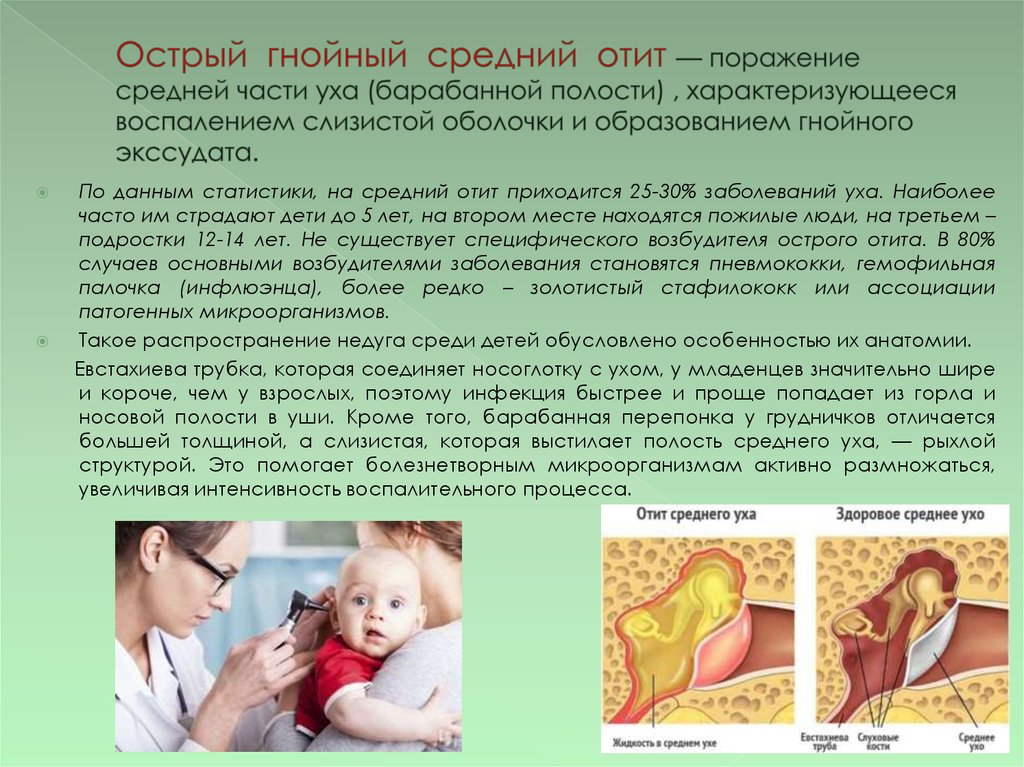
2. Острый гнойный средний отит — поражение средней части уха (барабанной полости) , характеризующееся воспалением слизистой оболочки и образ
По данным статистики, на средний отит приходится 25-30% заболеваний уха. Наиболеечасто им страдают дети до 5 лет, на втором месте находятся пожилые люди, на третьем –
подростки 12-14 лет. Не существует специфического возбудителя острого отита. В 80%
случаев основными возбудителями заболевания становятся пневмококки, гемофильная
палочка (инфлюэнца), более редко – золотистый стафилококк или ассоциации
патогенных микроорганизмов.
Такое распространение недуга среди детей обусловлено особенностью их анатомии.
Евстахиева трубка, которая соединяет носоглотку с ухом, у младенцев значительно шире
и короче, чем у взрослых, поэтому инфекция быстрее и проще попадает из горла и
носовой полости в уши. Кроме того, барабанная перепонка у грудничков отличается
большей толщиной, а слизистая, которая выстилает полость среднего уха, — рыхлой
структурой. Это помогает болезнетворным микроорганизмам активно размножаться,
увеличивая интенсивность воспалительного процесса.
3. Причины возникновения:
респираторно-вирусные инфекции (ОРВИ, грипп);воспалительные заболевания носоглотки и верхних
дыхательных путей (гайморит, ринит);
наличие аденоидов;
недостаточную гигиену ушной полости;
на фоне снижения общего и
местного иммунитета, когда инфекция проникает
через слуховую трубу в барабанную полость;
травматический путь - через поврежденную
барабанную перепонку при ее травме или через
рану сосцевидного отростка;
гематогенный -вследствие перенесенного
менингита, после заболевания туберкулезом,
после кори.
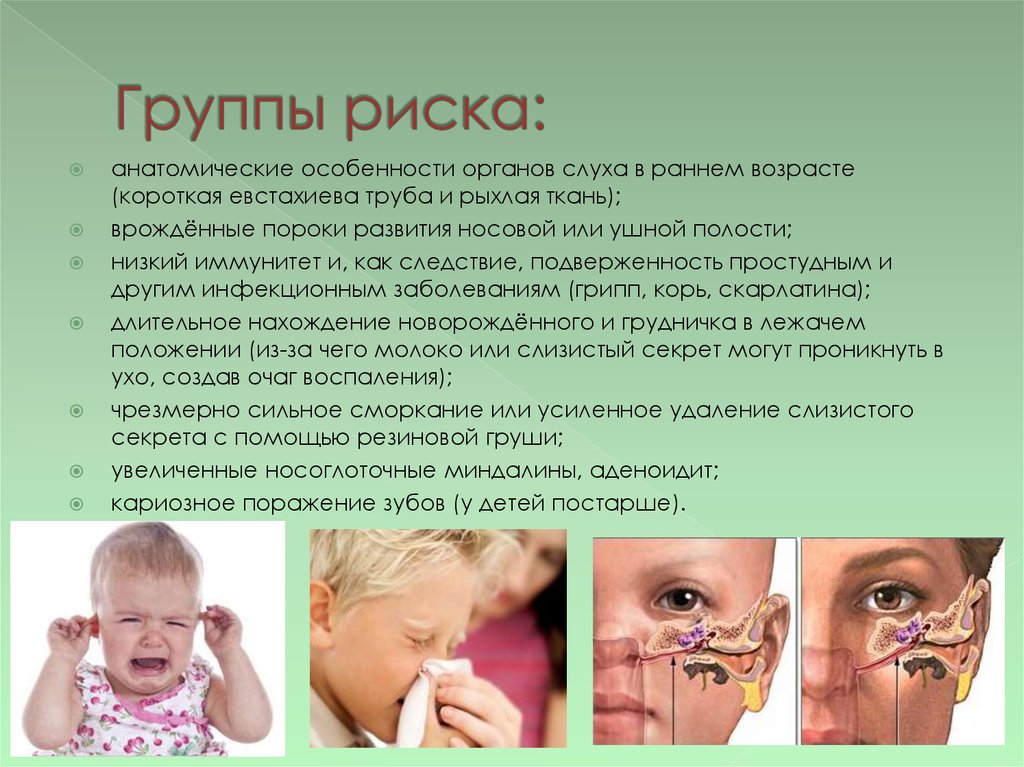
4. Группы риска:
анатомические особенности органов слуха в раннем возрасте(короткая евстахиева труба и рыхлая ткань);
врождённые пороки развития носовой или ушной полости;
низкий иммунитет и, как следствие, подверженность простудным и
другим инфекционным заболеваниям (грипп, корь, скарлатина);
длительное нахождение новорождённого и грудничка в лежачем
положении (из-за чего молоко или слизистый секрет могут проникнуть в
ухо, создав очаг воспаления);
чрезмерно сильное сморкание или усиленное удаление слизистого
секрета с помощью резиновой груши;
увеличенные носоглоточные миндалины, аденоидит;
кариозное поражение зубов (у детей постарше).
5. Патогенез:
Проявление первых признаков болезни. Общее нездоровье, оба уха заложены, непрерывныйшум. Повышена температура, головокружение.
Нарастание боли, заложенности и шума в ушах. Особенно в горизонтальном положении на
спине боль становится острой, стреляющей. Слизистая среднего уха воспалена. Проявляется
интоксикация организма.
Усиление болевых ощущений. Боль пронзительная, стреляющая, отдающаяся в область
висков. Боль от прикосновения к сосцевидному отростку.
Пик болевых ощущений. Боль начинает чувствоваться сразу в нескольких областях, делается
нестерпимой, охватывает районы ушей и шеи, также болят зубки, глотка, глазки. Слух падает
ещё больше, шум в ушах нарастает, поднимается температура тела (доперфоративная
стадия). Длительность воспалительного процесса от 2 часов до 3 суток.
Ослабление боли. Начало обильного течения гноя из ушек, однако ощущение шума и
тугоухость продолжаются, температура тела приходит в норму (перфоративная стадия).
Продолжительность гнойных выделений около одной недели.
Воспаление купируется, перфорация рубцуется (репаративная стадия)
6. Клинические признаки:
Резкое беспокойство;Нарушение сна;
Отказ от груди;
Вынужденное положение головы на больном ухе;
Положительный симптом козелка;
Явление менингизма – запрокидывание головы, рвота, судороги, парез
глазных мышц;
Общее тяжелое состояние – температура до 39-40 градусов,
диспептические явления;
Облегчение состояние после перфорации БП или парацентеза;
При отоскопии:
БП: кремового оттенка, мутная, влажная, сглаженность контуров БП,
нерезкое выпячивание.
7. Клиническая картина:
1. Начальная(доперфоративная стадия)выражены местные и общие симптомы.
Ведущая жалоба - боль в ухе, нередко очень резкая,
отдающая в висок, темя. Неуклонно нарастая, она
иногда становится мучительной, нестерпимой. Боль
возникает в результате воспалительной инфильтрации
слизистой оболочки барабанной полости и скопления в
ней экссудата; при этом происходит раздражение
рецепторных окончаний ветвей тройничного и
языкоглоточного нервов. Иногда наблюдается
болезненность при пальпации и перкуссии
сосцевидного отростка, что обусловлено воспалением
его слизистой оболочки.
Одновременно возникает заложенность, шум в ухе как
следствие воспаления и ограничения подвижности
барабанной перепонки и цепи слуховых косточек.
Нарушается общее состояние больного - появляются
признаки интоксикации, повышается температура тела
до 38-39 °С, в периферической крови выявляются
характерные для воспалительного процесса сдвиги.
При отоскопии сначала видна инъекция сосудов по ходу
рукоятки молоточка и радиальных сосудов перепонки,
сопровождающаяся укорочением светового конуса.
Затем гиперемия барабанной перепонки нарастает,
становится разлитой, исчезают ее опознавательные
пункты, перепонка выпячивается, становится
инфильтрированной, иногда покрывается беловатым
налетом.
Длительность начальной стадии острого среднего отита
— от нескольких часов до 2-3 сут.
8.
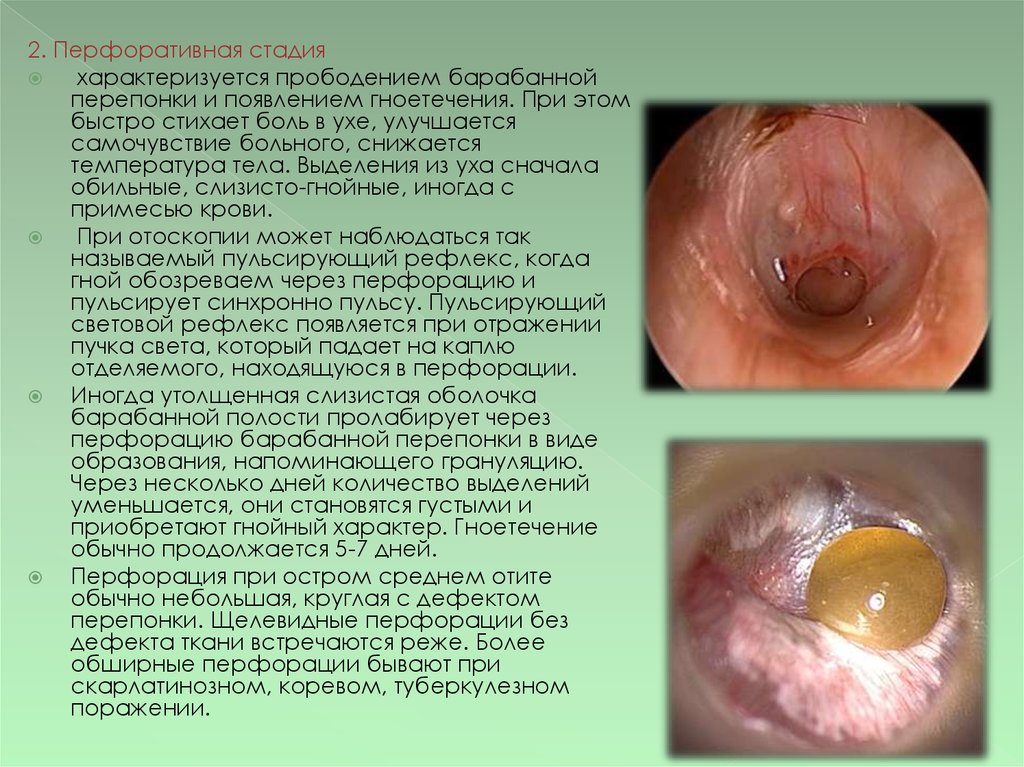
2. Перфоративная стадияхарактеризуется прободением барабанной
перепонки и появлением гноетечения. При этом
быстро стихает боль в ухе, улучшается
самочувствие больного, снижается
температура тела. Выделения из уха сначала
обильные, слизисто-гнойные, иногда с
примесью крови.
При отоскопии может наблюдаться так
называемый пульсирующий рефлекс, когда
гной обозреваем через перфорацию и
пульсирует синхронно пульсу. Пульсирующий
световой рефлекс появляется при отражении
пучка света, который падает на каплю
отделяемого, находящуюся в перфорации.
Иногда утолщенная слизистая оболочка
барабанной полости пролабирует через
перфорацию барабанной перепонки в виде
образования, напоминающего грануляцию.
Через несколько дней количество выделений
уменьшается, они становятся густыми и
приобретают гнойный характер. Гноетечение
обычно продолжается 5-7 дней.
Перфорация при остром среднем отите
обычно небольшая, круглая с дефектом
перепонки. Щелевидные перфорации без
дефекта ткани встречаются реже. Более
обширные перфорации бывают при
скарлатинозном, коревом, туберкулезном
поражении.
9.
3. Репаративная стадияхарактеризуется не только прекращением гноетечения и в
большинстве случаев спонтанным рубцеванием перфорации, но и
восстановлением слуха. Наряду с постепенным уменьшением, а
затем и прекращением выделений исчезают гиперемия и
инфильтрация барабанной перепонки, появляется ее блеск,
становятся различимыми опознавательные контуры.
Небольшие перфорации (до 1 мм.) закрываются довольно быстро,
не оставляя никаких следов. При большой перфорации средний
фиброзный слой в месте дефекта обычно не регенерирует и тогда,
если перфорация все же закрывается, восстанавливаются
эпидермальный слой снаружи и слизистый изнутри.
интоксикация исчезает;
температура спадает;
боли прекращаются;
излечение может наступить без перфорации барабанной
перепонки, благодаря большей ее резистентности, высокой
всасывательной способности слизистой оболочки барабанной
полости и более легкого оттока через широкую и короткую слуховую
трубу.
10. Диагностика:
Отоскопия — визуальное обследование ушей с помощью отоскопа.Помимо наличия нагноения в слуховом проходе и полости среднего
уха, специалист отмечает такие патологические изменения ушной
мембраны, как:
покраснение;
выпячивание;
нарушение подвижности;
перфорация.
Аудиометрия — изучение степени снижения слуха. Применяется при
рецидивирующей и хронической формах заболевания.
Рентген и компьютерная томография височных костей — точные
диагностические процедуры, которые позволяют определить
наличие гноя в барабанной полости, изменения в ушной мембране,
деформации костей.
Лабораторный анализ гнойного содержимого — проводится для
установления возбудителя и выбора эффективных
антибактериальных препаратов. ОАК: лейкоцитоз, повышение СОЭ.
Бактериологическое исследование отделяемого из уха: наличие
патогенных микробов.
11. Лечение:
Цели лечения:- купирование воспалительного процесса в полости среднего уха;
- ликвидация симптомов общей интоксикации;
- восстановление слуха;
- исчезновение патологических выделений из уха;
- улучшение самочувствия и аппетита.
o
o
o
o
o
o
Обеспечение свободного носового дыхания (сосудосуживающие капли в нос – Санорин, Називин,
Нафтизин ) 2-3 раза в день.
Противовоспалительная терапия (жаропонижающее средство – Ибупрофен, Парацетамол,
Нимесулид).
Антибактериальная терапия :
Аугментин;
Сумамед;
Флемоксин;
Цефуроксим.
Витаминно-минеральные комплексы:
Мульти-табс;
Сана-сол;
Алфавит «Наш малыш».
повышение защитных сил организма;
восполнение недостатка витаминов и минералов.
При подозрении на аденоидит используют растворы протаргола, колларгола. Если аденоиды
закрывают устье слуховой трубы, то они должны быть удалены после стихания воспаления в ухе.
Закапывать в нос по 3-5 капель 2 раза в день.
Парацентез показан, когда отоскопическая картина малоубедительна, а явления токсикоза
нарастают.
12. Осложнения:
Сепсис.Внутривисочные осложнения:
- мастоидит, антрит (у детей до 3-х лет);
- разрыв барабанной перепонки;
- нейросенсорная потеря слуха;
- кондуктивная потеря слуха;
- холестеотома;
- тимпаносклероз;
- фиксация слуховых косточек или их
разъединение;
- лабиринтит;
- петрозит;
- паралич лицевого нерва;
- холестериновая гранулема.
Внутричерепные осложнения:
- менингит;
- эпидуральный абсцесс;
- эмпиема субдуральная;
- ограниченный отогенный энцефалит;
- абсцесс мозга;
- тромбоз латерального синуса;
- отогенная водянка головного мозга.
13. Профилактика:
укрепление иммунитета через:› максимальное продление грудного вскармливания;
› приём витаминов;
› закаливание (воздушные и солнечные ванны, обтирание);
регулярное проветривание детской комнаты, частые уборки, увлажнение воздуха;
своевременное лечение острых респираторных заболеваний и прочих инфекций;
промывание носовой полости ребёнка при насморке, удаление соплей с помощью
назальных аспираторов и резиновой груши;
обучение малыша правильному и безопасному сморканию;
исключение попадания воды в уши во время купания (необходимо вставлять в слуховые
проходы ватные тампоны);
аккуратная чистка ушей с целью исключения травматизации барабанной перепонки;
защита головы и ушей ребёнка от холодного ветра и даже незначительных сквозняков.
Гнойный отит в детском возрасте — достаточно серьёзное заболевание. Чтобы избежать
возможных нежелательных последствий, необходимо своевременно обратиться к
доктору. Поздняя диагностика, неграмотное лечение, самостоятельный выбор
медикаментов, отказ от применения антибиотиков приводят к хронизации болезни и
таким тяжёлым осложнениям, как глухота, менингит, проблемы с вестибулярным
аппаратом.













 medicine
medicine








