Similar presentations:
Пневмония
1. ГБПОУ Медицинский колледж №2 Департамента здравоохранения города Москвы
ПНЕВМОНИЯПМ.02 Участие в лечебнодиагностическом и реабилитационном
процессах
МДК.02.01 Сестринский уход при
различных заболеваниях и состояниях
Специальность 34.02.01 СД, базовый
уровень
МОСКВА 2022
2. Мотивация
Пневмония встречается у 3-15 человекна 1000 населения.
Ошибки в диагностике пневмоний
достигают 20 %. Диагноз в первые 3 дня
ставится у 35% заболевших. У умерших в
домашних условиях пневмония
встречается в 25% случаев, среди них
пневмония как причина смерти составляет
51 %. Внутрибольничная летальность –
20%, у пожилых – 30%.
3. Определение
Острое инфекционновоспалительное заболеваниеальвеол, диагностируемое не
только по синдрому
дыхательных растройств и
физикальным данным, но и по
инфильтративным, очаговым
или сегментарным изменениям
на рентгеноргамме.
4. Отличительные черты пневмоний в России
• Поздняя диагностика• Много больных с
иммунодефицитом
• Снижение доли пневмококка
• Рост количества осложнений
5. Факторы риска
алкоголизмсердечная недостаточность
Иммунодефицит
ХОБЛ
Курение
Переохлаждение
Скученность проживания
путешествия
6. Этиология внебольничной пневмонии у взрослых
• Streptococcus pneumoniae – 30-95%• Mycoplasma pneumoniae – 20-30%
• Hemophilus influenzae – 5-18%
• Chlamidia pneumoniae – 2-10%
• Legionella – 2-10%
• Escherichia coli < 5%
• Klebsiela < 5%
У молодых – чаще моноинфекция, у лиц
старше 60 лет – ассоциация
возбудителей.
7. Классификация
• Внебольничная (приобретенная внелечебного учреждения или домашняя,
амбулаторная)
• Госпитальная (приобретенная в лечебном
учреждении, домах инвалидов, или
нозокомиальная)
• Аспирационная
• На фоне иммунодефицитных состояний
(врожденный иммунодефицит, ВИЧинфекция, ятрогенная иммунодепрессия)
8. Классификация пневмоний
По этиологии:• Бактериальная
• Микоплазменная
• Вирусная
• Грибковая
• Смешанная
(с указанием возбудителя)
9. Нозокомиальные пневмонии
• развиваются спустя 48 – 72 часа послегоспитализации при отсутствии признаков
поражения легких при госпитализации;
• факторами риска являются: сам факт
пребывания в отделениях реанимации и
интенсивной терапии, септические состояния,
послеоперационный период, искусственная
вентиляция легких, трахеотомия,
бронхоскопические исследования;
• основными возбудителями являются
грамотрицательные микроорганизмы,
стафилококк;
• смертность составляет 30%;
10. Аспирационные пневмонии
• у больных с нарушением сознания,нарушением глотания, нарушением
функции кардиального сфинктера
пищевода, при плохом гигиеническом
состоянии полости рта;
• основными возбудителями являются
облигатные анаэробы в сочетании с
аэробной грамотрицательной
микрофлорой;
• клинически может никак не проявляться,
но возможно развитие токсического отека
легких (острого респираторного дисстресссиндрома)
11. Пневмонии у больных с иммунодефицитными состояниями
• возникают у больных с первичными ивторичными иммунодефицитами;
• основной контингент – больные с
опухолевыми заболеваниями,
получающие химиотерапию,
иммунодепрессивную терапию,
наркоманы, ВИЧ-инфицированные;
• основными возбудителями являются
грамотрицательные микроорганизмы,
грибы, пневмоцисты, цитомегаловирусы;
12. Легочные осложнения пневмоний
• Парапневмонический плеврит• Эмпиема плевры
• Абцесс легких и гангрена легких
• Множественная деструкция легких
• Бронхообструктивный синдром
• Острая дыхательная
недостаточность
13. Внелегочные осложнения пневмоний
• Острое легочное сердце• Инфекционно-токсический шок
• Миокардит, эндокардит, перикардит
• Сепсис
• Менингит, менингоэнцефалит, психозы
• ДВС-синдром
• Нефрит
14. Признаки пневмоний
Легочные проявления• Одышка
• Кашель
• Выделение мокроты
• Боль в грудной клетке
15. Одышка
При пневмонии – ЧДД до 30-40дыханий в минуту, сопровождается
бледно-цианотичным цветом кожи,
раздувающимися при дыхании
крыльями носа, участием
вспомогательных мышц в дыхании.
Нередко ощущение заложенности в
груди.
16. Кашель
Типичный признак пневмонии.В первые дни непродуктивный,
затем продуктивный с отделением
мокроты.
У пожилых больных кашлевой
рефлекс угнетен как правило, и
кашель может отсутствовать.
17. Мокрота
Выделение мокроты слизистой,слизисто-гнойной, при крупозной
пневмонии «ржавого» цвета, что
связано с появлением в ней
большого количества
эритроцитов.
18. Боль в грудной клетке
Боль в грудной клетке обусловленавовлечением в воспалительный
процесс плевры и межреберных нервов.
При долевой пневмонии боль
появляется внезапно, она достаточно
интенсивна, усиливается на вдохе, при
кашле. При этом пациент занимает
вынужденное положение на стороне
поражения, щадит дыхание.
19. Внелегочные проявления:
Обязательные лабораторныеисследования
• Анализ крови клинический: лейкоцитоз, сдвиг
лейкоцитарной формулы влево, ускорение СОЭ,
при тяжелых пневмониях – лейкопения.
• Анализ крови биохимический: повышение
содержания фибриногена, серомукоида,
сиаловых кислот, глобулинов, появление
С-реактивного белка.
• Анализ мокроты клинический.
• Анализ мокроты бактериологический с посевом
на флору и чувствительность к антибиотикам.
• Анализ мочи общий: умеренная протеинурия,
единичные эритроциты
20. Обязательные лабораторные исследования
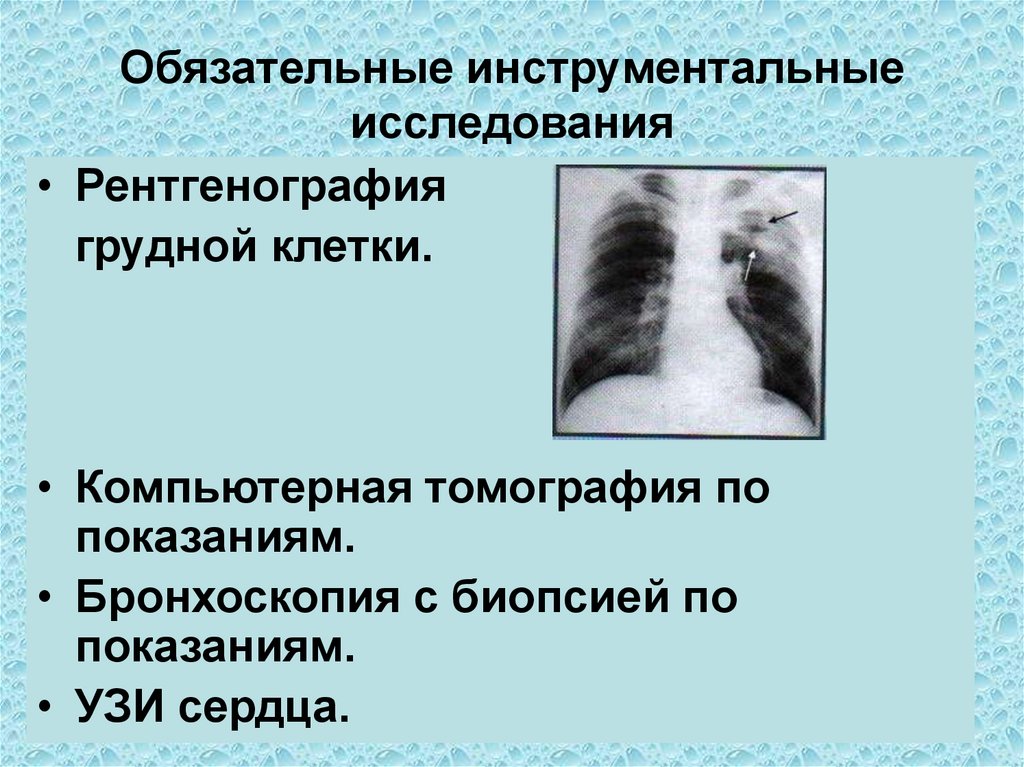
Обязательные инструментальныеисследования
• Рентгенография
грудной клетки.
• Компьютерная томография по
показаниям.
• Бронхоскопия с биопсией по
показаниям.
• УЗИ сердца.
21. Обязательные инструментальные исследования
Рентгенография грудной клетки• Классическая рентгенологическая картина
долевой пневмонии характеризуется
массивным затемнением всей доли, в
последнее время более характерно
сегментарное поражение в легких.
• Рентгенологическая картина очаговой
пневмонии характеризуется затемнением,
соответствующим очагу воспаления.
22. Рентгенография грудной клетки
Критерии для госпитализациибольных пневмонией
В настоящее время нормативные
документы Минздрава России
предусматривают госпитализацию
пациентов в соответствии с
критериями для госпитализации
больных пневмонией.
23. Критерии для госпитализации больных пневмонией
Лечение.Цели лечения:
• Полное излечение пациента.
• Купирование возможных
осложнений.
• Обеспечение планового
медикаментозного лечения.
• Обеспечение реабилитационного
лечения
24. Лечение.
Лечебный режим.Постельный режим на весь
период лихорадки и интоксикации.
Через 3 дня после нормализации
температуры – палатный режим.
25. Лечебный режим.
Мероприятия по уходу ивосстановлению нарушенных
потребностей
• Обеспечение постельного режима с
положение Фаулера.
• Ограничение внешних раздражителей (свет,
звук).
• Контроль за соблюдением постельного
режима.
• Соблюдение температурного режима в
палате.
• Регулярное проветривание палаты.
• Восполнение самоухода при вынужденном
ограничении движений.
• Предупреждение развития пролежней.
• Осуществление контроля за дыханием.
температурой, пульсом, АД.
26. Мероприятия по уходу и восстановлению нарушенных потребностей
Лечебное питаниеЩадящая диета с достаточным
количеством витаминов.
Пища полужидкая, питательная, в
первые дни небольшие порции, 5-6 раз в
день (стол №13)
Рекомендуется в остром лихорадочном
периоде при отсутствии симптомов
сердечной недостаточности употреблять
до 2,5 литров жидкости: минеральную
воду, отвар шиповника, фруктовые соки,
морсы, чай с лимоном.
27. Лечебное питание
• Медицинская сестра проводитбеседу с пациентом, родственниками
в отношении диеты, набора
продуктов в передачах.
• При необходимости контролирует
соблюдение суточного водного
баланса, взвешивает пациента 2 раза
в неделю.
28. Лечебное питание
Фармакотерапия• Медицинская сестра объясняет
пациенту правила приема
лекарственных препаратов
• Осуществляет контроль за
своевременным приемом
препаратов, возможными побочными
действиями, своевременно
информируя врача.
29. Фармакотерапия
Антибактериальные средства• Антибактериальная терапия должна быть ранней с
учетом чувствительности микробной флоры
• Антибиотики должны активно подавлять
«причинную» микрофлору, обладать высокой
биодоступностью при парентеральном и
пероральном применении, минимумом побочных
действий.
• Продолжительность антибиотикотерапии
пневмоний определяется индивидуально.
30. Антибактериальные средства
Основные группыантибиотиков
• Пенициллины – бензилпенициллин,
амоксициллин, оксациллин, аугметин.
Возможны побочные реакции:
Аллергические реакции в виде
• крапивницы,
• сывороточной болезни,
• анафилактического шока,
Дисбактериоз.
31. Основные группы антибиотиков
Цефаллоспорины• Цефотоксин, цефазолин, зиннат,
цефалотин, цеффин.
• Возможные побочные реакции:
аллергические реакции, лейкопения,
диспепсия.
32. Цефаллоспорины
Макролиды• Эритромицин, ровамицин, рулид,
сумамед.
Возможные побочные реакции:
диспепсия, диарея, кожные
аллергические реакции.
33. Макролиды
Тетрациклины• Доксициклин, рондамицин,
клиномицин.
Возможные побочные реакции:
гиповитаминозы, поражение печени,
почек, кандидоз, диарея.
34. Тетрациклины
Дезинтоксикационные средства.• Изотонический раствор хлорида
натрия, 5% раствор глюкозы.
• При тяжелом течении и
резистентности к
дезинтоксикационной терапии –
плазмоферез, гемосорбция.
Дезинтоксикационная терапия под
контролем диуреза, ЦВД.
35. Дезинтоксикационные средства.
Симптоматические средства• Противокашлевые препараты:
кодтерпин, либексин, тусупрекс
назначаются в первые дни болезни
при мучительном кашле.
• Противовоспалительные
препараты: аспирин, парацетамол,
вольтарен назначают 2-3 раза в день.
36. Симптоматические средства
• Бронхолитические иотхаркивающие препараты:
мукалтин, бисольвон, АЦЦ, раствор
йодида калия, корень алтея
• Иммуномодулирующие препараты:
левамизол назначают один раз в день
3-мя курсами по 3 дня с перерывом 4
дня, тималин внутримышечно 5-7 дней.
37. Симптоматические средства
• Сердечно – сосудистые препараты:сульфокамфокаин, кордиамин
• Коррекция микроциркуляторных
нарушений: гепарин до 20 000ед в сутки,
• Реополиглюкин внутривенно.
• Антиоксидантные препараты:
аскорбиновая кислота, рутин до 2г в сутки.
• Оксигенотерапия
38. Симптоматические средства
Физиотерапия, лечебная гимнастика,дыхательная гимнастика, массаж
Лечебная гимнастика и
позиционный дренаж проводится
индивидуально и малыми
группами от 15 до 30 минут,
физиотерапевтические процедуры,
массаж индивидуально.
39. Физиотерапия, лечебная гимнастика, дыхательная гимнастика, массаж
Реабилитация• Лечебно – реабилитационные
мероприятия начинаются с первых дней
заболевания и продолжается вне
стационара.
• При мелкоочаговой пневмонии
реабилитация больных ограничивается
лечением в стационаре и наблюдением в
поликлинике.
• При средне-тяжелом и тяжелом течении
пневмонии пациенты направляются в
реабилитационное отделение
поликлиники.
40. Реабилитация
Основные мероприятия пореабилитации
• Тренировка дыхательной
мускулатуры
• Дыхательная гимнастика, массаж;
• Рефлексотерапия;
• Воздействие искусственного
микроклимата;
• Воздействие физиотерапевтических
процедур.
41. Основные мероприятия по реабилитации
Санаторно – курортноелечение
Пациенты, перенесшие пневмонию,
направляются в местные санатории
и в климатические курорты с сухим
теплым климатом (Ялта, Гурзуф),
курорты Северного Кавказа с горным
климатом.
42. Санаторно – курортное лечение
Диспансеризация• Наблюдение в течение 0,5– 1 года.
• Посещение врача через 1, 3, 6, 12
месяцев.
43. Диспансеризация
• Стандарт лабораторно –инструментальных исследований:
общий анализ крови, биохимический
анализ крови по показаниям,
рентгенография грудной клетки.
44. Диспансеризация
• Лечебно-профилактическиемероприятия: ежедневная
утренняя гимнастика, дыхательные
упражнения, массаж,
при необходимости физиотерапия,
общеукрепляющие препараты.
45. Диспансеризация
Первичная профилактикаострой пневмонии
• Контроль за проведением общегосударственных
санитарно-гигиенических мероприятий.
• Закаливание организма, систематические занятия
физической культурой.
• Отказ от вредных привычек.
• Предупреждение острых респираторных
вирусных инфекций.
• Вакцинация против гриппа.
• Своевременная санация хронических очагов
инфекции.
• Проведение курсов общеукрепляющей и
иммунокоррегирующей терапии.
46. Первичная профилактика острой пневмонии
СПАСИБО ЗА ВНИМАНИЕ!• Лычев В.Г.; Сестринский уход в
терапии, учебник
• ГОЭТАР-Медиа, 2019
• ОЛ 1. Стр. 115 – 125












































 medicine
medicine