Similar presentations:
Теории опухолевого роста
1.
ОПУХОЛИТЕОРИИ ОПУХОЛЕВОГО РОСТА
ОСНОВЫ КАНЦЕРОГЕНЕЗА
ПРОФЕССОР, Д.М.Н. ДЕМУРА Т.А.
2015
2.
О́пухоль (син.: новообразование, неоплазия) —патологический процесс, представленный
новообразованной тканью, в которой изменения
генетического аппарата клеток приводят к нарушению
регуляции их роста и дифференцировки.
Все опухоли подразделяют в зависимости от
их потенций к прогрессии и клиникоморфологических особенностей на две
основные группы:
доброкачественные опухоли,
злокачественные опухоли.
3.
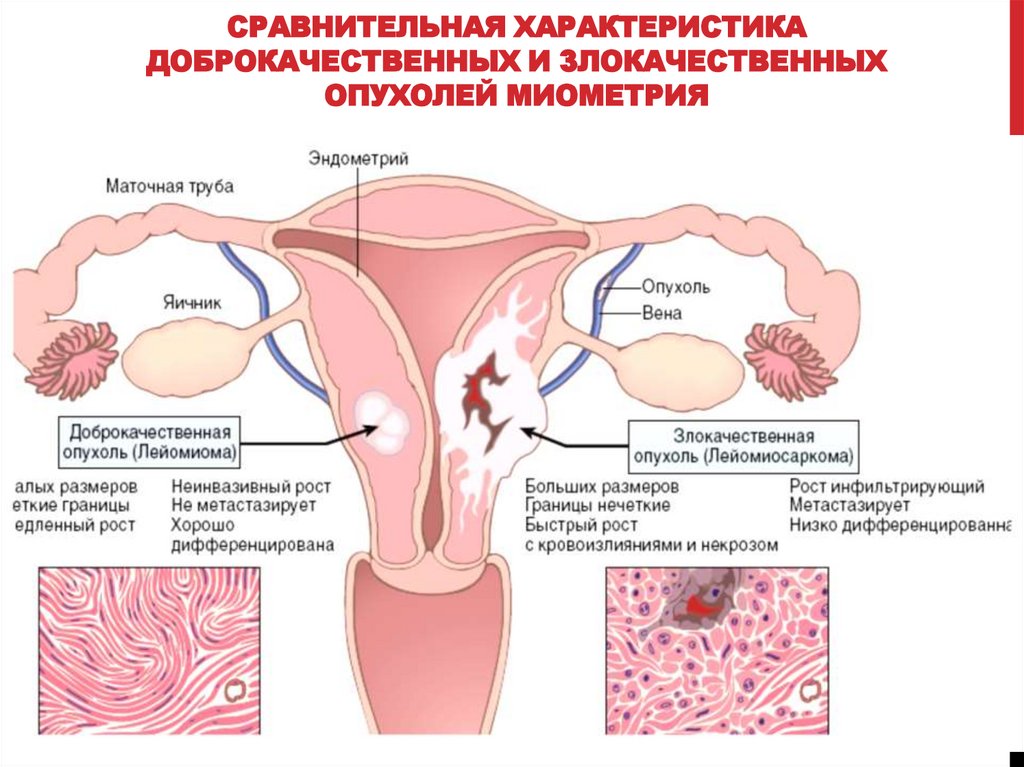
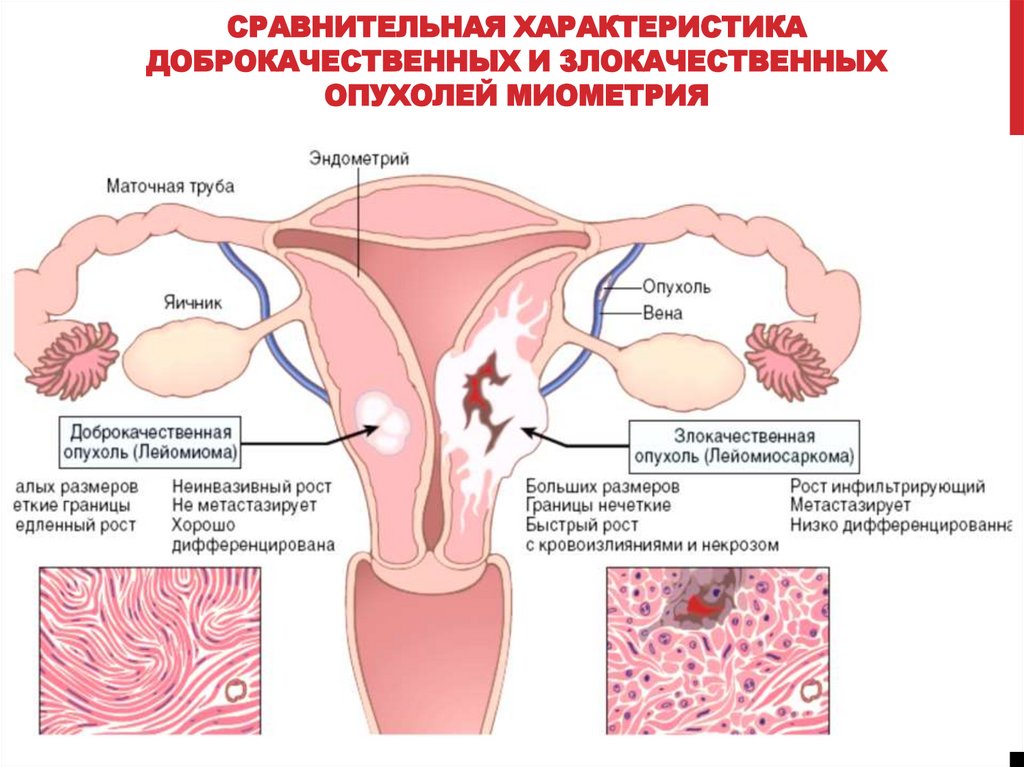
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКАДОБРОКАЧЕСТВЕННЫХ И ЗЛОКАЧЕСТВЕННЫХ
ОПУХОЛЕЙ МИОМЕТРИЯ
4.
ОПРЕДЕЛЕНИЯR.A.Willis (1967) определял злокачественную опухоль как "патологическую
массу ткани с чрезмерным, некоординированным ростом, который
сохраняется даже после прекращения действия факторов,его вызывающих".
J.A.Ewing (1940) и H.C.Pilot (1986) в дефиниции злокачественной опухоли
подчеркивали, что ее основным отличительным свойством является
"наследственно обусловленный автономный рост".
А.И.Струков и В.В.Серов (1995) дают определение злокачественной опухоли
как
"патологический
процесс,
характеризующийся
безудержным
размножением (ростом) клеток... Автономный, или бесконтрольный, рост первое основное свойство опухоли". Процесс развития опухолей под
влиянием канцерогенных факторов носит название к а н ц е р ог е н е з а.
М.А. Пальцев, Н.М. Аничков (2001) определяют опухоль как «патологический
процесс, представленный новообразованной тканью, в которой изменения
генетического аппарата клеток приводят к нарушению регуляции их роста и
дифференцировки».
5.
ОСНОВНЫЕ ХАРАКТЕРИСТИКИОПУХОЛИ
1.
Генетически детерминированная патология
роста клеток
2.
Генетически детерминированная патология
апоптоза клеток
3.
Генетически детерминированная патология
дифференцировки клеток
4.
Генетически детерминированная патология
репарации ДНК в клетках
6.
НОМЕНКЛАТУРАТермин опухоль
Термин
злокачественная
опухоль
неоплазма (neoplasm)
рак или карцинома (cancer,
carcinoma) - из эпителия
саркома (sarcoma) -опухоли
мезенхимального
происхождения
бластома
(blastoma)
–
злокачественные
опухоли
различного происхождения,
например,
нейроэктодермального
происхождения
бластома (blastoma)
тумор (tumor)
онкос (oncos)
7.
ЭПИДЕМИОЛОГИЯЗаболеваемость злокачественными
опухолями
Распространенность в зависимости от
региона и факторов окружающей среды
Возраст
Наследственность
Приобретенные предопухолевые
состояния
8.
9.
10.
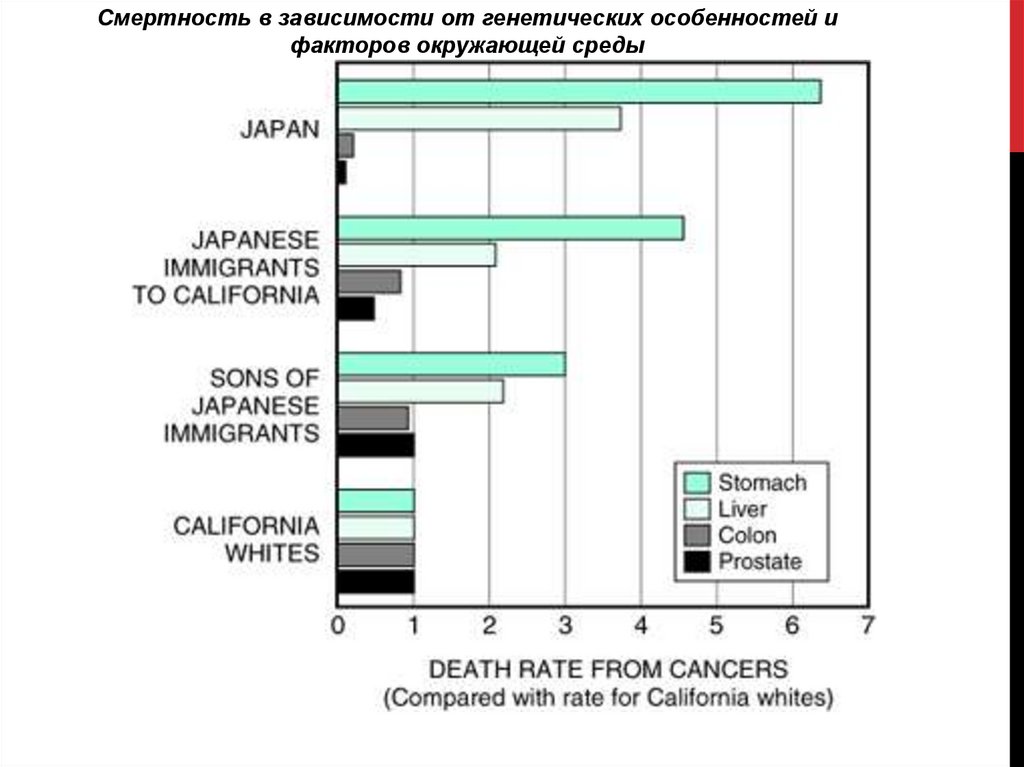
Смертность в зависимости от генетических особенностей ифакторов окружающей среды
11.
ВОЗРАСТЧастота рака обычно увеличивается с возрастом.
Большинство случаев смерти от рака происходит в
возрасте между 55 - 75 годами; заболеваемость
опухолями несколько снижается по достижении
75-летнего рубежа.
Возрастающий уровень заболеваемости раком может
быть объяснен накоплением соматических мутаций с
возрастом, приводящих к развитию злокачественных
опухолей (обсуждается далее).
Снижение иммунной резистентности, связанное с
возрастом, также может быть одной из причин.
12.
НАСЛЕДСТВЕННЫЕ ФОРМЫ РАКА МОГУТ БЫТЬРАЗДЕЛЕНЫ НА ТРИ КАТЕГОРИИ
1.
Наследственные синдромы, связанные с развитием
злокачественных опухолей (Аутосомно доминантное
наследование):
RB- Ретинобластома
P53- Синдром Ли-Фрамени (различные опухоли)
p16INK4A -Меланома
APC - Семейный аденоматозный полипоз/рак толстой
кишки
NF1, NF2 - Нейрофиброматоз 1 и 2 типов
BRCA1, BRCA2 - Рак молочной железы и яичников
MEN1, RET - Множественные нейроэндокринные
неоплазии 1 и 2 типа
MSH2, MLH1, MSH6 - Наследственный неполипозный рак
толстой кишки
13.
2. СЕМЕЙНЫЕЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Имеется повышенная частота
развития злокачественных
новообразований в определенных
семьях, однако роль наследованной
предрасположенности не доказана для
каждого члена семьи
Рак молочной железы (не связанный с BRCA1
или BRCA2)
Рак яичников
Рак поджелудочной железы
14.
3. НАСЛЕДОВАННЫЕ АУТОСОМНОРЕЦЕССИВНЫЕ СИНДРОМЫ,СВЯЗАННЫЕ С ДЕФЕКТАМИ
РЕПАРАЦИИ ДНК
Пигментная ксеродерма
Телангиэктазия атаксии
Синдром Блума
Анемия Фанкони
15.
ПРИОБРЕТЕННЫЕПРЕДОПУХОЛЕВЫЕ СОСТОЯНИЯ
Персистирующее деление клеток в зонах неэффективной репарации
ткани (например, развитие плоскоклеточной карциномы в краях
хронической фистулы или долго незаживающей раны кожи;
печеночноклеточная карцинома в цирротической печени).
Пролиферация клеток при гиперпластических и диспластических
процессах (примерами могут служить эндометриальная карцинома на
фоне атипической эндометриальной гиперплазии и бронхогенная
карцинома на фоне дисплазии эпителия слизистой бронхов у хронических
курильщиков сигарет).
Хронический атрофический гастрит (например, карцинома желудка на
фоне пернициозной анемии или вследствии хронической Helicobacter
pylory инфекции)
Хронический язвенный колит (подтверждается увеличением количества
случаев колоректального рака при длительном течении заболевания)
Лейкоплакия с дисплазией плоского эпителия полости рта, вульвы, или
полового члена (приводит к увеличению риска возникновения
плоскоклеточной карциномы) (Термин лейкоплакия клинический и
используется для обозначения белого пятна на слизистой.
Морфологически ему могут соответствовать различные процессы, не
только предопухолевые).
Ворсинчатые аденомы толстой кишки (сопровождается высоким риском
трансформации в колоректальную карциному)
16.
МНОГОСТУПЕНЧАТАЯ МОДЕЛЬ КАНЦЕРОГЕНЕЗАЭпигенетическте
перестройки
17.
«ЭПИМУТАЦИИ»• миРНК
• Метилирование
генов
• Ацетилирование
белков
18.
ТЕОРИИ ЭТИОЛОГИИОПУХОЛЕЙ
• Химических канцерогенов
• Физических канцерогенов
• Инфекционная теория
• Полиэтиологическая теория
19.
ОПУХОЛЬ ГИГАНТСКИХРАЗМЕРОВ ДЕРЕВА (КИОТО,
ЯПОНИЯ)
20.
ТЕОРИЯ ХИМИЧЕСКИХКАНЦЕРОГЕНОВ
Генотоксические
канцерогеные
мутагенностью и представлены:
агенты
обладают
полициклическими ароматическими
углеводородами,
ароматическими амин,
нитрозосоединения и др.
Эпигенетические
канцерогенные
агенты
не
дают
положительных результатов в тестах на мутагенность,
однако их введение вызывает развитие опухолей.
Эпигенетические
канцерогены
представлены
хлорорганическими соединениями, иммунодепрессантами и
другими.
21.
Slide 8.4622.
23.
ТЕОРИЯ ФИЗИЧЕСКИХКАНЦЕРОГЕНОВ
• солнечная, космическая и
ультрафиолетовая радиация
ионизирующая радиация
радиоактивные вещества
24.
Slide 8.3425.
ИНФЕКЦИОННАЯТЕОРИЯ
Вирусы, ответственные за развитие опухолей
человека:
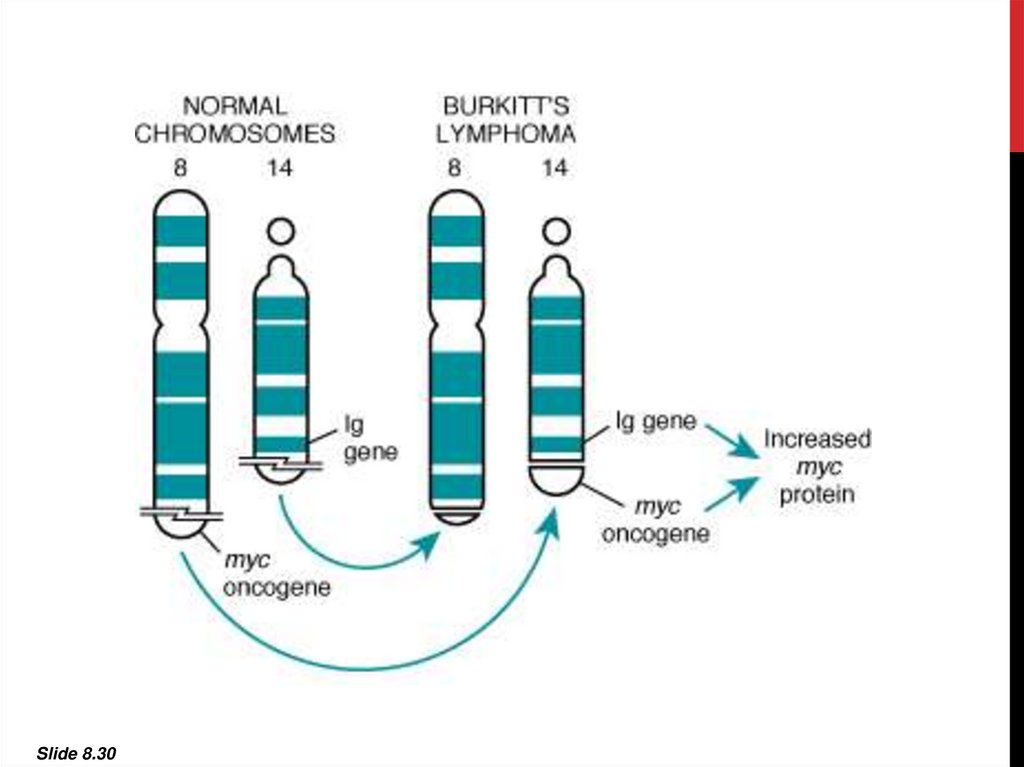
• лимфома Беркитта (вирус Эпштейн-Барра)
• назофарингиальная карцинома (вирус ЭпштейнБарра)
• папилломы и рака кожи гениталий (ВПЧ- вирус
папиллом человека - HPV)
• некоторые виды Т-клеточных лейкозов и лимфом
(РНК-вирус HLTV I)
Бактерии, ответственные за развитие рака желудка
• Helicobacter pylori
26.
Slide 8.5327.
Slide 8.4728.
ГЕНЫ-МИШЕНИКАНЦЕРОГЕННЫХ АГЕНТОВ
протоонкогены, регуляторы
пролиферации и дифференцировки
клеток
гены супрессоры опухолей
(антионкогены), ингибирующие
пролиферацию клеток
гены, участвующие в гибели клеток
путем апоптоза
гены, отвечающие за процессы
репарации ДНК
29.
30.
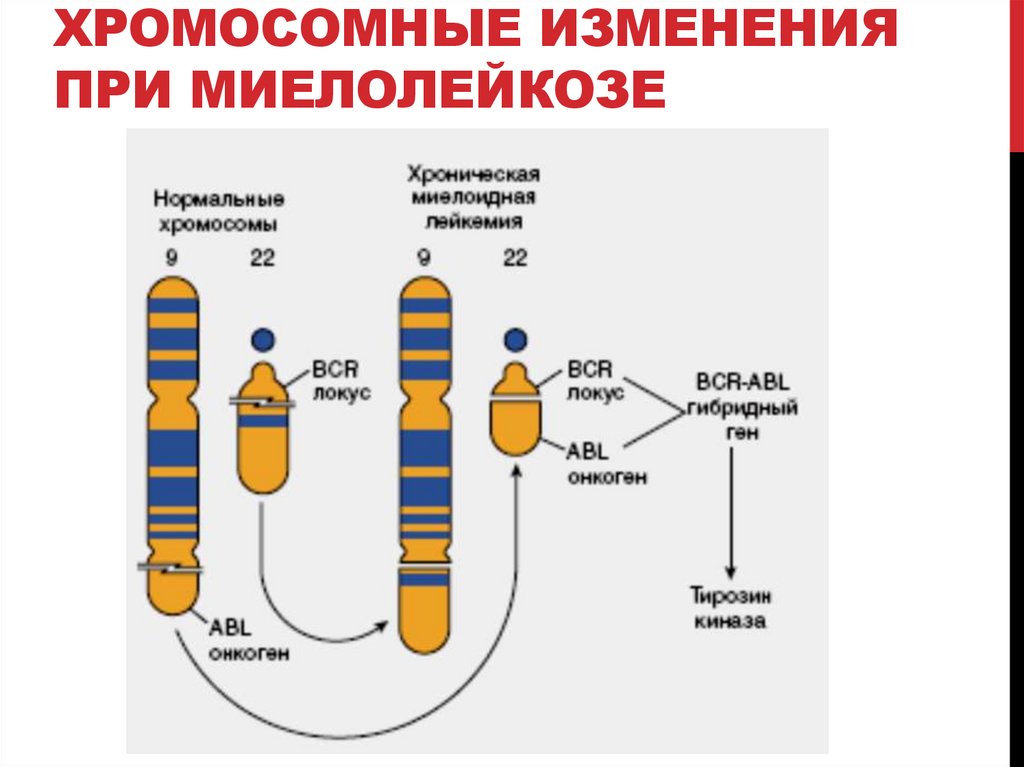
ХРОМОСОМНЫЕ ИЗМЕНЕНИЯПРИ МИЕЛОЛЕЙКОЗЕ
31.
АМПЛИФИКАЦИЯ ПРИ N-MYCНЕЙРОБЛАСТОМЕ
32.
Slide 8.3033.
RAS34.
КЛАССИФИКАЦИЯ ГЕНОВСУПРЕССОРОВ РАКА
Поверхностные молекулы (DCC)
Молекулы, регулирующие передачу сигнала (NF-1, APC)
Молекулы, регулирующие транскрипцию генов (Rb, p53,
WТ-1)
35.
36.
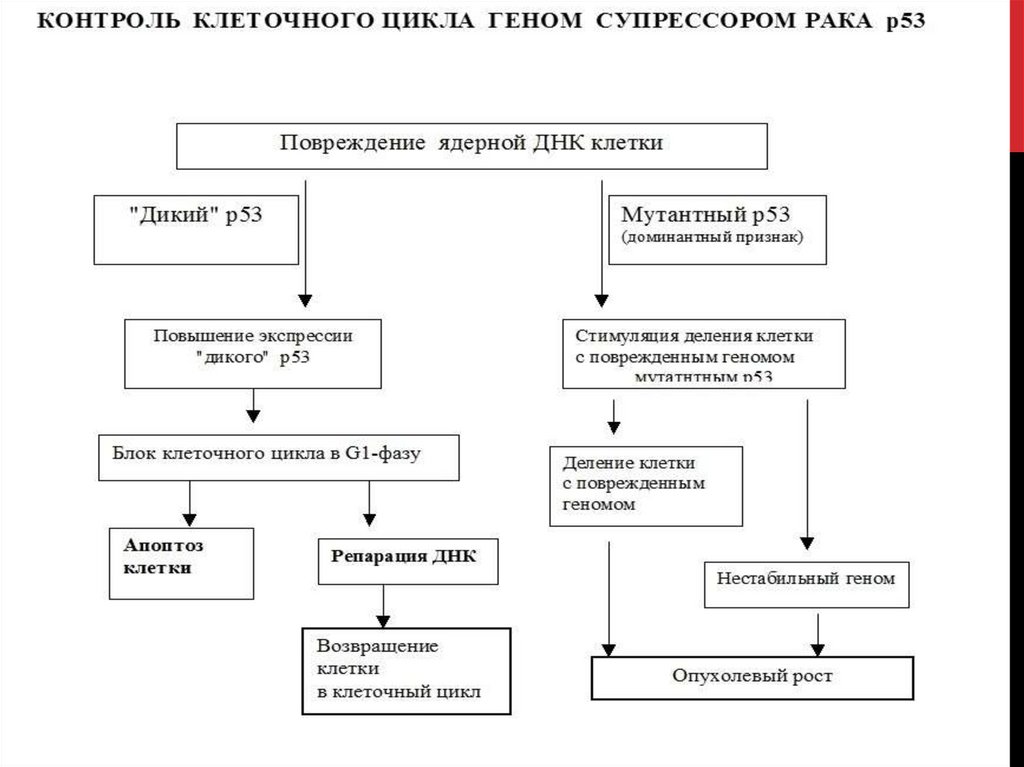
ПАТОГЕНЕЗРЕТИНОБЛАСТОМЫ
37.
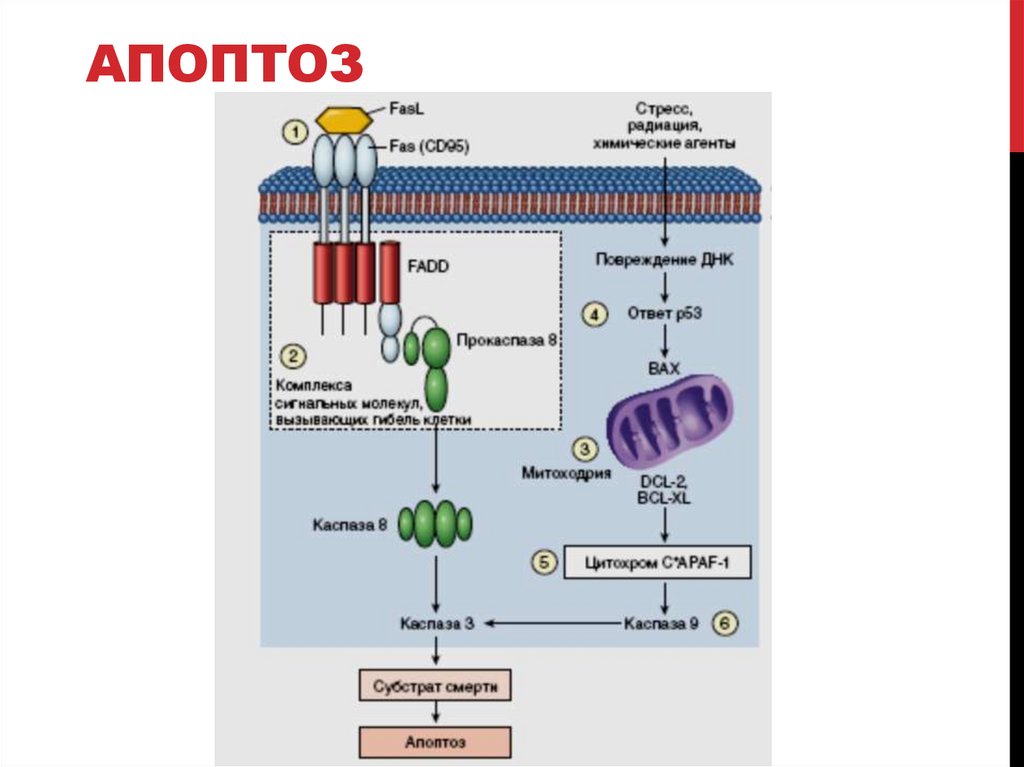
АПОПТОЗ38.
TUNEL-ТЕСТ (РАК ЛЕГКОГО)39.
40.
МЕХАНИЗМЫ ИММОРТАЛИЗАЦИИ41.
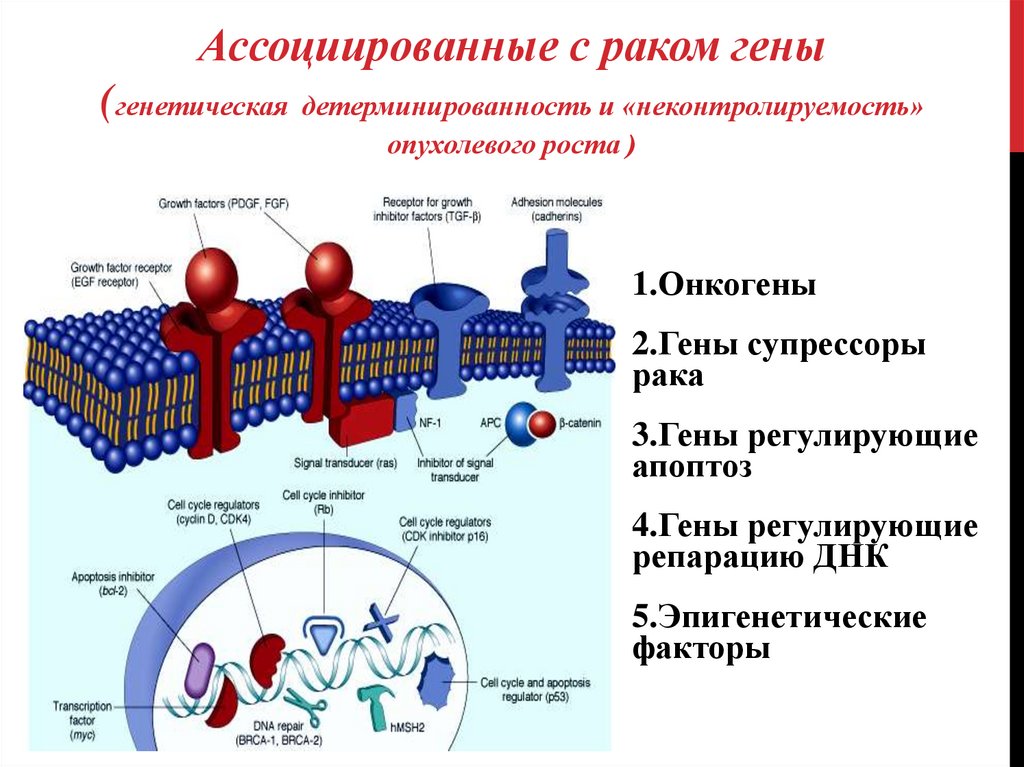
Ассоциированные с раком гены(генетическая детерминированность и «неконтролируемость»
опухолевого роста )
1.Онкогены
2.Гены супрессоры
рака
3.Гены регулирующие
апоптоз
4.Гены регулирующие
репарацию ДНК
5.Эпигенетические
факторы
42.
«ЭПИМУТАЦИИ»миРНК
Метилирование
генов
Ацетилирование
белков
43.
Одно из основных генетических событий, необходимых для развитияопухоли – инактивация генов-супрессоров опухолевого роста.
ОПУХОЛЬ
Феномен MAGI (methylation-associated gene inactivation)
Эпимутация – эпигенетический эквивалент
мутации, происходящий за счет процесса
МЕТИЛИРОВАНИЯ.
44.
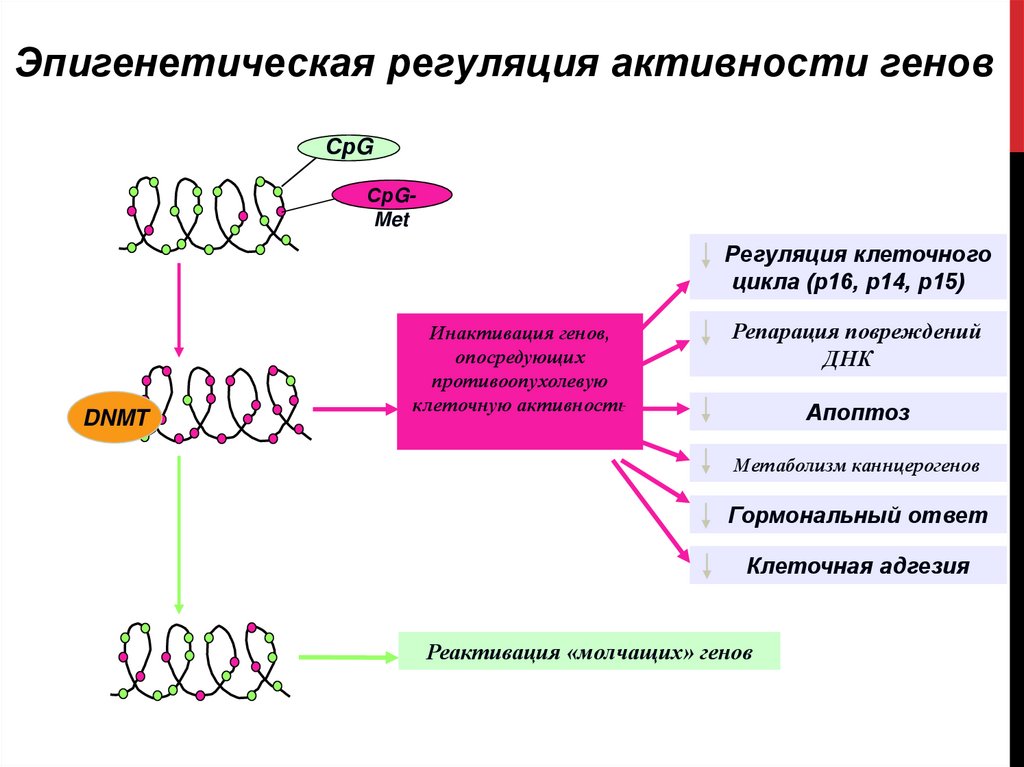
Эпигенетическая регуляция активности геновДНК
СрG
СрGMet
Регуляция клеточного
цикла (р16, р14, р15)
Канцерогенез
DNMT
ДНК-метилтрансфераза
Инактивация генов,
опосредующих
противоопухолевую
клеточную активность
Репарация повреждений
ДНК
Апоптоз
Метаболизм каннцерогенов
Эпигенетическая
терапия
ингибиторами DNMT
Гормональный ответ
Клеточная адгезия
Реактивация «молчащих» генов
45.
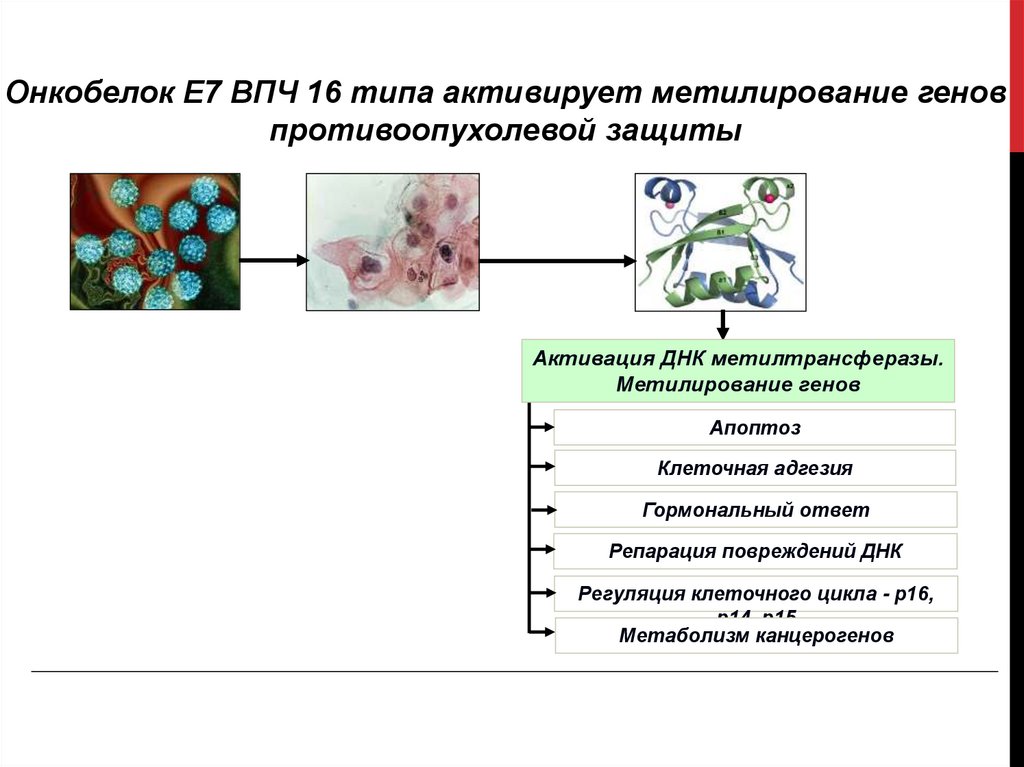
Онкобелок Е7 ВПЧ 16 типа активирует метилирование геновпротивоопухолевой защиты
Синтез
онкобелка Е7
Вирус ВПЧ
Интеграция в геном
эпителиальной клетки Активация ДНК метилтрансферазы.
(инфицирование)
Метилирование генов
Апоптоз
Клеточная адгезия
Гормональный ответ
Репарация повреждений ДНК
Регуляция клеточного цикла - р16,
р14, р15
Метаболизм канцерогенов
*- Burgers WA, Blanchon L, Pradhan S et al (2007) Viral oncoproteins target the DNA methyltransferases. Oncogene, 26, 1650–
1655;
- Fang MZ, Wang Y, Ai N et al (2003) Tea polyphenol (-)-epigallocatechin-3-gallate inhibits DNA methyltransferase and reactivates
methylation-silenced genes in cancer cell lines. Cancer Res, 15; 63(22):7563-70.
46.
ДНК-метилирование –перспективный опухолевый маркер
В отличие от мутаций метилирование всегда происходит в строго
определенных участках ДНК (CpG-островках) и может быть
обнаружено высокочувствительными и доступными методами
(ПЦР)
ДНК-метилирование встречается во всех видах злокачественных
опухолей. Каждый вид рака имеет свою характерную картину
ключевых метилированных генов
Процессы ДНК-метилирования начинаются на ранних
стадиях канцерогенеза
47.
1. Модификацией молекулы ДНК безизменения самой нуклеотидной
последовательности
48.
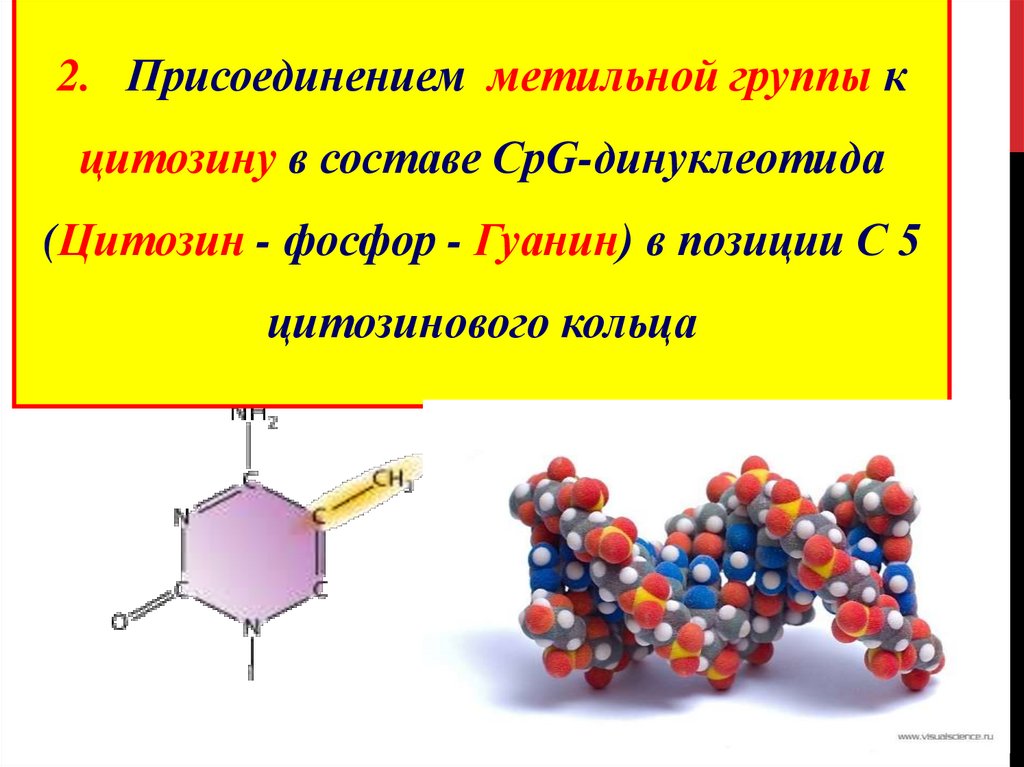
2. Присоединением метильной группы кцитозину в составе CpG-динуклеотида
(Цитозин - фосфор - Гуанин) в позиции С 5
цитозинового кольца
49.
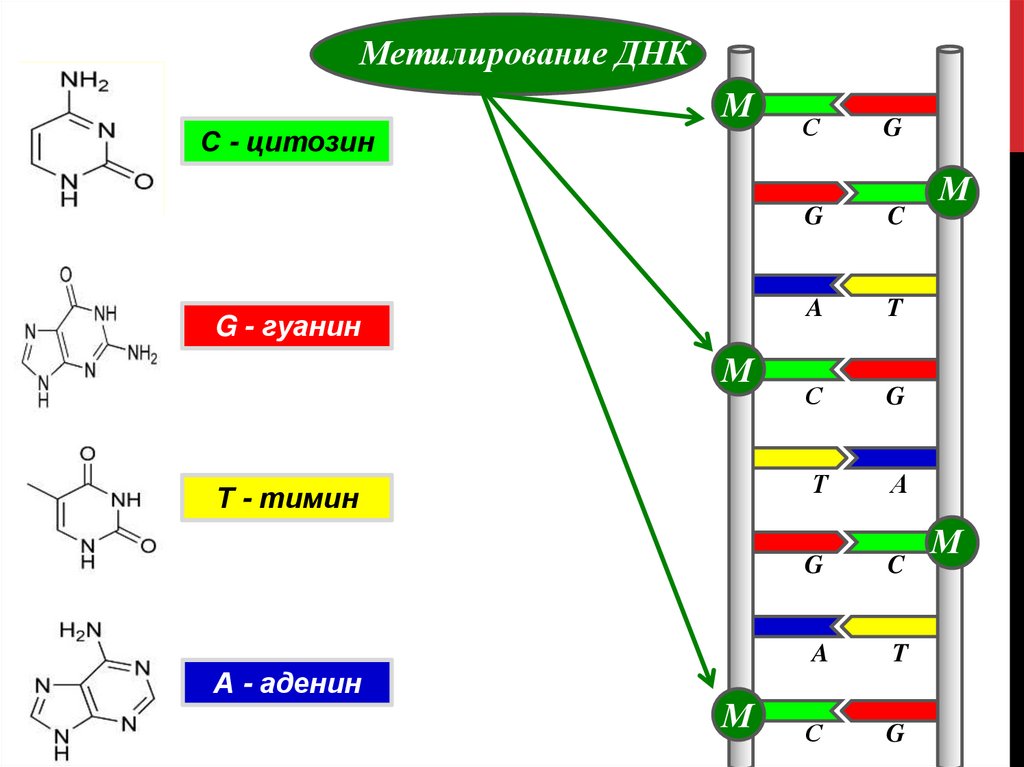
Метилирование ДНКМ
С - цитозин
G - гуанин
М
Т - тимин
А - аденин
М
С
G
G
C
A
T
С
G
Т
А
G
C
A
T
С
G
М
М
50.
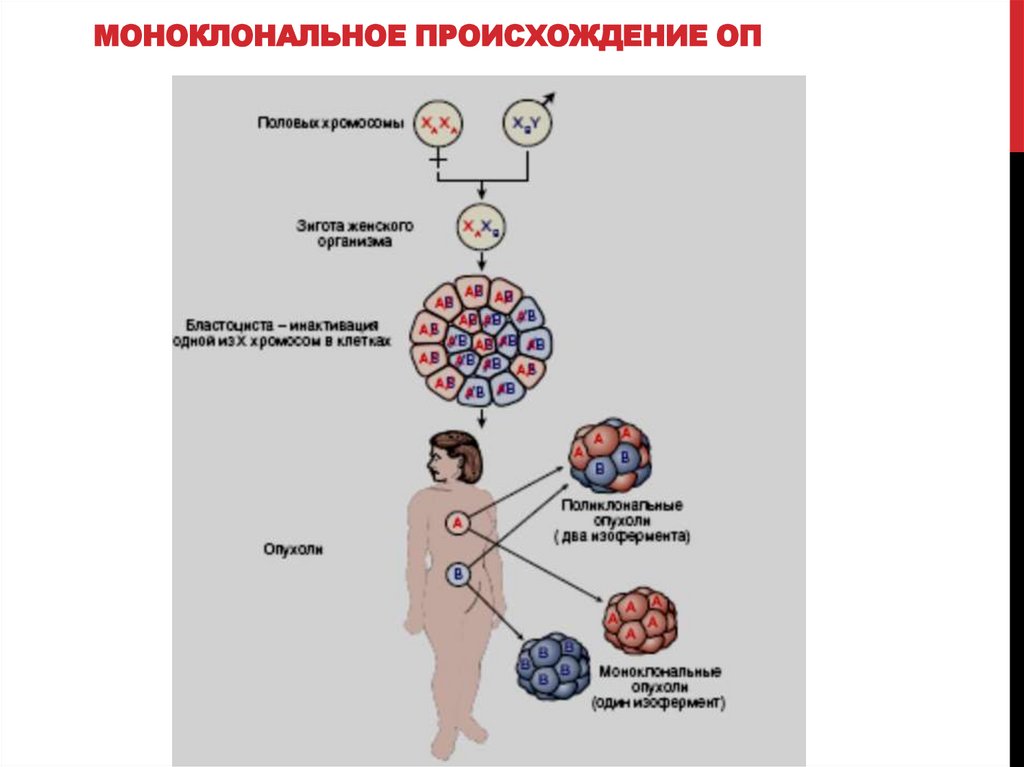
РАКОВЫЕ СТВОЛОВЫЕКЛЕТКИ И КЛОНОВОСТЬ
РАКОВЫХ КЛЕТОК
Теория происхождения опухолей из
эмбриональных зачатков – теория Конгейма
51.
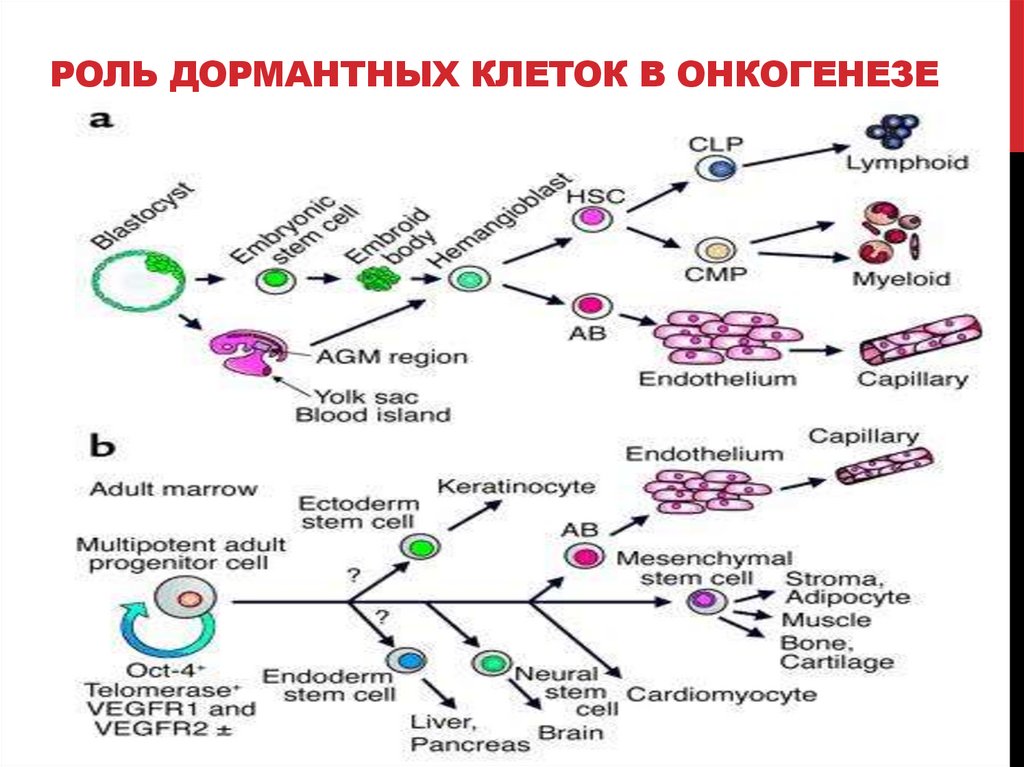
РОЛЬ ДОРМАНТНЫХ КЛЕТОК В ОНКОГЕНЕЗЕ52.
МОНОКЛОНАЛЬНОЕ ПРОИСХОЖДЕНИЕ ОП53.
ТКАНЕВОЙ И КЛЕТОЧНЫЙ АТИПИЗМЗлокачественные
опухоли
Доброкачественные
опухоли
54.
ПАТОЛОГИЧЕСКИЕМИТОЗЫ
55.
ОПУХОЛЕВАЯ ПРОГРЕССИЯ СТАДИЙНЫЙПРОГРЕССИРУЮЩИЙ РОСТ
ОПУХОЛИ С ПРОХОЖДЕНИЕМ
ОПУХОЛЬЮ РЯДА
КАЧЕСТВЕННО ОТЛИЧНЫХ
СТАДИЙ.
56.
ПРОГРЕССИЯОПУХОЛЕВОГО РОСТА
57.
СТАДИЙНАЯТРАНСФОРМАЦИЯ ПО
Л.М.ШАБАДУ
1)очаговая гиперплазия
2) диффузная гиперплазия
3)доброкачественная
опухоль
4)злокачественная опухоль.
58.
СТАДИИ МОРФОГЕНЕЗАЗЛОКАЧЕСТВЕННЫХ
ОПУХОЛЕЙ
1)стадию
гиперплазии
дисплазии
предопухоли
и
предопухолевой
2)стадию неинвазивной
(рак на месте)
опухоли
инвазивного
роста
3)стадию
опухоли
4)стадию метастазирования.
59.
Этапы неопластической прогрессииэпителия пищевода
(Демура Т.А., Кардашева С.В., Коган Е.А., Склянская О.А.., 2005)
дисплазияаденокарцинома
дисплазия
неполная
высокой
низкой
степени
степени
кишечная
рефлюк
метаплаз
сия
эзофаги
т
Мутации генов P53,
p16, циклина D
пролиферация (Ki 67, PCNA)
анеуплоидия, Cox2
апоптоз
60.
МОРФОГЕНЕЗКОЛОРЕКТАЛЬНОГО РАКА
61.
ПРЕДОПУХОЛЕВЫЕПРОЦЕССЫ
К предопухолевым процессам в настоящее время
относят
диспластические
процессы,
которые могут предшествовать развитию
опухоли
и
характеризуются
развитием
морфологических и молекулярно-генетических
изменений как в паренхиматозных, так и
стромальных элементах.
Основными
морфологическими
критериями
диспластических процессов считают:
1. появление признаков клеточного атипизма в паренхиме
органа при сохранной структуре ткани;
2. Нарушение
стромально-паренхиматозных
взаимоотношений, что проявляется в изменении
состава экстрацеллюлярного матрикса, появлении
клеточного инфильтрата, фибробластическая реакция
и др.
62.
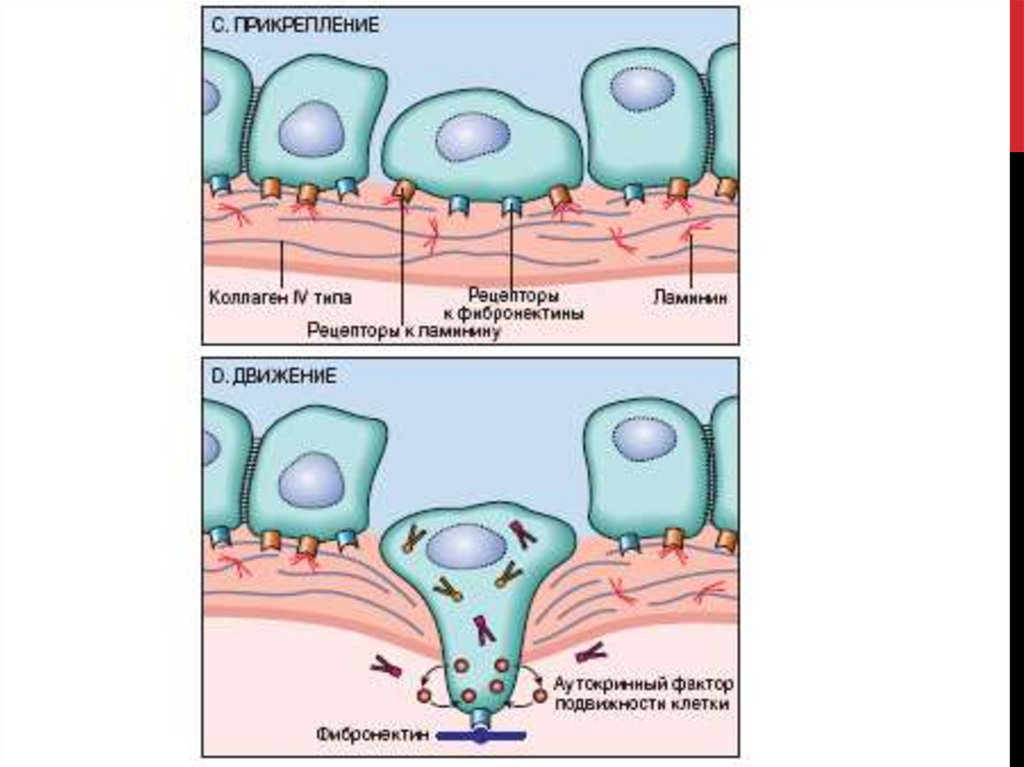
ФАЗЫ ИНВАЗИИОПУХОЛИ
1) потеря межклеточных контактов
2) прикрепление к компонентам
экстрацеллюлярного матрикса
3)деградация экстрацеллюлярного
матрикса
4) миграция опухолевой клетки.
63.
64.
ТИПЫ РОСТАЭндофитный
Экзофитный
65.
ИНФИЛЬТРАЦИЯ ИИНВАЗИЯ
66.
67.
68.
ОСНОВНЫЕ ПУТИМЕТАСТАЗИРОВАНИЯ
• гематогенный
• лимфогенный
• имплантационный
• периневральный
69.
70.
МЕТАСТАТИЧЕСКИЙКАСКАД
1)формирование метастатического опухолевого
субклона
2) инвазия в просвет сосуда
3) циркуляция опухолевого эмбола в
(лимфотоке)
кровотоке
4)оседание на новом месте с формированием
вторичной опухоли
71.
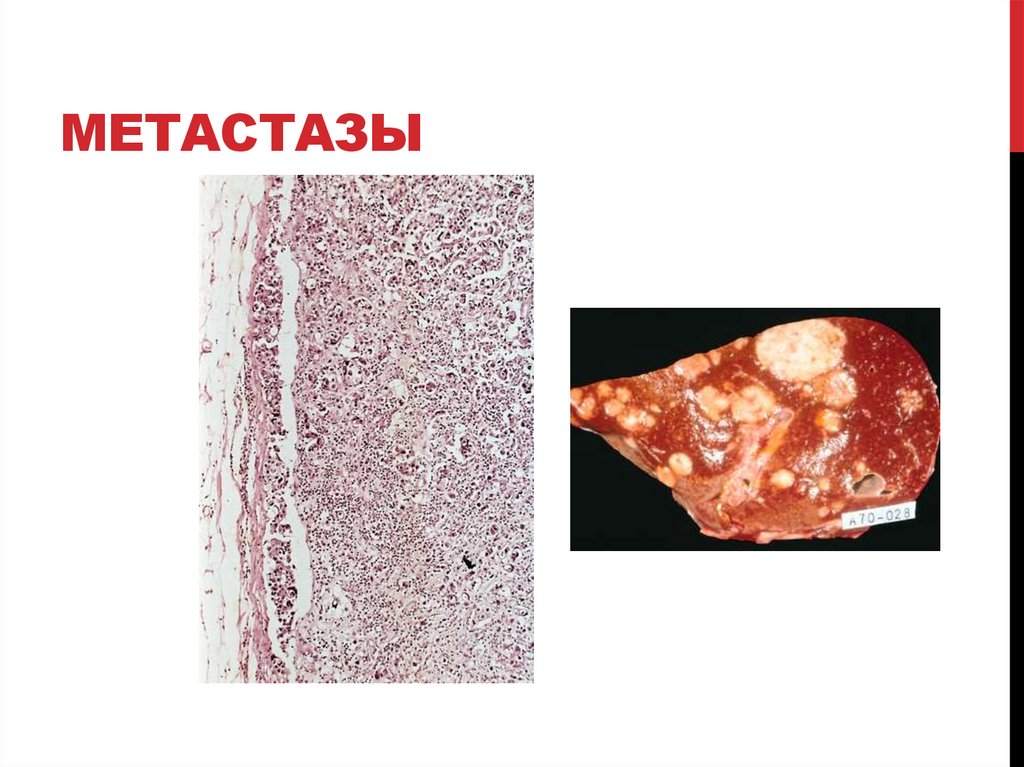
МЕТАСТАЗЫ72.
БИОМОЛЕКУЛЯРНЫЕМАРКЕРЫ
Биомолекулярные
маркеры
опухолей
хромосомные,
генные
и
эпигеномные
перестройки
в
опухолевых
клетках,
позволяющие
осуществлять
диагностику
опухолей, определять степень риска, а также
прогнозировать течение и исходы заболевания.
73.
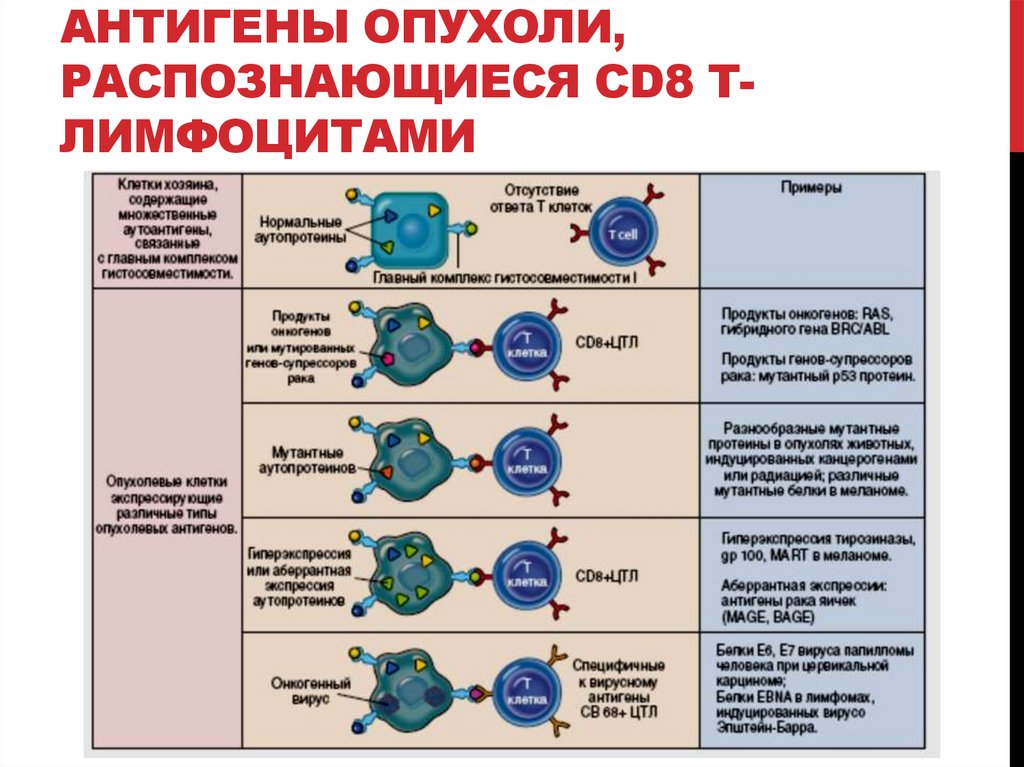
АНТИГЕНЫ ОПУХОЛИ,РАСПОЗНАЮЩИЕСЯ CD8 ТЛИМФОЦИТАМИ
74.
Slide 8.5475.
ПАРАНЕОПЛАСТИЧЕСКИЕСИНДРОМЫ
Паранеопластические синдромы - это
синдромы, связанные с наличием опухоли в
организме:
эндокринопатии
тромбопатии (мигрирующие тромбофлебиты,
небактериальный тромбэндокардит)
афибриногенемии
нейропатии
миопатии
дерматопатии
76.
ГИСТОЛОГИЧЕСКИЕ КРИТЕРИИКЛАССИФИКАЦИИ ОПУХОЛЕЙ
Степень зрелости опухолевых
клеток (доброкачественные,
пограничные, злокачественные)
Гисто-, цитогенез ( тип дифферона,
тип дифференцировки) – тканевое,
клеточное происхождение опухоли
Органоспецифичность
Уровень дифференцировки – как
правило, только для
злокачественных опухолей.
77.
78.
79.
ОСНОВНЫЕ ОТЛИЧИЯ ДОБРОКАЧЕСТВЕННЫХИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
ДОБРОКАЧЕСТВЕННЫЕ
ЗЛОКАЧЕСТВЕННЫЕ
построены из зрелых,
дифференцированных клеток
построены из частично или
недифференцированных клеток
обладают медленным ростом
растут быстро
не прорастают окружающие
ткани, растут экспансивно с
формированием капсулы
прорастают окружающие ткани
(инфильтрирующий рост) и
тканевые структуры
(инвазивный рост)
обладают тканевым атипизмом
не рецидивируют
не метастазируют
обладают тканевым и
клеточным атипизмом
могут рецидивировать
метастазируют
80.
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКАДОБРОКАЧЕСТВЕННЫХ И ЗЛОКАЧЕСТВЕННЫХ
ОПУХОЛЕЙ МИОМЕТРИЯ
81.
82.
ОСНОВНЫЕ ПРИНЦИПЫКЛАССИФИКАЦИИ
ОПУХОЛЕЙ
• ГИСТОГЕНЕЗ
• СТЕПЕНЬ ДИФФЕРЕНЦИРОВКИ
• ОРГАНОАСПЕЦИФИЧНОСТЬ
83.
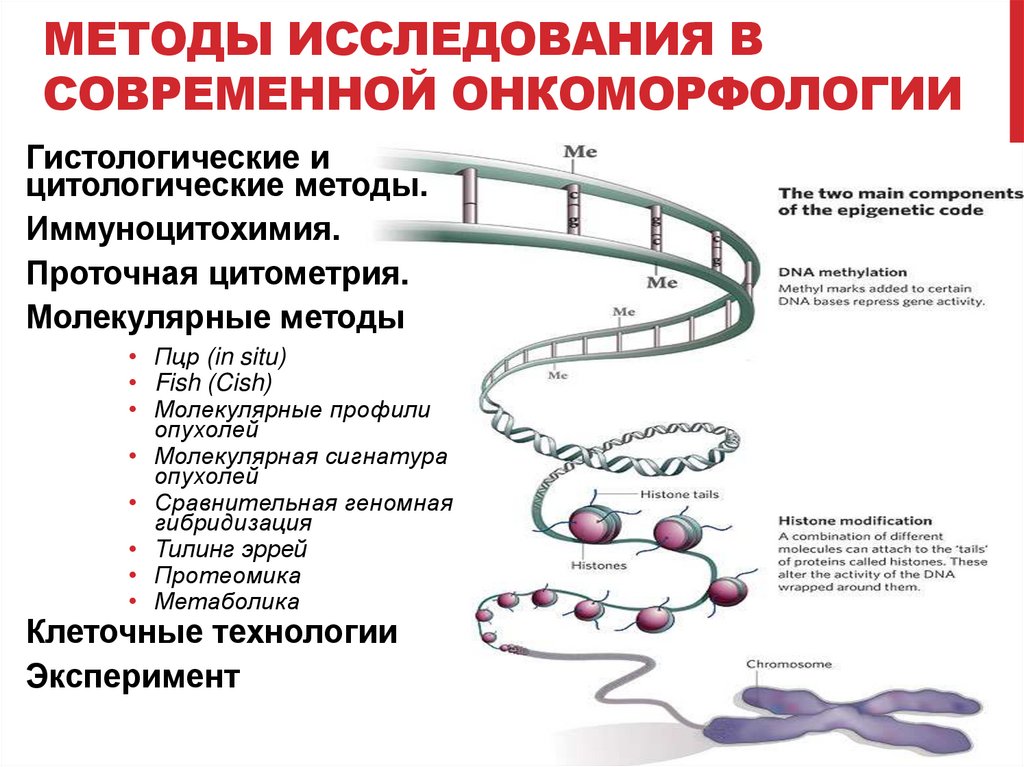
МЕТОДЫ ИССЛЕДОВАНИЯ ВСОВРЕМЕННОЙ ОНКОМОРФОЛОГИИ
Гистологические и
цитологические методы.
Иммуноцитохимия.
Проточная цитометрия.
Молекулярные методы
• Пцр (in situ)
• Fish (Cish)
• Молекулярные профили
опухолей
• Молекулярная сигнатура
опухолей
• Сравнительная геномная
гибридизация
• Тилинг эррей
• Протеомика
• Метаболика
Клеточные технологии
Эксперимент


































































 medicine
medicine








