Similar presentations:
Болезни челюстных костей. Одонтогенная инфекция. Сепсис
1.
Лекция 20Болезни челюстных костей.
Одонтогенная инфекция. Сепсис.
1
2.
• Воспалительные заболевания.• Остит – воспаление костной ткани челюсти
за пределами периодонта зуба. Как
самостоятельная форма остит существует
незначительное время, поскольку быстро
присоединяется периостит.
• Периостит – воспаление надкостницы. По
течению его делят на острый и
хронический, нередко с обострением.
3.
• Остеомиелит- воспаление костного мозга,обычно распространяющееся на губчатое и
компактное вещество кости, а также на
надкостницу.
• Остеомиелит челюстных костей
подразделяют на гнойный, негнойный
(хронический склерозирующий) и
специфический.
4.
• Гнойный остеомиелит. Редкое заболевание.Причиной гнойного остеомиелита в
половине случаев являются аэробные
бактерии (стафилоккоки и
грамотрицательные бактерии), в остальных
наблюдениях – анаэробы,
преимущественно вида Bacteroides,
фузобактерии и анаэробные кокки.
5.
• Острый гнойный остеомиелит –характеризуется развитием в костной ткани
острого гнойного воспаления, длительность
которого в типичных случаях не превышает
одного месяца. Следствием ишемии (за счет
повышения давления и тромбоза) является
развитие фрагментов некроза костной ткани,
которые в последующем отделяются от
жизнеспособных костных структур. Эти
нежизнеспособные фрагменты называют
секвестрами. Они обычно располагаются
среди гноя в секвестральной полости.
6.
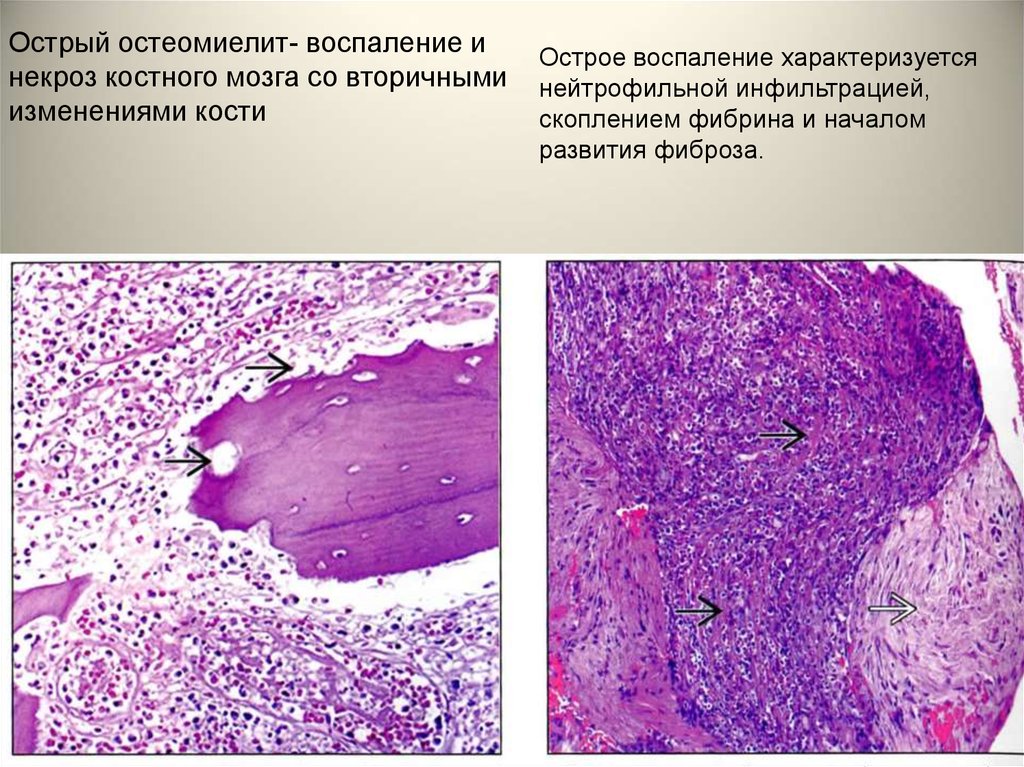
Острый остеомиелит- воспаление инекроз костного мозга со вторичными
изменениями кости
Острое воспаление характеризуется
нейтрофильной инфильтрацией,
скоплением фибрина и началом
развития фиброза.
7.
• Хронический гнойный остеомиелит можетвозникнуть после неправильного лечения острого
остеомиелита (вторичный остеомиелит) или может
развиться вне явной острой фазы (первичный
остеомиелит). Хронический гнойный остеомиелит, в
отличие от острого, развивается постепенно. Первым
его клиническим признаком является болезненность
челюстей и возникновение свищей. При
хроническом гнойном остеомиелите с внутренней
стороны секвестральной полости разрастается
грануляционная ткань, снаружи от которой – капсула,
которая отграничивает секвестральную полость от
жизнеспособной костной ткани.
8.
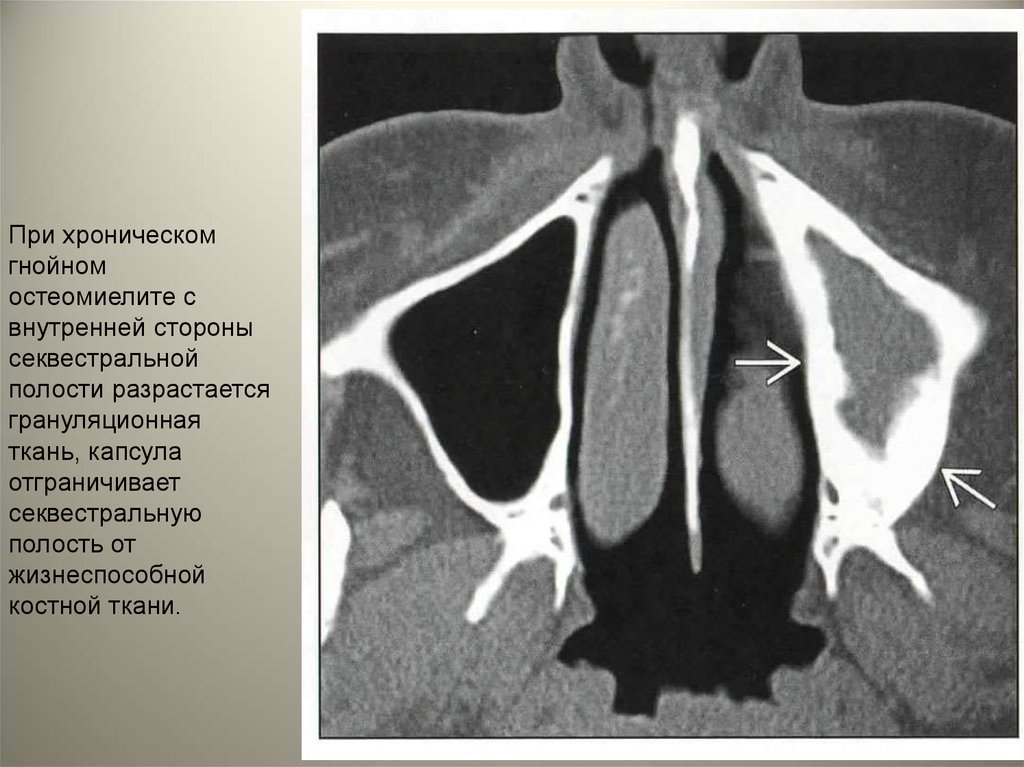
При хроническомгнойном
остеомиелите с
внутренней стороны
секвестральной
полости разрастается
грануляционная
ткань, капсула
отграничивает
секвестральную
полость от
жизнеспособной
костной ткани.
9.
• Негнойный остеомиелит. К негнойномуостеомиелиту, который протекает
хронически, относят диффузный
склерозирующий остеомиелит и очаговый
склерозирующий остеомиелит
(остеомиелит Гарре).
10.
• Диффузный склерозирующийостеомиелит представляет собой
заболевание, в основе которого лежит
хронический воспалительный процесс
околозубных тканей (пародонтит,
перикоронит, периапикальный
воспалительный процесс), приводящий к
остеосклерозу в предлежащей к зубным
альвеолам костной ткани.
• Микроскопически обнаруживается
остеосклероз в зонах, прилежащих к
воспаленным участкам.
11.
• Очаговый склерозирующий остеомиелит(остеомиелит Гарре), в отличие от
диффузного, характеризуется развитием
остеосклероза в челюстных костях
соответственно верхушкам корней зубов, в
области которых наблюдается
периапикальный воспалительный процесс.
Чаще всего поражаются премолярные и
молярные участки нижней челюсти.
Заболевание чаще всего наблюдается у
детей и раннем взрослом возрасте.
12.
• Специфический остеомиелит. Эту группуостеомиелита составляют актиномикозный,
туберкулезный и сифилитический
остеомиелит.
13.
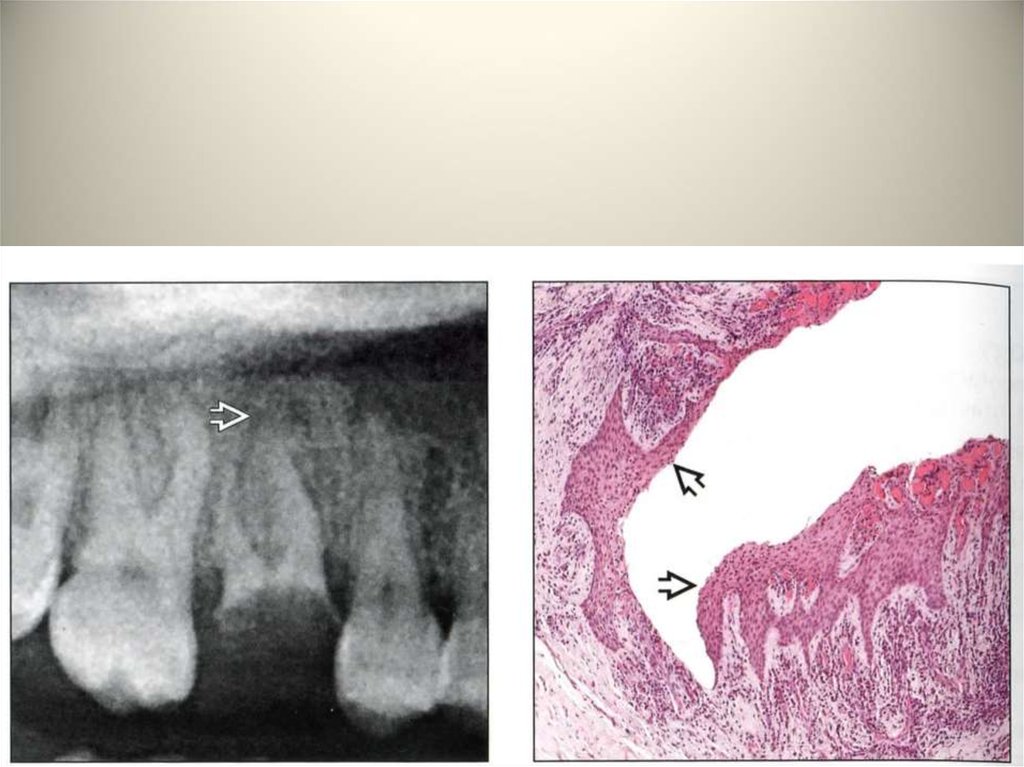
• Кисты челюстных костей.• Радикулярная киста. Самой частой одонтогенной
приобретенной кистой является радикулярная
(околокорневая) киста, имеющая воспалительный
генез и составляющая 86% всех одонтогенных
кист. Хронический воспалительный процесс,
обусловленный периапикальной гранулемой,
стимулирует пролиферацию одонтогенных
эпителиальных остатков в периодонте, так
формируется кистогранулема. Радикулярные
кисты в верхней челюсти встречаются в 2-3 раза
чаще, чем в нижней.
14.
• Увеличивается киста медленно (месяцы и годы) достигаяразмеров от 0,5 до 3 см в диаметре. Рентгенологическая
картина характеризуется разрежением костной ткани
округлой формы с четкими границами. В полость кисты
обращен корень пораженного зуба. Микроскопически
стенка кисты представлена фиброзной тканью, различной
толщины, внутренняя поверхность выстлана
многослойным плоским неороговевающим эпителием, в
результате воспаления он может отсутствовать и тогда
внутренняя поверхность представлена грануляционной
тканью. В период обострения воспаления эпителий,
пролиферируя, образует сетевые отростки в толщу стенки.
Кроме воспалительных инфильтратов могут наблюдаться
скопления кристаллов холестерина.
15.
16.
• Фолликулярная киста (кистанепрорезывания). Развивается из
эмалевого органа непрорезавшегося зуба
второго премоляра и третьего моляра
нижней челюсти, а также клыка и третьего
моляра верхней челюсти. Нередко в
полость кисты включена коронка
непрорезавшегося зуба. Киста как бы
прикрепляется к нему в месте соединения
коронки и корня. Фолликулярная киста
чаще возникает у детей и мужчин до 30 лет.
17.
• Рентгенологически определяется очагпросветвления костной ткани с четкими
границами по типу монокистозного очага и,
может быть наличие непрорезавшегося
зуба, коронка которого обращена в полость
кисты.
18.
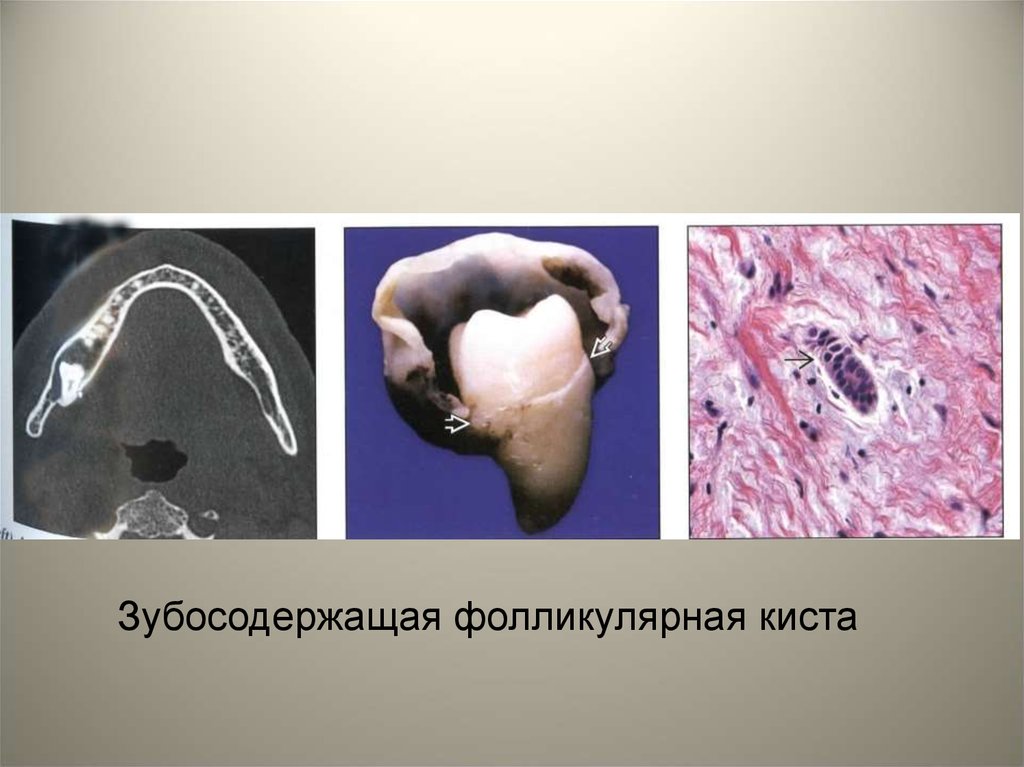
Зубосодержащая фолликулярная киста19.
• Различают: первичную фолликулярнуюкисту (образуется на ранней стадии
развития эмалевого органа и поэтому зуб
не развивается);
• зубосодержащию фолликулярную кисту
(образуется на поздней стадии и
располагается вокруг коронки развитого
зуба).
20.
• Первичная фолликулярная киста. Полостькисты заполнена светлой желтоватой
жидкостью, в которой обнаруживаются
кристаллы холестерина, клетки слущенного
эпителия и не всегда зубы.
21.
• Стенка кисты состоит из трех слоев:• Наружного слоя грубоволокнистой
соединительной ткани, бедной клетками и
сосудами, местами гиалинизированной;
• Среднего слоя рыхлой волокнистой
соединительной ткани, богатой сосудами,
лимфоидными и плазматическими клетками с
вкраплениями одонтогенного эпителия;
• Внутреннего эпителиального слоя неравномерной
толщины, базальные ряды которого состоят из
цилиндрических клеток. В ближайших к полости
кисты рядах клетки расположены рыхло, с
выраженными межклеточными вакуолями.
22.
• Зубосодержащая (фолликулярная) киста – одна израспространенных дизонтогенетических
одонтогенных кист.
• Микроскопически киста выстлана многослойным
плоским эпителием толщиною в 2-3 слоя клеток без
ороговения. Иногда в стенке кисты обнаруживаются
клетки, секретирующие слизь, или реснитчатые
клетки, а также островки неактивного одонтогенного
эпителия, в полости кисты содержится
сформированный, реже рудиментарный зуб.
• Если фолликулярную кисту не удалить, то она в
процессе роста может достигнуть больших размеров
и вызвать разрушение костной ткани челюсти и
патологические переломы.
23.
Фолликулярная киста окраска гематоксилинэозином23
24.
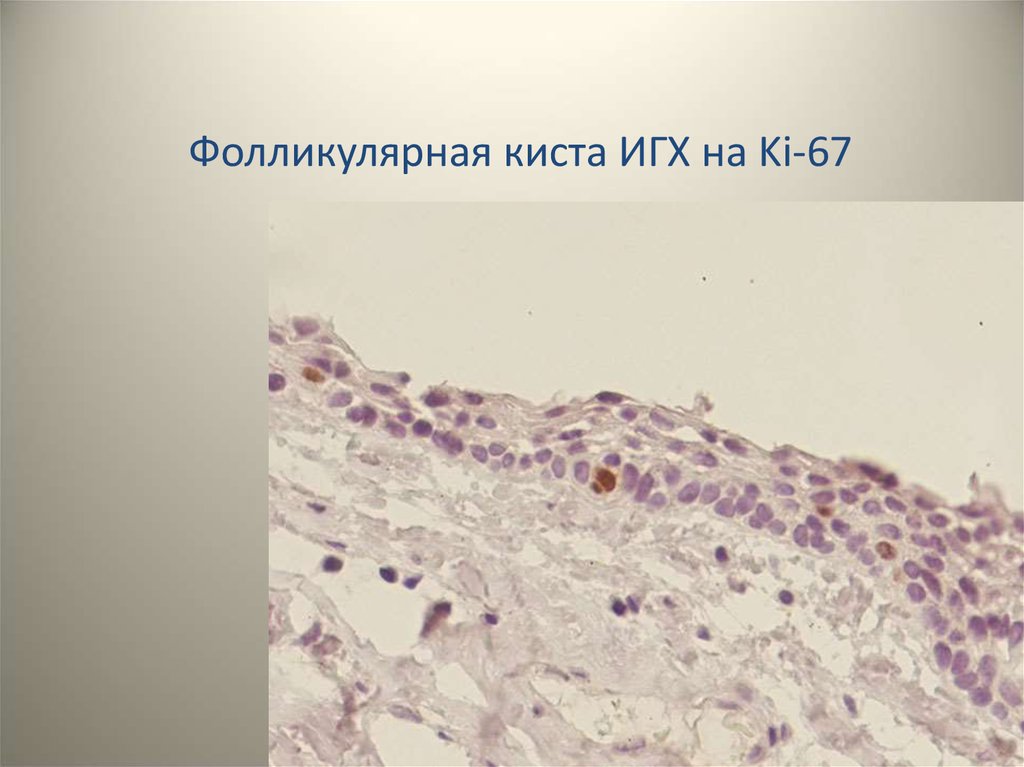
Фолликулярная киста ИГХ на Ki-6724
25.
В настоящее время ортокератозную и паракератозную кератокистырекомендовано расценивать как варианты кератокистозной одонтогенной
опухоли, соответственно, с преобладанием гиперкератоза или паракератоза,
что нашло свое отражение в классификации ВОЗ 2005.
25
26.
• Кератокистозная одонтогенная опухоль(одонтогенная кератокиста, примордиальная
(первичная) киста) составляет 5-10% всех
челюстных кист и в 80% случаев локализуется в
нижней челюсти в области третьего большого
коренного зуба. Заболевание выявляется при
случайном рентгенологическом исследовании.
• Микроскопически киста имеет тонкую фиброзную
стенку и выстилку внутренней её поверхности
многослойным плоским ороговевающим
эпителием.
27.
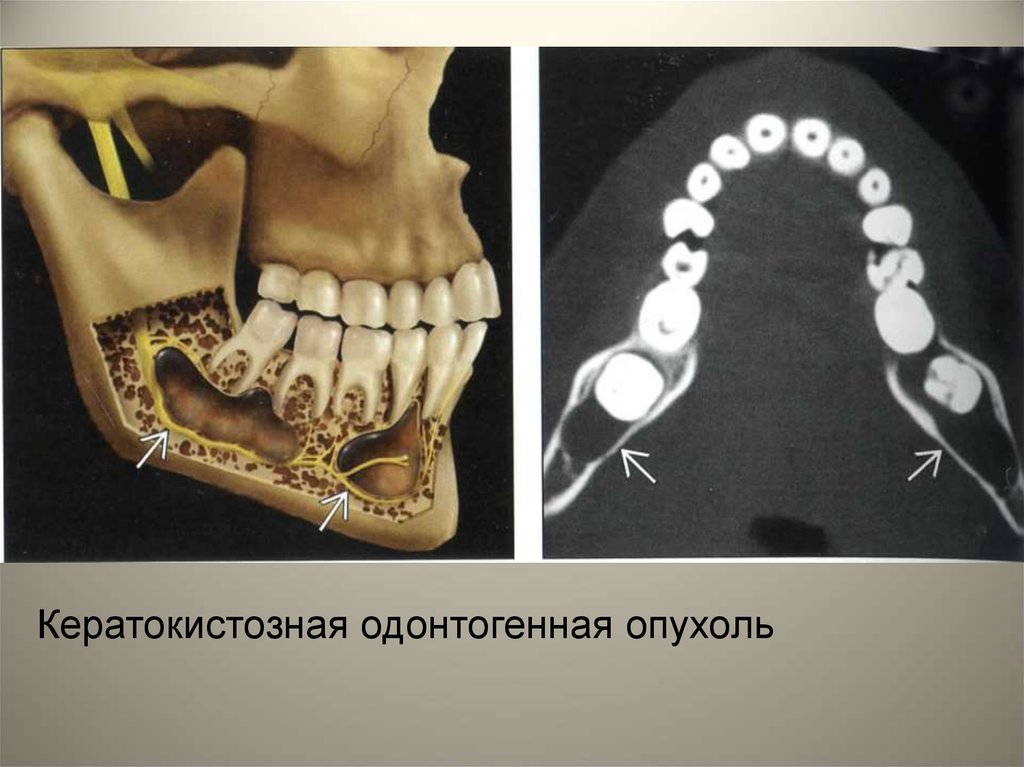
Кератокистозная одонтогенная опухоль28.
• Выделяют два типа кератокестозныходонтогенных опухолей: более
распространенная паракератозная
одонтогенная коратокиста и менее
распространенная одонтогенная
кератокиста с преобладанием процесса
гиперкератоза (ортокератозный тип).
29.
• Паракератозная кератокиста выстланамногослойным плоским эпителием толщиной 5-8
клеток с хорошо выраженным базальным слоем
из палисадообразно расположенных кубовидной
или цилиндрической формы клеток с
гиперхромными ядрами. Внутренняя поверхность
кисты выстлана горизонтальным слоем
эпителиальных клеток с палочеовидными ядрами
(паракератоз). Паракератозная кератокиста
обладает потенциалом более агрессивного роста
и отличается более высокой частотой рецидивов.
30.
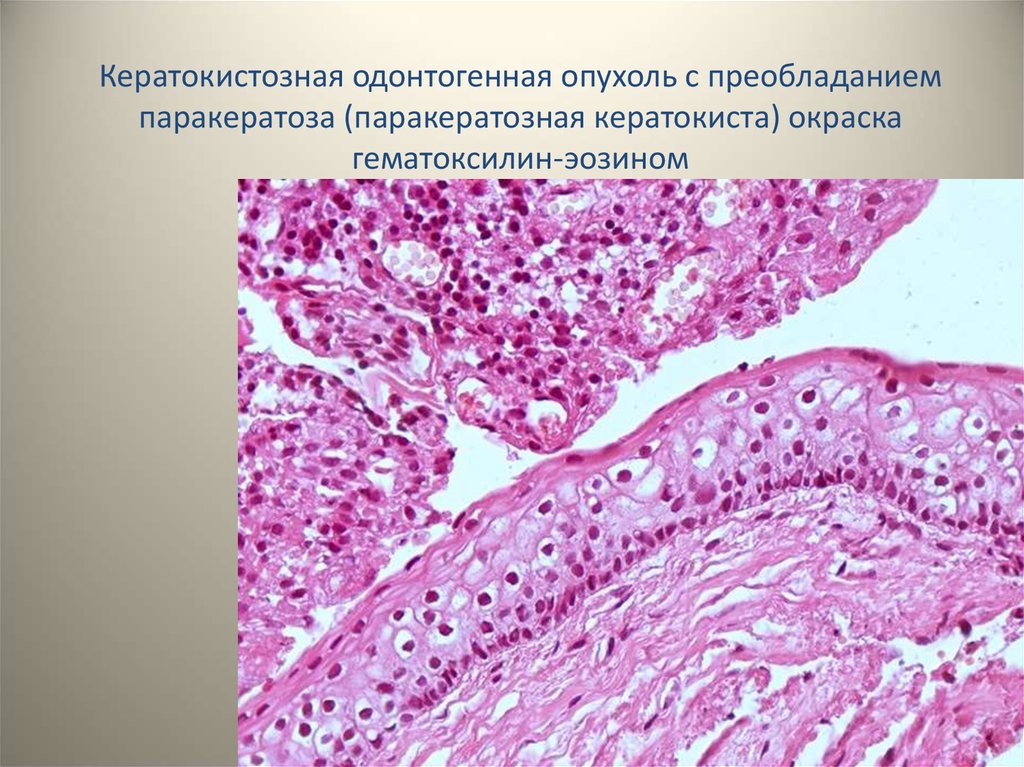
Кератокистозная одонтогенная опухоль с преобладаниемпаракератоза (паракератозная кератокиста) окраска
гематоксилин-эозином
30
31.
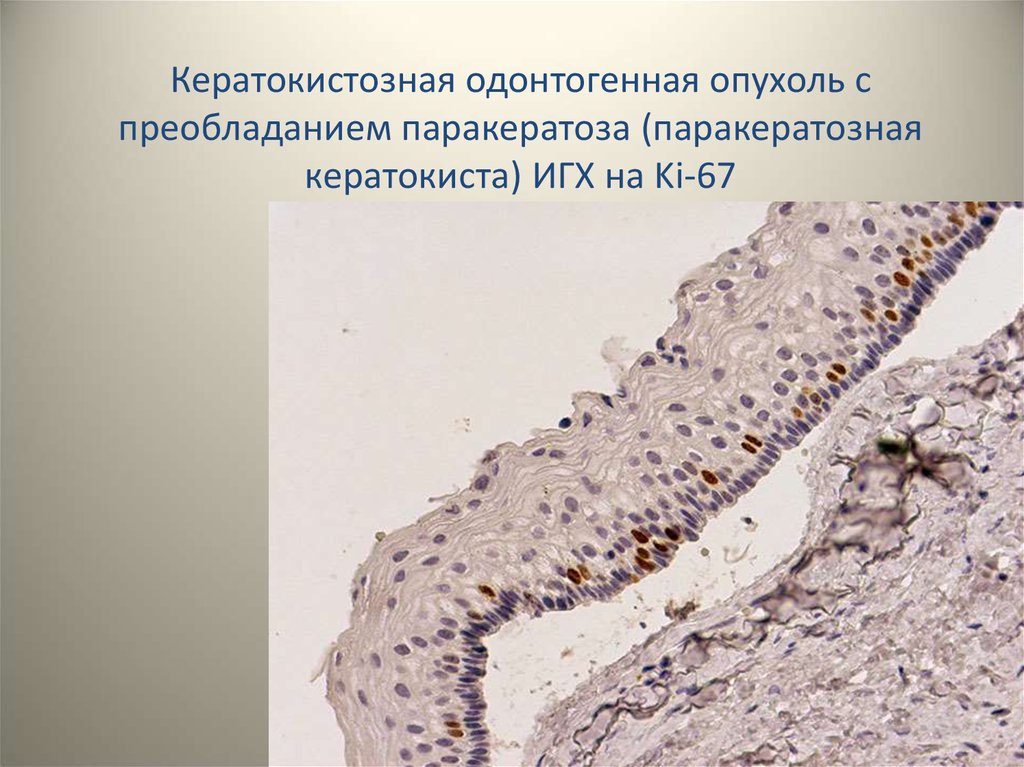
Кератокистозная одонтогенная опухоль спреобладанием паракератоза (паракератозная
кератокиста) ИГХ на Ki-67
31
32.
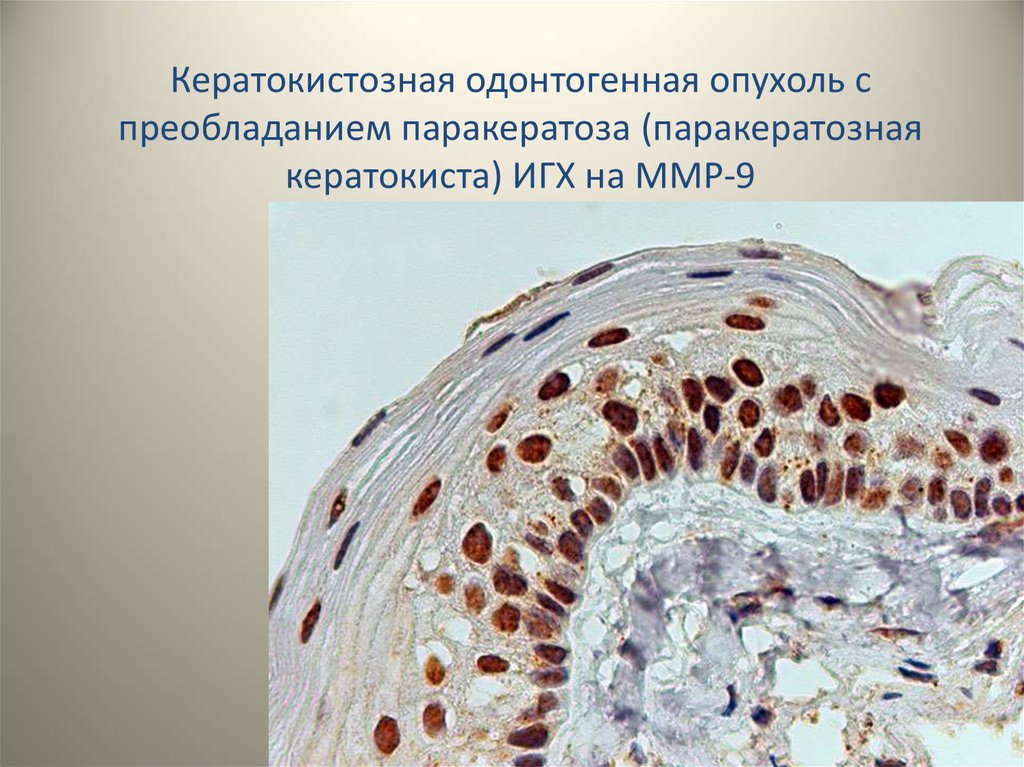
Кератокистозная одонтогенная опухоль спреобладанием паракератоза (паракератозная
кератокиста) ИГХ на MMP-9
32
33.
• Одонтогенная кератокиста спреобладанием гиперкератоза
(ортокератозный тип) характеризуется тем,
что базальный слой эпителия в кисте имеет
уплощенную форму. Поверхностный
эпителиальный слой кератинизирован, с
выраженным нижележащим слоем
зернистых клеток. В полости кисты
значительное количество фибриллярного
кератина. Стенка кисты построена из
бедной клетками грубоволокнистой
соединительной ткани.
34.
Кератокистозная одонтогенная опухоль с преобладаниемгиперкератоза (ортокератозная кератокиста) окраска
гематоксилин-эозином
34
35.
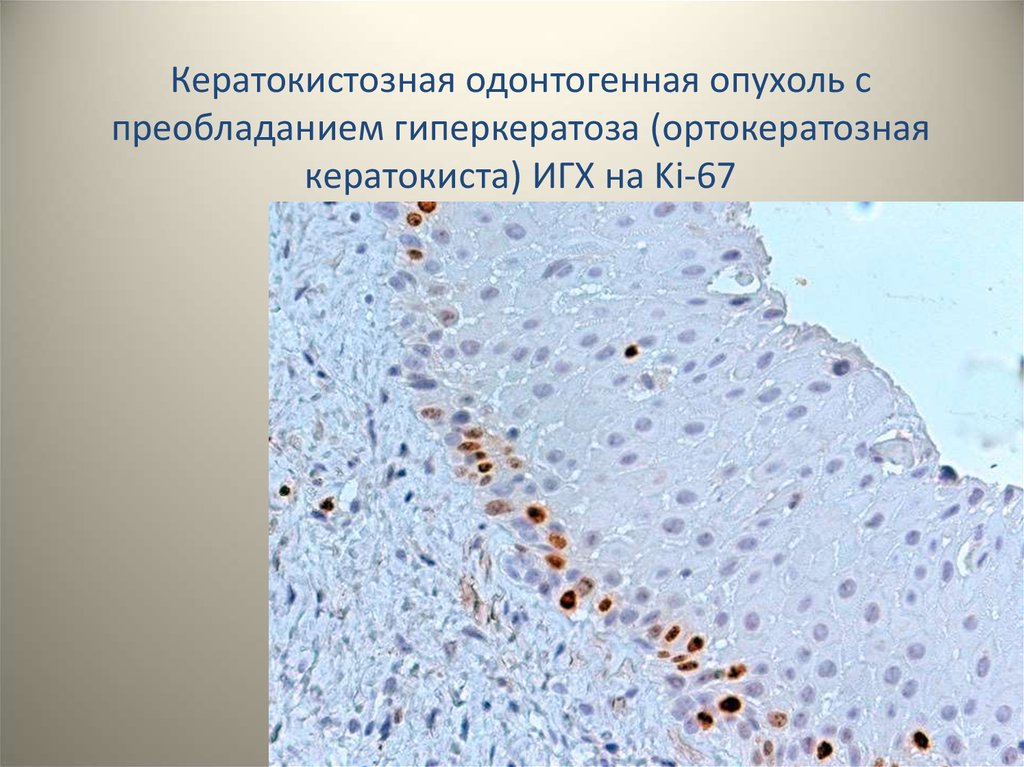
Кератокистозная одонтогенная опухоль спреобладанием гиперкератоза (ортокератозная
кератокиста) ИГХ на Ki-67
35
36.
• Опухоли челюстных костей.• Опухоли челюстных костей, также как и
кисты, делят на две основные группы:
одонтогенные и неодонтогенные. Они
могут быть доброкачественными и
злокачественными. Кроме того, в челюстях
(обычно в теле и углах нижней челюсти)
наблюдаются метастатические опухоли
(чаще метастазы рака молочной железы,
почек, легких, толстого кишечника,
предстательной и щитовидной желез).
37.
• Одонтогенные опухоли.• Доброкачественные одонтогенные опухоли
эпителиального происхождения.
• Амелобластома – формируется из одонтогенного
эпителия остатков эмалевого органа, из
эпителиальной выстилки одонтогенных кист
(главным образом зубных). Представляет
наиболее распространенную опухоль, появляется
в возрасте 20-50 лет с одинаковой частотой у лиц
обоего пола. Более 80% амелобластом возникает
в теле нижней челюсти в области моляров,
премоляров, угла и ветви.
38.
• Опухоль характеризуется признакамиместнодеструирующего роста. Она растет
медленно и длительное время бывает
бессимптомной.
• На рентгенограммах амелобластома
выглядит в виде многокамерных или менее
характерных однокамерных зон деструкции
в кости. Многокамерные зоны, разделены
тонкими костными перегородками, имеют
сходство с «мыльными пузырями».
39.
И.С.Карапетян, Е.Я.Губайдулина, Л.Н.Цегельник, 200440.
• Различают три формы амелобластомы –солидную, поликистозную и монокистозную.
• При значительных размерах опухоли кость
челюсти над ней сильно истончается. Характерен
симптом «мячика для пингпонга»:
принадавливании опухолевый узел легко
проминается.
• Микроскопически выделяют фолликулярный,
плексиформный тип роста и акантоматозный,
десмопластический, зернистоклеточный,
базальноклеточный варианты.
41.
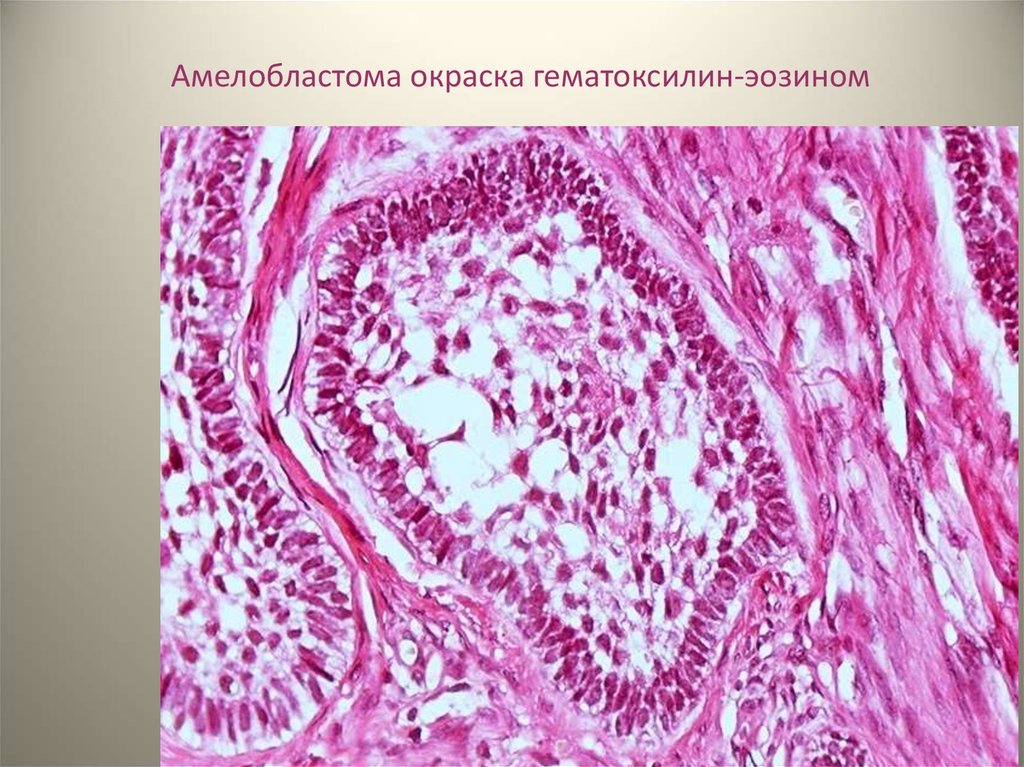
Амелобластома окраска гематоксилин-эозином41
42.
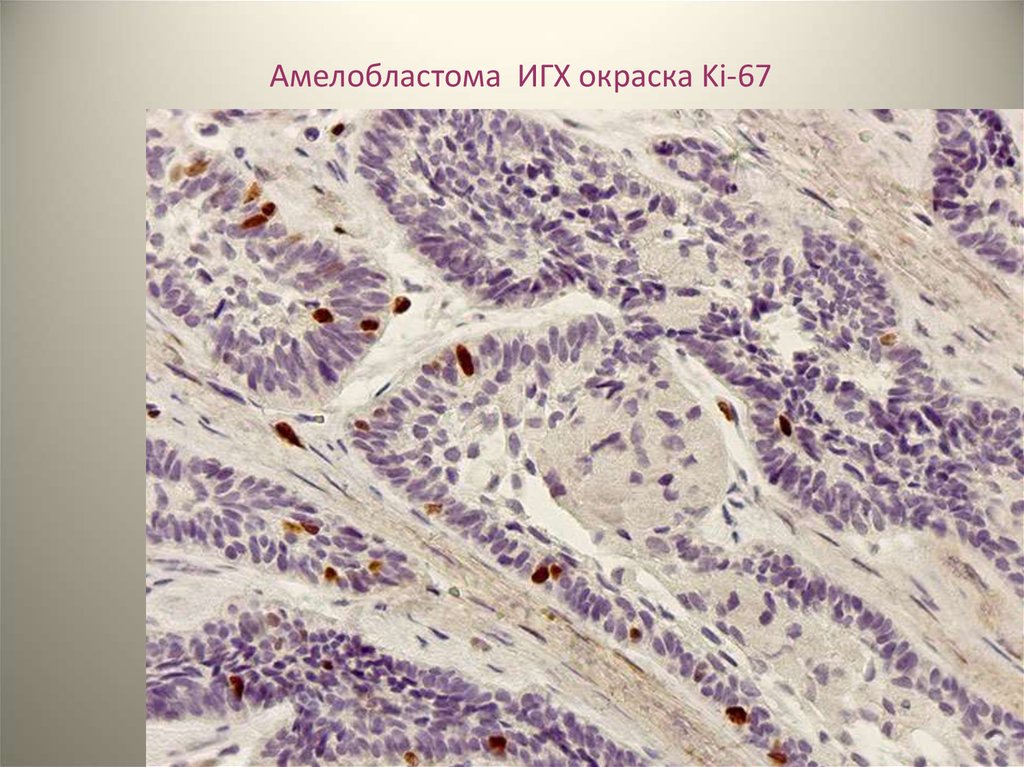
Амелобластома ИГХ окраска Ki-6742
43.
Амелобластома ИГХ окраска на MMP-943
44.
• Доброкачественные одонтогенныеопухоли мезенхимального
происхождения.
45.
• Оссифицирующаяся фиброма – доброкачественнаяопухоль челюстей и других костей лицевого черепа.
Данная опухоль чаще обнаруживается у молодых
женщин. Преимущественно она локализуется в
молярной зоне нижней челюсти и в ряде случаев
достигает больших размеров. Новообразование
может вызывать боль и парастезию. На
рентгенограммах опухоль имеет вид хорошо
отграниченного поражения. Макроскопически она
имеет четкие границы и может быть
инкапсулированной. Микроскопически опухоль
состоит из фиброзной ткани, в которой располагаются
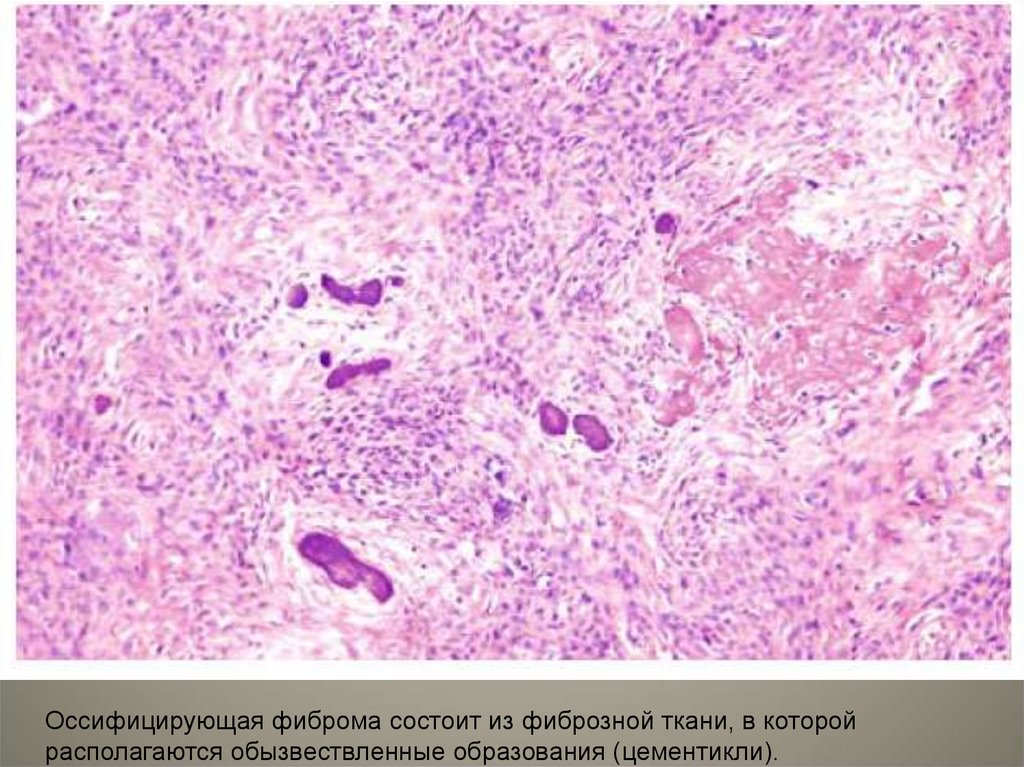
обызвествленные образования (цементикли).
46.
Оссифицирующая фиброма состоит из фиброзной ткани, в которойрасполагаются обызвествленные образования (цементикли).
47.
• Одонтогенные опухоли смешанногоэпителиально-мезенхимального
происхождения.
48.
• Одонтома – распространеннаяодонтогенная опухоль. Возникает как
результат нарушения развития зуба, т.е.
представляет собой гамартому. Достигнув
полного развития, одонтома включает
эмаль, дентин и цемент. В верхней челюсти
одонтомы обнаруживаются чаще, чем в
нижней. Возраст большинства пациентов
моложе 15 лет. Большинство одонтом
представляют мелкие поражения, не
превышающие размеров зуба.
49.
• В большинстве случаев одонтомыбессимптомны и обнаруживаются в
процессе обычного рентгенологического
обследования зубов. Рентгенологическое
изображение одонтомы характерно –
видны многочисленные мелкие
зубоподобные структуры.
50.
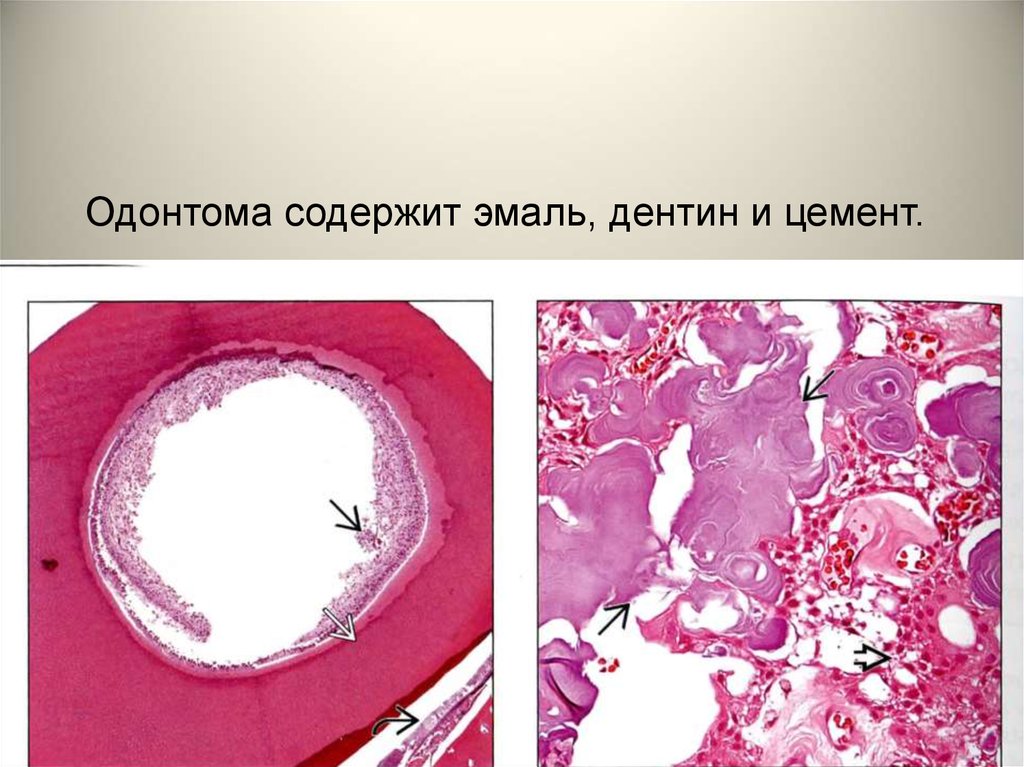
Одонтома содержит эмаль, дентин и цемент.51.
• Неодонтогенные опухоли.• Остеома – доброкачественная медленно
растущая опухоль, которая состоит из зрелой,
хорошо дифференцированной костной ткани.
Остеомы обычно бывают единичными,
обнаруживаются у лиц в возрасте от 20 до 60 лет.
Как, правило небольших размеров и обычно
протекают бессимптомно. На рентгенограммах
остеома представлена четко очерченной
интенсивной бесструктурной тканью округлой или
овальной формы. Микроскопически различают
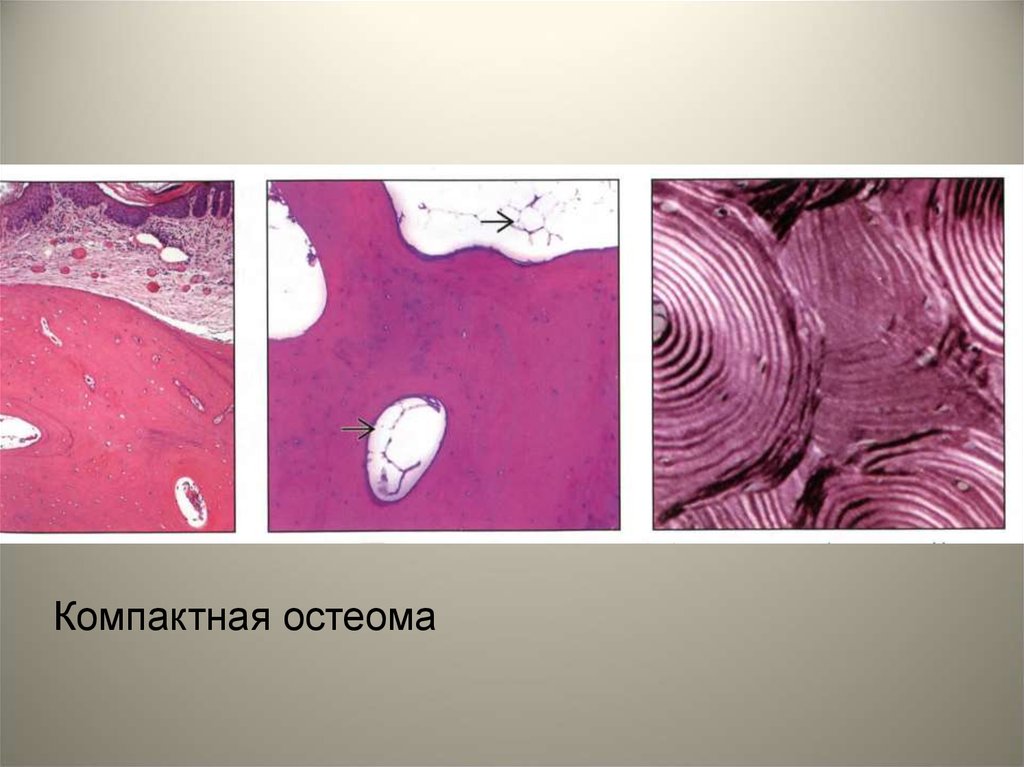
компактную и губчатую остеому.
52.
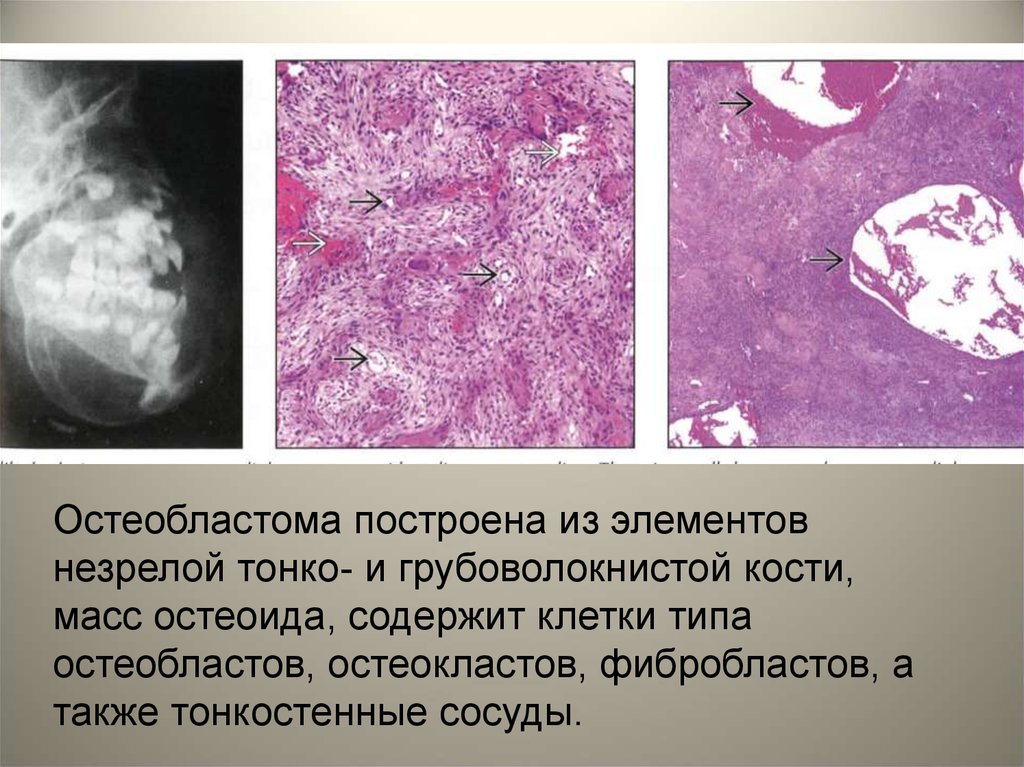
Компактная остеома53.
• Остеобластома – редкаядоброкачественная опухоль, чаще
поражает нижнюю челюсть.
Микроскопически остеобластома
построена из элементов незрелой тонко- и
грубоволокнистой кости, масс остеоида,
содержит клетки типа остеобластов,
остеокластов, фибробластов, а также
тонкостенные сосуды.
54.
Остеобластома построена из элементовнезрелой тонко- и грубоволокнистой кости,
масс остеоида, содержит клетки типа
остеобластов, остеокластов, фибробластов, а
также тонкостенные сосуды.
55.
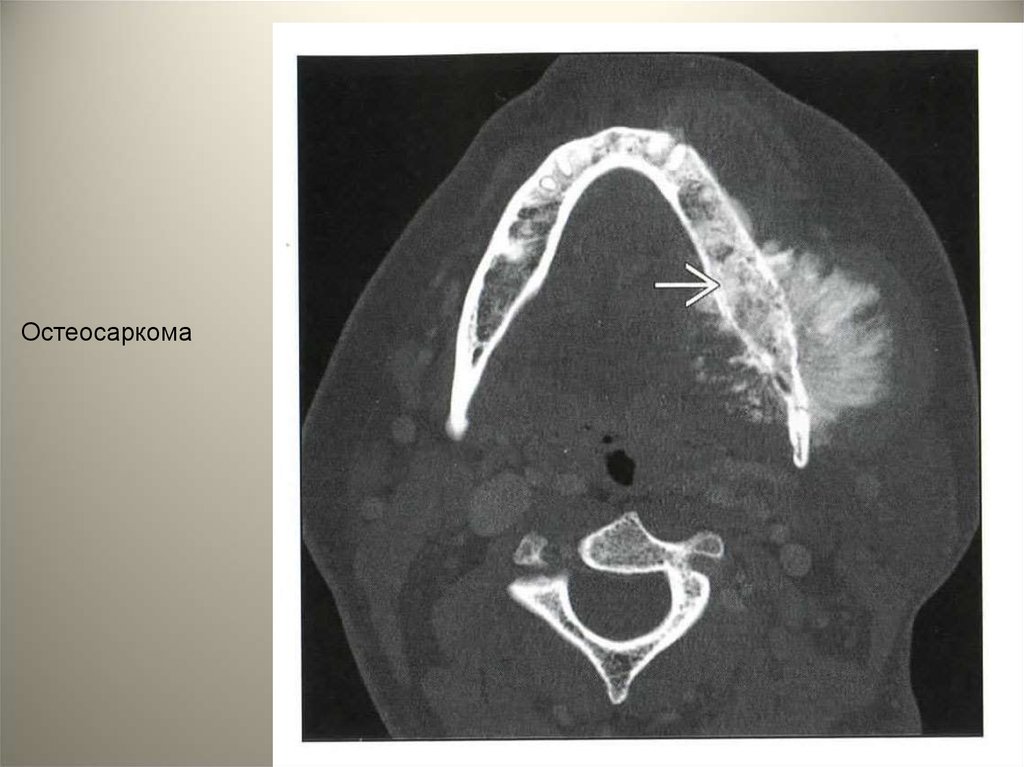
• Остеосаркома – злокачественная опухоль,которая характеризуется
непосредственным образованием кости
или остеодида опухолевыми клетками.
Около 5% всех остеосарком обнаруживают
в челюстях. Средний возраст больных при
обнаружении остеосаркомы челюсти
составляет 35 лет. Клинически
остеосаркома челюсти проявляется болью,
локальной припухлостью, парастезией и
выпадением зубов.
56.
• На рентгенограммах остеосаркомахарактеризуется различной степенью
плотности. Края опухоли очерчены нечетко,
а корни пораженных зубов могут
подвергаться резорбции. Микроскопически
остеосаркома полиморфна. Клетки
характеризуются атипизмом. Пятилетняя
выживаемость после радикального лечения
составряет 40%.
57.
Остеосаркома58.
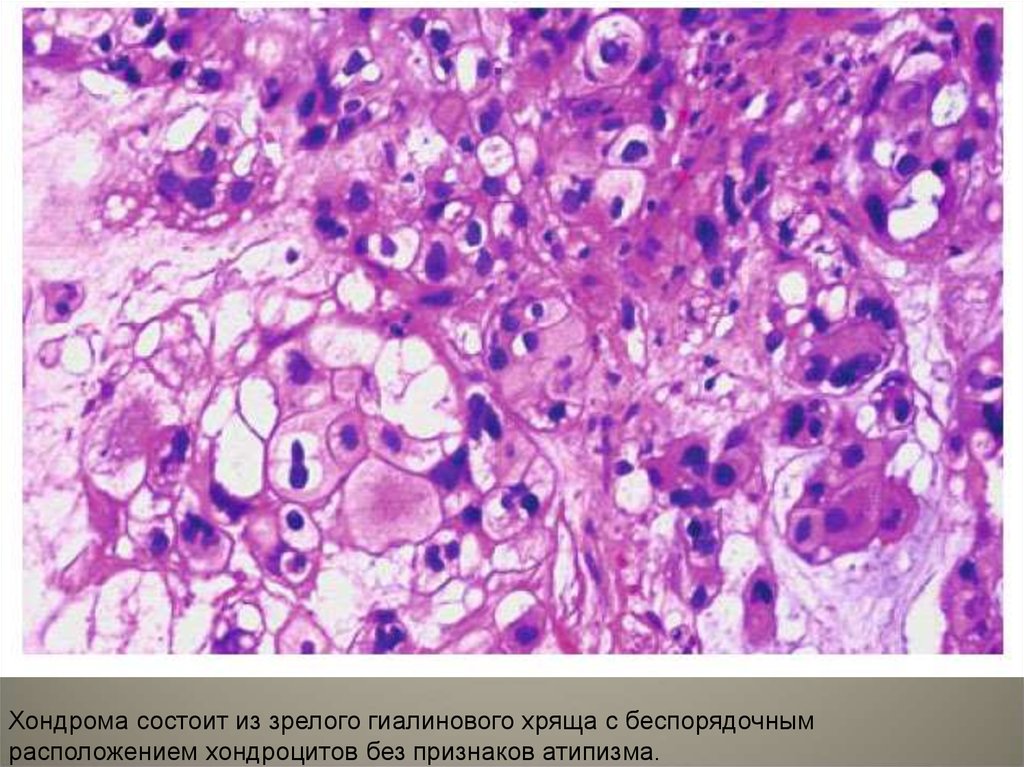
• Хондрома – доброкачественная опухоль,характеризующаяся образованием зрелого
хряща. Редко встречается у взрослых в
переднем отделе верхней челюсти. Растет
медленно, имеет вид дольчатого хрящевого
узла, микроскопически – строение зрелого
гиалинового хряща с беспорядочным
расположением хондроцитов без
признаков атипизма.
59.
Хондрома состоит из зрелого гиалинового хряща с беспорядочнымрасположением хондроцитов без признаков атипизма.
60.
• Хондросаркома – злокачественная опухоль,опухолевые клетки которой образуют хрящ.
Хондросаркомы челюстей встречаются крайне
редко. Чаще всего данная опухоль возникает в
переднем отделе верхней челюсти. Растет
медленно и долгое время не дает метастазов.
Микроскопически – опухолевая ткань в отличие от
хондромы, с более выраженной клеточной и
полиморфной структурой присутствием в ней
большого количества пухлых клеток с крупными
или двойными ядрами.
61.
• Саркома Юинга – злокачественнаякостномозговая опухоль неясного
гистогенеза, чаще развивается в длинных
костях у лиц в возрасте от 5 до 15 лет.
Особенность этой опухоли состоит в том,
что она метастазирует в другие кости.
Саркома Юинга редко поражает челюстные
кости.
62.
Саркома Юинга – примитивные клетки со светлой цитоплазмой образуютдольчатые структуры.
63.
• Гигантоклеточная опухоль –(остеокластома,остеобластокластома, бурая опухоль) в челюстных
костях встречается часто (в 30% случаев). Может
сочетаться с поражением длинных трубчатых
костей. Возраст молодой и даже детский,
превалирует женский пол, локализуется чаще
всего в области премоляров нижней челюсти,
внутрикостно, растет медленно, со временем
вызывает деформацию челюсти в виде выбухания
с подвижностью, а затем смещением зубов с
рассасыванием их корней.
64.
• Кортикальный слой челюсти истончается,возможен периостальный остеогенез, а
также патологический перелом.
Макроскопически представляет собой узел
2-3 см в диаметре, без четких границ,
мягкой консистенции, пестрого вида на
разрезе за счет чередования участков
белесовато-серого цвета с темно-красными,
желтоватыми, бурыми, с кистами разной
величины с прозрачным или кровянистым
содержимым.
65.
• Микроскопически данная опухоль представленабогато васкуляризированной тканью, состоящей
из веретенообразных или овоидных клеток и
большого числа многоядерных гигантских клеток
типа остеокластов, которые равномерно
распределены в опухолевой ткани. В одной
многоядерной гигантской клетке может
содержаться до 300 ядер. Отмечается небольшое
количество стромы, встречаются кровоизлияния и
участки гемосидероза. Возможно образование
остеоида. Отличается высокой склонностью к
рецидивированию после кюретажа, в ряде
случаев метастазирует в легкие.
66.
Гигантоклеточная опухоль. Гигантские клетки более крупные и содержат большеядер по сравнению с гигантоклеточной гранулемой.
67.
• Гистиоцитоз из клеток Лангерганса –группа опухолей из клеток Лангерганса,
особых клеток системы мононуклеарных
фагоцитов, локализованных в норме в
эпидермисе, слизистых оболочках,
лимфатических узлах, тимусе и костном
мозге. Иммуноморфологическими
маркерами клеток являются S-100 и CD1a –
антиген.
68.
• В настоящее время выделяют следующиеклинико-морфологические формы гистиоцитоза
из клеток Лангерганса: солитарную или
моноочаговую эозинофильную гранулему (часто
встречается в костях, особенно в челюстных),
хроническую мультифокальную форму с
преимущественным поражением костей –
болезнь Хенда-Шюллера-Крисчена (хронический
диссеминированный гистиоцитоз), остро
протекающую мультисистемную форму с
поражением костей, кожи, печени, селезенки и
лимфатических узлов (болезнь Леттерера-Сиве).
69.
• Солитарные формы преобладают увзрослых в молодом возрасте (в 3 раза
чаще у мужчин), а мультифокальные и
системные – у детей.
70.
• Эозинофильная гранулема характеризуетсясолитарным или, реже, многоочаговым
опухолеподобным поражением костей без
поражения внутренних органов. Возникает у
детей старшего возраста и молодых взрослых
(редко у пациентов старше 30 лет).
Эозинофильная гранулема обычно поражает
череп и нижнюю челюсть, а также длинные кости.
Свое название данная форма гистиоцитоза из
клеток Лангерганса получила в связи с наличием в
очагах поражения больших скоплений
эозинофильных лейкоцитов.
71.
ФГБУ Центральный научноисследовательский институтстоматологии и челюстно-лицевой
хирургии
ПАТОМОРФОЛОГИЧЕСКАЯ
ЛАБОРАТОРИЯ
Пациент Т., 1,7 лет , пол-М
Дата: направление от 18.02.2013
Клинический диагноз:
остеомиелит нижней челюсти,
биопсия – 2/13, история болезни
0125525/13
72.
73.
• При гистологическом исследованиивыявлена опухоль, которая состоит из
полиморфного клеточного инфильтрата с
одноядерными и многоядерными
(атипичными) гистиоцитами (клетками
Лангерганса), эозинофилов, гранулоцитов и
лимфоцитов.
74.
Окраска гематоксилин-эозином75.
• Смешанный инфильтрат гистиоцитов,эозинофилов и наличие фагоцитов может
напоминать – реактивный гистиоцитоз,
лимфому Ходжкина и синусный гистиоцитоз
с выраженной лимфаденопатией (болезнь
Росаи -Дофмана).
• При ГКЛ – клетки позитивны на S100 и CD1a.
• При узловатой форме ГКЛ- необходима
диагностика с фолликулярной саркомой из
дендритных клеток.
76.
• Для уточнения диагноза проведеноиммуногистохимическое исследование с
маркерами пролиферативной
активности- Ki 67, маркером гистиоцитов
CD 68, маркерами клеток Лангерганса
CD1a и S-100.
77.
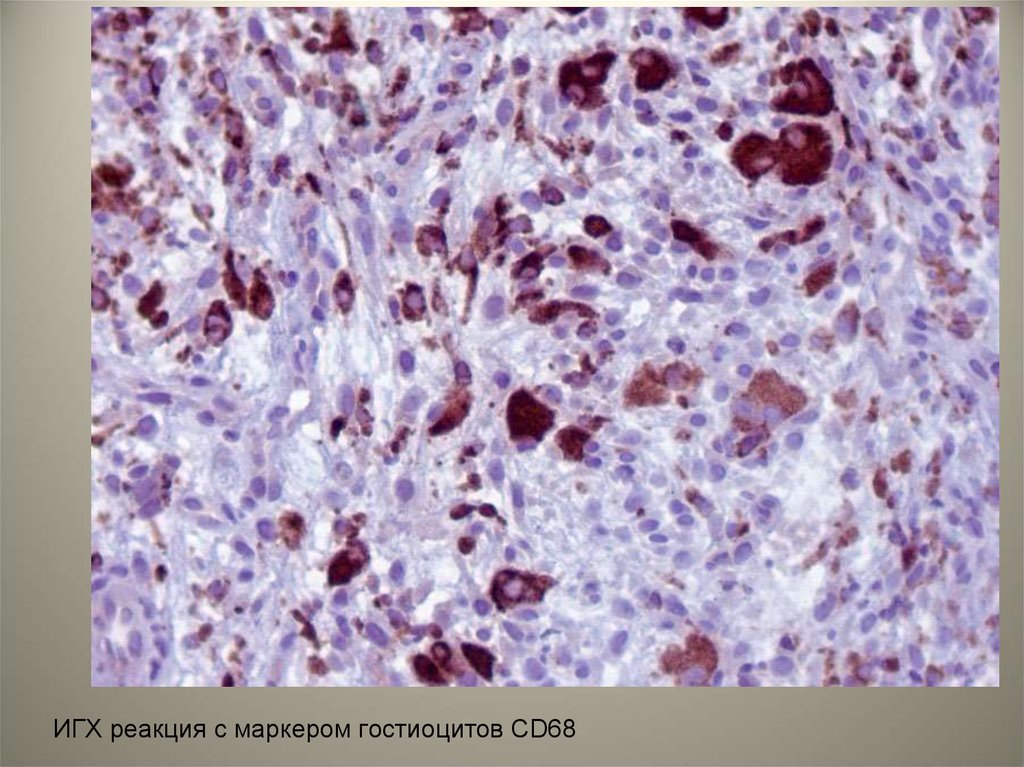
ИГХ реакция с маркером гостиоцитов CD6878.
ИГХ – реакция с маркером клеток Лангерганса CD1a79.
ИГХ – реакция с маркером клеток Лангерганса –S10080.
ИГХ – реакция с маркером пролиферации Ki-6781.
• Результаты иммуногистохимическихисследований свидетельствуют о наличии
гранулемы из клеток Лангерганса.
• Для уточнение диагноза эозинофильной
гранулемы, необходимы клинические
исследования на вероятность болезни
Хенда-Шюллера-Крисчена либо ЛеттерераСиве.
82.
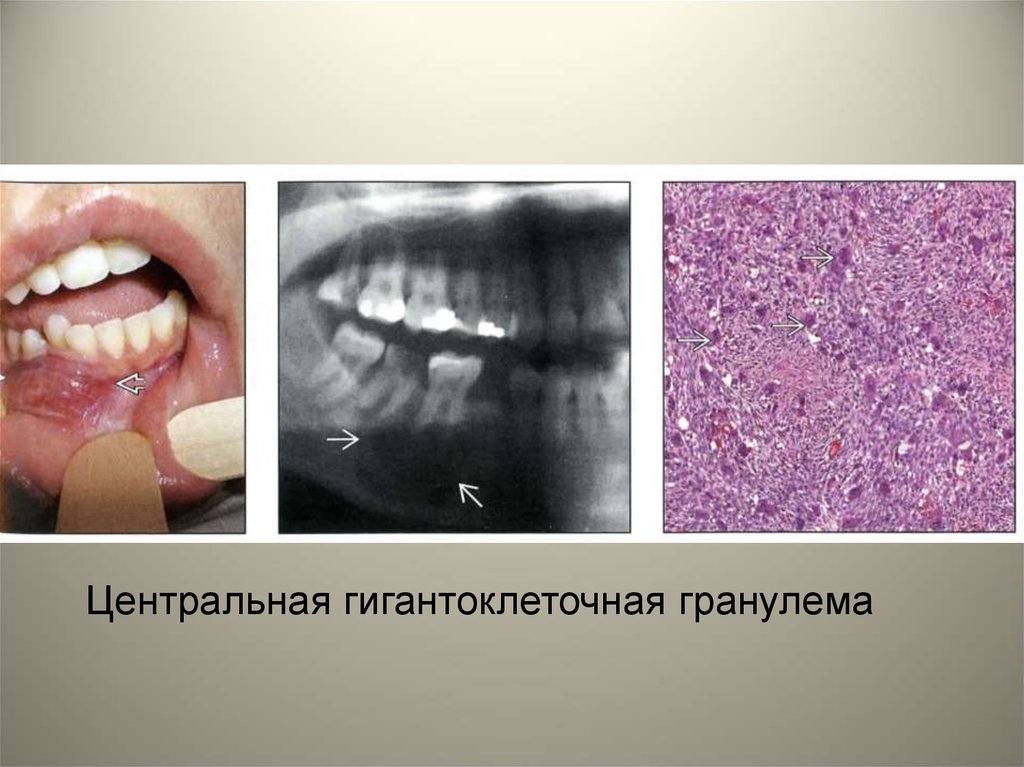
• Остеоподобные поражения челюстных костей.• Репаративная гигантоклеточная гранулема.
Объединяет два понятия: центральную и
периферические гранулемы.
• Центральная гигантоклеточная репаративная
гранулема – это остеогенное опухолеподобное
образование с локализацией в области костной
ткани альвеолярного отростка преимущественно
нижней челюсти на уровне премоляров в виде
деструкции кости округлой формы с четкими
контурами. Наблюдается в возрасте 10-30 лет,
чаще у женщин.
83.
• Центральная гигантоклеточнаярепаративная гранулема имеет
местнодеструирующий тип роста и может
давать рецидивы после удаления.
84.
• Макроскопически опухолеподобное образованиепредставляет собой отграниченный плотноватый
узел, растущий внутрикостно, на разрезе красного
или бурого цвета с белыми участками и мелкими
и крупными кистами.
• Рентгенологически она представлена зоной
деструкции костной ткани в виде разряжения с
четкими границами и ровным контуром, на фоне
которого иногда видны тонкие костные
перегородки и возможно рассасывание корней
зубов.
85.
Центральная гигантоклеточная гранулема86.
• Микроскопически центральная гигантоклеточнаягранулема представлена остеолитической
фиброзной тканью с остеокластоподобными
клетками, кровоизлияниями, гемосидерином и
реактивным формированием остеоида.
Остеокласты образуют скопления из
многоядерных клеток вокруг сосудов. По
сравнению с гигантоклеточной опухолью
остеокласты в центральной гигантоклеточной
репаративной гранулеме содержатся в меньшем
количестве и имеют меньшие размеры.
87.
Центральная гигантоклеточная гранулема88.
• Описанная выше микроскопическаякартина сходна с гигантоклеточным
эпулисом, гигантоклеточной опухолью
(остеобластокластомой), а также
коричневой опухолью
гиперпаратиреидизма, херувизмом.
89.
• Фиброзна дисплазия челюстных костей.Опухолеподобное заболевание костей может
быть моно- и полиоссальным. Возникает в
детском и молодом возрасте, чаще у женщин, с
преимущественным поражением верхней
челюсти. Полагают, что в основе болезни лежит
порок развития одонтогенной мезенхимы.
Последняя утрачивает способность
продуцировать костную и хрящевую ткань и
вместо неё образуется волокнистая фиброзная
ткань, а остеобласты создают лишь отдельные
примитивные костные включения.
90.
• Заболевание протекает незаметно,медленно прогрессирует в течение многих
лет и обнаруживается уже у взрослого
человека.
• Клинически определяется медленно
прогрессирующее (годы, десятилетия)
безболезненное бугристое выбухание
костной ткани, приводящее к деформации
лица.
91.
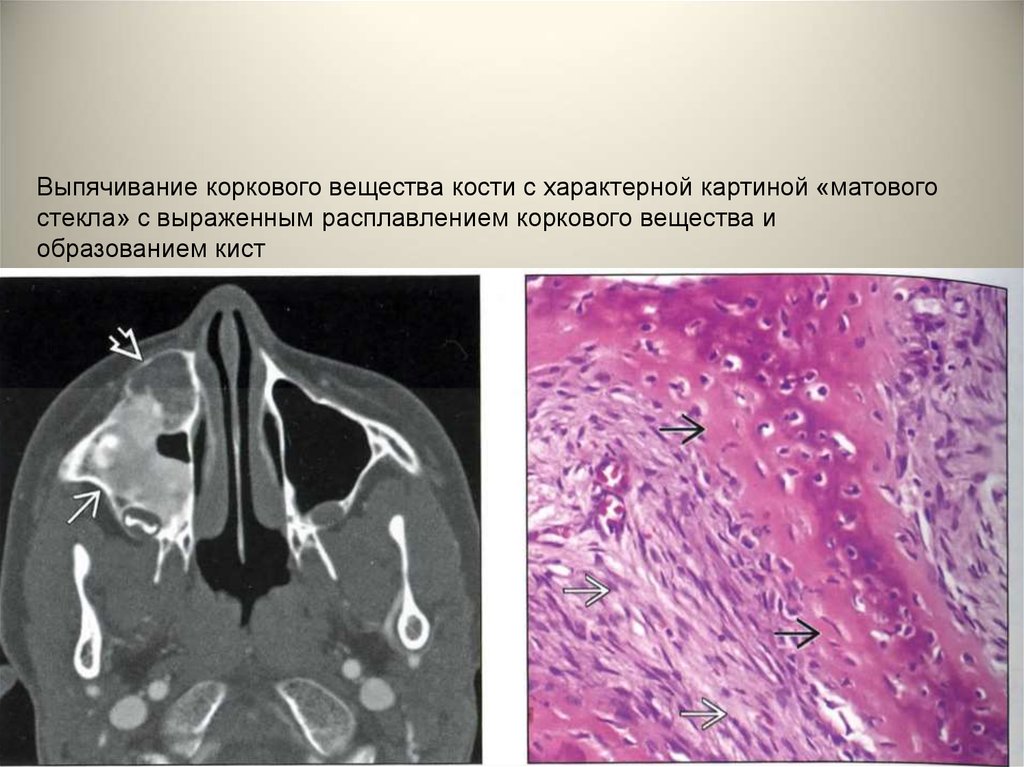
• Рентгенологическая картина специфична.Определяется диффузное увеличение костной
ткани с чередованием мелких участков
уплотнения и разряжения, картина «матового
стекла». Границы поражения нечеткие.
• Полиоссальное поражение костей лицевого
черепа и челюстей дает картину костной
львиности лица. У девочек описан синдром
Олбрайта, при котором также отмечается
очаговая пигментация кожи и раннее половое
созревание.
92.
Выпячивание коркового вещества кости с характерной картиной «матовогостекла» с выраженным расплавлением коркового вещества и
образованием кист
93.
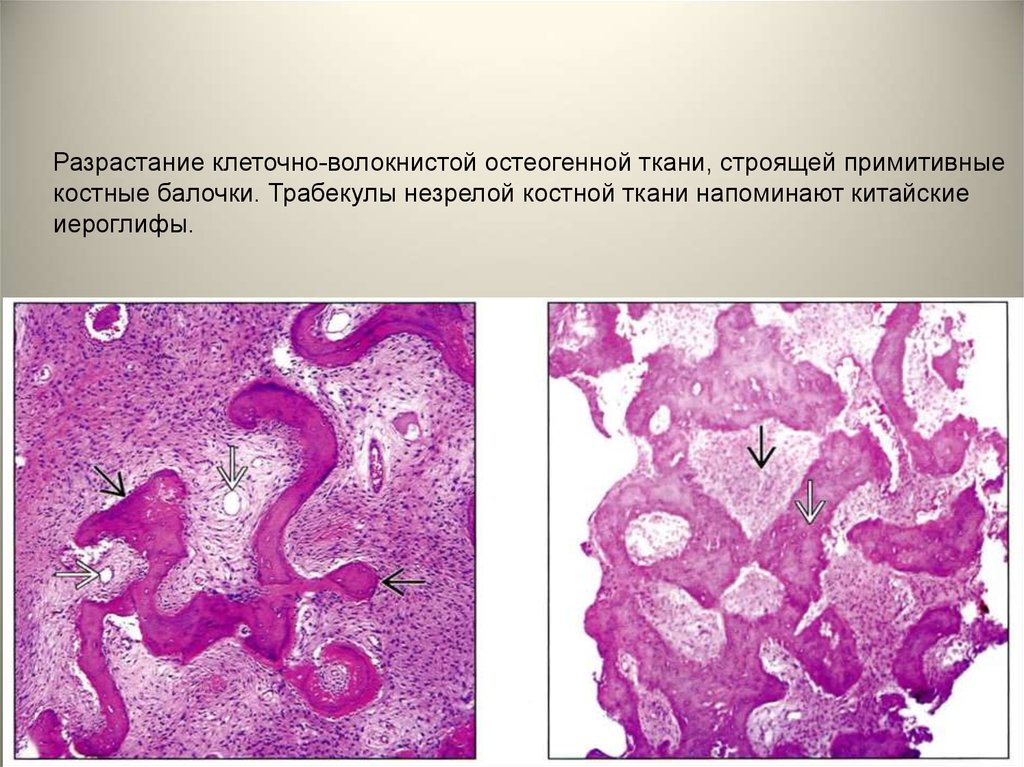
• Микроскопически определяетсяразрастание клеточно-волокнистой
остеогенной ткани, строящей примитивные
костные балочки (незавершенный
остеогенез), которая замещает собой
зрелую костную ткань челюсти. Трабекулы
незрелой костной ткани напоминают
китайские иероглифы.
94.
Разрастание клеточно-волокнистой остеогенной ткани, строящей примитивныекостные балочки. Трабекулы незрелой костной ткани напоминают китайские
иероглифы.
95.
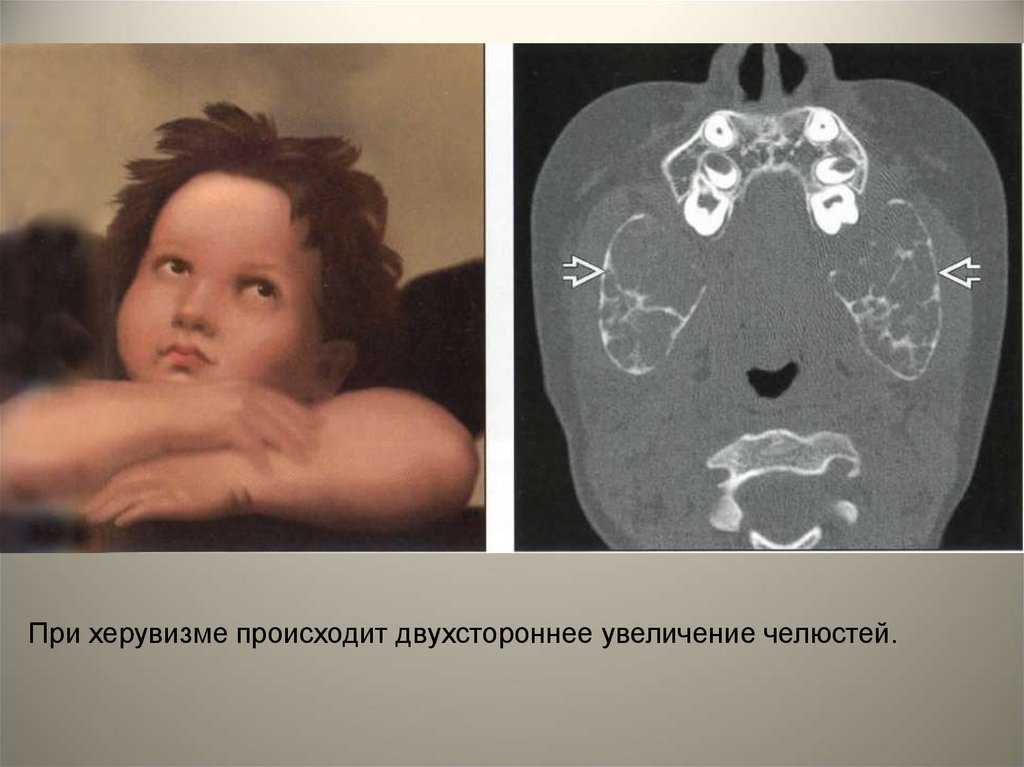
• Херувизм (семейная поликистозная болезньчелюстей)- редкое семейное заболевание
(аутосомно-доминантный тип наследования),
которое выявляется в раннем детском возрасте,
рассматривается как разновидность фиброзной
дисплазии. При данном заболевании происходит
двухстороннее увеличение челюстей, которое
обнаруживается на втором или третьем году
жизни. В нижней челюсти поражение обычно
возникает в области её углов и ветвей.
96.
• При распространении заболевания наверхнюю челюсть происходит оттягивание
нижних век вниз, что приводит к
приоткрытию нижнего отдела склеры, в
связи с чем, создается впечатление, что
ребенок смотрит в небо. Это придает
заболевшим детям сходство с херувимом,
отсюда и возникло название болезни.
97.
При херувизме происходит двухстороннее увеличение челюстей.98.
• У детей, страдающих херувизмом, нарушаетсяразвитие зубов, последние могут отсутствовать,
смещаться или преждевременно выпадать.
• Рентгенологически выявляются множественные
кистоподобные участки, образующиеся за счет
резорбции костной ткани остеокластами. Костные
поражения бывают активными до 12 лет, а затем
активность их снижается и с наступлением
полового созревания процесс стабилизируется.
99.
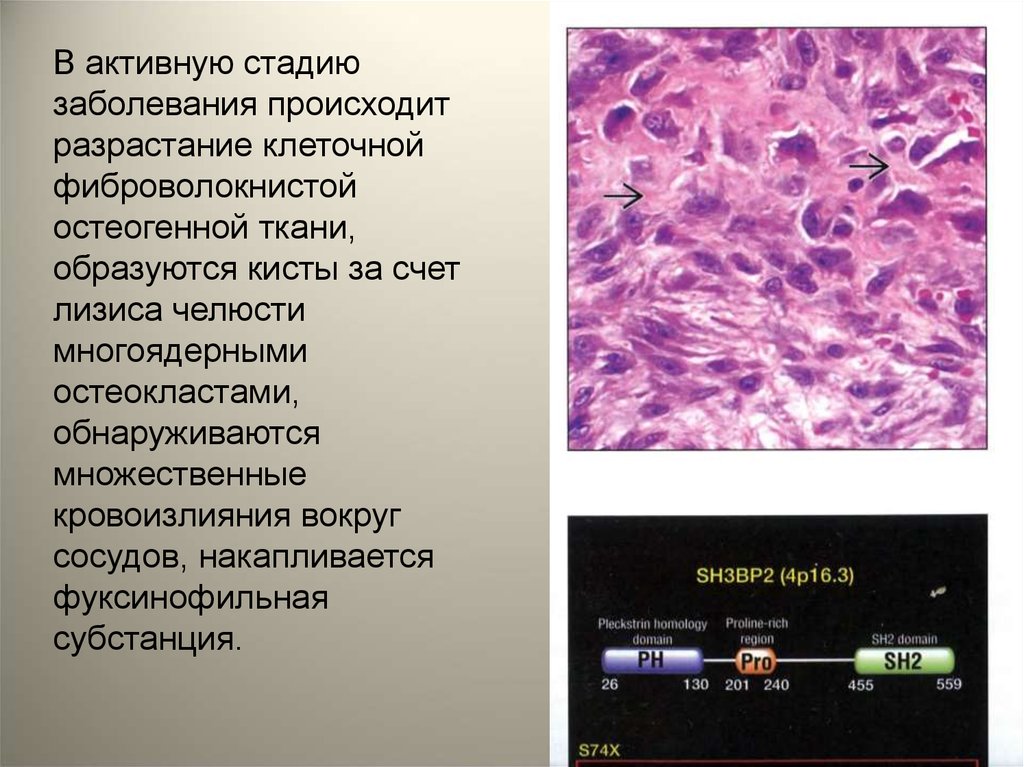
В активную стадиюзаболевания происходит
разрастание клеточной
фиброволокнистой
остеогенной ткани,
образуются кисты за счет
лизиса челюсти
многоядерными
остеокластами,
обнаруживаются
множественные
кровоизлияния вокруг
сосудов, накапливается
фуксинофильная
субстанция.
100.
• По мере снижения активности процессаочаги поражения становятся более
фиброзными, уменьшается число
многоядерных гигантских клетокостеокластов. Происходит образование
новой костной ткани. Лицо приобретает
округлую форму.
101.
• Сепсис - ( греч. – гниение) - особая формаответа организма на генерализованную
инфекцию, при которой макроорганизм не
способен локализовать инфекционный
процесс; характеризуется несоответствием
общих тяжелых расстройств местным
воспалительным изменениям и, часто,
образованием новых очагов гнойного
воспаления в различных органах.
101
102.
Общая патологическая анатомия сепсисаПри сепсисе развиваются местные и общие
изменения.
Местные - связаны с входными воротами
инфекции, где развивается первичный
септический очаг.
Если он отсутствует – криптогенный
сепсис.
102
103.
Схемараспространения
инфекции при
одонтогенном
сепсисе
104.
• Обратимые повреждения органовсвязаны с резко выраженной общей
интоксикацией организма.
• Они развиваются в печени, почках,
миокарде, ЦНС, поперечно-полосатой
мускулатуре и заканчиваются
некробиозом или даже некрозом клетки.
104
105.
• По клинико-морфологическим признакамвыделяют 4 формы сепсиса:
септикопиемию,
септицемию,
септический (бактериальный) эндокардит и
хрониосепсис.
105
106.
• Септикопиемия – форма сепсиса прикоторой ведущими являются гнойные
процессы в воротах инфекции и
метастазирование гноя с образованием
гнойничков во многих органах и тканях.
Проявления гиперергии выражены
умеренно.
106
107.
26 – эмболический абсцесс в легком107
108.
• Септицемия – это форма сепсиса длякоторой характерны выраженные
токсические явления гиперергическая
реактивность организма, отсутствие
гнойных метастазов и быстрое течение.
• Характерно молниеносное или острое
течение, в большинстве случаев больные
умирают через 1-3 суток.
108
109.
Затяжной септический эндокардит форма сепсиса, для которой характернопоражение клапанов сердца – чаще
аортальных.
Возбудитель – белый и золотистый
стафилококк, зеленящий стрептококк,
пневмококк, кишечная и синегнойная палочки,
клебсиелла.
На створках клапанов образуются тромбобактериальные массы.
109
110.
Поражение клапанов на фонеатеросклероза аорты
110
111.
• Хрониосепсис – характеризуетсяналичием длительно-существующего
гнойного очага и обширных
нагноений.
111
112.
• ИЗУЧИТЬ МИКРОПРЕПАРАТЫ:113.
• 208. Радикулярная киста.• Киста формируется из кистогранулемы при
хроническом гранулематозном
периодонтите. В стенку кисты врастает
эпителий из островков одонтогенного
эпителия.
Указать на рисунке:
1 - стенка кисты,
2 - эпителиальная выстилка,
3 - грануляционная ткань.
114.
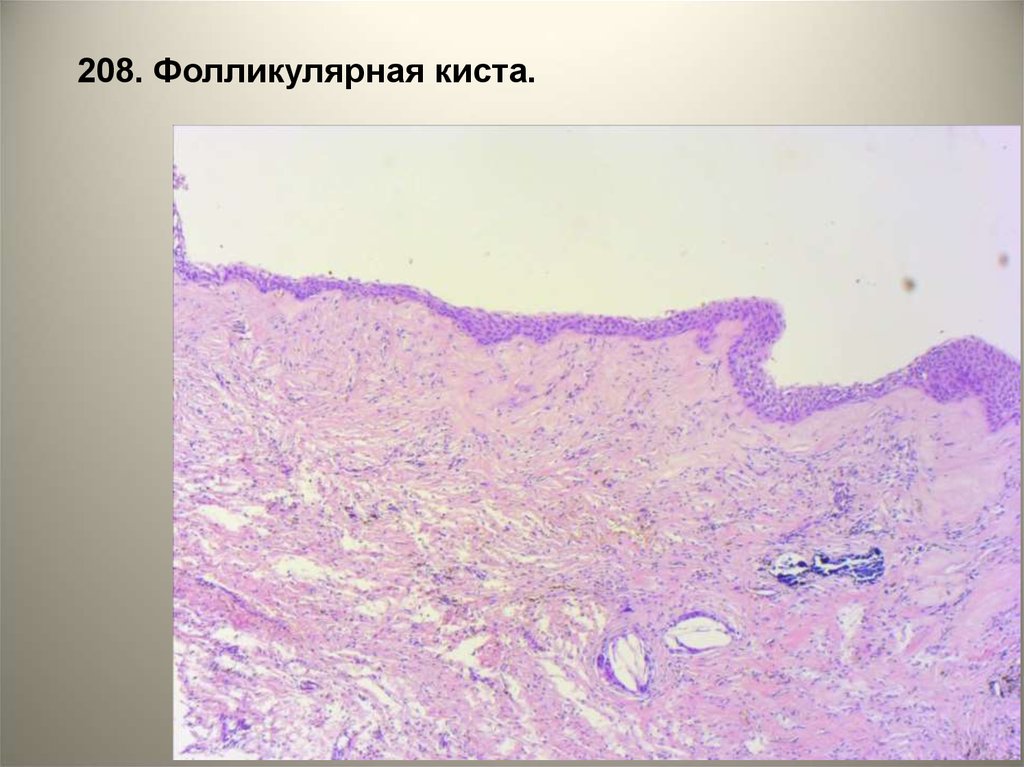
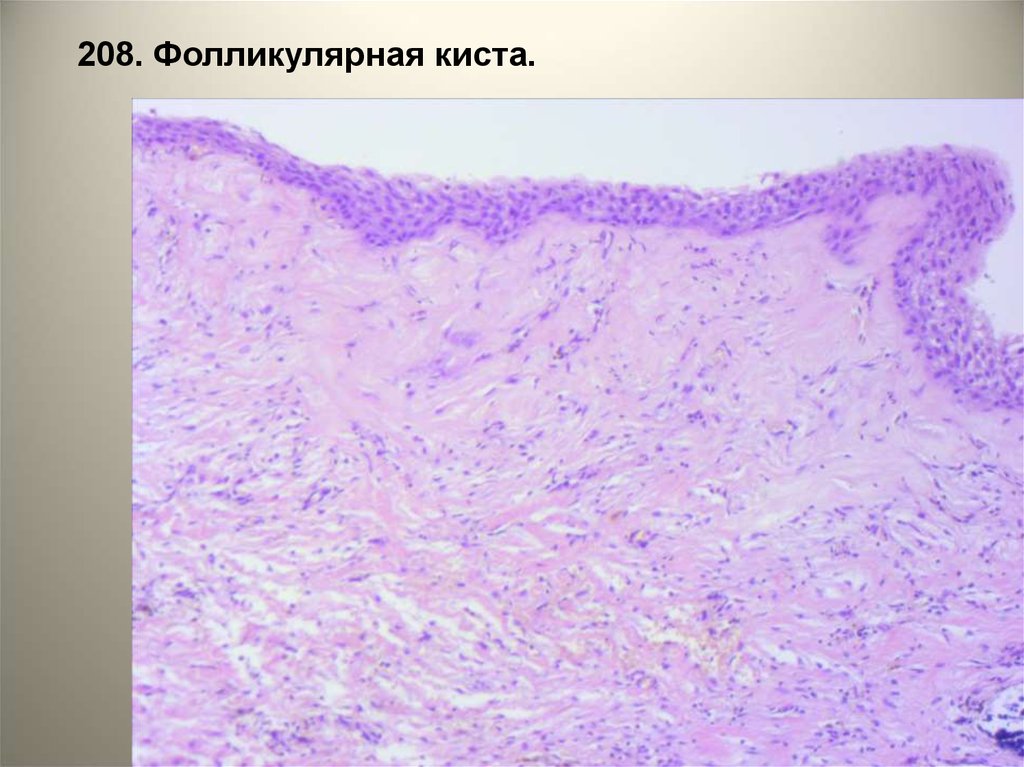
• 208. Фолликулярная киста.• Стенка кисты представлена фиброзной
тканью, изнутри выстлана уплощенным
многослойным плоским эпителием. В
стенке кисты очаги одонтогенного
эпителия.
Указать на рисунке:
1 - фиброзная ткань,
2 - эпителиальная выстилка,
3 - одонтогенный эпителий.
115.
208. Фолликулярная киста.116.
208. Фолликулярная киста.117.
• 215. Плексиформная амелобластома.?• Амелобластома плексиформная состоит из
сети тяжей с причудливым вставлением
очагов кератина, кист.
Указать на рисунке:
1 - сеть тяжей,
2 - кератин,
3 - кисты.
118.
215. Плексиформнаяамелобластома.
119.
215. Плексиформнаяамелобластома.
120.
Спасибо завнимание
120




























































































 medicine
medicine








