Similar presentations:
Патология пищеварительной системы
1. Патология пищеварительной системы
Болезни ротовой полости.
Болезни пищевода
Болезни желудка
Болезни тонкого и толстого
кишечника
• Болезни печени и поджелудочной
железы
• «Острый живот»
2.
• Болезни пищеварительной системыотличаются большим разнообразием. Одни
из них являются первичными
самостоятельными заболеваниями и
составляют содержание большого раздела
медицины — гастроэнтерологии, другие
развиваются вторично при различных
заболеваниях. Изменения желудочнокишечного тракта могут иметь
воспалительную, дистрофическую,
гиперпластическую и опухолевую природу.
3.
• Основные причины патологиипищеварительной системы:
• 1) погрешности в питании (недоброкачественная
еда, дефицит белков и витаминов)
• 2) нарушение режима приема пищи
• 3) возбудители желудочно-кишечных
заболеваний
• 4) химические воздействия (алкоголь, никотин,
технические жидкости, соли тяжелых металлов)
• 5) механические травмы
• 6) психические травмы и отрицательные эмоции;
• 7) нарушение обмена веществ в организме
4. Болезни ротовой полости.
• Воспаление слизистой оболочки полости рта стоматит. Это довольно частое заболевание.Слизистая оболочка щек, дна полости рта,
мягкого и твердого неба может поражаться
изолированно и в сочетании с воспалением десен
(гингивит), языка (глоссит) и губ (хейлит).
Стоматит может протекать остро и хронически.
1. Герпетический стоматит вызывается
вирусом герпеса с образованием на слизистой
оболочке губы пузырьков, заполненных
серозным экссудатом
5.
• 2. Афтозный (греч. aphta – язвочка) стоматитхарактеризуется образованием на слизистой
оболочке фибринозной пленки, после
отторжения которой остается небольшая язва
• 3. Язвенный стоматит развивается на краю
десен в виде очаговых некрозов. После
отторжения некротических масс образуются
язвы.
• 4. Гангренозный стоматит - осложнение
язвенного. В некротический процесс
вовлекаются все ткани щеки, и развивается ее
влажная гангрена, которая называется номой,
или “водяным раком” (у ослабленных детей).
6.
• Хронический стоматит развивается как исходзатянувшегося острого и характеризуется
стиханием экссудативных явлений и
преобладанием пролиферации со стороны клеток
эпителия и соединительной ткани.
• Воспаление слюнных желез полости рта сиалоаденит, а околоушных желез - паротит.
Сиалоадениты и паротиты могут быть
серозными и гнойными. Они возникают
вторично при заносе инфекции гематогенным,
лимфогенным или интрадуктальным (через
протоки) путями. Самостоятельным
заболеванием слюнных желез является
7.
• К болезням, косвенно нарушающимпищеварение в полости рта, относится ангина,
или тонзиллит. Ангина (лат. angree – душить) —
это инфекционное заболевание с выраженными
воспалительными изменениями в лимфоидной
ткани глотки и небных миндалин. Причиной
развития ангины являются разнообразные
возбудители: стафилококки, стрептококки и
вирусы. Ангины бывают острые и хронические.
8. формы острой ангины:
• катаральная ангина характеризуетсягиперемией миндалин и небных дужек, их
отеком и серозно-слизистым (катаральным)
экссудатом
• лакунарная ангина характеризуется
скоплением в глубине лакун серозного,
слизистого или гнойного экссудата с примесью
слущенного эпителия в виде беловато-желтых
пленок, легко снимающихся
• фолликулярная ангина характеризуется
гнойным расплавлением фолликулов и большим
9.
• фибринозная ангина проявляетсявозникновением на поверхности слизистой
оболочки миндалин фибринозных бело-желтых
пленок, снимающихся с трудом и оставляющих
после их снятия язвы (возникает при дифтерии)
• флегмонозная ангина характеризуется
переходом гнойного воспаления на окружающие
ткани
• гангренозная ангина характеризуется полным
распадом ткани миндалин. Осложнения ангины:
заглоточный абсцесс, флегмона зева, сепсис, а
может привести к развитию ревматизма и
гломерулонефрита.
10.
11. Болезни пищевода
• 1. Эзофагит - воспаление. Острое ихроническое.
• Этиология: химические ожоги, термические
ожоги, микробные
инфекции (дифтерия),
аллергия.
• Формы: катаральный,
фибринозный,
флегмонозный,
язвенный.
12. 2. Дивертикул пищевода
• - одиночное слепое выпячивание стенки,несколько выпячиваний – дивертикулез.
• а. Истинный – все слои стенки выпячиваются.
• б. Ложный – только слизистый и подслизистый
слои. В гастроэнтерологии среди дивертикулов
желудочно-кишечного тракта они составляют
около 50 %. Чаще дивертикулы пищевода
диагностируются у мужчин старше 50 лет, как
правило, страдающих другими заболеваниями
пищеварительной системы –язвенной болезнью,
холециститом, ЖКБ
13. истинный
14.
• Дивертикул пищевода может проявлятьсячувством першения, ощущением комка в глотке,
дисфагией, гнилостным запахом изо рта.
Дивертикулы диагностируются с помощью
рентгенографии пищевода и эзофагоскопии.
• 3. Рак пищевода - злокачественная опухоль,
формирующаяся из переродившегося эпителия
стенки пищевода. Клинически проявляется
прогрессирующими расстройствами глотания,
снижением массы тела. Обнаруживают опухоль
при рентгенографии, эндоскопическом
исследовании, КТ или УЗИ.
15. Дивертикул пищевода
16. Болезни желудка
• 1. Гастрит - воспаление слизистой оболочкижелудка, сопровождающееся нарушением
секреции и моторики. Различают острый и
хронический гастриты.
• формы острого гастрита:
• Катаральный (простой) гастрит - слизистая
оболочка желудка утолщена, отечна,
гиперемирована, поверхность ее обильно
покрыта слизью.
17.
• Фибринозный гастрит - на поверхностислизистой оболочки фибринозной пленки
желто-коричневого цвета.
• Флегмонозный гастрит - сильно выраженное
утолщение слизистой оболочки и подслизистой
основы, диффузным пропитыванием их гнойным
экссудатом.
• Некротический (коррозивный) гастрит
возникает при действии крепких кислот,
щелочей, прижигающих и разрушающих
слизистую оболочку. Некроз завершается
образованием эрозий и язв.
18. гастрит
19.
• Исход острого гастрита: выздоровление, илипереход в хронический. Выделяют две формы
хронического гастрита, которые являются
одновременно и стадиями заболевания.
• Хронический поверхностный гастрит
характеризуется дистрофией эпителия и желез
без атрофии.
20.
• Хронический атрофический гастрит выражается в атрофии слизистой оболочки, еежелез. На месте атрофированных желез
разрастается соединительная ткань. Важно
отметить, что хронический атрофический
гастрит является предраковым заболеванием
желудка.
21. Язвенная болезнь
• - хроническое, циклически протекающеезаболевание, основным клиническим и
морфологическим выражением которого
является рецидивирующая язва желудка или
двенадцатиперстной кишки. Язва проходит 3
стадии: эрозии, острой язвы и хронической язвы.
Эрозия - дефект слизистой оболочки, не
проникающий в мышечный слой. При
прогрессировании эрозия превращается в
острую, а затем в хроническую язву.
Излюбленной локализацией язвы желудка
является малая кривизна (“пищевая дорожка”).
22. Язва желудка
23. Осложнения язвенная болезни:
• массивное кровотечение из некротизированногососуда
• перфорация (прободение) язвы с последующим
перитонитом
• пенетрация язвы в соседний орган
• рубцовый стеноз желудка
• переход язвы в рак ( малигнизация в 10 %)
• комбинированные
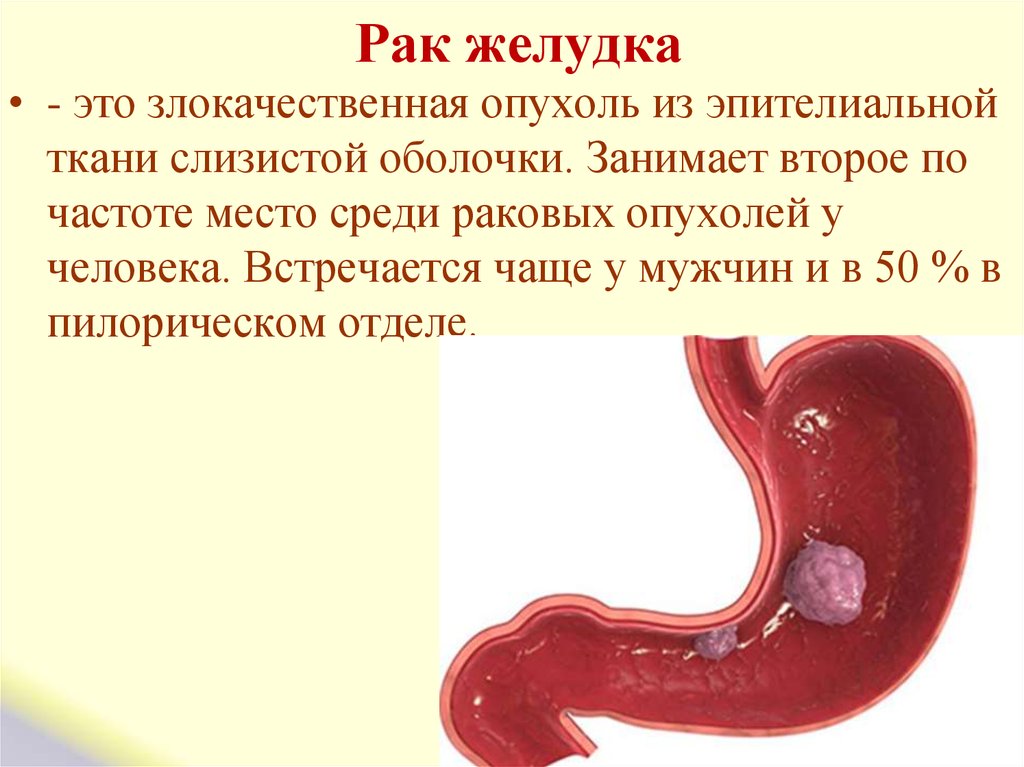
24. Рак желудка
• - это злокачественная опухоль из эпителиальнойткани слизистой оболочки. Занимает второе по
частоте место среди раковых опухолей у
человека. Встречается чаще у мужчин и в 50 % в
пилорическом отделе.
25. Болезни кишечника
• I. Пороки развития (дивертикулы иудвоения, атрезии и стенозы, мегаколон и
мегасигма)
• II. Воспаления
• III. Аппендицит
• IV. Нарушения проходимости
• V. Опухоли
26. I. Пороки развития
• Дивертикулы и дивертикулярные удвоения.Дивертикулы чаще множественные.
Дивертикулярные удвоения тонкого и толстого
кишечника располагаются или в брыжейке
кишки или имеют свою собственную брыжейку.
Осложняются они обычно дивертикулитами или
кровотечениями без непроходимости,
27. Атрезия и стеноз
• Сопровождаются клиникой высокойтонкокишечной непроходимостью (чаще) и
низкой толстокишечной непроходимости.
Характерным симптомом для высокой атрезии
является рвота с примесью желчи и зелени,
которая появляется вскоре после рождения
ребенка и затем становится повторной,
возникающей и после кормления, и между ними.
При низкой атрезии рвота и вздутие живота
появляется на 2-3 сутки
28.
29. мегаколон и мегасигма
• Мегаколон — патологическое увеличениетолстой кишки. Характеризуется утолщением
стенок, расширением просвета и удлинением
всей толстой кишки или какой-либо ее части; в
последующем развивается очаговое воспаление
и атрофия слизистой оболочки.
Чаще встречается расширение мегасигма и
одновременно удлинение ее (мегадолихосигма).
30.
31. II. Воспаления
• Воспаление тонкой кишки - энтерит, толстойкишки — колит, а всего кишечника энтероколит.
• А. В зависимости от локализации
патологического процесса выделяют воспаление
двенадцатиперстной кишки - дуоденит, тощей
кишки - еюнит, подвздошной кишки - илеит.
Энтерит может быть острым и хроническим.
• Острый энтерит может быть:
• - катаральный с слизисто-серозным экссудатом;
• - фибринозный с фибринозным экссудатом
32.
• - гнойный, когда стенка кишки диффузнопропитывается гнойным экссудатом;
• - некротически-язвенный.
• Хроническая форма начинается как хронический
энтерит без атрофии слизистой оболочки.
Постепенно он переходит в хронический
атрофический энтерит, который является
следующей стадией хронического энтерита.
Острый энтерит проявляет себя частым жидким
водянистым с зеленью стулом, что приводит к
обезвоживанию организма. Понос обычно
сопровождается потерей аппетита, тошнотой.
Жалобы на боли в животе, вздутие и урчание.
33.
34.
• Колит протекает остро и хронически. Острыйколит является следствием инфекций (бактерии,
вирусы) и интоксикаций.
В зависимости от характера экссудата и
деструктивных изменений выделяют следующие
формы острого колита:
- катаральный. ) гнойный;
- геморрагический;
- некротический;
- гангренозный;
- язвенный
35.
• Осложнения острого колита: кровотечение,перфорация и перитонит, парапроктит с
параректальными свищами. В ряде случаев
острый колит принимает хроническое
течение.
• Хронический колит, как и хронический
энтерит, первоначально протекает без
атрофии слизистой оболочки, а в
дальнейшем он переходит в хронический
атрофический колит и заканчивается
склерозом слизистой.
36.
• острый колит характеризуется учащеннымскудным стулом с примесью слизи и часто крови
(явления геморрагического колита), тенезмами,
схваткообразными болями в животе. Часто
пальпируется спастическая сигмовидная кишка,
а у детей младшего возраста - податливость или
зияние ануса.
37. Аппендицит
• - воспаление червеобразного отростка слепойкишки. Является распространенным
заболеванием неясной этиологии. Он может
быть острым и хроническим.
• Острый аппендицит имеет следующие
морфологические формы:
• - простой;
• - поверхностный;
• - деструктивный (флегмонозный, флегмонозноязвенный, гангренозный). Осложнения:
перфорация стенки отростка и развитие
перитонита, эмпиема отростка
38.
• Хронический аппендицит возникает послеострого аппендицита и характеризуется
преимущественно склеротическими и
атрофическими изменениями в стенке
аппендикса.
39. Кишечная непроходимость
• Бывает динамической:• Паралитическая непроходимость наблюдается
при остром перитоните вследствие отравления и
пропитывания кишечной мускулатуры
воспалительным экссудатом.
Спастическая непроходимость. Может быть
рефлекторной, неврогенной и токсической. Эта
форма более редка и в основе ее лежит спазм,
чаще всего ограниченного участка кишки.
Спастическая непроходимость может переходить
в паралитическую.
40. Механическая непроходимость:
• Странгуляционнаянепроходимость (перекручивание кишок,
ущемление). К странгуляционной
непроходимости относится ущемления
спайками, заворот и инвагинация.
Странгуляционная непроходимость встречается
чаще у мужчин, чем у женщин. Дети заболевают
чаще инвагинацией.
• Симптомамы непроходимости: задержка газов,
испражнений, метеоризм, отсутствие
перистальтики, вздутие живота, рвота и
перитонеальные явления.
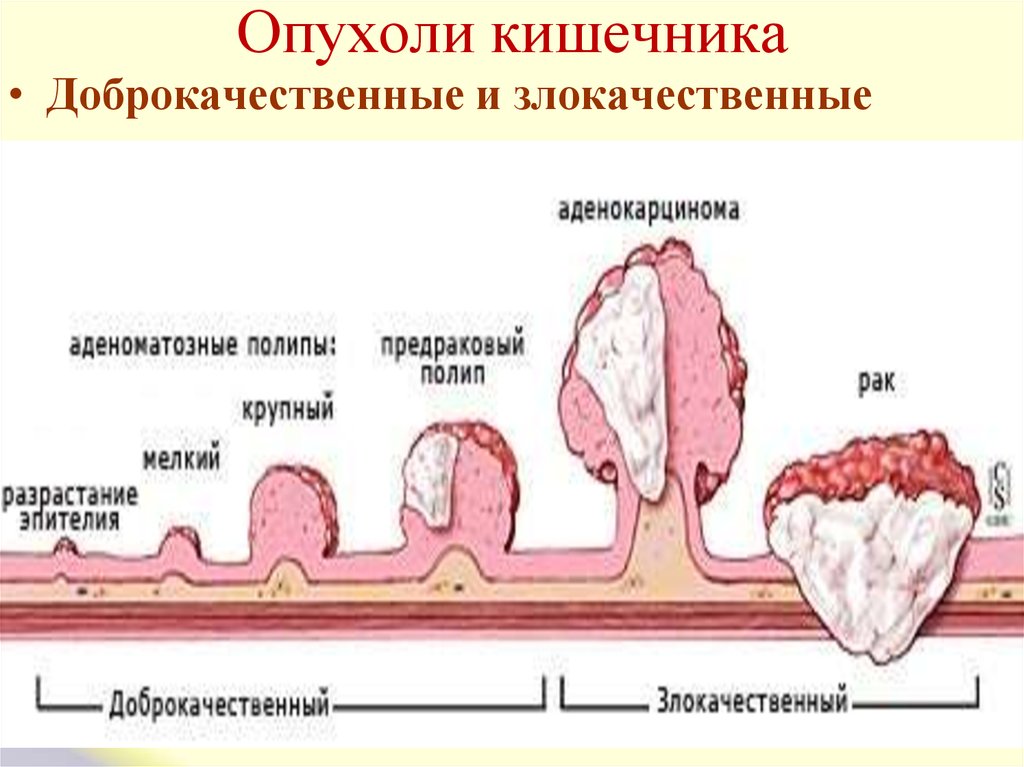
41. Опухоли кишечника
• Доброкачественные и злокачественные42.
• На ранней стадии развития опухоли симптомовнет. Спустя некоторое время можно заметить
следующие признаки болезни:
1. Кровотечение из заднего прохода,
предшествующему стулу;
2. В работе кишечника появляются частые сбои.
Кал идет лентовидный кал, иногда может
произойти непроизвольное самоизвержение
кала;
3. Облегчения после дефекации не появляется,
больной ощущает инородное тело;
4. Часто болит все тело;
5. Общее состояние ухудшается.
43. Болезни печени и поджелудочной железы
• I. Гепатиты• II. Гепатозы
• III. Цирроз
• IV. Патология желчного пузыря
• V. Панкреатит
• VI. Опухоли
44. гепатит
• - заболевание печени, в основе которого лежитее воспаление, проявляющееся в дистрофии и
некрозе гепатоцитов и в клеточной
инфильтрации стромы. Он может быть
самостоятельным заболеванием - первичный
гепатит (вирусный, алкогольный,
медикаментозный) и развиваться как проявление
других болезней - вторичный гепатит.
Заболевание протекает остро и хронически.
Острый гепатит может быть экссудативным и
продуктивным. Наиболее часто развиваются
серозный и гнойный гепатиты
45.
• Острый продуктивный гепатит характеризуетсядистрофией и некрозом гепатоцитов и
пролиферацией звездчатых эндотелиоцитов
клеток эндотелия сосудов.
• Хронический гепатит развивается как исход
острого. Печень увеличена в размерах, плотная.
Для хронического гепатита характерны
дистрофия гепатоцитов, диффузная
воспалительная инфильтрация стромы, склероз и
дегенеративные изменения печени. При
незначительном поражении печени гепатит
может закончиться полным выздоровлением.
46. гепатозы
• Преобладают дистрофические процессы инекроз
• Острые гепатозы: токсическая дистрофия печени
(ядовитые грибы).
• Хронический гепатоз – жировой гепатоз печени.
• Хронические гепатиты и гепатозы приводят к
печеночной недостаточности и циррозу печени
47. Печеночная недостаточность
1.Паренхиматозная желтуха из-за свободногобилирубина.
2.Печеночная энцефалопатия из-за аммиака.
3.Понижение альбуминов вызывает понижение
онкотического давления плазмы крови и
пропотеванием жидкости в серозные полости
тела – чаще всего асцит.
48. Цирроз печени
• (греч. kirros - рыжий) - хроническое заболевание,характеризующееся нарастающей печеночной
недостаточностью в связи с рубцовым
сморщиванием органа. Ведущим ключевым
моментом в генезе цирроза является дистрофия и
некроз гепатоцитов. Это вызывается усиленную
регенерацию оставшихся гепатоцитов. В
результате нарушается дольковое строение
печени, образуются ложные дольки. Из-за
отсутствия центральных вен в ложных дольках в
них нарушается кровообращение. Основная
масса крови идет в обход в печеночные
49.
• Формирование ложных долек сопровождаетсядиффузным фиброзом и склерозом, что
обусловливает развитие портальной
гипертензии, в результате чего воротная вена
разгружается не только через внутрипеченочные,
но и внепеченочные портокавальные анастомозы
50.
• К осложнениям цирроза печени относятся:печеночная кома, кровотечения из расширенных
вен пищевода или желудка, переход асцита в
перитонит, тромбоз воротной вены, развитие
рака. Многие из этих осложнений становятся
причиной смерти больных.
51. Патология желчного пузыря
• Холецистит – острый и хронический1.Катаральный
2.Флегмонозный
3.Гангренозный
• - воспалительное заболевание желчного пузыря.
Женщины страдают этим заболеванием в 5 раз
чаще мужчин. Возраст таких женщин составляет
в среднем от 30 лет и старше. Особенно
подвержены холециститу люди с лишним весом.
52.
• 90% всех случаев холецистита сопровождаетсякамнеобразованием, что делает болезнь еще
более опасной. Опасность заключается в
накоплении в полости желчного пузыря
холестерина, кальциевых солей и билирубина.
Они откладываются на стенках пузыря в виде
кальцинатов. Но со временем отложения
увеличиваются в размерах, мешая нормальной
работе органа. Не редки случаи попадания
камней в желчные протоки, где они мешают
оттока желчи из пузыря. Все это приводит
сначала к дискомфорту и тяжести в области
живота, а потом к воспалению и перитониту.
53.
54.
• Предпосылки для развития холецистита создаютнарушения моторики желчевыносящих путей –
дискинезии (гипо и гипер)
55. Болезни поджелудочной железы
• Панкреатит – острый и хронический.1. При закупорке протоков желчными камнями
2.Спазм сфинктера, часто при отравлении
С2Н5OH, начинается повышение активности
ферментов, попадают в кровь (амилаза и
эластаза), понижение АД, до гнойного
воспаления и некроза.
• Хронический: преобладает атрофия и склероз,
стадии эндокринная и экзокринная.
56.
• Острый панкреатит:1.Серозной
2.Геморрагической
3.Гнойной
4. Некротический
• Хронический: преобладает атрофия и склероз,
стадии эндокринная и экзокринная.
• Рак в головке вызывает механическую желтуху.
57. «Острый живот»
1. - комплекс острых заболеваний и обостренийхронических заболеваний органов брюшной
полости : острый аппендицит, острый
холецистит, острый панкреатит, прободная язва,
острая кишечная непроходимость.
2. Общее – перитонит и симптомы: Местные –
боль, спазм брюшной стенки, гиперэстезия.
Снижение моторной функции (парез
кишечника) и синдром эндотоксикоза.























































 medicine
medicine








