Similar presentations:
Принципы лечения эндогенных заболеваний и психических расстройств позднего возраста
1. Принципы лечения эндогенных заболеваний и психических расстройств позднего возраста.
2. Классификации психических расстройств, используемая в России
1. Эндогенные психические заболевания2. Эндогенно-органические психические
заболевания
3. Соматогенные, экзогенные и экзогенноорганические психические расстройства
4. Психогенные расстройства
5. Патология развития личности
3. Эндогенные психические заболевания
► Шизофрения► Маниакально-депрессивный
психоз
► Циклотимия
► Функциональные
психические
расстройства позднего возраста
4. Эндогенно-органические психические заболевания
► Эпилепсия(эпилептическая болезнь)
► Атрофические заболевания головного мозга
Деменции альцгеймеровского типа
Болезнь Альцгеймера
Сенильная деменция
Болезнь Пика
Хорея Гентингтона
Болезнь Паркинсона
► Психические
расстройства, обусловленные
сосудистыми заболеваниями головного мозга
5. Соматогенные, экзогенные и экзогенно-органические психические расстройства
Психические расстройства при соматических
заболеваниях
Экзогенные психические расстройства
Психические расстройства при инфекционных
заболеваниях внемозговой локализации
Алкоголизм
Наркомании и токсикомании
Психические расстройства при лекарственных,
промышленных и других интоксикациях
Экзогенно-органические психические расстройства
Психические расстройства при черепно-мозговых травмах
Психические расстройства при нейроинфекциях
Психические расстройства при опухолях головного мозга
6. Психогенные расстройства
► Реактивныепсихозы
► Неврозы
► Психосоматические
расстройства
7. Патология развития личности
► Психопатии(расстройства личности)
► Олигофрении (состояния психического
недоразвития)
► Другие задержки и искажения
психического развития
8.
Разделы Международной классификации психических расстройств10-го пересмотра (МКБ-10)
Данная классификация включает в себя 11 разделов.
F0 – органические, включая симптоматические, психические расстройства.
F1 – психические и поведенческие расстройства вследствие употребления
психоактивных веществ.
F2 – шизофрения, шизотипические и бредовые расстройства.
F3 – расстройства настроения (аффективные расстройства).
F4 – невротические, связанные со стрессом и соматоформные
расстройства.
F5 – поведенческие синдромы, связанные с физиологическими
нарушениями и физическими факторами.
F6 – расстройства зрелой личности и поведения у взрослых.
F7 – умственная отсталость.
F8 – нарушения психологического развития.
F9 – поведенческие и эмоциональные расстройства, начинающиеся
обычно в детском и подростковом возрасте.
F99 – неуточненное психическое расстройство.
9.
ШизофренияШизофрения – болезнь, о существовании
которой известно каждому.
Важнейшее отличие шизофрении от почти
всех других заболеваний человека состоит
в том огромном количестве мифов,
предубеждений и заблуждений, которые
сопровождают эту болезнь в сознании
людей.
Эти ошибочные представления оказывают
огромное негативное влияние на
распознавание болезни, раннее начало
лечения, отдаленный прогноз,
возможности социального устройства – то
есть на судьбу страдающего ею человека.
10.
Название “шизофрения” происходит отгреческого слова σχίζω (shizo) –
раскалываю, расщепляю и φρήν (fren) –
душа, рассудок. Таким образом, в
названии заключается основной признак
заболевания – нарушение единства,
цельности психики и несоответствие
психических реакций внешним
раздражителям.
11.
Эпидемиология шизофренииЗаболеваемость составляет 17- 54 случая на 100.000 населения
Распространенность: 1-2% населения Земли
Частота вновь выявленных случаев - 0,4%
30% больных совершают суицидальную попытку
Шизофрения сокращает продолжительность жизни на 10 лет
12.
Причины заболеванияВедущую роль в возникновении шизофрении имеет
наследственная предрасположенность.
Внешние факторы (психические травмы, перенесенные
заболевания, травмы головы и пр.) имеют вторичное значение,
выступая только в роли активатора психопатологического
процесса.
13.
Наиболее общим симптомам шизофрении, всовокупности позволяющим диагностировать это
заболевание, относятся:
а) нарушение инсайта - способности охватить целостный образ
предметов окружающего и своего собственного ≪Я≫, критически
оценивать свою социальную роль (нарушение самосознания);
б) аутизм - бессознательное отстранение от реального внешнего
мира, предпочтения ему собственных оторванных от жизни
фантазий;
в) угасание эмоциональных реакций, эмоциональная холодность,
доходящая до эмоциональной тупости;
г) истинные галлюцинации и псевдогаллюцинации преимущественно вербальные;
д) бредовые идеи - преимущественно отношения, преследования,
воздействия.
14.
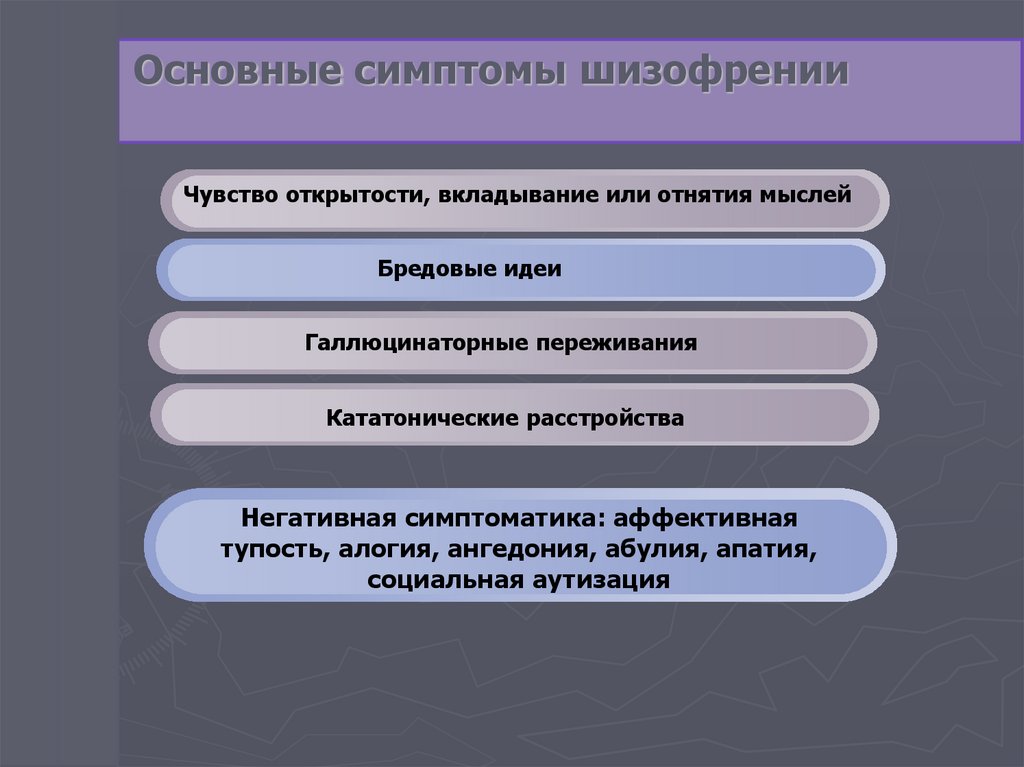
Основные симптомы шизофренииЧувство открытости, вкладывание или отнятия мыслей
Бредовые идеи
Галлюцинаторные переживания
Кататонические расстройства
Негативная симптоматика: аффективная
тупость, алогия, ангедония, абулия, апатия,
социальная аутизация
15.
Диагностика шизофрении
Диагностикой и лечением шизофрении занимается
врач-психиатр. В некоторых случаях для обследования
пациента требуется госпитализация в психиатрическую
больницу. Диагноз
«шизофрения» ставится, как правило, при
длительности заболевания не менее 6 месяцев.
Сестринские вмешательства:
Если кто-либо из ваших близких страдает
шизофренией, постарайтесь не отталкивать его:
помните, что все изменения личности человека
являются проявлением болезни. По возможности
следите за регулярностью приема назначенных врачом
лекарств. Самовольная отмена или изменение
дозировки психотропных средств может привести к
ухудшению состояния, вплоть до возврата прежних
симптомов.
16.
Лечение шизофренииДля лечения шизофрении применяют психотропные средства и шоковые методы
(инсулинотерапия, электрошоки). Среди психотропных средств, используемых при
лечении шизофрении, наиболее широко применяются препараты из группы
нейролептиков. Выбор нужного медикамента зависит от особенностей
психопатологического синдрома, обычно начинают с назначения малых доз
нейролептиков, постепенно увеличивая ее до получения оптимального эффекта. При
наступлении ремиссии доза препарата снижается до уровня, обеспечивающего
поддержание ремиссии. Такая поддерживающая терапия назначается на длительное
время в амбулаторных условиях. Применяют следующие нейролептики:
аминазин, тизерцин, галоперидол, трифтазин, флюанксол, клопиксол, рисполепт и
другие.
Нейролептики вызывают разнообразные побочные действия и осложнения.
Среди них наиболее часто встречаются следующие:
1) аллергические реакции;
2) снижение артериального давления с возможностью внезапного наступления коллапса.
Для профилактики этого осложнения, особенно в начале курса лечения, необходимо
следить за состоянием сердечно-сосудистой системы и артериального давления;
3) синдром Паркинсона, проявляющийся скованностью движений, тремором, сальностью
кожных покровов, смазанностью речи. При проявлении этих расстройств назначают
антипаркинсонические препараты, из которых наиболее действенным является
циклодол;
4) гиперкинезы и судороги в отдельных группах мышц, чаще всего лица и верхних
конечностей. При их возникновении временно отменяется нейролептик или снижается
доза, больным вводятся растворы глюкозы, седуксена, витамины С и В, кофеин,
димедрол.
17.
Проблема биполярных аффективныхрасстройств за последнее время стала
одной из ведущих проблем современной
психиатрии.
18.
Биполярное расстройство(маниакально-депрессивный психоз)
- психическое расстройство, проявляющееся аффективными
состояниями, - маниакальными
(гипоманиакальными) и депрессивными, а также смешанными
состояниями, при которых у больного наблюдаются симптомы
депрессии и мании одновременно (например, тоска со
взвинченностью, беспокойством, или эйфория с заторможенностью, так называемая непродуктивная мания), либо быстрая смена
симптомов (гипо)мании и (суб)депрессии.
Состояния мании и днепрессии периодически, в виде фаз,
непосредственно или через
«светлые» промежутки психического здоровья (так называемые
интерфазы, или интермиссии), сменяют друг друга, без или почти без
снижения психических функций, даже при большом числе
перенесѐнных фаз и любой продолжительности болезни.
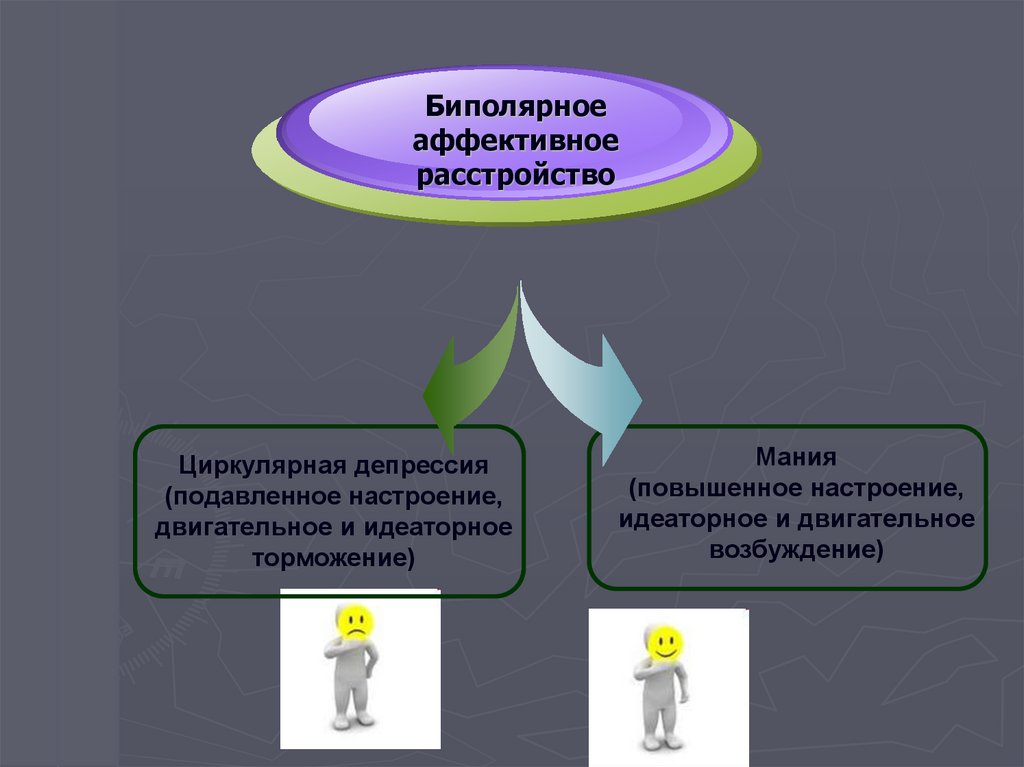
19. Биполярное аффективное расстройство
Циркулярная депрессия(подавленное настроение,
двигательное и идеаторное
торможение)
Мания
(повышенное настроение,
идеаторное и двигательное
возбуждение)
20.
Эпидемиологические исследования выявили наибольшуюраспространѐнность биполярного расстройства в возрастной группе от 18
до 24 лет, причѐм без половых различий. Появление биполярного
расстройства в более позднем возрасте, как правило, является
последствием черепно-мозговой травмы, перенесѐнного инсульта и др.
Этиология: Биполярное расстройство является заболеванием с
выраженной генетической предрасположенностью.
Показано, что риск развития биполярного расстройства среди потомков
людей, страдающих этим заболеванием, составляет 13 %.
21.
Клинические проявления и диагностика^1. Мания: Маниакальный эпизод характеризуется неадекватно приподнятым
настроением, которое может меняться от беспечной весѐлости до почти
неконтролируемого возбуждения. Подъѐм настроения сопровождается повышенной
энергичностью, приводящей к гиперактивности, речевому напору и сниженной
потребности во сне. Больной становится неподвластным социальному торможению, не
удерживает внимание, отмечаются выраженная отвлекаемость, повышенная
самооценка, легко высказываются сверхоптимистичные идеи и идеи величия.
Могут возникать нарушения восприятия. Больной может совершать экстравагантные и
непрактичные поступки, бездумно тратить деньги или быть агрессивным, влюбчивым,
гиперсексуальным, шутливым в неподходящих обстоятельствах.
При некоторых маниакальных эпизодах состояние больного можно охарактеризовать
как раздражѐнное и подозрительное, нежели приподнятое. Манию с психотическими
симптомами испытывают на протяжении жизни 86 % больных с биполярным
расстройством. При этом повышенная самооценка и идеи превосходства превращаются
в бредовые идеи величия, раздражительность и подозрительность трансформируются
в бред преследования. В тяжѐлых случаях могут отмечаться экспансивно-парафренные
переживания величия или бредовые идеи о знатном происхождении. В результате
скачки мыслей и вербального напора речь больного зачастую оказывается
малопонятной для окружающих. Согласно DSM-IV, для диагностирования мании
необходимо, чтобы еѐ симптомы наблюдались в течение не менее 7 дней.
22. Маниакальные состояния (F 30)
Повышенное настроение, эйфория, даже при получениинеприятных известий и несчастий.
Реактивные эмоции неглубоки и нестойки
Темп мышления ускорен, внимание неустойчиво,
отмечаются гипермнезии, критика снижена.
Усиление инстинктов
Расстройства восприятия неглубоки и проявляются в виде
иллюзий, парейдолий и метаморфопсий
Повышенная
общительность,
многоречивость,
обнаруживая повышенный интерес к деятельности больные
начинают одно дело, бросают его, переходят к другому,
быстро отвлекаясь, постоянно куда-то торопясь.
Находясь все время в движении и деятельности, больные
не проявляют признаков астении.
23.
2. Гипомания – это лѐгкая степень мании, которая не
сопровождается психотическими симптомами (бредом или
галлюцинациями). У больных отмечается постоянный лѐгкий
подъѐм настроения (по крайней мере, в течение нескольких дней),
повышенная энергичность и активность, чувство благополучия.
Также часто отмечаются повышенная социальная деятельность,
разговорчивость, фамильярность, гиперсексуальность, сниженная
потребность во сне. Женщины часто наносят на лицо чрезмерный
макияж, одевают необычную и яркую одежду. Эти симптомы не
приводят к серьѐзным нарушениям в работе или социальному
неприятию больных. Иногда вместо обычного весѐлого настроения
могут наблюдаться раздражительность, повышенное самомнение и
грубое поведение. Согласно DSM-IV для диагностирования
гипомании необходимо, чтобы ее симптомы наблюдались в
течение не менее 4 дней.
24. Депрессивная фаза (F 32)
Витальный аффект тоски, печали, скорби.Болезненно сниженное настроение усиливается
особенно в утренние часы до меланхолии с унынием.
Жалобы на мучительную тоску со сжимающими
болями в области сердца, тяжестью за грудиной,
“предсердечная тоска”.
Больные заторможены, вплоть до депрессивного
ступора, малоподвижны
Речь тихая, монотонная, отсутствие интереса к
общению
Подавление инстинктов.
Психосенсорные расстройства
25. Депрессивная фаза (F 32)
Идеи самоуничижения, самообвинения,греховности,
в
тяжелых
случаях
приобретающие бредовой характер.
Суицидальные мысли и действия. Они не
строят планов на будущее, считают его
бесперспективным, не высказывают никаких
желаний, кроме желания умереть, однако
последнее
могут
скрывать
и
диссимулировать.
Внимание
приковано
к
собственным
переживаниям, внешние раздражители не
вызывают адекватных ответов.
26. Депрессивная фаза (F 32)
В ряде случаев наряду с усилениемотрицательных эмоций может наблюдаться
переживание утраты чувств, когда больные говорят, что
они не испытывают обычных человеческих эмоций,
стали бесстрастными автоматами, нечувствительны к
переживаниям близких и поэтому мучительно страдают
от собственного бесчувствия – симптом “болезненной
анестезии психики”
27.
Смешанные эпизоды: к смешанным маниакально-депрессивным эпизодам относят состояния,
соответствующие критериям как мании, так и депрессии,
с давностью симптоматики более 7 дней. Смешанные
эпизоды могут возникать на любом этапе заболевания, их
появление считают предиктором неблагоприятного
прогноза больного.
Циклотимия: характеризуется наличием длительных
субдепрессивных и гипоманических симптомов.
Выраженные депрессивные расстройства или мании при
этом отсутствуют.
Циклотимию диагностируют, если на протяжении не
менее 2 лет у пациента наблюдаются частые приступы
подавленного настроения, чередующиеся с приступами,
которые отвечают критериям гипомании. Впоследствии
циклотимия может трансформироваться в типичное
биполярное расстройство.
28. Врожденный психический дефект (олигофрения (малоумие), недоразвитие психической деятельности, умственная отсталость).
Олигофрения - стойкое, малообратимое, равномерноенедоразвитие уровня психической, в первую очередь,
интеллектуальной деятельности,.связанное с врожденной или рано
приобретенной (до 3-х лет) органической патологией головного
мозга. Характерно равномерное недоразвитие когнитивных, речевых,
моторных, интеллектуальных и социальных способностей.
Малоумие может развиваться с любым неврологическим,
соматическим и психическим расстройством или возникать без них.
По степени выраженности олигофрения как синдром делится на
дебильность (легкая умственная отсталость), имбецильность
(умеренная умственная отсталость) и идиотия (тяжелая и глубокая
умственная отсталость).
29.
1.Дебильность - легкая форма олигофрении, при которой в первуюочередь не развивается абстрактно-логическое мышление, затруднено в
развитии конкретно-образное мышление, недоразвитие эстетических,
этических, интеллектуальных эмоций и высоких социальных форм поведения.
Затрудняется переход от чувственного познания к рациональному, от
конкретных обобщений к абстрактным и формированию глубоких суждений и
умозаключений: не развиваются или слабо представлены такие
интеллектуальные операции, как обобщение, анализ и синтез,
классификация, абстрагирование, сравнение. При неглубоких нарушениях
развития предпосылок к интеллекту (память, речь, внимание и др.) не
развиваются полностью такие свойства и качества интеллекта: широта,
глубина, самостоятельность, оригинальность, гибкость, логичность,
критичность. При удовлетворительном внимании и достаточной
механической памяти пациенты способны к обучению во вспомогательной
школе, где приобретают достаточный запас знаний и навыков чтения,
письма, счета, а также рабочую специальность. Психический ―инвентарь‖
снижен и не соответствует возрастной норме.
Основные затруднения обычно наблюдаются в сфере школьной
успеваемости, особенно в чтении и письме. Эмоциональная и социальная
незрелость проявляется в ограничении социальных ролей, в затруднениях,
связанных с брачной жизнью, воспитанием детей, адаптации к культурным
традициям и формам поведения.
30.
2.Имбицильность - умеренно выраженная степень олигофрении характеризуетсяполной невозможностью абстрактно-логического мышления, глубокие затруднения
конкретно- образного. Невозможно проведение логических операций: обобщение,
сравнение, возможны только бедные суждения, несамостоятельные,
штампованные, бездоказательные, предельно конкретные, по типу простого
подражания и повторения. Грубо страдают предпосылки интеллекта: устойчивость
внимания, речь аграмматична с выраженным дефектом произношения, память
только механическая с небольшим словарным запасом. В результате обучения
возможно ограниченное приобретение навыков, преимущественно элементарного
самообслуживания и наиболее простых видов труда на основе способности к
развитию элементарных автоматических навыков, требующих надзора. Эмоции
бедны, ригидны, малодифференцированы. Не развивается достаточная
дифференциация ощущений и восприятий. В зрелом возрасте они обычно способны
к простой практической работе (уборка, перенос тяжестей и т. п.) при тщательном
построении заданий и обеспечении квалифицированного надзора.
► 3. Идиотия - глубокая степень олигофрении, характеризующаяся полным
отсутствием понятийного мышления, четкого развития восприятия,
дифференциации простых эмоций и целенаправленной деятельности. Ощущения
наиболее простые сохраняются, определяя возникновение примитивных эмоций
(удовольствие
неудовольствие) и определяя элементарные двигательные реакции.
Внимание преимущественно пассивное и привлекается только непосредственными
воздействиями на пациента. Речепроизводство и речепонимание фактически
отсутствуют, имеются нечленораздельные звуки, отдельные слова в порядке
подражания. Сохранена инстинктивная деятельность, реже возникают простые
автоматизированные, основанные на инстинктах, акты. По существу пациенты
ведут инстинктивный, преимущественно вегетативный образ жизни и нуждаются в
уходе и надзоре.
31.
Геронтопсихиатрия
Деменция при церебральных сосудистых нарушениях возникает на поздних стадиях
заболевания или после острых, особенно повторных, нарушений мозгового кровообращения.
Кроме сосудистых нарушений слабоумие могут спровоцировать хронические инфекционные
заболевания, нарушения функции печени и кишечника, выраженное снижение слуха или
зрения, ограничение подвижности, депрессия. Такие виды деменции обратимы при оказании
целенаправленной медицинской и социальной помощи.
Старческие деменции. Существуют ряд атрофических заболеваний головного мозга, которые
приводят к необратимому и выраженному слабоумию. Их объединяют в класс старческой
деменции, куда входят болезнь Альцгеймера и другие болезни альцгеймеровского типа. Этот
тип деменции свойствен старым людям -- если среди лиц 65 лет деменция наблюдается в 5 %
случаев, то в возрасте 80 лет и старше -- у каждого четвертого-пятого.
Болезнь начинается с нарушений процессов запоминания и кратковременной памяти на
текущие события. Появляются затруднения при выполнении привычной работы, больной может
заблудиться в знакомом для него месте. На начальном этапе наряду с ослаблением памяти
происходят необратимые изменения характера с утратой индивидуальности, угасанием
интересов, проявлением в одних случаях нивелирования личностных черт, эмоционального
огрубения -- больные становятся эгоистичными, эмоционально черствыми, злобными,
ворчливыми, в других -- наблюдается заострение свойственных ранее характерологических
особенностей, например, бережливость переходит в скупость, аккуратность -- в бессмысленный
педантизм. Круг интересов резко сужается, вплоть до удовлетворения инстинктов. Часто такие
больные становятся неряшливыми, скупыми, у них растормаживаются влечения, появляется
обжорство, сексуальная расторможенность. Эти изменения влекут за собой нарушения
поведения в социуме. Больные конфликтуют с окружающими, нищенствуют, попрошайничают,
роются в мусорных баках, воруют, возможны сексуальные извращения.
32.
К абиотрофическим заболеваниям относятся возрастныеинволюционные процессы в головном мозге, приводящие
к нарушениям психической деятельности, которые
делятся на две основные группы: пресенильные
(предстарческие) расстройства (45 - 65 лет) и сенильные
(старческие) расстройства (65 - 70 лет).
► ИНВОЛЮЦИОННЫЕ ПСИХОЗЫ относятся к
пресенильным расстройствам. Выделяю
инволюционную депрессию и инволюционные
бредовые психозы.
Инволюционная депрессия встречается чаще других расстройств. У
больных наблюдается депрессия, которая сопровождается тревогой с
ожиданием несчастий, ипохондрическими жалобами. Это состояние
сопровождается ажитацией, суицидальными попытками. Инволюционная
депрессия может продолжаться несколько месяцев и закончиться
выздоровлением, иногда принимает затяжное течение.
33.
Инволюционные бредовые расстройства. Выделяют инволюционнуюпаранойю, которая сопровождается монотематическими,
интерпретативными бредовыми идеями ревности, ущерба, преследования;
инволюционный параноид, который сопровождается бредовыми идеями
бытовых отношений, преследования, ≪издевательства≫, направленными
на лиц из ближайшего окружения и вербальными галлюцинациями.
Иногда у больных появляются бредовые идеи отравления, которые
сопровождаются обонятельными галлюцинациями, бредовой трактовкой
соматических ощущений.
Лечение: при инволюционной депрессии назначают
антидепрессанты (амитриптилин, людиомил, ципрамил). При инволюционных
бредовых расстройстваах назначают нейролептики (хлорпротиксен), в
небольших дозах клопиксол.
► Болезнь Альцгеймера относится к группе пресенильных деменций.
Клиническая картина характеризуется медленным, постепенным началом.
Продромальный период длится несколько лет, в течение которых больные жалуются
на усталость, снижение работоспособности, сонливость. Затем появляются нарушения
памяти, утрачивается способность к приобретению новых знаний, в дальнейшем
больные забывают свой возраст, имена родных, утрачивают запас школьных и
профессиональных знаний, появляются ложные узнавания людей,1 не узнают своего
отражения в зеркале, постепенно прогрессирует снижение интеллекта, распад речи,
письма, появляется алексия, аграфия, акалькулия, больные утрачивают
автоматизированные навыки (не могут выполнять привычные действия), появляется
апраксия, любое целенаправленное движение невозможно.
34.
В конечнойстадии - маразм, лежит в позе эмбриона, отмечается оральный,хватательный автоматизм, насильственный смех, плач, припадки. Заболевание длится
8-10 лет.
► Болезнь Паркинсона относится к числу психических заболеваний с
наследственной предрасположенностью. Описаны семьи, в которых болезнь
Паркинсона встречается в двух или более поколениях. Это дегенеративноатрофическое заболевание мозга проявляется неврологическими,
экстрапирамидными расстройствами, в одной трети случаев сопровождается
выраженными психическими нарушениями. В начале заболевания, кроме
своеобразного тремора, появляется раздражительность, подозрительность,
эмоциональная лабильность, в дальнейшем появляется эгоцентризм, стойкое
снижение настроения с ворчливостью, недовольством окружающими, снижение
памяти, снижение уровня интеллектуальной деятельности.
► Старческое (сенильное) слабоумие относятся к частым формам психозов с
генетическим предрасположением к нему. В возрасте 65 - 70 лет быстро
прогрессирует атрофический процесс в головном мозге, сопровождающийся
развитием слабоумия. Подобно физиологическому старению, заостряются
основные черты личности, но в отличие от нормального старения, при старческом
слабоумии происходит огрубение личности, нивелируются индивидуальные
свойства, происходит сужение интересов и кругозора, утрата прежних связей.
Появляются эгоцентризм, скупость, подозрительность, черствость, придирчивость,
злобность, бестактность, больные легко поддаются чужому влиянию, исчезает
стыдливость и тонкие нравственные установки. Угасающее половое влечение
приобретает извращенную форму в виде эксгибиционизма (стремление
демонстрировать половые органы лицам другого пола), вуазйеризма (влечение к
подсматриванию за обнаженными людьми Другого пола), педофилии (влечение к
совершению развратных Действий с детьми), в связи с чем больные попадают в
35.
В окружающих больные узнают лиц, которых знали в молодости, своих детей считаютбратьями и сестрами, появляется эйфория, прерываемая гневливыми вспышками.
Особенностью старческой деменции являются эпизоды нарушения сознания, которые
принято обозначать как старческий делирий. Больные дезориентированы в
окружающей обстановке, не узнают близких, становятся суетливы и беспокойны, ведут
себя так, словно находятся в обстановке далекого прошлого, общаясь с давно
умершими людьми. Подобные эпизоды длятся несколько часов, возникая в вечернее и
ночное время. Иногда у больных появляются стойкие бредовые идеи ущерба, нелепого
содержания, сопровождающиеся тревогой и беспокойством, которое усиливается в
ночное время, когда больные не спят, бродят по дому, проверяют замки на дверях.
Лечение. Лечение больных с пресенильным и сенильными деменциями сводится
к организации квалифицированного ухода заними, проведению симптоматической
и общеукрепляющей тера-пии. На ранних этапах назначают ноотропы (пирацетам,
ноотропил, аминалон). Из транквилизаторов - мебикар. При наличии психотической
симптоматики - небольшие дозы нейролептиков (сонапакс, хлорпротиксен,
терален).
► При болезни Паркинсона - антипаркинсонические средства (циклодол и др.).
36.
Уход: Постепенно они становятся все более беспомощными, требуют постороннейпомощи в одевании, кормлении, соблюдении гигиены, мытья, не ориентируются в
собственном доме, перестают узнавать родных. Очень характерный симптом -стремление собирать вещи, увязывать их в узлы, «собираться на работу или ехать
домой». В поведении при этом наблюдается суетливость, беспокойство, особенно в
ночное время.
В финале заболевания наступает полный распад психики и резкое физическое
истощение, несмотря на часто свойственную этим больным прожорливость.
Заболевание тянется годами, часто более десяти лет.
На фоне слабоумия и без него в старости могут развиваться психозы -- делириозные,
галлюцинаторные, бредовые, депрессивные. Для бредовых психозов позднего возраста
характерна особая их тематика -- с идеями ущерба, воровства, отравления, ревности.
Больные могут обвинять соседей или родных в том, что они портят или крадут их
вещи, пытаются завладеть их квартирой, для чего через отверстия в стене пускают
ядовитые газы, отравляют пищу. Восьмидесятилетний старик может обвинять свою
жену в изменах и предпринимать все меры, чтобы она не могла это делать, вплоть до
убийства.
37. Лечение
Целями лечения биполярного расстройства являются:
Устранение симптомов аффективного приступа (т. е. депрессии или
эйфории).
Введение пациента в ремиссию и ее поддержание в течение как можно
более длительного времени (в идеале – постоянно).
Социализация пациента, его возвращение к нормальной жизни.
Все методы терапии БАР делятся на два типа – медикаментозные и
немедикаментозные. Ко второй группе относятся психотерапия, мероприятия
по реабилитации и социализации.
38.
Лекарственная терапия подбирается индивидуально, этоможет быть один или комбинация из следующих групп
препаратов:
Нормотимики – препараты, стабилизирующие настроение,
которые удерживают его в приемлемом диапазоне, предотвращая
острые эпизоды гипомании и депрессии. Это вальпроевая кислота,
препараты лития, Карбамазепин и т. д.
Нейролептики, или антипсихотики – способствуют
устранению психоза, таких его проявлений, как галлюцинации и
иллюзии. В эту группу входят Галоперидол, Флюанксол.
Антидепрессанты – в первую очередь, Флуоксетин, а также
Циталопрам, Пароксетин, Сертралин.
39.
К психосоциальным методам, доказавшимсвою эффективность в терапии БАР,
относятся следующие виды терапии:
Когнитивно-поведенческая;
Семейная;
Интерперсональная;
Социально-ритмическая.
40.
Высокая эффективность лечения исоциальной реабилитации больных БАР в
современных условиях может быть
обеспечена лишь при условии
своевременного проведения им
адекватных форм фармакотерапии,
включения в терапевтический комплекс
методов немедикаментозной терапии, а
также - необходимых
социореабилитационных мероприятий.
41.
Принципы лечения шизофрении включают:Психофармакотерапия
Психосоциальное воздействие (поведенческая терапия, семейная
психотерапия, групповая терапия)
Социально-трудовая реабилитация
42.
Лечение шизофрении традиционно состоит из трёхэтапов:
► Купирующая терапия – терапия с целью снятия
психоза. Целью этого этапа лечения является
подавление позитивной симптоматики шизофрении –
бреда, гебефрении, кататонии, галлюцинаций;
► Стабилизирующая терапия – применяется для
поддержания результатов купирующей терапии, её
задача – окончательно убрать позитивную
симптоматику всех видов;
► Поддерживающая терапия – направлена на
поддержание стабильного состояния психики больного,
предупреждение рецидива, максимального отдаления
по времени следующего психоза.
43. Психофармакотерапия
Основная группа психофармакологических средств, применяемых для лечениябольных шизофренией - антипсихотические средства (нейролептики).
Антипсихотическое действие нейролептиков связывают с блокадой D2дофаминовых рецепторов в мезолимбических структурах головного мозга.
Действие нейролептиков:
Ошгшш
44.
Психосоциальное воздействиеПоведенческая терапия. Предусматривает обучение
профессиональным навыкам с целью достижения
удовлетворения собой, улучшения межличностных отношений.
Групповая терапия. Акцент делают на поддержании и развитии
социальных навыков в повседневной деятельности.
Семейная психотерапия. Ставит целью, прежде всего,
разъяснить родным больного проявления болезни, которые они
могут принимать за чудачество, распущенность, упрямство,
лень, и т.д. Надо убедить родных в необходимости длительного
лечения, опасности перерывов, ведущих к рецидиву,
разъяснять, какие требования они могут и должны предъявлять
к больному, а какие для него непосильны вследствие
болезненных переживаний и могут привести лишь к конфликтам
и утяжелению состояния.
45.
Социальная реабилитацияРеабилитация подразумевает комплекс мер по возможному сохранению, а при
утрате – восстановлению, хотя бы частичному, социального статуса больного,
включая его трудоспособность, семейные отношения, активную жизнь в
обществе. Длительное пребывание в психиатрической больнице приводят к
госпитализму – утрате способности жить самостоятельно, социальных навыков,
неумению удовлетворять свои элементарные нужды, подавляет желание
трудиться, может также нарушить семейные связи. Поэтому госпитализация
должна быть минимальной по длительности. Как только позволяет состояние
больного, необходимо использовать домашние отпуска, перевод в дневные
стационары, активное наблюдение в диспансере.
Чтобы отвлечь больного от болезненных переживаний, используется лечение
“занятостью”. По мере улучшения переходят к трудотерапии, включающей при
надобности обучение новой профессии, стимулируется социальная активность.
Рекомендации во время ремиссий касаются также труда. Даже при неполной
ремиссии и поддерживающей лекарственной терапии надо стремиться к тому,
чтобы работающие продолжали труд, если им это посильно. В других случаях
можно попытаться продолжать труд в облегченных условиях (на дому, в
лечебных мастерских, работа с половинной нагрузкой). Трудовые ограничения
должны распространяться на те сферы деятельности, где возможное внезапное
ухудшение состояния больного грозит опасностью для него или для других.
46.
Неотложное состояние– это
состояние, которое представляет угрозу для
жизни пациента и поэтому требует
проведения безотлагательных мер по
диагностике, лечению и определению
дальнейшей тактики ведения больного.
47. ОБЩИЕ ПРИНЦИПЫ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРЫХ ПСИХИЧЕСКИХ РАССТРОЙСТВАХ ПРАВОВЫЕ АСПЕКТЫНЕОТЛОЖНЫЕ ПСИХИАТРИЧЕСКИЕ
ОБЩИЕ ПРИНЦИПЫ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ ПРИОСТРЫХ ПСИХИЧЕСКИХ РАССТРОЙСТВАХ
ПРАВОВЫЕ АСПЕКТЫНЕОТЛОЖНЫЕ ПСИХИАТРИЧЕСКИЕ
СОСТОЯНИЯ
Одной из основных мер неотложной психиатрической помощи является
госпитализация в психиатрическую больницу, а также (в меньшей мере)
применение медикаментозных средств, снижающих возбуждение,
сдерживание и другие способы ограничения двигательной активности
больного. Поскольку большая часть этих мер может быть предпринята по
решению врача психиатра, их исполнение в основном возлагается на
службу скорой психиатрической помощи либо на учреждения,
оказывающие внебольничную психиатрическую помощь
(психоневрологические диспансеры или кабинеты). Частично, в пределах
своей компетенции эти функции вынуждены выполнять до осмотра
врачом — психиатром бригады скорой и неотложной медицинской
помощи, врачи общесоматических стационаров и поликлиник, которые в
своей практической деятельности нередко сталкиваются с лицами,
страдающими психическими расстройствами, а также сотрудники милиции
(в части предотвращения опасных действий).
48. Правовые аспекты, связанные с особенностями работы скорой (неотложной) психиатрической помощи
Вызов психиатрической бригады должен быть принят, если пациент находится внеблагоприятных бытовых условиях и “тяжёлое психическое расстройство” у него
соответствует любому из трёх критериев.
o
Когда условия неблагоприятны (отсутствие наблюдения, ухода за больным,
пребывание его вне семьи, на улице и т.д.)
o
беспомощный пациент (критерий “б”)
o
пациент с плохим клиническим прогнозом в случае оставления его без
психиатрической помощи (критерий “в”) становятся опасными для себя.
В этих случаях критерии “б” и “в” статьи 23 Закона совпадают с критерием “а” и
пациент должен быть недобровольно освидетельствован психиатром скорой помощи.
В сельских районах и небольших населённых пунктах, где нет врачей- психиатров.
В экстренных случаях вопрос о направлении больного в психиатрический
стационар целесообразно решать врачам других специальностей. При поступлении
в психиатрический стационар такое лицо будет обязательно осмотрено врачом —
психиатром в приёмном отделении.
49.
Особенности оказания помощи заключаются в необходимости в то же времястрогого выполнения ряда мер, направленных на предупреждение
суицидальных действий, агрессии, нанесения повреждений самому больному,
окружающим его лицам, а также оказывающему помощь медицинскому
персоналу. Необходимо помнить, что поведение больного под влиянием
психопатологических расстройств может внезапно меняться, носить
непредвиденный, импульсивный характер и приобретать крайнюю опасность,
как для него, так и для окружающих.
В связи с этим:
1. Диспетчер (дежурный врач), получив сведения о больном, совершившем
опасные поступки, или высказывающем угрозы, приняв вызов, обязан,
поставить в известность врача бригады, сообщив ему все ставшие
известными подробности поведения больного. Получив вызов к социально
опасному больному (агрессивному, вооруженному, владеющему приёмами
рукопашного боя и т.п.) врачу бригады скорой психиатрической медицинской
помощи необходимо обратиться за содействием в органы внутренних дел, на
территории обслуживания которого находится психически больной.
Медицинские работники имеют право не входить без сотрудников милиции в
помещение, где находится социально опасный (агрессивный, вооружённый и
т.д.) больной.
50.
2.
Принимаемые бригадой по указанию врача меры, определяемые
конкретной обстановкой и особенностями состояния больного,
должны выполняться достаточно быстро, согласовано и точно.
3.Во время осмотра, а также при всех передвижениях больного,
фельдшерам бригады необходимо располагаться в
непосредственной близости от него таким образом, чтобы
предупредить возможный опасный поступок или побег.
Необходимо внимательно следить за поведением больного
(направлением взгляда, движениями рук, мимикой и др.), убрать
из поля зрения больного (с помощью окружающих лиц) все
колющие, режущие и т.п. предметы.
4. Осмотр лиц с психическими расстройствами в учреждениях,
организациях, лечебно-профилактических учреждениях и т.д.
осуществлять по возможности в отдельном помещении (кабинет
администрации, медицинский пункт и т.п.) в отсутствии
сотрудников, без излишней огласки (то есть по возможности,
необходимо принять меры, чтобы избежать ситуации, которая. по
мнению пациента, может его компрометировать в глазах
окружающих), а так же вдали от работающих агрегатов.
51.
5. Осмотр больного с целью обнаружения предметов, которые могут бытьиспользованы им в качестве орудий нападения и аутоагрессии производится по
указанию врача (обычно перед транспортировкой, с помощью его близких, а также
сотрудников милиции или иных лиц) и во всех случаях тщательным образом. В
случаях, когда требуют обстоятельства, осмотр должен производиться без
промедления.
6. При посадке больного в транспорт следует проявлять осторожность в связи с
возможностью травматизации.
Во время транспортировки постоянно нужно контролировать поведение больного.
Беседа (при возможности установления контакта) не должна затрагивать его
болезненных переживаний, она должна быть отвлекающей и успокаивающей. При
выходе из помещения (квартира, подъезд и т.д.), при посадке в автомашину и высадке
из автомашины от персонала требуется особая бдительность, так как в этот момент
больной может совершить попытку к бегству, проявить в связи с этим агрессию! При
транспортировке больного в ночное время суток, необходимо освещать салон
автомашины.
7. Автотранспорт должен располагаться на возможно более близком расстоянии к
входу в помещение, удобном для быстрой посадки или высадки больного.
8. Транспортировать в автомашине одновременно не более одного возбуждённого
больного.
9. Если у лица с психическими расстройствами, в момент осмотра или
транспортировки, развилось состояние психомоторного возбуждения, то, по указанию
и под контролем врача, необходимо применить меры физического стеснения, если
иными методами невозможно предотвратить действия больного представляющие
непосредственную опасность для него или для окружающих лиц.
52. Общие показания для госпитализации
Показаниями для госпитализации являются:► - наличие у гражданина психического заболевания и решение врача-психиатра
территориального органа здравоохранения о проведении обследования или
лечения в стационарных условиях или решение суда
► - необходимость проведения психиатрической экспертизы
► Госпитализация гражданина в психиатриченский стационар осуществляется
добровольно по его письменной просьбе или с его письменного согласия (кроме
исключений – статьи 30). До 14 лет дети помещаются в стационар по письменной
просьбе или с письменного согласия родителей (опекунов). Полученное согласие
оформляется в документации.
53.
Основания для принудительной госпитализации и лечения в психиатрическомстационаре.
Гражданин, страдающий психическим заболеванием, может быть госпитализирован в
психиатрический стационар без его согласия или согласия его законного
представителя до решения суда, если его обследование и лечение возможно только в
условиях стационара, а психическое расстройство обуславливает:
► - его непосредственную опасность для себя и (или) окружающих
► - его беспомощность, то есть неспособность самостоятельно удовлетворять
основные жизненные потребности
► - существенный вред его здоровью вследствие ухудшения психического состояния,
если он будет оставлен без психиатрической помощи
► Решение о принудительной госпитализации до освидетельствования больного
комиссией врачей-психиатров и решения суда принимается психиатром, принятое
решение оформляется записью в медицинской документации. Согласно статье 33,
в течение суток (кроме выходных) поступивший больной должен быть
освидетельствован комиссией психиатров. Если принудительная госпитализация и
лечения признаются обоснованными, стационар в течение 72 часов обращается в
суд с заявлением о принудительной госпитализации и предоставлением
соответствующих документов (статья 34). Согласно статье 36, решение суда об
удовлетворении заявления – основание для принудительной госпитализации и
лечения гражданина в психиатрическом стационаре.
54. Противопоказанием для госпитализации являются:
Противопоказанием для госпитализации являются:1. Наличие выраженного сомато-неврологического заболевания, при
котором психическое расстройство является одним из симптомов
основного соматического заболевания и не определяет тяжесть
состояния.
2. Необходимость в ближайшее время переосвидетельствования для
продления группы инвалидности в амбулаторных условиях
(госпитализация возможна при только при обострении заболевания).
3. Наличие у лица психического расстройства со стабильным течением,
при котором госпитализация не улучшит состояние больного (например,
деменция без дополнительной симптоматики или шизофрения со
стабильным течением).




















































 medicine
medicine