Similar presentations:
Хроническая болезнь почек (ХБП): Основные принципы скрининга, диагностики, профилактики и подходы к лечению
1. Хроническая болезнь почек (ХБП): Основные принципы скрининга, диагностики, профилактики и подходы к лечению
ФГБОУ ВО КемГМУ Минздрава РФ.Кафедра факультетской терапии, профессиональных
болезней и эндокринологии
ассистент Чеснокова Л.Д.
Кемерово 2020
2. Новый век – новые термины для нефролога и терапевта
На рубеже XX и XXI веков мировое сообществостолкнулось с глобальной проблемой, имеющей не
только медицинское, но и огромное социальноэкономическое значение – пандемией хронических
неинфекционных болезней, которые ежегодно уносят
миллионы жизней, приводят к тяжелым
осложнениям, связанным с потерей трудоспособности
и необходимостью высокозатратного лечения.
3. Новый век – новые термины для нефролога и терапевта
Среди них заболевания почек занимают важное местоиз-за значительной распространенности в популяции,
резкого снижения качества жизни, высокой смертности
пациентов.
Приводят к необходимости применения дорогостоящих
методов заместительной терапии в терминальной
стадии – диализа и пересадки почки.
4. Клинические рекомендации
Москва, 2012 г5. ХБП ((ХБП – chronic kidney disease – CKD)
• Национальным Почечным Фондом США(National Kidney Foundation – NKF)
• Европейской Почечной Ассоциации –
Европейской Ассоциации Диализа и
Трансплантации (ERA‐EDTA)
• Научного общества нефрологов России (НОНР)
(Москва, 17–18 октября 2007 г.)
6. ХБП – как важная медицинская и социальная проблема. Рекомендация 1.1
• Внедрение концепции ХБП в практическую работусистемы национального здравоохранения следует
рассматривать как важный стратегический
подход к снижению общей и сердечно-сосудистой
смертности,
• Увеличению продолжительности жизни населения,
а также к снижению расходов на госпитальное
лечение осложнений нарушения функции почек и
проведение заместительной почечной терапии.
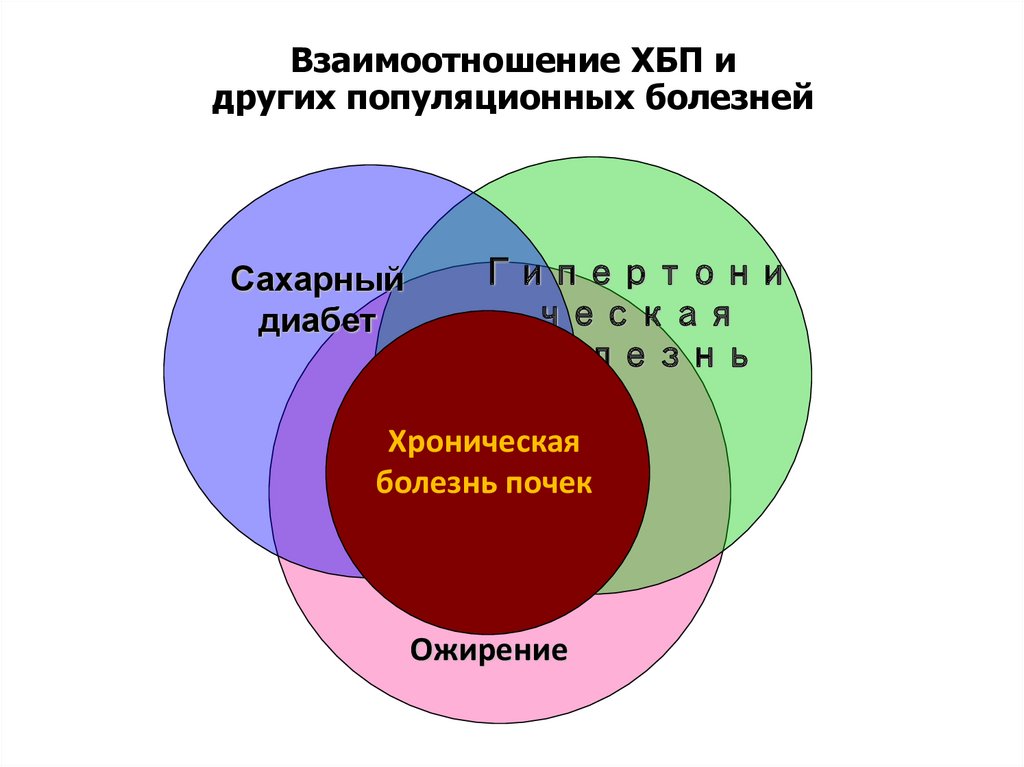
7. ХБП
Распространенность ХБП сопоставима с такими социальнозначимыми заболеваниями, как гипертоническая болезнь и
сахарный диабет, а также ожирение и метаболический
синдром.
Признаки повреждения почек и/или снижение скорости
клубочковой фильтрации выявляют, как минимум, у каждого
десятого представителя общей популяции.
8. Взаимоотношение ХБП и других популяционных болезней
Сахарныйдиабет
Гипертони
ческая
болезнь
Хроническая
болезнь почек
Ожирение
9. ХБП
Признаки хронической болезни почек отмечаются:- более чем у 1/3 больных с хронической сердечной
недостаточностью;
- снижение функции почек наблюдается у 36% лиц в
возрасте старше 60 лет,
- у лиц трудоспособного возраста;
-
снижение функции отмечается в 16% случаев, а при
наличии сердечно-сосудистых заболеваний его
частота возрастает до 26%
10.
Хроническая болезнь почек (ХБП) –глобальная проблема
общественного здравоохранения
1. ХБП – кандидат на 5-ю «болезнь убийцу»
2. ХБП имеет широкое распространение (10 -13 % взрослого
населения)
3. ХБП – летальное заболевание (до ЗПТ доживает лишь 1 из 30
больных ХБП, остальные умирают от СС катастроф)
4. ХБП можно лечить (скрининг в группах риска,
ренопротективная стратегия, борьба с кальцинозом сосудов)
5. Модернизация модели здравоохранения с учетом
распространенности ХБП – путь снижения сердечно-сосудистой
смертности населения
11.
Концепции ХБП в практическую работусистемы национального здравоохранения
• важный стратегический подход к снижению
общей и сердечно‐ сосудистой смертности,
• увеличению продолжительности жизни
населения
• Снижению расходов на госпитальное лечение
осложнений нарушения функции почек
• проведение заместительной почечной терапии
(ЗПТ)
12. Концепции ХБП в практическую работу системы национального здравоохранения
Эпидемиология• В России в 2007 году различные виды
заместительной почечной терапии получали более
20 000 человек (по данным Регистра Российского
диализного общества),
• Ежегодный прирост числа этих больных в
среднем составляет 10,5%.
• На лечение одного диализного больного в течение
года в нашей стране расходуется не менее 1-1,5
млн. рублей, что в 100 раз выше подушевого
норматива Программы государственных гарантий.
13. Эпидемиология
В России средний возраст больных,получающих заместительную почечную
терапию, составляет 47 лет (страдает молодая,
трудоспособная часть населения).
В течение последних 10 лет, обеспеченность
населения в развитии заместительной
почечной терапии (ЗПТ)
остается в 2,5–7 раз ниже, чем в странах
Евросоюза, в 12 раз ниже, чем в США
14. Эпидемиология
Концепция ХБП• возможности нефропротективной терапии,
которая позволяет затормозить
прогрессирование ХБП и стабилизировать
функцию почек, а затраты на которую в 100 раз
ниже, чем на ЗПТ используются неэффективно.
• унификация подходов к профилактике,
диагностике, и лечению нефропатий разной
природы, создает предпосылки для решения
этих важных задач здравоохранения.
15. Концепция ХБП
ОПРЕДЕЛЕНИЕ, КРИТЕРИИ ДИАГНОЗАИ КЛАССИФИКАЦИЯ ХБП. Рекомендация 2.1
Под ХБП следует понимать наличие любых
маркеров, связанных с повреждением почек и
персистирующих в течение более трех месяцев
вне зависимости от нозологического диагноза.
16. ОПРЕДЕЛЕНИЕ, КРИТЕРИИ ДИАГНОЗА И КЛАССИФИКАЦИЯ ХБП. Рекомендация 2.1
Каковы причины введения понятия«хроническая болезнь почек» ?
Единые механизмы прогрессирования различных
болезней почек
Заболевания почек вне зависимости от
нозологической принадлежности имеют
обширный перечень общих механизмов их
прогрессирования.
Однако, общих не только внутри группы болезней
почек, но и общих с заболеваниями сердца, в
первую очередь с ИБС .
17. Каковы причины введения понятия «хроническая болезнь почек» ?
Национальные рекомендации поХБП
Хроническая болезнь почек (ХБП)
диагностируется на основании выявления
анатомического или структурного
повреждения почек и/или снижения СКФ
<60 мл/мин/1,73 м2, которые
прослеживаются в течение 3 и более
месяцев, независимо от их характера и
этиологии
Сердечно-сосудистый риск и хроническая болезнь почек: стратегии кардио-нефропротекции, КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ И
ТЕРАПИЯ, 2014, 23 (3), 4-27
18. Национальные рекомендации по ХБП
Основные термины:ХБП – понятие наднозологическое и в тоже время
не является формальным объединением
хронических почечных заболеваний различной
природы в одну большую аморфную группу,
подменяя этиологический принцип.
19. Основные термины:
Понятие ХБП не отменяет нозологический подход кдиагностике заболеваний почек.
Необходимо добиваться идентификации конкретной
причины (или причин) развития повреждения почек
для того, чтобы установить нозологический диагноз.
20. Основные термины:
ОСНОВНЫЕ ПРИЗНАКИ, ПОЗВОЛЯЮЩИЕПРЕДПОЛАГАТЬ НАЛИЧИЕ ХБП
Маркер
Примечания
Повышенная
альбуминурия/протеинурия
Определение в суточной моче или отношение
альбумин/креатинин в разовой (утренней) порции мочи
Стойкие изменения в осадке
мочи
Изменения электролитного
состава крови и мочи
Эритроцитурия (гематурия), цилиндрурия,
лейкоцитурия (пиурия)
Изменения сывороточной и мочевой концентрации
электролитов, нарушения кислотно-щелочного
равновесия и др. (в т. ч. характерные для "синдрома
канальцевой дисфункции", синдром Фанкони,
почечные тубулярные ацидозы, синдромы Барттера и
Гительмана, нефрогенный несахарный диабет и т. д.)
21. ОСНОВНЫЕ ПРИЗНАКИ, ПОЗВОЛЯЮЩИЕ ПРЕДПОЛАГАТЬ НАЛИЧИЕ ХБП
Изменения почек по даннымлучевых методов
исследования
Патоморфологические
изменения в ткани почек,
выявленные при
прижизненной нефробиопсии
Стойкое снижение СКФ
менее 60 мл/ мин/1,73 м2
Аномалии развития почек, кисты, гидронефроз,
изменение размеров почек и др.
Признаки активного необратимого повреждения
почечных структур, специфические для каждого
хронического заболевания почек, и универсальные
маркеры нефросклероза, указывающие на
"хронизацию" процесса
Указывает на наличие ХБП даже в отсутствие
повышенной альбуминурии/протеинурии и других
маркеров повреждения почек
22. ОСНОВНЫЕ ПРИЗНАКИ, ПОЗВОЛЯЮЩИЕ ПРЕДПОЛАГАТЬ НАЛИЧИЕ ХБП
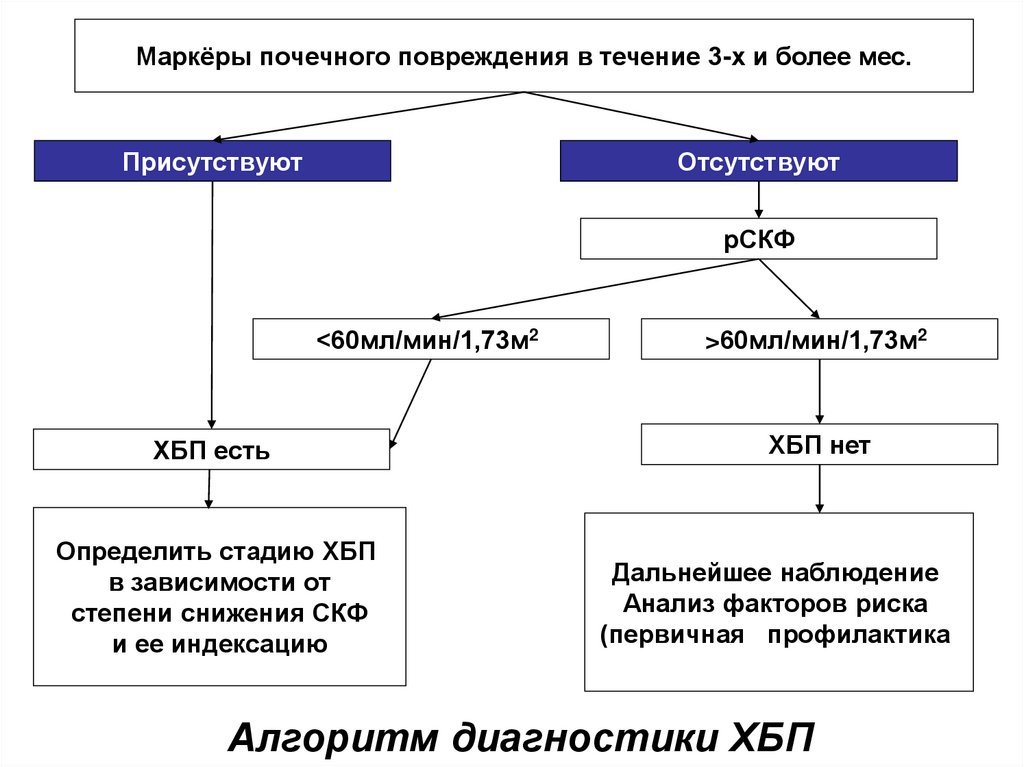
Диагноз ХБП следует устанавливать наосновании следующих критериев:
1) выявление любых клинических маркеров
повреждения почек, подтвержденных на протяжении
периода длительностью не менее 3 месяцев;
2) наличие маркеров необратимых структурных
изменений органа, выявленных однократно при
прижизненном морфологическом исследовании
органа или при его визуализации;
3) снижение скорости клубочковой фильтрации (СКФ) <
60 мл/мин/1,73 м2, сохраняющееся в течение трех и
более месяцев, вне зависимости от наличия других
признаков повреждения почек.
23. Диагноз ХБП следует устанавливать на основании следующих критериев:
Маркёры почечного повреждения в течение 3-х и более мес.Присутствуют
Отсутствуют
рСКФ
<60мл/мин/1,73м2
ХБП есть
Определить стадию ХБП
в зависимости от
степени снижения СКФ
и ее индексацию
>60мл/мин/1,73м2
ХБП нет
Дальнейшее наблюдение
Анализ факторов риска
(первичная профилактика
Алгоритм диагностики ХБП
24.
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК (ХБП) – ЕСТЕСТВЕННОЕТЕЧЕНИЕ
Расчетная СКФ (мл/мин/1.73м²)
Бессимптомная болезнь почек,
выявленная путем скрининга
Альбуминурия
Протеинурия
110
100
90
Артериальная гипертония
Сниженная СКФ
80
70
60
50
40
30
20
ТПН
10
0
1
2
3
4
5
6
7
8
9
10
11
12
13
14
15
16
годы
R.Coppo ERA-EDTA 2013
25. ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК (ХБП) – ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
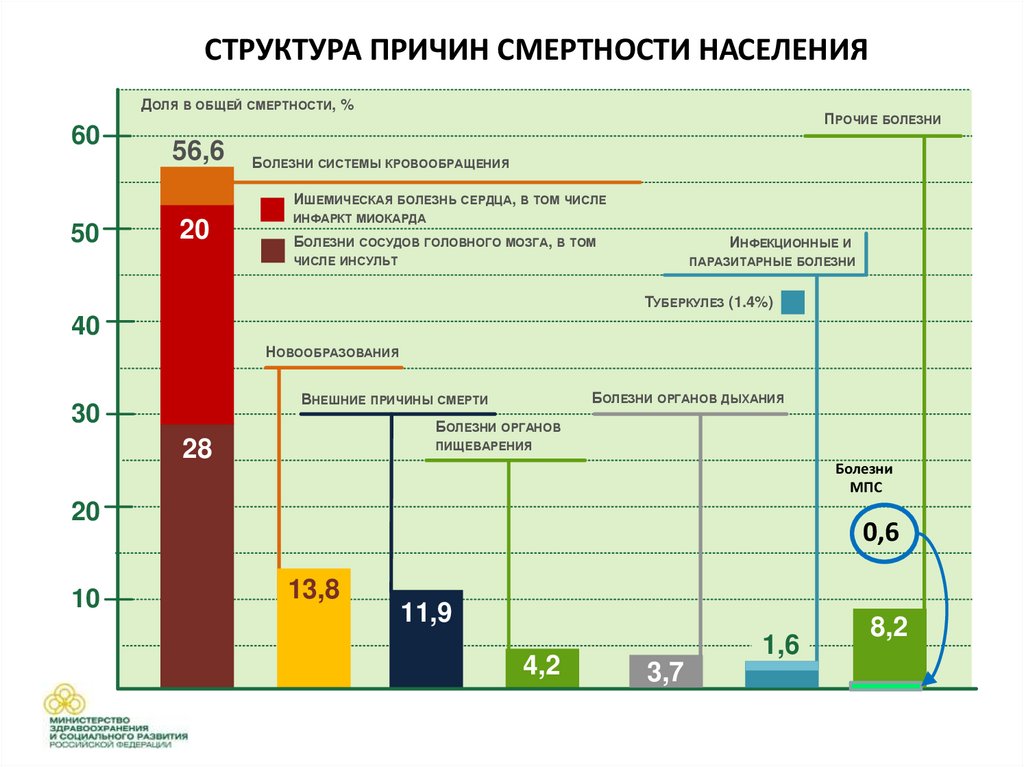
Официальная статистика: почечнаясмертность относительно низка.
• непосредственной причиной гибели
пациентов с нарушенной функцией почек (на
додиализном и диализном этапах лечения)
являются сердечно‐сосудистые осложнения.
• роль заболевания почек, как основного
фактора сердечно‐сосудистого риска,
игнорируется.
26. Официальная статистика: почечная смертность относительно низка.
СТРУКТУРА ПРИЧИН СМЕРТНОСТИ НАСЕЛЕНИЯДОЛЯ В ОБЩЕЙ СМЕРТНОСТИ, %
60
56,6
ПРОЧИЕ БОЛЕЗНИ
БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА, В ТОМ ЧИСЛЕ
50
20
ИНФАРКТ МИОКАРДА
БОЛЕЗНИ СОСУДОВ ГОЛОВНОГО МОЗГА, В ТОМ
ИНФЕКЦИОННЫЕ И
ЧИСЛЕ ИНСУЛЬТ
ПАРАЗИТАРНЫЕ БОЛЕЗНИ
ТУБЕРКУЛЕЗ (1.4%)
40
НОВООБРАЗОВАНИЯ
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ
ВНЕШНИЕ ПРИЧИНЫ СМЕРТИ
30
БОЛЕЗНИ ОРГАНОВ
28
ПИЩЕВАРЕНИЯ
Болезни
МПС
20
10
0,6
13,8
11,9
4,2
1,6
3,7
8,2
27.
Рекомендация 2.3.1:• У больных ХБП недопустимо использование только
концентрации креатинина в сыворотк крови с цель
ю оценки функции почек;
• Каждое определение концентрации креатинина в с
ыворотке крови или указание на него в медицинской
документации должно сопровождаться расчетом
СКФ
28. Рекомендация 2.3.1:
ПробаРеберга -Тареева
• Беременность
• Крайние значения возраста и размеров тела
• Тяжелая белково-энергетическая недостаточность
• Заболевания скелетных мышц
• Параплегия и тетраплегия
• Вегетарианская диета
• Быстро меняющаяся функция почек
• Перед назначением нефротоксичных препаратов
29. Проба Реберга -Тареева
Формулы расчета СКФФормула Кокрофта-Голта (мл/мин)
Клиренс креатинина* = 88 × (140-возраст, годы) x масса тела (кг)
72 x креатинин сыворотки, мкмоль/л
Формула MDRD (мл/мин/1,73 м2)
СКФ* = 175 × (креатинин сыворотки, мкмоль/л/88.4)-1,154 ×
(возраст, годы)-0,203
*для женщин результат умножают на 0,742.
Формула CKD-EPI (мл/мин/1,73 м2)
Для мужчин: СКФ* = 141×min (Scr**/0,9), 1)0,411 × max
(Scr**/0,9), 1) -1,209 × 0,993Возраст
30. Формулы расчета СКФ
Расчет СКФ (2)http://nefrosovet.ru/ru/main/948/scf-calc/
Мужчина 45 лет
Креатинин 400 мкмоль/л
Рост 180 см
Вес 80 кг
31. Расчет СКФ (2)
Уравнения CKD-EPI, 2009 г., модификация 2011 г.Раса
Чернокожие
Чернокожие
Чернокожие
Чернокожие
Азиаты
Азиаты
Азиаты
Азиаты
Испаноамериканцы и индейцы
Испаноамериканцы и индейцы
Испаноамериканцы и индейцы
Испаноамериканцы и индейцы
Белые и остальные
Белые и остальные
Белые и остальные
Белые и остальные
Пол
Женский
Женский
Мужской
Мужской
Женский
Женский
Мужской
Мужской
Женский
Женский
Мужской
Мужской
Женский
Женский
Мужской
Мужской
SCr*, мг/ 100
мл**
<0,7
>0,7
<0,9
>0,9
<0,7
>0,7
<0,9
>0,9
<0,7
>0,7
<0,9
>0,9
<0,7
>0,7
<0,9
>0,9
* SCr - концентрация креатинина в сыворотке крови.
** SCr, мг/100 мл = (SCr, мкмоль/л)х0,0113
Формула
167 х (0,993)Возраст х (SCr/0,7)-0,328
167 х (0,993)Возраст х (SCr/0,7)-1,210
164 х (0,993)Возраст х (SCr/0,9)-0,412
164 х (0,993)Возраст х (SCr/0,9)-1,210
151 х (0,993)Возраст х (SCr/0,7)-0’328
151 х (0,993)Возраст х (SCr/0,7)-1’210
149 х (0,993)Возраст х (SCr/0,9)-0,412
149 х (0,993)Возраст х (SCr/0,9)-1’210
145 х (0,993)Возраст х (SCr/0,7)-0’328
145 х (0,993)Возраст х (SCr/0,7)-1’210
143 х (0,993)Возраст х (SCr/0,9)-0’412
143 х (0,993)Возраст х (SCr/0,9)-1’210
144 х (0,993)Вшраст х (SCr/0,7)-0’328
144 х (0,993)Возраст х (SCr/0,7)-1,210
141 х (0,993)Возраст х (SCr/0,9)-0,412
141 х (0,993)Возраст х (SCr/0,9)-1’210
32. Уравнения CKD-EPI, 2009 г., модификация 2011 г.
Номограмма для расчета на основании уровня креатинина крови сучетом пола, возраста и расы (по формуле CKD‐EPI, 2011 г.)
33. Номограмма для расчета на основании уровня креатинина крови с учетом пола, возраста и расы (по формуле CKD‐EPI, 2011 г.)
Расчетные методы оценки СКФ не применяются:Беременные женщины
• Пациенты старше 80 лет
• Нестандартные размеры тела (пациенты с ампутацией конечностей)
• Выраженные истощение или ожирение
• Заболевания скелетной мускулатуры
• Параплегия и квадриплегия
Быстрое снижение функции почек (острый и
быстропрогрессирующий нефритические синдромы, острая почечная
недостаточность)
• Лечение нефротоксичными препаратами
• При решении вопроса о начале заместительной почечной терапии.
34.
Рекомендация 2.4У каждого больного с ХБП следует выполнять
исследование уровня альбуминурии/протеинурии,
поскольку этот показатель имеет важное значение
для диагностики ХБП, оценки прогноза ее течения,
риска сердечно-сосудистых осложнений, а также
выбора тактики лечения.
35. Рекомендация 2.4
Рекомендация 2.4.1Для оценки альбуминурии/протеинурии
следует определять ее уровень
в суточной моче или отношение
альбумин/креатинин, или общий белок/
креатинин в разовой, предпочтительно
утренней порции мочи.
36. Рекомендация 2.4.1
Стадии ХБПСтадия
Описание
1
Признаки повреждения почек с
нормальной или повышенной
СКФ
2
3
СКФ, мл/мин/1,73
м2
Доп. риск
ССО
≥ 90
Небольшой
Повреждение почек с
начальным снижением СКФ
60-89
Умеренный
Умеренное снижение СКФ
30-59
3A
45-59
Высокий
3Б
30-44
Оч.высокий
4
5 (5Д)
Выраженное снижение СКФ
Терминальная почечная
недостаточность
15-29
Оч.высокий
< 15 или
начало ЗПТ
Оч.высокий
37. Стадии ХБП
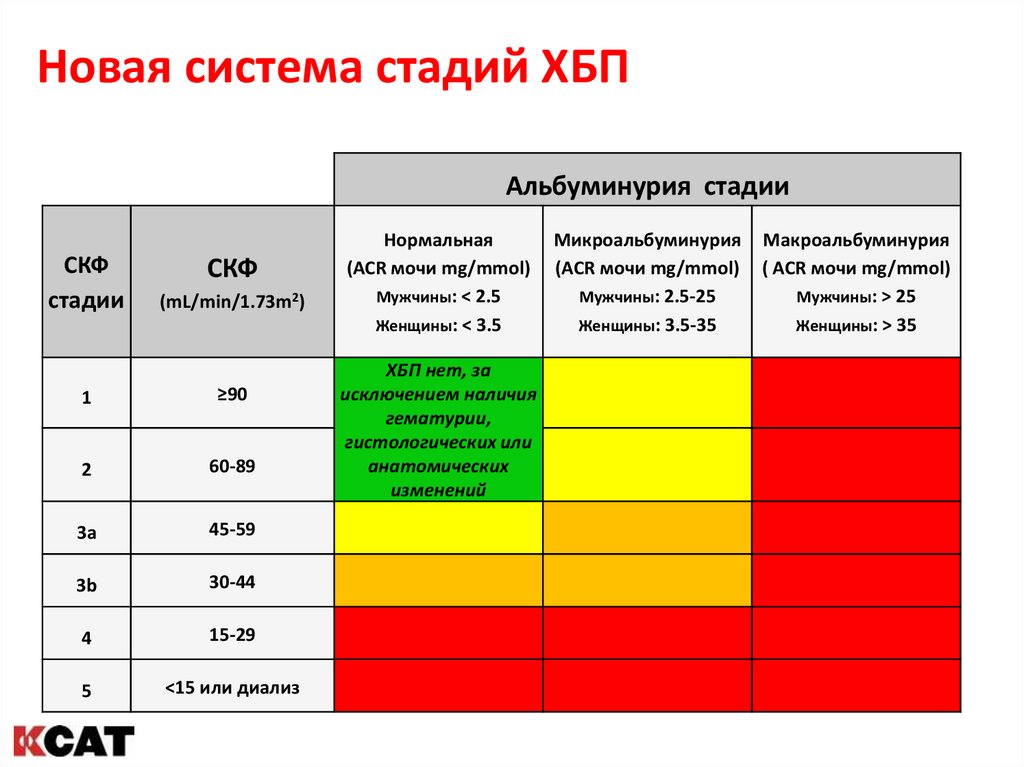
Новая система стадий ХБПАльбуминурия стадии
СКФ
стадии
СКФ
(mL/min/1.73m2)
1
≥90
2
60-89
3a
45-59
3b
30-44
4
15-29
5
<15 или диализ
Нормальная
(ACR мочи mg/mmol)
Мужчины: < 2.5
Женщины: < 3.5
ХБП нет, за
исключением наличия
гематурии,
гистологических или
анатомических
изменений
Микроальбуминурия
(ACR мочи mg/mmol)
Мужчины: 2.5-25
Женщины: 3.5-35
Макроальбуминурия
( ACR мочи mg/mmol)
Мужчины: > 25
Женщины: > 35
38. Новая система стадий ХБП
Рекомендация 2.6Каждую стадию ХБП следует индексировать в
зависимости от выраженности
альбуминурии/протеинурии; для случаев
заместительной почечной терапии следует
указывать ее вид – диализ (Д) и
трансплантация (Т).
39. Рекомендация 2.6
Рекомендация 2.7.1В медицинской документации на первом месте
следует указывать нозологический диагноз и
основные проявления заболевания;
Термин ХБП с указанием стадии по СКФ,
индекса альбуминурии/протеинурии и вид ЗПТ
следует отмечать после описания нозологической
формы
.
40. Рекомендация 2.7.1
Оценка двух основных показателей –СКФ и протеинурии – занимает
центральное место в первичной
диагностике ренальной дисфункции так
как эти показатели используются для
определения прогноза, контроля
течения и/или темпов прогрессирования
на фоне терапии
41.
Примеры формулировки диагноза:• Сахарный диабет, тип 2. Диабетический
гломерулосклероз. ХБП С3а А3
• Гипертоническая болезнь III ст. Риск 4.
Гипертонический нефросклероз. ХБП С3а А1
• Фокально-сегментарный гломерулосклероз.
Нефротический синдром.
ХБП С3а А4
42. Примеры формулировки диагноза:
• IgA-нефропатия. Изолированный мочевойсиндром. ХБП С3б А3.
• Мембранопролиферативный гломерулонефрит.
Нефротический синдром. ХБП 5д (постоянный
гемодиализ с 12.05.2010).
• IgA-нефропатия. Остронефритический синдром.
Постоянный гемодиализ с 15.03.2008 по
17.04.2010. Аллотрансплантация почки от
родственного донора от 18.04.2010. ХБП С1А3т.
43. Примеры формулировки диагноза:
ФАКТОРЫ РИСКА РАЗВИТИЯ ХБПНемодифицируемые
Модифицируемые
Пожилой возраст
Диабет
Мужской пол
Артериальная гипертензия
Исходно низкое число
нефронов (низкая масса тела
при рождении)
Расовые и этнические
особенности
Наследственные факторы (в
т. ч. семейный анамнез по
ХБП)
Аутоиммунные болезни
Хроническое воспаление/системные инфекции
Инфекции и конкременты мочевых путей
Обструкция нижних мочевых путей
Лекарственная токсичность
Высокое потребление белка
Дислипопротеинемия
Табакокурение
Ожирение/метаболический синдром
Гипергомоцистеинемия
Беременность
44. ФАКТОРЫ РИСКА РАЗВИТИЯ ХБП
Предпосылки• Увеличение в популяции доли лиц пожилого
возраста, отягощенных «букетом» хронических
сосудистых заболеваний: ИБС, артериальная
гипертензия, сахарный диабет, ХБП
• Возрастание количества медицинских вмешательств,
провоцирующих развитие ОСН или ОПН
• Появление понятий ХБП, ОПП что позволило
выделять группы риска для специфических
вмешательств, развития диагностики, профилактики и
дифференцированного лечения.
45
45. Предпосылки
• Статистика причин смерти не учитываетконкурирующие заболевания независимо от их
тяжести
• Клинические исследования в основной своей
массе сочетанную патологию относят к
критериям исключения
• Отсутствие клинических рекомендаций по
лечению сочетанной патологии сердца и почек
46
46. Предпосылки
47.
Скрининг и мониторинг ХБП.Рекомендация 3.1.
Под скринингом ХБП следует понимать раннюю
диагностику как самой ХБП, так и факторов риска
(ФР) ее развития.
Всем лицам с наличием хотя бы одного из факторов
риска ХБП следует проводить регулярные
обследования с определением рСКФ и уровня
альбуминурии/протеинурии не реже 1 раза в год.
48. Скрининг и мониторинг ХБП. Рекомендация 3.1.
Рекомендация 3.3• Больным с впервые выявленными снижением
СКФ <60 мл/мин/1,73 м2,
• альбуминурией/протеинурией А3-А4,
неконтролируемой артериальной
• гипертензией показана первичная консультация
нефролога.
49. Рекомендация 3.3
• Пациенты с выявленной ХБП должны подвергатьсярегулярному медицинскому наблюдению с участием
нефролога; частота наблюдения определяется
тяжестью ХБП (стадией и индексом);
• больные с С4-С5 стадиями ХБП должны находиться под
наблюдением в диализном
центре по месту жительства для подготовки
к заместительной терапии и ее планового начала.
50. Рекомендация 3.3
Первичная профилактика ХБП• Основой первичной профилактики ХБП являются
диспансерное наблюдение представителей групп
риска,
• разработка индивидуальных медицинских
рекомендаций по контролю модифицируемых
факторов риска и контроль за их выполнением.
51. Первичная профилактика ХБП
Вторичная профилактика ХБП• направлена на замедление темпов
прогрессирования ХБП (ренопротекция)
• предупреждение развития сердечно‐сосудистой
патологии (кардиопротекция).
52. Вторичная профилактика ХБП
• Этиотропная и патогенетическая терапия• Малобелковая диета
• Подавление гиперактивации ренин-ангиотензиновой
системы
• Дополнительная антигипертензивная терапия
• Коррекция нарушений липидного и пуринового обмена
• Лечение анемии
• Коррекция нарушений фосфорно-кальциевого обмена
• Дополнительные меры кардиопротекции
53. Основные направления нефропротективной стратегии
Почечные
• -Предотвращение развития терминальной почечной
недостаточности (ТПН);
• - Предотвращение развитие следующей стадии ХБП
• Замедление темпов падения СКФ до уровня ≤ 1-2
мл/мин/1,73 м2 в год (мониторинг СКФ);
• - Снижение протеинурии до уровня ниже 0,5 г/сут
(контроль ан.мочи).
54. Цели и критерии эффективности кардио/нефропротекции
Сердечно-сосудистые
• - Предотвращение развития сосудистых катастроф:
внезапной смерти, острой левожелудочковой
недостаточности, инфаркта миокарда, ОНМК и др.
• - Предотвращение развития / торможение
прогрессирования гипертрофии миокарда левого
желудочка (Эхо-КГ)
• - Предотвращение развития ригидности артерий
(УЗИ и УЗДГ сосудов шеи, скорость пульсовой волны и
др.)
55. Цели и критерии эффективности кардио/нефропротекции
Нефропротекция– комплекс методов
лечения, прежде всего лекарственных,
направленных на замедление
прогрессирования поражения почек и
предупреждения ХПН
Мухин Н.А., Тареева И.Е., Шилов Е.М., 2002
56.
Необходимо максимально раннее начало лечения.
Диета, коррекция образа жизни имеют огромное значение.
Важность регулярных обследований с целью проверки
эффективности и безопасности терапии.
Многие компоненты нефропротективной стратегии имеют
повышенный риск осложнений при сниженной функции почек
(ограничение препаратов с почечным путем выведения).
Опасность и, нередко, неизбежность полипрагмазии
Непрерывность и преемственность лечения (поликлиникастационар, отделение консервативной нефрологии – диализный
центр)
Важность активного участия пациента, самоконтроля. Школы
пациентов с ХБП
57. Особенности лечения ХБП
Данные доказательной медицины:Использование методов нефропротекции снижает
относительный риск развития терминальной
почечной недостаточности на 30-50%
• Ограничение соли < 5 г/сут, белка до 0,6-0,8 r/кг в т.ч., отказ от
курения
• Максимально раннее назначение ингибиторов АПФ и/или
блокаторов ангиотензиновых рецепторов
• Строгий контроль АД (< 140/90мм рт.ст.) Назначение статинов при
высоком холестерине Коррекция анемии
• Коррекция нарушений фосфорно-кальциевого обмена
• Важность раннего начала лечения!
58.
Ингибиторы- АПФ при раннем назначениипредупреждают развитие ХПН
- У пациентов с любым вариантом протеинурической
нефропатии ингибиторы АПФ значительно
продлевают додиализный период;
- Нефропротеиновый эффект ингибиторов АПФ
обусловлен прежде всего их антипротеинурическим
действием;
- Наибольшую пользу назначение ингибиторов АПФ
приносит у больных с протеинурией > 3 г/сут.
59. Ингибиторы- АПФ при раннем назначении предупреждают развитие ХПН
Терапия иАПФ и функция почекКонтроль креатинина плазмы: - перед назначением препарата
- через 7-10 дней после начала приёма ИАПФ
- еженедельно в течение 2-6 недель
Признаком ухудшения функции почек у больных с любым
исходным уровнем креатинина является:
острое повышение креатинина более чем на 30% от исходного.
Доза ИАПФ снижается вдвое.
Сохранение повышенного уровня креатинина после снижения
дозы иАПФ на протяжении 1,5-2 месяцев – показание для отмены
препарата.
60. Терапия иАПФ и функция почек
Правила назначения иАПФ и БРА• Нефропротективный эффект- тетрация дозы!
Феномен ускользания!-активация альтернативных
путей А-II
• Мониторинг функции почек (креатинин, КК,
СКФ).
• Ухудшение на 10-30% ожидаемый эффект,
лечение продолжать!
• Уровень повышения креатинина более 50% от
исходного – отмена!
• Мониторинг калия!
61. Правила назначения иАПФ и БРА
Методы ренопротекции• Специфическая ренопротекция:
- ингибиторы АПФ
- блокаторы рецепторов к ангиотензину II;
62. Методы ренопротекции
ПУТЬ ВЫВЕДЕНИЯПОЧКИ
ПОЧКИ- ПЕЧЕНЬ
• Каптоприл
рамиприл 70/30
• Эналаприл
зофеноприл 65/35
• Лизиноприл
спираприл 50/50
• Периндоприл
фозиноприл 50/50
• Квинаприл
трандолаприл 30/70
63. ПУТЬ ВЫВЕДЕНИЯ
При подборе дозировок препаратовследует в большей степени
ориентироваться на величину
протеинурии.
• При назначении АПФ и блокаторов
РААС нужно стремиться к
максимальным дозировкам.
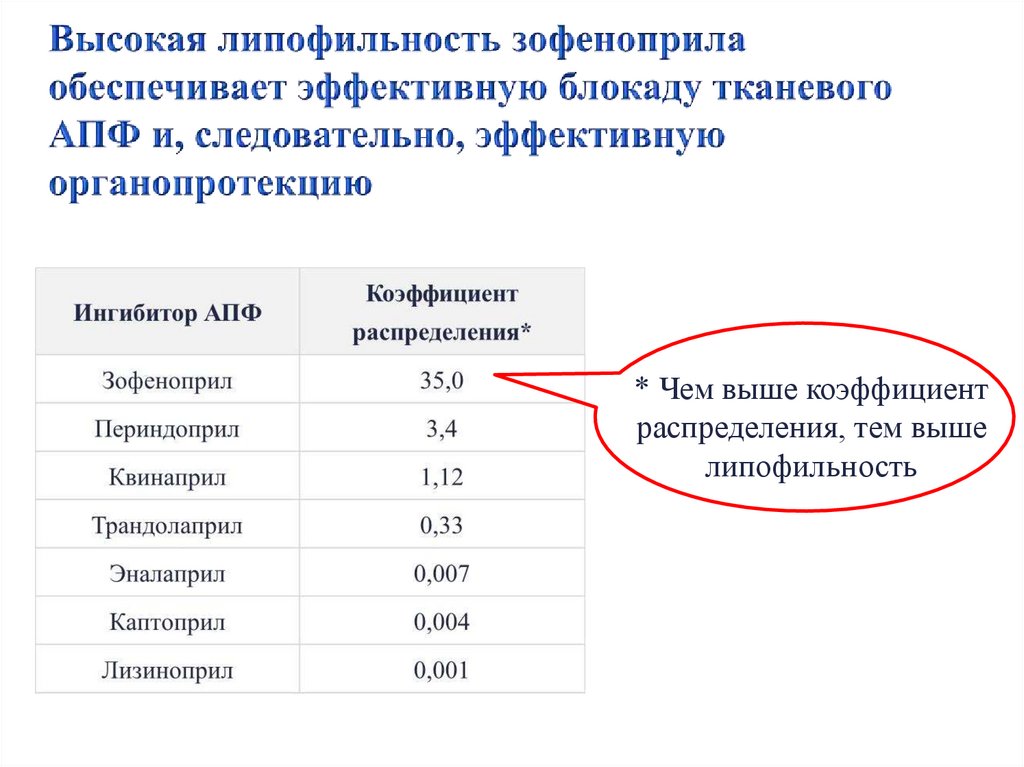
64. При подборе дозировок препаратов следует в большей степени ориентироваться на величину протеинурии.
* Чем выше коэффициентраспределения, тем выше
липофильность
65.
Классификация сартанов:• бифениловые производные тетразола – лозартан,
ирбесартан, кандесартан;
• небифениловые производные тетразола –
телмисартан;
• небифениловые нететразолы – эпросартан;
• негетероциклические соединения – валсартан.
66. Классификация сартанов:
Этапы назначения иАПФ/БРА при ХБПНачало ЗПТ
иАПФ/БРА иАПФ/БРА
ДН, АГ, недиаб.
ХБП 4-5 ст.
заболевания
(до диализа)
почек, ХБП 1-4 ст.
Пересадка
почки
иАПФ/БРА
ГД или ПД
иАПФ/БРА иАПФ/БРА
ТП, ранний
п/о период
ТП, поздний
п/о период
- Ведение больных после трансплантации почки осуществляется по
общим принципам лечения ХБП.
- Противопоказания к назначению иАПФ – только стеноз артерии
трансплантата и выраженная дисфункция пересаженной почки.
67. Этапы назначения иАПФ/БРА при ХБП
• Снижение АД до уровня < 140/90 мм рт.ст. обладаетдоказанным нефро- и кардиопротективным действием;
• Значение выраженности альбуминурии/протеинурии
для тактики лечения АГ. При протеинурии ≥ 0,5 г/л
оправдан более строгий контроль АД – до уровня
<130/80 мм рт.ст. при хорошей переносимости;
• Крайне важно обеспечить стабильность АД,
исключить гипертонические кризы и эпизоды
гипотонии;
• Роль СМАД, СКАД (ведение дневников), измерений
АД в ортостазе.
68. Антигипертензивная терапия при ХБП
• В среднем, требуется 3-4 препарата• Тиазидные мочегонные малоэффективны при
ХБП 3-5 и опасны из-за риска уратного криза.
• Основа лечения – петлевые мочегонные
• Нифедипин и амлодипин могут усиливать
протеинурию и клубочковую гипертензию, однако их
комбинация с препаратами, подавляющими РАС,
нивелирует этот эффект.
69. Антигипертензивная терапия при ХБП
Основные группы антигипертензивных препаратов1.
2.
3.
4.
5.
Диуретики
β- адреноблокаторы
Антагонисты кальция
Ингибиторы АПФ
Блокаторы рецепторов АТ1 (БРА)
1. Агонисты имидазолиновых рецепторов(АИР)
2. α – адреноблокаторы
3. Блокаторы ренина
70. Основные группы антигипертензивных препаратов
Таблица 11Целевой уровень АД при ХБП
Альбуминурия,
мг/сут (категория)
Целевое
АД*
Сила и
доказательность
рекомендации
<30
(А1)
< 140/90
1B
30-300
(А2)
< 130/80
2D
>300
(А3)
< 130/80
2C
<30
(А1)
< 140/85
1B
≥30
(А2-А3)
< 130/80
2D
ХБП 5Д
< 140/90
2D
ХБП Т
< 130/80
2D
ХБП 1-5 без СД
ХБП 1-5 с СД
* - во всех перечисленных клинических ситуациях не рекомендуется добиваться сниж ения
систолического АД до уровня < 120 мм рт. ст. и диастолического АД до уровня < 70 мм
рт. ст.
СД – сахарный диабет, ХБП 5Д – больные, получающие лечение диализом,
ХБП Т – больные с пересаж енной почкой
Таким образом, у Российские
всех пациентов
с ХБП не вызывает
сомнения
необходимость
рекомендации
по контролю
АГ при
ХБП, 2014
снижения АД до уровня ниже 140/90 мм рт. ст. (за исключением больных сахарным
71.
Антогонисты кальция 3-гопокаления
• Высоко эффективны в снижении АД. Однако,
сведения об их нефропротективном действии
противоречивы.
Ряд исследований показали, что их
нефропротективное действие уступает эффекту
ингибиторов АПФ, возможно, потому, что они,
преимущественно, дилатируют афферентные
артериолы почек.
72. Антогонисты кальция 3-го покаления
Причины негативного влияния большинства ДАКна почечный кровоток и функцию почек
Нефропротективные свойства
Другие АК
Расширение приносящей артериолы почек >
выносящей
Увеличение капиллярного давления в клубочках
Поддержание внутриклубочковой гипертензии,
повреждение почечных клубочков
Лерканидипи
н
Неблагоприятное влияние
на течение и ПРОГНОЗ заболеваний почек
Равномерное расширение как приносящей, так и
выносящей артериол почечного клубочка при
назначении лерканидипина препятствует
развитию клубочковой гипертензии
Адаптировано из Sabbatini M. et al. Hypertension 2000;35:775-779.
73. Нефропротективные свойства
Лерканидипина гидрохлоридОптимальная переносимость
Нет действия на Puls
Нет действия на синусовый узел
Не зависит от приема пищи
Не выводится через диализную мембрану.
• Европа- с 1996г.
• Высокая вазаселективность
• 50% почки + 50% печень
74. Лерканидипина гидрохлорид
Встречается у 75-80% больных, не только при
нефротическом синдроме, но и умеренной протеинурии
• Проявляется не только повышением общ. ХС, ХС
ЛПНП, но и триглицеридов.
Отложение липидов в мезангии и тубулоинтерстиции
играет важную роль в прогрессировании ХБП.
Неблагоприятное влияние гиперлипидемии на риск
сердечно-сосудистых осложнений при ХБП выше, чем у
людей без заболеваний почек.
Хуже поддается контролю, чем у людей без ХБП
• Часто не получает должной оценки и лечения.
75. Гиперлипидемия при ХБП
Соотношение показателей липидногообмена
4,5 ммоль/л
= ЛПНП +ЛПВП
6,5 ммоль/л
= ЛПНП +
4,5 ммоль/л
ЛПВП
= ЛПНП +ЛПВП
76. Соотношение показателей липидного обмена
• Диета важна, но недостаточна. Все пациентынуждаются в медикаментозном лечении.
• Основа терапии – статины, обладающие
выраженным антигиперлипидемическим,
умеренным антипротеинурическим,
антипролиферативным, вазопротективным
действием.
• При низкой СКФ необходимо уменьшать дозы,
исключение – аторвастатин.
77. Принципы коррекции гиперлипидемии при ХБП
• Целевые показатели: холестерин <5,2 ммоль/л,триглицериды <1,7 ммоль/л.
• Обсуждается целесообразность более агрессивной
терапии – отход от целевых показателей (KDIGO
2013).
• При выраженной триглицеридемии – фибраты
или статины + эзетимиб.
78. Принципы коррекции гиперлипидемии при ХБП
Основные группы гиполипидемических препаратов1.
2.
3.
4.
5.
Никотиновая кислота
Секвестранты желчных кислот
Фибраты
Ингибиторы ГМК-КоА-редуктазы (статины)
Эзетимиб (селективный ингибитор абсорбции
холестерина)
СТАТИНЫ являются препаратами первой линии для
профилактики и лечения ССЗ атеросклеротического
генеза!!!!
79. Основные группы гиполипидемических препаратов
Лечениеанемии у
пациентов с ХБП
80.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АНЕМИИПРИ ХПН
• Анемия проявляется рядом симптомов,
которые трудно дифференцировать от
симптомов уремии.
• Часто больной обращается к врачу в связи с
симптомами анемии, не зная о заболевании
почек.
• Диагноз анемии во многих случаях впервые
ставится нефрологом.
81. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АНЕМИИ ПРИ ХПН
Этапы терапии• Лечение основного заболевание;
• Купирование воспалительного компонента;
• Коррекция дефицита железа;
• Терапия эритропоэтином.
82. Этапы терапии
Коррекция дефицита железаДефицит железа должен быть устранен до назначения
эпоэтина .
При выявлении гипоферритинемии
- (< 100 мкг/л),
- уменьшения МСV, МСН,
- снижения TSAT (< 20%),
- увеличения гипохромных эритроцитов (> 10%)
83. Коррекция дефицита железа
Лечение анемии1. Перед назначением эритропоэтина необходимо
определить запасы железа в организме и провести
курс лечения препаратами железа;
2. Цель лечения:
- Hb не ниже 100 г/л, Ht не ниже 30 %
- ферритин – 200-500 μг/л;
- насыщение трансферина железом - 30-40 %;
- гипохромных эритроцитов < 2,5%;
84. Лечение анемии
Целевые значения параметров железаРекомендации
Параметр
Оптимально
Ферритин [мкg/l]
Насыщение трансферрина [%]
Допустимо
200–500
100–800
30
20–50
Число гипохромных эритроцитов
[%]
< 2.5
< 10
85.
Препараты внутривенного железаПрепараты железа
Конц.
Сод.
Макс.
Железа ампулы доза
(мг/мл) (Мл)
(мг)
20
5
500
Железа сахарат:
венофер*
ликфер*
аргефер *
Железа III гидроксид
полимальтозного комплекса
(феринжект)*
Низкомолекулярный
декстран железа
(космофер)*
Наночастицы оксида железа,
Покрытые полусинт.
углеводом (ферумокситол)
Комплекс
железо-изомальтозид
(монофер)*
Время
введения
макс. дозы
4
Тестовая
доза
_
20
5
500
(7 мг/кг)
3,5
+
50
2-10
1000
(15 мг/кг)
0,25
(15 мин)
_
50
2
4-6
+
30
1
>1000/до
3г
(20мг/кг)
510
(7 мг/кг)
~ 20 сек
_
100
1-10
1
_
>1000
(20мг/кг)
86. Препараты внутривенного железа
Эритропоэтин (ЭРП)• Это гормон, вырабатываемый
перитубулярными клетками интерстиция
почки.
• Гликопротеид, отвечающий за стимуляцию
эритропоэза.
• Транспортируется кровотоком в костный мозг.
• Связывается с рецепторами на эритроидных
клетках.
87.
Этапы терапии эритропоэтином• Первый период - достижение целевого Нb
Темп его прироста должен составлять 10–20 г/л/мес, а Ht — 0,5–
1,5%/мес. Целевой Нb (Нt) обычно достигается через 4 нед
лечения эпоэтином.
• Поддерживающий (период стабилизации целевого Нb).
После достижения целевого Нb (Ht) дозу эпоэтина уменьшают на
25–50% и переходят на индивидуальную поддерживающую
терапию.
88. Этапы терапии эритропоэтином
Классификация эритропоэитнов (1)-
Эритропоэтин – альфа:
Эпокомб
Эпокрин
Эпрекс
Эральфон
Аэприн
89. Классификация эритропоэитнов (1)
Классификация эритропоэитнов (2)-
Эритропоэтин – бета:
Эритростим
Рекормон
Веро – эпоэтин
- Дарбепоэтин – альфа:
- Аранесп
90. Классификация эритропоэитнов (2)
Активаторы рецепторов эритропоэтинаМирцера
· р-р д/в/в и п/к введения 100 мкг/1 мл: фл. 1
· р-р д/в/в и п/к введения 200 мкг/1 мл: фл. 1
· р-р д/в/в и п/к введения 300 мкг/1 мл: фл. 1
91. Активаторы рецепторов эритропоэтина
МИРЦЕРА:отличия от ЭСА короткого действия
Иной механизм действия по сравнению с ЭСА короткого действия
Длинный период полувыведения (~130 час) как при в/в так и п/к
назначении
активатор рецепторов эритропоэтина длительного действия
возможность вводить препарат 1 раз в месяц
Удлиненные интервалы введения в сочетании со стабильным ответом
обеспечивают:
Стабильность Hb уровня гемоглобина в заданном целевом
диапазоне
Меньше изменений дозы
Уменьшение трудозатрат
92. МИРЦЕРА: отличия от ЭСА короткого действия
Мирцера - Заключениепервый и единственный активатор рецепторов эритропоэтина
длительного действия
обладает уникальным механизмом взаимодействия с рецептором
характеризуется самым длительным периодом действия из всех
стимуляторов эритропоэза
обеспечивает лечение анемии на всех стадиях ХБП
при режиме назначения один раз в месяц обеспечивает поддержание
стабильного уровня Hb
равные дозы при ПК и ВВ назначении
удобный режим дозирования для пациентов и медицинского персонала
1 раз в месяц (всего 12 инъекций в год)
93. Мирцера - Заключение
Стимуляторы эритропоэзаI. Препараты рчЭПО
Эпоэтин-альфа (Эпрекс)
Эпоэтин-бета (Рекормон)
Биоаналоги эпоэтинов
II. Дарбэпоэтин альфа (Аранесп)
III. CERA (Мирцера)
IV. Эпомиметические пептиды - Пегинсатид
(Гематид, Омонтис)
V. Ингибиторы пролилгидралазы/
стабилизаторы HIV (гипоксияиндуцированный фактор)
94. Стимуляторы эритропоэза
Ингибиторы пролилгидралазы HIF«Имитация высоты»: таблетки от анемии.
Новые ССЭ, приводящие к активации
эндогенной продукции ЭПО в зависимости от
дозы,имитируют подъем на высоту 15004500 м над уровнем моря.
(естественный механизм адаптации к
кислородному голоданию на высоте. HIF
индуцирует процесс мобилизации ионов железа и
синтеза эритропоэтина)
95. Ингибиторы пролилгидралазы HIF «Имитация высоты»: таблетки от анемии.
Ингибиторы пролилгидралазы HIF96. Ингибиторы пролилгидралазы HIF
Изначально применялась для уменьшения накопления
азотистых шлаков уремической интоксикации
Снижает протеинурию
Отдаляет наступление ТПН
Улучшает почечную гемодинамику
Повышает эффективность антигипертензивных препаратов
Улучшает пуриновый обмен
Способствует коррекции гиперфосфатемии, профилактике
метаболического ацидоза
При неконтролируемом ограничении потребления белка
возможно развитие синдрома белково-энергетической
недостаточности
97. Возможности малобелковой диеты при ХБП (0,6-0,8 г/кг в.т.)
• Дефицит калорий, незаменимых аминокислот,нарушение синтеза жизненно важных белков;
• Гиперкатаболизм. Утилизация второстепенных белков;
• Снижение веса, потеря мышечной массы, жировой
клетчатки;
• Гипоальбуминемия, парадоксальное повышение
азотистых шлаков, гиперкалиемия;
• Высокая смертность;
• Профилактика и лечение: адекватная диета,
специальные питательные смеси, препараты всех
незаменимых аминокислот и их кетоаналогов.
98. Синдром белково-энергетической недостаточности
Способ применения и дозы*0,1 г/кг/ день
( 1 таблетка/ 5-6 кг / день)
Кетостерил применяется при соблюдении МБД**
Назначать МБД при СКФ 50 мл/мин
Назначать Кетостерил при СКФ 25 мл/мин (СД –С3)
* Рекомендации Международного Консультативного Совета
по применению кетокислот (24.09.2003, Рим)
** МБД (Малобелковая Диета): 0,6 г белка / кг / день
99.
Пути коррекции уровня фосфора, иПТГ:
• Диета
• Фосфатбиндеры
• Активные формы витамина D,
кальцимиметики
• Диализ
100. Пути коррекции уровня фосфора, и ПТГ:
Фосфор-связывающие препараты – неотъемлемаясоставная терапии гиперфосфатемии
Кальций-содержащие
Ацетат кальция**(25% кальция)в стадии регистрации. БАДы
Карбонат кальция**(40% кальция) доступен только как фармсубстанция
calcium acetate + magnesium carbonate (дефицит магния способствует
гипокальциемии)
Бескальциевые
Севеламера гидрохлорид (Ренагель)
Севеламера карбонат(Ренвела)
Бескальциевые
металлосодержащие
Лантана карбонат (дорого, накопление в костной ткани)
Цитрат кальция
Алюминия гидроксид
Железа цитрат
101. Фосфор-связывающие препараты – неотъемлемая составная терапии гиперфосфатемии
Коррекция минерального обмена• "НЕФРОДИН" Ацетат кальция 475 мг + Витамин
С
• Кальция ацетат 275 мг
102. Коррекция минерального обмена
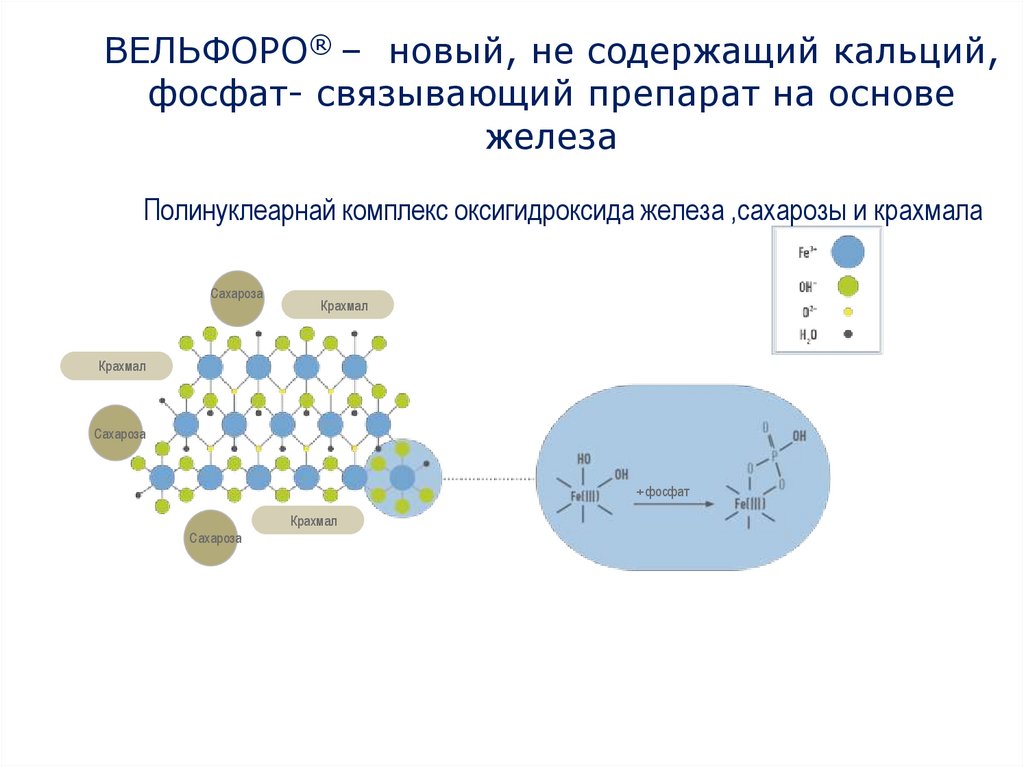
ВЕЛЬФОРО® – новый, не содержащий кальций,фосфат- связывающий препарат на основе
железа
Полинуклеарнай комплекс оксигидроксида железа ,сахарозы и крахмала
Сахароза
Крахмал
Крахмал
Сахароза
+ фосфат
Крахмал
Сахароза
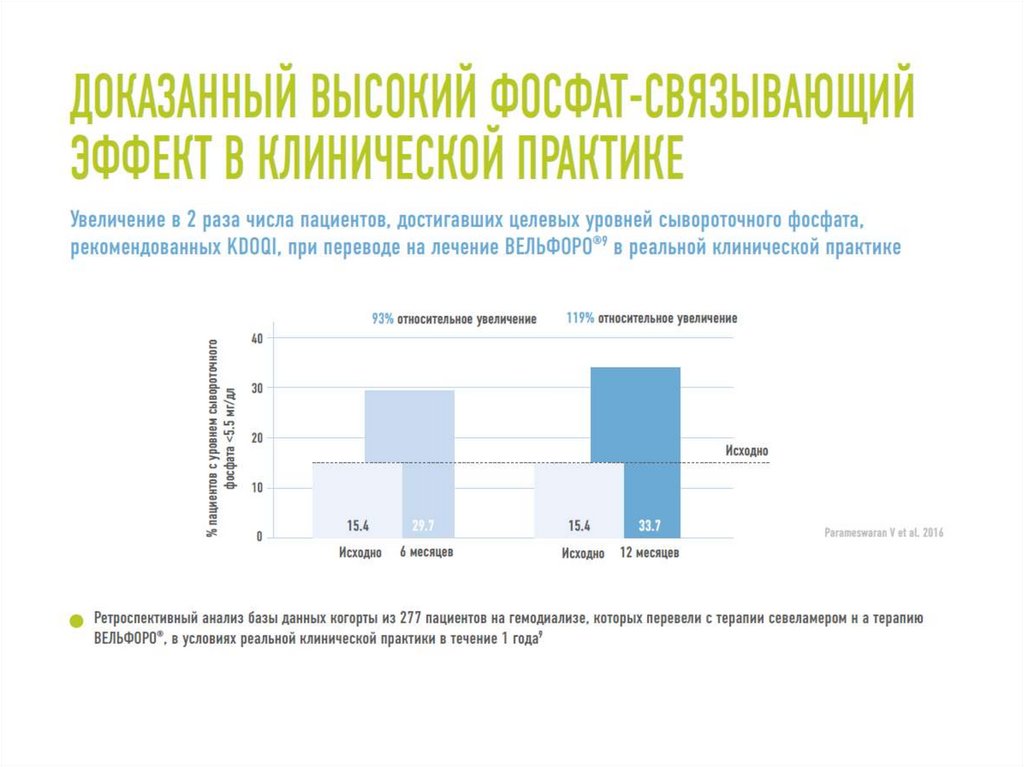
103. ВЕЛЬФОРО® – новый, не содержащий кальций, фосфат- связывающий препарат на основе железа
104.
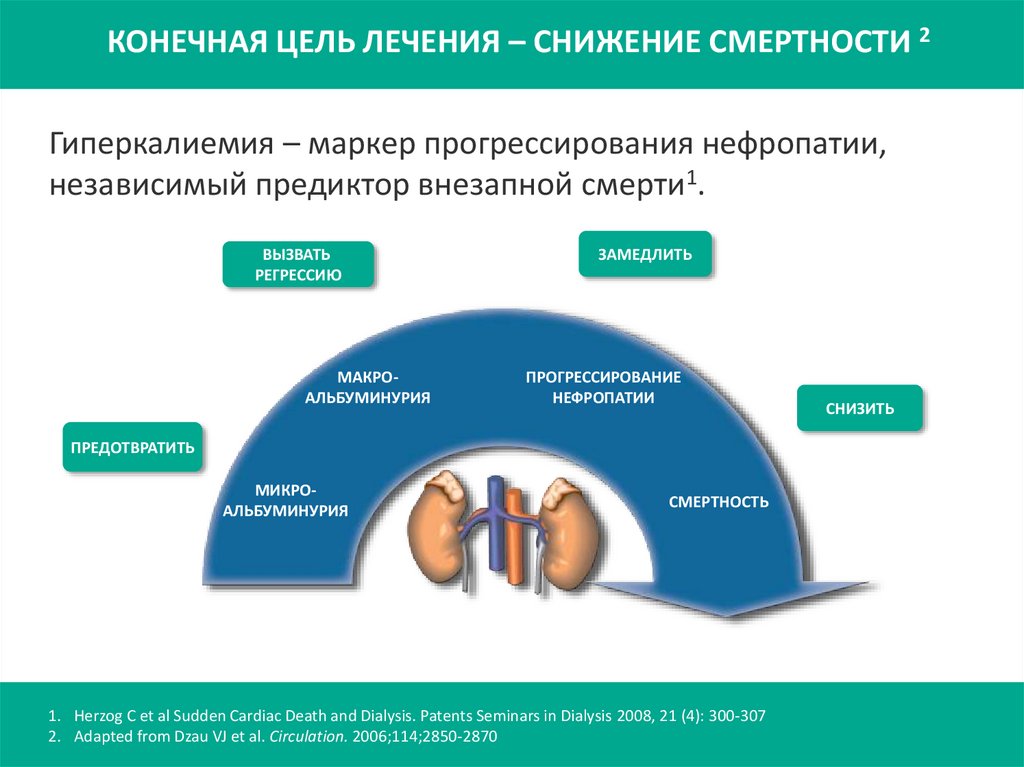
КОНЕЧНАЯ ЦЕЛЬ ЛЕЧЕНИЯ – СНИЖЕНИЕ СМЕРТНОСТИ 2Гиперкалиемия – маркер прогрессирования нефропатии,
независимый предиктор внезапной смерти1.
ВЫЗВАТЬ
РЕГРЕССИЮ
МАКРОАЛЬБУМИНУРИЯ
ЗАМЕДЛИТЬ
ПРОГРЕССИРОВАНИЕ
НЕФРОПАТИИ
ПРЕДОТВРАТИТЬ
МИКРОАЛЬБУМИНУРИЯ
СМЕРТНОСТЬ
1. Herzog C et al Sudden Cardiac Death and Dialysis. Patents Seminars in Dialysis 2008, 21 (4): 300-307
2. Adapted from Dzau VJ et al. Circulation. 2006;114;2850-2870
СНИЗИТЬ
105.
ПОВЫШЕНИЕ УРОВНЯ КАЛИЯ ВЫШЕ 5,5 ММОЛЬ/ЛВЕДЕТ К СЕРЬЕЗНЫМ ПОСЛЕДСТВИЯМ 1
Внезапная
смерть
Нарушение ритма сердца
(брадикардия, мерцательная
аритмия)
Тремор
Более 10% пациентов в
РФ имеют
гиперкалиемию и
подвержены риску
осложнений 2
Синдром беспокойных ног
1. Земченков А.Ю., Герасимчук Р.П., Костылева Т.Г., Вишневский К.А,,Виноградова Л.Ю, Замченкова И.Г., Сучков В.Н. Жизнь с
хроническим заболеванием почек: Беседы с пациентом – СПБ., 2013 – 174 стр.
2. Экспертные оценки ведущих специалистов
106. ПОВЫШЕНИЕ УРОВНЯ КАЛИЯ ВЫШЕ 5,5 ММОЛЬ/Л ВЕДЕТ К СЕРЬЕЗНЫМ ПОСЛЕДСТВИЯМ 1
ОСНОВНЫЕ ПРИНЦИПЫ ТЕРАПИИ ГИПЕРКАЛИЕМИИСнизить потребление К+
Увеличить выведение К+
К+
К+
К+
Диета
катионнообменные
смолы
Диализ (ХБП 5)
Sarafidis PA, Georgianos PI, Bakris GL. Advances in treatment of hyperkalemia in chronic kidney disease. Expert Opin Pharmacother.
2015;16(14):2205-15. doi: 10.1517/14656566.2015.1083977. Epub 2015 Sep 2.
107.
КАЛИМЕЙТ– ПРЕПАРАТ НОВОГО ПОКОЛЕНИЯ,ПОНИЖАЮЩИЙ УРОВЕНЬ СЫВОРОТОЧНОГО КАЛИЯ
Кальция полистиролсульфонат - катион-обменная смола на основе кальция
связывает калий в ЖКТ, уменьшает его абсорбцию.
Регулярный прием 15-30 г /сут. препарата Калимейт снижает калий
на 1 ммоль/л
А.В. Ватазин, Е.М. Шилов, Н.Ю. Хозяинова, В.М. Ермоленко, А.Ю. Земченков, А.М. Есаян, Л.Ю. Моргунов, Н.А. Михайлова, А.А. Смоляков,
М.Ю. Самсонов. «Новые возможности коррекции гиперкалиемии у пациентов с хронической болезнью почек». Журнал «Нефрология»,
2016. Том 20, №40
108.
Показания к амбулаторной консультации нефролога:Впервые выявленные и подтвержденные при
повторном исследовании:
Протеинурия
Микроальбуминурия
Гематурия
Снижение СКФ до уровня менее 60 мл/мин/1,73 м2
Повышение креатинина или мочевины крови
• Артериальная гипертония, впервые выявленная в
возрасте моложе 40 лет или старше 60 лет.
Резистентная к лечению артериальная гипертония
• Нарушение концентрационой функции почек,
канальцевые нарушения (никтурия, полиурия,
стойкая депрессия удельного веса мочи, глюкозурия
при нормальном уровне сахара в крови)
109.
Больные с впервые выявленной хроническойболезнью почек должны проконсультироваться у
нефролога и пройти расширенное
нефрологическое обследование с целью
постановки нозологического диагноза, подбора
этиотропной и патогенетической терапии в условиях
стационара.
110.
Функции кабинета врача-нефролога• Оказание консультативной, диагностической и
лечебной помощи больным с нефрологическими
заболеваниями и больным с высоким риском их
развития.
• Диспансерное наблюдение и реабилитация
больных с нефрологическими заболеваниями.
111. Функции кабинета врача-нефролога
• Обследование больных старше 60 лет с латентнымтечением нефрологических заболеваний, а также
больных сахарным диабетом (длительностью более 5
лет), артериальной гипертонией и распространенным
атеросклерозом, в том числе ишемической болезнью
сердца и церебро-васкулярной болезнью;
• Отбор и направление больных на стационарное лечение
в специализированные медицинские организации для
оказания специализированной, в том числе
высокотехнологичной, медицинской помощи
(трансплантация почки) больным с нефрологическими
заболеваниями;
112. Функции кабинета врача-нефролога
ХБП 5 (N 18.5)• Отборочной комиссией подписывается
протокол.
• Подготовка больного к ЗПТ:
- Формирование сосудистого доступа до
начала ЗПТ.
- Динамическое наблюдение нефролога.
- Консультация трансплантолога.
113. ХБП 5 (N 18.5)
ХБП 5дНачало ЗПТ.
Выраженная уремическая интоксикация
Гиперкалиемия
Гипергидратация
Гемодиализ
114. ХБП 5д
115.
На комиссию больные представляются зав.отделением, лечащим врачом после
получения принципиального
предварительного согласия больного на
использование активных методов лечения
ЗПТ.
116.
При направлении на Комиссию больнойпредставляет следующие документы:
- действующий паспорт гражданина РФ с отметкой
о регистрации по месту жительства;
- полис обязательного медицинского страхования;
- выписку из медицинской карты стационарного и
(или) амбулаторного больного, и лабораторные и
дополнительные исследования больных с ХПН в
соответствии с положением о работе комиссии
117. При направлении на Комиссию больной представляет следующие документы:
118.
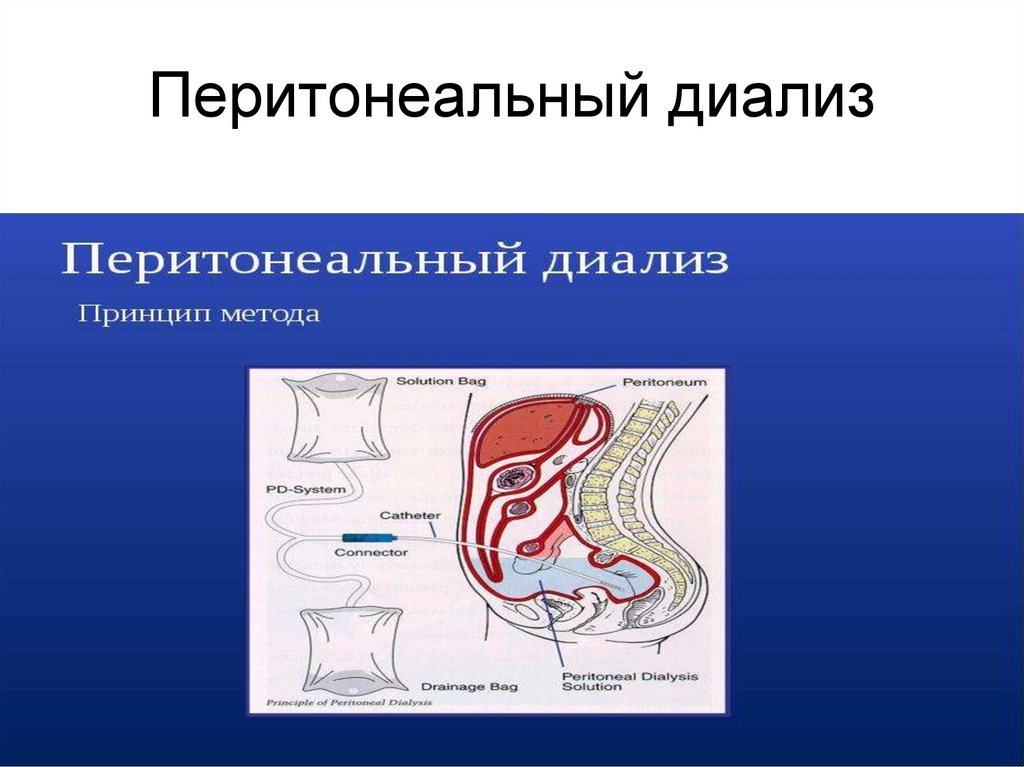
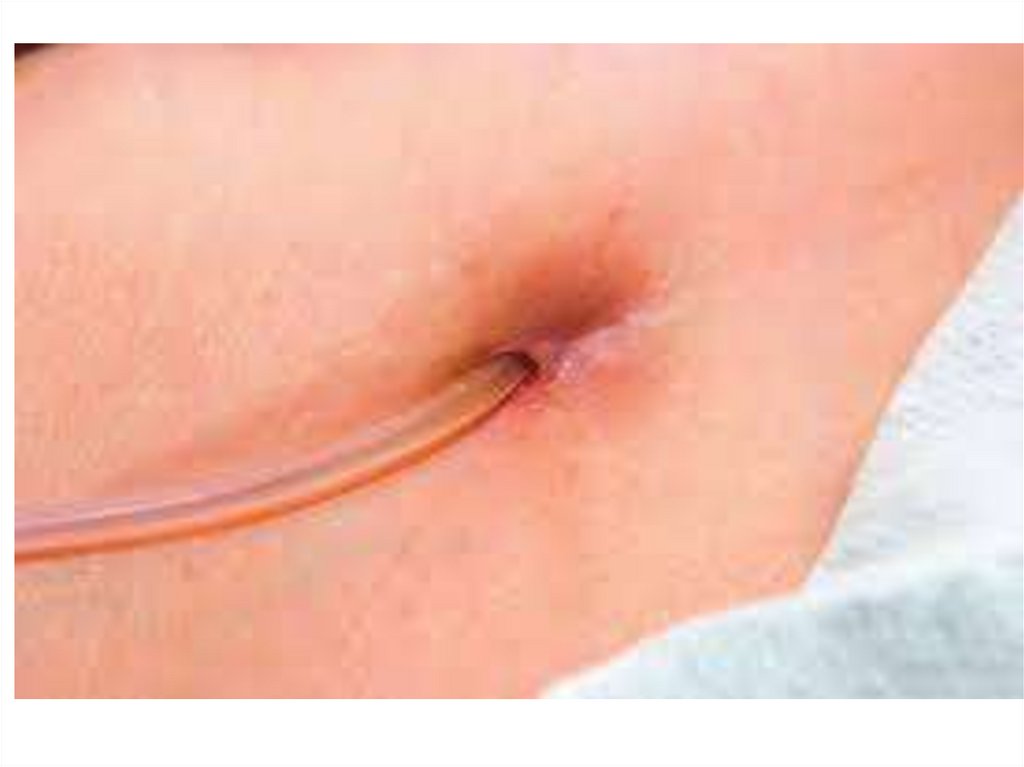
Перитонеальный диализ119. Перитонеальный диализ
120.
121.
122.
123.
124.
Затраты на нефропротективную терапиюв 100 раз ниже, чем на лечение диализом
1
2
3
4
5
Стадии ХБП
Нефропротективная терапия
10-15 тыс. рублей
Диализ
1-1,5 млн. рублей
Стоимость лечения одного больного в год

















































































































 medicine
medicine