Similar presentations:
Основы сердечно-легочной реанимации. Тема 9
1.
План лекцииФедеральное автономное учреждение
дополнительного профессионального образования
«Пермский учебный центр федеральной противопожарной службы»
2.
Обструкцияверхних дыхательных путей
3.
Обструкцияверхних дыхательных путей
Обструкция
(obstructio,
лат. преграда,
помеха)
дыхательных путей
это
попадание
инородного тела в
дыхательные
пути,
препятствующее
дыханию и способное
вызвать смерть от
удушья - асфиксии
4.
Обструкцияверхних дыхательных путей
Причины
1. Запавший язык у пострадавшего с отсутствующим
сознанием;
2. Инородные тела в верхних дыхательных путях:
Попытки проглотить большие куски плохо прожеванной
пищи (мясо - наиболее частая причина удушья);
Прием алкоголя во время еды;
Скользящие зубные протезы.
3. Содержимое желудка, блокирующее дыхание при рвоте
или пассивно затекающее в трахею при отсутствии сознания;
4. Сгустки крови, которые могут формироваться в результате
травм лица или головы.
5.
Обструкцияверхних дыхательных путей
Самая
распространенная
причина обструкция
верхних
дыхательных путей
кусками рыбы,
мяса или птицы
6.
Обструкцияверхних дыхательных путей
Инородное тело в верхних дыхательных путях может вызвать
частичную или полную их обструкцию.
1. Частичная обструкция дыхательных путей.
Пострадавший может кашлять
Дыхание шумное или хриплое
Может говорить (голос «осипший»)
2.Полная
обструкция
дыхательных
путей.
Пострадавший:
…не кашляет
…не говорит
…не дышит
…хватает себя руками за шею, у него
выраженное двигательное возбуждение.
7.
Обструкцияверхних дыхательных путей
Если у пострадавшего слабый кашель с шумными
попытками вдоха в паузах между кашлевыми толчками,
бледность кожи, синеватый или сероватый оттенок губ или
ногтей, то Вы должны действовать как при полной
обструкции дыхательных путей.
Если пострадавший без сознания, а вы не можете
вдохнуть воздух в его легкие, это также следует считать
полной обструкцией дыхательных путей.
8.
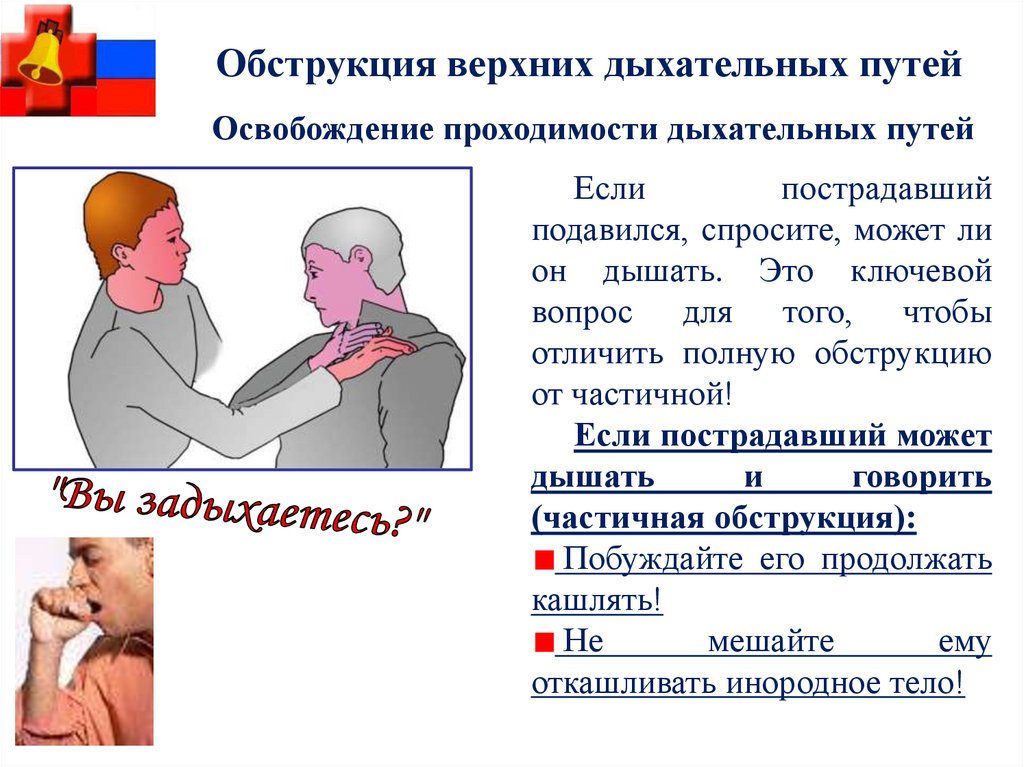
Обструкция верхних дыхательных путейОсвобождение проходимости дыхательных путей
Если
пострадавший
подавился, спросите, может ли
он дышать. Это ключевой
вопрос для того, чтобы
отличить полную обструкцию
от частичной!
Если пострадавший может
дышать
и
говорить
(частичная обструкция):
Побуждайте его продолжать
кашлять!
Не
мешайте
ему
откашливать инородное тело!
9.
Обструкция верхних дыхательных путейОсвобождение проходимости дыхательных путей
У пострадавшего признаки полной
обструкции дыхательных путей и он
находится в сознании
Проведите серию ударов по спине
следующим образом:
Встаньте
сбоку
и
чуть
позади
пострадавшего
Поддержите его грудь одной рукой и
наклоните пострадавшего вперед, так,
чтобы инородное тело могло выйти изо рта
Нанесите до пяти резких ударов между
лопатками основанием ладони другой
руки.
Наблюдайте, не устранил ли любой из ударов обструкцию
дыхательных путей. Цель - устранить обструкцию с каждым
ударом-шлепком, а не обязательно нанести все пять ударов.
10.
Обструкцияверхних дыхательных путей
Если пять ударов по спине не
смогли устранить обструкцию, сделайте
пять толчков в живот следующим
образом:
Встаньте позади пострадавшего и
положите обе руки вокруг верхней части
его живота
Наклоните пострадавшего вперед
Сожмите свой кулак и поместите его
между пупком и грудиной
Схватите эту руку другой рукой и резко
потяните вовнутрь и вверх
Повторите до пяти раз
Если обструкция все еще не исчезла,
продолжайте чередовать пять ударов по
спине с пятью толчками в живот
11.
Обструкцияверхних дыхательных путей
Толчок
руками,
расположенными между талией и
грудной клеткой называют брюшным
сдавлением или приемом Хаймлиха
(Heimlich).
Альтернативный
способ
грудное
сдавление
(руки
расположены в середине грудины),
применяется только у пациенток в
поздних сроках беременности, у
очень тучных пострадавших, у детей
до 5 лет и у пострадавших с
ранениями живота.
12.
Обструкцияверхних дыхательных путей
• В 50% случаев обструкция ВДП не
снимается при использовании только
одного из способов.
• Вероятность успеха повышается при
сочетании ударов по спине и толчков в
живот или грудь.
13.
Обструкцияверхних дыхательных путей
Пострадавший
потерял сознание:
Поддерживая,
осторожно опустите
пострадавшего на
землю
Немедленно
вызовите (попросите
вызвать) скорую
медицинскую помощь
14.
Обструкцияверхних дыхательных путей
Начинайте сердечно-легочную реанимацию с 30 массажных толчков в
темпе 100 в минуту, согласно протоколу СЛР для взрослых.
Чередуйте серии массажных толчков с попытками искусственного дыхания.
Продолжайте реанимационные мероприятия в соотношении 30:2 до прибытия
скорой медицинской помощи.
30
2
Медицинские работники,
обученные и опытные в
обнаружении
пульса
на
сонной артерии, должны
начать сжатия груди у
пострадавшего,
находящегося без сознания с
асфиксией, даже если пульс
присутствует .
15.
Обструкцияверхних дыхательных путей у детей
16. Сердечно-легочная реанимация в рекомендациях Европейского Реанимационного Совета по реанимации 2020 г.
Исполнительный комитет ERC считает новые Рекомендациинаиболее эффективными и легко
запоминающимися, подкрепленными современными знаниями,
исследованиями и опытом.
17. История реанимации
Наиболее раннее упоминание о применении сердечнолегочной реанимации встречается в Ветхом Завете.В 4-й Книге Царств описывается, как пророк Елисей оживлял
мертвого ребенка: "И поднялся он и лег над ребенком, и
приложил свои уста к его устам,… и согрелось тело ребенка
18.
Плешанов П. Ф. «Воскрешение пророком Елисеем сынаСарептской вдовицы.» 1854
19. Из истории…
Современная СЛР берет свое начало в 1960, когда былоопубликовано историческое исследование Kouwenhoven
с
соавторами, где сообщалось о сочетании закрытого массажа
сердца, дыхания "рот-в-рот" и наружной дефибрилляции. Авторы
отмечали, что их алгоритм был удивительно прост в исполнении:
"Начать кардиореанимационные мероприятия теперь может кто
угодно и где угодно. Все, что вам необходимо - это две руки". В
1958 году П.Сафар восстановил на научной основе простой, но
эффективный метод искусственного дыхания по способу
вдувания («ртом в рот», «ртом в нос»). Впервые в мире научное
обоснование возможностей борьбы за жизнь человека,
находящегося в пограничном со смертью состоянии дал
гениальный ученый, надолго опередивший свое время –
Владимир Александрович Неговский – создатель
реаниматологии (термин, введенный им в 1961 г.).
20. Неговский Владимир Александрович (19.03 1909 – 2 августа 2003 г)
Питер Сафар(1924 – 6 августа 2003г)
21. Клиническая смерть Биологическая смерть
Терминальные состояния — изменения, в основекоторых лежат нарастающая гипоксия всех тканей (в
первую очередь головного мозга)
Терминальные состояния включают 3 стадии:
1. Преагональное состояние; Терминальная пауза (т.
к. не всегда бывает, — в классификацию не входит, но
её всё же стоит учитывать);
2. Агональное состояние;
3. Клиническая смерть.
22. Признаки жизни и смерти.
• Клиническая смерть – обратимое состояние организма, когдасохраняется жизнеспособность тканей и органов (мозг) и
возможно возвращение к жизни. Длительность клинической
смерти – не более 5 минут.
Признаки:
- отсутствие сознания; - отсутствие дыхания.
Кроме этого может быть необычная бледность или
синюшность кожных покровов, возможно максимальное
расширение зрачков.
• Биологическая смерть – необратимое состояние организма.
Достоверные признаки:
- трупные пятна (обычно через 2- 4 часа после смерти);
- трупное окоченение;
Кроме этого понижение температуры тела; трупное высыхание
(склер, красной каймы губ, других слизистых оболочек);
возможен симптом «кошачьего зрачка» (обычно через 10-15
минут после смерти).
23.
Реанимация (от ре... и лат.animatio
—
оживление),
совокупность
мероприятий
по
оживлению
человека,
находящегося
в
состоянии
клинической
смерти,
восстановлению
внезапно
утраченных или нарушенных в
результате несчастных случаев,
заболеваний
и
осложнений
функций
жизненно
важных
органов.
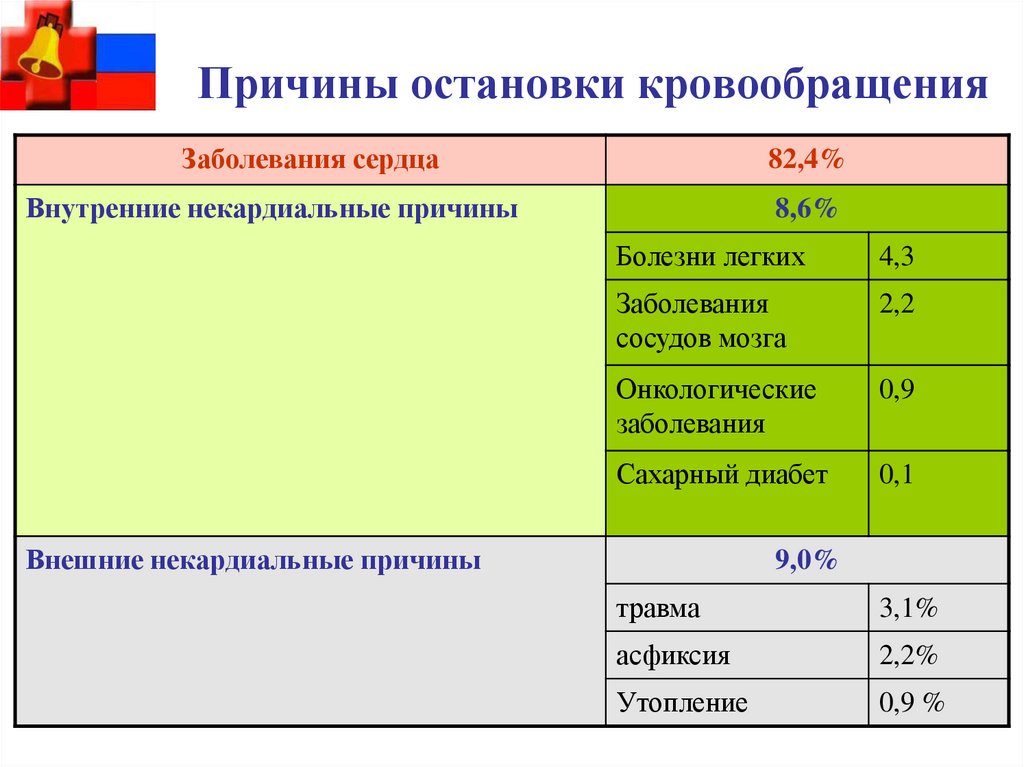
24. Причины остановки кровообращения
Заболевания сердца82,4%
Внутренние некардиальные причины
8,6%
Болезни легких
4,3
Заболевания
сосудов мозга
2,2
Онкологические
заболевания
0,9
Сахарный диабет
0,1
Внешние некардиальные причины
9,0%
травма
3,1%
асфиксия
2,2%
Утопление
0,9 %
25. Признаки остановки кровообращения
• Потеря сознания• Остановка дыхания
• Остановка кровообращения
Изменение цвета кожных покровов
Расширение зрачка
Продолжительность клинической
смерти 3-5 минут
26. Основные правила проведения сердечно – легочной реанимации
• Обеспечениепроходимости
верхних дыхательных путей
• Поддержание кровообращения
• Поддержание дыхания
27. Обеспечение проходимости верхних дыхательных путей
• Осторожно запрокиньтеголову
• Осмотрите полость рта
на наличие инородных
тел
• Подтяните подбородок
вверх
28. Компрессия грудной клетки
Встаньтена колени
сбоку от пострадавшего
Точка для проведения
непрямого
массажа
сердца у взрослого – в
центре грудной клетки, на
2 поперечных пальца
выше
основания
мечевидного
отростка
грудины.
29.
Компрессия грудной клетки• Поместите
основание ладони в
центр
груди
пострадавшего
• Поместите
основание
другой
вашей руки поверх
первой
• Переплетите
пальцы ваших рук
30. Компрессия грудной клетки
• Произведите давление нагрудину на глубину 4-5 см
• Скорость
компрессий
100 нажатий в 1 мин.
• Полностью
освобождайте
грудную
клетку от компрессий
после
каждого
надавливания
• Чередуйте компрессии с
искусственным дыханием.
31.
Проведение искусственногодыхания
• Продолжительность
вдоха - 1 сек.
• Наблюдайте
за
подъемом грудной клетки
пострадавшего
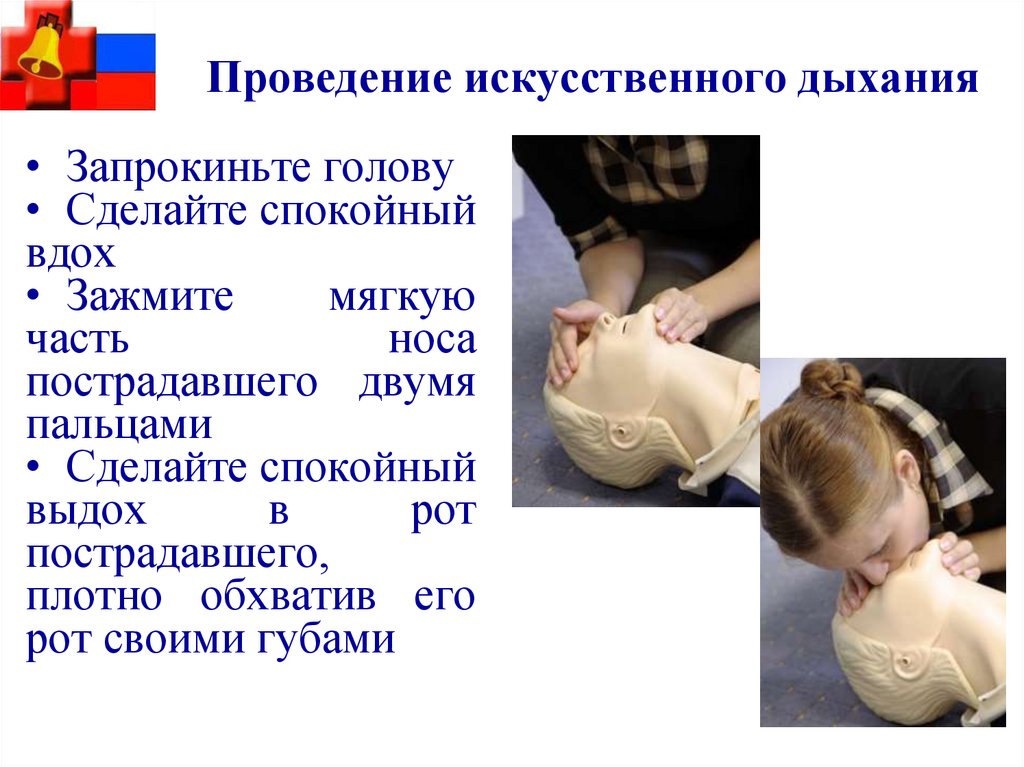
32. Проведение искусственного дыхания
• Запрокиньте голову• Сделайте спокойный
вдох
• Зажмите
мягкую
часть
носа
пострадавшего двумя
пальцами
• Сделайте спокойный
выдох
в
рот
пострадавшего,
плотно обхватив его
рот своими губами
33. Последовательность действий при остановке кровообращения
Алгоритм базовой сердечнолегочной реанимации у взрослыхБазовый реанимационный
комплекс
Рекомендации Европейского Совета
по Реанимации 2020 г.
34. Факторы, влияющие на успешность реанимации
• Раннеераспознавание
критической ситуации и вызов
помощи
• Ранняя
СЛР
очевидцем
увеличивает выживаемость вдвое
или втрое
при внезапной
остановке кровообращения
35.
Последовательность действийпо спасению жизни
8,6
Европейский Совет по Реанимации 2020 г
36.
Алгоритм сердечно-легочнойреанимации у взрослых
1. Оценить обстановку.
При обнаружении внезапно упавшего
или лежащего неподвижно человека.
Убедиться в собственной безопасности:
• оголенные электрические провода
• разлитие горючей жидкости
• угроза взрыва
• угроза обрушения и т. д.
37. Проверить реакцию пострадавшего
Алгоритм сердечно-легочнойреанимации у взрослых
2. В сознании или
нет?
Проверить
реакцию
пострадавшего
2 раза потрясти за плечи
и одновременно громко
спросить :
«Что с вами?»
38. Пострадавший не реагирует, не отвечает….
Алгоритм сердечно-легочнойреанимации у взрослых
Пострадавший без
сознания
Пострадавший не
реагирует,
не отвечает….
3. Позвать на помощь кого
– либо из окружающих и
попросить пока остаться
рядом с вами.
39.
Алгоритм сердечно-легочнойреанимации у взрослых
4. Обеспечить проходимость
верхних дыхательных
путей:
встаньте на колени сбоку от
пострадавшего, запрокиньте
голову с приподниманием
подбородка,
выдвиньте нижнюю челюсть
вперед.
40.
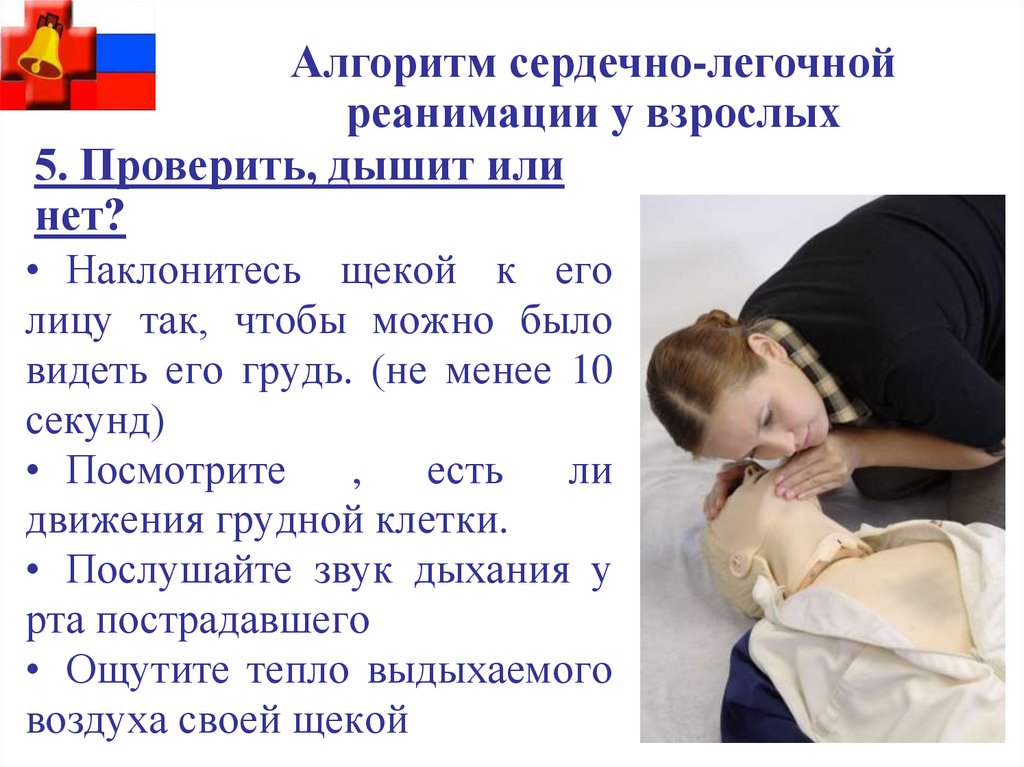
Алгоритм сердечно-легочнойреанимации у взрослых
5. Проверить, дышит или
нет?
• Наклонитесь щекой к его
лицу так, чтобы можно было
видеть его грудь. (не менее 10
секунд)
• Посмотрите
,
есть
ли
движения грудной клетки.
• Послушайте звук дыхания у
рта пострадавшего
• Ощутите тепло выдыхаемого
воздуха своей щекой
41. Пострадавший дышит нормально
• Поверните пострадавшего в стабильноебоковое положение
• До приезда
скорой медицинской
помощи
контролируйте состояние
пострадавшего
42.
Алгоритм сердечно-легочнойреанимации у взрослых
03
6. Попросите помощника вызвать
скорую медицинскую помощь,
сообщить диспетчеру скорой
медицинской помощи:
• Адрес
• Уточнить, что пострадавший
(какого возраста) без сознания и дыхания
• Сообщить номер своего телефона и т. д.
43.
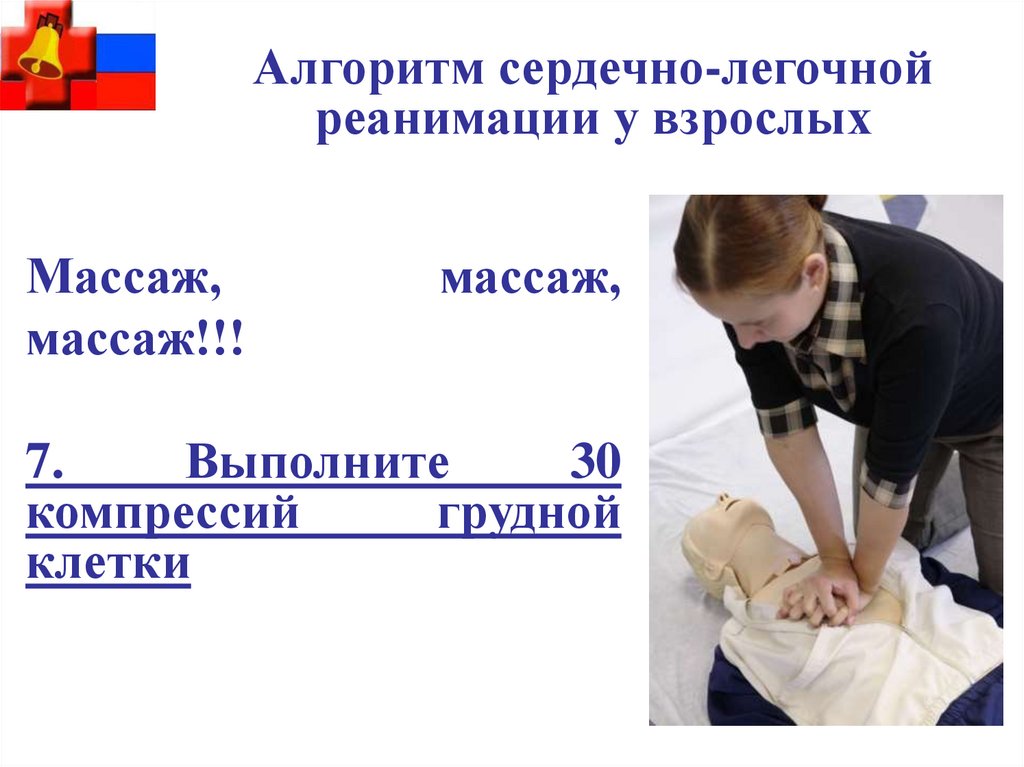
Алгоритм сердечно-легочнойреанимации у взрослых
Массаж,
массаж!!!
массаж,
7.
Выполните
30
компрессий
грудной
клетки
44.
Алгоритм сердечно-легочнойреанимации у взрослых
8.
Выполните
искусственных вдоха
2
45. клетки и искусственное дыхание в соотношении 30:2 до прибытия скорой медицинской помощи или до восстановления основных
9. Продолжайте компрессии груднойклетки
и
искусственное
дыхание
в
соотношении 30:2 до прибытия скорой
медицинской помощи или до восстановления
основных жизненных функций пострадавшего
(стабильное боковое положение).
30:2
46. Останавливайтесь для проверки состояния ТОЛЬКО при появлении «признаков жизни»: 2 – 3 вдоха пострадавшего за 10 секунд
Алгоритм сердечно-легочнойреанимации у взрослых
Останавливайтесь
для проверки
состояния ТОЛЬКО
при появлении
«признаков жизни»:
2 – 3 вдоха
пострадавшего за 10
секунд
47. Если пострадавший перестал дышать:
Продолжайте сердечно-легочнуюреанимацию
48. Если помощь оказывают несколько спасающих:
• Чередуйтесь при проведении СЛРкаждые 5 циклов, чтобы снизить
усталость
• Пауза в проведении СЛР во время
смены спасающих должна быть
минимальной
49. Последовательность базового поддержания жизни (BLS-БРК) взрослых
1. Безопасность2. Не реагирует
3. Позвать
на помощь
4. Открыть
Дыхательные пути
5. Не
дышит нормально
6. «03»
7. 30 компрессий
грудной клетки
8. 2 вдоха
50.
Сердечно-легочная реанимациядетей от 1 года до 8 лет
Точка проведения массажа
на один палец выше от
мечевидного
отростка
грудины.
Массаж
проводится
основанием
ладони одной руки или
двумя руками (зависит от
комплекции ребенка) на
глубину 2,5 – 4 см в темпе
100 в минуту.
51.
Сердечно-легочная реанимациядетей до 1 года
Искусственное дыхание «рот в рот и нос» не менее 20
в минуту под контролем приподнимания грудной клетки
объёмом воздуха за раздутыми щеками реаниматора.
Точка массажа на палец ниже сосковой линии. Массаж
делается двумя пальцами на глубину 2,5 см в темпе 100
в минуту.
Рекомендуется
после
начальных
5
вдохов
выполнить 30 массажных
толчков, далее реанимация
проводится в соотношении
30 толчков к 2 вдохам.
52.
Литература- основная:
1.Федеральный закон N 323-ФЗ от 21 ноября 2011 г. «Об основах охраны здоровья
граждан в Российской Федерации» (Собрание законодательства Российской
Федерации, 2011, N 48, ст. 6724), (редакция от 02.07.2021).
2.Уголовный кодекс Российской Федерации от 13 июня 1996 г. N 63-ФЗ (ред. от
01.07.2021); (с изм. и доп., вступ. в силу с 22.08.2021).
3.Гражданский кодекс Российской Федерации (часть вторая)" от 26.01.1996 N 14ФЗ (ред. от 01.07.2021, с изм. от 08.07.2021).
4.Кодекс Российской Федерации об административных правонарушениях" от
30.12.2001 N 195-ФЗ (ред. от 01.07.2021) (с изм. и доп., вступ. в силу с 01.10.2021)
5.Приказ МЧС России № 142 от 28 марта 2014 г. «О внесении изменений в приказ
МЧС России № 425 от 25 июля 2006 г. «Об утверждении норм табельной
положенности пожарно-технического вооружения и аварийно-спасательного
оборудования для основных и специальных пожарных автомобилей,
изготавливаемых с 2006 года»».
6.Приказ Министерства здравоохранения и социального развития Российской
Федерации от 4 мая 2012 г. N 477-н «Об утверждении перечня состояний, при
которых оказывается первая помощь, и перечня мероприятий по оказанию первой
помощи».
53.
Литература7.Приказ Министерства здравоохранения и социального развития Российской
Федерации от 10 октября 2012 г. № 408-н «Об утверждении требований к
комплектации медицинскими изделиями набора для оказания первой помощи для
оснащения пожарных автомобилей».
8.Учебно-методическое пособие для преподавателей дисциплины (предмета)
«Первая помощь», обучающих сотрудников служб, участвующих в ликвидации
последствий ДТП, водителей транспортных средств различных категорий. Пермь,
2010.
- дополнительная:
1.Учебно-методическое пособие для преподавателей дисциплины (предмета)
«Первая помощь» - «Организационно-правовые основы оказания первой помощи»
для подготовки работников опасного производственного объекта, водителей и
личного состава служб, участвующих в ликвидации последствий ЧС И ДТП.
Пермь, 2014.
2.Телефонограмма ПРЦ МЧС России №14074-12-4 от 10.10.2012 «О нормативных
документах»
3.Учебное пособие «Первая психологическая помощь» для подготовки работников
опасных производственных объектов и личного состава служб, участвующих в
ликвидации последствий ЧС И ДТП. Пермь, 2013.
54.
ФЕДЕРАЛЬНОЕ АВТОНОМНОЕ УЧРЕЖДЕНИЕДОПОЛНИТЕЛЬНОГО ПРОФЕССИОНАЛЬНОГО
ОБРАЗОВАНИЯ
«ПЕРМСКИЙ УЧЕБНЫЙ ЦЕНТР ФПС»
Разработал:
Преподаватель отделения специальных дисциплин
Голубев Д.А.
2021 г.

















































 medicine
medicine








