Similar presentations:
Жатыр мойны мен денесінің қатерлі ісігі
1. Жатыр мойны мен денесінің қатерлі ісігі
С.Д.АСФЕНДИЯРОВ АТЫНДАҒЫҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА
УНИВЕРСИТЕТІ
НАЦИОНАЛЬНЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
ИМЕНИ С.Д.АСФЕНДИЯРОВА
ЖАТЫР МОЙНЫ МЕН ДЕНЕСІНІҢ
ҚАТЕРЛІ ІСІГІ
2.
В структуре онкологических заболеванийженщин Рак женских половых органов занимает
4-ое место. А вместе с раком молочной железызанимает 1-ое место по смертности женщин
трудоспособного возраста.
Наиболее распространенными являются:
Рак тела матки 24.2/100 000
занимает первое место, являясь
гормонозависимой опухолью.
Рак шейки матки - относится к визуальным формам.
18.3/100 000
–
3.
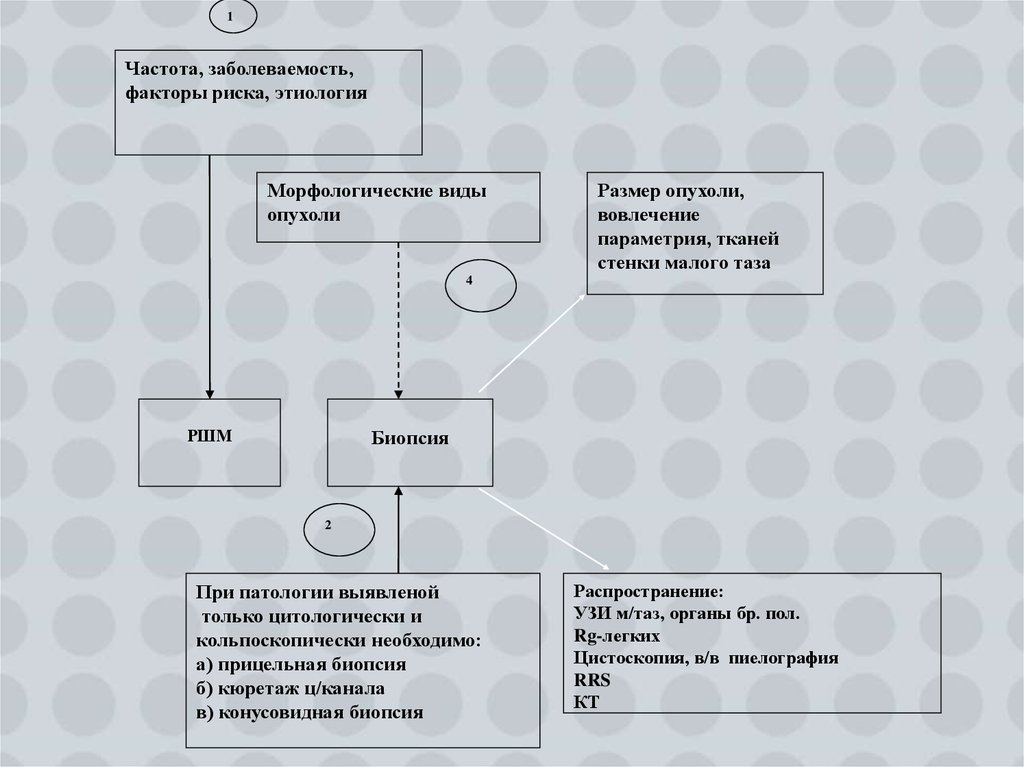
РАК ШЕЙКИ МАТКИ4.
1Частота, заболеваемость,
факторы риска, этиология
Морфологические виды
опухоли
Размер опухоли,
вовлечение
параметрия, тканей
стенки малого таза
4
РШМ
Биопсия
2
При патологии выявленой
только цитологически и
кольпоскопически необходимо:
а) прицельная биопсия
б) кюретаж ц/канала
в) конусовидная биопсия
Распространение:
УЗИ м/таз, органы бр. пол.
Rg-легких
Цистоскопия, в/в пиелография
RRS
КТ
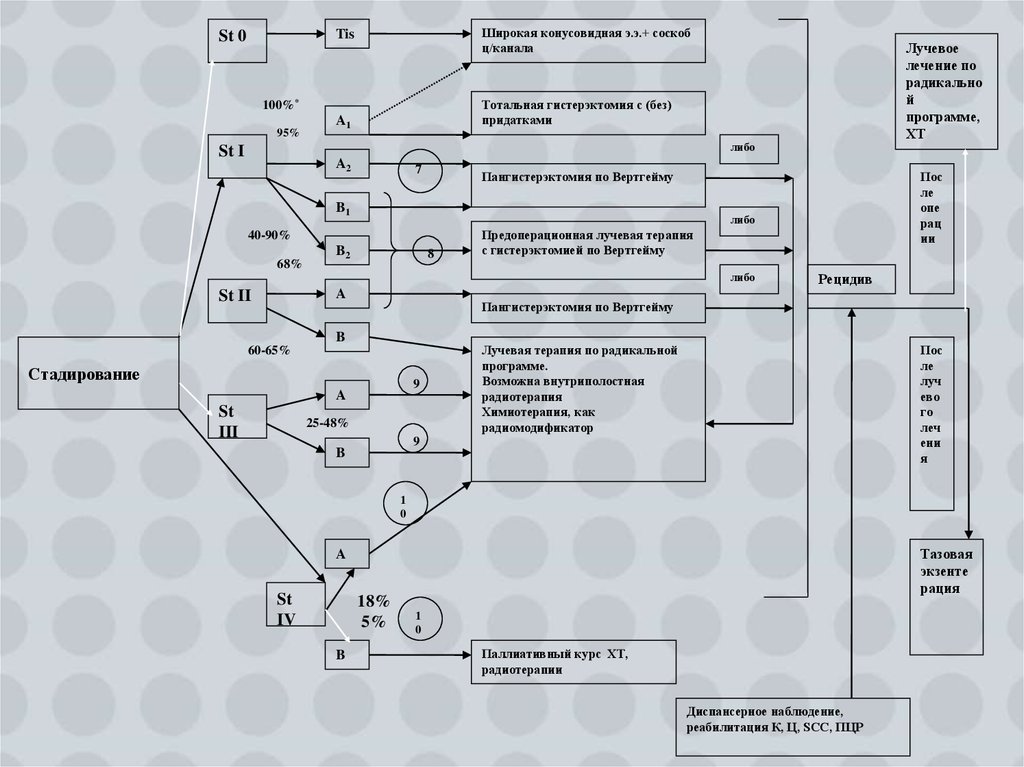
5.
Широкая конусовидная э.э.+ соскобц/канала
Tis
St 0
Тотальная гистерэктомия с (без)
придатками
100%*
95%
Лучевое
лечение по
радикально
й
программе,
ХТ
A1
либо
St I
A2
7
Пангистерэктомия по Вертгейму
B1
либо
40-90%
68%
B2
8
Предоперационная лучевая терапия
с гистерэктомией по Вертгейму
либо
A
St II
Рецидив
Пангистерэктомия по Вертгейму
B
60-65%
Стадирование
9
A
St
III
Пос
ле
опе
рац
ии
25-48%
Лучевая терапия по радикальной
программе.
Возможна внутриполостная
радиотерапия
Химиотерапия, как
радиомодификатор
Пос
ле
луч
ево
го
леч
ени
я
9
B
1
0
Тазовая
экзенте
рация
A
St
IV
18%
5%
B
1
0
Паллиативный курс ХТ,
радиотерапии
Диспансерное наблюдение,
реабилитация К, Ц, SCC, ПЦР
6.
Фоновые процессы:а)
б)
в)
псевдоэрозий разных стадий;
лейкоплакия (без атипий, проста);
полип шейки матки.
Предраковый процесс:
а)
б)
в)
дисплазия эпителия легкого стадий;
дисплазия эпит. среднего стадий;
дисплазия эпит. тяжелого стадий;
Внутриэпителиальный рак.
Микроинвазивний рак.
Инвазивний рак
а)
б)
в)
д)
плоскоэпителинный роговичный;.
плоскоэпителинный нероговичный;
аденокарцинома;
диморфный – залотисто плоскоэпительный
7.
Выживаемость больных РШМзависит от:
стадий заболевания,
способов лечения.
В странах Европы –
выживаемость:
наименьшая - в Польше (51%),
наибольшая - в Исландии (84,7%).
8.
9.
10.
Первичная профилактикаРШМ:
1. Предупреждение ЗППП.
2. Воздержание от раннего
начала половой жизни.
3. Отказ от курения.
4. Использование барьерных
методов контрацепции.
11.
Вторичная профилактикаРШМ:
1. Ранняя диагностика.
2. Своевременное
адекватное лечение
больных с ДШМ и
преинвазивным раком.
12. Комплексная диагностика:
КОМПЛЕКСНАЯ ДИАГНОСТИКА:1. Выявление этиологического
фактора.
2. Клиника
3. Кольпоскопия.
4. Цитология.
5. Гистология.
13. ВПЧ 230
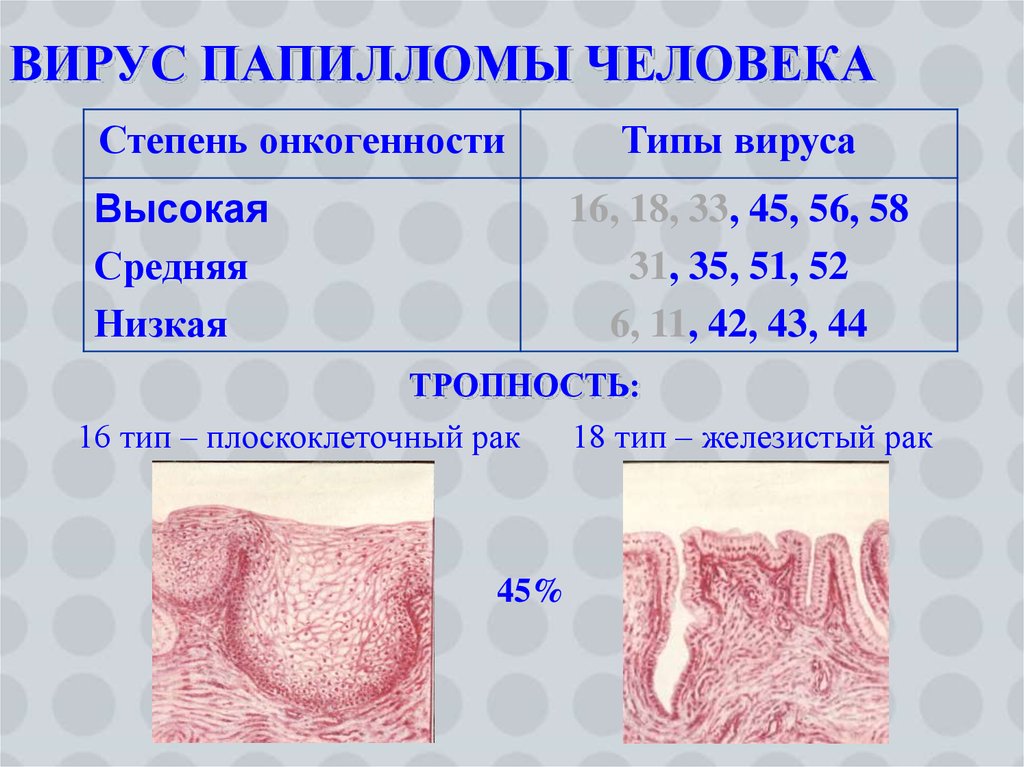
14. ВИРУС ПАПИЛЛОМЫ ЧЕЛОВЕКА
Степень онкогенностиВысокая
Средняя
Низкая
Типы вируса
16, 18, 33, 45, 56, 58
31, 35, 51, 52
6, 11, 42, 43, 44
ТРОПНОСТЬ:
16 тип – плоскоклеточный рак
45%
18 тип – железистый рак
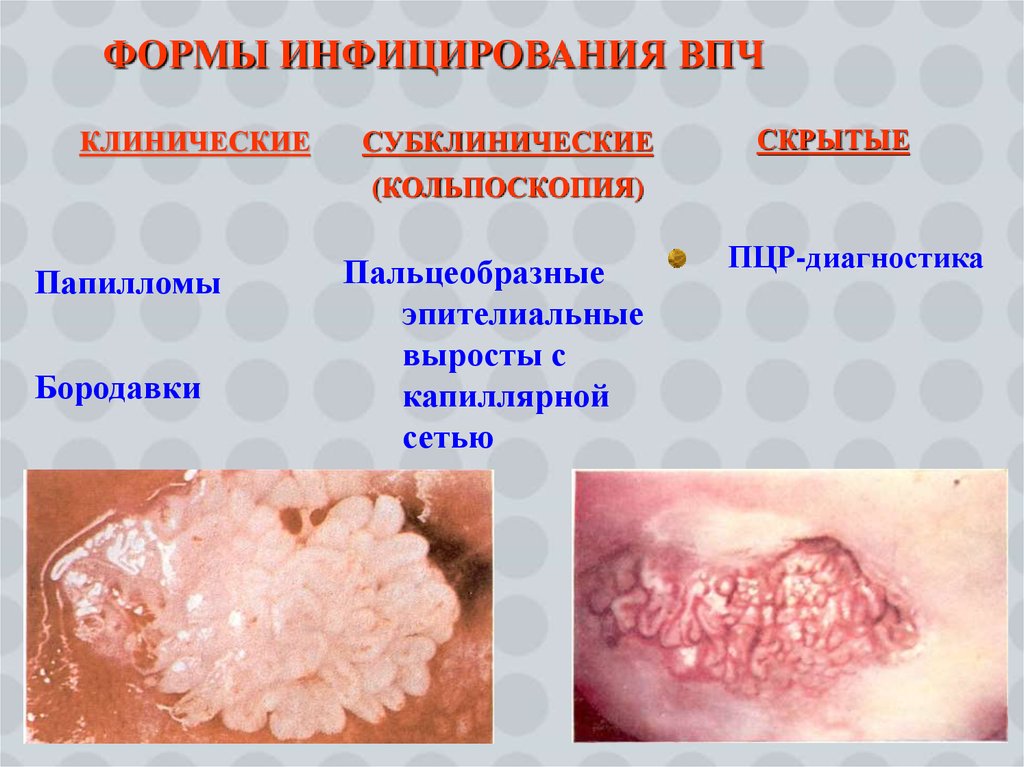
15. ФОРМЫ ИНФИЦИРОВАНИЯ ВПЧ
КЛИНИЧЕСКИЕСУБКЛИНИЧЕСКИЕ
СКРЫТЫЕ
(КОЛЬПОСКОПИЯ)
Папилломы
Бородавки
Пальцеобразные
эпителиальные
выросты с
капиллярной
сетью
ПЦР-диагностика
16. Маркер ДНК ВПЧ может использоваться как для раннего выявления патологического процесса так и для его мониторинга
МАРКЕР ДНК ВПЧ МОЖЕТИСПОЛЬЗОВАТЬСЯ КАК ДЛЯ
РАННЕГО ВЫЯВЛЕНИЯ
ПАТОЛОГИЧЕСКОГО
ПРОЦЕССА ТАК И ДЛЯ ЕГО
МОНИТОРИНГА
17. инфицирование ВПЧ Испании – 5%. Аргентине и Гондурасе - 40% США – 26%; Канада – 22%; Швеция – 12,8%; Дания – 15,4%; Япония – 10,7%
ИНФИЦИРОВАНИЕ ВПЧИСПАНИИ – 5%.
АРГЕНТИНЕ И ГОНДУРАСЕ - 40%
США – 26%;
КАНАДА – 22%;
ШВЕЦИЯ – 12,8%;
ДАНИЯ – 15,4%;
ЯПОНИЯ – 10,7%
18. КЛИНИКА: Начальные формы рака в 98% не имеют патогномоничных симптомов
КЛИНИКА:НАЧАЛЬНЫЕ ФОРМЫ
РАКА В 98% НЕ ИМЕЮТ
ПАТОГНОМОНИЧНЫХ
СИМПТОМОВ
19. КЛИНИКА: При визуальном осмотре более чем у 80% больных РШМ Iа стадии отмечаются изменения подобные фоновым
КЛИНИКА:ПРИ ВИЗУАЛЬНОМ ОСМОТРЕ
БОЛЕЕ ЧЕМ У 80% БОЛЬНЫХ
РШМ IА СТАДИИ
ОТМЕЧАЮТСЯ ИЗМЕНЕНИЯ
ПОДОБНЫЕ ФОНОВЫМ
20. Кольпоскопический метод позволяет:
Обнаружить очаг;его границы;
наличие атипичных
элементов;
прицельно взять материал
для исследования.
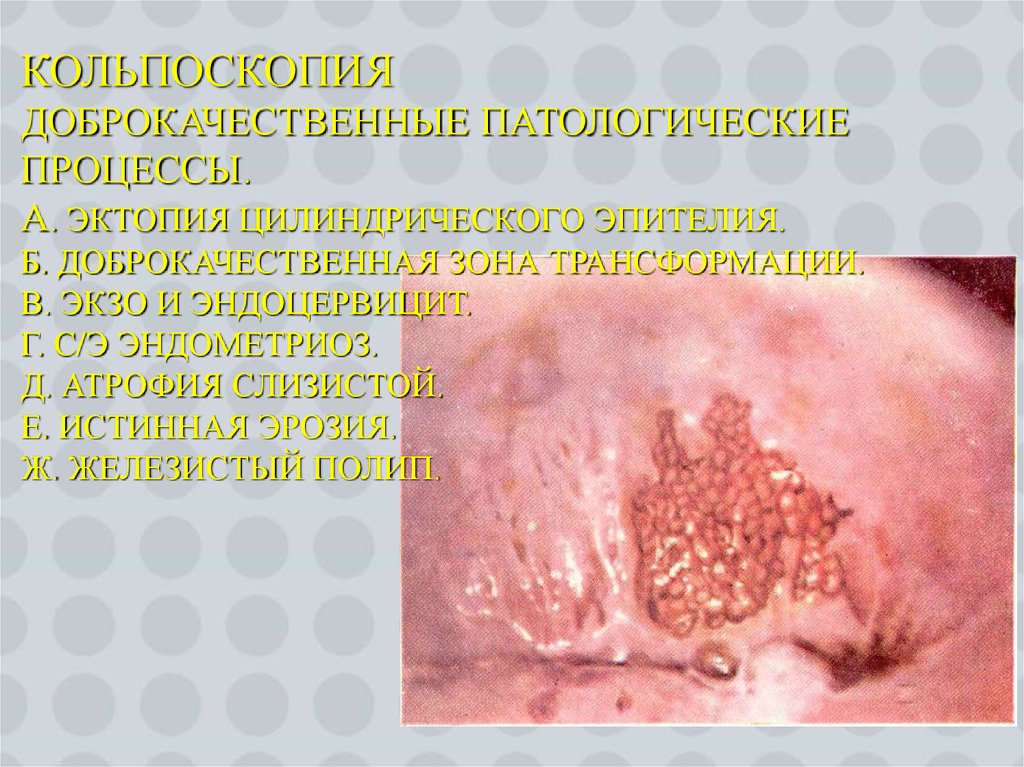
21. Кольпоскопия Доброкачественные патологические процессы. а. Эктопия цилиндрического эпителия. б. Доброкачественная зона трансформации. в.
КОЛЬПОСКОПИЯДОБРОКАЧЕСТВЕННЫЕ ПАТОЛОГИЧЕСКИЕ
ПРОЦЕССЫ.
А. ЭКТОПИЯ ЦИЛИНДРИЧЕСКОГО ЭПИТЕЛИЯ.
Б. ДОБРОКАЧЕСТВЕННАЯ ЗОНА ТРАНСФОРМАЦИИ.
В. ЭКЗО И ЭНДОЦЕРВИЦИТ.
Г. С/Э ЭНДОМЕТРИОЗ.
Д. АТРОФИЯ СЛИЗИСТОЙ.
Е. ИСТИННАЯ ЭРОЗИЯ.
Ж. ЖЕЛЕЗИСТЫЙ ПОЛИП.
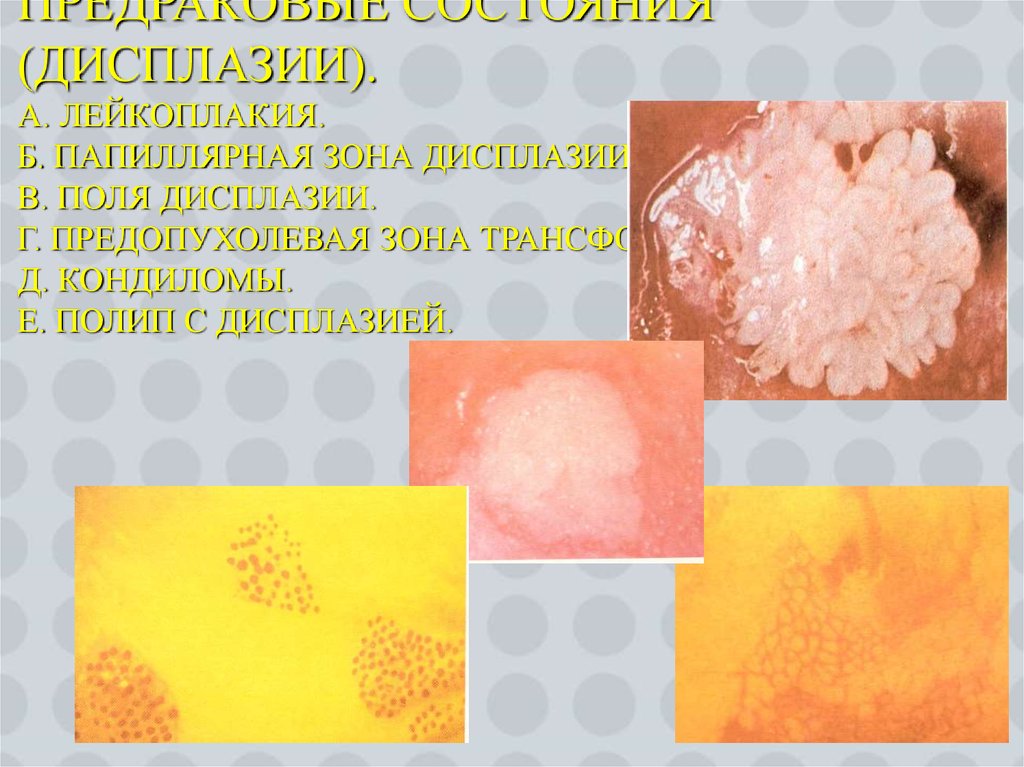
22. Предраковые состояния (дисплазии). а. Лейкоплакия. б. Папиллярная зона дисплазии. в. Поля дисплазии. г. Предопухолевая зона трансформации. д.
ПРЕДРАКОВЫЕ СОСТОЯНИЯ(ДИСПЛАЗИИ).
А. ЛЕЙКОПЛАКИЯ.
Б. ПАПИЛЛЯРНАЯ ЗОНА ДИСПЛАЗИИ.
В. ПОЛЯ ДИСПЛАЗИИ.
Г. ПРЕДОПУХОЛЕВАЯ ЗОНА ТРАНСФОРМАЦИИ.
Д. КОНДИЛОМЫ.
Е. ПОЛИП С ДИСПЛАЗИЕЙ.
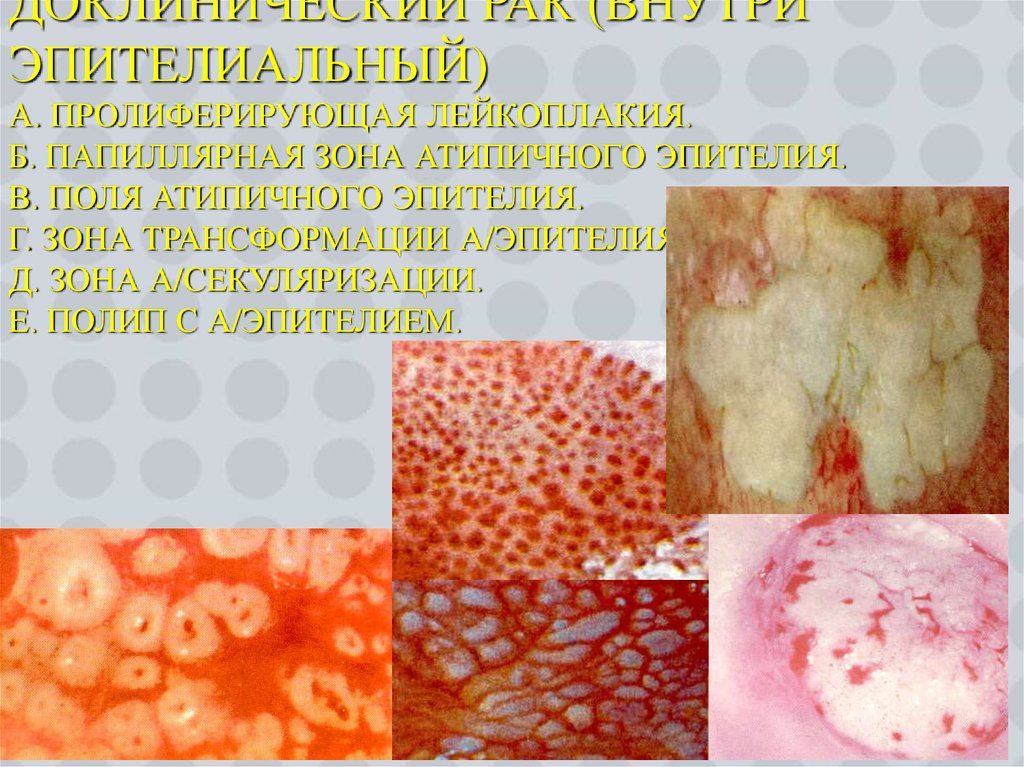
23. Доклинический рак (внутри эпителиальный) а. Пролиферирующая лейкоплакия. б. Папиллярная зона атипичного эпителия. в. Поля атипичного эпите
ДОКЛИНИЧЕСКИЙ РАК (ВНУТРИЭПИТЕЛИАЛЬНЫЙ)
А. ПРОЛИФЕРИРУЮЩАЯ ЛЕЙКОПЛАКИЯ.
Б. ПАПИЛЛЯРНАЯ ЗОНА АТИПИЧНОГО ЭПИТЕЛИЯ.
В. ПОЛЯ АТИПИЧНОГО ЭПИТЕЛИЯ.
Г. ЗОНА ТРАНСФОРМАЦИИ А/ЭПИТЕЛИЯ.
Д. ЗОНА А/СЕКУЛЯРИЗАЦИИ.
Е. ПОЛИП С А/ЭПИТЕЛИЕМ.
24. Цитология классифицируется по Паппониколау на 5 типов.
ЦИТОЛОГИЯКЛАССИФИЦИРУЕТСЯ ПО ПАППОНИКОЛАУ
НА 5 ТИПОВ.
I – Б Е З П АТ О Л О Г И И .
II – ВОСПАЛЕНИЕ.
III – ДИСПЛАЗИЯ:
А) ЛЕГКАЯ;
CiN I-II
Б) СРЕДНЯЯ;
В ) ТЯ Ж ЕЛ А Я .
I V – П О Д О З Р Е Н И Е Н А РА К . CiN III
V – РА К .
(1975 г. II Медиц. Конгресс)
}
}
О Д Н А И З О С Н О В Н Ы Х П Р И Ч И Н В РАЧ Е Б Н Ы Х
О Ш И Б О К – О С М О Т Р Б Е З Ц И Т ОЛ О Г И И !
25.
Правила взятия материала.1. Прицельно.
2. Из 3-х точек.
3. Спец. щеточкой
26. Условия для правильного гистологического заключения: 1. Острый инструмент 2. Прицельно 3. Не менее 3 мм 4. На границе со здоровой тканью 5. Сери
УСЛОВИЯ ДЛЯ ПРАВИЛЬНОГОГИСТОЛОГИЧЕСКОГО ЗАКЛЮЧЕНИЯ:
1. ОСТРЫЙ ИНСТРУМЕНТ
2. ПРИЦЕЛЬНО
3. НЕ МЕНЕЕ 3 ММ
4. НА ГРАНИЦЕ СО ЗДОРОВОЙ
ТКАНЬЮ
5. СЕРИЙНО-СТУПЕНЧАТЫЕ СРЕЗЫ
6. СОБЛЮДАТЬ ПРАВИЛА
КОНСЕРВАЦИИ ПРЕПАРАТА.
27. Таким образом, только комплекс диагностических методов (ДНК-ВПЧ, клиника, кольпоскопическое, цитологическое, гистологическое исследовани
ТАКИМ ОБРАЗОМ, ТОЛЬКОКОМПЛЕКС ДИАГНОСТИЧЕСКИХ
МЕТОДОВ (ДНК-ВПЧ, КЛИНИКА,
КОЛЬПОСКОПИЧЕСКОЕ,
ЦИТОЛОГИЧЕСКОЕ,
ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ)
СПОСОБСТВУЕТ РАННЕЙ
ДИАГНОСТИКЕ ПРЕДРАКА И РШМ
28. ЛД – 5 лет УД – 3 года ТД – 1 год
ВРЕМЯЛД – 5 ЛЕТ
Ca in
УД – 3 ГОДА situ
ТД – 1 ГОД
29.
РАК ЭНДОМЕТРИЯ30.
ЧастотаЗаболеваемость
Факторы риска
1
4
Позитивный
3
РЭ
Аспират из
полости
матки
5
КЭ
4
Сомнительный
КЭ
Есть симптомы
Негативный
Нет симптомов
Лабораторные методы:
аспирационная биопсия
из полости матки,
УЗИ малого таза
- точность 87,8%
- чувствительность 86,1%
- специфичность 89,6%
Наблюдение
2
Предоперационные
исследования Rg-легких.
Биохимические тесты
функции почек, состояние
переферичной крови
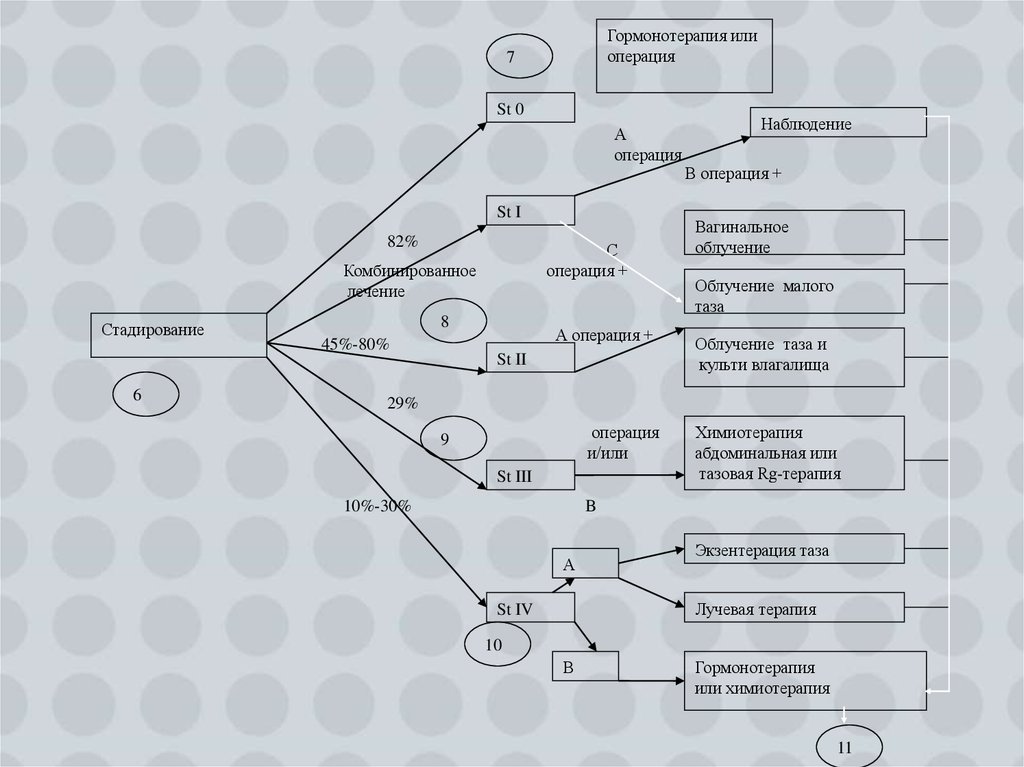
31.
Гормонотерапия илиоперация
7
St 0
А
операция
St I
82%
С
операция +
Комбинированное
лечение
Стадирование
6
8
45%-80%
А операция +
St II
Наблюдение
В операция +
Вагинальное
облучение
Облучение малого
таза
Облучение таза и
культи влагалища
29%
операция
и/или
9
St III
10%-30%
Химиотерапия
абдоминальная или
тазовая Rg-терапия
B
А
Экзентерация таза
Лучевая терапия
St IV
10
В
Гормонотерапия
или химиотерапия
11
32.
Эпидемиологияобщее увеличение
продолжительность жизни
женского населения
широкое, неадекватное
применение ЗГТ в
постменопаузальном периоде.
33.
Доброкачественные измененияа) полип эндометрия
б) гиперплазия эндометрия
Атипическая гиперплазия эндометрия (аденоматоз)
Злокачественные новообразования
:
- аденокарцинома
- светлоклеточный рак
- плоскоклеточный рак
- смешанный рак
- недифференцированный рак
34.
По Я.В. Бохману – II патогенетическихварианта РТМ
гормонозависимый
наблюдается в 70%
случаях
Автономный
(гормононезависимый)
35.
КлиникаНаличие кровянистых
выделений
(водянистых, «мясных
помоев») в менопаузе.
36.
ДиагностикаРектальное исследование
Цитологическое исследование
Гистологическое исследование
Гистерография, гистероскопия,
ультрасонография
Дифференциальная диагностика
- с раком шейки матки
- хорионэпителиомой матки
- фибромиомой матки
- гиперплазией эндометрия
- полипозом
- саркомой матки.
37.
ЛечениеОсновной метод хирургический
I. Простая экстирпация матки с
придатками (опухоль у дна, пожилой
возраст, ожирение, ССЗ, диабет,
варикоз н/к).
II. Расширенная пангистерэктомия
(распространение опухоли на всю
полость матки,
низкодифференциальная опухоль).
38.
Лучевой методI. Послеоперационное облучение
II. Сочетано лучевое лечение
(при противопоказаниях к операции)
Гормонотерапия
- Синтетические прогестины – 17 ОПК – 12,5% - 6 мес.
Депостат.
Химиотерапия
В послеоперационном периоде, при наличии Mts в
яичники, при рецидивах.
39.
ПрогнозЗависит от:
Стадии
Гистологической структуры
Степени дифференцировки
40.
Факторы рискаБольные сахарным диабетом;
Больные с ожирением;
Больные с липодемией;
Больные с фибромиомой матки в пре- и постменопаузальном
периоде;
Больные с артериальной гипертонией;
Женщины с отягощенным анамнезом;
Роды крупным плодом;
Женщины с поздней менопаузой;
Женщины с дисфункцией яичников и нарушением
менструальной функции;
Бесплодие;
Синдром склерокистозных яичников;
В прошлом рак органов репродуктивной системы.
































 medicine
medicine