Similar presentations:
Опухоль, новообразование, бластома
1.
ОПУХОЛИОсипова Татьяна Игоревна
2.
Опухоль, новообразование, бластома- патологический процесс, характеризующийся безудержным размножением
(ростом) клеток; при этом нарушения роста и дифференцировки клеток
обусловлены изменениями их генетического аппарата.
1. Автономный, или бесконтрольный, рост - первое основное свойство опухоли.
2. Атипизм. Клетки опухоли приобретают особые свойства, которые отличают их
от нормальных клеток. Атипизм клетки, который касается ее структуры,
обмена, функции, антигенной структуры, размножения и дифференцировки, второе основное свойство опухоли.
3. Анаплазия. Приобретение опухолевой клеткой новых, не присущих
нормальной клетке свойств получило название анаплазии (от греч. ana приставка, обозначающая обратное действие, и plasis - образование) или
катаплазии (от греч. kata - приставка, обозначающая движение сверху вниз, и
plasis - образование).
В отличие от всех других видов роста клеток (при размножении, регенерации,
гиперплазии и т.п.) опухолевый рост не имеет никакого приспособительного или
компенсаторного смысла. Вместе с тем нет такого живого организма, у которого не
могла бы возникнуть опухоль.
3.
Этиология опухолейРазличные этиологические воздействия, способные вызвать развитие опухоли,
называются канцерогенными факторами, или канцерогенами.
Основными группами канцерогенов являются химические, физические
(радиационные) факторы и вирусы.
Канцерогенез - процесс развития опухолей под влиянием канцерогенов.
Гены –мишени канцерогенных агентов:
1.протоонкогены-регуляторы пролиферации
2.гены-супрессоры ингибирующие пролиферацию
3.гены,участвующие в апоптозе
4.гены, отвечающие за репарацию РНК
4.
Клеточные онкогены1. онкобелки -гомологи факторам роста(с-sis, int-r, k-fgt)
2.онкобелки- гомологи рецепторам к факторам роста (c-erbB, c-erbA)
3.онкобелки, передающие ростовой сигнал:
а)белки семейства c-ras, G-белки
б)тирозинкиназные белки c-scr, c-fps, c-fes, c-abl, c-met
4. онкобелки, передающие ростовые сигналы на ДНК (c-fos, c-myc)
5. циклины и циклинзависимые киназы, регулирующие клеточный цикл
Механизмы активации протоонкогенов:
1. инсерционная активация вирусами, встроенными в геном
2. активация при транслокации участка хромосомы с протоонкогеном
3.активация путем амплификации протоонкогена
4. активация при точечных мутациях протоокогенов
5.
Теории образования опухолиВсе многообразие взглядов на этиологию может быть сведено к четырем
основным теориям:
1) вирусно-генетической (Зильбер) заключается в представлении об
интеграции геномов вируса и нормальной клетки, т.е. в объединении
нуклеиновой кислоты вируса с генетическим аппаратом клетки, которая
превратится в опухолевую.
2) физико-химической (Вирхов) воздействие различных физических и
химических веществ.
3) дизонтогенетической (Ю. Конгейм) - опухоли возникают из
эмбриональных клеточно-тканевых смещений и порочно развитых тканей
при действии ряда провоцирующих факторов.
4) полиэтиологической - комплекс этих факторов (химических, физических,
вирусных, паразитарных, дисгормональных и др.) может вести к
появлению клонов опухолевых клеток.
6.
В настоящее время наибольшее признание получила вируснаятеория опухолей, в соответствии с которой опухоли возникают под
влиянием ДНК- и РНК-содержащих онкогенных вирусов,
встраивающихся в геном клеток хозяина.
ДНК-онковирусы содержат гены, необходимые для их репликации, и
гены структурных белков, но в большинстве случаев вызывают гибель
клеток. Однако в одном случае из миллиона под влиянием различных
канцерогенов возникает злокачественная трансформация клетки
хозяина.
РНК-онковирусы годами живут в организме хозяина, но под влиянием
канцерогенов и ряда других факторов может происходить «обратная
транскрипция» (процесс формирования ДНК из РНК), а затем также
возникает опухолевая трансформация клеток.
Пример:
герпесоподобный вирус Эпстайна-Барра (развитие лимфомы Беркитта),
вирус герпеса (рак шейки матки),
вирус гепатита В (рак печени) и некоторые другие.
7.
Онкогенез происходит следующим образом:1. канцерогены активируют протоонкогены клеток хозяина, регулирующие их
размножение и дифференцировку.
2. При этом активизируются онкогены, изменяются гены, запускающие
апоптоз (P53, Rb), и происходит угнетение генов-супрессоров опухолей
(антионкогенов), которые должны тормозить мутацию клеток и их
размножение.
3. Возникают множественные мутации, причем мутировавшие клетки не
уничтожаются, а размножаются.
В результате возникают пролиферация и предопухолевая дисплазия клеток,
затем развивается доброкачественная опухоль, которая переходит в
злокачественную, дающую метастазы, т.е. отсевы опухолевых клеток в другие
органы и ткани.
8.
Строение опухоли, особенностиопухолевой клетки
Внешний вид опухоли разнообразен, могут быть разной формы,
развиваются во всех тканях и органах, имеют либо вид узлов различной
величины и консистенции, либо диффузно прорастают окружающие ткани без
видимых границ.
Размеры опухоли различные, что зависит от скорости и продолжительности
ее роста, происхождения и расположения.
Консистенция зависит от преобладания в опухоли паренхимы или стромы: в
первом случае она мягкая, во втором - плотная.
Вторичные изменения в опухолях представлены очагами некроза и
кровоизлияний, воспалением, ослизнением и отложением извести
(петрификация).
9.
Паренхиму опухоли образуют клетки, которые характеризуют данный видопухоли, ими определяется морфологическая ее специфика.
Строма опухоли образована как соединительной тканью органа, в котором она
развилась, так и клетками самой опухоли.
Большинство опухолей по строению напоминают орган, т.е. имеют паренхиму
и выраженную в той или иной степени строму. Такие опухоли называют
органоидными.
1. Опухоли, строение которых соответствует строению органа (ткани), в
котором они развиваются, называют гомологичными. Гомологичные опухоли
- зрелые, дифференцированные.
2. Когда клеточное строение опухолей отличается от строения органа (ткани), в
котором они возникают, говорят о гетерологичных опухолях.
Гетерологичные - незрелые, мало или недифференцированные.
3. Опухоли, возникающие в результате гетеротопий, т.е. эмбриональных
смещений, называют гетеротопическими (например, опухоль из костной
ткани в стенке матки или легком).
10.
Виды атипизма:1. Тепневой
2. Клеточный
11.
Папиллома кожи. Окраска гематоксилином и эозином (× 100)I. Тканевый атипизм характеризуется нарушением тканевых
взаимоотношений, свойственных данному органу. Речь идет о нарушении
формы и величины эпителиальных структур, соотношений паренхимы и
стромы в эпителиальных (особенно железистых) опухолях; о различной
толщине волокнистых (соединительнотканных, гладкомышечных и др.)
структур, о хаотичном их расположении в опухолях мезенхимального
происхождения.
Тканевый атипизм наиболее характерен для зрелых, доброкачественных
опухолей.
12.
II. Клеточный атипизм на светооптическом уровне выражается вполиморфизме или, напротив, мономорфизме клеток, ядер и ядрышек,
гиперхромии ядер, полиплоидии, изменениях ядерноцитоплазматического
индекса в пользу ядер в связи с их укрупнением, появлении множества
митозов.
Клеточный атипизм может быть выражен в разной степени. Иногда он так
значителен, что опухолевые клетки по внешнему виду становятся
непохожими на клетки исходной ткани или органа.
Патология митоза.
Характерен для незрелых, злокачественных опухолей.
13.
Биохимический атипизм - отражает изменения всех видов обмена веществ, чтолежит в основе безудержного роста.
Особенно изменяются углеводный и энергетический метаболизм, в результате чего
в 20–30 раз усиливается анаэробный гликолиз и ослабевает тканевое дыхание.
Синтез белка и нуклеиновых кислот преобладает над их распадом. Опухоль активно
поглощает аминокислоты, конкурируя с нормальными тканями, в ней происходят
количественные и качественные изменения, нарушается синтез липидов. Она
интенсивно поглощает воду, ионы К + , способствующие пролиферации клеток. При
этом снижается концентрация Са 2+ , что приводит к ослаблению межклеточных
связей и способствует росту опухоли и метастазированию.
Иммунобиологический атипизм заключается в том, что в большинстве случаев
антигены опухоли отличаются от антигенов клеток хозяина. Считают, что опухолевый
процесс, особенно прогрессирование опухолей, происходит только тогда, когда
антигены опухоли угнетают иммунную систему организма
хозяина.
Среди опухолевых антигенов различают (Абелев Г.И., 1974):
• Антигены вирусных опухолей;
• антигены опухолей, вызванных канцерогенами;
• Изоантигены трансплантационного типа;
• эмбриональные антигены;
• гетероорганные антигены.
14.
Функциональный атипизм возникает в результате развития в опухолях всехдругих видов атипизма.
Он проявляется изменениями функций, характерных для нормальных
клеток и органов. Нередко опухолевые клетки начинают выполнять не
характерную для органа, извращенную функцию. Например, клетки
коллоидного рака желудка продуцируют слизь, похожую на слизь
кишечника. Более же дифференцированные опухоли сохраняют
функциональные особенности клеток исходной ткани.
В заключение, можно выделить главные фенотипичные признаки
опухолевой клетки злокачественного новообразования:
1. опухолевая клетка в той или иной мере агрессивна (инфильтрирующий
рост),
2. некоммуникабельна (потеря межклеточных контактов, выход клеток из
комплексов и т.д.),
3. полностью неавтономна.
4. может достигать различной, даже высокой, степени дифференцировки,
функционируя с разными, иногда минимальными, отклонениями от
нормы.
15.
Рост опухоли• Беспредельность
• Автономность
• экспансивный,
• аппозиционный,
• инфильтрирующий (инвазивный)
Инфильтрирующий (инвазивный) рост заключается в диффузной
инфильтрации, врастании опухолевых клеток в окружающие ткани
и их разрушении. При этом определить границы опухоли очень
трудно. Она врастает в кровеносные и лимфатические сосуды, и ее
клетки переносятся в другие органы и участки тела. Такой рост
характерен для злокачественных опухолей.
При экспансивном росте опухоль растет «сама из себя»,
отодвигая окружающие ткани. Паренхиматозные элементы
окружающей опухоль ткани атрофируются, развивается коллапс
стромы и опухоль окружается как бы капсулой (псевдокапсула).
Экспансивный рост опухоли медленный, он характерен для
зрелых, доброкачественных опухолей, но мб и злокачественные.
Аппозиционный рост опухоли происходит за счет неопластической трансформации
нормальных клеток в опухолевые, что наблюдается в опухолевом поле.
16.
• Экзофитный рост наблюдается только вполых органах (желудок, кишечник,
бронх и др.) и характеризуется
распространением опухоли
преимущественно в просвет такого
органа.
• Эндофитный рост также происходит в
полых органах, но при этом опухоль
растет преимущественно в стенку органа.
• Уницентрический рост характеризуется
возникновением опухоли в одном участке
ткани и соответственно одним
опухолевым узлом.
• Мультицентрический рост означает
возникновение опухолей одновременно в
нескольких участках органа или ткани.
1 - атипизм и полиморфизм клеток; 2 инфильтрирующий рост; 3 прорастание подлежащих тканей; 4 атипичные митозы; 5 - врастание в
лимфатические сосуды – лимфогенные
метастазы; 6 - врастание в кровеносные
сосуды - гематогенные метастазы; 7 –
перифокальное воспаление
17.
клинико-морфологическихособенности поведения
1) доброкачественные;
2) злокачественные;
3) опухоли с местнодеструирующим ростом.
18.
Доброкачественные (зрелые)• Такие опухоли состоят из клеток, в такой мере
дифференцированных, что почти всегда можно
определить, из какой ткани они растут
(гомологичные опухоли).
• Характерны тканевый атипизм опухоли, ее
экспансивный и медленный рост.
• Опухоль обычно не оказывает общего влияния на
организм.
• Как правило, не дает метастазов.
• В связи с особенностью локализации (головной и
спинной мозг) доброкачественные опухоли иногда
могут оказаться опасными.
• Доброкачественные опухоли могут
малигнизироваться, т.е. озлокачествляться.
19.
Злокачественные опухолиКлеточный и тканевый атипизм, т.е. опухоль состоит из незрелых,
малодифференцированных, анаплазированных клеток и атипичной стромы.
Степень атипизма может быть различной: от относительно невысокой, когда клетки
напоминают исходную ткань, до резко выраженной, когда клетки опухоли похожи
на эмбриональные.
В связи с этим по степени морфологического атипизма злокачественные опухоли
могут быть:
• высокодифференцированными − (например, плоскоклеточный рак,
аденокарцинома);
• низкодифференцированными − (например, мелкоклеточный рак, слизистый рак).
Инфильтрирующий (инвазивный) рост, что не позволяет точно определить
границы опухоли. Вследствие инвазии опухолевых клеток и разрушения
окружающих тканей опухоль может прорастать в кровеносные и лимфатические
сосуды, что является
условием метастазирования.
20.
Метастазирование -процесс переноса клеток опухоли или ихкомплексов с током лимфы или крови в другие органы и развитие в
них вторичных опухолевых узлов. Имеется несколько путей
переноса клеток опухоли:
• лимфогенное метастазирование
• гематогенное
• периневральное
• контактное
• смешанное метастазирование
Рецидивирование повторное развитие опухоли в том месте, где она
была удалена хирургическим путем или с помощью лучевой
терапии. Причиной рецидива являются сохранившиеся опухолевые
клетки. Рецидивирование может иногда наблюдаться и при
удалении некоторых доброкачественных опухолей.
Влияние опухоли на организм может быть местным и общим. Местное влияние
опухоли зависит от ее характера: доброкачественная опухоль лишь сдавливает
окружающие ткани и соседние органы, злокачественная - разрушает их, приводит к
тяжелым последствиям. Общее влияние на организм особенно характерно для
злокачественных опухолей. Оно выражается в нарушениях обмена веществ, развитии
кахексии (раковая кахексия).
21.
Опухоли сместнодеструирующим ростом
- занимают как бы промежуточное положение
между доброкачественными и злокачественными: они имеют
признаки инфильтрирующего роста, но не метастазируют.
22.
Морфогенез опухолейСтадии образования опухоли:
1. предопухолевых изменений
2. формирования и роста опухоли
Среди предопухолевых изменений морфологи выделяют так называемые фоновые
изменения, проявляющиеся дистрофией, атрофией, и склерозом, гиперплазией,
метаплазией и дисплазией.
Очаги гиперплазии, метаплазии и дисплазии рассматриваются как собственно
предопухолевые. Наибольшее значение среди них в последнее время придают
дисплазии.
Предраковые состояния делят на:
• облигатный, т.е. предрак, почти всегда завершающийся развитием рака
• факультативный предрак, относят гиперпластически-диспластические
процессы, а также некоторые дисэмбриоплазии.
Кроме того, выделяют так называемый латентный период
рака, т.е. период существования предрака до развития рака. Для опухолей разной
локализации он различен и исчисляется иногда многими годами (до 30-40 лет).
23.
Формирование опухолиили переход предопухолевых изменений в опухоль,
изучено недостаточно.
На основании экспериментальных данных можно
предположить следующую схему развития опухоли:
а) нарушение регенераторного процесса;
б) предопухолевые
изменения, характеризующиеся гиперплазией и
дисплазией;
в) возникающая стадийно малигнизация
пролиферирующих клеток;
г) возникновение опухолевого зачатка;
д) прогрессия опухоли.
Эта схема близка схеме Л.М. Шабада.
24.
Классификация иморфология опухолей
Эпителиальные опухоли без специфической локализации
(органонеспецифические).
II. Опухоли экзо- и эндокринных желез, а также
эпителиальных покровов (органоспецифические).
III. Мезенхимальные опухоли.
IV. Опухоли меланинообразующей ткани.
V. Опухоли нервной системы и оболочек мозга.
VI. Опухоли системы крови.
VII. Тератомы.
I.
25.
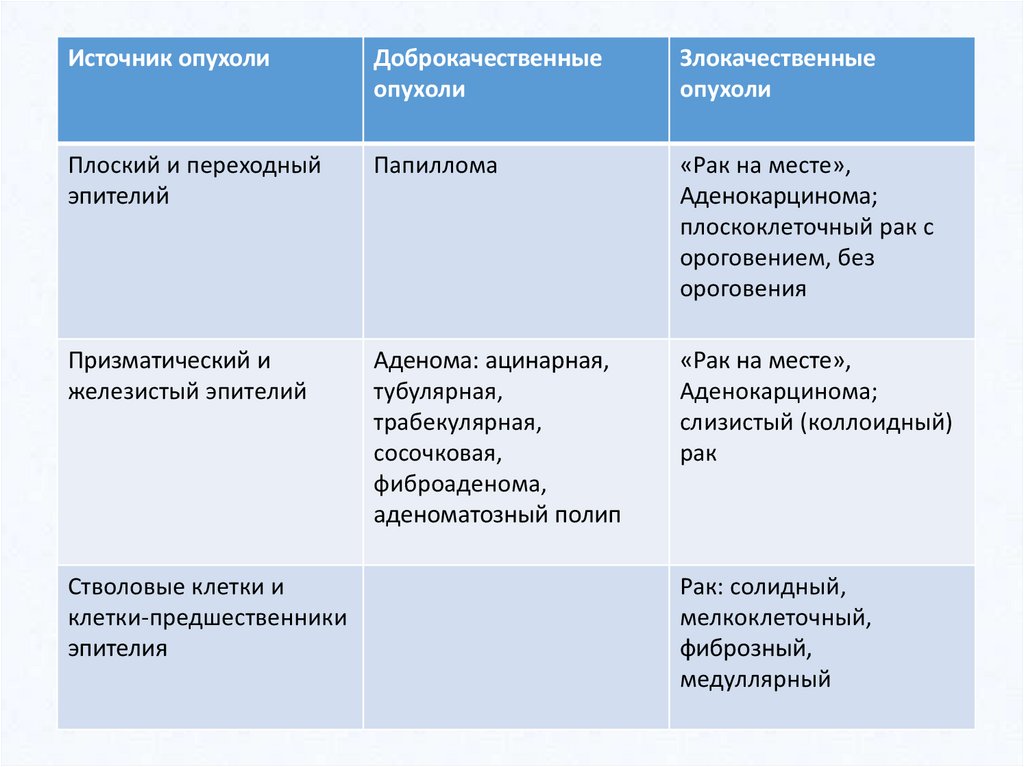
Эпителиальные опухоли26.
Источник опухолиДоброкачественные
опухоли
Злокачественные
опухоли
Плоский и переходный
эпителий
Папиллома
«Рак на месте»,
Аденокарцинома;
плоскоклеточный рак с
ороговением, без
ороговения
Призматический и
железистый эпителий
Аденома: ацинарная,
тубулярная,
трабекулярная,
сосочковая,
фиброаденома,
аденоматозный полип
«Рак на месте»,
Аденокарцинома;
слизистый (коллоидный)
рак
Стволовые клетки и
клетки-предшественники
эпителия
Рак: солидный,
мелкоклеточный,
фиброзный,
медуллярный
27.
Доброкачественные опухоли28.
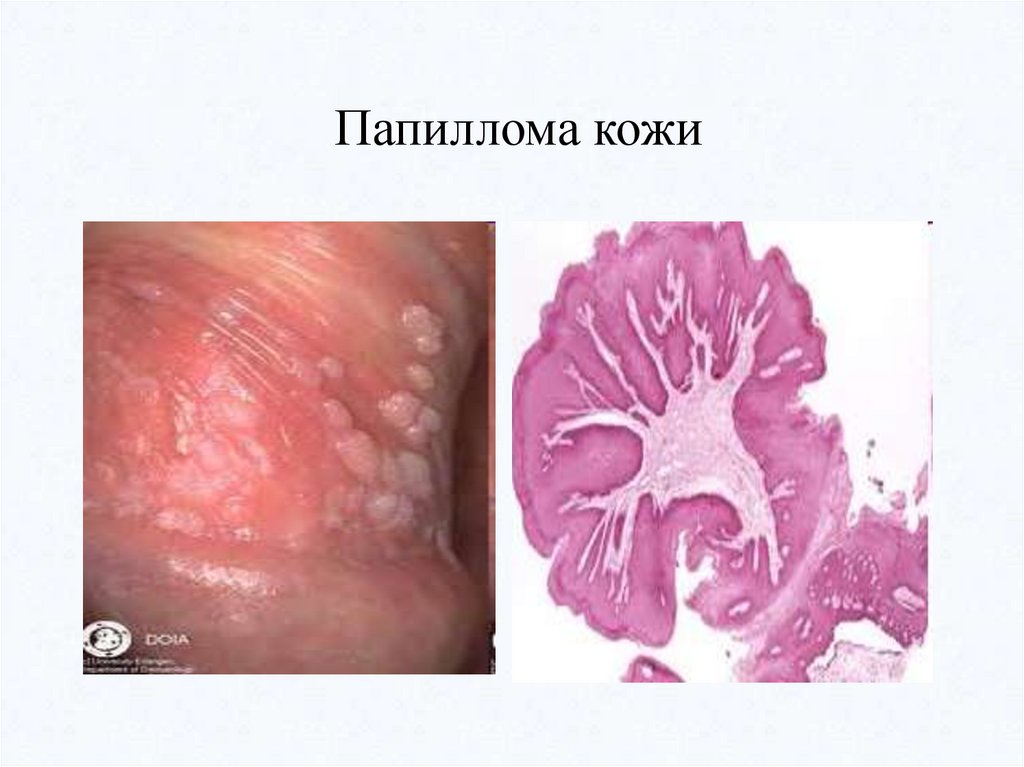
Папиллома (от лат. papilla - сосочек)- доброкачественная опухоль, возникает из плоского или переходного
эпителия — в коже, слизистых оболочках глотки, голосовых связок,
мочевого пузыря, мочеточников и лоханок почек и др.
Макроскопическая картина:
• Шаровидное подвижное образование на широком основании или
тонкой ножке,
• Мягкоэластической консистенции,
• Поверхность покрыта мелкими сосочками («цветная капуста»).
Микроскопическая картина:
• Сосочковые разрастания многослойного плоского (или переходного)
эпителия, которые как перчатка покрывают соединительнотканную
строму, содержащую сосуды.
• Многослойный плоский эпителий лежит на базальной мембране,
сохраняет полярность и комплексность.
• Неравномерное увеличение слоев эпителия, повышенное его
ороговение (тканевой атипизм).
29.
Папиллома кожи30.
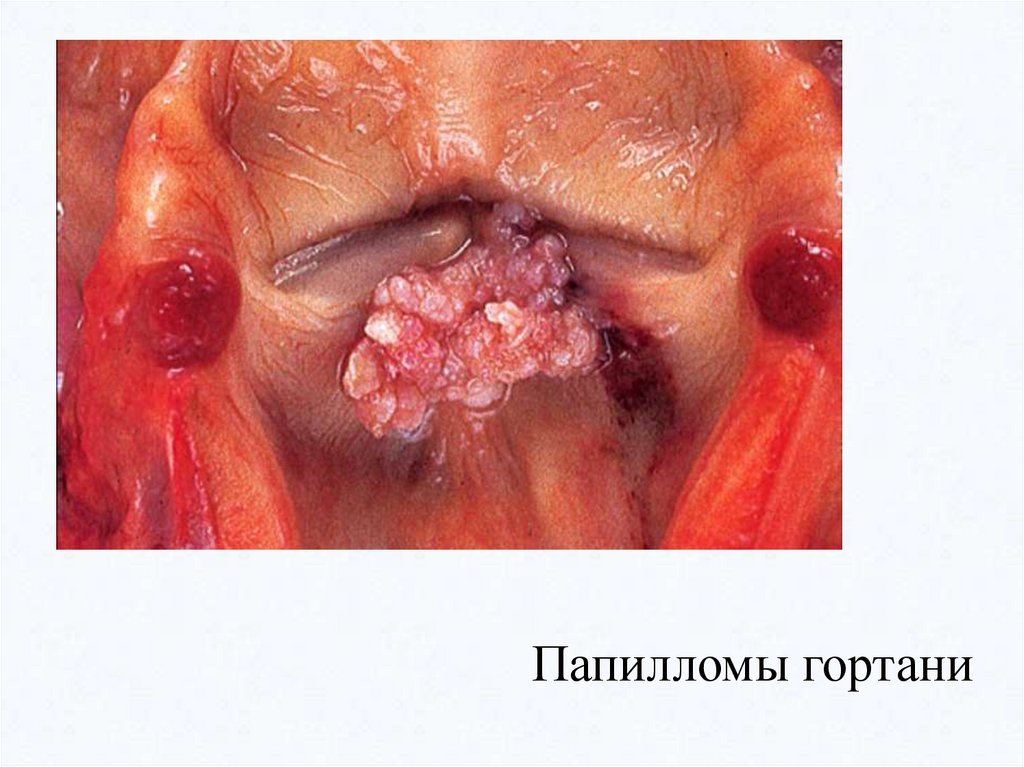
Папилломы гортани31.
Папиллома мочевого пузыря32.
Течение папиллом из разных видов покровного эпителия различно.• Если папилломы кожи (бородавки) растут медленно и не
доставляют особых беспокойств человеку,
• папилломы голосовых связок нередко рецидивируют после
удаления
• папилломы мочевого пузыря часто изъязвляются, что приводит к
кровотечению и появлению крови в моче (гематурия).
Любая папиллома может малигнизироваться, превращаясь в рак.
33.
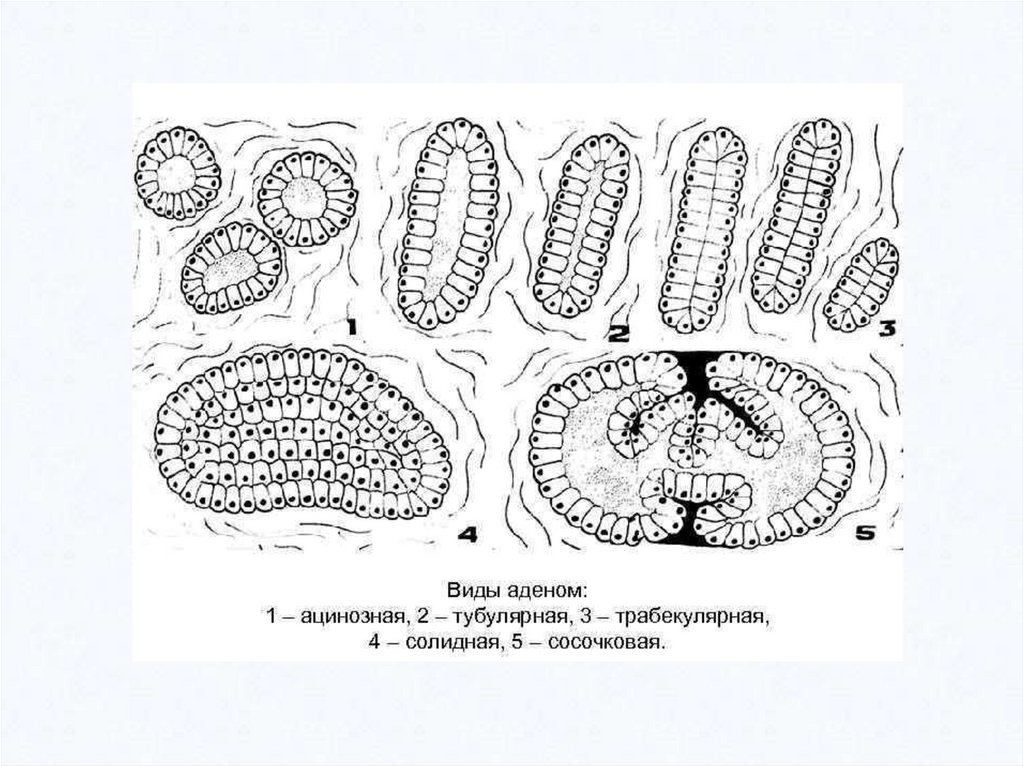
Аденома(от греч. aden - железа, ота - опухоль)
- опухоль железистых органов и слизистых оболочек, выстланных
призматическим эпителием. Аденома может возникать везде, где есть
железистый эпителий, — в молочной, щитовидной и других железах, в
слизистых оболочках желудка, кишечника, бронхов, матки и др.
Альвеолярная аденома – из альвеолярного эпителия желез.
Тубулярная аденома – из эпителия протоков желез.
Трабекулярная аденома – имеет балочное строение.
Фиброаденома – аденома, в которой строма преобладает над
паренхимой.
• Аденоматозный (железистый) полип – аденома слизистых
оболочек, выступающая над поверхностью в виде полипа.
• Кистозная аденома (цистаденома) – аденома, содержащая
полости.
34.
35.
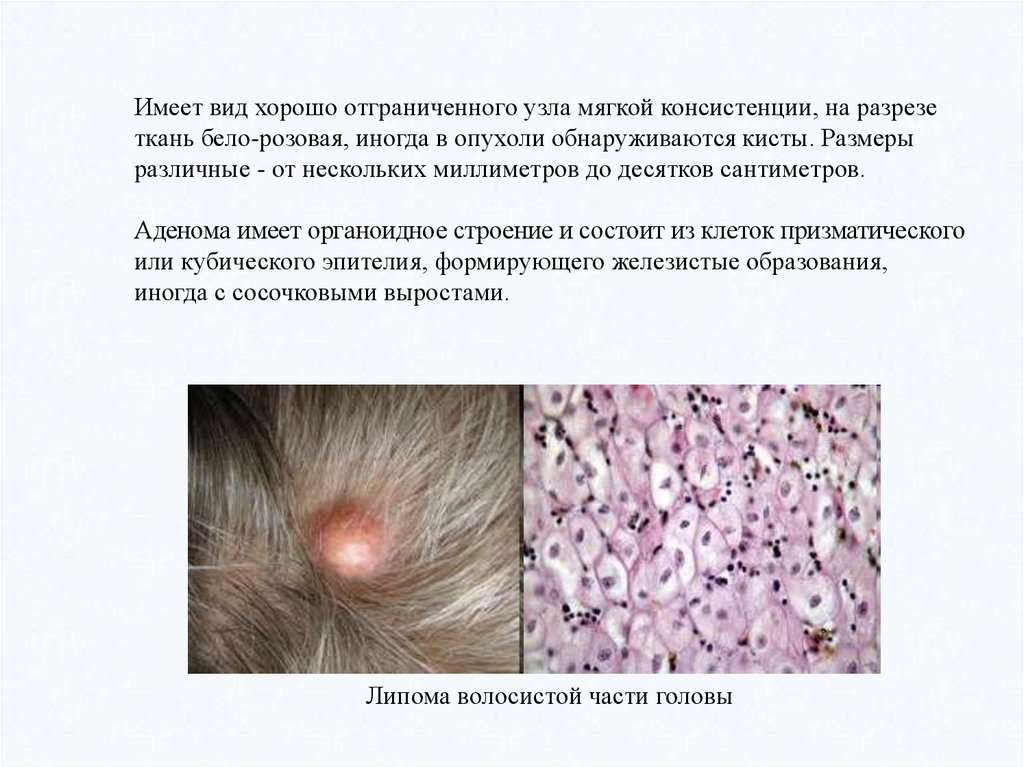
Имеет вид хорошо отграниченного узла мягкой консистенции, на разрезеткань бело-розовая, иногда в опухоли обнаруживаются кисты. Размеры
различные - от нескольких миллиметров до десятков сантиметров.
Аденома имеет органоидное строение и состоит из клеток призматического
или кубического эпителия, формирующего железистые образования,
иногда с сосочковыми выростами.
Липома волосистой части головы
36.
Железистый полип толстой кишки37.
Фиброаденома молочной железы. Окраска гематоксилином и эозином (× 100)38.
Кистозная аденома яичника39.
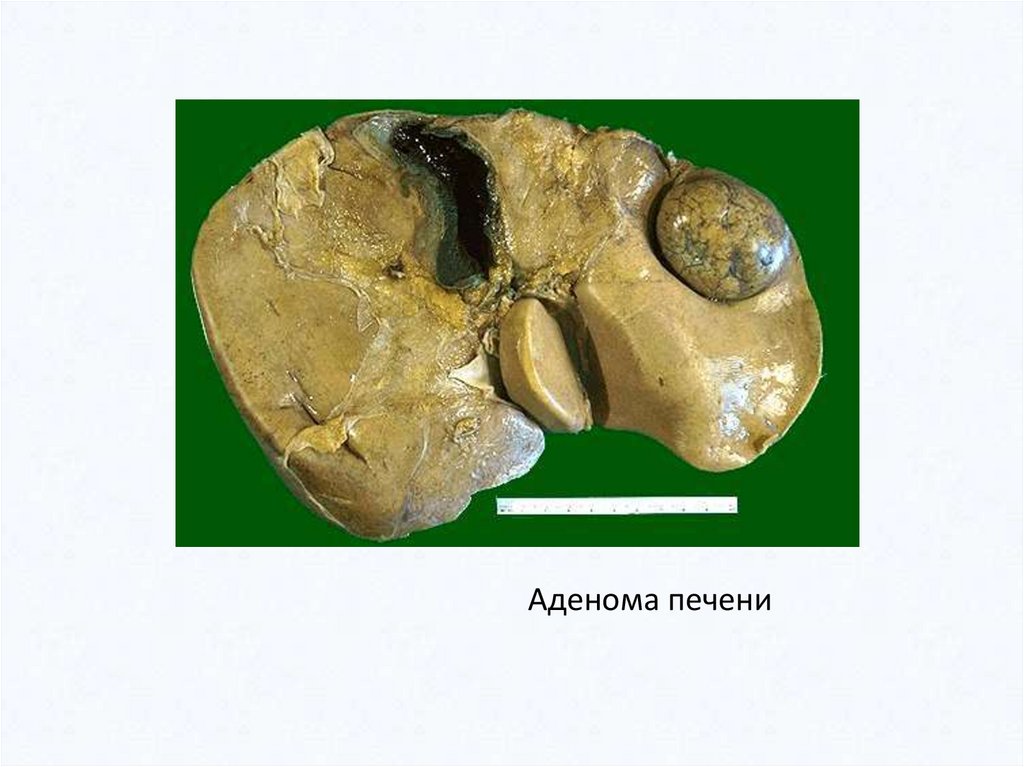
Аденома печени40.
Аденома гипофиза41.
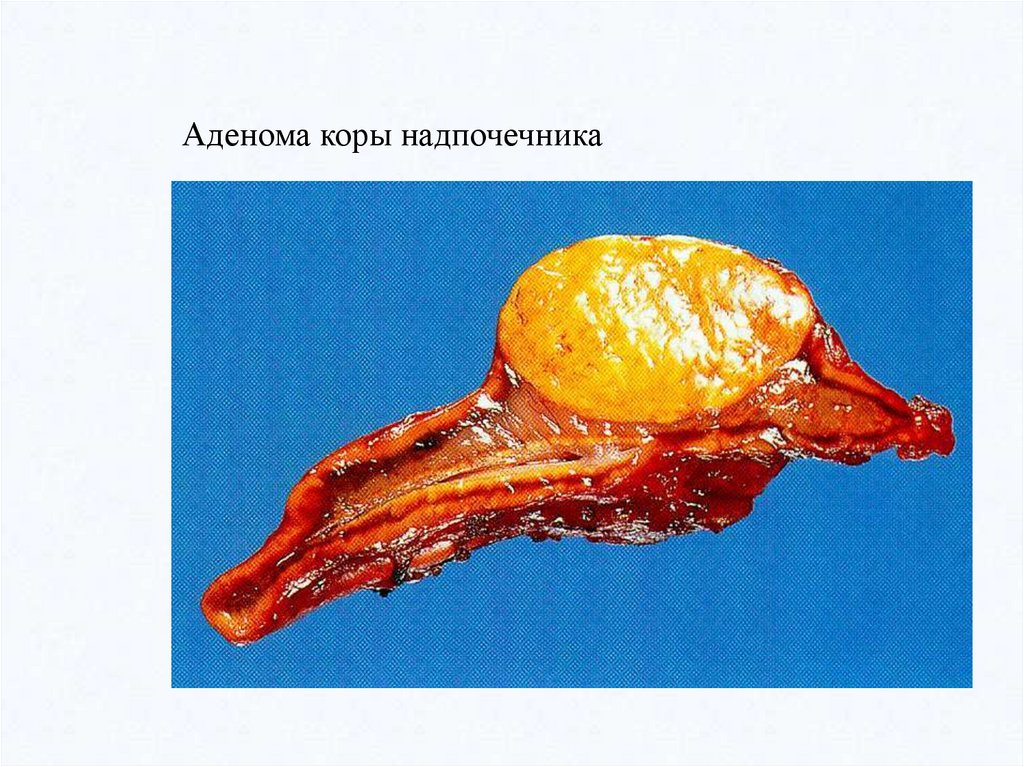
Аденома коры надпочечника42.
Злокачественные опухоли – рак,карцинома
43.
Злокачественная опухоль обычно имеет вид узла мягкой или плотнойконсистенции, границы его нечеткие, иногда сливаются с окружающей тканью.
С белесоватой поверхности разреза опухоли соскабливается мутноватая
жидкость - раковый сок.
Общая характеристика:
• Встречаются намного чаще, чем все другие злокачественные опухоли.
• Часто связаны с предшествующими заболеваниями и состояниями,
которые называются предраковыми.
• Развитие многих карцином (морфогенез) связано с предшествующими
изменениями эпителия - гиперплазией, метаплазией, дисплазией.
• Единственным предраковым процессом в настоящее время считают
дисплазию эпителия, которая, прогрессируя от слабой до умеренной и
тяжелой, может приводить к развитию карциномы in situ и в дальнейшем
инвазивного рака, прорастающего окружающие ткани.
• Для инвазивного рака характерны все признаки злокачественной
опухоли.
• Рак метастазирует преимущественно лимфогенно: первые метастазы
возникают в регионарных лимфатических узлах, в дальнейшем могут
возникать, гематогенные и имплантационные метастазы
44.
Классификация ракаПо гистологическому строению:
из покровного эпителия:
• Плоскоклеточный (эпидермальный) рак,
• Базальноклеточный рак,
• Переходноклеточный рак,
• Недифференцированный (мелкоклеточный,
крупноклеточный и др.)
из железистого эпителия:
• Аденокарцинома (железистый рак),
• Солидный рак.
По соотношению паренхимы и стромы:
• Медуллярный (аденогенный, мозговидный) рак,
• Простой (вульгарный) рак,
• Скирр (фиброзный рак).
Классификация рака:
• «рак на месте» (carcinoma in
situ);
• плоскоклеточный
(эпидермальный) с
ороговением и без
ороговения; аденокарцинома
(железистый);
• слизистый (коллоидный);
• солидный (трабекулярный);
мелкоклеточный;
• фиброзный (скирр);
• медуллярный (аденогенный).
45.
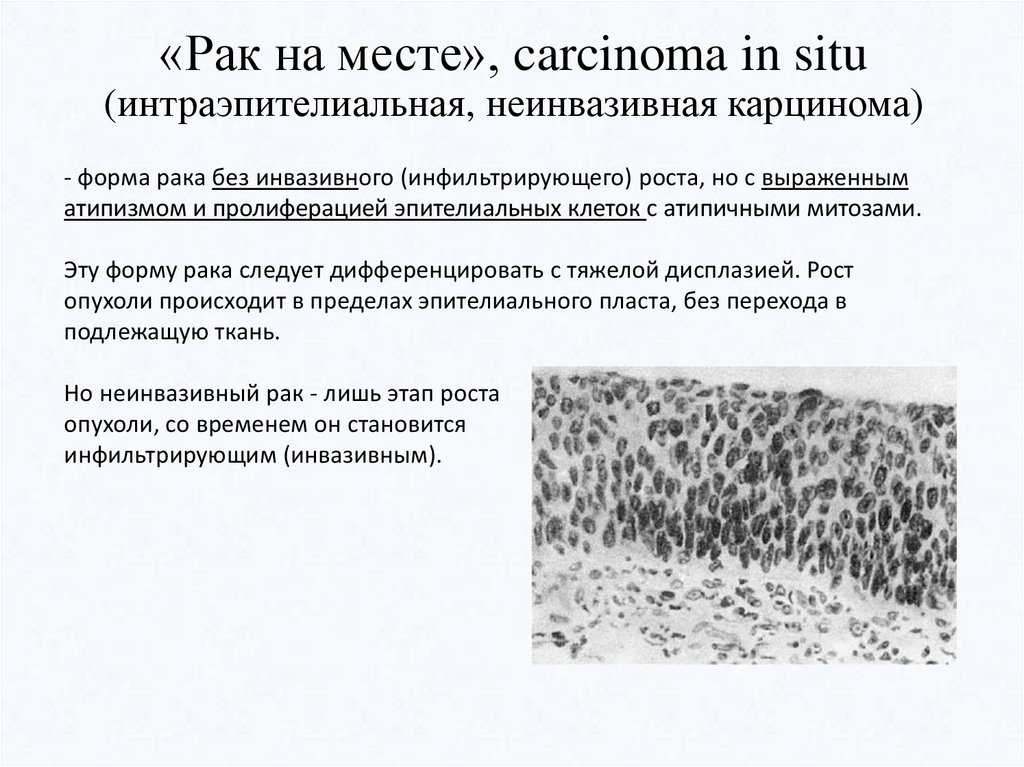
«Рак на месте», carcinoma in situ(интраэпителиальная, неинвазивная карцинома)
- форма рака без инвазивного (инфильтрирующего) роста, но с выраженным
атипизмом и пролиферацией эпителиальных клеток с атипичными митозами.
Эту форму рака следует дифференцировать с тяжелой дисплазией. Рост
опухоли происходит в пределах эпителиального пласта, без перехода в
подлежащую ткань.
Но неинвазивный рак - лишь этап роста
опухоли, со временем он становится
инфильтрирующим (инвазивным).
46.
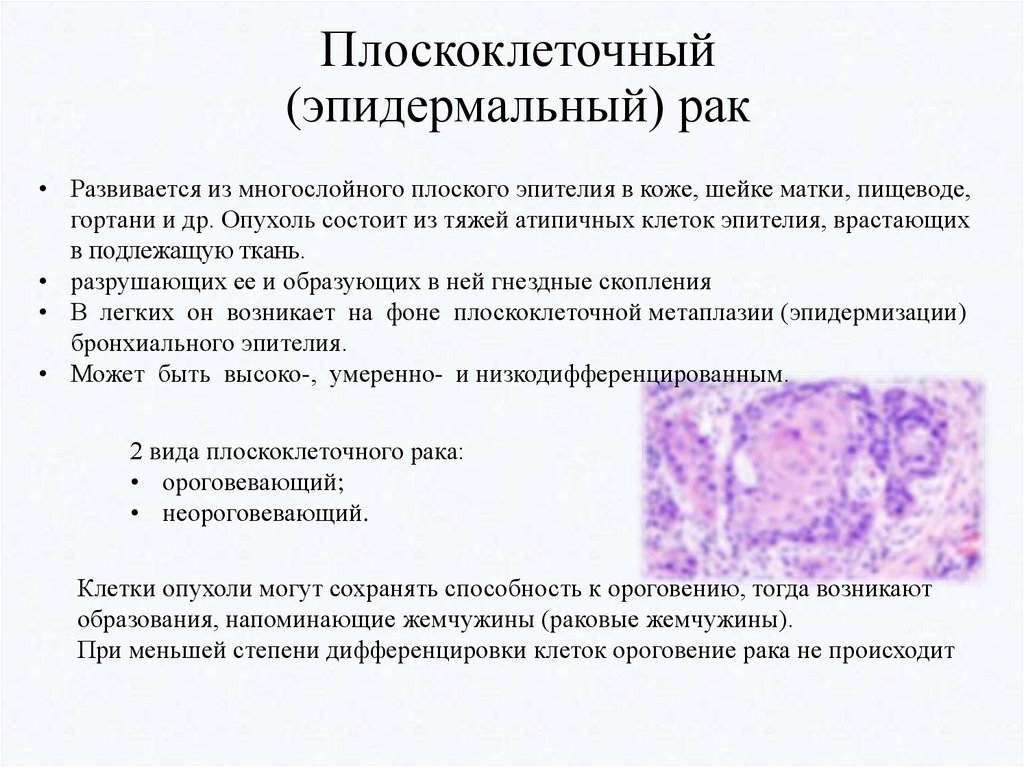
Плоскоклеточный(эпидермальный) рак
• Развивается из многослойного плоского эпителия в коже, шейке матки, пищеводе,
гортани и др. Опухоль состоит из тяжей атипичных клеток эпителия, врастающих
в подлежащую ткань.
• разрушающих ее и образующих в ней гнездные скопления
• В легких он возникает на фоне плоскоклеточной метаплазии (эпидермизации)
бронхиального эпителия.
• Может быть высоко-, умеренно- и низкодифференцированным.
2 вида плоскоклеточного рака:
• ороговевающий;
• неороговевающий.
Клетки опухоли могут сохранять способность к ороговению, тогда возникают
образования, напоминающие жемчужины (раковые жемчужины).
При меньшей степени дифференцировки клеток ороговение рака не происходит
47.
Плоскоклеточный рак с ороговениемЭто высокодифференцированный рак, для которого характерны:
• Слабовыраженный клеточный атипизм,
• Прослеживается зональность строения, напоминающая базальный, шиповатый
и зернистый слои эпидермиса,
• Образование внеклеточного кератогиалина в виде «раковых жемчужин»
(эозинофильные слоистые массы).
Раковые жемчужины
Плоскоклеточный высокодифференцированный
ороговевающий рак легкого. Окраска
гематоксилином и эозином (× 100)
48.
Плоскоклеточный рак без ороговенияЭто низкодифференцированный плоскоклеточный рак, который характеризуется:
• Высоким уровнем клеточного атипизма,
• Отсутствием зонального строения пластов опухоли,
• Отсутствием «раковых жемчужин».
49.
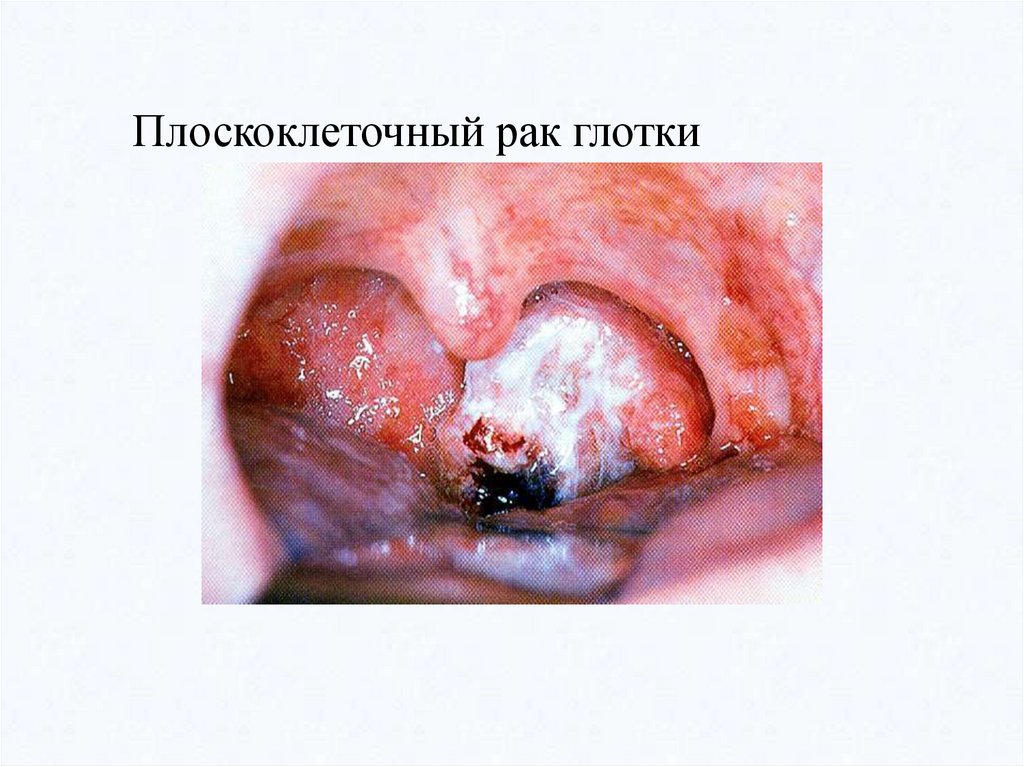
Плоскоклеточный рак глотки50.
Плоскоклеточный рак легкого51.
Плоскоклеточный рак шейки матки52.
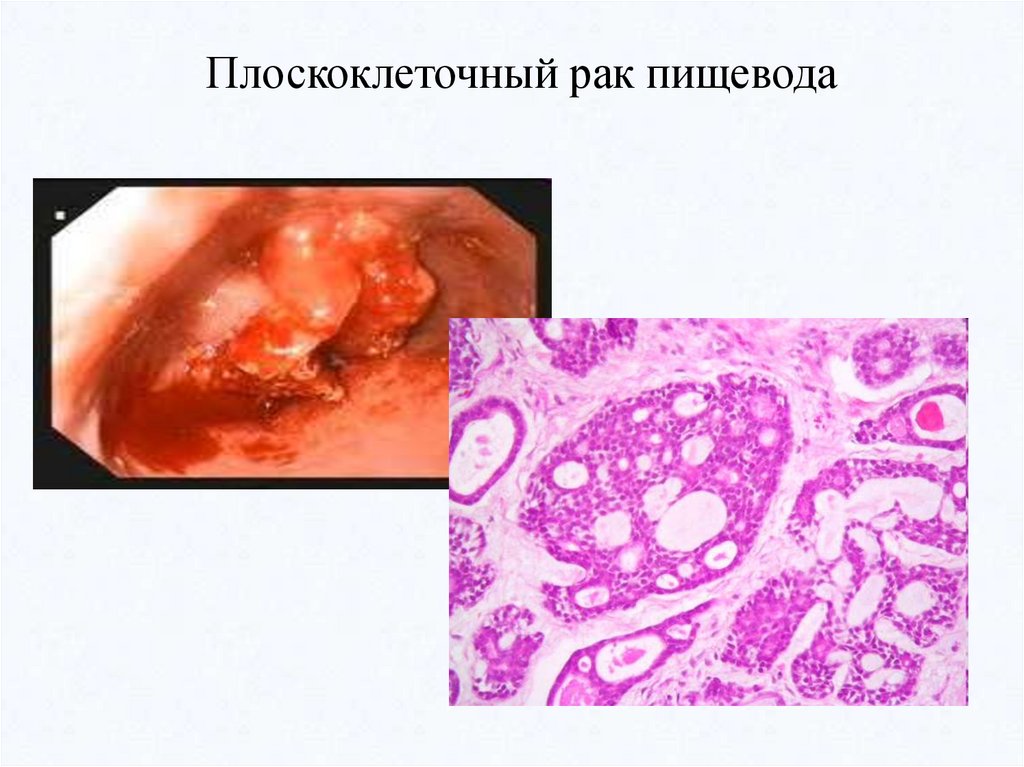
Плоскоклеточный рак пищевода53.
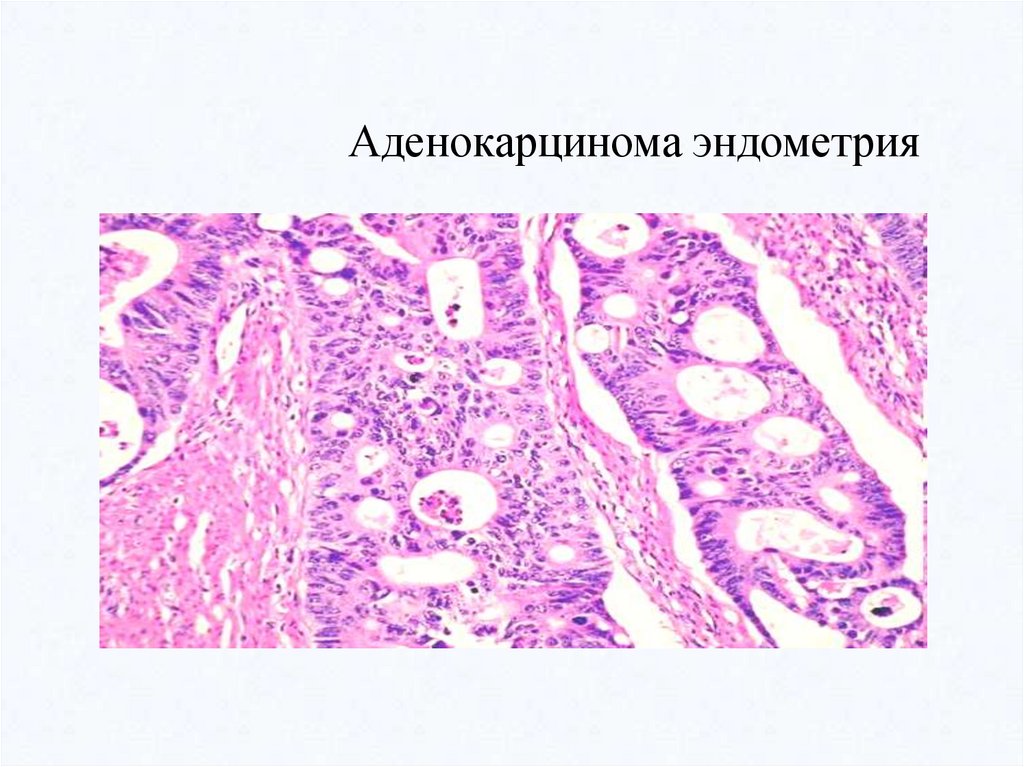
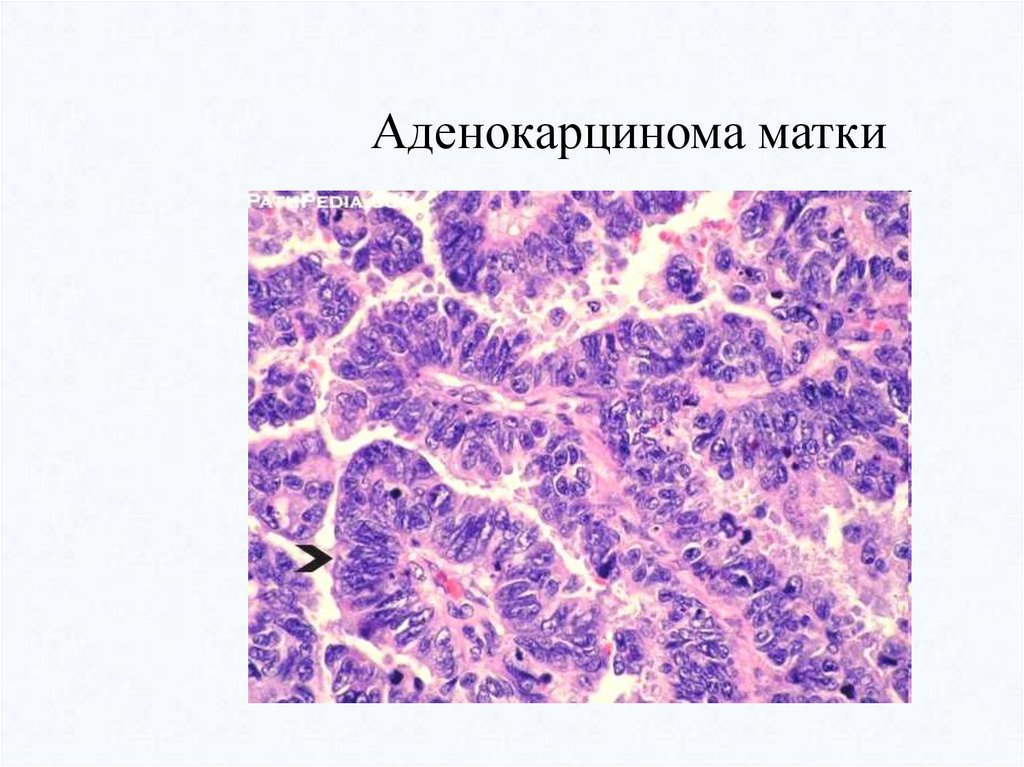
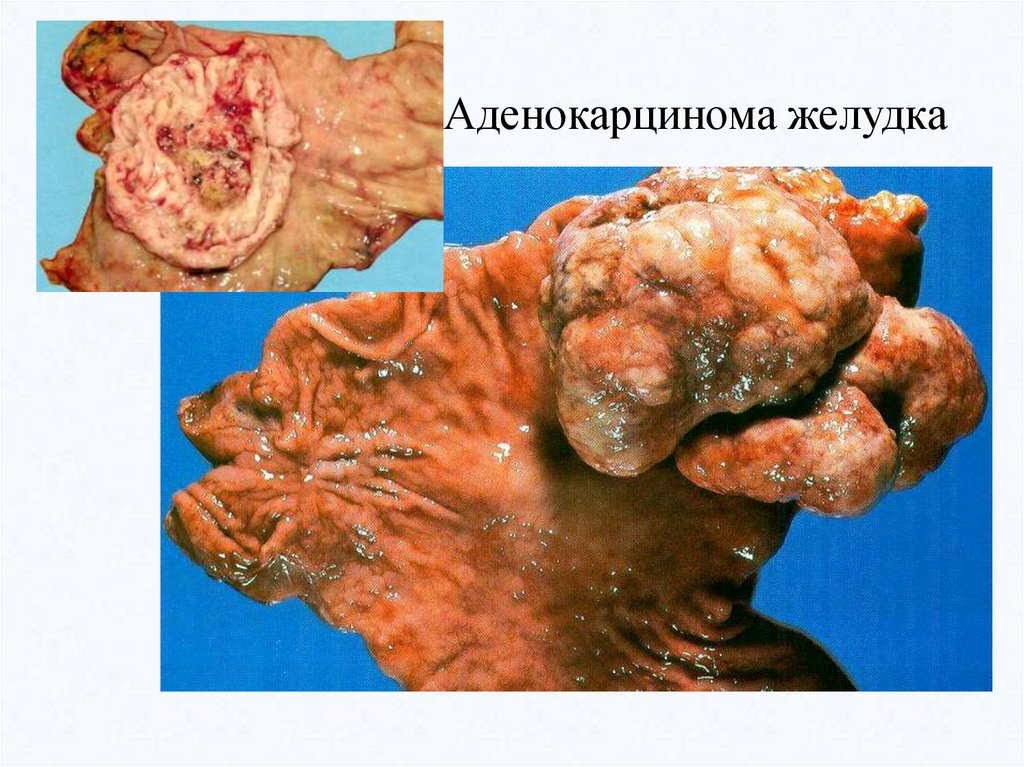
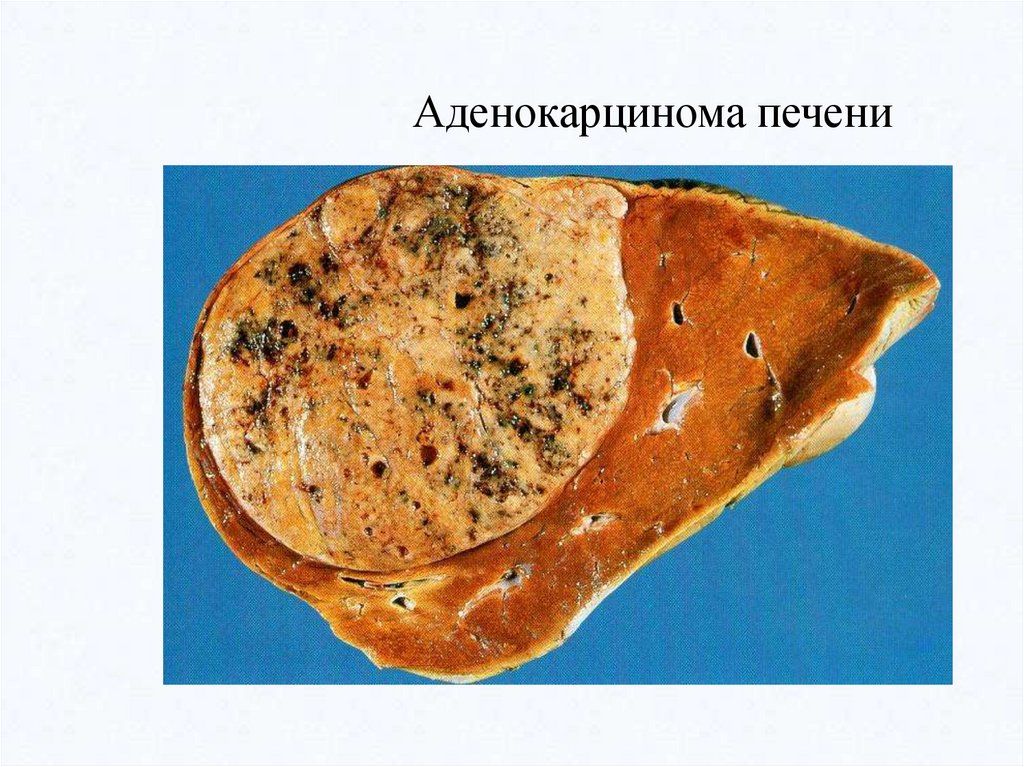
Аденокарцинома (железистый рак)- развивается из призматического эпителия слизистых оболочек и эпителия
желез. Поэтому она встречается как в слизистых оболочках, так и в железистых
органах.
В отличие от аденомы в аденокарциноме отмечается атипизм клеток эпителия:
они разной формы, ядра гиперхромны. Клетки опухоли формируют железистые
образования различной формы и величины, которые врастают в окружающую
ткань, разрушают ее, при этом базальная мембрана их утрачивается. Атипичные
опухолевые клетки формируют железистые структуры различной величины и
формы, без базальной мембраны и выводных протоков. Имеется также атипизм
стромы опухоли.
Железистые комплексы врастают в окружающую ткань, разрушают
лимфатические сосуды, которые заполняются раковыми клетками, что создает
условия для лимфогенного метастазирования аденокарциномы.
В зависимости от степени дифференцировки выделяют высоко-, умереннои низкодифференцированную аденокарциному.
Различают варианты аденокарциномы:
• ацинарную (с преобладанием в опухоли ацинарных структур);
• тубулярную (с преобладанием в ней трубчатых образований);
• сосочковую (представленную атипичными сосочковыми разрастаниями)
54.
При высокой степени дифференцировкиаденокарциномы:
- раковый эпителий формирует железистые структуры, в
которых многие клетки напоминают свои нормальные
аналоги (слабо выраженный атипизм), в просвете
раковых желез – соответствующий секреторный продукт.
55.
При низкой степени дифференцировкиаденокарциномы
Если секреция слизи не происходит, то увеличиваются не размеры, а
количество этих комплексов в единице изучаемой площади.
Если функция железистых структур развита сильно, то они могут сильно
расширяться и переполняться слизью («озера слизи»). Такую форму
низкодифференцированной аденокарциномы называют слизистым
(коллоидным) раком. Раковые клетки продуцируют огромное
количество слизи и в ней погибают.
Встречается вариант
низкодифференцированной аденокарциномы, в
которой «озера слизи» отсутствуют, но очень
много беспорядочно расположенных раковых
клеток, заполненных слизью, с ядром,
оттесненным к плазмолемме (перстневидные
клетки). Этот вариант
называют перстневидноклеточным раком.
56.
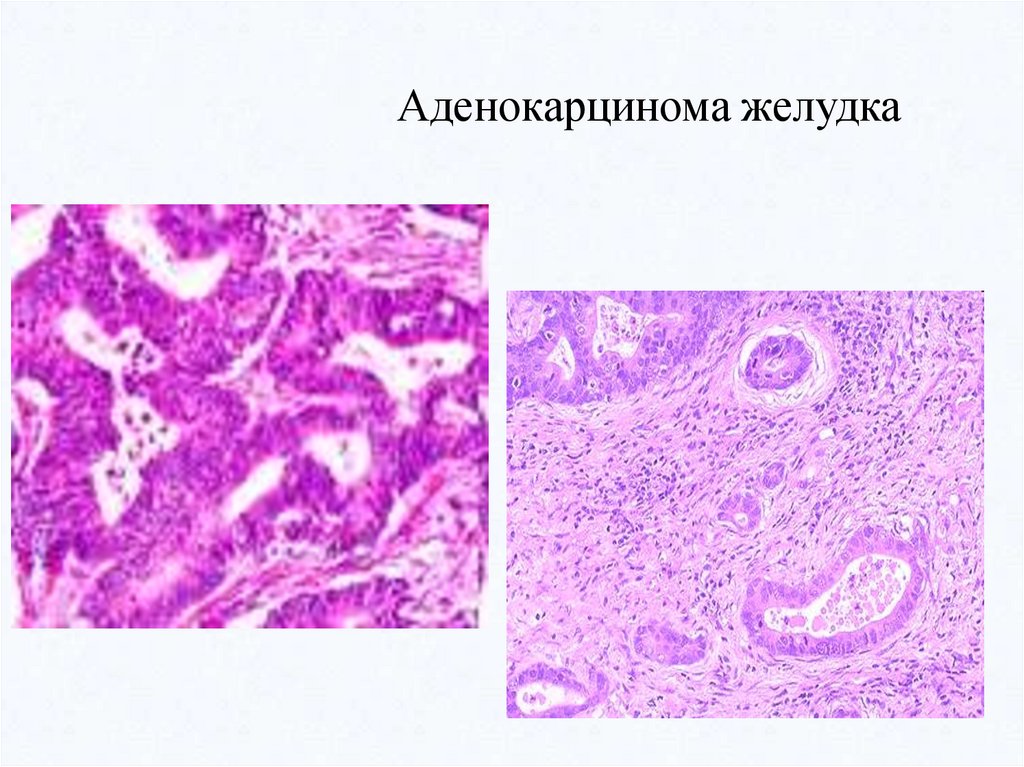
Аденокарцинома желудка57.
Аденокарцинома эндометрия58.
Аденокарцинома матки59.
Аденокарцинома желудка60.
Аденокарцинома печени61.
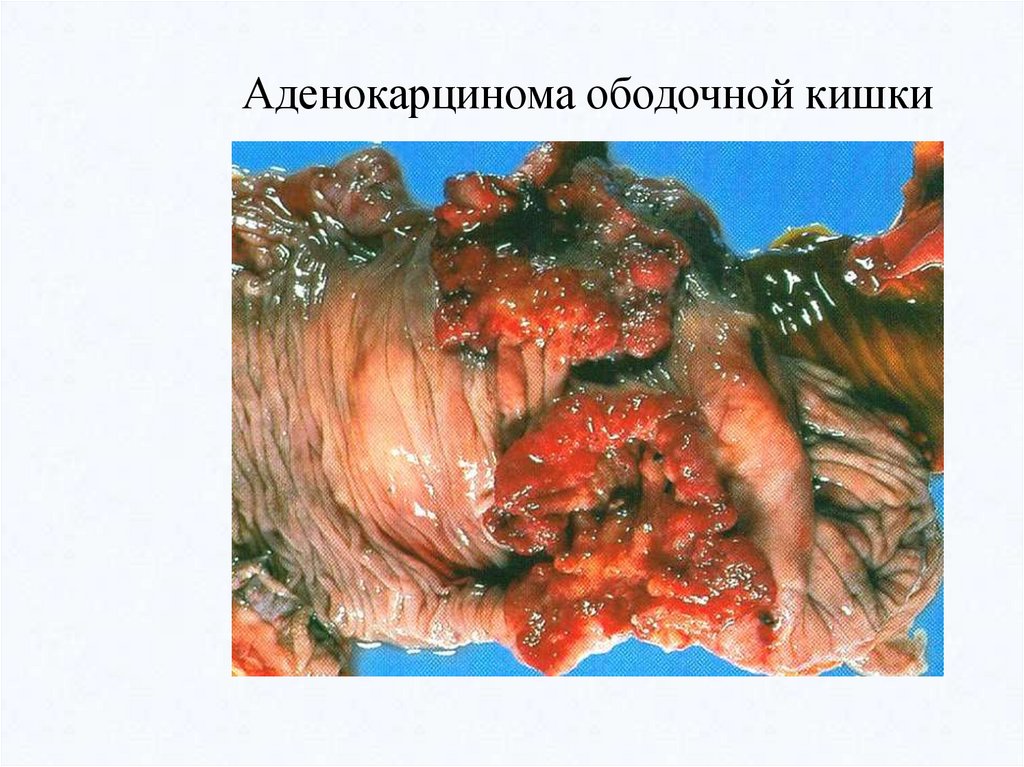
Аденокарцинома ободочной кишки62.
Аденокарцинома прямой кишки63.
Солидный, трабекулярный рак(от лат. solidus - единый, плотный)
- форма недифференцированного рака с выраженным атипизмом.
- Клетки рака располагаются в виде трабекул (трабекулярный рак),
разделенных прослойками соединительной ткани. В клетках опухоли
довольно часты митозы.
- В опухоли много массивных пластов паренхимы, а стромы относительно
мало.
- Атипичные клетки образуют компактные, бессистемно расположенные
группы, разделенные прослойками стромы.
- Растет солидный рак быстро и рано дает метастазы.
64.
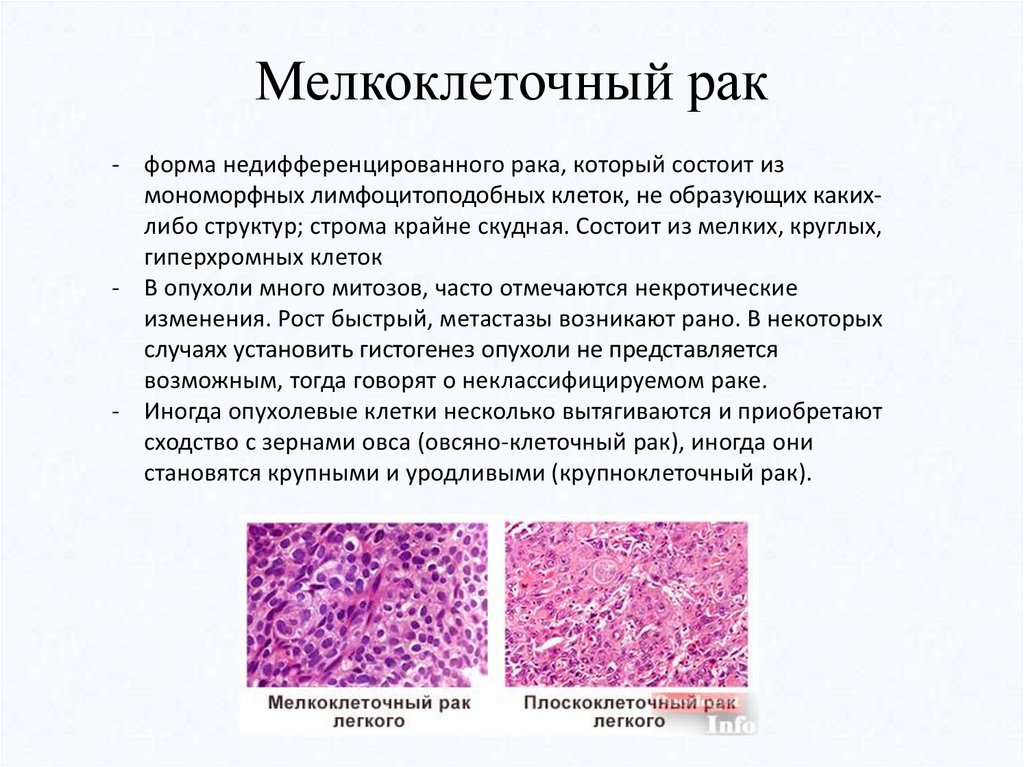
Мелкоклеточный рак- форма недифференцированного рака, который состоит из
мономорфных лимфоцитоподобных клеток, не образующих какихлибо структур; строма крайне скудная. Состоит из мелких, круглых,
гиперхромных клеток
- В опухоли много митозов, часто отмечаются некротические
изменения. Рост быстрый, метастазы возникают рано. В некоторых
случаях установить гистогенез опухоли не представляется
возможным, тогда говорят о неклассифицируемом раке.
- Иногда опухолевые клетки несколько вытягиваются и приобретают
сходство с зернами овса (овсяно-клеточный рак), иногда они
становятся крупными и уродливыми (крупноклеточный рак).
65.
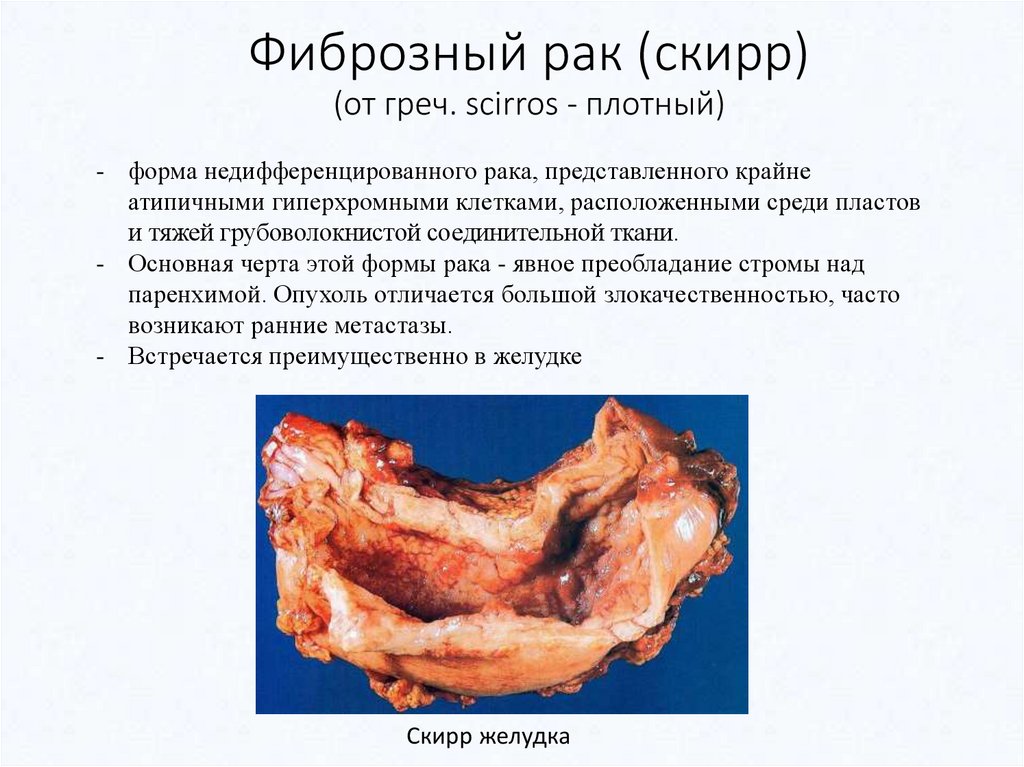
Фиброзный рак (скирр)(от греч. scirros - плотный)
- форма недифференцированного рака, представленного крайне
атипичными гиперхромными клетками, расположенными среди пластов
и тяжей грубоволокнистой соединительной ткани.
- Основная черта этой формы рака - явное преобладание стромы над
паренхимой. Опухоль отличается большой злокачественностью, часто
возникают ранние метастазы.
- Встречается преимущественно в желудке
Скирр желудка
66.
Медуллярный (аденогенный) рак- форма недифференцированного рака;
- его основная черта - преобладание паренхимы над стромой, которой
очень мало.
- Опухоль мягкая, бело-розового цвета, напоминает ткань головного
мозга (мозговидный рак). Она представлена пластами атипичных
эпителиальных клеток,
- Содержит много митозов; быстро растет и рано подвергается
некрозу; дает ранние и множественные метастазы.
- Помимо описанных, встречаются смешанные формы рака, состоящие
из зачатков двух видов эпителия (плоского и цилиндрического), их
называют диморфными раками.















































 medicine
medicine








