Similar presentations:
Формула измерения фактической массы тела (ФМТ) у лежачего пациента
1.
Формула измерения фактической массы тела (ФМТ)у лежачего пациента
ФМТ= (457*Р*ОТ*ОЗ*ОБ)/(0,98*ОБ+1,6*ОЗ)
где:
Р- рост (м);
ОТ – объем талии (м);
ОЗ - объем запястья (м);
ОБ – объем бедра (м)
2.
Падения средипожилых людей
3.
Медико-социальная проблема.• Пожилые люди составляют значительную часть населения, и их
численность возрастает.
• По мере старения организма человека увеличивается риск падений и,
соответственно, получения травм.
• Падение может быть первым проявлением невыявленного у пожилого
человека заболевания.
• Профилактика падений имеет важное значение, поскольку они
способствуют значительному росту смертности среди пожилых людей,
приносят страдания пожилым людям и их семьям и требуют от
общества значительных финансовых затрат, связанных с
госпитализацией и помещением больных в дома престарелых.
4.
Фактические данные• Пожилые люди живущие дома 30% людей старше 65 лет и 50% – старше 80, по крайней мере,
один раз в год переносят падение
• Пожилые люди, перенесшие однократное падение, имеют в два-три раза более высокую
вероятность повторных падений в течение того же года
• От 20% до 30% случаев падения приводят к травмам, уменьшающим возможности
передвижения и самостоятельности и повышающим риск преждевременной смерти
• Около 5% падений приводят к переломам.
• Среди лиц, склонных к падениям, спустя год после начала наблюдения 20% находились либо в
больнице, либо в доме престарелых с круглосуточным уходом, либо умерли.
• Падения являются основной причиной смертности, связанной с травматизмом, среди людей в
возрасте 65 лет и старше; в половине этих случаев падение происходит дома
• Более трети женщин по крайней мере однократно в течение жизни переносят костный перелом,
обусловленный остеопорозом, в большинстве случаев – после падения
• Для мужчин риск возникновения когда-либо в течение жизни костного перелома
приблизительно в два раза ниже, чем для женщин.
• Переломы являются причиной более 50% госпитализаций в связи с серьезными травмами в
результате несчастных случаев и составляют 39% травм со смертельным исходом.
5.
Пожилые люди в домах престарелых• Приблизительно 50% пожилых людей в домах престарелых переносят
падение по крайней мере однократно в течение года, вплоть до 40%
падают чаще, чем один раз в год
• Падения регистрируются в качестве одного из обоснований в 40%
случаев при поступлении в дома престарелых
• Частота падений в домах престарелых составляет 1,5 случая на
каждого проживающего за год
• Частота падений может увеличиться в два раза после переселения
пожилых людей на новое место и вновь вернуться к исходному
значению по прошествии трех месяцев
• Среди людей в возрасте 85 лет и старше 20% случаев смерти,
связанных с падением, приходится на дома престарелых
6.
Переломы во время падения• Приблизительно 10% падений приводят к серьезным травмам,из которых 5%
составляют переломы
• Наиболее часто в пожилом возрасте наблюдаются переломы в области
запястья, переломы позвоночника, шейки бедра, плечевой кости и таза
• Переломы шейки бедра составляют приблизительно 25% всех переломов,
возникающих в результате падений людей, проживающих дома
• Среди проживающих в домах престарелых частота переломов шейки бедра
выше – вплоть до 81 на 1000 чел./год.
• Не менее 95% переломов шейки бедра происходит в результате падения
• Приблизительно в половине случаев перелома шейки бедра в результате
падения способность к ходьбе уже не восстанавливается, 20% случаев
завершается смертельным исходом в течение шести месяцев
7.
Падения не приводящие к физической травме• В 75%-80% случаев падения, не приводящего к травме, люди не обращаются за
медицинской помощью
• Частым последствием неоднократных падений является так называемым синдром страха
повторного падения (post-fall syndrome): сочетание депрессии, постоянной боязни упасть и
других психологических расстройств.
• Даже при отсутствии травм могут развиться потеря уверенности в себе, социальная
самоизоляция, дезориентация и чувство одиночества.
• Падение, не сопровождающееся физической травмой, тем не менее может привести к
смерти в том случае, если пострадавший не может самостоятельно подняться и не имеет
возможности позвать на помощь.
• Если пожилой человек пролежит на полу более 12 часов, возникают пролежни, может
развиться состояние обезвоживания , гипотермия, пневмония и наступить смерть
• Почти в половине наблюдаемых случаев пожилым людям, подверженным повторным
падениям, хотя бы однократно требовалась посторонняя помощь для того, чтобы подняться,
однако лишь в 10% падений пострадавший был вынужден лежать на полу дольше одного
часа.
8.
Факторы рискаВнутренние факторы риска :
Случаи падения в анамнезе ассоциируются с повышенным риском
Возраст
Пол - женщины падают чаще, чем мужчины
Одинокое проживание
Применение лекарственных препаратов
Хронические заболевания
Нарушения двигательных функций и походки
Малоподвижный образ жизни
Психологическое состояние – боязнь упасть
Нарушения питания
Нарушения когнитивных функций
Нарушения зрения
Патология стопы
9.
Факторы рискаВнешние факторы риска:
• Дефекты окружающей среды (плохое освещение, скользкие и
неровные полы и т. п.)
• Характер обуви и одежды
• Неподходящие вспомогательные средства и
приспособления для ходьбы
10.
Факторы рискаПрименение лекарственных препаратов:
• Прием бензодиазепинов в пожилом возрасте ассоциируется с повышением на
целых 44% риска перелома шейки бедра и падений с постели во время сна
• Риск падений значительно возрастает при приеме психотропных препаратов,
антиаритмических средств класса, дигоксина , диуретиков и седативных средств.
• По мере расширения доказательной базы для применения лекарственных средств в
лечении хронических заболеваний, количество назначаемых препаратов
увеличивается.
• Значительное повышение риска падений при одновременном назначении более
четырех различных препаратов вне зависимости от их типа было
продемонстрировано большинством исследований
• Параллельное применение четырех или более!!!! препаратов ассоциируется также
с девятикратным повышением риска нарушений когнитивных функций и развитием
страха падения.
11.
Нарушения двигательных функций и походкиФакторы риска
• Хронические
заболевания
• Сердечнососудистые
расстройства
• Хронические
обструктивные
заболевания
легких
• Депрессия
Процесс возрастного уменьшения физической силы и выносливости, начинающийся после 30 лет (каждые десять лет – на 10%), а также работоспособности мышц (каждые
десять лет – на 30%) постепенно приводит к такому уровню снижения физических функций, когда выполнение простейших обязанностей повседневной жизни становится
трудным, а затем и невозможным.
У людей с преимущественно малоподвижным образом жизни в предшествующие годы такое состояние может наступить еще до наступления глубокой старости
Мышечная слабость является значительным фактором риска падений, равно как и нарушения походки, равновесия или использование вспомогательных приспособлений
для ходьбы
К повышению риска ведут любые функциональные нарушения нижних конечностей (снижение силы мышц, ортопедическая патология или нарушения чувствительности).
Трудность вставания из сидячего положения также связана с повышенным риском падения
Психологическое состояние
Боязнь упасть: вплоть до 70% лиц, незадолго до опроса перенесших падение, и до 40% из тех, у кого это не случалось, сообщали о наличии боязни упасть
Снижение физической и функциональной активности ассоциируется с тревогой и страхом падения. Вплоть до 50% людей, испытывающих страх падения, ограничивают или
полностью прекращают из-за этого социальную и физическую активность
Обнаружена сильная зависимость между страхом и нарушением постуральных функций , замедлением скорости ходьбы и слабостью мышц, низким уровнем оценки
состояния своего здоровья и снижением качества жизни .
Страх падения и возникновение случаев падения являлись прогностическими признаками по отношению друг к другу при наблюдении в течение года.
Нарушения питания
Низкий индекс массы тела, свидетельствующий о недостаточности питания, ассоциируется с повышенным риском падений
Недостаточность витамина D особенно часто наблюдается среди пожилых людей в домах престарелых и может вызывать нарушения походки, мышечную слабость,
остеомаляцию и остеопороз
Нарушения когнитивных функций
• Артрит
Когнитивные нарушения четко ассоциируются с повышением риска, даже при относительно незначительной их выраженности Например, наличие пяти или более ошибок
при выполнении короткого теста
• Дисфункция
щитовидной
железы
по оценке умственного состояния (Mini-Mental State Examination) ассоциируются с повышенным риском. В Амстердамском лонгитудинальном исследовании проблем
старения было продемонстрировано, что нарушения кратковременной памяти у лиц старше 75 лет являются независимым фактором риска падений
Среди проживающих в домах престарелых лица с диагностированной деменцией падают в два раза чаще по сравнению теми, у кого когнитивные функции не нарушены,
однако различий в тяжести травм между группами выявлено не было.
• Сахарный диабет
Нарушения остроты, контрастной чувствительности, размера полей зрения, а также катаракта, глаукома и дегенерация пятна сетчатки – все эти факторы влияют на риск
падений равно как и ношение очков с бифокальными или мультифокальными линзами
• Головокружение
Мультифокальные линзы нарушает глубинное восприятие пространства и контрастную зрительную чувствительность, что затрудняет своевременное обнаружение внешних
препятствий.
Нарушения зрения
Патология стопы
Искривления и бурситы в области большого пальца стопы , деформации других пальцев, язвы, деформации ногтей, а также боль в стопах при ходьбе создают
дополнительные трудности в сохранении равновесия и повышают риск падений .
Имеет значение также характер обуви.
12.
• В результате многолетних исследований накоплен большойобъем эпидемиологических данных, способствующих
определению специфических причин и факторов риска,
связанных с падениями.
• На основании выявленных факторов риска были разработаны
различные диагностические методы.
13.
Опросник «Возраст не помеха»(Скрининг для выявления синдрома
№
п/п
1
Вопрос
Вариант ответа
Похудели ли вы на 5 кг и более за последние 6 месяцев?
Да/нет
старческой астении)
2
Испытываете ли вы какие-либо ограничения в повседневной жизни из-за
снижения зрения или слуха?
Были ли у вас в течение последнего года травмы, связанные с падением,
или падения без травм?
Чувствуете ли вы себя подавленным, грустным или встревоженным
на протяжении последних недель?
Есть ли у вас проблемы с памятью, пониманием, ориентацией или
способностью планировать?
Страдаете ли вы недержанием мочи?
Испытываете ли вы трудности в перемещении по дому или на улице (ходьба
до 100 метров или подъем на 1 лестничный пролет)?
Да/нет
3
Интерпретация результатов:
4
При ответах на вопросы анкеты за каждый
ответ «Да» начисляется 1 балл.
5
В случае, если пациент набрал:
6
7
• 5 и более баллов — старческая астения
высоко вероятна и показана консультация
гериатра с проведением комплексной
гериатрической оценки и составлением
индивидуального плана ведения
пациента;
• 3—4 балла — умеренная вероятность
старческой астении, целесообразно
выполнение краткой батареи тестов
физического функционирования и теста
Мини-Ког в условиях гериатрического
кабинета;
• 0—2 балла — наличие у пациента
синдрома старческой астении
маловероятно.
Да/нет
Да/нет
Да/нет
Да/нет
Да/нет
ИТОГО
Мужчина Ю. 87 лет, живет один. Дети живут в другом городе.
Госпитализирован в стационар по направлению участкового врача-терапевта в
связи с лихорадкой 38,60 С, одышкой. Перестал вставать с постели в течение 3
дней. В анамнезе инфаркт миокарда 15 лет назад, фибрилляция предсердий в
течение 6 лет, снижение массы тела на 4 кг за последние 6 мес, 3 падения в
течение последнего месяца, задержка мочи в течение 2 лет. Самостоятельно
не выходит из дома уже полгода. Может пользоваться телефоном,
подогревает и принимает пищу самостоятельно. Получает социальную
помощь в виде приобретения продуктов и лекарств, приготовления пищи,
помощи в уборке квартиры. Врача вызвал социальный работник.
14.
Шкала самооценки риска паденийОтветьте «Да» или «Нет» на каждый вопрос
Интерпретация
результатов:
• 4 и более баллов —
высокий риск падений;
необходимо пройти
комплексную
гериатрическую оценку и
получить рекомендации
по профилактике падений
• менее 4 баллов —
невысокий риск падений,
рекомендации по
профилактике падений.
Я падал(а) за прошедший год один раз или больше
Нет (0 баллов)
Да (2 балла)
Я использую трость или ходунки, или мне они были рекомендованы для безопасного передвижения
Нет (0 баллов)
Да (2 балла)
Иногда я чувствую неустойчивость при ходьбе
Нет (0 баллов)
Да (1 балл)
Я придерживаюсь за мебель или стены, когда передвигаюсь
по квартире или дому
Нет (0 баллов)
Да (1 балл)
Я боюсь упасть
Нет (0 баллов)
Да (1 балл)
Мне нужно опереться руками о подлокотники или что-то еще
для того, чтобы подняться со стула
Нет (0 баллов)
Да (1 балл)
Я испытываю трудности при подъеме на бордюр или небольшое возвышение
Нет (0 баллов)
Да (1 балл)
Мне часто приходится спешить в туалет
Нет (0 баллов)
Да (1 балл)
У меня есть снижение чувствительности или возникает
чувство онемения в ногах
Нет (0 баллов)
Да (1 балл)
Я принимаю лекарство, от которого становлюсь менее внимательным или более заторможенным, чем
обычно
Нет (0 баллов)
Да (1 балл)
Я принимаю препараты для лучшего засыпания или для коррекции настроения
Нет (0 баллов)
Да (1 балл)
Я часто чувствую себя подавленным или у меня часто бывает плохое настроение
Нет (0 баллов)
Да (1 балл)
ИТОГО
15.
Краткая батарея тестов физического функционирования• Для проведения теста «встать и идти на время» необходим
стул с подлокотниками (сиденье высотой 48 см, высота
подлокотников 68 см), секундомер и пространство длиной 3 м.
Пациента просят встать со стула, пройти 3 м, обойти предмет на
полу, вернуться и сесть снова на стул. Больного предупреждают,
что время, за которое он(а) выполнит это действие, будет
измерено, пациент может использовать любые привычные
приспособления для ходьбы (например, трость) . Если время, за
которое больной выполнил тест, 10 с или меньше, это норма,
11–29 с – сомнительный результат, решение комлексное, на
основании других клинических данных, 30 с и более
свидетельствует об ухудшении функциональных возможностей
и увеличении риска падений.
• Для проведения теста «подъем со стула» необходим стул без
подлокотников, секундомер. Пациента просят встань со стула 5
раз подряд с руками, сложенными на груди, колени должны
быть полностью разогнуты при каждом подъеме. Больному
сообщают, что затраченное время будет измеряться. Тест
главным образом дает информацию о силе и скорости работы
мышц нижних конечностей. Время, затраченное на подъем,
равное 10 с и менее, свидетельствует о хороших
функциональных возможностях, 11 с и более – отражает
неустойчивость походки.
• Достаточно часто используется тест на равновесие. Пациенту
предлагается 10 с простоять в положении «ступни сжаты
вместе», затем 10 с в положении «одна ступня перед другой» и,
наконец, в положении «тандем» (рис. 3). Невозможность стоять
в положении «тандем» 10 с предсказывает высокий риск
падения [38,39].
16.
Шкала риска падений Морзе(в стационаре)
№
п/п
1
2
3
4
5
6
Показатель
Падение в анамнезе:
Нет
Да
Сопутствующие заболевания (больше одного диагноза):
Нет
Да
Имеет ли пациент вспомогательное средство для перемещения:
Баллы
0
25
0
25
Постельный режим / помощь санитарки
0
Костыли / ходунки / трость
15
Придерживается при перемещении за мебель
30
Проведение внутривенной терапии (наличие в/в катетера):
Нет
0
Да
25
Оценка пациентов собственных возможностей и ограничений (ментальный/психический статус):
Адекватная оценка своих возможностей
Переоценивает свои возможности или забывает о своих
ограничениях
Функция ходьбы:
Норма / постельный режим / обездвижен
Знает и понимает свои ограничения
Слабая
Нарушена
ИТОГО
0
15
0
0
10
20
0-4 балла – нет риска, рекомендуется тщательный основной уход
5-20 баллов – низкий уровень, рекомендуется тщательный основной уход
21-45 баллов – средний уровень, рекомендуется внедрение стандартизированных мер для
профилактики падений
Более 45 баллов – высокий уровень, рекомендуется внедрение специфических мер,
направленных на профилактику падений
17.
Протокол падений в стационареФИО____________________________________________________________
Год рождения ________________ № комнаты _______________
Дата падения _________________ Время падения ____________
Место падения ______________________________________________________
Кто обнаружил ______________________________________________________
Где обнаружили ______________________________________________________
В каком состоянии (в сознании, без сознания) _____________________________
Версия персонала о падении ________________________________________________________
Версия подопечного о падении ________________________________________________________
Визуальный осмотр (наличие видимых повреждений)
_____________________________________________________________________
_____________________________________________________________________
_____________________________________________________________________
Жалобы подопечного на болевые ощущения: да / нет
Если «да»: локализация боли ___________________________________________
Характер боли (при движении, в покое, при прикосновении)
_____________________________________________________________________
Принятые меры (вызвали скорую помощь, госпитализация, сообщили лечащему врачу, передали
по смене о дальнейшем наблюдении, сообщили директору)
_____________________________________________________________________
Комментарии
_____________________________________________________________________
Подпись м/с ___________ Расшифровка подписи ________________________
18.
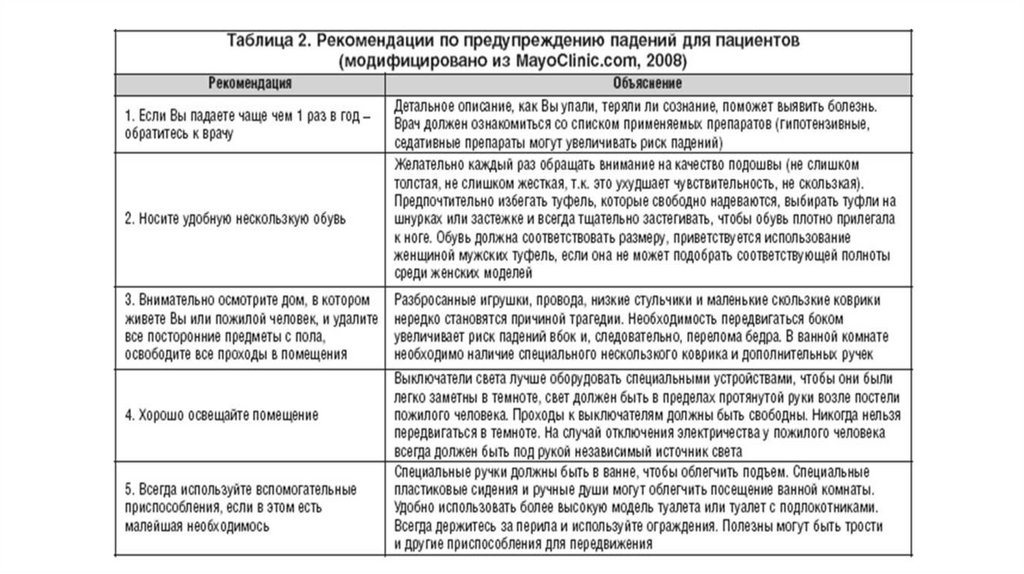
Мероприятия по снижению частоты падений и травм• в домашних условиях
Среди пожилых людей, основных факторов риска и соответствующие комплексные
программы могут включать следующие элементы:
• Тренировка походки и рекомендации по правильному использованию
вспомогательных приспособлений
• Ревизия списка назначенных лекарственных препаратов и внесение изменений,
особенно когда речь идет о психотропных препаратах ревизия без внесения
изменений неэффективна
• Программы физических упражнений с тренировкой равновесия. Лечение
ортостатической гипотензии
• Адекватное лечение имеющихся заболеваний, включая зрительные расстройства,
сердечно-сосудистые нарушения и аритмии сердца;
• Устранение неблагоприятных факторов окружающей среды
19.
Мероприятия по снижению частоты падений и травмв Стационарах здравоохранения и социальной службы
• Эффективность применения для профилактики падений мер физического стеснения, фармакологической седации или прикроватных
ограждений доказана, при этом имеются данные, свидетельствующие о более тяжелом характере травм при падениях в условиях
использования мер стеснения.
• Продемонстрирован благоприятный эффект от применения вместо мерстеснения альтернативных методов (более низкая кровать, маты
на полу, обучение методам безопасной транспортировки больных, применение сигналов экстренного вызова персонала).
• Имеются некоторые свидетельства в пользу мероприятий по оценке риска, возникающего после выписки и планирования на
последующий период; может возникать необходимость продолжения медицинского наблюдения за пожилым пациентом на дому или в
учреждении по уходу за престарелыми
• Оснащение больничных кроватей устройствами экстренного вызова персонала представляется перспективным, а ношение
идентификационных браслетов напротив, не является эффективным средством снижения частоты падений в больничных условиях
• Имеются определенные данные в пользу проведения следующих мероприятий по оценке риска и соответствующих комплексных
программ для всех пожилых людей (в том числе с деменцией и другими когнитивными нарушениями), проживающих в
специализированных учреждениях по уходу за престарелыми :
• Назначение препаратов витамина D и кальция
• Упражнения по коррекции походки и обучение правильному использованию вспомогательных приспособлений
• Ревизия лекарственных препаратов
• Оценка состояния питания и назначение необходимых добавок
• Программы обучения персонала
• Программы физических упражнений для групп высокого риска
• Улучшение условий окружающей среды
• Занятия по психологической поддержке после перенесенных падений
• Применение бедренных протекторов
20.
Рекомендации по оказанию профилактической помощи• Всех пожилых людей, находящихся под наблюдением медицинских
работников, необходимо не реже одного раза в год опрашивать о
случаях падения.
• Всем пожилым людям, сообщившим об однократном падении,
следует предлагать выполнение теста «на вставание и ходьбу» (Get Up
and Go Test).
• При обнаружении любых форм нарушения равновесия следует
проводить более углубленную оценку риска.
• Всех пожилых людей с повторными падениями следует направлять на
оценку риска падений к клиницисту, обладающему необходимыми
навыками и опытом.
• По результатам оценки могут возникнуть показания для дальнейшего
направления к гериатру или специалисту другого профиля.
21.
Оценка риска падений должна включать следующие элементы:• описание обстоятельств перенесенных падений;
• клиническое обследование и оценка индивидуального риска;
• выявление острых и хронических нарушений здоровья (включая оценку
состояния сердечно-сосудистой системы);
• оценку физического состояния и/или описание предшествующего участия в
программах реабилитации или физических упражнений;
• определение уровня осведомленности о факторах риска исследование
чувствительности (проверка зрения, неврологическое обследование,
проверка чувствительности нижних конечностей);
• оценку и коррекцию факторов среды обитания;
• оценку применяемых вспомогательных приспособлений для ходьбы;
• контроль функций произвольного мочеиспускания и дефекации.
22.
Функции и обязанности медицинских работников, оказывающих помощь людям,перенесшим падения
• назначать индивидуализированные программы в рамках реабилитации и
амбулаторной помощи
• проводить оценку факторов окружающей среды в отделении (больнице)
• выявлять обратимые факторы риска и назначать научно-обоснованные меры
коррекции
• выявлять риск остеопороза и проводить соответствующее лечение
• рекомендовать пациентам пользоваться бедренными протекторами
• развивать рекреационные виды деятельности, связанные с двигательной
активностью
23.
Ответственность главной медицинской сестры (Максимильяновская больница,2021 г.)
1. Разработать алгоритм оценки пациентов при выявлении
падений анамнезе или на отделении;
2. Разработать алгоритм безопасной транспортировки пациентов
в больнице
3. Организации школы уходи пациентов, склонных к падениям;
4. Ежеквартальное обучение ухаживающего персонала ;
5. Разбор каждого случая падения;
6. Ежемесячный отчет по падениям в отделениях больницы.

























 medicine
medicine








