Similar presentations:
Заболевания желудочно – кишечного тракта. Гепатиты. Цирроз печени
1. ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО – КИШЕЧНОГО ТРАКТА: ГЕПАТИТЫ. ЦИРРОЗ ПЕЧЕНИ
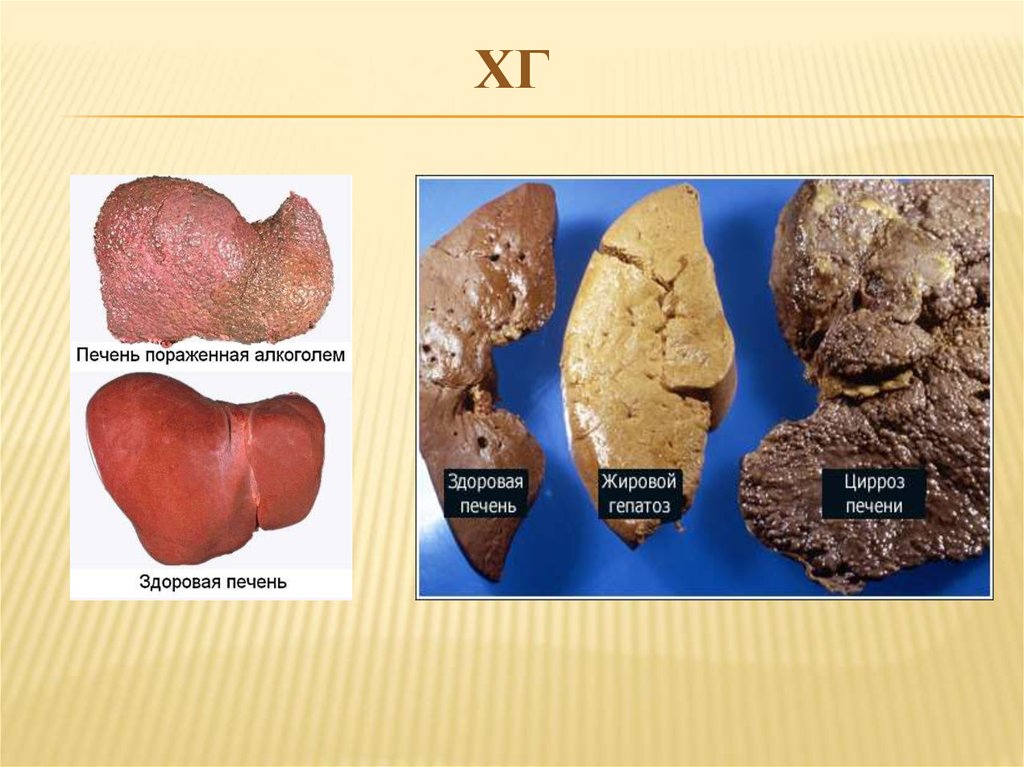
2.
ГЕПАТИТЫ - это группа острых илихронических диффузных заболеваний печени
различной этиологии, которые характеризуются
нарушением ее структуры и функции.
ХРОНИЧЕСКИЙ ГЕПАТИТ (ХГ) хроническое, полиэтиологическое заболевание
печени, вызываемое различными причинами,
которое характеризуется различной степенью
выраженности печёночно-клеточного некроза и
воспаления, протекает без улучшения в течение 6
мес и не переходит в цирроз
3.
Классификация ХГ1. По этиологии:
1. Вирусный ХГ: ХГ-В, ХГ-С, ХГ-Д.
2. ХГ неуточнённой этиологии.
3. Аутоиммунный
4. ХГ, не классифицируемый как вирусный или
аутоиммунный.
5. Лекарственный ХГ – токсический гепатит.
6. Алкогольный ХГ (алкогольная болезнь печени).
7. Первичный билиарный цирроз.
8. Первичный склерозирующий холангит.
9.Поражение печени при болезни Вильсона-Коновалова.
10.Поражение
печени
при
недостаточности
1антитрипсина
4.
Классификация ХГ2. По морфологическому признаку
-Персистирующий
- Активный
3. По активности процесса различают:
-активный (незначительная, умеренная, выраженная,
резко выраженная степени активности);
-неактивный;
- некротизирующая форма.
4. По течению
- легкое/мягкое (periportal necrosis)
- умеренное (bridge necrosis)
- тяжелое (multilobar|submassive necrosis)
5.
Классификация ХГ5. Стадия, определяющаяся распространенностью
фиброза и развитием цирроза печени:
0 - фиброз отсутствует;
1 - слабо выраженный перипортальный фиброз;
2 - умеренно выраженный фиброз с портопортальными септами;
3 - выраженный фиброз с порто-центральными
септами;
4 - цирроз печени.
6.
ХГ7.
ХГ. Этиология1. Инфекционные агенты.
Вирусные
агенты:
вирусы
гепатита В, С, D, G, Е, TiTi,
простого
герпеса,
цитомегаловируса.
Бактериальные:
бруцелла,
бледная трепонема.
Простейшие:
Токсоплазма,
эхинококк, шистосома.
Основной механизм передачи вирусов гепатита В, С и
D – парентеральный: переливание крови, в/в введении
наркотических средств, татуаже. Вирус гепатита В половой и перинатальный пути инфицирования.
8.
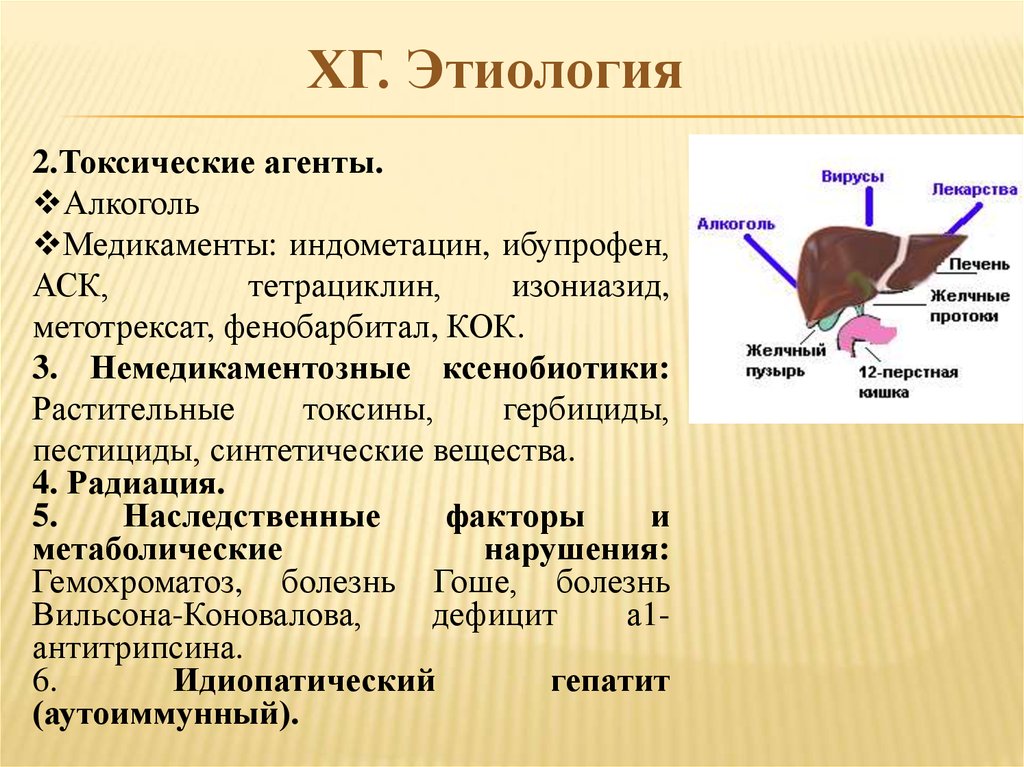
ХГ. Этиология2.Токсические агенты.
Алкоголь
Медикаменты: индометацин, ибупрофен,
АСК,
тетрациклин,
изониазид,
метотрексат, фенобарбитал, КОК.
3. Немедикаментозные ксенобиотики:
Растительные
токсины,
гербициды,
пестициды, синтетические вещества.
4. Радиация.
5.
Наследственные
факторы
и
метаболические
нарушения:
Гемохроматоз, болезнь Гоше, болезнь
Вильсона-Коновалова,
дефицит
а1антитрипсина.
6.
Идиопатический
гепатит
(аутоиммунный).
9.
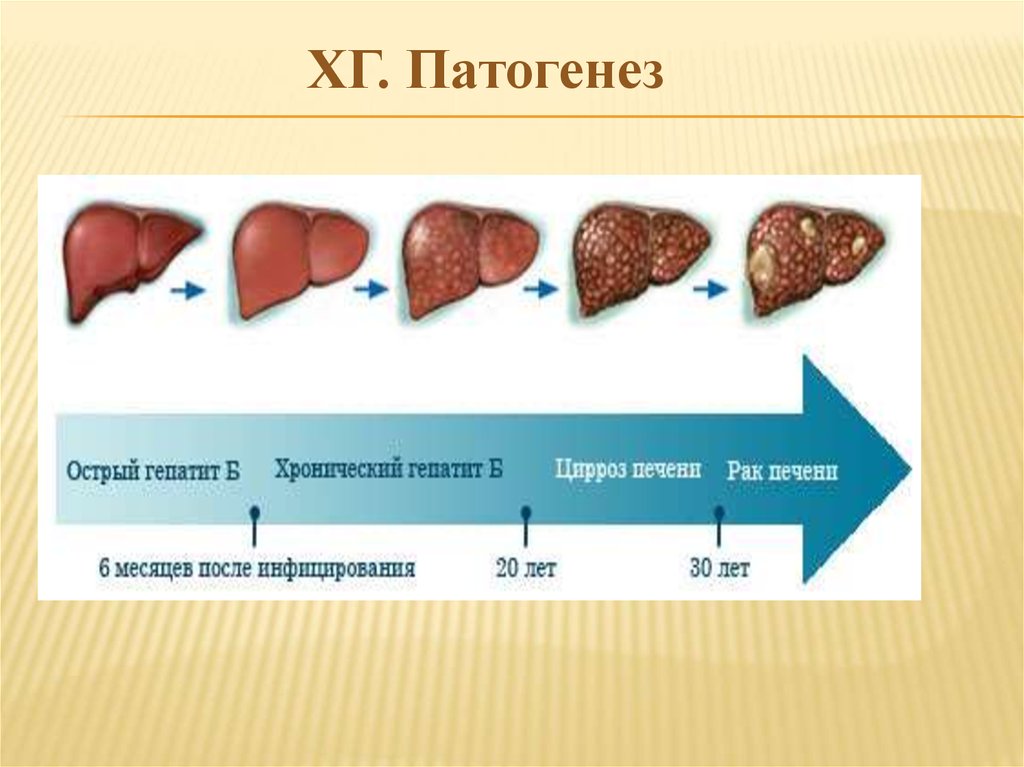
ХГ. Патогенез1. Вирусная причина. Вирус проникает в гепатоцит
репликация
выход из гепатоцита
поражение новых клеток, распространение
воспаление
активация ПОЛ, развитие фиброза.
2. Токсическое поражение. Токсины
накопление в
печеночной ткани
нарушение функций
гепатит.
3.
Аутоиммунный
ХГ.
Иммунные
клетки
вырабатывают антитела к тканям печени
антитела и
сами иммунные клетки поражают клетки и
межклеточное вещество печени
разрушение
ткани (гепатит).
10.
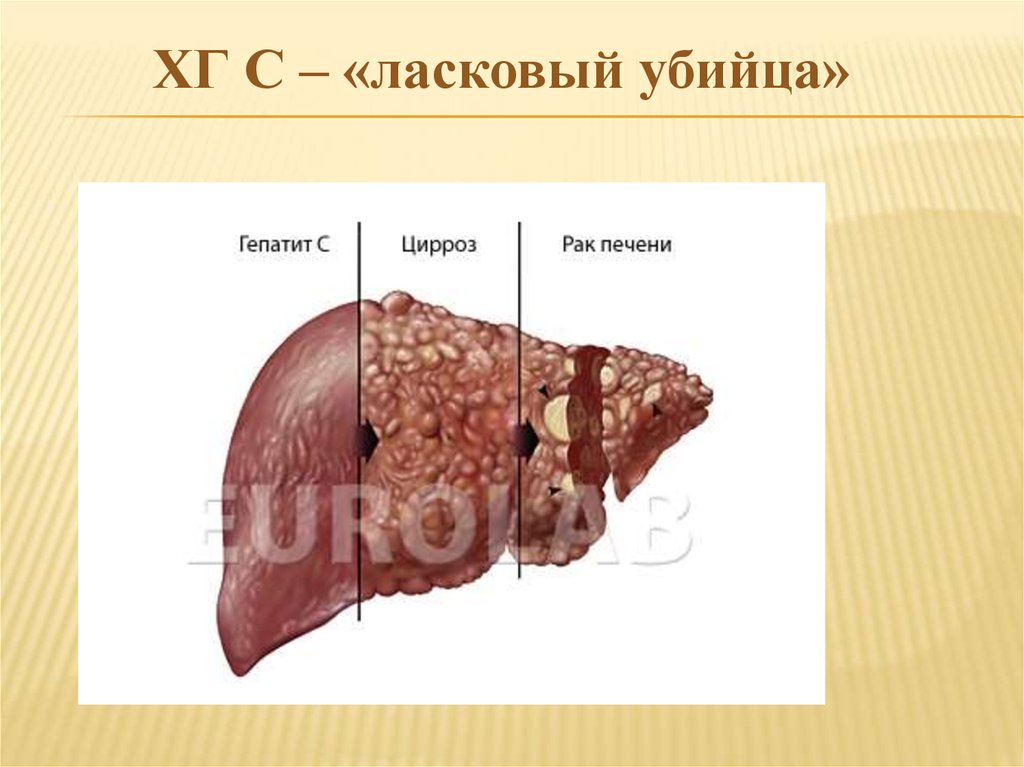
ХГ. Патогенез11.
ХГ С – «ласковый убийца»12.
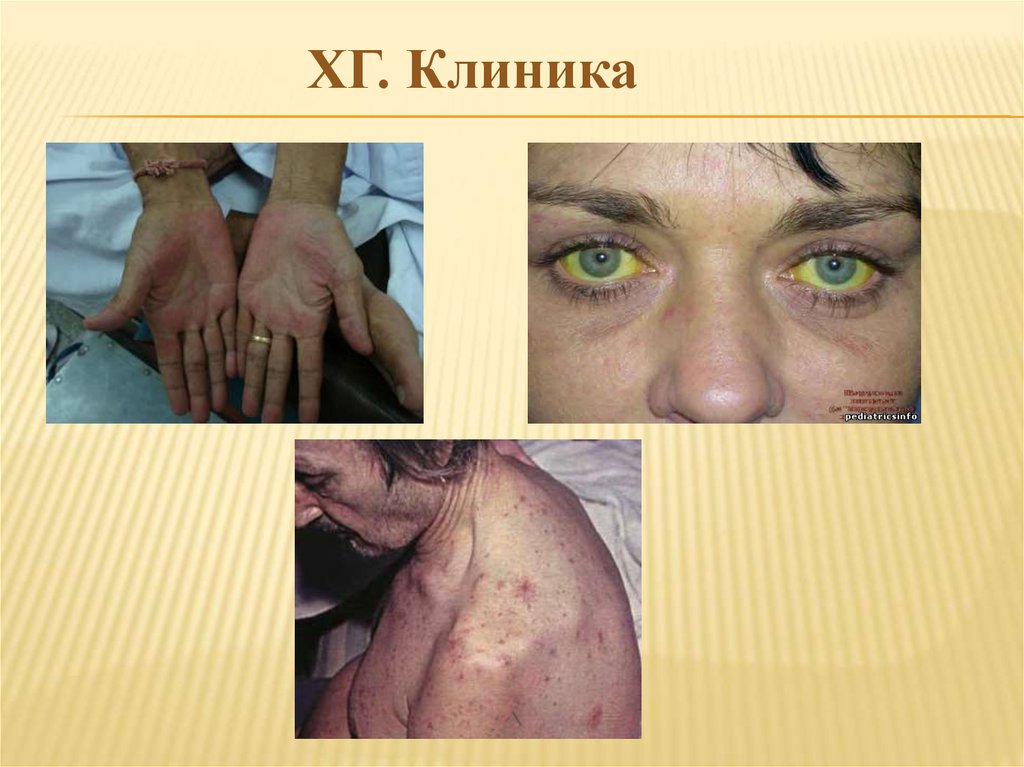
ХГ. Клиника1. Астеновегетативный синдром - быстрая утомляемость,
слабость, снижение работоспособности, нарушения сна,
эмоциональная неустойчивость - обычно бывает первым
проявлением заболевания. Отмечается быстрая потеря массы
тела (на 5-10 кг) за короткий срок.
2.
Иммуно-воспалительный
синдром
- желтуха, лихорадка, гепато- и спленомегалия.
3. Диспепсический синдром - снижение аппетита, тошнота,
ощущение горечи во рту.
4. Болевой синдром - появление тупых болей в правом
подреберье и верхней части живота. Чувство тяжести в
правом подреберье, не зависящее от приёма пищи, что
обусловлено сопутствующей дискинезией жёлчного пузыря и
желчевыводящих путей.
13.
ХГ. Клиника5.
Синдром
печёночной
недостаточности
кровоточивость,
желтуха,
асцит,
энцефалопатия,
возникает при тяжёлом течении острого гепатита или
уже в период декомпенсации цирроза печени.
6. Синдром холестаза - кожный зуд.
7. Геморрагический синдром – кровотечения из носа,
десен, обильные меноррагии.
8. Множественный синдром: перикардит, плеврит,
артрит.
9. Малые "печёночные признаки" ("сосудистые
звёздочки", ладонная эритема, гинекомастия) при
хроническом гепатите бывают при переходе в цирроз.
10. Эндокринные нарушения: импотенция, нарушение
менструального цикла, гиперальдостеронизм.
14.
ХГ. Клиника15.
ДиагностикаОбъективно: лихорадка, желтушность кожи
и слизистых оболочек, умеренное увеличение
печени. Боль при пальпация в правом подреберье.
Признаки портальной гипертензии: асцит, венозные
коллатерали.
Детальный анамнез
Лабораторные методы
1.ОАК: анемия, тромбоцитопения, лейкопения,
повышение СОЭ.
2.БАК: повышение уровня трансаминаз (АлАт и
АсАт), повышение уровня билирубина, щелочной
фосфатазы (ЩФ) и гамма-глутамилтранспептидазы
16.
Диагностика3. ОАМ: потемнение мочи, в которой в высокой
концентрации
находятся
уробилин
(пигмент,
образующийся из билирубина).
4. Анализ кала: осветление кала (не происходит
нормального формирования желчи, что ведет к
нарушению расщепления жиров).
5. Серологические исследования крови (ИФА) и ПЦР:
Гепатит В: HbsAg - инфицирование вирусом гепатита В,
анти HbsAg – этот анализ определяет наличие антител к
тому самому вирусному антигену HbsAg. HbeAg - его
обнаружение свидетельствует о высокой активности
вирусной инфекции.
Гепатит С: в диагностике гепатита С определяют
наличие и количество специфических антител Anti-HCV.
17.
ДиагностикаАутоиммунный гепатит: повышенного не менее
чем в 1,5 раза уровень γ -глобулина G. Обнаружение
антигладкомышечных,
антиядерных
и
антимитохондриальных антител в высоком титре –
более чем 1:80.
18.
ХГ. ДиагностикаИнструментальные методы
1. УЗИ печени выявляет увеличение объема печени,
позволяет исключить или подтвердить наличие
онкологического заболевания. На поздних стадиях
УЗИ обследование позволяет выявить признаки
перехода ХГ в цирроз.
2.
ФЭГДС:
сопутствующие
заболевания,
расширенные вены пищевода.
3. Биопсия печени и морфологическое исследование
тканей.
4.Сканирование
или
сцинтиграфия
печени.
5. Компьютерная томография печени.
19.
ЦиррозЦирроз
– патологическое состояние, которое
характеризуется необратимыми изменениями
структуры
печени,
формированием
фиброзных септ и узлов регенерации в
паренхиме и постепенной утратой функции.
Цирроз
занимает первое место среди причин
смерти от заболеваний ЖКТ.
20.
Классификация1. По
морфологии :
мелкоузловой,
или мелконодулярный цирроз
печени (диаметр узлов от 1 до 3 мм)
крупноузловой, или макронодулярный цирроз
печени (диаметр узлов более 3 мм)
неполная септальная форма цирроза печени
смешанная (при которой наблюдаются различные
размеры узлов) форма
2. По этиологии:
вирусный
алкогольный
лекарственный
вторичный билиарный цирроз печени
21.
Классификацияврожденный
цирроз печени, при следующих заболеваниях:
гепатолентикулярная дегенерация
гемохроматоз
дефицит α1–антитрипсина
тирозиноз
галактоземия
гликогенозы
застойный (недостаточность кровообращения) цирроз печени
болезнь и синдром Бадда–Киари
обменно–алиментарный, при следующих состояниях:
наложение обходного тонкокишечного анастомоза
ожирение
тяжелые формы сахарного диабета
цирроз печени неясной этиологии
криптогенный
первичный билиарный цирроз печени
22.
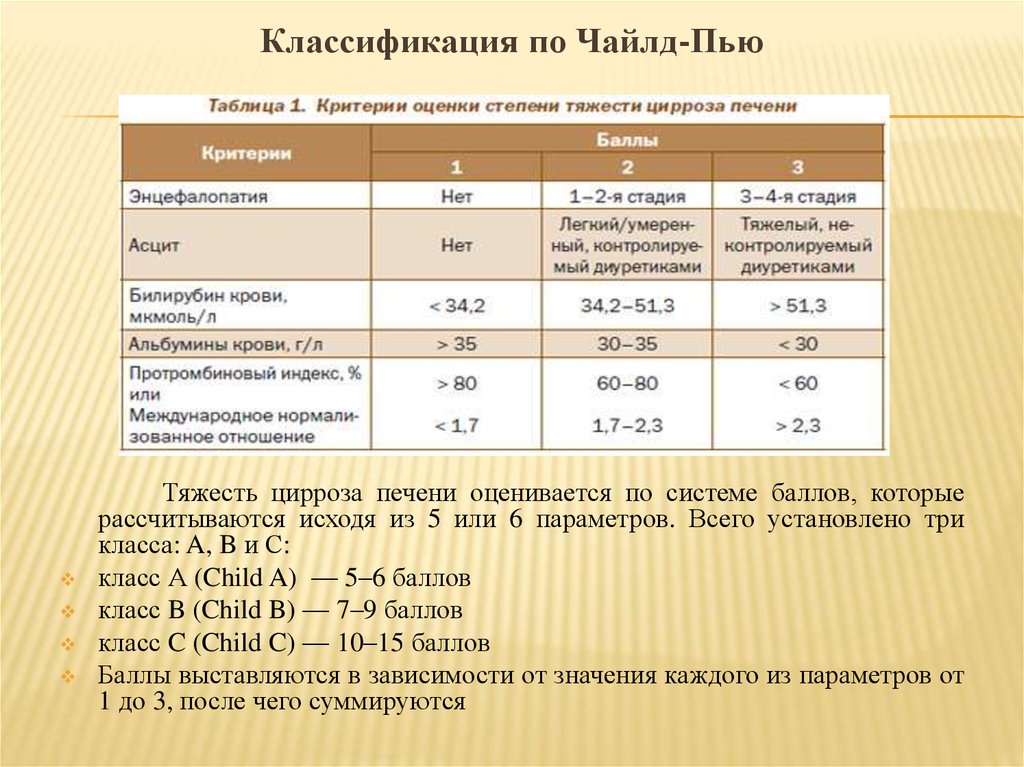
Классификация по Чайлд-ПьюТяжесть цирроза печени оценивается по системе баллов, которые
рассчитываются исходя из 5 или 6 параметров. Всего установлено три
класса: A, B и С:
класс А (Child A) — 5–6 баллов
класс B (Child B) — 7–9 баллов
класс C (Child C) — 10–15 баллов
Баллы выставляются в зависимости от значения каждого из параметров от
1 до 3, после чего суммируются
23.
ЭтиологияК частым причинам цирроза относятся:
1. Вирусные гепатиты «В», «С» и «Д» являются
самыми частыми и распространенными в мире
причинами цирроза. Во всем мире происходит
рост инфицирования вирусными гепатитами,
которые могут быстро трансформироваться в
цирроз печени.
2. Алкогольная болезнь печени.
3.
Криптогенный
цирроз.
Это
диагноз
исключения, его выносят,
когда причину
возникновения
заболевания
не
удается
установить.
24.
Редкие причины цирроза:1. Неалкогольный стеатогепатит. Поражение печени на фоне
нарушений обмена веществ.
2. Аутоиммунный гепатит.
3. Первичный билиарный цирроз печени. Возникает при
длительно протекающем холестазе.
4. Лекарственный (противотуберкулезные, некоторые
антибиотиков, противогрибковые).
Крайне редкие причины цирроза:
1. Гемохроматоз. Наследственное заболевание в результате
накопления железа в органах и тканях.
2. Болезнь Коновалова - Вильсона. Наследственное
заболевание, приводящее к накоплению меди в тканях
печени и головного мозга.
3. Недостаточность альфа 1 – антитрипсина.
4. Вторичный билиарный цирроза печени. Развивается при
обструкции (сужение, сдавление) желчных путей.
25.
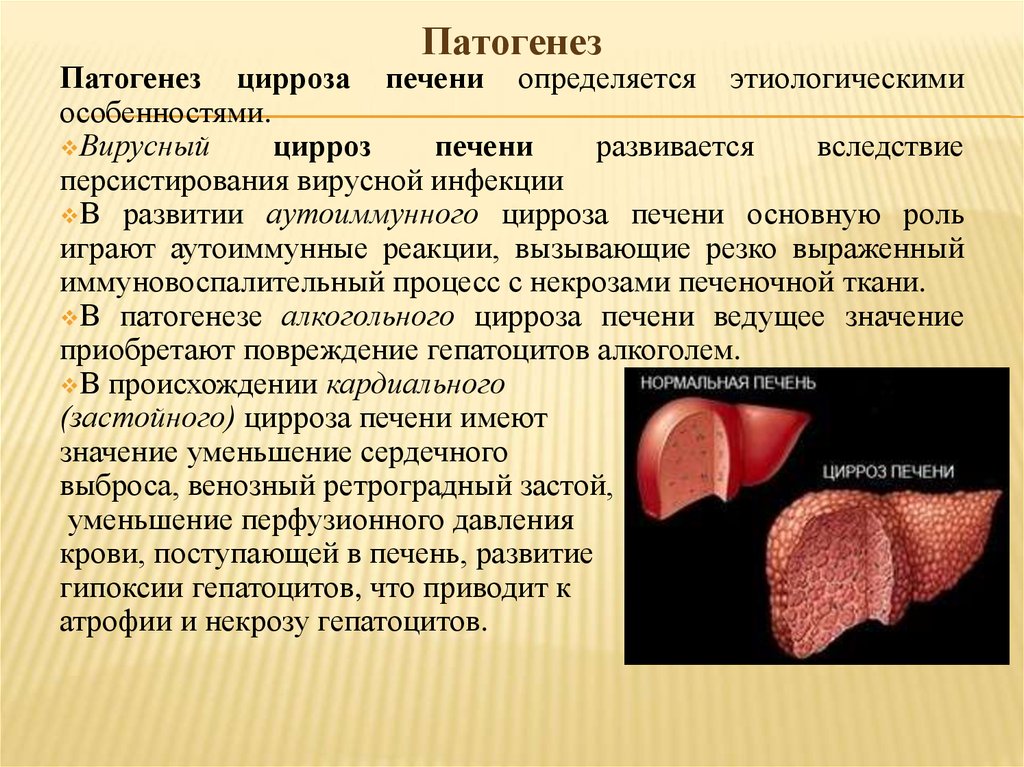
ПатогенезПатогенез цирроза печени определяется этиологическими
особенностями.
Вирусный
цирроз
печени
развивается
вследствие
персистирования вирусной инфекции
В развитии аутоиммунного цирроза печени основную роль
играют аутоиммунные реакции, вызывающие резко выраженный
иммуновоспалительный процесс с некрозами печеночной ткани.
В патогенезе алкогольного цирроза печени ведущее значение
приобретают повреждение гепатоцитов алкоголем.
В происхождении кардиального
(застойного) цирроза печени имеют
значение уменьшение сердечного
выброса, венозный ретроградный застой,
уменьшение перфузионного давления
крови, поступающей в печень, развитие
гипоксии гепатоцитов, что приводит к
атрофии и некрозу гепатоцитов.
26.
Механизм самопрогрессирования цирроза печени1. Пусковой фактор - гибель печеночной паренхимы
на месте погибших гепатоцитов образуется
органический рубец.
2. Сосуды портального тракта приближаются к центральной
вене
переход крови из печеночной артерии и
воротной вены в центральную вену, минуя синусоиды
расположенных рядом неповрежденных участков печени.
3. Ток крови в обход синусоидов неповрежденных участков
печени приводит к их ишемизации, а затем и некрозу
выделяются стимулирующие регенерацию печени
вещества, развиваются узлы регенерации, которые
сдавливают
сосуды
и
способствуют
дальнейшему
нарушению кровотока в печени.
27.
28.
КлиникаСкорость возникновения и развития цирроза печени
зависит от тяжести течения вызвавшего его гепатита.
Симптомы соответствуют гепатиту.
По
мере прогрессирования
цирроза развиваются
следующие осложнения:
1. Острое варикозное кровотечение. Возникает из
варикозно расширенных вен пищевода и желудка. У
больного нарастает слабость, падает артериальное
давление, учащается пульс, появляется рвота с примесью
крови (цвета кофейной гущи).
2. Гепаторенальный синдром – развитие острой почечной
недостаточности у больных с циррозом печени.
3. Развитие гепатоцеллюлярной карциномы
злокачественного новообразования печени.
–
29.
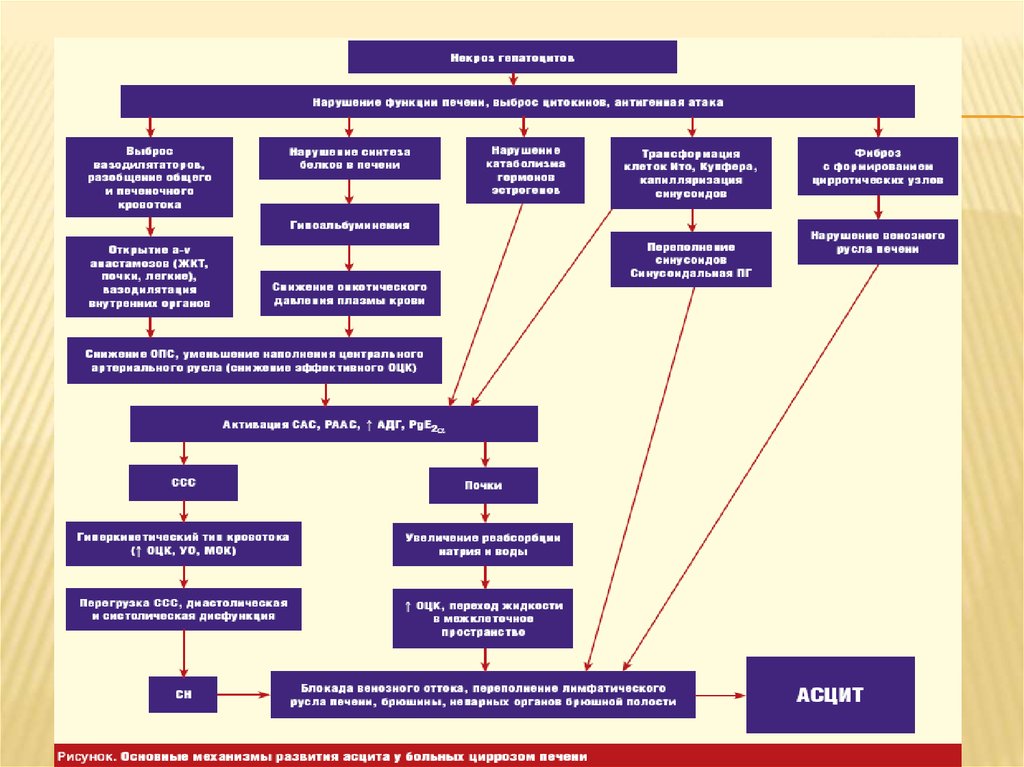
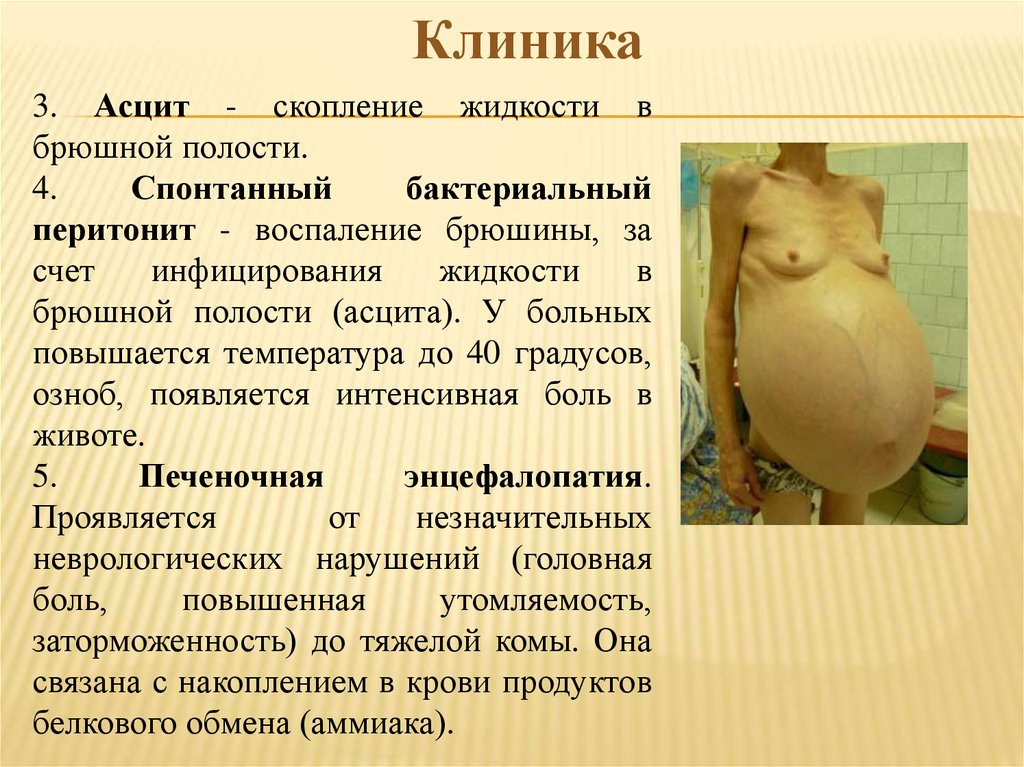
Клиника3. Асцит - скопление жидкости в
брюшной полости.
4.
Спонтанный
бактериальный
перитонит - воспаление брюшины, за
счет
инфицирования
жидкости
в
брюшной полости (асцита). У больных
повышается температура до 40 градусов,
озноб, появляется интенсивная боль в
животе.
5.
Печеночная
энцефалопатия.
Проявляется
от
незначительных
неврологических нарушений (головная
боль,
повышенная
утомляемость,
заторможенность) до тяжелой комы. Она
связана с накоплением в крови продуктов
белкового обмена (аммиака).
30.
Диагностика:Лабораторные исследования:
1. ОАК: анемия, тромбоцитопения, лейкопения, повышение СОЭ.
2. БАК: повышение уровня трансаминаз (АлАт и АсАт), повышение
уровня билирубина, щелочной фосфатазы (ЩФ) и гаммаглутамилтранспептидазы,
определение
уровня
креатинина,
электролитов (почечный комплекс) – для выявления осложнения
цирроза печени - развития почечной недостаточности.
3. Коагулограмма – показывает нарушение свертывающей системы
крови.
4. Общий анализ крови – признаки анемии – снижение уровня
гемоглобина, уменьшается количество тромбоцитов и лейкоцитов.
5. Серологические маркеры вирусных гепатитов B, C, D, G,
маркеры аутоиммунного гепатита ( антимитохондриальные и
антинуклеарные антитела) – для установления причины
заболевания.
5. Анализ кала на скрытую кровь – для выявления желудочнокишечного кровотечения.
7. Альфа-фетопротеин крови – при подозрении на развитие
осложнения - рака печени.
31.
Диагностика:Инструментальные исследования:
1. УЗИ исследование органов брюшной полости и сосудов
портальной системы. Показывает увеличение и изменение
структуры печени, увеличение селезенки. Увеличение диаметра
сосудов. Наличие жидкости в брюшной полости – асцита.
2. Эзофагогастродуоденоскопия
(ФЭГДС)
- выявление
варикозного
расширения
вен
пищевода
и
желудка.
3. Биопсия печени. Помогает установить точный диагноз и стадию
течения
заболевания.
4. Компьютерная томография и сцинтиграфия печени – назначают
по показаниям врача. Они помогают более детально и точно
выявить характер изменений в печени.
Консультация специалистов, по показаниям:
- врача-инфекциониста, при установлении вирусной природы
цирроза печени;
- врача-гепатолога, при других причинах цирроза печени;
- онколога – при подозрении на развитие рака печени;
- хирурга – при подозрении на развитие осложнений.
32.
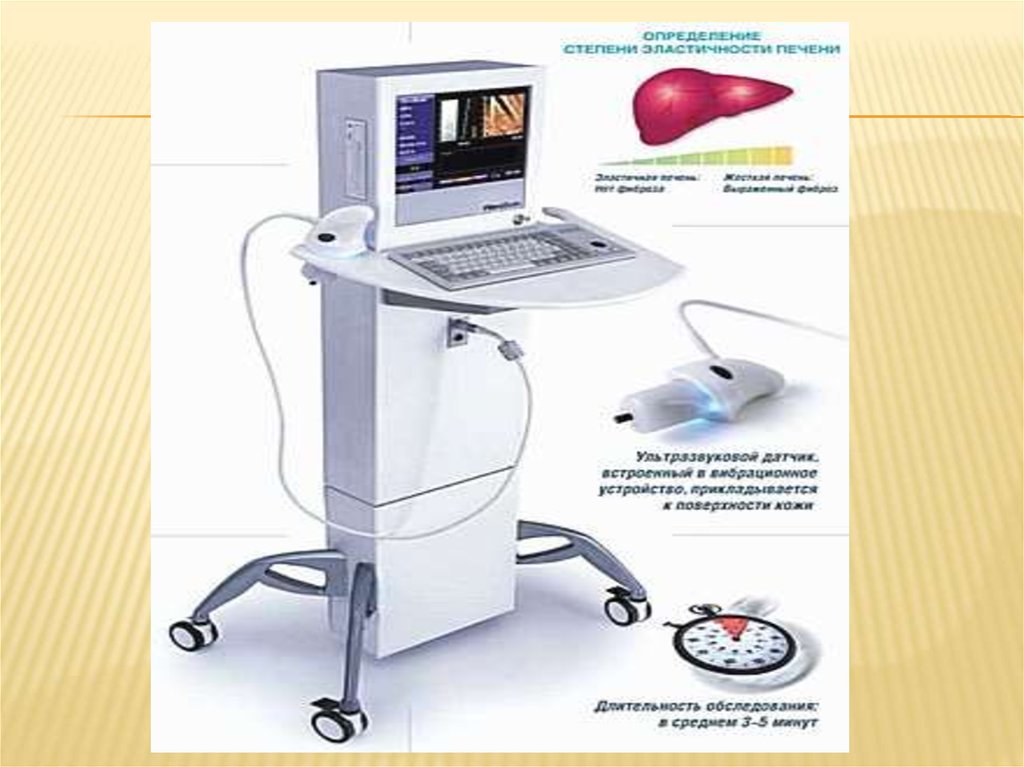
УЗИ-эластография.Известно, что злокачественные опухоли
имеют
более
низкую
эластичность
по
сравнению
с доброкачественными образованиями и здоровыми тканями.
Эластография позволяет выявить на ранних стадиях наиболее
опасные участки тканей, что в свою очередь дает возможность
уменьшить количество биопсий, а в ряде случаев и отказаться
отпроведения биопсии при постановке диагноза.
Эластичность тканей и органов определяется не «на ощупь»,
а с использованием ультразвукового сигнала, который с высокой
точностью улавливает очень малые зоны уплотнения
в недоступных для пальпирования зонах.
В процессе проведения эластографии на исследуемую ткань
накладывают дополнительное воздействие — давление.
Наложение давления производится ручной вибрацией (рукой
и самим датчиком).
33.
Нагляднаярегулируемая
цветовая
шкала
показывает степень плотности ткани от мягкой (в
голубой цветовой гамме) до плотной (в красной
цветовой гамме).
























 medicine
medicine








